Грыжевое образование в области пупка занимает третье место среди наружных грыж живота. Единственным действенным методом ликвидации дефекта является операция по удалению пупочной грыжи. У взрослых заболевание диагностируется в возрастном промежутке от 32 до 78 лет. Причем женщины болеют в 2 раза чаще мужчин, что связано с многократной беременностью и лишним весом. Опасным осложнением пупочного выпячивания может стать ущемление грыжевых ворот, которое исправляется в ходе хирургического вмешательства.
Обследование по поводу пупкового образования проводится хирургом в два этапа. Вначале осматривается грыжевой мешок, его размеры, возможность вправления. При больших размерах образования заметны контуры кишечных петель, перистальтика кишечника.
Для детального изучения проводятся аппаратные диагностические процедуры:
- УЗИ – позволяет определить размеры грыжевых ворот, изучить содержимое выпячивания и состояние апоневроза;
- гастроскопия, рентгенография желудка, обследование тонкого кишечника с применением бария – для оценки проходимости кишечника, возможного присутствия спаечного процесса.
Результаты объективной диагностики используются в качестве основы для исключения ущемленного состояния, которое схоже по проявлениям с невправимой грыжей. Кроме того, для определения есть ли необходимость операции пупочной грыжи, проводится дифференциация со следующими патологиями:
- грыжа белой линии живота – выпячивание брюшины через слабый участок сухожильных волокон по вертикальной оси, который делит переднюю брюшную стенку на две симметричные части;
- метастазы – вторичные опухоли рака желудка;
- экстрагенитальный эндометриоз – разрастание клеток эндометрия в области пупка, встречается у представительниц слабого пола.
После получения результатов каждого обследования врач выносит решение о способе лечения.
Если есть возможность лечить безоперационно, консервативная терапия проводится в амбулаторных условиях. В противном случае пациенту назначается плановое или экстренное удаление пупочной грыжи.
От качества мероприятий, проводимых перед удалением грыжевого дефекта, зависит успех хирургического лечения и длительность реабилитационного периода. Подготовительный этап начинается с момента решения о проведении операции.
В перечень предоперационных мероприятий включаются:
- Обучение больного дыхательной гимнастике для профилактики осложнений со стороны легких. Важно показать пациенту, как нужно глубоко и ровно дышать во время резекции грыжевого дефекта. «Репетиция» проводится в стационаре на операционном столе, от чего у больных появляется уверенность перед операцией.
- У людей с выпячиваниями больших размеров, после операции может изменять внутрибрюшное давление, что негативно повлияет на работу сердца и дыхание. Для предупреждения вторичных патологий больного периодически укладывают на функциональную кровать с приподнятым ножным концом. Грыжевой мешок вправляют и сверху кладут предмет, который будет удерживать содержимое внутри брюшной полости.
- При склонности к запорам, назначают слабительные средства, очистительные клизмы.
- Заранее приобретается послеоперационный бандаж, который защищает шов от перерастяжения на время его заживления.
- К пациентам пожилого возраста должно быть особое отношение. Как показывает практика, они лучше переносят оперативное лечение, если за 10-12 дней проводятся подготовительные процедуры в больнице.
Перед операцией по удалению пупочных грыж у взрослых рекомендуется соблюдение облегченной диеты. Из ежедневного рациона нужно исключить жирные и жареные блюда, копчености, колбасы, шоколад, кондитерские изделия. Диетическое питание включает кисломолочные продукты с низкой жирностью, свежие овощи и фрукты, каши из гречневой, рисовой, овсяной крупы.
Накануне операции больной последний раз кушает вечером, с утра прием пищи запрещен. Перед сном идет подготовка операционного поля: проводится бритье живота. Пациентам преклонного возраста ставят банки для профилактики пневмонии. Перед сном дают выпить несильное снотворное.
При поступлении в стационар больному назначаются повторное проведение лабораторных и аппаратных исследований. В перечень контрольных анализов перед операциями пупочных грыж входят:
- измерение артериального давления;
- электрокардиограмма;
- рентгенологическое исследование легких;
- анализ крови и мочи;
- УЗИ брюшной полости.
Женщинам дополнительно понадобится консультация гинеколога. В процессе подготовки выясняется наличие аллергических реакций на лекарственные препараты. За несколько дней прекращают прием антикоагулянтов, который разжижают кровь, ухудшая качество свертываемости.
Совместно с анестезиологом решается вопрос о выборе вида наркоза, который зависит от размеров грыжевой шишки, сопутствующих заболеваний и возраста больного.
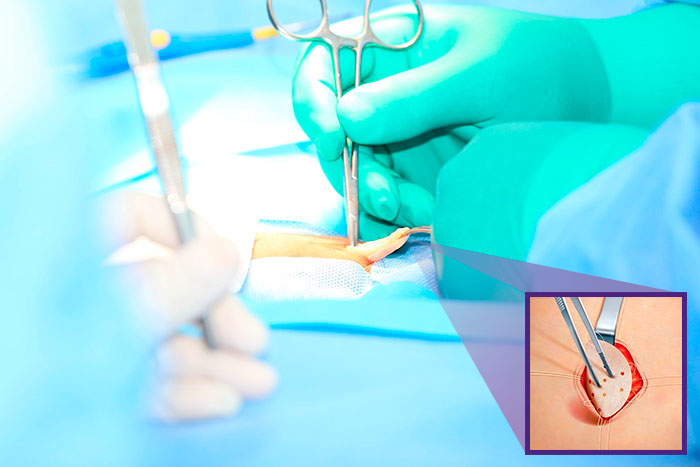
Иссечение пупкового дефекта является ответственной манипуляцией, на результат которой влияет способ оперативного вмешательства, а также мастерство и опыт хирурга. Качественное выполнение всех этапов хирургического лечения зависит отсутствие повторных грыж и нарушений в работе кишечника.
Если диагностически подтверждена пупочная грыжа у взрослых, операция состоит из трех основных периодов:
- поэтапное рассечение передней брюшной стенки;
- атравматичное извлечение грыжевого мешка, перевязка его устья;
- закрытие грыжевых ворот с максимальным сохранением анатомической структуры.
Для правильного формирования шва важно тщательное послойное соединение всех структур: мышечной ткани, апоневроза, слоев кожи. Малоинвазивные методики отличаются малой травматичностью, но не всегда такие способы будет правильно применять.
Грыжесечение, проводимое через небольшой разрез на животе, называется герниопластикой. В практической хирургии существуют две разновидности открытого метода резекции грыж:
- натяжная, когда ушивание грыжевых ворот проходит за счет собственных тканей;
- ненатяжная – в качестве укрепления слабого места используется эндопротез.
В ходе длительных исследований отмечено, что резекция пупочной грыжи у женщин – операция, проходящая без использования сетчатого имплантата, часто приводит к вторичным патологиям. Пластика, в ходе которой внедряется сетка, является самым современным и популярным методом грыжесечения современной медицины.
Дефект удаляется через разрез около пупка, после чего на место грыжевых ворот подшивается сетчатый трансплантат. Лоскут из специального материала, который обладает высокой биосовместимостью с тканями брюшной полости, надежно соединяется проленовыми хирургическими нитями. Эндопротез перекрывает ослабленный участок и перекрывает здоровые ткани на 2 см со всех сторон.
Сетки хорошо приживаются и прорастают соединительной тканью, укрепляя брюшную стенку. В большинстве случаев данная методика показана взрослым и детям после 5 лет. Абсолютным показанием является рецидивирующее формирование и большой размер грыжевых ворот. Использование сетчатого протеза эффективно замещает дефект и сводит риск повторного выпячивания к 1%.
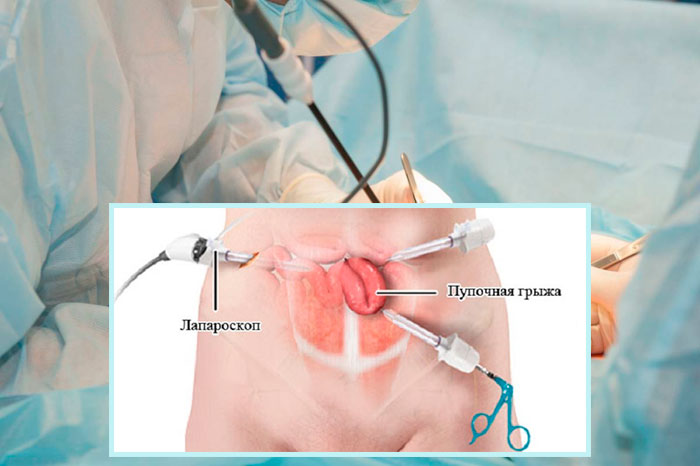
Высокоэффективным хирургическим способом удаления грыжи считается оперативное лечение с применением лапароскопа. Медицинское приспособление с микроскопической камерой вводится в брюшную полость через микроразрез (1,5 -2 см). Для доступа к оперативному полю делают три прокола. В другие два размещаются троакары и миниатюрные инструменты.
Лапароскопия проводится по строгим показаниям под общим наркозом. Длительность операции составляет около часа.
Во время манипуляции обзор внутренних органов выводится на монитор, что обеспечивает хороший контроль над ходом хирургических действий. После рассечения брюшины и иссечения грыжевого образования, фиксируется сетка. Трансплантат должен быть хорошо расправлен и надежно прилегать к собственным тканям.
Благодаря тому, что передняя брюшная стенка не повреждена, нагрузка на сетчатую вставку распространяется равномерно. Время на восстановление сокращается, и шов срастается за 2-3 недели. Через день после операции больного могут выписать. Дальнейшее наблюдение проводится в амбулаторных условиях.
У взрослых и детей грыжи пупка часто оперируют известными способами, которые отличаются техникой закрытия грыжевого дефекта. Каждый из них назван именем врача, который впервые предложил данный вариант грыжесечения.
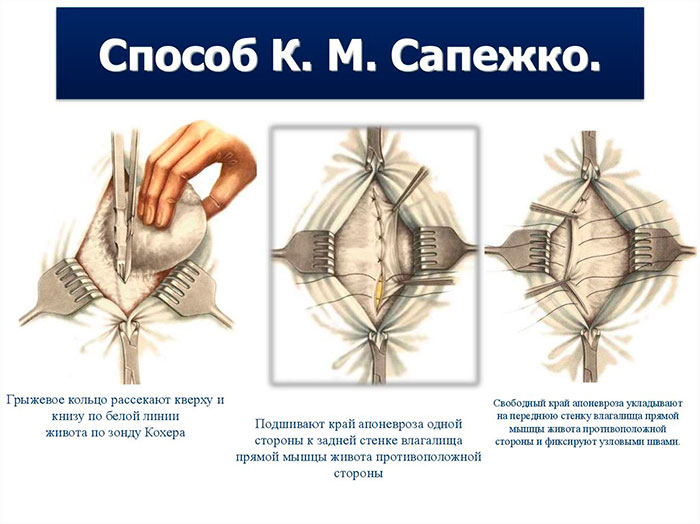
Сапежко провел первую операцию еще в начале прошлого века, но его методику по сей день применяется современными практиками. Через вертикальный разрез грыжевой мешок отсекается от тканей брюшины и апоневроза на 15 см со всех сторон. Пупочное кольцо разрезается по белой линии в верхнем и нижнем направлении. Грыжевое образование обрабатывается, после чего один край подшивается к стенке сухожильного влагалища прямой мышцы живота сзади. Другую часть – к передней половине, в результате чего имитируется искусственное «запахивание» одной части на другую.
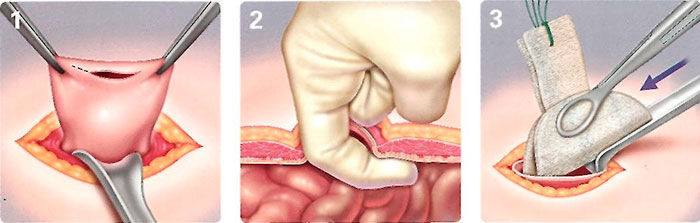
Используя способ Мейо, делается два полукруглых рассечения поперек оси вокруг грыжевого уплотнения. Образовавшуюся часть постепенно отделяют вокруг грыжевых ворот. Кольцо в области пупка рассекают и выделяют выпячивание. После изучения на некротические массы, содержимое мешка возвращают в полость живота. Устье образования перевязывают и проводят резекцию вместе с кожей. После чего послойно ушиваются все ткани, части апоневроза захватываются с учетом наслоения одной части на другую, укрепляя швами буквой «П».
Метод Лексера назначается для иссечения грыжи через один разрез, выполненный в форме полукруга под пупочным образованием. Кожный пласт вместе с подкожно-жировой клетчаткой отодвигается, после чего проводится отделение образования. После вправления брюшины, проводится резекция. Особенностью данной методики является то, что в процессе операции может быть удален пупок.
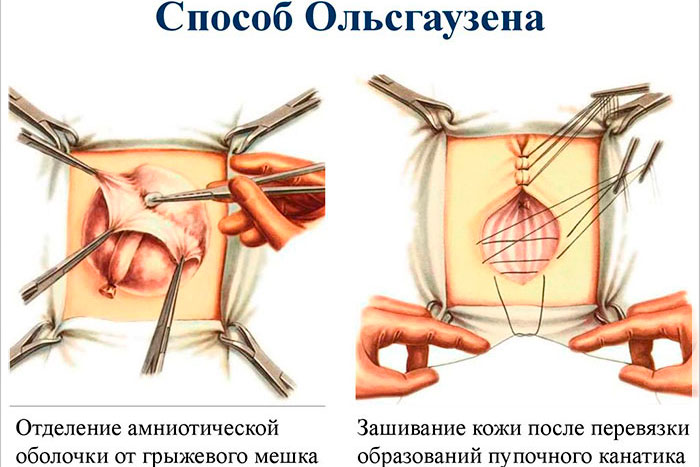
Данным методом удаляют грыжи, которые формируются во время внутриутробного развития. Младенцы, у которых диагностируется эмбриональная грыжа, оперируются в первые сутки после рождения. Чтобы экстренно провести хирургическое лечение, обязательно требуется письменное согласие родителей.
При интраперитонеальном способе разрезается образование и изучается его содержимое. Если брюшина или петли кишки подлежат вправлению, их устанавливают в брюшную полость. Когда в пупочное кольцо вклинивается печень, дополнительно рассекаются ткани, что вернуть орган «на место». После чего патологические ткани иссекаются, а передняя стенка живота поэтапно ушивается.
Для хирургического лечения грыж небольшого размера, при условии отсутствия признаков ожирения, применяется удаление при помощи лазерного пучка. Операция длится около часа, проводится под местным и эпидуральным наркозом. Через маленький прокол в полость живота внедряется кварцевый световод, который активно испаряет воду, не затрагивая кости и мышцы.
При получении доступа к патологическому выпячиванию, хирург проводит рассечение хирургическим лазером. По традиционной схеме жизнеспособные ткани возвращаются в полость живота, а патологическое образование иссекается. Для укрепления ослабленного пупочного кольца вшивается сетчатый эндопротез, что со временем обеспечивает надежную защиту от повторного появления грыж.
Исправление выпячивания области пупка занимает от получаса до двух часов. Продолжительность зависит от выбранного способа удаления, размеров грыжевых ворот, степени развития заболевания. Чем короче временной отрезок, тем присутствует меньшая вероятность осложнений после длительного наркоза.
Когда ущемляется пупочная грыжа у взрослых, операция сколько длится не имеет значения.
В экстренной ситуации бригада хирургов принимает мгновенное решение, чаще в пользу открытого иссечения ущемленного участка. В такой ситуации от слаженности и точности действий зависит жизнь пациента.
Скорейшее возвращение больного к повседневной жизни является главной целью восстановительного периода, который может проходить от 4 до 6 недель. Длительное выздоровление, затягивающееся на несколько месяцев, наблюдаются в осложненных случаях, а также у лиц с низким уровнем обменных процессов, влияющих на регенерацию тканей.
Реабилитацию можно условно разделить на:
- раннюю – проводимую в послеоперационный период;
- позднюю – которая заключается в выполнении рекомендаций врача после госпитализации.
На протяжении всего восстановительного периода больному нужно носить послеоперационный бандаж, который следует купить заранее. Размер подбирается по обхвату живота с вправленной грыжей. Постоянное ношение защитного приспособления предотвращает чрезмерную нагрузку на переднюю брюшную стенку, способствует скорейшему заживлению шва, предотвращает риск развития повторной грыжи.
В послеоперационный период прооперированный остается под мониторингом врача. Первые часы больному не разрешается подниматься с постели, чтобы исключить любые нагрузки на область живота. При появлении болевого симптома, врач назначает прием обезболивающих средств. Для предупреждения инфицирования раны проводится антибактериальная терапия.
При полостном методе грыжесечения пациент остается в горизонтальном положении первые два дня, после чего больному разрешается подниматься. В первую неделю важно проводить регулярные перевязки послеоперационной раны, следить за состоянием шва. На 14 дней под запрет попадают любые физические нагрузки. Выполнение легких упражнений на укрепление брюшного пресса начинается с третьей недели после проведения операции.
Организация правильного питания играет важную роль для успеха реабилитационного процесса. Чтобы запустить пищеварительную систему, начинать рекомендуется с жидкой пищи. В последующем нежирное мясо, рыба, обрабатывается на пару. Постепенно в рацион вводятся каши, свежие овощи и фрукты.
Когда послеоперационный рубец полностью сформирован, пациенту рекомендуются первые занятия лечебной физкультурой. Легкие укрепляющие движения ускоряют заживление и сокращают срок восстановительного периода. В лечебный комплекс входят упражнения на укрепление мышц живота, спины и бедер, при этом «качать пресс» категорически запрещено.
Для каждого больного упражнения подбирает лечащий врач, исходя из функциональных возможностей и возраста пациента. Первые занятия проводятся под руководством инструктора ЛФК, который обучает технике выполнения, а также следит за правильным дозированием нагрузки.
Сеансы проводятся регулярно по 15-20 минут, надевая перед занятием абдоминальный бандаж.
В последующем больному не стоит увлекаться видами спорта, которые связаны с подъемом тяжестей. Ежедневная физическая активность не должна быть интенсивной. Полезны пешие прогулки на свежем воздухе, скандинавская ходьба, легкий бег. При необходимости выполнения наклонных движений, целесообразно надевать бандаж. Можно воспользоваться и корсетом для пояснично-крестцового отдела, который поможет уберечь от чрезмерной нагрузки не только живот, но и спину.
Правильное поведение во время восстановительного периода способствует быстрому выздоровлению. Пациенту запрещается подымать тяжести, испытывать интенсивные физические нагрузки. Правильное питание и соблюдение питьевого режима предотвратят запоры, которые могут способствовать рецидиву заболевания.
Операции по удалению пупочных грыж у взрослого отзывы о которых положительные, сопровождаются соблюдением щадящего режима в отношении ежедневных нагрузок. Любое резкое напряжение, в том числе кашель, может привести к нарушению целостности или ослаблению шва. Поэтому, укрепление иммунитета также входит в число мер, направленных на скорейшее восстановление организма.
Стоимость хирургического лечения пупочной грыжи зависит от метода удаления, способа анестезии, сложности клинического случая, а также от времени пребывания в клинике. Цена на операцию также зависит от уровня лечебного учреждения, где осуществляется лечение.
Сколько стоит грыжесечение:
- открытым способом – от 18000 рублей;
- лапароскопический метод – от 55000 рублей;
- по методу Сапежко – от 25000 рублей;
- интраперитонеальный способ – от 70000 рублей.
Реабилитационный период обычно не входит в стоимость оперативного лечения, поэтому окончательная сумма складывается после обсуждения полного перечня медицинских услуг, которые потребуются для восстановления здоровья пациента.
Для более подробной информации рекомендуем изучить ценообразование на сайте Центра Лапароскопической Хирургии им. Н. И. Пирогова
Вторичные патологии, появляющиеся после хирургического вмешательства, могут быть спровоцированы нарушением режима физической активности самим пациентом, а также медицинским персоналом в ходе операции или во время перевязок. Послеоперационный рубец может болеть и гноиться, если в рану попали патогенные микроорганизмы. Помимо инфицирования существуют и другие осложнения:
- появление болевого синдрома;
- повторное формирование грыжевого выпячивания;
- онемение области послеоперационной раны;
- выделение крови из шва;
- серома – когда скапливается жидкость в подкожной клетчатке;
- повышение температуры тела.
При появлении признаков развития патологического состояния врач корректирует лечение, что позволяет быстро избавить от осложнений без последствий для организма.
В большинстве случаев операция по удалению грыжи переносится хорошо. При соблюдении всех рекомендаций больной быстро идет на поправку и возвращается к работе и обычной жизни. Прогноз благоприятный, если лечебные меры приняты сразу после обнаружения проблемы. Если грыжа не лечится, постепенно она становится невправимой и может ущемиться.
Светлана, г. Москва, 32 года
Пупочную грыжу мне ставили давно, еще до беременности. Врачи предлагали сделать операцию, чтобы убрать шишку. Знакомые советовали не спешить, и я отказалась от лечения. Когда у меня была 32 неделя беременности, появилась резкая боль в пупке. После обследования хирург сказал, что у меня ущемилась грыжа и операцию придется сделать срочно. Удаляли под местной анестезией полчаса, я все время очень боялась за малыша. На следующий день после операции домой идти не разрешили, сказали, что мне лучше оставаться под наблюдением специалистов. Я очень рада, что все хорошо закончилось и благодарна всем, кто спасал жизнь мне и моему ребенку!
Ирина Андреевна, г. Краснодар, 54 года
Обнаружив выпячивание на пупке, заподозрила у себя грыжу. Почитала отзывы в интернете, что с такой проблемой многие живут долго без операции. Но на консультацию к доктору я все-таки записалась. На приеме врач подтвердил мои предположения и убедил меня, что пройти обследование и заняться лечением грыжи жизненно необходимо. Нельзя ждать пока наступят тяжелые осложнения. Операция прошла успешно, я легко вышла из наркоза. На третий день мне разрешили стоять, и доктор сказал, что если не будет противопоказаний, он скоро отпустит меня домой. После операции прошло уже 2 года, и я забыла, что у меня вообще была грыжа. Спасибо доктору!
источник
Важной частью подготовки к операции по устранению грыжи является консультация. В процессе консультации Вас осматривает хирург в положении стоя и лежа, обсуждаются наличие или отсутствие грыжи, показания и противопоказания к операции, при необходимости, назначается дата операции и определяется наиболее предпочтительная методика герниопластики. При проведении консультации пациент получает информацию о процедуре выполнения операции. Очень важно проанализировать риски, связанные с выполнением операции, обсудить процесс заживления после операции по устранению грыжи и то, как он должен прогрессировать. В зависимости от объема операции, общего состояния пациента решается вопрос о способе обезболивания (наркоз, местная, спинно-мозговая анестезия).
План предоперационного обследования.
— Общий анализ крови
— Группа крови, резус-фактор
— Анализ крови на сахар
— Биохимическое исследование крови:
— Общий белок, билирубин – общ., пр., непр.
— АсАТ, АлАТ, ост. азот, креатинин, мочевина
— Na+, K+
— Амилаза, щелочная фосфатаза
— Коагулограмма
— Анализ крови на RW и ИФА, маркеры вирусных гепатитов
— Общий анализ мочи
— ЭКГ (электрокардиограмма с расшифровкой)
— Рентгенография или ФЛГ орг. грудной клетки
— Осмотр терапевта (заключение об отсутствии противопоказаний к оперативному лечению)
— Осмотр гинеколога, уролога
— Спирограмма
— УЗИ сердца
Перед операцией по устранению грыжи.
Перед операцией по устранению грыжи вне зависимости от ее объема необходимо сдать анализы и пройти все необходимые обследования.
Целесообразно перед операцией по устранению грыжи принимать поливитамины, полноценно питаться, употребляя в пищу достаточное количество мяса, фруктов и овощей.
В предоперационном периоде важно выявить все сопутствующие заболевания. Для чего это необходимо? Во-первых возможна симультанная (одновременная коррекция) заболеваний требующих хирургического лечения. Например можно одновременно удалить кисту яичника, желчный пузырь и выполнить герниопластику.
Во-вторых, углубленное предоперационное обследования выявится все факторы риска, которые могут осложнить течение послеоперационного периода и своевременно их скорригировать.
При обширных и гигантских грыжах в предоперационном периоде назначают специальную компрессионную терапию, направленную на тренировку систем и органов организма к тому состоянию, когда внутренние органы из грыжевого мешка будут вправлены в брюшную полость и создадут состояние, которое называется синдром внутрибрюшной гипертензии. При вправлении кишечника, сальника в брюшную полость из грыжевого мешка увеличившийся объем внутренних органов давит на диафрагму, тем самым снижая функцию дыхания и на вены брюшной полости, приводя к ее депонированию в нижних конечностях, тем самым уменьшая венозный возврат к сердцу и сердечный выброс.
Все эти изменения наблюдаются в случаях обширных и гигантских грыж и могут быть профилактированы рациональной компрессионной подготовкой. О том как ее проводить, вам подробно расскажет ваш врач, которого Вы сами нашли себе для своей операции.
Чрезвычайно важно в предоперационном периоде провести лечение запоров и дисбактериоза кишечника. При не устраненных проблемах с кишечником вздутие живота в раннем послеоперационном периоде приведет не только к болевому синдрому, связанному с перерастяжением операционных швов, но и к ряду других осложнений.
Запоры, легочные заболевания сопровождающиеся кашлем, аденома простаты должны быть корригированы, так как напряжение мышц брюшной стенки создаст все условия для рецидива грыжи.
Особое значение приобретает грамотная предоперационная подготовка у пациентов с обширными и гигантскими грыжами, рецидивными грыжами при ожирении, сахарном диабете.
Учитывая наличие сопутствующих соматических заболеваний практически у всех таких больных в алгоритм предоперационной подготовки мы рекомендуем включать следующие лечебные мероприятия, которые непосредственно влияют на выявленные и корригируемые факторы риска:
1. Дыхательная гимнастика, лечебная физкультура, бронходилататоры, комплекс мероприятий улучшающих бронхо-альвеолярный дренаж
2. Периоперационное назначение селективных в-адреноблокаторов, преимущественно с влиянием на систему NO
3. Нормализация метаболических процессов (метформин, тиоктацид, тироксин)
4. Курс реотропной и сосудистой терапии (детралекс, антистакс, вессел дуэф)
5. Курс ГБО терапии (1,7 атм, 45 мин, 10 – 14 процедур на фоне приема антиоксидантов)
6. Санация очагов хронической инфекции
7. Коррекция кишечного дисбиоценоза
8. Компрессионная терапия
Как правило перед операцией проводится очищение кишечникас помощью клизмы. Особенно следует отметить то, что операционное поле бреется не накануне а непосредственно перед операцией.
источник
Пупочная грыжа у взрослых никогда не проходит самостоятельно. Дефект мышц передней стенки живота нужно ушивать хирургическим путем, чтобы избежать таких опасных для здоровья последствий как кишечная непроходимость, некроз тканей и перитонит. В детском возрасте возможно самоустранение проблемы по мере роста организма, занятий физкультурой, поэтому врачи наблюдают за ребенком и принимают решение в возрасте пациента 5 – 6 лет. Далее понадобится только операция. Ее лучше сделать раньше, ведь иммунитет у детей выше и негативные последствия крайне редки – осложнения встречаются в 1% случаев оперативного вмешательства. И наоборот, чем старше пациент, тем больше вероятности, что операция пройдет с осложнениями.

Грыжа может возникнуть у женщин после рождения детей вследствие растяжения мышц брюшины. В таком случае, чтобы человек продолжал жить полноценной жизнью, нужно провести короткую, неопасную для жизни малоинвазивную операцию по ушиванию круглой мышцы, расположенной вокруг пупочного узелка.
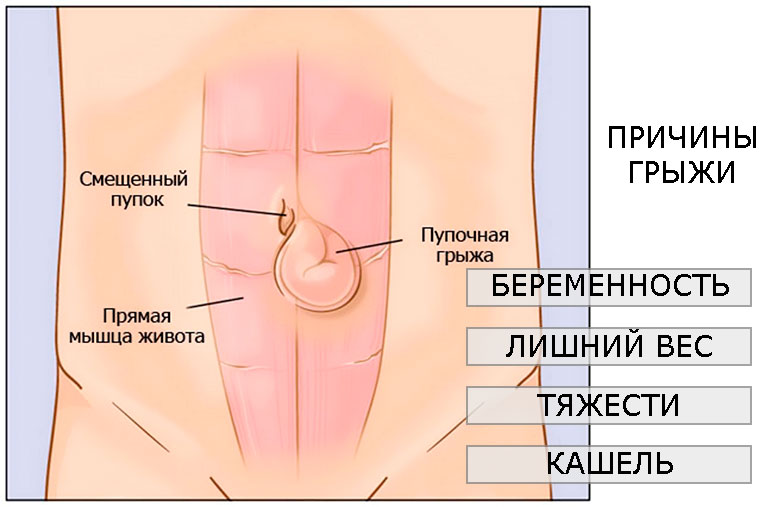
В возникновении пупочной грыжи у взрослых играют роль предрасполагающие факторы и непосредственно причины, которые приводят к проявлению болезни. К производящим факторам относятся:
- Вид деятельности. Считается, что профессии, связанные с тяжелой физической работой, ослабляют организм и сильно нагружают мышцы брюшного пресса. Это грузчики, спортсмены-силовики, музыканты-духовики.
- Запоры, связанные с гормональными проблемами или неправильным питанием. Застой в кишечнике приводит к давлению на стенки кишки и ее выпячиванию через грыжевые ворота.
- Хронический длительный кашель.
К предрасполагающим причинам относятся:
- слабость мышц из-за ограниченной подвижности;
- врожденные дефекты тканей, дисплазия;
- широкое пупочное кольцо.
Многие люди боятся операции, хотя есть множество способов, чтобы вмешательство было минимальным, а пациент выписался домой в кратчайшие сроки. Чтобы убедить пациентов, хирург должен объяснить – грыжа с годами не проходит, становится только хуже. Грыжевые ворота из-за возрастных особенностей организма расширяются, поэтому в пустое пространство может попасть даже желудок, а при ущемлении петель кишечника возможно развитие перитонита и длительное лечение.
Показаниями к проведению хирургического лечения являются:
- Возникающие периодически ущемления. Лучше, когда операция делается до первого выпадения петель кишечника через пупочное отверстие.
- Болезнь мешает работать, хотя в остальное время не беспокоит.
- Вправить самостоятельно грыжу уже невозможно.
- Ущемление и кишечная непроходимость, когда операции уже не избежать.
Длительность операции по удалению пупочной грыжи у взрослых около 1 часа. Проводится под местным или общим наркозом – по желанию пациента. В специализированных клиниках можно выбрать способ проведения хирургической операции и врача. Реабилитация и ее длительность будут зависеть от того, каким способом проводилась герниопластика.

Кроме возрастных противопоказаний:
- тяжелые хронические заболевания почек или печени, приводящие к недостаточности функций;
- нарушения сердечной деятельности, при которых невозможно использование наркоза;
- неизлечимые заболевания – рак, недавно перенесенный геморрагический или ишемический инсульт, инфаркт;
- нарушенный обмен веществ – сахарный диабет;
- инфекционный процесс в острой стадии – операция откладывается до полного выздоровления;
- вторая половина беременности при условии, что операция угрожает состоянию женщины больше, чем сама грыжа.
Вопрос о проведении хирургического вмешательства, а также его способ и выбор наркоза решается индивидуально с каждым пациентом, в зависимости от состояния его здоровья на момент обследования.
Если принято решение оперировать пациента, его обследуют с помощью УЗИ или МРТ, а также проводят несколько лабораторных анализов крови, мочи и кала. Важно исключить наличие вируса иммунодефицита человека, гепатита, сифилиса – это осложнит течение болезни и снизит результат послеоперационной реабилитации.
Женщинам необходимо обязательно пройти осмотр у гинеколога, чтобы выявить возможные очаги инфекции или воспаления в органах малого таза. Это может спровоцировать образование спаек. В случае обнаружения проблем пациентка проходит лечение, на время которого операция откладывается.
Состояние сердечно-сосудистой системы определяют на ЭКГ. Непосредственно перед операцией пациентам рекомендуется некоторое время питаться правильно – исключить продукты, усиливающие газообразование, жирное, копченое. Важно не переедать, наоборот, снизить нагрузку на пищеварительный тракт, чтобы организм легче перенес операцию. За сутки желательно поголодать.
За 2 часа до хирургического вмешательства нельзя пить воду.

- Ушивание пупочной грыжи методом Сапежко. Проводится под общим наркозом. Доступ к грыжевому мешку осуществляется через вертикальный разрез по центру. После вправления содержимого мешка на место его иссекают и ушивают. При больших размерах грыжи возможно удаление пупка. Пациентам с большим весом попутно удаляют лишний жир.
- По методу Лексера надрез делают полукруглым под пупком. После осмотра грыжевого мешка и его содержимого проводятся вышеописанные манипуляции, только шов в данном случае делают круговым и стягивают к центру все ткани. В последнюю очередь ушивается кожа.
- Герниопластика Мейо предполагает рассечение тканей вокруг грыжевого мешка по обе его стороны. Затем происходит ушивание двумя рядами швов.
После классических операций период реабилитации длится около 3 месяцев, а ограничение физической нагрузки длится до года.
Применение лапароскопа для внутриполостных операций позволяет сократить период реабилитации. Перед ушиванием грыжи в полость вводят оптический инструмент, позволяющий наблюдать за процессом на мониторе компьютера, а также несколько хирургических инструментов. Метод показан в тех случаях, когда по состоянию здоровья пациента нельзя оперировать классическим способом. Если грыжевые ворота закрывают сеткой, ее также вводят внутрь через специальную трубку. Преимущество синтетической сетки в том, что с ее помощью можно закрыть самые большие грыжевые ворота. Со временем сетка покрывается соединительной тканью и предотвращает выпадение органов через отверстие.
Повторные случаи ущемления не наблюдались. Для удержания имплантата применяются нерассасывающиеся материалы или титановые пластины.
Осложнения после оперативного вмешательства чаще происходят при классическом инвазивном способе. Большинство случаев – это пожилые пациенты или люди с ослабленным иммунитетом.
В период восстановления могут наблюдаться следующие симптомы:
- Инфицирование раны и распространение бактерий по всему организму. Для профилактики показан прием антибиотиков в течение 7 дней. Если организм сильно ослаблен хроническими заболеваниями, возможно проявление симптомов перитонита – холодный пот, общая слабость, тошнота или рвота, повышение температуры тела. В таком случае делают повторную операцию и промывают внутренности дезинфицирующим раствором.
- Кровотечение во время операции или в послеоперационный период. Наблюдается у пациентов, у которых имелись проблемы со свертываемостью крови. Один из признаков внутреннего кровотечения – снижение артериального давления, из-за чего пациент может потерять сознание. Показаны кровоостанавливающие препараты внутривенно.
- Аллергические реакции на установку имплантата. Проявляются в виде отека. Со временем организм привыкает, но на время реабилитации требуется прием противоаллергических препаратов.
- Нарушения чувствительности отдельных участков живота. Происходит из-за того, что во время операции хирург иссекает нервные окончания.
- Кишечная непроходимость может возникать в послеоперационный период из-за изменения положения тонкого и толстого кишечника. Чтобы снизить риск, необходимо постепенно вводить в рацион продукты, соблюдая диету. Некоторым людям могут понадобиться препараты для усиления моторики.
Чтобы после хирургического вмешательства пациент быстрее восстановился, нужна двигательная активность по истечении суток. Рекомендуется вставать и сидеть, чтобы легкие и все ткани получали достаточно кислорода. В зависимости от возраста послеоперационному больному рекомендуется встать в течение 3 суток и начинать понемногу ходить.
Чтобы исключить повторное появление пупочной грыжи необходимо правильно провести реабилитационные мероприятия. Полгода пациент должен носить бандаж, который предотвращает напряжение брюшной стенки, особенно в первые недели после операции.
Рекомендуется двигательная активность. Это не означает тренировки в зале. Под активностью предполагается ходьба не менее 30 минут в день на свежем воздухе.
Действенную помощь оказывают дыхательные упражнения. Одно из них заключается во вдыхании воздуха через нос в полную силу и медленный выдох через рот. Во-первых, весь организм через легкие обогащается кислородом, во-вторых, происходит плавное укрепление мышц брюшного пресса.
Для людей с ослабленным иммунитетом важно включать в рацион витамины. Следует отдавать предпочтение монопрепаратам, или комплексам, которые хорошо усваиваются. Некоторые сочетания витаминов не несут пользы, так как устраняют действие друг друга.
Если после операции наблюдаются запоры, следует подобрать слабительное. Желательно на натуральной основе, чтобы не возникло привыкания. Пока органы будут привыкать к новому местоположению препараты помогут наладить процесс дефекации.
Стоимость герниопластики пупочной грыжи зависит от нескольких факторов. В частной клинике этот вид оперативного вмешательства будет стоить дороже, но и выбор там больше. Классические методы обычно дешевле, лапароскопические – дороже. Это связано с тем, что лапароскоп требует от врача определенных навыков, не всегда такое оборудование есть в небольших районных больницах.
Возможно, потребуются дополнительные расходы в послеоперационный период, так как человек ослаблен. Приблизительную цену можно уточнить у врача или пациентов, которые прошли полный курс лечения и восстановления.
Алина 38 лет. В детском возрасте сразу после рождения у меня была пупочная грыжа. Тогда ее просто вправили, и она как-то не давала о себе знать. После рождения второго ребенка меня начали беспокоить странные ощущения в пупке, а главное – под ним начал выпячиваться шарик. После расспросов у мамы выяснились забытые детские проблемы. Решено было идти к хирургу и просить помощи. Как оказалось, после двух беременностей мышцы ослабли и растянулись, а вместе с ними и пупочное кольцо, кишечник начал периодически выпадать в просвет. Врач предложил классическую операцию, установку сетки-имплантата и ношение утягивающего пояса до 6 месяцев. Я согласилась и после всех анализов меня прооперировали. Наркоз был общий, через 1,5 суток встала на ноги и начала ходить. Соседки по палате пугали плевритом или воспалением легких. Бандаж относила 5 месяцев и сняла. Вот уже 3 года никаких ощущений – все закончилось благополучно.
Сергей 53 года. Сам врач, поэтому выбрал подороже и побыстрее, то есть лапароскопическую операцию. Знаю, что после нее быстрее начинаешь ходить, следовательно, нет застойных явлений. На операцию специально поехал к знакомому в большой город, у них опыта больше и оборудование новое – каждый год обновляют. Во время манипуляций лежал шутил, потому как понимал, что там происходит на мониторе. После процедуры встал уже к вечеру. 4 дня кололи антибиотики и витамины, затем почувствовал, что это больше не нужно и уехал домой. Еще ношу пояс, так как с ним легче ходить, но скоро можно будет снимать.
Кристина 35 лет. Здесь пишут взрослые пациенты, а у меня у сына была пупочная грыжа. Сказали после 6 лет посмотрим. Но к тому моменту все как-то само собой ушло. Правда, мы тоже времени не теряли – мальчик занимался плаванием в группе здоровья, наверное, оно и помогло.
источник
Методы проведения операции по удалению пупочной грыжи: лапароскопический, открытый, герниопластика, удаление лазером. ⭐️⭐️ ⭐️ ⭐️ ⭐️ Длительность операции, реабилитация и возможные осложнения. Прогнозы и отзывы пациентов
Читайте советы наших экспертов
Симптомами пупочной грыжи являются:
- уплотнение или выпячивание в области пупка;
- расширение пупочного кольца;
- боль в середине живота при физической нагрузке, кашле;
- тошнота.
Заболевание может возникнуть в любом возрасте как у мужчин, так и у женщин. Но чаще пупковая грыжа встречается у младенцев и людей старше 40 лет.
Предрасполагает к появлению грыжи у взрослых слабость соединительной ткани, мышц живота. Выпячивание может возникнуть при повышенной физической нагрузке, поднятии тяжестей, хронических заболеваниях, сопровождающихся кашлем. Также способствуют образованию грыжи избыточный вес, запоры, период беременности, асцит (скопление жидкости в брюшной полости).
Пупочная грыжа у младенцев может быть врожденной (из-за неправильного формирования органов в утробе матери) или приобретенной. Последняя возникает при частом повышении давления внутри брюшины из-за плача, медленном зарастании пупочного кольца. В некоторых случаях грыжу младенцам вправляют безоперационно – с помощью массажа.
Первичное обследование грыжи заключается в визуальном осмотре больного врачом-терапевтом. Осмотр и пальпация проводятся в горизонтальном и вертикальном положении. При обнаружении грыжи врач назначает дальнейшие обследования:
- УЗИ органов брюшной полости;
- герниографию – диагностику с помощью контрастного вещества, вводимого в брюшину;
- ФГДС (при исследовании комплекса заболеваний желудочно-кишечного тракта);
- компьютерную томографию.
Для уточнения формы и размеров грыжи достаточно УЗИ-диагностики. Однако для более подробного исследования и выявления сопутствующих заболеваний используются дополнительные методы.
Имеется ряд противопоказаний к операции по поводу пупочной грыжи у взрослых и детей. Поэтому необходимо заранее выполнить обследования, результаты которых могут заставить врача перенести или отменить вмешательство. Подготовка перед операцией по удалению пупочной грыжи включает в себя следующие анализы:
- ЭКГ;
- общий анализ крови;
- анализ мочи;
- коагулограмму;
- флюорографию;
- исследования на ВИЧ, гепатит, сифилис.
Противопоказаниями к операции по удалению пупочной грыжи считаются:
- тяжелые сердечно-сосудистые заболевания, недавно перенесенный инфаркт или инсульт;
- беременность, особенно 2-3 триместр;
- пожилой возраст – от 80 лет и старше;
- цирроз печени;
- почечная недостаточность;
- сахарный диабет;
- варикозное расширение вен пищевода;
- инфекционные заболевания в острой стадии;
- нарушение свертываемости крови.
Герниопластика считается простой операцией, особенно при небольшом размере грыжи. Но и в экстренных случаях, при ущемлении или разрастании грыжевого мешка хирургическое вмешательство, как правило, проходит хорошо и успешно для пациента.
Удаление пупочной грыжи у взрослых и детей может быть выполнено традиционным методом (с помощью натяжения тканей, без применения имплантата) или с установкой эндопротеза. Имплантат представляет из себя сетку, которая укрепляет ослабевшую часть брюшины и способствует ее зарастанию новой тканью. Эндопротезы изготавливаются из разных материалов. Некоторые из них со временем рассасываются, оставляя после себя наросшие сверху собственные ткани. Другие остаются на месте и при необходимости могут быть извлечены. Операция с применением эндопротеза способствует уменьшению риска рецидива благодаря укреплению брюшной стенки.
Около 25 лет назад стало возможным применение щадящего метода удаления пупочной грыжи – лапароскопического. Сейчас это основной и самый безопасный способ лечения грыж. Операция проводится через небольшие разрезы, в один из которых помещается камера, в другой – хирургические инструменты. Благодаря малой инвазивности снижается риск появления спаек, сокращается послеоперационный период. Швы после лапароскопии практически не заметны.
Лапароскопическая операция при пупочной грыже у женщин проводится в межменструальный период. При лапароскопии возможен как натяжной способ закрытия грыжевых ворот, так и установка сетчатого имплантата.
Однопортовая лапароскопия или метод одного прокола SILS стала применяться относительно недавно и быстро завоевала симпатии как хирургов, так и пациентов. На настоящий момент это самый продвинутый и эффективный метод, который не имеет осложнений, способствует скорейшей реабилитации пациента и идеален косметически.
Это традиционные способы проведения герниопластики, которые подразумевают закрытие грыжевых ворот с помощью натяжения тканей. Имеются некоторые отличия в ходе операций и показаниях к ним.
Метод Мейо чаще используют у людей с избыточным весом. Вокруг пупка делается два разреза в виде полумесяца, захватывающие лишние жировые отложения. Затем разрезается грыжевой мешок, убираются спайки и некротизированные ткани, внутренние органы вправляются в брюшину. Края грыжевого мешка горизонтально зашиваются. Апоневроз (так называется пластина из соединительной ткани, придающую прочность брюшной стенке) сшивают.
При операции по методу Сапежко делаются разрезы в виде вертикальных линий. После укладывания органов в брюшную полость производится послойное сшивание тканей. В остальном ход процедуры практически аналогичен методу Мейо.
Способ Лексера подходит для случаев, когда пупок и грыжевой мешок неразрывны. При необходимости (большой размер грыжи) в ходе операции пупок удаляется. Врач выполняет разрез в виде полумесяца вокруг опухоли. При срастании грыжевого мешка с пупком бывает трудно освободить его содержимое. Вскрывается дно или шейка грыжевого мешка, органы помещаются в брюшную полость. На шейку накладывают шов, сам мешок отсекается. Грыжевые ворота по методу Лексера закрывают наложением шелкового шва на апоневроз вокруг кольца и нескольких швов на прямые мышцы живота. После этого кожный лоскут, вырезанный в начале операции, возвращается на место и закрепляется с помощью узловых швов.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
На первых стадиях образования грыжа не проявляет характерных симптомов кроме небольшого выпячивания в области живота. Наличие безболезненного новообразования – самый первый признак.
На ощупь оно мягкое, обычного цвета, в горизонтальном положении может исчезать самостоятельно. Обычно зарождающаяся грыжа обнаруживается случайно – при пальпации живота или на осмотре перед зеркалом.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В дальнейшем в области выпячивания появляются болезненные ощущения, что усиливаются после приема пищи, физических упражнений или любой другой ситуации, где повышается внутрибрюшное давление.
После окончательного формирования грыжа имеет такие признаки:
- новообразование эластичное;
- располагается вдоль белой линии, около пупка;
- средний диаметр выпячивания – от 1 до 10 сантиметров;
- болезненное после нагрузки, безболезненное в состоянии спокойствия;
- увеличивается в размере при повышении давления в животе.
Такое описание характерно для стабильного и плавного течения заболевания.
Защемление грыжи живота дает симптомы ранние и поздние. Первым тревожным сигналом будет боль и невправимость дефекта. Поздние начинаются в процессе ишемии и отмирания тканей в грыжевом мешке.
Кроме наружных грыж существуют так называемые внутренние ущемленные грыжи живота. Особого внимания заслуживают грыжи купола диафрагмы, почти всегда левого.
В ряде случаев грыжа белой линии живота ничем себя не проявляет и обнаруживается случайно. Первым и основным признаком заболевания, как правило, служит болезненное выбухание вдоль белой линии живота.
Защемление абдоминальной грыжи представляет собой зажатие органа в грыжевом мешке, на фоне чего нарушается кровообращение, постепенно изменяется функционирование, орган начинает отмирать.
Грыжи живота встречаются чаще у людей, чья деятельность связана с высокой физической нагрузкой, у беременных, при травматическом повреждении органов брюшной полости.
Защемление грыжи локализуется в области ворот выпячивания. Наиболее склонны к такому осложнению грыжи белой линии живота и паховые.
Заметить грыжу белой линии можно еще на стадии липомы: в вертикальном положении по средней линии в одном из мест между лобком и грудиной определяется небольшое образование. Его характеристика:
- безболезненное,
- мягкое на ощупь,
- кожа обычного цвета,
- в горизонтальном положении оно исчезает.
На начальной стадии отмечаются те же симптомы, только грыжа уже больших размеров. Она, так же как и липома, вправляется в полость, когда человек ложится.
У взрослых и детей, помимо основных, внешних признаков, имеется ряд симптомов, указывающих на увеличение или защемление грыжи. Проявляются они на второй и третьей стадии формирования и становятся поводом для обращения к хирургу за медицинской помощью.
Если образовалась грыжа белой линии живота, какие симптомы помогут заподозрить заболевание? Основной признак — болезненное выпячивание вдоль белой линии.
Боль может усиливаться после еды, физической нагрузки, при любых ситуациях, способствующих повышению внутрибрюшного давления. Боль в грыже может отдавать в подреберье, лопатку, поясницу.
> Часто заболевание сопровождается тошнотой, изжогой, отрыжкой.
Липома. В самом начале формирования грыжи образуется совсем маленькое отверстие в апоневрозе, в которое выходит небольшая часть жировой ткани.
На этом этапе в горизонтальном положении тела заметна небольшая припухлость в одном из участков белой линии. Образование полностью безболезненно, мягкое на ощупь, кожа над ним имеет естественный цвет.
Шишка исчезает сама в лежачем состоянии.
Начальная стадия. Отверстие или грыжевые ворота постепенно расширяются, что дает дорогу выходу грыжи. Выпячивание становится больше. Оно так же мягкое на ощупь, не вызывает болезненных ощущений или изменения над ним кожных покровов. Грыжа становиться на место, когда больной ложится на спину.
Окончательное формирование грыжи. Грыжевые ворота расширились еще больше, выпячивание достигло внушительных размеров (до 15 см в диаметре). Грыжа все так же мягкая, легко вправляемая в горизонтальном положении тела.
В ряде случаев грыжа белой линии живота ничем себя не проявляет и обнаруживается случайно. Первым и основным признаком заболевания, как правило, служит болезненное выбухание вдоль белой линии живота.
Грыжа различается по анатомическим, этиологическим, клиническим признакам.
- Пупочные – у женщин встречаются врожденный и приобретенный типы патологии. Заболевание сопровождается выходом внутренних органов через пупок, который у здорового человека зарастает еще в утробе матери. Приобретенные грыжи появляются по разным причинам. Это тяжелые физические нагрузки, слабость мышц пресса, период беременности и другие провоцирующие факторы.
- Бедренные – располагаются в соответствующей области, немного ниже складки паха.
- Паховые – распространенная разновидность брюшных грыж, чаще встречается у мужчин. У девушки и взрослой женщины преобладает врожденный вид заболевания.
- Диафрагмальные – представляют собой дефекты диафрагмы, являющиеся причиной смещения внутренних органов в грудную клетку. Диафрагмальные грыжи подразделяются на травматические и врожденные.
- Белой линии живота – дефект мышц и связок по середине передней брюшной стенки, состоит из соединительной ткани.
Еще один вид заболевания, это брюшная грыжа у женщин в области спигелиевой линии живота, крайне редкий тип патологии, при которой выпячивание диагностируется в области от пупка до передней верхней ости подвздошной кости.
В зависимости причины образования выделяют:
- Врожденные – диагностируются сразу после появления на свет ребенка или через некоторое время. Характерно для пупочных и паховых образований.
- Приобретенные – возникают под воздействием различных факторов в процессе жизнедеятельности человека.
- Послеоперационные – вентральные грыжи, актуальны после проведения хирургических манипуляций в абдоминальной области. Этот вид является причиной расхождения швов и рецидива патологии.
- Образования, возникающие после перенесения различных заболеваний (невропатические грыжи).
Первое место среди всех видов занимают врожденные образования. Приобретенные выпячивания появляются гораздо реже.
Заболевание имеет несколько клинических признаков:
- Вправимые – неосложненное нарушение, при котором грыжевое содержимое свободно вправляется.
- Невправимые – возникают вследствие образования спаек, содержимое мешка невозможно возвратить в брюшную полость.
- Не ущемленные – характеризуется отсутствием компрессии органов, попавших в грыжевое отверстие.
- Ущемленные – опасный вид осложнения, образуется при сокращении грыжевых ворот, результатом которого является сдавливание внутренних органов с нарушением кровообращения и развитием риска отмирания тканей.
Ущемленные грыжи делятся на ретроградные, эластические и пристеночные. Первый вид сопровождается отмиранием обратной части петли кишечника, которая находится в брюшной полости, а не в грыжевом мешке. Эластическое подразумевает компрессию одной петли или ее части. Пристеночное – это сдавливание наружной стенки кишки.
Уязвимость волокнистой пластинки, образующей белую линию – ключевая причина появления грыжевого выпячивания. Соединительнотканные структуры, истончившись, ослабевают.
В ослабевшей полосе формируются расселины, что приводит к расхождению (диастазу) мышц. Нормальная ширина белой линии – 3 см. При деформированной полосе мышечные края могут отходить до 10 см.
Причины ослабевания тканей:
- наследственность;
- избыток массы тела;
- послеоперационные осложнения;
- с трудом заживающие раны.
Заболевание вызывает повышение внутриполостного давления. К его увеличению приводят:
- запоры;
- инфекции органов дыхания, вызывающие сильный кашель;
- вынашивание ребенка и роды;
- неадекватные физические нагрузки;
- травмы живота.
Лечение грыж белой линии живота проводится с помощью оперативного вмешательства. Операция – это радикальный метод избавления от выпячивания, позволяющий навсегда устранить патологию.
Ущемленная грыжа белой линии живота требует срочного оперирования, несмотря на риск для здоровья пациента. Плановая операция осуществляется после подготовки пациента:
- За 6 – 8 часов до оперирования больному запрещено принимать пищу.
- Анестезиолог подбирает вид наркоза с учетом истории болезни и общего состояния пациента.
- Проводится флюорография.
- Начинается прием антибиотиков, что позволяет исключить инфицирование раны, развитие осложнений.
- Перед процедурой ставится очистительная клизма, мочевой катетер.
При правильном подходе и своевременном лечении прогноз благоприятный. Но лечение может быть только хирургическим.
Операция проводится так же, как и в случае пупочной или паховой грыжи — методами натяжной и ненатяжной герниопластики. Но при грыже средней линии живота одного удаления грыжи недостаточно.
Хирург должен провести устранение диастаза (расхождения) прямых мышц живота.
Натяжная герниопластика проводится только молодым пациентам с грыжами небольших размеров. Остальным показано применение сетчатых имплантов, которое обеспечивает минимальный процент рецидивов в дальнейшем.
Операцию проводят открытым способом или лапароскопическим. Второй является более щадящим.
Через проколы в брюшной стенке пациенту вводят видеоаппаратуру и инструменты для проведения операции. Этот малоинвазивный способ позволяет сократить срок реабилитации пациента и является более эстетичным.
Послеоперационные рубцы практически незаметны.
После операции на вторые сутки пациента могут выписать. В течение месяца ему рекомендуют носить бандаж, а через 3 месяца все ограничения на физические нагрузки полностью снимают. Человек может вести привычный образ жизни.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Консервативных методов для избавления от этой проблемы не существует. Грыжу белой линии можно излечить только путем оперативного вмешательства.
Операции назначаются хирургом в плановом порядке: осмотр, постановка диагноза, обследование, госпитализация.
Есть два метода излечения грыжи БЛЖ: консервативное лечение и оперативный метод.Консервативное лечение может быть, если липома не имеет больших размеров и не ущемлена. Надо помнить, что лекарственные средства купируют болевой синдром, но не решают проблему в целом.
В настоящее время единственным эффективным методом для устранения патологии является хирургическое вмешательство. Пластика грыжи с ушиванием дефекта в апоневрозе имеет лишь 10 % рецидивов и характеризуется низкой степенью осложнений.
Другие методы, особенно рецепты народной медицины, для лечения грыж любой этиологии не эффективны, зачастую приводят к ухудшению состояния пациента.
Для ушивания грыжи применяют лапароскопический или консервативный (через операционный разрез) методы хирургического вмешательства. Выбор способа зависит от локализации и размера грыж, а также от предпочтений хирурга.
Большинство врачей склоняются к традиционной операции, которая дает возможность тактильно ощутить содержимое грыжевого мешка.
Женщинам чаще проводят операцию методом лапароскопии. Связано это с эстетическими соображениями: послеоперационный шов отсутствует, а рубец от проколов практически незаметен.
Кроме мер, направленных на постановку диагноза, больному перед операцией нужно пройти дополнительное обследование, чтобы убедиться в отсутствии противопоказаний к хирургическому вмешательству. Обязательным являются:
- сдача крови и мочи для анализов;
- прохождение ЭКГ, чтобы убедиться в отсутствии патологий сердечно-сосудистой системы;
- аллергические пробы для подбора анестезирующего препарата.
В некоторых случаях за неделю или две до намеченной даты плановой операции назначается курс антибиотиков. Это необходимо, чтобы свести к минимуму риск послеоперационных осложнений.
Если пациент проходит лечение другого заболевания, может быть приостановлен курс препаратов, особенно, если они влияют на состав крови.
В день проведения операции запрещено принимать пищу, пить и курить. Непосредственно перед операцией пациент должен дать письменное разрешение на хирургическое вмешательство и анестезию.
Лечение грыжи белой линии живота народными способами неэффективно. Различные травы могут быть полезны, например, при радикулите, но против нарушения целостности апоневроза бессильны.
При правильном подходе и своевременном лечении прогноз благоприятный. Но лечение может быть только хирургическим. Операция проводится так же, как и в случае пупочной или — методами натяжной и ненатяжной герниопластики. Но при грыже средней линии живота одного удаления грыжи недостаточно. Хирург должен провести устранение диастаза (расхождения) прямых мышц живота.
Натяжная герниопластика проводится только молодым пациентам с грыжами небольших размеров. Остальным показано применение сетчатых имплантов, которое обеспечивает минимальный процент рецидивов в дальнейшем.
Операцию проводят открытым способом или лапароскопическим. Второй является более щадящим. Через проколы в брюшной стенке пациенту вводят видеоаппаратуру и инструменты для проведения операции. Этот малоинвазивный способ позволяет сократить срок реабилитации пациента и является более эстетичным. Послеоперационные рубцы практически незаметны.
После операции на вторые сутки пациента могут выписать. В течение месяца ему рекомендуют носить бандаж, а через 3 месяца все ограничения на физические нагрузки полностью снимают. Человек может вести привычный образ жизни.
В качестве профилактики данного заболевания врачи советуют во время беременности носить специальный поддерживающий бандаж, правильно питаться, следить за своим весом, не допускать дряблости и атрофии мышц живота, поддерживать их в хорошей форме, не поднимать тяжести и беречь себя от чрезмерных физических нагрузок.
После плановой операции, то есть когда грыжа не была ущемлена, восстановление проходит достаточно быстро. В стационаре пациента держат не более трех дней. В этот период медсестра регулярно делает перевязки, а доктор следит за состоянием швов и самочувствием пациента, чтобы исключить возможность заражения. В этих же целях назначается профилактический курс антибиотиков.
Период реабилитации предполагает соблюдение некоторых правил:
- запрещено поднимать вес свыше 5 кг (ограничение действует не менее 3 месяцев с момента операции);
- запрещены наклоны вперед, резкие движения и слишком интенсивные тренировки;
- показана умеренная физическая активность, особенно ходьба;
- необходимо принимать прописанные доктором слабительные препараты (запоры могут спровоцировать расхождение швов);
- стоит пересмотреть свой рацион и перейти на сбалансированное питание.
Людей, чья профессия связана с тяжелым физическим трудом, переводят на легкую работу на период до 6 месяцев.
Медикаментозное или домашнее лечение данного заболевания не проводится для мужчин и женщин – необходимо удаление грыжи живота, иначе проблема будет только прогрессировать и, в конце концов, приведет к защемлению.
Учитывая виды новообразования, а также особенности его расположения, могут быть предложены разные виды операции. Существует классификация наиболее эффективных способов удаления.
Самая простая операция по удалению новообразования – открытая. Врач делает разрез и, после удаления новообразования, стягивает белую линию живота швами.
Такая операция проводится достаточно быстро, но оставляет на коже довольно длинный рубец, кроме того, сохраняется риск повторного появления грыжи.
Другой вариант открытой операции – с ненатяжной пластикой. Чтобы укрепить белую линию, врач вставляет в нее протезы.
Данный способ заметно снижает риск рецидива, поэтому сегодня его рекомендуют как наиболее оптимальный и бюджетный.
Более дорогой, но практически не оставляющий следов метод удаления грыжи – лапароскопия. Врач делает не прямой длинный разрез, а три отверстия, через которые удаляется нарост, после чего белую линию скрепляют специальным протезом.
Лечение и восстановление после операции в этом случае занимает чуть больше недели, риск повторного возникновения грыжи также достаточно низкий.
Однако такая операция стоит довольно дорого и имеет ограничения – ее нельзя проводить для мужчин и женщин с болезнями легких и сердца.
Параперитонеальная операция – еще один современный способ удаления грыжи, он также проводится путем прокола брюшной области, но в этом случае инструменты не нужно вводить в брюшную область.
Операция проводится с помощью баллона, который раздувает окружающие грыжу ткани – образовавшееся в процессе пространство дает доступ к грыжевому мешку и позволяет удалить его содержимое. После операции поврежденную область скрепляют с помощью протеза.
Данные методы применяются, если отсутствует защемление грыжи. При наличии защемления проводится срочная операция – в ходе нее врач удаляет погибшую часть кишки, попавшую в грыжевой мешок.
Если повреждены и другие участки кишечника, то приходится делать глубокий разрез, чтобы удалить все омертвевшие ткани.
Данная операция достаточно тяжелая, после нее требуется длительное лечение и восстановление, поэтому рекомендуется обращаться к врачу при первых подозрениях на наличие грыжи.
Хотя лечить грыжу консервативными методами невозможно, лечение может помочь ускорить процесс восстановления после операции, особенно если она была тяжелая.
В первые 10 дней после нее обязательно нужно соблюдать диету – пить много воды и отказаться от твердой пищи.
Лучшее питание, которое помогает лечить последствия грыжи – бульоны, т. к. они помогают восстановить потерянную жидкость и предотвращают запоры.
Консервативное лечение – ношение бандажа – может быть рекомендовано лицам с ослабленной брюшной стенкой, т. к. это повышает риск возникновения грыжи.
Также бандаж могут назначить до операции, чтобы остановить выпячивание грыжи, и после нее, чтобы уменьшить боли в области рубца.
При наличии сформированной грыжи лечение невозможно – необходима операция.
Следует помнить об этом и не пытаться лечить проблему самостоятельно, т. к. промедление в этом вопросе может привести к серьезным последствиям.
Признаки абдоминальной грыжи появляются резко на фоне негативного фактора, но заболевание может присутствовать уже давно. У женщин появляются такие симптомы, как болезненность в животе, нарушение пищеварения, тошнота, тяжесть.
Внешние признаки припухлости присутствуют в 85% случаев (остальные 15% — внутренние грыжи).
локализируется непосредственно в области рубца, что сопровождается неприятными ощущениями, гиперемией, зудом и воспалением в случае плохого заживления раны.
Специфические симптомы грыж брюшной полости:
- При пупочной патологии в грыжевой мешок чаще выходит кишечник, что проявляется диспепсическими нарушениями, тошнотой, запором и вздутием живота. Ущемление выпячивания грозит разрывом кишки и перитонитом;
- Паховая грыжа проявляет симптомы постепенно, боли нарастают по мере увеличения дефекта, который локализируется с правой или левой стороны. Появляются признаки гинекологических заболеваний, развивается слабость паховых мышц, усиливается боль при ходьбе;
- Выпячивание белой линии включает симптомы боли в животе, жжения, ухудшения общего состояния. Грыжа локализируется в верхней или нижней части живота, а также около пупка.
На обследовании врач легко выявляет внешние грыжи живота путем пальпации и собрав анамнез жизни и заболевания.
Внутреннее выпячивание требуют подтверждения диагноза, потому назначается ультразвуковое исследование, КТ, МРТ, рентгенография с использованием контрастного вещества.
На одной лишь операции процесс лечения не заканчивается. Последним этапом терапии является восстановление больного.
Диета – один из центральных способов восстановления пациента. После операции больному дают много воды, чуть позже – жидкие супы и бульоны.
Диета в следующие дни: твердая пища, обогащенная витаминными комплексами. Рекомендуется принимать ту пищу, которая не вызывает повышенного газообразования и запоры.
Диетический рацион также предполагает дробность питания: больной должен употреблять пищу маленькими порциями.
Бандаж при грыже белой линии живота имеет свои преимущества: снижение вероятности послеоперационной грыжи, сохранения швов, поддержание слабых мышц брюшины.
Следует запомнить: бандаж для грыжи без операции не несет лечебных целей, в особых случаях неграмотное использование медицинского устройства даже несет вред..
ЛФК носит не только лечебный, но и профилактический характер. Все упражнения назначаются специалистом-реабилитологом
Как правило, лечебные занятия физкультурой направлены на восстановление тонуса всех мышц тела, но наибольшее внимание уделяется мышцам живота.
После операции многие люди задаются вопросом о том, можно ли качать пресс. Да, можно.
Качать пресс после удаления грыжи – важный момент в укреплении мышц передней стенки живота. Однако занятия для пресса нужно проводить правильно, а именно: пациенту нужно сгибать ноги в коленях.
В таком случае нагрузка уменьшается. Кроме пресса можно выполнять обычные отжимания – так задействованы большинство мышц тела, в особенности мускулы пресса и плечевой области.
Качать пресс при грыже не рекомендуется. Нагрузка на пресс резко повышает давление внутри брюшины, что является основополагающей причиной в развитии грыжи.
Кроме лечебной физкультуры пациенту назначают сеансы массажа, самомассаж, физиотерапевтические процедуры, лечебные занятия в бассейне.
В послеоперационный период пациенту прописывают медикаментозное восстановление. Ему следует носить бандаж, отказаться от физических нагрузок и придерживаться диеты. Обязательные условия успешного восстановления:
- безопасные обезболивающие медикаменты;
- исключение вредных привычек;
- лечебная гимнастика, но отказ от физических нагрузок;
- ношение бандажа;
- диета.
> Необходима ежедневная перевязка ран и обработка антисептическими препаратами.
Первые дни после операции пациенту не рекомендуют водить машину. Из-за вождения происходит натяжение рубца, а обезболивающие могут повлиять на концентрацию внимания. Нельзя мочить еще не заживший послеоперационный рубец. Реабилитационный период длится около двух месяцев.
Физические упражнения средней и умеренной интенсивности улучшают кровообращение и ускоряют заживление. Ходьба — лучший вариант. Аэробная нагрузка и подъём тяжестей исключаются на два месяца. Если пациент занимается спортом профессионально, занятия следует прервать на несколько недель.
После плановой операции, то есть когда грыжа не была ущемлена, восстановление проходит достаточно быстро. В стационаре пациента держат не более трех дней.
В этот период медсестра регулярно делает перевязки, а доктор следит за состоянием швов и самочувствием пациента, чтобы исключить возможность заражения.
В этих же целях назначается профилактический курс антибиотиков.
источник