Симптомы нейрогенного мочевого пузыря представлены в основном характерными признаками накопления: ургентное (повелительное) и учащенное в течение дня и ночи мочеиспускание, а также ургентное недержание мочи. Эти симптомы характерны для нейрогенной детрузорной гиперактивности.
Симптомы опорожнения мочевого пузыря включают мочеиспускание тонкой вялой струей, необходимость абдоминального давления при мочеиспускании, прерывистое мочеиспускание, ощущение неполного опорожнения мочевого пузыря. Они встречаются при снижении сократительной активности детрузора и отсутствии адекватного расслабления поперечно-полосатого сфинктера мочеиспускательного канала.
Нередко наблюдается сочетание симптомов накопления и опорожнения мочевого пузыря. Такая клиническая картина характерна для детрузорно-сфинктерной диссинергии.
Необходимо также обратить внимание на такие симптомы нейрогенного мочевого пузыря, как боль, гематурия, повышение температуры и озноб. Они возникают при остром и хроническом пиелонефрите, уретерогидронефрозе, воспалении простаты, органов мошонки и мочеиспускательного канала, которые часто сопутствуют нейрогенной дисфункции нижних мочевыводяших путей.
Важно помнить, что поздняя диагностика нейрогенного мочевого пузыря опасна необратимыми изменениями анатомического и функционального состояния мочевого пузыря и верхних мочевыводящих путей, поэтому диагностику и последующее лечение нейрогенных нарушений функции нижних мочевыводящих путей следует начинать как можно раньше.
Обследование начинают с опроса и сбора анамнеза, выясняют жалобы пациента. Нередко неврологические пациенты вследствие речевых или когнитивных нарушений не могут достаточно ясно рассказать о своих жалобах и анамнезе заболевания. поэтому обязательно надо, кроме изучения медицинской документации, подробно расспросить родственников больного.
Полученные результаты, наряду с данными предшествующих неврологических обследований, исключительно важны, так как только невролог может квалифицированно установить неврологическое заболевание, провести топическую диагностику. определить распространенность поражения нервной системы и составить прогноз. Помимо этого, оценивают психическое состояние и интеллект пациента, память, внимание, отношение к собственному положению, возможность ориентироваться в пространстве и времени и т.п.
Для определения сохранности чувствительной иннервации проводят исследование кожной чувствительности в области промежности, перианальной области, задней поверхности бёдер в зоне дерматома S2 и в ягодичной области в зонах S3 и S4. Снижение или полная утрата кожной чувствительности свидетельствуют о генерализованной периферической нейропатии (вследствие сахарного диабета, алкогольной интоксикации, токсических воздействий), о поражении спинного мозга или нервных корешков.
Исследование сухожильных рефлексов позволяет получить полезную информацию о сегментарных и надсегментарных функциях спинного мозга. Повышение активности глубокого сухожильного рефлекса (рефлекс Бабинского) указывает на повреждение нервных путей от головного мозга до передних рогов спинного мозга выше уровня S1-S2 (верхний мотонейрон) и обычно сочетается с нейрогенной детрузорной гиперактивностью. Снижение активности этого рефлекса свидетельствует о повреждении нервных путей от передних рогов спинного мозга на уровне S1-S2 до периферических органов (нижний мотонейрон).
Определение анального и бульбокавернозного (или клиторного) рефлексов помогает оценить сохранность крестцового отдела спинного мозга. При воспроизведении этих рефлексов раздражение по афферентным волокнам пудендального и/или тазового нерва поступает в крестцовый отдел спинного мозга и возвращается по эфферентным волокнам полового нерва.
Анальный рефлекс определяют лёгким прикосновением к кожно-слизистому переходу заднего прохода, что в норме вызывает рефлекторное, видимое глазом. сокращение анального сфинктера. Отсутствие сокращения обычно свидетельствует о поражении крестцового нерва (исключение составляют пожилые люди, у которых его отсутствие не всегда служит патологическим признаком).
Бульбокавернозный (или клиторный) рефлекс определяют, фиксируя сокращение анального сфинктера и мыши тазового дна в ответ на сжимание клитора или головки полового члена пальцами. Отсутствие бульбокавернозного рефлекса расценивают как следствие повреждения сакральных нервов или S2-S4 сегментов спинного мозга. Однако необходимо учитывать, что примерно у 20% людей в норме бульбокавернозный рефлекс может отсутствовать.
Важно оценить тонус анального сфинктера и его способность к произвольному сокращению. Наличие тонуса при отсутствии произвольных сокращении заднего прохода указывает на супрасакральное поражение нервных путей, при котором можно заподозрить нейрогенную дструзорную гиперактивность.
Часто неврологическое обследование включает определение вызванных потенциалов с заднего тибиального нерва для установления проходимости нервных волокон.
Урологическое обследование начинают с оценки симптомов, свойственных заболеваниям нижних мочевыволящих путей. Анализируют время их появления и динамику, что важно при определении причин нарушения акта мочеиспускания.
Симптомы нейрогенного мочевого пузыря могут возникнуть как непосредственно сразу после начала неврологическое заболевания (инсульт и другие) или повреждения нервной системы (травма спинного мозга), так и в отдалённый период. Примечательно, что примерно у 12% пациентов с рассеянным склерозом первым симптомом заболевания выявляют нарушение акта мочеиспускания.
Для оценки симптомов заболеваний нижних мочевыводящих путей используют дневник мочеиспусканий и международный вопросник по системе баллов IPSS. Ведение дневника мочеиспусканий предполагает регистрацию числа мочеиспусканий и эпизодов ургентных позывов, объёма каждого мочеиспускания и эпизодов ургентного недержания мочи на протяжении не менее 72 ч. Дневник мочеиспусканий важен в оценке жалоб больных с нарушением функции накопления мочевого пузыря.
Первоначально вопросник IPSS был предложен для оценки нарушений акта мочеиспускания при заболеваниях простаты, однако в настоящее время его успешно применяют для оценки симптомов заболеваний нижних мочевыводящих путей, вызванных другими болезнями, в том числе и неврологическими. Вопросник IPSS включает 7 вопросов, касающихся симптомов нарушения накопления и опорожнения мочевого пузыря.
Симптомы, характерные для заболеваний нижних мочевыводящих путей, могут быть следствием не только неврологических болезней и нарушений, но и разных урологических нозологии, поэтому важно проводить полное урологическое обследование, особенно у мужчин.
Лабораторная диагностика нейрогенного мочевого пузыря включает биохимический и клинический анализ крови, анализ осадка мочи, бактериологический анализ мочи. Результаты биохимического анализа крови могут выявить повышение уровня креатинина и мочевины вследствие нарушения азотовыделительной функции почек. Часто причиной этого служит пузырно-мочеточниковый рефлюкс и уретерогидронефроз у неврологических пациентов с нарушением функции опорожнения мочевого пузыря. При исследовании осадка мочи основное внимание обращают на наличие бактерий и количество лейкоцитов. Бактериологический анализ мочи позволяет определить вид микроорганизмов и их чувствительность к антибиотикам.
Ультразвуковое сканирование почек, мочевого пузыря, простаты у мужчин и определение остаточной мочи — обязательный метод обследования всех пациентов с нейрогенной дисфункцией нижних мочевыводящих путей. Обращают внимание на анатомическое состояние верхних мочевыводящих путей (уменьшение в размерах почек, истончение паренхимы, расширение чашечно-лоханочной системы и мочеточников), определяют объём мочевого пузыря и остаточной мочи. При выявлении у неврологических пациентов аденомы простаты важно определить доминирующую причину симптомов нарушения опорожнения мочевого пузыря.
Рентгенологическая диагностика нейрогенного мочевого пузыря в виде экскреторной урографии и ретроградной уретроцистографии применяют по показаниям. Чаще используют ретроградную уретроцистографию для исключения стриктуры мочеиспускательного канала.
Основной современный метод диагностики нейрогенной дисфункции нижних мочевыводящих путей заключается в УДИ. Исследователи считают, что лечение данной категории больных возможно только после определения с помощью уродинамического обследования формы нарушения функции нижних мочевыводящих путей. За 48 ч перед УДИ необходимо отменить (если .это возможно) медикаментозные средства, которые могут оказывать влияние на функцию нижних мочевыводящих путей. Всем пациентам с повреждением шейного и грудного отделов позвоночника необходимо проводить мониторинг артериального давления во время исследования, так как у них повышен риск автономной дисрефлексии (симпатический рефлекс) в ответ на наполнение мочевого пузыря в виде головной боли, повышения артериального давления, покраснения кожи лица и потливости.
УФМ — неинвазивный уродинамический метод определения параметров потока мочи. УФМ, наряду с ультразвуковым определением объема остаточной мочи, служат основными инструментальными методами оценки нарушения функции нижних мочевыводящих путей. Для правильного определения параметров потока мочи и объёма остаточной мочи рекомендуют неоднократное их повторение в разное время суток и всегда перед выполнением инвазивных методов исследования. Для нарушения функции опорожнения мочевого пузыря характерны снижение максимальной и средней скорости потока мочи, прерывание потока мочи, увеличение времени мочеиспускания и времени потока мочи.
Цистометрия — регистрация взаимосвязи объёма мочевого пузыря и давления в нём во время наполнения и опорожнения. Обычно цистометрию выполняют с одновременной ЭМГ мышц тазового дна. Способность детрузора растягиваться в ответ на поступление жидкости в мочевой пузырь и поддерживать в нём давление на достаточно низком уровне (не более 15 см вод.ст.), не вызывающем сокращение детрузора, называют адаптационной способностью детрузора. Нарушение этой способности встречается при супрасакральных повреждениях и приводит к фазной или терминальной детрузорной гиперактивности (повышение давления более чем 5 см вод.ст.).
При цистометрии наполнения определяют чувствительность мочевого пузыря в ответ на введение жидкости. В норме пациент, в ответ на наполнение мочевого пузыря, отмечает усиление позыва к акту мочеиспускания вплоть до выраженного и непреодолимого позыва, однако непроизвольные сокращения детрузора отсутствуют. Для повышенной чувствительности мочевого пузыря характерно появление первого ощущения его наполнения, а также первого и сильного позыва к акту мочеиспускания на уменьшенный от нормы объём жидкости, вводимой в мочевой пузырь. При пониженной чувствительности мочевого пузыря наблюдается ослабление позыва к акту мочеиспускания при наполнении мочевого пузыря вплоть до полного отсутствия.
Наиболее важный параметр цистометрии наполнения — детрузорное давление в точке утечки. Это наименьшее значение детрузорного давления, при котором отмечается утечка мочи по мочеиспускательному каналу в отсутствие абдоминального напряжения или детрузорного сокращения. При значении детрузорного давления в точке утечки более 40 см вод.ст. возникает большой риск пузырно-мочеточникового рефлюкса и повреждения верхних мочевыводящих путей.
Отсутствие увеличения электромиографической активности мышц тазового дна во время цистометрии наполнения, особенно при высоких объёмах введённой жидкости, а также при повышении абдоминального давления, свидетельствует об отсутствии сократительной активности поперечно-полосатого сфинктера мочеиспускательного канала.
Исследование «давление/поток» заключается в одновременной регистрации внутрипузырного и абдоминального давлений (с автоматическим вычислением их разницы детрузорного давления), а также параметров потока мочи. У неврологических больных всегда одновременно записывают электромиографическую активность поперечно-полосатого сфинктера мочеиспускательного канала. Исследование «давление-поток» позволяет оценить координацию между сокращением детрузора и расслаблением поперечно-полосатого сфинктера мочеиспускательного канала и мышц тазового дна во время акта мочеиспускания. По результатам исследования «давление-поток» определяют функцию детрузора и поперечно-полосатого сфинктера мочеиспускательного канала. В норме при произвольном сокращении детрузора происходит расслабление поперечнополосатого сфинктера мочеиспускательного канала и мышц тазового дна с последующим опорожнением мочевого пузыря без остаточной мочи. Для снижения детрузорной активности характерно сокращение детрузора уменьшенной силы или протяжённости во время опорожнения мочевого пузыря. Отсутствие детрузорной активности проявляется в несокращении детрузора при попытке опорожнения мочевого пузыря. Нарушение функции поперечно-полосатого сфинктера мочеиспускательного канала заключается в отсутствии адекватного расслабления последнего во время акта мочеиспускания (регистрируется электромиографическая активность). Только во время выполнения исследования «давление/поток» можно выявить такое уродинамическое состояние как наружная детрузорно-сфинктерная диссинергия, т.е. непроизвольное сокращение поперечно-полосатого сфинктера мочеиспускательного канала и мышц тазового дна во время сокращения детрузора. Наружная детрузорно-сфинктерная диссинергия проявляется повышенной электромиографической активностью во время опорожнения мочевого пузыря.
Видеоуродинамическое исследование позволяет регистрировать вышеперечисленные параметры фаз наполнения (цистометрия) и опорожнения («давление-поток» и ЭМГ поперечно-полосатого сфинктера мочеиспускательного канала и мышц тазового дна) мочевого пузыря с одновременным рентгенологическим изображением ВМП и нижних мочевыводящих путей. Во время видеоуродинамического исследования, в отличие от стандартного УДИ, можно выявить нарушение расслабления гладкомышечных структур шейки мочевого пузыря (внутренняя детрузорно-сфинктерная диссинергия) и пузырно-мочеточниковый рефлюкс.
По показаниям при УДИ выполняют специальные тесты: тест с холодной водой. Тест с холодной водой заключается в измерении детрузорного давления при быстром введении в мочевой пузырь охлаждённой дистиллированной воды. У пациентов с повреждением верхнего мотонейрона в ответ на быстрое введение охлаждённой жидкости возникает резкое сокращение детрузора, нередко сопровождающееся ургентным недержанием мочи.
Положительный результат теста указывает на поражение нижних сегментов спинного мозга или нервов мочевого пузыря.
Таким образом, уродинамические методы исследования позволяют выявить все существующие формы нейрогенной дисфункции нижних мочевыводящих путей. Цистометрия наполнения даёт возможность оценить фазу накопления мочевого пузыря и определить снижение или повышение чувствительности мочевого пузыря, снижение адаптационной способности (комплианс) детрузора, увеличение объёма мочевого пузыря, детрузорную гиперактивность и сфинктерную аконтрак-гильность.
«Давление-поток» с одновременной ЭМГ мышц тазового дна помогает оценить фазу опсрожнения мочевого пузыря и выявить снижение или отсутствие сократительной активности детрузора, наружную детрузорно-сфинктерную диссинергию, нарушение адекватного расслабления поперечно-полосатого сфинктера мочеиспускательного канала.
Видеоуродинамическое исследование позволяет диагностировать внутреннюю детрузорно-сфинктерную диссинергию и нарушение адекватного расслабления шейки мочевого пузыря.

источник
При выяснении жалоб необходимо обратить внимание на признаки, указывающие на нарушение произвольного контроля мочеиспускания. Они достаточно разнообразны. Прежде всего это расстройство чувства позыва на мочеиспускание.
Позыв на мочеиспускание может быть подавлен, ослаблен или значительно выражен и носить ургентный, или иначе императивный характер. Уряда пациентов он трансформируется в различные вегетативные реакции или чувство давления внизу живота.
К расстройству афферентной иннервации мочевого пузыря также относится исчезновение чувства его наполнения и прохождения мочи или уретрального катетера по уретре.
Возможны нарушения мочеиспускания в виде его затруднения, вплоть до задержки мочи. В последнем случае может наблюдаться явление парадоксальной ишурии, обусловленной непроизвольным выделением мочи из-за значительного перерастяжения мочевого пузыря. Само по себе недержание мочи в той или иной степени (от незначительного подкапывания до тотальной инконтиненции) также может быть проявлением нейрогенной дисфункции мочевого пузыря. Для оценки субъективного состояния больного и определения выраженности недержания мочи можно учитывать количество прокладок, используемых для сбора мочи (легкая степень — 1 прокладка в сутки, умеренная — 2-3, выраженная — более 3) [1].
Следует уделить внимание частоте мочеиспусканий, объему выделяемой мочи, наличию императивных позывов и эпизодов недержания, возможности удерживать мочу волевым усилием при возникновении чувства позыва.
Все эти вопросы лучше изучить по дневникам мочеиспускания, которые может вести сам пациент или лицо, за ним ухаживающее. Дневники мочеиспускания позволяют объективизировать жалобы пациента и проследить последующую динамику симптомов заболевания на фоне лечения. Считается, что достоверность дневников мочеиспускания выше, если они ведутся в течение 48-72 часов наблюдения. При общении с пациентом необходимо выяснить приемы, которые он использует для осуществления акта мочеиспускания, это может быть: напряжение мышц передней брюшной стенки, надавливание на область мочевого пузыря, раздражение рефлексогенных зон, изменение положения тела и т.д.
Важно узнать у больного, какие средства индивидуального ухода он использует для сбора мочи и ее эвакуации из мочевого пузыря. При проведении периодических катетеризации может быть рекомендовано ведение дневника катетеризации. Дневник катетеризации позволяет изучить количество остаточной мочи и определить периодичность проведения дренирования и его целесообразность. Мы рекомендуем ведение такого дневника в течение 48—72 часов.
При наличии цистостомического свища следует обратить внимание на появление чувства наполнения мочевого пузыря или даже позыва при пережатии дренажной трубки, а также возникающее при этом мочеиспускание и количество остаточной мочи сразу после осуществления такой микции.
При опросе целесообразно собрать информацию о наличии у пациента немотивированных подъемов температуры тела в вечернее время или после нарушений режима катетеризации, затруднений при проведении катетера по уретре и мочеиспускании из-за спастики мышц нижней половины тела, изменениях цвета и запаха мочи и наличии в ней различных примесей. Не менее важным является выяснение питьевого режима. Опрос урологом должен включать вопросы на выявление других тазовых расстройств: сексуальной дисфункции и дисфункции кишечника.
При изучении урологического анамнеза следует обратить внимание на наличие у больного урологических заболеваний до получения позвоночно-спинномозговой травмы. Этот момент является очень важным для правильной комплексной оценки состояния пациента и разработки эффективной программы индивидуальной реабилитации. Необходимо выяснить характер нарушений мочеиспускания и чувствительности мочевого пузыря сразу после травмы и в последующие периоды течения травматической болезни спинного мозга, длительность и способ дренирования мочевых путей. Изучение урологического анамнеза также подразумевает сбор сведений о возможном повреждении уретры при ее катетеризации, камнях мочевого пузыря и их оперативном удалении, острых воспалительных явлениях мочевыделительной системы и методах применявшегося лечения.
Правильно собранные жалобы и тщательное изучение анамнеза заболевания уже на первом этапе обследования позволяют достаточно точно установить форму нейрогенной дисфункции мочеиспускания и определить алгоритм нужного обследования.
Урологический осмотр пациентов с нейрогенным мочевым пузырем при травматической болезни спинного мозга имеет некоторые отличия по сравнению со стандартным урологическим осмотром.
Стандартный урологический осмотр следует начинать с осмотра живота и выполнения его поверхностной и глубокой пальпации. Важность проведения осмотра и пальпации передней брюшной стенки при физикальном урологическом исследовании определяется сложностью интерпретации состояния пациента, необходимостью дифференциальной диагностики ряда урологических и хирургических заболеваний в условиях нарушения иннервации и расстройства проводниковой функции спинного мозга.
Осмотр области почек и мочевого пузыря позволяет выявить местные изменения тканей в области этих органов и выяснить перенесенные травматические повреждения или оперативные вмешательства на основании рубцовых изменений кожных покровов. Особенностью пальпации поясничной области является то, что часто осмотр осуществим только в лежачем положении, не позволяющем выяснить степень подвижности почек. Необходимо помнить о том, что, несмотря на нарушение поверхностной чувствительности, глубокая может быть сохранена в проекции почек у ряда пациентов. Пальпация и перкуссия мочевого пузыря достаточно стандартны, однако следует обратить внимание, не сопровождают ли их непроизвольные выделения мочи. При пальпации и перкуссии области мочевого пузыря необходимо выяснить, за какое время до осмотра пациент помочился. Это позволит косвенно судить о нарушении эвакуаторной функции мочевого пузыря.
У мужчин и женщин проводится стандартное обследование наружных половых органов. При этом акцентировать внимание следует на состояние кожных покровов, наличии выделений из уретры (моча, гной, кровь), анатомических изменениях, тонусе мышц промежности в покое и наличие их спастических сокращений при раздражении. У женщин следует обратить внимание на наличие пролапса половых органов. При осмотре гениталий следует выяснить наличие недержания мочи при изменении положения тела пациента, постукивании по передней брюшной стенке или физическом усилии (кашлевая проба и напряжение мышц передней брюшной стенки). У мужчин обязательным является выполнение ректального пальцевого исследования для исключения патологических изменений со стороны предстательной железы.
Несмотря на то что топическая диагностика при повреждениях спинного мозга входит в компетенцию невролога, уролог при проведении осмотра должен оценить три рефлекса: анальный, бульбокавернозный и кремастерный.
Анальный рефлекс определяется при уколе кожи возле заднего прохода и реализуется через сокращение анального сфинктера.
Кремастерный рефлекс вызывается раздражением кожи внутренней поверхности бедра и сопровождается сокращением мышцы, поднимающей яичко на стороне раздражения.
Бульбокавернозный рефлекс провоцируется сжиманием головки полового члена или надавливанием на клитор (у 30% здоровых женщин указанный рефлекс отсутствует), что приводит к сокращению анального сфинктера или мышц промежности. При наличии у пациента катетера Фолея рефлекс может быть вызван подергиванием за катетер, приводящим к раздражению шейки мочевого пузыря и инициации рефлекса.
При наличии у пациента цистостомического дренажа необходимо оценить состояние цистостомической трубки (изменение естественного цвета, крепитация при пальпации из-за отложений солей, загрязнение выделениями из свища), адекватность улавливания ею мочи, цвет выделяемой по дренажу мочи и наличие грануляционных разрастаний из свища. При наличии уретрального катетера кроме адекватности его функционирования и состояния дренажа важно выяснить наличие выделений помимо катетера из уретры и их характер (слизистые, гнойные, кровянистые).
Урологический осмотр является важной составляющей оценки состояния пациента в позднем периоде травматической болезни спинного мозга. Он позволяет выявить или заподозрить ряд изменений со стороны мочевыделительной системы на этапе диагностики, предшествующем применению более сложных методов лучевых и инструментальных исследований.
Лабораторные исследования являются неотъемлемой частью урологического обследования у пациентов, перенесших позвоночно-спинномозговую травму, а также важной составляющей динамического наблюдения за состоянием мочевыделительной системы и скрининга вторичных осложнений нейрогенного мочевого пузыря во все периоды травматической болезни спинного мозга.
Среди лабораторных исследований стоит выделить клинический анализ мочи и микроскопию ее осадка, бактериологический посев мочи с определением чувствительности патогенных микроорганизмов к антибиотикам и бактериофагам. Следует учитывать, что почти у 60% больных с пиурией при посеве мочи положительные культуры бактерий не обнаруживаются [11].
Общий анализ мочи должен выполняться достаточно часто. Европейская ассоциация урологов рекомендует проводить анализ мочи не реже 1 раза в 2 месяца, а посев мочи не реже 1 раза в 6 месяцев. Однако важным фактором достоверности такого анализа является соблюдение правил забора мочи.
Часто недостаточно оцененным у пациентов с травматической болезнью спинного мозга является биохимический анализ крови, из многообразия изучаемых величин которого стоит выделить креатинин и мочевину как показатели азотовыделительной функции почек.
Ультразвуковое исследование мочеполовой системы не имеет патогомоничных для нейрогенного мочевого пузыря симптомов заболевания. Ультразвуковые признаки при нарушении эвакуации мочи из мочевого пузыря идентичны изменениям при органической инфравезикальной обструкции, среди ультразвуковых признаков которой можно выделить следующие изменения: асимметричность формы мочевого пузыря, утолщение и трабекулярность его стенки, наличие в ней дивертикулов, а в полости органа дополнительных включений (камни, взвесь) [2].
Ультразвуковому исследованию придается большое значение в скрининге вторичных изменений мочевых путей, наступающих как осложнения нейрогенной дисфункции мочеиспускания. Ультрасонография позволяет диагностировать воспалительные изменения, сопровождающиеся деструкцией ткани простаты и паренхимы почек, камни мочевых путей, пузырно-мочеточниковый рефлюкс, гидронефротическую трансформацию, нарушение оттока мочи.
Ультрасонография является наиболее безопасным методом определения остаточной мочи и позволяет проводить ее мониторинг для контроля эффективности назначенной терапии.
Рекомендуемым для пациентов с травматической болезнью спинного мозга является прохождение ультразвукового исследования мочевых путей не реже 1 раза в 12 месяцев, независимо от степени компенсации нейрогенной дисфункции мочевого пузыря и наличия или отсутствия урологического анамнеза. В случае наличия вторичных осложнений или выраженных нарушений эвакуаторной функции мочевого пузыря вопрос о частоте проведения исследования решается на основании индивидуальной программы урологической реабилитации.
Рентгеноурологическое обследование включает несколько исследований: обзорную и экскреторную урографию, различные виды цистографии, восходящую и микционную уретрографию. Рентгеноурологическое обследование выполняется при наличии или подозрении у пациента вторичных осложнений нейрогенной дисфункции мочевого пузыря.
При поражении мочевого пузыря выше спинальных центров мочеиспускания на цистограмме он имеет пирамидальную или грушевидную форму, а стенка его из-за выраженной трабекулярности (множества ложных дивертикулов) с четкими и неровными контурами. При ретроградном заполнении уретры и мочевого пузыря раствором контраста определяется сужение уретры в области ее наружного сфинктера. Внутренний сфинктер тоже может быть сужен, что выражается в синдроме «фонтанчика», или широко раскрыт в виде «воронки». При рефлекторной форме нейрогенной дисфункции и детрузорно-сфинктерной диссинергии может определяться снижение емкости мочевого пузыря и пузырно-мочеточниковый рефлюкс различной степени выраженности.
При формах нейрогенной дисфункции мочеиспускания, сопровождающихся нарушением сократительной способности мочевого пузыря, на цистограмме он имеет значительную емкость, «башенную форму» и смещение в сторону от средней оси, но в целом на рентгенограммах такой нейрогенный мочевой пузырь отличается от перерастянутого интактного мочевого пузыря [20].
Описанные органические изменения мочевого пузыря возникают в позднем периоде травматической болезни спинного мозга. Надо отметить, что самостоятельного значения в диагностике нейрогенной дисфункции мочевого пузыря рентгеноурологические методы не имеют, они применяются при развитии вторичных осложнений или при комплексном урологическом обследовании.
Цистоскопия — инвазивное инструментальное исследование, имеющее ограниченные показания и не применяющееся непосредственно как метод диагностики нейрогенного мочевого пузыря. Тем не менее она требует отдельного отражения своего диагностического значения. По нашему мнению, при постановке показаний к методу стоит основываться на следующем: подозрение на инородное тело мочевого пузыря, макрогематурия неясного генеза, исключение органической инфравезикальной обструкции и ее дифференциальной диагностики с функциональным спазмом сфинктеров мочевого пузыря, установление истинной — анатомической емкости мочевого пузыря. В последнем случае показанием являются формы нейрогенной дисфункции, сопровождающиеся гиперактивностью детрузора, и это исследование должно выполняться с адекватной анестезией.
Основным методом диагностики нейрогенного мочевого пузыря и определения формы нейрогенной дисфункции мочеиспускания является комплексное урологическое обследование. Уродинамические исследования в комплексе с неврологическим обследованием являются наиболее объективными методами диагностики нейрогенной дисфункции мочевого пузыря. Комбинированное уродинамическое обследование позволяет определить функциональный статус нижних мочевыводящих путей и значение сфинктерной и детрузорной дисфункции в генезе имеющихся нарушений мочеиспускания, а также выбрать оптимальный метод коррекции нейрогенного мочевого пузыря и прогнозировать ее эффективность на основании объективного контроля проводимой терапии. Этот вид функциональной диагностики включает в себя следующие методы исследования: урофлоуметрия, ретроградная цистометрия наполнения, профилометрия уретры, электромиография мышц тазового дна.
Ценность уродинамических исследований возрастает при предварительном обследовании, позволяющем оценить средний объем выделенной во время мочеиспускания мочи, количество суточных микций, объем остаточной мочи. Общие сведения о характере мочеиспускания можно получить при составлении пациентом вышеупомянутых дневников мочеиспускания, а о количестве остаточной мочи по данным ультрасонографии. Таким образом, можно считать, что уродинамическое исследование начинается с интерпретации дневника мочеиспускания.
Типичными проявлениями нарушения резервуарной функции мочевого пузыря при нейрогенной дисфункции мочевого пузыря, регистрируемыми при уродинамическом обследовании, являются: гипер- или гипосенсорность, усиление вегетативных реакций, снижение комплеанса, увеличение цистометрической емкости мочевого пузыря, гиперактивность детрузора, аконтрактильность сфинктера. Для нейрогенной дисфункции нарушения эвакуаторной функции мочевого пузыря характерны: аконтрактильность детрузора, детрузорно-сфинктерная диссинергия, гиперконтрактильный наружный сфинктер уретры, гиперконтрактильный сфинктер мочевого пузыря (шейка мочевого пузыря).
Любое сложное комбинированное уродинамическое обследование рекомендуется начинать с урофлоуметрии. Это неинвазивный метод исследования уродинамики нижних мочевых путей в фазе опорожнения мочевого пузыря, позволяющий охарактеризовать сократительную активность детрузора и проходимость уретры. Она оценивается по следующим показателям: время мочеиспускания, максимальная объемная скорость, средняя скорость мочеиспускания, время достижения максимальной скорости, суммарный объем мочеиспускания, время ожидания начала мочеиспускания.
Во всех случаях интерпретировать урофлоуметрию следует не только по указанным показателям, но и по графической кривой. Для объективизации полученных данных исследование следует проводить не менее 2—3 раз, сведения, полученные при объеме менее 150 мл мочи, выпущенной при мочеиспускании, не достоверны.
Осторожно следует оценивать мочеиспускание у пациентов, которые не могут быть вертикализированы и не в состоянии опорожнять мочевой пузырь в физиологичном положении. Не имеет диагностической ценности исследование, выполненное у пациентов с инородным телом мочевого пузыря или при применении специальных приемов для инициации и осуществления мочеиспускания. Урофлоуметрию целесообразно завершать определением количества остаточной мочи [25].
Самодостаточным и наиболее информативным методом исследования уродинамики является цистометрия. Цистометрия — инвазивный метод исследования уродинамики нижних мочевых путей, заключающийся в регистрации изменений внутрипузырного давления в ответ на ретроградное заполнение или опорожнение мочевого пузыря, позволяющий получить количественную оценку его функционального состояния. При выполнении цистометрии наполнения оцениваются следующие параметры: активность детрузора [1] в фазу наполнения и опорожнения мочевого пузыря; чувствительность детрузора, комплеанс, максимальная цистометрическая емкость, электромиографическая активность мышц промежности. При определении чувствительности мочевого пузыря основываются на таких показателях, как возникновение первого ощущения наполнения мочевого пузыря, возникновение нормального позыва к мочеиспусканию, возникновение сильного позыва к мочеиспусканию.
Комплеанс — величина, отражающая изменения внутрипузырного давления в ответ на изменение объема мочевого пузыря при его наполнении, то есть она отражает адаптационную способность детрузора. Комплеанс оценивается в начале наполнения (комплеанс 1) и при максимальной цистометрической емкости (комплеанс 2).
Максимальная цистометрическая емкость — показатель, который может значительно отличаться от истинной емкости мочевого пузыря, определяемой под наркозом при цистоскопии. В момент мочеиспускания цистометрия позволяет оценить уретральное сопротивление и сократительную способность детрузора. При контроле абдоминального давления (по ректальному катетеру-электроду) появляется возможность определять детрузорное давление (разница внутрипузырного и внутрибрюшного давлений) и наличие непроизвольных сокращений детрузора.
К особенностям проведения исследования у пациентов с нейрогенным мочевым пузырем после позвоночно-спинномозговой травмы относится необходимость отмены препаратов, влияющих на нижние мочевые пути, по крайней мере за 48 часов до исследования. Цистометрию желательно проводить при медленном наполнении мочевого пузыря теплым физиологическим раствором, так как использование быстрого наполнения или холодной жидкости при нейрогенной дисфункции мочевого пузыря может служить провокационным тестом. Перед манипуляцией необходимо провести тщательное очищение прямой кишки, убедиться в отсутствии признаков манифестации уроинфекции и выраженных проявлений автономной дисрефлексии. При подозрении на автономную дисрефлексию уродинамическое исследование рекомендуют проводить под постоянным контролем измерений артериального давления [29].
Цистометрия малоинформативна при наличии у пациента цистостомического дренажа и других инородных тел мочевого пузыря, резкого снижения емкостных характеристик. Хотя и имеются сведения о возможности выполнения цистосметрии через цистостомический дренаж (прямая цистометрия) результаты ее сомнительны и не могут достоверно отражать функциональное состояние нижних мочевых путей, так как выполняются в «нефизиологичных условиях».
Наиболее информативным считается сочетание цистометрии с видеоуро-динамикой. В настоящее время видеоуродинамика признана золотым стандартом уродинамического обследования, она представляет собой комбинацию цистометрии наполнения и исследования «давление — поток» с рентгеноконтрастным флюороскопическим контролем. Такая комбинация исследований позволяет наравне с функциональными показателями цистометрии получить сведения о морфологических изменениях мочевыводящих путей в фазы накопления и выведения мочи. Повышения информативности цистометрии можно добиться использованием фармакологических проб и теста с «холодной водой» [15]. Однако на практике провокационные тесты применяются достаточно редко.
Для измерения внутриуретрального давления и оценки замыкательной функции уретры проводится профилометрия уретры. Внутриуретральное давление может быть измерено в покое, при напряжении и во время микции. Это исследование отражает взаимоотношение между детрузором и уретрой (мочеполовой диафрагмой таза) [19]. На практике оно имеет ограниченное применение при нейрогенной дисфукции, обусловленной травматической болезнью спинного мозга.
Обычно цистометрия проводится одновременно с электромиографией, позволяющей регистрировать активность наружного уретрального сфинктера, поперечнополосатой мускулатуры мышц мочеполовой диафрагмы таза, анального сфинктера. Электромиография позволяет получить объективные характеристики функционального состояния нервно-мышечного аппарата промежности.
Нейрофизиологические тесты являются частью неврологического обследования, выполняются на нейрофизиологической установке и включают в себя: электромиографию мышц тазового дна, уретрального и анального сфинктеров; исследование проводимости срамного нерва; исследование латентности бульбокавернозного и анального рефлексов; вызванные потенциалы клитора и головки полового члена; сенсорное тестирование мочевого пузыря и мочеиспускательного канала.
Таким образом, уродинамические методы в комплексе с неврологическим обследованием, осмотром и опросом пациента являются основными методами диагностики нейрогенного мочевого пузыря у пациентов после позвоночно-спинномозговой травмы. Значение остальных методов урологического обследования у этой категории больных обусловлено необходимостью проведения скрининга для профилактики и раннего выявления осложнений нейрогенной дисфункции мочеиспускания со стороны мочевыделительной системы.
[1] Детрузор — мышца мочевого пузыря, изгоняющая мочу, составная часть его стенки. [Прим. reabilitaciya.org].Даренков С.П., Селюков Р.В. Нейрогенный мочевой пузырь при травматической болезни спинного мозга // Реабилитация больных с травматической болезнью спинного мозга; Под общ. ред. Г.Е. Ивановой и др. — М., 2010. С. 113-120.
источник
а) Определение:
• Дисфункция мочевого пузыря вызваная неврологическим дефицитом:
о Классификация, основанная на уровне поражения нервной системы включает следующие типы: супрапонтинный, спинальный (супрасакральный, эпиконусный), периферический и чувствительный
1. Общая характеристика:
• Лучший диагностический критерий:
о Сокращение или растяжение мочевого пузыря
2. Рентгенологические признаки нейрогенного мочевого пузыря:
• Цистоуретерографические или на цистографические признаки:
о Супрапонтинные (центр выше моста) поражения — гиперрефлексия детрузора:
— Форма мочевого пузыря становится более округлой и наблюдается зубчатость слизистой выше треугольника (из-за сжатия детрузора)
— ± образование трабекул и ↑ толщины стенки
о Супрасакральные (выше S2-4) поражения — гиперрефлексия детрузора с детрузорно-сфинктерной диссинергией:
— Контрастирование в виде клюва (слегка открытый задний отдел уретры)
— Контраст распространяется до наружного сфинктера/моче-половой диафрагмы (расширение заднего отдела уретры)
— Форма еловой или сосновой шишки (в тяжелых случаях): удлиненный и остроконечный мочевой пузырь с псевдодивертикулом
о Эпиконусные (S2-4) поражения — вялая гиперрефлексия детрузора (накопление мочи), арефлексия детрузора (опустошение мочевого пузыря), детрузорно-сфинктерная диссинергия:
— Признаки поражения центрального и периферического мотонейрона; форма сосновой шишки
о Периферические (ниже S2-4) поражения — арефлексия детрузора:
— Большой атоничный мочевой пузырь: отсутствуют признаки сокращения детрузора во время мочеиспускания и плохое опустошение мочевого пузыря
— Нисходящее смещение основания мочевого пузыря и влагалища → инфравезикальная обструкция функциональной природы (у женщин)
о Чувствительные поражения — отсутствие чувства наполнения мочевого пузыря:
— Раннее опорожнение мочевого пузыря
— Форма мочевого пузыря становится более округлой и наблюдается зубчатость слизистой
— Большой атоничный мочевой пузырь с гладкими краями: невозможно отличить от поражений периферического нерва (хроническое поражение)
о Вторичные аномалии мочевого пузыря и верхних отделов мочевыводящих путей:
— Образование трабекул, расширение верхних отделов мочевыводящих путей, псевдодивертикулы, пузырно-мочеточниковый рефлюкс
— Невозможно отличить детрузорно-сфинктерную диссинер-гию и инфравезикальную обструкцию функциональной природы
3. КТ при нейрогенном мочевом пузыре:
• Утолщение стенки мочевого пузыря, образование трабекул и наличие псевдодивертикула
• Гидроуретер/гидронефроз и атрофия почки наблюдаются при тяжелом хроническом течении заболевания
4. УЗИ при нейрогенном мочевом пузыре:
• В-режим:
о Признаки варьируют в зависимости от типа и уровня неврологического дефицита
о Маленький сокращенный или большой атоничный мочевой пузырь; утолщение стенок; пузырно-мочеточниковый рефлюкс при опорожнении; увеличение объема остаточной мочи
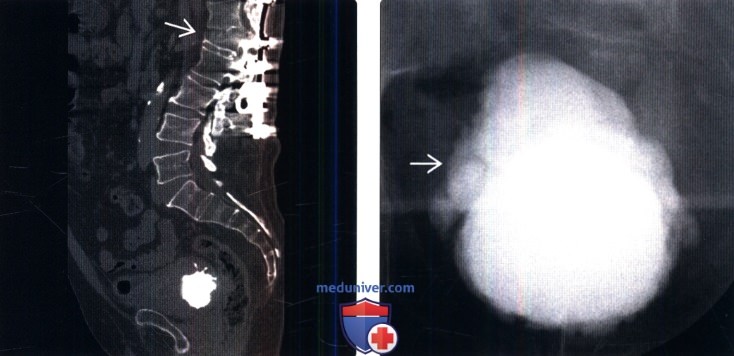
(Справа) Ретроградная цистографи я: у этого же пациента лучше визуализируются трабекулы. Такую картину также можно наблюдать при хронической обструкции выходного отверстия мочевого пузыря. 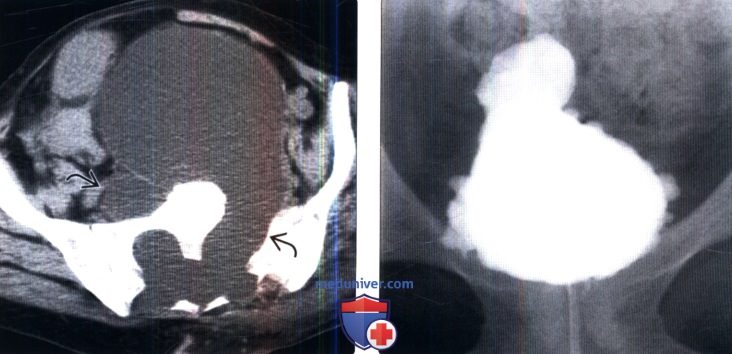
(Справа) Цистография в прямой проекции: заметное образование трабекул в мочевом пузыре, похожее на еловую шишку. Такая картина часто наблюдается при гиперрефлексии детрузора, которая обусловлена супрасакральными поражениями. 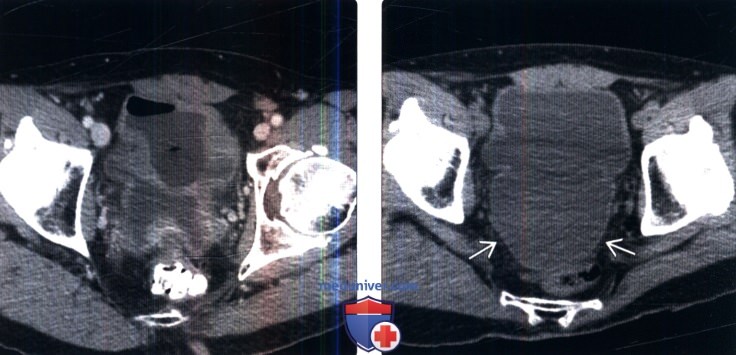
(Справа) На другой томограмме у этого же пациента лучше визуализируется крупный дивертикул вдоль задней стенки мочевого пузыря. Такие признаки характерны для супрапонтинного типа нейрогенного мочевого пузыря.
в) Дифференциальная диагностика нейрогенного мочевого пузыря:
1. Обструкция выходного отверстия:
• Вследствие стриктур уретры, доброкачественного или злокачественного увеличения предстательной железы, врожденные уретральные клапаны
• Образование трабекул в детрузоре и задержка мочи
• Гиперрефлексия детрузора (на ранней стадии) — арефлексия (при хроническом течении)
2. Рак мочевого пузыря:
• Утолщение стенки мочевого пузыря при раке носит очаговый и эксцентричный характер
г) Патофизиология. Общая характеристика:
• Этиология:
о Супрапонтинные: инсульт, артериосклероз, опухоль головного мозга, болезнь Паркинсона, синдром Шай-Дрегера, рассеянный склероз
о Супрасакральные: травма, опухоль или рассеянный склероз
о Эпиконусные: миеломенингоцеле, опухоль или травма
о Периферические (тазовые ± срамной нервы): оперативное вмешательство на тазу, поражение конского хвоста
о Чувствительные: Сахарный диабет, пернициозная анемия или спинная сухотка
(Справа) КТ без контрастирования, аксиальный срез: у пациента с нейрогенным мочевым пузырем определяется двустороння корковая атрофия почек и наличие па-ренхимальных кальцификатов, вследствие хронического рефлюкса мочи. 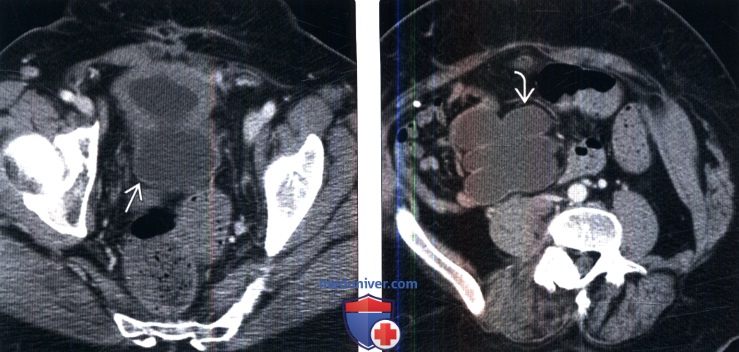
(Справа) КТ, аксиальный срез: у этого же пациента определяются послеоперационные изменения протеза мочевого пузыря из сегмента подвздошной кишки. 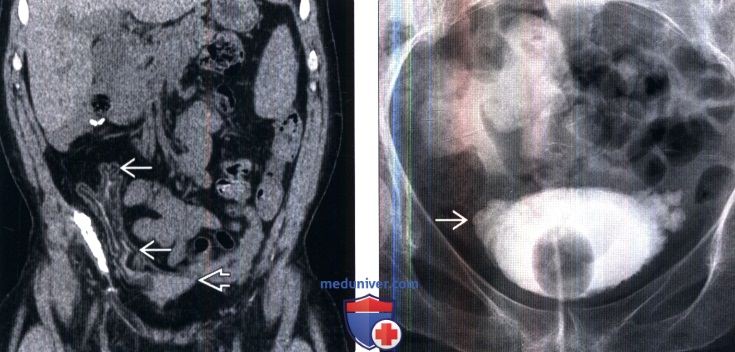
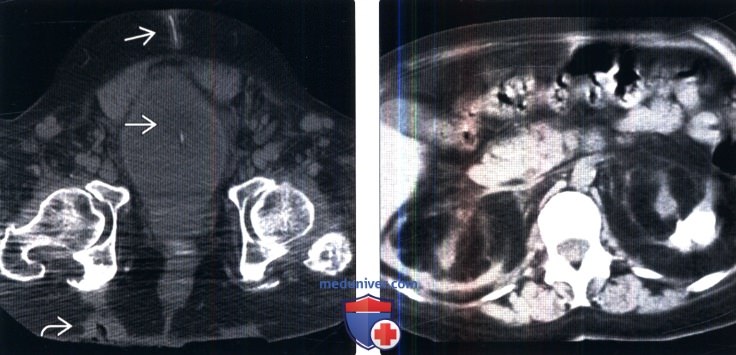
(Справа) Ретроградная цистография в прямой проекции: у пациента с рассеянным склерозом в анамнезе определяется трабекулярность мочевого пузыря.
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые признаки/симптомы:
о Учащенное мочеиспускание, ноктурия, ургентное недержание, задержка мочи, недержание
о Гипер- или гипорефлексия; императивные позывы на мочеиспускание или отсутствие чувствительности
2. Течение и прогноз:
• Осложнения: инфицирование, рефлюкс, гидронефроз, уролитиаз, половая дисфункция, автономная дисрефлексия
• Благоприятный прогноз при лечении на ранних стадиях
• Неблагоприятный прогноз при отсутствии лечения на ранних стадиях; приводит к постоянному повреждению почек
3. Лечение нейрогенного мочевого пузыря:
• Гиперрефлексия:
о Увеличение объема мочевого пузыря: пластика мочевого пузыря с формированием искусственного резервуара, мышечные или фасциальные слинги, ганглиоблокаторы, ботулотоксин типа А
о Увеличение частоты мочеиспускания: катетеризация, трансуретральная сфинктеротомия
• Гипорефлексия:
о Тренировка мочевого пузыря, катетеризация, резекция/денервация шейки мочевого пузыря, ганглиомиметики
е) Список использованной литературы:
1. Jung JH et al: Establishment of the novel cystoscopic classification for bladder trabeculation of neurogenic bladder. Urology. 84(3):515—9, 2014
2. Zawin JK et al: Neurogenic dysfunction of the bladder in infants and children: recent advances and the role of radiology. Radiology. 182(2):297-304, 1992
3. Ruutu M et al: The value of urethrocystography in the investigation of patients with spinal cord injury. Clin Radiol. 35(6):485-9, 1984
4. Shapeero LG et al: Transrectal sonographic voiding cystourethrography: studies in neuromuscular bladder dysfunction. AJR Am J Roentgenol. 141 (1):83-90, 1983
Редактор: Искандер Милевски. Дата публикации: 14.10.2019
источник
Нейрогенный мочевой пузырь – дисфункция мочевого пузыря, обусловленная врожденной или приобретенной патологией нервной системы. В зависимости от состояния детрузора дифференцируют гипер- и гипорефлекторный тип нейрогенного мочевого пузыря. Нейрогенный мочевой пузырь может проявляться поллакиурией, недержанием мочи или ее патологической задержкой. Диагностика синдрома заключается в полном невролого-урологическом обследовании (анализы, урография, УЗИ почек и мочевого пузыря, урофлоурометрия, цистография и цистоскопия, сфинктерометрия, рентгенография и МРТ позвоночника, МРТ головного мозга и пр.). Лечение нейрогенного мочевого пузыря может включать немедикаментозную и лекарственную терапию, катетеризацию мочевого пузыря, оперативное вмешательство.
Нейрогенный мочевой пузырь — достаточно распространенное состояние в урологии, связанное с невозможностью осуществления произвольно-рефлекторного накопления и выделения мочи из-за органического и функционального поражения нервных центров и путей, регулирующих данный процесс.
Выделяют гиперрефлекторный нейрогенный мочевой пузырь, проявляющийся в фазу накопления гиперактивностью детрузора (при надсегментарных поражениях нервной системы) и гипорефлекторный — со сниженной активностью детрузора в фазу выделения (при поражении сегментарно-периферического аппарата регуляции мочеиспускания). Нейрогенный мочевой пузырь может иметь в основе рассинхронизацию деятельности детрузора и сфинктера мочевого пузыря (внутренняя и наружная детрузорно-сфинктерная диссинергия).
Расстройства мочеиспускания при нейрогенном мочевом пузыре имеют социальный аспект, поскольку могут ограничивать физическую и психическую активность человека, создавать проблему его социальной адаптации в обществе. Нейрогенный мочевой пузырь часто сопровождается миофасциальным синдромом, синдромом тазовой венозной конгестии (венозного застоя). Более чем в 30% случаев нейрогенный мочевой пузырь сопровождается развитием вторичных воспалительно-дистрофических изменений со стороны мочевыделительной системы: пузырно-мочеточникового рефлюкса, хронического цистита, пиелонефрита и уретерогидронефроза, приводящих к артериальной гипертензии, нефросклерозу и хронической почечной недостаточности, что может грозить ранней инвалидизацией.
Сбой, происходящий на любом этапе сложной многоуровневой регуляции процесса мочеиспускания, может привести к развитию одного из многочисленных клинических вариантов нейрогенного мочевого пузыря.
Наиболее часто нейрогенный мочевой пузырь у взрослых связан с повреждением головного и спинного мозга травматического характера (при инсульте, сдавлении, хирургическом вмешательстве, переломе позвоночника), а также с воспалительно-дегенеративными и опухолевыми заболеваниями нервной системы — энцефалитом, рассеянным энцефаломиелитом, полинейропатией (диабетической, поствакцинальной и токсической), полирадикулоневритом, туберкуломой, холестеатомой и т.д.
Нейрогенный мочевой пузырь у детей может иметь место при врожденных дефектах развития ЦНС, позвоночника и мочевыделительных органов, после перенесенной родовой травмы.
Недержание мочи при нейрогенном мочевом пузыре может быть вызвано снижением растяжимости и емкости мочевого пузыря вследствие цистита или неврологических заболеваний.
Синдром нейрогенного мочевого пузыря может иметь постоянные, периодические или эпизодические проявления, а многообразие его клинических вариантов определяется различием уровня, характера, степени тяжести и стадии поражения нервной системы.
Типичными для гиперактивного нейрогенного мочевого пузыря являются: поллакиурия, в т.ч. никтурия, императивные позывы и недержание мочи. Преобладание тонуса детрузора при гиперрефлексии мочевого пузыря ведет к значительному повышению внутрипузырного давления при малом количестве мочи, что при слабости сфинктеров вызывает императивные позывы и учащенное мочеиспускание.
Гиперактивный нейрогенный мочевой пузырь характеризуется спастическим состоянием и опорожнением при накоплении менее 250 мл мочи; отсутствием или малым объемом остаточной мочи, затруднением произвольного начала и самого акта мочеиспускания; появлением вегетативных симптомов (потливости, подъема артериального давления, усиления спастики) перед микцией в отсутствии позывов к мочеиспусканию; возможностью спровоцировать мочеиспускание раздражением области бедра и над лобком. При сочетании нейрогенного мочевого пузыря с некоторыми неврологическими нарушениями может возникать неконтролируемое стремительное выделение большого объема мочи (при отсутствии остаточной) – «церебральный незаторможенный мочевой пузырь».
Относительное преобладание тонуса сфинктеров при детрузорно-сфинктерной диссинергии выражается полной задержкой мочи, мочеиспусканием при натуживании, наличием остаточной мочи.
Гипоактивный нейрогенный мочевой пузырь проявляется снижением или отсутствием сократительной активности и опорожнения при полном и даже переполненном пузыре в фазу выделения. Из-за гипотонии детрузора нет повышения внутрипузырного давления, необходимого для преодоления сопротивления сфинктера, что ведет к полной задержке или вялому мочеиспусканию, натуживанию во время микции, наличию большого (до 400 мл) объема остаточной мочи и сохранению ощущения наполненности пузыря.
При гипотоничном растянутом мочевом пузыре возможно недержание мочи (парадоксальная ишурия), когда при переполнении мочевого пузыря происходит механическое растяжение внутреннего сфинктера и неконтролируемое выделение мочи каплями или небольшими порциями наружу.
Денервация нейрогенного мочевого пузыря вызывает развитие выраженных трофических нарушений и осложнений в виде интерстициального цистита, приводящего к склерозированию и сморщиванию мочевого пузыря.
При нейрогенном мочевом пузыре в мочевыводящих путях могут формироваться камни, нарушающие отток мочи, провоцирующие развитие инфекции. В случае спазма сфинктера мочевого пузыря может возникать пузырно-мочеточниковый рефлюкс (обратный заброс мочи в мочеточники и почки, приводящий к воспалению).
Синдром нейрогенного мочевого пузыря часто сопровождается функциональными невротическими расстройствами, которые в дальнейшем могут стать определяющими.
Для диагностики нейрогенного мочевого пузыря необходимо провести тщательный сбор анамнеза, лабораторное и инструментальное обследование. В опросе родителей ребенка с нейрогенным мочевым пузырем выясняют, как протекали роды, имеется ли наследственная предрасположенность к заболеванию.
Для исключения воспалительных заболеваний мочевыделительной системы выполняют анализ крови и мочи — общий, по Нечипоренко, функциональную пробу Зимницкого, биохимическое исследование мочи и крови.
Основными методами инструментальной диагностики нейрогенного мочевого пузыря являются УЗИ почек и мочевого пузыря, цистоскопия, МРТ, рентгенологическое исследование мочевыводящих путей (обычная и микционная уретроцистография, экскреторная урография, восходящая пиелография, радиоизотопная ренография), уродинамические исследования (цистометрия, сфинктерометрия, профилометрия, урофлоуметрия).
При отсутствии заболеваний со стороны мочевыделительной системы проводят неврологическое обследование для выявления патологии головного и спинного мозга с применением КТ и МРТ, электорэнцефалографии, рентгенографии черепа и позвоночника.
Также проводится дифференциальная диагностика нейрогенного мочевого пузыря с гипертрофией простаты, стрессовым недержанием мочи у пожилых людей.
При невозможности установить причину данного заболевания говорят о нейрогенном мочевом пузыре с неясной этиологией (идиопатическом).
Терапия нейрогенного мочевого пузыря проводится совместно урологом и неврологом; ее план зависит от установленной причины, типа, степени выраженности дисфункции мочевого пузыря, сопутствующей патологии (осложнений), эффективности ранее проведенного лечения.
При нейрогенном мочевом пузыре применяют немедикаментозное, медикаментозное и хирургическое лечение, начиная с менее травматичных и более безопасных лечебных мероприятий.
Гиперактивный нейрогенный мочевой пузырь лечению поддается лучше. Используют лекарственные средства, снижающие тонус мышц мочевого пузыря, активизирующие органное кровообращение и устраняющие гипоксию: антихолинергические препараты (гиосцин, пропантелин, оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты кальция (нифедипин), альфа-адреноблокаторы (фентоламин, феноксибензамин).
В последнее время довольно перспективным в лечении гиперрефлексии нейрогенного мочевого пузыря, детрузорно-сфинктерной диссенергии и инфравезикальной обструкции считают применение инъекций ботулотоксина в стенку мочевого пузыря или уретры, внутрипузырное введение капсаицина и резинфератоксина. В дополнение назначают препараты на основе янтарной кислоты, L-карнитин, гопантеновая кислота, N-никотиноил-гамма-аминобутировая кислота, коферментные формы витаминов, обладающие антигипоксическим и антиоксидантным действием.
Параллельно применяют немедикаментозные методы лечения нейрогенного мочевого пузыря: лечебную физкультуру (специальные упражнения для тазовых мышц), физиотерапию (электростимуляцию, лазеротерапию, гипербарическую оксигенацию, диадинамотерапию, тепловые аппликации, ультразвук), тренировку мочевого пузыря, нормализацию режима питья и сна, психотерапию.
Гипоактивный нейрогенный мочевой пузырь труднее поддается терапии. Имеющиеся застойные явления в мочевом пузыре создают риск присоединения инфекции, развития вторичных поражений мочевой системы. В лечении нейрогенного мочевого пузыря с признаками гипотонии важно обеспечение регулярного и полного опорожнения мочевого пузыря (с помощью принудительных мочеиспусканий, наружной компрессии (прием Креде), методами физиотерапии, тренировки мышц мочевого пузыря и тазового дна, периодической или постоянной катетеризацией).
В качестве медикаментозной терапии нейрогенного мочевого пузыря применяют непрямые и М-холиномиметики (бетанехол хлорид, дистигмина бромид, ацеклидин, галантамин), позволяющие усиливать моторику мочевого пузыря, снижать его эффективный объем и количество остаточной мочи. Индивидуально назначают альфа-адреноблокаторы (феноксибензамин — при внутренней детрузорно-сфинктерной диссинергии, диазепам и баклофен — при внешней детрузорно-сфинктерной диссинергии), альфа-симпатомиметики (мидодрин и имипрамин — в случае недержания мочи при напряжении).
При медикаментозной терапии нейрогенного мочевого пузыря для профилактики мочевых инфекций необходимы контроль количества остаточной мочи и прием антибактериальных препаратов (нитрофуранов, сульфаниламидов), особенно пациентам с пузырно-мочеточниковым рефлюксом.
Хирургическое эндоскопическое вмешательство при гипотонии нейрогенного мочевого пузыря заключается в трансуретральной воронкообразной резекции шейки мочевого пузыря, обеспечивающей в дальнейшем возможность опорожнения пузыря слабым нажатием снаружи. При гиперрефлекторном мочевом пузыре (со спастикой тазового дна и детрузорно-сфинктерной диссинергией) проводят надрез наружного сфинктера, что снижает напор мочеиспускания, а в последующем — гиперреактивность детрузора, увеличивая вместимость пузыря.
Также при нейрогенном мочевом пузыре возможно проведение оперативного увеличения мочевого пузыря (с использованием пластики тканей), ликвидация пузырно-мочеточникового рефлюкса, постановка цистостомического дренажа для опорожнения мочевого пузыря.
Патогенетическое лечение синдрома нейрогенного мочевого пузыря позволяет уменьшить риск повреждения мочевыделительных органов и необходимость оперативного вмешательства в будущем.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2014
Нейрогенная дисфункция мочевого пузыря – группа расстройств функций мочевого пузыря, возникающих при заболеваниях головного и спинного мозга, а также периферических нервов и интрамуральных нервных сплетений [1, 2, 3].
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводится.
Общий анализ мочи: бактериурия, лейкоцитурия, эритроцитурия, протеинурия.
Толщина стенки растянутого мочевого пузыря не должна превышать 4 мм. После опорожнения стенка неравномерно утолщается, и ее размер может достигать 8 мм.
Цистография позволяет выявить нейрогенную дисфункцию мочевого пузыря, характерным признаком является «башенный пузырь», контуры мочевого пузыря неровные, нечеткие. Также после того как больной опорожнит мочевой пузырь от контрастной жидкости, следует произвести рентгенографию области мочевого пузыря, где выявляется наличие остаточной мочи с контрастным веществом.
Урофлоуметрия: снижение восходящего и нисходящего сегментов, падение объемной скорости кровотока мочи, увеличение времени мочеиспускания.
Получить консультацию по медтуризму
В/в медленно, в виде раствора с концентрацией 100 мг/мл, максимальная разовая доза для взрослых – 2 г, для детей – 50 мг/кг; максимальная суточная доза для взрослых – 12 г. Для профилактики инфекционных послеоперационных осложнений – в/в по 1–2 г до за 30–60 мин до начала операции и затем каждые 12 часов.Длительность курса 7- 10 дней.
Длительность курса лечения составляет 7–10 дней; тяжелые инфекции могут потребовать более продолжительного лечения.
Больным с нарушением выделительной функции почек и пожилым пациентам, а также при тяжелой ожоговой болезни для адекватного выбора режима дозирования требуется определение концентрации гентамицина в плазме. Доза должна быть подобрана так, чтобы значение Cmax не превышало 12 мкг/мл (снижение риска развития нефро-, ото- и нейротоксичности). При отеках, асците, ожирении дозу определяют по «идеальной» или «сухой» массе тела. При нарушении функции почек и проведении гемодиализа рекомендуемые дозы после сеанса взрослым – 1–1,7 мг/кг (в зависимости от тяжести инфекции), детям – 2–2,5 мг/кг. Длительность курса – 7-10 дней.
Длительность курса- 7-10 дней.
Длительность курса 7-10 дней.
при внутривенном применении 7-10 дней.
Длительность курса до 27 дней.
Длительность курса до 6 месяцев.
Длительность курса 3-5 дней.
Длительность курса 10-15 дней.
• амикацин.Аморфный порошок белого или белого с желтоватым оттенком цвета, 500 мкг.раствор для инъекций.
• кетопрофен 100 мг, раствор для инъекций
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: не проводится.
• электромиостимуляция (электрическое раздражение нервных импульсов).
Хирургическое вмешательство: не проводится.
Имплантация сакрального нейростимулятора: (при нейростимуляции происходит прямая стимуляция третьего сакрального сегмента через специальный электрод. Этот электрод вживляется в область третьего крестцового сегмента спинного мозга, и соединяется с генератором слабых электрических импульсов. Генератор имплантируется под кожу. Электростимуляция осуществляется при помощи монофазных электрических импульсов).
источник
