Значение исследования мочи трудно переоценить как по объему, так и по объективности получаемой информации. На общий анализ собирают всю утреннюю порцию мочи, выделенную при свободном мочеиспускании. Мочу исследуют не позднее 1-2 часов после сбора. Общий анализ мочи включает: исследование физических и химических свойств мочи, микроскопическое исследование мочевого осадка.
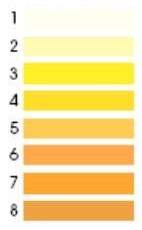
Розово-красный или красно-коричневый цвет, обусловленный примесью «свежей» крови бывает при мочекаменной болезни, опухолях, инфаркте почки, туберкулезе. Выделение мочи вида «мясных помоев» характерно для больных острым гломерулонефритом. Темно-красный цвет мочи появляется при массивном гемолизе эритроцитов. При желтухах моча приобретает бурый или зеленовато-бурый цвет («цвет пива»). Черный цвет мочи характерен для алкаптонурии, меланосаркомы, меланомы. Молочно-белый цвет мочи появляется при липидурии.
В патологии мутность мочи связана с присутствием в ней большого количества солей, клеточных элементов, бактерий, слизи, липидов. Мутность, появляющаяся в постоявшей моче, обычно обусловлена солями и, как правило, значения не имеет.
При длительном стоянии вследствие образования аммиака из мочевины она приобретает резко выраженный аммиачный запах. При разложении в моче белка, крови, гноя появляется гнилостный запах. Гнилостный запах может иметь и свежевыпущенная моча при распадающемся раке или дивертикуле мочевого пузыря. Запах ацетона появляется при декомпенсированном сахарном диабете, при белковом голодании.
Резко кислая реакция мочи появляется при сахарном диабете, особенно кетоацидозе; туберкулезе почек; почечной недостаточности; ацидозе; при гипокалиемическом алкалозе. Щелочная реакция мочи наблюдается относительно редко и является следствием: хронической инфекции мочевыводящих путей (расщепление мочевины бактериями); применения ощелачивающей терапии (бикарбонат натрия); алкалоза; гиперхлоремическогоацидоза, обусловленного поражением канальцев почек. Реакция мочи имеет значение для образования мочевых камней: резко кислая реакция (рН меньше 5,5) предрасполагает к образованию уратных камней, в щелочной моче чаще образуются оксалатные и фосфатные камни.
Этот показатель отражает концентрационную способность почек. Плотность мочи определяется относительно дистиллированной воды, плотность которой принимается за 1.000.
Максимальная величина относительной плотности мочи дает представление о концентрационной функции почек. Эта функция почек считается нормальной, если относительная плотность утренней наиболее концентрированной мочи выше 1.018. В том случае, когда утренняя моча имеет плотность менее 1.018, следует повторить исследование, а при повторном выявлении низкой относительной плотности мочи необходимо провести пробу Зимницкого.
Снижение относительной плотности мочи отмечается:
- при избыточном употреблении жидкости;
- при малосолевой и бедной белком диете;
- при схождении отеков;
- при приеме мочегонных средств;
- при гипофизарной недостаточности со снижением в крови антидиуретического гормона;
- при заболеваниях почек с поражением канальцев (тубулоинтерстициальный нефрит, поликистоз почек, синдром Фанкони);
- длительное выделение мочи низкой плотности (при исключении вышеперечисленных причин) свидетельствует о хронической почечной недостаточности.
Повышение относительной плотности мочи отмечается:
- при больших внепочечных потерях жидкости (лихорадка, диарея, неукротимая рвота);
- при сахарном диабете (1% сахара в моче повышает плотность на 4 деления);
- при высокой протеинурии (каждые 4 г/л белка увеличивают плотность на 1 деление).
Протеинурия — выделение с мочой белка в количестве, превышающем нормальные значения. Это самый частый признак поражения почек.
По связи с заболеваниями протеинурия подразделяется на функциональную и патологическую.
Функциональная протеинурия наблюдается у пациентов со здоровыми почками. Функциональная протеинурия невысокая (до 1 г/сут), обычно преходящая, изолированная (отсутствуют другие признаки поражения почек), редко сочетается с эритроцитурией, лейкоцитурией, цилиндрурией. Выделяют несколько типов функциональной протеинурии:
- Ортостатическая — по источнику — клубочковая, встречается у молодых лиц 13-20 лет, не превышает 1 г/сут, исчезает в положении лежа. Данный вид протеинурии диагностируется при помощи ортостатической пробы — первую утреннюю порцию мочи пациент собирает, не вставая с постели, затем выполняет небольшую физическую нагрузку (ходьба по лестнице), после чего собирает вторую порцию мочи на анализ. Отсутствие белка в первой и наличие во второй порции мочи свидетельствуют об ортостатической протеинурии.
- Лихорадочная — по источнику — клубочковая, до 1-2 г/сут. Наблюдается при лихорадочных состояниях, чаще у детей и стариков, исчезает при нормализации температуры тела.
- Протеинурия напряжения (маршевая) — возникает после тяжелого физического напряжения, выявляется в первой порции мочи, исчезает при обычных физических нагрузках.
- Протеинурия при ожирении — развивается на фоне повышенной концентрации ренина и ангиотензина. При потере массы тела и при лечении ингибиторами АПФ может уменьшаться и даже исчезать.
- Беременность может привести к появлению физиологической протеинурии. Ее уровень не должен превышать 0,3 г/сут.
- Идиопатическая преходящая — выявляется у здоровых лиц при медицинском обследовании и отсутствует при последующих исследованиях мочи.
Патологическая протеинурия выявляется при заболеваниях почек, мочевыводящих путей а также при воздействии внепочечных факторов и бывает при следующих заболеваниях: миеломной болезни (протеинурия Бенс-Джонса), рабдомиолизе, макроглобулинемии Вальдестрема, массивном внутрисосудистом гемодизе, гломерулонефритах (первичных и при системных заболеваниях), амилоидозе почек, диабетическом гломерулосклерозе а также при гипертонической болезни, «застойной» почке, интерстициальном нефрите, пиелонефрите, врожденных тубулопатиях (синдром Фанкони).
По степени выраженности (величине) протеинурия может быть:
- Микроальбуминурия — выделение с мочой минимального, лишь слегка превышающего физиологическую норму альбумина (от 30 до 300 — 500 мг/сутки), является первым ранним симптомом диабетической нефропатии, поражения почек при артериальной гипертензии, отторжения почечного трансплантата.
- Низкая (до 1 г/сутки) и умеренная (от 1 до 3 г/сутки) отмечается при различных заболеваниях почек и мочевыводящих путей (гломерулонефрит, пиелонефрит, нефролитиаз, опухоли почек, туберкулез).
- Высокая или нефротическая протеинурия — потеря белка более 3,5 г/сутки. Наличие высокой протеинурии в сочетании гипоальбуминемией и является признаком нефротического синдрома.
Выделяют глюкозурию физиологическую и патологическую. Физиологическая глюкозурия отмечается при употреблении в пищу большого количества сахара, когда концентрация глюкозы в крови превышает почечный порог для нее (9,9 ммоль/л). Как правило, она непостоянная, преходящая и сочетается с временным повышением глюкозы в крови. Физиологическая глюкозурия может развиться во время беременности. Причинами патологической глюкозурии являются: сахарный диабет, почечная глюкозурия (почечный диабет), интерстициальный нефрит, синдром Фанкони.
При недостатке в организме углеводов (голодание, кахексия, безуглеводная диета) или при недостаточном их усвоении (сахарный диабет), а также нарушениях, сопровождающихся ацидозом и недостаточным сгоранием углеводов, разрушение ацетоновых тел задерживается, происходит их накопление в крови, и они начинают выделяться с мочой.
Желчные пигменты — билирубин, биливердин — появляются в моче при накоплении в крови коньюгированного (прямого) билирубина и являются признаком холестаза. Эти пигменты окрашивают мочу в характерный коричневый, темно-желтый или зеленый цвета. Уробилин образуется в кишечнике из желчных пигментов, в нормальной моче он содержится в небольшом количестве. Уробилин повышается в крови и появляется в моче при всех состояниях, сопровождающихся усиленным распадом гемоглобина в организме (гемолитическая желтуха, малярия) и при нарушении функции печени (паренхиматозная желтуха). При механической желтухе уробилин совсем исчезает из мочи и вновь появляется при восстановлении оттока желчи.
В осадке мочи могут быть эпителиальные клетки 3 типов. Клетки плоского эпителия происходят из нижних отделов мочевого тракта: мочевого пузыря, уретры, у женщин также из влагалища и вульвы. Значительное число клеток, расположенных группами и тесно спаянных между собой, свидетельствует о слущивании эпителиального покрова мочевыводящих путей, что наиболее характерно для воспалительных процессов в нижних мочевых путях.
Клетки цилиндрического эпителия происходят из мочеточника и отделяются из многослойного эпителия нижних мочевых путей.
Клетки почечного канальцевого эпителия наблюдается в осадке мочи при нефротическом синдроме, тубулоинтерстициальном нефрите, канальцевом некрозе. Повышение содержания в осадке мочи дегенеративно измененных клеток почечного эпителия наблюдается в начале криза отторжения почечного трансплантата.
Наличие даже единичных эритроцитов в каждом поле зрения является патологическим и называется гематурией. Массивная гематурия может сопровождаться образованием сгустков. Крупные бесформенные сгустки, выделяющиеся при мочеиспускании с трудом, указывают на кровотечение из мочевого пузыря. Длинные червеобразные сгустки, формирующиеся в мочеточниках, характерны для кровотечения из почки или почечной лоханки. Иногда червеобразные сгустки выделяются при поликистозе почек и нефролитиазе, в последнем случае им предшествует почечная колика.
Содержание эритроцитов в осадке мочи до 100 в поле зрения микроскопа не изменяет цвет мочи и называется микрогематурией. Для выявления микрогематурии не всегда достаточно исследования общего анализа мочи. При умеренной и особенно минимальной гематурии необходимо прибегать к количественным методам исследования мочевого осадка в динамике. Для оценки микрогематурии предпочтительнее использовать метод Нечипоренко, т.к. при нем исключается потеря клеток, связанных с хранением мочи. Гематурия бывает при следующих заболеваниях: тромбоцитопениях и тромбоцитопатиях, гемофилии, ДВС-синдроме, передозировка антикоагулянтов, нефритах, нефропатиях, почечной венозной гипертензии, деструктивными процессами в почечной ткани (распад опухоли, абсцесс, инфаркт почки), а также механическим повреждением почечной ткани (травмы, камни почек), нефроптозе, аномалиях развития почечных сосудов, циститах, уретритах.
У здорового человека в осадке мочи обнаруживаются единичные лейкоциты (0–3 в поле зрения у мужчин и 0–5 — у женщин). Выделение лейкоцитов с мочой в количестве более 5 в поле зрения микроскопа называется лейкоцитурией. Наличие лейкоцитов более 60 в поле зрения называют пиурией. При наличии небольшой лейкоцитурии необходимо ее оценивать количественно. Методы Нечипоренко, Каковского-Аддиса позволяют более точно определить наличие, степень выраженности и динамику лейкоцитурии. После выявления лейкоцитурии выясняют ее источник — из мочевых путей или почек. Массивная лейкоцитурия, пиурия практически всегда является инфекционной, умеренная лейкоцитурия (до 30–40 в поле зрения) может быть и асептической. Инфекционная лейкоцитурия характерна для острого и хронического пиелонефрита, цистита. При латентном течении пиелонефрита лейкоцитурия может не обнаруживаться. Асептическая лейкоцитурия отмечается при обострении хронического гломерулонефрита, при хроническом отторжении почечного трансплантата.
Цилиндры образуются в дистальных канальцах и бывают белковые (гиалиновые и восковидные), и клеточные цилиндры, содержащие в белковом матриксе различные включения (эпителиальные клетки, эритроциты, лейкоциты, жиры, соли). Гиалиновые цилиндры являются наиболее частым видом цилиндров при патологии почек. Их количество резко возрастает при протеинуриях пре- и ренальных по происхождению. Восковидные цилиндры обнаруживаются чаще при хроническом гломерулонефрите, но могут наблюдаться и при остром гломерулонефрите. Клеточные цилиндры выявляются при воспалительных, деструктивных или геморрагических процессах в нефроне, они всегда указывают на почечное происхождение составляющих их клеток. Эритроцитарные цилиндры появляются при гематуриях гломерулярного происхождения (при гломерулонефритах, васкулитах). Лейкоцитарные цилиндры характерны для острого и хронического пиелонефрита, редко они выявляются при гломерулонефрите, но в этом случае они состоят из лимфоцитов.
Эозинофильные цилиндры выявляются при остром лекарственном нефрите. Жировые цилиндры выявляются только при нефротическом синдроме. Зернистые цилиндры выявляются при гломерулонефрите, особенно при нефротическом синдроме.
Неорганический осадок не имеет большого клинического значения. Характер неорганического осадка зависит от реакции мочи. В кислой среде встречается мочевая кислота, ураты, оксалаты, в щелочной — аморфные фосфаты, трипельфосфаты, мочекислый аммоний.
При паренхиматозной и механической желтухах возможно появление в моче кристаллов билирубина, а при тяжелом поражении почечной паренхимы — кристаллов лейцина и тирозина. Длительная задержка крови в мочевом пузыре приводит к образованию в моче кристаллов гематоидина. Наличие в моче капель жира (хилурия) отмечается при некоторых видах поражения канальцев — нарушении нормального сообщения между мочевыми и лимфатическими путями. У больных нефротическим синдромом в моче встречаются двоякопреломляющие кристаллы липидов, которые за свою форму получили название «мальтийских крестов».
| Параметр | Норма |
| Цвет | Моча в норме имеет различные оттенки желтого цвета. Следует помнить, что многие лекарства вызывают изменение цвета мочи. Например, фенацетин окрашивает мочу в буро-зеленый цвет, амидопирин — в красный, фурацилин, фурадонин, рифампицин — в оранжевый, ацетилсалициловая кислота, фенилин — в розовый. Метилдопа и психотропные препараты группы фенотиазина могут вызывать розовую, красную, красно-коричневую окраску мочи. Мочу могут окрашивать растительные пигменты пищи (свекла) и некоторые красители (метиленовая синь, эозин). |
| Прозрачность | Свежевыпущенная моча здорового человека прозрачная. |
| Запах | Хрен, уксус, алкоголь, ментол, валериана могут придавать моче своеобразный запах. |
| Реакция | В норме колеблется от 5,0 до 7,0 (в среднем рН=6,25) и может изменяться в зависимости от характера питания, приема лекарств. Мясная диета приводит к сдвигу рН мочи в кислую сторону, растительная и молочная — в щелочную. |
| Относительная плотность | У здорового человека относительная плотность мочи может значительно колебаться в широких пределах от 1.001 до 1.030, в среднем от 1.005 до 1.025. Это зависит от количества принятой жидкости, пищевого рациона, интенсивности потоотделения. |
| Параметр | Норма |
| Белок | В норме за сутки в мочу экскретируется не более 50 мг белка, состоящего из профильтровавшихся плазменных низкомолекулярных белков (альбумин, β2-микроглобулин, легкие цепи иммуноглобулинов и др.) и уропротеина Тамма-Хорсфолла, секретируемого клетками эпителия почечных канальцев. |
| Глюкозурия | В норме у здорового человека в 1 л суточной мочи обнаруживается от 10 до 150 мг глюкозы (0,06–0,83 ммоль/л), т.е. практически вся профильтровавшаяся глюкоза реабсорбируется обратно. |
| Кетоновые тела | Являются нормальными продуктами распада жирных кислот, причем распад их до Н20 и С02 идет одновременно с усвоением углеводов. |
| Параметр | Норма |
| Эпителиальные клетки | В норме число клеток плоского эпителия невелико — 1–2 в поле зрения. |
| Эритроциты | В осадке мочи здоровых лиц выявляются единичные эритроциты (0–1) в препарате. |
| Лейкоциты | У здорового человека в осадке мочи обнаруживаются единичные лейкоциты (0–3 в поле зрения у мужчин и 0–5 — у женщин). |
| Цилиндры | Гиалиновые цилиндры могут обнаружиться у здоровых лиц (не более 20 в 1 мл мочи), чаще в утренней концентрированной порции, после физической нагрузки и дегидратации. Восковидные цилиндры в моче здоровых лиц отсутствуют. |
Отмечаются ураты в большом количестве. В последующем снижается плотность мочи, увеличивается количество лейкоцитов, белка, эритроцитов.
Для сахарного диабета характерно длительное выделение бледной, бесцветной или водянистой мочи, глюкозурия. При данном заболевании реакция мочи — резко кислая. При сахарном диабете из-за недостаточного усвоения углеводов разрушение ацетоновых тел задерживается, происходит их накопление в крови, и они начинают выделяться с мочой.
Для мочекаменной болезни характерен розово-красный или красно-коричневый цвет мочи, обусловленный примесью «свежей» крови.
Микроальбуминурия — выделение с мочой минимального, лишь слегка превышающего физиологическую норму альбумина (от 30 до 300 — 500 мг/сутки), является первым ранним симптомом диабетической нефропатии. При нефропатиях бывает гематурия. Отмечается появление белка.
Наличие высокой протеинурии в сочетании гипоальбуминемией и является признаком нефротического синдрома. При нефротическом синдроме в моче наблюдаются клетки почечного канальцевого эпителия, жировые цилиндры (только при нефротическом синдроме), зернистые цилиндры, двоякопреломляющие кристаллы липидов, которые за свою форму получили название «мальтийских крестов».
При гломерулонефритах в моче могут выявляться зернистые и эритроцитарные цилиндры. Редко при гломерулонефрите обнаруживаются лейкоцитарные цилиндры, но в этом случае они состоят из лимфоцитов. При остром гломерулонефрите иногда могут наблюдаться восковидные цилиндры. Асептическая лейкоцитурия отмечается при обострении хронического гломерулонефрита.
При тубулоинтерстициальном нефрите отмечается снижение относительной плотности мочи. В моче наблюдаются клетки почечного канальцевого эпителия.
Для острого пиелонефрита характерны лейкоцитарные цилиндры в моче, инфекционная лейкоцитурия. При латентном течении пиелонефрита лейкоцитурия может не обнаруживаться. По степени выраженности (величине) патологическая протеинурия при пиелонефрите может быть низкой (до 1 г/сутки) и умеренной (от 1 до 3 г/сутки).
Для несахарного диабета характерно длительное выделение бледной, бесцветной или водянистой мочи.
При поликистозе почек отмечается снижение относительной плотности мочи. Иногда при поликистозе почек выделяются червеобразные сгустки.
При желтухах моча приобретает бурый или зеленовато-бурый цвет («цвет пива»). При механической желтухе уробилин совсем исчезает из мочи и вновь появляется при восстановлении оттока желчи; возможно появление в моче кристаллов билирубина, а при тяжелом поражении почечной паренхимы — кристаллов лейцина и тирозина.
При гемолитической желтухе из-за усиленного распада гемоглобина в организме уробилин повышается в крови и появляется в моче.
При опухолях почки отмечается розово-красный или красно-коричневый цвет мочи, обусловленный примесью «свежей» крови. При распаде опухоли почки бывает гематурия.
При гломерулонефритах протеинурия по степени выраженности (величине) может быть низкой (до 1 г/сутки) и умеренной (от 1 до 3 г/сутки). При гломерулонефрите в моче отмечаются зернистые, эритроцитарные цилиндры. Лейкоцитарные цилиндры редко выявляются при гломерулонефрите, и в этом случае они состоят из лимфоцитов. Восковидные цилиндры обнаруживаются чаще при хроническом гломерулонефрите. Асептическая лейкоцитурия отмечается при обострении хронического гломерулонефрита.
Для хронической почечной недостаточности характерно длительное выделение бледной, бесцветной или водянистой мочи; длительное выделение мочи низкой плотности. При почечной недостаточности реакция мочи — резко кислая.
При пиелонефрите протеинурия по степени выраженности (величине) может быть низкой (до 1 г/сутки) и умеренной (от 1 до 3 г/сутки). Для хронического пиелонефрита характерна лейкоцитарные цилиндры в моче, инфекционная лейкоцитурия. При латентном течении пиелонефрита лейкоцитурия может не обнаруживаться.
Протеинурия при ожирении развивается на фоне повышенной концентрации ренина и ангиотензина. При потере массы тела и при лечении ингибиторами АПФ может уменьшаться и даже исчезать.
При почечной недостаточности реакция мочи — резко кислая.
При распадающемся раке мочевого пузыря свежевыпущенная моча может иметь гнилостный запах.
При опухолях почки моча приобретает розово-красный или красно-коричневый цвет, обусловленный примесью «свежей» крови. При распаде опухоли почки бывает гематурия.
При желтухах моча приобретает бурый или зеленовато-бурый цвет («цвет пива»).
При малярии из-за распада гемоглобина в организме уробилин повышается в крови и появляется в моче.
Характерны макрогематурия, протеинурия, цилиндрурия.
Отмечаются протеинурия (более 3,5 г/сут.), эритроцитурия, цилиндрурия.
Отмечаются гематурия, протеинурия, цилиндрурия.
Выявляются гематурия, протеинурия, цилиндрурия.
Отмечаются протеинурия, микрогематурия, цилиндрурия.
источник
Общий анализ мочи – комплексное лабораторное исследование, которое выявляет ряд физических и химических характеристик субстанции, на его основе можно поставить ряд диагнозов.
Благодаря своей простоте выполнения, а также высокой информативности данный анализ является неотъемлемой составляющей любого исследования. На основе полученных данных, доктор ставит диагноз, а также, по необходимости, выписывает направление на дальнейшее исследование и назначает визиты к соответствующим специалистам.
Предметом обзора этой статьи станет расшифровка результатов общего анализа мочи у взрослых в виде таблицы, а также показатели нормы.
Расшифровка общего анализа мочи предполагает описание мочи по следующим показателям:
- прозрачность;
- цвет;
- удельный вес и показатель кислотности.
Затем оценивается наличие в моче специфических веществ, таких как:
- белок;
- глюкоза;
- желчные пигменты;
- кетоновые тела;
- гемоглобин;
- неорганические вещества;
- клетки крови (лейкоциты, эритроциты и др.), а также клеток, встречающихся в мочеполовых путях (эпителий и его производные – цилиндры).
Назначается данная процедура в случае:
- вспомогательного изучения работы мочевыделительной системы (анализ мочи может назначаться и при патологиях, связанных с другими органами);
- наблюдения за развитием болезней и проверки качества их лечения;
- диагностики патологий мочевыделительной системы;
- профилактического осмотра.
С помощью анализа можно диагностировать разнообразные почечные заболевания, проблемы с предстательной железой, болезни мочевого пузыря, опухоли, пиелонефриты, а также целый ряд патологических состояний на ранних стадиях, когда клинические проявления как таковые – отсутствуют.
Перед тем как собрать мочу, нужно произвести тщательный туалет мочеполовых органов, чтобы исключить попадание в жидкость сторонних загрязнителей. Собирать урину необходимо в стерильные ёмкости, так называемые контейнеры для биопроб.
За 12 часов до сбора субстанции необходимо отказаться от приёма любых лекарственных средств, способных изменить физико-химические показатели мочи. Сам анализ нужно провести не позднее двух часов после забора пробы.
Для проведения общего анализа мочи, необходимо собрать утреннюю жидкость, которая физиологически накапливалась на протяжении все ночи. Именно такой материал принято считать оптимальным, а результаты его исследования – достоверными.
В таблице приведены показатели общего анализа мочи в норме у взрослых, при наличии любых отклонений необходимо провести расшифровку.
- Цвет — различные оттенки желтого цвета;
- Прозрачность — прозрачная;
- Запах — нерезкий, неспецифический;
- Реакция или рН — кислая, рН меньше 7;
- Удельный вес (относительная плотность) — в пределах 1,012 г/л – 1,022 г/л
- Уробилиноген — 5—10 мг/л;
- Белок — отсутствует;
- Глюкоза — отсутствует;
- Кетоновые тела — отсутствует;
- Билирубин — отсутствует;
- Цилиндры (микроскопия) — отсутствуют;
- Гемоглобин — отсутствует;
- Соли (микроскопия) — отсутствуют;
- Бактерии — отсутствуют;
- Грибки — отсутствуют;
- Паразиты — отсутствуют;
- Эритроциты (микроскопия) — 0—3 в поле зрения для женщин; 0—1 в поле зрения для мужчин;
- Лейкоциты (микроскопия) — 0—6 в поле зрения для женщин; 0—3 в поле зрения для мужчин;
- Эпителиальные клетки (микроскопия) — 0—10 в поле зрения.
Анализ урины в настоящее время производится достаточно быстро, несмотря на большое количество показателей и критериев. Свойства и состав мочи способны меняться в широких пределах в зависимости от состояния почек и организма в целом, поэтому она и представляет огромную диагностическую ценность.
Прочитать более подробно про расшифровку результатов общего анализа мочи у взрослых можно чуть ниже.
Цвет мочи зависит от количества принимаемой жидкости и от концентрационной способности почек. Длительное выделение бледной, бесцветной или водянистой мочи характерно для
- несахарного и сахарного диабета;
- хронической почечной недостаточности.
Интенсивно окрашенная моча выделяется при больших внепочечных потерях жидкости (при лихорадке, диарее). Розово-красный или красно-коричневый цвет, обусловленный примесью «свежей» крови бывает при:
- мочекаменной болезни;
- опухолях;
- инфаркте почки;
- туберкулезе.
Выделение мочи вида «мясных помоев» характерно для больных острым гломерулонефритом. Темно-красный цвет мочи появляется при массивном гемолизе эритроцитов. При желтухах моча приобретает бурый или зеленовато-бурый цвет («цвет пива»). Черный цвет мочи характерен для алкаптонурии, меланосаркомы, меланомы. Молочно-белый цвет мочи появляется при липидурии.
Также очень важный критерий в диагностике. В норме она должна быть прозрачной. Это свойство сохраняется в течение 1-ых нескольких часов после сбора анализа.
- включения эритроцитов при мочекаменной болезни, гломерулонефрите и цистите.
- большое количество лейкоцитов при воспалительных заболеваниях.
- наличие бактерий.
- высокое содержание белка в моче.
- повышенное содержание эпителиальных клеток.
- соли в моче в больших объемах.
Допускается незначительная мутность за счет клеток эпителия и небольшого количества слизи. Обычно моча имеет специфический нерезкий запах. Большинство людей его хорошо знает. При некоторых заболеваниях он также может изменяться. При инфекционных заболеваниях мочевого пузыря может появиться сильный запах аммиака, а то и гнили. При сахарном диабете моча имеет запах подгнивших яблок.
Обычная реакция мочи — слабокислая, допускается колебания рН мочи в промежутке 4,8-7,5.
- рН повышается при некоторых инфекциях мочевыделительной системы, хронической почечной недостаточности, длительной рвоте, гиперфункции паращитовидных желез, гиперкалиемии.
- Снижение рН бывает при туберкулезе, сахарном диабете, обезвоживании, гипокалиемии, лихорадке.
Данный показатель в норме имеет достаточно широкий диапазон: от 1,012 до 1,025. Удельный вес определяется количеством растворенных в моче веществ: солей, мочевой кислоты, мочевины, креатинина.
Увеличение относительной плотности более 1026 называется гиперстенурия. Это состояние наблюдается при:
- нарастании отеков;
- нефротическом синдроме;
- сахарном диабете;
- токсикозе беременных;
- введении рентгенконтрастных веществ.
Снижение УВ или гипостенурия (менее 1018) выявляется при:
- острое поражение канальцев почки;
- несахарный диабет;
- хроническая почечная недостаточность;
- злокачественное повышение артериального давления
- прием некоторых мочегонных средств
- обильное питье
Величина удельной плотности отражает способность почек человека к концентрации и разведению.
У здорового человека концентрация белка не должна превышать 0,033г/литр. Если этот показатель превышен, значит можно говорить о нефротическом синдроме, наличии воспаления и многих других патологиях.
Среди заболеваний, которые являются причиной повышения концентрации белка в моче, являются:
- простудные заболевания,
- болезни мочевыводящих путей,
- болезни почек.
Воспалительные заболевания мочеполовой системы:
Во всех перечисленных случаях, концентрация белка повышается до 1 г/литр.
Также причиной повышения концентрации белка является переохлаждение, интенсивная физическая нагрузка. Если обнаруживается белок в моче беременной женщины, вероятно у нее нефропатия. См. подробней: почему в моче повышен белок.
В нормальном состоянии глюкоза не должна обнаруживаться, однако ее содержание в концентрации не более 0.8 ммоль на литр допустимо и не говорит об отклонениях.
Расшифровка анализа мочи на латинском с большим количеством глюкозы может свидетельствовать о:
- панкреатите;
- синдроме Кушинга;
- беременности;
- злоупотреблении сладкой пищей.
Однако, наиболее распространенная причина превышения нормы сахара в моче – сахарный диабет. Для подтверждения этого диагноза в дополнение к анализу мочи обычно назначают общий анализ крови.
Это ацетон, ацетоуксусная кислота и оксимасляная. Причиной наличия кетоновых тел в моче являются нарушение обменных процессов в организме. Данное состояние может наблюдаться при патологиях различных систем.
Причины кетоновых тел в моче:
- сахарный диабет;
- алкогольная интоксикация;
- острый панкреатит;
- после травм затронувших центральную нервную систему;
- ацетемическая рвота у детей;
- длительное голодание;
- преобладание в рационе белковой и жирной пищи;
- повышение уровня гормонов щитовидной железы (тиреотоксикоз);
- болезнь Иценко Кушинга.
Эпителиальные клетки всегда встречаются в анализе. Попадают они туда, слущиваясь со слизистой оболочки мочевыводящих путей. В зависимости от происхождения выделяют переходный vtc (мочевой пузырь), плоский (нижние отделы мочевыводящих путей) и почечный (почки) эпителий. Увеличение эпителиальных клеток в мочевом осадке говорит о воспалительных заболеваниях и отравлениях солями тяжелых металлов. См. подробней: почему в моче повышен эпителий.
Цилиндр — белок, свернувшийся в просвете почечных канальцев и включающий в свой состав любое содержимое просвета канальцев. В моче здорового человека за сутки могут быть обнаружены единичные цилиндры в поле зрения. В норме в общем анализе мочи цилиндров нет. Появление цилиндров (цилиндрурия) является симптомом поражения почек. Вид цилиндров (гиалиновые, зернистые, пигментные, эпителиальные и др.) особого диагностического значения не имеет.
Цилиндры (цилиндрурия) появляются в общем анализе мочи при: самых разнообразных заболеваниях почек; инфекционном гепатите; скарлатине; системной красной волчанке; остеомиелите. См. подробней: почему в моче повышены цилиндры.
Гемоглобин в нормальной моче отсутствует. Положительный результат теста отражает присутствие свободного гемоглобина или миоглобина в моче. Это результат внутрисосудистого, внутрипочечного, мочевого гемолиза эритроцитов с выходом гемоглобина, или повреждения и некроза мышц, сопровождающегося повышением уровня миоглобина в плазме.
Наличие миоглобина в моче:
- повреждения мышц;
- тяжёлая физическая нагрузка, включая спортивные тренировки;
- инфаркт миокарда;
- прогрессирующие миопатии;
- рабдомиолиз.
Наличие гемоглобина в моче:
- тяжёлая гемолитическая анемия;
- тяжёлые отравления, например, сульфаниламидами, фенолом, анилином. ядовитыми грибами;
- сепсис;
- ожоги.
Отличить гемоглобинурию от миоглобинурии достаточно сложно, иногда миоглобинурию принимают за гемоглобинурию.
В норме билирубин должен выводится в составе желчи в просвет кишечника. Однако, в ряде случаев происходит резкое повышение уровня билирубина крови, в этом случае, функцию выведения этого органического вещества из организма частично берут на себя почки.
Причины наличия билирубина в моче:
- гепатит;
- цирроз печени;
- печеночная недостаточность;
- желчекаменная болезнь;
- болезнь Виллебранда;
- массивное разрушение эритроцитов крови (малярия, токсический гемолиз, гемолитическая болезнь, серповидноклеточная анемия).
См. подробней: почему в моче повышен билирубин.
Эритроциты в анализе мочи здоровых людей должны отсутствовать. Максимально допустимы единичные эритроциты, выявляемые в нескольких полях зрения. Появление в моче эритроцитов может носить как патологический, так и физиологический характер.
Физиологическими причинами являются приём некоторых лекарственных препаратов, долгое стояние на месте, длительная пешая ходьба и чрезмерные физические нагрузки. При исключении физиологических причин патологические факторы являются тревожным сигналом заболевания внутренних органов. См. подробней: о чем говорят эритроциты в моче.
В моче здорового человека они содержатся в небольшом количестве. Увеличение числа лейкоцитов в моче (лейкоцитурия) свидетельствует о воспалительных процессах в почках (пиелонефрит) или мочевыводящих путях (цистит, уретрит).
Возможна так называемая стерильная лейкоцитурия. Это наличие лейкоцитов в моче при отсутствии бактериурии и дизурии (при обострении хронического гломерулонефрита, загрязнения при сборе мочи, состояние после лечение антибиотиками, опухоли мочевого пузыря, туберкулез почек, интерстициальный анальгетический нефрит).
Причины лейкоцитурии: острый и хронический гломерулонефрит, пиелонефрит; цистит, уретрит, простатит, камни в мочеточнике; тубулоинтерстициальный нефрит; системная красная волчанка. См. подробней: о чем говорят лейкоциты в моче.
Моча, находящаяся в мочевом пузыре и почках, в норме стерильна. В процессе мочеиспускания она обсеменяется микробами (до 10000 в одном мл), проникающими из уретры. При инфекциях мочевых путей количество бактерий в моче резко возрастает. См. подробней: что означает наличие бактерий в моче.
Зачастую грибы Candida попадают в мочевой пузырь из влагалища. При их обнаружении назначается противогрибковое лечение.
Слизи в норме не должно быть в моче. Ее наличие говорит об остром или хроническом воспалительном процессе мочеполовой системы.
Появление в моче солей (фосфатурия, оксалатурия) – признак авитаминозов, нарушений обмена веществ, анемии, преобладания в пищевом рационе определенного перечня продуктов (например, мяса). См. подробней: что означает повышенная соль в моче.
В конце хотелось бы добавить, что общий анализ мочи – важный диагностический показатель. Человек может самостоятельно обратить внимание на изменение мочи и обратиться к врачу. Даже здоровым людям рекомендуется сдавать данный анализ хотя бы раз в год. Следует также помнить, что единичный результат – это не показатель патологии. Очень важно сдавать анализы в динамике, чтобы сделать окончательный вывод о наличие болезни.
источник
Моча – продукт обмена веществ, образующийся в почках в результате фильтрации жидкой части крови, а также процессов реабсорбции и секреции разных аналитов. Состоит на 96% из воды, остальные 4% приходятся на растворенные в ней азотистые продукты обмена белков (мочевина, мочевая кислота, креатинин и др.), минеральные соли и др. вещества.
Общий анализ мочи у детей и взрослых включает оценку физико-химических характеристик мочи и микроскопию осадка. Данное исследование позволяет оценить функцию почек и других внутренних органов, а также выявить воспалительный процесс в мочевых путях
Физико-химические исследования мочи включают оценку следующих показателей:
- цвет;
- прозрачность мочи;
- удельный вес (относительная плотность);
- рН;
- концентрация белка;
- концентрация глюкозы;
- концентрация билирубина;
- концентрация уробилиногена;
- концентрация кетоновых тел;
- концентрация нитритов;
- концентрация гемоглобина.
Микроскопия мочевого осадка включает оценку следующих объектов:
- Организованный осадок мочи:
-
- присутствие эритроцитов;
- лейкоцитов;
- эпителиальных клеток;
- цилиндров;
- бактерии;
- дрожжевых грибов;
- паразиты;
- опухолевые клетки;
- Неорганизованный осадок мочи (кристаллы и аморфные соли).
Оценка физических свойств мочи, таких как запах, цвет, мутность, проводится органолептическим методом. Удельный вес мочи измеряется при помощи урометра, рефрактометра или оценивается методами «сухой химии» (тест-полоски) – визуально или на автоматических анализаторах мочи.
У взрослого человека моча желтого цвета. Оттенок ее может колебаться от светлого (почти бесцветного) до янтарного. Насыщенность желтого цвета мочи зависит от концентрации растворенных в ней веществ. При полиурии моча имеет более светлую окраску, при уменьшении диуреза приобретает насыщенно-желтый оттенок. Окраска меняется при приеме лекарственных препаратов (салицилаты и др.) или употреблении некоторых пищевых продуктов (свекла, черника).
Патологически измененная окраска мочи бывает при:
- гематурии – вид «мясных помоев»;
- билирубинемии (цвет пива);
- гемоглобинурии или миоглобинурии (черный цвет);
- лейкоцитурии (молочно-белый цвет).
В норме свежесобранная моча совершенно прозрачна. Мутность мочи обусловлена наличием в ней большого количества клеточных образований, солей, слизи, бактерий, жира.
В норме запах мочи нерезкий. При разложении мочи бактериями на воздухе или внутри мочевого пузыря, например в случае цистита, появляется аммиачный запах. В результате гниения мочи, содержащей белок, кровь или гной, например при раке мочевого пузыря, моча приобретает запах тухлого мяса. При наличии в моче кетоновых тел моча имеет фруктовый запах, напоминающий запах гниющих яблок.
Почки выделяют из организма «ненужные» и задерживают необходимые вещества для обеспечения обмена воды, электролитов, глюкозы, аминокислот и поддержания кислотно-основного баланса. Реакция мочи – рН – в значительной мере определяет эффективность и особенность этих механизмов. В норме реакция мочи слабокислая (рН 5,0–7,0). Она зависит от многих факторов: возраста, диеты, температуры тела, физической нагрузки, состояния почек и др. Наиболее низкие значения рН – утром натощак, наиболее высокие – после еды. При употреблении преимущественно мясной пищи – реакция более кислая, при употреблении растительной – щелочная. При длительном стоянии моча разлагается, выделяется аммиак и рН сдвигается в щелочную сторону.
Щелочная реакция мочи характерна для хронической инфекции мочевыводящих путей, также отмечается при поносе и рвоте.
Кислотность мочи увеличивается при лихорадочных состояниях, сахарном диабете, туберкулезе почек или мочевого пузыря, почечной недостаточности.
Удельный вес (относительная плотность) мочи
Относительная плотность отражает функциональную способность почек концентрировать и разводить мочу. Для нормально функционирующих почек характерны широкие колебания удельного веса мочи в течение суток, что связано с периодическим приемом пищи, воды и потерей жидкости организмом. Почки в различных условиях могут выделять мочу с относительной плотностью от 1,001 до 1,040 г/мл.
- гипостенурию (колебания удельного веса мочи менее 1,010 г/мл);
- изостенурию (появление монотонного характера удельного веса мочи соответствующее таковому первичной мочи (1,010 г/мл);
- гиперстенурию (высокие значения удельного веса).
Максимальная верхняя граница удельного веса мочи у здоровых людей – 1,028 г/мл, у детей – 1,025 г/мл. Минимальная нижняя граница удельного веса мочи составляет 1,003–1,004 г/мл.
Для оценки химического состава мочи в настоящее время, как правило, применяют диагностические тест-полоски (метод «сухой химии»), выпускаемые разными производителями. Химические методы, используемые в тест-полосках, основаны на цветных реакциях, дающих изменение цвета тестовой зоны полоски при разных концентрациях аналита. Изменение окраски определяется визуально или с помощью отражательной фотометрии с использованием полуавтоматических или полностью автоматизированных анализаторов мочи, результаты оцениваются качественно или полуколичественно. При обнаружении патологического результата исследование может быть выполнено повторно с использованием химических методов.
Белок в норме в моче отсутствует или присутствует в неопределяемой обычными методами концентрации (следы). Выявляют несколько видов протеинурии (появление белка в моче):
- физиологическая (ортостатическая, после повышенной физической нагрузки, переохлаждении);
- клубочковая (гломерулонефрит, действие инфекционных и аллергических факторов, гипертоническая болезнь, декомпенсация сердечной деятельности);
- канальцевая (амилоидоз, острый канальцевый некроз, интерстициальный нефрит, синдром Фанкони).
- преренальная (миеломная болезнь, некроз мышечной ткани, гемолиз эритроцитов);.
- постренальная (при циститах, уретритах, кольпитах).
В норме глюкоза в моче отсутствует. Появление глюкозы в моче может иметь несколько причин:
- физиологическая (стресс, прием повышенного количества углеводов);
- внепочечная (сахарный диабет, панкреатит, диффузные поражения печени, рак поджелудочной железы, гипертиреоз, болезнь Иценко-Кушинга, черепно-мозговые травмы, инсульты);
- ренальная (почечный диабет, хронические нефриты, острая почечная недостаточность, беременность, отравление фосфором, некоторыми лекарственными препаратами).
Билирубин в норме в моче отсутствует. Билирубинурия выявляется при паренхиматозных поражениях печени (гепатиты), механической желтухе, циррозах, холестазе, в результате действия токсических веществ.
Нормальная моча содержит низкую концентрацию (следы) уробилиногена. Уровень его резко возрастает при гемолитической желтухе, а также при токсических и воспалительных поражениях печени, кишечных заболеваниях (энтериты, запоры).
К кетоновым телам относятся ацетон, ацетоуксусная и бета-оксимаслянная кислоты. Увеличение выделения кетонов с мочой (кетонурия) появляется при нарушении углеводного, липидного или белкового обмена.
Нитриты в нормальной моче отсутствуют. В моче они образуются из нитратов пищевого происхождения под влиянием бактерий, если моча не менее 4 часов находилась в мочевом пузыре. Обнаружение нитритов в правильно хранившихся образцах мочи свидетельствует об инфицировании мочевого тракта.
В норме в моче отсутствует. Гемоглобинурия – результат внутрисосудистого гемолиза эритроцитов с выходом гемоглобина – характеризуется выделением мочи красного или темно-бурого цвета, дизурией, нередко болями в пояснице. При гемоглобинурии эритроциты в осадке мочи отсутствуют.
Осадок мочи делят на организованный (элементы органического происхождения – эритроциты, лейкоциты, эпителиальные клетки, цилиндры и др.) и неорганизованный (кристалы и аморфные соли).
Исследование проводят визуально в нативном препарате с использованием микроскопа. Кроме визуального микроскопического исследования, применяется исследование с помощью автоматических и полуавтоматических анализаторов.
За сутки с мочой выделяется 2 млн. эритроцитов, что при исследовании осадка мочи составляет в норме 0–3 эритроцита в поле зрения для женщин и 0–1 эритроцит в поле зрения у мужчин. Гематурией называют увеличение эритроцитов в моче выше указанных значений. Выделяют макрогематурию (изменен цвет мочи) и микрогематурию (цвет мочи не изменен, эритроциты обнаруживаются только при микроскопии).
В мочевом осадке эритроциты могут быть неизмененные (содержащие гемоглобин) и измененные (лишенные гемоглобина, выщелоченные). Свежие, неизмененные эритроциты характерны для поражения мочевыводящих путей (цистит, уретрит, прохождение камня).
Появление в моче выщелоченных эритроцитов имеет большое диагностическое значение, т.к. они чаще всего имеют почечное происхождение и встречаются при гломерулонефритах, туберкулезе и других заболеваниях почек. Для определения источника гематурии применяют трехстаканную пробу. При кровотечении из уретры гематурия бывает наибольшей в первой порции (неизмененные эритроциты), из мочевого пузыря – в последней порции (неизмененные эритроциты). При других источниках кровотечения эритроциты распределяются равномерно во всех трех порциях (выщелоченные эритроциты).
Лейкоциты в моче здорового человека содержатся в небольшом количестве. Норма для мужчин 0–3, для женщин и детей 0–6 лейкоцитов в поле зрения.
Увеличения числа лейкоцитов в моче (лейкоцитурия, пиурия) в сочетании с бактериурией и наличием клинических симптомов свидетельствует о воспалении инфекционной природы в почках или мочевыводящих путях.
В мочевом осадке практически всегда встречаются клетки эпителия. В норме в анализе мочи не больше 10 эпителиальных клеток в поле зрения.
Эпителиальные клетки имеют различное происхождение:
- клетки плоского эпителия попадают в мочу из влагалища, уретры, их наличие особого диагностического значения не имеет;
- клетки переходного эпителия выстилают слизистую оболочку мочевого пузыря, мочеточников, лоханок, крупных протоков предстательной железы. Появление в моче большого количества клеток такого эпителия может наблюдаться при мочекаменной болезни, новообразованиях мочевыводящих путей и воспалении мочевого пузыря, мочеточников, лоханок, крупных протоков предстательной железы;
- клетки почечного эпителия выявляются при поражении паренхимы почек, интоксикациях, лихорадочных, инфекционных заболеваниях, расстройствах кровообращения.
Цилиндр – белок, свернувшийся в просвете почечных канальцев и включающий в состав своего матрикса любое содержимое просвета канальцев. Цилиндры принимают форму самих канальцев (слепок цилиндрической формы). В норме в пробе мочи, взятой для общего анализа цилиндры отсутствуют. Появление цилиндров (цилиндрурия) является симптомом поражения почек.
- гиалиновые (с наложением эритроцитов, лейкоцитов, клеток почечного эпителия, аморфных зернистых масс);
- зернистые;
- восковидные;
- пигментные;
- эпителиальные;
- эритроцитарные;
- лейкоцитарные;
- жировые.
Основным компонентом неорганизованного осадка мочи являются соли в виде кристаллов или аморфных масс. Характер солей зависит от рН мочи и других свойств мочи. Например, при кислой реакции мочи обнаруживаются мочевая кислота, ураты, оксалаты, при щелочной реакции мочи – кальций, фосфаты, мочекислый аммоний. Особого диагностического значения неорганизованный осадок не имеет, косвенно можно судить о склонности пациента к мочекаменной болезни. При ряде патологических состояний в моче могут появляться кристаллы аминокислот, жирных кислот, холестерина, билирубина, гематоидина, гемосидерина и т.д.
Появление в моче лейцина и тирозина говорит о выраженном расстройстве обмена веществ, отравлении фосфором, деструктивном заболевании печени, пернициозной анемии, лейкозе.
Цистин – врожденное нарушение цистинового обмена – цистиноз, цирроз печени, вирусный гепатит, состояние печеночной комы, болезнь Вильсона (врожденный дефект обмена меди).
Ксантин – ксантинурия обусловлена отсутствием ксантиноксидазы.
В норме моча в мочевом пузыре стерильна. При мочеиспускании в нее попадают микробы из нижнего отдела уретры.
Появление в общем анализе мочи бактерий и лейкоцитов на фоне симптомов (дизурия или лихорадка) свидетельствует о клинически проявляющейся мочевой инфекции.
Наличие в моче бактерий (даже в сочетании с лейкоцитами) при отсутствии жалоб расценивается как бессимптомная бактериурия. Бессимптомная бактериурия повышает риск инфекции мочевых путей, особенно при беременности.
Обнаружение грибов рода Саndida свидетельствует о кандидамикозе, возникающего чаще всего в результате нерациональной антибиотикотерапии, приеме иммуносупрессоров, цитостатиков.
В осадке мочи могут быть обнаружены яйца кровяной шистосомы (Schistosoma hematobium), элементы эхинококкового пузыря (крючья, сколексы, выводковые капсулы, обрывки оболочки пузыря), мигрирующие личинки кишечной угрицы (стронгилиды), смываемые мочой с промежности онкосферы тениид, яйца острицы (Enterobius vermiсularis) и патогенные простейшие – трихомонады (Trichomonas urogenitalis), амебы (Entamoeba histolitika – вегетативные формы).
Для общего анализа собирают утреннюю порцию мочи. Сбор мочи проводят после тщательного туалета наружных половых органов без применения антисептиков. Для исследования используется свежесобранная моча, хранившаяся до анализа не более четырех часов. Образцы стабильны при температуре 2–8 °С не более 2 сут. Использование консервантов нежелательно. Перед исследованием мочу тщательно перемешивают.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 — 2019
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро «Шоссе Энтузиастов», «Перово»
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
источник
Вся информация, изложенная на нашем сайте, дана для ознакомительных и справочных целей и не предназначена для использована в качестве руководства по лечению и диагностике заболеваний!
Однако если результаты ваших анализов не совпадают с представленными у нас на сайте — то это уже сильный сигнал для обращения к вашему лечащему врачу для подробной расшифровки анализа и возможно, назначения лечения.
Помните, что заниматься самолечением не стоит
Общий анализ мочи относится к обязательным диагностическим процедурам, которые назначаются всем пациентам, обратившимся в здравоохранительное учреждение.
Здесь мы расскажем, какие показатели мочи измеряются при общем анализе мочи, и о каких заболеваниях свидетельствуют те или иные отклонения этих показателей от нормы. А также о том, как правильно собрать мочу для общего анализа, анализа суточной мочи и для анализа мочи по Нечипоренко.
При общем анализе мочи исследуются такие параметры, как: удельный вес (относительная плотность), цвет, прозрачность, запах, pH (кислотность), содержание белка, содержание глюкозы, содержание кетоновых тел и желчных пигментов и некотрые другие показатели.
Результаты анализа мочи выдают пациенту в виде таблицы с непонятными буковками, прочесть которые может только специалист. Ниже приводится расшифровка тех самых «непонятных буковок», а также нормы и возможные отклонения для отдельных показателей.
- BLd — эритроциты,
- Bil- билирубин,
- Uro — мочевина,
- KET кетоны,
- > PRO белок,
- NIT — нитриты (в обычном значении — бактериурия),
- GLU — глюкоза,
- pH — кислотность,
- S.G — плотность,
- LEU — лейкоциты,
- UBG — уробилиноген.
Цвет мочи при общем анализе — условный показатель, зависящий от времени забора, употребления определенной пищи и лекарств. В норме моча здорового человека должна быть прозрачной и иметь соломенно-желтый цвет. Интенсивность цвета мочи зависит от количества выделенной мочи и её удельного веса.
Цвет мочи меняется вследствие приёма некоторых лекарственных препаратов: красный на фоне приёма рифампицина, пирамидона; тёмно-бурый или чёрный из-за приёма нафтола.
Если моча имеет цвет крепкого чая или темного пива вероятно есть заболевание печени или желчного пузыря; красноватый оттенок моча приобретает при гломерулонефрите (моча цвета мясных помоев); постоянно бесцветная или слабо-желтая моча — симптом запущенной мочекаменной болезни почек, либо результат полиурии (учащёного мочеиспускания) при диабете.
В норме свежевыпущенная моча прозрачная. Существуют следующие градации определения прозрачности мочи: полная, неполная, мутная.
Помутнение может быть обусловлено наличием эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, выпадения в осадок солей. В случаях, когда моча бывает мутной, следует выяснить, выделяется ли она сразу же мутной, или же это помутнение наступает через некоторое время после стояния.
Мутность мочи, отмечаемая непосредственно после мочеиспускания, зависит от наличия в ней патологических элементов: лейкоцитов (гноя), бактерий или фосфатов. В первом случае, как иногда и при бактериурии, муть не проходит ни после подогревания, ни после тщательной фильтрации мочи. Муть, вызванная присутствием фосфатов, исчезает от прибавления уксусной кислоты. Моча бывает мутно-молочного цвета при хилурии, что в некоторых случаях наблюдается у лиц пожилого возраста.
Муть, образующаяся при стоянии мочи, чаще всего зависит от уратов и просветляется при нагревании. При значительном содержании уратов последние выпадают иногда в осадок, окрашенный в желтовато-коричневый или розовый цвет.
Свежая моча не имеет неприятного запаха. Диагностическое значение запаха мочи очень незначительно.
Аммиачный запах в свежей моче наблюдается при цистите, вследствие брожения.
При гангренозных процессах в мочевыводящих путях, в частности в мочевом пузыре, моча приобретает гнилостный запах.
Каловый запах мочи может навести на мысль о возможности пузырноректального свища.
Запах незрелых яблок или фруктов наблюдается при диабете из-за наличия в моче ацетона.
Резко зловонный запах приобретает моча при употреблении в пищу хрена или чеснока.
Удельный вес — верхняя граница этого показателя общего анализа мочи у здоровых людей — 1,028 (у детей до 4 лет — 1,025), нижняя граница — 1,003-1,004. Удельный вес выше нормы отмечается при олигурии (уменьшение выделения мочи), токсикозе беременных, приеме некоторых лекарств, большой потере или недостаточном употреблении жидкости, гломерулонефрите, нефротическом синдроме, неконтролируемом сахарном диабете, заболеваниях печени и др. заболеваниях. Ниже нормы этот показатель может быть при приеме мочегонных препаратов, хронической почечной недостаточности, остром поражении почечных канальцев, обильном питье.
При плотности более 1,030 можно предположить наличие глюкозы (сахарный диабет), белка (гломерулонефрит), при плотности менее 1,010 – почечную недостаточность, поражение почечных канальцев. Так как плотность мочи зависит от количества выпитой воды, этот показатель не имеет существенной ценности при диагностике единичной пробы.
Наиболее достоверной является проба Зимницкого, выявляющая разброс показателей удельного веса мочи в течение суток (8 порций).
Белок в моче — в норме должен отсутствовать. Концентрация белка не должна превышать 0,033 г/л. Превышение уровня может указывать на наличие нефротического синдрома, воспалительного процесса и других патологических состояний.
Наличие белка в моче — протеинурия может быть вызвана физиологическими состояниями (переохлаждение, после повышенной физической нагрузки), либо патологическими (заболевания почек и мочевыводящих путей, ОРЗ, и др.). Белок в моче обнаруживается при воспалениях мочеполовых путей, циститах, вульвовагинитах, аденоме простаты – в этих случаях его обычно не более 1 г/л.
Наличие большого количества белка в моче обычно является симптомом какого-либо заболевания. Белок в моче выше нормы регистрируется при острых и хронических пиелонефритах и гломерулонефритах, воспалении мочевых путей (цистит, уретрит), амилоидозе почек, опухолях мочевых путей, туберкулезе почек, а также при заболеваниях, которые сопровождаются высокой температурой, выраженной сердечной недостаточности, гипертонической болезни и других заболеваниях.
Если моча женщины в период беременности содержит белок, то это может быть признаком нефропатии беременных.
В норме содержание белка в моче настолько мало, что может быть определено лишь сверхчувствительными методиками. Следы белка допустимы, лишь в единичных анализах. Иногда в моче определяются следы белка, однако, это пограничное состояние и требует детального изучения.
Билирубин в моче в норме практически отсутствует. Причинами появления билирубина в моче могут быть повышенный распад гемоглобина (гемолитическая анемия, рассасывание крупных гематом), инфекции печени или нарушение ее функции, результат действия токсических веществ (алкоголя, инфекционных токсинов) и другие факторы. Билирубин выявляется при паренхиматозных поражениях печени (вирусные гепатиты), механической (подпеченочной) желтухе, циррозах, холестазе. При гемолитической желтухе моча обычно билирубин не содержит. Необходимо отметить, что с мочой выделяется только прямой (связанный) билирубин.
В норме моча содержит следы уробилиногена. Уровень его резко возрастает при гемолитической желтухе (внутрисосудистом разрушении эритроцитов), а также при токсических и воспалительных поражениях печени, кишечных заболеваниях (энтериты, запоры). При подпеченочной (механической) желтухе, когда наблюдается полная закупорка желчного протока, уробилиноген в моче отсутствует. Уробилиноген образуется из прямого билирубина, выделившегося с желчью, в тонком кишечнике. Поэтому полное отсутствие уробилиногена служит достоверным признаком прекращения поступления желчи в кишечник.
Бактерии в моче в норме отсутствуют или определяются в небольшом количестве. У здорового человека моча в почках и мочевом пузыре стерильна. При мочеиспускании в неё попадают микробы из нижнего отдела уретры, но их количество не больше 10 000 в 1 мл. Поэтому считается, что бактерии в норме в общем анализе мочи отсутствуют.
Большое количество бактерий может являться свидетельством инфицирования мочевых путей. Наличие бактерий говорит об инфицировании мочеполовой системы, цистите, нефритах.
Лейкоциты в моче здорового человека содержатся в небольшом количестве (у мужчин 0—3, у женщин и детей 0—6 лейкоцитов в поле зрения при исследовании под микроскопом).
Увеличение числа лейкоцитов в моче свидетельствует о воспалительных процессах в почках (острый или хронический пиелонефрит, гломерулонефрит) или мочевыводящих путях (цистит, уретрит). Также лейкоциты в моче могут быть повышены при простатите, камнях в мочеточнике и некоторых других заболеваниях.
Повышенное содержание лейкоцитов в моче называется лейкоцитурией. Данное состояние отмечается при различных воспалительных заболеваниях мочевой системы. Слишком выраженная лейкоцитурия, когда количество этих клеток превышает 60 в поле зрения, называется пиурией. Практически все заболевания почек и мочевыводящей системы повышают содержание лейкоцитов в моче.
Эритроциты в моче в норме составляют не более: 0-3 в поле зрения для женщин, 0-1 в поле зрения для мужчин.
Эритроциты могут быть повышены (гематурия) по причине инфекционных заболеваний мочевыводящих путей (например, при цистите), геморрагических диатезах (тромбоцитопения, непереносимость антикоагулянтной терапии и др.), мочекаменной болезни, гломерулонефрите, пиелонефрите.
Также эритроциты в моче могут быть повышены после травм почек, при артериальной гипертензии, отравлении ядовитыми веществами. Моча женщин может содержать кровь, попавшую туда в менструальный период, что дает повышенное наличие эритроцитов в моче.
Кетоновые тела — ацетон, ацетоуксусная и бета-оксимаслянная кислоты. Появление в моче кетонов может быть вызвано сахарным диабетом, острым панкреатитом, длительным голоданием, диетами для похудения, отсутствием в пище углеводов.
Возникает при интенсивном расходовании жировых запасов организма. (Вниманию худеющих и голодающих!)
На самом деле за сутки с мочой выделяется 20-50 мг кетоновых тел (ацетон, ацетоуксусная кислота, бета-оксимасляная кислота), но они в разовых порциях не обнаруживаются. Поэтому считается, что в норме в общем анализе мочи не должно быть кетоновых тел.
Также наблюдается при ацетемической рвоте у детей раннего возраста (при инфекционных заболеваниях, углеводном голодании и т. д.), гликогеновой болезни, тиреотоксикозе и других заболеваниях.
Сахар в моче в норме должен отсутствовать, при наличии глюкозы в моче можно подозревать проявления сахарного диабета, получение большого количества углеводов с пищей, острый панкреатит.
В норме моча имеет слабокислую реакцию. Нормальным считается рН мочи в пределах крови 6,2- 6,8 – слабокислая реакция. Однако, в течение суток кислотность мочи может очень сильно колебаться (от 5 до 7), что не является признаком какого-либо заболевания и связано исключительно с рационом питания.
Признаком патологии является устойчивый длительный сдвиг pH мочи в ту или иную сторону. При рН больше 7 можно предположить гиперкалиемию, отклонение функций щитовидной железы, инфекцию системы мочевыделения, при рН менее 5 – гипокалиемию, сахарный диабет, мочекаменную болезнь (ураты), почечную недостаточность.
Неорганизованные осадки мочи состоят из солей, выпавших в осадок в виде кристаллов и аморфной массы. Они выпадают в осадок при большой концентрации в зависимости от реакции мочи. В кислой моче встречаются кристаллы мочевой кислоты (ураты) — уратурия, в нейтральной — щавеволекислой извести (оксалаты) — оксалатурия, в щелочной — фосфаты. Особого диагностического значения неорганизованный осадок не имеет. Косвенно можно судить о склонности к мочекаменной болезни и наличии камней в почках.
Циллиндры в моче в норме отсутствуют. Цилиндры, которые обнаруживают в моче, представляют собой белковые клеточные образования канальцевого происхождения, имеющие форму цилиндров. Различают гиалиновые, зернистые, восковидные, эпителиальные, эритроцитарные, пигментные, лейкоцитарные цилиндры.
Появление большого количества различных цилиндров (цилиндрурия) наблюдается при органических поражениях почек (нефриты, нефрозы), при инфекционных болезнях, застойной почке, при ацидозе. Цилиндрурия является симптомом поражения почек, поэтому она всегда сопровождается присутствием белка и почечного эпителия в моче. Вид цилиндров особого диагностического значения не имеет.
В мочевом осадке практически всегда встречаются клетки эпителия. В норме в общем анализе мочи не больше 10 эпителиальных клеток в поле зрения.
Слизь в моче в норме отсутствует. Наличие слизи в моче является следствием имунного ответа организма на наличие воспалительного процесса в почках, либо мочевыводящих путях.
Наличие слизи в моче указывает на процесс отторжения эпителиальных клеток внутренней поверхности мочевыводящих путей, что происходит либо в результате их травмирования при отхождении камней и песка из почек по мочеточникам (при мочекаменной болезни почек), либо при наличии бактериальной инфекции (цистит, пиелонефрит), либо при хроническом аутоимунном воспалении почек (гломерулонефрит).
Кроме того, у женщин слизь может попасть в мочу из влагалища при неправильном заборе анализа мочи.
Хлопья в моче могут присутствовать при воспалении мочевыводящих путей (уретрите, цистите, пиелонефрите), и являются сгустками отмерших клеток эпителия (слизистой поверхности) и погибших при лечении антибиотиками бектериальных клеток.
Пена в моче бывает только у мужчин, если в мочевые пути попала сперма.
Моча на грибы рода «Candida» собирается после тщательного туалета половых органов в стерильную посуду, поскольку грибы — нередкие обитатели влагалища, которые могут попадать в мочевой пузырь. Их выявление не обязательно служит показанием к противогрибковой терапии.
Кроме общего анализа мочи в ряде случаев проводятся биохимический анализ мочи, анализ мочи по Нечипоренко и анализ суточного объёма мочи.
Биохимический анализ мочи позволяет оценить функционирование почек и других органов, выявить отклонения в обмене веществ. При анализе исследуется содержание таких компонентов, как:
- амилаза (10-1240 едл),
- глюкоза (0,03-0,05 г/л),
- белок общий (до 0,033 г/л),
- калий (38,4-81, 8 ммоль/сут),
- натрий (100—260 ммоль/сут),
- фосфор (0,4-1,3 г/сут),
- креатинин (у женщин — 0,48-1,44 г/л, у мужчин — 0 ,64-1,6 г/л),
- магний (3,0-4,25 ммоль/сут),
- микроальбумин (до 3,0-4,25 ммоль/сут),
- мочевина (от 333 до 587 ммоль/сут),
- мочевая кислота (0,4—1 г/сут).
В скобках по каждому показателю указано значение нормы. Отклонения от нормы наблюдаются при болезнях печени и почек, различного рода инфекциях, интоксикации организма и других патологических состояниях.
источник