На сегодняшний день проявления аллергии в виде высыпаний на коже у малыша, поражений пищеварительного тракта или респираторных аллергозов возникают все раньше и раньше и это серьезный повод для беспокойства родителей.
Наиболее часто возникают поражения кожных покровов потница и аллергические диатезы, которые развиваются у грудничков.
В большинстве случаев аллергию вызывают пищевые и контактные аллергены (порошок, мыло, масло для кожи, синтетическая одежда).
Но еще до рождения ребенок сталкивается с множеством аллергенов и это связано:
- с постоянно осложняющейся экологией;
- с неблагоприятной наследственно обусловленной повышенной чувствительностью многих людей к сложным аллергенам, которые находятся в пище, воздухе и воде;
- с неправильным питанием беременной.
Будущая мама часто сталкивается с аллергенными факторами в повседневной жизни, но активная защита плаценты предохраняет плод от патологического воздействия аллергенов, а при нарушении ее защитных свойств возникает еще внутриутробная сенсибилизация малыша к различным факторам аллергии.
Также большое значение при развитии аллергических реакций различного типа имеет генетическая отягощенность организма крохи ко многим патогенным агентам.
Ребенок после рождения не имеет надежной защиты, поэтому кожные покровы и другие органы крохи попадают под патологическое воздействие окружающей среды:
- пищевых факторов (даже при естественном вскармливании, когда мама употребляет в пищу аллергенные продукты) – поэтому крайне важно знать, как нужно питаться кормящей маме;
- контактные аллергены (химические и физические аллергены) – с осторожностью нужно относиться ко всем моющим средствам, в том числе детским порошкам и кондиционерам, маслам для кожи;
- эпидермальные факторы (шерсть животных и птиц, корм для рыбок и попугаев) – это необходимо учитывать, если в семье есть дети или при намерении завести домашнее животное;
- лекарства (антибиотики, сиропы с красителями и ароматизаторами и другие препараты).
Самыми распространенными аллергическими заболеваниями у грудничков считаются:
- аллергические высыпания (аллергический диатез, себорейный, атопический дерматит);
- вазомоторный (аллергический) ринит;
- патология пищеварительной системы;
- респираторные реакции (бронхоспазм);
- аллергический конъюнктивит.
При попадании аллергена в организм ребенка происходит синтез специфических иммуноглобулинов Е, которые и активируют цепь реакций с образованием медиаторов воспаления.
Все эти факторы (гистамин, серотонин и другие биоактивные вещества) приводят к развитию симптомов аллергии – кожной сыпи, диареи, ринита или конъюнктивита.
Повышенная чувствительность к аллергенам у грудничков может проявляться в виде:
- аллергических поражений кожных покровов;
- поражений пищеварительного тракта;
- респираторные аллергозы;
- сочетанные поражения органов различных систем.
К кожным аллергическим реакциям относятся:
- аллергические диатезы (шелушения кожи щек, лба, ягодичной области, интенсивный зуд и покраснение кожных покровов;
- гнейс, крапивница, местные отеки кожи;
- проявления потницы и/или упорные опрелости неизвестной этиологии (при комфортном микроклимате и хорошем уходе за кожными складками малыша).
Нарушения пищеварительного тракта:
Респираторные проявления аллергической реакции:
- аллергический насморк;
- бронхоспазм (частый сухой кашель, затрудненное дыхание, частые респираторные инфекции с ларингитами, альвеолитами или обструктивными бронхитами).
Сочетание аллергических реакций с поражением нескольких систем у грудничков считается высокой предрасположенностью к возникновению опасных аллергических заболеваний:
- бронхиальной астмы;
- экземы;
- атопических дерматитов;
- развитие сложных воспалительно-аллергических патологий почек, сердца, сосудов, костно-мышечной системы.
Достаточно часто встречаются сочетание нескольких поражений:
- респираторной системы и кожных покровов (ринит или бронхоспазм);
- аллергические реакции кожи и поражения кишечника.
При появлении у грудничка одного из признаков или сочетания патологии нескольких систем предположительно аллергической природы необходима консультация специалиста: педиатра или детского аллерголога, а при пищевой аллергии – диетолога.
При выраженных проявлениях аллергической реакции, особенно при сочетанных патологиях нужна госпитализация в специализированное отделение для симптоматического лечения и определения аллергенов в условиях стационара.
К этим патологиям относятся:
- стойкий бронхоспазм с крапивницей;
- диспепсические расстройства с рвотой;
- кожной сыпью или выраженным конъюнктивитом;
- при опасных для жизни реакциях немедленного типа (развитие анафилактического шока или отека Квинке).
Многих родителей беспокоит вопрос о том, как определяется диагноз аллергии у детей раннего возраста:
- данных опроса родителей (подробный сбор анамнеза, жалоб, определение наличия наследственной отягощенности);
- определение связи клинических проявлений различных видов аллергической реакции, сенсибилизации организма и приемом в пищу определенных пищевых продуктов, наличия в семье животных, стирки порошком, ношения синтетической одежды и другими факторами);
- осмотр малыша.
Для подтверждения диагноза аллергической реакции проводят лабораторные анализы:
- клинический анализ крови: об аллергической реакции может свидетельствовать повышение эозинофилов;
- определение общего Ig Е (определяется высокий уровень);
- УЗИ органов пищеварительной системы с исключением неаллергического происхождения патологических симптомов.
Также косвенными доказательствами пищевой аллергии при естественном вскармливании могут служить следующие факты:
- постепенное исчезновение признаков аллергии при соблюдении гипоаллергенной диеты; устранение кожной аллергии при прекращении стирки порошками, кондиционерами;
- при замене одежды из синтетики на натуральную из хлопка или льна, особенно нательного и постельного белья;
- положительный эффект после начала приема детских форм лекарственных препаратов против аллергии (антигистаминных лекарственных средств в сочетании с природными сорбентами).
Для уточнения аллергической природы высыпаний, патологии ЖКТ, ринита, конъюнктивита или сочетаний патологий, когда сложно определить причинный фактор – аллерген вызывающий развитие аллергической реакции – проводится анализ крови на аллергены.
Сейчас его делают почти в любой крупной детской клинике или в лаборатории при кабинете – аллерголога.
Все исследования необходимо проводить в период аллергологического спокойствия (лучше в зимний период), до начала приема антиаллергических лекарственных средств или после окончания курса лечения.
У детей раннего возраста берут кровь из вены с определением уровня специфических иммуноглобулинов (Ig Е) на определенные виды аллергенов.
Важным условием является отсутствие любых физиологических состояний (синдром прорезывания зубов, перегревания, дисфункции кишечника) или органических заболеваний, которые могут повлиять на достоверность результатов.
У детей старшего возраста ставят кожные пробы или анализ крови на аллергены.
Детям раннего возраста эталонные кожные пробы на аллергены проводят крайне редко в связи со сложностью их оценки, что определяется анатомо-физиологическими особенностями строения кожи у грудничков и возможностью разлитой реакции.
Кожные пробы проводят у детей старше трехлетнего возраста кожные пробы.
Они проводятся следующим образом: на кожу в области предплечья наносят небольшие дозы определенных аллергенов и проверяется реакция на их введение (в течение полчаса). Кожную пробу на аллергены проводят только при отсутствии воспалительных процессов в организме.
Перед проведением кожных аллергопроб необходимо определить круг возможных аллергенов – существует несколько панелей.
Обычно назначается стандартный набор аллергенов:
- при кожных реакциях (на цитрусовые, шоколад, рыбу, яйца, коровье молоко, сою, глютен);
- при бронхоспазмах: набор пылевых, эпидермальных и пищевых аллергенов;
- при ринитах и конъюнктивитах: пыльцевые, пылевые, эпидермальные и пищевые аллергены.
Дополнительный набор возможных пищевых аллергенов можно выявить при ведении пищевого дневника в течение 7-10 дней – мама постоянно записывает все продукты, которые принимает в пищу малыш в течение дня, особенности их кулинарной обработки блюд и ежедневные реакции ребенка.
Типичная аллергическая реакция у грудничков развивается в пятнадцати случаях из ста, и хорошо купируются отменой аллергенного продукта или при устранении патогенных факторов.
В большинстве случаев возможны ложные реакции:
- при неправильном введении прикорма или новых продуктов;
- при ферментопатии;
- при наличии дисбактериоза или паразитов в кишечнике.
Аллергологи рекомендуют проводить данные анализы только по строгим показаниям:
- для подтверждения пищевой аллергии, выявленной при пищевых ограничениях;
- при необходимости определения факта уменьшения аллергической реакции на фоне лечения;
- если у малыша развился анафилактический шок от укуса насекомого;
- для подтверждения выявленной аллергической реакции на введение вакцины.
Во всех остальных случаях необходимо использовать все возможные варианты определения аллергена.
Нужно помнить, что анализ на аллергены проводят только по назначению врача.
врач-педиатр Сазонова Ольга Ивановна
источник
Появление высыпаний на коже у малыша — это серьезный повод для беспокойства родителей. Наиболее частыми причинами кожной сыпи у грудничков на сегодняшний день являются – потница и аллергические диатезы. В большинстве случаев аллергию вызывают пищевые и контактные аллергены (порошок, мыло, масло для кожи, синтетическая одежда). Ведь еще до рождения ребенок сталкивается с множеством аллергенов – это связано с постоянно осложняющейся экологией и с неблагоприятной сенсибилизацией (повышенной чувствительностью) многих людей к сложным аллергенам, которые находятся в пище, воздухе и воде. Будущая мать сталкивается аллергенными факторами в повседневной жизни, а активная защита плаценты предохраняет плод от патологического воздействия аллергенов. Также немаловажное значение при развитии аллергических реакций различного типа имеет генетическая отягощенность организма крохи ко многим аллергенным факторам.
Ребенок после рождения не имеет надежной защиты, поэтому кожные покровы попадают под патологическое воздействие окружающей среды:
- пищевых факторов (даже при естественном вскармливании, когда мама употребляет в пищу аллергенные продукты);
- контактные аллергены (химические и физические аллергены);
- эпидермальные факторы (шерсть животных и птиц, корм для рыбок и попугаев);
- лекарства (антибиотики, сиропы с красителями и ароматизаторами и другие препараты). Поэтому аллергические высыпания, аллергический ринит, патология пищеварительной системы, респираторные реакции (бронхоспазм) и конъюнктивит считаются самыми распространенными аллергическими заболеваниями у грудничков.
В ответ на попадание аллергена в организм малыша происходит синтез специфических иммуноглобулинов Е, которые активируют цепь реакций с образованием медиаторов воспаления (гистамин, серотонин и другие факторы), приводящих к развитию симптомов аллергии – кожной сыпи, ринита или конъюнктивита.
Повышенная чувствительность к аллергенам у грудничков может проявляться в виде:
1) аллергических поражений кожных покровов:
- аллергические диатезы (шелушения кожи щек, лба, ягодичной области, интенсивный зуд и покраснение кожных покровов;
- гнейс, крапивница, местные отеки кожи;
- проявления потницы и/или упорные опрелости неизвестной этиологии (при комфортном микроклимате и хорошем уходе за кожными складками малыша);
2) поражений пищеварительного тракта:
- частые срыгивания;
- жидкий стул или запоры;
- метеоризм и упорные колики;
- рвота;
3) респираторные нарушения:
- аллергический насморк;
- бронхоспазм (частый сухой кашель, затрудненное дыхание, частые респираторные инфекции с ларингитами, альвеолитами или обструктивными бронхитами);
4) сочетанные поражения органов различных систем
Нередко встречаются сочетанные кожи и респираторной системы (ринит или бронхоспазм), аллергические реакции кожи и поражения кишечника.
Сочетание аллергических реакций с поражением нескольких систем у грудничков считается высокой предрасположенностью к возникновению опасных аллергических заболеваний: бронхиальной астмы, экземы, атопических дерматитов или развитию сложных воспалительно-аллергических патологий почек, сердца, сосудов, костно-мышечной системы;
5) другие опасные состояния
- отек Квинке;
- анафилактический шок.
При появлении у грудничка одного из признаков или сочетания патологии нескольких систем предположительно аллергической природы необходима консультация специалиста: педиатра или детского аллерголога, а при пищевой аллергии — диетолога. При выраженных проявлениях аллергической реакции, особенно при сочетанных патологиях: стойкий бронхоспазм с крапивницей, диспепсические расстройства с рвотой, кожной сыпью или выраженным конъюнктивитом или при опасных для жизни реакциях немедленного типа (развитие анафилактического шока или отека Квинке) — нужна госпитализация в специализированное отделение для симптоматического лечения и определения аллергенов в условиях стационара.
Диагноз аллергии у детей раннего возраста устанавливается:
- Данных опроса родителей (подробный сбор анамнеза, жалоб, определение наличия наследственной отягощенности).
- Определение связи клинических проявлений различных видов аллергической реакции, сенсибилизации организма и приемом в пищу определенных пищевых продуктов, наличия в семье животных, стирки порошком, ношения синтетической одежды и другими факторами).
- Осмотр малыша.
- Лабораторные анализы:
Также косвенными доказательствами пищевой аллергии при естественном вскармливании может служить факт постепенного исчезновения признаков аллергии при соблюдении гипоаллергенной диеты, устранение кожной аллергии при прекращении стирки порошками, кондиционерами, замене одежды из синтетики на натуральную из хлопка или льна и положительный эффект после начала приема детских форм лекарственных препаратов против аллергии (антигистаминных лекарственных средств с природными сорбентами).
При диагностировании аллергической природы высыпаний, патологии ЖКТ, ринита, конъюнктивита или сочетаний патологий необходимо определить причинный фактор – аллерген вызывающий развитие аллергической реакции – анализ крови на аллергены. Сейчас его делают почти в любой крупной детской клинике или в лаборатории при кабинете — аллерголога. У детей раннего возраста берут кровь из вены с определением уровня специфических иммуноглобулинов (Ig Е) на определенные виды аллергенов. Важным условием является отсутствие любых физиологических состояний (синдром прорезывания зубов, перегревания, дисфункции кишечника) или органических заболеваний, которые могут повлиять на достоверность результатов.
У детей старшего возраста ставят кожные пробы или анализ крови на аллергены.
Детям раннего возраста эталонные кожные пробы на аллергены проводят крайне редко в связи со сложностью их оценки, что определяется анатомо-физиологическими особенностями строения кожи у грудничков и возможностью разлитой реакции.
У детей старше трехлетнего возраста кожные пробы проводят следующим образом: на кожу в области предплечья наносят небольшие дозы определенных аллергенов и проверяется реакция на их введение (в течение полчаса). Кожную пробу на аллергены проводят только при отсутствии воспалительных процессов в организме.
Перед проведением кожных аллергопроб необходимо определить круг возможных аллергенов. Обычно назначается стандартный набор аллергенов:
- при кожных реакциях (на цитрусовые, шоколад, рыбу, яйца, коровье молоко, сою, глютен);
- при бронхоспазмах: набор пылевых, эпидермальных и пищевых аллергенов;
- при ринитах и конъюнктивитах: пыльцевые, пылевые, эпидермальные и пищевые аллергены.
Дополнительный набор возможных пищевых аллергенов можно выявить при ведении пищевого дневника в течение 7-10 дней – мама постоянно записывает все продукты, которые принимает в пищу малыш в течение дня, особенности их кулинарной обработки блюд и ежедневные реакции ребенка.
Все исследования необходимо проводить в период аллергологического спокойствия (лучше в зимний период), до начала приема антиаллергических лекарственных средств или после окончания курса лечения.
Нужно знать, что анализ на аллергены проводят только по назначению врача. Типичная аллергическая реакция у грудничков развивается в пятнадцати случаях из ста, и хорошо купируются отменой аллергенного продукта или при устранении патогенных факторов. В большинстве случаев возможны ложные реакции — как результат неправильного введения прикорма или новых продуктов, ферментопатии, наличие дисбактериоза или паразитов в кишечнике.
Аллергологи рекомендуют проводить данные анализы только по строгим показаниям:
- для подтверждения пищевой аллергии, выявленной при пищевых ограничениях;
- при необходимости определения факта уменьшения аллергической реакции на фоне лечения;
- если у малыша развился анафилактический шок от укуса насекомого;
- для подтверждения выявленной аллергической реакции на введение вакцины.
источник
В целом ребенок по направлению педиатра и аллерголога сдает те же анализы на аллергию, что и взрослый. Поэтому используется и анализ крови, который считается более безопасным методом, и кожные пробы. Поскольку реакция детского организма может быть очень сильной, все процедуры проводятся только под постоянным наблюдением специалиста.
Обычно реакция ребенка на кожную пробу проявляется минут через 15. Как правило, детский организм хорошо переносит подобные манипуляции.
Если аллергия проявилась у грудничка, который находится на естественном вскармливании, то смысла в проведении анализа крови нет, поскольку в его крови содержатся антитела матери, получаемые с молоком.
Рассмотрим самые популярные анализы на аллергию.
Общий иммуноглобулин Е, иными словами, суммарный или тотальный аллергический иммуноглобулин, представляет собой часть общих антител организма, которые вырабатываются плазматических клетками и служат вовсе не для обезвреживания микробных антигенов, и не для противоинфекционного иммунитета. Их задача — участвовать в очень быстрых и даже немедленных аллергических реакциях. Также Ig E защищает организм человека от гельминтов и других паразитов.
В том случае, если в результате будет выявлено повышенное значение этой фракции антител, то это будет свидетельствовать всего лишь о высоком риске появления различных аллергических болезней у ребенка, по меньшей мере, в течение 2-3 лет. Ничего конкретного, и, тем более, сказать, от чего развилась аллергия, по одному этому анализу нельзя. Но нельзя также исключить и паразитарную инвазию, поскольку существует перекрестная реакция аллергических иммуноглобулинов с антигенами различных паразитов, например, остриц, аскарид, описторхов, печеночных сосальщиков и многих других видов глистов.
Этот показатель является скрининговым, и после получения аномально высокого результата он должен насторожить врача на проведение дальнейших более тщательных исследований.
Норма показателей (референсные значения) различается в зависимости от возраста:
- возраст до 3 мес – 2 Ме/мл;
- до полугодовалого возраста – до 10 Ме/мл;
- от полугода до года – до 15 Ме/мл;
- до 6-летнего возраста – до 60 Ме/мл;
- до 10 лет – до 90-100 Ме/мл;
- старше 10 лет – до 200 Ме/мл.
Средние значения иммуноглобулина колеблется в пределах от 0 до 100 единиц. Такое снижение после постоянного роста кажется удивительным, но в этом нет ничего странного, и снижение расшифровывается просто. Во время роста и развития организма ребёнок постоянно получает информацию о новых аллергенах, что требует частой реакции иммунитета и усиленной работы плазматических клеток. После того, как человек вырастает, новая информация перестает появляться в таком объеме, и нормальный уровень иммуноглобулинов переходит от форсированного режима к обычной, базовой защите.
В наше время сдать кровь на аллергены и получить максимально точный и развернутый результат по имеющимся аллергенам лучше всего методом иммуноблоттинга. Он представляет собой точный и быстрый способ получения результата с помощью специальных мембран из нитроцеллюлозы, на которые полосами нанесены специфические виды белков. При наличии конкретного аллергена ответственная за него полоска темнеет. Этот метод отличается высокой степенью информативности, точности и достоверности получаемых данных. Он также не имеет противопоказаний и может использоваться для всех людей.
Для проведения исследования используют панели аллергенов — стандартные наборы, на которые в определенном порядке нанесены маркеры различных аллергенов.
Чаще всего в ходу 4 основные панели:
- Смешанная панель. В нее включены следующие аллергены — пылевой клещ I, пылевой клещ II, пыльца березовых сережек, цветущей лещины и ольховых сережек, различных травянистых растений, ржаного колоса и соцветий полыни, подорожника, шерсть и эпителиальные клетки кота, пса, коня, грибок, белок куриного яйца, молочные продукты, орехи земляные и лесные, морковь, мука из зерна пшеницы, соевые бобы.
- Ингаляционная панель. В нее входят такие аллергены: клещ I и II, пыльца, вырабатываемая соцветиями ольхи, березы, орешника лесного дуба, смесей травянистых растений, ржаная, полынная, подорожниковая пыльца, частицы эпителия и шерсти кошек, лошадей, собак, морских свинок, хомяков, кроликов, грибки.
- Пищевая панель. Включает в себя следующие продукты: орехи лесные, миндальные, арахис и грецкие, молочные изделия, белок и желток яйца, казеин, картошка, сельдерей, морковь, томаты, треска, крабы, апельсины, яблоки, пшеничная и ржаная мука, кунжут, соя.
- Педиатрическая панель: домашний пылевой клещ 1 , клещ пылевой домашний 2, пыльца березы, смеси трав, кошачий, собачий эпителий и шерсть, грибок, молоко, альфа-лактоальбумин, бета-лактоглобулин, казеин, желток и белок яичный, альбумин говяжьей сыворотки, соя, морковь, картошка, пшеничная мука, лесной орех, арахис.
Полученные данные оцениваются в диапазоне от 0,35 до 100 kU/l. Показатель ниже 0,35 означает, что признаков аллергии не выявлено. Все остальные данные по мере возрастания указывают на наличие в организме чувствительности к тем или иным аллергенам.
После проведения тестов на аллергены и точного выявления причины заболевания врач поставит диагноз и составит план действий, который будет включать в себя устранение веществ, провоцирующих острую реакцию организма, медикаментозное и вспомогательное лечение. При таком комплексном, всеобъемлющем подходе с аллергией можно справиться быстрее всего.
При обнаружении симптомов аллергии не стоит затягивать и лучше обратиться к врачу. Специалист вначале должен узнать образ жизни пациента, а именно в каких условиях он проживает, есть ли в доме животные, какую одежду носит, чем питается, и прочее. Это связано с тем, что данное заболевание может быть реакцией на различные вещи
Поэтому важно учитывать все возможные факторы риска. Далее назначаются анализы на аллергены у детей
Они могут быть двух видов:
- Анализ, который заключается в проведении теста на коже.
- Анализ сыворотки крови.
Также пациентам назначают скарификационные кожные пробы для определения того, есть ли в организме антитела, и тесты.
По оценке врачей, около 40% населения на планете страдают аллергией. Возникает это заболевание из-за сбоя в организме. Антиген, попадая в кровь, соприкасается с телами иммуноглобулина Е, и все бы ничего, но происходит реакция и появляются такие вещества, как серотонин и гистамин. Именно они и провоцируют организм на начало воспалительного процесса.
Исследует их такая наука иммунология. В Москве и других городах врачи-иммунологи помогают справиться человеку с таким заболеванием, как аллергия. Они имеют огромный опыт, проводят современные тесты, анализы, могут выявить продукт или растение, на которое реагирует организм.
Как правило, подобные проблемы возникают у людей, проживающих в больших городах, с загазованным воздухом, огромным скоплением предприятий. Часто заболевание можно встретить и у детей. Сильные аллергены способны доставить массу неприятностей, начиная с обычного зуда и заканчивая отеком Квинке.
Отчего же дети страдают данным заболеванием? Причин может быть несколько:
- Наследственность.
- Употребление будущей мамой в пищу аллергенных продуктов во время беременности.
- Отсутствие грудного вскармливания.
- Ранний ввод прикорма.
Врачи уверены, что причиной может стать даже банальное ослабление иммунитета.
Анализ на аллергены, цена которого может достигать до 50 тысяч рублей, является точным. Но информативен только в течение месяца. Прежде чем сдавать его, необходимо пройти обследование у врача. Только иммунолог может правильно составить список веществ, продуктов, растений, на которые нужно брать пробы. Так, малышу, находящемуся на грудном вскармливании, нет необходимости вводить аллерген экзотических фруктов.
Противопоказания к проведению могут быть в случае:
- проведения химиотерапии;
- недавнего хирургического вмешательства;
- обострения аллергических реакций;
- смены климата;
- вакцинации;
- наличия гельминтов.
Во всех остальных случаях будет достаточно:
- соблюдать легкую диету в течение 14 дней;
- в течение этого же времени не принимать антигистаминные препараты.
Желательно, чтобы анализ брался в тот период, когда ребенок полностью здоров.
Аллергия вызывает серьезный дискомфорт, что существенно снижает уровень жизни. От аллергии нельзя избавиться вовсе, но можно подобрать эффективный курс лечения при точном диагнозе.
Лечением этого заболевания занимается врач-аллерголог. Он поможет определиться, какой именно анализ нужно сдать, чтобы точно выяснить, на какое вещество существует индивидуальная реакция. Аллергию может вызывать множество веществ. Самостоятельно отследить реакцию человеческого организма на те или иные продукты питания или лекарства трудно, и иногда небезопасно.
Чтобы детальнее разобраться в этом вопросе, перечислим основные симптомы аллергии:
Эти симптомы могут проявляться как по отдельности, так и в совокупности. Особо опасны последние два симптома, поскольку они напрямую угрожают жизни человека. При их возникновении нужно немедленно вызвать скорую помощь.
Все симптомы могут проявляться как сразу после употребления или соприкосновения с веществом, вызывающим сильную реакцию, так и после определенного времени, когда вещество достигнет предельной концентрации в организме. То есть аллергия может не заявить о себе после одного съеденного мандарина, но проявиться после 3-х.
При наличии этих симптомов следует обратиться за помощью к специалисту. А теперь выясним, какие есть виды анализов на аллергию. Они нужны для того, чтобы точно назначить методику лечения.
Скарификации — это царапины, которые делаются на коже. Как правило, они наносятся на предплечье, затем на них капают жидкость, в которой содержится аллерген. Либо ребёнку делается специальный укол, в котором содержится аллерген. Также существует специальный пластырь, который наклеивается на кожу. Если у ребёнка появляется положительная реакция в виде опухоли кожного покрова либо зуда, то это означает, что тест положительный и аллерген выявлен. У данного способа диагностики существуют противопоказания:
- Возрастные ограничения до 5 лет.
- Какие-либо заболевания, например, нервные, кардиологические и другие.
Виды диагностики аллергии подразделяются на:
- Анализ крови. Он широко применяется для разных видов аллергии. Его задача установить наличие в крови антител к аллергенам и уровень иммуноглобулина Е. С помощью этого метода определяется сначала общая группа аллергенов, для того, чтобы потом установить узкую группу. Расшифровку результатов проводит врач, важен не только уровень показателей, но и их соотношение.
- Кожные пробы. Достоинствами этого метода являются простота в проведении и быстрый результат. Кожные пробы осуществляются посредством инъекции или царапины под кожу с введением небольшого количества аллергенов. Процедура абсолютно безопасна, под кожу вводят минимальное количество вещества, которое может вызвать только местную реакцию. Результат уже готов минут через 40. Если есть аллергия на введенное вещество, кожа покраснеет, слегка опухнет, появится сыпь.
Также кожные пробы подразделяются на 4 вида:
- скарификационный тест;
- прик-тест;
- подкожный;
- аппликационный.
В зависимости от способа проведения, аллергодиагностика подразделяется:
- назальная – применяется для аллергического ринита. Для этого потенциальный аллерген вводят в нос, и отслеживают реакцию (чихание, зуд, насморк, отек);
- конъюнктивальная – применяется для определения аллергического конъюнктивита. Раствор с аллергеном закапывают в глаза, после чего наблюдают за реакцией организма (слезотечение, зуд, краснота);
- ингаляционная – применяется для выявления бронхиальной астмы. Такой тест проводится только в условиях стационара. Для его проведения пациенту делают ингаляцию с раствором потенциальных аллергенов и следят за дыханием.
- сублингвальная – применяется для выявления аллергии на продукты питания, лекарства. Для этого под язык кладут специальный материал, пропитанный раствором аллергена, и следят за реакцией организма.
Многие родители, взяв листок с результатами анализов своих детей, не понимают, что в них написано. Некоторые врачи и не стараются объяснить, просто назначают лечение. Так как же расшифровать в результате анализов различные медицинские определения?
Показатель IgE общий – иммуноглобулин, говорит о количестве антител в крови человека. У детей, страдающих аллергией, наблюдается увеличение уровня IgE. Чем больше человек контактирует с данным аллергеном, тем больше у него будет этот показатель.
У человека, не страдающего аллергическим заболеванием, уровень IgE будет таковым:
- У малышей до 2 лет – 0-64 мМЕ/мл.
- Дети от 2 до 14 лет имеют следующий нормальный показатель – 0-150 мМЕ/мл.
- Подростки – 0-123 мМЕ/мл.
- У взрослого человека нормальный показатель не должен превышать 0-113 мМЕ/мл.
- Люди пожилого возраста имеют такой показатель – 0-114 мМЕ/мл.
Аббревиатура IgG (IgG4) расшифровывается как своеобразный иммуноглобулин, который используется в медицинской практике для того, чтобы . Но применять его нужно только для выявления пищевой аллергии. Вот что означают некоторые показатели:
- 1000-5000 нг/мл – данный продукт можно есть, но только в маленьком количестве и не больше чем 2 раза в неделю. При этом необходимо будет строго выполнять ротацию продуктов.
- > 5000 нг/мл – исключение данного продукта из своего рациона в течение 3 месяцев.
После того как все необходимые анализы будут проведены и готовы, специалист-аллерголог назначит вашему ребенку необходимое лечение, предварительно объяснив вам значение всех результатов тестирования.
Родителям также объясняется, какой уровень лейкоцитов должен быть в крови ребенка. Если у вполне здорового человека лейкоцитов находится примерно от 4 до 10 тыс. на 1 мм. крови, то у человека, который склонен к аллергии, этот уровень будет повышен в несколько раз.
Помимо этого, в крови проверяется наличие эозинофилов – это тельца, которые способны бороться с паразитами и аллергенами. Когда человек абсолютно здоров, то их уровень в крови будет не выше 5% от количества лейкоцитов. Если все будет наоборот, то пациент имеет это заболевание.
В медицинской лаборатории также проверяют на наличие базофилов, которых у здорового человека должно быть не больше 1%. Если количество базофилов превышено, значит, у пациента есть аллерген.
Берегите здоровье своих детей!
Для проведения анализов на аллергию необходима сыворотка венозной крови, поэтому пациенту придется все же подготовиться к процедуре. Правильная подготовка является залогом достоверности полученных результатов и заключается в следующем:
- Сдавать кровь следует в период ремиссии, поскольку при обострении аллергии титр антител в крови будет слишком завышен, что может исказить результаты.
- Следует повременить с процедурой при ОРВИ, ОРЗ, интоксикациях, которые сопровождаются повышением температуры тела.
- За 3-4 дня до забора биоматериала больному следует прекратить прием лекарственных препаратов, включая антигистаминные. Если же это невозможно, нужно предупредить врача и указать какие именно препараты принимает больной.
- За 5 дней до процедуры рекомендуется ограничить контакты с домашними питомцами.
- Накануне исследования нужно отказаться от активных занятий спортом, нельзя курить и пить кофе.
- Сдавать кровь нужно утром строго натощак.
Накануне сдачи анализа крови ребёнок не должен питаться экзотической и праздничной пищей, не должен слишком активно играть и бегать, и не должен поздно ложиться спать. Желательно отказаться от приема всех препаратов, которые не прописаны врачом, а о тех лекарствах, которые отменить нельзя, должно быть сообщено врачу — лаборанту. К таким лекарствам относятся некоторые противосудорожные препараты, гормоны, и другие средства.
Как правильно сдать кровь? Самое главное — не принимать пищу, позже, чем за 3 часа до анализа, поэтому лучше прийти утром натощак. Но ребёнок может пить чистую воду без газа, столько, сколько ему нужно. Обычно берется венозная кровь из локтевой вены, а у малышей вместо шприца используется маленький катетер типа «бабочка». Крови на этот комплексный анализ забирают в количестве 10-15 мл, некоторым родителям кажется, что это много, но это не страшно.
Сегодня многие дети страдают от аллергии, особенно эта проблема становится актуальной с наступлением лета, которое кроме тепла и веселья приносит с собой огромное количество аллергенов. Как же распознать, на что именно у ребенка аллергия. Какие анализы стоит сдать для этого?
Понять, что у ребенка, скорее всего, аллергия — несложно, для этого достаточно внимательно наблюдать за его состоянием.
Если у малыша насморк, частое чихание, слезоточивость, отеки век, ощущение песка в глазах, сыпь, рвота или понос, но его общее состояние вполне нормальное, у него нет жара и слабости, значит, скорее всего, у ребенка аллергия на пыльцу растений, пыль, шерсть животных или пищу.
Одного понимание того, что ребенка возможно мучает именно аллергия, а не простуда или отравление, например, мало для того, чтобы эффективно оказать ему помощь. Если вы заметили вышеперечисленные симптомы у ребенка, немедленно обратитесь к доктору, чтобы он поставил точный диагноз: аллергия или нет. А также направил вашего малыша, в случае необходимости, на анализы для точного определения аллергена, чтобы назначить наиболее эффективное лечение.
Самые распространенные методы определения аллергии – это анализ крови и кожные пробы.
Анализ крови на аллергию и кожные пробы
Фенистил капли – противоаллергический препарат, применяемый для детей от 1 месяца. Фенистил капли имеют удобный дозатор, а также обладают приятным вкусом, благодаря чему приём лекарства пройдет без лишних огорчений и слезок.
Аллергическая реакция на те или иные факторы возникает из-за выработки специальных белков — иммуноглобулинов Е. Чтобы определить уровень этих белков, необходимо сдать анализ крови. Если в анализе крови ребенка IgE выше нормы, то это указывает на аллергию. Также некоторые виды анализа крови помогут точно установить, на что именно у ребенка аллергия.
Кроме анализа крови для определения аллергии используются кожные тесты, они также показывают предрасположенность к аллергии и помогают точно определить аллерген.
Очень часто предпочтение отдается именно кожным тестам, так как они делаются быстро, они надежны и стоят меньше, чем анализ крови. Иногда пациентам назначают оба исследования: анализ крови и кожные пробы, чтобы более точно определить причину аллергии.
Анализ крови. Во время анализа крови на аллергию в крови выявляют определенные антитела, которые указывают на аллергическую реакцию. Самый распространенный тип анализа крови на аллергию — иммуно-ферментный анализ крови. Он помогает измерять уровень антител в крови, на которые организм может дать аллергическую реакцию. Анализ крови на аллергию чаще всего назначают для подтверждения диагноза аллергия , для точного определения аллергена, скорее всего, необходимо будет пройти еще и кожные пробы.
Кожные пробы. Это своеобразный тест, во время которого небольшое количество исследуемого аллергена наносят на или под кожу, чтобы увидеть, есть ли аллергическая реакция. Этот тест помогает с высокой точностью определить аллерген, что необходимо для наиболее эффективного лечения.
Как подготовиться к анализам?
Многие лекарства от аллергии, а также антидепрессанты могут повлиять на результаты анализов. Перед сдачей анализов на аллергию рекомендуют прекратить прием противоаллергенных и других препаратов. Время отказа от лекарств до анализов должен контролировать лечащий доктор.
Результаты анализов на аллергию
Кожные пробы и анализ крови на аллергию дают возможность определить склонность к аллергии, а также понять, на что именно возникает аллергия. Результаты кожной пробы вы получите незамедлительно после их проведения. Результаты анализа крови обычно готовы через 7 дней после проведения.
Результаты анализов на аллергию помогут точно понять, что именно вызывает реакцию организма у вашего малыша. Также они помогут доктору подобрать наиболее эффективное лечение от аллергии.
Помните, что аллергия – это серьезное заболевание. Самолечение в этой ситуации недопустимо, так как оно может плохо повлиять на здоровье ребенка, ухудшить его состояние и привести к осложнениям. При появлении симптомов, похожих на симптомы аллергии, необходимо немедленно обратиться к врачу, который установит точный диагноз и поможет вашему малышу справиться с недугом.
Приятного вам лета без аллергии! Будьте здоровы!
Самолікування може бути шкідливим для вашого здоров я
источник
Аллергия у грудничка — это специфический иммунный ответ, в результате которого вместо инактивации инородных белков, организм страдает от неправильной реакции на безвредные белковые компоненты. Ребенок может быть чувствительным к определенным продуктам питания, кошачьей шерсти или домашней пыли. Происходит это потому что нарушен механизм, по которому иммунная система отличает вредоносные вещества от безвредных. Аллергены могут попасть в организм грудничка, при кормлении через материнское молоко. Происходит это в случае, если мать не соблюдает специальные диетические процедуры.
Происходит аллергическая реакция при проникновении аллергена в организм. Он может попасть вместе со вдыхаемым воздухом, при контакте кожи или с продуктами питания. В ответ на это, организм грудничка начинает продуцировать антитела. Они являются так же белками, поэтому образуют единый комплекс с аллергенами, с большой легкостью. Этот комплекс служит своего рода, сигнальной системой, основная задача которой — выработка гистамина. И вот уже гистамин, выделившийся в ответ на попадание аллергена, изменяя метаболизм клеток различных тканей, служит причиной развития симптомов аллергии.
Чувствительные к гистамину клетки имеются во многих тканях и органах. Это обуславливает разнообразие симптомов аллергии у грудничка. Они могут включать в себя: высыпания на коже, слезливость, аллергический насморк, желудочно-кишечные расстройства и другие проявления.
Если у малыша на коже начали появляться высыпания — это сигнал о том, что необходимо обращаться к врачу-аллергологу. Этот специалист проведет первоначальные обследования самочувствия грудничка и назначит проведение специальных анализов. Цель данных мероприятий состоит в том, чтобы подтвердить наличие аллергической реакции, а так же установить вещество, которое ее провоцирует.
Частым проявлением аллергии у ребенка является кожная сыпь. Аллергены, которые воздействуют на грудничка можно разделить на два типа: внутренние и наружные. К внутренним факторам относятся продукты питания, а к наружным — аллергены, действие которого происходит от непосредственного контакта (компоненты стирального порошка, одежда, шерсть животных). Чувствительность к данным веществам, во многих случаях провоцируется неблагоприятной экологической обстановкой. Воздействие неблагоприятных веществ, с которыми сталкивается грудничок влияет на то, как иммунная система будет развиваться в дальнейшем. И в большинстве случаев, это влияние негативное. Кожа грудничка очень нежная и чувствительная, что облегчает проникновение различных аллергенов. Поэтому, часто можно встретить у ребенка аллергию на стиральный порошок или шерсть.
- шелушения верхней части эпидермиса, пересыхание кожи, покраснение, появление отеков, сильный
- зуд(часто развиваются при пищевой и лекарственной аллергии);
- симптомы аллергической крапивницы, включающие в себя появление красных или розовых немного
- выпуклых образований, которые теплые на ощупь.
- появление узелков, которые заполнены жидкостью светлого или желтого оттенка.
- частая отрыжка;
- нарушения стула, которые могут включать запоры, либо наоборот, частый стул жидкой консистенции;
- боли в животе;
- тошнота и рвота.
- насморк, при котором в изобилии выделяется прозрачная жидкость;
- нарушения дыхания, в следствии отека слизистой носа;
- зуд или раздражение, в результате которого грудничок часто дотрагивается до носа.
И так, если у вашего грудничка обнаружились проявления, которые могут развиться при контакте с аллергеном, необходимо в срочном порядке обращаться к врачу-аллергологу. Диагностика аллергии включает в себя многочисленные методы, важное место, среди которых занимают анализы.
При установлении аллергии применяются следующие методы:
- Беседа с родителями, в ходе которой должны быть выяснены такие факторы, как наличие аллергии в анамнезе у родителей, особенности условий быта, а так же питания малыша, диета матери, личные наблюдения.
- Взаимосвязь между воздействиями предполагаемых аллергенов и возникновением симптомов.
- Анализ симптомов заболевания, при непосредственном осмотре.
- Результаты анализов.
В отношении последних методов, арсенал проводимых анализов существенно сужен, по сравнению с диагностикой аллергии у взрослых людей. При постановке диагноза у детей, не используются методы, которые предполагают прямой контакт с аллергенами. По этой причине, запрещены кожные пробы и провокационные методы диагностики.
Данное мероприятие позволяет отследить не только общее состояние здоровья, но и специальные изменения в формуле крови у грудничков, которые могут указывать на присутствие аллергических реакций. Анализ крови проводится на пустой желудок. У грудных детей это подразумевает проведения мероприятий, спустя 2 часа после кормления. Кормление непосредственно перед забором крови может искажать результаты исследований.
Мать обязательно присутствует, при сдаче анализа крови. Это вызвано тем, что грудничок может испытывать сильное волнение, при смене обстановки. В данном случае, мать должна успокоить грудничка, что зачастую значительно облегчает процедуру.
Изымается кровь из наружных кровеносных сосудов, которые расположены в пальцах рук или ног. После этого проводится микроскопическое обследование кровяного материала. Наличие простудных заболеваний может существенно искажать результаты анализа крови, поэтому рекомендуется его проводить через некоторое время, после выздоровления.
Помимо общих признаков, отражающих состояние здоровья грудничка, имеет значение так же концентрация эозинофилов. Эозинофилы — это клетки иммунной системой, основное задачей которой является продукция антител. Они осуществляют нормальную работу иммунной системы, но во время аллергических реакций, продуцируемые ими антитела имеют сродство с белками аллергенов. Повышение уровня этих клеток может служить еще одним подтверждением диагноза. Но стоит учесть, что в ряде случаев, повышение их концентрации не происходит.
Специальный анализ крови — это диагностическое мероприятие, которое позволяет выявить аллергическую реакцию, на основании уровня антител. Антитела — это белки, которые провоцируют аллергическую реакцию. Для грудничка, данный метод диагностики является предпочтительным, поскольку не требует прямого воздействия аллергеном на организм грудничка.
- у ребенка возникли симптомы аллергии, после введения натурального кормления;
- у ребенка явные признаки сезонной аллергии;
- симптомы аллергии налицо, но характер аллергена остается под вопросом;
- малыш часто страдает простудными заболеваниями;
- кто-либо из родителей является аллергиком.
Кровь берут из вены, через 2 часа, спустя последнего кормления. Этот анализ будет информативен, в случае ремиссии аллергических проявлений. Это связано с тем, что он отслеживает повышение уровня антител, при проникновении аллергена, от нормальных значений. Дело в том, что большая концентрация антител, во время аллергических проявлений в крови присутствует изначально.
При условии правильного проведения, этот анализ может показать не только подтверждение аллергических процессов в организме грудничка, но так же и указать на конкретную их причину.
источник
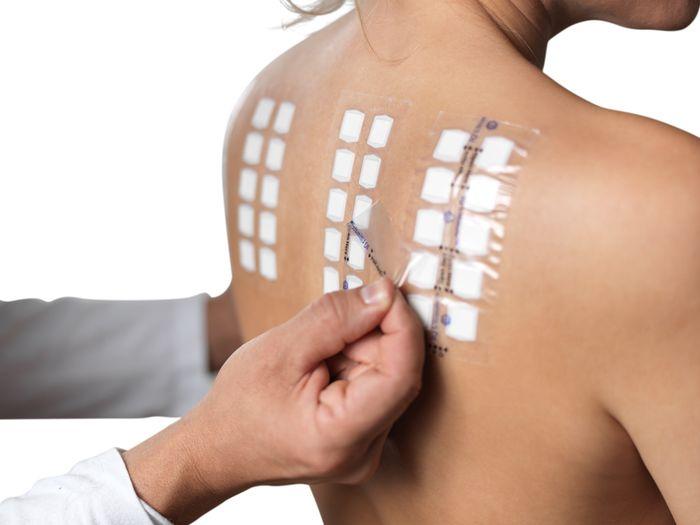
Аллергические пробы являются высококачественным и достоверным способом диагностики аллергических реакций. Они основаны на действии на организм малыша раздражителя, на который у него возможна аллергия, опосля чего же оценивается реакция.
Исследование может быть представлено как кожными пробами, так и анализом крови (иммунологическими тестами). Все аллергопробы разделяют на:
- Прямые – нанесение аллергентов на кожу малыша.
Сразу на коже делают около 2-ух 10-ов царапин, в которые вводят аллергенты. По появившейся кожной реакции (покраснению, шелушению, отеку размером выше 2 мм) отмечают, какой конкретно аллергент вызывает у малыша аллергию. Такие пробы занимают некое время, при этом ребенок находится в стационаре и за ним повсевременно следит медперсонал.
Реакция поможет оценить опасность аллергента для малыша.
Плюсом кожных аллергопроб является точность исследования, а также его доступность и простота.
Минусом определения аллергии средством кожных проб является большой риск отрицательной реакции организма малыша на пробу, потому исследование проводится лишь в медучреждении. Также недочетами можно именовать огромную продолжительность обследования и болезненность процедуры.
К преимуществам анализа крови на аллергию относят такие моменты:
- Исследование различается большой точностью, так как используются определенные аллергены.
- Нет прямого контакта с аллергенами.
- Можно провести анализ в хоть какое время, в том числе при обострениях.
- Для определения значимого количества аллергентов довольно всего 1-го отбора крови.
Недостатком исследования крови для выявления аллергии является накладность этого метода.
Кожные пробы делать нельзя при:
- Значительном повреждении кожи;
- Использовании антигистаминных фармацевтических средств, вследствие чего же чувствительность кожи будет понижаться;
- Риске ложноположительных или ложноотрицательных результатов из-за увеличенной чувствительности кожи к определенному аллергену;
- Предрасположенности к анафилактическим реакциям (если случаи таковых реакций уже были);
- Детском возрасте до лет;
- Длительном лечении кортикостероидами;
- Острых инфекциях;
- Обострениях аллергии.
Анализ крови на аллергию не делают грудным детям, так как в их крови могут выявляться материнские антитела.
Кожные аллергопробы проводятся лишь в период стойкой ремиссии.
Опосля предшествующего обострения аллергии до проб обязано пройти не меньше 30 дней. Так как спрогнозировать реакцию организма малыша на пробу нельзя, такие анализы должны выполняться только в медучреждении. А вот анализы крови можно делать в хоть какой период развития заболевания, но не в грудном возрасте.
Важно знать, что кожные и косвенные пробы, а также провокативные не рекомендуют проводить детям младше 3-х летнего возраста.
Почти все аллергологи говорят, что при плавном течении аллергии при отсутствии суровых проявлений эти виды проб стоит делать лишь в возрасте старше 5 лет, так как организм малыша способен естественным методом поменять реакции на почти все аллергены.
Родители могут выявить аллергенты у малыша в домашних критериях, следя за реакцией малыша на различные продукты, контакт с животным либо остальные раздражители.
Но это будут только догадки, а наиболее достоверные способы найти аллергенты – это анализы в мед учреждениях.
В отношении профилактики развития аллергий одним из принципиальных моментов является питание дамы во время вынашивания малыша, а также в период кормления крохи грудью.
Если будущая либо кормящая мать будет употреблять в излишке аллергенные продукты, это может стать предпосылкой сенсибилизации у малыша.
Конкретно потому во время беременности, а также в 1-ые месяцы кормления грудью в мамином рационе нежелательны продукты, которые различаются высочайшей аллергенной активностью (шоколад, экзотические фрукты, орехи). Пробовать их вводить в мамин рацион необходимо очень осторожно, следя, как отреагирует малыш.
Копирование в веб-сайта может быть лишь в случае установки активной ссылки на наш сайт.
Всем, у кого возникает аллергическая реакция на продукты, косметические препараты нужно провести исследования для выявления аллергентов.
Аллергия может проявляться высыпанием, зудом, заложенностью носа, чиханием. Найти в домашних критериях, что влияет на появление аллергической реакции невозможно.
Выявлять аллергент помогает кожная проба. Это метод исследования, которое в первую очередь проводят при появлении аллергической реакции. С его помощью можно быстро и отменно найти вещество, к которому у человека персональная непереносимость. Он дозволит на сто процентов подтвердить причину появления аллергии.
Человек будет ощущать только лёгкое покалывание. Делать пробы нужно в пары случаях:
- Когда имеется бронхиальная астма, проявляющаяся у человека тяжёлым дыханием, одышкой и кислородным голоданием.
- При обнаружении поллиноза сезонного либо в приобретенном состоянии, из-за которого возникает насморк, неизменное чихание и заложенность носа.
- Имеется аллергия на продукты питания и лекарства.
- Присутствует конъюнктивит, аллергический ринит и дерматит.
Сдают аллергопробы 3-мя методами.
При проведении тестов будут выявлены аллергенты в виде травки, еды, фармацевтических средств, кожи животных, яда насекомых, шерсти, хим и бытовых препаратов.
- Процедура на коже проводится с юзанием марлевого тампона, который смачивают в растворе аллергента. Опосля этого его прикладывают на поражённый участок кожи.
- Тест с помощью скарификатора проводят по-другому. Поначалу обрабатывают спиртом, потом накладывают аллергент.
А скарификатор юзают для нанесения царапин.
В неких вариантах используют провокационный способ. Он может быть: конъюктивальным, когда аллергент вводят в глаз; итог проявится слезами и зудом век; назальным — введение аллергента в нос.
Реакция будет в виде заложенности либо его отёка. Ингаляционным, когда необходимо подтвердить наличие бронхиальной астмы. Принципиальным является допустимое количество проб в течение дня — Больше этого количества проводить тестов нельзя.
Самые обыкновенные результаты исследований предоставят через 20 минут.
Наиболее сложные будут готовы через 2 дня. Ответ можно отнести к такому виду: положительному; отрицательному; слабоположительному; сомнительному.
Проявление отёков либо покраснений на коже в тех местах, где проводили тест, значит, что на этот аллергент у человека есть аллергия.
Чтобы итог был очень четким, нужно за 1 день до процедуры не делать принимать антиаллергенные лекарства и назначают анализ мочи и крови. Спецы рекомендуют делать пробы в осеннюю пору либо в зимнюю пору. В другие сезоны количество аллергентов увеличивается.
Аллергологические отделения призваны проводить пробы на аллергию.
Контролируются они аллергологом. Аллергент вводят малеханькими дозами, воспаление держится несколько часов.
Кожная реакция может появиться в последующем виде: немедленной реакции через 30 минут; реакции переходного типа через 10–14 часов; замедленной реакции через двое суток.
Уколы либо царапинки проводят с помощью стерильного одноразового скарификатора. Опосля чего же на это место наносят каплю диагностического аллергента.
Или он вводится внутрикожно. Ежели спустя определённое время на месте проведения действия, возникает маленькое покраснение и отёк, можно представить аллергическую реакцию на введённый аллерген.
В ряде случаев, диагностика не ограничивается одним установлением аллергента. Часто бывает необходимо выяснить степень чувствительности на него. Потому пробы проводят с аллергентами разной концентрации разведения. Традиционно итог анализа изучат при ярчайшем освещении, спустя 1–2 суток опосля проведения анализа.
Пробу считают положительной, когда образующаяся папула имеет размер наиболее 2 мм. Причём при одном исследовании можно провести оценку 15–20 проб.
Это обычный, достаточно четкий, обширно используемый способ диагностики аллергии.
Нужно знать, что за несколько дней перед тем, как проводить пробу, следует отрешиться от приёма противоаллергических фармацевтических средств. В неприятном случае результаты могут быть недостоверными.
Если имеются противопоказания к проведению пробы, диагностировать аллергию можно с помощью сдачи крови из вены. Есть такие противопоказания, которые препятствуют проведению аллергопробы:
- обострение аллергии либо приобретенного заболевания;
- наличие острой респираторной инфекции;
- приём гормональных и антигистаминных лекарств;
- беременность.
Проведение проб у деток фактически не различается от проведения процедуры у взрослых.
При пассивной аллергии пробы делают в 5 лет. В этом возрасте организм малышей может совладать с аллергией самостоятельно.
Последствия взятия аллергологических проб. Время от времени аллергическая реакция может привести к анафилактическому шоку. Потому её проведение строго контролируется доктором и проводится в спец медучреждении.
Ограничения, которые влияют на проведение процедуры прямым методом, приводят к тому, что приходится применять способ непрямых кожных проб. Он заключается в ведении здоровому человеку под кожу сыворотки крови больного. Через день вводится аллерген.
Наличие аллергической реакции говорит о том, что в ведённой сыворотке имеются надлежащие антитела.
Таковой способ фактически не используют, так как он может спровоцировать аллергию у здорового человека.
Поэтому почаще всего юзают лабораторные способы диагностики. При проведении кожных тестов вещества-аллергены вводят строго дозировано.
Их выбирают из-за способности выявить причинный аллергент и найти степень гиперчувствительности организма к нему.
Детские аллергологи нередко используют кожное тестирование. Этот способ различается информативностью, высокоспецифичностью и доступностью.
Аллергические пробы проводят детям начиная с трёх лет. Он пригодится при последующих патологиях: при аллергическом рините и конъюнктивите; дерматите; бронхиальной астме; аллергии на продукты питания.
Среди противопоказаний проведения проб у деток выделяют наличие анафилаксии в анамнезе, инфекционного заболевания и иммунодефицита, болезней внутренних органов.
Нельзя проводить диагностику в таковых случаях: при обострении аллергии; ежели у ребёнка уже был анафилактический шок.
Для получения наиболее четкого итог аллергические исследования для ребёнка используют панели на аллергенты. Кровь изучат с помощью панели №4 педиатрического типа. Пробы на аллергию детям помогают выявить антитела на такие аллергены:
- Клещи домашние.
- Пыльца всех растений.
- Молочный белок.
- Шерсть домашних животных.
- Продукты питания.
Понадобится всего неделька, чтоб точно установить аллергент.
Это дозволяет избежать тяжёлых форм аллергии. Анализы сдают днем натощак. Опосля прививания разрешают делать лишь через три месяца, не ранее. Аллергические панели имеют много преимуществ.
Основные свойства, которые выделяют панели посреди остальных методов:
- проведение анализа детям с 6 месяцев;
- отсутствие противопоказаний;
- не требуется долгая подготовка к проведению процедуры.
Специалисты молвят о том, что выявлять аллергию нужно как можно ранее. Это поможет точно установить аллергент, назначить правильное действенное исцеление. Кожные пробы проводят тогда, когда у ребёнка уже ярко проявилась аллергическая реакция.
Важно держать в голове, что проводить исследования нужно и тогда, когда аллергией мучается кто-то из родственников.
В этом случае исследования проводят в профилактических целях, чтоб найти делему на исходном шаге. В этот момент она ещё на сто процентов не проявляется.
Кожные пробы на аллергенты у деток разрешают впору выявить делему и избежать негативных последствий. Аллергия — защитная реакция организма на наружные раздражители, при которой образуются воспалительные процессы в различных органах, вызывая насморк, зуд, отеки тканей. Последствия реакций могут быть небезопасны и приводить к патологическим состояниям организма, не считая этого, болезнь протекает у малышей еще тяжелее, чем у взрослых.
Проба на аллергическую реакцию — это особое исследование, которое дозволяет найти чувствительность организма к определенному возбудителю.
Необходимо пройти тест на реакцию в последующих случаях:
- если на теле малыша при употреблении определенных товаров возникает сыпь, крапивница, кожный зуд;
- присутствует частая слезоточивость, синусит, трахеит, ринит, ларингит;
- развивается бронхиальная астма;
- возникают отекания тканей различной степени;
- ребенок нередко и затрудненно дышит.
Если аллергическая реакция протекает без особенных осложнений, от пробы лучше отрешиться до 5-летнего возраста.
Это обосновано тем, что реакция на наружные раздражители повсевременно изменяется до определенного времени. Не считая этого, есть противопоказания для данной диагностики. Не советуют проводить пробы на аллергию детям, не достигшим 3-летнего возраста и в период обострения состояния. Делать анализы можно через месяц опосля рецидива.
Запрещено проводить диагностику, ежели ребенок имеет инфекционное болезнь, хоть раз перенес анафилактический шок, воспринимает антигистаминные препараты.
Сдавать анализы нужно в критериях поликлиники под наблюдением спеца во избежание неожиданных реакций организма. В случае выраженных осложнений доктор окажет немедленную мед помощь.
Перед проведением тестов за дней отменяют прием антигистаминных препаратов.
Существует несколько видов проб:
- Аппликационный тест, когда на кожу прикрепляют маленькой кусочек ткани с аллергентом.
Его носят 2 дня, не допуская попадания воды. По истечении времени тест снимают и оценивают реакцию кожи. Мощный зуд и покраснение укажут на аллергическую реакцию. Таковая методика почаще всего юзается, ежели есть подозрения на реакцию к медикаментозным препаратам.
Скарификационная проба заключается в нанесении на эпидермис капель с различными аллергентами, потом через них делают мелкие царапины. Насечки должны быть длиной от 0,3 до 0,6 см. Результаты просматривают через недлинные промежутки времени. Кожная реакция начинает проявляться в течение 20 минут.
За 1 раз можно нанести до 20 аллергенов.
Тесты нужно повторить через день и потом через 48 часов. Ежели проведенная проба подтвердится и реакция на аллергент будет наиболее 2 мм, молвят о положительном результате.
Обычно пробы ставят на кожу в область предплечья, отступив см от запястья. Тестируемый участок обрабатывают спиртовым веществом и приступают к операции.
Преимущество скарификационной пробы состоит в стремительном удалении аллергента с кожного покрова при мощной реакции.
Но прик-тест считается наиболее чувствительным к аллергическим возбудителям.
Перед проведением тестов нужно сдать общий анализ крови и мочи, чтоб исключить воспаление в организме. Пробы на аллергию проводят в большей степени в осенний и зимний периоды, когда нет наночастиц пыльцы, которая способна вызвать аллергические реакции.
Преимущества кожных проб заключаются в безболезненном проведении без использования шприца и высочайшей чувствительности к аллергентам, к тому же они намного дешевле, чем выявление реакций при заборе крови.
Перед записью на аллергический тест нужно осознать, какие виды может выявить проба.
Испытания определяют несколько групп аллергентов. Это:
- пыльца;
- пыль;
- реакция на шерстяные и кожные покровы животных;
- пищевые продукты;
- химические соединения.
Каждый из раздражителей вызывает необыкновенную реакцию организма.
Аллергия на пыльцу носит заглавие поллиноз и может ассоциироваться с простудой. В основном возникает мощное раздражение и отечность глаз и носоглотки. Проявляется в весенний и летний периоды и доставляет ребенку массу проблем. Во время поллиноза воспаляются слизистые оболочки глаз и носа, характеризующиеся водянистыми выделениями. В неких вариантах возникает одышка и кашель.
Провоцируют реакцию деревья и растения, в особенности в период цветения. Для каждого региона проводится тест на присущие ему виды флоры.
Пылевая аллергия возникает при вдыхании микроорганизмов, создающих пыль. Это могут быть микроскопические клещи, обитающие в одеждах, постельном белье и коврах, а также сама пыль. В этом случае возникает рефлекс чихания, затрудненное дыхание и отек слизистых оболочек. Профилактикой служит каждодневная мокроватая уборка, избавление от ковровых покрытий и неизменная профилактика мягенькой мебели.
Аллергия на частицы животного эпидермиса, шерсти и корма для братьев наименьших — распространенное явление.
К перечисленным выше симптомам может присоединиться чувство волосяного кома в горле. Происходит раздражение слизистой носоглотки, покраснение склер, чихание, которое сопровождается водянистыми выделениями из носа. Ребенок подкашливает в желании избавиться от противных чувств. Отказ от заведения животных поможет понизить нехорошую реакцию организма.
Высоко всераспространена пищевая аллергия, которая вызывает мощные отечные и кожные реакции, вплоть до анафилактического шока. Нужно исключить продукты, угрожающие данному состоянию.
Химические препараты способны нанести суровый урон организму.
Реакция на них развивается мгновенно и может привести к летальному финалу. Потому родителям с осторожностью необходимо относиться к фармацевтическим средствам при заболевании малыша. Нужно не допускать попадания неких моющих и антисептических препаратов, способных оказать негативное действие, на руки малышей.
Главной задачей родителей является устранение контакта с аллергентом и применение фармацевтических препаратов для облегчения состояния и предупреждения ненужных реакций.
История одной из наших читательниц Иры Володиной:
Особенно удручали меня глаза, окруженные большими морщинами плюс черные круги и отеки.
Как в убрать морщины и мешки под очами полностью? Как совладать с отеками и покраснением? А ведь ничто так не старит либо молодит человека, как его глаза.
Но как их омолодить? Пластическая операция? Узнавала – не меньше 5 тыщ баксов. Аппаратные процедуры – фотоомоложение, газожидкостный пиллинг, радиолифтинг, лазерный фейслифтинг? Чуток доступнее – курс стоит 1, тыщ баксов. И когда на все это время найти? Да и все равно недешево.
В особенности на данный момент. Потому для себя я избрала иной способ.
Аллергия – системное болезнь. Аутоиммунные нарушения поражают не определенные органы, а целые системы. Симптомы заболевания чрезвычайно многообразны. Высвобождение медиаторов аллергии приводит к развитию местных и системных реакций со стороны кожи, органов дыхания, желудочно-кишечного тракта, центральной нервной системы.
Поэтому диагноз аллергической заболевания устанавливается в том числе и по результатам тестирования с предполагаемым раздражителем.
Специфичное обследование включает:
- сбор анамнеза;
- аллергические пробы на коже;
- провокационные тесты;
- лабораторные методы.
Диагностику назначает врач-аллерголог, беря во внимание показания и противопоказания для каждого определенного ребенка.
Аллергологические пробы на коже – способ диагностики специфичной чувствительности организма. Проводится на первом шаге оценки патологии. Показанием для проведения кожных аллергических проб является информация из анамнеза (анкетирования, беседы с родителями), указывающие на роль причинно-значимого фактора определенного аллергента либо группы.
Принцип диагностики основан на содействии причинного аллергента с клеточками кожи.
Ежели есть сенсибилизация, развивается местная реакция. Врач-аллерголог отмечает ее интенсивность. При выборе аллергентов, вводимых детям , учитываются сведения, приобретенные в итоге опроса родителей.
Этот вид диагностики экономичен, довольно чувствителен. Но для исключения ошибочных результатов принципиально верно делать технику постановки. Итог пробы при аллергической заболевания виден фактически немедля. Способ безопасен и не имеет ограничений по возрасту.
Диагностика проводятся с помощью готовых водно-солевых экстрактов разных аллергенов: эпидермальных, пыльцевых, пищевых, пылевых.
При тестах методом скарификации на тыльную сторону предплечья на маленькие царапинки ребенку наносятся капли аллергентов.
Капли находятся на коже 10 минут. Потом их вытирают, ожидают 10 минут и глядят, не возникло ли покраснение и волдырь. Вывод о положительном итоге делается на базе совпадения рассказов, приобретенных от родителей, с реакциями на коже + + для малышей до 3 лет и +++ для малышей опосля 3 лет.
Расшифровка проб методом скарификации следующая:
При сомнительных результатах скарификационных проб делают внутрикожные пробы. При их проведении существует риск развития системной реакции. Потому раствор аллергента разводят в раз и более.
При технике prick-тестов аллергенты поступают в кожу с помощью особых одноразовых ланцетов уколом.
Почаще всего тестирование выполняют на ладонной поверхности предплечья либо на спине.
Для диагностики контактного аллергического дерматита и фотоаллергических реакций выполняют аппликационные кожные испытания (path-tests). В качестве аллергентов берут лекарства и хим вещества. Раствор юзается в концентрациях, не провоцирующих раздражение кожи у здоровых людей.
Чтобы сделать аппликационные испытания, необходимо будет посетить доктора раза. В 1-ый визит аллергент наносят на кожу. Через двое суток лоскуты снимают и черезминут доктор глядит местную реакцию.
Заключение теста делают при осмотре через 72 часа.
Кожные аллергопробы проводятся лишь в целебном учреждении, где есть мед оборудование, квалифицированный персонал и лекарства на вариант способности развития анафилактического шока. Но таковой финал диагностики бывает чрезвычайно редко.
Детям до 3 лет обследование проводится в неполном объеме: за один раз можно ставить не наиболее 5 проб с неинфекционными аллергентами.
Не наиболее 10 проб выполняется у деток старшего возраста.
Подготовка к аллергопробам исключает прием антигистаминных фармацевтических средств за суток до тестирования, стабилизаторов тучных клеток (кетотифен) за 14 дней. Не нужно проводить тест на фоне приема антибиотиков.
При выявлении грибковой сенсибилизации нужно за 2 дня до теста исключить из питания продукты, содержащие микроскопические грибы: плесневые сорта сыров, кефир, творог. Нельзя употреблять эти продукты в день диагностики и на последующий день, так как возможна активация местных реакций через сутки.
Для диагностики аллергии на лекарства у деток кожное тестирование проводят изредка, так как традиционно сенсибилизацию вызывает не сам продукт, а продукты его расщепления.
Кожные пробы на аллергенты у малышей имеют противопоказания. Диагностику не проводят в период обострения заболевания и сходу опосля острой аллергической реакции, при присоединении вторичной инфекции, ежели ребенок пережил анафилактический шок, мучается нервными расстройствами.
Аллергопробы у малышей имеют высшую достоверность (95%) в случае отрицательного результата. Введение аллергента кожно при отсутствии местной реакции исключает наличие сенсибилизации к нему. При положительной реакции в ряде случаев тест дает ложный итог. Предпосылкой их может быть пониженная реактивность кожи у малышей ранешнего возраста (до 5 лет), неверное хранение аллергентов либо нарушение техника выполнения аллергопроб для малышей .
Принцип провокационных тестов заключается в оценке реакций со стороны пациента при внедрении равномерно нарастающего количества причинных аллергентов.
Это более четкий способ диагностики, но и страшный. Проводится при серьезных показаниях в период исчезновения симптомов заболевания.
По способу введения аллергента провокационные пробы бывают назальные, конъюнктивальные, ингаляционные. Детям с аллергией на еду предполагаемый продукт дается через рот.
Недостатки провокационных проб заключаются в следующем:
- за один раз можно провести пробу лишь с одним аллергеном;
- результаты исследования тяжело поддаются количественной оценке, в особенности при аллергическом рините либо конъюнктивите;
- метод связан с высочайшим риском развития томных аллергических реакций.
Пробы противопоказаны, ежели в анамнезе есть указания на немедленное развитие крапивницы, отека Квинке, приступов удушья либо анафилактического шока при контакте с данным аллергеном.
В обследование врубаются лишь те исследования, которые помогают найти диапазон чувствительности и конфигурации со стороны органов и систем, задействованных в патологическом процессе.
Методы лабораторной диагностики используются достаточно обширно, так как владеют рядом преимуществ:
- проводятся в ранешном детском возрасте;
- можно назначать в период обострения заболевания и при приеме противоаллергических препаратов;
- безопасны;
- могут проводиться в случае, когда нездоровой находится от аллерголога на большом расстоянии и доставлена может быть только сыворотка больного.
Сдавать кровь ребенку необходимо будет для определения числа эозинофилов.
В норме расшифровка числа эозинофилов такая:
- у новорожденных –мкл –1 ,
- у малышей от 1 года до 3 лет –мкл –1 ,
- у взрослых –мкл –1 .
Незначительное повышение числа эозинофилов до % не является патологией для атопических болезней, но подразумевает этот диагноз.
Повышение эозинофилов в крови на % от общего числа лейкоцитов может быть признаком аллергической болезни.
Основными способами являются определение завышенного общего уровня IgE в сыворотке крови – реакция Шелли и иммуноферментный анализ (ИФА).
Механизм теста Шелли определяется в возможности базофильных лейкоцитов к их высвобождению (дегрануляции) под влиянием фиксированного раздражителя.
Аллергент наносится на взвесь лейкоцитов обследуемого человека. Проба считается положительной, ежели процент дегранулированных форм превосходит 10%.
Иммуноферментный анализ (ИФА) – способ высококачественного либо количественного определения низкомолекулярных соединений. В его базе лежит специфичная реакция «антиген-антитело». В ответ на чужеродного агента появляется белковое соединение плазмы крови . Анализ дает возможность определять даже низкие концентрации иммуноглобулина IgE.
Расшифровка анализа следующая:
IgE в сыворотке крови здоровых людей
Кожные пробы выявляют лишь наличие чувствительности и молвят о том, что человек контактировал с сиим аллергентом.
Перечисленные испытания не являются естественным подтверждением того, что на проверяемый аллергент разовьется реакция. Для ее появления недостаточно только наличия сенсибилизации и присутствие аллергента. Нужен еще ряд наружных и внутренних факторов.
Методы лабораторной диагностики – это доп меры, помогающие уточнить сомнительные результаты тестирования.
И получай фаворитные статьи о здоровье на email
В успешном лечении детской аллергии решающую роль играет своевременное выявление веществ–провокаторов, действие которых вызывает нехорошие реакции организма.
Почаще всего пробы на аллергию детям ставят способом нанесения аллергентов на кожу. Кожные испытания являются самыми простыми, вполне безопасными, довольно информативными и относительно дешевыми способами диагностики. Они разрешают уточнить, к каким веществам проявляется завышенная чувствительность организма и какое их количество является критическим. Это дает возможность исключить контакт малыша с аллергентами, а также подобрать верный план лечения.
Кожные пробы назначаются ребенку для диагностирования определенного вида аллергии при наличии у него таковых заболеваний:
- сезонные аллергические реакции на расцветающие растения;
- ринит, конъюнктивит;
- астма, бронхоспазмы;
- аллергические дерматиты.
Кроме того, аллергопробы эффективны в последующих случаях:
- появление пищевой аллергии;
- развитие анафилактического шока;
- негативная реакция организма на прививки;
- необходимость выполнения анестезии.
Пробы на аллергенты у малышей должны выполняться врачом–аллергологом в спец учреждении. Это обосновано не лишь гарантией получения наиболее достоверных результатов, но и возможностью оказания квалифицированной помощи в случае возникновения непредвиденных осложнений.
Проводить кожные испытания можно лишь через 30 дней опосля момента проявления первых симптомов аллергической реакции.
Суть аллергопробы заключается в нанесении на кожные покровы малыша маленького количества вещества–провокатора и оценивании реакции организма на его действие.
В зависимости от цели исследования и используемого вещества пробы делятся на последующие виды:
- прямые либо косвенные – 1-ые подразумевают нанесение незапятнанного аллергента, 2-ые проводятся с юзанием сыворотки крови человека, страдающего аллергией;
- качественные и количественные – в первом случае определяется раздражитель, на который есть аллергия, во втором – его количество, способное вызвать реакцию.
Кроме того, кожные пробы на аллергенты у малышей различают по способу нанесения:
- капельные;
- аппликационные;
- скарификационные либо прик-тесты;
- внутрикожные;
- холодовой и тепловой тесты.
Перед тем как берут пробы на аллергию у малышей, в неотклонимом порядке выполняют ряд подготовительных мероприятий, направленных на исследование инфы о протекании заболевания и определения списка возможных аллергентов.
Это нужно для того, чтоб сопоставить приобретенные результаты с медицинской картиной, а также уменьшить количество веществ, реакцию на которые необходимо инспектировать. Интерпретация приобретенных результатов схожа при всех видах проб, различной является лишь методика постановки.
Самыми простыми в выполнении являются капельные пробы. Они полностью нетравматичны, но из-за очень поверхностного действия на кожу числятся менее достоверными. Техника постановки заключается в том, что тест–раствор, гистамин и вещества–раздражители просто капаются на кожу малыша в области предплечья либо лопаток.
Данный способ диагностики традиционно применяется для выявления реакции иммунной системы малыша на пыльцевые и бытовые аллергенты, домашних животных и птиц.
В редких вариантах тестируются фармацевтические и пищевые вещества.
В этом случае все используемые для тестирования составы наносятся на кожу методом наложения смоченных в них ватных либо марлевых тампонов, которые накрываются пленкой и закрепляются лейкопластырем. Благодаря такому способу все нужные вещества попадают в кожные покровы наиболее активно и быстро дают надлежащие результаты.
Аппликационные пробы на аллергенты у малышей почаще всего назначаются для диагностирования контактных дерматитов. Они наиболее информативны, чем капельные пробы.
При проведении таковой аллергопробы аллергенты и контрольные воды наносятся, как при капельных тестах, а потом в каждом месте нанесения выполняют раздражение кожных покровов:
- при скарификационном методе – делаются поверхностные царапинки скарификатором;
- при прик-тесте – легкие проколы иглой (глубиной 1 мм).
При выполнении таковых проб у малышей за один раз можно применять лишь 1–2 вещества.
Детям старше 12 лет разрешается использовать до 15 раздражителей. Пробы разрешают выявить аллергенты, действующие на появление определенных симптомов конкретно у обследуемого малыша. Прик-тест считается предпочтительней скрафикационной пробы, так как дозволяет контролировать степень повреждения кожного покрова и не размазывает каплю, потому является наименее травматичным и наиболее достоверным.
Пробы, вводимые инъекционным способом, именуются внутрикожными. Они юзаются для определения высочайшей чувствительности к микробам либо грибкам – реакция Манту, Пирке, Касони и другие.
Для введения аллергента используются особые шприцы и иглы.
Сходу опосля введения на коже появляется инфильтрат, по состоянию которого в предстоящем устанавливается реакция организма на вещество–раздражитель.
Для проведения холодового теста к руке малыша прикрепляется маленькой кусок льда либо пробирка с ледяной водой. Показателем аллергической реакции организма в этом случае является развитие волдыря, что свидетельствует о склонности к холодовой крапивнице.
При тепловой пробе на предплечье фиксируют пробирку с горячей (не наиболее 42° С) водой.
Положительный итог также выражается образованием волдыря в месте соприкосновения, что подтверждает наличие у малыша сенсибилизации к температурному фактору.
По результатам анализа проба может считаться:
Вывод зависит от того, как выраженной оказалась реакция. Почаще всего тест подтверждает наличие патологии, ежели обработанный участок покраснел и на нем образовалась припухлость.
Проведение кожной пробы на аллергию у деток – совсем обычная процедура, не требующая особенных предварительных мероприятий.
Необходимо выполнить лишь несколько условий:
- исключить завышенную физическую и психоэмоциональную нагрузку накануне и в день тестирования;
- заранее отменить все противоаллергенные препараты;
- подготовить малыша к тому, что будет происходить, чтоб он не боялся.
Обычно при правильном моральном настрое малыши 5 лет и старше воспринимают такие испытания совсем спокойно.
Существует 2 фактора, которые непременно учитываются при назначении пробы на аллергию детям – с какого возраста разрешено делать такие испытания и как протекает болезнь у определенного малыша.
В зависимости от этого выделяют 2 ограничения к постановке кожных аллергопроб:
- их не проводят до 5-летнего возраста;
- при отсутствии осложнений заболевания от исследования рекомендуется отказаться.
Это разъясняется тем, что у малеханьких деток чувствительность к разным веществам–раздражителям временами меняется. Наиболее того, при внедрении аллергента иммунная система малыша может отреагировать на него совсем нежданно, потому без острой необходимости рисковать не стоит.
Также противопоказано брать кожные пробы на аллергенты у деток в случае:
- острого периода протекания аллергии;
- обострения приобретенных болезней;
- любых простудных заболеваний;
- приема противоаллергических средств всех групп;
- наличия судорожных приступов;
- онкологических проблем.
Если нужно сделать пробы на аллергию ребенку при наличии указанных противопоказаний, вопросик рассматривается лечащим доктором в личном порядке.
Введение вещества–раздражителя может привести к возникновению у деток побочных реакций:
- зуд и высыпания по всему телу;
- повышенное раздражение участка кожи, на котором проводились пробы;
- признаки ринита, кашель, першение;
- ощущение сдавливания в грудной клетке;
- неприятные чувства в пищеварительном тракте;
- скачки давления, головокружение, утрата сознания.
Симптомы сенсибилизации могут проявиться спустя несколько часов и сохраняться в течение суток.
В томных вариантах может быть суровое ухудшение самочувствия малыша вплоть до летального исхода.
У неких деток наблюдается обратная ситуация, когда вполне отсутствует кожная реакция. Не считая того, из-за технических ошибок либо личных особенностей малыша результаты теста могут быть ошибочными, потому кожные пробы не числятся полностью достоверными.
Так как доп провокационные пробы детям не назначаются, при возникновении расхождений с медицинской картиной применяется диагностика по анализу крови.
Все веб-сайта носят только информационный нрав. Поставить диагноз и назначить нужное исцеление может лишь врач! Копирование в веб-сайта без указания и наличия активной ссылки на запрещено.
Хотите получать обновления?
Подпишитесь, чтоб не пропустить свежие публикации
Современный мир с его экологией влияет на здоровье человека.
Одним из ярчайших примеров, подтверждающих это, является аллергия.
Она распространяется как на взрослых, так и на детей.
Рассмотрим наиболее тщательно, что это такое, как отражается на здоровье малыша и как с сиим бороться.
Первый раз понятие «аллергия» был озвучен в г.
врачом-педиатром из Австрии К. Пирке.
Аллергия – типичная реакция людского организма на вещества, она возникает при конкретном контакте с ними.
На нынешний день сенсибилизация считается довольно нередко встречающимся болезнью.
К огорчению, четких методов, которые могли бы вполне избавить от аллергических реакций, еще не изобретено.
Иммунные обострения появляются на различные продукты и возбудители, в зависимости от этого сенсибилизацию подразделяют на:
Каждый из видов имеет свои предпосылки и симптомы.
Симптомами кожной формы являются естественно зуд и волдыри.
Причинами именуют насекомых (москиты, пауки, пчелы) и еду, лекарства, травки, пыльцу и т.д.
Офтальмологическая проявляется таковыми симптомами, как:
- слезящиеся глаза;
- болезненность в области глаз;
- опухшие веки.
Возбудителями признают животных, клещей и косметику.
Респираторная форма выражается:
По сущности аллергические обострения – это сверхчувствительность, типичный ответ нашего организма на различное действие определенных веществ — возбудителей – аллергенов.
Сегодня, к огорчению, обострения сенсибилизации не редкое явление (свыше 20% населения всей планеты), что докладывает о глобальных масштабах данной нам болезни.
С каждым десятком лет количество нездоровых увеличивается в два раза.
Возбудителем реакции может быть хоть какой продукт из нашего окружения.
Яркий пример: цветочная пыльца провоцирует иммунную систему.
Молекулы гистамина (и похожих с ним веществ) сходу же в больших количествах попадают в кровь.
В итоге происходит расширение сосудов, покраснение кожи и выделение воды из маленьких сосудов.
Сенсибилизация – не до конца исследована, другое в данной для нас заболевания до сих пор остается загадкой.
Она может как в один момент начаться, так и нежданно пройти.
Необходимо знать, что расположенность к данному заболеванию является наследственной.
В случае, когда родитель повсевременно мучается от иммунных обострений, возможность, что у его малыша будет также аллергическая реакция на определенные вещества, составит 25%.
Если и мать, и папа переносят сенсибилизацию, шансы их малыша стать аллергиком сходу растут до %.
Сегодня от проявления аллергических реакций никто не застрахован, а в особенности к ним склонен детский организм.
С целью выяснить аллергент, провоцирующий процессы воспаления в организме малыша, врачи непременно берут пробы.
Медицина советует создавать пробы детям лишь в случае, если:
- возникают опаски по поводу пищевой аллергии, выявленную опосля принятия определенного продукта;
- у пациента произошел анафилактический шок;
- возникла аллергическая реакция на вакцинации, и это необходимо непременно сходу проверить.
Пробы берут лишь тогда, ежели со времени появления первых симптомов, указывающих на сенсибилизацию, прошло не больше 30 дней.
Рекомендуется сдавать анализы в специализированных клиниках и под наблюдением обученных работников медицины.
Причина таковых советов проста: организм каждого человека уникален, а тем наиболее детский организм.
На аллергент, который вводится в процессе проб, могут проявиться некие непредвиденные отягощения либо стремительное проявление аллергической реакции.
Именно потому рядом должны быть докторы, способные вовремя оказать нужную и квалифицированную помощь.
Существует несколько способов выявления причины:
- кожные пробы;
- исследование специфичных антител IgE;
- провокационные тесты;
- элиминационные тесты
- холодовой и тепловой испытания и др.
Также можно пройти комплексное аллергологическое и иммунологическое обследование, по результатам которого пациент получает очень возможную информацию о сенсибилизационных особенностях аллергенного уровня малыша.
Это анализ методом укола (второе заглавие прик — тестирование) либо же царапинки (медицинский термин «скарификационный тест»).
Цель проведения данного типа проб – выявить аллергенных возбудителей, имеющих принципиальное значение в следующем развитии симптоматики конкретно у обследуемого малыша.
Данный вид проб на сто процентов безболезненный.
Разницы меж проколом и царапиной фактически нет, но 1-ый метод считается наиболее безопасным.
Область исследования данного вида проб – предплечье. Неотклонима подготовительная обработка исследуемой области веществом спирта.
После на продезинфицированную кожу наносят маленькие дозы аллергенов.
В случае проведения скарификационного теста, через капли аллергентов, при помощи личного для каждого пациента скарификатора создают малые царапины.
Если это прокол, используют личные иглы, нанося ими малозначительные уколы (глубина которых составляет один мм).
В обоих вариантах крови не будет, так как не сосуды не задеваются совсем.
Делать наиболее 15 проб одноразово запрещено.
Если спустя некий просвет времени возникает маленький отек и кожа краснеет в определенной области, выносятся догадки о реакции на данный аллерген.
Также дает возможность устанавливать причину.
Однако данный способ очень чувствителен, а конечная информация является схожей инфы, приобретенной по итогам тестирования кожи.
Болезненность теста заключена в сдаче крови из вены.
Фото: Набор реагентов «АллергоИФА-специфические IgE»
Как правило, назначаются в случае, когда опосля проверки крови и кожных проб причина обострения заболевания пациента по-прежнему не ясна.
Так как ранее проведенные мероприятия указывают только на аллергенты, которые может быть стают возбудителями реакции.
Именно этот вид тестов проводят в особых аллергологических стационарах по серьезным свидетельствам врачей.
При проведении тестов под язык, в нос либо прямо в бронхи, вводится малая доза аллергента, а опосля дается оценка результата.
Такой вид проб может вызвать непредвиденную реакцию, потому непременно проводится в присутствии доктора, способного оказать квалифицированную помощь.
Применяют в случае неизменного контакта с аллергентом, подтверждая либо опровергая, что конкретно этот аллергент вызывает проявление сенсибилизации.
Яркий пример такового вида проб – элиминационная диета.
Суть диеты заключается в следующем: настоящее выведение предполагаемого аллергента из каждодневного рациона пациента.
Если опосля исключения продукта в период дней приметны значимые конфигурации заболевания в топовую сторону, молвят о том, что конкретно данный продукт стал предпосылкой сенсибилизации.
Зависит от площади участков кожи, подвергающихся прохладному воздействию.
- погружение в резервуар с прохладной водой (кубики льда). На некое время (от пары минут до получаса) верхней конечности обследуемого по локоть. Параллельно измеряется артериальное давление и снимают электрокардиограмму.
- локальное остывание малой площади.
Для пациентов с большими травмами либо при болевых нейро-сосудистых реакциях.
Допустимым считается увеличение артериального давления намм ртутного столба. При скачке выше 25 мм ртутного столба проба считается положительной.
В отличии от холодовой проводится нагреванием кожи до температуры, близкой к 45 градусам в течение некого времени.
Результаты оцениваются по повышению кровотока. Как правило температура нагрева увеличивается от 42 до 45 градусов при временном отрезкесекунд.
Положительной считается проба, в итоге которой на исследуемой коже возникает волдырь.
По советам докторов пробы у деток берут по той же схеме, что и у взрослых, но в неотклонимом порядке учитывают возрастные ограничения.
Выявление аллергента при помощи косвенных и прямых проб становится вероятным лишь опосля заслуги ребенком 3-х летнего возраста.
Провокативный способ исследования пациента в данном случае строго запрещен.
Большое количество мед работников сходится во мнении: при протекании реакции у малыша естественным методом, без осложнений и реакций, лучше воздержаться от процедуры проб.
Причина данного утверждения проста – до 5 лет аллергенты и реакция организма малыша на них могут повсевременно меняться.
Длительность деяния пробы составляетминут.
В случае положительного результата в месте введения инъекции появляются отек и покраснение.
При помощи специальной линейки создают застыл области пораженного участка кожного покрова и зрительно дают классификацию, положительная это или отрицательная сенсибилизация.
После проведения проб пациент получает перечень, который содержит итоги анализа, который может быть:
Подозреваете, что у вас аллергия на бананы? Жмите читать.
Никаких сложностей в данной процедуре нет, она не просит специальной подготовки. Не возникает необходимости отменять прием еды, как в случае с обыкновенными анализами.
Однако стоит в неотклонимом порядке на время отрешиться от антигистаминных препаратов.
Также принципиально держать в голове, что нередко для малыша хоть какой поход к доктору – повод для переживаний.
Нужно настроить свое чадо на позитив, разъяснить и поведать ход процедуры.
Проба манту при аллергии у малыша является противопоказанием.
Если есть у малыша аллергические заболевания, то опосля пробы Манту может появиться реакция местного нрава на компонент раствора туберкулина.
Не рекомендуется делать пробы при:
- обострении самого аллергического заболевания;
- при ОРВИ, ангине и иных болезнях;
- при обострении приобретенных заболеваний;
- при приеме антигистаминных препаратов (либо отменить его на время проб);
- в возрасте до 5 лет и старше 60;
Пробы делают в разных мед центрах и поликлиниках хоть какого городка.
Более четкие и спец пробы выполняют в больших мед комплексах, где можно сделать некие пробы бесплатно.
Возможно возникновение гиперчувствительности замедленного типа, которая начинает развиваться через 6 часов и может не прекращаться до 24 часов.
Проявляется сверхчувствительность последующим образом: участок проведения исследования не заживает и возникает риск новейшей сенсибилизации.
Данный процесс может привести не лишь к дискомфорту, но и даже к летальному исходу.
Бывает и противоположный вариант, нереально найти аллергент по причине отсутствия кожной реакции.
Появляются небезопасные проявления в организме человека.
При обнаружении какого-нибудь из последующих перечисленных ниже симптомов нужно немедля обратиться к врачу.
- зуд в какой-нибудь части тела;
- распространяющиеся по поверхности тела кожные реакции;
- симптомы в дыхательных путях: чихание, кашель, зуд либо отек в горле, очах, осиплость голоса, чувство давления в груди;
- тошнота, боли в желудке;
- обморочное состояние, головокружение, снижение артериального давления.
Данная процедура не просит особенной подготовки.
Исключение составляет необходимость в отмене антигистаминных препаратов. Прием еды отменять не стоит.
В проведении проб детям принципиально, чтобы ребенок был настроен положительно.
Этот настрой перед процедурой должны сделать предки и естественно же мед работники.
Если пробы проводятся в маленьком количестве, детки в возрасте лет ведут себя спокойно.
Что такое «аллергия на лактозу»? Подробности здесь.
Можно ли яблоки при аллергии? Ответ в статье.
Возможно сделать пробы безвозмездно, но это не постоянно обычная задача.
В неких мед центрах оплата делается лишь за аллерген.
Цены на подобного рода сервисы различны, варьируются в зависимости от количества проб и трудности аллергена.
На Украине цены пробы детям начинаются от грн.
В Рф стоимость за один аллергент составляет в среднем руб.
источник