В человеческом организме вырабатывается большое количество разнообразных гормонов, которые влияют на качество жизни. Очень часто нарушение их взаимодействия ведет к бесплодию или проблемам с зачатием. В таких случаях врачи часто советуют сдать анализ крови на некоторые из них. Например, ФСГ, ЛГ, эстрадиол.
ФСГ выделяется передней долей гипофиза. Он образуется у людей обоих полов и влияет на функции половых желез.
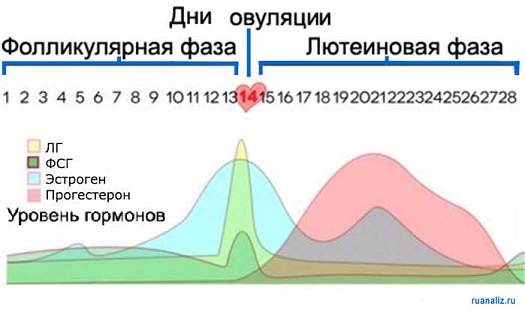
Благодаря этому гормону, у женщин происходит формирование и рост фолликулов в яичниках. При овуляции в середине цикла уровень ФСГ становится наибольшим.
У мужчин благодаря фолликулостимулирующему гормону происходит рост семявыносящих канальцев. Кроме того, его показатели оказывают влияние на количество тестостерона в организме.
Этот гормон также выделяется гипофизом.
Благодаря присутствию ЛГ у женщин происходит процесс завершения созревания яйцеклетки и последующая овуляция.
У мужчин же лютеиновый гормон повышает образование глобулина. Тестостерон лучше проникает в семенные канальцы, что ведет к повышению его уровня в крови и созреванию сперматозоидов.
Это женский гормон, который синтезируется в коре надпочечников, яичниках и плаценте женщины. Он отвечает за правильное развитие женской половой системы. Кроме того, он необходим для нормальной овуляции и оплодотворения.
Эти гормоны очень важны для нормальной работы детородных функций.
Сдавать анализ крови на эти гормоны врачи отправляют в тех случаях, если выявляются какие-либо нарушения в работе организма.
Так, например, существуют определенные причины у женщин. К ним относятся:
- бесплодие;
- климакс;
- подозрения на какие-либо заболевания гипофиза или яичников;
- если назначено гормональное лечение, чтобы контролировать необходимый уровень гормонов;
- при нарушении полового развития — слишком быстрое или, наоборот, замедленное;
- при каких-либо генетических отклонениях.
Для мужчин тоже существуют определенные случаи, когда необходимо сдать анализы на ФСГ и ЛГ. Например, их нужно сдавать:
- если существует недоразвитие половых органов;
- при бесплодии;
- когда у ребенка происходит задержка в половом развитии;
- если существуют какие-либо проблемы с образованием или развитием сперматозоидов;
- при лечении гормональными лекарственными средствами.
Кроме того, специалисты могут назначать такие анализы и по другим причинам.
Уровни ФСГ и ЛГ имеют различные показания в разные фазы цикла. Именно поэтому женщин часто волнует вопрос: «Когда сдавать эти анализы, чтобы результат был наиболее правильным?»
Назначить день должен врач, исходя из того, какой менструальный цикл у женщины. ФСГ необходимо сдать на 3-7 день месячных. Чтобы определить возможности роста фолликула, анализ назначается на 5-8 день.
Уровень ЛГ определяют в середине фолликулярной фазы, примерно на 6-7 день.
Анализ крови на определение уровня эстрадиола можно сдавать в любой день цикла. Максимальное его количество приходится на овуляцию.
Для мужчин нет таких ограничений , они могут сдать анализ крови для определения уровня гормонов в любой день.
Существуют определенные правила, которые необходимо соблюдать, чтобы специалист мог правильно определить все показатели. Так, например
- женщинам за несколько дней до сдачи анализов стоит отказаться от физических нагрузок;
- курение и алкоголь влияют на уровень гормонов, поэтому их необходимо также исключить;
- перед процедурой нельзя есть. Последний прием пищи должен быть примерно за 12 часов до анализов;
- врачу необходимо обязательно знать обо всех лекарственных препаратах, которые принимает человек. Ведь они также могут оказать влияние на показатели;
- возраст также оказывает определенное влияние на результат анализа крови.
Расшифровкой анализов должен заниматься только специалист, не стоит пытаться самостоятельно выяснить результаты.
Для всех гормонов существует определенная норма. Поэтому их уровень либо соответствует ей, либо отличается в большую или меньшую стороны.
Норма эстрадиола в разные периоды менструального цикла будет разной, например:
- в фолликулярную ее показатель будет варьироваться от 198 до 284 нм/л ;
- в лютеиновую – от 439 до 570 нм/л ;
- после климакса – 51-133нм/л .
Если этот гормон повышен, то у женщины могут быть опухоли яичников (яичек у мужчин), цирроз печени. Кстати, при приеме некоторых контрацептивов уровень эстрадиола тоже повышается.
Если же, наоборот, показатель этого гормона не достигает нормального значения, то у пациента могут быть такие заболевания, как недоразвитие половых органов, угроза выкидыша. Кроме того, при вегетарианстве, диетах с пониженным содержанием жира, но большом количестве углеводов, уровень эстрадиола также снижается.
Норма фолликулостимулирующего гормона находится в пределах от 4 до 150 ед/л . Повышенное содержание ФСГ обычно бывает при почечной недостаточности, нарушениях менструального цикла, истощениях или кистах яичников. У мужчин этот показатель повышен при гипогонадизме – недоразвитии половой системы.
Низкое значение ФСГ обычно бывает при ожирении, аменорее, высоком уровне пролактина, после хирургических операций, нарушениях в работе гипофиза. У мужчин – это атрофия яичек, импотенция, отсутствие сперматозоидов.
Нормальное значение ЛГ находится в пределах от 0,61 до 94 ед/л . Этот показатель значительно выше нормы при истощении яичников, эндометриозе, почечной недостаточности, проблемах в работе гипофиза, голодании. Низкий уровень ЛГ бывает при высоком пролактине, избыточном весе, если человек курит или испытывает стресс, недостаточности лютеиновой фазы.
Врачи назначают сдать анализы на ФСГ и ЛГ одновременно, потому что оценивается их соотношение в крови человека. Нормой считается их разница от 1,5 до 2 .
Специалисты отправляют сдавать кровь на гормоны, если это действительно необходимо, поэтому не нужно этого бояться. Лучше вовремя начать лечение, чем потом долго восстанавливать организм.
источник
Вы планируете беременность или, напротив, подбираете противозачаточные препараты? Что же, скорее всего вам предложат сдать «кровь на гормоны» для определения вашего гормонального фона. Что именно будет определяться в ходе этих исследований? Узнайте больше о самых популярных гормональных анализах!
” Гормоны – это высокоактивные вещества, вырабатывающиеся железами внутренней секреции. Именно гормоны являются основным звеном в построении и реализации детородной функции женщины и мужчины (через систему гипоталамус-гипофиз-яичники).
При нарушении работы одной из составляющих системы изменяется вся работа репродуктивной системы, и, следовательно, снижается способность к зачатию.
Именно поэтому одним из важных критериев обследования женщины является оценка ее гормонального фона – определение в крови концентрации определенных гормонов с учетом фазы менструального цикла.
Анализ на гормоны сдается в утренние часы натощак.
В клинической практике проверяются в связи с бесплодием следующие половые гормоны.
У женщин ФСГ — один из основных гормонов, регулирующих процесс роста фолликула (яйцеклетки) в яичнике и образование эстрогена, под воздействием которого в матке растет эндометрий. Максимальный уровень ФСГ обнаруживается в середине цикла, что приводит к овуляции. Этот гормон сдается на 3-7 (в зависимости от цели исследования) дни цикла.
Для определения возможности роста фолликула ФСГ сдается в 5-8 дни цикла.
У мужчин ФСГ — основной стимулятор роста семявыносящих канальцев. ФСГ увеличивает концентрацию тестостерона в крови, обеспечивая тем самым процесс созревания сперматозоидов. Так случается, когда яички мужчины маленькие или пострадали от какой-то операции или инфекции. Для мужчин это один из четырех основных половых гормонов, нарушение выделения которых приводит к нарушению репродуктивной функции (остальные три: ЛГ, тестостерон и пролактин).
У женщин ЛГ обеспечивает завершение процесса созревания яйцеклетки в фолликуле и овуляцию. Так же ЛГ обеспечивает секрецию эстрогенов и образование желтого тела. В цикле у женщин пик концентрации ЛГ приходится на овуляцию, после которой уровень гормона падает и «держится» всю лютеиновую фазу на более низких, чем в фолликулярной фазе, значениях. Это необходимо для того, чтобы функционировало желтое тело в яичнике. Во время беременности концентрация ЛГ снижается.
Сдается анализ на ЛГ так же, как и ФСГ — на 3-8 день цикла.
У мужчин, стимулируя образование связывающего половые гормоны глобулина, ЛГ повышает проницаемость семенных канальцев для тестостерона. Тем самым увеличивается концентрация тестостерона в крови, что способствует созреванию сперматозоидов.
” Один из значимых критериев при обследовании на бесплодие — соотношение ЛГ и ФСГ. В норме до наступления менструации оно равно 1, через год после наступления менструаций — от 1 до 1.5, в периоде от двух лет после наступления менструаций и до менопаузы — от 1.5 до 2.
Пролактин участвует в овуляции, стимулирует лактацию после родов. Он может подавлять образование ФСГ в «нужных целях» — при беременности, и в ненужных — в ее отсутствие. При повышенном или пониженном содержании пролактина в крови фолликул может не развиваться, в результате чего у женщины не произойдет овуляция. Изменение в концентрации только этого гормона достаточно для развития бесплодия.
Для определения уровня этого гормона важно сделать анализ в 1-ю и 2-ю фазу менструального цикла, строго натощак и только утром.
Непосредственно перед взятием крови пациент должен находиться в состоянии покоя около 30 минут, поскольку пролактин — гормон стресса, и волнение или небольшая физическая нагрузка способны повлиять на его уровень. В лютеиновую фазу уровень пролактина выше, чем в фолликулярную.
Повышение уровня пролактина у мужчин способно нарушать половую функцию.
» Кровь на содержание этого гормона сдают на протяжении всего менструального цикла.
Он оказывает разностороннее действие на все женские половые органы. Особенно важна его роль в развитии слизистой оболочки матки и подготовке ее к беременности. Этот гормон секретируются созревающим фолликулом, желтым телом яичника, надпочечниками и даже жировой тканью под влиянием ФСГ, ЛГ и пролактина. У женщин эстрадиол обеспечивает становление и регуляцию менструальной функции, развитие яйцеклетки. Овуляция у женщины наступает через 24-36 часов после значительного пика эстрадиола. После овуляции уровень гормона снижается, возникает второй, меньший по амплитуде, подъем. Затем наступает спад концентрации гормона, продолжающийся до конца лютеиновой фазы.
Прогестерон еще называют «гормоном беременности», поскольку он обеспечивает окончательную подготовку слизистой оболочки матки к прикреплению эмбриона. Также прогестерон обеспечивает оптимальные условия для развивающейся беременности.
Этот гормон важно проверить на 19-21 день менструального цикла.
Тестостерон нужен обоим супругам, но это мужской половой гормон. В женском организме тестостерон секретируется яичниками и надпочечниками. Превышение нормальной концентрации тестостерона у женщины может стать причиной неправильной овуляции и раннего выкидыша, максимальная концентрация тестостерона определяется в лютеиновой фазе и в период овуляции.
У мужчины уменьшение концентрации тестостерона обуславливает, как правильно, недостаточное половое влечение и снижение качества спермы.
Тестостерон можно проверить и у мужчины и у женщины в любой день.
Один из «мужских» половых гормонов, который образуется в норме и в надпочечниках женщины, но в небольших количествах. Он нужен организму обоих супругов, но в разных пропорциях. При повышении концентрации этого гормона нередко возникает нарушение работы яичников и бесплодие.
ДЭА-сульфат можно проверить и у мужчины, и у женщины в любой день.
Эти активные вещества опосредованно принимают участие в регуляции функции яичников.
” При заболеваниях щитовидной железы нередко развивается бесплодие.
Вырабатывается фолликулярными клетками щитовидной железы под контролем тиреотропного гормона (ТТГ). Предшественник более активного гормона Т4, но обладает собственным, хотя и менее выраженным, чем у Т4 действием.
Кровь для анализа берется натощак в любой день цикла. Непосредственно перед взятием крови пациент должен находиться в состоянии покоя около 30 минут.
Этот гормон, повышая скорость основного обмена, увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, селезенки и яичек. Уровень гормона у мужчин и женщин в норме остается относительно постоянным в течение всей жизни. Однако в некоторых районах часто наблюдается снижение активности щитовидной железы, что может приводить к серьезным отклонениям в собственном здоровье и здоровье будущего ребенка.
Регулирует работу щитовидной железы. Изменения его концентрации является маркером заболеваний щитовидной железы.
Сдается в любой день цикла.
16.05.2005
Подготовила София
Важная информация? Сохраните ее на своей страничке в социальных сетях!
источник

В организме как мужчин, так и женщин гипофизом синтезируется три половых гормона. Именно они в ответе за половое влечение и способность зачать ребенка. Это гормоны — ФСГ, ЛГ и пролактин. Лютеинизирующий гормон у женщин повышается в период овуляции. Именно в этот момент женщина готова зачать ребенка. Эта фаза менструального цикла называется лютеиновой.
Лютеинизирующий гормон в женском организме, находящемся не в состоянии беременности, образуется в минимальной концентрации, ЛГ в фолликулярной фазе в норме понижен. За сутки до овуляции происходит резкое увеличение его концентрации в организме. Это необходимо для формирования желтого тела и выделения прогестерона, которые поддерживают сохранение оплодотворенной яйцеклетки, если она появилось. Этот процесс помогает внедрить образование в эпителий матки и сохраняет беременность до появления плаценты.
Именно этот гормон достигает максимального уровня в моче у женщин с овуляцией. Поэтому разработаны тест-полоски, которые определяют формирование желтого тела по количеству выработки лютеинизирующего гормона.
Его определяют при патологических состояниях организма, в результате которых он повышается или снижается. В этом случае анализ крови на ЛГ берут с помощью забора венозной крови.

- Активные занятия спортом перед тестированием исключаются.
- Особой диеты не требуется, однако врачи советуют не употреблять жирные продукты за 2-3 дня до исследования.
- Утром перед забором крови не есть, не курить. Некоторые продукты приводят к незначительному изменению гормонального состояния.
- Перед забором крови для анализа на гормон ЛГ пациентке выдается бланк, в который вписываются данные о дне менструального цикла, наличии или отсутствии беременности и наступлении менопаузы.
- Кровь на лютеинизирующий гормон необходимо сдавать из вены на 5 день цикла. Она помещается внутрь стерильной пробирки, исследуется на полуавтоматическом анализаторе. Эта методика уменьшает риск врачебной ошибки. Результаты пациенту выдаются на следующий день.
Важно! Кровь на ЛГ сдают совместно с ФСГ, так как эти гормоны у женщин взаимосвязаны. Фолликулостимулирующий гормон также отвечает за репродуктивную функцию.
После получения результатов тестирования, их относят лечащему врачу. Он расшифровывает данные о содержании гормона с помощью таблицы нормы лютеинизирующего гормона.
| Период | Норма у женщин, мЕд/мл |
|---|---|
| Фоликулярная | 2-13 |
| Овуляторная | 25-155 |
| Лютеиновая | 3-20 |
| Применение оральных контрацептивов | Меньше 8,5 |
| Наступление менопаузы | 11-40 |
Выход значений в большую или меньшую сторону свидетельствует о нарушении, происходящем внутри организма. Незначительные отклонения уровнял лютеинизирующего гормона считаются вариантом нормы, но стоит обратиться к врачу для исключения эндокринных нарушений.
Физиологическим повышением лютеинизирующего гормона до максимальных значений являются сутки до времени овуляции. Если это происходит в другие дни — это вариант патологического состояния. Колебания этих веществ в организме существенно изменяет состояние здоровья женщины. Может наступить аменорея (отсутствие месячных), бесплодие. Поэтому, если концентрация любого гормона показывает изменение нормы, обращаются к врачу. Он объяснит, что вызывает такое изменение уровня ЛГ у женщин.
Патологическое и физиологическое увеличение показателя наблюдается в следующих случаях:
- образование множества кист на яичниках;
- отсутствие функционирования яичников до наступления менопаузы;
- недостаточность почечной системы;
- развитие опухоли (злокачественной или доброкачественной) области гипофиза;
- воспаление эндометрия матки (эндометриоз);
- недостаточное функционирование желез, которые выделяют половые гормоны;
- долгое голодание или изнурительные диеты;
- сильный стресс;
- активные ежедневные занятия спортом.
Снижение показателя ЛГ у женщин ниже нормы — это патологическое состояние, которое также требует лечения. Причинами, вызывающими уменьшение лютеинизирующего гормона являются:
- недоразвитость половых органов;
- задержка полового развития;
- отсутствие лютеиновой фазы;
- увеличение количества жировой ткани;
- вредные привычки (злоупотребление курением, алкоголем);
- употребление лекарственных средств;
- операции, затрагивающие область яичников или гипофиза;
- аменорея (отсутствие отторжения слизистого слоя матки и ежемесячных кровотечений);
- образование кист на яичниках;
- стресс;
- недоразвитость или уменьшение функции гипофиза;
- замедленный рост или карликовость;
- нарушение выделения других гормонов (снижение ЛГ наблюдается при увеличении пролактина, который в норме усиленно выделяется во время грудного вскармливания);
- состояние вынашивания плода женщиной.

Важно! На уровень фертильности женщины (ее способности забеременеть) указывает соотношение ЛГ и ФСГ (фолликулостимулирующего гормона). Число должно быть от 1,3 до 2,2. Если соотношение ЛГ и ФСГ меньше единицы, фертильность снижается.
Часто причиной отсутствия зачатия у женщины является низкий уровень лютеинизирующего гормона. При этом возникают симптомы, которые натолкнут врача на выявление этого фактора.
- У женщин наблюдается отсутствие влечения к сексуальному партнеру. Снижение лютропина у мужчин вызывает импотенцию, мужское бесплодие (так как ЛГ участвует в созревании сперматозоидов и развитии половых органов).
- Количество кровь, выделяющейся при менструации сокращается. Сам период становится меньше.
- Увеличивается оволосение кожи на местах, для которых это не характерно.
- Выделение крови из влагалища после инструментальных исследований или полового акта.
- Боль, распространяющаяся в область поясницы или живота.
- Если появляется лихорадка (повышение температуры тела до 37-37,5 градусов), которой сопутствует болевой синдром, это указывает на воспалительный процесс внутренних органов.
- При появлении инфекции мочеполовой системы из влагалища образуются обильные гнойные или слизистые выделения.
- Появление крови из влагалища вне периода менструации, которые бывают следствием кровотечения из матки или слизистой влагалища.

Для лечения подобных состояний у женщин применяют как средства традиционной медицины, так и медикаментозные препараты, физиотерапевтические процедуры, изменение рациона питания.
Назначение медикаментозных препаратов подбирают после установления причины заболевания, это поможет врачу узнать, как повысить или понизить показатель. Если проблема локализована в гипофизе, чаще всего прибегают к оперативному вмешательству (удаление опухоли, разрастания ткани железы). После это пациентке назначают гормонотерапию.
Если нарушения возникли на фоне изменения метаболизма или местного выделения гормона яичниками, применяют заместительную гормонотерапию, способствующую стабилизации их уровня ЛГ в крови женщины.
Антибактериальные препараты применяют при установлении возбудителя посредством посева мазка из влагалища. Их употребляют совместно с лекарствами, направленными на восстановление кишечной микрофлоры.
Нестероидные противовоспалительные средства применяют при сильном воспалении, кистах яичников.
Физиопроцедуры применяют для улучшения циркуляции крови в яичниках и матке. Метод улучшает регенерацию ткани. Это способствует улучшению питания органа, восстановлению менструального цикла.
Народные средства применяют для стимуляции функции яичников, лечения нарушения менструального цикла, повышении лютеинизирующего гормона. Для этого заваривают травы и пьют настои продолжительное время (от 1 до 3 месяцев). Для этих целей подойдет шалфей, боровая матка.
Важно не только применять медикаменты, но и изменить диету. Для этого употребляют большое количество белковых продуктов (мясо, молочные продукты, бобовые). Большое влияние на репродуктивную функцию оказывают продукты, богатые витамином С (петрушка, шиповник, смородина), так как он способствует улучшению кровообращения внутренних органов.
Нарушение гормонального фона пагубно отражается на деятельности организма. Поэтому следует сразу обращаться к врачу при появлении симптомов увеличения или снижения количества лютеинизирующего гормона. Он расскажет про ЛГ гормон, объяснит, что это такое, какие изменения вызывает его нарушение. Самолечение исключается, так как пациент ухудшит этим свое состояние, применение гормональных средств без ведома врача может привести к появлению новообразования или сбою менструального цикла и последующей невозможностью забеременеть.
Научный сотрудник Лаборатории профилактики нарушений репродуктивного здоровья работников НИИ Медицины труда им. Н.Ф. Измерова.
источник
Чтобы оценить состояние репродуктивного здоровья пациентки, гинекологи очень часто назначают анализы на гормоны. Перечень таких исследований обычно достаточно обширный, поэтому женщины не всегда могут разобраться, что и зачем они сдают.
Регуляция половой функции женского организма находится в ведении 3 групп гормональных веществ: рилизинг-гормона гипоталамуса, гонадотропных и лактотропных гормонов гипофиза, гормонов яичников. Определить концентрацию в крови самого главного регулятора, рилизинг-гормона, из-за особенностей его метаболизма нельзя, а вот вещества двух последних групп – можно.
К гормонам гипофиза, влияющим на репродуктивную сферу, относят фолликулостимулирующий, лютеинизирующий гормон и пролактин. Они, воздействуя на яичники, регулируют выработку половых гормонов (эстрогена и прогестерона), от которых и зависит плодовитость женщины.
ФСГ образуется в головном мозге (в гипофизе). Под влиянием этого гормона в организме женщины (в яичниках) происходят следующие физиологические процессы:
- созревает доминантный фолликул с яйцеклеткой;
- синтезируются эстрогены.
Хотя ФСГ и является гормоном-регулятором, на его концентрацию по принципу обратной связи влияют эстрогены и прогестерон. Если половых гормонов мало, гипофиз выбрасывает больше ФСГ, и наоборот. После климакса, когда половые железы перестают полноценно функционировать, синтез ФСГ значительно возрастает.
Активность выброса ФСГ в кровь меняется на протяжении менструального цикла: максимум наблюдается в первые дни месячных и во время овуляции, минимум – непосредственно перед овуляцией, когда в крови значительно возрастает концентрация эстрогенов.
В связи с этим, сдавая анализ крови на ФСГ, пациентка должна обязательно указать, какой у нее день цикла.
Исследование показано в следующих случаях:
- Если женщина жалуется на нерегулярность или отсутствие менструаций, на бесплодие.
- Для определения овуляции.
- При подозрении на поликистоз яичников.
- Для оценки менопаузы.
Для большей информативности анализ на ФСГ комбинируют с определением других гормонов, а также проводят исследования в динамике.
Для определения концентрации ФСГ необходимо сдать кровь из вены на 6-7 дни менструального цикла (или в другие сроки, указанные гинекологом). Правила подготовки к этому исследованию заключаются в умеренном употреблении пищи, отказе от алкоголя и курения на протяжении суток и ограничении физических нагрузок на протяжении 3 суток. Нежелательно также принимать какие-либо лекарства и проходить другие диагностические процедуры до сдачи крови (если это согласовано с лечащим врачом). Прийти в лабораторию необходимо не позавтракав в утреннее время.
Стойкое повышение (определяющееся неоднократно) концентрации ФСГ у женщин характерно для:
Менопаузы и преклимакса.
Стойкое снижение содержания в крови ФСГ у женщин происходит при:
- Центральной форме гипогонадизма (когда яичники не функционируют из-за недостатка гонадотропных гормонов).
- Гипоталамической аменорее (отсутствии менструаций, возникающем у ранее менструировавших девушек и женщин из-за недостаточного синтеза гипоталамусом рилизинг-гормона).
- Синдроме поликистозных яичников.
- Ряде генетических заболеваний.
- Опухолях яичников.
- Голодании и ожирении.
- Лечении гормонами, карбамазепином и другими лекарствами.
Результат анализ на ФСГ не может быть единственным основанием для постановки диагноза.
ЛГ – это также гипофизарный гормон, синтез которого регулируется гипоталамусом и в большой мере зависит от концентрации в крови половых гормонов. Основным органом-мишенью для ЛГ в женском организме являются яичники. Функции ЛГ у женщин следующие:
- Контроль роста фолликула с яйцеклеткой.
- Активная стимуляция овуляции.
- Формирование и развитие желтого тела, разрыва фолликула.
- Регуляция продукции половых гормонов (преимущественно прогестерона) яичниками.
Максимальная концентрация ЛГ в средах организма (крови и моче) обнаруживается перед началом выхода яйцеклетки из фолликула, что легло в основу создания тестов на овуляцию для домашнего использования. Во все остальные фазы менструального цикла уровень ЛГ остается приблизительно одинаковым. Чем старше становится женщина и чем хуже функционируют у нее половые железы, тем интенсивнее гипофиз продуцирует ЛГ.
Определение концентрации ЛГ в крови у женщин проводится для определения причины:
- Менструальных нарушений.
- Аменореи.
- Бесплодия.
Кроме того, этот анализ входит в перечень обследований, необходимых для диагностики синдрома поликистозных яичников, врожденных хромосомных заболеваний, климактерического синдрома. У женщин, проходящих лечение по поводу бесплодия, определение концентрации ЛГ проводится для контроля овуляции.
Для этого анализа кровь берут из вены. Правила подготовки к исследованию такие же, как и перед исследованием на ФСГ. Оптимальное время для проведения теста на ЛГ – это 6-7 дни цикла. При нерегулярных менструациях для определения овуляции женщине могут порекомендовать ежедневного проходить это исследование с 8 по 18 дни цикла.
Повышение уровня ЛГ у женщин характерно для:
- Аденомы гипофиза.
- Эндометриоза.
- Поликистоза яичников.
- Преждевременного истощения половых желез.
- Менопаузы.
- Гипогонадизма (недоразвитости гонад).
- Влияния на организм чрезмерных физических нагрузок.
- Длительного голодания.
- Хромосомных заболеваний.
- Почечной недостаточности.
- Приема бромокриптина, кетоконазола, налоксона и других препаратов.
Снижение концентрации ЛГ в крови женщины возникает при:
- Центральных формах гипогонадизма и аменореи.
- Болезни Симмондса (при этой патологии гипофиз не синтезирует гормоны).
- Гиперпролактинемии (повышенном содержании в крови пролактина).
- Недостаточности лютеиновой фазы менструального цикла.
- Ожирении.
- Хронических стрессах.
- Употреблении анаболических стероидов, лечении антиконвульсантами, эстрогенами, дигоксином и прочими лекарственными средствам.
Расшифровывая результат анализа, необходимо учитывать, что нормальные значения уровня ЛГ у женщин определяются периодом менструального цикла.
Пролактин также секретируется гипофизом, но в отличие от предыдущих гормонов органом-мишенью для него являются молочные железы. Под действием пролактина в них происходят изменения, которые в конечном итоге приводят к выработке молока. Однако на яичники этот гормон также влияет, например, у кормящих женщин именно из-за него подавляется продукция ФСГ, ЛГ, прогестерона и эстрогена и развивается лактационная аменорея. Если же женщина не беременна и не кормит грудью, повышенный синтез гипофизом пролактина может привести к серьезным нарушениям менструальной функции и бесплодию.
Необходимость в этом исследовании возникает в следующих ситуациях:
- При поиске причины нарушений менструаций, бесплодия и невынашивания беременности.
- При подозрении на опухоль гипофиза.
- При подозрении на новообразование в молочных железах (при обнаружении узлов в груди, при появлении выделений из сосков, при периодических болях в железах).
- При беременности в комплексе с другими гормонами для оценки состояния фетоплацентарной системы и диагностики истинного перенашивания.
- При нарушениях лактации после родов.
Кровь из вены на пролактин необходимо сдавать утром (желательно как можно раньше после пробуждения) на голодный желудок. Правила подготовки такие же, как описано выше. Чтобы анализ был достоверным, необходимо исключить в день перед исследованием и в день исследования факторы, которые могут спровоцировать выброс пролактина в кровь:
- интенсивную стимуляцию сосков;
- половой акт;
- сильные стрессы;
- физические нагрузки;
- тепловые процедуры (посещение сауны, бани).
Повышенная концентрация в крови женщины пролактина (гиперпролактинемия) может быть признаком ряда недугов:
- Заболеваний гипоталамуса и гипофиза.
- Патологий щитовидной железы.
- Надпочечниковой недостаточности.
- Поликистозных яичников.
- Опухолей, которые выделяют эстрогены.
- Цирроза печени.
- Аутоиммунных болезней.
Значительное снижение уровня пролактина в организме наблюдается только при истинном перенашивании ребенка и синдроме Шихана (инфаркте гипофиза, который может возникнуть при тяжелых родах). Кроме того, повысить и подавить продукцию пролактина могут некоторые лекарственные средства.
Если у пациентки обнаружена гиперпролактинемия, но при этом нет выраженной клинической симптоматики, характерной для этого состояния, обязательно проводится дополнительный тест – анализ на макропролактин (подготовка такая же, как и перед анализом на пролактин). Он является формой пролактина, которая не активна и не может стать причиной патологии. Однако, если макропролактин есть, нельзя исключать аденому гипофиза.
В целом, интерпретация результатов перечисленных анализов очень сложна, поэтому ее должен проводить опытный гинеколог-эндокринолог с учетом клинической картины заболевания и данных, полученных в ходе других исследований. Только при таком комплексном подходе можно правильно поставить диагноз и подобрать эффективное лечение.
В яичниках вырабатываются эстрогены, прогестерон, антимюллеров гормон и «слабые» андрогены. Все эти гормональные вещества тем или иным образом принимают участие в контроле процессов, происходящих в половой системе женщины. По уровню указанных гормонов гинеколог может судить о состоянии репродуктивного здоровья пациентки и выявлять отклонения.
Эстрогены – это ведущие женские гормоны, благодаря которым формируются характерные женщинам вторичные половые признаки. Во взрослом возрасте эстрогены отвечают за не менее важные процессы, без которых невозможным бы было зачатие ребенка. Под действием этих гормонов происходят регулярные циклические изменения во влагалище, шейке матки и самой матке, в результате чего сперма может проникнуть в маточную полость, сперматозоиды могут оплодотворить яйцеклетку, плодное яйцо в будущем может внедриться в эндометрий.
Эстрогены благодаря своим биологическим свойствам защищают представительниц прекрасного пола от морщин, остеопороза, кардиологических и сосудистых заболеваний. Поэтому с возрастом, когда организм начинает вырабатывать значительно меньше половых гормонов, у женщин становится дряблой кожа, «скачет» артериальное давление, появляются другие, ранее незнакомые, проблемы со здоровьем.
В человеческом организме синтезируются три эстрогена, но биологически активными являются только два – эстрадиол и эстрон, их концентрацию в крови и определяют в ходе анализа. Активность синтеза эстрогенов (в большей мере эстрадиола) яичниками непостоянна – она кардинально меняется на протяжении менструального цикла, достигая пиков незадолго до овуляции и в середине фазы желтого тела.
Необходимость в исследовании крови женщины на уровень эстрогенов возникает в следующих ситуациях:
- при различных менструальных нарушениях;
- при вагинальных кровотечениях не менструального характера;
- при бесплодии;
- при появлении симптомов климакса (отсутствии месячных, беспокойстве, «приливах» и т.д.).
В зависимости от клинической ситуации гинеколог может назначить только анализ на эстрадиол (обозначается как Е2) или же комплексное исследование на эстрадиол (Е2) и эстрон (Е1). Например, для диагностики менопаузы определяется соотношение между уровнем эстрадиола (его концентрация падает в разы после климакса) и эстрона (его уровень практически не меняется).
Сдавать кровь на эстрогены желательно в определенные дни менструального цикла (как правило, 6-7), от этого будет зависеть результативность исследования. Подготовка к анализу предусматривает ограничение физических нагрузок на протяжении 24 часов, а также отказ от алкоголя и курения. Забор крови проводится в утреннее время, пациентка не должна перед этим завтракать.
На синтез гормонов могут влиять лекарства, поэтому необходимо обязательно рассказать своему гинекологу о принимаемых препаратах. Врач может порекомендовать прервать лечение перед исследованием.
Повышенный уровень эстрогенов обнаруживается у женщин при следующих патологических состояниях:
- Персистенции фолликула. При этом расстройстве фолликул не лопается, а сохраняется и продолжает продуцировать эстрогены.
- Гормонально активных кистах и опухолях яичников.
- Циррозе печени (нарушается метаболизм эстрогенов).
- Ожирении (жировая ткань выступает хранилищем для гормонов, не давая им выводиться из организма).
Понижение концентрации эстрогенов в крови женщины наблюдается при:
- Гиперпролактинемии (гиперпродукции пролактина).
- Синдроме Шерешевского-Тернера.
- Вирильном синдроме. При этой патологии женщины становятся похожими на мужчин внешне из-за гормонального дисбаланса.
- Гипогонадизме (функциональной неполноценности половых желез).
- Хроническом воспалении придатков матки.
- Интенсивных физических нагрузках.
- Резком похудении.
Прогестерон – гормон яичников, который крайне важен для сохранения беременности в случае ее наступления. Под действием этого гормона происходят следующие процессы:
- преобразуется эндометрий, что дает возможность плодному яйцу зацепиться и получать все необходимое для дальнейшего развития;
- расслабляется стенка матки;
- понижается иммунитет.
Во время месячных и до овуляции уровень прогестерона остается минимальным (базовым). Перед выходом яйцеклетки яичники начинают интенсивнее выбрасывать гормон в кровь, чтобы подготовить «почву» для плодного яйца. Далее, если беременность не наступила, уровень прогестерона падает до базового, и начинается менструация. Во время вынашивания малыша прогестерон сначала образует желтое тело, а во втором и третьем триместре – плацента. Если данного гормона недостаточно, возникают различные осложнения беременности.
Показания для анализа крови на прогестерон:
- бесплодие;
- маточные кровотечения;
- обнаружение объемных образований в яичниках;
- расстройства менструального цикла;
- необходимость оценки состояния плаценты;
- угроза выкидыша.
Этот анализ положено сдавать во второй половине цикла (на 22-23 день), если гинеколог не даст других рекомендаций. Во время беременности проверять уровень прогестерона можно в любой день. Приходит в лабораторию необходимо натощак. Концентрация прогестерона в крови меняется под действием некоторых лекарств (их могут назначать другие врачи), поэтому лечащий гинеколог должен знать обо всем, что принимает его пациентка.
У небеременных женщин повышенный уровень прогестерона может обнаруживаться при аменорее и нерегулярных маточных кровотечениях, а также при почечной недостаточности, когда выведение гормона нарушается. Если концентрация прогестерона превышает нормальные значения у будущей мамы, значит, возник сбой в функционировании плаценты.
Значительное снижение уровня прогестерона в крови у небеременных женщин характерно для:
- персистирующего фолликула;
- циклов без овуляции и дисфункциональных маточных кровотечений;
- хронического воспаления придатков, которое приводит к их гипофункции;
- различных форм аменореи.
У беременных пониженную концентрацию прогестерона рассматривают как признак:
- угрозы выкидыша, связанной с эндокринными нарушениями и требующей соответствующей гормональной коррекции;
- недостаточности плаценты;
- задержки развития плода;
- истинного перенашивания беременности.
Антимюллеров гормон является важнейшим фактором дифференцировки пола у эмбриона. Если после рождения не удается определить точный пол ребенка, обнаружение в крови АМГ говорит в пользу того, что новорожденный – это мальчик, поскольку у девочек это вещество внутриутробно не синтезируется. Во взрослом возрасте анализ на АМГ имеет большее клиническое значение для женщин, поскольку продуцируется особыми клетками стенок фолликулов в яичниках и отображает овариальный резерв, то есть репродуктивные возможности организма.
Таким образом, анализ на АМГ у женщин дает возможность:
- выявить причину бесплодия;
- правильно выбрать метод лечения (если овариальный резерв иссяк, рекомендуется использовать яйцеклетку другой женщины) и программу ведения бесплодной пары;
- прогнозировать наступление менопаузы;
- заподозрить гранулезоклеточный рак яичников (в комплексе с другими онкомаркерами), а также следить за состоянием пациенток, пролеченных по поводу этого заболевания.
Активность выделения АМГ яичниками одинакова на протяжении всего цикла, поэтому сдавать анализ можно в любой день. Подготовка к исследованию должна быть такой же, как и перед другими исследованиями, требующими забора крови из вены. Более детально об особенностях сдачи анализа на АМГ необходимо проконсультироваться со своим гинекологом.
Повышение концентрации АМГ у женщин обнаруживается при гранулезоклеточном раке и поликистозе яичников. Особенно неблагоприятным считается резкий скачок уровня АМГ у пациенток в менопаузе. Отклонение исследуемого показателя за нижнюю границу нормы характерно для задержки полового созревания (если обследуется молодая девушка), а также для снижения овариального резерва, наступившей менопаузы или же скорого ее наступления.
Андрогены – это ведущие половые гормоны мужчины, у женщин они синтезируются в небольшом количестве и в основном в неактивной форме. При превышении допустимой концентрации андрогенов в женском организме возникают серьезные патологические изменения, поэтому данный анализ имеет клиническое значение и для представительниц слабого пола.
Главным андрогенным гормоном является тестостерон. Необходимость в определении его концентрации у женщин возникает в следующих случаях:
- если есть признаки гиперандрогении – оволосение, как у мужчины, акне и т.д.;
- при нарушениях менструального цикла, бесплодии;
- при облысении;
- при обнаружении объемных образований в области яичников и надпочечников.
Женщинам сдавать этот анализ желательно на 6-7 дни менструального цикла. Для обследования берут венозную кровь, приходить в лабораторию необходимо натощак. Нельзя перед сдачей анализа курить, употреблять алкоголь, физически и эмоционально перенапрягаться. Повлиять на исход исследования могут принимаемые лекарства – это необходимо обязательно учитывать.
Значительное увеличение концентрации тестостерона у женщин возникает при следующих заболеваниях:
- болезни Иценко-Кушинга;
- поликистозе половых желез;
- опухолях продуцирующих андрогены;
- адреногенитальном синдроме (патологии надпочечников).
Все перечисленные анализы не дают возможности поставить точный диагноз. По полученным результатам можно лишь определить, в каком направлении двигаться дальше. Поэтому, если анализ показал какие-то отклонения от нормы, не надо сразу паниковать и диагностировать у себя страшные болезни. Интерпретировать результаты должен врач.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
7,562 просмотров всего, 2 просмотров сегодня
источник
Лютеинизирующий гормон (ЛГ) − второй гонадотропный гормон, который контролирует репродуктивную функцию организма человека.

Если у сильного пола формирование данного гормона зачастую остается на одном уровне, то у женщин его выделение достаточно изменчиво.
Изменение показателей ЛГ обусловлено особенностями менструального цикла: основной пик приходятся в овуляторный период и во вторую фазу цикла. Также повышению уровня ЛГ способствуют и период менопаузы и иные патологические процессы.
Наименьших показателей ЛГ достигает во время вынашивания плода, также при избыточной массе тела, различных стрессах и высоком уровне пролактина.
Лютеинизирующий гормон незаменим для исследования и обнаружения главных причин бесплодия, а также при планировании женщиной беременности.
Основными факторами для забора крови на ЛГ являются:
- ановуляция (отсутствие овуляции);
- бесплодие и проблемы с вынашиванием плода (самопроизвольные выкидыши);
- патология в развитии половой сферы;
- маточные кровотечения различного генеза;
- нарушения в менструальном цикле;
- поликистоз яичников;
- эндометриоз;
- общее снижение уровня либидо;
- гирсутизм (избыточный рост волос на теле женщины по мужскому типу).
Также показанием к сдаче анализа является участие женщины в цикле ЭКО и определения эффективности проведения гормонотерапии.

Исходя из особенностей и продолжительности цикла, можно выделить следующие даты сдачи анализа крови на ЛГ:
- если цикл женщины составляет 21-23 дня, то анализ крови принято проводить на 2-3 день с момента начала менструальных кровотечений;
- при цикле, равном 28 дней, процедура проводится на 2 – 5 день с момента начала менструации;
- при цикле, который составляет более 28 дней, показан забор крови на 5−7 день менструального кровотечения.
В тех случаях, когда у пациентки в периоде менопаузы менструации отсутствуют более года, то дата для сдачи анализа не имеет значения.

Немаловажен для будущих результатов и режим питания пациентки в целом в течение последних нескольких недель до проведения анализа.
Основные правила для подготовки к сдаче анализа:
- За пару дней до проведения анализа необходимо исключить физические нагрузки и половую близость.
- В дни, предшествующие забору крови не рекомендовано употреблять алкогольные напитки, а также курить.
- Перед анализом необходимо отказаться от прием лекарственных препаратов (в особенности гормоносодержащих), так как они в значительной степени могут исказить данные анализа.
Оптимальные сроки проведения устанавливает лечащий врач. В случаях, когда у женщины отсутствует регулярный менструальный цикл, подобную процедуру назначают несколько раз для получения максимально достоверного результата. Обычно забор крови происходит каждый день между 8 – 15 днями перед предполагаемым началом менструаций.
источник
Биоактивные вещества, которые вырабатываются особыми клетками и регулируют различные процессы в организме, называют гормонами. Так, лютеинизирующий гормон (или лг) – это вещество, которое продуцируется в гипофизе и регулирует синтез половых гормонов: прогестерона у женщин и тестостерона у мужчин.
Поэтому от концентрации этого вещества во многом зависят репродуктивные способности. Половая функция человека регулируется особыми веществами – гормонами. Нормальные функции половых желез зависят от того, в каких количествах продуцируется лютеинизирующий гормон – это особое вещество, которое продуцируется в передней доле гипофиза.
Но функции этого вещества у представителей разных полов неодинаковы. Так, у взрослых мужчин уровень гормона постоянный, а у женщин репродуктивного возраста содержание лг определяется фазой цикла.
Организм человека – сложнейшая система, в которой сбой одной системы влечет за собой нарушения функций других органов. Особая роль в слаженном функционировании всех органов играют гормоны.
Лютропин или лютеинизирующий гормон продуцируется в гипофизе, но это вещество напрямую влияет на половую функцию организма, как мужчин, так и женщин. Поэтому не нужно удивляться, если при проблемах в половой сфере врач направит на анализ, позволяющий определить уровень содержания гормонов гипофиза в крови.
Несмотря на то что лютропин вырабатывается у представителей обоих полов, его в функции в организме женщин и мужчин отличаются.
У женщин репродуктивного возраста лг обеспечивает дозревание фолликулов и регулирует процессы овуляции. Поэтому концентрация этого вещества сильно колеблется в зависимости от фазы цикла. Наибольшей концентрации гормон достигает в фазу овуляции, затем его содержание резко уменьшается.
Совет! На этой особенности женского организма основан принцип работы тестов на овуляцию. Чувствительные вещества на тест-полосках реагируют на количество лг в моче.
У мужчин этот гормон стимулирует поддержку нормальной концентрации тестостерона в крови. Лютропин воздействует на особые клетки, расположенные в половых железах мужчин, которые и продуцируют большую часть вырабатываемого в организме тестостерона.
При каких симптомах целесообразно сдавать анализы на лг? Мужчин направляют на такое обследование в случае бесплодия, а также при задержках полового развития. Показаний для направления женщин на подобный анализ больше. Это:
- отсутствие месячных либо слишком короткие и скудные менструации;
- невозможность зачатия или привычные выкидыши;
- эндометриоз и маточные кровотечения неясной природы;
- снижение либидо;
- избыточный рост волос на теле;
- поликистоз яичников.
Совет! Кроме того, анализы на лг обязательно проводятся в период подготовки ЭКО, а также в случае слишком раннего или запаздывающего полового развития.
Чтобы проводимые анализы на гормоны давали объективную картину, необходимо правильно подготовиться к сдаче крови. Если проводится обследование мужчин, не имеет значения, когда именно сдавать пробы. Забор крови может произвести в любой, удобный для пациента день. Для женщин все намного сложнее, так как норма содержания гормонов зависит от фазы цикла.
Если врач, направляющий на анализ не назначит иначе, сдавать пробы лучше всего на 6-7 день от начала месячных. При отсутствии стабильного цикла, день, когда следует сдавать пробы крови, определяется врачом.
Совет! При аменорее у женщин иногда назначается проведение анализа с ежедневным забором проб крови на протяжении 10 дней, в период с 8 по 18 день перед предполагаемой менструацией.
Прежде чем сдавать анализы, следует к ним подготовиться. Пациентам рекомендуется:
- сдавать пробы крови утром обязательно натощак (можно пить только воду);
- исключить принятие спиртного за два дня до сдачи проб;
- не курить хотя бы за час до забора проб крови;
- день накануне сдачи анализа постараться провести спокойно, отказаться от спортивных тренировок, избегать стрессов.
Если пациент принимает какие-либо лекарства, нужно обязательно предупредить об этом врача, который дает направление на анализ. Дело в том, что некоторые медикаменты (особенно те, в состав которых входят гормоны) сильно искажают результаты проводимых тестов. Поэтому врач может порекомендовать отказаться от приема препаратов за 2-3 дня до проведения обследования.
Забор проб производится квалифицированным медицинским работником при помощи одноразового инструмента. Для проведения тестов используется кровь из вены. Забор производится шприцом, после чего материал помещается в маркированную пробирку.
Женщины репродуктивного возраста, прежде чем сдавать пробы, должны сообщить медработнику дату наступления последней менструации либо срок беременности. Результат исследования, как правило, можно получить на следующий день.
Как уже упоминалось, норма содержания лг в крови зависит от пола и возраста пациента. Так:
- для мальчиков и юношей до 18 лет норма лг составляет от 0,01 до 6,0 мМЕ/мл;
- для мужчин в возрасте от 18 до 70 лет норма – 1,5 -9,5 мМЕ/мл;
- для мужчин старше 70 норма содержания этого вещества представляет широкий диапазон от 3,1 до 34,6 мМЕ/мл.
- для девочек до наступления репродуктивного возраста норма составляет от 0,01 до 6,0 мМЕ/мл;
- у женщин норма зависит от фазы цикла. В фолликулярной фазе – 1,9 – 12,5 мМЕ/мл, в фазе овуляции – 8,7 – 76,3 мМЕ/мл, в последней фазе – 0,5-16,9 мМЕ/мл;
- для беременных женщин норма содержания лг составляет от 0,01 до 1,5 мМЕ/мл;
- после наступления климакса нормальные показатели содержания лютропина составляют 15,9 – 54 мМЕ/л.
Если врач порекомендует сдавать пробы крови на определения концентрации лютропина в крови, нужно правильно подготовиться к анализу. Только в этом случае расшифровка результатов поможет воссоздать объективную картину.
Женщинам особенно важно сдавать пробы в указанный врачом день цикла, так как норма содержания лг для каждой фазы разная.
О чем может говорить повышенное содержание гормона в крови? Как правило, такое состояние отмечается при:
- поликистозе яичников;
- заболеваниях почек;
- вторичной аменорее;
- эндометриозе;
- опухолях, расположенных в гипофизе.
Однако норма может быть превышена и не из-за болезни. Так, высокие концентрации лютропина могут стать следствием сильного стресса, физического переутомления (например, при интенсивных занятиях спортом), голоданием (длительным соблюдением экстремальных низкокалорийных диет).
Если лютеинизирующий гормон содержится в крови в концентрации, которая значительно меньше нормы, то это может быть следствием:
- повышенной выработкой пролактина;
- аменорее (первичной или вторичной);
- снижением функций гипофиза и гипоталамуса (в этом случае, нередко отмечается задержка роста, а также запаздывание полового развития);
- некоторые врожденные синдромы, обусловленные наследственными генетическими заболеваниями.
Кроме того, низкий уровень гомонов наблюдается, если пациент перенес стресс, а также у активно курящих людей, при приеме некоторых лекарственных препаратов и при выраженном ожирении.
Итак, исследование на содержание лютропина позволяет выявить различные дисфункции половой сферы у представителей обоих полов. Поскольку гормоны у женщин вырабатываются циклично, им перед сдачей проб нужно обязательно уточнить, когда нужно прийти в лабораторию. Мужчины же могут сдавать в любое удобное для них время, так как у них выработка лютропина происходит равномерно.
источник
Лютеинизирующий гормон (ЛГ) влияет на репродуктивную функцию мужчин и женщин. Поэтому его уровень определяют при различных нарушениях работы половой системы.
Это вещество вырабатывается гипофизом – придатком головного мозга, расположенным в углублении внутри черепа – турецком седле. ЛГ выполняет в организме несколько важных задач:
- Регулирует выработку женских половых гормонов эстрогенов.
- Стимулирует овуляцию. Увеличение его концентрации вызывает разрыв фолликула, в котором зреет яйцеклетка, и она выходит из яичника в маточную трубу для оплодотворения.
- Вызывает образование желтого тела – особой структуры, остающейся на месте лопнувшего фолликула. Эта временная железа вырабатывает прогестерон, необходимый для подготовки к имплантации зародыша, сохранения беременности и протекания второй фазы менструального цикла.
- У мужчин ЛГ регулирует выработку тестостерона и способствует созреванию сперматозоидов.
Концентрация лютеинизирующего гормона меняется в течение жизни. В подростковом периоде она меньше нормы, а затем постепенно достигает ее. С возрастом выработка ЛГ у мужчин увеличивается как ответ на снижение уровня половых гормонов. После полового угасания этот показатель снижается, но в некоторых случаях может оставаться высоким.
У женщин показатели также повышаются в период климакса, а затем понижаются после полного угасания репродуктивной функции.
- Бесплодие у женщин. Низкий уровень указывает на возможное отсутствие овуляции. В этом случае назначают анализ на другие гормональные показатели, а также проводят фолликулометрию – контроль роста и развития фолликула с помощью УЗИ яичников.
- Плохие показатели спермограммы. Сдача анализа покажет, не вызвано ли низкое качество семенной жидкости гормональным дисбалансом. Низкий уровень ЛГ означает, что сперматозоиды плохо вырабатываются из-за понижения концентрации тестостерона.
- Оценка функции яичников. Анализ назначается при планировании беременности, чтобы исключить угасание функции яичников и нарушение их работы.
- Сбой менструального цикла – отсутствие критических дней, болезненные, нерегулярные, слишком короткие и скудные месячные.
- Невынашивание. Снижение уровня ЛГ ведет к уменьшению выработки прогестерона, необходимого для сохранения беременности.
- Маточные кровотечения во второй половине цикла, которые часто связаны с недостаточностью выработки лютеинизирующего гормона и прогестерона.
- Гирсутизм – избыточное оволосение на лице и теле у женщин.
- Снижение либидо (полового влечения) у мужчин.
- Слишком раннее или запоздалое половое развитие, половой инфантилизм (недоразвитие репродуктивных органов). У женщин в гинекологии оценивают показатели сразу двух гормонов – лютеинизирующего и фолликулостимулирующего (ФСГ). В норме уровень ЛГ должен превышать в 2 раза концентрацию ФСГ. Чем меньше эта разница, тем сильнее задержка развития.
- Поликистоз, сопровождающийся повышением концентрации лютеинизирующего гормона. Женщинам, страдающим этим заболеванием, анализ назначается для определения степени тяжести недуга.
- Контроль эффективности лечения бесплодия у мужчин и женщин. Если терапия проводится правильно, анализ на ЛГ показывает, что его уровень постепенно приближается к норме.
- В течение трех дней, предшествующих сдаче крови, нельзя подвергать организм усиленным физическим нагрузкам. При произошедшей эмоциональной перегрузке и стрессе исследование лучше перенести.
- За двое суток до забора крови нужно исключить алкоголь.
- Накануне не нужно перегружать организм тяжёлой пищей. Ужин должен быть легким – овощи, молочные продукты.
- За час до сдачи крови нельзя курить.
- Другая подготовка к исследованию не требуется.
Легкий ужин
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/11/legkij-uzhin.jpg?v=1572944328″ data-large-file=»https://unclinic.ru/wp-content/uploads/2019/11/legkij-uzhin-900×600.jpg?v=1572944328″ > Легкий ужин
- Кровь сдается из вены, строго натощак.
- Женщины репродуктивного возраста проходят исследование на 4-7 день менструального цикла. Для определения показателя в различные менструальные фазы, тестирование может назначаться несколько раз за месяц. В этом случае, когда сдавать анализ на гормон ЛГ, решает врач.
- Поскольку гормональный уровень меняется в течение дня, кровь на анализ берется утром. Это дает максимально точный результат.
- Мужчинам и женщинам в климаксе можно сдавать кровь в любой день.
- Показатель может меняться на фоне приема лекарств – гормонсодержащих и антигормональных препаратов, противосудорожных средств, антибиотиков, препаратов, применяемых для химиотерапии злокачественных новообразований. Об их приеме обязательно нужно сообщить врачу, который будет проводить расшифровку анализа крови на ЛГ.
- Отклонения от нормы лютеинизирующего гормона также могут вызвать болезни почек, жесткие диеты, наличие опухоли гипофиза, недавно перенесенные черепно-мозговые травмы и хирургические вмешательства.
- Гормональный уровень подвержен колебаниям из-за разных факторов – усталости, времени года, общего самочувствия. Поэтому для получения максимально точных результатов обследоваться нужно как минимум дважды.
| Пол | Уровень ЛГ, мМЕ/мл в норме |
| Мужчины до 70 лет | 1.7 – 8.5 |
| Мужчины старше 70 лет | 3.1 – 3.4 |
| Женщины, первая (фолликулиновая) фаза цикла, до овуляции | 2.4 – 12.6 |
| Женщины, период овуляции | 14.0 – 96.0 |
| Женщины, вторая (лютеиновая) фаза цикла, после овуляции | 1.0 – 11.4 |
| Менопауза и постменопауза | 7.7 – 59 |
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/11/lg-i-menstrualnyj-cikl.jpg?v=1572944448″ data-large-file=»https://unclinic.ru/wp-content/uploads/2019/11/lg-i-menstrualnyj-cikl.jpg?v=1572944448″ > ЛГ и менструальный цикл
- Исследование крови проводится с использованием современной аппаратуры и новейших реактивов, что гарантирует высокую точность полученного результата.
- Кровь можно сдать без очередей в наиболее удобный день. Это избавляет от стресса, который влияет на точность измерения.
- В клинике можно параллельно сдать анализы на другие гормоны, концентрация которых связана с ЛГ – фолликулостимулирующего, эстрогенов, прогестерона, тестостерона. Можно также проверить и другие показатели крови.
- В клинике по результатам анализа консультируют опытные специалисты – гинекологи, урологи, эндокринолог, андролог. Здесь же можно пройти дополнительное обследование и лечение.
Поскольку гормоны играют важную роль в работе репродуктивной системы, обследоваться при ее патологиях нужно со сдачи анализов.
Проконсультироваться по всем вопросам, касающимся теста на ЛГ, можно по телефону, указанному на сайте. Здесь же можно записаться на прием к врачам для расшифровки результатов анализа.
источник