Посткоитальный тест – исследование слизи, выделяемой железами шейки матки, после полового контакта. При бесплодии это важный этап диагностики причин такого состояния. Факторы, зависящие от состояния шейки матки, имеют значение в 5-10% всех случаев бесплодия.
Выделения желез маточной шейки в норме способствуют зачатию. Они обладают такими характеристиками:
- защищают сперматозоиды от разрушения во влагалище;
- предохраняют захват спермиев фагоцитами – клетками местной иммунной защиты, поглощающими чужеродные частицы;
- увеличивают энергетическое обеспечение клеток спермы;
- облегчают перенос спермиев в матку в периовуляторный (благоприятный для зачатия) момент;
- фильтруют сперматозоиды неправильной формы;
- способствуют сохранению спермы в складках цервикального канала с последующим выделением ее в матку.
Посткоитальный тест на совместимость показывает, насколько сохранены эти функции.
Функции и свойства цервикальной слизи зависят от ее состава. Она имеет несколько типов. Наиболее важными из них являются E-S, E-L и G. Типы E-S и E-L входят в состав «овуляторной» слизи, тип G возникает при гестагенной стимуляции во второй половине цикла.
Овуляторная слизь, наиболее подходящая для зачатия, представляет собой смесь нитей и более плотных скоплений – крошек. Тип E-S представляет собой жидкий гель и образует нитчатые структуры, а тип E-L более вязкий, и образует крошки.
В результате стимуляции овуляции эстрогенами шеечные выделения становятся обильными, водянистыми, жидкими, практически освобождаются от клеточных элементов. Их проницаемость в это время наиболее высока. Быструю транспортировку сперматозоидов через цервикальный канал в шейку матки обеспечивают нити E-S.
При нарушениях химических свойств выделений посткоитальный тест поможет их обнаружить.
Клиническое значение посткоитального теста все еще является предметом научных обсуждений, однако его широко используют на практике в связи с высокой частотой влияния шеечного фактора на невозможность забеременеть. Исследование:
- Позволяет определить степень эстрогенной стимуляции на формирование овуляторной слизи.
- Дает прямую информацию об адекватности взаимодействия шеечной слизи и сперматозоидов.
Для женщин подобные результаты могут стать причиной назначения гормональных препаратов, влияющих на качество шеечных выделений во время овуляции.
Шеечные выделения (слизь забираемая на исследование при посткоитальном тесте)
Исследование было впервые проведено более 100 лет назад. К его недостаткам относится невозможность стандартизации, так как имеется довольно много переменных:
- количество дней полового воздержания перед тестированием;
- временной интервал между половым актом и сбором материала;
- метод получения последнего;
- критерии нормы.
Подготовка к посткоитальному тесту включает несколько условий. Перед ним необходимо воздержание от половых контактов. Оптимальная продолжительность периода воздержания является спорной, как и при анализе спермограммы. Некоторые врачи советуют избегать половых контактов в течение 5 дней, но большинство считают достаточным 2-х дневное воздержание.
Что касается времени, прошедшего с момента полового акта до проведения тестирования, изучались разные интервалы. В результате врачи пришли к выводу, что этот отрезок может составлять от 2 до 12 часов, причем оптимальный срок сбора материала – через 2-2,5 часа. Особенно важно соблюдать это условие, если результаты посткоитального теста были отрицательными, и есть необходимость его повторить.
Повторный тест назначают через 2 месяца, при его плохих результатах необходимо третье исследование – еще через 2-3 месяца. Только в этом случае можно с достаточной уверенностью делать вывод о шеечном бесплодии.
Исследование проводят за 1-2 дня до предполагаемой овуляции. При стабильном цикле ее дату можно определить, измеряя базальную температуру в прямой кишке (подробнее по ссылке). При повышении ее до 37° необходимо сделать посткоитальный тест.
Ограничения, которых должны придерживаться партнеры при проведении теста:
- Не пользоваться презервативом, лубрикантами, влагалищными контрацептивами или лекарственными препаратами, вводимыми вагинально.
- Не проводить спринцевание, подмывание, не принимать душ после коитуса.
- После полового акта женщина должна сохранять положение лежа в течение получаса, затем можно встать и использовать гигиеническую прокладку (не тампон).
- В течение 2 часов рекомендуется прибыть к гинекологу для проведения анализа.
Собирать материал можно с помощью тампона, щипцов или катетера. Также используется фракционный метод.
Цервикальная слизь отсасывается с помощью полиэтиленового катетера, присоединенного к шприцу. Затем с помощью влагалищного расширителя собираются выделения из заднего свода влагалища. После этого влагалищная часть шейки очищается тампоном, а из наружной части цервикального канала с помощью катетера получают третью порцию выделений.
Исследования шеечной слизи проводят под микроскопом
Измеряется вязкость секрета, для этого он помещается на предметное стекло. Под микроскопом подсчитывают количество сперматозоидов и процентное содержание подвижных клеток.
Полученный материал немедленно доставляется в лабораторию, где проводится расшифровка результатов посткоитального теста. При этом в медицинской среде существует еще больше разногласий, чем по поводу правильного сбора материала.
Оценивается общее количество сперматозоидов в одном поле и их подвижность. Если такое число более 15, можно с уверенностью считать, что в сперме имеется не менее 20 * 106/мл клеток, из них минимум 60% подвижны. Меньшие значения требуют проведения спермограммы.
Также важно оценить свойства самой цервикальной слизи. Она должна быть прозрачной, не содержать клеток, а длина ее нитей должна составлять не менее 6 см. Сперма скапливается в жидкой части, поэтому необходимо просмотреть несколько микроскопических образцов, полученных из разных участков половых путей.
Кроме определения количественных характеристик, врач дает качественное заключение по результатам исследования:
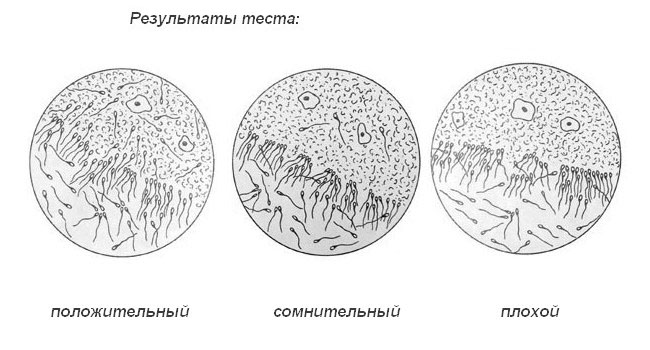
- если посткоитальный тест положительный или удовлетворительный, значит, свойства слизи соответствуют норме, и в ней имеется от 10 до 25 и более подвижных сперматозоидов — это означает, что бесплодие не связано с патологией шеечных выделений;
- сомнительный тест означает, что сперматозоиды в слизи присутствуют, но их количество менее 10-15 — это может означать, что тест проведен не перед овуляцией;
- плохой результат — в слизи обнаружены неподвижные спермии, которые были обездвижены средой влагалища и шейки матки;
- отрицательный — отсутствие спермы в материале.
Что делать, если посткоитальный тест отрицательный, плохой или сомнительный? Обычно его повторяют. Если и при втором анализе результаты неудовлетворительные, проводят дифференциальную диагностику между такими случаями:
- ановуляторный цикл;
- снижение количества сперматозоидов;
- нарушение проникновения спермы через цервикальный канал;
- изменения свойств шеечной слизи.
Ановуляторная шеечная слизь
Одна из самых частых причин неудовлетворительного результата посткоитального теста – неправильный выбор времени во время цикла или отсутствие овуляции. Сама овуляция должна быть подтверждена с помощью УЗИ фолликула, данных графика базальной температуры или домашнего тестирования на овуляцию. Точный результат может быть получен только при исследовании выделений, полученных непосредственно перед или в день овуляции.
Повышенная вязкость шеечной слизи и затрудненное проникновение через нее сперматозоидов часто являются следствием ановуляторного цикла, и вследствие этого недостаточно активного влияния эстрогенов на половые пути женщины. Ановуляторный цикл определяют, измеряя уровень лютеинизирующего гормона в моче или с помощью УЗИ яичников.
Снижение количества сперматозоидов
Исследованием можно определить такие состояния:
- преждевременная эякуляция;
- нарушение строения мочеиспускательного канала у мужчин (гипоспадия);
- азооспермия (отсутствие подвижных сперматозоидов);
- уменьшение объема спермы;
- олигоспермия (малое число спермиев);
- нарушения эякуляции (импотенция).
В таких случаях отмечается снижение количества сперматозоидов в выделениях из влагалища. Нередко при этих состояниях беременность может возникнуть только путем искусственного введения спермы в матку.
Если после такой процедуры посткоитальный тест становится положительным, значит, шеечная слизь не оказывает отрицательного влияния на сперматозоиды. Если же он остается патологическим, может быть выполнена внутриматочная инсеминация (оплодотворение) промытыми подвижными сперматозоидами для исключения их контакта с шеечными выделениями.
Нарушение проникновения спермы через цервикальный канал
Обычно такое состояние связано с патологической спермограммой. Сниженная подвижность спермиев отмечается при варикоцеле и хронических урогенитальных инфекциях. При подтвержденном варикоцеле хирургическая перевязка внутренней яичковой вены приводит к улучшению подвижности клеток и возрастанию шанса забеременеть на 40-55%.
При инфекциях (простатит, хламидиоз, уреаплазмоз) мужчине назначают соответствующие антибиотики.
В редких случаях неподвижность спермиев в цервикальном канале связана с иммунологической реакцией несовместимости партнеров. Тогда назначают углубленное исследование.
Еще одна причина плохой подвижности спермы в цервикальном канале – слишком кислая среда влагалища. При этом назначают щелочные спринцевания и другие процедуры, ведущие к снижению кислотности, а также лечение эстрогенами.
Изменения свойств шеечного секрета
Если шеечные выделения во время овуляции слишком густые, в них есть клетки эпителия или эритроциты, это может быть симптомом цервицита (воспаления канала шейки). Такую патологию лечат с помощью антибиотиков или средств малой хирургии (например, криотерапия).
У многих таких пациенток инфекция не обнаруживается, однако железы шейки не реагируют на воздействие эстрогенов. Это признак перенесенных ранее заболеваний или хирургических вмешательств – конизации или электрокоагуляции шейки.
Во многих случаях причины изменений свойств слизистого секрета шейки установить не удается.
Посткоитальный тест дает возможность определить:
- степень ответа желез шейки на стимуляцию эстрогенами;
- соответствие спермы нормальным критериям;
- взаимодействие между шеечными выделениями и сперматозоидами.
Считается, что основными причинами бесплодия являются половые инфекции и нарушения свойств спермы, а лечение предполагает искусственное оплодотворение. В этой ситуации посткоитальный тест теряет свое значение. Однако он продолжает применяться в тех случаях, когда современные методы диагностики и репродуктивного лечения малодоступны. В этой ситуации введение сперматозоидов искусственным путем непосредственно через цервикальный канал в полость матки может решить проблему бесплодия.
источник
Посткоитальный тест или проба Шуварского – исследование секрета шейки матки через несколько часов после полового акта. Фактически, это проба на совместимость половых партнеров. Она показывает, насколько секрет женских половых путей способствует попаданию сперматозоидов в полость матки.
Суть исследования: через 4-6 часов после полового акта из цервикального канала шейки матки берут образец слизи для изучения количества и подвижности сперматозоидов в нем.
Гинеколог рекомендует пройти посткоитальный тест в том случае, если оба половых партнера здоровы, но беременность не наступает. Причина такого «необъяснимого бесплодия» может заключаться в следующем:
- слизь в цервикальном канале слишком вязкая и не пропускает сперматозоиды в полость матки
- иммунитет женщины воспринимает сперматозоиды, как патогенные бактерии и вырабатывает антитела для их уничтожения
- слизь угнетает подвижность сперматозоидов и снижает их жизнеспособность
Таким образом, посткоитальный тест помогает выявить отклонения при взаимодействии спермы и секрета женских половых органов.
Шейка матки – нижняя часть матки, которая соединяет влагалище с телом матки. Внутри нее проходит цервикальный канал, заполненный слизью.
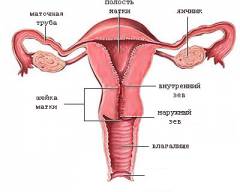
- создает благоприятные условия для проникновения сперматозоидов в матку и фаллопиевы трубы
- защищает сперматозоиды от кислотной среды влагалища
- обеспечивает естественный отбор самых жизнеспособных и сильных сперматозоидов
- способствует накоплению энергии сперматозоидами
- запускает реакцию капацитации – в ходе которой сперматозоиды изменяются и приобретают способность оплодотворить яйцеклетку
- в период до и после овуляции слизь препятствует попаданию бактерий и сперматозоидов в матку
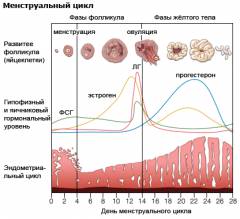
Вырабатывают цервикальный секрет клетки цилиндрического эпителия, выстилающего шейку матки. В разные фазы менструального цикла состав и свойства слизи резко отличаются. Этот процесс регулируется женскими половыми гормонами.
- Фолликулярная фаза длится с первого дня кровотечения до овуляции. Ее продолжительность 14 дней.
Эстрогены стимулируют выработку обильной и жидкой цервикальной слизи.
Продолжительность 12-14 дней. На организм влияют эстрадиол, андрогены и прогестерон, который играет основную роль в этой фазе. Они делают цервикальную слизь гуще и плотнее, что происходит за счет увеличение количества клеточных элементов. Это необходимо для того чтобы не допустить попадания сперматозоидов в матку, если беременность уже наступила.
- Вязкость зависит от молекулярного состава, концентрации белков, ионов и клеточных элементов. Наименьшая вязкость перед овуляцией. Она постепенно повышается в лютеиновой фазе и достигает максимума перед менструацией.
- Кристаллизация – это свойство обнаруживается при высыхании слизи на стекле. В период перед овуляцией слизь образует узоры в виде листьев папоротника.
- Растяжимость характеризует эластичность цервикальной слизи. В дни перед овуляцией растяжимость составляет более 12 см, в остальной период менее 4 см.
Для определения свойств шеечной слизи существует отдельный анализ «Индекс цервикальной слизи».
Врач-гинеколог назначает посткоитальный тест в том случае, если оба супруга полностью здоровы, но беременность не наступает.
Показания к проведению:
- бесплодие – отсутствие беременности на протяжении 12 месяцев при регулярной половой жизни
- выяснение иммунологической совместимости партнеров
Посткоитальный тест проводят за 1-2 дня до овуляции. При 28-мидневном цикле исследование приходится на 12-й день. Чтобы точно определить подходящую дату необходимо:
- Знать день менструального цикла (с первого дня кровотечения). У 60% женщин овуляция наступает на 13-й день.
- Определять базальную температуру. Ежедневно на протяжении цикла измеряют температуру в прямой кишке, вводя градусник на глубину 6 см. Это делают утром в одно и то же время до подъема с кровати. Для получения достоверных данных график должен вестись на протяжении 3-4 месяцев. Приближение овуляции определяют по повышению температуры до 37 градусов.
- Провести мочевые тесты на концентрацию лютеинизирующего гормона. Его уровень резко повышается перед овуляцией.
- Желательно предварительно провести УЗИ яичников для определения состояния фолликулов. На экране монитора будет видно, что яйцеклетка в фолликуле созрела, и он готов лопнуть.
- Женщине – на наличие инфекций, передающихся половым путем. Заболевания половой сферы изменяют состав цервикальной слизи и делают ее «негостеприимной» сперматозоидов.
- Мужчине – сдать спермограмму, для определения количества и подвижности сперматозоидов.
Подготовка к сдаче посткоитального теста. Подготовку следует начать за 2-3 дня до проведения анализа (с 10-го дня цикла):
- воздерживаться от половых актов на протяжении 3-х дней перед сдачей анализа
- не использовать лубриканты и влагалищные контрацептивы
- не применять влагалищные формы лекарственных препаратов
- не принимать лекарства, оказывающие влияние на овуляцию (тамоксифен, клостилбегит, анастрозол)
- после полового акта необходимо оставаться в лежачем положении на протяжении 30-40 минут
- после полового акта запрещено подмываться, спринцеваться, принимать ванну
- запрещено вводить тампоны, можно воспользоваться гигиенической прокладкой для предотвращения вытекания семенной жидкости
Перед сдачей анализа женщина должна быть здорова. На результаты могут повлиять даже перенесенные простудные и инфекционные заболевания, переезды, стрессы. Эти факторы могут вызвать раннюю или позднюю овуляцию. Очень важно, чтобы не было воспалений влагалища и слизистой оболочки матки, так как погибшие клетки эпителия мешают продвижению сперматозоидов в слизи.

- Женщина усаживается в гинекологическое кресло,
- С помощью гинекологического зеркала врач обеспечивает доступ к шейке матки,
- Шприцом без иглы или специальной пипеткой на отдельные стекла берут образцы слизи из цервикального канала и заднего свода влагалища,
- Материал наносят на предметное стекло и накрывают сверху другим стеклом. Края запаивают парафином для предотвращения вытекания препарата,
- Образец отправляют в лабораторию для изучения под микроскопом.
- Положительный – в образце обнаружено 25 сперматозоидов с хорошей подвижностью. Это означает, что цервикальный секрет улучшает свойства сперматозоидов. У женщины очень высокие шансы забеременеть.
- Удовлетворительный – в образце 10 и более сперматозоидов с прямолинейной подвижностью. Доказывает, что партнеры имеют высокие шансы забеременеть.
- Сомнительный – 5-10 сперматозоидов с плохой подвижностью. Уменьшение количества и подвижности сперматозоидов свидетельствует о том, что секрет женских половых органов угнетает их активность. Есть вероятность, что исследование проведено не перед овуляцией.
- Плохой – в цервикальной слизи обнаружены неподвижные сперматозоиды. Это означает, что цервикальная среда их обездвижила, то есть она является враждебной по отношению к ним.
- Отрицательный – в цервикальной слизи не найдено сперматозоидов. Причины – нарушение эякуляции, непопадание спермы в половые пути женщины.
Возможные причины неудовлетворительного результата:
- Тест проведен не в период овуляции. В другие дни цикла цервикальня слизь всегда плохо влияет на сперматозоиды и обездвиживает их.
- С момента полового акта прошло менее 4-х часов или более суток. Сперматозоиды могли еще не проникнуть в цервикальный канал или самые же подвижные из них могли его уже покинуть.
- В цервикальной слизи присутствуют антиспермальные антитела, которые пагубно влияют на жизнеспособность сперматозоидов.
- Наличие воспалительных процессов в половых органах женщины.
- Гормональный сбой в организме женщины – снижение уровня эстрогенов в цервикальной слизи в дни овуляции.
- Наличие урогенитальных инфекций.
- Применение барьерных контрацептивов: пенящихся растворов, окислителей среды влагалища.
- Недостаточное качество спермы: снижение подвижности сперматозоидов.
Окончательный вывод можно делать только после трех посткоитальных тестов, проведенных в разные циклы с промежутком 2-3 месяца.
источник
Проблема бесплодия очень актуальна. Часто с ней сталкиваются люди, которые при поверхностном обследовании признаются полностью здоровыми. Но проблема все же есть, следовательно, нужно искать ее причины. Иногда мужчина и женщина не могут иметь детей из-за плохой биологической совместимости. Чтобы определить так это или нет, необходимо сдавать посткоитальный тест.
Он показывает, насколько супруги подходят друг другу, нет ли у них иммунного бесплодия. В ходе анализа определяется, что именно мешает наступлению беременности. Иногда причина в плохом качестве спермы, но бывает, что активные клетки не могут достичь яйцеклетки из-за чрезмерной вязкости цервикальной слизи женщины. Обе проблемы исправимы, важно вовремя их выявить.
В данной статье мы расскажем о том, что из себя представляет эта процедура, в каких случаях ее назначают, как она обычно проходит, а также как расшифровать полученные результаты. Узнав полезную информацию, вы сможете определить, насколько нужен вам данный анализ, готовы ли вы к нему. Мы подскажем как подготовиться к процессу, чтобы он был максимально эффективным. Материал будет интересен как женщинам, так и мужчинам.
Данный тест еще называют пробой Шуварского, его сдают чаще всего для выявления мужского бесплодия. Наибольшую результативность диагностика дает в комплексе с другими анализами.
В ходе исследования оценивают способность сперматозоидов выживать в кислой или щелочной среде влагалища, а также проникать сквозь пришеечную слизь. В процессе оплодотворения мужские клетки должны попасть в матку. На их пути существует много преград. В частности, это неблагоприятная влагалищная среда, в которой могут выжить самые сильные, и пришеечная слизь, в которой слабые малоподвижные клетки застревают и погибают. Оценка того, как проходит процесс у конкретной пары, дает возможность определить возможную причину бесплодия.
Прохождение исследования назначают в случае, если долгожданная беременность не наступает на протяжении года регулярных попыток зачатия.
Исследование данного вида проводится через 4-6 часов после незащищенного акта. Гинеколог набирает пришееную слизь, чтобы затем проанализировать ее состояние. Это делают пипеткой или шприцем без иголки.
Биологический образец наносят на стекла и изучают под микроскопом на малом и среднем увеличении. Специалистов интересует, проникли ли в пришеечную жидкость сперматозоиды, насколько они активны, двигаются прямолинейно или нет. Также оценивается форма мужских клеток.
Чтобы исследование было информативным, к нему следует обязательно подготовиться. Для этого нужно:
- Сделать тест на овуляцию. Пкт-тест проводят в период, когда пришеечная слизь наименее вязкая и лучше всего пропускает сперму. Этот период приходится на 9-14 день менструального цикла (перед овуляцией). Чтобы исследование дало правдивые результаты, важно определить благоприятное время правильно.
Чтобы определить произошла овуляция или нет, используют экспресс-тест. Если он покажет, что событие уже имело место быть, пробу Шуварского откладывают, пока вновь не наступит подходящий для нее период.
Стоит отметить, что современные супруги имеют возможность очень быстро и легко узнавать дни овуляции. Раньше для этой цели измеряли базальную температуру (3 дня подряд). Также приходилось вести дневник, а также довольно части посещать гинеколога. С появлением экспресс-тестов процедура была значительно упрощена.
- Сделать спермограмму. В ходе данной процедуры образцы биоматериала изучаются под микроскопом. Специалисты выясняют, насколько высока концентрация сперматозоидов и подвижны ли они. Данное исследование обычно проводится очень быстро, его результаты выдают уже к концу рабочего дня.
Если спермограмма показала, что мужчина бесплоден, то посткоитальный тест уже не проводят. Предварительное обследование позволяет исключить ненужную процедуру.
- Сделать MAR-тест, если спермограмма оказалась неудовлетворительной. Он позволяет определить причины плохого состояния спермы. Иногда клетки подавляются собственными антителами мужчины. В таком случае паре предлагают экстракорпоральное оплодотворение, для которого сперму фильтруют, удаляя иммунные реагенты.
Если по итогам анализов необходимость в пробе Шуварского остается, супругам следует приступать к подготовке.
Чтобы результаты обследования были информативными, следует в течение 2-3 дней до проведения теста воздержаться от коитуса и мастурбации. Также нужно отказаться от любых лекарств, контрацептивов, прохождения рентгена.
На момент проведения посткоитального теста оба партнера должны быть соматически полностью здоровы. Особое внимание нужно уделить состоянию женщины. Если она пережила сильный стресс, простуду или даже смену климата, исход исследования будет изменен. Неблагоприятные факторы вызывают изменение гормонального фона, что может привести к сбою в менструальном режиме.
Мужчине также нежелательно проходить процедуру после простуды. Заболевание снижает иммунитет организма, приводит к уменьшению концентрации половых гормонов в крови. Это существенно влияет на формирование спермы. Сделанный в этот период анализ может оказаться ложноотрицательным.
Непосредственно после акта в день обследования нужно пребывать в горизонтальном положении еще примерно 30-60 минут. После этого вытекающая сперма вытирается сухой салфеткой, и через 4-6 часов женщина может идти к гинекологу. Пользоваться тампонами в таком случае категорически запрещено. Их можно заменить гигиенической прокладкой.
После лабораторного исследования биологического образца специалисты делают выводы о том, может ли пара иметь общих детей. Результат может быть:
- Положительным. Он считается таковым, если в поле зрения микроскопа находиться не меньше 25 активно двигающихся сперматозоидов. Их движения в норме должны быть прямолинейными и целенаправленными. Такой исход указывает на то, что они нормально себя чувствуют, находясь в цервикальной слизи.
- Сомнительным. При нем в поле зрения микроскопа обнаруживают всего лишь от 5 до 25 клеток. Отклонением от нормы считается и случай, когда их много, но все они медленные и совершают маятникообразные движения, которые менее продуктивны, чем прямолинейные.
Такой эффект может быть спровоцирован плохим качеством пришеечной слизи. При недостатке эстрогена она бывает слишком вязкой. В такой среде клетки просто «залипают», не имея возможности двигаться дальше.
Иногда сомнительный результат получается, если выбрано неправильное время для проведения посткоитального теста. Пришеечная слизь имеет наибольшую проходимость перед самой овуляцией. В другое время мужским клеткам трудно через нее пройти. Для уточнения выводов пару могут попросить еще раз пройти обследование.
Сперматозоиды застревают в случае, если являются слабыми или страдающими от собственных антител мужчины. Для исключения такого момента предварительно делают MAR-тест.
- Отрицательным. Бывает так, что в пришеечной слизи после незащищенного полового контакта не оказывается ни одной спермии. Иногда мужские клетки там присутствуют, но они полностью обездвижены. Это очень плохой исход. Он бывает в случае, если сперма не качественная или же есть проблемы в женском организме.
При негативном исходе диагностики важно исключить факторы, которые могли привести к ложному результату. Среди таких: неправильно выбранный день, не выявленная вовремя болезнь, наличие урогенитальных инфекций.
По итогам исследования паре назначается терапия, после прохождения которой шансы зачать ребенка увеличиваются.
Выше уже писалось, что проба Шуварского – это исследование поведения сперматозоидов в пришеечной слизи после незащищенного коитуса. Но бывают и другие способы добыть нужную информацию о данном процессе. В частности, биологические образцы можно просто смешать в пробирке. Полученный материал помещают в специальные благоприятные условия, после чего его изучают под микроскопом.
В ходе данного исследования биологический материал пары могут смешивать с образцами несомненно здоровых доноров. Это дает возможность определить, кто именно из супругов является бесплодным. Стоимость такой манипуляции высокая. Если есть финансовая возможность, стоит соглашаться на данный вид анализа. Исследование более информативное, оно позволяет выявить точную причину проблемы.
Подготовка к процедуре предполагает воздержание от коитуса в течение 3 дней, исключение из рациона острых блюд, медикаментов и т.д.
Во-первых, следует понять, почему так произошло. Причина бесплодия определяется по итогам всех анализов. После этого назначается лечение. Если причина в качестве спермы, помочь сможет медикаментозная терапия. Современные лекарства способны наладить процесс отделения секрета простаты, который создает условия для подвижности мужских половых клеток. На улучшение результата уйдет от одного до нескольких месяцев.
Среди различных препаратов отлично себя зарекомендовал Простатилен АЦ. Данное средство уже оценили многие мужчины, имеющие проблемы с простатой и зачатием детей. Лекарство действительно дает быстрый эффект. При этом оно безопасное, имеет минимум побочных эффектов.
Если у мужчины в сперме нашли слишком много антител, то паре предлагают экстракорпоральное оплодотворение. В его ходе семенную жидкость фильтруют, отделяя агентов иммунитета от подвижных сперматозоидов.
Если причина бесплодия в чрезмерной густоте пришеечной слизи, то терапию назначают женщине. Обычно для улучшения ситуации достаточно приема гормональных препаратов. Также врачом могут быть назначены свечи, благоприятно влияющие на среду влагалища.
Посткоитальный тест прошли уже очень много пар. Вполне логично, что они поделились своим впечатлением о процедуре. В основном, это положительные отзывы, но есть и такие, в которых рассказывается о неудобствах, которые присутствуют при обследовании.
В частности, не совсем приятно в течении длительного времени чувствовать, как из влагалища вытекает сперма. При этом использовать тампон нельзя, так как это сведет на нет информативность исследования. Хорошо, если медицинский центр, в котором будут брать анализ, находится недалеко от места соития. В ином случае приходится добираться и по несколько часов.
Если вы хотели бы меньше времени провести в таком неудобном состоянии, снимите поблизости от больницы номер в гостинице. Совершив там половой акт, вы доберетесь до места приема анализов за считанные минуты. Дискомфорт будет минимальным.
Также у людей вызывает недовольство частота ложноотрицательных результатов. Они бывают в случае, если к обследованию плохо или неправильно подготовились. На итог может повлиять что угодно, даже стресс. Именно поэтому бездетные пары вынуждены проходить одну и ту же процедуру по несколько раз.
Менее распространенная жалоба касается неприятных ощущений, появившихся уже после отбора пришеечной слизи. Дискомфорт бывает в случае травмирования слизистой части влагалища или шейки матки. Такие ситуации очень редки. Обычно болезненные ощущения проходят уже спустя сутки после процедуры.
Иногда женщина чувствует себя не очень хорошо при отсутствии каких бы то ни было повреждений. Скорее всего, здесь большую роль играет психологический фактор.
Вероятно, вам будет интересно видео, подобранное по данной теме.
Вам необходимо как можно точнее выполнить рекомендации по подготовке к проведению посткоитального теста. Вы и Ваш партнер должны воздержаться от половой жизни в течение 2-3 дней перед проведением посткоитального теста. Перед половым актом выполните свой обычный туалет, но перед посещением врача нельзя спринцеваться, вводить во влагалище тампоны. После полового акта отдохните, лежа в кровати, около 30 минут. Подложите гигиеническую салфетку обычным образом, чтобы избежать потери семенной жидкости. Не удаляйте салфетку до момента осмотра врачом. К лечащему врачу Вам необходимо прийти не раньше 6 часов и не позже 12 часов после полового акта.
источник
Посткоитальный тест (ПКТ) или проба Шуварского помогает определить конкретную причину иммунологического бесплодия (несовместимости партнеров). Так как исследовать влияния слизистой и трубной жидкости на мужские половые клетки нельзя, анализ заключается в исследовании секрета шейки матки после полового акта. Результаты теста говорят о том, насколько секрет помогает сперматозоидам перемещаться в половых путях и достигать матки.
Выработка цервикальной слизи в менструальный цикл:
- Во время фолликулярной фазы эстрогены помогают выработке слизи. На этом этапе она жидкая и прозрачная.
- Перед овуляцией эстроген и лютеинизирующий гормон делают слизь вязкой и водянистой. Поры внутри слизи расширяются.
- Эстрадиол и прогестерон сгущают и уплотняют слизь во время фазы желтого тела. В ней накапливается все больше клеток, что усложняет проходимость сперматозоидов. Это помогает не допустить попадания мужских половых клеток в матку, если зачатие произошло.
При попадании спермы в женский организм, мужские половые клетки встают перед первым испытанием – канал шейки матки. Это нижняя часть матки, соединяющая влагалище и тело матки. Внутри шейки проходит цервикальный канал со слизью. Она вырабатывается клетками эпителия, который выстилает матку. Под воздействием гормонов (эстрогена и прогестерона) здесь образовывается и сгущается слизь. Цервикальная слизь представляет собой гетерогенную (разнородную) субстанцию, и наполовину состоит из воды, а на вторую половину из разных жидкостей (эндометриальная, трубная, фолликулярная), лейкоцитов, погибшего эпителия и эндометрия шейки матки.
Выживание сперматозоидов в канале шейки матки зависит от цикличных изменений секрета. Лучшие условия создаются с 9 дня 28-дневного цикла. Идеальный день для зачатия – овуляция, худший период – лютеиновая фаза (фаза желтого тела).
Важность цервикальной слизи:
- помогает или препятствует сперматозоидам на пути в матку (в зависимости от фазы цикла);
- защищает мужские половые клетки от агрессивной микрофлоры влагалища;
- отсеивает слабых сперматозоидов;
- является защитой для сперматозоидов;
- помогает клеткам меняться для лучшего прохождения полости матки.
Пару направляют на этот анализ, когда другие тесты не дали результатов. При бесплодии у здоровых партнеров гинеколог всегда рекомендует посткоитальный тест. Исследование покажет, если проблема заключается в цервикальной слизи или иммунитете женщины.
Беременность не наступает, если консистенция слизи слишком вязкая, секрет угнетает мужские половые клетки и способствует их гибели. Также причиной может быть выработка антител. Зачастую у женщин, которые долго ведут половую жизнь с одним мужчиной, иммунитет распознает сперму, как инородное вещество и вырабатывает антитела.
Посткоитальный тест проводят за 1-2 суток до овуляции. Если менструальный цикл составляет 28 дней, тогда это 12 день. Однако у большинства женщин это все-таки 13 день. Классический посткоитальный тест проводят через 4-6 часов после секса, но ВОЗ рекомендует откладывать исследование до 9-24 часов.
Предварительные анализы (для определения дня овуляции):
- изучение календаря менструального цикла;
- измерение утренней базальной температуры в прямой кишке (в день овуляции температура равна 37-37,2°С);
- исследование мочи и определение концентрации лютеинизирующего гормона (перед овуляцией резко повышается);
- УЗИ яичников (изучение фолликулов).
Стоит отметить, что календарь базальной температуры можно считать достоверным только после 3-4 месяцев регулярных измерений.
Непосредственно перед тестом (за 4 дня):
- женщина сдает анализ на ИППП (инфекции способны менять состав и качество цервикальной слизи);
- мужчина проходит спермограмму (определение качества и количества сперматозоидов).
Подготовка к тесту начинается с 10 дня менструального цикла за 3 дня до анализа. Необходимо выполнять такие правила:
- воздержаться от секса (3 дня);
- не использовать лубриканты и влагалищные средства (3 дня до и после теста);
- отказаться от лекарств, влияющих на овуляцию;
- после полового акта лежать еще 30 минут;
- нельзя принимать ванну и подмываться после полового акта (можно принять легкий душ, но не подмываться);
- для сбора вытекающей семенной жидкости выбрать прокладки, а не тампоны.
Время проведения теста врач определяет индивидуально для каждой пары. Дата будет строиться на показателях базальной температуры, тестов на овуляцию и осмотра. Некоторые врачи рекомендуют воздержаться от секса 3 дня до анализа. Также категорически нельзя использовать лубриканты и вагинальные лекарства за 3 дня до и после теста.
Стоит отметить, что бесплодием считается отсутствие беременности в течение года. Регулярный секс обязателен. Посткоитальный тест делают в том случае, если необходимо определить совместимость партнеров.
К сдаче слизи допускаются только здоровые женщины (сразу исключаются пациенты с воспалением половых органов). Даже простуда может повлиять на результат посткоитального теста. Также исключаются переживания и стрессы, переезды, спорт, тяжелая работа. Любые волнения могут сдвинуть овуляцию.
Алгоритм проведения посткоитального теста:
- Женщина располагается в гинекологическом кресле.
- Врач открывает доступ к шейке матки, используя гинекологическое зеркало.
- Образец берут из цервикального казала и заднего свода влагалища.
- Забор слизи осуществляется шприцом (без иглы) или пипеткой.
- Слизь распределяют между предметных стекол.
- Края стекол закрывают парафином.
- Образцы передают в лабораторию. Там их изучают под микроскопом.
Важное правило посткоитального теста – правильный день менструального цикла. За основу берут наиболее благоприятные условия, поэтому нужно исследовать измененную слизь в день перед овуляцией.
Лаборант в первую очередь оценивает консистенцию цервикальной слизи. Меньше всего сопротивления наблюдается в середине менструального цикла, наиболее – после овуляции, в лютеиновую фазу. В этот период в слизь попадают мертвые клетки эпителия и лейкоциты, что создает дополнительный барьер. Лаборант также подсчитывает количество таких клеток в 1 мл слизи.
Кислотно-щелочной баланс (pH) оценивают тест-полосками. У женщин нормальный баланс в цервикальном канале составляет 6,4-8,0 единиц. Перед овуляцией показатели достигают 7,0-8,0 единиц. Среда во многом влияет на подвижность сперматозоидов. Кислая их обездвиживает, а щелочная активизирует. Низкие показатели кислотно-щелочного баланса могут говорить о наличии инфекции.
Для оценки качества слизи также исследуют секрет в наружном зеве канала шейки матки (симптом зрачка). Оценка осуществляется непосредственно при осмотре. Перед овуляцией прозрачной водянистой слизи должно быть много. Тогда симптом называют положительным.
Хорошее проникновение спермы в слизь наблюдается лишь в определенные периоды менструального цикла. У разных женщин эти периоды могут наступать в разные фазы цикла с разной продолжительностью. Для проведения теста выбирают идеальный день.
Цервикальная слизь обладает такими свойствами:
- Вязкость. Зависит от состава слизи. Для удачного зачатия нужна наименьшая вязкость.
- Растяжимость. В период овуляции слизь имеет эластичность более 12 см. В другое время только 4 см.
- Кристаллизация. Высыхая, слизь (взятая в период перед овуляцией) превращается в узор, похожий на лист папоротника.
Так как целью теста является оценка активности сперматозоидов и их выживаемость в цервикальной слизи, проба Шуварского может быть положительной и отрицательной. Результаты теста часто бывают ошибочными. Единичный отрицательный результат не является свидетельством бесплодия. Посткоитальный тест может показать такой результат, если было выбрано неправильное время для забора слизи, имеет место воспаление, нехватка эстрогена и прочее. Зачастую отрицательный результат является последствием неправильной подготовки или проведения теста.
При отрицательной пробе Шуварского рекомендуют повторный анализ или другие исследования. Для исключения влияния антител на сперму проводят MAR-тест, определяют уровень ACAT в крови. Если анализы подтверждают иммунные нарушения, врач рекомендует воздержаться от секса несколько месяцев. Это необходимо для того, чтобы организм женщины перестал контактировать со спермой. Дополнительно проводят терапию иммуносупрессорами. Если лечение окажется неэффективным, рекомендуют вспомогательную репродукцию.
Причины отрицательного результата:
- забор слизи совершался не в день овуляции;
- забор совершался в первые 4 часа после секса или через сутки;
- наличие антиспермальных тел;
- воспаление или инфекция;
- гормональный сбой;
- использование барьерных контрацептивов;
- недостаток спермы;
- неактивные сперматозоиды.
Достоверными могут быть только три теста в разные циклы с паузами в 2-3 месяца.
источник
Посткоитальный тест — это анализ на совместимость супружеской пары, говоря медицинским языком — определение количества и подвижности сперматозоидов в слизи шейки матки женщины (цервикальной слизи) через некоторое время после полового акта.
Канал шейки матки (цервикальный канал) является первым этапом, который должны преодолеть сперматозоиды.
Образование слизи шейки матки находится под контролем гормонов.
Эстрогены в 1 фазе стимулируют образование обильной цервикальной слизи, в то время как прогестерон во 2 фазу секреторную активность желез «сгущает».
Помимо секрета желез шейки матки в состав цервикальной слизи может входить незначительное количество эндометриальной, трубной и, возможно, фолликулярной жидкости.
Кроме этого, цервикальная слизь включает в себя лейкоциты, погибшие клетки эндометрия и эпителия канала шейки матки. И, таким образом, представляет собой гетерогенную субстанцию.
Около 50% цервикальной слизи представлено водой. Клинические изменения в слизи оказывают влияние на жизнеспособность и подвижность сперматозоидов в канале шейки матки.
Благоприятные для сперматозоидов изменения в цервикальной слизи наступают приблизительно с 9-го дня нормального 28-дневного менструального цикла и постепенно возрастают, достигая пика в период овуляции, а увеличение вязкости в лютеиновой фазе цикла создает для сперматозоидов труднопреодолимый барьер.
Сперматозоиды могут задерживаться в слизи шейки матки, где они длительно сохраняют жизнеспособность и постепенно медленно проникают в полость матки.
- создает условия для проникновения сперматозоидов в период овуляции, или наоборот препятствует проникновению сперматозоидов в другие периоды менструального цикла;
- защищает сперматозоиды от «враждебной» среды во влагалище;
- накапливает энергию для сперматозоидов;
- осуществляет отбор сперматозоидов по подвижности и морфологии;
- создает резервуар для сперматозоидов;
- запускает реакции капацитации (изменение сперматозоида при прохождении полости матки).
Показанием к проведению посткоитального теста является бесплодие, то есть отсутствие беременности при регулярной половой жизни в течение 12 месяцев.
- исследование на наличие инфекций, передаваемых половым путем;
- ультразвуковой мониторинг для определения времени, благоприятного для проведения посткоитального теста, тесты на овуляцию.
Важный момент, необходимый для правильной оценки взаимодействия сперматозоидов и цервикальной слизи, — выбор дня цикла для проведения теста. Это связано с изменениями цервикальной слизи и необходимостью проведения теста именно в периовуляторный период, когда наблюдаются наиболее благоприятные условия для сперматозоидов. У некоторых женщин тест становится положительным только в течение 1-2 дней периовуляторного периода.
Консистенция цервикальной слизи.Наименьшая резистентность к проникновению сперматозоидов наблюдается в середине цикла, когда вязкость слизи минимальна, а повышенная вязкость в лютеиновую фазу создает труднопреодолимый барьер для сперматозоидов. Отмершие клетки и лейкоциты создают дополнительное препятствие для миграции сперматозоидов. Так, выраженный эндоцервицит часто сопровождается снижением фертильности.
Дополнительно при микроскопии цервикальной слизи оценивается количество клеток (лейкоцитов, погибших клеток эпителия) в 1 мл цервикальной слизи.
PH цервикальной слизи оценивается с помощью специальной тест-полоски сразу после сбора или непосредственно в цервикальном канале. В норме pH составляет 6.4-8.0. На подвижность сперматозоидов изменения pH цервикальной слизи оказывают большое влияние. Кислая среда делает сперматозоиды неподвижными, в то время как щелочная увеличивает их подвижность. Оптимальное pH 7.0-8.0 наблюдается в периовуляторный период менструального цикла. Значительное снижение pH цервикальной слизи зачастую связано с бактериальными инфекциями.
Дополнительно для определения качества цервикальной слизи и периода менструального цикла оценивается симптом «зрачка». Под термином симптом «зрачка» понимают вид цервикальной слизи в наружном зеве канала шейки матки. Симптом оценивается при осмотре врача. В периовуляторный период, когда цервикальной слизи много, и она имеет прозрачный и водянистый характер, симптом «зрачка» оценивается, как положительный.
Таким образом, цервикальная слизь доступна для проникновения сперматозоидов в течение ограниченного периода времени. Длительность этого промежутка времени у каждой женщины индивидуальна, и может отличаться в разных циклах. Поэтому важный момент — правильный выбор времени проведения теста.
Классический посткоитальный тест (проба Шуварского) рекомендуется проводить спустя 4-6 часов после полового акта. По рекомендациям ВОЗ для проведения теста рекомендуется промежуток времени от 9 до 24 часов.
Посткоитальный тест является одним из самых «капризных» методов обследования при бесплодии. Очень часто причиной отрицательного посткоитального теста становится слишком раннее или слишком позднее проведение исследования, местные воспалительные процессы, повышение вязкости цервикальной слизи, связанное с низким уровнем эстрогенов перед овуляцией в цикле исследования. Однократный отрицательный посткоитальный тест не указывает достоверно на наличие шеечного фактора бесплодия, т.к. может быть связан с неправильным проведением. В случае отрицательного результата рекомендуется повторное проведение теста в следующем цикле, а в ряде случаев проведение теста in vitro.
Для исключения иммунных нарушений (наличие антиспермальных антител в сперме или цервикальной слизи), как причины отрицательного посткоитального теста, проводится дополнительное обследование, включающее MAR-тест, определение уровня АСАТ в крови. При подтверждении бесплодия проводится десенсибилизирующая терапия (прекращение контакта женского организма со спермой на несколько месяцев), что приводит к снижению уровня АСАТ, иммуносупрессивная терапия (глюкокортикоиды). При неэффективности консервативной терапии к методам выбора относятся методы вспомогательных репродуктивных технологий (ЭКО, ИКСИ).
Время (день цикла) проведения посткоитального теста определяется индивидуально в зависимости от продолжительности цикла, результатов измерения БТ, тестов на овуляцию, изменений цервикальной слизи по данным осмотра. Перед проведением теста в большинстве случаев рекомендуется воздержание от половой жизни в течение 2-3 дней. Хотя, твердого мнения на этот счет не существует. За 2-3 дня до и в день проведения исследования нежелательно использование лубрикантов и влагалищных форм лекарств. В день проведения теста после полового акта не рекомендуется принимать ванну, но можно принять душ.
источник
Длительное отсутствие беременности заставляет партнеров обратиться к врачу. Для выяснения причин бесплодия специалист назначает комплекс обследований. Одним из первых в списке диагностических мероприятий числится посткоитальный тест – простая манипуляция со сложным названием.
Все признаки несовместимости партнеров при зачатии сводятся к одному: бесплодие. О нем начинают говорить, когда пара в течение года не может зачать ребенка. При этом мужчина и женщина не должны использовать средства контрацепции и обязаны вести регулярную половую жизнь.
Несовместимость партнеров при зачатии имеет несколько видов:
- генетическая (когда у здоровых людей по непонятным причинам рождаются дети с синдромами и врожденными дефектами);
- физиологическая (несоответствие размеров половых органов);
- психологическая (у пары не получается зачать ребенка из-за психологического барьера);
- иммунологическая (несовместимость микрофлоры партнеров).
Посткоитальный тест позволяет определить предполагаемую иммунологическую несовместимость. Результаты исследования задают врачам нужный вектор в дальнейшем принятии мер. Большинству семейных пар, имеющих иммунологическую несовместимость, удается зачать ребенка при помощи современных репродуктивных технологий.
Иммунологическим бесплодием называют состояние партнеров, когда влагалищная среда не позволяет сперматозоидам проникнуть к цели и оплодотворить яйцеклетку. В обычных условиях шеечная слизь должна, напротив, способствовать транспортировке мужских гамет. Меняясь в течение менструального цикла, под действием гормонов цервикальные выделения становятся благоприятными за 2-3 недели до предполагаемой менструации. Женский цикл глобально делится на 3 периода:
- фолликулярная фаза (густые выделения под действием эстрогенов постепенно разжижаются, достигая благоприятного состояния для зачатия на 10-14 сутки при 28-дневном цикле);
- овуляторная фаза (характеризуется жидкими слизистыми выделениями, имеющими незаметные глазу поры для транспортировки сперматозоидов);
- лютеиновая фаза (сопровождается образованием густой и кремообразной слизи, имеющей клеточные элементы).
Тест на совместимость пары для зачатия назначают партнерам, не имеющим других отклонений в работе репродуктивной системы. Казалось бы, мужчина и женщина здоровы по отдельности, но вместе у них не получается зачать ребенка. Причина данного фактора может скрываться в иммунологической несовместимости. Определить такое бесплодие можно двумя методами. В зависимости от возможностей клиники, индивидуальных особенностей и пожеланий партнеров проводится проба Шуварского или проба Курцрока-Миллера. Несмотря на отличающуюся методику исследования, цель у этих анализов одинаковая.
Проба Шуварского предполагает изучение материала, взятого из влагалища женщины после полового контакта. За несколько часов до процедуры у пары происходит соитие, после которого пациентка строго соблюдает рекомендации специалиста. Через 4 часа в условиях стационара осуществляется забор слизи из влагалища. Полученный материал отправляется для изучения в лабораторию.
Альтернативой такому исследованию стала проба Курцрока-Миллера. Этот анализ назначается реже, так как предполагает использование донорского материала. Суть метода заключается в заборе вагинальных выделений у женщины и спермы у мужчины. На стекло наносится цервикальная слизь, в которую с разных сторон помещаются материалы партнера и донора. Специалист наблюдает за поведением тех и других клеток в этой среде. Со спермой мужчины проводят такую же манипуляцию. Материал совмещают с выделениями партнерши и донорской средой. Результаты сопоставляют и выносят заключение.
Подготовка обязательна для обоих видов диагностики. Основным моментом становится определение времени овуляции. Несвоевременно проведенное исследование дает ошибочные результаты. Установить время выхода яйцеклетки из яичника можно разными способами, но лучше сочетать сразу несколько:
- УЗИ сканирование (во время исследования сонолог устанавливает размеры доминантного фолликула и предположительно определяет время его разрыва, проводится на 8-10-14 сутки менструального цикла);
- тестирование (в домашних условиях при помощи теста на овуляцию можно установить ее приблизительное время, осуществляется не менее 5 тестирований с перерывом 12-20 часов);
- измерение базальной температуры (замеры производятся ректальным термометром, все показатели заносятся в таблицу, повышение температуры до 37 градусов и выше с предшествующим понижением говорит об овуляции);
- оценка цервикальной слизи (обращается внимание на вязкость, растяжимость и кристаллизацию выделений);
- интуитивная оценка (некоторые женщины чувствуют, что в ближайшее время у них состоится овуляция).
Помимо этого, пациентке следует исключить любые вмешательства во влагалищную микрофлору. Недопустимо пользоваться гигиеническими тампонами, вставлять суппозитории, наносить спермицидные составы или спринцеваться.

Проба Шуварского предполагает половой контакт за 4-6 часов до взятия материала. После сношения необходимо приложить все усилия для того, чтобы сперма не вытекла из влагалища. Рекомендуется не вставать с постели в течение часа, исключить спринцевания и не принимать ванну. Анализ на совместимость партнеров посредством проведения пробы Курцрока-Миллера предполагает забор материала у обоих партнеров в условиях стационара.
Анализ на совместимость партнеров для зачатия проводится в определенных температурных условиях. Взятый у партнеров материал нельзя хранить или транспортировать на дальние расстояния. Для взятия влагалищной слизи (со сперматозоидами или без них) пациентка раздевается и располагается на гинекологическом кресле. Врач при помощи зеркал и стерильной емкости осуществляет забор из цервикального канала. При проведении пробы Курцрока-Миллера мужчина в это время сдает сперму.
Исследование проводится быстро. В течение одного часа будет готов результат. Расшифровку полученных значений осуществляет специалист, назначивший манипуляцию. Средняя стоимость пробы Шуварского варьируется от 1 до 3,5 тысяч российских рублей. Бесплатная диагностика проводится по ОМС, но не во всех государственных клиниках.
Результаты анализа на совместимость при планировании беременности расшифровываются специалистом: гинекологом или репродуктологом. Партнерам не следует пытаться оценить результат самостоятельно, так как выводы могут быть ошибочными. Медициной признано 5 результативных вариантов:
- положительный (говорит о высоком шансе естественного зачатия, во взятом материале обнаруживается 25 активных сперматозоидов и более);
- удовлетворительный (вероятность естественного зачатия есть, в материале присутствует от 10 до 20 спермиев, движущихся прямолинейно);
- сомнительный (возможность беременности у пары низкая, во взятой слизи определяется от 5 до 10 мужских гамет с малой активностью);
- плохой (вероятность оплодотворения в естественном цикле стремится к нулю, во время исследования определены только неподвижные сперматозоиды);
- отрицательная проба Шуварского (беременность исключается, в собранном материале нет сперматозоидов).
Важным моментом для оценки является подвижность спермиев. Она классифицируется от А до Г, где А – активные клетки, готовые к оплодотворению, а Г – неподвижные сперматозоиды со всевозможными дефектами. Даже 5 мужских клеток, относящихся к категории А, с высокой вероятностью могут оплодотворить яйцеклетку. Интерпретация результатов для каждой пары проводится индивидуально, обязательно учитывается возраст мужчины и женщины, а также сопутствующие заболевания.
Иммунологическая несовместимость, выявленная по результатам одного обследования, может быть ошибочной. Зачастую время для проведения диагностики устанавливается неправильно. Если исследование проводить в дни пониженной фертильности, то результат будет искаженным. Также на показатели влияют внешние факторы: стресс, вредные привычки, физические нагрузки. При воспалительных процессах в малом тазу и ИППП риск получить плохой результат возрастает. Как только партнеры пройдут лечение, вероятность положительной пробы увеличится. Рекомендуется проводить подобные анализы в течение 2-3 месяцев, чтобы поставить точный диагноз.
Как забеременеть паре, если у них определена несовместимость? Этот вопрос волнует не одну тысячу молодых людей. Современные методы репродуктивных технологий позволяют осуществить зачатие даже при отрицательной пробе Шуварского. Искусственная инсеминация – основной путь к рождению потомства.

Комментирует акушер-гинеколог, врач вышей категории, кандидат медицинских наук, директор семейной клиники «Репромед» Елена Канаева:
— Что делать, если тест отрицательный? Нужно исключить иммунологические факторы бесплодия, наличие антиспермальных антител, оценить МАР-тест, провести контрольное исследование спермограммы, проконсультироваться с врачом. Как вариант – можно использовать инсеминацию спермой мужа (сперма после обработки вводится непосредственно в полость матки). Если это единственная причина, конечно. Ведь чаще всего причин бывает несколько. Для того чтобы лечение было максимально эффективным, необходимо пройти первый этап диагностики полностью. Посмотреть перечень процедур первого этапа можно на нашем блоге.
Посткоитальный тест является одним из способов определения причин бесплодия при условии, что оба партнера абсолютно здоровы. Чтобы получить достоверный результат, рекомендуется провести ряд проб. Предварительно врач рассказывает пациенту о том, как сдается тест, какая подготовка необходима и что сделать в дальнейшем для увеличения шансов на естественную беременность.
источник

 Комментирует акушер-гинеколог, врач вышей категории, кандидат медицинских наук, директор семейной клиники «Репромед» Елена Канаева:
Комментирует акушер-гинеколог, врач вышей категории, кандидат медицинских наук, директор семейной клиники «Репромед» Елена Канаева: