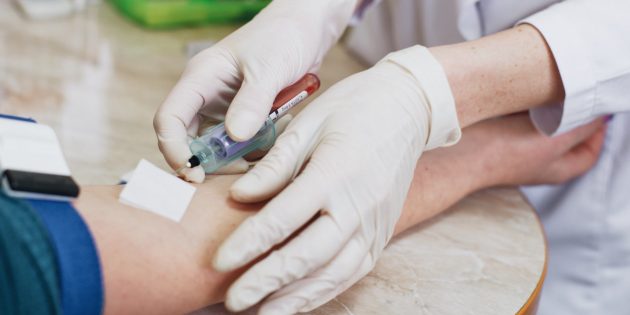
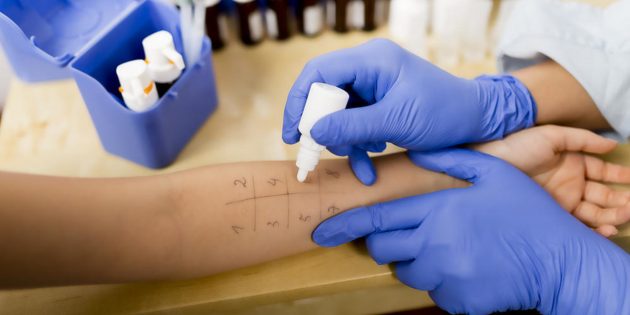
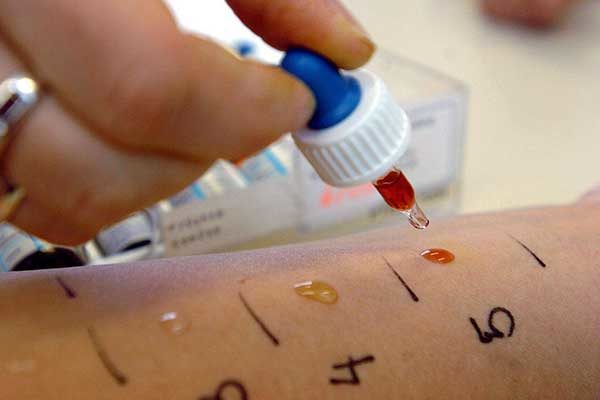
В 21 веке проявление аллергических реакций в период весна-лето испытывает 85% населения. Другое название аллергии на цветение – сезонная аллергия. Организм враждебно реагирует на элементы цветочной пыльцы. Иммунная система человека отторгает аллергенный фактор.
Симптоматика аллергии на цветение схожа с признаками ОРВИ. Самолечение может ухудшить состояние, поэтому нужна консультация специалиста.
Обратите внимание на температуру. При ОРВИ температура повышается от 37 и выше. Во время аллергии показатель термометра не меняется.
Признаки сезонной аллергии:
- зуд, отделение слизи из носа, заложенность;
- частое чихание и отсутствие различения запахов;
- глаза слезятся, чешутся, краснеет и отекает слизистая;
- покраснение и утяжеление век;
- одышка, кашель, ощущение удушья;
- бронхиальная астма — осложнение при хроническом рините, синусите, конъюнктивите;
- хрипы при дыхании;
- сыпь, слабость и недомогание.
Аллергия – индивидуальное проявление негативной реакции организма на пыльцу растений. Обострение начинается в пору цветения. Ветер разносит пыльцу. Попадая в глаза и нос, пыльца провоцирует иммунные клетки для отторжения. Организм не принимает попавшее постороннее вещество – аллерген.
Растительными аллергенами являются хвойные деревья:
Хвойники растут в парках и скверах городов. Весной они собирают на ветках много пыльцы, которая является первым провокатором аллергии.
Менее опасные деревья — дуб, ива, и береза. В период весеннего цветения они сохраняют опыление на листьях. При порывах ветра пыльца не летит на большие расстояния, как у пихтовых.
Плодово-ягодные деревья почти не распыляют пыльцу. Небольшое количество, осевшее на плодах, переносят насекомые.
Представители аллергенов:
Тополиный пух привыкли считать злостным зачинщиком аллергии. На самом деле, пух не опасен. Легкие тополиные пушинки быстро переносятся ветром и разносят пыльцу на дальние расстояния.
Обратите внимание на сезонный характер аллергических проявлений. Симптомы могут не изменяться. В одно и то же время года — весна, лето или осень начнется аллергия.
Лечение народными средствами, каплями против заложенности и травами только облегчат симптомы. Чтобы изменить ситуацию, нужно выявить аллерген.
Причинами проявления аллергической реакции на пыльцу растений могут быть:
- наследственность. Если родители подвержены аллергическим реакциям – ребенок в 50% случаев неустойчив к аллергии.
- неправильное питание. Это основная причина плохого иммунитета. Пища, не наполненная витаминами и полезными веществами, попадает в кишечник, нарушает полезную флору. Дисбактериоз снижает защитные силы.
Обнаружение основного источника аллергии – первый шаг на пути к избавлению от недуга. Проверенный способ – анализ на выявление аллергена.
Процедура предполагает тщательную подготовку.
- Проводите анализ в период затишья симптомов. При выраженной симптоматике анализ покажет искаженную картину. В период обострения антитела в крови превышают положенный уровень.
- Не сдавайте кровь из вены на аллергены в период ОРВИ, гриппа, обострения хронических болезней с повышенной температурой.
- Отмените прием антигистаминных и других препаратов. В случае плохого самочувствия и невозможности исключения проконсультируйтесь с врачом.
- За 5 дней до забора крови исключите из меню продукты, провоцирующие аллергические реакции. Цитрусовые, молоко, мед, морепродукты, шоколад, продукты с консервантами и ГМО.
- Исключите контакт с домашними питомцами за 3 дня до анализа.
- В день перед забором крови на аллерген не проводите сложные физические нагрузки. В день забора запрещено есть, употреблять алкогольную и табачную продукцию.
При соблюдении правил аллерген будет известен с точностью 99,9%.
Современная медицина предполагает следующие виды исследований на выявление аллергена:
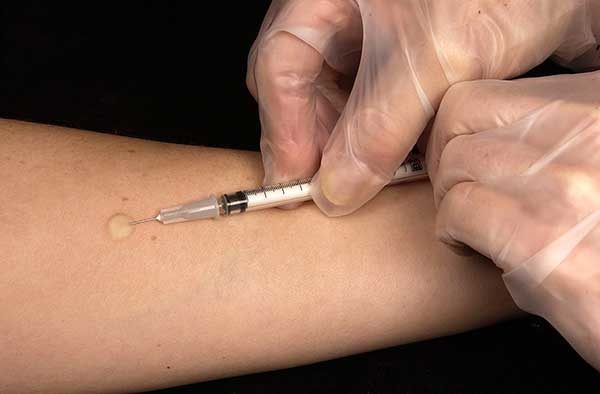
- Внутренние (in vivo) – исследование проводится внутри организма. Еще его называют кожные пробы. Пациенту делают укол с микродозой возможного провоцирующего вещества. В течение нескольких часов или дней врач наблюдает за состоянием пациента.
- Внешние (in vitro) – исследование на лабораторном стекле. В научном варианте — серологическое исследование крови на антитела. В лабораторных условиях в кровь помещают аллергены и проводят экспертизу на реакцию. Иетод считается самым достоверным и безопасным.
Первое, что должен сделать врач — назначить общий анализ крови. Дальнейшее выявление аллергена будет основываться на его результатах.
Эозинофилы — это клетки крови, размножающиеся при попадании аллергена в сыворотку. По их количеству установят наличие или отсутствие аллергии. По числу эозинофилов установят наличие инфекции, паразитов или бактерий.
Следующим этапом выявления аллергена станет исследование крови на количество иммуноглобулина Е.
Количество иммуноглобулина IgE в организме здорового человека низкое. При попадании в кровь чужеродных веществ, уровень иммуноглобулина Е превышает норму. Организм дает негативную реакцию, выбрасывая в кровь иммуноглобулин. Тест на IgE проводится с помощью соединения выявленного ранее аллергена с другими аллергенами с сывороткой крови.
Исследование может показать отрицательный результат на аллергическую реакцию. Однако, это не отменяет наличие аллергена. Количество антител в крови может повыситься через сутки и более. Тогда врач назначает сдать кровь на антитела IgG. Метод выявляет аллерген на поздних сроках.
Методами забора крови на выявление антител IgE, IgG можно выявить аллергию:
- на паразитов;
- шерсть и пух животных или птиц;
- растения;
- бытовую пыль;
- химические вещества;
- продукты питания.
При выявлении аллергической реакции на пыльцу растений назначают кожные пробы. Исследование качественно определяет элементы, проникающие через органы дыхания и соприкосновение с кожей.
Существует несколько способов:
- на кожу наносят или прикладывают тампон с аллергеном;
- аллерген при помощи шприца вводят под кожу;
- скарификационным способом оставляют царапины на предплечье.
В течение 10 минут ждут реакции. При появлении покраснения, размером менее 2-х мм, устанавливают наличие аллергической реакции.
Кожные тесты назначают при симптомах:
- бронхиальной астмы аллергенного характера;
- дерматитах — зуд, покраснение, опухание;
- чихание, отек слизистой, слезоточивость;
- реакция на пищу.
Сдавать анализы на кожную пробу желательно в стационаре. При наличии непредсказуемой реакции организма персонал окажет помощь.
Кровь на аллергены сдавайте в районной поликлинике или частной медицинской лаборатории. Лечащий врач обязан выписать направление с возможными видами аллергенов – так вы исключите лишние затраты.
Вылечить аллергию на цветение березы, лебеды и других растений не удастся. Необходимо подобрать препараты, облегчающие симптоматику.
Доктор должен знать, что назначать фармакологическую терапию следует в период ремиссии – до того, как появятся первые признаки аллергии. Выбирать и принимать лекарства самостоятельно не рекомендуется. Нередки случаи приема препаратов, не приносящих положительного эффекта.
источник
По оценке ВОЗ в отдельных странах от аллергии страдают до 40 % населения. Специалисты Европейской академии аллергологии и клинической иммунологии подсчитали, что в Европе хронических аллергиков около 150 млн, то есть 20 % населения. Несмотря на то что данная патология многим портит повседневную жизнь, ее причины до сих пор не выяснены, есть только гипотезы.
Многочисленные исследования распространения заболевания в России противоречивы и разрозненны. Для Москвы с 2015-го этот показатель равняется 15 %, но согласно наблюдениям практикующих врачей, цифра преуменьшена. В Амурской области сезонным аллергическим конъюнктивитом болеют до 90 % жителей. Аллергологи связывают это в основном с цветением полыни.
Вещества, воздействие которых на организм вызывает неблагоприятную реакцию, называют аллергенами. Обычно они имеют органическое происхождение, но это не обязательно. Неблагоприятная реакция может развиваться на пыль, пыльцу некоторых растений, продукты питания, шерсть животных, лекарственные препараты. Обычно аллерген в течение продолжительного периода времени действует на организм, из-за чего происходит увеличение чувствительности к раздражителю. Данный процесс называется сенсибилизацией.
Аллергия делится на следующие типы в зависимости от раздражителя:
- пищевая;
- на пыльцу (поллиноз, или аллергический сезонный конъюнктивит);
- на природные явления;
- лекарственные препараты;
- химикаты (бытовая химия, промышленные токсины);
- бытовая аллергия (шерсть животных, плесень, пыль).
Поливалентная аллергия возникает в результате воздействия не одного, а нескольких аллергенов одновременно. В таком случае может наблюдаться несколько типов реакции. Поливалентная аллергия является довольно распространенным явлением.
Причин развития аллергии несколько, но исследователи до сих пор не могут определить точные. Одни врачи винят в развитии заболевания неблагоприятную наследственность, ведь если у ребенка один или оба родителя страдают аллергией, то очень велика вероятность, что и он станет аллергиком. Другие утверждают, что на ее развитие большое влияние оказывают злоупотребление лекарственными препаратами, вредные привычки или экологическая обстановка.
При попадании аллергена в организм иммунная система активизируется, начинают выделяться иммуноглобулины, синтезироваться антитела и лаброциты — особые клетки иммунной системы. В последней фазе аллергической реакции происходит выброс гистаминов и цитокинов, медиаторов воспаления. Их количество определяется интенсивностью реакции организма.
Аллергия может проявляться по-разному. Все зависит от индивидуальных особенностей организма, типа аллергена и пути попадания в организм. Пыль, аэрозоли и пыльца обычно вызывают воспалительные дерматологические заболевания, аллергический ринит (насморк), астму, отек слизистой дыхательных путей и слезотечение. К самым опасным проявлениям аллергии относятся анафилактический шок, бронхиальная астма и отек Квинке. Если вовремя не доставить больного в клинику, то осложнения могут привести к летальному исходу.
Пищевые продукты могут вызвать боли в животе, рвоту и тошноту, отеки ротовой полости, нарушения работы ЖКТ. От такого типа аллергии нужно отличать непереносимость, при которой у пациента отсутствуют ферменты, необходимые для усвоения определенных питательных веществ. Выделяют также психологическую непереносимость пищи. Во всех случаях пациент жалуется на расстройства ЖКТ, но иммунная система в этот процесс не вовлечена.
В перечень типичных симптомов, которые пациенты называют аллергией, входят:
- крапивница;
- отеки;
- резь в глазах;
- кашель;
- заложенность носа;
- чиханье.
При постоянном действии аллергена возможна потеря сознания, дезориентация, анафилактический шок и пр. Самые распространенные симптомы могут указывать и на другое заболевание. В таком случае антигистаминные препараты не принесут облегчения. Необходимо пройти диагностику, чтобы точно определить причины возникшей симптоматики.
Как определить, на что аллергия? Проще всего самостоятельно выявить пищевой аллерген. Острые проявления заболевания можно снять, соблюдая строгую диету. Затем больного нужно перевести на монодиету, включающую только воду без газа и один продукт, на который точно нет неблагоприятной реакции. Новые продукты добавляют по одному каждые два-три дня. При этом состояние человека нужно фиксировать. Так можно по очереди выявить все являющиеся аллергенами пищевые продукты.
Как понять, на что аллергия, если продукты питания не вызывают ухудшение самочувствия? Придется вести ежедневник, в котором нужно отражать события дня и фиксировать самочувствие. Постепенно могут выявиться закономерности в проявлении признаков аллергии. Например, раздражение на коже после использования определенного солнцезащитного крема, красные пятна на тех местах, куда наносился парфюм. Если ребенок после влажной уборки легче дышит и меньше кашляет, то проблема, возможно, в домашней пыли.
Как проверить, есть ли аллергия? В аптечных сетях продаются специальные экспресс-тесты, предназначенные для самостоятельного использования в домашних условиях. На полоску наносится небольшое количество крови. При выявлении реакции на какой-либо аллерген в информационном окошке появляется плюс, при ее отсутствии — минус. Результат теста известен уже через 30 минут. Набор аллергенов в таких пробах на аллергию ограничен, а точность недостаточна. Так что полагаться исключительно на экспресс-тесты при диагностике не стоит.
Как определить, на что аллергия? Нужно обратиться к врачу, который оценит состояние пациента, назначит соответствующие диагностические процедуры и схему терапии. Консультация врача-аллерголога обязательна для детей и взрослых. Даже если человек точно знает, на что у него аллергия, рекомендуется сдать анализы, чтобы удостовериться в диагнозе, выявить возможные дополнительные аллергены и правильно назначить лечение. Чаще всего проводятся кожные пробы на аллергию и анализы крови.
Этот анализ (ОАК) позволяет дифференцировать аллергическую реакцию. Такие симптомы, как крапивница, высыпания или экземы могут указывать на дерматологические заболевания, а респираторная аллергия часто сопровождается теми же признаками, что и инфекции верхних или нижних дыхательных путей. Чтобы точно определить, что пациент страдает от аллергической реакции, а не от другой болезни, назначает ОАК.
Кровь сдается утром до завтрака. Последний прием пищи должен быть за двенадцать часов до проведения пробы. После забора биологического материала лаборанты подсчитывают количество особых клеток — эозинофилов. В крови их должно быть не более 5 %, если человек здоров. Повышение показателей указывает на вероятность аллергии, но может наблюдаться и при паразитарных поражениях. Поэтому в комплексе назначается анализ на выявление паразитов. Если их нет, то путем исключения диагностируется аллергия.
Какой анализ сдать на аллергию? Исследование на содержание общего иммуноглобулина Е назначается всем пациентам, у которых врач подозревает аллергию. Иммуноглобулины (антитела) обезвреживают чужеродные клетки. В норме они содержатся в крови в небольшом количестве. Содержание иммуноглобулина Е меняется с возрастом, но не должно выходить за допустимые рамки:
- новорожденные и дети до двух лет — 0-64 мМЕ/л;
- от 2 до 14 — 0-150 мМЕ/л;
- 14-18 лет — 0-123 мМЕ/л;
- взрослые до 60 лет — 0-113 мМЕ/л;
- взрослые старше 60 — 0-114 мМЕ/л.
При аллергической реакции уровень иммуноглобулина Е значительно повышается. Чем выше показатель, тем длительнее контакт с веществом. Есть вероятность получения неверного результата, поэтому к анализу нужно определенным образом подготовиться. За три дня до теста следует избегать физических нагрузок, нервного перенапряжения и перегревания, отказаться от спиртных напитков. За двенадцать часов нельзя употреблять пищу. Курить категорически запрещено за два часа до взятия биологического материала.
Описанные выше диагностические процедуры позволяют дифференцировать аллергическую реакцию, но не определяют аллерген. Но как понять, на что аллергия? Для этого назначается анализ крови на обнаружение специфический иммуноглобулинов G и Е. Правила подготовки к тесту такие же, как и для анализа на антитела. Но в лаборатории такое исследование проводится несколько иначе. Так как определить аллерген?
Биологический материал в лабораторных условиях делят на небольшие порции и смешивают с возможными аллергенами — химическими веществами, компонентами пыльцы различных растений, перьями и шерстью домашних животных, разными пищевыми продуктами и так далее. После специалисты исследуют реакцию и вычисляют ответ иммунной системы. Чем выше результат, тем более опасен для человека определенный продукт или вещество. Реакция оценивается как низкая, средняя или высокая. Первый результат означает, что вещество относительно безопасно. Средний — желательно избегать продукта, а высокий — вещество вызывает аллергию, контакты с ним должны быть полностью исключены.
Какая-либо специальная расшифровка анализа на аллергию не требуется, потому что результаты пациент получает на руки в виде удобной таблицы. Реакция может обозначаться словами («низкая», «средняя», «высокая») или условными знаками («+», «++», «+++»). Это зависит от лаборатории. Количественный показатель — индекс авидности антител, который выражается в процентах. Эта цифра указывает на то, сколько времени прошло до начала реакции. Чем выше индекс, тем больше.
Кожный тест на аллергию — один из лучших способов. Исследование позволяет выявить аллергены. Как делают тест на аллергию? Специалист с помощью специального инструмента царапает кожу и наносит препарат из панели аллергенов. Реакция на скарификационную кожную пробу оценивается через двадцать минут. Если появилось покраснение или отек, то вещество является аллергеном. Если нет — реакции не последовало. Прик-тест является быстрым, удобным, недорогим и надежным способом диагностики аллергических заболеваний, но имеется небольшой риск получения ложноположительного или ложноотрицательного результата. Другой недостаток теста — возможность за одну процедуру сделать только десять-пятнадцать проб.
Количество возможных аллергенов огромное. Вызвать неблагоприятную реакцию могут пищевые продукты, шерсть животных, бытовая химия, компоненты косметики, пыльца растений и др. Кроме того, список возможных аллергенов изменяется в зависимости от страны и даже региона, а также отличается в различных социальных группах. Поэтому в лабораторной диагностике вещества, которые могут вызвать аллергию, группируют в панели. Эти группы включают самые распространенные из них, с которыми человек может столкнуться в реальной жизни.
Как определить, на что аллергия? Для проведения проб обычно используются четыре аллергологические панели.
- Панель пищевых аллергенов включает молоко, белок и желток куриного яйца, картофель, помидор, сельдерей, лесной, грецкий и миндальный орехи, апельсин, пшеничную и ржаную муку, кунжутное семя, сою, арахис, казеин, треску, краба, яблоко.
- Панель ингаляционных аллергенов: два типа клещей и пыли, шерсть некоторых домашних животных, пальца ольхи.
Для проведения скарификационной кожной пробы детям используют компоненты педиатрической аллергологической панели. Это то, что наиболее часто вызывает реакцию в детском возрасте:
- молочные продукты;
- травы;
- клещи домашней пыли;
- пыльца березы;
- шерсть и частички кожи животных;
- яичных желток и белок.
Смешанная панель для прик-теста включает основные ингаляционные и пищевые аллергены.
Как определить, на что аллергия у ребенка? Тесты для взрослых и маленьких пациентов в некоторых случаях проводятся по-разному. Детям до трех лет кожные аллергопробы не делают, поэтому выявить реакцию можно только с помощью анализа крови. Нет смысла делать ОАК на общий иммуноглобулин детям до шести месяцев, потому что иммунитет еще не сформирован. Кроме того, чтобы определить, на что аллергия у ребенка, используется специальная панель.
Как определить, на что аллергия, понятно, хотя диагностика может занять достаточное количество времени. Около 90 % пациентов, которые обращаются к врачу с характерными симптомами аллергической реакции, сталкиваются с пищевой аллергией. Неприятные симптомы в этом случае вызывает прием определенного продукта даже в незначительном количестве. Чаще всего встречается реакция на сладости, цитрусовые, куриные яйца. Но существуют и индивидуальные аллергены. Респираторная выражается реакциями на сильные запахи, пыльцу или пыль. В ходе диагностики может обнаружиться аллергия и на определенные медикаменты.
Препараты, которые назначит врач, не помогут совсем избавиться от патологии. Но зато облегчат ее симптомы. Медикаменты воздействуют на иммунную систему, ограничивая синтез веществ, которые вызывают признаки болезни. Аллерголог может назначить таблетки, назальные спреи, капли для глаз, инъекции или ингаляции.
Широко используются антигистаминные препараты. Лекарства первого поколения (например, «Димедрол», «Тавегил», или «Супрастин») дешевые и действуют быстро, но вызывают побочные эффекты в виде сонливости и усталости. Такие вещества, как лоратадин, левоцетиризин, фексофенадин, содержатся в составе препаратов нового поколения. Они эффективны, могут использоваться для лечения хронических проявлений аллергии.
Иногда лечение не приносит никакого эффекта. Тогда прибегают к использованию гормональных медикаментов, которые относятся к классу глюкокортикостероидов. В большинстве случае используются мази для наружного применения, но существуют и гормональные таблетки. Во избежание побочных эффектов аллергологи назначают такие лекарства короткими курсами.
Врач может порекомендовать пациенту иммунотерапию. Этот способ лечения предполагает воздействие на организм аллергеном в малых дозах. Вводится вещество инъекционно или в виде таблетки под язык. В некоторых случаях это позволяет навсегда избавиться от аллергии. Но успешность результата сильно зависит от индивидуальной реакции организма пациента. Состояние больного при проведении иммунотерапии нужно постоянно контролировать. Если существует риск возникновения тяжелых осложнений, то нужно постоянно носить автоматический инъектор с адреналином и медицинский браслет.
источник
Подробная инструкция, которая поможет точно узнать, на что аллергия и она ли это вообще.
Первое, что стоит понять: аллергия непредсказуема.
- Она может возникнуть на что угодно. Пища, пыльца растений, слюна и перхоть домашних животных, укусы насекомых, домашняя пыль и плесень, бытовая химия, косметика, латекс — любой из этих элементов может спровоцировать вашу иммунную систему на чрезмерно бурную реакцию.
- Она может возникнуть у кого угодно. Учёные до сих пор не знают, какие именно механизмы заставляют иммунитет сбоить таким хитрым образом. Это значит, что людей, застрахованных от аллергии, нет.
- Она может возникнуть в любой момент. Если вас никогда не сыпало на клубнику и вы не чихали на берёзовую пыльцу, это ещё не значит, что аллергия обошла вас стороной.
Поэтому, если подозреваете, что у вас аллергия, — возможно, вы не ошибаетесь. Но прежде чем тянуться за антигистаминным, стоит всё-таки убедиться, что речь именно об этом иммунном сбое, а не о другом заболевании.
Вот подробная пошаговая инструкция.
Аллергические реакции бывают весьма разнообразными. Однако есть ряд симптомов Allergy Blood Tests , которые встречаются чаще всего:
- заложенность носа;
- аллергический насморк — из носа течёт ни с того ни с сего;
- приступы навязчивого сухого кашля;
- бесконечное чихание;
- покрасневшие глаза, которые чешутся и слезятся;
- понос;
- тошнота, порой вплоть до рвоты;
- кожный зуд, который сопровождается появлением пятен, шелушащихся участков или высыпаний, иногда отёчность.
Самая тяжёлая стадия аллергии — анафилактический шок. В этом случае иммунный ответ организма на аллерген оказывается настолько силён, что угрожает жизни. Если вы замечаете отёки в области лица, губ, языка, шеи, а также трудности с дыханием, головокружение, слабость, то немедленно вызывайте скорую.
Аллергия — из тех «простых» диагнозов, которые так и тянет поставить себе самостоятельно. Но этого делать нельзя. По простой причине: на аллергию похожи десятки других заболеваний — от ОРВИ, глистов и лишая до астмы.
Поэтому, если вы обнаружили у себя симптомы, похожие на признаки аллергической реакции, лучшее решение — отправиться к терапевту.
Врач выслушает ваши жалобы, проведёт осмотр, задаст дополнительные вопросы: о вашем образе жизни, продуктах и лекарствах, которые вы употребляете, используемых бытовой химии и косметике, домашних животных. Возможно, терапевт предположит другой диагноз, о котором вы даже не задумывались, и попросит сдать анализы — например, кала, чтобы исключить паразитарную инфекцию.
Вам его назначат, если под подозрение всё-таки попадёт именно аллергия. Иммуноглобулины — это антитела Allergies , которые наш организм вырабатывает в ответ на вторжение опасных, с его точки зрения, веществ. В процессе борьбы с угрозой антитела выделяют особые химические вещества — в частности, гистамины. Они и вызывают симптомы аллергии.
Цель анализа на общий IgE — определить, какое количество антител содержится в вашей крови. Если их уровень выше нормы (её тоже укажут в результатах теста), это может быть признаком аллергической реакции. Чем больше в организме IgE, тем активнее вы контактируете с раздражителем.
Правда, что именно является аллергеном, данный анализ не покажет. Для этого потребуются дополнительные исследования.
Внимание! Вы, конечно, можете сдать анализ на определение общего иммуноглобулина Е (IgE) самостоятельно. Но правильнее делать это по направлению врача. Дело в том, что повышенный уровень антител иногда говорит не только об аллергии, но и о других неприятных процессах Test > внутри организма — инфекциях, воспалениях, развитии опухолей. Поэтому оценивать результаты теста должен медик.
Если терапевт решит, что речь действительно об аллергии, он отправит вас к аллергологу. Профильный специалист поможет выяснить, на что именно у вас такая реакция. Существует два способа Allergy Skin Tests .
Это самый недорогой, быстрый и надёжный способ определить ваш личный аллерген. В современной медицине используются три варианта кожных тестов.
На размеченной коже руки (или спины — у детей) медсестра с помощью специального инструмента — скарификатора — делает несколько царапинок. В каждую из них заносится микроскопическая доза предполагаемого аллергена. Спустя 15–40 минут становится ясно, есть ли у пациента специфический иммунный ответ на какое‑либо из этих веществ. Царапинка покраснеет, начнёт зудеть, на ней появится припухлость, как после укуса комара. Если размер такого участка превышает 2 миллиметра, реакция на аллерген считается положительной.
Чтобы снизить риск ошибки, до нанесения потенциальных раздражителей в царапинки последовательно капают солевой раствор и гистамин. Если кожа среагирует на солевой раствор, значит, она гиперчувствительна и тест может оказаться ложноположительным. Если эпидермис не среагирует на гистамин, есть вероятность, что аллергопроба будет ложноотрицательной.
В любом из этих двух случаев, скорее всего, потребуются другие тесты — например, анализ крови на специфические иммуноглобулины G и E (о нём ниже).
Похож на скарификационный, но вместо царапинок кожу пациента лишь чуть прокалывают (от английского prick — укол) в том месте, куда нанесён потенциальный аллерген. Спустя 15–20 минут Diagnosis. Allergies кожу проверяют на наличие реакций. Покраснение и волдырь — признак того, что аллерген обнаружен.
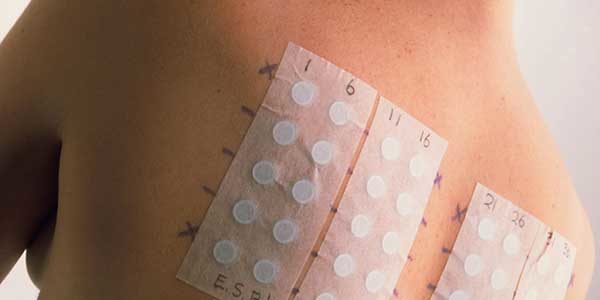
Заключается в том, что на спину пациента наклеивают пластыри, на которые нанесены до 30 потенциальных аллергенов. Их держат до 48 часов — всё это время надо избегать водных процедур и чрезмерного потоотделения. Затем врач отклеит пластыри и оценит результат.
Определение аллергенов с помощью анализа крови — процедура более дорогая, длительная и менее точная. Однако бывают ситуации Allergy Blood Test , когда лучше сдать анализ крови, а не кожный тест. Вот они:
- Вы принимаете лекарство, которое может повлиять на результат кожной аллергопробы, но препарат нельзя отменить на несколько дней. К таким относятся антигистаминные и стероидные средства, препараты от астмы, а также некоторые антидепрессанты.
- По каким‑то причинам вы не можете вытерпеть несколько уколов или царапин. Это часто касается маленьких детей.
- У вас есть проблемы с сердцем.
- Вы страдаете от астмы с плохо контролируемыми приступами.
- У вас экзема, дерматит, псориаз или другие кожные заболевания, из‑за которых на руках или спине недостаточно участков чистой кожи.
- Однажды у вас случался анафилактический шок.
Во время анализа у вас просто возьмут кровь из вены. Затем её разделят на несколько порций и каждую смешают с различными потенциальными аллергенами — компонентами пищевых продуктов, пыльцы растений, химических веществ, спор плесени. Спустя несколько дней специалисты исследуют реакцию каждого из образцов и вычислят так называемый иммунный ответ.
Чем он активнее, тем опаснее для вас конкретное вещество.
Результат выдадут в виде таблицы, где будут обозначены вредные и безопасные лично для вас вещества. Однако интерпретировать эту информацию опять‑таки должны не вы сами, а лечащий врач. Именно он на основе полученных данных назначит наиболее эффективное лечение и порекомендует изменения в образе жизни, которые помогут справиться с аллергией.
источник
Аллергия – заболевание, развивающееся как следствие специфической реакции иммунной системы на чужеродные белки.
Для того чтобы навсегда победить эту коварную болезнь недостаточно только медикаментозным путем устранить все ее проявления. Если аллерген будет воздействовать на организм снова, то аллергия вернется.
Поэтому главная задача диагностики – выявление основных аллергенов, что позволит аллергологу в дальнейшем разработать для пациента элиминационные (исключающие контакт с раздражителем) мероприятия и подобрать верную тактику лечения.
Организм может реагировать неадекватной реакцией на самые разные вещества.
Проведение анализов возможно на установление бытовых, пищевых, растительных, инсектных, лекарственных, промышленных, вирусных аллергенов.
Осмотром, назначением анализов и дальнейшим лечением пациентов с аллергическими реакциями занимается аллерголог.
После выяснения всех проявлений болезни, даты ее начала, наследственной предрасположенности, особенностей протекания подбираются методы обследования.
Аллергены в настоящее время устанавливаются двумя методами, это:
- In vitro (в пробирке) – то есть непосредственного участия пациента во время диагностики не требуется. Необходима лишь заранее полученная сыворотка крови.
- In vivo – диагностика, при проведении которой должен присутствовать сам обследуемый. К этому методу обследования относят кожные и провокационные тесты.
Аллергены и предрасположенность к ним устанавливаются с помощью:
- Скарификационных кожных тестов.
- Установления в сыворотке наличия специфических иммуноглобулинов и антител Ig E.
- Провокационные тесты.
- Элиминационные тесты. Под этим методом обследование предполагается исключение контакта с возможным, чаще пищевым, аллергеном.
При установлении предполагаемого аллергена нередко возникают определенные трудности, объясняющиеся тем, что последние десятилетия однокомпонентная аллергия, то есть реакция на один раздражитель, встречается крайне редко.
В большинстве случаев сходные аллергические реакции являются перекрестными, то есть развиваются на несколько видов аллергенов, так называемая поливалентная аллергия.
Чтобы их все точно установить требуется комплексное обследование с назначением сразу нескольких видов анализов.
Обследование пациента с аллергическими реакциями обычно всегда стандартно, в обязательном порядке назначается:
- Общий анализ крови.
- Анализ крови на определение уровня общего иммуноглобулина E (IgE).
- Анализ на определение специфических антител классов иммуноглобулинов G и E (IgG, IgE).
- Кожные пробы на установления аллергена.
- Аппликационный, провокационный и элиминационный прик-тесты https://allergiik.ru/prik-test.html.
Довольно часто только полное обследование позволяет аллергологу точно установить, по каким причинам развивается заболевание, и какие методы лечения будут самыми действенными.
В некоторых случаях врачи предпочитают ограничиться назначением тех обследований, которые можно сделать по сыворотке крови. Такая диагностика имеет несколько преимуществ:
- Полностью исключается контактирование кожного покрова с возможным аллергеном. Это исключает развитие острой аллергической реакции.
- Определить вещество-раздражитель по крови можно в любой момент времени и практически каждому. Кожные пробы проводятся только при соблюдении нескольких условий.
- Для установления разных аллергенов кровь берется однократно.
- По крови можно определить, как объективные, так и количественные показатели, это позволяет установить степень чувствительности к разным аллергенам.
Кожные пробы назначаются не всегда, так как не всем их проведение показано.
Они не используются, если большая часть кожного покрова изменена вследствие аллергических проявлений или кожных заболеваний.
Противопоказано такое обследованием тем, у кого в анамнезе была анафилаксия.
Не достоверными результаты кожных проб будут в тех случаях, когда пациент длительно принимает препараты, угнетающие чувствительность организма к возможным аллергенам.
Из-за малой информативности тесты на коже не назначаются детям и лицам преклонного возраста.
Анализы сыворотки крови на определение аллергенов должны проводиться с соблюдением нескольких условий. Их несоблюдение приводит к получению недостоверных результатов. Врач обязательно должен объяснить больному все нюансы подготовительных мероприятий.
Перед забором крови нужно соблюдать всего несколько условий:
- Кровь сдается только в периоды ремиссии. Во время обострения аллергической реакции антитела заведомо будут повышены, и это исказит результаты анализов.
- Анализ на аллергены не сдают во время протекания вирусных, простудных, респираторных заболеваний. Отложить обследование придется и при обострении хронических заболеваний, при температуре и при отравлениях организма.
- За несколько дней до проведения анализов и тестов отказываются от медикаментозного лечения, в том числе и антигистаминными препаратами. В тех случаях, когда отмена лекарств вследствие тяжелого протекания заболеваний невозможна, кровь сдается только после консультации с аллергологом.
- Не менее чем за три дня до забора крови прекращаются все контакты с домашними питомцами – птицами, животными, рыбками.
- За пять дней до диагностики следует из питания исключить все продукты с высокой степенью аллергенности, это мед, шоколад, цельное молоко, орехи, цитрусовые и экзотические фрукты, морепродукты, овощи, ягоды и фрукты с красной окраской. Также нельзя в это время употреблять продукты, изготовленные с консервантами, усилителями вкуса, ароматизаторами, красителями.
- За сутки до дня обследования необходимо уменьшить интенсивность физических нагрузок, особенно это касается спортивных тренировок.
- Последний прием пищи должен быть не позднее, чем за 10 часов до сдачи анализов.
- В день обследования отказываются от кофе и курения.
Соблюдение всех правил позволит получить достоверные результаты.
Данный анализ является базовым и назначается он всем пациентам без ограничений.
По показателям общего анализа врач сможет сориентироваться и выбрать оптимальный план обследования пациента.
Кровь для анализа забирается чаще всего из пальца, хотя возможен и внутривенный забор крови.
Если в организме имеются аллергены, то общий анализ покажет наличие эозинофилов – особых клеток крови.
Эозинофилы появляются также при паразитарных и бактериальных заболеваниях, при выраженных воспалительных реакциях.
Если эти клетки крови обнаруживаются, то врач должен назначить те обследования, которые помогут исключить или подтвердить причины повышения эозинофилов в крови.
Кожные пробы на аллергены проводятся несколькими способами, это:
- Скарификационный тест. На чистую, обработанную антисептиком, кожу наносится несколько капель раствора с аллергенами, затем при помощи скарификатора верхний слой кожи оцарапывается.
- Пик-тест. Капли с аллергенами также наносятся на кожу, затем через эти капли делаются поверхностные уколы одноразовой иглой.
- Аппликационный тест (патч-тест) предполагает прикрепление пластыря с нанесенными аллергенами к коже.
Патч-тест считается наименее агрессивным методом обследования. С приклеенным пластырем ходят обычно на протяжении двух суток, после чего врач оценивает все изменения.
Аппликационный метод обследования чаще всего используется при аллергических дерматитах.
Пик-тест и скарификация кожи позволяют получить результаты обследования в течение 15-20 минут, если за это время появились кожные изменения в виде отечности, покраснений, зуда, то значит, что организм человека чувствителен к данным веществам.
За один раз с помощью этих тестов можно определить до 15 возможных аллергенов.
Скарификационный тест и пик-тест назначаются не всегда, так как существует вероятность попадания аллергенов внутрь организма, что может окончиться анафилактическим шоком.
Противопоказания к назначению данных тестов:
- Возраст ребенка младше 5 лет;
- Выявление при беседе с пациентом случаев анафилаксии;
- Период беременности и лактации;
- Период лечения гормонами;
- Возраст старше 60 лет;
- Обострение кардиологических, нервных, аллергических, желудочно-кишечных заболеваний.
Анализ крови на определение уровня общего иммуноглобулина E (IgE).
Анализ на общий иммуноглобулин проводится после забора крови из вены. В крови любого человека постоянно присутствует небольшое количество общего иммуноглобулина E (IgE), при склонности к аллергии этот показатель возрастает.
Определение IgE в лаборатории проводится путем соединения сыворотки крови с предполагаемыми аллергенами. Метод считается информативным, но все-таки в 30% случаев его результаты являются не достоверными.
Все дело в том, что антитела в организме появляются не сразу, а некоторые виды аллергенов не увеличивают показатели общего иммуноглобулина.
Если анализ на IgE показал нормальные результаты, но при этом у человека отмечаются все симптомы аллергической реакции, то необходимо дополнительное обследование – анализ для определения антител G (IgG).
Общий иммуноглобулин измеряется в мМЕ/мл. Нормальное значение E (IgE) в зависимости от возраста:
- Новорожденные и дети до двух лет – 0-64;
- Дети от 2-х и до 14 лет – 0-150;
- После 14 лет – 0-123;
- Пациенты до 60 лет – 0-113;
- После 60 лет – 0-114.
Анализ крови на определение специфических антител классов иммуноглобулинов G и E (IgG, IgE).
Антитела, относящиеся к классу IgG и IgE, являются главными показателями реакции на аллергены. Их уровень определяет характер течения заболевания.
Реакции аллергии немедленного типа протекают при непосредственном участии повышенного значения иммуноглобулина E.
Замедленные реакции, возникающие спустя несколько часов или дней после взаимодействия с аллергеном, развиваются при участии иммуноглобулина G (IgG).
В общем составе всех иммуноглобулинов доминирует IgG. Этот иммуноглобулин имеет самый длительный полураспад, длящийся 21 день, и это позволяет определить, как реагирует организм на аллерген даже спустя несколько недель после контакта с аллергеном.
Тесты на определения IgG и IgE проводятся по сыворотке крови, поэтому сдача анализа предполагает забор крови из вены.
При помощи данного обследования можно выявить большую часть аллергий, в том числе и на:
- Гельминтов;
- Белок домашних животных;
- Бытовые раздражители;
- Промышленные аллергены;
- Продукты питания;
- Микрочастицы растений и их части.
Для определения специфических антител используется несколько панелей. Выбирает необходимость проверки организма на чувствительность группы аллергенов врач, основываясь на симптомах заболевания.
В некоторых случаях назначается не одна, а сразу несколько панелей с аллергенами.
Определение специфических антител может проводиться любому пациенту без ограничений, как в период ремиссии, так и при рецидиве болезней. Единственное условие – за три часа до забора крови нельзя ничего есть.
В некоторых медучреждениях можно сдать и другие тесты на аллергию. Результативным считается радиоаллергосорбентный тест или метод РАСТ.
При его проведении уровень IgE определяется после введения конкретных триггеров, то есть предполагаемых аллергенов.
РАСт можно делать без отмены антигистаминных препаратов, подходит этот способ диагностики и при определении аллергических реакций у самых маленьких детей.
Радиоиммуносорбентный бумажный индикатор или метод RIST показывает уровень антител IgE и IgG. Информативен при аллергорините, астме, бронхите и синусите.
Провокационные тесты заключаются во введении минимального количества аллергена в нос (назально), под язык (сублингвально) или прямо в бронхиальное дерево.
Назначается провокация, если анализы крови кожные тесты не помогли диагностировать основную причину заболевания.
Провокационные тесты проводятся только в условиях тех медучреждений, где есть реанимация. Связано это с тем, что реакция организма может быть бурной, вплоть до анафилактического шока.
Анализы на выявление аллергенов по крови в настоящее время можно сдать как в профильных медцентрах, так и в обычных районных поликлиниках.
Только заранее нужно получить направление от врача аллерголога, в котором будет указано, какие конкретно раздражители требуется установить.
Сдача анализов по направлениям убережет от ненужных финансовых затрат.
Кожные тесты проводятся только в условиях медучреждений. Пациент все время обследования должен находиться под контролем медработника.
Обследованием пациентов с аллергическими реакциями в крупных городах занимаются как государственные, так и частные клиники, поэтому можно практически всегда пройти полную диагностику.
В условиях стационара проводятся только провокационные тесты, так как при их проведении есть риск развития анафилактического шока.
Дети от аллергических заболеваний страдают гораздо чаще по сравнению с взрослыми людьми.
Обследование маленьких пациентов практически ничем не отличается от диагностики аллергии у людей в возрасте.
Единственное ограничение – кожные тесты не назначаются до 5 лет, так как они являются в этот период малоинформативными и иногда могут быть недостоверными.
Обследование на аллергены ребенку может назначить педиатр или аллерголог.
Кровь на аллергены у детей берется из вены, врач назначает тест из той группы аллергенов, которые являются наиболее вероятными «виновниками» аллергического заболевания.
При помощи панелей на аллергены можно установить непереносимые пищевые продукты, растения, аллергию на животных и бытовую пыль.
В некоторых медцентрах предлагают инновационную технологию ImmunoCAP, обозначаемую также как Phadiatop Infant или Фадиотоп детский.
Это исследование специально разработано для установления предрасположенности детей до 5 лет к аллергическим реакциям.
ImmunoCAP позволять установить самые низкие концентрации IgE-антител и реакцию организма на отдельные аллергены.
Диагностика аллергии и установление конкретных раздражителей при современном уровне возможностей медицины не представляет особой сложности.
Своевременное обследование позволит получить полноценное лечение, которое во многих случаях помогает полностью победить аллергию.
источник

Установить точный диагноз даже при наличии множества симптомов трудно, поскольку аллергия умело маскируется под кишечные, дерматологические или бронхо-легочные заболевания.
Успех лечения аллергии целиком зависит от полной изоляции больного и провоцирующих факторов. Анализ крови позволяет установить наличие аллергической реакции и провести идентификацию аллергена или целой группы таковых.
Аллергия – это острая, неадекватная реакция иммунной системы человека на тот или иной раздражитель. Организм аллергика, сталкиваясь с раздражителем, начинает «атаковать и обезвреживать» здоровые клетки одной или нескольких систем организма.
При этом на уровне кровяного гомеостаза происходят видимые для анализа изменения. Организм начинает вырабатывать определенные антитела (иммуноглобулины класса Е), которые определяются при анализе крови на аллерген.

Проведение данного анализа назначает врач-аллерголог, исходя из предварительного диагноза или подозрения на аллергию. Цель специфического анализа крови – установить точно, какое вещество вызывает повышенную чувствительность организма.
Предварительный диагноз под вопросом устанавливается на приеме путем осмотра пациента, опроса его или его родителей (в случае с детьми).
Заподозрить аллергию у больного можно исходя из следующих симптомов:
- частые, трудноизлечимые простудные заболевания;
- хронический ринит;
- астматический компонент при простудных заболеваниях;
- дерматиты, экзема, периодические, повторяющиеся высыпания в виде крапивницы;
- длительное несварение желудка, проблемы со стулом при нормальном питании и здоровой пищеварительной системе;
- у грудничков – частые срыгивания, плохой набор веса, беспокойное поведение;
- необычные симптомы в обычных условиях + присутствие аллергиков в семейном анамнезе.
Перед тем, как направить на специфический анализ, врач назначает общий анализ крови. По нему можно судить о наличии или отсутствии аллергической реакции в организме в принципе.
Если аллергия есть, то общий анализ покажет содержание эозинофилов (гранулоцитарных лейкоцитов) выше нормы.
Существует 2 вида лабораторных исследований на аллергию:
Анализ крови на аллергены можно проводить и взрослым и маленьким пациентам.
Показания для проведения кожных проб ограничивает возраст пациента. Детям до 3 лет, а по индивидуальным показаниям до 5 лет, кожные пробы не проводят. Это связано с тем, что
- детский организм слишком чувствительно отреагирует на введение даже минимальной дозы аллергена при проведении анализа;
- кожная реакция может быть вызвана механическим повреждением кожного покрова, а не аллергеном.
Ограничения в проведении анализа на аллергены методом кожных проб распространяются на беременных и кормящих женщин, возрастных пациентов старше 65 лет и ослабленных пациентов с тяжелыми патологиями.
Для взрослых пациентов кожные пробы проводят на самые распространенные аллергены. Для чего в зоне предплечья на внутренней стороне руки «царапают» кожу и в ранки вводят аллергены.
Обратите внимание! При нарушении целостности кожных покровов для определения аллергена не должны быть затронуты капилляры, чтобы аллерген не попал в кровь пациенту.
Таблица методов проведения кожной пробы
| Вид пробы | Проведение |
| Кожная проба | Аллерген в растворенном виде наносится на неповрежденную кожу |
| Прик-тест | Раствор капают на кожу и прокалывают ее иглой на глубину 1 мм |
| Проба скарификатором | Раствор наносят на кожу и скарификатором (одноразовым медицинским «копьем» для прокалывания кожи) наносят неглубокие царапины |
За один раз можно проверить не более полутора десятков специфических аллергенов.
Таблица аллергенов
| Аллергены | Проявления и особенности |
| Пищевые продукты | Повышенная чувствительность к отдельным продуктам связана с особенностями организма больного. Наиболее часто это нехватка пищеварительных ферментов, которая делает пищевую систему неспособной для переваривания каких-то продуктов, в основном белков. Проявляется в виде кожных высыпаний, несварения или острой реакции, до анафилактического шока. Пищевая аллергия может иметь психогенную природу, когда реакция неприятия пищи возникает на почве непереносимости запаха, вкуса, текстуры. Различают реакцию с выработкой защитных глобулинов. Эту аллергию можно вылечить путем постепенного приучения аллергика к продукту во время ремиссии. Непереваривание пищи без выработки специфических IgE антител остается с человеком на всю жизнь, являясь индивидуальной особенностью обмена веществ. |
| Пыльца растений | Сенная лихорадка в сезон цветения проявляется насморком, коньюктивитом, слезотечением, бронхо-легочными патологиями. Раздражителем является пыльца цветущих растений, независимо от их вида. |
| Домашняя пыль | Бытовая пыль сама по себе безобидна. Неадекватную реакцию чувствительных людей возбуждает пылевой клещ – сам или продукты его жизнедеятельности. Симптоматика уменьшается прямо пропорционально тому, сколько времени больной проводит в закрытом помещении, как часто проводится влажная уборка, насколько много в жилье «пылесборников»: открытых стеллажей с книгами, мягкой мебели, ткани в интерьере, ковров. |
| Животные | Чувствительность к животным возникает как реакция на белок, попадающий в дыхательные пути, на кожу при контакте. Шерсть животных не аллерген. Провоцируют аллергика слюна, выделения пото-жировых желез, перхоть. |
| Паразиты | Глистная инвазия, грибок может спровоцировать реакцию отторжения на чужеродный белок. Второй вид аллергии при заражении глистами – это появление повышенной чувствительности к ранее хорошо переносимым веществам. Здесь наличие паразитов извращает работу иммунной системы. |
| Химические вещества | Аллергическая реакция на бытовую химию, химические вещества, с которыми человек сталкивается по роду своей деятельности очень распространенный вид аллергии. Проявляться она может как контактная – дерматитом, экземой. Или как дыхательная – астматическими и псевдо астматическими проявлениями. |
| Медикаменты | Аллергия на лекарства возникает примерно у 5% населения. Однако жалобы на развитие таковой предъявляют около трети больных, путая аллергическую реакцию с побочным действием препарата. Частые провокаторы медикаментозной аллергии это препараты на основе животного белка (вакцины), препараты крови. |
Обратите внимание! Кожные пробы назначают как целенаправленный анализ для подтверждения выявленного аллергена или для выявления реакции на распространенный аллерген.
При невнятной реакции кожи говорят о сомнительном результате или об отсутствии оного, поскольку нет возможности однозначно его трактовать. Для установления диагноза больному назначают дополнительные исследования крови.

Анализ крови на аллергены определяет иммунологический профиль человека. Но о нем, как об установившемся состоянии можно говорить только в случае с взрослыми пациентами.
В детском возрасте иммунная система находится в стадии формирования и чувствительность к тому или иному аллергену может возникать и пропадать. Раннее выявление аллергена имеет решающее значение для успеха лечения.
Преимущества анализа крови на аллергию при диагностике:
- Достоверный анализ крови на аллергию можно проводить уже с 4 месяцев жизни ребенка.
- Возможен параллельный прием антигистаминных препаратов.
- Диагностируется сразу несколько аллергенов.
- Забор крови (анализ без введения аллергена) безопасен для больного.
- Анализ доступен для проведения в моменты обострения болезни.
Забор крови проводят из вены. Для определения иммунологического профиля кровь изучают на содержание:
- общего иммуноглобулина IgE;
- специфического Е иммуноглобулина.
По уровню обнаруженных антител судят о наличии и силе аллергической реакции организма на определенный раздражитель.

Таблица нормы уровня IgE в крови, общий показатель, в зависимости от возраста обследуемого
| Возраст обследуемого | Среднее значение нормы в МЕ/мл, верхняя граница |
| до 3 месяцев | 2 |
| от 3 месяцев до 6 | 10 |
| от 6 месяцев до года | 15 |
| до 6 лет | 60 |
| до 10 лет | 90 |
| до 16 лет | 200 |
| от 16 лет и старше | 100 |
к содержанию ↑
Анализ крови на содержание специфических иммуноглобулинов позволяет выявить определенную аллергию и определить, насколько больной чувствителен к данному аллергену.
Анализ крови на IgG4 у ребенка позволяет точно определить наличие повышенной чувствительности к еде. Для этого сыворотку крови лаборант смешивает с различными аллергенами и определяет уровень исследуемого глобулина.

Таблица анализа крови на специфический IgG4
| Показатель IgG4 в ед\мл | Уровень сенсибилизации |
| до 50 | нет чувствительности |
| от 50 до 100 | слабый |
| от 100 до 200 | средний |
| выше 200 | высокий |
Анализ на специфические иммуноглобулины IgE носит более обширный характер. Для его проведения разработаны определенные панели аллергенов, состоящие из нескольких десятков видов, например, грибков.
Список аллергенов для сдачи анализов вам или вашему ребенку определяет аллерголог. Иногда, если имеется подозрение на определенный аллерген, анализ крови может проводиться изолированно.
Таблица показателей уровня антител к IgE
| класс | показатель анализа крови (в кЕдА/л) | уровень |
| до 0,35 | отсутствует | |
| 1 | от 0,351 до 0,69 | низкий |
| 2 | от 0,70 до 3,49 | средний |
| 3 | от 3,5 до 17,49 | выше среднего |
| 4 | от 17,5 до 49,99 | высокий |
| 5 | от 50,0 до 100,0 | насыщенный |
| 6 | выше 100,0 | крайне высокий |
к содержанию ↑
Как сдавать ребенку анализ крови? Как подготовиться взрослому пациенту? Сдавать на тощак или нет? Что можно кушать и когда?
Подготовка к анализу включает в себя:
- исключение острой, тяжелой, экзотической пищи из рациона полностью;
- исключение тяжелых физических нагрузок;
- анализ крови может быть некорректным в период психо-эмоциональных стрессов;
- приостановить прием не жизненно важных препаратов;
- о необходимых медикаментах сообщить врачу в период обследования;
- в день сдачи крови на анализ не принимать с утра пищу – результаты должны быть натощак;
- маленьких детей не кормить минимум за 3 часа до забора крови.
Если вы сдаете анализ крови с ребенком в муниципальном учреждении, то можно приготовить и взять с собой одноразовый катетер для забора крови типа «бабочка».
Стоимость Анализа крови на аллергены в платных учреждениях колеблется от 300 рублей за отдельный анализ до 2000 рублей за панель.
источник
Поллиноз или пыльцевая аллергия – широко распространенное аллергическое заболевание, при котором в качестве аллергенов выступает пыльца различных растений.
Это и аллергия на травы, аллергия на деревья, аллергия на самые обычные растения. Поллиноз может проявляться клинически в виде аллергического ринита (см стр. аллергический ринит), конъюнктивита, атопического дерматита и в других формах. У детей поллиноз, который имеет тенденцию к нарастанию симптомов, может привести к развитию пыльцевой бронхиальной астмы (cм стр. бронхиальная астма). Характерной чертой поллиноза является повторяющаяся сезонность проявлений, совпадающая с сезоном пыления тех растений, на пыльцу которых реагирует больной.
Пыльцевые аллергены. Сезонность обострений аллергической реакции при пыльцевой аллергии обусловлена биологическими циклами цветения конкретных растений, повторяющимися в определенные сроки. Поэтому, если ежегодно, в один и тот же месяц (весной, летом или осенью) у больного появляются симптомы поллиноза (например, зуд глаз, насморк, слезотечение, чихание), то самой вероятной причиной этого является пыльца какого-то растения, цветущего в данное время.
Растения в средней полосе России цветут с марта по октябрь включительно. В любом периоде в воздухе одновременно могут быть обнаружены десятки видов пыльцы различных растений. При этом, у большинства больных поллинозом аллергия развивается только на определенные виды растений. Поскольку каждый вид растений выбрасывает пыльцу в воздух в течение нескольких недель, средняя продолжительность обострения пыльцевой аллергии составляет обычно от одного до двух месяцев. Симптомы аллергии зависят от индивидуальной чувствительности больного и от количества пыльцы в воздухе.
Среди тысяч видов растений нашей полосы лишь несколько десятков видов продуцируют пыльцу, которая может вызывать аллергию. Обычно это — ветроопыляемые растения, выделяющие огромные количества очень мелкой пыльцы, переносимой ветром на большие расстояния. Концентрация пыльцы в атмосфере связана с температурой воздуха, атмосферным давлением и скоростью ветра. В сухую теплую погоду растения пылят наиболее интенсивно, и симптомы аллергии максимальны. В холодные и дождливые дни пыльцы выбрасывается значительно меньше. Эти дни для больных поллинозом являются наиболее безопасными. Надо также знать, что в ранние утренние часы интенсивность пыления растений наибольшая, днем она снижается и ночью минимальна.
Для средней полосы России выделяют три пика частоты проявлений поллиноза, которые связаны с цветением трех разных групп растений:
- АПРЕЛЬ-МАЙ — в воздухе пыльца деревьев (береза, ольха, орешник и др.);
- ИЮНЬ-ИЮЛЬ — в воздухе пыльца злаковых трав (ежа, мятлик, райграс, рожь и др.);
- АВГУСТ-СЕНТЯБРЬ — в воздухе пыльца сорных трав (полынь, амброзия и др.).
Примерные сроки цветения растений в полосе Москвы описаны здесь . Надо учитывать, что, в зависимости от метеоусловий, сроки цветения растений могут на 7—10 дней отклоняться от средних календарных сроков.
Перечень самых важных пыльцевых аллергенов представлен здесь .
При возникновении аллергии на одно из растений любого семейства велика вероятность, что такая же реакция разовьется и на другие растения этого же семейства. У части больных развивается пыльцевая аллергия на две или все три группы указанных растений. При аллергии на цветение актуальна проблема перекрестной реакции больных на другие аллергены, находящиеся на продуктах растительного происхождения (см. стр. Перекрестные аллергены).
При аллергии на пыльцу, на цветение необходимо осторожно относиться к фитолечению. Разведение комнатных цветов также может вызывать осложнения аллергии. Многие из пациентов, страдающих поллинозом, испытывают аллергические реакции на определенные пищевые продукты, которые следует знать. Наиболее частые перекрестные реакции представлены в таблице. Однако конкретный список противопоказанных продуктов индивидуален для каждого пациента. Соблюдение гипоаллергенной диеты (диеты без аллергенов) особенно важно в период обострения пыльцевой аллергии. Следует помнить, что число значимых аллергенов пыльцы с каждым сезоном цветения может увеличиться, а аллергические реакции на них — усилиться. Чем раньше пациент придет к врачу и установит диагноз, тем выше шансы остановить и облегчить развитие болезни.
Частые перекрестные реакции при пыльцевой аллергии
источник