Прегравидарная подготовка подразумевает полное обследование супружеской пары. Врач назначит объем исследований для желанного зачатия, в который входит анализ крови на резус-фактор и группу крови. Совместимость партнеров этим не ограничивается: при необходимости можно сдать тест на индивидуальную совместимость супругов.
Посткоитальный тест позволяет своевременно обнаружить шеечный фактор бесплодия, когда сперматозоиды неспособны проникнуть в матку через цервикальный барьер.
Женщине и мужчине при планировании беременности надо сдать венозную кровь на группу и Rh-фактор. Для будущей мамы оптимально иметь любую группу, кроме первой. Резус-фактор должен быть положительным. В этом случае нет никакой необходимости сдавать анализ мужчине. Однако при 0(I) и Rh-отрицательном факторе у женщины, очень важно выявить, какая группа и резус у будущего папы. Совместимость партнеров во многом зависит от этих показателей, но это вовсе не является препятствием для успешного зачатия. При наступлении беременности у несовместимых партнеров врач будет проводить профилактические и лечебные мероприятия по предотвращению осложнений.
Если выявлена несовместимость крови супругов, то при планировании зачатия и во время вынашивания плода надо выполнять рекомендации специалиста на всех этапах.
При планировании беременности можно сдать тест на индивидуальную совместимость супругов, чтобы вовремя выявить редко встречающийся, но очень существенный фактор бесплодия. Цервикальная слизь в шейке матки выполняет защитную функцию, обеспечивая барьер на пути микробов в верхние отделы детородных органов.
При возникновении индивидуальной реакции на сперматозоиды мужа с помощью посткоитального теста можно обнаружить шеечный фактор бесплодия: мужские половые клетки не могут преодолеть цервикальный барьер, поэтому беременности нет. Условиями для проведения теста являются:
- проведение обследования в день ожидаемой овуляции;
- предварительное воздержание от интимной близости в течение 2 суток;
- после полового акта необходимо лежать около 2 часов с приподнятым положением таза;
- нельзя проводить гигиенические процедуры.
Во время обычного гинекологического осмотра необходимо взять цервикальную слизь для обследования. В лаборатории можно выяснить наличие сперматозоидов в слизи.
В норме вагинальные выделения в овуляцию наиболее оптимальны для зачатия. Цервикальная слизь должна быть:
В хороших условиях сперматозоиды легко проникают в матку, но при густой и вязкой слизи мужским половым клеткам крайне сложно преодолеть цервикальный барьер.
Важными факторами, указывающими на совместимость партнеров, будут следующие показатели:
Плохой результат на совместимость указывает на наличие неподвижных или «топчущихся на месте» половых клеток. В этом случае можно сделать анализ на антиспермальные антитела, выявляемые в крови у женщины и в цервикальной слизи. При их обнаружении врач предложит вариант искусственной инсеминации для успешного зачатия.
При планировании беременности супружеской паре желательно заранее выявить факторы несовместимости. Обязательно надо сдать анализ крови на резус-фактор, чтобы выявить риск будущих осложнений при несовместимости супругов. Необходимость проведения посткоитального теста возникает в тех случаях, когда врач не видит причин для бесплодия, а желанного зачатия не происходит. Важно аккуратно выполнить предварительные условия и провести тестирование в периовуляторные дни.
При выявлении индивидуальной несовместимости для зачатия надо будет использовать вариант искусственной инсеминации, когда с помощью специальной процедуры мужские половые клетки попадают в матку, минуя цервикальный барьер.
Несоответствие резус-факторов встречается достаточно часто, но это вовсе не препятствие для осуществления мечты. Главное, слушать врача, выполнить рекомендации специалиста, и все получится отлично, не так ли?
источник
Сегодня бесплодных пар становится все больше, и это очень печально. Если при обследовании обоих супругов не обнаружено каких-либо патологий со стороны репродуктивной системы, то врачи назначают анализ на совместимость партнеров.
Что такое совместимость?
Примерно 6% всех причин отсутствия или невынашивания беременности составляет бесплодие на иммунологической почве. Это значит, что два человека несовместимы между собой, в организме женщины вырабатываются антитела к сперматозоидам мужчины, в результате чего они погибают как чужеродные частицы. Естественно, беременность в этом случае наступить не может, но даже если она произошла, то плодное яйцо, имеющее половину хромосомного набора от отца, также станет чужеродным и уничтожится на сроке до трех недель.
На сегодняшний день окончательно не ясно, почему так происходит, но уже подтверждено, что выскабливания, операции на яичниках и матке, наличие внутриматочной спирали, и даже воспаления могут быть причиной активации антител, направленных на уничтожение сперматозоидов.
Мужской организм также сам может иметь антитела к своим собственным сперматозоидам. Это можно понять, если во время исследования в микроскопе видны склеенные между собой и малоподвижные сперматозоиды. Предполагают, что спровоцировать образование антител может высокая температура, травмы и операции на мошонке.
Анализ на совместимость супругов
Для того чтобы проверить, насколько два человека подходят друг другу, проводят ряд исследований.
Самый первый анализ на совместимость – это посткоитальный тест (Шуварского-Гуннера). Суть его заключается в определении количества живых сперматозоидов в цервикальной слизи, взятой из влагалища у женщины в период овуляции. Небольшое количество слизи наносят на предметное стекло и исследуют в микроскопе.
Этот анализ на совместимость не все врачи считают достоверным, т. к. необходимо проводить обследование именно в овуляцию, тогда как в другое время качество шеечной слизи сильно меняется и возможен ложноотрицательный результат. Неправильным тест может быть и по другим причинам, например, недостаток эстрогенов в организме женщины, стеноз цервикального канала, рубцы на шейке, воспаление цервикального канала. Анализ может быть неточным и по причине олигоспермии и сексуальных расстройств у мужчины.
Ввиду большого числа погрешностей, это тест не стоит рассматривать как основной, существуют и другие более достоверные методы обследования.
Для уточнения может быть проведена проба Курцрока-Милллера. Она заключается в том, что шеечная слизь женщины соединяется на предметном стекле со сперматозоидами другого мужчины, а сперматозоиды мужчины – со слизью другой (рожавшей) женщины.
Определение антиспермальных антител (MAR- тест и метод латексной агглютинации) – это основной иммунологический анализ на совместимость. Он проводится как у мужчин, так и у женщин, в парах, которые имеют отрицательный посткоитальный тест. Материалом служит сперма, слизь и кровь.
Существует и генетический анализ на совместимость (HLA-типирование), в ходе которого изучается уровень сходства ДНК матери и отца. В норме этих совпадений быть не должно.
Природа так задумала, что при «похожести» генов ребенок просто не должен рождаться, ведь с генным материалом он наследует не только внешние признаки, но и предрасположенность к каким-либо заболеваниям. Нагляднее всего об этом можно рассказать, взглянув на детей, чьи родители являются родственниками. У большинства имеются отклонения физического и психического характера. А связано это с наследованием одинаковых генов.
Поэтому, если иммунологическую несовместимость можно преодолеть, то на генетику повлиять никак нельзя. Конечно, любая форма несовместимости приносить супругам боль и переживания, но стоит взвесить все «за» и «против», прежде чем принимать решение о расставании или использовании донорского материала для зачатия.
источник
В некоторых случаях после обследования планирующих зачатие ребенка мужчины и женщины не выявляется никаких отклонений в состоянии их репродуктивного здоровья, а желаемая беременность так и не наступает. В таких ситуациях репродуктологи могут порекомендовать паре пройти такое исследование, как анализ на совместимость партнеров для зачатия (или посткоитальный тест). Этот лабораторный метод обследования позволяет выявить иммунологическое бесплодие, при котором из-за некоторых особенностей в работе иммунной системы женщины зачатие не может наступить. В этой статье вы ознакомитесь с сутью, показаниями, способами подготовки и сдачи анализа на совместимость партнеров для зачатия. Эта информация поможет составить представление о таком способе диагностики бесплодия, и вы сможете задать интересующие вас вопросы своему лечащему врачу.
Такой вид бесплодия называется иммунологическим, т. к. иммунная система женщины по какой-то причине вырабатывает антиспермальные антитела (АсАт или антитела к сперматозоидам), которые вызывают их неподвижность и гибель. При их выявлении говорят об иммунологической несовместимости пары.
Посткоитальный тест позволяет определить наличие антиспермальных антител в цервикальной слизи, через которую проходят сперматозоиды из влагалища в матку. Цель такого исследования (или таких его модификаций, как проба Курцрока-Миллера или Шуварского) – выяснение взаимодействия между цервикальным секретом и сперматозоидами.
Принцип посткоитального теста состоит в сдаче образца слизи из канала шейки матки через 4-6 часов после полового акта. Его исследование позволяет установить, насколько цервикальный секрет способствует миграции сперматозоидов в полость матки. Во время исследования устанавливается количество мужских половых клеток во взятом образце и их подвижность.
Прежде чем дать ответ на этот вопрос, рассмотрим функции цервикальной слизи во время овуляции – самого благоприятного периода для оплодотворения яйцеклетки.
В норме во время овуляции цервикальная слизь выполняет следующие функции:
- обеспечивает благоприятные условия для продвижения сперматозоидов в полость матки и маточные трубы;
- защищает мужские половые клетки от кислой среды влагалищных выделений;
- «отбирает» наиболее сильные и жизнеспособные сперматозоиды;
- помогает отобранным мужским половым клеткам накапливать энергию;
- обеспечивает запуск реакции капацитации, которая позволяет сперматозоидам трансформироваться и становиться способными к зачатию (т. е. проникновению в яйцеклетку).
До и после периода овуляции цервикальный секрет становится более вязким, и его основная функция заключается в защите матки от инфекционных агентов. Кроме этого, вязкая слизь задерживает сперматозоиды.
Секрет цервикального канала вырабатывается находящимся в шейке матки цилиндрическим эпителием. В зависимости от уровня половых гормонов шеечная слизь изменяет свои свойства на протяжении цикла:
- Фолликулярная фаза. Во время этой фазы, начинающейся с 1-го дня ежемесячного кровотечения до начала овуляции (с 1 по 13-14 день при стандартном цикле в 28 дней), уровень эстрогенов постепенно повышается. Пока он остается низким, цервикальная слизь имеет вязкую консистенцию.
- Фаза овуляции. При стандартном цикле выход яйцеклетки из яичника происходит примерно на 13-14 день. В организме повышается уровень эстрогенов и лютеинизирующего гормона. Под их воздействием секрет становится более жидким и водянистым. В его толще появляются своеобразные поры, которые дают возможность сперматозоидам поступать в полость матки. Кроме этого, секрет выполняет роль фильтра, отсеивающего ослабленные мужские половые клетки. Попадая в цервикальную слизь, сперматозоиды сохраняют свою жизнеспособность на протяжении нескольких дней и накапливают за это время необходимую для дальнейшего передвижения энергию.
- Фаза желтого тела (или лютеиновая). Этот период начинается после завершения овуляции и заканчивается в первый день месячных. На состав цервикальной слизи в это время влияют андрогены, прогестерон и эстрадиол. Эти гормоны повышают ее вязкость и плотность, в ней увеличивается количество клеточных элементов, и сперматозоиды не могут поступать в полость матки.
Вышеописанные особенности в составе слизи важны при проведении посткоитального теста, т. к. несвоевременность выполнения анализа может давать ложноположительные результаты.
На возможность наступления оплодотворения могут влиять различные свойства цервикальной слизи:
- Вязкость. Этот параметр зависит от концентрации белков и ионов, молекулярного состава, количества клеточных элементов. Перед выходом яйцеклетки из фолликула вязкость секрета значительно снижается, а перед наступлением менструального кровотечения достигает своего максимума.
- Растяжимость. Этот параметр отображает эластичность цервикального секрета. Во время овуляции такой показатель составляет 12 см, а в остальные фазы – менее 4 см.
- Кристаллизация. Этот параметр может рассматриваться после высыхания отобранного материала на предметном стекле. Перед наступлением овуляции секрет формирует на нем похожие на листья папоротника изображения.
Вышеописанные параметры оцениваются при помощи другого специального анализа – индекса цервикальной слизи.
Назначение посткоитального теста рекомендуется в следующих клинических случаях:
- отсутствие наступления беременности на протяжении 12 месяцев регулярной половой жизни без контрацепции;
- подозрение на иммунологическую несовместимость партнеров для зачатия.
Фазы менструального цикла оказывают влияние на свойства цервикальной слизи и поэтому анализ на совместимость для зачатия должен выполняться за 1-2 дня до наступления овуляции. При стандартном цикле такой тест обычно проводится в 12-13 день цикла.
Для того чтобы точно установить дату предполагаемой овуляции, а значит, и день выполнения анализа, необходимо:
- выяснить дату первого дня последнего менструального кровотечения (более чем у половины женщин овуляция происходит на 13-й день);
- измерять базальную температуру и составлять ее график на протяжении 3-4 циклов – ректальную температуру до утреннего подъема с постели начинают измерять с первого до последнего дня цикла, по составленному графику определяется день овуляции (при ее наступлении температура повышается до 37 °C);
- проводить тесты на овуляцию – анализ позволяет определить день резкого повышения уровня лютеинизирующего гормона, которое указывает на приближение овуляции;
- провести УЗИ яичников для изучения состояния фолликулов – при визуализации специалист может определить зрелость яйцеклетки в фолликуле и его готовность к вскрытию.
За 3-4 дня до проведения посткоитального теста паре следует пройти ряд диагностических исследований:
- анализы на заболевания, передающиеся половым путем (ЗППП) – эти исследования необходимы для женщины, т. к. такие инфекции способны влиять на качество цервикального секрета и делать его непригодным для сперматозоидов;
- спермограмма – этот анализ позволяет определить количество и подвижность мужских половых клеток в сперме мужчины и их пригодность к зачатию.
Перед сдачей теста женщина должна быть полностью здорова, т. к. на достоверность результатов способны повлиять недавно перенесенные вирусные или инфекционные заболевания (например, ОРВИ), стрессы, смена климатических условий или характера питания. Эти факторы способны спровоцировать более раннюю или позднюю овуляцию. Особенно негативно на результатах анализа могут сказаться недолеченные половые инфекции, т. к. отторгающиеся клетки эндометрия или влагалища делают слизь цервикального канала более вязкой.
Начать готовиться к сдаче анализа на совместимость партнеров к зачатию необходимо за 3-4 дня (т. е. с 10-го дня цикла):
- Отказаться от секса за 3-4 дня до сдачи анализа.
- Не принимать препараты, которые способны оказывать влияние на наступление овуляции (Тамоксифен, Анастразол, Клостилбегит и др.).
- Не применять вводимые во влагалище формы препаратов (свечи, суппозитории, шарики, таблетки или крема).
- Отказаться от влагалищных контрацептивов и не пользоваться лубрикантами.
- Накануне, за 4-6 часов перед сдачей анализа, должен состояться половой акт. После секса не следует сразу вставать с постели. В положении лежа необходимо находиться около 30-40 минут. После полового акта нельзя подмываться, принимать ванну, спринцеваться или пользоваться тампонами. Для предупреждения вытекания спермы можно воспользоваться ежедневной прокладкой.
Обычно забор материала для выполнения посткоитального теста проводят в утренние часы:
- Женщина раздевается и ложится на гинекологическое кресло.
- Врач вводит гинекологическое зеркало во влагалище для обеспечения доступа к цервикальному каналу.
- Забор материала проводится специальной пипеткой или одноразовым шприцем без иглы. Слизь берется из канала шейки матки и заднего свода влагалища.
- Полученный образец наносят на стекло и накрывают вторым стеклом. Их края заливают парафином для обеспечения герметизации.
- Стекла отправляют в лабораторию.
Недостоверные результаты анализа на совместимость мужчины и женщины для зачатия могут наблюдаться в следующих случаях:
- тест сдавался не во время фазы овуляции;
- с момента полового акта прошло более 4-24 часов;
- наличие воспалительных заболеваний половых органов или урогенитальных инфекций у женщины;
- гормональный дисбаланс, проявляющийся снижением уровня эстрогенов, влияющих на вязкость цервикального секрета;
- применялись гормональные препараты или спермициды;
- небольшое количество спермы или снижение подвижности сперматозоидов именно при последнем половом акте.
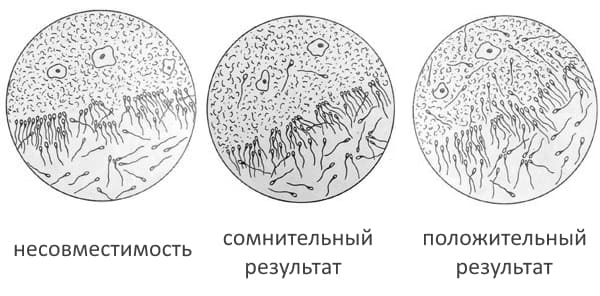
Результаты анализа на совместимость партнеров к зачатию могут быть такими:
- положительный – в отобранном образце выявлено 25 сперматозоидов с достаточной подвижностью и у женщины есть очень высокий шанс для наступления беременности;
- удовлетворительный – в отобранном образце выявлено 10 или более сперматозоидов с прямолинейной подвижностью и у женщины высокий шанс для наступления беременности;
- сомнительный – в отобранном образце выявлено от 5 до 10 сперматозоидов с низкой подвижностью и у женщины невысокий шанс к наступлению беременности или тест был выполнен не перед овуляцией;
- плохой – в отобранном образце выявлены только неподвижные сперматозоиды, т. е. вероятность наступления беременности чрезвычайно низкая или отсутствует;
- отрицательный – в цервикальном секрете не обнаружены сперматозоиды (например, из-за нарушении попадания спермы во влагалище или эякуляции).
Факторов, способных влиять на достоверность результатов этого анализа, достаточно много. Именно поэтому специалисты рекомендуют не ограничиваться сдачей только одного теста. Единичный отрицательный или плохой результат посткоитального теста еще не является поводом для постановки диагноза «иммунологическое бесплодие». Такой заключительный диагноз может выставляться только после получения 3 отрицательных результатов анализа на совместимость для зачатия, указывающих на наличие антиспермальных антител в цервикальной слизи, убивающих сперматозоиды. Тесты выполняют в разных менструальных циклах с промежутками в 2-3 месяца.
Назначить проведение анализа на совместимость партнеров для зачатия может врач-репродуктолог или гинеколог. Показанием для выполнения такого теста является отсутствие наступления беременности на протяжении года при регулярной половой жизни или подозрение на иммунологическое бесплодие.
Анализ на совместимость партнеров для зачатия используется репродуктологами для выявления иммунологического бесплодия, при котором в состав цервикальной слизи входят антиспермальные антитела, вырабатывающиеся в организме женщины на сперму определенного мужчины. При получении отрицательного результата для постановки диагноза женщина должна выполнить 3 теста, т. к. существует множество факторов, способных провоцировать появление ложных результатов.
Специалист рассказывает об иммунологическом бесплодии:
источник
Многочисленные неудачи при попытках зачать ребенка могут обуславливаться иммунными нарушениями у супругов. Одно из самых распространенных таких нарушений – идентичность HLA-антигенов женщины и мужчины. Поэтому парам, которым длительное время не удается зачать ребенка, рекомендуют проверить HLA-совместимость. Анализ крови HLA на совместимость супругов позволяет определить степень «несовместимости». HLA-типирование дает возможность уточнить причины бесплодия и определить дальнейшую тактику лечения пары.
На поверхности всех клеток организма имеются особые рецепторы – белковые антигены главного комплекса гистосовместимости. Уникальность структуры этих рецепторов у каждого человека обеспечивает надежность работы иммунной системы, функционирующей по принципу «свой-чужой». На поверхности лейкоцитов находится больше всего HLA-антигенов. При изменении структуры рецепторов (обнаружения чужеродного тела или опухолевого перерождения клетки) антиген связывается иммунными клетками и посредством НLА – комплекса инициируется запуск иммунного ответа.
Плод получает от каждого из родителей по одному гену, наследуя, таким образом, от них по 50% генетической информации. То, что для организма матери ребенок – чужеродное тело, запускает определенные иммунологические реакции, которые способствуют сохранению беременности. Различия белковых структур антигенов НLА плода и матери – важный фактор для полноценного развития беременности. Организм матери в норме с самых ранних сроков вырабатывает к антигенам ребенка антитела. Когда антигены НLА родителей похожи, что случается при близкородственном браке, в следствии каких-либо эндокринных или иммунологических нарушений у матери, нарушается антигенная стимуляция, и течение беременности осложняется тяжелыми гестозами или может самопроизвольно прерваться. Каждый третий случай бесплодия и привычного невынашивания беременности обусловлен генетическими особенностями пары.
Чтобы определить степень схожести антигенов НLА паре проводят анализ HLA-типирования. Для анализа делают забор венозной крови, из которой выделяют лейкоциты, затем, используя метод полимеразной цепной реакции, проводят HLA-типирование.
Желательно, чтобы будущие родители ещё до предполагаемого зачатия прошли клиническое обследование. Назначение необходимых анализов и выдача направления на обследование производится терапевтом и гинекологом. Когда все анализы отличные, а беременность не наступает, то причина может быть не в состоянии здоровья партнеров по отдельности, а скрываться в иммунологической совместимости пары.
Схожесть партнеров по показателям тканевой совместимости служит причиной недостаточной активности иммунной системы женщины, в результате в организме не запускаются реакции, которые необходимы для зачатия и сохранения беременности.
Нередко организм женщины воспринимает сперматозоиды мужчины, как вредоносные агенты, и начинает интенсивную выработку белков-антител, которые их обезвреживают, подавляя способность к оплодотворению. Невозможность встречи сперматозоидов с яйцеклеткой делает и наступление беременности невозможным.
Таким образом, случаи, когда необходимо сдавать анализ на совместимость, нередки. Для исключения возможности возникновения подобных проблем у пары, обоим нужно сдать анализ крови на совместимость, HLA-типирование.
Когда после консультации с врачом, парой принимается решение продолжать попытки зачатия общего ребенка, то может быть рекомендовано проведение процедуры активной или пассивной иммунизации.
Активная иммунизация матери проводится концентрированной культурой лимфоцитов партера или донора, и позволяет преодолеть проблему сходства партнеров по HLA-антигенам. Процедура должна «научить» женский организм распознавать клетки партнера. Обычно процедуру проводят в три этапа при помощи препарата, который изготавливают из крови партнера или донора. На сегодняшний день мнения специалистов генетиков и иммунологов о эффективности иммунотерапии лимфоцитами разделались пополам. Одной стороной этот метод считается средством спасения, а другой вовсе отрицается её всяческий смысл.
Некоторые данные свидетельствуют о 60% случаев эффективности тщательно подобранного и вовремя назначенного метода активной иммунизации. Процедуру иммунизации лимфоцитами, к сожалению, сейчас можно пройти только в некоторых крупных городах.
Пассивная иммунизация является более доступной, для нее нет необходимости в длительном периоде подготовки, но данные об её эффективности противоречивы. Этот метод состоит в иммунизации матери при помощи препаратов иммуноглобулинов. Препарат назначается исключительно врачом, как правило, внутривенно, в три этапа.
Важность этих анализов состоит в том, что они предоставляют паре возможность осознанного выбора при оценке всех рисков в пользу продолжения попыток зачатия или в пользу услуг банка яйцеклеток и спермы. Поэтому перед принятием такого серьезного решения, необходимо владеть соответствующей информацией и заручиться мнением нескольких специалистов иммунологов и генетиков.
источник
Страна Мам → Тест на совместимость. что. как. зачем.
 | Всем девочкам привет Хотела вот что узнать кто знает как сдается тест на совместимость. нужно сдавать анализы или как то по другому?? Читать полностью |
| +28 Зарегистрируйтесь и получите возможность оценивать материалы, общаться в комментариях и многое другое!’)»> Зарегистрируйтесь и получите возможность оценивать материалы, общаться в комментариях и многое другое!’)»> |  89елена 89елена | 11.03.2013 | 308 | 2 | 36 комментариев |
| Рецепты от Поваренок.ру |
|
|
|
| |||||||||||||||||
В интернете инфы полно:
Проводится это исследование на 12-14 день менструального цикла женщины (считая с первого дня начала кровянистых выделений). Смысл его заключается в совмещении цервикальной слизи, взятой из шейки матки женщины со спермой мужчины (с воздержанием 3-5 дней). Несмотря на простоту, тест дает очень много информации в отношении того, кого нужно лечить в первую очередь.
Во-первых, во время теста делается спермограмма – то есть устанавливается, есть ли сперматозоиды в эякуляте, и каково их качество.
Во–вторых, смотрится качество цервикальной слизи, и соответственно делаются предположения о гормональной регуляции организма женщины.
В-третьих, сам тест имеет четыре различных варианта результатов:
Первый – если сперматозоиды проникают в слизь и через час 90% из них имеют хорошую подвижность, то результат можно считать нормальным (по совместимости спермы и цервикальной слизи). При таком результате, в случае бесплодного брака больше года чаще всего бесплодие связано с нарушением проходимости маточных труб женщины, и соответственно основное направление дальнейшего лечения – восстановление трубной проходимости. Проведение таких операций по показаниям позволяют женщинам иметь детей без дополнительных методик оплодотворения.
Второй – если сперматозоиды проникают в слизь на очень незначительное расстояние (плохой результат). Чаще всего это связано с нарушением гормонального
фона женщины, когда слизь «недозревает». Это решается назначением гинекологом препаратов, нормализующих гормональные показатели, с последующим контролем за созреванием яйцеклетки и качеством шеечной слизи.
Третий – если сперматозоиды проникают в слизь на нормальное расстояние, но после этого их движения становятся колебательными или сперматозоиды полностью теряют подвижность. Такой результат указывает на присутствие антиспермальных антител. При таком результате паре рекомендуется проведение вспомогательной репродуктивной технологии – внутриматочной инсеминации. При своей низкой стоимости (около трех тысяч рублей) и простоте, тем не менее она позволяет повысить вероятность оплодотворения при данных показаниях на 70%. Это достигается возможностью «обойти» барьер шеечной слизи, которая, особенно при содержании в ней антиспермальных антител является очень эффективным природным противозачаточным средством.
Четвертый вариант – когда проникновения сперматозоидов в нормальную по своим характеристикам слизь не происходит. В таком случае на помощь мужчинам приходят врачи-андрологи, которые установят причину такого поведения половых клеток. В некоторых случаях (при исключении генетической патологии) возможно поведение специального лечения, в результате которого активность спермы у многих мужчин восстанавливается.
источник
Анализ крови на совместимость супругов нужно сдать мужу и жене в том случае, если у них долго не родятся дети. Исследования, проведенные первично, не дадут полной информации о причинах этой проблемы. Поэтому супругам, у которых долго не получается зачать малыша, рекомендовано проведение анализа на HLA-совместимость.
Исследования, связанные со структурой генов человека, наиболее точно передадут происходящие в теле человека патологические процессы. Все данные о человеческом организме, то, как он развивался, а также предрасположенность к патологическим состояниям — все это находится в зашифрованном виде в молекулярной структуре дезоксирибонуклеиновой кислоты (ДНК). Для выяснения первопричин разных патологических изменений, прогнозирования их в будущем уже сейчас существует не одна сотня исследований, помогающих получить информацию из генов человека.
В предродовой диагностике эти исследования применяют для того, чтобы выявить отягощенную наследственность будущего ребенка, определят насколько супруги «совместимы».
Все клеточные структуры человеческого организма имеют специфический тип рецепторов — антигенные белки большой области генома или большого семейства генов, являющиеся наиболее важными для иммунной системы (главного комплекса гистосовместимости (ГКГС)). Эти рецепторы сами по себе уникальны, их задачей является обеспечение надежного функционирования иммунной системы по правилу «свои-чужие». Если рецепторный состав изменен (обнаружен чужеродный организм либо клеточная структура трансформировалась в злокачественную), то происходит связывание антигена с иммунными клеточными структурами, благодаря HLA-комплексу происходит ответная реакция иммунной системы.
HLA является английским названием, читается и переводится как:
- Human — человеческий.
- Leucocyte — лейкоцитарный.
- Antigens — собственно, сам антиген.
Будущему ребенку перепадает по одной генетической единице от отца и матери, следовательно, малыш от родителей получит половину всех генов. Для материнского организма плод считается чужеродным, поэтому запускается иммунологический вид реакций, благодаря которым беременность сохранится. Разные антигенные белки HLA ребенка и мамы являются важнейшим обстоятельством для того, чтобы беременность проходила полноценно.
Материнским организмом при нормальном состоянии на первых этапах беременности происходит выработка антител к антигенным структурам малыша. Если эти структуры имеют схожесть (при родственных браках), а также вследствие эндокринной или иммунной патологии, то стимуляция процессов пролиферации и дифференцирования клеточных структур лимфы в случае попадания в организм человека антигена нарушена.
Возникающие при этом осложненные состояния угрожают беременности, вследствие чего возможно ее прерывание.
При каждом третьем эпизоде бесплодного состояния женщины и прерывания беременности наблюдается генетическая несовместимость. Для того чтобы выяснить насколько схожи антигенные структуры HLA, требуется проведение соответствующего анализа крови на совместимость супругов. Для того, чтобы выполнить этот анализ на совместимость требуется:
- Чтобы каждый будущий родитель сдавал кровь из вены.
- Затем из этой крови надо выделить лейкоцитарные клетки.
- Выполнение полимеразно-цепной реакции и HLA-типирования.
Рекомендовано для мужчины и женщины, планирующих стать родителями, клинически обследоваться еще до того, как будет зачат ребенок. Назначить подобные исследования может терапевтический или гинекологический доктор. Если все проведенные исследования покажут отличный результат, а женщина не беременеет, то первопричинами являются не патологические процессы отдельно взятых мужчины и женщины, а заключаются в том, что молодые люди иммунологически не являются совместимыми.
Похожие параметры гистосовместимости мужчины и женщины являются первопричиной недостаточно активной женской иммунной системы, вследствие чего в женском организме не происходит запуск определенных реакций, необходимых чтобы зачать плод и сохранить беременность.
Часто женским организмом мужские половые клетки воспринимаются как чужеродные структуры, вследствие этого начинается интенсивно вырабатываться антитела, обезвреживающие сперматозоиды и не допуская оплодотворения. Поэтому мужские гаметы не могут встретиться с яйцеклеткой, и женщина не может забеременеть. Для того, чтобы исключить подобные трудности у супругов, требуется проведение исследования крови на совместимость, анализа на HLA-типирование.
Если после того, как мужчина с женщиной проконсультировались с доктором и решают не прекращать зачать малыша, то рекомендуется активный или пассивный вид иммунизации:
- Активный вид иммунизации женщины проводят лимфоцитными клетками партнера, являющимися концентрированными. Тогда схожесть мужчины и женщины по HLA-антигенным структурам будет преодолена. Эта манипуляция «научит» организм женщины опознать клеточные структуры близкого мужчины. Как правило, манипуляция трехэтапная, выполняется с помощью средства, изготовленного из крови близкого мужчины. Некоторые анализы свидетельствуют о 58-60% позитивных результатов в случаях, если процедура выполнена своевременно.
- Пассивный вид иммунизации более доступен. Она не требует длительных подготовительных мер, но результаты ее содержат противоречия. Данный способ заключается в том, что женщина иммунизируется иммуноглобулиновыми средствами. Эти средства назначает только доктор, введение их является внутривенным, вводят в 3 этапа.
Значимость данных исследований заключаются в том, что они близким мужчине и женщине позволяют выбрать либо продолжение попытки естественного зачатия, либо сделать выбор в пользы искусственного зачатия. Поэтому перед тем, как принимать такое важное решение, надо иметь результаты исследований и точку зрения нескольких специалистов в области иммунологии и генетики.
источник
Анализ на совместимость партнеров для зачатия не является обязательным исследованием. Он проводится, если длительное время (от года и более) пара, желающая обзавестись потомством, регулярно и активно занимается незащищенным сексом и успеха это не приносит. Для проведения подобных исследований проводится забор биологического материала. В зависимости от теста, это может быть: венозная кровь, влагалищный секрет, сперма. В зависимости от того, какую причину подозревает врач, он и определяет список необходимых анализов. Рассмотрим подробнее, что именно подразумевается под несовместимостью пары, какие виды ее могут быть и какие исследования проводятся при подозрении на тот или иной вид несовместимости.
Полная несовместимость пары – это очень редкое явление. Обычно некоторые особенности организма мужчины и женщины, в сочетании с другими факторами, приводят к тому, что пара не может обзавестись здоровым потомством. Выделяют следующие виды несовместимости:
- иммунологический, связанный с факторами крови;
- иммунологический, связанный с выработкой антиспермальных тел;
- генетический.
Описанные виды включают и собственно несовместимость и факторы, препятствующие зарождению новой жизни вместе с другими негативными элементами.
Этот тип соотносится с такими факторами крови, как группа крови и резус. В полной мере несоответствием этот вид назвать нельзя. Нет такого сочетания групп крови, которое бы препятствовало беременности. Тоже касается и резуса. Но при наличии других причин, мешающих зачать или выносить ребенка, определенные сочетания могут сказаться на процессе вынашивания. Например, возможет резус-конфликт, если будущая мать резус-негативна, а плод унаследовал от отца наличие резус-фактора. Групповая несовместимость может возникнуть, если у женщины I группа крови, а у ее малыша любая другая (такой конфликт возможен, но встречается нечасто). Эти факторы могут стать причиной срыва беременности на сроках до месяца, что парами ошибочно считается невозможностью зачать малыша, и на более позднем сроке, когда срыв вынашивания очевиден. Исследование, направление на выяснение группы крови и резус-фактора каждого из партнеров пары, требует забора крови у обоих партнеров.
Иммунологическая несовместимость, связанная с выработкой антиспермальных тел, и методы ее исследования
Антиспермальные тела (АСАТ) – это белки, которые вырабатываются организмом человека, как ни странно, не только женского. Наличие антиспермальных тел влияет как на сперматогенез, так и на жизнеспособность отдельных сперматозоидов. Кроме того, АСАТ мешают двигательной активности сперматозоидов в цервикальной слизи (то есть они не способны достичь яйцеклетки) и нарушаются все процессы, связанные с оплодотворением, закреплением зародыша в стенке матки и его развитием. При обнаружении АСАТ ставиться диагноз – иммунологическое бесплодие. Для подтверждения или опровержения данного диагноза проводятся следующие виды исследований:
- иммунограмма, позволяет выявить общий иммунный статус партнёров;
- анализ венозной крови партнеров на наличие антиспермальных тел;
- батарея биологических проб.
Основные биопробы, которые нужно будет пройти партнерам – это посткоитальный тест Шуварского, многоразовое исследование цервикальной слизи (в зависимости от фазы цикла), специфический тест на совместимость (проба Курцрока-Миллера или пенетрационный тест), Мар-тест (является основным в определении иммунологического бесплодия), проба Буво-Пальмера или ППТ (перекрёстная пенетрационная проба). Могут быть назначены и другие обследования.
Человеческий организм вырабатывает специальные лейкоцитарные протеины с аббревиатурой HLA. Они являются элементами системы распознавания «свой-чужой» на клеточном уровне. Именно этот белок позволят определять патогены бактериальной и вирусной природы и опухолевые клетки. Но эти же протеины распознают беременность, как агрессивное вторжение «чужого». Поэтому, готовясь к гестационному процессу, организм будущей матери вырабатывает специальные антигены-блокаторы для HLA-протеина. Это позволяет сохранить беременность, и предотвратить отторжение плаценты и плода. Но в некоторых случаях этот протеин не распознает биологический материал отца, как чужеродный. Антигены не вырабатываются, и защитить растущий внутри материнского тела плод нечему. Это происходит, если генетический материал партнеров имеет большое сходство. Поэтому частые близкородственные связи со временем становятся бесплодными.
Для выявления этого вида несовместимости нужна кровь обоих партнеров. Биологический материал берется из вены. Анализ занимает две недели. Исследование сводится, а выделению и сопоставлению ДНК супругов. При совпадении генетического материала по 2-м и более HLA-протеинам можно говорить о несовместимости супругов. Она приводит не к нарушению оплодотворения, а к срыву беременности на разных сроках.
Анализы на совместимость пары, желающей обзавестись потомством, проводятся не только в тех случаях, когда женщина не может забеременеть. Показаниями к подобной диагностике могут служить следующие обстоятельства:
- Не происходит оплодотворение, при незащищенном сексе в течение года и более.
- Женщина не может выносить малыша весь положенный срок.
- Первый ребенок или дети, родившиеся у этой пары, имели генетические заболевания.
Как правило, при наличии описанных видов несовместимости зачатие затруднено, но все же возможно после предварительного лечения. Либо естественным путем, либо методами искусственного оплодотворения. Поэтому отчаиваться не стоит, даже если несовместимость диагностирована. Просто придется приложить немного больше усилий, чтобы сделать маловероятное возможным.
источник
Не редкость случаи, когда пара пытается зачать ребенка, но у них ничего не получается, несмотря на то, что все клинические показатели в норме.
В том случае, когда долгожданная беременность никак не наступает, паре следует обратиться к доктору и сделать тест на совместимость. Данный тест говорит о, так называемом, иммунологическом бесплодии одного из партнеров.
Иммунологическое бесплодие – это патологическое отклонение, которое заключается в том, что женский иммунитет вырабатывает антиспермальные антитела. Именно из-за антител сперма погибает, так и не достигнув яйцеклетки.
Иногда антитела может вырабатывать и мужской организм к собственным клеткам, подобное отклонение называется – аутоиммунное бесплодие. При назначении теста на совместимость очень важно выяснить,почему вырабатываются антитела и у кого из партнеров.
Если антитела АсАт вырабатываются женским организмом – это говорит о том, между супругами нет иммунологической совместимости. Чтобы точно установить отклонения доктор назначает посткоитальный тест (ПКТ).
- Иммунологическая несовместимость партнеров;
- Невозможность зачать ребенка (больше 12 месяцев).
В шейке матки вырабатывается специальная слизь, благодаря которой сперматозоиды могут транспортироваться к яйцеклетке.
Функции секрета шейки матки:
- Транспорт спермы в матку;
- Отделяет патологические формы спермиев;
- Защита сперматозоидов от среды влагалища;
- Запускает капацитацию – процесс который позволяет проникнуть сперматозоиду в яйцеклетку.
Количество выделяемого секрета может меняться на протяжении всего цикла, но максимальный его объем наблюдается во время овуляции. В период овуляции в организме женщины вырабатывается гормон эстроген, именно он указывает на то, что яйцеклетка полностью созрела.
В данный период количество слизи будет выделяться значительно больше, нежели в другое время. Следует учитывать данные особенности женского организма, чтобы не повлиять на результаты теста ПКТ.
Благодаря количеству и структуре маточной слизи сперматозоиды успешно преодолевают расстояние от влагалища к матке, чтобы совершить слияние с яйцеклеткой, или, проще говоря, чтобы наступила долгожданная беременность.
Для того чтобы выбрать наиболее благоприятный период сдачи анализа необходимо следить за базальной температурой. Во время овуляции температура подымается до 37С. Кроме того, овуляцию можно определить по УЗД или пройти анализ на лютеинизирующий гормон. Чтобы сдать тест на ПКТ необходимо:
- До 5 дней воздержаться от интима;
- В самый последний день перед овуляцией совершить половой акт;
- Не использовать контрацептивны;
- Не использовать мыло до и после полового акта;
- Не использовать интравагинальные лекарства;
- Не принимать препараты, которые могут повлиять на овуляцию;
- Не использовать лубриканты.
После полового акта женщине необходимо принять горизонтальное положение на протяжении получаса. Для лучшего эффекта рекомендуют подложить под таз подушку.
Лучше всего не купаться в ванной, а принять легкий душ, чтобы не смыть биологический материал. Не советуют пользоваться тампонами или проводить спринцевание.
Анализы на тесты можно сдавать уже через сутки после полового акта.
Врач гинеколог собирает биологический материал с влагалища и определяет количество жизнеспособных «мужских клеток». Показатели могут колебаться от положительных до отрицательных, с промежуточными удовлетворительными и сомнительными показателями.
Причины, по которым могут искажаться результаты:
- Проведение теста было осуществлено не в период овуляции;
- После полового акта прошло больше суток;
- Гормональный дисбаланс из-за низкого уровня эстрогена;
- Воспаление половых органов;
- Инфекционные заболевания мочеполовой системы;
- Употребление гормональных препаратов.
Так как АсАт антитела размещены по всей половой системе, они оказывают негативное влияние на сперматозоиды на всем пути до матки. Для того чтобы вылечить данный вид бесплодия доктора прибегают к искусственной инсеминации.
Для того чтобы «исчерпать конфликт» необходимо значительно понизить уровень АсАт антител. Женщине необходимо использовать сильные контрацептивы на протяжении 3-6 месяцев.
Кроме того, доктор может назначить препараты, которые своим действием способны снизить выработку антиспермальных антител.
Кроме выше описанной несовместимости также существует несовместимость резус-фактора и группы крови партнеров. Данный вид несовместимости не столь страшный и паре в большинстве случаев удается зачать ребенка, но будущая мама должна постоянно принимать лекарственные средства, которые исключат отторжение плода организмом женщины.
Если резус-факторы будут разными, организм матери попросту отторгает плод, как чужеродное тело.
Существует еще один вид несовместимости, который ученые называют – генетическим. У женщины случаются постоянные выкидыши или она и вовсе не может забеременеть из-за генетических патологий. Научно доказано, что чем больше у супругов генных совпадений, тем больше вероятность отклонения и патологий у малыша.
Для анализа на генетическую совместимость берется кровь из вены у супругов, по количеству одинаковых генов можно установить совместимость.
источник
Приветствую вас, дорогие читательницы! Наверняка у многих из вас есть знакомая пара, которая очень хочет детишек, но женщине не удаётся забеременеть или беременность заканчивается выкидышем (а, может быть, Вы и сами столкнулись с такой проблемой).
Если после всех необходимых обследований специалисты утверждают, что и женщина, и мужчина абсолютно здоровы в репродуктивном плане, то встаёт вопрос о несовместимости партнёров (что обнаруживается у каждой третьей пары с проблемой бесплодия). В таком случае необходимо сдать анализы на совместимость при планировании беременности, которые опровергнут или подтвердят печальные предположения и выявят причины несовместимости.
Причин может быть несколько. Рассмотрим каждую из них.
Самой распространённой является иммунологическая несовместимость.
Бывает, что сперматозоид конкретного мужчины не может оплодотворить яйцеклетку конкретной женщины, т.к. организм этой женщины воспринимает сперматозоиды этого мужчины как угрожающие здоровью агенты и вырабатывает тела, которые подавляют способность мужских половых клеток к оплодотворению.
Если беременность всё-таки наступает, происходит выкидыш на сроке, как правило, 2-3 недели:
- Для определения иммунологической несовместимости в первую очередь необходимо провести тест Шуварского-Гуннера (или посткоитальный тест). Его суть состоит в том, что через несколько часов после полового акта (но не более 12) из влагалища женщины берётся слизь и исследуется на предмет содержания и подвижности сперматозоидов. Тест необходимо проводить в период овуляции. Точный день вам поможет определить врач для наиболее высокой достоверности анализа.
- Если по результатам теста специалист заявляет о несовместимости, необходимо провести пробу Курцрока-Миллера, чтобы уточнить, заключается проблема в реакции женского организма или в сперматозоидах мужчины. При этом слизь женщины соединяется со сперматозоидами другого мужчины, у которого есть дети, а половые клетки тестируемого мужчины – со слизью женщины, которая уже рожала.
Другой причиной несовместимости является резус-конфликт, возникающий при разных резус-факторах (отрицательном у матери и положительном у плода), и организм женщины препятствует здоровому развитию плода вплоть до его гибели.
Менее распространенной причиной бесплодия является генетическая несовместимость. О ней специалисты заявляют в тех случаях, когда ДНК отца слишком схож с ДНК матери. Тогда организм женщины принимает беременность за патологию, от которой и избавляется:
В 2-3 % случаев бесплодия говорят о несовместимости микрофлоры. Анализами для выявления наличия такой проблемы является мазок у обоих партнёров.
Данные анализы не обязательно могут показать несовместимость, возможно, вы наоборот убедитесь, что никаких препятствий к беременности нет, и тогда просто наберитесь терпения; возможно, для появления вашего ребёночка просто ещё не пришло время.
На сегодняшний день медицина не может однозначно ответить на вопрос о том, что является факторами, влияющими на совместимость партнёров.
Образ жизни, наследственность – безусловно, не решающие, но играющие немало важную роль факторы при зачатии ребёнка.
Бесплодие может быть связано также с психическим состоянием женщины, к примеру, если она в принципе боится беременности, не уверена в своём партнёре как в отце своего ребёнка или вовсе не заинтересована в своём материнстве. Иногда бесплодие связывают также и с гормональными проблемами:
Главное: не отчаиваться. В медицинской практике известно немало случаев, когда беременность наступала вопреки приговорам специалистов.
И если раньше из этой ситуации можно было выйти только двумя путями – взять ребёнка из детского дома или смириться с приговором врачей и прекратить отношения, то на сегодняшний день медицина даёт таким людям возможность благополучно родить здорового ребёнка.
Хотя, конечно, путь к обретению долгожданного счастья будет непрост. В конце концов, есть такие варианты, как ЭКО или использование донорского материала. Как говорится, через тернии к звёздам:
Желаем удачи в планировании беременности!
Если эта статья оказалась для Вас полезной, не забудьте порекомендовать её друзьям и подписаться на обновления блога, чтобы узнавать ещё больше полезной информации).
Добрый день, уважаемые читатели! Сегодня мы поговорим о том, какие нужно сдать гормоны при планировании …
источник
В организме человека все клетки содержат особые белки на своей поверхности, которые помогают им распознавать чужеродные вещества и бороться с ними для защиты организма.
Распознав чужеродный объект, клетка посылает сигнал для выработки защитных антител (иммуноглобулинов разных классов). Они движутся по направлению к объекту и уничтожают его.
Эмбрион несет в себе две генетические составляющие: половину от мамы и половину от отца. Когда эти данные не совпадают организм женщины распознает такое состояние, как беременность, и вырабатывает защитные антитела для плода и плаценты. Именно это позволяет избежать естественного отторжения эмбриона и позволяет ребенку нормально расти и развиваться в утробе матери.
Когда генотип отца и матери слишком похожи между собой, организм женщины не понимает, что наступила беременность. Эмбрион он воспринимает как собственные, но видоизмененные клетки. Считая это патологией по типу раковой опухоли, организм начинает вырабатывать антитела против эмбриона, что не дает возможности плоду закрепиться в матке или способствует его отторжению и выкидышу.
Не существует людей с одинаковым набором генов.
Обследование должны проходить оба партнера. Изначально можно узнать о несовместимости по группе крови и резус-факторе. Женщины с первой группой крови резус-фактор положительный, никогда не сталкиваются с несовместимостью партнера по такой причине. Четвертая группа с отрицательным резусом является самой сложной. Женщина в таком случае должна найти партнера с идентичной группой крови. Если проблема скрывается в генетической несовместимости, определить это помогут только лабораторные исследования.
Многие пары проверяют совместимость по гороскопу и гаданиям
Важно понимать, что в таких случаях поможет только традиционная медицина!
При планировании беременности можно сдать тест на индивидуальную совместимость супругов, чтобы вовремя выявить редко встречающийся, но очень существенный фактор бесплодия. Цервикальная слизь в шейке матки выполняет защитную функцию, обеспечивая барьер на пути микробов в верхние отделы детородных органов. 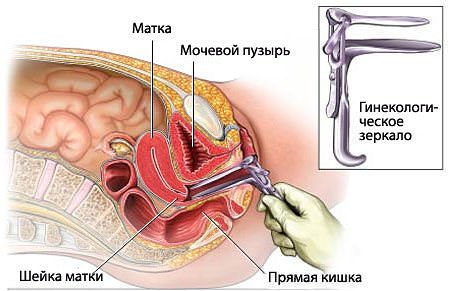
- проведение обследования в день ожидаемой овуляции;
- предварительное воздержание от интимной близости в течение 2 суток;
- после полового акта необходимо лежать около 2 часов с приподнятым положением таза;
- нельзя проводить гигиенические процедуры.
Во время обычного гинекологического осмотра необходимо взять цервикальную слизь для обследования. В лаборатории можно выяснить наличие сперматозоидов в слизи.
В норме вагинальные выделения в овуляцию наиболее оптимальны для зачатия. Цервикальная слизь должна быть:
В хороших условиях сперматозоиды легко проникают в матку, но при густой и вязкой слизи мужским половым клеткам крайне сложно преодолеть цервикальный барьер.
Важными факторами, указывающими на совместимость партнеров, будут следующие показатели:
- живые сперматозоиды;
- хорошая подвижность;
- активные поступательные движения.
Плохой результат на совместимость указывает на наличие неподвижных или «топчущихся на месте» половых клеток. В этом случае можно сделать анализ на антиспермальные антитела, выявляемые в крови у женщины и в цервикальной слизи. При их обнаружении врач предложит вариант искусственной инсеминации для успешного зачатия.
При планировании беременности супружеской паре желательно заранее выявить факторы несовместимости. Обязательно надо сдать анализ крови на резус-фактор, чтобы выявить риск будущих осложнений при несовместимости супругов. Необходимость проведения посткоитального теста возникает в тех случаях, когда врач не видит причин для бесплодия, а желанного зачатия не происходит
Важно аккуратно выполнить предварительные условия и провести тестирование в периовуляторные дни
При выявлении индивидуальной несовместимости для зачатия надо будет использовать вариант искусственной инсеминации, когда с помощью специальной процедуры мужские половые клетки попадают в матку, минуя цервикальный барьер.
Несоответствие резус-факторов встречается достаточно часто, но это вовсе не препятствие для осуществления мечты. Главное, слушать врача, выполнить рекомендации специалиста, и все получится отлично, не так ли?
При возникновении признаков бесплодия, назначают партнерам комплексное обследование. Женщинам назначают следующие анализы и исследования:
- Общий анализ крови. Определяет уровень гемоглобина, который отвечает за развитие железодефицитной анемии. Патология влияет на внутриутробное развитие плода. Уровень тромбоцитов отвечает за свертывание крови. Лейкоциты указывают на наличие инфекции. Основной показатель воспалительного процесса – СОЭ.
- Биохимический анализ крови. Определяет обменные процессы в организме, усвоение белков, жиров, углеводов, минералов. Помогает определить наличие патологии органов пищеварительной системы.
- Коагулограмма. Проводят для определения свертываемости крови, чтобы предотвратить образование кровотечений в период беременности. Часто возникают в первом триместре и становятся причиной выкидыша.
- Общий анализ мочи. Определяет воспаление, инфекцию в мочеполовой системе.
- Анализ крови на уровень сахара. Первоначальная диагностика сахарного диабета. Наличие патологии влияет на беременность и ее планирование.
- Группа и резус-фактор крови. Проводят, чтобы предотвратить риск развития у плода гемолитической болезни.
- Кольпоскопия. Обследование шейки матки и влагалища у женщин.
- УЗИ диагностика органов малого таза.
- Анализ на половые инфекции. Со слизистой уретры берут соскоб, чтобы обнаружить хламидии, трихомонады, гонококки, вирус герпеса и папилломы, уреаплазмы, токсоплазмы, Эпштейн-Барра.
- Спермограмма. Определяется состояние сперматозоидов, их концентрация, количество, подвижность. Обозначается функция предстательной железы, яичек.
- Общий анализ крови и мочи. Определяет воспалительные процессы, наличие инфекции в организме.
- Биохимический анализ крови. Отображает функциональность печени, органов пищеварительной системы, почек.
- Группа и резус-фактор крови. Проводится для исключения резус-конфликта.
- Анализ на наличие гепатита С и В, ВИЧ и СПИД.
- Гормональная панель. Уровень тестостерона, инсулина, гонадотропина.
- УЗИ и ЭКГ.
Мужчина и женщина должны проходит подобное обследование раз в год или каждые 6 месяцев. Это поможет своевременно обнаружить проблему!
Изначально пара обращается к врачу. Женщина проходит консультацию у гинеколога, мужчина – в уролога. После этого врач назначает каждому соответственное обследование.
Основной причиной бесплодия является генетическая несовместимость партнеров. В этом случае назначают анализ для определения несоответствия в хромосомах будущих родителей. Для этого исследования берут кровь из вены у мужчины и женщины.

Женский организм воспринимает сперматозоиды определенного мужчины, как вредоносные клетки. Вырабатывает к ним антитела и уничтожает. Сперматозоиды другого мужчины при этом будут восприниматься как полагается.
- измерять базальную температуру и записывать результаты;
- вести регулярную половую жизнь;
- не использовать контрацептивы и гормональные препараты;
- ограничить прием медикаментов;
- отказаться от вредных привычек.
Паре рекомендуют соблюдать здоровый образ жизни. Это поможет определить причину несовместимости.
Важно! Перед планированием отношений проходят обследование у венеролога. Это поможет исключить риск заражения болезнями, которые передаются половым путем!
Посткоитальный тест или проба Шуварского считается основным тесом для определения совместимости партнеров. Помогает определить фактор бесплодия. Суть тестирования состоит в определении активных сперматозоидов. Назначают, если бесплодие появилось из-за неизвестных факторов, или в связи с иммунным генезом.
При иммунологической несовместимости супругов в данном механизме наступает сбой. В первую очередь может нарушиться процесс изменения вязкости слизи. Ученые считают, что подобные изменения становятся возможными при изменении определённым образом концентрации белков и ионов по отношению к клеточным элементам. Вязкость слизи может увеличиваться с началом месячных. И в этот период данный показатель может находиться на своём максимуме. Помимо этого на проходимость сперматозоидов влияют такие свойства слизи как растяжимость и кристаллизация.
Многих интересует, как называется тест на совместимость партнеров для зачатия и как проверяют совместимость супругов. Анализ на совместимость называется посткоитальный тест. Он обычно назначается только через двенадцать месяцев с того момента, как супруги решили зачать ребенка. Совместимость партнёров для зачатия ребенка проверяется с помощью теста за день до начала овуляции. Если вести подсчёт от первого дня месячных, то анализ проводится на 13 день цикла. Более точно определить начало овуляции может помочь тест на содержание в организме такого гормона как лютеинизирующий гормон. Его высокий уровень свидетельствует о том, что начался процесс овуляции. Можно провести УЗИ яичников, и по степени их зрелости примерно определить дату проведения теста на совместимость.
Перед данным анализом мужчине делается спермограмма. Оба партнёра проверяются на наличие половых инфекций. Любая инфекция может исказить результаты анализа. С помощью спермограммы определяется подвижность и жизнеспособность сперматозоидов
Особенно важно, чтобы здорова была именно супруга. Наличие любой инфекции, в том числе и ОРВИ, способно внести коррективы в результат теста
Недостоверным анализ может быть, если он был проведён не во время наступления стадии овуляции. Если слизь была взята на анализ через сутки после полового акта. Влияет на результаты анализа и приём гормональных препаратов. Результаты анализа могут быть как положительными, так и удовлетворительными. Намного худший прогноз на зачатие дают врачи, если в заключении стоит сомнительный или плохой результат.
При положительном тесте в слизи обнаруживается более 25 сперматозоидов имеющих высокую степень активности. В этом случае партнёры полностью совместимы. Если в образце имеется наполовину меньше подвижных сперматозоидов, шанс на зачатие близок к норме. Беременность может не наступить при содержании в образце менее десяти нормальных сперматозоидов.
Плохим является тест, если в нём при изучении образца, находят только неподвижные сперматозоиды. В этом случае партнёры мало совместимы, и шанс на наступление беременности естественным путём чрезвычайно низок. При отрицательном анализе — в образце не было обнаружено ни одной половой клетки партнёра.
Обычно врачебное заключение выдаётся на основании нескольких проведённых анализов. Обязательно проводится тест на наличие антиспермальных антител в образце слизи. Промежуток между тестами на совместимость должен быть равен трём месяцам. Лишь после этого, врачи смогут дать достоверное заключение, насколько совместимы партнёры.
Термин «группа крови» знаком каждому. Но не каждый знает, насколько важна данная характеристика для дальнейшего продолжения человеческого рода.
Каждый из родителей имеет одну из четырех групп крови – I (или O), II (или A), III (или B) и IV (или AB). Принадлежность к той или иной категории определяется присутствием определенных белков – агглютининов α и β в плазме и агглютиногенов A и B в красных кровяных тельцах – эритроцитах. Такие «белковые комбинации» образовали следующие группы крови:
- Первая группа – группа (О), определяется присутствием антител α и β, антигенов нет.
- Вторая группа – группа (A), характеризуется присутствием антигена A и антител β.
- Третья группа – группа (B), определяется наличием белков α и B.
- Четвертая группа – группа (AB), характеризуется наличием антигенов A и B, антител нет.
Многие родители задаются вопросом, влияет ли их группа крови на успешное зачатие и последующее течение беременности. Сразу стоит оговориться, что именно группа никак на данные процессы не влияет. Однако, в зависимости от исходных данных родителей, можно предположить определенную долю риска развития тех или иных отклонений. Зная группу крови родителей, можно в процентном соотношении рассчитать группу крови будущего малыша. Результаты совместимости групп крови для зачатия ребенка наглядно демонстрирует таблица ниже.
- Так, если оба родителя являются носителями первой группы крови, то их малыш с вероятностью 100% также будет иметь такую группу.
- Сочетание первой и второй или первой и третьей групп подарит равнозначную вероятность появления малышей с первой и второй, и первой, и третьей группами крови соответственно.
- Наиболее непредсказуемым является сочетание второй и третьей групп, так как в этом случае ваш карапуз может иметь абсолютно любую группу крови.
Ответственный подход к планированию и вынашиванию малыша позволяет существенно снизить возможные негативные явления, которые иногда случаются в течение 9 месяцев ожидания пополнения. Один из превентивных анализов – определение совместимости партнеров по группе крови – для зачатия, возможно, и не играет особой роли, но для дальнейшего развития карапуза его значение может быть очень велико. Возможный конфликт матери и малыша в ее утробе по резус-фактору – практически ни для кого не новость. А вот о совместимости крови по связи мать-малыш для зачатия и вынашивания ребенка известно не всем. Существуют некоторые сочетания, которые могут вызвать осложнения течения беременности.
1 группа крови: совместимость для зачатия. Если у матери первая группа крови, а у отца ребенка – любая друга, возможен конфликт по системе АВО. Если у ребенка любая, отличная от первой, группа крови, то при встрече с клетками крови матери антитела α и β разрушают эритроциты с чужеродным антигеном. Однако, не стоит заранее паниковать. Наличие описанной выше ситуации по группе крови далеко не всегда провоцирует конфликт и даже без стороннего вмешательства рождаются здоровые дети. Если будущая мама желает подстраховаться, то после 30-ой недели она может сдавать (с частотой раз в месяц) анализ на групповые антитела. Данный конфликт (если обнаружен) менее опасен, чем резусный. Более того, с каждой последующей беременностью риск его возникновения чаще снижается.
2 группа крови: совместимость для зачатия. Когда в организме будущей мамы циркулирует кровь второй группы, то вероятность несовместимости с малышом возникает, если кровь папы третьей и четвертой группы.
3 группа крови: совместимость для зачатия
Более пристальное внимание требуется, когда отец ребенка имеет группу А или АВ (вторую и четвертую соответственно),а мама имеет третью группу.
4 группа крови: совместимость для зачатия. Если женщина имеет данную группу крови, то вероятность конфликта отсутствует.
Данные сведения ни в коем случае не говорят о том, что людям с «возможно несовместимыми» группами крови не стоит заводить детей или что такая беременность будет заведомо проблемной. Просто будущие мама и папа должны знать, что определенное сочетание групп крови может требовать дополнительного внимания (сдачи анализа крови, проведение УЗИ) с их стороны. При обнаружении антител в крови беременной лечение назначается не сразу и не всегда – врач следит за динамикой данного показателя. Если необходимо вмешательство – назначается терапия. Наиболее эффективным и безопасным методом является плазмаферез, хотя он так же имеет ряд противопоказаний. Оптимальную терапию при обнаружении конфликта подбирает врач.
источник






