Заболевания или инфекции, передающиеся половым путем (ЗППП, ИППП) относят к венерическим заболеваниям инфекционного характера. Патологии передаются во время незащищенного сексуального контакта с зараженным партнером и вызывают воспаление урогенитального тракта и органов малого таза.
ЗППП при беременности особенно опасны, так как есть риск перехода инфекции из влагалища в полость матки, либо непосредственно к плоду по кровотоку. Врачи рекомендуют женщинам ответственно отнестись к планированию беременности и избегать беспорядочных половых связей при гестации, чтобы избежать инфицирования.
Симптомы ИППП у пациентки могут появиться по двум причинам: на фоне первичного инфицирования или при обострении хронической инфекции. Передача инфекции происходит при половом акте. Бытовой путь заражения маловероятен, так как возбудители ЗППП плохо выживают в условиях окружающей среды, а для заражения необходимо большое количество микробов, так как единичных патогенов убивает местный иммунитет.
Обострение болезни происходит из-за физиологических изменений в организме женщины. При определенных сроках, в частности, уже в первом триместре, у пациентки меняется гормональный фон и снижается активность иммунной системы. Это необходимо для нормального развития ребенка и является нормой. Побочным эффектом этого изменения является обострение хронических инфекционных патологий.
Венерические заболевания часто протекают бессимптомно, что очень опасно, так как при беременности они неизбежно обостряются и создают угрозу здоровью и жизни плода.
Проявляются инфекции по-разному, все зависит от возбудителя. Но можно выделить ряд тревожных признаков, с которыми беременной нужно немедленно обратиться к гинекологу и пройти диагностику на ИППП:
- Аномальные выделениях из половых путей — комочки, очень обильные, слишком густые или жидкие, зеленые, желтые, кровяные, с неприятным запахом.
- Зуд и жжение в области влагалища и половых губ.
- Раздражение и покраснение половых органов.
- Рези и боли во время мочеиспускание, частые позывы в туалет.
- Боль внизу живота любого характера.
- Боль и жжение, сухость во время полового акта.
- Любые высыпания на половых органах и в промежности, даже одиночные и бессимптомные.
- Увеличение лимфоузлов в паху, повышенная температура тела.
Выраженность симптомов зависит от формы патологии. Так, в острой стадии признаки выражены ярко, а при хроническом течении могут отсутствовать вовсе, либо маскироваться под дисбактериоз влагалища. Правильно поставить диагноз в последнем случае можно только при помощи анализов на скрытые инфекции.
Симптомы ЗППП сильно отличаются от возбудителя к возбудителю. При одних инфекциях появляются специфические выделения, при других высыпания и зуд. Некоторые патологии протекают без выраженных симптомов. Рассмотрим подробнее каждую инфекцию, передающуюся половым путем.
Генитальный герпес. Это вирусное заболевание, которое провоцирует вирус простого герпеса (ВПГ). Заболевание неизлечимо, если заражение произошло, то вирус обитая в организме пациентки всю ее жизнь, а при ослаблении иммунитета может обостряться, проявляясь специфическими симптомами:
- зуд и жжение в паху;
- покраснение слизистых;
- специфические герпесные высыпания в виде пузырьков с заразной жидкостью.
Генитальный герпес очень опасен, так как есть риск инфицирования плода и развития осложнений. В течение первого триместра лечение осложняется тем, что противовирусные препараты пациентке противопоказаны из-за токсического воздействия на плод.
ВПЧ. Вирус папилломы человека является неизлечимым заболеванием, но может длительное время проходить в скрытой форме. Вызывает мутацию клеток слизистых и кожных покровов и образование папиллом и кондилом, провоцирует рак шейки матки у женщин. При обострении беспокоят наросты на коже, в промежности и во влагалище, которые зудят. Могут появляться обильные слизистые выделения из влагалища, а также кровь после полового акта, связанная с травмированием папиллом.
ВПЧ не вызывает пороки развития, но есть риск инфицирования ребенка в родах, при наличии папиллом в родовых путях. Чтобы избежать инфицирования малыша, женщине предлагают кесарево сечение.
У женщин после 35 лет с ВПЧ риск развития рака шейки матки при беременности возрастает, особенно при наличии предраковых состояний — эрозии, дисплазии. От 1 до 3% случаев рака шейки матки диагностируют у беременных пациенток.
ВИЧ. Провоцирует вирус иммунодефицита, вызывает заболевание под названием СПИД — синдром приобретенного иммунодефицита человека. Заболевание неизлечимое, требует пожизненного лечения. Инфицирование малыша происходит в родах, вирус через плаценту не проникает. Может длительно протекать бессимптомно, специфический признак — увеличение лимфоузлов, повышение температуры без причины.
Гепатит В. Вирусное заболевание, которое провоцирует вирус HBV, передается при половом акте, переливании крови, от матери к ребенку при родах. Симптомы зависят от стадии. Острая форма сопровождается температурой, головной болью, высыпания на коже, все это напоминает грипп. Заболевание провоцирует печеночную недостаточность, что угрожает жизни матери. Постепенно инфекция поражает весь организм, вызывая кровоточивость десен, кожный зуд, снижение веса и тд.
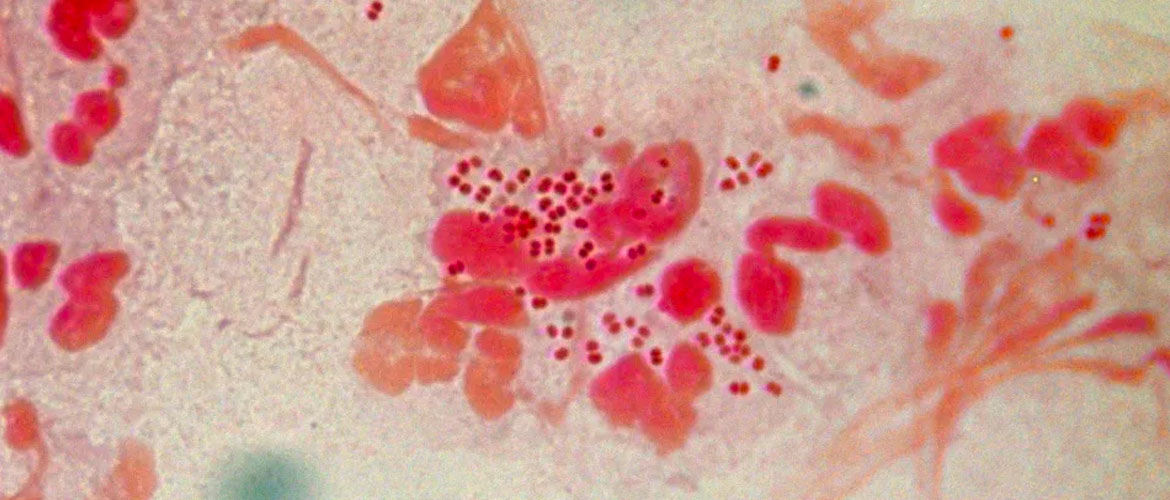
Гонорея или гонококковый кольпит. У женщин болезнь провоцируют гонококки — грамотрицательной бактерии. Триппер проявляется в виде гнойных выделений, пациентку беспокоит зуд во влагалище, боль внизу живота.
При своевременном лечении гонорея плоду не угрожает, так как проникновение через плаценту невозможно. При отсутствии лечения инфекция попадает в матку из влагалища и инфицирует плодную оболочку, что приводит к преждевременным родам.
Сифилис. Инфекционное заболевание, вызванное бледной трепонемой. Проявляется образованием твердого шанкра, безболезненной язвой, которая сама проходит. При отсутствии лечения вызывает серьезные осложнения у матери. Сифилис передается через плаценту к плоду и вызывает тяжелые пороки развития.
Трихомониаз. Провоцирует трихомонада — простейший микроорганизм, паразитирующий на клетках человеческого организма. Поражает слизистые влагалища и уретры, вызывает пенистые зловонные выделения, жжение во влагалище, рези при мочеиспускании, покраснении слизистых. Возможно заражение ребенка в родах.
Хламидиоз. Вызывают хламидии, внутриклеточные паразиты. Болезнь сопровождается выделениями из влагалища слизисто-гнойной консистенции с неприятным запахом. Беспокоит зуд и жжение. Хламидии быстро распространяются на матку и придатки, что опасно для плода и матери.
Микоплазмоз и уреаплазмоз. Провоцируют бактерии из рода микоплазм. Это условно-патогенные микробы, которые обитают на слизистых многих людей, нарушают микрофлору при слабом иммунитете. Микоплазмоз не протекает как моноинфекция, его чаще всего обнаруживают на фоне другой ИППП, с ее специфическими симптомами.
Гарднереллез. Вызывают условно-патогенные бактерии, являются частью микрофлоры влагалища, провоцируют бактериальный вагиноз. Сопровождается серыми выделениями с запахом рыбы. Бактерия передается половым путем, но к ЗППП не относится и при отсутствии дисбактериоза не требует лечения. Пороки плода не вызывает, но способствует развитию воспалительных заболеваний половых органов.
Кандидоз или молочница. Провоцирует условно-патогенный грибок рода Кандида, который населяет влагалище и кишечник в небольших количествах. При ослаблении иммунитета провоцирует воспалительный процесс. Передается при половом акте, в быту, но к ЗППП не относят и не лечат при отсутствии воспалительного процесса. Пороков развития плода не вызывает, но возможно заражение в родах. Тогда новорожденный страдает от кандидоза полости рта, глаз.
Молочница беспокоит каждую беременную. Возникает зуд, жжение во влагалище, покраснение слизистых, а также специфические творожистые выделения с запахом испорченного кефира.
Только на первый взгляд все ЗППП проявляются по-разному, но на самом деле признаки могут быть похожи друг на друга. Очень легко спутать безобидный дисбактериоз влагалища с опасным при гестации хламидиозом, так как при обоих заболеваниях могут появляться слизистые и желтоватые выделения. В хронической форме часто отсутствует зуд, специфические проявления. Возможны и микс-инфекции, когда воспаление провоцируют сразу несколько возбудителей.
Невозможно самостоятельно поставить точный диагноз и назначить лечение. Даже опытный гинеколог без анализов на ИППП не может точно сказать, какие возбудители вызвали болезнь.
Поэтому при появлении симптомов болезни беременной рекомендуется сдать анализы, а не заниматься самолечением.В настоящее время назначают следующие анализы:
- Анализ на TORCH-инфекции. Проводят ИФА (иммуноферментный анализ) крови, исследуют антитела к возбудителям герпеса, а также цитомегаловируса, краснухи и токсоплазмоза. Последние к ЗППП не относят, но они опасны для плода, поэтому должны выявляться и лечиться своевременно.
- Анализ на сифилис или RW(реакция Вассермана) или PRP — современный и более точный аналог RW. При положительном результате дополнительно назначают РИФ и ПЦР анализы, так как есть риск ложноположительного результата.
- Анализ крови на ВИЧ. Проводят ИФА и ПЦР (полимеразная цепная реакция).
- Анализы на гепатиты. Исследуют кровь на наличие антител к вирусу.
- Анализы на другие ИППП — ПЦР, бактериологическое и бактериоскопическое исследование мазков из влагалища.
Анализы крови сдаются утром натощак. Перед взятием мазка нельзя подмываться, делать спринцевания, вставлять свечи и мазать крема на половые органы сутки, 3 часа запрещено мочиться. Мазок берет гинеколог при осмотре на гинекологическом кресле.
Лечение ИППП у беременных проводится врачом венерологом. Препараты подбираются индивидуально, учитывая срок гестации. Если препарат противопоказан при беременности, то врач оценивает риск. Доктор решает, что опаснее для пациентки и плода, влияние препарата или влияние ЗППП. Назначают следующие группы лекарств:
- От герпеса, ВПЧ, ВИЧ и гепатита назначают специфические противовирусные средства, иммуномодуляторы.
- Сифилис лечат антибиотиками группы пенициллинов.
- Гонорея лечится цефалоспоринами и другими антибиотиками.
- При хламидиозе и трихомонозе назначают противопротозойные препараты вместе с антибиотиками.
- Гарднереллез требует приема противопротозойных средств, а также препаратов для восстановления микрофлоры.
- От молочницы показаны противогрибковые препараты.
Категорически запрещено при беременности заниматься самолечением, схему должен подбирать врач. Дополняют основную терапию вагинальными свечами и мазями, которые воздействуют на возбудителя местно и быстро устраняют зуд и боль.
ЗППП при беременности очень опасны, поэтому обследование проводится несколько раз, в каждом триместре. Последствия болезни приводят к гибели плода, развитию инвалидности у новорожденного и матери. Женщинам рекомендуют встать на учет на ранних сроках и сдать все анализы своевременно. Чем раньше удастся выявить патологию и начать ее лечить, тем больше шансов родить здорового ребенка.
Недостаточно пройти тестирование один раз при постановке на учет. Важно сдавать анализы каждый триместр, а также пройти скрининг на генетические отклонения. Многие ЗППП протекают латентно и проявляются в анализах только спустя 30-60 дней после заражения.
Нельзя исключить и рискованный половой образ жизни мужчины, с которым беременная вступает в сексуальные отношения. Часто женщина инфицируется во 2 или 3 триместре по вине партнера, который совершил супружескую измену.
Мужчинам, в свою очередь, нужно ответственно отнестись к беременности своей женщины и исключить половые связи на стороне, либо предохраняться презервативом и обязательно обследоваться на ЗППП через 2-3 недели после сомнительной связи.
Список осложнений для матери:
- Прерывание беременности и развитие осложнений.
- Замершая беременность вынуждает провести выскабливание, которое вызывает осложнения и бесплодие в будущем.
- Возрастает риск кровотечения в процессе родов.
- Рыхлая слизистая легче рвется в родах, травмируется шейка матки и влагалище.
- На фоне преждевременных родов и выкидыша развивается гормональный сбой.
Самое тяжелое последствие для женщины — рождение мертвого, недоношенного ребенка, либо ребенка инвалида. При гибели новорожденного женщина испытывает сильный стресс, часто перерастающий в глубокую депрессию.
При рождении ребенка с инвалидностью женщина вынуждена вести сложный образ жизни. Все свое время и средства приходится вкладывать в лечение малыша, его развитие, чтобы он смог выжить и адаптироваться к окружающему миру. Этого можно избежать, если своевременно обследоваться на ИППП, вылечить болезнь, и только тогда планировать зачатие.
Последствия для ребенка будут зависеть от возбудителя:
- При герпесе осуществляется вертикальная передача инфекции Чтобы избежать заражения ребенка, матери с высыпаниями в паху проводят кесарево сечение. Инфицирование малыша очень опасно, так как сыпь поражает глаза, ротовую полость. Из-за несозревшего иммунитета герпес травмирует нервную систему ребенка.
- Хламидиоз в ранний период гестации провоцирует плацентарную недостаточность и выкидыш, замершую беременность. При заражении на поздних сроках у малыша развивается энцефалопатия, пневмония.
- Гонорея передается вертикальным путем, у новорожденного поражаются глаза, ротовая полость. При беременности гонорея провоцирует выкидыш и преждевременные роды.
- Трихомониаз провоцирует преждевременные роды, становится причиной плохого набора веса плода.
- Микоплазмы в тяжелых случаях приводят к нарушению набора веса плода.
- Сифилис очень опасен для плода. Проникает через плаценту и вызывает тяжелые пороки развития и гибель плода. Если ребенок выживает, он рождается с врожденным сифилисом и поражением нервной системы, уродствами.
Грозные осложнения возникают чаще у тех женщин, которые несвоевременно встают на учет в женскую консультацию и отказывают от обследования.
Чтобы избежать ЗППП при беременности и родить здорового малыша, необходимо:
- Планировать зачатие, обследоваться до наступления беременности.
- Предохраняться презервативом, избегать беспорядочных половых связей, абортов.
- Вставать на учет в женскую консультацию на ранних сроках и сдавать все анализы.
- Если женщина болела вне беременности, нужно сообщить об этом врачу и дополнительно провериться на скрытые инфекции.
Избежать негативного исхода можно, главное ответственно отнестись к своему положению.
источник
У многих пар, планирующих ребенка, возникают сомнения, нужно ли сдавать анализы на инфекции, передающиеся половым путем (ИППП), если вроде бы все в порядке? Но, к сожалению, эти заболевания довольно распространены и часто протекают без всяких проявлений. А большинство из них могут отрицательно повлиять на зачатие, ход беременности, роды и здоровье малыша.
На сегодняшний день заболевания, передающиеся половым путем, чрезвычайно распространены во всем мире. Ежегодно регистрируются миллионы новых случаев ИППП. Следствием заражения ими становятся воспалительные заболевания половой системы, которые являются одной из самых частых причин обращения женщин к гинекологам. ИППП оказывают множество неблагоприятных воздействий на здоровье человека, но самым значительным является урон, наносимый репродуктивной функции как у женщин, так и у мужчин. Прежде всего возникают сложности с зачатием, а также с течением беременности и развитием плода. Таким образом, сложно переоценить значение обследования обоих партнеров на ИППП и, при необходимости, лечения этих заболеваний еще на этапе планирования беременности.
Существует множество ИППП, виновниками которых могут быть бактерии, вирусы и простейшие. К основным видам, влияющим на зачатие, течение беременности и развитие плода, относятся: гонококки, бледная трепонема, трихомонада, а также хламидии, микоплазмы, уреаплазмы, цитомегаловирус, генитальный герпес, вирус папилломы человека и др.
Все эти микроорганизмы негативно воздействуют на репродуктивную систему, часто вызывая воспалительные заболевания половых органов. У женщин могут развиться, например, вульвовагинит (воспаление наружных половых органов и влагалища), эндометрит (воспаление слизистой оболочки матки), сальпингоофорит (воспаление маточных труб и яичников).
А следствием может стать бесплодие, внематочная беременность, хронические тазовые боли, замирание и прерывание беременности на различных сроках, нарушения развития плода. У мужчин часто возникают воспаления полового члена и простаты, приводящие к проблемам с эрекцией, простатиту, опухолям простаты и бесплодию.
Следует отметить, что некоторые инфекции, передающиеся половым путем, называют «скрытыми», потому что чаще всего они протекают с очень скудной симптоматикой или даже при полном отсутствии каких-либо проявлений. Именно поэтому многие даже не подозревают их наличие у себя, до тех пор, пока не разовьются осложнения. Таким образом, периодически желательно всем обследоваться на ИППП, а на этапе планирования беременности анализы на ИППП входят в необходимый минимум подготовки к зачатию.
Одним из самых распространенных заболеваний, передающихся половым путем, является трихомониаз. Вызывает его простейший одноклеточный паразит вагинальная трихомонада. Самыми частыми клиническими проявлениями являются обильные пенистые выделения из половых путей с неприятным запахом, зуд в промежности, дискомфорт при мочеиспускании. Однако до 50% женщин переносят трихомониаз бессимптомно.
У мужчин в большинстве случаев симптомов либо нет вовсе, либо их очень мало (например, выделения из мочеиспускательного канала, боль и жжение при мочеиспускании). Кроме этого, трихомонады, размножаясь в семенной жидкости и выделяя вредные продукты жизнедеятельности, тормозят рост сперматозоидов и обездвиживают их.
Иногда инфекция живет в организме десятки лет. Паразит при трихомониазе у женщин может проникать в верхние отделы мочеполовой системы, вызывая воспалительный, а потом и спаечный процесс, следствием которого может стать внематочная беременность. Проводились исследования, указывающие на связь трихомоноза у женщин с преждевременными родами, преждевременным излитием околоплодных вод и низкой массой тела новорожденных.
Другая инфекция, передающаяся половым путем, также негативно сказывающееся на возможности зачатия и течении беременности, – это гонорея. Ее вызывает бактерия Neisseria gonorrhoeae. У мужчин гонорея обычно проявляется ярко, поэтому редко остается незамеченной, а вот при гонорее у женщин в 50–70% не наблюдается никаких симптомов, и болезнь часто переходит в хроническую форму. При отсутствии лечения гонореи у женщин длительно существующее воспаление может привести к бесплодию и внематочной беременности. Несмотря на то, что гонорея у женщин не вызывает пороков развития плода, на беременность она может оказать значительное влияние. Нередко поражаются околоплодные оболочки, что может привести к выкидышу, преждевременному излитию околоплодных вод, преждевременным родам. Ребенок может инфицироваться как до родов, так и во время них. У новорожденных заражение гонореей проявляется конъюнктивитом (воспаление слизистой глаз) и сепсисом (заражение крови).
Одной из самых известных ИППП является хламидиоз, вызываемый бактериями рода Chlamydia. Хламидиоз протекает почти всегда бессимптомно, поэтому относится к так называемым «скрытым» инфекциям. В некоторых случаях проявляется обильными выделениями, зудом во влагалище, может поражать другие органы и системы, например, глаза (конъюнктивит), дыхательную систему (воспаление легких). Но чаще всего хламидии задерживаются в мочеполовой системе, вызывая хронические воспалительные заболевания уретры, шейки матки, эндометрия (внутреннего слоя матки), маточных труб. Последствия могут быть печальны – это бесплодие, внематочная беременность, замирание беременности. Если женщина и ее партнер на этапе планирования зачатия не выявили и не пролечили хламидиоз, возможно поражение околоплодных оболочек и вод с развитием инфекционного процесса у плода еще в утробе мамы. В этом случае возникает риск преждевременных родов и выкидышей на разных сроках. Заражение хламидиозом возможно и во время родов. У новорожденных хламидии чаще всего вызывают воспаление слизистой глаз, носа, глотки, пневмонию (воспаление легких).
Еще одним примером «скрытых» болезней считается микоуреаплазменная инфекция, вызываемая бактериями мико- и уреаплазмами. Доказана связь уреаплазмы у женщин с инфицированием плодных оболочек, околоплодных вод, что может привести к невынашиванию беременности, риску преждевременных родов и рождению детей с низкой массой тела. Ребенок может заразиться микоуреаплазмозом и во время родов, однако это состояние обычно не сопровождается выраженными признаками. Чем выше количество уреаплазмы у женщины в половых путях, тем чаще наблюдается поражение ими новорожденных. Если количество возбудителя небольшое (менее 104 КОЕ/мл), то риск неблагоприятных исходов минимален. Вопрос о необходимости лечения этих заболеваний, передающихся половым путем, в каждом случае решается индивидуально.
Генитальный герпес – крайне опасное воспалительное заболевание половых органов, вызванное вирусом простого герпеса. Иногда герпес протекает бессимптомно. Но чаще герпес проявляется высыпаниями на коже вокруг рта и носа (простуда) или в области половых органов. Сначала появляются пузырьки с прозрачным содержимым, сопровождающиеся зудом и болью, затем они лопаются, образуя открытую ранку, которая через несколько дней покрывается корочкой и заживает. Чем же грозит герпес во время беременности? Прежде всего это выкидыши на различных сроках, инфицирование плода и новорожденного. Длительно существующий в организме женщины герпес может привести к хроническому эндометриту, воспалению придатков матки, замиранию беременности и самопроизвольным выкидышам на разных сроках. У мужчин герпес может привести к уретриту и простатиту, и в сочетании с другими ИППП стать причиной бесплодия.
Особенно опасен цитомегаловирус при заражении в первый раз во время беременности, а также при возникновении обострений заболевания. Инфекция чаще протекает как ОРВИ (т.е. без проявлений со стороны мочеполовой системы) либо совсем бессимптомно. Очень важно обследоваться и, при необходимости, пролечиться партнеру будущей мамы, так как он может заразить ее после зачатия. При инфицировании плода в первом триместре возможно прерывание беременности, задержка внутриутробного развития, поражение печени, селезенки, головного мозга, глаз, нарушение свертывание крови малыша. Нельзя исключить и отдаленные последствия после рождения ребенка (например, прогрессирующее нарушение слуха, задержка умственного и физического развития).
Какие диагностические мероприятия рекомендуется пройти паре для исключения ИППП при планировании беременности?
Женщина должна обратиться к гинекологу, где у нее возьмут мазки, при микроскопии которых выявляются такие заболевания, как трихомониаз и гонорея. Обязательно нужно сдать анализ на ПЦР (полимеразная цепная реакция) – исследование отделяемого половых органов и уретры на наличие хламидий, уреаплазм, микоплазм, ЦМВ, герпеса, гонококков и, по назначению специалиста, других возбудителей ИППП. При необходимости количественного определения возбудителя или чувствительности к антибиотикам могут использоваться бактериологические анализы на ИППП – посевы взятого материала на питательные среды. Такой метод применяется, например, для диагностики трихомониаза, хламидиоза, микоуреаплазмоза, ЦМВ и герпеса. Обнаружить ИППП можно и при помощи анализов крови из вены. Так, по наличию специфических антител класса IgM, IgG определяют заражение ЦМВ, герпесом, хламидиями и другим инфекциям. Кроме этого, желательно, сдав кровь из вены, исключить и такие заболевания, как гепатит В и С, сифилис и ВИЧ. Не следует забывать, что партнер также должен пройти обследование, даже при отсутствии каких-либо симптомов. Для обследования мужчина должен обратиться к урологу, андрологу или дерматовенерологу. В этом случае специалист возьмет мазок из мочеиспускательного канала для микроскопии, ПЦР и бактериологических анализов на ИППП. Также доктор даст направление на необходимые анализы крови.
В норме во влагалище женщины преобладают полезные микроорганизмы, преимущественно лактобактерии. Они вырабатывают вещества, способствующие поддержанию местного иммунитета и кислой реакции среды во влагалище. Важно это потому, что кроме лактобактерий там содержится множество других, так называемых условно-патогенных микроорганизмов (которые при определенных условиях способны вызвать развитие заболевания). Однако их должно быть очень мало. Сдерживать рост и размножение такой «вредной» микрофлоры и помогает кислая среда во влагалище. Если она становится щелочной, условно-патогенные микроорганизмы размножаются, вызывая появление неприятных симптомов, например, зуда во влагалище, обильных выделений, которые иногда могут иметь неприятный запах и др.
Лечение заболеваний, передающихся половым путем, должно назначаться только врачом. Самолечение абсолютно недопустимо, оно может только усугубить заболевание, способствуя развитию форм возбудителей, устойчивых к действию лекарственных препаратов.
Длительность лечения ИППП составляет в среднем от 10 дней до 1 месяца в зависимости от вида инфекции, передающейся половым путем, тяжести течения и длительности ее нахождения в организме. В ряде случаев требуется повторение курса. Контрольное обследование необходимо обоим партнерам через 1–1,5 месяца после окончания лечения. Если повторный анализ на ИППП подтвердит у них отсутствие инфекции (т.е. излечение), то можно планировать беременность в следующем менструальном цикле.
ИППП бактериальной природы, такие как гонорея, хламидии, микоплазмы, уреаплазмы, лечатся антибактериальными препаратами. Помимо этого женщине, как правило, назначается местное лечение (свечами) с последующим восстановлением микрофлоры влагалища. Мужчинам дополнительно может быть назначено промывание мочеиспускательного канала дезинфицирующими растворами.
Вирусные инфекции, передающиеся половым путем, лечатся противовирусными препаратами строго по назначению врача. Также применяются различные лекарственные средства, повышающие иммунитет.
При трихомониазе используются противопротозойные препараты в свечах или таблетках.
источник
Современная медицина – это просто кладезь различных методик исследования человеческого организма. Конечно, опровергать факт их полезности в конкретно взятых случаях глупо. Однако некоторые виды диагностик кажутся бессмысленными хотя бы из-за своей неизвестности. Так, ПЦР-анализы, имеющие широкое распространение в последние годы, находятся на слуху у многих людей, но что они собой представляют – знают немногие.
Сегодня уделим внимание сущности этого обследования для беременных, рассмотрев его базовые особенности и порядок проведения. Интересно? Тогда обязательно дочитайте приведенный ниже материал до конца.
ПЦР-анализ направленный на выявление возбудителей инфекционных заболеваний
В течение всей беременности будущей матери требуется проходить огромное количество диагностических мероприятий, среди которых обязательно имеется ПЦР-анализ. Эта методика диагностики пришла в медицину относительно недавно из молекулярной биологии.
Расшифровка аббревиатуры «ПЦР» имеет вид – полимеразная цепная реакция. Поначалу она проводилась для детального изучения ДНК и РНК живых организмов, но с течением времени была адаптирована и под обнаружение вирусной инфекции у человека.
Основная задача ПЦР-анализа, проводимого при беременности, выявить в клетках организма будущей матери грибковую и вирусную микрофлору. Происходит выявление благодаря определению некоторых генетических особенностей возбудителей патологий, которых здоровый человек, естественно, лишен.
В качестве основы исследования на полимеразную цепную реакцию берутся многие биоматериалы.
- кровь
- моча
- спинномозговая жидкость
- мазок из половых органов
ПЦР-анализы относятся к категории высокоточных и высокоинформативных, поэтому применяются на всех этапах беременности, а также после рождения ребенка. Удивительно, но при грамотной реализации подобная проба способна выявить только зарождающиеся заболевания, вылечить которые на ранних этапах развития не столь сложно. Помимо этого, ПЦР-анализы позволяют исключить риски внутриутробной инфекции или выявить таковую при зарождении, что крайне важно для избегания трудностей в процессе беременности.
Рассматриваемая сегодня методика диагностики не просто информативна, но и крайне надежна. В среднем, ошибки при ее проведении допускаются очень редко – в 1-2 случаях из 100. Углубленность изучения и довольно-таки высокая скорость формирования результатов также характеризует ПЦР-анализ с положительной стороны. Однозначно, отказываться от его проведения нерационально любой беременной женщины хотя бы из-за беспокойства относительно здоровья плода.
ПЦР-исследование входит в список обязательных анализов во время беременности
Как было отмечено выше, основная задача ПЦР-пробы – выявление в организме матери и плода, соответственно, некоторой инфекции.
У беременных женщин данная диагностика назначается либо в плановом режиме (2-3 раза за весь срок вынашивания плода), либо при подозрении на развитие инфекционных патологий.
К числу последних относят:
- любые вирусные заболевания (от относительно легких герпесов до ВИЧ-инфекции)
- многие бактериальные патологии (хеликобактериоз, сальмонеллез, туберкулез и т.п.)
- практически все грибковые поражения организма (кандидоз, трихомониаз и т.д.)
Грамотно проведя пробу и проанализировав результаты ПЦР, профессиональный доктор может без особых сложностей выявить патологии многих систем организма беременной. Так, нередко анализ подобного рода, проводимый при беременности, позволяет диагностировать у будущей матери зарождение недугов дыхательных путей, мочеполовой системы или пищеварительных органов.
Для беременных ПЦР-анализы играют значимую роль, связано это с тем, что инфекционные патологии, имеющиеся у матери, способны легко передаться плоду.
Естественно, такое стечение обстоятельств крайне опасно и недопустимо, поэтому контролировать данный аспект течения беременности очень важно. С учетом этого настоятельно не рекомендуем будущим мамам игнорировать ПЦР.
Предметом ПЦР-диагностики всегда выступает биоматериал человека
Зачастую в качестве основы анализа берется моча, кровь или мазок из половой системы, реже – спинномозговая жидкость. Подготовку к проведению забора биоматериала должна осуществляться всегда, так как от нее зависит точность проведенного обследования.
Перечень подготовительных мер слегка различается при сдаче разных видов анализов, однако в любом случае включает в себя:
- отказ от алкоголя за 1-2 сутки до проведения анализа
- предупреждение диагноста о принимаемых лекарственных средствах
- ограничение в курении за 3-4 часа до забора биоматериала
- поддержание максимально правильного питания за несколько дней до исследования
- ограничение от психоэмоциональных и стрессовых нагрузок, как минимум, за полдня до диагностики
Отмеченная подготовка слегка расширяется при выборе конкретного вида ПЦР-пробы. Так, при сдаче крови на анализ необходимо проводить забор биоматериала строго натощак в утренний период времени, а при взятии мазка из мочеполовой системы важен отказ от половых актов за сутки до диагностической процедуры. Узнать подробней о подготовке к ПЦР-анализу беременная женщина может непосредственно у наблюдающего ее врача. Вопросы подобного рода бояться задавать не стоит.
Непосредственно проведение пробы осуществляется в три этапа:
- Подготовка, выражаемая в беседе диагноста с обследуемой женщиной.
- Забор биоматериала, проводимый в определенной последовательности и зависящий от выбранной формации ПЦР-анализа.
- Отправка собранного материала на анализ в лабораторию и формирование результатов.
Как правило, на реализацию отмеченных этапов уходит от 2 до 4 дней, после чего готовые результаты обследования отправляются наблюдающему беременную женщину доктору или выдаются ей лично на руки для расшифровки.
При расшифровке анализа результат может быть – обнаружен или не обнаружен
ПЦР-проба, проводимая при беременности, имеет общую направленность. Как правило, она используется для выявления ограниченного количества инфекций, в число которых обязательно входят:
Остальные виды инекций также выявляются анализом, однако для их точного определения необходимо проводить расширенную ПЦР.
Вообще, результаты рассматриваемой диагностики несложны к общему рассмотрению. Зачастую они содержать два основных пункта:
- Имеется ли инфекция в организме матери или нет.
- Если имеется – какой она формации, насколько серьезна и тому подобное.
Естественно, рассмотрение второго аспекта результатов – дело профессионалов, а вот с первым вполне может справиться и сама обследуемая беременная. Учитывая это, злоупотреблять полученными результатами ПЦР-пробы с целью самолечения не следует.
Намного грамотней и рациональней проверить таковые, но для окончательного принятия решения относительно необходимости принятия конкретных мер отдать профессионалу. Не забывайте, что на кону стоит не просто здоровье беременной женщины, но и здравое состояние, а то и жизнь вынашиваемого ею плода.
Возбудителями инфекции могут быть вирусы, бактерии и паразиты
Наверное, понять важность ПЦР-анализа по представленной ранее информации смог каждый читатель. Направленность данного обследования позволяет не просто диагностировать инфекцию в организме матери, но и проверить ее распространенность на плод, а также при необходимости – устранить развитие патологического состояния на еще не родившегося ребенка.
Важно понимать, что попадание инфекционной микрофлоры в утробу матери недопустимо, так как способно:
- вызвать самые разные аномалии развития плода
- спровоцировать ранние роды или даже прекращение беременности
Обнаружив внутриутробную инфекцию у конкретной беременной, доктора просто не могут медлить. В первую очередь, ими реализуются меры по определению степени тяжести поражения. По итогу этих мероприятий определяется наилучший способ терапии и вектор таковой.
К сожалению, на данный момент инновационной и быстродействующей вакцины от внутриутробных инфекций не существует.
Несмотря на это, активно применяются препараты комплексного воздействия, которые сдерживают развитие инфекции, постепенно убивая ее.
Подробнее о ПЦР-диагностике можно узнать из видео:
Каждая семейная пара, которая планирует беременность, должна вести правильный образ жизни. Ведь здоровье малыша определяется ещё до зачатия. Так, от здоровой яйцеклетки и сперматозоида будет и здоровый ребёнок. Поэтому нужно сдать все анализы при планировании беременности, а также пройти медицинское обследование.
Многих людей возмущает сдача анализов. Фразы: «Зачем мне это? Я здоров и чувствую себя прекрасно!» – часто можно услышать на приёме у врача.
Однако не всегда это так. Большинство инфекций и болезней протекают абсолютно без симптомов. Игнорирование лечения приводит к хроническому состоянию, и тогда избавиться от недуга становится практически невозможно. Поэтому, чтобы уберечь своё здоровье, врачи рекомендуют хоть раз в год проходить полное медицинское обследование и сдавать минимальное количество анализов.
Обязательным мероприятием для женщины являются анализы при беременности. Ведь она несёт ответственность уже за две жизни.
Ещё один вид исследования, который нужно проводить ежегодно – флюорография лёгких. Некоторые формы туберкулёза могут протекать без симптомов и поэтому являются серьёзной угрозой для жизни. Не стоит запускать лечение. Ведь оно может оказаться очень длительным и нерезультативным.
На сегодняшний день не так много семейных пар планируют беременность. Всё получается как-то спонтанно. Те, кто готовы к такому повороту событий, оставляют ребёнка. Те, кто не готов, делают аборт, а спустя годы удивляются своей бесплодности!
Поэтому вопрос о сдаче анализов при планировании беременности стоит очень остро. Ведь до появления двух полосочек на тесте нужно удостовериться, что оба партнёра здоровы. Посему анализы должны сдавать и женщина, и мужчина.
- Анализы на ЗППП (посевы).
- Анализ крови на ВИЧ, сифилис и другие инфекции.
- Гепатиты (В, С).
- Анализ на определение группы крови и резус-фактора.
- Анализ на свёртываемость крови.
- Флюорография лёгких.
Это что касается анализов, общих для обоих партнёров. Далее всё будет зависеть только от конкретного случая семейной пары и от состояния их здоровья.
Сдать анализы при планировании беременности – это значит застраховать будущую маму и малыша от возможных осложнений, которые могут возникнуть в дальнейшем.
Перед зачатием каждый из партнёров должен обследоваться у специалистов и пройти необходимые исследования.
При выявлении инфекций и заболеваний их нужно пролечить и только спустя время планировать беременность. Обязательные анализы при планировании беременности для будущей мамы, кроме перечисленных выше, следующие:
- Мазок на флору.
- ПЦР на заболевания, передающиеся половым путём.
- Анализы на TORCH-инфекции.
- Цитологический мазок на онкозаболевания.
- УЗИ органов малого таза.
- Общий анализ крови и мочи.
Также необходимо посетить узких специалистов – стоматолога, аллерголога, терапевта, отоларинголога, кардиолога и окулиста. Не стоит забывать о том, что во время беременности некоторые болезни рецидивируют и представляют угрозу для плода.
Необходим также и анализ на гормоны. Группу риска составляют женщины, которые прежде имели замершую беременность, внематочную или рожали мёртвых детей. Коррекция гормонального фона до беременности может решить большинство проблем.
Готовиться к беременности должен и будущий отец семейства. Ему необходимо сдать следующие анализы:
- Анализ на инфекции ППП.
- Консультация генетика (если в роду были редкие заболевания и аномалии).
- Анализ крови на инфекции.
- Спермограмма. Назначают мужчине при подозрении на бесплодие.
Также стоит обследоваться у узких специалистов.
Когда пара планирует беременность и проходит все нужные анализы, в результате перечень исследований с наступлением беременности значительно сократится.
Первый визит к гинекологу всегда волнующий для будущей мамы – врач подтверждает или опровергает «наступление чуда». Для точной уверенности может быть назначено ультразвуковое исследование. Вслед за ним – куча анализов:
- Мазок на флору.
- ПЦР на половые инфекции.
- Кровь на группу и резус-фактор.
- Кровь на инфекции (СПИД, сифилис и др.).
- Кровь на TORCH-инфекции.
- Гепатиты.
- Посевы мочи и флоры влагалища.
- Общий анализ крови и мочи.
Самый распространённый – общий анализ крови при беременности и общий анализ мочи. Эти два вида исследований беременные сдают перед каждым визитом к врачу. Они необходимы для оценки общего состояния будущей матери. Так, повышенное количество лейкоцитов в крови и моче говорит о воспалительных процессах.
Важным является и анализ ХГЧ при беременности. Хорионический гонадотропин человека обнаруживается в крови и моче во время беременности. Главным образом его количество указывает на развитие новой жизни внутри. С каждым днём уровень гормона растёт и достигает пика к 12 неделе беременности, затем понижается до своей нормы. Самый простой способ диагностики гормона – это тест на беременность, который даёт положительный результат уже через 5-10 дней после зачатия.
Когда анализ ХГЧ при беременности показывает очень маленькое количество гормона, возможно, произошло замирание плода или беременность развивается вне матки.
На сроке 12 недель производят первую ультразвуковую диагностику, которая подскажет, как развивается малыш. Вслед за ней назначается анализ на хромосомную патологию плода – PRISCA I. Исследование определит риск развития редких болезней (Дауна, Эдвардса), а также пороков центральной нервной системы.
Каждый триместр характеризуется своими особенностями развития плода и изменениями в теле матери. Поэтому и анализы для каждого триместра разные. Одинаково обязателен во всех триместрах анализ крови при беременности. Даже незначительные отклонения от нормы могут свидетельствовать о заболевании.
Основное исследование второго триместра – УЗИ и тройной тест на гормоны АФП, ХГЧ и эстриол. Данный тест выявляет хромосомные патологии у плода и некоторые другие аномалии в развитии. Следует помнить, что точность теста зависит от срока его проведения. Поэтому до конца достоверным его считать нельзя. И не стоит впадать в истерику, если врачи прогнозируют аномалии плода.
Дело в том, что этот анализ – относительно новый. Наши бабушки и мамы его не проводили и рожали вполне здоровых и крепких малышей.
Группу риска составляют пары, у которых в роду были разные аномалии и отклонения в развитии. Однако следует учитывать, что все анализы, как и люди, могут ошибаться. Поэтому лучше сто раз перепроверить результаты. Иногда простая врачебная ошибка лишает жизни вполне здоровых детей.
Обязательный вид исследования во время беременности – ультразвуковая диагностика. Если со здоровьем мамы и малыша всё в порядке, его проводят всего три раза – по одному на каждый триместр.
В последнем триместре УЗИ необходимы для оценки предлежания плода. В случае «неправильного» расположения решается вопрос о кесаревом сечении.
К концу триместра повторно назначают анализ крови на СПИД, сифилис, берут мазки на флору, а также делают посев с носа и горла на стафилококковую инфекцию. Нормы анализов при беременности – это залог здоровья крохи и самой женщины. Любые отклонения можно предупредить только при наличии всех исследований.
Заболевания, передающиеся половым путём, – не самое приятное явление во время беременности. Кроме того, что они доставляют дискомфорт женщине, они ещё и негативно воздействуют на развитие плода и плаценту, вызывая преждевременные роды, низкую массу тела ребенка, а также выкидыш.
Анализы при беременности на ЗППП – важный вид исследования. Они проводятся как мазок на флору и ПЦР (полимеразная цепная реакция, а если простыми словами – обнаружение ДНК возбудителя).
Конечно, это исследование, как и само лечение, необходимо произвести ещё до наступления беременности. Однако случается и так, что ЗППП до беременности или в первом её триместре обнаружены не были, а уже во втором и третьем появляются. К таким заболеваниям относятся:
- Хламидиоз.
- Гонорея.
- Уреоплазма.
- Трихомониаз.
- Герпес.
- Вирус папилломы человека.
- Сифилис.
Все инфекции хоть и представляют угрозу для плода, однако прекрасно лечатся курсом антибиотиков. Лечение назначается только со второго триместра, когда все органы крохи сформированы, и терапия не окажет особого влияния на ребёнка. Обязательным является употребление витаминов и поддержание иммунитета. ЗППП предполагают лечение обоих партнёров. После терапии врач назначает повторные анализы.
При беременности будущей маме нужно ответственно относиться к своему здоровью и ни в коем случае не игнорировать рекомендации врача.
Большую часть анализов, которые необходимы при беременности, сдают на месте – в женской консультации (мазки, анализы крови, мочи, цитологию). Однако немало анализов придётся сдать и в частных лабораториях. Стоимость исследований бывает разной – от 300 до 1000 рублей и выше. К примеру, анализ PRISCA I обойдётся в 1090 рублей, а PRISCA II — уже в 1240 рублей. Стоимость в разных лабораториях может отличаться.
От некоторых платных анализов можно отказаться. Однако все риски будут лежать на совести родителей. Но с другой стороны, многие платные анализы несут не всегда правдивые и достоверные результаты. Поэтому каждой паре решать самостоятельно, какие анализы при беременности сдавать, а какие – нет. Здоровье будущего ребёнка – только в их руках!
Наверное, нет такой мамы, которая бы не желала здоровья своему чаду. Когда малыш находится в утробе матери, его жизнь и развитие зависят полностью от неё. Поэтому беременным женщинам необходимо придерживаться особого режима дня, не забывая о здоровом питании и витаминах.
- Будущая мама должна отказаться от вредных привычек.
- Рацион беременной должен включать разнообразнейшие продукты – мясо, молочные продукты, рыбу, овощи, фрукты, соки, крупы и др.
- Суточную дозу витаминов и минералов нужно удвоить.
- Прогулки на свежем воздухе, лёгкая физкультура, йога, дыхательная гимнастика – одним словом, всё то, что связано с движением. Однако без фанатизма!
- Наилучшая профилактика ЗППП – соблюдение личной гигиены и постоянный половой партнёр. Следует избегать случайных связей, а если они и происходят, то обязательно необходимо использовать презерватив.
Малейшие симптомы, которые говорят о воспалительных процессах, должны не игнорироваться, а лечиться. От болезни очень трудно избавиться, когда она находится на хронической стадии.
Беременность – прекрасное состояние женщины, когда она готовится стать матерью. Каждая беременность должна быть запланированной, а не спонтанной. Поэтому пройти медицинское обследование и сдать анализы нужно ещё до зачатия.
Какие анализы при планировании беременности необходимо сдать – подскажет врач-специалист. Обращаться в таком случае нужно в центр планирования семьи, который есть почти в каждом большом городе.
источник
Последствия ИППП для матери
Последствия для плода
Лечение ИППП при беременности
Пробиотики после лечение
Беременность каждой женщины – это хрупкий ценный дар. Многое дается природой для сохранения беременности и благополучного вынашивания, но иногда наше необдуманное поведение, неосмотрительное поведение партнера и запоздалое лечение приобретенных проблем могут привести к печальным последствиям для будущего малыша.
Мы всегда говорим, что к беременности нужно подходить обдуманно. Проверка на инфекции будущих мамы и папы — это одна из обязательных позиций. Обследование лучше провести за 3 месяца до планируемого зачатия, чтобы было время провести полноценное лечение, выполнить контроль излеченности и при необходимости продолжить лечение.
Если беременность наступила спонтанно, то лучше сдать анализы на возможные инфекции до 12 недель.
• мазок на флору + гонококки и трихомонады
• ИФА на ВИЧ-инфекцию
• ИФА на вирусные гепатиты В и С
• РМП на сифилис
• ПЦР на хламидии
• Если в мазке будут выявлены гонококки и трихомонады, то необходимо выполнить посев на эти инфекции (культуральное исследование), а при необходимости ПЦР и ИФА на эти инфекции.
Если результаты всех исследований отрицательные, то далее в процессе наблюдение повторяют трижды за беременность (до 12 недель, в 30 недель и в 34-36 недель) только анализы на ВИЧ, гепатиты и сифилис. А также трижды берут контрольный влагалищный мазок. Прочие перечисленные анализы нужно сдавать только если появились клинические признаки инфицирования или изменения в мазке.
Если выявлено инфицирование хламидиями, трихомонадами или гонококками, то вы проходите лечение (о нем ниже), контроль излеченности проводится через 2 недели от начала лечения теми же методами.
Часто при беременности возникает обострение хронической инфекции или активация условно-патогенной флоры.
Симптомы инфекций, в том числе передающихся половым путем, при беременности те же, что и вне её.
— Преждевременное излитие вод и угроза преждевременных родов. Массивное воспаление в половых путях повреждает плодные оболочки, может произойти их разрыв и преждевременное излитие вод на любом сроке, а также прямое инфицирование плода. Чем меньше срок беременности, тем опаснее прогноз для плода.
— Активное воспалительное поражение слизистых оболочек родовых путей делает их мене устойчивыми к растяжению, во время родов возможны глубокие разрывы, которые трудно заживают, наложение швов часто сопровождается осложнениями (швы могут расходиться, так как ткани рыхлые и воспаленные, может быть нагноение швов).
— Повышается риск послеродовых гнойно-септических осложнений (метроэндометрит в первую очередь). Заражение, например, гонореей чревато развитием хорионамнионита в родах и после родов. Воспаление плодных оболочек гонорейной этиологии и само по себе грозное инфекционное заболевание, протекающее с высокой лихорадкой, интоксикацией и требующее антибактериального лечения и временного отказа от грудного вскармливания. Но хорионамнионит — это большой риск развития послеродовых гнойно — септических осложнений вплоть до метроэндометрита, пельвиоперитонита и акушерского сепсиса.
— Усиление тяжести токсикоза. Любое воспалительное заболевание утяжеляет течение раннего токсикоза беременных.
— Повышение риска анемии. Воспалительный процесс всегда увеличивает расход железа. У беременной потребности в железе и так высоки, учитывая рост и развитие плода, если она не получает препаратов железа, то риск анемии весьма велик.
— У женщин, инфицированных трихомониазом во время беременности, выше риск развития рака шейки матки. Это объясняется тем, что во время беременности снижен иммунитет, ткани шейки матки более рыхлые и податливые, возбудитель внедряется глубоко в ткани. При инфицировании трихрмонадами вне беременности такие последствия не наблюдаются.
— Самопроизвольный выкидыш. Прерывание, к примеру, может случиться при первичном заражении хламидиозом во время беременности.
— Замершая беременность. Активный воспалительный процесс повреждает критическую массу клеток эмбриона.
— Гипоксия. Критическая гипоксия приводит к гибели эмбриона, умеренная вызывает поражение органов и систем. Поражение центральной нервной системы может привести к гибели плода на любом сроке.
— Фетоплацентарная недостаточность. Активное инфицирование приводит к поражению фетоплацентарного комплекса, возникает плацентарная недостаточность. Хроническая ФПН влечет самоутверждение гипотрофичных, маловесных детей, могут быть признаки авитаминоза. Часто наблюдается анемия у новорожденных.
— Врожденные инфекции. Если инфицирование хламидиозом произошло первично на поздних сроках, то возможно развитие врожденного хламидиоза у новорожденного, сопровождающегося уретритами, поражением глаз, легких, сердца, кишечника, печени, мозга. Гонорея также действует повреждающе на плод. Трихомонады сами по себе не вызывают уродств плода и не проникают через плодные оболочки, но могут служить транспортом для хламидий и гонококков.
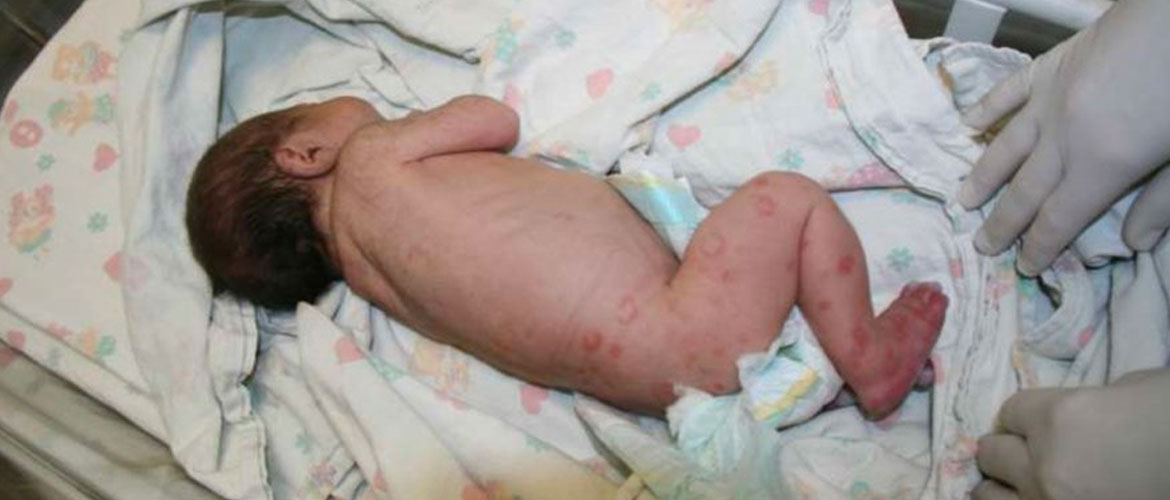
Врожденный офтальмохламидиоз у новорожденного
Во время беременности многие препараты запрещены, но без лечения инфекции опасны своими осложнениями. Лечение проводится одновременно обоим партнерам. Половые контакты на время лечения прекращаются.
Антибиотики. Препаратами выбора в данном случае являются антибиотики группы макролидов. Прочие эффективные в лечении хламидиоза антибиотики (например, тетрациклинового ряда) запрещены при беременности, так как вызывают необратимые поражения плода.
Из макролидов применяют азитромицин и джозамицин, дозировка даже одного и того же препарата может различаться у разных пациенток в разы. Иногда достаточно однократного приема большой дозы, иногда лечение проводится не менее 1 недели. Выбор препарата и режим его применения избирается врачом индивидуально в зависимости от давности заболевания, стадии (острое, хроническое в обострении, стихающее обострение, бессимптомное течение), индивидуальных особенностей пациентки.
Иммуномодуляторы. Виферон — это иммуномодулирующий препарат с противовирусным действием. Вспомним, что хламидии имеют много общего с вирусами. Виферон содержит человеческий интерферон альфа-2b в физиологической дозировке, а также аскорбиновую кислоту (витамин С) и токоферола ацетат (витамин Е). Ректальные свечи виферона применяются в дозировке 500 тысяч единиц 2 раза в день 5 дней, это начальная доза, далее лечение может быть продолжено. Также виферон применяется для лечения признаков врожденного хламидиоза у детей (хламидийная пневмония) в составе комплексной терапии.
Генферон также относится к иммуномодуляторам с противовирусным действием, содержит интерферон человеческий альфа-2, в качестве дополнительных компонентов таурин и бензокаин (местный анестетик). Назначают свечи вагинально или ректально (женщинам чаще вагинально, местный анестетик дополнительно снижает зуд и жжение во влагалище), по 250 — 500 тысяч единиц 2 раза в день в течение 10 дней. Дозировка корректируется в зависимости от тяжести клинических проявлений.
Тержинан — комбинированный препарат, включающий нистатин (противогрибковое средство), тернидазол и неомицин (антибактериальные препараты), преднизолон (глюкокортикоидный гормон). Выпускается в виде вагинальных таблеток, которые вводят глубоко во влагалище перед сном, смочив водой, дозировка по 1 таблетке на ночь 10 дней.
II и III триместр
• антибактериальные препараты с противопротозойной активностью внутрь. Во втором триместре возможно системное лечение, применяют метронидазол по 500 мг 2 раза в день 7 дней.
• Одновременно с началом перорального приема препаратов, следует начинать местное антибактериальное лечение.
— Тержинан (схему см. выше),
— Клион – Д (комбинированный препарат, включающий метронидазол и миконазол) по 1 вагинально таблетке 1 раз в сутки 10 дней,
— Полижинакс (комбинация неомицина, полимиксина и нистатина) по 1 вагинальной капсуле на ночь 12 дней.
+ иммуномодуляторы виферон, генферон.
Гонорейный уретрит, кольпит, цервицит (беременным на любом сроке и кормящим мамам):
— Цефтриаксон 250 мг однократно в\м. В 1 флаконе цефтриаксона содержит 1 грамм препарата, его следует развести в 4 мл воды для инъекций (либо в 2 мл воды и 2 мл лидокаина), затем набрать в шприц полученный раствор. В 1 мл раствора содержится примерно 250 мг цефтриаксона. Вводить глубоко в мышцу. Либо спектиномицин (тробицин, кирин) внутримышечно 2,0 г однократно либо цефиксим (супракс) внутрь 400 мг однократно.
Альтернативные препараты (учитывая аллергические реакции и сопутствующие заболевания):
— азитромицин (сумамед, азитрокс, азитрал) 1 грамм однократно внутрь,
— эритромицин внутрь первые 2 дня по 400 тыс. ЕД 6 раз в сутки, затем по 400 тыс. ЕД 5 раз в сутки (курсовая доза 8,8 млн. ЕД).
Гонорейный конъюнктивит: Цефтриаксон 1 грамм внутримышечно однократно
Гонорейный проктит и гонорейный фарингит: Цефтриаксон 250 мг однократно внутримышечно.
Для лечения гонорейного поражения глаз у малыша в связи с высоким риском инвалидизации ребенка и генерализации инфекции введена тотальная профилактика гонобленнореи у новорожденных. Наверняка, многие в курсе, что сразу после родов малышу в глазки закладывается тетрациклиновая мазь 1%. Этого достаточно, чтобы профилактировать поражение глаз, но на другие осложнения гонореи матери для ребенка мазь не повлияет.
Следует иметь в виду, что часто гонорея осложняется сопутствующим хламидиозом, поэтому спектр диагностики и лечения расширяется.
Контроль излеченности проводят после курса антибактериальной терапии.
Лечение сифилиса в статье «Сифилис при беременности» >>.
После назначения любого антибиотика следует провести профилактику дисбактериоза. Беременные относятся к группе иммунноскомпроментированных лиц и риск нарушения пищеварения у них весьма велик.
Линекс по 2 капсулы 3 раза в день с первого дня приема антибиотиков, длительность лечения индивидуальная. Обычно, если признаков дисбактериоза нет (понос, нерегулярный стул, чередование запоров и поносов), то лечение пробиотиком продолжается весь срок приема антибиотика.
Бифиформ принимается по 2 — 3 капсулы в сутки 10 — 21 день, с первого дня приема антибиотика.
Аципол применяют по 1 капсуле в сутки 10 -15 дней.
Хилак форте выпускается в виде капель и принимается по 40 — 60 капель 3 раза в день с первого дня приема антибиотика. Удобство препарата в том, что потом его можно применять для детей, выбрав соответствующую дозировку в каплях.
Пробиотики после лечения свечами и вагинальными таблетками
Ацилакт (препарат ацидофильных бактерий) в виде свечей, по 1 свече во влагалище 10 дней. Не применяется при кандидозе (молочница). Бифидумбактерин (препарат бифидобактерий) в свечах, по 1 свече во влагалище 1 — 2 раза в день в течение 5 — 10 дней.
Особняком стоит тема беременности с ВИЧ-инфекцией, она рассмотрена в статье: ВИЧ и беременность >>
Опасны для беременной не только инфекции, передающиеся половым путем, но и многие из тех, которые вне беременности опасности не представляют, к примеру, краснуха или вирус простого герпеса. Они рассмотрены в статье «Опасные инфекции при беременности» >>
Общим для всех инфекций будет то, что при своевременном начале лечения, подавляющего числа опасных последствий можно избежать. При полноценном лечении прогноз благоприятный. При отсутствии лечения или нерациональном лечении прогноз ухудшается в зависимости от конкретной клинической ситуации. Отказ от антибиотикотерапии (из-за опасения за плод) совершенно не оправдан, а иногда смертельно опасен, в первую очередь для не рожденного малыша. Выполняйте рекомендации врача, следите за собой и будьте здоровы!
источник