Как и многие злокачественные опухоли, рак почки долго протекает бессимптомно. Еще относительно недавно это онкозаболевание в узком кругу называли «рак начинающих врачей»: из-за позднего появления жалоб пациент приходил к специалисту на стадии, когда увидеть кровь в моче и прощупать опухоль мог даже начинающий доктор. Сейчас эту патологию можно назвать «рак УЗИ-специалистов»: в половине всех случаев диагностика рака почки начинается с обнаружения новообразования УЗИ при профосмотре, когда сам пациент и не подозревает о каких-то проблемах.
С одной стороны, такая ситуация привела к росту заболеваемости. С другой – появилась, наконец, возможность, выявить проблему на ранних стадиях (85% впервые диагностированных опухолей – локализованные формы) и успешно вылечить.
Отечественные клинические рекомендации предлагают следующие диагностические мероприятия:
- общий и биохимический анализы крови;
- коагулограмма;
- общий анализ мочи;
- КТ брюшной полости и малого таза;
- рентгенография или КТ грудной клетки.
При необходимости, назначаются и другие исследования.
Классическая триада симптомов онкологической патологии почки: боль в боку, кровь в моче и прощупываемое объемное образование сейчас практически не встречается. Но заметное количество крови в моче (а иногда и сгустки в виде «червячков») все же бывает нередко. Как ни печально, но даже явная примесь крови в моче не всегда могут сподвигнуть пациента на визит к врачу: обычно такая ситуация появляется однократно и до следующего эпизода может пройти год и более. Небольшое количество крови в моче, так называемая микрогематурия, при раке почек встречается лишь в 3,2% случаев. Тем не менее, общий анализ мочи входит в клинический минимум обследований при подозрении на рак почки.
Почки синтезируют множество биологически активных веществ, которые регулируют обмен кальция, выделение избытка воды, создание новых эритроцитов и другие важные функции. Раковые клетки вырабатывают эти вещества в патологических количествах, и возникающие изменения отражаются, в том числе, в общем клиническом и биохимическом анализе крови.
Из-за избыточной продукции активной формы витамина D и пептида, подобного гормону паращитовидной железы, увеличивается уровень кальция (гиперкальциемия ≥ 2,6 ммоль/л возникает примерно в 20% случаев).
Синтезируемый опухолевыми клетками эритропоэтин повышает количество эритроцитов, причем число других клеток крови остается нормальным (значимым считается эритроцитоз более 8 х 10 9 /л.).
В тканях почек высок уровень фермента лактатдегидрогеназы (ЛДГ), тогда как в крови его немного: рост концентрации этого метаболита отмечается примерно у трети больных раком почки женщин и у пятой части мужчин.
Гормоноподобные вещества, выделяемые опухолью, нарушают функцию печени (нефрогенная гепатопатия): повышается уровень щелочной фосфатазы крови, уменьшается количество белков – альбуминов крови и увеличивается показатель белков – глобулинов (это называется диспротеинемия), повышается концентрация билирубина, трансаминаз (АСТ и АЛТ), интерлейкина-6. В коагулограмме (анализ на свертываемость крови) удлиняется протромбиновое время.
Онкомаркеры для рутинной диагностики рака почки не используются. В научных исследованиях анализируют влияние уровня фактора роста эндотелия сосудов (VEGF), ангиогенных факторов (CAF), опухолевой М2-пируваткиназы (TuM2PK) на эффективность различных препаратов и прогноз заболевания, но в России подобные анализы пока возможны далеко не везде.
Итак, довольно долго единственными симптомами могут быть измененные анализы при раке почки. Увеличивается количество:
- эритроцитов;
- лактатдегидрогеназы;
- щелочной фосфатазы;
- билирубина;
- трансаминаз;
- глобулинов
- удлиняется протромбиновое время;
- уменьшается количество альбуминов.
Эти изменения могут быть единственными симптомами рака почки довольно долго и исчезают после удаления органа. Если и после лечения биохимические изменения сохраняются, это может быть признаком рецидива болезни.
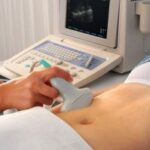
Чаще всего, профилактическое УЗИ впервые выявляет опухоль. Рак почки на УЗИ выглядит как узлы средней эхогенности неоднородной структуры. Информативность исследования составляет 100% для новообразований диаметром более 3 см, опухоли размером от 1,5 до 3 см обнаруживаются в 80% случаев, в ситуациях, когда диаметр онкологии менее 1,5 см, возможности для УЗИ-диагностики ограничены.
Компьютерная томография с контрастом позволяет обнаружить опухоль диаметром более 0,5 см в 90 – 97% случаев. На сегодня это золотой стандарт диагностики. Она позволяет определить не только первичную опухоль, но и метастазы, в том числе в головной мозг, грудную клетку и так далее.
Радиоизотопное исследование. Бывает необходимо, когда на КТ плотность и структура новообразования не отличается от нормальных тканей, и нужно определить, вызвана ли проблема врожденной аномальной формой почки или действительно имеется злокачественная опухоль. В кровь пациента вводят вещество под названием глюкохептонат технеция, который накапливается в клетках с активным метаболизмом и раковых клетках в частности. После чего повторяют компьютерную томографию. Повышенное накопление изотопа на участке новообразования говорит о его злокачественности.
Рентгенография грудной клетки используется для обнаружения возможных метастазов (при невозможности КТ).
Магнитно-резонансная томография применяется, когда сделать КТ с контрастом невозможно (например, из-за непереносимости контрастного вещества). Также МРТ назначают если необходимо диагностировать опухолевое поражение нижней полой вены.
Сканирование костей (сцинтиграфия) применяется при высоком уровне щелочной фосфатазы крови или при жалобах на боли в костях.
Цитологическое исследование мочи проводят если объемное образование находится ближе к центру почки, чтобы выявить возможный рак почечной лоханки. В отличие от других анализов мочи, материал для цитологии лучше собирать не утром сразу после пробуждения, а днем, так как за ночь находящиеся в мочевом пузыре клетки могут разрушиться под действием мочи.
Гистологическое исследование на дооперационном этапе проводится редко. Обычно его назначают, если планируется малоинвазивное вмешательство, например, крио – или радиочастотная абляция. В остальных случаях материал для гистологической верификации диагноза берут уже в процессе самой операции.
Список основных патологий, с которыми можно «спутать» почечноклеточный рак:
Чаще всего приходится дифференцировать рак почки с кистой. Основные признаки озлокачествления новообразования:
- неровные контуры;
- повышенная плотность;
- неоднородное содержимое (из-за некроза, кальфицикации и других патологических процессов внутри опухоли);
- многокамерность, утолщенные стенки, перемычки.
При этом заболевании, как и при раке прощупывается объемное образование в подреберье. Но при гидронефрозе не бывает крови в моче. а само образование гладкое. Окончательно решить вопрос помогает УЗИ.
Можно принять за рак, когда он развивается только в одном органе: прощупывается одностороннее плотное бугристое образование. Заболевание часто сопровождается гематурией. В отличие от рака, для гидронефроза характерны проявления почечной недостаточности. При пиелографии отмечаются двусторонняя повышенная ветвистость чашечек, удлинение и сдавление лоханок.
Часто сопровождается высокой температурой, общим недомоганием, головной болью и другими признаками интоксикации, которые могут появляться и при раке. При экскреторной урографии возможна деформация чашечно-лоханочной системы как при опухоли, так и при карбункуле. Одинаково выглядит и сцинтиграфическая картина, так как очаг воспаления тоже накапливает радиоактивные изотопы. Проясняет картину артериография почек: для кровоснабжения опухоли образуются новые сосуды (неоангиогенез), которые на артериограмме выглядят как «лужицы» или «озерца».
Характерны признаки общей интоксикации, нерезкие боли в пояснице. В моче – микрогематурия. При исследовании с контрастом туберкулезной почки обнаруживаются умеренно расширенная лоханка и верхний отдел мочеточника, структуры чашечек нерезкие, «изъеденные», возможны стриктуры (патологические сужения) мочеточника. Видны каверны – полости неправильной округлой формы. При бактериологическом исследовании мочи обнаруживается туберкулезная палочка.
Доброкачественное новообразование, содержащее сосуды, жировую ткань и гладкомышечные клетки. В отличие от рака имеет в структуре островки жира и никогда не содержит кальцификатов. В трети случаев для окончательной диагностики необходима биопсия.
источник
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Почки — парный орган в форме боба, размером с кулак. Они находятся в задней части брюшины, на каждой стороне хребта спины.
Как и иные части организма, почки могут болеть раком. У взрослых наиболее распространенный вид этой болезни почек — это гипернефрома, карцинома.
Опухоли тканей почечной лоханки и мочеточника бывают намного реже. Опухоли почки у взрослых достигают 3% от числа всех опухолей. Мужчины страдают вдвое чаще женщин. Зачастую возраст больных после 40.
Среди почечных опухолей доброкачественные выявляются редко. Раковые опухоли у детей в большинстве своем смешанные, их именуют опухолями Вильмса.
В норме все клетки меняются: старые гибнут, а появляются новые. Но этот процесс может нарушаться: новые клетки появляются раньше, чем старые умирают, тогда начинается рост тканей и образуется опухоль.
Опасной она становится в том случае, когда распространяется на близлежащие ткани, нарушая их работу. При раке почки сложной стадии по крови и по лимфосистеме распространяются опухолевые клетки, так появляются очаги опухоли в других органах.
Необходимо различать доброкачественные и злокачественные новообразования. Доброкачественные опухоли не опасны. Они не увеличиваются, не затрагивают соседние ткани и органы.
Главные факторы риска и причины появления рака почки:
- Пол — вдвое чаще эти видом заболевания страдают мужчины;
- Курение — риск заболевания раком увеличивается вдвое;
- Лишний вес — повышает риск нарушения почки на 20%;
- Повышенное давление;
- Диабет;
- Инфекционные болезни;
- Вредные рабочие условия;
- Генетическая склонность;
- Прием женских гормонов;
- Почечная недостаточность;
- Туберкулезный склероз;
- Пересадка почки.
Раковое поражение почки имеет ряд признаков:
- Постоянная боль в пояснице или животе;
- Наличие крови в моче;
- Возможность прощупать опухоль;
- Червеподобные сгустки в моче.
- Повышенная температура тела;
- Общая слабость;
- Отсутствие аппетита;
- Резкая потеря веса;
- Повышенное давление;
- Закупорка сгустком крови мочеточника;
- Варикоцеле;
- Анемия;
- Высокий уровень эритроцитов в крови;
- Рост уровня кальция;
- Отёки ног.
К специфическим симптомам рака почки у мужчин относится развитие варикоцеле, у женщин симптомы рака почки характеризуются варикозной болезнью и закупоркой вен нижних конечностей. Если говорить о симптомах рака почки у детей, то опухоли выражены значительно и выявляют их достаточно часто случайно при купании ребенка или при осмотре по поводу иного заболевания. После проявлений первых же симптомов или признаков необходимо как можно быстрее пройти осмотр у онколога или нефролога.
Если имеются подозрения, что у пациента рак почки, доктор назначает диагностические исследования. На основе полученных сведений выставляется диагноз. Это является неотъемлемым условием нахождения действенного алгоритма лечения почечной опухоли.
Перед проведением исследований специалист осматривает больного и тщательно опрашивает его. Устанавливает, когда появились первые жалобы, какие они были, какие из них появились раньше, а какие — позже. Также проясняются причины, которые могли спровоцировать развитие нарушения почки. Это нужно для того, чтобы по мере возможности их нейтрализовать.
Сегодня существуют такие методы диагностики:
На данный момент УЗИ почек является эталоном диагностики нарушений почек любого характера. Посредством этого метода изучается структура опухоли, ее место нахождения, взаимодействие с другими органами, габариты. УЗИ помогает обнаружить метастазы.
При подозрении на этот вид рака осуществляют контрастную урографию. Перед процессом больному по вене вводится контрастный состав, который с кровью попадает в почки. Через определенный период времени делают рентгеновские снимки почечной области.
Ангиография также является рентгенологическим методом исследования. Контрастный состав при этом способе вводится в аорту выше места, где от неё ответвляются артерии почек. С потоком крови он доставляется в почечные ткани, это позволяет увидеть опухоль.
Компьютерная томография и резонансная томография являются высокоточными рентгенологическими методами исследования органов. Они дают возможность определить место нахождения опухоли, а также степень его распространения, применяются в качестве вспомогательных методов исследования.
Биопсия позволяет точно определить характер новообразования. Процедура осуществляется под местным обезболиванием и под контролем УЗИ или КТ. Маленький кусочек ткани при этом обследовании извлекается посредством иглы, которая вводится в почечную область.
После этого проводится гистологическое исследование части ткани, которое дает возможность поставить диагноз и установить вид рака. Проведение биопсии может спровоцировать развитие осложнений: кровотечения, заражения места прокола, распространения раковых клеток в месте введения иглы.
Этот вид исследования на рак осуществляется крайне редко, что уменьшает риск осложнений. Её проводят, если высока возможность доброкачественного новообразования, или в том случае, если больной не хочет оперироваться.
- Рентген лёгких;
- Радиоизотопное сканирование костной ткани;
- Анализы мочи и крови;
- Эндоскопическое исследование.
Направление терапии почечного рака подбирается сразу после определения диагноза и стадии нарушения. При назначении лечения необходимо принимать во внимание возраст человека, его состояние и степень распространения ракового процесса на близкорасположенные органы и ткани.
На данный момент для лечения используются следующие методы:
Является наиболее действенным способом лечения таких опухолей. В процессе операции применяют оперативный доступ, который дает возможность осуществить перевязку сосудов почек до проведения операции на почке. Затем орган вырезают вместе с опухолью и жировыми клетками одним блоком. По окончании операции делают лимфодиссекцию.
Применяется для уничтожения клеток рака. С этой целью используют препарат, который влияет на опухоль и приводит к её лизису. Действенным также является сочетание двух видов подобного препарата для наибольшего эффекта от лечения.
Метод подходит до и после проведения операции. Применяются при раке почки такие препараты: Метотрексат, Винбластин, также сочетания медикаментов. Но при раке клеток органа они недостаточно действенны.
При опухоли органа применяется как паллиативный метод. Нужна больным с костными метастазами для снижения болевых ощущений. Обезболивающий эффект достигается у большинства пациентов.
Метод действенен для снижения скорости роста опухолевых клеток посредством препаратов на основе гормонов.
При помощи специальной иглы в опухоль вводится жидкий азот, который замораживает клетки, которые размножаются.
В опухоль вводится игла, через которую к больным клеткам поступает электрический ток, который их выжигает.
Получить хорошие результаты в лечении рака дает возможность объединение нескольких методов лечения. Но самым главным является хирургия.
С развитием науки и медицины появись современные методы лечения:
Основными видами профилактики появления раковых опухолей выступают:
- Отказ от курения;
- Уменьшение массы тела;
- Правильное питание;
- Лечение доброкачественных новообразований почки;
- Общее повышение иммунитета организма.
При почечном раке прогноз зависит от стадии ее развития. Негативные отдаленные результаты лечения наблюдаются у больных с прорастанием вены почки и метастазами. Особенно неутешительный прогноз у больных, которым не проводилась операция.
После обнаружения у себя симптомов рака почек, многих тревожит вопрос, сколько живут с таким диагнозом. Процент выживаемости зависит от стадии, на которой было начато лечение болезни:
- 1-ая стадия — выживает 90% больных после проведения операции;
- 2-ая стадия — выживаемость составляет около 60% пациентов;
- 3-я стадия — до 18% больных;
- 4-ая стадия — 8-10% пациентов.
По мере увеличения опухоли или ее метастазирования самочувствие их постоянно ухудшается. Такие больные умирают от тяжелой интоксикации.
Важным фактором является возраст пациентов, среди больных среднего возраста меньше выживает, чем среди пожилых.
Некоторые симптомы опухоли также являются плохими признаками для прогноза.
Поэтому необходимо внимательно относиться к своему здоровью, а при наличии тревожных симптомов обращаться к врачу и проходить обследование.
Если обнаружена киста на почке, следует обратиться к врачу для отслеживания опасности этого патологического состояния. Киста выглядит как полость – доброкачественное новообразование, заполненная серозным жидким веществом, возникшая из паренхимы и имеющая тонкие стеночки, в составе которой соединительная ткань. Размер кисты бывает более 10 см. Встречается новообразование довольно часто.
Обычно, врожденная патология не опасна для человека, так как она не увеличивается, а остается в тех же пределах, в каких была изначально. Киста почки, возникшая вследствие перенесенных почечных болезней или травмы, может нести угрозу для здоровья:
- в процессе роста образование давит на паренхиму и сосуды;
- возникает инфекционный очаг;
- новообразование может стать злокачественным.
Боли в поясничном отделе или подреберье, а также обнаружение уплотнения при пальпации и появление крови в моче являются симптомами, требующими немедленного обращения к врачу.
Киста – полость разросшегося эпителия канальцев почек. Образуется по таким причинам:
- долговременный воспалительный процесс почек;
- если есть почечные инфекции;
- присутствие конкрементов в мочевыделительной системе;
- затруднение выведения мочи;
- почечная недостаточность;
- туберкулез почек;
- гиперплазия простаты;
- повышенное давление;
- слабый иммунитет;
- старение организма.
Полости имеют свойство разрастаться. Хронические болезни мочевыводящей системы, травмы почек, переохлаждение – причины развития новообразования.
Возможны врожденные аномалии в почках, возникающие на генетическом уровне из-за сбоя в хромосомах и под воздействием внешних факторов при внутриутробном развитии плода:
- беременность, во время которой употреблялся алкоголь;
- зависимость от сигарет;
- не вылеченные внутриутробные инфекции.
Существует вероятность, при которой киста маленького размера начнет рассасываться сама.
Новообразование до 5 см не проявлять себя и обнаруживается только на УЗИ, при этом возможно обойтись консервативным лечением и контролированием размера и состояния полости у нефролога. При кистах от 5 см до 10 см и более будут беспокоить боли.
Кисты отличаются по форме и месту возникновения и подразделяются на:
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
А также полости, наполненные разными видами жидкости, будут лечиться в каждом случае индивидуально:
- серозная жидкость не представляет угрозы заболевшему;
- геморрагическая, содержащая кровь, подлежит неотлагательному лечению;
- гнойная требует удаления инфекции.
В большинстве случаев наличие кисты обнаруживается при проведении УЗИ и рассасывается самостоятельно. Так как зачастую симптоматика отсутствует, пациент может даже не догадываться, о присутствии кисты. Симптомы возникают, если новообразование разрастается и сдавливает соседние органы, такие как:
- увеличенная размером почка;
- боль в области поясничного отдела;
- усиление болей по причине физического труда и нагрузок;
- с нарушением выводится моча;
- кровяные примеси в урине;
- затруднение почечного кровообращения;
- завышение диастолического давления.
Обычно, киста не опасна, но в 5% случаев возникают осложнения:
В этой ситуации требуется немедленное оперативное вмешательство.
За кистами размером меньше 5 см ведется постоянное наблюдение нефролога. Плановое удаление хирургическим путем предлагают, если:
- киста имеет большой размер и давит на соседние ткани и органы;
- мучают постоянные сильные боли;
- возникает артериальная гипертензия;
- образуется кровоизлияние из почки;
- нарушается отток урины;
- происходит инфекционное заражение;
- существует угроза разрыва полости.
Открытое оперативное вмешательство проводят:
- при нагноении в почках;
- если киста разорвалась;
- при перерождении новообразования в рак почки;
- если есть сопутствующие урологические болезни.
При всех остальных ситуациях удаление кисты производится эндоскопическим или лапароскопическим путем. Однако, операции могут привести к травмам почки и не исключают рецидив болезни. Поэтому стоит попробовать лечиться медикаментами или народными средствами. Может ли киста рассосаться, если проводить лечение без операции? Да, возможно. Доброкачественные новообразования хорошо поддаются лечению, хотя это продолжительный процесс.
Для выявления кисты необходимо обследование у уролога, нефролога. А также нужно:
- сдать анализы крови и мочи;
- сделать УЗИ;
- провести контрастную рентгенографию;
- урографию;
- при осложненном кистозе назначается томография.
Эти исследования определят вид, форму и размеры патологии, покажут состояние новообразования и поможет специалисту определить как лечить кисту на почке.
Если возникает размер новообразований более 6 см делают пункцию содержимого полости.
По результатам обследования врач определяется с методикой, при помощи которой возможно вылечить кисту. В 95% – это медикаментозное лечение кист почек и применение народных методов. Если кистоз не несет угрозы жизни пациента можно ограничиться лечением симптомов:
- снять воспаление;
- купировать боль;
- возобновить вывод мочи.
Последующее состояние нужно постоянно наблюдать и контролировать.
Лечение длится приблизительно 1 месяц. Назначаются лекарства, чтобы остановить рост полости и убрать причины ее возникновения:
- антибиотики;
- противовоспалительные средства;
- обезболивающее и спазмолитики;
- препараты, которые нормализуют давление;
- комплексы, содержащие витамины и минералы;
- иммуномодуляторы.
Как вылечить дома кисту на почке, что делать чтобы рассосалась? Нужно использовать народную медицину, предварительно проконсультировавшись у врача, чтобы исключить побочных ситуаций и не запустить течение болезни. Наибольший результат достигается, когда проводиться лечение народными средствами и лекарственными медпрепаратами обоюдно.
Прием народных средств от кисты почки разрешается вводить после полного обследования и проверки на аллергические реакции, а также индивидуальную переносимость компонентов. При этом каждое полугодие киста почки диагностируется, чтобы не усугубить состояние больного и не пропустить осложнений. Если существуют какие-либо противопоказания, то эта терапия категорически запрещена.
Доступное лечение – это обыкновенный зеленый чай с использование молока и меда, нужно выпивать 2 чашки в сутки с утра и вечером.
Самая популярное растение для лечения кисты – лопух, используют листья и корни. Листья перетирают в кашицу и принимают по 1 ч. л. 2 раза в день. Или делают настойку из корневища лопуха.
И также для того чтобы стала меньше киста почки используют корень девясила. Для этого нужно к 30 гр. измельченного корневища вылить 3 л воды и добавить 30 гр. дрожжей, настаивают двое суток, пьют 120 мл после еды, когда используется весь настой сделайте перерыв на 21 день и опять повторите курс.
Корень одуванчика измельчают и наливают 200 гр. кипятка, настаивают 15 мин. и пьют треть стакана дважды в день на протяжении 5 суток. Или делают настой из 2 ст. л. корня одуванчика и 5 ст. л. почечного чая, оставить на 5 часов и выпивают по 100 мл каждые 3 часа. Если лечение регулярно, киста будет уменьшаться.
Хороший результат будет от использования травяных настоек:
- Ромашка;
- Календула;
- Зверобой;
- Тысячелистник;
- боровая матка;
- красная щетка;
- зимолюбка;
- листья брусники.
Одну чайную ложку любой травы настаивают, залив 1 стаканом кипятка и пьют по 70 гр. 3 раза в день 7 суток.
Эффективна будет спиртовая настойка из травы золотого уса. Для этого 50 гр. цветков заливают 500 гр. водки и оставляют настаиваться 10 дней. Дальше употребляют по схеме: сначала используют от 10 капель, каждый день выпивая на одну каплю больше, 25 суток, а затем продолжают прием, наоборот, ежедневно уменьшая на каплю.
Проведите лечение березовым дегтем: 3 раза в день выпейте по 3 капли вместе с 1 стаканом молока, 3 суток, затем следующие 3 дня по 15 капель, и последующие 4 дня по 7 капель. Потом перерыв 10 дней и повторить прием по обратной схеме.
Если образуется киста в почке необходимо соблюдать особую диету, чтобы не допустить осложнений и уменьшить нагрузку на мочевыделительную систему. Нужно сократить или вообще убрать соль из питания. А также исключить потребление:
- копченостей;
- жареной еды;
- жирной сметаны;
- грибов;
- бобовых;
- острых и пряных продуктов;
- алкоголя.
Приемы пищи должны быть дробным, малыми порциями.
Как вылечить кисту почек полностью зависит от больного. Строгое соблюдение назначений доктора, своевременное лечение, ведение здорового образа жизни, соблюдение диеты и бережное отношение к своему организму существенно упростят задачу. Однако, исключать рецидив болезни не стоит, склонность к возникновению новообразований может сохраняться. Внимательно следите за здоровьем почек. Пациентам, у которых киста более 6 см стоит ограничить:
- перегрев;
- посещение саун и бань;
- массаж;
- физиотерапия;
- переохлаждение;
Главное, не заниматься самолечением.
Как проверить почки – ответ на данный вопрос знают все пациенты, которые заботятся о своем здоровье. На данный момент в медицинской практике существует огромное множество способов исследования почек, большинство из них являются безвредными и не требуют особой подготовки к ним. Самым действенным из них является ультразвуковое обследование почек и обязательная сдача общих анализов крови и мочи.
Чтобы понять действительно ли есть какое-либо заболевание почек или нет, врач должен обратить внимание на наличие жалоб со стороны пациента, особенно на такие как: учащенное мочеиспускание, появление крови в моче, тянущая боль в области поясницы. Помимо таких основных симптомов не следует упускать из вида и возможное повышение температуры, и общую слабость. Возможно, что заболевание почек может быть следствием таких болезней, как: ангина, ОРВИ и переохлаждение.
После рассмотрения всех основных жалоб необходимо проводить осмотр. Первое что делает доктор – это оценка общего состояния пациента, после чего следует непосредственный осмотр почек. Обследование почек без специальных методов подразумевает ощупывание больного органа при различных положениях пациента. При этом врач просит сделать пациента глубокий вдох, во время которого он старается ухватить орган, чтобы оценить его размеры и расположение.
Чтобы оценить функциональность почек в домашних условиях нужно проверить состояние органов и самое главное вовремя принять меры по предотвращению развития заболевания и возможных осложнений. Лечащий врач назначает сдачу анализов при следующих симптомах:
- Повышенное артериальное давление;
- Уменьшение суточного выделения мочи;
- Тянущая боль в области почек;
- Появление крови в моче;
- Учащенное мочеиспускание, которое сопровождается резями и жжением;
- Обезвоживание организма вследствие повышения температуры тела и рвоты;
- Неприятный запах у выделяемой мочи;
- Общее недомогание и утомляемость, которое никак не объясняется;
- Быстрый рост родинок на лице, особенно в области вокруг глаз;
- Слишком частые походы в туалет по ночам.
При обнаружении хотя бы одного из перечисленных симптомов не нужно экспериментировать на себе и ждать пока признаки пройдут сами по себе, необходимо незамедлительно действовать и обращаться за квалифицированной помощью к доктору.
Отличительной особенностью при болях является то, что первые симптомы начинают проявляться после переохлаждения организма или вследствие начала острого вирусного заболевания. Если почки очень сильно болят, и возникшая симптоматика остается без изменений, то это может говорить о движении камней по мочеточнику.
Наиболее часто такое явление связано с сильными ударами или падениями, если ничего не предпринимать, то боли со временем утихнут и пропадут, но блуждающая почка может остаться и если вовремя не пройти курс лечения, то она начинает опухать и отекать.
Поэтому не следует относиться с халатностью к возникшим симптомам, такое отношение к своему здоровью может привести к куда более серьезным заболеваниям. В народной медицине существуют средства, которые способны помочь при болях в почках, для того чтобы лечиться в домашних условиях, нужно принимать сок из клюквы.
Также существуют определенные травяные сборы, которые весьма эффективно действуют при лечении заболевания почек. Одним из лучших способов народной медицины считается теплая грелка, которую нужно прикладывать к низу живота, благодаря чему улучшаются функциональные способности почек.
Чтобы определить причины, по которым пациента начинают беспокоить боли в почках, нельзя полагаться на самодиагностику, потому что она не может считаться действенной. При появлении малейших признаков необходимо сразу же обращаться в специальное медицинское учреждение, где обследование будет гораздо точнее, нежели в домашних условиях. На данный момент выделяются два основных метода исследования функциональности почек: лабораторный метода и инструментальная диагностика.
Как правило, лабораторным методом исследуются кровь и моча. По анализу крови, который берется с вены пациента, определяют наличие в ней мочевой кислоты и креатинина, по анализу крови, который берется из пальца, делают вывод о наличии и степени воспаления. При этом пациент должен предварительно подготовиться, для того чтобы сдать анализы, в течение пяти дней до момента сдачи, исключается прием алкогольных напитков, различных лекарственных средств, физических нагрузок, употребление жирной пищи и фруктов, которые способны менять цвет выделяемой жидкости.
Сдать анализы нужно натощак, не менее чем через двенадцать часов после последнего приема пищи.
В анализах мочи обращается внимание на наличие эритроцитов и лейкоцитов, а также на патологические изменения. Такой анализ мочи рекомендуется сдавать всем пациентам хотя бы раз в полгода. В современной медицине существует несколько видов диагностики исследования почек:
- Ультразвуковое исследование, которое позволяет оценивать структуру почек, но не саму функцию мочевыделительной системы. Такой метод обычно проводится раз в год;
- Урография применяется для исследования почек, пациенту вводится специальное контрастное вещество и делаются рентгеновские снимки. Именно из-за этого такой метод чаще всего называют контрастной урографией;
- Самым первым шагом при обследовании пациентов является обзорный рентген, именно он дает полную картину о состоянии почек и мочевого пузыря, а также возможные объемные образования;
- Сцинтиграфия назначается при различных нарушениях мочевыделительной системы. Обычно такое исследование проводится для изучения формы органа, степени нарушения и для того, чтобы оценить функциональные отклонения органа;
- Магнитная томография – это способ, при котором исследование почек проводится с использованием магнитного поля и радиоимпульсов. Такой метод эффективен для обнаружения болезней почек. Вредного воздействия на организм такой метод не оказывает, но он должен проводиться только по показаниям.
Доктора рекомендуют проводить такие обследования хотя бы раз в год, а тем, у кого есть такие заболевания, как: сахарный диабет, ожирение или повышенное артериальное давление нужно обследоваться по мере необходимости.
Чтобы избежать проблем с возникновением болей в почках необходимо бережно относится к своему здоровью. Следует вести здоровый образ жизни и заниматься легкими физическими упражнениями и постоянно двигаться, так как из-за сидячего образа жизни в области поясницы может накапливаться жир, который способствует застою крови, вследствие чего нарушается гибкость позвоночника. Любые наклоны в сторону и активные движения бедрами помогут ускорить кровообращение и поспособствуют глубокому дыханию.
Не менее важным считается правильное питание, которое обеспечивает правильную работу почек, при первых тревожных симптомах необходимо соблюдать диету и уделить особое внимание ежедневному приему жидкости. Зачастую именно чрезмерное употребление жидкости с красителями и химическими добавками может нанести вред почкам, лучше всего делать акцент на чистой воде, компотах и чаях. Употребление газированных напитков и магазинных соков нужно полностью исключить.
Обязательно нужно проходить постоянные обследования и принимать профилактические лекарственные препараты, которые рекомендованы врачами. Следует сосредоточить свое внимание на общем состоянии здоровья, так как существуют и косвенные причины, по которым могут появиться боли в почках.
источник
Одно из самых распространённых и опасных онкоурологических заболеваний – рак почки начинает беспокоить больных на поздних стадиях, когда уже есть отдалённые метастазы. Однако, выполняя регулярно анализы крови, мочи, достижима своевременная диагностика рака почки. Можно вовремя выявить реальную онкологию, предотвратить опасные для жизни последствия, осложнения.
Постоянно совершенствуются методы диагностики рака почки, лечения опухоли, но выявление опухолей на ранних стадиях наблюдается достаточно редко. Чаще пациенты обращаются к врачу при поражении органов, находящихся на отдалении, т. е. в запущенных ситуациях.
Медицинский осмотр, контроль, беседа и обследование назначаются 2 раза в год и более. Кратность анализов зависит от наличия следующих факторов риска рака почки:
- если у кого-либо в семье имеется онкологический процесс;
- наличие заболеваний, сопровождающихся поражением мозжечка, глаз, кожи – наследственные факоматозы;
- мужчины болеют раком почки чаще, чем женщины;
- курение, ожирение.
Для поиска рака почки необходимо обращать на следующие 5 основных изменений в анализах:
- анализ мочи – эритроциты;
- общей анализ крови – повышенная скорость оседания эритроцитов при нормальных показателях лейкоцитов и отсутствии воспаления в организме;
- клинический анализ крови – постепенно отмечается повышение уровня эритроцитов, позднее тромбоцитов, последними реагируют лейкоциты;
- в запущенных стадиях развивается немотивированная анемия;
- при исследовании электролитов плазмы определяется повышение уровня кальция.
Кроме клинического анализа крови, мочи назначается биохимический анализ, регулярно контролируется свёртывающая система. Анализы необходимо сдавать натощак, чтобы показатели были информативными, правильно интерпретировались.
Пациенты обращают внимание на своё здоровье только на стадиях паранеопластической интоксикации, которая развивается из-за отравления продуктами распада опухолевых клеток, включает:
- симптомы артериальной гипертензии;
- снижение массы тела;
- отвращение к мясной пище;
- повышение температуры тела;
- боль в позвоночнике, костях скелета;
- кашель с мокротой, окрашенной кровью;
- амилоидоз паренхиматозных органов, нарушение их функции;
- не воспалительные поражения нервов, проявляющиеся болевыми синдромами различной локализации.
Кроме анализов крови, мочи используются такие методы диагностики рака почки как:
- УЗИ. Рак почки на УЗИ необходимо дифференцировать от кист, что легко достижимо при выполнении допплерографии сосудов почки во время ультразвукового обследования.
- Компьютерная томография с контрастированием, которая позволяет отдифференцировать опухоль от кисты, изучить источники её кровоснабжения, что является принципиальным при выполнении оперативного вмешательства. Сосудистая картина показывает прорастает ли опухоль основные венозные стволы, распространяется или нет за пределы почки, позволяет увидеть состояние надпочечников.
- Магнитно-резонансная томография в ангиорежиме позволяет детально изучить кровоток. Показана пациентам с аллергическими реакциями на контраст, беременным. Периодически удаётся увидеть наличие метастазов, изменение лимфоидной ткани, реакцию регионарных лимфоузлов.
- Ангиография, которая позволяет оценить артериальную и венозную фазу, выполняется, если планируется резекция почки, эмболизация почечной артерии.
- Позитронно-эмиссионная томография.
- Для исключения метастазов в головной мозг проводится СКТ или МРТ.
- Верифицировать патологические переломы позвоночника , метастазы в кости скелета можно, используя рентгенография, СКТ, МРТ.
- Сцинтиграфия костей скелета.
- СКТ органов грудной полости.
- Биопсия почек.
Необходимо помнить, что появление клинической симптоматики опухолевого процесса возможно только на поздних стадиях заболевания. Поначалу в моче появляется небольшое количество эритроцитов, которые не видны невооруженным глазом и не доставляют беспокойства больному. Когда обнарживается моча, окрашенная кровью, существует вероятность прорастания опухолью крупных сосудов.
Переломы позвоночника и костей носят характер патологических, т. к. для возникновения нарушения целостности костей, они должны быть разрушены опухолью. Боль в позвоночнике возникает, когда функция нарушена достаточно сильно. Пациенты зачастую связывают болевой синдром с дегенеративно-дистрофическим поражением позвоночного столба, занимаются самолечением, поздно обращаются к врачу.
Выявление отдалённых метастазов в лёгкие, головной мозг, позвоночник говорит о последней стадии заболевания, делает прогноз для выздоровления очень серьёзным. Для своевременной диагностики, проведения радикального лечения, увеличения продолжительности, качества жизни необходимо обращаться к врачу в плановом порядке. После 40 лет, при отсутствии факторов риска возникновения опухолевого процесса, дважды за год следует сдавать анализы, выполнять УЗИ внутренних органов.
Основное лечение рака почки – оперативное. Объем операции, последующие лучевые методы лечения, назначение химиопрепаратов зависит от стадии, признаков процесса, распространённости, размеров, наличия метастазов в регионарные лимфоузлы, отдалённые органы.
При лечении отграниченного рака почки используется резекция. В остальных случаях выполняется нефрэктомия, т. е. удаление почки. Противопоказаниями к удалению почки является наличие единственной почки.
Резекция рака почки – это менее травматичная операция, чем удаление опухоли. Методика лечения, объём операции также зависят от наличия у больного сопутствующих болезней, которые имеются у больного.
источник
Какие исследования необходимо пройти, чтобы выявить злокачественное заболевание почек? Как происходит стадирование рака почки?
Рассказывает Джалилов Имран Бейрутович, хирург-онколог Отделения онкоурологии и общей онкологии НИИ онкологии им. Н.Н. Петрова.
Опухоль почки может быть обнаружена на основании симптомов, которые есть у пациента, либо на основании данных лабораторных и инструментальных методов исследования, назначенных пациенту по какой-либо другой причине. Если после этого врач заподозрил опухоль, для подтверждения диагноза необходимо выполнение исследований.
Общий анализ крови
Это метод диагностики, показывающий количество различных клеток в крови: лейкоцитов, эритроцитов и тромбоцитов. Результаты этого теста часто изменяются у людей с раком почек. Наиболее частым признаком является анемия (снижение эритроцитов в крови). Менее часто может встречаться слишком большое количество эритроцитов (называемое полицитемией) из-за того, что клетки рака почки производят слишком много гормона (эритропоэтина), заставляющего костный мозг производить больше эритроцитов.
Биохимическое исследование крови
Это исследование обычно проводится людям с подозрением на рак почки, из-за того, что опухоль может воздействовать на уровень некоторых параметров крови. Например, иногда обнаруживается повышение печеночных ферментов. Высокий уровень кальция крови может свидетельствовать о распространении рака в кости, тем самым, направив врача на мысль о радиологическом исследовании костей (остеосцинтиграфии). Также биохимическое исследование показывает функцию почек, что особенно важно при планировании хирургического лечения.
Анализ мочи
Общий анализ мочи является частью необходимого первичного обследования пациента. Микроскопические и химические исследования проводятся для выявления небольших количеств крови и других веществ, недоступных человеческому глазу. Около половины из всех пациентов с раком почки имеют примесь крови в моче. Если у пациента есть уротелиальный рак (лоханки, мочеточника, или мочевого пузыря), специальное микроскопическое исследование, называемое цитологическим исследованием, покажет наличие опухолевых клеток в моче.
Компьютерная томография, магнитно-резонансная томография и УЗИ могут быть незаменимы в диагностике опухолей почек, однако пациент редко нуждается во всех этих исследованиях сразу. Онколог сам выберет наиболее подходящее исследование.
Компьютерная томография
Это одно из самых нужных исследований для обнаружения и изображения опухоли почки. КТ может представить точную информацию о размере, границах и месте расположения опухоли в почке. Также это исследование полезно для проверки наличия распространения опухоли в ближайшие лимфоузлы или органы и ткани вне почки. Если необходима биопсия (взятие небольшого кусочка опухоли), КТ можно использовать для выбора траектории проведения биопсийной иглы в опухоль.
Контрастирование при КТ может вызывать повреждение почек. Это возникает чаще у пациентов, у которых на момент исследования уже были проблемы с почками. На основании этого, до исследования необходима обязательная оценка функции почек, например при биохимическом анализе крови.
Магнитно-резонансная томография
МРТ реже используется у пациентов с подозрением или установленным диагнозом опухоли почки, чем КТ. Наиболее часто этот метод может применяться при подозрении на распространение опухоли в просвет крупных сосудов, таких как почечная вена и нижняя полая вена, так как МРТ дает изображения кровеносных сосудов более высокого качества, чем КТ. Также МРТ может применятся при подозрении на распространение опухоли в головной или спинной мозг.
При МРТ часто используется контрастное вещество Гадолиний, которое вводится в вену для улучшения детализирования изображения. Однако этот контраст не используется у пациентов на диализе из-за того, что может вызывать редкое и тяжелое осложение – нефрогенный системный фиброз.
МРТ исследование занимает дольше времени чем КТ – часто около часа – и является немного более дискомфортным. Вы будете находиться в узкой трубе, и это иногда может вызывать клаустрофобию (боязнь закрытых пространств). Также МРТ установки могут производить шум, подобных щелчкам или трескам, который также может беспокоить Вас.
УЗИ- использование высокочастотных звуковых волн для создания изображения внутренних органов. Это исследование безболезненное и не излучает радиации.
Ульразвук может определить наличие какого-либо образования в почках и определить, плотной ли оно структуры или наполнено жидкостью (опухоли почки чаще имеют плотную структуру). Если необходима биопсия опухоли, то часто может быть использовано УЗИ-наведение иглы для получения материала.
Позитронно-эмиссионная томография (ПЭТ). При этом исследовании в кровь вводится особая форма радиоактивного сахара, глюкозы. Количество радиации при этом очень мало и вещество выводится из организма уже на следующий день.
Это исследование может пометить совсем небольшие скопления опухолевых клеток и может быть использовано, например, при определении распространения рака на лимфатические узлы около почки. В настоящее время ПЭТ и ПЭТ-КТ не являются стандартом в алгоритме диагностики и лечения опухолей почек.
Стадия злокачественного образования зависит от его распространения. Лечение и прогноз заболевания определяется в зависимости от стадии. При постановке диагноза врач определяет стадию заболевания, основываясь на результатах врачебного осмотра, биопсии и диагностических исследований.
Стадия злокачественной опухоли — важный фактор, позволяющий оценить прогноз у пациента, однако помимо стадии рака почки значимыми являются еще несколько факторов. К ним относятся:
- Высокий уровень фермента лактатдегидрогеназы (ЛДГ)
- Высокий уровень кальция крови
- Анемия (снижение гемоглобина и эритроцитов крови)
- Распространение рака в 2 или более органа
- Время от диагностики до начала системного лечения (химиотерапии, таргетной терапии или иммунотерапии) менее 1 года.
- Плохой общий статус (оценка того, насколько хорошо пациент может выполнять свою обычную деятельность)
По данным исследователей, эти факторы ассоциированы с более короткой продолжительностью жизни у больных раком почки, распространяющегося на другие органы. Лица, у которых нет ни одного из этих факторов, как правило, имеют хороший прогноз. 1-2 фактора ассоциированы с промежуточным прогнозом, 3 или более фактора, как правило, ассоциированы с плохим прогнозом и ожидаемо меньшим ответом на лечение.
источник
По распространенности, этот тип онкологии находится на 3 месте, уступая только раку простаты — №-1, и раку мочевого пузыря — №-2. Мужчины, в сравнении с женщинами, значительно более расположены к этому недугу – примерно в 2.5 – 3 раза причем, основная масса выявленных патологий, приходится на лица зрелой и пожилой возрастной категории.

- Саркома Вильмса. Этот вид выявляют преимущественно у детей в возрасте до 5 лет – более 90%. При этом, опухоль Вильмса – это каждая вторая детская опухоль из всех выявленных;
- Аденокарцинома. Раковые клетки поражают лоханки почек – патология встречается в 7% почечной онкопатологии;
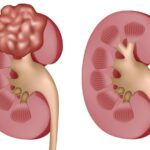
- Гипернефрома. Опухоль растет из паренхиальных клеток органа. Другое название – рак почечно-клеточный.
- Что встревожило больного;
- Какие и когда появились первые симптомы;
- Поочередность отдельных патологических проявлений, их периодичность.
Обязательно выясняется образ жизни пациента на предмет выявления факторов, способствующих возникновению и развитию болезни. После этого, пациенту назначают комплексное обследование, которое включает целый ряд мероприятий:
- Лабораторных – анализы крови, мочи и дифференциальная диагностика;
- Тестовых – онкомаркер атипичных клеток;
- Инструментальных;
- Аппаратных.
Последние включают в себя исследования:
- Рентгенологические;
- Ультразвуковые – УЗИ;
- Томографические – компьютерная и магнитно-резонансная томография.
Только после проведения полного комплекса диагностических процедур, онколог может опровергнуть возникшие подозрения, а в случае выявления болезни, составить четкую картину состояния пациента и на основании этого, индивидуально разработать комплекс лечебной терапии.
- Контрастная экскреторная урография. Для улучшения достоверности показаний, перед снимком, в кровь пациента вводят специальное контрастное вещество, которое распространяется по всей кровеносной системе, соответственно и в почки, которые очень густо опутаны венами и капиллярами. Контраст подсвечивает проблемные участки, и они становятся хорошо заметны на снимке. Это исследование дает детальную информацию о функциональности мочевых путей и почек;
- Ангиография. Принцип ее тот же что и у урографии экстректорного типа, но контрастное вещество вводится непосредственно в почку через аорту, снабжающую ее кровью. Процедуру проводят с помощью специального зонда. Контраст обильно окрашивает кровь органа и позволяет выявить на снимке даже самую маленькую опухоль;
- Рентгеноскопия легких. Эта процедура обязательна при раке почки, поскольку он очень часто дает метастазы в легкие и требуется вовремя их обнаружить;
- Радионуклидное исследование. Наряду с нефросцинтиграфией, позволяет выявить очаг роста опухоли почки. Ткани здоровой паренхимы и раковой опухоли по-разному высвечиваются на снимке, что и позволяет точно локализовать проблему;
- Радиоизотопное исследование скелета. Для обнаружения вторичных очагов в костной ткани, в организм вводят вещества, способные концентрироваться и задерживаться в местах с патологически высоким метаболизмом, который как раз и характерен для участков, пораженных опухолью костных тканей.
Последнее исследование обязательно проводят пациентам, жалующимся на боли в скелете и, если анализы показали завышенную концентрацию щелочей фосфатазы.
- Локализацию очага опухоли;
- Ее размеры, очертания и структуру;
- Степень врастания в соседние ткани и органы.
Современные, усовершенствованные УЗИ аппараты, при широком обследовании, успешно находят и классифицируют вторичные раковые очаги – метастазы, в практически в любой точке организма.
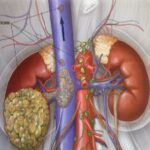
- Компьютерная – КТ. С помощью управляемого рентгеновского излучения, проводится детальное послойное изучение проблемных тканей или обширное обследование с целью обнаружения очагов метастазов. При этом информация, в удобном для врача виде, отображается на мониторе компьютера;
- Магнитно-резонансная – МРТ. Как и КТ, МРТ, относится к высокочувствительным аппаратам, позволяющим изучать ткани на микроуровнях. Отличие только в сканирующем излучении – в МРТ используют высокоэнергетичные электромагнитные или магнитные поля.
Несмотря на высочайшее качество таких исследований, широкое их применение ограничено высокой стоимостью оборудования и самой процедуры. К сожалению, КТ и МРТ есть далеко не во всех клиниках и доступна не всем.
И все же, несмотря на общий характер этих исследований, иногда, из показателей анализов мочи и крови можно сделать определенные, ценные диагностические выводы.

Онкомаркерами могут быть:
- Гормоны;
- Ферменты;
- Обменные вещества;
- Ассоциированные антитела.
Каждый такой маркер, ассоциирован с определенным типом опухоли, поэтому точно срабатывает только в случае, если маркер ей соответствует. В большой степени, такой тест зависит от удачи – правильно выбранного маркера, что очень трудно, поскольку на ранних стадиях болезни, когда очаг не локализирован, тип опухоли точно определит невозможно.
Ввиду сказанного, нужно понимать, что отрицательный тест еще не гарантия здоровья.
Общий анализ крови при раке почки, максимально эффективен для диагностики рака почечно-клеточного. Чаще всего, результаты исследования показывают очень низкую концентрацию в крови эритроцитов, реже, их уровень завышен.
Типичные изменения, связанные с онкологией почек:
- Высокий уровень СОЭ;
- Лейкоцитурия;
- Протеинурия;
- Дисбаланс ферментов.
Характерно также повышение содержания в крови тромбоксанов, ренина, инсулина, ХГЧ и простагландинов.
При подозрении гематурии, можно воспользоваться тест полосками из аптеки, но они, в отличии от лабораторного исследования, не позволяют отдельно определить концентрацию в моче гемоглобина и эритроцитов.
В зависимости от формы развития болезни, гематурия может быть:
- Гломерулярная. Эритроциты, выявляемые в моче, имеют нетипичную форму – они меньше обычного и сильно различаются по форме и размеру. Кровотечение при такой форме гематурии находится перед мембраной фильтра почки, протискиваясь через которую, эритроциты травмируются и становятся выщелоченными – лишенными гемоглобина, поэтому не имеют цвета;
- Постгломерулярная. В этом случае, эритроциты имеют нормальные морфологические показатели, поскольку не травмируются при проникновении в мочу. Очаг кровотечения находится после клубочкового почечного фильтра – за его мембраной и кровяные клетки свободно проникают в мочеточные каналы.
Ввиду этого, по количеству и состоянию клеток крови в анализе мочи можно вполне успешно определить место роста опухоли, степень ее развития и характер повреждений внутренних тканей органа.
- Характер развития процесса – злокачественный или нет;
- Гистологическую принадлежность опухоли к определенной группе;
- Дифференцированность раковых клеток.
От последнего, зависит степень агрессивности опухоли – скорость ее развития и склонность к метастазированию.
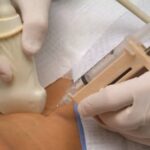
При необходимости провести биопсию опухоли почки, на начальном этапе ее развития, процедуру проводят игольчатым зондом, под визуальным аппаратным контролем – с помощью УЗИ, КТ или МРТ.
Стоит сказать, что такая процедура довольно болезненна и может вызвать серьезные осложнения:
- Полостное кровотечение;
- Инфицирование, с последующим воспалением;
- Перенос вместе с иглой раковых клеток в здоровые ткани.
По причине вышесказанного, а также ввиду того, что почти всегда, рак почки лечат оперативными методами, биопсию назначают крайне редко. Как правило, такое исследование применяют, когда нет явных признаков злокачественности – по всем критериям опухоль доброкачественна и нужно точно это подтвердить

Что же касается общих прогнозов, то определяющим фактором выживаемости пациентов считают стадию болезни на которой началось лечение. Так, если приступить к терапии на начальной стадии процесса, когда опухоль мала и не произвела метастазов, прогнозы зачастую положительны. Девять из десяти таких пациентов живут не менее 5 лет. Лечение 2 стадии, оставляет шанс уже только половине пациентов, а рак почки 3 и последней, 4 стадии прогнозируется крайне сложно и неоднозначно. Очень много зависит от гистологии раковых клеток, размера и типа роста опухоли, количества и локализации очагов метастазов.
В любом случае поздние стадии дают негативные прогнозы – пятилетняя выживаемость наблюдается не более чем у пятой части больных.
источник
