В мире существует множество вирусов, бактерий и микроорганизмов, которые готовы в прямом и переносном смысле отравить жизнь человека. Одним из очень неприятных диагнозов является уреаплазмоз — патология, вызванная неконтролируемым размножением микроорганизмов уреаплазм. Медицина издавна учится бороться с этими мельчайшими, но опасными врагами, и методы диагностики и лечения уреаплазмоза постоянно совершенствуются.
В нашей статье мы рассмотрим симптомы и способы выявления заболевания, но для начала нужно разобраться — что же представляет собой возбудитель заболевания?
Итак, существуют два типа микроорганизмов, вызывающих уреаплазмоз — Ureaplasma urealyticum и Ureaplasma parvum . Согласно статистике не менее 50%, а то и все 70% женщин являются носителями уреаплазмы, но многие об этом даже не подозревают. В обычное время при нормальном иммунитете эти бактерии могут никак себя не проявлять, даже постоянно находясь в организме. Однако при стрессовых нагрузках на организм, при снижении иммунитета патологическое размножение этих микроорганизмов провоцирует воспаление мочеполовой системы, развитие инфекций. Именно в таком случае врач ставит диагноз «уреаплазмоз», нередко сопровождающийся другими. При отсутствии своевременного лечения у мужчин уреаплазмы могут вызвать простатит, бесплодие, эпидидимит, пиелонефрит, у женщин — бесплодие, вагинит, цервицит, эндометрит и т.п. Особую опасность для женщин уреаплазмоз представляет в период беременности. Обусловленное данным состоянием снижение иммунитета приводит к «активизации» микроорганизмов, а вызываемые ими воспалительные процессы могут стать причиной выкидыша или преждевременных родов.
До недавнего времени считалось, что уреаплазменная инфекция — заболевание, передающееся исключительно половым путем. Однако это не так. Основной метод передачи уреаплазмы, действительно, — через незащищенный половой контакт. Период инкубации в этом случае может составлять до полутора месяцев. Симптомы заболевания могут быть не выражены вовсе, но часто наблюдается боль и жжение при мочеиспускании, прозрачные выделения, неприятные ощущения внизу живота. При заражении в ходе орального секса возникают типичные симптомы ангины: боль, белесый налет и покраснения в горле.
Второй возможный путь заражения — от матери к ребенку, внутриутробно или при прохождении малыша через родовые пути. Около 20% младенцев до месяца заражены уреаплазменной инфекцией, однако к полугоду число болеющих снижается до 3–5%.
И наконец, самый малораспространенный, но возможный путь заражения — бытовой. Возбудители инфекции могут быть переданы через предметы личной гигиены, особенно при несоблюдении санитарных норм.
Очень часто появление первичных симптомов уреаплазмоза остается незамеченным, поэтому большинство пациентов проходят анализ на уреаплазму при диагностике причин воспалений того или иного рода. В некоторых случаях бактерии обнаруживают во время обязательных профилактических исследований, назначаемых при беременности или подготовке к зачатию, перед хирургической операцией на половых органах. Однако чтобы своевременно определить наличие инфекции и не допустить ее развития, рекомендуется периодически проходить анализы на уреаплазму в добровольном порядке, особенно при наличии таких факторов риска, как частая смена половых партнеров, уже имеющийся хламидиоз или гонорея, и секс без использования барьерных контрацептивов.
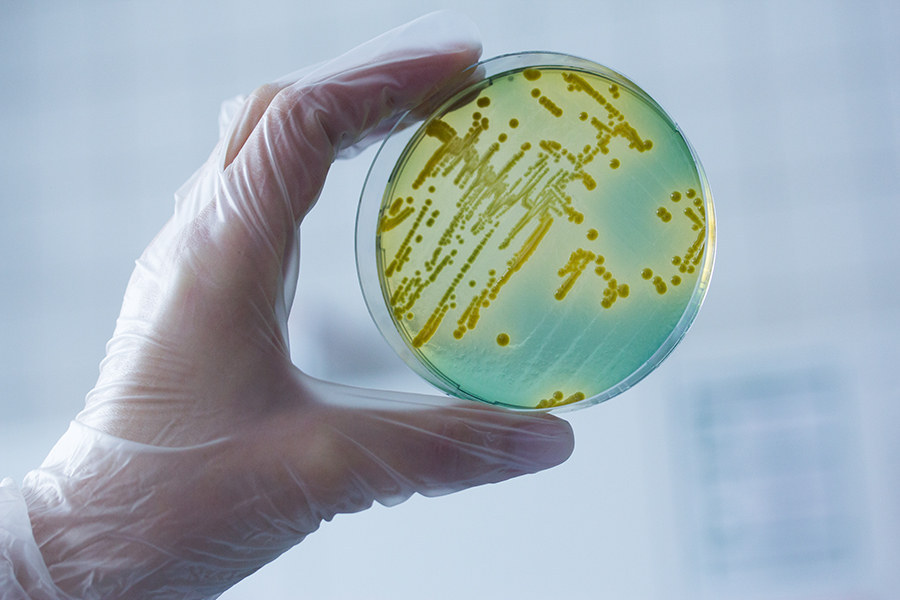
Существует три эффективных метода диагностики уреаплазмоза, каждый из которых обладает своими особенностями:
- Культуральное исследование
При проведении такого исследования биоматериал (соскоб или мазок со слизистой влагалища, шейки матки, уретры либо секрет предстательной железы, проба мочи) помещают в комфортные для роста бактерий условия (так называемый посев). Через некоторое время изучают результат, определяя количество вновь появившихся микроорганизмов.
Анализ имеет ряд достоинств — он позволяет не только диагностировать уреаплазмоз, но и определить чувствительность бактерий к разным видам антибиотиков, благодаря чему подбирают наиболее эффективную лекарственную терапию. Главными недостатками культурального исследования являются продолжительное ожидание результатов (от четырех дней) и не самая высокая точность анализа. Часто причиной искажения данных становятся неправильное взятие мазка или соскоба, а также забор мочи не по правилам.
ПЦР
Полимеразная цепная реакция выявляет ДНК уреаплазмы в исследуемом образце. Для этого из биоматериала выбирают отдельные участки ДНК и в лабораторных условиях «выращивают» их. Полученный образец исследуют с помощью приборов, выявляя признаки наличия ДНК микроорганизмов в клетках.
ПЦР обеспечивает самые высокие показатели точности (до 98%) и позволяет определить количество бактерий в организме. Еще одним достоинством метода является его скорость — в хорошей лаборатории результаты анализа можно получить уже на следующий день. Минусом анализа можно считать выявление ложноположительных и ложноотрицательных результатов, например, если пациент прошел курс лечения, но еще не все ДНК микроорганизмов выведены из организма.
Иммуноферментный анализ — один из серологических методов, позволяет выявить в крови антитела, которые организм вырабатывает при наличии инфекции. Для этого пробу крови помещают на тест-полоску с антигеном уреаплазм. Результат ИФА не всегда однозначно свидетельствует о наличии или отсутствии уреаплазмы, хотя при наличии заболевания ответ чаще всего дается точный — ведь антитела организм вырабатывает для каждого антигена специфические. Проведение повторного анализа через несколько дней или даже недель позволяет судить о динамике заболевания и об участии бактерий в воспалительных процессах. Срок получения результатов — от одного до четырех дней.
Выбрать подходящий метод исследования на уреаплазмоз поможет врач исходя из анамнеза. Очень часто медики рекомендуют комбинировать разные виды анализа для гарантированно точного ответа, например, распространенной практикой является назначения культурального исследования вместе с ПЦР.
Поскольку бактерии Ureaplasma живут на слизистой оболочке половых органов и уретры, обнаружить их чаще всего можно при анализе выделений мочеполовой системы. Так, для выявления уреаплазмоза используют следующие виды биоматериала:
- у женщин: мазок из шейки матки или вагины, соскоб эпителиальных клеток урогенитального тракта;
- у мужчин для анализа на уреаплазму берут секрет простаты или сперму;
- у представителей обоих полов: моча (при посеве — только у мужчин), мазок из уретры.
При анализе на антитела к уреаплазме (ИФА) в качестве биоматериала выступает кровь.
Рекомендации по подготовке к исследованию можно получить при обращении в клинику или лабораторию, проводящую анализ. Обычно ограничения таковы:
- кровь сдают натощак, после четырех и более часов от последнего приема пищи;
- мазок и соскоб у женщин не собирают во время менструации. Оптимальный период — с пятого дня до середины цикла, в некоторых случаях допустима вторая половина цикла (например, для посева). Перед взятием материала недопустимо спринцевание;
- мочу оптимально сдавать из первой утренней порции;
- мазок из уретры берут, когда с момента мочеиспускания прошло не менее 2–3 часов;
- любой анализ не рекомендуют проводить в период антибактериальной терапии.
Принцип расшифровки результатов анализа на уреаплазмоз схож с другими видами исследований: бланк содержит данные о найденных бактериях (или антителах) в биоматериале, в некоторых случаях — об их количестве. Кроме этого, в бланке указывают нормальные значения. Нормой является отрицательный результат анализов — то есть в данном случае отсутствие уреаплазмы или антител к ней. Если бактерии найдены, для окончательной постановки диагноза следует оценить их количество.
Необходимо помнить, что трактовать результаты анализа и принимать решение о целесообразности лечения может только врач.
- Культуральное исследование
Как уже было сказано, посев позволяет выявить не только наличие бактерий в организме, но и их количественные показатели. Если уреаплазма обнаружена, но титр не более 104 КОЕ/мл, пациент считается лишь носителем инфекции. По мнению медиков, при количестве ниже порогового бактерии не наносят вреда организму, поэтому в лечении нет необходимости. Однако при планировании беременности, а также при подготовке к операции на половых органах, терапию назначают, даже если титр уреаплазмы меньше порогового значения. - ПЦР
При обнаружении ДНК уреаплазмы указывают концентрацию копий в пробе. Как и для культурального исследования, общепринятым пороговым значением является 104 КОЕ на 1мл. При показателях ниже, как и в предыдущем случае, лечение чаще всего не назначают. - ИФА
Результат иммуноферментного анализа дает ответ о наличии или отсутствии антител к уреаплазме, а также о соответствии их количества норме. Само по себе присутствие антител не говорит о необходимости лечения — оно может быть вызвано уже перенесенной и вылеченной инфекцией. Если антитела не обнаружены, это может быть признаком не только здорового состояния, но и ранней стадией заражения.
Если количество антител на грани нормы, результат может быть признан сомнительным, и анализ будет назначен повторно через одну–полторы недели, о чем уже упоминалось выше.
Уреаплазмоз — распространенное инфекционное заболевание, которое может иметь тяжелые последствия для организма при отсутствии своевременного лечения. Современные методы диагностики позволяют не только обнаружить бактерии, но и определить их количество, а также подобрать наиболее эффективные препараты для терапии. Но поскольку исследование на уреаплазмы было и остается очень деликатной проблемой, стоит с удвоенным вниманием отнестись к выбору лаборатории для проведения анализа и специфике процедуры в клинике.
Ошибочно полагать, что уреаплазмоз может прогрессировать лишь на слизистых половых органов: на самом деле этой инфекции подвержены и другие слизистые оболочки, например, гортань. Поэтому при появлении жжения, отеков миндалин, трудностей при глотании, не связанных с простудными заболеваниями, стоит пройти в профилактических целях исследование на выявление уреаплазм.
источник
Уреаплазмоз считается заболеванием, которое может присутствовать в организме женщины и никак себя не проявлять. Для выявления болезни необходимо осуществить обследование на присутствие уреаплазм – о том, как берут анализ, и какие методы дают возможность диагностировать болезнь, постараемся разобраться более детально.
Основным путем передачи возбудителя болезни считается незащищенный половой акт. Однако значительная часть женщин даже не подозревает о наличии данного патологического состояния в организме. О его присутствии могут свидетельствовать:
- болевые ощущения, которые локализуются в нижних отделах живота;
- нарушение менструального цикла;
- значительное увеличение количества менструальных выделений.
В случае появления подозрения у лечащего врача о наличии у пациентки заболевания (при обнаружении в гинекологическом мазке чужеродных микроорганизмов) он назначает ей прохождения специального анализа. Объясняется это тем, что уреаплазменная инфекция в обычном мазке не обнаруживается, ведь микроорганизмы очень маленькие, и их практически невозможно заметить под обычным микроскопом.
Именно поэтому каждая уважающая себя женщина должна с профилактической целью посещать гинеколога хотя бы один раз в шесть месяцев. Для определения наличия уреаплазмы существуют достаточно информативные методы, которые мы сейчас и рассмотрим.
Основным анализом, который проводит врач женщине, независимо от цели ее визита, считается гинекологический мазок. Браться материал должен с трех участков:
- со стенок влагалища;
- с цервикального канала шейки матки;
- с уретры.
Для того чтобы осуществить забор материала специально предназначенным тампоном, доктор вводит во влагалище гинекологическое зеркало. Данная процедура не приносит болевых ощущений, однако является несколько дискомфортной. Полученный материал врач распределяет по поверхности предметного стекла и направляет в клинико-диагностическую лабораторию.
Для проведения самого исследования мазок окрашивают специально предназначенными красителями и рассматривают под микроскопом. Каждый отдельный микроорганизм будет окрашиваться в определенный оттенок.
В результатах исследования материала здоровой женщины могут присутствовать лактобациллы, стафилококки, стрептококки, грибы и уреаплазмы в незначительном количестве. Такой результат считается вариантом нормы и не требует коррекции медикаментозными средствами. Если у женщины будет наблюдаться изменение состава влагалищной микрофлоры, то это может свидетельствовать о присутствии заболеваний, путем передачи которых считается половой. Для уточнения диагноза и назначения адекватной схемы лечения будут дополнительно назначаться специальные анализы.
Что касается продолжительности обработки материала, то результат анализа можно получить в тот же день через несколько часов с момента его сдачи. В некоторых случаях результат получают позже, максимальный срок обработки материала составляет трое суток.
Забор материала для исследования должен проводиться в первые дни окончания критических дней или же за несколько дней до их начала.
Перед тем как сдавать анализ необходимо:
- Избегать половых контактов в течение двух суток до момента забора материала;
- Не проводить спринцеваний, не ставить вагинальных свечей;
- В случае прохождения курса лечения вагинальными таблетками необходимо прекратить его за семь дней до проведения соскоба;
- Обработка половых органов должна проводиться вечером накануне дня исследования без использования мыла. В день забора материала обработку половых органов необходимо исключить;
- за 2-3 часа до проведения анализа нужно воздержаться от совершения акта мочеиспускания.
Данный диагностический метод считается достаточно эффективным по выявлению уреаплазм в организме человека. Кроме того, его еще можно назвать точным, ведь выявить возбудителя заболевания по ДНК можно даже в случае присутствия его в единственном числе. Особенностью данного исследования считается то, что оно позволяет выявить присутствие возбудителя уреаплазмоза на начальных этапах заболевания.
Материалом для проведения исследования считается цервикальная слизь, ее обследование должно проводиться не позднее пяти часов с момента забора. Данный диагностический метод позволяет выявить даже скрытые формы болезни.
Обратите внимание, оптимальным временем для проведения забора материала считается середина менструального цикла.
Перед тем как осуществить сдачу анализа необходимо:
- стараться не совершать акта мочеиспускания в течение трех часов до момента забора материала;
- не принимать антибактериальных препаратов в течение семи дней до сдачи анализа;
- не использовать контрацептивов местного действия и вагинальных лекарственных препаратов за 48 часов до момента обследования;
- в день забора материала не проводить спринцеваний и не подмываться;
- избегать интимной близости в течение двух суток до проведения анализа.
Забор материала для исследования не должен проводиться, если накануне пациентке были проведены кольпоскопические пробы с целью определения наличия новообразований шейки матки.
Исследуемым материалом для данного исследования является венозная кровь. Лучшим временем для его проведения считается первая половина дня (желательно утром).
ИФА позволяет выявить в сыворотке крови антитела к возбудителю уреаплазмоза. Именно данное исследование считают самым доступным методом диагностики заболевания.
Что касается подготовки к сдаче анализа, то она требует прекращения употребления антибактериальных средств хотя бы за 7 суток до момента забора материала. Ведь именно эти средства способны привести к недостоверности результатов анализа.
Культуральный посев отличается чрезвычайно высоким уровнем эффективности в плане выявления возбудителя уреаплазмоза. Именно с его помощью можно узнать о виде возбудителя:
У женщин забор материала проводят из цервикального канала. После забора его помещают в специальную питательную среду и оставляют на трое суток.
Проведение данного исследования эффективное не только для выявления заболевания, но и для определения эффективности пройденного курса лечения. Посев позволяет определить чувствительность возбудителя к антибактериальным препаратам, а это в свою очередь облегчает лечение.
При обработке результатов анализа необходимо учесть то, что вариантом нормы уреаплазмы парвум у женщин в анализе считается 10 * 4 КОЕ на 1 мл материала. Если же полученные результаты превышают данный показатель, то это будет свидетельствовать о присутствии уреаплазменной инфекции.
При подготовке к сдаче анализа необходимо помнить, что запрещается проводить в этот же день гигиенические процедуры в области половых органов. Еще одним моментом, который требует внимания, является то, что забор должен проводиться не ранее чем через трое суток после окончания менструации.
В итоге необходимо отметить, что уреаплазмоз требует своевременной диагностики и лечения, ведь в противном случае данное заболевание может стать причиной бесплодия.
В любом случае необходимо помнить, что уреаплазма считается довольно серьезным процессом воспалительного характера у женщин, который может возникать по разным причинам. Диагностировать болезнь довольно сложно, ведь обычно ее ход бессимптомный. Поэтому каждой женщине рекомендуется регулярно посещать гинеколога с профилактической целью и сдавать необходимые анализы. Что касается лечения данного патологического состояния, то оно должно назначаться только врачом. Поэтому следите за состоянием своего организма и будьте всегда здоровы.
источник
Анализ на уреаплазму сдают мужчины и женщины при подозрении на инфекционное поражение урогенитального тракта. Эта бактерия может становиться причиной уретритов и цервицитов. Она иногда вызывает осложнения при беременности.
Основные показания к выявлению уреаплазмы методом ПЦР:
- наличие признаков воспаления
- выявление повышенных лейкоцитов в урогенитальном мазке
- смена полового партнера
- планируемые операции или инвазивные операции на репродуктивных органах
- воспалительные поражения малого таза
- отягощенный акушерский анамнез
- у женщин – бактериальный вагиноз
Существует два вида уреаплазм, которые могут вызывать воспалительные процессы урогенитального тракта. Их виды называются уреалитикум и парвум. Они имеют различный генотип. Соответственно, могут быть по-разному идентифицированы при исследовании мазка методом ПЦР.
По некоторым данным U. urealyticum встречается чаще при негонококковых уретритах. Считается, что патогенность этого микроорганизма выше. В то же время U. parvum имеет более высокую распространенность. Она чаще встречается у женщин. Наличие этой бактерии нередко ассоциируется с осложненным течением беременности.
Часто можно увидеть в заключении ПЦР уреаплазма spp. Большинство пациентов не знают, что это значит. Они полагают, что это какой-то вид уреаплазмы. Но на самом деле это означает, что в мазке выявлена эта бактерия.
Правда, не известно, какая именно. Потому что исследование проводилось на общий фрагмент ДНК, характерный для обоих видов патогенных уреаплазм. Это исследование имеет очевидный плюс.
В ходе одной процедуры можно выявить двух возбудителей. Поэтому такая диагностика выгодна с экономической точки зрения. В то же время вид обнаруженной уреаплазмы особой роли не играет.
Он не определяет показания к лечению и не влияет на выбор препаратов или схемы терапии. Потому что оба вида уреаплазм лечатся одинаково. И они одинаково опасны для человека.
Перед тем как сдается анализ на уреаплазму у мужчин, необходима подготовка. Она требуется для того, чтобы повысить чувствительность теста.
Ряд процедур или физиологических процессов могут уменьшить количество уреаплазм в урогенитальном тракте. Это приведет к неправильному результату с высокой вероятностью. Особенно если проводится количественный тест ПЦР.
Чтобы избежать диагностических ошибок, необходимо:
- не лечиться антибиотиками до сдачи анализов
- не использовать местные антисептики или любые другие препараты
- не заниматься сексом 2 дня до анализа
- не мочиться 3 часа
- утром перед сдачей биоматериала не мыться с мылом
Женщинам нужно дождаться окончания месячных. Им нельзя сдавать анализы в течение 2 дней после гинекологического обследования, кольпоскопии или трансвагинального УЗИ. Нельзя использовать тампоны и делать спринцевания.
Для выполнения исследований на уреаплазму может использоваться различный биоматериал. Чаще всего это отделяемое уретры или соскоб эпителиальных клеток мочеиспускательного канала.
У мужчин это может быть моча.
У женщин берут мазки из цервикального канала. Могут также брать вагинальное отделяемое или соскоб.
Существуют разные способы, как сдают анализ на уреаплазму у мужчин. Если есть активный воспалительный процесс, то берут отделяемое уретры.
Чтобы его собрать, достаточно взять ватный тампон и очистить им наружное отверстие мочеиспускательного канала. Далее этот материал отправляется в лабораторию в транспортной среде. Если выделений нет, то зонд вводится внутрь уретры. Врач его проворачивает несколько раз. Затем вынимает и помещает в транспортную среду.
Можно сдавать мочу. Берут небольшое количество – 10-15 мл. Пациент мочится в стерильный контейнер самостоятельно. Желательно собирать утреннюю мочу.
Изредка используют секрет простаты или сперму.
Теперь вы знаете, как берется анализ на уреаплазму у мужчин. Осталось выяснить, как проходит эта процедура у пациенток женского пола.
В заборе клинического материала из мочеиспускательного канала особенных отличий нет.
Брать анализы для ПЦР на уреаплазму можно также из влагалища. Для этого врач вводит смоченное теплой водой гинекологическое зеркало. Затем при помощи тампона или одноразовой петли собирает материал с боковых и задних стенок.
Мазок берут также из цервикса. Для этого зонд вводят в цервикальный канал. Перед этим его очищают от вагинальных выделений.
Часто результат ПЦР на уреаплазмы врач запрашивает количественный.
Он необходим для:
- определения показаний к лечению
- подтверждения излеченности
Считается, что в малых количествах уреаплазма не опасна.
Она приобретает патогенные свойства, только когда бактерий становится много. Поэтому показанием к лечению при отсутствующих воспалительных процессах является увеличение популяции уреаплазм выше порогового показателя.
Критерием излеченности считается не только полное исчезновение уреаплазмы из мазков. Многие врачи считают, что для того, чтобы признать лечение эффективным, достаточно уменьшения количества бактерий в мазке.
Считается, что если при помощи ПЦР уреаплазма обнаружена в количестве менее 10 в 4 степени копий в мл, то лечиться не нужно. Дескать, это норма. Особенно если отсутствуют воспалительные процессы урогенитального тракта.
Основным аргументом поклонников данной точки зрения является тот факт, что уреаплазма в концентрации 10 в 3 степени и меньше часто выявляется у клинических здоровых лиц. Но вряд ли это стоит считать весомым аргументом.
Часто сифилис, гонорея, трихомониаз или хламидиоз тоже выявляются у людей без признаков патологии. Часто половые инфекции протекают в субклинической форме.
Они могут выявляться на случайном обследовании у венеролога. Но это не значит, что выявленные патогены не представляют угрозы.
Они передаются другим людям и могут вызывать осложнения. Поэтому терапия проводится всегда.
Большинство венерологов полагают, что аналогичным образом нужно поступать, выявив уреаплазму в урогенитальном тракте. Количественные показатели малоинформативны.
Вряд ли концентрацию уреаплазмы уреалитикум по ПЦР до 10 в 4 степени можно считать нормой, и вот почему:
- Количество уреаплазм в урогенитальном тракте постоянно меняется.
Сегодня можно сделать анализ и получить 10 во 2 степени. Через 2 дня, взяв мазок у этого же человека, можно обнаружить 10 в 4 степени. Значит ли это, что 2 дня назад он был здоров, а сегодня заболел, и требует лечения? Вряд ли его состояние кардинальным образом изменилось.
Мазок через каждые 2 дня у людей, конечно же, не берут. По крайней мере, с диагностической целью. Это делают разве что ради науки. Поэтому человек сдает анализ, убеждается, что «здоров», и уходит домой непролеченным.
Через неделю количество уреаплазм в его урогенитальном тракте увеличивается, начинается воспалительный процесс, и вот он снова на приеме у венеролога!
Так не лучше ли сразу пролечить уреаплазмоз и предотвратить все возможные осложнения и воспалительные процессы?
- Анализ не отражает реального количества уреаплазм в урогенитальном тракте.
Эти бактерии обладают высокой адгезивной способностью. Они «намертво» прилипают к эпителиальным клеткам. К тому же, в разных участках уретры содержится разное количество уреаплазм.
Когда доктор берет мазок на анализ на уреаплазму парвум, он получает материал только из определенной зоны. И сколько в ней окажется бактерий, зависит от того, как много он взял клеток и из какого места.
Исследования показывают, что если взять мазок несколько раз у одного и того же пациента в течение короткого промежутка времени, то результаты анализов будут разными. В одном образце концентрация бактерий может быть 10 в 4 степени, а в другом – 10 во 2 степени.
Какой из них считать правильным?
При каких условиях нужно начинать лечение?
Как видим, вопрос этот достаточно спорный. Четко определить, где граница между нормой и патологией, невозможно.
В результатах количественной ПЦР на уреаплазму указывают:
- присутствует ли бактерия в урогенитальном тракте
- если да, то в каком количестве
Фактически, есть три вида результатов:
- Уреаплазмы нет
- Бактерия есть, но количество в пределах нормы
- Большое количество уреаплазм в биоматериале (выше порогового значения)
В первом случае человек считается неинфицированным этими микроорганизмами.
Во втором случае лечение может быть не назначено. За пациентом ведется наблюдение.
В третьем случае лечение назначают сразу, даже если нет жалоб и объективных симптомов.
Культуральное исследование применяется для диагностики уреаплазмоза реже.
Потому что его проведение занимает несколько дней.
Зато этот метод обладает высокой специфичностью. Он практически не дает ложноположительных результатов.
Как и при ПЦР, возможно получение количественных данных. Единицей измерения служат колониеобразующие единицы (КОЕ). Пороговые значения такие же.
Считается, что назначать лечение необходимо при выявлении уреаплазмы в количестве 10 в 4 степени КОЕ и больше. Если вырастают колонии, оценивается чувствительность к антибиотикам.
Обычно проверяют на восприимчивость к таким препаратам:
Те лекарственные средства, к которым наблюдается самая высокая чувствительность уреаплазм, используются для лечения. С большой вероятностью именно они дадут наилучший результат.
Анализ крови на уреаплазмоз делают редко. Потому что по результатам часто нельзя понять, болеет человек этой инфекцией или просто перенес её в прошлом.
Выявляются иммуноглобулины разных классов. В основном в крови определяются IgG и IgM.
Наличие IgM говорит о том, что человек заболел недавно. Эти иммуноглобулины появляются уже через несколько дней после заражения. Но уже через 2 месяца они исчезают из крови. Во время обострения инфекции они иногда появляются снова, но у большей части пациентов этого не происходит.
IgG присутствуют в крови длительное время.
Их наличие может говорить о носительстве уреаплазм.
Титр нарастает в динамике при активизации инфекции. Иногда IgG сохраняются месяцами, а то и годами после излечения уреаплазмоза, давая ложноположительные реакции тестов.
После инфицирования должно пройти некоторое время, прежде чем бактерии начнут определяться в анализах.
Кровь на IgМ можно сдавать через неделю после возможного заражения. Если оно состоялось, уже на этом сроке можно получить положительный результат диагностического теста.
ПЦР и бак посев сдают обычно не раньше, чем через 2 недели. Хотя ПЦР обладает высокой чувствительностью. Даже через неделю эта реакция может дать положительный результат в случае наличия уреаплазм в структурах мочеполовой системы.
Но в этот период ещё сохраняется риск ложноотрицательных тестов. Поэтому лучше все же подождать.
Сдавать анализы желательно через 2 недели или после появления симптомов, если это произошло раньше.
Но при уреаплазмозе инкубационный период обычно длительный.
Симптомы рано не появляются.
Иногда они отсутствуют даже спустя годы после заражения.
Диагностика нужна не только при первичном обращении пациента с жалобами на выделение. Она также проводится после лечения.
Доктор должен знать, чем завершилась терапия и какие результаты принесла. Поэтому проводится повторное определение уреаплазм в уретре.
Для этого используется ПЦР. Реже применяется культуральная диагностика.
Анализ крови в качестве подтверждающего излеченность теста не назначают.
Делают ПЦР на уреаплазму парвум через 1 месяц после завершения терапии. Обычно при правильном подходе к лечению и при соблюдении пациентом всех рекомендаций анализы показывают, что возбудителя патологии больше нет.
Если же уреаплазма снова обнаружена, причин тому может быть несколько:
- пациент не слушался врача и не лечился должным образом
- он прекратил курс антибиотикотерапии раньше, посчитав, что раз симптомов нет, дальше можно не лечиться
- уреаплазма оказалась устойчива к используемому препарату
- случилось повторное заражение после лечения
Повторно заражаются обычно те, кто лечился сам, без партнера. Тогда человек инфицируется снова из того же источника.
При необходимости сдать анализы на уреаплазму парвум методом ПЦР или любым другим, обращайтесь в нашу клинику.
Мы предлагаем:
- безболезненное взятие мазков
- доступные цены
- быстрые сроки исполнения – от 1 дня
- расшифровка проводится опытным венерологом
Для диагностики уреаплазмоза мы используем самые современные исследования. Поэтому вы можете быть уверены в правильности полученного результата.
При необходимости после обследования у нас можно пройти лечение уреаплазмоза, если эта патология будет обнаружена.
Если вам нужно сдать анализ на уреаплазму, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
источник
Уреаплазмы относят к условно-патогенной микрофлоре и при определенных обстоятельствах приводят к развитию уреаплазмоза. Данное заболевание характеризуется латентным развитием, что затрудняет диагностику. Если не лечить инфекцию, то заболевание принимает хроническое, рецидивирующее течение.
Мазок на уреаплазму – эффективная лабораторная диагностика уреаплазмоза
Мазок на уреаплазму сдается при неприятных болевых ощущениях внизу живота, нарушении менструального цикла, увеличение количества выделений в период месячных. При данных симптомах следует обязательно обратиться к гинекологу.
Анализ на уреаплазму могут назначать в следующих случаях:
- При выявлении острых воспалительных процессов в мочеполовой системе.
- При наличии хронических воспалений урогенитальных органов.
- При бесплодии.
- При беременности.
- Также мазок берут у пациенток с отягощенным акушерским анамнезом, при хирургическом вмешательстве в области малого таза.
В обычном гинекологическом мазке обнаружить уреаплазму невозможно, так как это крохотные бактерии и выявить их можно только специальным методом.
Для получения достоверных результатов необходимо придерживаться некоторых правил:
- До забора мазка нужно воздержаться от половой близости, не делать спринцевания и не использовать различные гинекологические средства. Также не следует использовать контрацептивы в виде таблеток, свечей, мазей.
- При лечении вагинальными свечами необходимо оповестить об этом врача. Исследование следует проводить через 7 дней после лечения. На момент забора мазка женщина не должна проходить лечение антибиотиками. В противном случае результат будет недостоверный.
- Гигиеническую процедуру следует проводить вечером, а не в день забора мазка. Использовать мыло и другие средства не рекомендуется. Необходимо подмыть половые органы теплой водой. По возможности перед мазком не мочиться в течение 2-3 часов.
- Соскоб не берут во время менструации. Эту процедуру рекомендуется проводить с 5 дня менструального цикла и в любой день до середины цикла.
Процедура взятия мазка у женщин
Существует несколько методов определения уреаплазмы в мазке:
- Бактериологический анализ. Мазок берут из влагалища, уретры, шейки матки. Женщина усаживается в гинекологическое кресло и внутрь влагалища вводят расширительные зеркала. Далее с помощью тампона врач собирает материал и распределяет по стеклу. В лаборатории его окрашивают специальным веществом, что позволяет обнаружить различные виды бактерий.
- ПЦР-анализ. Самый информативный метод диагностики уреаплазмоза, который позволяет выявить скрытые типы инфекции. Забор материала осуществляют с цервикального канала. Исследование проводится в течение 5 часов.
- Иммунофлюоресцентный анализ. Для обнаружения уреаплазменной инфекции сдается кровь из вены. По взятому материалу определяют наличие антител.
- Культуральный посев. Забор мазка производится из влагалища, маточного канала и мочеиспускательного канала. Флору помещают в специальную среду и выращивают в течение 3 дней. Далее исследуют и проводят диагностику на наличие бактериальных агентов. Данный метод рекомендуется осуществлять после менструации через 2-3 дня.
После лабораторного исследования на бланке лаборант ставит пометку о наличии или отсутствии уреаплазмы:
- При выявлении уреаплазмы методом ИФА в крови будут присутствовать антитела М и G.
- Если анализ проводился методом ПЦР, то о наличии уреаплазменной инфекции будет указывать высокая концентрация уреаплазмы. При этом значение будет превышать 10×4.
- Если содержание не более 104 КОЕ/мл, то это указывает на носительство инфекции.
Уреаплазмы присутствуют на слизистых оболочках, но не доставляют дискомфорт женщине. В этом случае лечение не требуется.
Уреаплазмоз – это инфекция, передаваемая половым путем
Уреаплазма является возбудителем уреаплазмоза и других воспалительных процессов в мочеполовой системе. Выделяют 2 вида уреаплазмы: уреалитикум и парвум.
Эти крошечные микроорганизмы не имеют клеточную оболочку и могут существовать на слизистой оболочке и не давать о себе знать. При воздействии внешних неблагоприятных факторов они начинают размножаться.
Высокое содержание уреаплазмы на слизистой оболочке способствует развитию воспалительных процессов. Инфекция может передаваться половым путем. Кроме того, заражение может произойти оральным путем. Чаще всего уреаплазмоз встречается у женщин.
Факторы, которые способствуют развитию уреаплазменной инфекции:
- Ранние половые контакты.
- Применение внутриматочных спиралей.
- Снижение защитных сил организма.
- Аборты.
- Хирургическое вмешательство на половых органах.
Инфекция может активизироваться при использовании антибактериальных средств, гормональных препаратов и т.д.
Это провоцирующие факторы, которые активизируют уреаплазму, но для развития инфекции нужен его носитель. В большинстве случаев уреаплазмоз протекает бессимптомно.
Первые симптомы могут появиться через несколько недель или даже месяцев. При исследовании мазка, кроме уреаплазмы встречается и микоплазма.
Определенных признаков уреаплазменной инфекции нет, но при активизации женщина может жаловаться на зуд и жжение во время мочеиспускания, белые выделения, боль в нижней части живота.
Опасность уреаплазмоза в том, что инфекция сопровождается другими воспалительными процессами в виде кольпита, цистита, пиелонефрита, эндометрита и др.
Их диагностируют гораздо легче, при этом не вылеченная уреаплазменная инфекция размножается и провоцирует очередных воспаления. Если не предпринять меры и не лечить уреаплазмоз, то на фоне инфекции могут возникнуть спаечные процессы в трубах, выкидыши на ранних сроках, бесплодие. Такие последствия инфекции возникают в том случае, если заболевание перешло в хроническую форму.
Инфекция лечится специальными антибактериальными препаратами
При лечении уреаплазмоза необходимо соблюдать все рекомендации врача. Обычно назначается специальная схема лечения. Из антибактериальных препаратов назначают Доксициклин, Джозамицин, Азитромицин, Ципрофлоксацин и др.
Выбрать антибиотики довольно трудно, так как уреаплазма чувствительна к определенным видам. Предварительно рекомендуется сделать посев, что позволит определить чувствительность к антибиотикам.
Курс лечения антибиотиками не менее 7-10 дней. Важно помнить, что прерывать курс антибактериальной терапии запрещается. Уреаплазменная инфекция станет чувствительной к антибиотику и придется менять схему лечения.
Все препараты должен назначать только врач.
При лечении уреаплазмоза при беременности запрещено принимать фторхинолоны и тетрациклины. Разрешаются только препараты из группы макролидов.
После лечения антибиотиками рекомендуется применение пробиотиков: Линекс, Бифидумбактерин, Бификол и др.
Эти средства нормализуют микрофлору кишечника и наполняют ее полезными микроэлементами, так как при лечении антибиотиками уничтожаются все патогенные микроорганизмы и полезные бактерии.
Кроме антибиотиков, возможно применение вагинальных свечей: Генферон, Гексикон и др. Свечи ставят во влагалище 2 раза в день в течение 7 дней.
Больше информации об уреаплазмозе можно узнать из видео:
При необходимости назначают иммуномодулирующие препараты. Если уреаплазмоз приобретает хроническое течение, то лечение будет продолжительным. В этом случае возможно применение 2 видов антибиотиков или их чередование.
Следует помнить, что лечение должна проходить не только женщина, но и мужчина. Важно на период лечения исключить половые контакты. К тому же следует исключить на время употребление жареной, жирной и соленой пищи.
После курса лечение через 14 дней после антибактериальной терапии проводится контрольный анализ. Уреаплазменная инфекция провоцирует появление неприятных симптомов и негативных последствий.
При своевременном лечении можно избежать развития бесплодия.
Защищенный половой акт – лучшая профилактика ИППП
Профилактические мероприятия направлены на предотвращение попадания и распространения инфекции. Важно соблюдать ряд рекомендаций, которые позволят избежать развития уреаплазмоза.
Основные меры профилактики:
- Соблюдение интимной гигиены (не пользоваться с кем-то общим полотенцем, не использовать чужие бритвенные станки и т.д.).
- Исключение беспорядочные половые связи.
- Использование контрацептивов при любых видах секса.
- Своевременно наблюдаться у гинеколога.
- Укрепление иммунной системы (лечить инфекционные заболевания, закалять организм, принимать солнечные ванны и т.д.).
- Отказ от вредных привычек.
- Также важно правильно питаться, соблюдать режим труда и отдыха. При планировании беременности обязательно сдавать анализы на ЗППП.
Эти несложные рекомендации помогут избежать многих заболеваний мочеполовой системы.
Материал для анализов на уреаплазму у мужчин бывает разный:
- соскоб из уретры;
- моча;
- сперма;
- выделения из простаты.
Биологический материал берут после того, как мужчину осмотрит венеролог или уролог.
Чтобы взять соскоб из уретры, туда вводят зонд на глубину 3-5 см. Перед процедурой нельзя мочиться 2-3 часа. Если в уретре есть воспаление, то процедура может быть болезненной. Если воспаление слабое или его нет, то при взятии материала будет ощущаться только легкое жжение.
- Сперму на анализ получают путем мастурбации.
- Взятие спермы происходит в специальной комнате в лаборатории.
- Это необходимо, чтобы анализ был достоверным.
- Если человек собирает анализ дома, нужно доставить контейнер со спермой в лабораторию в течение 1 часа.
- До анализа необходимо воздержаться от полового контакта в течение 4-5 дней.
Секрет простаты на анализ получают после медицинского массажа простаты. Процедуру проводят через прямую кишку; массаж длится 1-2 минуты.
Для исследования мочи лучше собирать утреннюю порцию. Перед сбором мочи в контейнер необходимо тщательно вымыть головку полового члена.
Перед взятием биологического материала женщину осматривают на гинекологическом кресле. Врач оценивает, есть ли воспаление, которое заметно невооруженным глазом.
После этого со стенки влагалища и шейки матки делают соскоб. Процедура может доставить небольшую боль, если слизистая воспалена. Материал для анализа не забирают во время месячных.
Оптимальный период для процедуры — 5-7 день начала цикла и не позднее 7 дней до его окончания.
Процедура требует определенной предварительной подготовки. Мужчины должны отказаться от сексуальных контактов за 48 часов до посева.
Гигиенические процедуры следует провести вечером, непосредственно в день сдачи мыть половые органы не надо.
Берут анализ на уреаплазму таким образом, чтобы до сдачи пациент не мочился 2-3 часа.
Всю неделю до визита к врачу не рекомендуется принимать никакие лекарства. Если же существует необходимость в конкретных медикаментах, обязательно обсудите ситуацию с лечащим врачом. Это важно для минимизации риска получения ложного результата. Уреаплазму можно выделить несколькими способами:
- Оптимальный способ исследования в каждом конкретном случае определяет лечащий врач.
- Уреаплазма у мужчин размножается внутри клеток, а не на поверхности слизистой.
- Так она спасается от действия части антибиотиков иммунной системы организма.
- Поэтому уреаплазму приходится изымать вместе с клетками слизистой.
- Важно взять достаточное количество материала, так как малые дозы могут исказить анализ.
После изъятия зонда (тампона) возможно незначительное жжение, дискомфорт в области головки члена, слабые боли. Неприятные ощущения исчезают в течение нескольких часов, принимать болеутоляющие не надо.
При взятии биоматериала используется зонд или тампон, которые вводятся в уретру на глубину до 3 см и берут с его помощью соскоб. Чтобы получить достаточное количество материала, включающего клетки слизистой выстилки, производится несколько движений поступательного характера. Если получено мало материла, соскоб берут повторно.
Обычно женщина два раза в год проходит плановое обследование у гинеколога. Почему бы и мужчине не проверять состояние своего здоровья?
При отсутствии болезненных симптомов мужчина может чувствовать себя абсолютно здоровым, но это не должно быть стопроцентным фактом, указывающим на неразвитие каких-либо патологий. Если присутствует дискомфорт во время мочеиспускания или при сексе, то откладывать с визитом к врачу нельзя.
Если анализ дал результат 10*4, это норма. Если он больше, тогда необходимо расценивать как:
- в организме присутствует уреаплазма;
- причина боли во время мочеиспускания — размножение бактерии;
- бесплодие вызвано патологическими процессами с участием уреаплазмы;
- при отсутствии симптомов болезнь протекает скрыто.
Обнаружение патогенной бактерии у мужчины является основанием для того, чтобы считать его партнершу зараженной. Чтобы избавиться от инфекции, лечение проводится одновременное обоим партнерам.
Уреаплазмоз – разновидность микоплазмоза, инфекционного заболевания, вызываемого чрезмерной активностью мелких микроорганизмов, которые занимают промежуточное положение между вирусами и бактериями.
Несмотря на то, что уреаплазму относят к условно-патогенным микроорганизмам, способным длительное время обитать в мочеполовых путях, не вызывая никаких изменений, под влиянием определенных внутренних или внешних факторов их активность может резко возрастать. И тогда казавшиеся безобидными микробы становятся серьезным врагом, способным нанести удар исподтишка и запускающим хронические воспалительные процессы.

В результате «на пустом месте» развивается вагинит с патологическими выделениями, воспаление мочеиспускательного канала, болезненность матки и придатков. Обычного осмотра недостаточно, поэтому гинеколог при подозрении на наличие любой урогенитальной инфекции должен отправить пациентку в лабораторию.
Существует несколько методов лабораторной диагностики, позволяющих выявить присутствие уреаплазм в организме женщины. Метод полимеразной цепной реакции (ПЦР) считается довольно точным, поскольку базируется на обнаружении фрагментов ДНК или РНК искомого микроорганизма. При ПЦР можно с высокой точностью установить присутствие непрошеных гостей, но сложно оценить их активность.
Иногда прибегают к бактериальному посеву (методу культурального анализа). Помещая материал, для получения которого берется соскоб из половых органов и уретры, в питательную среду, можно не только выявить уреаплазму, но и определить концентрацию этих коварных микроорганизмов в 1 мл выделений.

- Анализе крови на антитела к возбудителю;
- Общем анализе мочи;
- Бактериологическом исследовании выделений с бакпосевом мазка;
- ПЦР-диагностике выделений.
Несмотря на наличие в арсенале современных врачей таких мощных средств диагностики, как ПЦР-диагностика, получить достоверные данные бывает непросто – и ложноположительные, и ложноотрицательные результаты далеко не редкость.
Важную роль играет подготовка к анализу: чтобы избежать ложноотрицательного результата, необходимо минимум в течение месяца до забора материала не принимать антибиотики, активные в отношении уреаплазм (в том числе в виде спринцеваний и свечей), а перед взятием мазка из уретры – не мочиться в течение 1 часа.
Ложноположительный результат анализа на уреаплазму у женщин возможен при загрязнении образца при передаче материала в лабораторию или при выведении погибшего (следовательно, неопасного) возбудителя после курса лечения антибиотиками. Поэтому обязательно проинформируйте врача о препаратах, которые вы принимаете или принимали в недавнем прошлом, и общем состоянии здоровья.

Иногда, если воспалительный процесс локализован в глубоких отделах мочеполовой системы (например, в маточных трубах или яичниках), результаты анализа на уреаплазму у женщины будут в норме, поскольку материал берут из наружных половых органов. В этом случае комбинация нескольких методов лабораторной диагностики в сочетании с повторным исследованием через 1-2 недели повышает точность исследования.
Получив результаты лабораторного исследования на руки, сразу можно сказать, выявлен ли возбудитель инфекции. Если все показатели в норме, на бланке ставится соответствующая пометка.
Когда проблема все же выявлена, об этом свидетельствуют:
- Анализ ИФА показывает присутствие специфических иммуноглобулинов в крови – положительный результат с указанием на вид антител (М или G);
- В расшифровке анализа ПЦР – количество возбудителя в концентрации, превышающей 10*4 (десять в четвертой степени).
В первую очередь – женщинам, страдающим хроническими кольпитами, воспалениями матки и придатков, нарушениями менструальной функции, уретритами и пиелонефритами, а также бесплодием и невынашиванием беременности.
При планировании беременности даже женщине, чувствующей себя хорошо, необходимо перестраховаться: инфекция, абсолютно никак не проявляющая себя, может передаться ребенку при родах или стать серьезным препятствием для зачатия и вынашивания беременности.

Своевременно выявив проблему, можно пролечиться до наступления беременности и предотвратить нежелательное развитие событий.
Что делать, если расшифровка анализа беременной пациентки ясно свидетельствует о наличии уреаплазм? Лечащий врач (акушер-гинеколог) должен назначить лечение антибактериальными препаратами после 22-й недели беременности (когда они не навредит плоду), чтобы минимизировать риск преждевременных родов и заражения ребенка.
Если вы по какой-либо причине сомневаетесь в достоверности полученных данных, всегда можно пройти диагностику повторно или сдать материал в несколько разных лабораторий.
Зная, как правильно сдавать анализ на уреаплазму, женщина может заранее подготовиться к процедуре и тем самым свести к минимуму вероятность получения ложноположительных или ложноотрицательных результатов.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Частое заболевание мочеполовой сферы у мужчин – это уреаплазмоз. Но не многие догадываются о его наличии, диагностировать его можно только с помощью специального анализа. Возникает вопрос, как берут анализ на уреаплазму у мужчин. В этой статье будут раскрыты ответы на основные вопросы о патологии.
- Содержание:
- Что такое уреаплазма?
- Методы диагностики уреаплазмоза
- Как подготовиться к анализам?
Уреаплазмоз – заболевание, скрыто проходящее у мужчин, немногие знают о ее наличии. Речь пойдет о влиянии патологии на организм и подготовке к анализам.
Сложность инфекционно-воспалительных заболеваний мужской половой сферы заключается в том, что у них практически отсутствуют выраженные симптомы. Поэтому зачастую мужчина не подозревает, что болен.
При этом отсутствие симптомов не снижает значимость угроз для здоровья, поэтому нельзя игнорировать возможное наличие заболевания и необходимо своевременно предпринимать действия по ранней диагностике и лечению.
Для естественной микрофлоры мужчины наличие уреаплазмы является нормой. Это бактерии, средой обитания которых является слизистая половых органов и мочевых путей мужчины. В норме эти микроорганизмы пассивны.
Как правило, они передаются двумя путями: через половой контакт от зараженного партнера или от матери, у которой есть эти микроорганизмы.
В целом уреаплазмоз у мужчин наблюдается реже, чем у женщин. Проявляться он начинает только, если у носителя снижается иммунитет. Необходимо уточнить, что только наличие микроорганизмов уреаплазмы проходит без симптомов. Но как только организм слабеет, и уреаплазма начинает развиваться, вызывая воспаления, симптомы проявляются незамедлительно.
Обычными симптомами заболевания являются:
- болезненность при мочеиспускании
- зуд и жжение в области половых органов
- возможны выделения, как правило, небольшие, прозрачного цвета
Эти симптомы легко спутать с иными воспалительными заболеваниями мочеполовой сферы, поэтому нередки случаи, когда уреаплазмоз из острой стадии перетекает в хроническую. При хроническом течении уреаплазма себя никак не проявляет, но стоит просто простыть или иным образом нарушить состояние иммунитета, как болезнь возвращается вновь.
Если же микроорганизмы находятся в организме в скрытой форме, то запустить процесс болезни можно, нарушив общую микрофлору организма, в том числе микрофлору слизистой мочевыводящих путей и половых органов. Такое нарушение может быть вызвано:
- нарушениями в питании и распорядке отдыха, что снижает качество жизни, и организм становится более податлив инфекциям
- гормональные препараты и антибиотики также могут провоцировать заболевание
Поскольку микроорганизмы расселяются по всей слизистой мочеполовой системы, заболевание может начаться в любом отделе. Начинаясь как воспалительный процесс, уреаплазмоз является предвестником более серьезных заболеваний:
- мочекаменной болезни
- уретрита
- эпидидимита
- артрита
- простатита
- в более серьезных случаях может привести к ухудшению качества спермы и спровоцировать полное бесплодие
Пока микроорганизмы уреаплазмы находятся в скрытой форме трудно предположить, что необходимо пройти обследование и курс лечения. Но при первых симптомах следует обратиться к врачу.
На первом приеме врач проведет общий осмотр и назначит необходимые анализы. Диагноз может быть поставлен только по результатам лабораторного исследования. На сегодняшний день в лабораториях используют один из трех методов:
- Нанесение бактериологического материала, полученного путем соскоба из мочеиспускательного канала. Это наиболее надежный метод диагностики, но для его проведения потребуется не меньше недели.
- ПЦР (полимеразная цепная реакция). Это метод, основанный на молекулярном исследовании, позволяет выявить наличие молекул болезнетворных микроорганизмов. Имеет высокую точность, привлекателен тем, что его можно провести быстро, а стоимость анализа меньше, чем при бактериологическом методе.
- ПИФ и ИФА. Это наименее точный метод диагностирования. Направлен на выявление антител к микроорганизмам уреаплазмы. Другими словами, предполагается, если человек болен, в его крови будут антитела к этим микроорганизмам, ведь организм борется с заболеванием. Недостатком метода является его невысокая точность.
Как только будет проведено лабораторное исследование, на повторном приеме врач с уверенностью может сказать, есть ли микроорганизмы уреаплазмы и являются ли они возбудителями воспаления. После этого назначается курс терапии, который комбинирует антибиотики и препараты, повышающие общий иммунитет.
Точность диагностики будет выше, если правильно подготовиться к анализам. Если анализ проводится бактериологическим методом, важно обеспечить чистоту соскоба из мочеиспускательного канала. При заборе крови также следует побеспокоиться, чтобы в крови не было никаких примесей лекарств, алкоголя или иных веществ, поскольку они искажают общую картину.
Сама процедура забора проводится следующим образом: делается соскоб слизистой со стенок мочеиспускательного канала. Взятие соскоба, как правило, проводится врачом. Для забора врач в мочеиспускательный канал вводит специальный зонд.
В качестве инструмента может использоваться и тампон. Глубина введения инструмента обычно составляет до 3 сантиметров.
Чтобы собрать достаточное для анализа количество материала врач проводит инструментом несколько поступательных движений, как бы соскабливая частички слизи со стенок мочеиспускательного канала.
Процедура неприятная, но, как правило, острых болезненных ощущений не бывает. Важно забрать достаточное количество материала, ведь болезнетворные микроорганизмы находятся не на слизистой, а внутри ее клеток. И если материала будет недостаточно, результаты будут недостоверны.
Как только зонд будет извлечен, ощущается некий дискомфорт, легкое жжение, но они проходят за пару часов.
Чтобы достоверность анализов не вызывала сомнения, до проведения проводится ряд подготовительных процедур:
- За неделю до визита исключаются лекарственные препараты. Если вы принимаете какие-то лекарства, нужно предупредить врача, чтобы при оценке результатов анализа он учитывал возможное влияние этих лекарств.
- За двое суток до проведения анализа нужно исключить половые контакты.
- В вечер перед забором анализа необходимо провести тщательные гигиенические процедуры.
- Помочиться следует за 2-3 часа до забора анализа, не позднее. Если мочиться непосредственно перед анализом, то моча, омыв слизистую мочеиспускательного канала, снизит количество необходимого биоматериала, а значит результаты будут искажены.
Инфекции мочеполовой сферы, в частности уреаплазмоз, оказывают значительное влияние на качество жизни мужчины. Поэтому необходимо своевременно проходить необходимые обследования и при необходимости лечение.
Важным фактором для правильной диагностики является обеспечение условий для качественного забора анализов. Поэтому к этой процедуре необходимо правильно подготовиться.
Только так будет получен достоверный результат исследования.
Единственный способ выявления этой бактерии в организме – сдать анализ на уреаплазму. У мужчин уреаплазма встречается реже, чем у женщин, и обычно никак не проявляет себя, поэтому обнаруживают ее чаще всего уже в процессе диагностики бесплодия. Но иногда признаки инфекции проявляются в виде симптомов уретрита – недомогания, повышения температуры, жжения при мочеиспускании, выделений из мочеиспускательного канала.
При появлении подобных симптомов имеет смысл наряду с другими исследованиями провести анализ на выявление уреаплазмы. Также важно своевременно выявить уреаплазму при планировании беременности, так как данная инфекция может передаться ребенку либо стать серьезным препятствием для зачатия. Разберемся, какие анализы на уреаплазму бывают и как их сдать.
Выявить уреаплазму можно несколькими способами. Один из них – метод полимеразной цепной реакции (ПЦР), позволяющий обнаружить фрагменты ДНК или РНК конкретного микроорганизма.
Однако данный способ хоть и позволяет выявить возбудителя уреаплазмоза, но не дает никаких сведений о его активности, то есть не позволяет судить о наличии заболевания и его текущей стадии.
Вместе с тем ПЦР-диагностика может быть очень эффективна, так как этот метод позволяет обнаружить уреаплазму даже в тех случаях, когда с помощью всех остальных анализов сделать это невозможно.
Еще один метод анализа на выявление уреаплазмы – бактериологический посев, или метод культурального исследования.
Биологический материал помещают в питательную среду, в течение трех суток выращивая в ней различные культуры бактерий.
В результате такого исследования можно не только установить наличие или отсутствие в организме уреаплазмы, но и определить количество данных бактерий в 1 мл выделений.
Выявить уреаплазму можно и другими способами: методом иммуноферментного анализа или методом прямой иммунофлюоресценции. Наиболее подходящий способ исследования определяет врач. Однако при желании получить как можно более точные и достоверные результаты всегда можно воспользоваться услугами платных клиник и сдать анализв нескольких разных местах.
При обнаружении уреаплазмоза назначается комплексное лечение, включающее антибактериальные лекарственные средства широкого спектра действия и иммунные препараты.
Независимо от результатов анализа лечение назначается обоим партнерам, в том числе и при отсутствии симптомов заболевания.
Для оценки эффективности проведенной терапии после лечения анализ на уреаплазму также должны сдать оба партнера.
При положительном результате анализа, полученном уже во время беременности, лечение уреаплазмы при отсутствии жизненно важных показаний откладывают на третий триместр, так как медикаментозная терапия может нанести развивающемуся плоду слишком большой вред, а «спящая» инфекция не требует незамедлительного лечения.
Контрольный анализ на уреаплазму после лечения, который покажет, насколько эффективна назначенная терапия и определит дальнейший курс лечения, сдают не ранее, чем через месяц с момента начала терапии. На протяжении всего периода лечения партнерам рекомендуется предохраняться с помощью презервативов.
Инфицирование уреаплазмой осуществляется в основном половым путем, возможна также передача от матери плоду во время беременности и при прохождении ребенка по родовым путям. Эта бактерия существует в организме человека в небольших количествах, и только если ее численность увеличивается по какой-либо причине, начинается воспалительный процесс в органах мочеполовой системы.
Само по себе наличие уреаплазм в организме обычно протекает бессимптомно, но это может быть достаточно опасно для здоровья. У молодых женщин уреаплазмоз может отрицательно сказываться на течение беременности, вызывать преждевременные роды или бесплодие. Единственный способ выявления наличия этого микроорганизма в организме – сдать анализ на уреаплазму.
Очень многие современные молодые люди, ведущие активную половую жизнь, являются носителями уреаплазмы. Поэтому многие задумываются о том, как сдать анализ на уреаплазму. Существует несколько способов сдать анализ на уреаплазму.Этот вид микроорганизма можно определить с помощью следующих методов исследования:
- Серологический;
- Бакпосев;
- ПЦР-диагностика;
- Микроскопические исследования.
Серологический метод заключается в определении антител к инфекции в крови человека. Для этого исследования производят забор венозной крови из локтевой вены в утренние часы натощак.
Проведение анализа занимает 5-7 дней. К недостаткам этого метода относится невысокая точность результата, так как количество уреаплазм в организме очень мало.
Кроме того, данное исследование не позволяет распознать тип уреаплазмы.
Среди того, какие анализы на уреаплазму существуют, наиболее распространенным является ПЦР-диагностика. Он наиболее информативен и достаточно точен. Анализ этот простой и быстрый, для его проведения используется материал, полученный из уретры, влагалища или церквиального канала соскобом. Перед отбором пробы не следует мочиться в течение 2-3 часов, чтобы инфекция не смылась мочой.
Самый точный анализ – бактериологический посев или культуральный метод. Для этого вида исследования отбирают пробы со сводов влагалища, из канала шейки матки или со слизистой оболочки уретры. Возможно также исследование утренней мочи. При этом пробу биоматериала помещают в специальную питательную среду для выращивания уреаплазмы.
Среди всех способов того, как сдать анализ на уреаплазму, данный метод отличается тем, что позволяет выявить не только сам факт наличия микроорганизма, но и определить его количество.
Также в ходе этого исследования можно изучить чувствительность уреаплазм к различным антибиотическим препаратам, что обеспечивает эффективность выбранного метода лечения уреаплазмоза.
При микроскопическом исследовании у женщин берутся соскобы со стенок влагалища, канала шейки матки и мочеиспускательного канала, а у мужчин – соскоб со стенок мочеиспускательного канала. Мазки окрашиваются и исследуются под микроскопом. Разные клетки и бактерии окрашиваются в разные цвета, поэтому отличить их можно на глаз.
Микроскопическое исследование дает общее представление о состоянии слизистых оболочек мочеполовых органов, позволяет предположить наличие воспалений и дисбактериоза. Выявить с помощью этого анализа именно уреаплазму достаточно трудно, так как эти организмы имеют очень маленький размер, но по состоянию микрофлоры и уровню лейкоцитов можно предположить наличие инфекции.
Также в рамках этого исследования проводят микроскопическое исследование осадка мочи.
У мужчин уреаплазма встречается реже, чем у женщин, и чаще всего протекает совершенно бессимптомно, поэтому ее обнаруживают, обычно, в процессе диагностики бесплодия. Иногда инфекция проявляется подобно уретриту, при этом появляется жжение при мочеиспускании, общее недомогание, выделения из мочеиспускательного канала.
При планировании беременности очень важно своевременно выявить уреаплазму у обоих партнеров, так как инфекция может передаться ребенку или стать причиной бесплодия, поэтому анализ на уреаплазму у мужчин обязателен. Для выявления этого микроорганизма у мужчин используются такие же методы анализа, как и у женщин.
При этом материал для исследования получают соскобом со стенок мочеиспускательного канала, либо исследуют мочу.
Избавиться от уреаплазмы очень нелегко, иногда для полного излечения требуется проводить 5 курсов терапии или больше. Успех лечения зависит от точности выполнения пациентом всех указаний врача, в том числе запрета на незащищенные половые контакты во время лечения (рекомендуется использование презерватива), запрета на употребление спиртных напитков и своевременный прием антибиотиков. Но даже если все условия соблюдаются, при неверно подобранной схеме лечения, уреаплазма может остаться. При этом после первого курса приема антибиотиков бактерии становятся устойчивее к их воздействию, и для излечения инфекции требуется прием более сильнодействующих препаратов.
Анализ на уреаплазму – это исследования лабораторного характера, которые проводятся для выявления заболевания уреаплазмоз, то есть определяют наличие возбудителя в организме человека.
Симптомы микоплазменной инфекции, а именно к этому виду половых инфекций принадлежит уреаплазма, очень похожи на всевозможные другие болезни мочеполового тракта, при которых даже тип возбудителя может значительно отличаться — от бактерий до вирусов. Поэтому анализ, проводимый на уреаплазму, играет главную роль в определении этиологии инфекции, протекающей в организме любого пациента, как мужчины, так и женщины.
Проявления и жалобы у женщины и представителей мужского пола, которые непременно должны насторожить — это:
- Появившиеся выделения из половых путей либо уретры любого характера, увеличение их количества, появление неприятного запаха
- Жжение или любой иной дискомфорт при акте мочеиспускания
- Нарушение менструального цикла у женщины либо появление межменструальных кровотечений
- Дискомфорт, а также боли в нижнем районе живота, что тоже больше характерно именно для лиц женского пола
В случаях выявления одного либо нескольких таких признаков желательно проконсультироваться у врача, чтобы определить возможную причину и сдать соответствующий анализ. Как правило, если доктор предполагает наличие воспалительного процесса в организме женщины или мужчины, рекомендуется пройти обследование на инфекции.
Рассмотрим такой метод диагностики возбудителя, как культуральный или метод посева на уреаплазму. Данный тип исследования роста микроорганизмов рекомендуется рассматривать, как эталон диагностирования.
Он основывается на выявлении роста возбудителя половых инфекций на специальных питательных средах. В качестве материала для диагностики берут пробы мочи либо мазок из половых путей у женщины или из уретры у мужчины.
Дальше осуществляют его перенесение на определённый субстрат и культивирование в течение определённого времени.
Такой анализ обладает значительной специфичностью, но, тем не менее, он не лишён некоторых недостатков. Среди них стоит отметить трудоёмкость его выполнения, а также определённое время роста микроорганизмов.
Данный метод и его результаты стоит оценивать следующим образом:
- если рост культуры, взятой из половых путей, показывает выше 10*4 степени, то уровень инфекции считается выше допустимого значения нормы
- при исследовании мочи допустимый уровень на отрицательный результат считается до 10*3 степени
В последнее время активно применяют специальные тест-системы. Это исследования, которые значительно ускоряют получение результата и являются такими же достоверными.
Анализ по постановке полимеразной цепной реакции довольно известный и распространённый. Его используют при диагностике большого количества половых инфекций, в том числе и при выявлении такого заболевания, как уреаплазмоз.
Для исследования также применяют взятые у женщины либо мужчины материалы в виде соскоба с половых органов и мочеполовых путей.
Анализ в виде ПЦР на уреаплазмоз основывается на выявлении генома микроорганизмов этой болезни. Этим путём можно выявить достаточно низкие концентрации бактерий, что и определяет его высокую чувствительность. Также несомненным плюсом считается то, что выявить уреаплазму можно минимум за одни сутки.
Но в результате этого существуют такие подводные камни, как верная интерпретация результата исследования.
Этот метод очень чувствительный и порою реагирует даже на попадание специфических продуктов в процессе его выполнения, что может выдавать ложный положительный результат. В таких ситуациях лечение инфекции уреаплазмоз, безусловно, не нужно.
Поэтому рекомендуется анализ на уреаплазму, применяя метод ПЦР, сочетать с культуральным посевом на питательные среды для подтверждения присутствия микроорганизмов.
Серологические тесты на уреаплазму основываются на определении специфических антител, которые образуются в организме человека при заражении в результате незащищённых половых контактов. Они включают такие исследования, как ИФА, РСК, РИМ и многие другие.
Наиболее распространённый метод — это анализ ИФА на уреаплазмоз. Для этого исследования у человека берётся кровь из вены. Выполняя этот анализ, можно проследить нарастание титра антител, когда проводится лечение болезни.
Но этот метод диагностики на уреаплазму так и не получил должного распространения, и применение только этого одного анализа не информативно. Зачастую уреаплазмоз протекает хронически и длительно, организм вяло реагирует на наличие бактерий этого конкретного типа.
К тому же, если в организме имеются серьёзные иммунные нарушения и сдвиги, то данный метод может показывать опять же ложные результаты. И лечение вновь может проводиться зря.
Рекомендуется при диагностике заболевания, если выбирается анализ в виде серологических исследований, обязательно дополнять выявление инфекции при помощи культуральной диагностики. Таким путём нежелательных ложных анализов будет значительно меньше, и лечение всегда будет чётко обосновано.
К также не менее важным и известным диагностическим приёмам на уреаплазму считается выполнение тест-систем.
Анализ на уреаплазму можно провести, применяя тест-систему Mycoplasma DUO. Этот анализ позволяет не только выявить уреаплазму в организме, но и уточнить его концентрацию, то есть степень содержания. Также существует метод тест-системы, который способен одновременно определять и чувствительность половых инфекций к определённым группам антибиотиков.
Такой анализ на выявляемую уреаплазму принадлежит к коммерческим тест-системам, выполняется довольно быстро и результативно, что помогает назначить лечение в кратчайшие сроки.
Стоит выделить и метод прямой иммунофлюоресценции.
Этот анализ на предполагаемый уреаплазмоз заключается также в определении инфекции в организме человека, и тоже с помощью антител, но лишь обязательно меченных специальным веществом.
Анализ этот длится примерно полтора часа. Но, опять же, применять лишь его одного не стоит. Он обладает низкой чувствительностью, а порою может даже выдавать и гипердиагностику.
Таким образом, уреаплазмоз и его возбудителя уреаплазму стоит непременно подтверждать культуральным способом, одновременно используя и другую диагностику заболевания в виде любых других вышеперечисленных лабораторных анализов.
Анализ на уреаплазму для определения её чувствительности к антибиотикам применяют нечасто. Как правило, после получения результатов на наличие болезни, назначают лечение исходя из общих данных о восприимчивости к тому или иному виду препарата.
На уреаплазму не действуют такие антибиотики, как В-лактамы, Сульфаниламиды. Большинство половых инфекций восприимчивы к макролидам, и такое лечение будет губительно действовать и на уреаплазму.
Довольно часто определяется, что на уреаплазму могут не действовать фторхинолоны, однако при выполнении такого исследования, как анализ на чувствительность к антибиотикам, результат практически всегда в пользу этой группы медикаментов.
Порою отмечается развитие устойчивости к тому или иному препарату по географическому расположению.
В связи с этим анализ на восприимчивость к антибиотику довольно важный и порою необходимый для верной и скорой терапии заболевания уреаплазмоз. Его, как правило, проводят одновременно с культуральным способом на наличие инфекции.
Стоит отметить желательность его выполнения, в случаях, когда пациент часто и длительно принимает антибактериальные средства.
В этом случае высок риск не вылечить уреаплазму, применяя даже всеми рекомендуемые и стандартизированные препараты.
Чтобы выявить либо исключить уреаплазму для врача недостаточно одного только осмотра и выявления жалоб, как и мало только одного из описанных выше исследований, проводимых лабораторным путём.
Предложен определённый алгоритм выявления данной инфекции, который выполняется лабораторно по назначению врача. Этот алгоритм анализов на уреаплазму включает её идентификацию в полученном материале, количественное определение и уточнение чувствительности к препаратам. Именно таким путём и в такой последовательности и назначаются перечень анализов для выявления заболевания:
- Исследуется отделяемое с урогенитального тракта
- Если результат положительный, однако, титр до 10*4 степени, то чаще по назначению врача проводят дополнительный поиск других возбудителей воспаления, например, хламидий, герпеса
- При определении уровня выше нормального для данного возбудителя, рекомендуется определять его чувствительность к антибиотикам, что всегда позволяет проводить терапию с максимальной эффективностью.
Также обязательно проводят обследование на наличие кандидозной флоры, особенно, если уровень уреаплазмы выше 10*4 . Рекомендуемый метод – культуральный.
источник