Заболевания сердечно-сосудистой системы в медицинской практике являются самыми сложными и опасными, которые чаще всего приводят человека к смерти, независимо от возраста больного.
Именно поэтому необходимо держать на постоянном контроле состояние своей сердечно-сосудистой системы, проходить профилактические осмотры у кардиолога, особенно, если к возникновению патологий имеются определенные предпосылки, например, наследственность, переутомление, тяжелые физические нагрузки и т.д.
Одним из основных симптомов болезни сердца является появление болевых ощущений в области сердца, которые могут иметь разную силу и направленность в зависимости от заболевания сердца и степени его тяжести. Вторым характерным признаком заболеваний сердца является одышка, которая возникает от недостаточности кровообращения.
Третьим признаком проблем в работе сердца является учащенное сердцебиение, а также перебои в работе сердца.
Все вышеперечисленные симптомы являются сигналами обращения к кардиологу, который для постановки точного диагноза в обязательном порядке отправит пациента на дополнительное обследование, которое включает в себя сдачу определенных анализов.
Комплексный анализ заболевания сердца и сосудов «Кардиологический профиль»
Стоит учесть также, что многие патологические процессы в сердечно-сосудистой системе проходят бессимптомно. Поэтому, даже если вас не беспокоит боль в области сердца, одышка, учащенное сердцебиение или аритмия, периодическое посещение кардиолога стоит включить в список обязательных профилактических мероприятий, которые помогут сохранить ваше здоровье на долгие годы.
Как и при любых заболеваниях различных органов и систем, своевременная диагностика и грамотно назначенное эффективное лечение заболеваний сердца поможет не только излечить определенные заболевания, но и предотвратит серьезные осложнения, улучшит качество жизни, продлит ее и даже спасет.
Кардиологический профиль – это набор специальных анализов крови, который позволяет:
— оценить факторы риска развития заболеваний сердца и сосудов;
— выявить ранние и скрытые поражения сердечно-сосудистой системы;
— выявить риск развития атеросклероза, ишемической болезни сердца и сердечной недостаточности;
— оценить вероятность инфаркта миокарда.
Показаниями для назначения сдачи комплекса анализов кардиологического профиля являются:
— ишемическая болезнь сердца;
— повышенное артериальное давление;
— нарушения ритма сердечных сокращений, в том числе:
— АсАТ (АСТ, аспартатаминотрансфераза);
— креатинкиназа (креатинфосфокиназа, КК, КФК);
Липидограмма (липидный профиль) помогает диагностировать атеросклероз и ишемическую болезнь сердца.
При помощи коагулограммы определяется уровень вязкости крови. Увеличенное значение уровня вязкости крови свидетельствует о повышенном риске развития осложнений гипертонической болезни, ишемической болезни сердца, инфаркта или инсульта.
Увеличение значения АсАТ, внутриклеточного фермента, участвующего в обмене аминокислот в тканях печени, мышце сердца и других органов, показывает на повышение риска развития инфаркта.
На это же указывает фермент креатинкиназа, который является катализатором скорости преобразований АТФ. Увеличение активности КФК-МВ, фермента, который содержится в клетках сердечной мышцы, свидетельствует о повышенном риске инфаркта миокарда.
Наибольшая активность ЛДГ (Лактатдегидрогеназа), цинксодержащего фермента, наблюдается в клетках сердечной мышцы, печени, почек. Активность ЛДГ резко увеличивается также при остром инфаркте миокарда.
Кардиологический профиль – это комплексный анализ крови на содержание определенных ферментов. Кровь на кардиологический профиль берется в утренние часы, натощак.
За сутки до взятия крови необходимо исключить употребление алкоголя, а также психоэмоциональные и физические нагрузки.
Какие анализы общего характера назначаются при заболеваниях сердца:
— биохимический анализ крови;
Сдать анализы и получить грамотное лечение заболеваний сердца
Пройти полное обследование и сдать необходимые анализы при заболеваниях сердца, а также получить грамотное эффективное лечение вы можете в медицинском центре «Врачебная практика» в Новосибирске.
Наш медицинский центр обладает всем необходимым, чтобы качественно диагностировать то или другое заболевание сердца и принять все необходимые меры по снижению риска развития осложнений.
Высококвалифицированные специалисты, новейшее оборудование, высококачественные реактивы, современные методы лечения заболеваний сердечно-сосудистой системы – мы стараемся сделать все, чтобы наши пациенты остались довольны тем, что получают качественное медицинское обслуживание в одном из крупнейших медицинских центров Новосибирска.
Вы можете сдать все виды медицинских анализов и получить консультацию кардиолога высшей категории.
Телефон для записи 201-83-13 или просто заполните форму он лайн записи и мы перезвоним сами!
источник
Болезни сердечнососудистой системы широко распространены и занимают первое место в мире по смертности. Современные методы диагностики таких патологий, как острое и хроническое поражение миокарда и артериальная гипертензия, а также верно подобранное лечение, может значительно продлить жизнь пациента.
Кардиолог-специалист, деятельность которого затрагивает не только процесс постановки диагноза заболеваний сердца и сосудов, но и назначение адекватной терапии и профилактических мероприятий.
Пациент, страдающий от боли в сердце, не должен легкомысленно относиться к возникновению такого серьезного симптома. Обратиться за помощью к врачу кардиологу в таком случае следует без промедления. Специалист подберет подходящее лечение и поможет справиться с проблемой. Не исключено, что на помощь больному придет курс мануальной терапии и избавит его от сердечной боли, или же потребуется хирургическое вмешательство. Все зависит от установленного диагноза.
Зачастую мы даже не задумываемся, какие тяжелые условия создаем для своего сердца:
- Частые стрессы;
- Табакокурение;
- Употребление алкоголя;
- Неправильное питание;
- Отсутствие физической нагрузки;
- Избыток массы тела.
Все это негативно сказывается на работе этого важнейшего органа.
Сердце должно функционировать в условиях активности человека, обеспечивая ему долгую жизнь. Поэтому очень важно бережно относиться к своему организму, прислушиваться к нему, обеспечивая работу без сбоев.
При сердечных заболеваниях обращение к кардиологу очень важно, ведь порой визит в клинику способен спасти жизнь.
К основным признакам кардиологической болезни относят:
- Боли, локализованные в сердце и за грудиной. Обычно они отдаются в левый бок или руку;
- Одышку, сопровождающую физическую нагрузку;
- Аритмию;
- Учащенное сердцебиение;
- Отеки ног;
- Высокое артериальное давление.
Все вышеописанные симптомы — серьезный повод предположить нарушения деятельности сердечнососудистой системы, терапия которых требует немалых усилий, как со стороны пациента, так и со стороны врача-кардиолога.
Записавшись на консультацию к специалисту, больные часто задаются вопросом: «Какие анализы нужно взять с собой на прием к кардиологу?»
Ниже представлен список исследований, облегчающий сбор анамнеза и постановку диагноза:
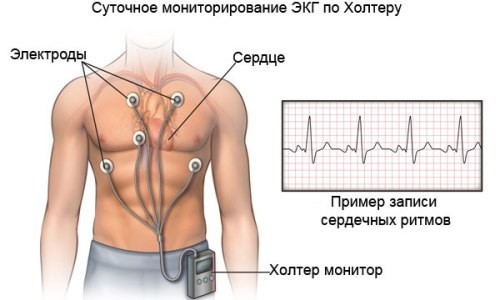
Это исследование, позволяющее регистрировать показания электрокардиограммы и артериального давления на протяжении 24 часов в естественных для человека бытовых условиях. Данный метод наблюдения за сердечным ритмом не только фиксирует показатель за сутки, но и предоставляет возможность обнаружить нарушения, спровоцированные физической активностью или эмоциональной нагрузкой при изменениях АД. Также прибор-регистратор дает возможность изучить деятельность сердца и показатели давления во время ночного отдыха, выявить ишемическую болезнь, установить обморочные состояния и удостовериться в эффективности применяемой терапии. Кроме того, исследование демонстрирует связь между артериальной гипертензией и стенокардией.
Данный способ диагностики не требует серьезной подготовки. Однако перед посещением специалиста, осуществляющего крепление препарата, не следует пренебрегать водными процедурами, так как в ближайшие сутки от возможности принятия душа придется отказаться.
Больному не следует забывать, что регистратор отличается высокой чувствительностью к электромагнитным излучениям.
Выбирая одежду нужно предпочесть свободный крой и натуральные ткани.
Прибор состоит из коробочки-регистратора, надеваемого через плечо, и электродов, прикрепляемых к телу пациента. В период проведения обследования человек фиксирует информацию о роде занятий физической активности, с указанием временных промежутков и сносками о самочувствии. По завершению наблюдения дневник передается вместе с прибором сотрудникам медицинского учреждения.
Расшифровка снятых показаний осуществляется при помощи специальной компьютерной программы. Результат выдается на руки пациенту спустя 2-3 дня;
Это метод диагностики, позволяющий зарегистрировать сведения о деятельности сердца, принцип которого заключается в фиксировании электрических потенциалов, возникающих во время работы органа в виде графика на мониторе, или же на бумаге.
ЭКГ — мало затратный неинвазивный тест, содержащий информацию о работе сердца. Запись электрокардиографии осуществляется с поверхности тела больного (его рук, ног и грудной клетки). Регистрация данных ведется на протяжении5-10 минут, с помощью десятка электродов или же присосок и манжет.
ЭКГ — мощный диагностический инструмент, позволяющий произвести оценку регулярности сердечных сокращений, их частоту, рассмотреть источник ритма;
Кардиологическое исследование представляет собой безопасный информативный способ получения сведений о состоянии сердца и сосудов. Данный метод диагностики широко применяется в кардиологии, он безопасен и не несет неприятных ощущений для пациента.
Эхокардиография — проводится с использованием ультразвукового оборудования, при этом рассматриваются крупные сосуды и сердце, проводится оценка кровотока, изучается структура ткани.
Процедура исследования не оказывает негативного влияния на человека и не предполагает применение рентгеновского или радиоактивного излучения, в связи с чем, не обладает противопоказаниями и побочными эффектами.
- УЗИ сердца и сосудов проводится в течение 30-40 минут и не требует подготовительных мероприятий;
Это исследование не требует серьезных материальных затрат. Метод диагностики является доступным и быстрым обследованием, позволяющим выявить нарушения в работе организма.
Забор крови больного осуществляется для оценки множества показателей. В лабораторных условиях материал подвергается изучению. Фиксируется количество и концентрация химических веществ. При нарушениях в работе организма состав крови претерпевает изменения.
Биоматериал берется натощак, в утренние часы. Кровь для исследования требуется венозная. Спустя три дня результат выдается больному на руки.
Внимание! Необходимо учитывать, что нормы биохимического анализа для представителей мужского и женского пола могут отличаться, а также зависеть от возрастной категории;
Анализ помогает врачу получить информацию о количестве в составе крови лейкоцитов, тромбоцитов, эритроцитов, скорости оседания эритроцитов, эритроцетарных индексов, и прочих показателях.
По имеющимся данным врач кардиолог может выявить присутствие таких проблем, как:
- Низкий уровень гемоглобина, что свидетельствует о нарушениях в работе почек, наличии анемии, внутренних кровотечениях;
- Снижение эритроцитов, что является симптомом хронического воспаления или онкозаболевания;
- Недостаток эритроцитов, при котором отмечаются проблемы со свертываемостью крови;
- Высокий уровень лейкоцитов, указывающий на имеющееся воспаление;
- Большая скорость оседания эритроцитов — признак воспалительного процесса.
Заключение о результатах анализа пациенту выдается через 1-2 дня после забора материала. Кровь сдается натощак рано утром. Накануне визита в лабораторию следует отказаться от физических и эмоциональных нагрузок, приема алкогольных напитков;
При сбоях в работе сердечнососудистой системы моча пациента подвергается некоторым изменениям. Например, сердечная недостаточность влияет на плотность и окрас биоматериала, а гипертоническая болезнь может вызывать образование осадка.
Для получения достоверных сведений о состоянии организма, собирать следует утреннюю мочу (первое мочеиспускание). Несколько секунд она выпускается в унитаз, после чего проводится сбор материала в стерильный контейнер. Для исследования требуется от 50 до 100 миллилитров жидкости.
Лечение сердечнососудистых заболеваний может осуществляться как в стационаре, так и в амбулаторных условиях. Терапия проводится с применением самых современных методик:
- Фармакогенетика;
- Медикаментозное лечение;
- Кардиохирургия;
- Экстрокарпоральное гемокоррекция.
источник
Работа кардиолога связана с диагностикой, назначением необходимых профилактических мер или лечением сердечных заболеваний: аритмии, атеросклероза, стенокардии, инфаркта миокарда, сосудов и многих других осложнений. Кроме того, кардиолог не только диагностирует болезни сердечно-сосудистой системы, но и активно участвует в послеоперационной реабилитации пациентов. Чтобы пройти диагностику, получить точный диагноз и правильные рекомендации по поводу дальнейшего лечения болезней сердца, нужно перед приёмом к кардиологу заранее сдать все необходимые анализы, а также сделать электрокардиографию (ЭКГ) и ультразвуковое исследование сердца (УЗИ). Это окажет доктору существенную помощь в подборе эффективной схемы терапии.
Обязательное посещение кардиолога необходимо в случаях острой боли за грудиной, неприятных ощущений в левой руке и лопатке, шума в ушах, одышки при незначительных физических нагрузках, слабости, головокружении и учащённого или слабого пульса. Во время консультации кардиолог должен внимательно выслушать и осмотреть больного, а также ознакомиться с предоставленными пациентом анализами, которые помогут определить основную причину заболевания.
- Общий анализ на холестерин, ЛПВП;
- Биохимический анализ крови;
- Общий анализ крови, необходимый для обнаружения воспалительных процессов в организме (определяет уровень СОЭ, тромбоцитов, гемоглобина и красных и белых клеток крови);
- Общий анализ мочи (определяет кислотность, цвет и содержание посторонних веществ);
- Анализ крови на глюкозу (определение уровня сахара в организме);
- Аспартатаминотрансфераза, аланинаминотрансфераза и гама-глютамлтрансфераза;
- Креатинин и неоптерин;
- Щелочная фотосфаза и анализ на триглицериды;
- Мочевина;
Результаты анализов будут максимально точными, если за 15 дней до их сдачи не принимать антибактериальные и другие препараты способные исказить данные лабораторных тестов. Мочу следует собирать в утреннее время, после гигиенической обработки половых органов, а кровь сдавать желательно через 12 часов после последнего приёма пищи.
Изучив имеющиеся анализы, кардиолог с помощью различных видов диагностирования ставит диагноз, причину и стадию развития сердечно-сосудистого заболевания. После диагностирования патологии назначается интенсивная терапия, направленная на устранение основных проблем, связанных с нарушением работы сердечной мышцы. Современная медицина располагает новейшими диагностическими аппаратами, позволяющими предотвратить зарождающиеся сердечные заболевания, а во многих случаях – спасти жизнь человеку.
- Электрокардиограмма (ЭКГ);
- Ангиография (выявление наличия тромбов);
- Эхокардиография (исследование функциональных изменений сердца и его клапанного аппарата);
- Мониторинг АД (эффективный метод диагностики гипертонии);
- Кардиориск (определяет степень развития сердечных заболеваний);
С помощью вышеперечисленных методов диагностики выявляются такие заболевания, как ишемическая болезнь сердца, сердечная недостаточность, врождённые и приобретённые пороки сердца, различные виды аритмии, воспалительные поражения на сердечной мышце (кардиты), тромбофлебиты и тромбозы, аневризмы аорты, стенокардия, инфаркты и предынфарктное состояние.
При обнаружении отклонений в работе сердечно-сосудистой системы обязательно нужно получить консультацию у кардиолога, сдать необходимые анализы и пройти полную диагностику.
источник
В НАШЕМ ЦЕНТРЕ ВЕДУТ ПРИЕМ
Врач-кардиолог высшей категории — Башкатова Марина Максимовна
Врач-кардиолог высшей категории — Белоногова Светлана Ивановна
Кардиолог – это врач, который специализируется на проблемах сердца и сосудов, а также профилактики, диагностики и лечении таких заболеваний сердечно-сосудистой системы, как инфаркт миокарда, стенокардии, атеросклероза, аритмии и других.
Для того чтобы в точности диагностировать заболевание кардиолог может назначить пациенту прохождение разных исследований, таких, как электрокардиография, ультразвуковая эхокардиография, ангиография и другие.
- аритмии сердца;
- инфаркт миокарда;
- нейроциркуляторная дистония;
- эндокардит;
- вегетативно-сосудистая дистонии;
- перикардит;
- сосудистые кризы;
- кардиалгия;
- миокардиодистрофия;
- ишемическая (коронарная) болезнь сердца;
- пороки сердца приобретенные;
- стенокардия (грудная жаба);
- артериальная гипотензия;
- пороки сердца врожденные;
- сосудистая недостаточность;
- кардиосклероз;
- сердечная недостаточность;
- атеросклероз;
- гипертонические кризы;
- недостаточность кровообращения.
Таким образом, в профессию кардиолога входит лечение обозначенных заболеваний сердца и сердечно-сосудистой системы.
Какие анализы нужно сдавать на приеме кардиолога?
Необходимо обозначить, что диагнозы кардиолог может поставить только после должного обследования и получения следующих анализов:
Это основные анализы, которые позволят терапевту-кардиологу получить общую картину о протекании заболевания.
Как диагностировать заболевания сердца и сосудов?
Для точного диагностирования заболеваний сердечно-сосудистой системы кардиолог может потребовать провести следующие виды диагностических процедур:
- ангиография;
- генетические маркеры на определение сердечно-сосудистых заболеваний — с помощью данного метода имеется возможность выявить инфаркт миокарда, атеросклероз, ишемическую и гипертоническую болезни сердца);
- диагностирование миокардиопатий;
- кардиориск;
- маркеры аутоиммунных поражений миокарда;
- проведение суточной кардиограммы сердца – предполагает суточный мониторинг сердечной деятельности по методу Холтера;
- мониторинг артериального давления;
- электрокардиограмма сердца;
- эхокардиография.
Посредством данных диагностических методов принимает кардиолог решение о соответствующем назначении лечения выявленного заболевания.
Советы кардиолога
Сердечно-сосудистые заболевания могут в течение длительного времени протекать незаметно (в скрытой форме), и человек живет, не предполагая о грозящей ему опасности. Стоит отметить, что наряду с онкологией, именно заболевания сердца и сосудов являются главной причиной преждевременной смерти людей. Кардиология призвана обеспечить эффективное лечение таких заболеваний.
Вместе с тем, чтобы защитить сердце и сосуды от болезней на долгие годы, требуется соблюдать весьма простые рекомендации кардиолога, в частности:
- отказаться от курения – общеизвестно, что никотин и смолы являются одним из основных факторов, приводящих к болезням сердечно-сосудистой системы;
- питание должно быть правильное и сбалансированное – для определения оптимального режима питания можно обратиться за помощью к диетологу;
- необходимо ограничить употребление жирной пищи, поскольку она приводит к уплотнению стенок сосудов и сужению просвета сосудов в результате образования холестериновых бляшек – как правило, это происходит в аорте, коронарных артериях и сосудах мозга;
- нужно стараться больше двигаться, особенно на открытом воздухе – проходить желательно не менее 3 км в день;
- после 40 лет нужно систематически проверять уровень содержания холестерина и сахара в крови;
Таким образом, кардиология представляет собой вид клинической медицины, которая занимается профилактикой, выявлением и своевременным лечением заболеваний сердечно-сосудистой системы. Отдельным видом является реабилитация после заболеваний сердца и сосудов.
В компетенцию данных специалистов входят такие заболевания:
- Стенокардия.
- Инфаркт миокарда.
- Пороки сердца различной этиологии.
- Кардиомиопатии.
- Миокардит.
- Перикардит.
- Эндокардит.
- Ранения сердца и магистральных сосудов грудной клетки.
- Постинфарктный кардиосклероз.
Этиология этих заболеваний самая различная. К их появлению могут привести инфекционные проблемы, нарушения питания, врожденные аномалии, травмы и ранения. Кардиолог терапевтического профиля занимается лечением тех заболеваний, которые предусматривают консервативную терапию. К их числу относятся воспалительные заболевания стенок сердца и околосердечной сумки, стенокардия, инфаркт миокарда и пороки сердца в стадии компенсации.
Лечение такого рода заболеваний направлено на то, чтобы восстановить нормальную трофику сердечной мышцы и предотвратить ее некроз. Кроме того, если некроза не удалось избежать, то используются рассасывающие средства, которые не дают образовываться соединительной ткани и грубому рубцу.
Стоит отметить, что лечение вышеперечисленных заболеваний должно проводиться в условиях стационара, так как при них могут развиваться тяжелые функциональные нарушения сердечной мышцы.
Кардиолог терапевтического профиля проводит оперативные вмешательства, которые могут потребоваться для устранения дефектов при пороках сердца или его ранениях. На сегодняшний день благодаря инновационным технологиям стало возможно проведение малоинвазивных эндоскопических операций, которые проводятся при пороках сердца.
Оперативное лечение ранений сердца проводится только с доступом через грудную клетку. Специализация хирург-кардиолог требует высокой квалификации. Кроме того, он занимается такими сложными операциями, как пересадка сердца. Счет времени при таких оперативных вмешательствах ведется на минуты.
Существует детский кардиолог и специалист для взрослых.
На сегодняшний день услуги кардиолога востребованы, так как патологии сердца имеют распростраение среди населения. Выделяют ряд симптомов, которые являются признаками того, что человеку нужны услуги кардиолога. К ним относятся:
- Боль за грудиной, которая отдает в левую руку и шею. Данный симптом является характерным для стенокардии и инфаркта миокарда. Различие заключается в том, что при инфаркте боли не купируются приемом Нитроглицерина. Такие боли возникают в результате спазма коронарных сосудов, что приводит к недостатку кислорода в миокарде.
- Усиленное сердцебиение. Усиление сердцебиение является результатом активизации компенсаторных механизмов организма. Оно развивается при недостаточной силе сокращения сердца. Причиной тому могут быть как воспалительные процессы, так и пороки.
Аритмия. Нарушение ритма сокращений сердца является грозным признаком, так как некоторые виды аритмии могут привести к фибрилляции желудочков или предсердий. Такое состояние требует неотложной специализированной помощи, так как фибрилляция приводит к летальному исходу.
Любые нарушения со стороны работы сердца являются абсолютным показанием для обращения к кардиологу. Кроме того, всем беременным женщинам показана консультация кардиолога.
Услуги кардиолога подразумевают проведение таких методов диагностики:
- Общие лабораторные анализы. Эти методы обследования используются абсолютно во всех отраслях медицины. Они помогают дать оценку общему состоянию пациента, а также выявить первопричину заболевания в некоторых случаях.
Детский кардиолог имеет некоторые трудности в диагностике. Это связано с тем, что часть пациентов, которых лечит детский кардиолог, не достигли возраста года и им невозможно объяснить, что нужно быть неподвижным.
Услуги кардиолога могут оказываться в условиях поликлиники, стационара либо же на дому при вызове скорой помощи. Прием кардиолога в поликлинике предназначен для тех пациентов, состояние которых не несет угрозу для жизни. Возможно проведение амбулаторного лечения или же на дневном стационаре.
Оказание помощи кардиологическими бригадами и в условиях кардиологического отделения предназначено для тех пациентов, у которых развиваются состояния, что могут привести к инфаркту миокарда, отеку легкого или же фибрилляции. Детский кардиолог редко приезжает на вызовы скорой помощи.
Прием кардиолога начинается со сбора анамнеза, где важнейшим моментом является определение жалоб, а также ситуации, после которой развились проявления недуга. В это время стоит выявить перенесенные заболевания, поскольку некоторые болезни могут спровоцировать патологические процессы в сердце или его оболочках.
После сбора анамнеза кардиолог приступает к непосредственному обследованию, во время которого определяет границы сердца, его расположение, выслушивает тоны и выявляет шумы. Эти диагностические мероприятия можно проводить с помощью одного лишь стетоскопа, что дает возможность его проведения в различных условиях.
На основе данных анамнеза и простейших обследований врач может поставить предварительный диагноз. Для его верификации врач-кардиолог выписывает направление на лабораторные и инструментальные обследования. Выбор диагностических мероприятий зависит от диагноза.
После того как установлен окончательный диагноз, кардиолог составляет план лечения и проводит подбор лекарственных средств либо оперативного вмешательства. Большинству пациентов, у которых больное сердце, показана госпитализация в кардиологический стационар.
Некоторым людям требуются услуги кардиолога на постоянной основе. К ним относятся пациенты, которые перенесли инфаркт миокарда либо же страдают от гипертонической болезни, что сопровождается расширением камер сердца.
Детский кардиолог занимается пороками сердца. Прием детского кардиолога мало чем отличается от осмотра взрослого специалиста, кроме того, что сбор анамнеза проводится у родителей.
Кардиохирургия занимает особое место среди хирургических операций, так как все вмешательства на сердце являются опасными для жизни. На сегодняшний день проводятся операции по устранению дефектов клапанного аппарата при различных пороках сердца. Стоит отметить, что с использованием современных технологий хирург имеет возможность проводить эти операции с минимальным травматизмом для пациентов. Для этого используются специальные эндоскопические устройства, с помощью которых можно попасть в камеры сердца через крупные кровеносные сосуды.
Кроме того, хирург проводит операции, целью которых является ушивание ранений. Это могут быть ножевые, огнестрельные ранения либо же разрывы миокарда. Стоит обратить внимание на то, что процент смертности при ранениях сердца гораздо ниже, нежели при повреждениях магистральных сосудов. Порой операции при ранениях сердца может выполнять торакальный хирург.
Хирург, который специализируется на операциях на сердце, работает в особой клинике – кардиологическом центре.
Основные рекомендации кардиолога заключаются в следующем:
- Вести активный образ жизни. Подвижность человека обеспечивает регулярную нагрузку на сердечно-сосудистую систему. Это является тренировкой для сердечной мышцы. Гиподинамия может приводить к замедлению кровотока, что снижает количество питательных веществ, которое получают ткани и клетки.
Как проходит обследование у детского кардиолога, вы узнаете из видео:
Хотите пройти диагностику и получить качественное лечение быстрее? Лучший способ сделать это — сдать все необходимые анализы на прием к кардиологу заранее. Желательно сделать также ЭКГ и УЗИ сердца — это поможет доктору дополнить клиническую картину и подобрать эффективную схему терапии.
Кардиолог — специалист в области клинической медицины, который занимается профилактикой, диагностикой, лечением и реабилитацией больных с заболеваниями органов сердечно-сосудистой системы. Обратиться к врачу необходимо, если Вас постоянно или периодически беспокоят:
- тяжесть, дискомфорт, ноющие боли в левой половине грудной клетки,
- неприятные ощущения в лопатке и левой руке,
- острая боль за грудиной,
- редкий или учащенный пульс — менее 50 и более 90 ударов в минуту,
- отеки на ногах,
- шум в ушах,
- головокружения и обмороки,
- одышка при физической нагрузке,
- слабость и усталость.
В стандарт диагностики сердечно-сосудистых заболеваний включен целый комплекс анализов. До приема к кардиологу рекомендуется пройти следующие тесты:
- общий анализ крови — показывает уровень СОЭ, красных и белых клеток крови, тромбоцитов, гемоглобина, необходим для выявления воспалительных процессов в организме;
- общий анализ мочи — проводится для оценки цвета, кислотности, содержания отдельных веществ;
- исследование на глюкозу крови — необходимо для определения уровня сахара натощак.
Чтобы результаты анализов на прием к кардиологу были максимально точными, важно соблюдать правила подготовки.
- За две недели до визита в клинику отказаться от приема антибактериальных и других препаратов, которые могут исказить данные лабораторных тестов.
- Кровь следует сдавать утром натощак, через 8-12 часов после последнего приема пищи. Можно пить чистую негазированную воду.
- Мочу нужно собирать утром, после тщательного туалета половых органов. Оптимально подходит средняя порция.
Результаты Вы получите в указанные сроки — подготовка займет от одного до нескольких рабочих дней.
Ищете, где сдать комплекс анализов на прием к кардиологу? Клиника в Солнцево предлагает все необходимые лабораторные и инструментальные исследования для диагностики сердечно-сосудистых заболеваний. Запись и подробная информация о ценах — по телефонам. Звоните!
Самый первый метод диагностики больного сердечно-сосудистой патологией — физикальное обследование на первом приеме у врача. Вначале проводится осмотр с целью выявления визуальных изменений (отеков, цианоза, пульсации на шее). После с помощью простукивания врач определяет границы сердца, которые в патологических случаях изменяются.
Аускультация сердца — важный метод физикального обследования, с помощью которого определяются патологические ритмы и шумы, выраженность сердечных тонов.
Для проведения аускультации используется фонендоскоп. Этим же инструментом в сочетании с тонометром измеряется артериальное давление. В процессе прослушивания сердечных тонов изучается их звучание, очередность. В нормальном состоянии выслушиваются два постоянных тона, первый и второй. При той или иной патологии могут обнаруживаться добавочные, а также третий и четвертый тона.
Видео Основные физикальные методы обследования сердца
Прогрессивные технологии позволяют сегодня проводить самые сложные и ранее недоступные исследования. Для назначения правильного лечения это крайне важно, поскольку точный диагноз — залог эффективной терапии. Как правило, начинают со стандартных методов — электрокардиографии, УЗИ сердца. При необходимости обследование дополняется электрофизиологическим исследованием, МРТ, КТ, ангиокардиографией.
Часто используемые инструментальные методы диагностики:
- Электрокардиография.
- Эхокардиография.
- Ангиокардиография.
Часть из перечисленных способов является безболезненной методикой, другие наоборот, относятся к инвазивной диагностике. Но все без исключения проводятся с помощью специального оборудования, которое в большей или меньшей степени оказывает влияние на человеческий организм.
Является ценным методом исследования в кардиологии, с помощью которого диагностируется большинство сердечно-сосудистых заболеваний. Впервые электрокардиограмма была снята Виллем Эйнтховен, который разработал струнный гальванометр, регистрируемый в ХХ веке практически такую же ЭКГ, как это делается сегодня. Этим же исследователем была разработана система обозначений получаемых зубцов, которая до сих пор широко используется.
Регистрация электрической активности сердца проводится с помощью электрокардиографа, которые сегодня для записи используют термобумагу. Если устройство полностью электронное, тогда полученные данные могут быть сохранены в компьютере.
Электрические показатели определяются с помощью электродов, которые на электрокардиографе показывают разность потенциалов в виде зубцов. Для их получения используют стандартные отведения (I, II и III), которые в соответствии с зарядами накладываются на правую руку и левую ногу (+) и левую руку (-). Также регистрируются усиленные отведения, обозначаемые как aVR, aVL, aVF, которые берутся от конечностей. Кроме этих шести отведений регистрируются однополюсные грудные отведения, от V1 до V9, но чаще всего определяются V1-V6.
ЭКГ позволяет определить:
- рубцовые изменения;
- нарушение кровоснабжения;
- дистрофические проявления;
- признаки инфаркта миокарда;
- обозначения нарушения ритма.
Стандартное ЭКГ не всегда дает возможность точно установить патологические изменения в сердце, поэтому при необходимости задействуют другие исследования, основанные на электрокардиографии:
- Суточный мониторинг ЭКГ — определяет слабо выраженные нарушения ритма сердца, которые сложно зафиксировать с помощью стандартной ЭКГ. Больному требуется носить от суток до 5-7 дней портативный электрокардиограф, который записывает деятельность сердца, после чего проводит врачом анализ полученных данных.
- ЭКГ-картирование, или прекардиальное картирование — при использовании большого количества электродов проводится продолжительное исследование, в результате чего даже самые тяжелые и сложно диагностируемые заболевания удается успешно определить. Вся получаемая прибором информация обрабатывается компьютером, поэтому высока точной получаемых результатов.
- Нагрузочные тексты (велоэргометрия, тредмил-тест) — выполняются с целью определения поражений сердца, которые в нормальном состоянии не обнаруживаются. При выполнении физической нагрузки нередко создаются благоприятные условия для возникновения аритмии или другого расстройства деятельности сердца. В частности, с помощью велоэргометрии определяется стенокардия напряжения, ишемическая болезнь сердца и пр. При повторном обследовании можно выяснить толерантность к физической нагрузке, эффективность ранее проведенного лечения, прогностическое значение.
- Внутрипищеводная электрокардиография — в пищевод вводится активный электрод, который максимально близко подводится к сердцу. С помощью этого метода можно провести оценку работоспособности атриовентрикулярного соединения и предсердий. Нередко используется на этапе диагностики различных видов нарушения ритма, особенно сердечных блокад.
- Векторкардиография — при использовании проекционного графика выстраивается объемная фигура, которая отражает электрическую активность сердца. При наличии нарушения ритма регистрируются соответствующие изменения в векторе сердечной деятельности.
- Гастрокардиомониторирование — метод одновременного исследования электрической активности сердца и кислотности в желудке и пищеводе. По способу проведения подобен не холтеровский мониторинг, только на протяжении суток записывается не только электрокардиограмма, но и рН-метрия. Обследование зачастую используется в процессе диагностики желудочно-кишечных и сердечно-сосудистых заболеваний.
Электрокардиография — один из самых безопасных и простых в выполнении методов исследования. Он доступен на любом уровне медицинского обслуживания, поэтому при возможности и желании можно получить довольно много достоверной информации о состоянии сердца.
Видео Методы исследования сердца. ЭКГ и ФКГ
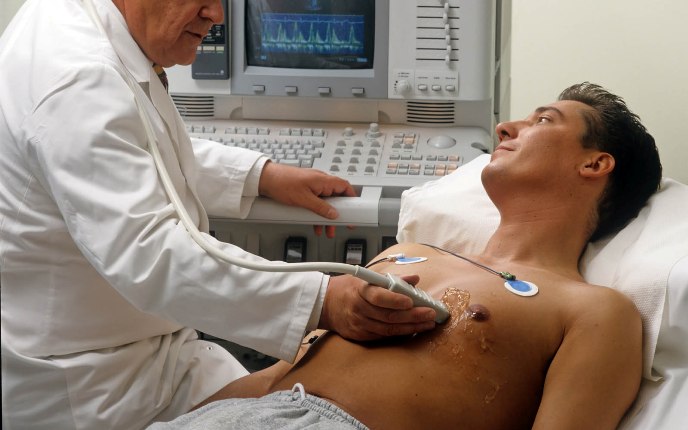
Этот метод более известен как ультразвуковое исследование, или УЗИ сердца. Принцип действия исследования основан на улавливании сигналов, которые были отражены от различных структур сердца. В зависимости от акустической плотности сигнал воспринимается по-разному, но в итоге формируется соответствующее изображение.
Используется для выявления органических поражений сердца, врожденных и приобретенных пороков, а также для оценки функциональных возможностей миокарда. Считается методом выбора при обследовании людей с жалобами на слабость, головокружение, боли в сердце, потери сознания, частое сердцебиение.
На основе УЗИ создан ряд модифицированных обследований сердца:
- Допплерэхокардиография — на мониторе УЗИ показывается внутрисердечный кровоток, что позволяет увидеть пороки сердца, патологические шунты и хорды, провести оценку гемодинамики сердца.
- Одномерная эхокардиография — позволяет увидеть сердце в одной плоскости. Довольно грубая диагностика, которая используется для получения размеров органа, толщины его стенок. Также получаются данные о работе клапанного аппарата, сократительной способности сердца.
- Двухмерная эхокардиография — является более информативным исследованием по сравнению с предыдущим. Подобное достигается за счет получения объемного изображения сердца и его структур.
- Стресс-ЭХО — один из вариантов нагрузочных тестов. Сочетает в себе методики УЗИ и велоэргометрии. Сначала проводится ультразвуковая диагностика, а после “катания” больного на велосипеде проводится УЗИ. В результате определяется ИБС, непроходимость коронарных сосудов, оценивается эффективность терапии.
Не назначается УЗИ в случаях с хроническим курением, бронхиальной астмой, при наличии больших молочных желез или чрезмерного оволосения грудной клетки. Также исследование не проводится при деформациях грудной клетки, инфекционных заболеваниях кожи в этой области.
ЭхоКГ относится к безвредным и безболезненным методам исследования. Выполняется довольно быстро и при необходимости повторяется требуемое количество раз.
Видео Эхокардиография, УЗИ сердца, методика исследования
Метод относится к рентгенологическим исследованиям, в ходе проведения которых используется рентгеноконтрастное вещество. С помощью исследования получается изучить камеры сердца, а также ближайшие вены и артерии.
В полость сердца и коронарные сосуды вводится рентгеноконтрастное вещество, для чего используется специальный катетер. Подводится он к сердцу и сосудам через бедренную или подключичную артерию. В результате введения контрастного агента становятся видны структурные части сердца, для оценки которых делается ряд изображений. Перед проведением процедуры обязательно принимается седативное и антигистаминное лекарство.
Исследование часто проводится перед операциями на сердце с целью уточнения нужных физиологических параметров миокарда. Также метод довольно эффективен в диагностике пороков сердца, нарушении структуры ближайших крупных сосудов. После широкого распространения эхокардиографии ангиокардиография стала реже использоваться. Но в некоторых случаях этот метод является незаменимым, поскольку позволяет более точно определять анатомические структуры сердца.
Ангиокардиография относится к инвазивным способам диагностики, поэтому относительно нечасто используется. Все же в случае необходимости помогает получить более точные данные, чем при ЭхоКГ.
Видео Ангиография и стентирование сосудов сердца
Зачастую назначаются при наличии или высоком риске определения сопутствующей патологии. Также при некоторых поражениях сердца в кровь выделяются определенные вещества, фиксируемые с помощью специальных лабораторных тестов.
Распространенные лабораторные анализы при заболеваниях сердца:
- Исследование мочи — почки чутко реагируют на состояние сердечно-сосудистой системы. При отеках, после приступа пароксизмальной тахикардии, септических эндокардитах изменяется качество и количество мочи. В основном нарушения выражаются в снижении удельного веса мочи, определении гиалиновых цилиндров, эритроцитов, белка в моче.
- Исследование крови — довольно информативно в диагностике сердечно-сосудистых заболеваний. В частности, нередко при пороках сердца увеличивает количество красных кровяных шариков. Подобное изменение связано с кислородным голоданием при недостаточности сердечной деятельности. Воспалительные процессы нередко затрагивают эндокард, миокард и другие структуры сердца. При этом развивается лейкоцитоз и увеличивается СОЭ.
- Исследование мокроты — проводится только в тех случаях, когда есть подозрение на острую недостаточность левого желудочка. При этой патологии наблюдается застой в легких, в результате чего образуется кровянисто-пенистая мокрота. В некоторых случаях она может быть бесветная, что часто отмечается при выраженном застое легких. Микроскопический анализ мокроты позволяет определить “клетки сердечных покровов”, наличие которых характерно для инфаркта миокарда и сердечной недостаточности.
Во время каждого исследования требуется тщательно выполнять требования врача, проводящего диагностику. Это поможет получить более быстрый и качественный результат. Также впоследствии позволит предупредить развитие осложнений, поэтому совместное сотрудничество врача и больного посодействует достижению желаемого результата.

Прежде всего, настоятельно рекомендую перед визитом к кардиологу сделать обычную ЭКГ — нередко пациенты ее игнорирует. Это примерно тоже самое, как прийти к фтизиатру без флюорографии. Стандартная ЭКГ отличается низкой чувствительностью, но относительно высокой специфичностью — то что требуется для скринингового метода. Если ваша проблема давнишняя, то вполне сгодится ЭКГ сделанная за последние 12 месяцев. В случае «свежих» симптомов, постарайтесь обзавестись новой ЭКГ (за последнюю неделю). Помимо этого, за 3-4 дня до посещения кардиолога советую пару раз за сутки (утром и вечером) измерять себе артериальное давление и пульс в состоянии покоя — знание этих цифр врачом может существенно упростить консультацию.
Теперь по отдельности рассмотрим самые частые кардиологические жалобы и то, какие диагностические исследования могут за ними последовать.
— Сердцебиение — учащение сердечного ритма до 100-140 в мин и больше. Этот симптом следует разделить на приступы внезапного (немотивированного) сердцебиения, возникающего как бы на фоне полного здоровья и ощущение постоянного или волнообразно усиливающегося сердцебиения. В первом случае, перед визитом к врачу необходимо сделать Холтер; во втором — а) Холтер, б) сдать анализ крови на гормоны щитовидной железы Т3, Т4, ТТГ. Следует разделять ощущение учащенного сердцебиения (в этом абзаце именно о нем идет речь) и просто ощущение сильного биения сердца, когда частота нормальная (60-90 в мин.). В последнем случае, вероятно, имеют место невротические ощущения, могущие потребовать только консультации кардиолога.
— Перебои в области сердца — ощущение неровного биения сердца: тук-тук-пауза-тук. Перед визитом к врачу необходимо сделать Холтер.
— Редкий пульс — является либо индивидуальной нормой, либо имеет медикаментозное происхождение, либо отражает сердечную аритмию. Перед визитом к врачу необходимо сделатьХолтер.
— Боль в области сердца или за грудиной. Различают стенокардию и кардиалгию. Диагноз стенокардия или кардиалгия опытным кардиологом устанавливается с вероятностью 90-95% посредством обычного опроса, поэтому потребуется только консультация. В сомнительных случаях, когда вы уже неоднократно бывали у врачей по поводу «болей в сердце», можно перед очередным визитом к кардиологу провести тест с физической нагрузкой (велоэргометрия или тредмил-тест) — исключает стенокардию.
— Одышка. Причин для одышки много. Если вы собираетесь обратиться к кардиологу по поводу одышки, обязательно следует сделать УЗИ сердца.
— Повышенное артериальное давление. Здесь 2 варианта. Либо вы выполняете СМАД, (после чего идете к специалисту), либо за 5-6 дней до визита к врачу измеряете в домашних условиях несколько раз в день (минимум 2-3 раза) артериальное давление и пульс (лучше и удобнее по электронному аппарату) и записываете полученную информацию в тетрадь. В обоих случаях вы существенно облегчите задачу врачу, которому не нужно будет гадать, насколько высоко и в какое время у вас повышается давление; соответственно будет проще подобрать лекарства, их дозировку. Если вы гипертоник «со стажем» и артериальное давление плохо контролируется лекарствами, следует 1) провести УЗИ почек и их сосудов (допплерография сосудов почек), 2) сдать анализ крови на креатинин.
— Пониженное артериальное давление. Редкая проблема. Необходимо сделать СМАД или промониторировать АД и пульс в домашних условиях.
— Обмороки. Разновидность кардиологического обморока (вазовагальный или кардиогенный) — устанавливается по совокупности клинико-инструментального обследования. Необходимо промониторировать артериальное давление в домашних условиях или сделать СМАД. Практически наверняка больного с обмороками направят делать Холтер и УЗИ сердца, соответственно можно эти диагностики выполнить превентивно.
— Отеки ног. Редкий повод для первичного визита именно к кардиологу. Одно дело, если больной страдает давно известным кардиологическим заболеванием и отеки ног с высокой вероятностью обусловлены им. В таком случае у пациента за годы болезни, как правило, накоплены всевозможные обследования — он с ними и приходит. Другое дело, если отеки наросли за несколько недель-месяцев; в таком случае перед визитом к кардиологу необходимо сделать УЗИ сердца и УЗИ вен нижних конечностей. Это позволит ответить на главный вопрос: отеки сердечные или венозные? Первые лечит кардиолог, вторые — хирург.
— Повышенный уровень холестерина крови. Кроме общего холестерина крови, в лаборатории любой поликлиники определяют его фракции: ЛПОНП, ЛПНП (плохой холестерин), ЛПВП (хороший холестерин). Если вы решили всерьез взяться за свой холестерин, то перед визитом к врачу логично сдать анализ крови на общий холестерин и его фракции. Анализ актуален в течение месяца.
— Слабость при известном кардиологическом заболевании. Будучи симптомом крайне неспецифическим, слабость применительно к кардиологическим больным может быть проявлением кардионевроза (неврастеническая слабость) или являться признаком далекозашедшей сердечной недостаточности. Еще одной весьма частой причиной слабости являются некоторые сопутствующие заболевания: субклинический гипотиреоз и анемия. Перед посещением кардиолога следует сдать общий анализ крови, кровь на гормоны щитовидной железы, выполнить УЗИ сердца.
— «Плохая ЭКГ». Напоминаю, что в поликлиниках ЭКГ описывают врачи функциональной диагностики, которые в лечебном процессе не участвуют. Они описывают ЭКГ буквально, то что видят, учебниковыми фразами, зачастую, формально. Я, как врач-кардиолог, не нуждаюсь в посторонней помощи при анализе ЭКГ. Если вам много лет говорят про «плохую ЭКГ», то советую вам придти на прием к кардиологу с этой самой «плохой ЭКГ». Накануне обязательно следует сделать УЗИ сердца, которое поможет развенчивать «кардиальную легенду больного».
Конечно, все что описано в этом разделе предельно упрощено, так как я ориентируюсь на некого гипотетического пациента с какой-то одной жалобой. В реальности жалоб может быть много, присутствуют разные нюансы и пациента приходиться дообследовать.
источник
Анализы на прием к кардиологу. Кровь — какие анализы сдавать? Какие анализы сдают при заболеваниях сердца
Заболевания сердечно-сосудистой системы в медицинской практике являются самыми сложными и опасными, которые чаще всего приводят человека к смерти, независимо от возраста больного.
Именно поэтому необходимо держать на постоянном контроле состояние своей сердечно-сосудистой системы, проходить профилактические осмотры у кардиолога, особенно, если к возникновению патологий имеются определенные предпосылки, например, наследственность, переутомление, тяжелые физические нагрузки и т.д.
Одним из основных симптомов болезни сердца является появление болевых ощущений в области сердца, которые могут иметь разную силу и направленность в зависимости от заболевания сердца и степени его тяжести. Вторым характерным признаком заболеваний сердца является одышка, которая возникает от недостаточности кровообращения.
Третьим признаком проблем в работе сердца является учащенное сердцебиение, а также перебои в работе сердца.
Все вышеперечисленные симптомы являются сигналами обращения к кардиологу, который для постановки точного диагноза в обязательном порядке отправит пациента на дополнительное обследование, которое включает в себя сдачу определенных анализов.
Комплексный анализ заболевания сердца и сосудов «Кардиологический профиль»
Стоит учесть также, что многие патологические процессы в сердечно-сосудистой системе проходят бессимптомно. Поэтому, даже если вас не беспокоит боль в области сердца, одышка, учащенное сердцебиение или аритмия, периодическое посещение кардиолога стоит включить в список обязательных профилактических мероприятий, которые помогут сохранить ваше здоровье на долгие годы.
Как и при любых заболеваниях различных органов и систем, своевременная диагностика и грамотно назначенное эффективное лечение заболеваний сердца поможет не только излечить определенные заболевания, но и предотвратит серьезные осложнения, улучшит качество жизни, продлит ее и даже спасет.
Кардиологический профиль — это набор специальных анализов крови, который позволяет:
Оценить факторы риска развития заболеваний сердца и сосудов;
Выявить ранние и скрытые поражения сердечно-сосудистой системы;
Выявить риск развития атеросклероза, ишемической болезни сердца и сердечной недостаточности;
Оценить вероятность инфаркта миокарда.
Показаниями для назначения сдачи комплекса анализов кардиологического профиля являются:
Ишемическая болезнь сердца;
Повышенное артериальное давление;
Нарушения ритма сердечных сокращений, в том числе:
АсАТ (АСТ, аспартатаминотрансфераза);
Креатинкиназа (креатинфосфокиназа, КК, КФК);
Липидограмма (липидный профиль) помогает диагностировать атеросклероз и ишемическую болезнь сердца.
При помощи коагулограммы определяется уровень вязкости крови. Увеличенное значение уровня вязкости крови свидетельствует о повышенном риске развития осложнений гипертонической болезни, ишемической болезни сердца, инфаркта или инсульта.
Увеличение значения АсАТ, внутриклеточного фермента, участвующего в обмене аминокислот в тканях печени, мышце сердца и других органов, показывает на повышение риска развития инфаркта.
На это же указывает фермент креатинкиназа, который является катализатором скорости преобразований АТФ. Увеличение активности КФК-МВ, фермента, который содержится в клетках сердечной мышцы, свидетельствует о повышенном риске инфаркта миокарда.
Наибольшая активность ЛДГ (Лактатдегидрогеназа), цинксодержащего фермента, наблюдается в клетках сердечной мышцы, печени, почек. Активность ЛДГ резко увеличивается также при остром инфаркте миокарда.
Кардиологический профиль — это комплексный анализ крови на содержание определенных ферментов. Кровь на кардиологический профиль берется в утренние часы, натощак.
За сутки до взятия крови необходимо исключить употребление алкоголя, а также психоэмоциональные и физические нагрузки.
Какие анализы общего характера назначаются при заболеваниях сердца:
Биохимический анализ крови;
Сдать анализы и получить грамотное лечение заболеваний сердца
Пройти полное обследование и сдать необходимые анализы при заболеваниях сердца, а также получить грамотное эффективное лечение вы можете в медицинском центре «Врачебная практика» в Новосибирске.
Наш медицинский центр обладает всем необходимым, чтобы качественно диагностировать то или другое заболевание сердца и принять все необходимые меры по снижению риска развития осложнений.
Высококвалифицированные специалисты, новейшее оборудование, высококачественные реактивы, современные методы лечения заболеваний сердечно-сосудистой системы — мы стараемся сделать все, чтобы наши пациенты остались довольны тем, что получают качественное медицинское обслуживание в одном из крупнейших медицинских центров Новосибирска.
Вы можете сдать все виды медицинских анализов и получить консультацию кардиолога высшей категории.
Кардиолог — это врач, работа которого связана с диагностикой, лечением и назначением необходимых профилактических мер касательно различных заболеваний сердечной мышцы и сосудов: аритмии, стенокардии, атеросклероза, инфаркта миокарда и многих других.
В медицине существует множество отраслей, направленных на выявление и лечение отдельных органов тела человека. Кардиология является медицинской наукой, которая основана на изучении особенностей строения и работы сердечно-сосудистой системы.
Все органы в нашем теле тесно взаимосвязаны, поэтому кардиология тоже связана с другими областями медицины, к примеру, эндокринологией. Для максимально точного диагностирования того или иного заболевания сердца кардиолог назначает пациенту всевозможные исследования, среди которых – ангиография, ультразвуковая эхокардиография, электрокардиография и др. Преимущественно врач-кардиолог назначает пациенту медикаментозное лечение заболеваний сердечно-сосудистой системы. Однако при необходимости дополнительного прохождения исследования с целью уточнения диагноза и оперативного вмешательства пациент направляется в хирургический стационар к другому специалисту – кардиохирургу .
При симптомах, сигнализирующих о сбоях в работе сердца, необходимо как можно быстрее обратиться к кардиологу.
Кардиолог – врач, специализирующийся на различных заболеваниях и проблемах, связанных с нарушениями работы сердца. Регулярное посещение этого врача должно быть нормой для каждого человека, заботящегося о своем здоровье. Учитывая то, насколько важна нормальная работа сердца для жизни человека, игнорирование своевременной консультации врача-кардиолога является непростительной оплошностью.
Когда следует обращаться к кардиологу? Получить ответ на данный вопрос в целом сложно. Однако имеются определенные симптомы и признаки, указывающие на такую необходимость. Среди них:
- боли любого типа и интенсивности, как в сердце, так и за грудиной, чаще всего возникающие во время физической нагрузки и исчезающие после ее прекращения;
- повышение АД более чем на 140/90 мм рт. ст.;
- частая одышка, особенно во время физической нагрузки или в горизонтальном положении;
- ощущение разного рода перебоев в работе сердца;
- тахикардия (учащенное сердцебиение более 100 уд./мин.);
- брадикардия (слишком низкий сердечный ритм – менее 50 уд./мин.);
- отечность, чаще всего – на ногах;
- общая слабость организма, чрезмерная потливость, головокружения, а также повышенная утомляемость;
- обмороки, а также предобморочные состояния, которые возникают без особых причин;
- гипертоническая болезнь, проявляющаяся в виде гипертонических кризов;
- ревматизм;
- планирование беременности.
Наблюдение у врача-кардиолога должны проходить пациенты с гипертонией, аритмией, пороками сердца, стенокардией, атеросклерозом, пациенты, перенесшие инфаркт миокарда, а также беременные женщины, имеющие проблемы с работой сердца.
Поводом, служащим для посещения врача-кардиолога, является также наследственный фактор. Если в семье были или есть близкие родственники, страдающие заболеваниями сердца и сосудов, то это повод для диагностики организма и своевременного выявления наследственной патологии в этой области.
Нужно отметить, что в наше время кардиологические проблемы касаются не только людей пожилого возраста, но и молодых людей. Это связано, прежде всего, с ритмом современной жизни, высоким уровнем каждодневного стресса, плохой экологией и малоподвижным образом жизни. Выходя из этого, медики рекомендуют посещать врача-кардиолога, начиная с возраста 35-ти лет.
Кардиолог во время консультации обязан осмотреть пациента и внимательно выслушать его жалобы, но более тщательная диагностика сердечно-сосудистого заболевания должна быть проведена с помощью сдачи всех необходимых анализов, которые выявят основную проблему недомогания
Какие анализы нужно сдать при обращении к кардиологу? Врач сам определяет их направленность и тип. Однако в большинстве случаев среди основных анализов, позволяющих поставить правильный диагноз, можно выделить следующие:
- общие клинические анализы крови и мочи;
- биохимический анализ крови;
- уровень глюкозы в крови;
- билирубин общий и прямой;
- анализ на холестерин общий (в том числе ЛПВП);
- аланинаминотрансфераза и аспартатаминотрансфераза;
- мочевина;
- неоптерин и креатинин;
- щелочная фотосфаза;
- гамма-глютамилтрансфераза;
- анализ на триглицериды.
В некоторых случаях существует необходимость в рентгеновском снимке грудной клетки пациента.
Помимо вышеперечисленных анализов, кардиолог вправе назначить различные дополнительные анализы и тестирования: ЭКГ, включая с нагрузкой (тредмилл-тест, либо велоэргометр), компьютерную томографию, эхокардиографию (ЭхоКГ или УЗИ сердца), ядерный магнитный резонанс (ЯМР или МРТ), сцинтиграфию, коронарографию сердца и др. Все зависит от индивидуальных особенностей протекания и симптоматики заболевания.
Кардиолог использует различные виды диагностирования сердечно-сосудистых заболеваний, которые позволяют как можно быстрее поставить диагноз и установить причину развития той или иной патологии. Таким образом, достигается цель: определить стадию заболевания и начать интенсивную терапию, направленную на устранение симптоматики и основных проблем, связанных с нарушениями в работе сердечной мышцы. Своевременная диагностика позволяет во многих случаях спасти человеку жизнь, особенно когда ему необходима срочная операция на сердце.
Какие методы диагностики использует кардиолог? Прежде всего, можно отметить те из них, которые направлены на выявление сбоев в работе сердечной мышцы:
- электрокардиограмма;
- эхокардиография;
- ангиография;
- мониторинг АД;
- кардиориск;
- генетические маркеры, направленные на определение болезни (с их помощью можно выявить ИБС, атеросклероз, гипертонию, а также инфаркт миокарда);
- маркеры аутоиммунного поражения сердца;
- суточная кардиограмма миокарда (т. наз. «мониторинг Холтера»);
- диагностика разного рода миокардиопатий.
По результатам вышеперечисленных методов диагностирования кардиолог определяет, каковым будет последующее лечение установленного сердечно-сосудистого заболевания.
Кардиолог специализируется на проблемах, связанных с работой сердечно-сосудистой системы. В наше время сердечные заболевания занимают лидирующие позиции среди остальных болезней, которые чаще всего приводят к летальным исходам.
Чем занимается кардиолог? Прежде всего, диагностикой проблем сердца и сосудов, а также лечением выявленного в результате обследования сердечно-сосудистого заболевания и назначением профилактических мер с целью реабилитации пациента. Чтобы назначить лечение, необходимо, в первую очередь, выявить причины недуга и установить точный диагноз.
На сегодняшний день можно проследить статистику этой области медицины, и она просто поражает. За год во всем мире от сердечных недугов умирает около 17-ти миллионов человек! Среди прогрессирующих болезней – ишемическая болезнь сердца, инфаркт миокарда и инсульт. К сожалению, количество людей, страдающих от сердечных заболеваний, с каждым годом увеличивается, а возраст пациентов – уменьшается. Вот почему так важна своевременная консультация у кардиолога с целью предотвращения развития опасной болезни.
Нужно отметить, что именно безответственное отношение к собственному здоровью становится главной причиной возникновения проблем с сердцем. Кардиолог призван помочь вовремя обнаружить болезнь и найти пути ее лечения.
Кардиолог как специалист из области кардиологии не только диагностирует болезни сердечно-сосудистой системы, но также активно задействован и в сфере реабилитации пациентов, столкнувшихся в различной степени с острой формой сердечного заболевания. При наличии любых симптомов, вызывающих серьезные основания для переживаний, необходимо посетить кабинет кардиолога.
Какие заболевания лечит кардиолог? Среди самых распространенных сердечных недугов, которые находятся в компетенции этого специалиста, можно отметить следующие:
- ИБС (ишемическая болезнь сердца);
- пороки сердца (как врожденные, так и приобретенные);
- сердечная недостаточность разной этиологии;
- аритмии (среди них – неполная блокада сердца, а также тахикардия, брадикардия и др.);
- стенокардия, вызванная острой недостаточностью и проявляющаяся в виде приступов боли;
- аневризмы аорты;
- тромбозы, тромбофлебиты, приводящие к закупорке сосудов;
- кардиты (воспалительные поражения, которые возникают в разных участках сердечной мышцы);
- инфаркты и прединфарктные состояния.
Помимо вышеперечисленных болезней сердца, существует ряд других проблем, связанных с перебоями в работе миокарда. Они могут быть связаны с наличием какого-нибудь недуга, касающегося другой области медицины. В любом случае, при обнаружении малейших отклонений в работе сердечно-сосудистой системы необходимо проконсультироваться с кардиологом. Это наиболее оптимальное решение в устранении негативных процессов и полной их стабилизации.
Кардиолог призван определить сердечно-сосудистое заболевание, назначить его лечение, а также проследить за тем, чтобы пациент прошел курс реабилитации после перенесенного сердечного недуга. Это очень важный шаг, т.к. завершающим этапом лечения любого заболевания является цикл действий, направленных на устранение факторов, которые смогут вызвать повторный приступ. В первую очередь, пациент должен подумать о здоровом образе жизни, отказаться от вредных привычек, заняться физкультурой и позаботиться о качестве питания.
Советы врача кардиолога, направленные на профилактику развития сердечно-сосудистых заболеваний, могут быть следующими:
- Во избежание развития гипертонии (повышенного АД) необходимо следить за весом и не допускать увеличения массы тела. Риск возникновения гипертонического криза в шесть раз больше у полных людей, нежели у людей с нормальным весом. Снижение массы тела приводит к снижению артериального давления.
- Необходимо ограничить потребление сахара, сладких продуктов питания, а также соли (хлористого натрия). Избыток сахара в организме приводит к закупорке сосудов из-за накопления на их стенках углеводов, а соль притягивает воду и откладывается в сосудах, вызывая их набухание и спазм. Чтобы ограничить опасное воздействие хлористого натрия на организм человека, следует увеличить прием продуктов, которые содержат калий. Прежде всего, это свежие фрукты и овощи.
- Огромное значение для правильной работы сердца имеет отказ от вредных привычек: прежде всего, курения и чрезмерного приема алкоголя. Эти вредные факторы провоцируют развитие гипертонии.
- Необходимо научиться приемам психоэмоционального самоконтроля, а также ограничивать по возможности конфликты и стрессы. Хорошо в этих целях помогают приемы аутотренинга, направленные на успокоение, расслабление и повышение энергетических запасов организма человека.
- Вне обострения заболевания рекомендуется использовать физические упражнения циклического типа: ходьбу (желательно до 4-6 км в день), плавание, бег, езду на велосипеде. Естественно, перед началом таких занятий пациенту необходимо проконсультироваться с врачом. Нагрузку следует снизить, если появились одышка, слабость головокружение, перебои в сердечном ритме. Нормальным состоянием является легкость в теле и приятная усталость.
- Предписанное кардиологом лечение должно иметь регулярный характер, а иногда быть пожизненным. Минимальную дозу лекарственного препарата нужно принимать даже при нормализации АД. Только при длительной стабилизации состояния можно начинать отмену препаратов.
- Необходимо уметь различать симптомы гипертонического криза. Это состояние сопровождается сильной головной болью, болевыми ощущениями в левой стороне грудной клетки, тошнотой и рвотой, ослаблением зрения, появлением «мушек» перед глазами. При наблюдении таких признаков следует принять горизонтальное положение, измерять АД, при повышенном показателе принять таблетку каптоприла (0,25 мг) и вызвать врача.
Здоровье человека полностью зависит от его отношения к своей жизни. В этом вопросе главное – проявить ответственность и строго выполнять все назначения врача-кардиолога. Тогда и сердце будет работать стабильно и без сбоев!
Болезни сердечнососудистой системы широко распространены и занимают первое место в мире по смертности. Современные методы диагностики таких патологий, как острое и хроническое поражение миокарда и артериальная гипертензия, а также верно подобранное лечение, может значительно продлить жизнь пациента.
Кардиолог-специалист, деятельность которого затрагивает не только процесс постановки диагноза заболеваний сердца и сосудов, но и назначение адекватной терапии и профилактических мероприятий.
Пациент, страдающий от боли в сердце, не должен легкомысленно относиться к возникновению такого серьезного симптома. Обратиться за помощью к врачу кардиологу в таком случае следует без промедления. Специалист подберет подходящее лечение и поможет справиться с проблемой. Не исключено, что на помощь больному придет курс мануальной терапии и избавит его от сердечной боли, или же потребуется хирургическое вмешательство. Все зависит от установленного диагноза.
Зачастую мы даже не задумываемся, какие тяжелые условия создаем для своего сердца:
- Частые стрессы;
- Табакокурение;
- Употребление алкоголя;
- Неправильное питание;
- Отсутствие физической нагрузки;
- Избыток массы тела.
Все это негативно сказывается на работе этого важнейшего органа.
Сердце должно функционировать в условиях активности человека, обеспечивая ему долгую жизнь. Поэтому очень важно бережно относиться к своему организму, прислушиваться к нему, обеспечивая работу без сбоев.
При сердечных заболеваниях обращение к кардиологу очень важно, ведь порой визит в клинику способен спасти жизнь.
К основным признакам кардиологической болезни относят:
- Боли, локализованные в сердце и за грудиной. Обычно они отдаются в левый бок или руку;
- Одышку, сопровождающую физическую нагрузку;
- Аритмию;
- Учащенное сердцебиение;
- Отеки ног;
- Высокое артериальное давление.
Все вышеописанные симптомы — серьезный повод предположить нарушения деятельности сердечнососудистой системы, терапия которых требует немалых усилий, как со стороны пациента, так и со стороны врача-кардиолога.
Записавшись на консультацию к специалисту, больные часто задаются вопросом: «Какие анализы нужно взять с собой на прием к кардиологу?»
Ниже представлен список исследований, облегчающий сбор анамнеза и постановку диагноза:
Это исследование, позволяющее регистрировать показания электрокардиограммы и артериального давления на протяжении 24 часов в естественных для человека бытовых условиях. Данный метод наблюдения за сердечным ритмом не только фиксирует показатель за сутки, но и предоставляет возможность обнаружить нарушения, спровоцированные физической активностью или эмоциональной нагрузкой при изменениях АД. Также прибор-регистратор дает возможность изучить деятельность сердца и показатели давления во время ночного отдыха, выявить ишемическую болезнь, установить обморочные состояния и удостовериться в эффективности применяемой терапии. Кроме того, исследование демонстрирует связь между артериальной гипертензией и стенокардией.
Данный способ диагностики не требует серьезной подготовки. Однако перед посещением специалиста, осуществляющего крепление препарата, не следует пренебрегать водными процедурами, так как в ближайшие сутки от возможности принятия душа придется отказаться.
Больному не следует забывать, что регистратор отличается высокой чувствительностью к электромагнитным излучениям.
Выбирая одежду нужно предпочесть свободный крой и натуральные ткани.
Прибор состоит из коробочки-регистратора, надеваемого через плечо, и электродов, прикрепляемых к телу пациента. В период проведения обследования человек фиксирует информацию о роде занятий физической активности, с указанием временных промежутков и сносками о самочувствии. По завершению наблюдения дневник передается вместе с прибором сотрудникам медицинского учреждения.
Расшифровка снятых показаний осуществляется при помощи специальной компьютерной программы. Результат выдается на руки пациенту спустя 2-3 дня;
Это метод диагностики, позволяющий зарегистрировать сведения о деятельности сердца, принцип которого заключается в фиксировании электрических потенциалов, возникающих во время работы органа в виде графика на мониторе, или же на бумаге.
ЭКГ — мало затратный неинвазивный тест, содержащий информацию о работе сердца. Запись электрокардиографии осуществляется с поверхности тела больного (его рук, ног и грудной клетки). Регистрация данных ведется на протяжении5-10 минут, с помощью десятка электродов или же присосок и манжет.
ЭКГ — мощный диагностический инструмент, позволяющий произвести оценку регулярности сердечных сокращений, их частоту, рассмотреть источник ритма;
Кардиологическое исследование представляет собой безопасный информативный способ получения сведений о состоянии сердца и сосудов. Данный метод диагностики широко применяется в кардиологии, он безопасен и не несет неприятных ощущений для пациента.
Эхокардиография — проводится с использованием ультразвукового оборудования, при этом рассматриваются крупные сосуды и сердце, проводится оценка кровотока, изучается структура ткани.
Процедура исследования не оказывает негативного влияния на человека и не предполагает применение рентгеновского или радиоактивного излучения, в связи с чем, не обладает противопоказаниями и побочными эффектами.
- УЗИ сердца и сосудов проводится в течение 30-40 минут и не требует подготовительных мероприятий;
Это исследование не требует серьезных материальных затрат. Метод диагностики является доступным и быстрым обследованием, позволяющим выявить нарушения в работе организма.
Забор крови больного осуществляется для оценки множества показателей. В лабораторных условиях материал подвергается изучению. Фиксируется количество и концентрация химических веществ. При нарушениях в работе организма состав крови претерпевает изменения.
Биоматериал берется натощак, в утренние часы. Кровь для исследования требуется венозная. Спустя три дня результат выдается больному на руки.
Внимание! Необходимо учитывать, что нормы биохимического анализа для представителей мужского и женского пола могут отличаться, а также зависеть от возрастной категории;
Анализ помогает врачу получить информацию о количестве в составе крови лейкоцитов, тромбоцитов, эритроцитов, скорости оседания эритроцитов, эритроцетарных индексов, и прочих показателях.
По имеющимся данным врач кардиолог может выявить присутствие таких проблем, как:
- Низкий уровень гемоглобина, что свидетельствует о нарушениях в работе почек, наличии анемии, внутренних кровотечениях;
- Снижение эритроцитов, что является симптомом хронического воспаления или онкозаболевания;
- Недостаток эритроцитов, при котором отмечаются проблемы со свертываемостью крови;
- Высокий уровень лейкоцитов, указывающий на имеющееся воспаление;
- Большая скорость оседания эритроцитов — признак воспалительного процесса.
Заключение о результатах анализа пациенту выдается через 1-2 дня после забора материала. Кровь сдается натощак рано утром. Накануне визита в лабораторию следует отказаться от физических и эмоциональных нагрузок, приема алкогольных напитков;
При сбоях в работе сердечнососудистой системы моча пациента подвергается некоторым изменениям. Например, сердечная недостаточность влияет на плотность и окрас биоматериала, а гипертоническая болезнь может вызывать образование осадка.
Для получения достоверных сведений о состоянии организма, собирать следует утреннюю мочу (первое мочеиспускание). Несколько секунд она выпускается в унитаз, после чего проводится сбор материала в стерильный контейнер. Для исследования требуется от 50 до 100 миллилитров жидкости.
Лечение сердечнососудистых заболеваний может осуществляться как в стационаре, так и в амбулаторных условиях. Терапия проводится с применением самых современных методик:
- Фармакогенетика;
- Медикаментозное лечение;
- Кардиохирургия;
- Экстрокарпоральное гемокоррекция.
Мы надеемся, что большинство читателей FITFAN внимательно относятся к своему здоровью. Вы активно тренируетесь, правильно питаетесь и с умом принимаете различные добавки. Скорее всего вы уже не помните, как выглядит медицинская карта и существует ли она вообще!))
И все же порой можно подхватить какую-то бациллу или просто ощутить общее недомогание. В этом случае обязательно стоит показаться терапевту, который назначит необходимые процедуры.
Но даже в случае отличного самочувствия можно иногда (раз в год) сдавать расширенный анализ крови в любой платной лаборатории. Ведь ничто так не говорит о состоянии здоровья, как цифры!
Мы не собираемся вдаваться в цифры и говорить о показателях нормы, так как эти значения могут различаться в зависимости от способов отображения результатов. Где бы вы ни сдавали анализы, на распечатке будут указаны пределы нормальных значений. Вы будете видеть, какие значения превышают норму.
Также имейте ввиду, что каждый из анализов тесно связан с другими и точно определить проблему может только квалифицированный врач (привет доктору Хаусу!).
Например, неправильное содержание кальция в крови может признаком лимфомы, опухоли костей с появлением метастаз, отравления витамином D, болезни Аддисона, акромегалии.
Таким образом, самодиагностика может привести к неправильному диагнозу.
Гемоглобин — это сложный белок, главной функцией которого является перенос кислорода от легких к клеткам организма и вывод углекислого газа.
Причины повышения:
курение
заболевания, сопровождающиеся увеличением количества эритроцитов
врожденные пороки сердца, легочно-сердечная недостаточность
сгущение крови (обезвоживание)
Причины понижения:
повышенные потери гемоглобина при кровотечениях – геморрагическая анемия
нехватка железа, необходимого для синтеза гемоглобина, или витаминов, участвующих в образовании эритроцитов (преимущественно В12, фолиевая кислота) – железодефицитная или В12-дефицитная анемия
повышенное разрушение (гемолиз) эритроцитов – гемолитическая анемия
нарушение образования клеток крови при специфических гематологических заболеваниях – гипопластическая анемия, серповидно-клеточная анемия, талассемия
Эритроциты — самые многочисленные элементы крови. Главная функция – перенос гемоглобина. Кроме того эритроциты осуществляют ферментативную функцию и питательную – мембрана эритроцитов способна осуществлять транспортировку аминокислот, липидов из желудочно-кишечного тракта к органам и тканям. Также на поверхности эритроцитов имеются антитела, которые позволяют осуществлять антитоксические функции. Средний срок жизни эритроцитов — 120 дней.
Причины повышения:
врожденные пороки сердца
обезвоживание
полицитемия, т.е. увеличенное количество эритроцитов в единице объема крови
недостаточность функции коры надпочечников
Причины понижения:
пониженная функция костного мозга
недостаток железа
гемолитическая анемия (усиленное разрушение эритроцитов)
дефицит витамина В12
кровотечения
Скорость оседания эритроцитов (СОЭ). При острых воспалительных и инфекционных процессах изменение в скорости оседания эритроцитов заметны через 24 часа после повышения температуры и увеличения числа лейкоцитов.
Причины ускорения:
воспалительные заболевания различной этиологии
парапротеинемии (множественная миелома, болезнь Вальденстрема)
острые и хронические инфекции (пневмония, остеомиелит, туберкулез, сифилис)
опухолевые заболевания (карцинома, саркома, острый лейкоз, лимфогранулематоз, лимфома)
аутоиммунные заболевания (коллагенозы)
инфаркт миокарда
заболевания почек (хронический нефрит, нефротический синдром)
гипопротеинемии
анемии, состояние после кровопотери
интоксикации
травмы, переломы костей
состояние после шока, операционных вмешательств
гиперфибриногенемия
у женщин во время беременности, менструации, в послеродовом периоде
пожилой возраст
прием лекарственных препаратов (эстрогенов, глюкокортикоидов)
Причины замедления:
эритремии и реактивные эритроцитозы
эпилепсия
выраженные явления недостаточности кровообращения
голодание, снижение мышечной массы
прием кортикостероидов, салицилатов, кальция и препаратов ртути
вегетарианская диета
миодистрофия
беременность (особенно 1 и 2 семестр)
Тромбоциты. Мелкие безъядерные клетки диаметром 2 — 4 мкм. В кровеносных сосудах тромбоциты могут располагаться у стенок и в кровотоке. Участвуют в образовании тромбов в процессе свёртывания крови для остановки кровотечения. Продолжительность жизни тромбоцитов составляет 7-10 дней.
Нарушение концентрации тромбоцитов может быть результатом многих серьезных заболеваний!
Лейкоциты. Клетки крови, обеспечивающие распознавание и обезвреживание чужеродных компонентов, устранение измененных и разрушающихся клеток собственного организма, эффекторы иммунных и воспалительных реакций, основа антимикробной защиты организма. Выделяют 5 основных видов лейкоцитов: нейтрофилы, эозинофилы, базофилы, лимфоциты, моноциты, которые выполняют разные функции.
Причины повышения:
воспалительные процессы
острые бактериальные и вирусные инфекции
интоксикации, в том числе эндогенные (диабетический ацидоз, эклампсия, уремия, подагра)
ожоги и травмы, шок
острые кровотечения
оперативные вмешательства
инфаркты внутренних органов (миокарда, легких, почек, селезенки)
ревматическая атака
злокачественные опухоли
Причины понижения:
вирусные инфекции (выборочно), некоторые хронические инфекции
системная красная волчанка, ревматоидный артрит и другие коллагенозы
прием сульфаниламидов, левомицетина, анальгетиков, нестероидных противовоспалительных средств, тиреостатиков, цитостатиков
воздействие ионизирующего излучения
некоторые виды лейкозов (алейкемическая фаза острого лейкоза, волосатоклеточный лейкоз)
спленомегалия
гипо- и аплазия костного мозга
мегалобластные анемии
анафилактический шок
истощение и кахексия
синдром Фелти
болезнь Гоше
пароксизмальная ночная гемоглобинурия
Причины повышения:
инфаркт миокарда
вирусный, токсический, алкогольный гепатит
стенокардия
острый панкреатит
рак печени
острый ревмокардит
АЛТ – аланинаминотрансфераза. Внутриклеточный фермент, расщепляющий аминокислоты и кетокислоты. Является диагностическим маркером ряда заболеваний.
Причины повышения:
поражение клеток печени (гепатоцитов): вирусные гепатиты, отравления, применение препаратов, ведущих к развитию токсического гепатита, алкогольный гепатит
механическая желтуха
рак (карцинома) печени
цирроз печени
жировой гепатоз
острый панкреатит
инфаркт миокарда
миодистрофия
миокардит
миозит
сердечная недостаточность (в некоторых случаях)
некоторые заболевания крови
шок, гипоксия
обширная травма, тяжелые ожоги
Причины понижения:
тяжелые поражения печени
дефицит витамина B6
Интенсивные тренировки могут стать причиной повышения уровня обоих ферментов из-за повреждения мышц. Поэтому не пугайтесь, если ваши показатели немного отклоняются от нормы. Также некоторые обезболивающие средства также могут влиять на повышение АСТ, АЛТ.
Щелочная фосфатаза. Этот фермент образуется в костной ткани, печени, толстом и тонком кишечнике, плаценте, легочной ткани. Биохимический анализ крови на щелочную фосфатазу проводят для диагностики заболеваний костной системы, печени, желчевыводящих путей и почек.
Причины повышения:
заболевание костной ткани, в том числе опухоли костной ткани, саркома, метастазы рака в кости
миеломная болезнь
гиперпаратиреоз
лимфогранулематоз с поражением костей
инфекционный мононуклеоз
рахит
заболевания печени (цирроз, рак, инфекционный гепатит, туберкулез)
инфаркт легкого, инфаркт почки
опухоли желчевыводящих путей
Причины понижения:
гипотиреоз
нарушения роста костей
недостаток цинка, магния, витамина В12 или С (цинга) в пище
анемия (малокровие)
Билирубин (общий и прямой). Билирубин входит в состав желчи. Анализ билирубина показывает, как функицонирует печень человека. Определение билирубина входит в комплекс диагностических процедур при многих заболеваниях желудочно-кишечного тракта. В сыворотке крови встречается билирубин в следующих формах: прямой билирубин и непрямой билирубин. Вместе эти формы образуют общий билирубин крови, определение которого имеет важное значение в лабораторной диагностике.
Причины повышения общего:
недостаток витамина В 12
острые и хронические заболевания печени
рак печени
гепатит
первичный цирроз печени
токсическое, алкогольное, лекарственное отравление печени
желчнокаменная болезнь.
Причины повышения прямого:
острый вирусный или токсический гепатит
инфекционное поражение печени, вызванное цитомегаловирусом, вторичный и третичный сифилис
холецистит
желтуха у беременных
гипотиреоз у новорожденных
Альбумин. Основной белок крови, вырабатываемый в печени человека. Определение альбумина используется для диагностики заболеваний печени и почек, ревматических, онкологических заболеваний.
Причины повышения:
обезвоживание организма
Причины понижения:
хронические заболевания печени (гепатит, цирроз, опухоли печени)
заболевания кишечника
сепсис, инфекционные заболевания, нагноительные процессы
ревматизм
ожог
травма
лихорадка
злокачественные опухоли
сердечная недостаточность
передозировка лекарств
прием эстрогенов, оральных контрацептивов, стероидных гормонов
длительное голодание
Мочевина. В процессе синтеза мочевины обезвреживается аммиак — очень ядовитое вещество для человека. Из организма мочевина выводится почками. Соответственно если из крови мочевина выводится плохо, то это означает нарушение выделительной функции почек.
Причины повышения:
заболевания почек (гломерулонефрит, пиелонефрит, туберкулез почек)
сердечная недостаточность
нарушение оттока мочи (опухоль мочевого пузыря, камни в мочевом пузыре)
лейкоз, злокачественные опухоли
сильные кровотечения
кишечная непроходимость
шок, лихорадочное состояние
ожоги
непроходимость мочевыводящих путей
острый инфаркт миокарда
Мочевая кислота. Выводит избыток азота из организма человека. За выведение мочевой кислоты из крови человека отвечают почки. При нарушении деятельности почек, происходит нарушение обмена мочевой кислоты. Как следствие — накопление в крови солей натрия, уровень мочевой кислоты растет, вызывая разнообразные повреждения органов и тканей.
Причины повышения:
лейкоз, лимфома
анемия , вызванная дефицитом витамина В12
некоторые острые инфекции (пневмония, скарлатина, туберкулез)
заболевания печени и желчных путей
сахарный диабет
хроническая экзема
псориаз
крапивница
заболевания почек
токсикоз у беременных
ацидоз
вторичная «подагра алкоголика» (острое алкогольное отравление)
Причины понижения:
болезнь Вильсона-Коновалова
синдром Фанкони
диета, бедная нуклеиновыми кислотами
Креатинин. Образуется в печени и затем выделяется в кровь. Креатинин участвует в энергетическом обмене мышечной и других тканей. Из организма выводится почками с мочой, поэтому креатинин — важный показатель деятельности почек.
Содержание креатинина может увеличиваться из-за приема креатиновых добавок, объема мышечной массы или даже обильной мясной диеты. Так что, если у вас он немного завышен, не паникуйте.
Причины повышения:
симптом острой и хронической почечной недостаточности, лучевой болезни, гипертиреоза
большое количество мясной пищи в рационе питания
Причины повышения:
ревматические заболевания
заболевания желудочно-кишечного тракта
рак
инфаркт миокарда
сепсис новорожденных
туберкулез
менингит
послеоперационные осложнения
прием эстрогенов и оральных контрацептивов
Общий холестерин. Волноваться о здоровье из-за этого показателя стоит, только если он зашкаливает или наоборот очень низкий. Этот анализ можно считать практически бесполезным, за исключением тех случаев, когда очень низкий уровень гормонов может обуславливаться недостаточным содержанием холестерина.
ЛПНП — липопротеины низкой плотности. Очередной важный анализ для определения риска развития проблем с сердечного-сосудистой системой. Многие считают, что это и есть холестерин, но это не так. Как видно из названия, это липопротеин. Он доставляет холестерин из печени ко всем клеткам тела. Часто именуется «плохим холестерином», хотя скорее должен называться «плохим липопротеином».
Причины повышения:
первичные наследственные гиперхолестеринемии (гиперлипопротеинемии типов IIА и IIВ типов)
ожирение
обтурационная желтуха
ксантоматоз
сахарный диабет
гипотиреоз
богатая холестерином диета
прием лекарственных средств (бета-блокаторы, диуретики, прогестины, оральные контрацептивы, глюкокортикоиды, андрогены)
Причины понижения:
гиперлипопротеинемии II типа
гипертиреоз
хронические анемии
синдром мальабсорбции
муковисцидоз
острый стресс
миеломная болезнь
тяжелое голодание
бедная насыщенными жирами и холестерином, богатая полиненасыщенными жирными кислотами диета
прием таких лекарственных препаратов, как холестирамин, клофибрат, ловастатин, неомицин, интерферон, тироксин, эстрогены)
ЛПВП — липопротеины высокой плотности. Это липопротеины, которые доставляют холестерин из тканей организма и эндотелия сосудов обратно к печени. Низкий уровень ЛПВП – это плохо. Отслеживать этот показатель так же важно как и ЛПНП.
Причины повышения:
занятия физическим трудом
под влиянием эстрогенов, что является условием большего долголетия представителей женского пола
прием алкоголя
рак кишечника
острые гнойно-воспалительные процессы в мягких тканях
первичный билиарный цирроз печени
под влиянием некоторых пестецидов
Причины понижения:
атеросклероз
ишемическая болезнь сердца (ИБС), инфаркт миокарда
ожирение
курение
холестаз, хронические заболевания печени
сахарный диабет
нефротический синдром, хроническая почечная недостаточность
гиперлипопротеинемия IV типа
болезнь Танжера (дефицит альфа-липопротеинов)
богатая углеводами или полиненасыщенными жирными кислотами диета
Триглицериды. Еще один анализ для выявления риска коронарной болезни сердца. Триглицериды – это жиры, находящиеся в крови. Они выступают в роли хранилища запасов энергии. Когда их содержание повышается, триглицериды откладываются в жировой ткани у вас на боках.
Высокое потребление углеводов и жиров может повысить уровень триглицеридов в крови. Избытки углеводов превращаются в жиры, тем самым увеличивая их концентрацию в крови. Есть и другие причины, из-за которых нарушается уровень триглицеридов. Нормализация питания — это первый шаг к исправлению ситуации.
Причины повышения:
ишемическая болезнь сердца, инфаркт миокарда, гипертоническая болезнь
атеросклероз
тромбоз сосудов мозга
хроническая почечная недостаточность
ожирение
вирусный гепатит, цирроз печени
подагра
талассемия
нарушение толерантности к глюкозе
синдром Дауна
заболевания печени — гепатит, цирроз
гиперкальцемия
алкоголизм
сахарный диабет
гипотиреоз
острый и хронический панкреатит.
Причины понижения:
хронические заболевания легких
инфаркт мозга
гипертиреоз
поражение паренхимы (ткани почки)
миастения
травмы, ожоги
недостаточное питание
прием витамина С
Причины повышения:
гипотиреоз
тяжелые психические заболевания
недостаточность функции надпочечников
различные опухоли (опухоль гипофиза и др.)
Причины понижения:
гипертиреоз
травма гипофиза
снижение функции гипофиза
Свободный Т4 — гормон щитовидной железы. Большая часть циркулирующего в крови Т4 связана с транспортными белками, биологические эффекты оказывает свободная часть гормона, составляющая 3-5% концентрации общего Т4. Концентрация Т4 в крови выше концентрации Т3. Повышая скорость основного обмена, увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, селезенки и яичек. Что увеличивает потребность организма в витаминах. Стимулирует синтез витамина А в печени. Снижает концентрацию холестерина и триглицерина в крови, ускоряет обмен белка. Повышает экскрецию кальция с мочой, активирует обмен костной ткани. Обладает положительным действием на сердце.
Свободный Т3. — гормон щитовидной железы. Стимулирует обмен и поглощение кислорода тканями (активнее Т4). Вырабатывается фолликулярными клетками щитовидной железы под контролем (ТТГ). Функции аналогичны Т4.
Свободный тестостерон — биологически активная часть тестостерона крови — стероидного андрогенного гормона, отвечающего за развитие вторичных половых признаков, половое созревание и нормальную половую функцию у мужчин.
ФСГ (фолликулостимулирующий гормон). Гонадотропный гормон гипофиза, который стимулирует развитие семенных канальцев и сперматогенез у мужчин. ФСГ увеличивает концентрацию тестостерона в плазме, обеспечивая тем самым процесс созревания сперматозоидов.
ЛГ (лютеинизирующий гормон). У женщин стимулирует синтез эстрогенов; регулирует секрецию прогестерона и формирование желтого тела. Достижение критического уровня ЛГ приводит к овуляции и стимулирует синтез прогестерона в желтом теле.
У мужчин, стимулируя образование глобулина, связывающего половые гормоны (ГСПГ), повышает проницаемость семенных канальцев для тестостерона. Тем самым увеличивается концентрация тестостерона в плазме крови, что способствует созреванию сперматозоидов.
Эстрадиол. У женщин гормон эстрадиол обеспечивает формирование половой системы по женскому типу, развитие женских вторичных половых признаков в пубертатном периоде, становление и регуляцию менструальной функции, развитие яйцеклетки, рост и развитие матки в течение беременности; отвечает за психофизиологические особенности полового поведения.
Мужчинам также есть смысл проверять этот гормон.
Прогестерон — стероидный гормон желтого тела яичников и плаценты, необходимый для всех стадий беременности. Рекомендуется сдавать женщинам.
Пролактин. Влияет на работу почек, печени, обмен веществ в организме, а также на развитие и функционирование женских молочных желез. Поэтому анализ на данный гормон сдается при подозрении на заболевания выше указанных органов и систем организма, а также во время лечения эстрогеном и антигистаминными препаратами. При подозрении на бесплодие – женское или мужское – также рекомендуется сдать анализ на уровень данного гормона. Если он повышен, это негативно сказывается на функции половых желез у обоих полов, что приводит к проблемам в зачатии и к бесплодию.
При атеросклерозе происходит накопление жиров и разрастание соединительной ткани в стенке артерий. Нарушается целостность внутренней оболочки сосудов, их просвет сужается, что приводит к препятствию для кровоснабжения органов и тканей. Для диагностики требуется консультация терапевта, кардиолога, других специалистов, а также исследование липидного спектра крови, УЗИ сосудов, сердца, ангиография.

Но его проявления и тяжесть различны. После того, как врач выяснит жалобы, он дает направление на биохимические анализы крови для подтверждения повышенного уровня холестерина, липидов низкой плотности и ЭКГ.
Следом за первичной диагностикой, как правило, рекомендуется пройти консультацию таких специалистов для более углубленного обследования:
- кардиолога – исследует поражение сердца и крупных артерий;
- сосудистого хирурга – выявляет нарушения кровообращения в нижних конечностях;
- невропатолога – определяет степень кровотока в сосудах головного мозга;
- эндокринолога – исследует щитовидную железу, гормоны и т.д. (а атеросклероз часто является признаком сахарного диабета);
- окулиста – исследует изменения зрения.
Для постановки диагноза имеют значения такие жалобы больного:
- головная боль, головокружение, шум в ушах;
- приступообразная слабость и онемение в конечностях;
- при физической нагрузке возникает затруднение дыхания, усиленное сердцебиение и боль за грудиной;
- при ходьбе нужно делать остановки из-за боли в ногах.
При осмотре выявляются неспецифические признаки:
- ксантомы – желтые пятна на нижних веках;
- ксантелазмы – отложения холестерина на внешней поверхности локтевых суставов, пяточных сухожилий;
- помутнение радужной оболочки в виде полулуния;
- извитые, плотные височные и плечевые артерии;
- разница в наполнении пульса на конечностях.
Часто обнаруживается высокое артериальное давление, систолический шум в области верхушки сердца, акцентированный 2 тон над аортой.
Постановка диагноза атеросклероза может проходить в несколько этапов. Вначале исследуется липидный состав крови, а затем проводится инструментальная диагностика сосудистой сети.

Для определения риска возникновения сердечно-сосудистой патологии используют показатель, который назван индексом атерогенности. Это соотношение концентрации общего холестерина крови к липопротеинам низкой плотности. Если он ниже 2,9, то вероятность развития атеросклероза у пациента низкая, средний риск – до 4,9, а более высокие показатели свидетельствуют о 100% атеросклеротическом поражении сосудов.
Определяется проходимость артерий, оценивается нарушение кровотока, наличие признаков тромбирования или закупорки атеросклеротической бляшкой. Метод применяется при сниженной пульсации на стопах, подколенной и бедренной артерии, а также разнице в наполнении пульса на нижних конечностях. Косвенный симптом – медленное заживление ран на месте нарушенного кровоснабжения.
Позволяет установить признаки атеросклероза сердца (коронарных артерий), аорты, легочной артерии:
- размеры сердца увеличены, преимущественно за счет левого желудочка;
- могут быть симптомы – выбухание участка, чаще всего слева;
- удлинение аорты, патологический изгиб, повышенная контрастность тени, участки ;
- при поражении легочной артерии усилен легочный рисунок, имеются аневризматические изменения ветвей.

При ишемической болезни сердца, как основного проявления атеросклероза, симптомы на ЭКГ при обычном исследовании малоспецифичны, особенно при начальных стадиях: , аритмия, нарушения проводимости. Поэтому более полную информацию можно получить при тестах с нагрузкой.
Используют несколько вариантов физической нагрузки для определения ее переносимости:
- подъем на степ-платформу (проба Мастера);
- – езда на специальном велосипеде;
- – ходьба на беговой дорожке.

При болезнях суставов или тромбофлебите, а также общей детренированности их заменяют на фармакологические пробы с Изадрином или Эргометрином.
Эти исследования считаются положительными (диагноз подтверждается), если у пациента возникает боль за грудиной, типичного для стенокардии характера, большее, чем в норме, учащение пульса, понижение давления на 25% и ниже, изменение расположения сегмента ST по отношению к изолинии.
Измеряется давление на плече стандартным способом в положении лежа, а затем манжета устанавливается на 5 см выше щиколотки. вычисляется при делении показателей систолического давления – лодыжечного на плечевое. Норма в покое от 1 до 1,3.

При изменениях коэффициента можно заподозрить такую патологию:
- меньше 0,4 – тяжелая степень закупорки артерий, риск трофических язв и гангрены;
- от 0,41 до 0,9 – умеренная или легкая степень нарушения кровообращения, необходимо ангиографическое обследование;
- от 0,9 до 1 – верхняя граница нормы, при физической нагрузке может возникнуть боль;
- больше 1,3 – стенка сосудов плотная, ригидная, симптом диабета или почечной недостаточности.
При помощи допплерометрии определяется скорость кровотока в сосудах шеи, головного мозга и нижних конечностей. Чаще всего назначается дуплексное или триплексное исследование, в котором проводится сканирование при помощи ультразвука и визуализация на экране нарушений кровоснабжения, места расположения атеросклеротических бляшек.

При помощи заполнения сосудистой сети контрастным веществом могут быть обнаружены сужения просвета, облитерация (закупорка), площадь поражения и состояние регионального кровотока, развитие обходных путей – коллатералей.
Используются такие виды диагностики:
- аортография,
- ангиография периферических сосудов,
- коронарография.
При этой методике вводится контрастное вещество внутривенно, а затем при помощи томографа получается изображение сосудистой артериальной сети. При помощи аппарата выявляют нарушения строения, расположения и работы крупных и периферических сосудов. Для диагностики атеросклероза применяется:
- МРТ сосудов конечностей;
- КТ аорты;
- периферическая томографическая артериография;
- мультиспиральная КТ аорты, венечных сосудов, артерий почек и конечностей.

Эти способы относятся к наиболее информативным, их используют для определения объема оперативного вмешательства и в сложных диагностических случаях.
Для выявления атеросклероза учитывают жалобы и данные осмотра пациента, но для того, чтобы подтвердить диагноз, нужно провести анализ липидного состава крови, а также ультразвуковое и ангиографическое обследование артериальной сети. Наиболее информативными являются томографические методы.
О современных подходах к диагностике атеросклероза смотрите в этом видео:
Атеросклероз сосудов шеи имеет тяжелые последствия для пациента. Важнее предотвратить развитие заболевания. Что делать, если болезнь уже началась?
источник