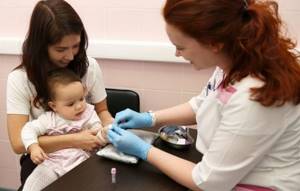
Болезнь Филатова, иначе инфекционный мононуклеоз, относится к контагиозным инфекционным заболеваниям, спровоцированным герпесвирусами человека: 4-ого типа — вирус Эпштейн-Барр (ВЭБ), либо 5-ого типа – цитомегаловирус (ЦМВ). Наиболее частыми пациентами являются дети с пятилетнего возраста до пубертатного периода.
Группу риска среди взрослых составляют люди со слабым иммунитетом и женщины в перинатальный период. Выраженные клинические признаки болезни определяет специфический анализ крови при мононуклеозе у детей, ОКА (общий клинический анализ) и биохимическое исследование крови.
Герпесовирус Эпштейна-Барр считается главным возбудителем мононуклеоза. Источником заражения является больной человек или носитель вируса. При открытой форме инфицирования заболевание передается воздушно-капельным путем, при скрытой форме – при поцелуях и гемотрансфузии (переливании крови). Выделяют типичное и атипичное течение болезни.
Показанием для назначения ребенку исследований крови является характерная симптоматика:
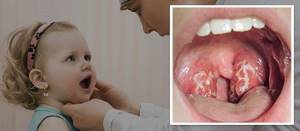
- ангиноподобное поражение носоглотки (боли при глотании, отек, гиперемия, грязно-серый налет и др.);
- фебрильная (38-39 ℃) и пиретическая (39-40 ℃) температура тела;
- увеличение шейных, поднижнечелюстных, затылочных лимфатических узлов;
- спленомегалия (увеличение селезенки);
- кожные высыпания;
- интоксикационный синдром;
- гепатомегалия (увеличение печени);
- дисания (расстройство сна).
Стадийность патологии определяется, как инкубационный период, фаза проявления острых симптомов, восстановление (реконвалесценция). Атипичный мононуклеоз протекает в латентной форме, со слабо выраженными соматическими симптомами.
Определить заболевание возможно только по результатам лабораторных исследований. Подробная клинико-лабораторная диагностика болезни Филатова необходима для дифференциации инфекции от тонзиллита, ангины, дифтерии, ВИЧ, лимфогранулематоза и др.
Расширенная диагностика при инфекционном мононуклеозе включает:
- визуальный осмотр зева и кожных покровов;
- аускультацию (выслушивание с помощью стетоскопа);
- пальпацию брюшной полости и лимфатических узлов;
- фарингоскопию;
- мазок из зева;
- ОКА крови;
- биохимический анализ крови;
- ИФА (иммуноферментный анализ) крови;
- ИХЛА (иммунохемилюминисцентный анализ);
- моноспот-тест (для острой формы болезни);
- ПЦР (полимеразную цепную реакцию);
- анализ на ВИЧ;
- УЗИ брюшной полости.
Для определения заболевания у ребенка не всегда требуется использование всех методик. К обязательным лабораторным тестам относятся ОКА, биохимия, ИФА (ПЦР, ИХЛА). На первичном приеме, по предъявляемым жалобам назначается общий клинический и биохимический анализ крови.
Если по совокупности результатов исследования и симптоматических проявлений предполагается наличие инфекционного мононуклеоза, пациент направляется на дополнительное обследование.
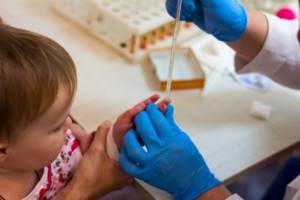
ОКА проводится по капиллярной крови (из пальца). Общий клинический анализ позволяет выявить нарушения биохимических процессов, характерные для моноцитарной ангины (другое название мононуклеоза). Важное значение в диагностике заболевания имеют показатели лейкограммы, которую составляют белые клетки крови – лейкоциты (в бланке исследования обозначаются WBC).
Они отвечают за защиту организма от бактерий, вирусов, паразитов и аллергенов. Подгруппы лейкоцитов:
- гранулоциты: нейтрофилы — NEU (палочкоядерные и сегментоядерные), эозинофилы – EOS, базофилы – BAS.
- агранулоциты: моноциты – MON и лимфоциты – LYM.
При расшифровке результатов анализа на инфекционный мононуклеоз повышенное внимание уделяется следующим параметрам:
- наличие лейкоцитоза или лейкопении (завышенных или пониженных значений лейкоцитов);
- сдвиг лейкоцитарной формулы (лейкограммы).
- присутствие атипичных мононуклеаров;
- смещение значений моноцитов и лимфоцитов;
- концентрация гемоглобина;
- изменение скорости оседания эритроцитов – красных клеток крови (СОЭ);
- уровень тромбоцитов (кровяных пластинок, отражающих степень свертываемости крови) и эритроцитов.
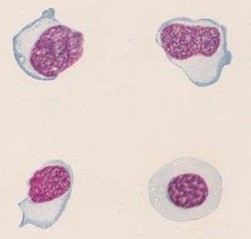
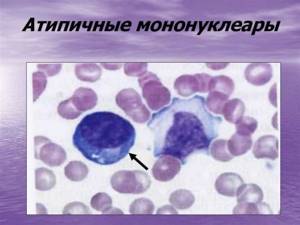
Маркером болезни Филатова являются атипичные мононуклеары (иначе, вироциты или монолимфоциты) – молодые одноядерные клетки из группы агранулоцитов. В общем анализе здоровой биожидкости (крови) обнаруживается мизерное количество данных клеток, либо они не определяются совсем.
Изменения в составе крови, сопровождающие моноцитарную ангину, обнаруживаются уже в инкубационный период. Острая фаза заболевания характеризуется ярко выраженными отклонениями показателей от нормы.
| Показатели | Норма | Единицы измерения | Отклонения |
| лейкоциты | 4-9 | 10 9 клеток/л | 15-25 |
| лимфоциты | 19,4-37,4 | % | > 50 |
| нейтрофилы (палочкоядерные/сегментоядерные) | 1,0-6,0 / 40,8-65,0 | % | > 6,0/ 12 |
| атипичные мононуклеары | 12 клеток/л | 9 клеток/л | 109-150 |
Общие выводы при оценке полученных результатов:
- незначительный лейкоцитоз;
- ускорение СОЭ (скорости оседания эритроцитов);
- выраженный лимфоцитоз (рост лимфоцитов);
- моноцитоз;
- значительное увеличение атипичных мононуклеаров;
- умеренная эритропения и тромбоцитопения (снижение концентрации красных клеток и тромбоцитов);
- сдвиг лейкограммы влево (увеличение палочкоядерных нейтрофилов, связанное с образованием в крови незрелых клеточных форм, которые в норме не обнаруживаются за пределами костного мозга).
- несущественная гипогемоглобинемия (понижение гемоглобина).
После соответствующего лечения, основные показатели ОКА восстанавливаются в период реконвалесценции. Мононуклеары могут сохраняться в крови от трех недель до 1,5 лет.
Биохимия венозной крови назначается для выявления патологий, связанных с нарушением функциональности отдельных органов и систем. Биохимический анализ крови при мононуклеозе направлен, прежде всего, на оценку тимоловой пробы, билирубина и активности ферментов, отражающих работоспособность печени.
Для прогрессирующей инфекции характерно поражение печеночных макрофагов (купферовских клеток), и нарушение пигментного обмена.
В возрасте высокой вероятности заражения моноцитарной ангиной, показатели изменяются следующим образом:
- Альдолаза. Нормальное содержание в крови составляет 1,47–9,50 ед/л, при моноцитарной ангине увеличивается в 10-12 раз.
- АЛТ (аланинаминотрансфераза). Нормативные границы — от 33 до 39 ед/л, при инфекционном мононуклеозе до 414 ед/л.
- АСТ (аспартатаминотрансфераза). Референсные значения у ребенка – до 31 ед/л, в случае заражения – до 260 ед/л.
- ЩФ (щелочной фосфатаза). Детские нормы – от 130 до 420 ед/л, при инфицировании – увеличивается до предельно допустимых значений.
- Билирубин прямой. Усредненное значение не более 5,0 мкмоль/л (25% общего количества), во время болезни может повышаться до 40 ммоль/л.
- Тимоловая проба. При норме от 0 до 4 ед. S-H, верхняя граница смещается до 6-7 ед. S-H.
Биохимическое исследование при диагностике мононуклеоза менее информативно, чем общий анализ крови. Однако сопоставление результатов двух экспертиз позволяет получить объективную картину, присущую инфекции.
ИФА проводится для обнаружения иммуноглобулинов (Ig), иначе антител к чужеродному для организма антигену (вирусу Эпштейна-Барр). Иммуноглобулины в организме – это белковые соединения иммунной системы, предназначенные для дифференциации проникнувших антигенов.
После распознания вируса антитела вступают с ним в реакцию, Формируется иммунный комплекс «антиген-антитело», для дальнейшего уничтожения агента. В ходе исследования оцениваются глобулины IgM и IgG.
Специальное исследование происходит в два этапа. Первично, заготовленный антиген (образец вируса) помещается на лабораторную поверхность, где к нему добавляется биологическая жидкость пациента. Иммуноглобулины реагируют на антиген, и определяют его отношение к иммунной системе. Если агент безопасен, антитело отсоединяется.
В случае опасности вируса, иммуноглобулины мобилизуются, стараясь его обезвредить. По активности антител определяется присутствие инфекции. На втором этапе к комплексу добавляется специфический фермент, окрашивающий исследуемые образцы. Изменение цвета измеряется спецанализатором (колориметром). По интенсивности окраски определяется степень инфицирования.
Вирус Эпштейна-Барр имеет четыре антигена:
- ЕА и капсидный VCA – ранние антигены;
- MA – мембранный агент, проявляется при вирусной активности;
- EBNA – поздний ядерный антиген.
В основе ИФА анализируются ранние и поздние агенты. Расшифровка анализа крови в бланке исследования представлена в форме таблицы далее. Результаты ИФА у детей и взрослых отличий не имеют.
| Стадия | Иммуноглобулины | |||
| IgM к VCA | IgG к VCA | к EBNA (сумма) | к ЕА и VCA (сумма) | |
| отсутствие заражения | — | — | — | — |
| острая фаза | ++ | ++++ | — | ++ |
| перенесенная инфекция (до полугода назад) | + | +++ | — | ++ — |
| перенесенная инфекция (более года назад) | — | +++ | + | -/+ |
| хронический мононуклеоз или реактивация | +/- | ++++ | +/- | +++ |
Метод иммунохемилюминесцентного исследования является родственным ИФА. Материалом для экспертизы является сыворотка крови. Первично образуются иммунные комплексы «антиген-антитело» (аналогично ИФА), далее, к ним «подсаживается» биовещество, обработанное специальными реактивами с люминесцентными свойствами.
Лабораторный прибор фиксирует и вычисляет концентрацию свечения, по которой определяется наличие и степень инфекции. Положительный результат (присутствие вируса) подтверждается при в IgG к EBV более 40 E/мл. Высокий показатель IgМ кVCA фиксируются в первые 20 дней после заражения. Реконвалесценция характеризуется высокими значениями IgG к EBNA.
С помощью ПЦР в крови обнаруживается вирус и его генетическая структура. Процедура анализа основана на многократном копировании фрагмента РНК (амплификации) в реакторе (амплификаторе). Биологическая жидкость перемещается в реактор, нагревается до расщепления на ДНК и РНК.
После этого, добавляются вещества, определяющие пораженные участки в ДНК и РНК. При дифференциации нужного участка вещество присоединяется к молекуле ДНК, вступает с ней в реакцию, и копия вируса, таким образом, достраивается. В ходе цикличных реакций формируются многочисленные копии генной структуры вируса.
Моноспот, так же, как ИФА и ИХЛА, базируется на реакции антител. Биологическая жидкость смешивается со специальными реактивами. При наличии инфекции происходит агглютинация (склеивание). Тестирование применяется для диагностики острой фазы мононуклеоза. При хронической форме болезни моноспот-тест диагностической информативности не имеет.
Чтобы получить максимально объективную картину заболевания, сдать анализы крови необходимо несколько раз, и в обязательном порядке – после выздоровления. Достоверные результаты обеспечивает соблюдение правил предварительной подготовки к анализам.
- за 2-3 суток устранить из рациона жирную пищу, жареные блюда, алкогольные напитки;
- прервать прием медикаментов;
- накануне процедуры ограничить спортивные и иные физические нагрузки;
- соблюдать режим голодания 8-12 часов (сдавать кровь на все анализы нужно строго натощак).
- минимум за час до забора крови отказаться от никотина.
Ознакомиться с результатами биохимии и ОКА можно на следующий день. Для выполнения специальных исследований предусмотрен недельный интервал выполнения.
Мононуклеоз (моноцитарная ангина, болезнь Филатова) является инфекционным заболеванием, поражающим лимфатические узлы, печень, селезенку. Герпесовирус Эпштейна-Барр передается воздушно-капельным путем, и при поцелуе. Основной процент зараженных пациентов составляют дети от 5 до 13 лет.
Диагностическую ценность при выявлении инфекции представляют:
- Общий клинический анализ. Наблюдается смещение влево лейкоцитарной формулы, появление в биожидкости атипичных мононуклеаров и другие изменения показателей.
- Биохимический анализ крови. В результатах фиксируется увеличение концентрации ферментов: альдолазы, АЛТ, АСТ, ЩФ. В осложненных случаях – повышение значений билирубина.
- Специальные иммунологические исследования (ИФА, ПЦР, ИХЛА, моноспот). Определяют наличие вируса и степень прогрессирования инфекции.
При несвоевременной диагностике и некорректной терапии мононуклеоз у детей провоцирует осложнения, связанные с поражением лимфатической, дыхательной и центральной нервной системы, печени и селезенки (вплоть до разрыва органа).
источник
Инфекционный мононуклеоз – заболевание, которое встречается у детей и молодых людей в основном до 30 лет, так как после этого возраста организм вырабатывает стойкий иммунитет. Это заболевание, как правило, протекает без осложнений, но его не всегда легко диагностировать, так как клиническая картина смазанная. Хотя бы раз с этой инфекцией сталкивается каждый человек, в результате чего у него и появляются антитела к возбудителю.
Инфекционный мононуклеоз — это заразное острое вирусное заболевание
Инфекционный мононуклеоз относится к заболеваниям, возбудителем которых является вирус герпеса. Спровоцировать развитие мононуклеоза может вирус Эпштейн-Барра (вирус герпеса 4 группы). Он попадает в организм воздушно-капельным путем и через слизистую носоглотки попадает в кровоток.
Не всегда можно быстро выявить инфекционный мононуклеоз: диагностика затруднена тем, что специфических маркеров практически нет. Даже после полного обследования заболевание можно спутать с другим.
Инфекционный мононуклеоз относится к заразным заболеваниям. Заразиться можно через поцелуй, через полотенца и столовые приборы и даже при любом незначительном контакте.
Единственным источником заражения является человек, у которого в данный момент протекает острая стадия заболевания.
Симптомы инфекционного мононуклеоза могут варьироваться в зависимости от того, как организм реагирует на вирус:
- Гипертермия. При мононуклеозе температура может повышаться до 39 градусов, сопровождаясь лихорадкой, ознобом, бредом.
- Увеличение лимфоузлов. Лимфатические узлы при мононуклеозе сильно увеличиваются, становятся болезненными при пальпации. Если больной поднимает голову вверх, подчелюстные лимфоузлы явно просматриваются.
- Боль в горле. Поскольку вирус поражает в первую очередь слизистую, у больного появляются симптомы простуды: отек слизистой носа, болезненные ощущения в горле, першение, может появляться сухой кашель.
- Головная боль. Головные боли могут быть связаны с нарушением оттока лимфы, повышенной температурой тела.
- Слабость. Вирус ослабляет организм, в результате чего появляется быстрая утомляемость, сонливость, раздражительность, повышенная потливость.
В отличие от других вирусов герпеса вирус Эпштейна-Барр не подавляет размножение лимфоцитов, а наоборот, провоцирует. Инкубационный период заболевания может длиться от 4 до 6 недель. В течение этого времени симптоматика отсутствует.
Начинается заболевание с болей в горле, головных и мышечных болей, а также слабости. Лимфоузлы начинают увеличиваться позже. Большая часть симптомов сохраняется в течение 2 недель, после чего наступает выздоровление. Рецидивов заболевание, как правило, не имеет, поскольку у организма вырабатываются антитела, которые обеспечивают стойкий иммунитет.
Осложнения встречаются очень редко!
В большинстве случаев заболевание проходит без последствий для организма. Осложнения встречаются менее, чем в 1% случаев. У детей симптомы мононуклеоза могут наблюдаться достаточно долго, в течение месяца или двух после окончания болезни, поэтому желательно все это время наблюдать за состоянием здоровья ребенка.
Осложнения могут возникнуть при тяжелом течении заболевания. В течение года после перенесенного инфекционного мононуклеоза желательно регулярно сдавать кровь на анализ, чтобы следить за его составом.
Среди осложнений мононуклеоза встречаются следующие заболевания:
- Отит. В некоторых случаях инфекция переходит на ткани внутреннего или среднего уха. Если иммунитет сильно ослаблен, может присоединяться бактериальная инфекция. В этом случае воспаление сопровождается болями в ухе, гнойными выделениями из него. После вытекания гноя состояния стабилизируется, а температура тела снижается.
- Гайморит. Вирус Эпштейна-Барр атакует в первую очередь носоглотку, горло и дыхательные пути, поэтому есть вероятность развития воспалительного процесса в придаточных носовых пазухах. Гайморит сопровождается болями в области лба, переносицы, щек, а также обильными выделениями из носа (с примесями гноя).
- Тонзиллит. На фоне мононуклеоза может развиться тонзиллит (воспалительный процесс небных миндалин). Поскольку миндалины состоят из лимфоидной ткани, то при мононуклеозе они практически всегда увеличиваются в размере. При запущенной форме заболевания тонзиллит становится хроническим.
- Печеночная недостаточность. Вирус Эпштейна-Барр часто поражает печень и селезенку. У детей с мононуклеозом может появляться желтуха. Чтобы избежать серьезных осложнений с печенью, нужно правильно подбирать лечение.
- Гемолитическая анемия. При гемолитической анемии количество эритроцитов остается прежним, но гемоглобин в них быстро разрушается, что приводит к кислородному голоданию тканей.
Также у некоторых пациентов наблюдались судороги, нарушения поведения, нестабильное психическое состояние. Самым опасным и самым редким последствием мононуклеоза является разрыв селезенки, который требует немедленного оперативного вмешательства.
Для подтверждения диагноза нужно сдать общий анализ крови
При подозрении на мононуклеоз назначается комплексное обследование организма. При диагностике заболевания необходимо исключить ряд других заболеваний, схожих по симптоматике: цитомегаловирусная инфекция, заболевания крови, тонзиллит.
При появлении тревожных симптомов необходимо обратиться к терапевту, ЛОР-врачу, педиатру. Перед назначением анализов врач соберет анамнез. Чем подробнее и точнее будет описана клиническая картина, тем проще будет определить направление для дальнейшего обследования.
Выявить инфекционный мононуклеоз можно с помощью двух анализов: бакпосева мазка из зева и общего анализа крови. Если в организме присутствует вирус Эпштейна-Барр, анализ покажет следующие нарушения:
- Повышенный уровень СОЭ. Как и при большинстве воспалительных процессов, при мононуклеозе эритроциты оседают быстрее.
- Присутствие в крови мононуклеаров. Это одноядерные клетки крови, количество которых резко возрастает именно при инфекционном мононуклеозе. Если количество этих клеток достигло 10%, говорят о критическом состоянии организма.
- Лейкоцитоз. На начальных этапах заболевания лейкоцитоз умеренный. Со временем уровень нейтрофилов растет, что указывает на усиление воспалительного процесса.
- Повышенный билирубин. Поскольку при мононуклеозе часто страдает печень, билирубин разрушается и выводится медленно. У детей может наблюдаться желтуха.
- Бакпосев используется для дифференциальной диагностики бактериальных заболеваний. Если выявляется стрептококк или стафилококк, то вероятнее всего, это ангина. При мононуклеозе бактерии в мазке не выявляются.
- Для уточнения диагноза можно сдать кровь на антитела к вирусу Эпштейна-Барр. Если вирус находится в активной форме, то выявляются антитела класса М. Если же у организма есть иммунитет, будут обнаружены антитела класса G.
Больше информации о заболевании можно узнать из видео:
Комплексное исследование для диагностики инфекционного мононуклеоза, включающее все необходимые серологические тесты, ПЦР и клинический анализ крови.
- Анализы крови на вирус Эпштейна – Барр
- Серологические тесты и ПЦР при инфекционном мононуклеозе
- Laboratory diagnostics of infectious mononucleosis
- EBV, Serology tests, Real-time polymerase chain reaction RT-PCR, Complete blood count CBC
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь в течение 24 часов до исследования.
- Детям в возрасте до 1 года не принимать пищу в течение 30-40 минут до исследования.
- Детям в возрасте от 1 до 5 лет не принимать пищу в течение 2-3 часов до исследования.
- Не принимать пищу в течение 8 часов до исследования, можно пить чистую негазированную воду.
- Полностью исключить (по согласованию с врачом) прием лекарственных препаратов в течение 24 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Вирус Эпштейна – Барр, EBV (другое название – герпес-вирус человека 4 типа, HHV-4) – вездесущий ДНК-содержащий вирус. Подсчитано, что около 90 % взрослого населения имеют признаки перенесенной EBV-инфекции. У большинства иммунокомпетентных людей EBV-инфекция протекает бессимптомно, однако в 30-50 % случаев возникает инфекционный мононуклеоз, характеризующийся лихорадкой, выраженной слабостью, фарингитом, лимфаденопатией и гепатоспленомегалией. Эти признаки объединены в «мононуклеозоподобный синдром» и могут наблюдаться не только при острой EBV-инфекции, но и при некоторых других инфекционных заболеваниях (ВИЧ, токсоплазмоз). Ведущее значение в диагностике инфекционного мононуклеоза и дифференциальной диагностике заболеваний, протекающих с мононуклеозоподобным синдромом, принадлежит лабораторным исследованиям. Как правило, требуются сразу несколько лабораторных тестов. Для врача и пациента наиболее удобным решением является комплексное лабораторное исследование, включающее все необходимые анализы.
Для понимания принципов лабораторной диагностики инфекционного мононуклеоза необходимо учитывать некоторые особенности жизненного цикла вируса EBV. Как и все герпес-вирусы, EBV характеризуется литическим циклом и латентной фазой. Во время литического цикла происходит синтез регуляторных белков, в том числе так называемых ранних антигенов (early antigens, EA). Ранние антигены EA необходимы для синтеза ДНК вируса, капсидного белка (viral-capsidantigen, VCA) и других структурных белков. Литический цикл завершается разрушением инфицированных лимфоцитов и выходом сформированных вирусных частиц. Некоторые вирусы EBV, однако, не имеют завершенного литического цикла: вместо этого они устанавливают в лимфоцитах хроническую, персистирующую, латентную инфекцию. Во время латентной фазы происходит синтез ядерных антигенов (Ebstein-Barr nuclear antigens, EBNA) и некоторых структурных белков. В ответ на синтез в инфицированных лимфоцитах указанных белков EBV в организме вырабатываются специфические к ним антитела. Исследуя эти антитела, можно дифференцировать острую, перенесенную и хроническую инфекцию EBV.
Epstein Barr Virus ранние антигены (EA), IgG. Иммуноглобулины IgG к ранним антигенам могут быть определены в течение первых 3-4 недель после инфицирования и, как правило, не определяются через 3-4 месяца. EA IgG поэтому считаются маркерами острой инфекции. Следует отметить, что EA IgG иногда могут выявляться и при хронической EBV-инфекции.
Epstein Barr Virus капсидный белок (VCA), IgM. Иммуноглобулины IgM к капсидному белку начинают определяться с появлением симптомов болезни и, как правило, исчезают через несколько недель. Выявление VCA-IgM поэтому свидетельствует об острой инфекции. Следует отметить, что у некоторых пациентов VCA-IgM могут сохраняться в течение нескольких месяцев. В других случаях первичной инфекции VCA-IgM не определяются вовсе.
Epstein Barr Virus ядерный антиген (EBNA), IgG (количественно). Ядерный антиген, в действительности представляет собой группу из 6 антигенов (EBNA 1-6). Соответственно, иммуноглобулины к ядерному антигену – это также группа из 6 различных видов иммуноглобулинов. EBNA-1 IgG, как правило, не выявляется в первые 3-4 недели болезни и поэтому считается маркером перенесенной или хронической инфекции. В ходе анализа определяется титр антител. В отличие от перенесенной инфекции, хроническая инфекция EBV характеризуется высоким титром EBNA IgG.
Результаты серологических тестов, однако, не всегда согласуются. Более того, интерпретация результатов серологических тестов может быть затруднена у пациентов с иммунодефицитом и у пациентов, получивших переливание компонентов крови или иммуноглобулинов. Для получения более точной диагностической информации в дополнение к серологическим тестам проводят анализ ПЦР на ДНК вируса.
Epstein Barr Virus, ДНК [реал-тайм ПЦР]. Полимеразная цепная реакция (ПЦР) и одна из ее разновидностей – ПЦР в реальном времени – это метод молекулярной диагностики, в ходе которого в биологическом материале (например, в крови) определяется генетический материал (в данном случае ДНК) возбудителя инфекции. Присутствие в крови ДНК вируса Эпштейна – Барр считается признаком первичной инфекции или реактивации латентной инфекции. Метод ПЦР является более чувствительным, чем серологические тесты, анализом для диагностики EBV-инфекции на раннем ее этапе.
Общий анализ крови и лейкоцитарная формула. Этот анализ необходим скорее для исключения других причин заболевания, чем для диагностики инфекционного мононуклеоза. Лейкоцитоз, лимфоцитоз и атипичные мононуклеары могут наблюдаться и при других инфекционных заболеваниях и поэтому не являются специфическим для мононуклеоза признаком. С другой стороны, отсутствие лейкоцитоза свидетельствует против диагноза «инфекционный мононуклеоз». Также анемия и тромбоцитопения нехарактерны для этого заболевания.
Как правило, данных этого комплексного исследования достаточно для диагностики инфекционного мононуклеоза. В некоторых случаях, однако, могут потребоваться дополнительные лабораторные тесты. Результат исследования оценивают с учетом всех значимых данных клинических, лабораторных и инструментальных исследований.
Для чего используется исследование?
- Для диагностики инфекционного мононуклеоза.
- Для дифференциальной диагностики заболеваний, протекающих с мононуклеозоподобным синдромом.
Когда назначается исследование?
- При наличии симптомов инфекционного мононуклеоза: лихорадки, выраженной слабости, миалгии и артралгии, боли в горле, лимфаденопатии, гепатоспленомегалии и других.
источник
Мононуклеоз – болезнь из класса герпесвирусов, симптомы которой легко перепутать с обычной ангиной. Чаще всего инфекция поражает детей и подростков до 16 лет. Для установления диагноза необходимо пройти лабораторную диагностику. Анализ на мононуклеоз у детей поможет выявить или опровергнуть наличие вируса в крови.

- общий анализ крови;
- биохимия;
- диагностика на вирус Эпштейна-Барра;
- обследование методами ПЦР и ИФА на антитела;
- УЗИ брюшины;
- анализ мочи;
- тест на агглютинацию;
- выявление антител к ВИЧ.
Обследование на ВИЧ-инфекцию проводят спустя 3 месяца и полгода после терапии. Эта мера является необходимой, так как на ранней стадии иммунодефицита его симптомы идентичны мононуклеозу.
Кроме того, лабораторная диагностика поможет отличить инфекцию от других патологий, схожих по проявлениям: лимфогранулематоза, тонзиллита, гепатита, краснухи, лимфолейкоза, пневмонии, токсоплазмоза.
Протекание мононуклеоза, как правило, волнообразное: ремиссия может чередоваться с обострением. Поэтому симптомы болезни проявляются по-разному. Чтобы выявить инфекцию, потребуется сдать кровь не только из пальца, но и из вены.
Если не провести данное обследование, врач может неправильно поставить диагноз и назначит антибиотики. Однако возбудитель мононуклеоза не чувствителен к данным медикаментам и лечится совсем другими средствами.
Анализ крови на мононуклеоз поможет выявить изменения ее состава.

Общий анализ поможет выявить следующие изменения показателей у взрослых:
- умеренное увеличение СОЭ – 20-30 мм/ч;
- незначительное повышение лейкоцитов и лимфоцитов;
- атипичные мононуклеары – 10-12%.
На данные показатели оказывает влияние индивидуальное состояние иммунитета. Кроме того, имеет значение время, прошедшее с момента инфицирования. Показатели крови могут оставаться в пределах нормы при скрытой форме болезни, при этом выраженные изменения проявляются при первичном заражении.
Кроме того, во время ремиссии количество лимфоцитов, моноцитов и нейтрофилов может соответствовать норме.
Атипичные мононуклеары могут содержаться в крови даже спустя полтора года после выздоровления.
При неосложненной форме заболевания возможно также нормальное число тромбоцитов и эритроцитов, при наличии осложнений эти значения могут быть понижены.
Общий анализ крови при мононуклеозе у детей обычно выявляет:
- повышение уровня моноцитов и лимфоцитов. При расшифровке результата специалист должен обратить внимание именно на содержание моноцитов – их значение может увеличиваться до 10;
- увеличение числа нейтрофильных гранулоцитов;
- повышение количества лейкоцитов – лейкоцитоз;
- увеличение СОЭ;
- содержание тромбоцитов и эритроцитов. При отсутствии осложнений показатели будут в пределах нормы, при тяжелой форме болезни возможно их уменьшение;
- наличие мононуклеаров.
В норме атипичные клетки не выявляются. Однако в детском возрасте их количество может составлять до 1%. Как правило, при наличии вирусных инфекций и опухолей их количество может составлять от 10% и более.
При достижении мононуклеарами порога в 10% можно с уверенностью утверждать о наличии мононуклеоза.

Кроме того, во время терапии врачу может потребоваться оценить изменения в состоянии пациента, а также установить возможные осложнения.
Повторное обследование может показать, как происходит процесс выздоровления. Особенно это необходимо после прохождения острой формы болезни.
Исследования проводят трижды. Первый и второй анализы сдают с промежутком в 3 месяца, последний – через 3 года. Это позволит исключить наличие ВИЧ-инфекции.

- диагностику проводят строго натощак;
- перед обследованием употреблять пищу следует за 8 часов до посещения медицинского учреждения;
- прием воды должен быть в ограниченном количестве либо исключаться совсем;
- за 14 дней до исследования необходимо прекратить прием любых лекарственных средств;
- за 24 часа до обследования отказываются от жирных продуктов и спиртных напитков;
- за двое суток до диагностики желательно ограничить физические нагрузки и вести размеренный образ жизни.
Помимо этого, накануне диагностических процедур не следует сильно волноваться, чтобы исключить смазанность результатов.

- повышенную концентрацию альдолазы, при этом ее показатели превышают норму в несколько раз. Данный фермент участвует в энергообмене, и его значение может изменяться при прогрессировании заболевания;
- наличие фосфотазы;
- билирубин. О развитии желтухи свидетельствует билирубин прямой фракции, непрямой указывает на аутоиммунную анемию.
Обычно при заболевании происходит изменение состава мочи. Это вызвано расстройством функции печени и селезенки.

- повышенное содержание билирубина;
- белковые включения;
- гнойные прожилки;
- протеины;
- кровяные примеси.
Данные показатели указывают на воспалительные процессы в печеночных клетках, при этом окраска мочи не изменяется.
Однако одного этого исследования бывает недостаточно для постановки диагноза инфекционного мононуклеоза.
Иногда врач принимает решение о проведении УЗИ брюшины. Основанием для обследования становится подозрение на увеличение в размерах печени и селезенки.
Ультразвук поможет выявить данное отклонение. К счастью, такие явления происходят в редких случаях, наблюдаются только при присоединении других заболеваний.

Для осуществления анализа кровь пациента соединяют со специальными реагентами, в результате чего происходит агглютинация, и обнаруживаются гетерофильные антитела.
Моноспот-тест не проводят при хроническом течении инфекции. Анализ результативен только при первичном инфицировании, а также при появлении первых признаков не позднее 60-90 дней назад.
Результат исследования будет готов уже через 5 минут, что может значительно облегчить выявление серьезных форм инфекции.
Диагностикой на специфические антитела можно установить наличие вируса Эпштейна-Барра, оценить степень активности вируса, а также предположить время выздоровления. При прогрессировании мононуклеоза в крови присутствуют иммуноглобулины IgM, на этапе выздоровления обнаруживаются IgG.
Выявление мононуклеоза – трудоемкий процесс, в котором не следует ориентироваться на одну или две пробы, сданные однократно. На разных стадиях болезни показатели могут различаться, так как вирус проходит несколько этапов развития. Диагноз подтверждается при совокупности всех результатов обследований, проведенных в разные периоды инфекции.
источник
Инфекционный мононуклеоз – вирусное заболевание из семейства герпесных инфекций, заражение которым происходит воздушно-капельным либо контактным путем. Коварство этой болезни заключается в том, что на начальной стадии ее можно легко перепутать с ангиной или гриппом. Поэтому для постановки правильного диагноза очень важно провести диагностику, позволяющую подтвердить или опровергнуть наличие вируса Эпштейна-Барр в организме. Самые точные результаты покажет анализ крови.
При подозрении на инфекционный мононуклеоз у пациента врач назначает сдачу анализа крови. Так как инкубационный период у этого заболевания может длиться до полутора месяцев, только анализ крови поможет определить, есть ли в организме вирус. К тому же протекание инфекционного мононуклеоза характеризуется периодами ремиссии и обострения, во время которых симптоматика выражается по-разному, поэтому важность точной диагностики сложно переоценить.
Не проведя должных обследований и поставив диагноз лишь по внешним признакам, врач может ошибочно рекомендовать пациенту антибактериальную терапию, которая абсолютно бессильна против инфекционного мононуклеоза, требующего противовирусного лечения.
Очень большую роль играет диагностика этого заболевания у беременных женщин. Если анализ крови подтверждает наличие инфекционного мононуклеоза, то, скорее всего, беременность придется прервать. Также такие анализы полезно будет сдать и будущим родителям, которые только планируют беременность. Ведь, согласно единогласному мнению врачей, крайне желательно избегать наступления беременности в течение полугода после перенесенного заболевания.
Сдать анализы крови на инфекционный мононуклеоз можно как по направлению врача, так и по собственной инициативе. Такие анализы делают и в государственных лабораториях, и в частных медицинских центрах.
Для постановки правильного диагноза желательно сдать такие анализы, как:
- общий анализ крови;
- биохимический анализ крови;
- моноспот;
- анализ на антитела Эпштейна-Барр.
Также те, кто перенес мононуклеоз, или у кого врач подозревает наличие этого заболевания, должны сдать анализы на антитела к ВИЧ. Для того чтобы иметь полное представление о здоровье пациента, крайне желательно пройти это лабораторное обследование трижды. Во время острого периода, спустя три месяца и спустя три года.
Это необходимо для того, чтобы разграничить вирус мононуклеоза и ВИЧ-инфекцию, потому как мононуклеозоподобный синдром характерен и для ВИЧ-инфекции в первичной стадии.
Общий анализ крови при инфекционном мононуклеозе
Если вирус присутствует в организме, то в общем анализе крови будут превышены показатели лейкоцитов и лимфоцитов. Если заражение произошло недавно (в течение 7 дней), то в крови будут заметны атипичные лимфоциты. На наличие заболевания укажет увеличение этих клеток в крови до 10 процентов. Наибольшее их количество (до 20 процентов от числа всех кровяных телец) – появится на второй неделе. Затем их количество будет планомерно уменьшаться. Атипичные лимфоциты, или мононуклеары — это элементы круглой или овальной формы, которые могут быт размером с большой моноцит. Тут очень важно, увидев результаты анализа, изначально исключить другие заболевания со схожей симптоматикой – острый лейкоз, болезнь Боткина, дифтерию зева и др.
У некоторых пациентов в общем анализе крови может отмечаться умеренный лейкоцитоз или даже лейкопения. СОЭ (скорость оседания эритроцитов) при этом обычно будет умеренно увеличенная, а вот моноцитов будет наблюдаться больше, чем обычно – более 10 процентов. Уровень лимфоцитов может достигать более 40 процентов. Увеличится количество (свыше 6 процентов) и палочкоядерных нейтрофилов. Если протекание заболевания ничем не осложнено, то количество тромбоцитов и эритроцитов будет в норме. Если же на фоне мононуклеоза развились осложнения, то эти показатели будут значительно снижены.
Биохимический анализ крови при инфекционном мононуклеозе
Биохимический анализ покажет солидное повышение альдолазы – в два-три раза. Также может отмечаться повышение щелочной фосфатазы (анализы могут показать более 90 ед/л). Если на фоне инфекционного мононуклеоза проявилась желтуха, то анализ покажет повышенный уровень билирубина (в основном, прямой фракции). Если наблюдается значительное повышение билирубина непрямой фракции, то это может указывать на развитие аутоиммунной гемолитической анемии – очень тяжелого и опасного осложнения.
Анализ на специфические антитела
Анализ на специфические антитела не только помогает выявить, есть ли у пациента в организме вирус Эпштейна-Барр, но и установить, находится он в активном состоянии или пациент уже выздоравливает. Например, у человека с активной формой мононуклеоза в крови будут присутствовать специфические иммуноглобулины IgM, на стадии же выздоровления анализ покажет наличие антител IgG.
Моноспот при инфекционном мононуклеозе
Моноспот – довольно эффективный метод диагностики для пациентов, которые заразились мононуклеозом недавно (2-3 месяца назад). Хроническую форму инфекционного мононуклеоза этот тест обнаружить не поможет. В ходе этого анализа кровь смешивают со специальными веществами, и если начинается агглютинация и в крови становятся заметны гетерофильные антитела, диагноз подтверждается.
- Чтобы результаты исследований были наиболее достоверными, нужно сдавать назначенный анализ строго натощак.
- Последний раз принимать пищу нужно за восемь часов до похода в лабораторию.
- Если хочется, то до анализа можно пить воду, правда, в небольших количествах.
- Нужно прекратить принимать медикаменты за две недели до анализа.
- За сутки до забора крови нужно исключить любую жирную пищу и алкоголь.
- В течение двух дней до анализа желательно избегать физических нагрузок, и предпочесть спокойное времяпровождение.
- Также крайне желательно накануне анализа избегать волнений.
В разное время во время протекания этого заболевания анализы крови могут быть различными. Связано это с тем, что на начальной стадии мононуклеоз проявляет себя неактивно. В анализе крови будет лишь наблюдаться небольшое увеличение количества палочкоядерных нейтрофилов и уменьшение количества сегментоядерных.
Повторную сдачу крови врач-инфекционист может назначить в период острой фазы заболевания, чтобы окончательно убедиться в постановке правильного диагноза.
После выздоровления сдать анализ крови также необходимо, чтобы убедиться, что лечение было эффективным и принесло результаты.
Если речь идет о ребенке, то педиатр может назначить ему клинико-лабораторные обследования крови раз в три месяца. Также дважды за год нелишним будет сдать тест на ВИЧ-инфекцию.
Некоторым маленьким пациентам педиатр может рекомендовать наблюдение у детского гематолога. Также в течение года малышам следует ограничить физические нагрузки, с осторожностью загорать и не делать профилактических прививок.
источник
Инфекционный мононуклеоз или лимфоцитарная ангина, часто развивается у детей и у взрослых, и имеет уникальные особенности в клинической картине и, особенно в общем анализе крови, которые позволяют в типичных случаях ставить правильный диагноз без привлечения дополнительных методов современной диагностики.
Такие симптомы, которые характерны только для одного заболевания, называют патогномоничными.
К ним можно отнести, например, характерные пятна Бельского-Филатова-Коплика на слизистой ротовой полости при заболевании корью, и появление так называемых атипичных мононуклеаров, когда проводится анализ крови при мононуклеозе у детей и у взрослых. О чём идёт речь, и какие изменения характерны для этой инфекции?
Обычно при остром инфекционном заболевании общий анализ крови реагирует неспецифическими изменениями. В случае бактериальных инфекций при наличии хорошего иммунного ответа у ребёнка, да у взрослого, возникает лейкоцитоз, количество лейкоцитов увеличивается свыше 8000, и нередко повышается до 12 — 15 тысяч единиц и более.
Повышается СОЭ, в периферическую кровь из красного костного мозга выходят молодые формы иммунных клеток, которые составляют палочкоядерные лейкоциты, а также более незрелые. При тяжелых инфекциях в крови могут наблюдаться юные лейкоциты и даже миелоциты.
При вирусных инфекциях, к которым относится и инфекционный мононуклеоз, чаще всего в крови может обнаруживаться не лейкоцитоз, а напротив, лейкопения, и увеличение количества лимфоцитов и моноцитов. Но анализ при инфекционном мононуклеозе не ограничивается этими простыми и неспецифическими сдвигами.
В общем анализе крови у ребенка, который берется из пальца или из вены, в разгар заболевания наблюдается характерная клиническая картина.
Во время дебюта, в первую неделю заболевания, у детей анализ крови может показывать общие изменения. Это деликатное общее снижение лейкоцитов, за счёт уменьшения количества нейтрофилов или нейтропении.
В разгар болезни отмечается умеренный лейкоцитоз, и специфические изменения общего анализа крови, к которым относятся выраженный мононуклеоз.
Это уже будет не название заболевания, а феномен клинического исследования.
Этот феномен проявляется возникновением в крови своеобразных лейкоцитов, которые называются мононуклеарами, то есть имеют несегментированное, целое ядро. Они бывают самых разных размеров, структуры и формы.
Мононуклеары являются еще более крупными лейкоцитами, чем лимфоциты, которые, имеют наибольшие размеры среди всех лейкоцитов.
У мононуклеаров, несмотря на крупные лимфоцитарные размеры, ядро очень похоже на таковое у моноцитов, при этом у этих клеток широкий поясок цитоплазмы, которая хорошо окрашивается базофильными красителями. 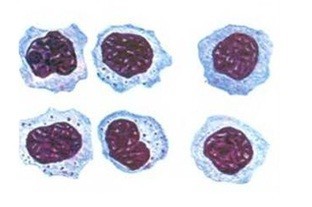
При этом все остальные показатели красной крови — количество эритроцитов, цветовой показатель и уровень гемоглобина не изменены.
Количество тромбоцитов при инфекционном мононуклеозе может резко уменьшаться, включая понижение до 30 тысяч, но быстро приходит в норму. СОЭ при инфекционном мононуклеозе существенно не изменяется.
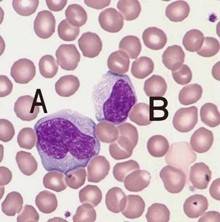
На иллюстрации ниже приведены атипичные мононуклеары «в интерьере», на фоне эритроцитов, что позволяет сделать вывод об их истинных размерах.
Более подробно о них читайте в статье Атипичные мононуклеары в общем анализе крови.
В период выздоровления за счёт повышения мононуклеаров существует феномен гранулоцитопении, или уменьшение количества гранулоцитов, к которым и относятся лидирующие у здорового человека нейтрофилы.
Чем ниже температура у пациентов в период выздоровления, как у взрослых, так и в детском возрасте, тем больше шанс появления в периферической крови повышенного количества эозинофилов, но в невысоких пределах – до 9%.
Помочь поставить диагноз инфекционного мононуклеоза позволяют и другие характерные симптомы, которые видны опытному врачу у постели больного.
Обычно наряду с общим инфекционным началом заболевания, с повышением температуры до фебрильных цифр, с появлением умеренной интоксикации, познабливанием и потливостью обращает на себя внимание значительное увеличение лимфатических узлов задней шейной группы.
Они увеличиваются цепочкой по заднему краю грудино-ключично-сосцевидной мышцы, а также в области сосцевидного отростка височной кости.
Несмотря на значительное увеличение этой группы лимфоузлов, которые могут даже изменить конфигурацию шеи, делая ее толстой, значительной боли обычно не ощущается.
Лишь во время пальпации, а также в случае интенсивного поворота головы дети и взрослые ощущают незначительную боль в шее.
В некоторых случаях лимфоузлы вообще не увеличиваются, или их размер изменяется незначительно, такая клиническая картина часто встречается у взрослых и поэтому может остаться незамеченным.
При этом лимфатические узлы не вызывают покраснения кожи. Никаких симптомов нагноения и локального воспаления обнаружить не удается.
Менее значительно увеличиваются другие группы лимфоузлов, например, поднижнечелюстные и шейные.
Иногда развивается ангина, которая является одной из форм инфекционного мононуклеоза, а также нередко возникают различные изменения в носоглотке, и поэтому пациенты с трудом дышат носом, и предпочитают дышать ртом, хотя при осмотре носовые ходы не забиты слизью, и из носа нет никаких выделений. Опытные врачи называют это состояние «сухим поражением носоглотки».
Общий анализ крови на мононуклеоз у детей и взрослых является одним из самых простых и достоверных способов первичной и достаточно точной постановки диагноза. Но в настоящее время существуют и другие исследования, которые позволяют верифицировать возбудителя, или вирус Эпштейна-Барр с высокой точностью. К ним относятся следующие виды лабораторной диагностики:
- Антитела класса Ig М и G к капсидному антигену вируса Эпштейна-Барр.
Этот иммунологический анализ является основой серологической диагностики инфекционного мононуклеоза. Антитела классов М и G появляются в острую фазу инфекции, и их можно обнаружить практически у всех пациентов с этим заболеванием, вне зависимости от возраста.
После выздоровления иммуноглобулины класса М постепенно исчезают из крови, а иммуноглобулину G циркулируют в крови пожизненно.
Важно помнить, что результаты разового серологического исследования мало что могут сказать для постановки диагноза, и необходимо исследовать оба иммуноглобулина, а также оценивать клиническую картину и расшифровку периферического анализа крови.
- определение ДНК вируса в соскобе эпителиальных клеток ротоглотки, носоглотки, из слюны.
Это исследование позволяет найти геном возбудителя, и проводится методом полимеразной цепной реакции. Известно, что вирус Эпштейна-Барр не только вызывает острый мононуклеоз, который проходит бесследно, но и может быть причиной различных новообразований лимфоидных органов, и даже приводить к онкологическим болезням.
Это анализ показан не только тем пациентам, у которых возникает характерное изменение лимфатических узлов, и появляются атипичные мононуклеары в результатах клинических исследований крови, но и для поиска атипичных форм заболевания, или хронического носительства ВЭБ.
Это может быть острая респираторная инфекция с высокой лихорадкой, состояние резкого ослабления иммунитета при иммуносупрессивной терапии, поиск причин ОРВИ у ВИЧ-инфицированных пациентов и при поиске лимфопролиферативных злокачественных новообразований. Тест на определение ДНК вируса является качественным, и анализ может быть или положительным, что говорит об инфицировании вирусом или отрицательным. В последнем случае, речь может идти как об отсутствии инфекции, так и низкой концентрации вируса.
Но, в любом случае, первым способом лабораторной диагностики мононуклеоза является общий анализ крови. Его информативность в сочетании с характерной клинической картиной типичных случаев позволяет безошибочно поставить диагноз лимфоцитарной ангины, или инфекционного мононуклеоза, как у детей, так и взрослых пациентов.
Такая болезнь, как инфекционный мононуклеоз, нередко встречается в детском возрасте. Она вызывается вирусом группы герпеса, названным в честь обнаруживших его ученых вирусом Эпштейна-Барр. И поэтому вторым названием этого заболевания является ВЭБ-инфекция.
Болезнь передается от заболевшего ребенка здоровому через прямые контакты и воздушно-капельным путем. Ее инкубационный период довольно длительный и может достигать нескольких месяцев, а первыми проявлениями будут лихорадка, боли в горле, увеличение лимфоузлов, слабость и заложенность носа.
Чтобы подтвердить диагноз, следует сдать общий анализ крови, ведь его изменения при мононуклеозе носят специфический характер, то есть позволяют убедиться в присутствии вируса Эпштейна-Барр в детском организме.
Если у ребенка есть такая инфекция, то показатели клинического анализа крови изменятся так:
- Общее число лейкоцитов увеличится (это называют лейкоцитозом).
- Процент моноцитов и лимфоцитов в лейкограмме повысится.
- На первой стадии болезни может выявляться нейтрофилез.
- Будут определяться атипичные мононуклеары. Так называют овальные или круглые одноядерные клетки, напоминающие по строению моноциты и лимфоциты, но имеющие некоторые структурные отличия. В норме такие клетки в анализе крови отсутствуют или могут быть у детей в пределах 0-1%. Их процент повышается при разных вирусных заболеваниях, опухолях и некоторых других патологиях, но при этом составляет менее 10%. Если уровень атипичных мононуклеаров превысил порог в 10%, это подтверждает наличие у ребенка инфекционного мононуклеоза.
- СОЭ будет умеренно повышена.
- Если течение болезни будет не осложненным, число тромбоцитов и эритроцитов останется нормальным. При появлении осложнений будет отмечаться их понижение.
Чтобы уточнить диагноз и определить наличие осложнений ребенка направят на:
- Моноспот-тест. Такой анализ помогает выявить болезнь на ранней стадии и заключается в соединении крови ребенка с особыми реагентами, в результате чего при ВЭБ-инфекции происходит склеивание клеток крови и выпадение их в осадок.
- Анализ на антитела. Такое исследование определить специфические иммуноглобулины, которые вырабатываются в организме ребенка при контакте с вирусом Эпштейна-Барр.
- Биохимическое обследование крови. В таком анализе при поражении печени будут повышены ферменты и уровень билирубина.
Ребенку с инфекционным мононуклеозом проводят несколько анализов крови, поскольку на разных этапах болезни показатели могут отличаться.
К примеру, присутствие в анализе атипичных мононуклеаров может не выявляться в первые недели заболевания.
Кроме того, в процессе лечения педиатру потребуется результат анализа для выявления осложнений, а после острой фазы клинический анализ крови покажет, как идет процесс выздоровления.
Анализ на мононуклеоз — это обобщающее название целого ряда обследований профильного характера. Для диагностики показана сдача ряда анализов крови на инфекционный мононуклеоз, также необходимо проведение ПЦР и ИФА-диагностики. Возможны и иные варианты. Следует разобраться подробнее.
Общий анализ крови у детей и взрослых при мононуклеозе. Кровь из пальца (общий анализ) сдается в первую очередь. Дает комплексную картину воспалительного процесса в организме. В первую очередь увеличивается концентрация лейкоцитов. Это типичный показатель воспаления, но он недостаточно специфичен.
Дополнительно определяется присутствие атипичных мононуклеаров и повышенная скорость оседания эритроцитов. Мононуклеары — это особые B-лимфоциты, защитные клетки крови, которые борются с вирусным возбудителем. В результате столкновения с агентом Эпштейна-Барр наблюдается их трансформация и, соответственно, атипия. Дополнительно определяются показатели нейтрофилов, моноциты и т.д.
Результаты расшифровываются следующим образом. На мононуклеоз указывают такие показатели:
- Скорость оседания эритроцитов варьируется в пределах 30 мм в час.
- Уровень нейтрофилов находится в пределах более 5%.
- Значение лейкоцитов повышено, но незначительно, в пределах 10% от нормы.
- Атипичных мононуклеаров более 12% или около того.
- Концентрация моноцитов составляет свыше 11%.
Эти значения могут указывать также и на цитомегалию, поэтому одного общего анализа крови недостаточно. Более того, такие значения наблюдаются только при остром инфицировании.
Если заражение произошло давно и иммунитет выработал специфические антитела, в большинстве случаев все уровни характерных значений остаются в пределах нормы.
Многое, таким образом, зависит от состояния иммунитета пациента.
В обязательном порядке общее исследование капиллярной крови проводится натощак. Прием пищи изменяет показатели в меньшую сторону и искажает результаты.
- Общий анализ мочи. Моча сдается для оценки состояния почек, поскольку мононуклеоз часто дает осложнения на выделительную систему организма. В структуре исследования определяется белок, соли, лейкоциты. Возможна микрогематурия с повышением показателей эритроцитов.
- Биохимическое исследование венозной крови. Кровь из вены рассматривается в рамках дополнительного лабораторного исследования. Клинические показания включают в себя:
- увеличение показателя щелочной фосфатазы: до 90 единиц на литр и более того;
- повышение количества билирубина;
- увеличение показателей АЛТ и АСТ.
- Агглютинационный тест. Сдавать кровь для подобного обследования необходимо. Оно позволяет выявить гетерофильные антитела во фракциях крови. Тест эффективен при остром инфицировании, когда с момента заражения прошло не более трех месяцев. В противном случае смысла в исследовании нет. Средняя точность составляет 95%. Это обследование является дифференцирующим и дает возможность отделить мононуклеоз от иных заболеваний. Однако можно спутать мононуклеоз с цитомегаловирусной инфекцией, что делает тест недостаточно информативным. В ходе процесса биологическая жидкость смешивается с катализаторами. Дополнительно возможно проведение теста Пауля-Буннеля. Это высокоточный метод, но эффективность его оправдана только в первые две недели с момента заражения.
- ПЦР-диагностика. Дает возможность определить наличие ДНК вируса в структуре крови. Благодаря такому тесту можно узнать, присутствует ли в кровеносном русле вирус Эпштейна-Барр.
- ИФА-исследование. Требует дополнительной расшифровки. Суть анализа заключается в поиске особых антител в структуре биологической жидкости. О наличии вируса Эпштейна-Барр говорят два типа антител: Anti VCM IgM и IgG. Речь идет о специфических иммуноглобулинах против данного штамма. М-иммуноглобулины вырабатываются практически сразу после инфицирования. Обладают крупными размерами и быстро борются с вирусом. Можно сказать, что именно они выступают антителами «быстрого реагирования» и связывают вирусный агент. Другой класс иммуноглобулинов – G-антитела, которые вырабатываются несколько позднее, от двух недель до двух месяцев. Они имеют меньший размер и более плотно связываются с антигенами. Это более эффективные вещества. В зависимости от сочетания двух указанных показателей можно судить, в какое время произошло инфицирование и на каком этапе находится процесс.
- IgM положителен, IgG отрицателен. Речь идет о начале инфицирования. Возможно острое течение процесса.
- IgM положителен, IgG положителен. Инфицирование произошло давно. В данный момент процесс находится в подострой фазе.
- IgM отрицателен, IgG положителен. Процесс инфицирования произошел давно. Организм выработал иммунитет.
- Оба показателя отрицательны. Инфицирование отсутствует, человек не страдает мононуклеозом.
Могут потребоваться серологические исследования, дополнительно проводятся инструментальные тесты, в том числе ультразвуковая диагностика печени, желчного пузыря, почек и мочевыделительных структур, сцинтиграфия, урография. Эти обследования необходимы для выявления изменений со стороны органов и систем.
Исследования на мононуклеоз многочисленны. Конкретные способы диагностики определяются только врачом исходя из состояния пациента. Важно не пропустить момент и назначить адекватное лечение.
Инфекционный мононуклеоз – патология, вызываемая вирусом, который относится к группе герпеса.
Данный вид может длительное время не проявлять себя и присутствовать в организме ребенка, как скрытая инфекция. Мононуклеоз чаще всего диагностируется у детей в осеннее время.
Этот вирус является «одноразовым», после того, как малыш им переболеет, в организме вырабатывается иммунитет, и повторное заражение невозможно.
Заражение происходит воздушно-капельным путем в период обострения у носителя. Также возможна передача в скрытой форме, при переливании крови и при поцелуе.
Не исключены возможности заражения во время поездки в общественном транспорте.
Также заражение подростка школьного возраста может произойти во время занятий, если соседом по парте является одноклассник, у которого поставлен данный диагноз, и у которого болезнь находится в активной форме.
Мононуклеозу подвержены дети, у которых слабый иммунитет, которые в недавнем времени перенесли сильные стрессы или находятся под действием постоянных физических нагрузок. Инкубационный период, после попадания в организм составляет до 50 дней.В зависимости от половой принадлежности вероятность заразиться вирусом в разном возрасте различна:
- Девочки заболевают чаще всего в возрасте от 13 до 16 лет;
- Мальчики – в возрасте от 15 до 18 лет.
При болезни повышается температура до 40 градусов, увеличиваются лимфатические узлы, также присутствуют сильные боли в горле.
Данные симптомы можно спутать с лихорадкой, однако, если среди сопутствующих симптомов есть боли в суставах, головные боли, мышечные боли, воспаление миндалин и затруднение дыхания, можно судить о вирусе.
Болезнь сопровождается набуханием шеи, с увеличением диаметров позвонков до 3 см.
При развитии патологии происходит воспаление лимфотока брыжейки, которое приводит к появлению на коже пятен красного цвета, пигментных пятен и папул. Покраснения на лице наблюдаются до 5 дней, после чего исчезают.
Основными симптомами клинического проявления болезни считаются:
- Беспокойный сон;
- Рвота;
- Понос;
- Боли в средней части живота.
Инфекция также может характеризоваться появлением опухолей в пространстве за брюшиной и опухолей в лимфоузлах. Такие проявления характерны для детей с низким иммунитетом.
С учетом длительного инкубационного периода, самым информативным для диагностики, является исследование крови пациента. Именно это позволит со 100% вероятностью потвердеть или опровергнуть факт наличия болезни в организме.
Стоит также учитывать, что течение происходит волнами: ремиссия-обострение, во время которых симптомы заболевания проявляются различно.
Если не проводить лабораторных исследований и поставить диагноз только по сбору анамнеза и осмотра, существует большая вероятность назначения недейственной терапии, такой как антибактериальная.
Сдать выделения на диагностику болезни можно не только по направлению врача, но и по собственной инициативе, в любом платном клиническом центре в Москве. Для того чтобы установить мононуклеоз, анализ крови нужно брать не только из пальца, но и из вены, для проведения нескольких проверок:
- Биохимические компоненты;
- Общие компоненты;
- На антитела герпеса типа Эпштейна-Барр;
- Моноспот;
- ВИЧ.
Анализ на мононуклеоз необходимо сдавать три раза: первые сдаются с разницей три месяца, последний по истечении трех лет. Повторение прохождения проверок рекомендуется из-за схожести первичных симптомов мононуклеоза и СПИД.
По результатам изучения общего анализа крови можно установить наличие патологии в организме. Определение идет по следующим критериям:
- Лейкоциты (х109г/л) от 13,3;
- Лейкопения (х109г/л) от 4,6;
- Нейтрофилез (%) от 53;
- Нейтропения (%) от 18,2;
- Лимфоцитоз (%) от 62,8;
- Лимфопения (%) от 20,0;
- Моноцитоз (%) от 12;
- Эритропения (х1012г/л) в пределах 3,4 -3,9;
- СОЭ (мм/час) от 21.
На наличие патологии указывает количество атипичных лимфоцитов, которое по сравнению с приемлемыми критерием здорового человека, увеличено в 10 раз.
Наибольшее количество заметно при проведении исследования во время второй недели течения заболевания.
Однако, при возникновении данных клеток врач не может поставить окончательный диагноз, так как атипичные клетки являются в том числе показателями таких болезней, как лейкоз, дифтерия, болезнь Боткина.
Особое внимание при расшифровке необходимо уделить количеству моноцитов, характерным признаком является увеличения этого показателя до десяти.
Если осложнений нет, то в результате исследования норма эритроцитов и тромбоцитов не будет превышена, если же осложнения уже есть, то их уровень будет очень низкий (эритроциты менее 3,0·1012/л; тромбоциты менее 150·109/л). Показатели тромбоцитов и эритроцитов будут увеличены только при условии возникновения осложнений.
При патологии в биохимическом анализе уровень альдолазы повышен, по сравнению с нормой, в 10 раз.Уровень щелочных фосфатов может достигать 150 ед/л.Если в результате инфекции развилась желтуха, то в биохимии, билирубин прямой фракции будет в несколько раз завышен.
Расшифровка анализа на антитела: исследование на антитела дает ответ о наличии вируса Эпштейна-Барр, и его активной или пассивной стадии. Если у ребенка присутствует активная форма, то в результатах будут присутствовать иммуноглобулины IgM. Во время стадии выздоровления в результатах будет видны антитела группы IgG.
Моноспот – тест, направленный на определение вируса, заключающийся в реакции крови с реагентом, который, при наличии заболевания вступает в реакцию с молекулами вируса и выделяет гетерофильные тела, которые можно увидеть. Признаки агглютинации являются явным показателем наличия заболевания в организме.
Однако стоит учитывать, что данный тест подходит только для стадии, которая не перешла в хроническую форму. Во время хронической формы показатели моноспота будут ошибочны.
В разные периоды результаты будут различными, так как вирус находится в различных фазах развития и в разных состояниях. Поэтому для определения стадии необходимо проводить ряд исследований и ставить диагноз, основанный на совокупности результатов, и учитывать результаты минимум двух исследований, сделанных в разные периоды.
Диагностика представляет собой достаточно сложный процесс, в котором нельзя ориентироваться на один или на несколько проб, которые были сданы всего один раз. Для того чтобы полностью вылечиться от этого и получить хороший иммунитет к заболеванию на всю жизнь, необходимо четко следовать инструкциям врача и сдавать все необходимые анализы. Помните: анализы необходимо сдавать минимум три раза!
Болезнь Филатова, иначе инфекционный мононуклеоз, относится к контагиозным инфекционным заболеваниям, спровоцированным герпесвирусами человека: 4-ого типа — вирус Эпштейн-Барр (ВЭБ), либо 5-ого типа – цитомегаловирус (ЦМВ). Наиболее частыми пациентами являются дети с пятилетнего возраста до пубертатного периода.
Группу риска среди взрослых составляют люди со слабым иммунитетом и женщины в перинатальный период. Выраженные клинические признаки болезни определяет специфический анализ крови при мононуклеозе у детей, ОКА (общий клинический анализ) и биохимическое исследование крови.
Герпесовирус Эпштейна-Барр считается главным возбудителем мононуклеоза. Источником заражения является больной человек или носитель вируса. При открытой форме инфицирования заболевание передается воздушно-капельным путем, при скрытой форме – при поцелуях и гемотрансфузии (переливании крови). Выделяют типичное и атипичное течение болезни.
Показанием для назначения ребенку исследований крови является характерная симптоматика:
- ангиноподобное поражение носоглотки (боли при глотании, отек, гиперемия, грязно-серый налет и др.);
- фебрильная (38-39 ℃) и пиретическая (39-40 ℃) температура тела;
- увеличение шейных, поднижнечелюстных, затылочных лимфатических узлов;
- спленомегалия (увеличение селезенки);
- кожные высыпания;
- интоксикационный синдром;
- гепатомегалия (увеличение печени);
- дисания (расстройство сна).
Стадийность патологии определяется, как инкубационный период, фаза проявления острых симптомов, восстановление (реконвалесценция). Атипичный мононуклеоз протекает в латентной форме, со слабо выраженными соматическими симптомами.
Определить заболевание возможно только по результатам лабораторных исследований. Подробная клинико-лабораторная диагностика болезни Филатова необходима для дифференциации инфекции от тонзиллита, ангины, дифтерии, ВИЧ, лимфогранулематоза и др.
Справка! Кроме мононуклеоза, вирус Эпштейна-Барр может стать причиной возникновения онкологических заболеваний лимфоидной ткани, системного гепатита, общей иммунной недостаточности.
Расширенная диагностика при инфекционном мононуклеозе включает:
- визуальный осмотр зева и кожных покровов;
- аускультацию (выслушивание с помощью стетоскопа);
- пальпацию брюшной полости и лимфатических узлов;
- фарингоскопию;
- мазок из зева;
- ОКА крови;
- биохимический анализ крови;
- ИФА (иммуноферментный анализ) крови;
- ИХЛА (иммунохемилюминисцентный анализ);
- моноспот-тест (для острой формы болезни);
- ПЦР (полимеразную цепную реакцию);
- анализ на ВИЧ;
- УЗИ брюшной полости.
Для определения заболевания у ребенка не всегда требуется использование всех методик. К обязательным лабораторным тестам относятся ОКА, биохимия, ИФА (ПЦР, ИХЛА). На первичном приеме, по предъявляемым жалобам назначается общий клинический и биохимический анализ крови.
Если по совокупности результатов исследования и симптоматических проявлений предполагается наличие инфекционного мононуклеоза, пациент направляется на дополнительное обследование.
ОКА проводится по капиллярной крови (из пальца). Общий клинический анализ позволяет выявить нарушения биохимических процессов, характерные для моноцитарной ангины (другое название мононуклеоза). Важное значение в диагностике заболевания имеют показатели лейкограммы, которую составляют белые клетки крови – лейкоциты (в бланке исследования обозначаются WBC).
Они отвечают за защиту организма от бактерий, вирусов, паразитов и аллергенов. Подгруппы лейкоцитов:
- гранулоциты: нейтрофилы — NEU (палочкоядерные и сегментоядерные), эозинофилы – EOS, базофилы – BAS.
- агранулоциты: моноциты – MON и лимфоциты – LYM.
При расшифровке результатов анализа на инфекционный мононуклеоз повышенное внимание уделяется следующим параметрам:
- наличие лейкоцитоза или лейкопении (завышенных или пониженных значений лейкоцитов);
- сдвиг лейкоцитарной формулы (лейкограммы).
- присутствие атипичных мононуклеаров;
- смещение значений моноцитов и лимфоцитов;
- концентрация гемоглобина;
- изменение скорости оседания эритроцитов – красных клеток крови (СОЭ);
- уровень тромбоцитов (кровяных пластинок, отражающих степень свертываемости крови) и эритроцитов.
Маркером болезни Филатова являются атипичные мононуклеары (иначе, вироциты или монолимфоциты) – молодые одноядерные клетки из группы агранулоцитов. В общем анализе здоровой биожидкости (крови) обнаруживается мизерное количество данных клеток, либо они не определяются совсем.
Изменения в составе крови, сопровождающие моноцитарную ангину, обнаруживаются уже в инкубационный период. Острая фаза заболевания характеризуется ярко выраженными отклонениями показателей от нормы.
| Показатели | Норма | Единицы измерения | Отклонения |
| лейкоциты | 4-9 | 109 клеток/л | 15-25 |
| лимфоциты | 19,4-37,4 | % | > 50 |
| нейтрофилы (палочкоядерные/сегментоядерные) | 1,0-6,0 / 40,8-65,0 | % | > 6,0/ 12 |
| атипичные мононуклеары | Читайте также: Гайморовы пазухи: симптомы воспаления, анатомия, рентгенография С помощью ПЦР в крови обнаруживается вирус и его генетическая структура. Процедура анализа основана на многократном копировании фрагмента РНК (амплификации) в реакторе (амплификаторе). Биологическая жидкость перемещается в реактор, нагревается до расщепления на ДНК и РНК. После этого, добавляются вещества, определяющие пораженные участки в ДНК и РНК. При дифференциации нужного участка вещество присоединяется к молекуле ДНК, вступает с ней в реакцию, и копия вируса, таким образом, достраивается. В ходе цикличных реакций формируются многочисленные копии генной структуры вируса. Моноспот, так же, как ИФА и ИХЛА, базируется на реакции антител. Биологическая жидкость смешивается со специальными реактивами. При наличии инфекции происходит агглютинация (склеивание). Тестирование применяется для диагностики острой фазы мононуклеоза. При хронической форме болезни моноспот-тест диагностической информативности не имеет. Чтобы получить максимально объективную картину заболевания, сдать анализы крови необходимо несколько раз, и в обязательном порядке – после выздоровления. Достоверные результаты обеспечивает соблюдение правил предварительной подготовки к анализам.
Ознакомиться с результатами биохимии и ОКА можно на следующий день. Для выполнения специальных исследований предусмотрен недельный интервал выполнения. Мононуклеоз (моноцитарная ангина, болезнь Филатова) является инфекционным заболеванием, поражающим лимфатические узлы, печень, селезенку. Герпесовирус Эпштейна-Барр передается воздушно-капельным путем, и при поцелуе. Основной процент зараженных пациентов составляют дети от 5 до 13 лет. Диагностическую ценность при выявлении инфекции представляют:
При несвоевременной диагностике и некорректной терапии мононуклеоз у детей провоцирует осложнения, связанные с поражением лимфатической, дыхательной и центральной нервной системы, печени и селезенки (вплоть до разрыва органа). Такая патология, как мононуклеоз, зачастую диагностируется у детей старшего возраста. Излюбленный возраст патологии – 14-18 лет. Мононуклеоз представляет собой инфекцию, развивающуюся из-за проникновения внутрь организма вируса под названием «Эпштейн Барра», который включается в группу герпесвирусов. Когда клетки чужеродного агента начинают размножаться, в организме формируются специфичные антитела. В ходе исследования выявляется их присутствие в сыворотке крови. Какие анализы на мононуклеоз у детей проводятся? Анализ крови на мононуклеоз у детей показан при следующих симптомах:
В 10-15% случаев наблюдается различная по локализации и размерам сыпь на коже. При сдаче анализа крови у детей при инфекционном мононуклеозе смотрят на показатели лейкоцитов, наличие мононуклеаров, изменение уровня гранулоцитов. Те В-клетки (лимфоциты), которые поражены вирусом и которые были подвергнуты бластной трансформации (рост клеток бластов) и называются мононуклеары. Если болезнь у ребёнка только развивается, то эти элементы могут и не выявиться в ходе общего анализа крови. Их появление наблюдается на 2-3 день после инфицирования.
Нормальный тромбоцитарный и лейкоцитарный уровень будет, если мононуклеоз протекает без последствий. При других раскладах численность клеток уменьшается. Биохимический анализ крови в качестве определителя инфекции тоже часто назначается. В результатах исследования сильно увеличивается альдодаза, которая принимает участие в обмене энергией. Нередко можно наблюдать повышение численности щелочной фосфатазы. Если здесь отмечается и превышение прямых билирубиновых показателей, то говорят о развитии желтухи, непрямого – о тяжёлом последствии мононуклеоза – гемолитической аутоиммунной анемии. Анализ на инфекционный мононуклеоз – моноспот – тоже очень эффективное исследование. Проводится с целью выявления у ребёнка гетерофильных антител в кровяной сыворотке. Результативность анализа отмечается в 90% случаев при первичном инфицировании и если начальная симптоматика возникла не позже 2-3 месяцев. При хронически текущей форме болезни у ребёнка моноспот не покажет никаких изменений. В процессе манипуляции кровь соединяется с биологическим катализатором. Если появляется агглютинация – объединение клеток, то выявляются гетерофильные антитела (производимые при заражении). Это подтверждает диагноз «мононуклеоз» у ребёнка и исключает другие заболевания. Если доктор после осмотра подозревает у ребёнка мононуклеоз, то без лабораторных анализов здесь не обойтись. Общий анализ крови и биохимию можно сдать в больнице, поликлинике. В первом случае биологический материал берётся из пальца, во втором – из вены. Результаты будут готовы уже на следующий день. Сдавать анализы важно не на полный желудок, а на пустой и предпочтительнее в утреннее время. За сутки до проведения исследования следует отказаться от жирных блюд. Кроме того, не рекомендуется заниматься тяжёлыми видами спорта. Что касается моноспот-теста, то для его проведения кровь также берётся из вены. Результаты будут готовы через 5 минут. Сдать тест можно бесплатно в больнице (если она оснащена нужным лабораторным оборудованием) либо обратиться в платную клинику. Проходить исследование крови нужно будет несколько раз. Это обусловлено тем, что на первичной стадии развития болезни отмечается незначительное изменение показателей в сыворотке крови. Поэтому может понадобиться вторичное (либо ещё одно) исследование для точного диагностирования заражения. При длительно текущем мононуклеозе педиатр назначит проведение анализа 1 раз в 3 месяца. В общем анализе крови будут наблюдаться такие изменения:
Расшифровка анализа крови при мононуклеозе у детей (биохимия):
Вот перечень анализов, которые могут выявить мононуклеоз у ребёнка:
Врачи иногда рекомендуют сдать мазки. Берётся биологический материал со слизистых тканей миндалин ребёнка. Этому есть объяснение. Поскольку заболевание очень схоже с дифтерией (симптоматикой), то необходимость в исследовании очевидна. Диагностирование у детей мононуклеоза — очень важное мероприятие. Выявить патологию можно при помощи множества исследований. Самыми результативными в данном случае являются показатели крови – общий и биохимический лабораторные анализы. источник |