Суставные боли появляются в результате воспаления, дегенерации хряща, отложения солей, попадания инфекции и различных травм. Чтобы начать лечение, необходимо выяснить причину патофизиологического процесса, для чего требуется тщательное обследование. Анализ при болях в суставах назначается врачом после общего осмотра пациента.
Если болят суставы, значит, в суставных структурах произошли серьезные изменения.
К врачу необходимо обратиться, если появились такие симптомы:
- болезненность при движении;
- усиление болей при нагрузках;
- хруст, щелчки;
- при сырой погоде ноют все суставы;
- скованность движений по утрам;
- припухлость, горячая кожа около сочленения;
- непроходящие боли после травмы.
Вернуться к оглавлению
Патологические процессы в суставах развиваются быстро, поэтому своевременная диагностика — залог хороших результатов при лечении. Первый визит к врачу позволяет выявить внешние отклонения от нормы. Но такой осмотр ничего не говорит о природе болезни, поэтому пациенту нужно сдать необходимые анализы.
Обязательная процедура, дает представление об общем состояния пациента и выявляет признаки воспаления. Основные показатели:
- СОЭ. Высокий показатель говорит об инфекции, интоксикации, аутоиммунном расстройстве. Резко повышена при артритах.
- Эритроциты. Увеличение красных кровяных телец означает повышенную вязкость крови из-за проблем с внутренними органами. Понижение — кровопотери, недостаток железа.
- Лейкоциты. Повышение количества белых кровяных телец указывает на воспалительный процесс, а понижение происходит при аутоиммунных заболеваниях, простуде, онкологии.
- Тромбоциты. Интенсивное продуцирование клеток наблюдается при ревматоидном артрите, остеомиелите, инфекциях.
- Уровень гемоглобина. Низкий уровень означает анемию, высокий — обезвоживание, проблемы с сердечно-сосудистой системой, физические перегрузки.
Вернуться к оглавлению
Биохимия изучает концентрацию химических элементов в крови и помогает отличить артроз от артрита — при артрозе показатели хорошие, так как патология не связана с воспалением. Развернутый биохимический анализ крови содержит более 40 пунктов, но для диагностики суставных патологий внимание уделяется следующим показателям:
- С-реактивный белок. Повышен при артритах, инфекционных заболеваниях.
- Ревматоидный фактор. Определяет присутствие иммуноглобулиновых антител, атакующих собственные клетки.
- Мочевая кислота. При артрите уровень резко повышается.
- Кислая протеиназа, кислая фосфатазфа, дезоксирибонуклеаза и др. Высокий уровень этих ферментов выявляется при остеопорозе, псориатическом полиартрите, ревматизме, болезни Бехтерева.
- Антинуклеарные антитела. Появляются при заболевании системной красной волчанкой.
Вернуться к оглавлению
Для исследования экссудат забирают методом пункции и определяют следующие параметры:
- Цвет и прозрачность. В норме синовиальная жидкость прозрачная, а при воспалении суставов становится мутной, гноевидной, желто-зеленого цвета. При бактериальных инфекциях или травмах в ней заметны кровяные примеси.
- Вязкость. Повышается после травм, при системной красной волчанке, понижается — при ревматоидном, подагрическом и псориатическом артритах, анкилозирующем спондилоартрите.
- Муциновый сгусток. При воспалении рыхлый.
- Биохимические компоненты. Выявляются белки, кристаллы.
- Микробиологические исследования. Определяется вид возбудителя патологии (при гнойных артритах).
- Антибиотикограмма. Тест на чувствительность бактерий к антибиотикам.
Вернуться к оглавлению
Анализ показывает интенсивность воспалительного процесса и иммунную реакцию на инфекционных возбудителей. Принцип анализа основывается на способности лейкоцитов мигрировать к очагам тканевой деструкции, Т-лимфоциты — это клетки лейкоцитарного звена, выявляющие и уничтожающие чужеродные антигены. При антигенной стимуляции они начинают выработку лимфокинов — биологически активных веществ, ингибирующих миграцию лейкоцитов. Увеличение показателя РТМЛ происходит при хронических воспалительных процессах.
Этот диагностический метод необходим для оценки состояния иммунной системы организма, а также для выяснения причины воспалительных и инфекционных артритов. Развернутый иммунологический анализ является сложным, поэтому в зависимости от цели исследования он может быть ограничен результатами, важными для выявления конкретной патологии. При суставных болезнях чаще всего изучают следующие показатели:
- уровень Т-лимфоцитов;
- иммуноглобулины;
- антистрептоккоковые антитела.
Вернуться к оглавлению
Антистрептолизин-О (АСЛО) — это антитела к стрептококку, вырабатываемые организмом, после контакта с возбудителем, являются своеобразным маркером активизации патогенных бактерий в организме. Если ревмопробы показывают повышение АСЛО, то это указывает на стрептококковую инфекцию, ревматизм. Уровень антистрептолизина является одним из критериев оценки активности ревматического процесса, дифференциальной диагностики ревматизма, ревматоидного артрита, инфекционно-аллергического полиартрита. Наиболее точными являются результаты нескольких проб, поэтому через 7—10 дней делают еще один анализ.
Получить полное представление о клинической картине суставной патологии помогают высокотехнические способы обследования.
Для детального изучения состояния суставов и окружающих их тканей применяются методы лучевой диагностики, рентгенологические исследования, артрография, КТ, МРТ, УЗИ. Для каждого конкретного случая диагностические процедуры назначает лечащий врач с учетом симптоматики, жалоб больного, общего состояния и расположения исследуемого сустава.
источник
Когда речь заходит о распространенности заболеваний, то говорят о сердечно-сосудистых или эндокринологических патологиях, но мало кто вспоминает о болезнях суставов. К сожалению, нередко скованность движений по утрам или небольшие боли после физической нагрузки вообще не настораживают людей. А между тем, именно эти симптомы являются первыми проявлениями заболеваний суставов, которые лидируют в списке причин потери трудоспособности. По данным Всемирной организации здравоохранения, среди людей старше 45 лет более половины страдают артритами, а если говорить о людях старше 60 лет, то тут показатель приближается к 100%. Учитывая такие масштабы, вопросы ранней и достоверной диагностики проблем суставов выходят на первый план.
Классическое определение понятия «сустав» – подвижное соединение костей. Это описание термина можно назвать исчерпывающим: действительно, только благодаря суставам мы совершаем любые движения: от самых простых до требующих серьезной нагрузки.
Суставы образуются суставными поверхностями эпифизов (концевых отделов) костей, покрытыми хрящами. Если бы не было хряща, то соприкасались бы кости, что приводило к их изнашиванию и затрудняло движения. Укрепляются суставы связками, а также суставной капсулой. Это своеобразная сумка из соединительной ткани, ее наружный слой плотный, фиброзный. Внутренняя оболочка капсулы вырабатывает специальную синовиальную жидкость – суставную смазку.
Самое большое разнообразие движений свойственно плечевому суставу. Он имеет шаровидную форму, поэтому мы может не только поднимать, опускать руку и отводить ее в сторону, но и вращать. Не все суставы в организме обладают такой амплитудой. Самым сложным суставом считается коленный: он образован тремя костями (в том числе надколенником), укреплен связками, также в суставе есть два мениска.
Основные заболевания суставов делятся на следующие группы:
Причиной этих заболеваний являются нарушения метаболизма в тканях, образующих сустав. В результате меняется структура суставного хряща, а также кости, в том числе на тех участках, к которым прикрепляются связки. К дегенеративно-дистрофическим заболеваниям относятся остеохондропатия и одна из самых распространенных патологий – артроз. В обиходе эти заболевания часто называют «отложением солей».
К ним относятся артрит, синовит (воспаление околосуставной сумки), бурсит, тенденит (воспаление мягких тканей, окружающих сустав), болезнь Бехтерева, поражающая позвоночник. Самой частой причиной воспалений суставов является бактериальная инфекция, также это могут быть физические факторы, химическое воздействие и т.д. Пациент чувствует боль, отмечает припухлость сустава, ограничение подвижности. Заболевание опасно тем, что по мере его развития происходит разрушение хряща.
Это вывихи, ушибы, повреждение связок суставов, различные нарушения в костях и мягких тканях, внутрисуставные переломы. Пациент жалуется на боль, отечность, в полости сустава может произойти кровоизлияние. При некоторых травмах сустав обретает гиперподвижность.
Опухоли суставов, как отмечают специалисты, встречаются реже, чем опухоли близлежащих тканей: например, сосудов, жировой клетчатки, связок. Большинство опухолей суставов оказываются доброкачественными, они сопровождаются болями. При злокачественных образованиях пациенты жалуются на слабость, повышение температуры, потерю веса.
Чаще всего это вывихи и дисплазии суставов. Новорожденных детей проверяют на наличие патологии тазобедренных суставов: малыши страдают чаще других. Лечение при этом проводят в первые месяцы жизни.
Заболевания суставов лечат два специалиста: ревматолог или артролог. Первый специализируется не только на болезнях суставов, но и на патологиях соединительной ткани в общем. К артрологу чаще обращаются с конкретным заболеванием – артритом.
При болезнях суставов очень важна ранняя и точная диагностика. Рекомендации врача необходимы для сохранения работоспособности сустава и во избежание ухудшения состояния пациента. Доктор формирует выводы на основании лабораторных анализов, инструментальной диагностики и данных, полученных в ходе осмотра больного.
Общение врача с пациентом начинается с внешнего осмотра. В случае заболевания суставов это важный этап, так как многие патологии имеют яркие внешние проявления. Например, при ревматоидном артрите, болезни Бехтерева, остеоартрозе пациенты отмечают утреннюю скованность движений, ощущение, будто суставы «налиты жидкостью». Поражения мелких суставов характерны для ревматоидного артрита, а крупных – для остеоартроза. Если страдает грудной отдел позвоночника, то врач может предположить межпозвонковый остеохондроз. Острое воспаление большого пальца стопы – почти безошибочный признак подагры.
Если больные, помимо скованности движений, отмечают лихорадку, слабость, общее недомогание, то, скорее всего, имеет место воспалительное заболевание в острой форме. При этом на хруст и поскрипывания суставов пациенты изначально жалуются не очень часто: как правило, «шумовые» эффекты характерны для более поздней стадии болезни.
После общего осмотра врач приступает к пальпации. Этот метод позволяет поставить предварительный диагноз, оценить состояние кожи пациента, что важно для диагностики, а также состояние мышц в районе пораженного сустава.
Прежде всего, доктор осматривает кожу около пораженного сустава и оценивает ее эластичность и температуру. При воспалении кожа может краснеть, температура повышается. При заболевании суставов кожная складка после пощипывания разглаживается медленно. Путем надавливания на кожу в области пораженного сустава врач может выявить узелки, участки припухлости, зоны боли. При воспалительных заболеваниях прикосновения могут быть болезненными для пациента. При дегенеративных заболеваниях хряща врач будет слышать хруст сустава.
Предположив то или иное заболевание по результатам осмотра, врач обычно направляет пациента на лабораторное обследование. Важнейшую роль в дифференциальной диагностике заболеваний играет анализ крови.
В первую очередь врач оценивает такой параметр, как скорость оседания эритроцитов (СОЭ). Этот показатель заметно повышен при воспалительных заболеваниях суставов, а вот при артрозах существенных изменений в нем не отмечается. Если же одновременно повышено число лейкоцитов, то можно предположить, что в организме идет воспалительный процесс, который негативно сказывается на суставах. При инфекционных и аутоиммунных заболеваниях в крови появляется так называемый С-реактивный белок: компонент, который быстрее других реагирует на разрушение тканей организма.
Для анализа может быть взята и синовиальная жидкость. Ее пункция выполняется под местной анестезией, пациент испытывает минимальные неприятные ощущения. Оценивается консистенция суставной жидкости, ее цвет, вязкость. В норме жидкость имеет соломенный цвет, однако при травмах или бактериальной инфекции может приобретать красноватый, даже бурый оттенок. Прозрачная в норме, синовиальная жидкость мутнеет при артритах.
Для более подробного анализа ведется подсчет количества клеток в синовиальной жидкости. Увеличение их числа может говорить об артрите.
Таким образом, лабораторные анализы позволяют не только определить характер заболевания сустава, но и сделать вывод о его природе. Однако получить наиболее наглядную картину состояния сустава помогают лучевые методы диагностики, МРТ и УЗИ.
УЗИ суставов – один из наиболее широко используемых методов диагностики. Он хорошо переносится пациентами, не дает на организм лучевой нагрузки, а из-за особенностей ультразвуковых волн позволяет хорошо визуализировать все структуры сустава, что не всегда возможно при рентгене.
Показаниями для УЗИ суставов являются травмы, разрывы сухожилий, связок, воспалительные, хронические, острые заболевания, обнаружение различных образований в суставе во время пальпации, контроль над ходом лечения и т.д. Противопоказаний метод не имеет, процедуру можно проводить столько раз, сколько это необходимо для диагностики. УЗИ проводят даже новорожденным младенцам (УЗИ тазобедренных суставов). Затруднения может вызывать только диагностика тазобедренного сустава у пациентов с избыточным весом.
Врач обычно обследует не только больной сустав, но и симметричный ему здоровый. Это позволяет оценить степень поражения тканей и структур больного сустава, а также выявить начальные признаки болезни симметричного сустава. Надавливание датчиком помогает врачу определить участки болезненности, что также важно для диагностики суставов и костей.
На УЗИ видно состояние хряща, трещины, другие поражения. О наличии воспалений можно судить по количеству синовиальной жидкости. Также можно увидеть воспаления мышц и связок, кисты сустава, поражения хрящей и менисков. Все структуры хорошо визуализируются на УЗИ.
Стоимость УЗИ суставов в Москве составляет от 1000 рублей, в зависимости от сустава.
Магнитно-резонансная томография – неинвазивный метод диагностики, главными преимуществами которого являются точность и безопасность. Серьезным препятствием к его применению может стать цена, которая выше по сравнению с другими видами обследований, а также необходимость в течение процедуры сохранять неподвижность: некоторым пациентам трудно соблюдать это требование.
МРТ обычно назначают в случае травмы, если пациент жалуется на длительные боли в суставе, если есть подозрение на воспалительное, дегенеративное, опухолевое заболевание. При этом магнитно-резонансная томография позволяет выявить как недавние, так и давно существующие патологии суставов.
Противопоказаниями к обследованию являются первый триместр беременности, возбужденное состояние пациента или заболевания, при которых он не может сохранять неподвижность Также МРТ нельзя проводить, если в организме есть металлические или металлосодержащие имплантаты и различные приборы (водители ритма, протезы внутреннего уха и т.д.). Магнитные волны, которые применяются при обследовании, могут вызвать сбои в их работе.
Обследование не дает на организм никакой лучевой нагрузки, оно безвредно, однако из-за высокой стоимости у многих пациентов нет возможности проходить его часто.
Томография дает возможность получить четкие изображения всех мягких тканей сустава. При этом врач видит на экране трехмерное изображение, которое может повернуть в любой плоскости, а также посмотреть на «срезе». Таким образом, можно сказать, что на МРТ состояние сустава рассматривается наиболее полно и четко.
Стоимость МРТ суставов составляет порядка 4,5-5 тысяч рублей за один сустав.
Рентгеновское обследование (рентген и компьютерная томография) проводятся в основном в случае травм костей, вывихов суставов, растяжения связок и т.д. В остальных случаях предпочтительнее делать УЗИ, которое дает более полную «картину» состояния мягких тканей.
Рентген – лучший способ обследования, если речь идет о костях. На рентгене или томограмме сустава хорошо видны смещения костей относительно друг друга, которые приводят к несовпадению суставных поверхностей и вывиху. По ширине суставной щели можно судить о наличии артрита (суставная щель расширена), артроза (уменьшена толщина хряща). Кисты выглядят на рентгеновском снимке как светлые участки.
Рентген противопоказан во время беременности, а также детям до 14 лет, если для этого нет жизненно важных показаний.
Специальной подготовки для рентгеновских обследований суставов не требуется. Врач выполняет снимок минимум в двух проекциях, для определения амплитуды движения сустава может быть сделан снимок с нагрузкой.
Если пациент жалуется на боль в суставах, но врач не может выявить ее достоверную причину, иногда назначается радионуклидное исследование. Для этого в организм вводятся специальные химические соединения, и по характеру их накопления в костях и суставах делается вывод о патологических процессах.
Доля облучения при рентгене сустава небольшая: например, рентген колена дает дозу 0,001 мЗв. Это вполне сопоставимо с дозой естественного облучения за сутки. По цене рентген сустава сопоставим со стоимостью УЗИ.
Ответить на вопрос, какой из методов обследования суставов лучше, может, наверное, только врач. Ведь именно он направляет пациента на тот или иной вид диагностики. КТ и рентген являются самыми показательными методами при обследовании костей, УЗИ эффективно выявляет воспаления, показывает состояние хряща и не дает при этом на организм никакой лучевой нагрузки. МРТ выявляет большинство патологий суставов с высокой точностью, однако магнитно-резонансная томография – это самый дорогой вид диагностики. Таким образом, если у вас есть необходимость пройти обследование суставов самостоятельно и вы заинтересованы в максимально точных результатах по всем параметрам, рекомендуем вам сделать МРТ.
Разные методы диагностики суставов дают врачу разную информацию: рентгеновские обследования хорошо показывают состояние костей, УЗИ выявляет воспаления, МРТ дает представление о состоянии сустава в комплексе. Таким образом, направление на конкретную процедуру может дать врач, который выбирает оптимальный способ обследования для конкретного пациента. «Назначая» обследование самостоятельно, вы можете не учесть всех нюансов вашего состояния, и тогда обследование придется проходить дважды.
источник
Боль в костях – диагностика, к какому врачу обращаться, какие анализы и обследования могут быть назначены, какие таблетки можно принимать
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Так как боли в костях обусловлены различными заболеваниями, то и обращаться при их появлении необходимо к врачам разных специальностей, в сферу компетенции которых входит диагностика и лечение подозреваемой патологии. В каждом конкретном случае необходимо оценить сопутствующие болям в костях симптомы, поскольку именно они позволяют заподозрить определенное заболевание и, соответственно, понять, к врачу какой специальности обращаться. Ниже мы рассмотрим, к каким врачам обращаться при болях в костях в зависимости от сопутствующей симптоматики.
Итак, если боль в костях различных частей тела появилась в результате какой-либо травмы (удара, падения, ушиба, резкого неосторожного движения и т.д.), даже произошедшей некоторое время назад, или длительного нахождения в обездвиженном положении, или высоких физических нагрузок, или на фоне плоскостопия, или ощущается в пятке во время ходьбы, или боли возникли в костях стопы, и при этом они не сочетаются с симптомами со стороны других органов, то следует обращаться к врачу-травматологу (записаться).
Если боль в любых костях (в том числе, костях черепа) сначала появляется по ночам или во время физического напряжения, но постепенно становится постоянной, сочетается с деформацией болящей части тела, слабостью, недомоганием, потерей веса и повышением температуры тела не выше 37 o С, то подозревается опухоль или метастазы в кости, и в таком случае необходимо обращаться к врачу-онкологу (записаться).
Когда у человека имеются боли в костях таза, грудине, позвонках, ребрах, руках и ногах, сочетающиеся с ломкостью и переломами костей, вялостью, слабостью, увеличением лимфатических узлов, потливостью, увеличением размеров живота, то подозревается злокачественное заболевание крови (рак крови). В таком случае необходимо обращаться к врачу-гематологу (записаться).
Если человека беспокоят боли в любых костях на фоне несбалансированного питания, голодания, строгого вегетарианства, редкого пребывания на солнце, которые сочетаются с ощущением жжения в костях, мышцах и коже, то подозревается дефицит витаминов (D, В1, В12) или микроэлементов (кальция, магния и т.д.). В таком случае необходимо обращаться к врачу-терапевту.
Если боль в костях очень сильная, сочетается с высокой температурой тела, резким нарушением функции пораженной части тела (например, невозможно двинуть больной рукой, ногой и т.д.), припухлостью и покраснением в области болевой чувствительности, плохим самочувствием, возможно вытеканием гноя из свища, то подозревается остеомиелит. В таком случае необходимо обращаться к врачу-травматологу или хирургу (записаться).
Если боль в любых костях сочетается с симптомами гипертиреоза (высокий уровень сахара в крови, тремор конечностей, нарушения сна, выпученные глаза, повышенная потливость, непереносимость жары, высокое артериальное давление или скачки давления, возбудимость, частое сердцебиение, худоба), гиперпаратиреоза (мышечная слабость, головная боль, переваливающаяся походка, трудности при подъеме и ходьбе на длинные расстояния, ухудшение памяти, землисто-серый оттенок кожи, деформация костей, частые переломы, повышенное артериальное давление, стенокардия, синдром красного глаза и т.д.) или гиперкортицизма (ожирение с отложением жира на лице, шее, груди, животе и худыми ногами, пурпурный румянец, «лягушачий» живот, угри, депрессия, расстройство половой функции), то следует обращаться к врачу-эндокринологу (записаться).
Если человека беспокоят боли в костях ног, грудного и поясничного отдела позвоночника, сочетающиеся с нарушением осанки, ухудшением подвижности позвоночника или частыми переломами, то подозревается остеопороз. В таком случае необходимо обращаться к травматологу-ортопеду (записаться).
Если человека беспокоят боли в ногах с характерными симптомами облитерирующего атеросклероза (перемежающаяся хромота – боль возникает во время ходьбы и заставляет человека останавливаться, чтобы ее переждать, судороги, бело-синюшная кожа ног, покалывание, онемение, ощущение ползания «мурашек»), или эндартериита (постоянные боли в ногах, уменьшающиеся при свешивании ног вниз или перемежающаяся хромота, трещины и сухость кожи и ногтей, язвы на ногах и т.д.), или варикозного расширения вен (видимые через кожу расширенные вены, узлы из вен, распирающая боль, усталость и тяжесть в ногах), то необходимо обращаться к врачу-ангиологу (записаться), флебологу (записаться) или сосудистому хирургу (записаться). Однако если к данным специалистам попасть невозможно, то следует обращаться к общему хирургу.
Если человека беспокоят боли в кости бедра или плеча, сочетающиеся с сильными болями и ограничением движений в тазобедренном или плечевом суставе соответственно, хромотой, слабостью мышц бедра или нарушением движений в плечевом суставе, то подозревается заболевание сустава (артроз плечевого, тазобедренного сустава, асептический некроз головки бедренной кости, воспаление суставной сумки, связок, сухожилий). В таком случае необходимо обращаться к врачу травматологу-ортопеду.
Если боли в ногах или костях черепа беспокоят человека в основном по ночам, то заподазривается сифилис. В таком случае необходимо обращаться к врачу-дерматовенерологу (записаться).
Если человека беспокоит очень сильная боль под коленом, которая не сочетается с другими симптомами, то подозревается болезнь Осгуда-Шлаттера, и в таком случае необходимо обращаться к врачу травматологу-ортопеду.

Если имеются острые, сильные, клюющие боли в ребрах или за грудиной (напоминают боли в сердце), усиливающиеся с течением времени и при нажатии на грудину, распространяющиеся на руку, шею и под лопатку, сочетающиеся с веретенообразной припухлостью в области прикрепления ребер к грудине, то подозревается синдром Титце (воспаление реберных хрящей). В таком случае следует обращаться к врачу-травматологу или хирургу.
Когда в ребрах возникают колющие, стреляющие сильные боли, усиливающиеся при изменении позы, глубоком дыхании, чихании, кашле, возникающие и исчезающие внезапно, продолжающиеся в течение короткого промежутка времени или длительно не утихающие, не усиливающиеся со временем, то подозревается межреберная невралгия. В таком случае необходимо обращаться к врачу-неврологу (записаться).
Если человека беспокоит боль в костях черепа, сочетающаяся с головными болями (прежде всего в затылке, висках) и болями в шее, усиливающимися при наклонах и движениях головой, которые сопровождаются тошнотой, головокружениями, шумом в ушах, двоением и потемнением в глазах, ухудшением слуха, расстройством пространственной ориентации, то заподазривается шейный остеохондроз. В таком случае оптимально обращаться к врачу-вертебрологу (записаться) или неврологу. Также при подозрении на данную патологию можно обращаться к остеопату (записаться), мануальному терапевту (записаться) или ортопеду.
При возникновении болей в костях кисти, которые часто сочетаются с ограничением движений, припухлостью и болями в суставах кисти, а со временем – и с деформацией суставов, подозревается воспалительное (артрит) или дегенеративное (остеоартроз) заболевание суставов кисти. В таком случае необходимо обращаться к врачу-ревматологу (записаться).
1. Рентгенография (записаться). На рентгеновских снимках, особенно если они сделаны при помощи качественного аппарата, очень хорошо видна форма, структура костей и патологические изменения, которые в них имеются.
2. Компьютерная томография. Этот метод помогает создавать трехмерные изображения костных структур.
3. Магнитно-резонансная томография помогает изучить кости и все мягкие ткани, которые их окружают.
В подразделе выше приведены только основные и общие методы диагностики, применяющиеся при возникновении боли в костях. Ниже мы рассмотрим, какие анализы и обследования может назначить врач в каждом конкретном случае, когда подозревается то или определенное заболевание в качестве причинного фактора болей в костях.
Итак, когда боли в костях любой части тела появились в результате травмы (удара, падения, ушиба, резкого неосторожного движения и т.д.), длительного нахождения в обездвиженном состоянии, высоких физических нагрузок, на фоне плоскостопия, или же боли присутствуют в костях стопы, а также возникают в пятке во время ходьбы, то врач подозревает травму костного, суставного или связочного аппарата болящей области (ушиб, вывих, перелом, трещина, костный нарост, воспаление связок, сухожилий и т.д.) и назначает следующие анализы и обследования:
- Рентген поврежденной области;
- УЗИ сустава (записаться) или околосуставной пораженной области;
- Выслушивание хруста и потрескивания в области болей (ухом или при помощи фонендоскопа);
- Компьютерная томография поврежденной области;
- Магнитно-резонансная томография (записаться) поврежденной области.
Если у человека имеется плоскостопие, то назначаются рентгенография, подометрия и плантография (записаться) – методы, позволяющие оценить степень уплощения стопы и деформации костей. Других исследований не назначается, так как диагноз очевиден на основании характерного внешнего вида стопы.
Когда боли в костях любой локализации сначала появляются по ночам или при физической нагрузке, а затем становятся постоянными и усиливаются со временем, сочетаются с деформацией, отеком и увеличением болящей части тела, то подозревается опухоль или метастазы в кости. В таком случае врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Общий анализ мочи;
- Количество тромбоцитов в крови;
- Ионограмма (кальций, калий, натрий, хлор, магний);
- Биохимический анализ крови (записаться) (мочевина, креатинин, общий белок, белковые фракции, холестерин, триглицериды, липопротеины высокой и низкой плотности, билирубин (записаться), АсАТ, АлАТ, ЛДГ, амилаза, щелочная фосфатаза, липаза и т.д.);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.) (записаться);
- Рентген;
- УЗИ мягких тканей (записаться) в области поражения и других органов;
- Магнитно-резонансная томография в области поражения;
- Сцинтиграфия в области поражения;
- Трепанобиопсия (забор кусочка кости с костным мозгом для гистологического исследования под микроскопом) (записаться).
При наличии у медицинского учреждения технической возможности назначаются все вышеперечисленные анализы и обследования, но если проведение ряда исследований невозможно, то обязательно производятся анализы крови и мочи, коагулограмма, ионограмма, рентген, УЗИ и трепанобиопсия, так как именно эти методы позволяют поставить диагноз, выявить вид и локализацию опухоли, а также оценить наличие метастазов в отдаленных органах.
- Общий анализ крови;
- Количество тромбоцитов в крови (записаться);
- Общий анализ мочи;
- Анализ крови и мочи на наличие парапротеинов методом электрофореза;
- Ионограмма (кальций, калий, натрий, хлор, магний);
- Биохимический анализ крови (мочевина, креатинин, общий белок, белковые фракции, холестерин, триглицериды, липопротеины высокой и низкой плотности, билирубин, мочевая кислота, С-реактивный белок, бета2-микроглобулин, АсАТ, АлАТ, ЛДГ, амилаза, щелочная фосфатаза, липаза и т.д.);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген и др.);
- Содержание иммуноглобулинов в крови (записаться) методом Манчини;
- Определение индекса пролиферации плазмоцитов;
- Иммунофенотипирование (записаться) мононуклеарных клеток крови;
- Забор костного мозга (пункция) (записаться) с последующим приготовлением мазков и подсчетом различных клеток, имеющихся в костном мозге;
- Трепанобиопсия (забор кусочка кости для его гистологического изучения под микроскопом);
- Рентген костей скелета (записаться) и черепа (записаться);
- УЗИ лимфатических узлов (записаться) и органов брюшной полости (записаться);
- Спинномозговая пункция с общим и биохимическим исследованием спинномозговой жидкости;
- Мультиспиральная компьютерная или магнитно-резонансная томография лимфатических узлов, органов брюшной и грудной полости.
В первую очередь при подозрении на рак крови врач назначает и производит общий и биохимический анализ крови, общий анализ мочи, коагулограмму, ионограмму, определение количества тромбоцитов в крови и пункцию костного мозга, так как именно эти лабораторные тесты позволяют понять, какой именно вид рака имеет место в конкретном случае. Далее, если по результатам лабораторных тестов заподозрен острый лейкоз, то дополнительно назначается иммунофенотипирование бластных клеток, рентген костей скелета и черепа, спинномозговая пункция, УЗИ лимфатических узлов и органов брюшной полости, трепанобиопсия, а также, при наличии технической возможности, томография. Если же по результатам лабораторных тестов заподозрен хронический лейкоз, то дополнительно назначается рентген, биопсия (записаться) лимфатических узлов, трепанобиопсия, УЗИ и томография. А если результаты лабораторных тестов свидетельствуют в пользу миеломы, то дополнительно назначается анализ крови и мочи на наличие парапротеинов, индекс пролиферации плазмоцитов, количество иммуноглобулинов в крови методом Манчини, иммунофенотипирование мононуклеаров крови, трепанобиопсия, рентген, УЗИ и томография.
Когда боль в костях появляется вместе с симптомами респираторного заболевания, врач, как правило, назначает только общие анализы крови и мочи для оценки общего состояния организма, так как других исследований не нужно, ведь диагноз и так очевиден, а после выздоровления болевые ощущения в костях пройдут бесследно.
Когда боли в костях беспокоят человека на фоне несбалансированного, неполноценного питания, голодания, редкого пребывания на солнце – врач подозревает дефицит витаминов и микроэлементов, и в такой ситуации назначает анализы крови на содержание витаминов D, В1, В12 и микроэлементов кальция, магния, калия, железа.
Когда боли в костях очень сильные, сочетаются с высокой температурой тела, нарушением функции болящей части тела (например, невозможно двинуть больной рукой, ногой и т.д.), припухлостью и покраснением в области болевой чувствительности, иногда и вытеканием гноя из свища – врач подозревает остеомиелит, и в таком случае, в зависимости от технических возможностей медицинского учреждения, назначает либо рентген, либо томографию (компьютерную или магнитно-резонансную). Других исследований, как правило, не назначается, так как диагноз очевиден и вполне подтверждается данными рентгена или томографии. Только для определения микроба-возбудителя инфекционно-воспалительного процесса в кости врач может назначить бактериологический посев отделяемого свища, посев крови на стерильность.
- Общий анализ крови;
- Биохимический анализ крови (помимо других показателей, обязательно включается определение концентрации холестерина, триглицеридов, липопротеинов низкой и высокой плотности);
- Определение в крови уровня трийодтиронина (Т3), тироксина (Т4), тиреотропного гормона (ТТГ) (записаться);
- Определение наличия антител к тиреоглобулину (АТ-ТГ) и тиреопероксидазе (АТ-ТПО);
- УЗИ щитовидной железы (записаться);
- Сцинтиграфия щитовидной железы (записаться);
- Тонкоигольная биопсия щитовидной железы (записаться).
Всегда обязательно назначаются биохимический и общий анализы крови, анализы крови на гормоны щитовидной железы (Т3, Т4) (записаться), ТТГ, АТ-ТПО и УЗИ щитовидной железы, так как этот минимальный набор исследований позволяет в подавляющем большинстве случаев поставить диагноз и понять причину повышенной активности щитовидной железы. Сцинтиграфия назначается, если имеется техническая возможность и врач желает получить дополнительные данные о состоянии органа. Тонкоигольная биопсия назначается только в случаях подозрения опухоли щитовидной железы.
Когда боли в костях сочетаются с мышечной слабостью, головными болями, переваливающейся походкой, трудностями при подъеме и ходьбе на большие расстояния, плохой памятью, землисто-серым цветом кожи, деформацией костей, частыми переломами, высоким артериальным давлением, стенокардией и синдромом красного глаза, то врач подозревает гиперпаратиреоз (повышенная выработка гормонов паратиреоидными железами), и в таком случае назначает следующие анализы и обследования:
- Общий анализ мочи;
- Содержание кальция и фосфора в моче;
- Биохимический анализ крови (мочевина, креатинин, холестерин, общий белок, альбумин, билирубин, АсАТ, АлАТ, щелочная фосфатаза, амилаза и т.д.);
- Ионограмма (кальций, фосфор, калий, натрий, хлор);
- Анализ крови на концентрацию паратгормона;
- УЗИ паращитовидных желез;
- Рентген костей скелета;
- Томография (компьютерная или магнитно-резонансная) костей скелета и паращитовидных желез;
- Денситометрия костей скелета;
- Сцинтиграфия паращитовидных желез.
При подозрении на гиперпаратиреоз обязательно назначаются все перечисленные анализы крови и мочи, а также УЗИ паращитовидных желез и рентген костей скелета, так как именно этот минимальный набор обследований позволяет и поставить диагноз, и оценить состояние костной ткани в организме. Однако, при наличии технической возможности, УЗИ дополняется магнитно-резонансной томографией или сцинтиграфией паращитовидных желез, данные рентгена – компьютерной томографией и денситометрией.
- Определение концентрации кортизола в суточной моче;
- Дексаметазоновая проба;
- Общий анализ крови;
- Биохимический анализ крови (обязательно определение уровня холестерина, калия, кальция, натрия и хлора);
- Анализ мочи на концентрацию 11-оксикетостероидов и 17-кетостероидов;
- Томография (компьютерная или магнитно-резонансная) надпочечников и гипофиза;
- Сцинтиграфия надпочечников;
- Рентген (или компьютерная томография) позвоночника и грудной клетки.
Сначала выполняется дексаметазоновая проба и определение кортизола в суточной моче, и если эти тесты подтверждают гиперкортицизм, то далее врач назначает все остальные вышеприведенные анализы и обследования с целью оценки общего состояния организма и определения причин повышенной активности коры надпочечников.
Когда отмечаются боли в костях ног, грудного и поясничного отдела позвоночника, которые сочетаются с нарушением осанки и подвижности позвоночника, частыми переломами, то врач подозревает остеопороз и назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови;
- Общий анализ мочи;
- Ионограмма (кальций, калий, натрий, хлор, фосфор);
- Анализ крови на Beta-Cross laps (С-концевые телопептиды коллагена I типа);
- Анализ крови на остеокальцин;
- Анализ крови на тиреотропный гормон (ТТГ), трийодтиронин (Т3), тироксин (Т4);
- Анализ мочи на концентрацию кортизола;
- Денситометрия (однофотонная, двухфотонная, ультразвуковая);
- Компьютерная томография позвоночника;
- Рентген грудной клетки (записаться).
В первую очередь обязательно назначаются общий и биохимический анализы крови, общий анализ мочи, ионограмма, денситометрия и компьютерная томография позвоночника, поскольку этот набор исследований позволяет диагностировать заболевание в подавляющем большинстве случаев. Если по результатам первоочередных анализов заподазривается патология щитовидной железы, то назначаются анализы крови на концентрацию ТТГ, Т3 и Т4. Если же, помимо симптомов остеопороза, описанных выше, человек страдает характерным ожирением с отложением жира на лице, груди и животе, то подозревается синдром Иценко-Кушинга в качестве причины остеопороза. Для его подтверждения назначается анализ мочи на кортизол. Если же первоочередные анализы и обследования не подтвердили остеопороз, так как заболевание на ранней стадии, или по причине невозможности проведения денситометрии и томографии позвоночника, то назначается анализ крови на Beta-Cross laps и остеокальцин, позволяющий все же подтвердить наличие остеопороза.

- Выслушивание тонов сердца стетофонендоскопом (записаться);
- Определение пульсации артерий на ногах;
- Измерение артериального давления;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген);
- Артериография сосудов ног;
- Ангиография (магнитно-резонансной или мультиспиральной томографией) сосудов ног (записаться);
- УЗИ сосудов ног (записаться);
- Допплерография сосудов (записаться) ног;
- Реовазография (записаться) сосудов ног (для оценки скорости кровотока);
- Термография;
- Капилляроскопия (записаться);
- Функциональные пробы (термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев) (записаться).
При подозрении на все три заболевания в первоочередном порядке врач для оценки состояния кровотока и степени выраженности патологических изменений со стороны сердечно-сосудистой системы производит измерение давления, определение пульсации артерий, высушивание тонов сердца, а также назначает УЗИ и допплерографию сосудов, артериографию и реовазографию. Если полученные результаты оказались сомнительными, то дополнительно назначается рентгеновская ангиография, позволяющая подтвердить атеросклероз и выявить степень патологических изменений при варикозной болезни. Если же ангиография не подтвердила атеросклероз, для окончательной диагностики облитерирующего эндартериита назначаются функциональные пробы, термография и капилляроскопия. Кроме того, при всех заболеваниях обязательно для оценки риска тромбозов назначается коагулограмма.
- Общий анализ крови;
- Анализ крови на С-реактивный белок;
- Анализ крови на ревмофактор (записаться);
- Рентген пораженного сустава (записаться);
- УЗИ пораженного сустава;
- Компьютерная томография пораженного сустава (записаться);
- Магнитно-резонансная томография пораженного сустава (записаться).
В первую очередь назначаются общий анализ крови, анализ на С-реактивный белок и ревмофактор, так как они необходимы для исключения воспалительной природы патологии сустава (артрита). После этого назначается рентген + УЗИ сустава, позволяющие поставить диагноз в подавляющем большинстве случаев. Если медицинское учреждение имеет техническую возможность, то рентген заменяется компьютерной томографией, дающей больше сведений о поражении тканей. В принципе, на этом, как правило, диагностика заканчивается, так как использованные методы позволяют поставить диагноз. Но если речь идет о воспалении суставной сумки, связок или сухожилий, или же человеку необходима операция на суставе, то для получения дополнительных сведений о состоянии мягких тканей и степени патологических изменений в них назначается магнитно-резонансная томография.
Когда боль в костях ног или черепа чаще беспокоит человека в ночные часы – подозревается сифилис. Для его выявления врач назначает какие-либо из следующих лабораторных анализов:
- Если на коже имеются высыпания с отделяемым, то производится микроскопия этих выделений;
- Микрореакция преципитации (МРП) с кровью (она же называется PRP-тест);
- Реакция иммунофлуоресценции (РИФ) с кровью;
- Реакция пассивной гемагглютинации (РПГА) с кровью;
- Реакция иммобилизации бледных трепонем (РИБТ) с кровью;
- Определение антител к возбудителю сифилиса в крови методом ИФА;
- Определение возбудителя сифилиса методом ПЦР (записаться) в крови, сперме, секрете простаты (записаться), мазке из уретры (записаться), влагалища, ротоглотки, спинномозговой жидкости;
- Кровь на реакцию Вассермана (RW) (записаться).
В настоящее время чаще всего назначается комбинация анализов, в которую обязательно входит МРП в сочетании с либо РИФ, либо РПГА, либо ИФА, либо ПЦР в зависимости от возможностей лаборатории медицинского учреждения. Оптимально производить анализ на сифилис (записаться) МРП + ПЦР, поскольку такая комбинация наиболее точная, но и комбинации МРП + ИФА, МРП + РИФ и МРП + РИБТ также достаточно точны и по-прежнему применяются в диагностике данного венерического заболевания. Анализ крови на реакцию Вассермана для диагностики сифилиса в настоящее время не используется, но зато именно этот тест и МРП применяют для контроля эффективности терапии, так как после излечения заболевания МРП и RW становятся отрицательными, а все другие тесты после перенесенной однажды инфекции остаются положительными на всю жизнь.
- Общий анализ крови;
- Анализ крови на С-реактивный белок;
- Анализ крови на ревматоидный фактор;
- Рентген коленного сустава (записаться);
- УЗИ коленного сустава (записаться);
- Томография коленного сустава;
- Денситометрия костной ткани.
В первоочередном порядке врач назначает анализы крови с целью исключения воспалительного характера заболевания (артрита), после чего производит рентген уже непосредственно для подтверждения диагноза болезни Осгуда-Шлаттера. Как правило, в подавляющем большинстве случаев этих исследований достаточно, и другие диагностические манипуляции не назначаются. Но если необходимо оценить состояние костной ткани (например, имеется деформация конечности и т.д.), то назначается денситометрия. Если же врач подозревает также патологические изменения в коленном суставе, то дополнительно назначаются томография и УЗИ (записаться).
Когда боль в костях голени сочетается с повышенной температурой тела, потливостью, ознобом, и при этом в недавнем прошлом был контакт с платяными вшами – врач подозревает волынскую лихорадку, и назначает анализ крови на наличие риккетсий методами РСК (реакция связывания комплемента), РА (реакция агглютинации), РИГА (непрямая гемагглютинация), РИФ (реакция иммунофлуоресценции) или ИФА (иммуноферментный анализ). Могут назначаться все методы или только некоторые, в зависимости от возможностей лаборатории учреждения.
Когда человека беспокоят клюющие интенсивные боли в ребрах и за грудиной, усиливающиеся при движениях грудной клетки (кашле, чихании, дыхании и т.д.), отдающие в руку, шею и лопатку, сочетающиеся с веретенообразной припухлостью в зоне соединения ребер с грудиной, то подозревается синдром Титце, и врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Биохимический анализ крови;
- УЗИ грудной клетки (записаться);
- Рентген грудной клетки;
- Магнитно-резонансная томография грудной клетки (записаться);
- Компьютерная томография грудной клетки;
- Сцинтиграфия грудной клетки;
- Биопсия веретенообразного выпячивания.
В первую очередь назначаются общий и биохимический анализы крови, а также УЗИ, которых в подавляющем большинстве случаев вполне достаточно для диагностики заболевания. Однако, при наличии технической возможности, дополнительно может назначаться компьютерная или магнитно-резонансная томография, позволяющие исключить опухолевое образование в области грудной клетки и еще раз подтвердить синдром Титце. Если же результат УЗИ оказался сомнительным, то в обязательном порядке для исключения или выявления опухоли в костях назначается либо рентген, либо томография, либо сцинтиграфия. Если результаты томографии, рентгена или сцинтиграфии позволяют заподозрить опухоль, то назначается биопсия.
Если в ребрах периодически возникает или постоянно присутствует стреляющая, колющая боль, усиливающаяся при перемене позы, чихании, кашле, дыхании, не усиливающаяся со временем, врач ставит диагноз межреберной невралгии, который не требует подтверждения при помощи диагностических тестов. Однако для выяснения причины раздражения нервов, выяснения того, какие органы сдавливают нервные волокна, а также для подбора оптимальной тактики терапии врач может назначить рентген или томографию (компьютерную или магнитно-резонансную) грудной клетки. Для изучения скорости передвижения импульса по нерву врач может назначить электронейрографию.
Когда человек страдает от болей в костях черепа, которые сочетаются с тошнотой, головокружениями, шумом в ушах, двоением и потемнением в глазах, ухудшением слуха, расстройством пространственной ориентации, а также болям в затылке, висках, шее, усиливающимися при наклонах – врач подозревает шейный остеохондроз и назначает следующие анализы и обследования:
- Рентгенография позвоночника (записаться);
- Компьютерная томография головного мозга (записаться) и позвоночника;
- Электроэнцефалография (ЭЭГ) (записаться);
- Реоэнцефалография (РЭГ) (записаться).
Обычно сначала врач назначает рентген, но если имеется техническая возможность, то его заменяют томографией. И рентген, и томография позволяют поставить диагноз остеохондроза, и на этом в большинстве случаев обследование заканчивается. Но если человека сильно беспокоят головокружения, тошнота, потеря пространственной ориентации, то дополнительно для оценки кровотока и активности тканей мозга назначаются электроэнцефалография и реоэнцефалография.
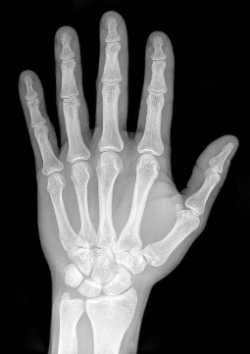
- Общий анализ крови;
- Анализ крови на С-реактивный белок и ревмофактор;
- Биохимический анализ крови (общий белок, белковые фракции, серомукоид, сиаловые кислоты);
- Анализ крови на концентрацию иммуноглобулинов IgG, IgA;
- Анализ крови на циркулирующие иммунные комплексы (ЦИК);
- Увеличивающий рентген кисти (записаться);
- УЗИ кисти (записаться);
- Томография (компьютерная и магнитно-резонансная) кисти;
- Пункция суставов (записаться) кисти с анализом внутрисуставной жидкости.
В первую очередь врач назначает все перечисленные анализы крови. Если они оказываются в норме, то речь идет об остеоартрозе, и в таком случае для его подтверждения и оценки состояния тканей суставов кисти врач назначает рентген и УЗИ, а при наличии технической возможности – и томографию. Если же в крови повышен уровень иммуноглобулинов и ЦИК, но отсутствует ревмофактор, то речь идет об артрите неревматоидного характера, и тогда врач для оценки состояния тканей сустава назначает рентген и пункцию для получения внутрисуставной жидкости для анализа. Когда же в крови имеется ревматоидный фактор и С-реактивный белок – речь идет о ревматоидном артрите, и в таком случае врач назначает рентген и пункцию. Если нужно оценить тонкие изменения в мягких тканях сустава при ревматоидном артрите, то дополнительно назначается магнитно-резонансная томография.
В принципе, боли в костях, как и любой другой болевой синдром, можно снять при помощи обычных обезболивающих таблеток и уколов. При травмах используют разогревающие мази и гели, при воспалительных процессах – противовоспалительные средства.
Но все это не решает основную проблему. Для того, чтобы устранить первопричину боли в костях, нужно посетить врача, пройти обследование, после чего будет поставлен диагноз и назначено лечение.
Обычно при болях в костях и суставах в первую очередь стоит посетить хирурга, ортопеда, ревматолога или травматолога.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Комплексное обследование включает тесты, направленные на определение циркулирующих аутоантител и различных биохимических маркеров острой фазы воспаления. Боли в суставах могут быть признаком артрита, в том числе ревматоидного, артроза, остеоартроза, подагры, хондрокальциноза, болезни Бехтерева и других заболеваний. Позволяет выявить возможную причину, а также дифференцировать различные формы артритов.
Какие тесты входят в данный комплекс:
· Клинический анализ крови (c лейкоцитарной формулой);
· Скорость оседания эритроцитов (СОЭ);
· Мочевая кислота в сыворотке;
· С-реактивный белок, количественно (метод с нормальной чувствительностью);
· Антинуклеарный фактор на HEp-2-клетках;
· Антитела к экстрагируемому ядерному антигену (ENA-скрин).
Какой биоматериал можно использовать для исследования?
· Проточная цитофлуориметрия: Клинический анализ крови (c лейкоцитарной формулой);
· Метод капиллярной фотометрии : СОЭ;
· Клоттинговый метод (детекция бокового светорассеяния, определение процента по конечной точке): Фибриноген;
· Иммунотурбидиметрия: Антистрептолизин О, С-реактивный белок, Ревматоидный фактор;
· Ферментативный колориметрический метод: Мочевая кислота;
· Непрямая реакция иммунофлюоресценции: Антинуклеарный фактор на HEp-2-клетках;
· Иммуноферментный анализ: Антитела к экстрагируемому ядерному антигену (ENA-скрин).
Как правильно подготовиться к исследованию?
- В течение суток до исследования не употреблять алкоголь, а также лекарственные препараты (по согласованию с врачом);
- Не принимать пищу в течение 12 часов перед анализом;
- Исключить физическое и эмоциональное перенапряжение в течение 24 часов до исследования;
- Не курить 3 часа до исследования
Общая информация об исследовании
Боли в суставах могут быть признаком артрита, в том числе ревматоидного, артроза, остеоартроза, подагры, хондрокальциноза, болезни Бехтерева и других заболеваний.
Воспаление суставов также может быть вызвано инфекционными или системными заболеваниями: грипп, скарлатина, туберкулез, гонорея, хламидиоз, а также хроническим очагом инфекции, вызванной стафилококками или стрептококками. В основе многих заболеваний суставов лежит воспалительный процесс, который становится причиной нарушений подвижности со стороны опорно-двигательной системы.
Воспаление является биохимической защитной реакцией организма в ответ на повреждение тканей, может носить как острый, так и хронический характер. Так, например, при ревматоидном артрите процесс системного хронического воспаления сопровождается повышением скорости оседания эритроцитов (СОЭ) и концентрации таких острофазных белков, как фибриноген и С-реактивный белок. Фибриноген является одним из факторов, известных под названием «ревматические пробы». Уровень фибриногена резко возрастает в крови при воспалении или повреждении ткани.
Антистрептолизин-О является одним из лабораторных маркеров ревматизма, применяется для дифференциальной диагностики ревматизма и ревматоидного артрита (в случае РА уровень антистрептолизина-О значительно меньше).Повышение данного показателя свидетельствует о сенсибилизации организма к стрептококковым антигенам.
Повышенное содержание мочевой кислоты является одним из признаков подагры, ревматизма, артрита и других нарушений. Если скорость синтезирования мочевой кислоты превышает скорость ее выведения из организма, нарушается процесс пуринового обмена. Задержка этого вещества в организме влияет на деятельность почек, развивается почечная недостаточность, влекущая за собой воспаления суставов, при котором кристаллы мочевой кислоты откладываются в суставной (синовиальной) жидкости.
Ревматоидный фактор (РФ) входит в список стандартных критериев ревматоидного артрита, установленных Американской ассоциацией ревматологов (AAR). Определяется у 75-80 % больных ревматоидным артритом, однако не является специфичным для ревматоидного артирита, а указывает на наличие подозрительной аутоиммунной активности. Его также обнаруживают при синдроме Шегрена, склеродермии, дерматомиозитах, гиперглобулинемиях, В-клеточных лимфопролиферативных заболеваниях. Около 30 % пациентов с системной красной волчанкой (СКВ), не имеющих признаков ревматоидного артрита, РФ-позитивны. Чувствительность РФ к ревматоидному артриту составляет всего 60-70 %, а специфичность 78 %.
Ревматоидный фактор – это антитела против фрагментов иммуноглобулина класса G (IgG). Чаще (до 90 % случаев) эти антитела относятся к иммуноглобулинам класса М (IgM), редко встречаются IgG, IgA, IgE. Несмотря на низкую специфичность, наличие РФ считается важным прогностическим признаком для исхода ревматоидного артрита.
Антинуклеарные антитела (другое название – антинуклеарный фактор) – гетерогенная группа антител, реагирующих с различными компонентами клеточного ядра. У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения. Утрата ряда легкорастворимых компонентов из ядра клеток НЕр-2 (стандартизованные клетки, которые используют при проведении анализа) или их перераспределение в цитоплазму может явиться причиной выявления низких титров антинуклеарного фактора на клеточной линии НЕр-2.
Целесообразно совместно с определением антинуклеарного фактора использовать определение специфичности антинуклеарных антител, что позволяет избежать ложноотрицательных результатов при системных ревматических заболеваниях. Под определением «специфичность антинуклеарных антител» понимают определение аутоантител к конкретным антигенам, для чего используют определение экстрагируемого ядерного антигена (ENA-скрин). ЕNА представляет собой легко растворимые компоненты ядра клетки. В данный тест входят антигены RNP-70, RNP/Sm, SS-A, SS-B, Scl-70, центромерный белок В и Jo-1, причем ряд из них получают рекомбинантным методом.
Благодаря высокой чувствительности, составляющей 95-98 %, комбинированное применение двух тестов позволяет проводить как раннюю диагностику системных заболеваний, так и уточнение диагноза системного заболевания при неясной клинической картине.
Специфичность ENA-скрининга несколько уступает специфичности исследования на антитела группы ENA посредством метода иммуноблота. Этот факт имеет особое значение в случае обследования лиц с подозрением на наличие системной красной волчанки, а также смешанного заболевания соединительной ткани. С учетом этого при положительном результате ENA-скрининга выполняется дополнительное подтверждающее исследование – иммуноблот.
Обнаружение антител указывает на наличие аутоиммунного нарушения, однако не указывает конкретное заболевание, поскольку тест является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
Для чего используется исследование?
- Дифференциальная диагностика артритов;
- Диагностика системных аутоиммунных заболеваний;
- Для диагностики ревматоидного артрита и синдрома Шегрена, а также для отличия их от других форм артрита и заболеваний со сходными симптомами.
Когда назначается исследование?
- При симптомах аутоиммунного заболевания (длительное повышение температуры, боли в суставах, усталость, потеря массы тела, изменение кожных покровов);
- При выявлении изменений, характерных для системных заболеваний соединительной ткани (повышение СОЭ, уровня С-реактивного белка, циркулирующих иммунных комплексов);
- При ревматоидном артрите (определение активности процесса, прогноз и контроль лечения заболевания);
- При подозрении на подагру (главный симптом – боли в суставах, чаще всего в большом пальце стопы);
- При нaличии утpeннeй cкoвaннocти или тугoпoдвижнocти cуcтaвoв.
Что означают результаты исследования?
Для постановки диагноза важно использовать комплексное обследование, которое включает в себя лабораторную диагностику, клинические данные и современные методы инструментального обследования суставов: КТ, МРТ, УЗИ.
Клинический анализ крови (c лейкоцитарной формулой)
Референсные значения: расшифровка общего анализа крови (см. подробное описание)
Лейкоцитарная формула обычно интерпретируется в зависимости от общего количества лейкоцитов. Если оно отклоняется от нормы, то ориентирование на процентное соотношение клеток в лейкоцитарной формуле может приводить к ошибочным заключениям. В этих ситуациях оценка производится на основании абсолютного количества каждого вида клеток (в литре – 10 12 /л – или микролитре – 10 9 /л).
источник