Биопсия ворсин Хориона – специальный медицинский тест, проводится в промежутке с десятой по двенадцатую неделю беременности (точный срок «интересного положения» устанавливается по УЗИ). С его помощью можно узнать самую полную информацию о состоянии эмбриона на данный момент.
Приблизительно к 16-ой неделе «интересного положения» происходит полное преобразование хориона в плаценту. Но еще до 19-ой недели можно сделать биопсию хориона тканей, которые нужны для проведения исследования (бывает, что по определенным причинам в идеальный срок тест проведен не был). Но забираться будет уже материал из плаценты, а не из хориона.
При биопсии отбираются клетки, расположенные в наружной оболочке плода, прилегающей непосредственно к матке. Эта оболочка целиком покрыта ворсинами и называется хорионом.
Один из значительных минусов процедуры – это цена проведения данной процедуры. Но, как говорится, не тот случай, чтобы экономить.
Определение состояния здоровья плода
Для чего необходима данная процедура:
- чтобы узнать, присутствуют ли у растущего эмбриона какие-либо отклонения или повода для беспокойства нет;
- при помощи данной процедуры диагностируются многие болезни, в том числе наследственные (например, гемофилия);
- анализ на биопсию хориона с весьма высокой, почти 100%-ной, вероятностью позволяет выявить различные пороки у плода, которые возникли из-за хромосомных нарушений (наиболее известным и распространенным подобным пороком является синдром Дауна);
- по результатам теста у женщины есть время, чтобы взвесить все «за» и «против» и принять окончательное решение: сохранять ей беременность или нет (в случае, если она узнает о возможных рисках и аномалиях развития эмбриона).
Показания к проведению следующие.
- Биопсия ворсин хориона настоятельно рекомендуется беременным женщинам, которые уже отметили 35-летие. Это связано с тем, что существует прямая зависимость частоты встречающихся врожденных пороков от возраста женщины. Чем старше будущая мама, тем, соответственно, выше риск.
- У женщины уже была беременность, в результате которой появился ребенок с врожденными пороками.
- У будущей мамы когда-либо ранее случался самопроизвольный выкидыш или рождался мертвый ребенок.
- В медицинской карте указано, что будущая мама когда-либо обращалась с жалобой на длительное отсутствие менструаций (более 6 месяцев в году).
- Результаты первого обязательного для всех будущих мам УЗИ, которое проводится с 12-ой по 14-ую неделю беременности, показали, что у плода имеется предрасположенность к аномалиям в развитии.
- Родители долго не могли самостоятельно зачать ребенка, вследствие чего им был поставлен диагноз первичного бесплодия.
- Родители являются кровными родственниками (риск патологий у плода велик, биопсия хориона обязательна).
- Один из родителей (или оба) имеют генетические расстройства. Тест позволит определить, передались ли эти расстройства плоду.
- Необходимо установить пол будущего малыша (некоторые генетические заболевания характерны только для мальчиков, например, гемофилия любого типа).
- Не зная о беременности, женщина сделала рентгеновский снимок.
- На раннем сроке «интересного положения» женщина принимала лекарственные препараты, оказывающие отрицательное воздействие на зарождающуюся жизнь. В данном случае биопсия хориона, проведенная на 10, 11 или 12 неделе, обычно показывает, что риск врожденных пороков у плода крайне велик.
- На момент, когда зачатие уже произошло, на будущую маму воздействовали неблагоприятные факторы. Например, она могла побывать в зоне с высоким радиоактивным фоном или надышаться вредными веществами.
Процедура проводится только по рекомендациям врача
Как проводится биопсия хориона во время вынашивания ребенка, фото и описание смотрите ниже.
| Вид биопсии | Как ее делают |
| Влагалищная | В полость матки напрямую через влагалище и канал шейки матки аккуратно вводится зонд (это тонкая гнущаяся трубочка), с ее помощью специалист отщипывает образец ворсин хориона для дальнейшего анализа. |
| Брюшинная | При помощи очень тонкой иглы делается прокол в коже живота беременной женщины, после чего забираются клетки хориона для исследования. |
О биопсии хориона встречаются разные отзывы. Преимущественное большинство женщин отмечает, что процедура эта безболезненна, хотя и малоприятна: как физически, так и психологически.
В основном негативно о биопсии ворсин хориона отзываются те, кто делал ее в положенный срок, но результаты не подтвердились или оказались недостаточно достоверными. Такое крайне редко, но случается, ведь достижения современной медицины не совершенны на 100%.
О результатах биопсии ворсин хориона с выявленным риском возникновения синдрома Дауна у плода медицинский персонал обычно сообщает максимально быстро, буквально сразу, как они стали известны. И наоборот, отсутствие вестей в данном случае и есть хорошая новость.
Тест на выявление возможных аномалий развития у плода – это, безусловно, важная процедура, но, к сожалению, она не является абсолютно безопасной как для плода, так и для самой беременной женщины. После проведения биопсии хориона возможны осложнения для будущей матери и/или вынашиваемого плода.
Анализ на наличие патологий
Риск для будущей мамы: при проведении теста в полость матки может попасть инфекция.
- угроза выкидыша, спровоцированная отслойкой плодного яйца;
- ребенок может родиться с малой массой тела (до 2,5 кг);
- ребенок может родиться раньше положенного срока.
Вышеназванные риски практически сводятся к нулю, если процедура проводится высококвалифицированным и опытным специалистом.
Многие женщины задаются вопросом: делать биопсию ворсин хориона или амниоцентез, при котором берется для анализа околоплодная жидкость? Стоит отметить, что опасность для матери и эмбриона в обоих случаях будет приблизительно одинакова. Достоверность обоих тестов также не отличается.
Однако амниоцентез проводится в другие сроки: с 15 по 20-ую неделю «интересного положения» (биопсия с 10 по 12 неделю). Если будет принято решение прервать беременность, то на 20-22 неделях риск возможных осложнений от проведения аборта для женщины меньше, что является определенным плюсом для выбора биопсии.
Делать трансцервикальную биопсию ворсин хориона при наличии одного или нескольких децидуидальных полипов не рекомендуется, удалять полипы также не стоит – это является угрозой выкидыша, а также может вызвать преждевременные роды.
Противопоказаниями для проведения процедуры также являются:
- угроза выкидыша;
- воспалительные заболевания женских органов или кожи живота (зависит от проводимого вида биопсии);
- ВИЧ-инфекция будущей матери – не повод отказаться от теста, но поскольку повышается вероятность передачи инфекции от матери к плоду, женщине назначается повышенная доза антиретровирусных препаратов.
Об авторе: Боровикова Ольга
источник
Цель этой статьи – помочь ответить на вопрос: Нужно ли вам проходить генетические анализы: скрининг, биопсию хориона, амниоцентез, кордоцентез и прочие?
Моя личная позиция такова – если у вас нет реальных и весомых причин проходить эти обследования (вы не попадаете в группу высокого риска) – не сдавайте и не волнуйтесь по этому поводу. Читая статью, вы поймете, почему я пришла к такому выводу.
Я подготовила полный материал, в котором использованы только подтвержденные данные и проверенная информация, никаких домыслов, вымыслов и прикрас.
Я не нахожусь под влиянием какой-либо системы, и поэтому могу говорить то, что есть на самом деле – на меня не давит госпиталь с его, порой, коммерческими целями, не давит министерство здравоохранения со своими целями, я не провожу генетические анализы и поэтому не нуждаюсь в их рекламировании.
Последние 10-20 лет изучением гена занимаются ведущие ученые мира, эта область очень интересна и перспективна, многие передовые государства уделяют этому повышенное внимание и вкладывают немалые деньги в исследования.
Результаты этого внимания мы можем видеть повсеместно – клонирование, генная модификация организмов, исследование гена человека. Вполне естественно, что ученые постарались разработать и ввести в практику исследование генов еще не рожденного человека, чтобы предотвратить появление на свет детей с сильными отклонениями и заболеваниями. Область медицины, которая занимается выявлением врожденных пороков и наследственных заболеваний до родов, называется –пренатальная диагностика.
Пренатальная диагностика включает в себя все виды анализов для выявления патологий: это и пренатальный скрининг, и биопсия хориона, и амниоцентез, и кордоцентез и другие. Мы будем разбирать их по порядку, от самых простых анализов – к более сложным.
Включает в себя: ультразвуковой скрининг – УЗИ плода в течение беременности и биохимический скрининг, еще его называют «тройной тест».
Обычно врачи начинают диагностику с самого «легкого», безболезненного, не инвазивного (без вмешательств в организм мамы) анализа – ультразвукового исследования.
УЗИ – это достаточно универсальный способ исследования плода, применим он и в выявлении пороков развития.
Во время УЗИ специалист измеряет размеры всех частей тела ребенка: рук и ног, смотрит внутренние органы, проверяет, как развит головной мозг ребенка, голова, шея, лицо и др. Сравнивая полученные показатели с нормой, врач может заподозрить какую-либо патологию.
Кому и зачем нужно сдавать этот тест:
При здоровой, нормально протекающей беременности УЗИ нужно делать минимум трижды — в 11-14 недель, 20-24 недели, 30-32 недели.
На УЗИ в 10-14 недель врач может обнаружить грубые дефекты развития – анэнцефалию (отсутствие мозгового черепа), омфалоцеле (аномалию пупочного канатика), шейную гигрому и некоторые другие.
Также врач может определить индикаторы или признаки (маркеры) хромосомных и ряда нехромосомных аномалий развития плода, в частности — толщину воротникового пространства(ТВП, или воротниковой зоны, шейной складки). Нормальное значение ТВП – менее 3 мм.
В 20-24 недели УЗИ уже позволяет выявить большинство грубых анатомических аномалий развития – пороки головного и спинного мозга, почек, лицевые расщелины, грубые пороки сердца, дефекты развития конечностей, аномалии желудочно-кишечного тракта.
Большинство аномалий, выявленных в этот период, к сожалению, не подлежат хирургическому лечению и являются медицинским показанием к прерыванию беременности.
На этапе 30-32 недели можно обнаружить аномалии развития с малой анатомической выраженностью – пороки сердца, гидроцефалию, обструкцию (сужение) мочевыводящих путей. Большинство из этих пороков, можно успешно устранить хирургически после рождения ребенка.
Точность теста:
Нельзя сказать, что УЗИ совсем уж не точный анализ, но только не в отношении генетических заболеваний. Здесь могут быть погрешности за счет неправильно определенного срока беременности: специалист УЗИ смотрит на то, как развиты те или иные органы, части тела малыша, опираясь на общие параметры, соответствующие возрасту ребенка. Поэтому, во-первых, могут быть погрешности с точным определением возраста. Во-вторых, каждый ребенок индивидуален и может развиваться совершенно по-разному.
Ошибки могут возникать, если вам попался не очень опытный специалист или неисправная аппаратура.
Поэтому, очень важно чтобы все время беременности вас смотрел один и тот же, квалифицированный врач на хорошей аппаратуре. Даже если УЗИ у такого врача стоит дороже – не жалейте на это денег, вы убережете себя от лишних нервов, дополнительных анализов, чтобы перепроверить результаты «плохого» УЗИ.
Существует, например, множество ультразвуковых вариаций почечно-лоханочного аппарата. Бывали такие случаи, что при первом осмотре заподозрили какую-то аномалию развития, через месяц – все в норме.
Вот, например, случай из моей практики. На прерывание беременности по медицинским показаниям пришла женщина с первой беременностью в сроке 22 недели. Врачи ультразвуковой диагностики выявили множественные пороки развития – гидроцефалию, порок сердца, наличие жидкости в брюшной полости ребёночка. Поскольку в момент обращения в клинику у неё были тяжёлые проявления респираторной вирусной инфекции, которая сопровождалась высокой температурой и выраженной интоксикацией, мы отложили процедуру прерывания беременности на 10 дней. Через 10 дней женщина была вновь госпитализирована. Повторное УЗИ не выявило прежних изменений у ребёнка. Посоветовавшись с матерью, мы решили отказаться от прерывания беременности, в итоге, беременность завершилась рождением здорового малыша…
Болезненность теста:
Время ожидания результатов:
Результаты готовы сразу, и врач, как правило, все комментирует, когда делает исследование. Он может сделать первое фото ребеночка, записать в реальном времени работу сердца.
Последствия теста и уровень вмешательства в беременность:
Сейчас очень активно ведутся исследования влияния ультразвуковых волн на ребенка, и уже есть предварительные результаты, позволяющие говорить о том, что никакой пользы от ультразвуковых волн нет.
На ранних сроках, когда идет закладка всех органов и систем ребенка (до 3 месяцев), воздействие УЗИ наиболее сильно. Именно поэтому я советую ограничить УЗИ до минимума, и оставить только самое необходимое: 2-3 раза за всю беременность, начиная с 12-14 недели.
Однако если сравнивать УЗИ с другими методами пренатальной диагностики, такими как: биопсия хориона, амниоцентез, то воздействие УЗИ можно считать просто незаметным.
По сути, это сдача анализа крови беременной женщины на уровень ХГЧ (хорионического гонадотропина человека), АФП (альфа-фетопротеина) и свободного эстриола. Тест проводится между 16-й и 18-й неделями беременности, утром и строго натощак.
Суть теста в том, чтобы по этим трем показателям (ХГЧ, АФП, эстриол) рассчитать вероятность возникновения различных патологий, я подчеркиваю, только вероятность.
Почему только вероятность?
Потому что, получив результаты тройного теста, врач должен выяснить все о беременной – вес, возраст, болезни и затем принять решение, а нормальны ли эти показатели при ее весе, возрасте, здоровье.
Чтобы результат теста был качественным, нужно учесть все показатели:
- Возраст матери
- Срок беременности
- Многоплодность беременности (при многоплодной беременности показатели теста, как правило, повышены и риск рассчитать невозможно. Поэтому проведение биохимического скрининга в этом случае не целесообразно вовсе).
- ЭКО
- Вес женщины (при большой массе тела показатели могут быть повышены, у женщин астенического телосложения наоборот занижены).
- Повлиять на результаты анализов могут также вредные привычки, особенно курение при беременности.
- Заболевания матери при сдаче анализа (например, простуда, сахарный диабет).
Как видите, на результат влияет большое количество различных показателей, все это усложняет интерпретацию результатов для врача. Кроме того, чтобы делать какие-то выводы относительно патологии, должны быть изменения во всех трех показателях (ХГЧ, АФП, эстриол). Отклонение от нормативных показателей одного компонента, например АФП, не несёт никакой диагностической значимости.
Кому и зачем нужно сдавать этот тест:
Обычно в медицинской практике предлагают пренатальный скрининг женщинам, если:
- Женщина подвергалась влиянию различных вредных факторов: радиации, химическим ядам и пр.
- До этой беременности были самопроизвольные выкидыши
- Женщина перенесла сильные вирусные инфекции на ранних сроках беременности
- Женщина старше 35 лет
- Женщина страдает алкоголизмом, наркоманией
- В семье уже есть ребенок с врожденной патологией
- У членов семьи женщины есть какие-либо наследственные заболевания
- Женщина принимала сильные лекарственные препараты на ранних сроках беременности
- Женщина беременна от близкого родственника
«Тройной тест» позволяет заподозрить следующие отклонения: синдром Дауна, синдром Эдвардса, синдром Патау. А также численные аномалии половых хромосом: моносомию X (MX, синдром Тернера), XXX (трисомию X), XXY (синдром Клайнфельтера), XYY. Определение пола плода (XX или XY) – помогает в выявлении риска таких заболеваний, как: гемофилия, мышечная дистрофия Дюшенна или врожденной гиперплазии надпочечников.
Точность теста:
Основным недостатком исследования является его, мягко говоря, неточность.
Ложноположительный результат вполне возможен, если врач неправильно учел все показатели, например, неправильно определил срок беременности, не учел отклонений в весе мамы, не знал, что мать курит, не распознал начавшуюся простуду или ОРВИ и тому подобные.
Но, что интересно, научные исследования доказывают, что даже если врач учел верно все показатели, неточность (чувствительность) скрининга на сроке в 15-18 недель достигает 68-98% при выявлении аномалий нервной системы и 65-75% – при выявлении хромосомных болезней (результаты исследования В. С. Баранова, Т. В. Кузнецовой – «Современные алгоритмы пренатальной диагностики наследственных болезней» Санкт-Петербург, 2009, с.28-29).
Болезненность теста:
Время ожидания результатов:
Зависит от применяемых для расчета систем, при хорошем техническом оснащении лаборатории требуется от нескольких часов до 3-4 дней.
Последствия теста и уровень вмешательства в беременность:
«Тройной тест» не несет прямой угрозы ни ребенку, ни матери, процедура проста и безболезненна. Однако, в силу того, насколько «приблизительны» результаты часто женщина просто располагает ложной информацией, на основании, которой дальше уже назначают более опасные анализы: хорионбиопсию (11-14 неделя), амниоцентез (16-20 неделя), риск невынашивания ребенка при которых существенно выше.
Кроме того, нельзя забывать, насколько сильный стресс можно испытать, получая результаты анализов с подозрением на тяжелейшую патологию своего ребенка. Одни эти страхи могут повлечь за собой непоправимые последствия.
Однако проведение массового пренатального скрининга регламентировано (а значит обязательно) приказом Министерства Здравоохранения Российской Федерации для уменьшения частоты различных врождённых аномалий в частности болезни Дауна.
В других странах мира пренатальный скрининг не является рекомендуемым и обязательным. Именно по причине того, что этот скрининг не может определить все возможные проблемы или гарантировать полное отсутствие проблем со здоровьем ребёнка.
Дорогие будущие мамочки, хочется ещё раз подчеркнуть, что пренатальный скрининг – это не метод постановки диагноза, это система расчёта возможных рисков!
Да, и еще. Я часто вижу на форумах, как мамочки делятся результатами тестов и пытаются сравнить их показатели. Делать это бессмысленно, так как каждая лаборатория считает показатели с применением своих собственных расчётных таблиц. Вы, сравнивая, не учитываете те самые показатели – вес, возраст и прочие, а значит, сравниваете слона с деревом.
Практически всегда «тройной тест» делают вместе с УЗИ, так как уже достоверно доказано, что сочетание этих анализов повышает точность диагностики. Профессор Карен Брондум-Нилсен из Дании, Институт Кеннеди, продемонстрировал в своих исследованиях, что такое сочетание двух анализов может уменьшить на 50%рождение детей с болезнью Дауна.
Поэтому врач, ведущий вашу беременность, должен взять результаты обоих анализов и уже на их основании делать какие-то выводы.
Если совместные результаты «тройного теста» и УЗИ показывают высокую вероятность наследственных патологий, то вам порекомендуют сделать более инвазивные (с большим вмешательством) анализы для диагностики кариотипа плода. КАРИОТИП – это совокупность признаков хромосомного набора (число, размер, форма хромосом), характерных для человека.
Биопсия хориона назначается на 11-14 неделе беременности. С помощью катетера, вводимого через шейку матки или иглы через брюшную стенку, под контролем ультразвукового исследования производится забор или «отщипывание» ворсин хориона. Ворсины хориона представляют собой мелкие пальцеобразные выросты, которые находятся в плаценте. Гены этих ворсинок идентичны генам плода.
До того как идти на этот анализ, нужно пройти обследование: сдать кровь, мочу и мазок на наличие инфекций. Если есть хоть какие-то подозрения на инфекцию, делать анализ нельзя, очень высока вероятность заражения ребенка во время теста.
Анализ проводится с помощью местного обезболивания, иногда женщину после него оставляют под наблюдением в больнице на несколько дней.
Кому и зачем нужно сдавать этот тест:
Этот тест нужно сдавать, только если вероятность заболевания плода очень велика. Например, если результаты УЗИ и биохимический анализ крови показывают высокую вероятность какого-то отклонения, и плюс к этому, если вы попадаете в одну или несколько категорий, отмеченных выше: алкоголизм и наркомания, сильное радиоактивное облучение, химическое отравление, если в семье уже есть дети или родственники с тяжелыми отклонениями, если вы переболели тяжелыми вирусными заболеваниями, если вы принимали какие-то сильные препараты на ранних сроках беременности, если у вас уже были один или несколько выкидышей ранее, если вы старше 35 лет.
Точность теста:
Этот тест имеет наивысшую точность среди всех пренатальных тестов. Но и он не сможет дать вам 100% уверенность в здоровье или болезни малыша.Отрицательный результат теста подтвердит, что у плода нет аномалий развития на хромосомном или генном уровне. Это, безусловно, хороший показатель, однако, помните, что ни одна процедура не может исключить возникновение проблем со здоровьем или гарантировать, что малыш родится полностью здоровым.
Болезненность теста:
Тест инвазивный, следовательно, болезненный. Но сейчас в лабораториях используют очень надёжные методы обезболивания, не вредящие малышу.
Время ожидания результатов:
Последствия теста и уровень вмешательства в беременность:
Этот тест не относится к безопасным процедурам, и может стать причиной сразу нескольких осложнений:
- риск выкидыша на 0,5 – 2% выше риска выкидыша у женщин, не подвергавшихся этому анализу
- ребенка могут заразить при тесте
- есть опасность смешения крови, если у вас с ребенком разные резус-факторы крови
- ребенок подвергается длительному влиянию ультразвуковых волн
Вывод из всего вышесказанного такой – этот тест имеет наивысшую точность среди всех пренатальных тестов, но несет риск прерывания беременности.
Повторюсь, что делать этот анализ рационально и хоть как-то оправдано только в том случае, если у вас действительно есть весомые показания для этого, а именно: патологии на УЗИ скрининге, высокая вероятность на биохимическом анализе, вы попадаете в группу риска по одному или нескольким показателям.
Помните, что после этого теста может случиться выкидыш, произойти инфицирование. Прежде чем проводить это исследование, посетите нескольких врачей, проконсультируйтесь с независимым экспертом, напишите мне. Этот шаг должен быть взвешен и обдуман не один раз.
Мне порой женщины рассказывают страшные вещи на приеме, то врач направил сразу на биопсию, без скрининга только потому, что ей 38, другую заставляют пройти все тесты и биопсию на «всякий случай», потому что мужу 50. Бывает, что на УЗИ увидят, дефект воротниковой зоны и сразу предлагают аборт, а через неделю все нормализуется и ребеночек добирает свое, таких случаев масса. Бывает даже так, что женщина, что-то прочитав, где-то послушав, делает биопсию хориона сама, чтобы перестраховаться… то по возрасту, то вроде какие-то таблетки пила на ранних сроках… то простуда у нее была…
Все это очень серьезно и очень важно. Не соглашайтесь ни на какие сложные процедуры, несущие риск вашему здоровью, здоровью малыша, трижды не подумав, не поговорив со специалистами и, не проверив все данные.
И дай вам Бог, чтобы все это прошло мимо вас!
И еще я хочу, чтобы вы знали, что биопсия хориона, которая проводится во втором триместре более безопасна нежели в первом. Кроме того, имеет значение метод забора ворсин хориона, есть два способа: трансабдоминальный (когда вводится игла через брюшную стенку) и трансцервикальный (когда вводится катетер через шейку матки). Так вот группа исследователей при наблюдении 130 421 женщин оценили сравнительную безопасность и диагностическую точность различных методов и пришла к следующему выводу:
Трансабдоминальный способ предпочтительнее и несет меньше рисков, если биопсию хориона нужно сделать в первом триместре до 15 недель. Трансцервикальный метод годится для второго триместра. (Alfirevic Z, Mujezinovic F, Sundberg K. Amniocentesis and chorionic villus sampling for prenatal diagnosis. Cochrane Database of Systematic Reviews 2003, Issue 3. Art. No.: CD003252. DOI: 10.1002/14651858.CD003252).
Это исследование околоплодной жидкости и находящихся в ней клеток плода. Клетки плода в амниотической жидкости – это слущенные клетки, выстилающие поверхность и полости тела, его слизистых, клетки кожи, они также содержат полный набор хромосом и генов плода. Амниоцентез проводят в 16-24 недели беременности.
По аналогии с биопсией хориона, под визуальным контролем на ультразвуковом аппарате с помощью длинной иглы прокалывается стенка матки, в месте свободном от плацентарной ткани, и берутся на анализ околоплодные воды. Перед этим анализом также необходимо сдать анализы на возможные инфекции, как при биопсии хориона.
Кому и зачем нужно сдавать этот тест:
Этот анализ позволяет исследовать более широкий спектр генных заболеваний, нежели при исследовании ворсин хориона или плаценты.
Точность теста:
Тест не может дать 100% точных результатов.
Болезненность теста:
Тест не очень болезненный. Это просто прокол брюшной стенки иглой. Больше нервных волнений и переживаний. Но я советую, все-таки, сделать обезболивание, чтобы лишний раз ничем не рисковать.
Время ожидания результатов:
Анализ проводится от 2 до 6 недель, связано это с тем, что клеток плода в амниотической жидкости мало, и этого материала для исследований не достаточно. Поэтому генетикам приходится «выращивать» клетки плода в строго определенных условиях с соблюдением режима температуры, созданием среды и прочее. Это может повлиять на точность теста. Так как для «выращивания» клеток человека должны использоваться очень сложные технологии, и любое отклонение от стандарта может привести к совершенно различным изменениям самих клеток.
Последствия теста и уровень вмешательства в беременность:
Вероятность выкидыша при проведении амниоцентеза на 0,5-1% выше, чем среди женщин, которые амниоцентез не делали. То есть этот анализ менее рискован, нежели биопсия хориона, но риск выкидыша остается. Так же остается неблагоприятное воздействие длительного воздействия ультразвука.
Выводы можно сделать абсолютно аналогичные тем, что я приводила к анализу биопсии хориона –для проведения амниоцентеза нужны очень ВЕСОМЫЕ причины. И эти причины нужно перепроверить несколько раз с разными специалистами. Амниоцентез плох еще и тем, что к тому моменту как вы получите результаты, вашему ребенку будет около 5 месяцев, прерывать беременность на этом сроке – огромная травма.
Мы сегодня обсудили самые популярные анализы: пренатальный скрининг, биопсию хориона и амниоцентез. Эти анализы назначают наиболее часто. Кроме них есть и другие подобные генетические анализы, например: кордоцентез (анализ пуповинной крови через прокол брюшной стенки матери), плацентоцентез (биопсия клеток плаценты через прокол брюшной стенки). Я не останавливаюсь на них подробно, так как все то, что мы говорили о биопсии хориона справедливо и для этих методов, они также несут в себе все риски, как при биопсии хориона.
Мне хочется, чтобы вы понимали, что генетика – это очень сложная наука, хороших специалистов генетиков пока очень мало в мире, развитие генетики только набирает обороты.
Помните, что проведение подобных анализов может иметь и коммерческую подоплеку – все-таки все эти анализы очень дорогая вещь, в разных странах СНГ цена анализа на биопсию хориона колеблется от 100 до 200 долларов.
Я считаю, что самая главная проблема всех диагностических тестов для выявления патологии внутриутробного плода состоит в том, что врач сам должен взвесить все полученные результаты и принять решение, что с ними делать, как их верно интерпретировать и как применять в каждом отдельном случае.
Другая проблема в оценке безопасности этих тестов, как для матери, так и для будущего малыша.
Биохимический и ультразвуковой скрининг безопасны, но их результаты, к сожалению, не точны. Другие тесты могут обеспечить высокую точность в постановке диагноза, но несут в себе повышенный риск.
Поэтому прежде, чем делать эти тесты, безопасные и небезопасные, вы должны точно определить, нужно ли вам это, есть ли у вас серьёзные аргументы в пользу проведения скрининга.
Если вам до 35 лет, у вас всё OK с наследственным анамнезом, беременность протекает нормально, или вы уже имеете здоровых детей у вас ничтожно малый риск рождения детей с врождённой аномалией.
Если какие-то риски есть, начните с пренатального скрининга, если нужно проведите его несколько раз, выберите лучшую лабораторию для сдачи анализов с проверенной репутацией и хорошими отзывами. Обсудите полученные результаты с несколькими врачами.
В силу того, насколько часты различные осложнения и как часто наши врачи стали отправлять женщин на эти анализы, я готова с каждой из вас провести консультацию по этому вопросу, мы вместе взвесим все за и против, чтобы принять одно из самых важных решений в вашей жизни.
С удовольствием разместим Ваши статьи и материалы с указанием авторства.
Информацию присылайте на почту admin@uti-puti.com.ua
Автор: Керимова Наталья Равильевна, доктор медицинских наук, профессор медицины, врач акушер-гинеколог, nataliakerimova.com
Добавлено: 18.03.2019
Просмотров: 7818 Рейтинг:
Ключевые слова: анализы, беременность, важно, биохимический скрининг, биопсия хориона, амниоцентез
источник
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
Биопсия хориона представляет собой метод инвазивной диагностики различной генетической патологии у развивающихся плодов. Она позволяет подтвердить или исключить хромосомные заболевания, определить носительство генетических мутаций. Установление пола также немаловажно ввиду того, что некоторые заболевания связаны с половыми хромосомами.
Оптимальные сроки для проведения исследования — первый триместр, между 9 и 12 неделями, когда ворсины хориона уже достаточно сформированы. С другой стороны, ранняя диагностика может помочь своевременно принять решение о прерывании беременности в случае тяжелой, несовместимой с жизнью или неизлечимой патологии.
Любое исследование во время беременности — стресс для будущей мамы, ведь от его результата зависит будущее развивающегося плода. К ультразвуковым осмотрам уже давно привыкли и врачи, и женщины, это неотъемлемая часть всего наблюдения за беременной. В случае сомнительных результатов УЗИ или явных данных за генетические отклонения приходится прибегать к более сложным и, в то же время, более информативным методикам.
При биопсии хориона происходит проникновение в матку через стенку живота или половые пути, поэтому процедура несет некоторые риски, а показания к ней должны быть основательны. Просто так ее не назначают, но, к сожалению, в последнее время проводят все чаще из-за возрастающего числа неблагополучно протекающих беременностей, участившихся мутаций вследствие неблагоприятной экологической обстановки, плохого питания и вредных привычек будущих родителей.

Результаты биопсии ворсин хориона можно получить уже спустя несколько суток. Несомненное преимущество — ранняя диагностика, дающая возможность своевременно определиться с целесообразностью дальнейшего развития беременности или лечебной тактикой.
Каким бы ни было заключение генетика, решение о судьбе плода остается за женщиной. Никто не в праве заставить ее сделать аборт, однако специалисты обязаны предельно подробно рассказать о полученных результатах, перспективах развития ребенка и возможных трудностях, с коими столкнется вся семья в случае появления на свет больного малыша.
Биопсия ворсин хориона назначается после первого скринингового УЗИ в первом триместре гестации при обнаружении признаков, характерных для хромосомных аномалий — подозрение на синдром Дауна, Эдвардса и другие. Кроме того, она может быть показана при неблагоприятном семейном анамнезе, когда определенные генетические мутации передаются из поколения в поколение либо возраст будущей мамы предрасполагает к спонтанным мутациям.
Показаниями к анализу считаются:
- Возраст беременной женщины более 35 лет;
- Наличие в семье детей с генетическими отклонениями, врожденными пороками или прерывания предыдущих беременностей по этим же причинам;
- Носительство одним из родителей или обоими генетических мутаций, передающихся по наследству;
- Определение посредством УЗИ косвенных признаков неблагополучия плода — толщины воротниковой зоны более 3 мм.
Биопсию хориона не проводят из любопытства или для определения пола ребенка, если последнее не связано с поиском патологии, сцепленной с полом. При назначении процедуры следует обязательно учитывать срок беременности, при этом не только запоздалая, но и слишком ранняя диагностика может навредить. К примеру, до 9 недели беременности ворсины хориона недостаточно зрелые, а вмешательство может спровоцировать выкидыш.
Женщинам после 35 лет могут рекомендовать генетическое исследование тканей плода из-за повышенного риска синдрома Дауна и некоторых других аномалий. Чем старше беременная, тем более вероятны различные отклонения, однако при хороших показателях скринингового УЗИ вмешательство вряд ли будет оправданным и просто так, для успокоения или любопытства, не будет проводиться.
Если в семье уже есть дети с врожденными пороками, предыдущие беременности заканчивались выкидышами или мертворождением, то риск мутаций тоже считается повышенным. Таким пациенткам биопсию назначает генетик.

Существуют семьи с неблагоприятным анамнезом, в которых генетические заболевания передаются из поколения в поколение. Для исключения такого варианта следует сделать биопсию ворсинок хориона на раннем сроке.
Помимо описанных, причиной исследования могут стать рентгенография или прием определенных препаратов в первые недели беременности, когда будущая мама еще не знала о своем «интересном положении». Риск тератогенного эффекта от излучения или лекарств заставляет провести диагностику инвазивным путем.
Биопсия хориона может быть проведена при многоплодной беременности, при этом особую важность составляет оценка генетического материала от каждого эмбриона. Специалист, осуществляющий манипуляцию, должен предельно точно определить расположение всех хорионов и взять ткань строго из них с соблюдением точной маркировки.
Диагностика хромосомных аномалий при многоплодной беременности имеет большое значение именно на ранних сроках, поскольку женщина может принять решение оставить лишь здоровые зародыши. В таком случае с возрастанием срока беременности увеличивается риск для развития здоровых эмбрионов при редукции тех, которые имеют отклонения.
Оптимальный срок для исследования — 10-11 недель, после первого УЗИ. Обязателен контроль хода процедуры посредством ультразвука для повышения точности забора материала и снижения риска осложнений.
Биопсия хориона может быть противопоказана при острых инфекционных заболеваниях у беременной, лихорадке, кровотечении из половых путей, множественной миоме матки и спаечной болезни малого таза, гнойничковых поражениях, экземе на коже живота в месте предполагаемой пункции, воспалении в половых путях (для трансцервикального доступа).
Самыми частыми диагнозами после биопсии можно считать синдромы Дауна, Эдвардса, Патау, Клайнфельтера, связанные с генными транслокациями, наличием лишних хромосом. Серьезной генетической патологией, диагностируемой пренатально, являются также муковисцидоз, протекающий тяжело и хронически, серповидно-клеточная анемия, излечение которой невозможно, хорея Гентингтона.
Помимо биопсии ворсин хориона, есть и другие инвазивные методы исследования, в частности, амниоцентез. Биопсия выгодно отличается от него тем, что возможна в гораздо более ранние сроки, а результат готов спустя всего несколько дней. Однако она имеет и недостатки:
- Риск прерывания беременности выше, нежели после амниоцентеза;
- Невозможность диагностики патологии нервной трубки;
- Недостоверность сведений при плацентарном мозаицизме, когда не все клетки хориона несут одинаковый набор хромосом, а в исследуемый материал могут попасть вполне «здоровые» вместо тех, которые несут мутации.
Перед проведением биопсии хориона женщина обязана дать свое письменное согласие на процедуру, будучи проинформированной о показаниях и противопоказаниях, рисках и возможных последствиях. Принятие решения об инвазивной диагностике почти всегда дается нелегко, ведь результат может оказаться неутешительным.
Первое, что должна сделать будущая мама — решить для себя, повлияет ли заключение генетика на ее планы относительно беременности. Есть женщины, которые заведомо знают, что не готовы растить тяжело больного ребенка, поэтому точные данные о генетическом заболевании станут поводом к прерыванию. Такие пациентки не склонны бояться процедуры или отказываться от нее, тем более, что анализ не обязательно покажет патологию. В части случаев плоды оказываются здоровыми и жизнеспособными, а беременность благополучно продолжается.
Другие женщины планируют рожать малыша вне зависимости от того, какая патология у него будет выявлена. Исходя из четкого плана родить, они могут отказываться от диагностики, что нельзя считать правильным. Обнаруженное заболевание у плода даст возможность и самой маме, и семье подготовиться к предстоящему уходу и лечению как психологически, так и материально, ведь многие заболевания требуют постоянной и дорогостоящей терапии, а в ряде случаев — множества оперативных вмешательств.
Женщина может отказаться от исследования независимо от дальнейших планов по сохранению или прерыванию беременности, но в случае, если принятие самостоятельного решения приводит в тупик, лучше посоветоваться с врачом-генетиком. Специалист поможет не только объективно взглянуть на ситуацию, но и осознать примерные последствия от рождения ребенка с тяжелой генетической патологией.
Важным моментом при планировании биопсии хориона представляется выбор клиники. Следует обращать внимание не только на стоимость услуг, которая очень разнится даже в пределах одного города, но и на профессионализм и репутацию персонала. Возможно, отзывы тех, кто уже прошел исследование в конкретном учреждении, а также статистика по осложнениям помогут определиться с выбором.
Цена на биопсию ворсин хориона колеблется в широких пределах — от 6 до 25 и выше тысяч рублей. Однако стоит помнить, что дороговизна — еще не залог успеха, равно как и относительно небольшая стоимость не говорит о низкой квалификации врачей.
Биопсия ворсин хориона проводится в амбулаторных условиях и не требует какой-либо специфической подготовки. Перед планируемым вмешательством женщине сделают УЗИ для уточнения локализации плаценты. В зависимости от ее расположения, специалист выберет технику пункции — через переднюю брюшную стенку или шейку матки. На момент исследования толщина хориона не должна быть менее одного сантиметра.
При подготовке к вмешательству женщина проходит стандартный перечень обследований:
- Общий анализ крови и мочи;
- Коагулограмма;
- Определение группы и резус-фактора крови;
- Исследование на ВИЧ, гепатиты, сифилис;
- Осмотр гинеколога с забором мазков на влагалищную флору.
Данные этих анализов дополняются протоколом ультразвукового осмотра и направлением генетика на цитогенетическое исследование. Если женщина страдает инфекциями половых путей, то назначается соответствующее лечение, а биопсия через шеечный канал противопоказана. ВИЧ-инфицированным пациенткам корректируется схема антиретровирусной терапии, увеличиваются дозы противовирусных препаратов.
В зависимости от выбранной техники пункции женщину просят явиться на обследование с полным или пустым мочевым пузырем. В случае трансцервикального доступа нужно тщательно провести все гигиенические процедуры и удалить волосы с лобка.
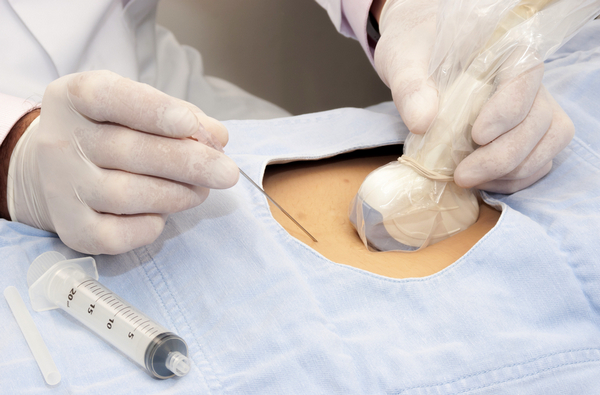
Перед пункцией кожа живота или промежность и половые пути обрабатываются антисептиком. При доступе через брюшную стенку кожа и подкожная клетчатка инфильтрируются анестетиком, чтобы сделать исследование безболезненным.

Трансцервикальная биопсия тоже требует обязательного УЗ-контроля. Женщину располагают в гинекологическом кресле как при стандартном осмотре, половые пути обеззараживают, шейку матки удерживают пулевыми щипцами, а затем через шеечный канал вводят специальный катетер, к которому присоединяют шприц в момент достижения катетером хориона.
Во время манипуляции пациентка может ощущать некоторый дискомфорт, однако бояться боли не нужно — ощущения сродни тем, которые появляются при осмотре и заборе мазков из шейки матки.
Взятие ткани для исследования производится длинной пункционной иглой и строго под контролем ультразвука, помогающего предельно точно определить траекторию движения иглы и глубину проникновения в матку. Биопсия берется из края плаценты, чтобы не травмировать иглой ткани плода. Полученный фрагмент хориона отправляется на цитогенетическое исследование.
Длительность всей процедуры составляет около четверти часа, а прокол производится примерно за минуту. Многих женщин пугает возможная боль, однако благодаря местному обезболиванию она не возникает, хотя неприятные ощущения все же возможны.
Если женщина имеет отрицательный резус-фактор, а ребенок — положительный, то после исследования вводится специальная сыворотка не позднее 48 часов после биопсии для предотвращения нежелательной реакции и профилактики выкидыша.
Сразу после манипуляции женщина может отправиться домой, и лучше, если весь оставшийся день она проведен дома, в спокойной обстановке. Не нужно нагружать себя работой, следует избегать подъемов тяжестей и исключить авиаперелеты, от половых контактов также нужно будет отказаться на ближайшие несколько дней.
В первые 1-2 дня после исследования возможны неприятные ощущения внизу живота и даже спазмы. Такая реакция считается нормальной, однако при сильных болях и любых выделениях из половых путей нужно незамедлительно идти к врачу ввиду высокого риска прерывания беременности.
Обычно результаты биопсии готовы уже через 2-3 дня, но иногда время ожидания может растянуться до двух недель. Это связано с тем, что разные клетки на питательной среде растут и размножаются с различной скоростью, и для точной диагностики может понадобиться более длительное время.
Результат, полученный после стандартного культивирования клеточной массы, считается очень надежным, хотя может потребовать больше времени, чем другие методы. В частности, при FISH-гибридизации оценить кариотип можно достаточно быстро, но недостаток метода — высокая стоимость. Во многих лабораториях используют сразу две методики, при этом данные гибридизации сообщают как предварительные.
Точность метода генетического исследования клеток хориона достигает 99%, а в результате будет точно указано отсутствие или наличие патологии, ее точная характеристика и особенности генетических отклонений. Однако в части случаев заключение может быть ошибочным — при мозаицизме, и тогда пациентке предложат сделать амниоцентез в более позднем сроке или сдать кровь на генетические аномалии у плода.
Если при биопсии было изъято недостаточное количество материала либо клетки не получилось культивировать, специалисты могут предложить повторное обследование, если срок гестации этому не противоречит. Нужно помнить, что повторные пункции хориона увеличивают риски невынашивания и инфицирования.
Последствия биопсии ворсинок хориона могут быть довольно серьезными. В их числе:
- Самопроизвольный аборт;
- Маточное кровотечение и формирование гематомы между плацентой и стенкой матки;
- Занесение инфекции с развитием хориоамнионита;
- Болевой синдром.
Среди опасных осложнений — выкидыш после вмешательства, на долю которого приходится менее 1% случаев. Многие акушеры уверены, что и эта цифра завышена, ведь процедура проводится под контролем УЗИ и по строгим показаниям, тем не менее, о такой вероятности всегда предупреждается будущая мама.
В целом, риск осложнений при биопсии хориона довольно низок и, как показывает практика, большую проблему составляет не сама процедура, а психологический стресс в связи с необходимостью ее проведения и возможными негативными результатами.
Помимо угрозы прерывания, существуют и другие риски. В частности, описаны случаи аномалий развития пальцев конечностей, которые регистрировались в конце прошлого столетия. К счастью, причина такого осложнения стала ясна — слишком раннее проведение процедуры. На сегодняшний день аномалии пальцев не встречается, так как биопсия ворсинок хориона не производится ранее 10 недели гестации.
При появлении болезненности в животе, каких-либо выделений, повышении температуры тела после проведенной биопсии следует незамедлительно обратиться к врачу для исключения осложнений.
Если анализ покажет наличие отклонений, то женщину оповестят об этом максимально быстро, чтобы она имела время для принятия решения либо о сохранении беременности, либо о ее прерывании, пока срок еще позволяет это сделать.
При недостаточно точных данных о наличии патологии, пациентке может быть предложен амниоцентез, который, в отличие от биопсии хориона, позволяет обнаружить дефекты нервной трубки. Амниоцентез имеет те же риски осложнений, но проводится на более позднем сроке, поэтому прерывание будет более опасным, нежели после биопсии, обнаружившей порок.
источник
Хорионбиопсия или биопсия ворсин хориона – это один из современных инвазивных методов прямой пренатальной диагностики. Он предназначен для забора образцов ткани эмбрионального происхождения с их последующим молекулярно-генетическим, цитогенетическим, биохимическим исследованием. Проводится хорионбиопсия строго по показаниям и только в определенные сроки гестации специалистами, которые имеют соответствующий сертификат и опыт.
Хорионом называют ворсинчатую внезародышевую внешнюю оболочку. Она формируется на 7-12 день после зачатия из слияния клеток внезародышевой мезодермы и трофобласта. А с конца первого триместра беременности хорион постепенно трансформируется в плаценту. При этом его третичные хорошо васкуляризированные ворсины образуют разветвления и формируют котиледоны (структурно-функциональные плацентарные единицы). При этом окончательно прекращается прямой контакт между материнским и плодовым кругами кровообращения.
К основным функциям хориона относят:
- Отграничение эмбриона от тканей стенки матки. При этом хорион своей ворсинчатой частью контактирует с децидуальной оболочкой (образующейся из эндометрия). А его гладкая часть является вторым слоем той части плодного мешка, которая и называется оболочкой плода.
- Обеспечение обмена веществ и газов между эмбрионом и материнской кровью (выделительная и трофическая функции). Это возможно благодаря прорастанию хориональных ворсин в стенки спиральных артерий стенки матки.
- Защита эмбриона от инфекционных агентов и токсинов. В полной мере этот барьер начинает работать с 10 недели гестации, когда начинается формирование плаценты. На ранних этапах беременности ворсины хориона еще не в состоянии адекватно фильтровать содержащиеся в крови женщины вещества. Поэтому этот период характеризуется достаточно высокой вероятностью возникновения нарушений эмбриогенеза токсического и инфекционного характера.
Ткани хориона имеют зародышевое происхождение. Так что их генетический материал в целом такой же, как у эмбриона. Да и взятие небольшой части хориона для исследования не влияет на процесс органогенеза будущего ребенка и в 97-99% случаев не является критичным для пролонгации беременности. Именно это и используется при проведении хорионбиопсии для пренатальной диагностики разнообразных наследственных аномалий.
В настоящее время биопсия ворсин хориона с последующим исследованием полученного материала позволяет выявить почти 3800 разнообразных заболеваний. Причем получаемый результат имеет высокую степень достоверности.
Диагностические возможности хорионбиопсии включают выявление следующих групп заболеваний:
- Разнообразных хромосомных аномалий (синдромов Дауна, Эдвардса, Тернера, Клайнфельтера, Патау и др.).
- Моногенных заболеваний с различным типом наследования.
- Ферментопатий – например, фенилкетонурии, синдрома Леша-Найхана, цитрулинемии, аргининянтарной ацидурии.
- Талассемии и других гемоглобинопатий.
- Многочисленных лизосомальных болезней накопления. К ним относят сфинголипидозы (болезни Фабри, Крабе, Ландинга, Тея-Сакса, Нимана-Пика, адренолейкодистрофии и др.), нарушения обмена углеводов (болезни накопления гликогена, болезнь Помпе), нарушения обмена гликозаминогликанов (различные мукополисахаридозы), нарушения обмена гликопротеинов.
Достоверность при выявлении этих заболеваний очень высока. Диагностические ошибки могут быть связаны с техническими погрешностями при заборе материала, когда в биоптат ворсин хориона попадают еще и ткани матки. Но такое встречается редко. Еще возможны ложноположительные результаты анализа на мозаицизм, когда эта хромосомная патология возникает только в клетках хориона.
Диагностические ошибки встречаются не более чем в 4% случаев. Причем обычно они связаны с гипердиагностикой, а не ложноотрицательным результатами. Так что метод в целом имеет высокую точность. Но присущи ему и некоторые ограничения. Например, биопсия хориона окажется неинформативной при наличии у эмбриона дефектов формирования нервной трубки, которые не связаны с патологией генетического материала.
Конечно, диагностические возможности метода зависят от технического оснащения медико-генетического центра и наличия в нем определенных реактивов. Поэтому при подозрении на определенную нечасто встречающуюся аномалию врач предварительно обязательно уточняет, можно ли провести необходимое исследование в данной лаборатории. При необходимости материал направляется в другой регион с соблюдением необходимых условий транспортировки.
Биопсия ворсин хориона – вовсе не рядовое исследование. Его проводят только при наличии определенных показаний, если неинвазивные методы диагностики не позволяют получить необходимую и достоверную информацию. Решение о такой манипуляции обычно принимается врачебной комиссией и требует обязательного информированного согласия женщины. Она вправе отказаться от предлагаемой диагностики, что не является основанием для каких-либо последующих ограничений в объеме назначаемого обследования и лечения.
К показаниям для хорионбиопсии относят:
- Предшествующее рождение у женщины ребенка с нарушениями, обусловленными любыми генными и хромосомными аномалиями. При этом учитывают и факт мертворождения или смерти новорожденного в первые несколько суток.
- Наличие в семье лиц с наследуемыми болезнями, даже если они не относятся к первой линии родства. Подтвержденное носительство хотя бы у одного из родителей рецессивного патологического гена (в том числе сцепленного с полом).
- Неблагоприятный результат первого обязательного пренатального скрининга (УЗИ и биохимическое исследование) с выявленным высоким риском наличия у эмбриона определенных хромосомных заболеваний.
Относительным показанием является также возраст женщины старше 35 лет. Ведь это сопряжено с повышенной вероятностью спонтанных критических мутаций, особенно при наличии других предрасполагающих к этому факторов.
Планируемая биопсия ворсин хориона может быть отложена или отменена в следующих случаях:
- высокий риск угрозы прерывания беременности – например, при истмико-цервикальной недостаточности, множественном миоматозе или наличии крупного узла миомы с существенной деформацией полости матки;
- уже диагностированный угрожающий аборт (высокий тонус матки, появление кровянистых выделений из половых путей);
- наличие у женщины лихорадки, текущей острой инфекции или клинически значимого обострения хронического инфекционно-воспалительного заболевания;
- особенности прикрепления хориона, что приводит к его труднодоступности для биопсии;
- диагностированные у женщины дерматит или инфекционное поражение кожи и подкожной клетчатки на передней брюшной стенке (при планируемой трансабдоминальной хорионбиопсии);
- вульвовагиниты инфекционного характера (в случае трансцервикальной хорионбиопсии);
- клинически значимое ухудшение общесоматического состояния беременной.
Сроки проведения биопсии ворсин хориона определяются периодом, когда у эмбриона уже заложены основные органы и системы, его оболочки имеют достаточно большой размер, но при этом еще окончательно не сформировалась плацента. Поэтому процедуру чаще всего проводят между 10 и 13 неделями гестации.
К тому же в этот период риск спровоцированных биопсией самопроизвольных абортов существенно ниже, чем на более ранних сроках. И врач обычно уже имеет результат первого базового пренатального скрининга, дающего ориентировочную информацию о наличии признаков некоторых наиболее часто встречающихся хромосомных заболеваний.
На более поздних сроках хорион уже постепенно трансформируется в плаценту. Взятие образца (части) этого образования тоже возможно. Но это иное исследование, которое называется плацентоцентезом или биопсией плаценты.
Возможна также комбинация нескольких методик. Например, иногда одним доступом (одномоментно) проводятся биопсия ворсин хориона и амниоцентез. Это позволяет существенно увеличить информативность и достоверность пренатальной диагностики, так как дает возможность получить сведения также об аномалиях развития плода или его инфицировании.
В настоящее время практикуют 2 вида хорионбиопсии:
- Трансабдоминальная, когда доступ к полости матки и плодным оболочкам осуществляется путем прокола передней брюшной стенки.
- Трансцервикальная – через цервикальный канал, без нарушения целостности стенки матки.
Трансабдоминальная биопсия хориона может быть одноигольной и двухигольной.
В настоящее время чаще всего отдают предпочтение трансабдоминальной методике. В этом случае специалист получает доступ к хориону, расположенному по передней или боковым стенкам на любом уровне. А вот при прикреплении эмбриона по задней поверхности матки целесообразно воспользоваться транцервикальной методикой.
Перед проведением манипуляции женщине назначается предварительное обследование. Оно включает общеклинические анализы крови и мочи, анализ на основные инфекции, мазок из влагалища на степень чистоты. Обязательной процедурой является также УЗИ, несмотря на недавно проведенный первый скрининг. Нередко сонографию осуществляют в день биопсии. Фактически специалист вначале оценивает состояние матки и положение эмбриона, после чего приступает к процедуре забора биоматериала.
Хотя хорионбиопсия и является инвазивной процедурой, она проводится в подавляющем большинстве случаев без использования анестезии. В случае трансабдоминальной методики может быть при необходимости использовано аппликационное обезболивание для снижения дискомфорта в момент прокола кожи.
Биопсия хориона проводится под обязательным УЗ-контролем положения пункционной иглы. При этом могут применяться метод свободной руки или специальный пункционный адаптер. За 1-2 часа до исследования женщине рекомендуется выпить несколько стаканов воды, что позволит наполнить мочевой пузырь и тем самым существенно улучшить визуализацию полости матки.
В целом процедура (при трансабдоминальном варианте) включает:
- Обработка антисептиком участка на животе, который предполагается использовать для пункции.
- Линейный прокол тканей передней брюшной стенки и матки с погружением кончика пункционной иглы до миометрия.
- Изменение положения иглы таким образом, чтобы она была направлена параллельно хориальной оболочке.
- Погружение иглы в хориальную ткань, извлечение мандрена и мягкая аспирация образца. При этом для забора материала к внешнему контуру иглы присоединяют шприц с транспортной средой. Если же используется двухигольная методика, в хорион погружают лишь внутреннюю иглу меньшего диаметра. А более толстая проводниковая игла выступает в качестве троакара для первоначального прокола брюшной стенки и стенки матки.
- Извлечение иглы, закрытие места прокола асептической повязкой, УЗ-контроль сердцебиения эмбриона и состояния стенки матки.
При трансвагинальной хорионбиопсии забор материала производят с помощью гибкого тонкого катетера с мандреном. При этом шейка матки фиксируется путем захвата пулевыми щипцами. Наконечник катетера также вводится в хорион параллельно стенке матки под УЗИ-контролем.
Обычно вся процедура занимает не более 30 минут. Хотя при расположении хориона по боковым стенкам матки или в ее углах возможны технические сложности с доступом, что увеличит продолжительность биопсии.
Для полноценной диагностики необходимо получить не менее 5 мг хориональной ткани. Оптимальный объем биоптата составляет 10-15 мг. Это позволит провести при необходимости несколько видов исследования.
Инвазивность этой методики – основной фактор риска развития возможных осложнений и последствий. Правда, возникают они нечасто и далеко не всегда связаны с техническими погрешностями проведенной биопсии или недостаточной опытностью врача. В целом по данным медицинской статистики, с серьезными осложнениями сталкивается не более 4-5% пациенток.
Возможные негативные последствия проведения биопсии ворсин хориона включают:
- Самопроизвольный аборт (выкидыш) в течение первых 5-7 дней после процедуры. Диагностируется в 2–2,5% случаев. Риск индуцированного прерывания беременности выше при трансцервикальной хорионбиопсии.
- Кровянистые выделения из половых путей, что встречается в основном у женщин после трансцервикальной хорионбиопсии. Они могут быть связаны не столько с собственно повреждением хориона, сколько с травмированием шейки матки пулевыми щипцами. Тем не менее появление у пациентки жалоб на кровомазание требует уточнения источника кровотечения с обязательным исключением угрожающего аборта. Около 20-25% женщин после трансцервикальной хоринобиопсии сталкиваются с таким явлением. И в большинстве случаев оно купируется самостоятельно и без каких-либо негативных последствий.
- Формирование ретрохориальной гематомы. Считается фактором, повышающим вероятность аборта. Но в большинстве случаев такая гематома рассасывается к 16 неделе гестации и не влияет на развитие плода. А при ее прорыве в полость матки у женщины могут появиться коричневато-кровянистые необильные выделения из половых путей.
- Развитие хориоамнионита. Является редким осложнением. Многие авторы указывают на отсутствие достоверных различий между частотой постбиопсионных и самопроизвольных хориоамнионитов.
- Нарушение целостности оболочек плода, что наиболее вероятно при трансцервикальной биопсии хориона. Чревато истечением амниотической жидкости и развитием инфекционных осложнений.
- При проведении хорионбиопсии на ранних сроках гестации возможны врожденные поперечные ампутации конечностей вследствие трофических нарушений в области вмешательства. К концу 1 триместра риск развития этого осложнения нивелируется. Именно поэтому с 1992 года хорионбиопсия проводится не ранее 8 недели гестации, предпочтительно с 10 недели.
- Повышение уровня сывороточного α-ФП. Носит транзиторный характер, не требует медикаментозной коррекции и обычно купируется к 16-18 неделям гестации. Тем не менее необходимо учитывать риск такого последствия при назначении биохимических скринингов 2 триместра, чтобы исключить ложноположительные результаты на вероятность пороков.
- Аллоиммунная цитопения у плода, что возможно при резус-конфликтной беременности. Для профилактики этого практикуется введение антирезусного иммуноглобулина ранее не сенсибилизированным женщинам с резус-отрицательной кровью, если отец ребенка резус-положительный. Препарат вводится обычно в первые 48-72 часа после проведенной хорионбиопсии.
В целом, несмотря на инвазивность, эта диагностическая методика редко приводит к развитию действительно тяжелых осложнений. Конечно, многое зависит от навыков врача и имеющейся у женщины и/или эмбриона патологии.
После биопсии ворсин хориона женщине обычно назначается профилактическая терапия, направленная на поддержание беременности. При этом рекомендуется временное ограничение физической активности, исключение подъема тяжестей и половых контактов. Могут быть также использованы препараты для снижения тонуса матки, увеличена доза получаемых беременной гормональных средств.
По показаниям проводят антибактериальную и кровоостанавливающую терапию, вводят антирезусный иммуноглобулин. Женщине также назначается контрольное УЗИ для оценки состояния плода.
Результаты биопсии обычно получают через 10-14 дней. Такой срок объясняется необходимостью транспортировки биоматериала в лабораторию, ожиданием роста клеток в специальной среде, проведением комплекса исследований. Но первые ориентировочные результаты могут быть известны уже в первые несколько дней.
При отрицательном результате женщина продолжает вынашивать беременность. Ей уже не приходится опасаться наличия у плода хромосомных и генных аномалий, болезней накопления. Если же из лаборатории был получен положительный ответ, беременная ставится перед выбором: пролонгировать или прерывать эту беременность. Решение остается за ней, заключение врачебной комиссии о целесообразности проведения аборта по медицинским показаниям носит рекомендательный характер.
При необходимости и доступности соответствующего специалиста женщине и ее супругу предоставляется возможность получения помощи психолога. Кроме того, в ряде случаев целесообразно проведение генетического консультирования для других родственников репродуктивного возраста. Это позволит заранее уточнить риск рождения у них ребенка с соответствующей аномалией.
При сохранении беременности в последующем решается вопрос о месте и способе родоразрешения, составляется план обследования и ведения новорожденного.
источник