В наши дни люди все чаще сталкиваются с различными патологиями эндокринной системы. Нередко встречается так, что показания гормонов в норме, а проблемы в этой области присутствуют.
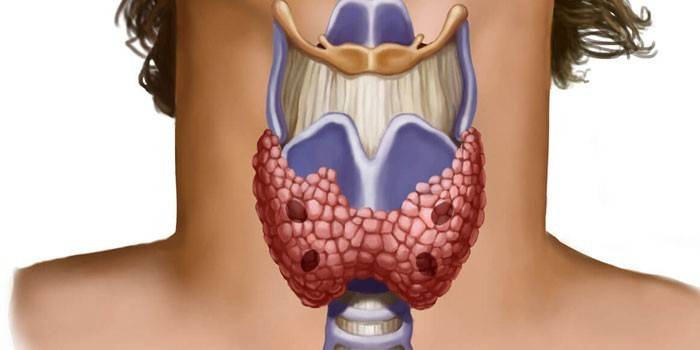
Среди данного типа патологий распространенной является болезнь щитовидной железы – увеличение узлов железы, которые могут быть одним из признаков онкологического заболевания.
Щитовидная железа – это орган эндокринной системы, основная функция — выработка гормонов. Расположена она на передней части шеи немного выше грудины, напоминает бабочку. Подробнее о том, где находится щитовидная железа читайте здесь.
В простонародье увеличение щитовидки, изменение ее размеров называют зобом. Такая патология может развиваться без нарушения гормонального фона. Однако онкология может присутствовать.
Распространенными видами зоба являются:
- Узловой зоб, название говорит уже само за себя, в структуре тканей щитовидки образовываются узлы, представляющие собой увеличение отдельных участков щитовидной железы; изменение размеров щитовидной железы происходит неравномерно.
- Диффузный зоб, увеличение тканей наблюдается равномерно и однородно, без наличия узлов, распространен среди людей, испытывающих недостаток йода.
- Кистозный зоб – неравномерное увеличение тканей, также как и при узловом, но изменение в тканях происходит путем коллоидных образований внутри структуры щитовидки, которые представляют собой наполненные вязкой жидкостью участки.
Рассмотрим частный случай диффузно-узлового зоба. Такое заболевание, можно обнаружить только при УЗИ-исследовании. Зачастую человек обнаруживает у себя данную патологию случайно, когда обследует другие органы.
Нередко встречается, когда симптомы зоба больной замечает сам:
- Образование припухлости в районе шеи.
При появлении данных симптомов, следует, не раздумывая обратиться к врачу. С течением времени симптомы патологии начинают интенсивно появляться.
Симптомы без нарушения выработки гормонов:
- Появление приступов сухого кашля, связанного с раздражением трахеи из-за увеличения тканей щитовидки.
- Дискомфортное чувство в передней части шеи (чувство «ошейника»).
- Появление одышки и удушья при повороте шеи.
- Дискомфорт при глотании.
- Видимое изменение зоба.
- Трансформация голоса.
Симптомы, которые появляются при пониженной выработке гормонов:
- Наблюдается пониженная температура тела (гипотермия), связанная с уменьшением скорости обмена веществ.
- Проблемы с сердцем, пониженное давление, уменьшение частоты сердечного ритма, а также аритмия.
- Появление отеков.
- Бессонница в ночное время, и наоборот, сонливость в течение дня.
- Ожирение.
- Депрессия.
- Ухудшение памяти, активности головного мозга, появление заторможенности.
- Нарушение структуры ногтей, эластичности кожи.
- Выпадение волос.
- Отсутствие желания секса.
- Нарушение менструального цикла.
- Осложнение работы кишечника.
Симптомы при превышении йодсодержащих гормонов:
- Повышенная температура тела (гипертермия).
- Тахикардия, независимо от физической нагрузки.
- Проявление агрессии и раздражительности.
- Уменьшение массы тела при повышении аппетита.
- Потливость.
- Выдавливание глазных яблок вперед (Базедова болезнь).
- Диарея, расстройство кишечника, боль в животе.
Причина, по которой появляются узлы на щитовидке:
- Йододефицит в пище, почве и воде;
- Генетическая предрасположенность;
- Неправильный образ жизни;
- Применение лекарств;
- Наличие инфекций, вирусных и бактериальных.
При нарушении регуляции вырабатываются антитела, разрушающие ткань собственной щитовидки (как чужеродное тело).
Размер щитовидной железы у здорового мужчины – 25 мл, а у женщины – около 18 мл. Подробно о нормальном размере щитовидной железы у женщин мы писали здесь.
- Первые симптомы такого заболевания определяют способом пальпации (ощупывание места на шеи, где расположена щитовидка).
- Основной способ определения диагноза больного – это ультразвуковое исследование (УЗИ), компьютерная томография, радионуклидное сканирование, а также пункционная биопсия.
- Достоверной диагностикой являются лабораторные исследования. Во время сдачи крови обязательно следует указать какие препараты употребляются, так как многие влияют на показания анализов.
С помощью таких исследований есть возможность точнее определить форму и объем щитовидки, обнаружить образование новообразований в ней и другие данные.
Данный вид исследования назначается больным при наличии узлов. Нормальные показания ТТГ для взрослых 0,3 – 4,0 мед/л, для детей 5-14 лет 0,4-5,0 мед/л.
- Если уровень ТТГ составляет ниже 0,3 мед/л, следовательно, вырабатывается большое количество йодосодержащих гормонов, стимуляция тиреотропином не требуется. Чаще всего наблюдается у беременных, сидящих на строгих диетах, испытывающих стрессы.
- Если уровень ТТГ составляет выше 6 мед/л, значит нормальная работа железы понижена, ее работа поддерживается с помощью ТТГ. Такое встречается у тех, у кого присутствуют онкологические новообразованиями.
Подробнее об анализе гормона ТТГ: норма для женщин по возрасту и во время беременности читайте здесь.
- Нормальный уровень: – общего Т3 1,2-2,8 нмоль/л; – свободного Т3 2,5-5,8 пмоль/л.
- Повышенная концентрация Т3 свидетельствует о наличии узлового зоба (зоб представляет собой разросшиеся фолликулы, продуцирующие гормон).
- Пониженная концентрация Т3 предполагает наличие кисты, аденомы или злокачественного новообразования.
Нормальные показания: общий Т4 64-142 нмоль/л; свободный Т4 11-25 нмоль/л.
Такие исследования проводятся также при низком уровне ТТГ, а если концентрация ТТГ повышена, то определяют значения свободного Т4.
Ответ на вопрос: что значит ТТГ ниже нормы? – найдете здесь.
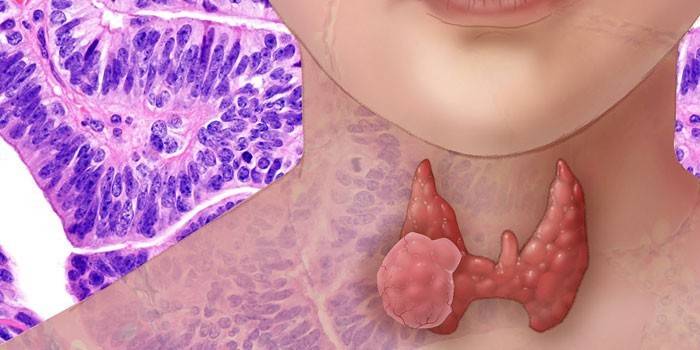
Превышение нормы свидетельствует о наличии злокачественной опухоли (рак щитовидной железы).
При обнаружении у пациента узла щитовидной железы стоит определиться с причиной его образования, так как его может указывать на многие заболевания.
При обнаружении такой патологии (узла) у больного перед специалистом возникает очень важный вопрос: «Какова природа узла у больного?»
Существуют следующие типы узлов:
- Диффузно-узловой зоб;
- Злокачественное образование;
- Многоузловой зоб;
- Фолликулярная аденома;
- Истинная киста;
- Конгломератный узловой зоб;
- Эндемический узловой зоб.
Одиночный узел свидетельствует о:
- Злокачественной опухоли;
- Аденоме слаборазвитой;
- Доброкачественной дегенеративной аденоме (опухоль);
- Коллоидном зобе;
- Кисте, тело которой содержит жидкость.
В свою очередь, образования в щитовидке также делят на виды:
При профилактике таких заболеваний нужно вести здоровый образ жизни. Поэтому следует следить за питанием, заниматься спортом (бег, плавание, катание на лыжах и т.д.), создавать окружающую обстановку без стрессов. Если в регионе, где проживает больной мало йодосодержащих продуктов, то увеличить употребление йодированной соли.
Продукты, которые также рекомендуется употреблять:
- Морская капуста и водоросли.
- Орехи (кроме арахиса).
- Мед.
- Зеленый чай.
- Шиповник и другие.
Стоит ограничить, а возможно полностью исключить из своего рациона такие продукты, как:
- Порошковые супы.
- Пищу быстрого приготовления.
- Горчицу.
- Различные маринады.
- Алкоголь.
- Продукты, содержащие сахар.
Помните, что возникновение болезни можно предотвратить:
- Если заботиться о своем здоровье,
- Внимательно относиться к своему организму.
- Не забывайте о том, что периодически нужно проходить медицинское обследование, чтобы вовремя успеть остановить болезнь.
источник
Мы попросили Ларису Бавыкину, эндокринолога-генетика, эксперта биомедицинского холдинга «Атлас», рассказать, какие функции выполняет щитовидная железа, что с ней может случиться и почему нужно срочно заменить обычную соль на йодированную.
Щитовидная железа — небольшой орган, который расположен на шее и внешне напоминает бабочку. Нормальным объёмом щитовидной железы считается величина до 18 миллилитров (18 см3) для женщин и 25 миллилитров (25 см3) для мужчин. У подростков в период полового созревания и у беременных женщин она может увеличиваться в размере, однако обычно такие изменения не имеют клинического значения.
Щитовидная железа начинает формироваться ещё на третьей неделе внутриутробного развития, на 10—12 неделе появляется первая функциональная активность, а после 12—14 недели орган начинает уверенно вырабатывать гормоны — активность продолжает расти почти до окончания беременности.
Пока щитовидная железа плода не начала самостоятельно вырабатывать гормоны, всем необходимым его обеспечивает организм женщины. Поэтому нормальная функция щитовидной железы у беременной особенно важна, именно от неё зависит формирования здорового головного и спинного мозга, а также интеллект будущего ребёнка.
При нарушении функции щитовидной железы может случиться спонтанный аборт на ранних сроках или сформироваться spina bifida — порок спинного мозга — у плода: расщепление позвоночника с образованием грыжи спинного мозга.
У ребёнка щитовидная железа способствует росту и формированию здоровой костной ткани, нормальному половому развитию. На протяжении всей жизни щитовидная железа стимулирует выработку энергии в клетках — она обеспечивает все обменные процессы.
Важное место занимает участие в контроле уровня холестерина — щитовидная железа разделяет эту функцию с печенью и половыми гормонами, а также непосредственно с самим человеком, который может злоупотреблять жирными продуктами с большим содержанием холестерина. Щитовидная железа вместе с головным мозгом (гипоталамусом) и надпочечниками обеспечивает терморегуляцию.
Кроме того, она стимулирует целую группу лимфоцитов, которые обеспечивают распознавание и уничтожение чужеродных нашему организму клеток, играя важную роль в формировании приобретённого иммунитета.
Одной из самых частых патологий щитовидной железы является аутоиммунный тиреоидит. Диагноз ставится на основании совокупности изменений, главная причина которых — агрессивная реакция собственного иммунитета на фермент щитовидной железы (тиреопироксидазу).
Этот фермент занят непосредственно синтезом гормонов щитовидной железы, особенно синтезом тироксина (Т4). Цифра 4 обозначает число ионов йода в гормоне, а у трийодтиронина (Т3) их три. При этом Т3 обладает бОльшей активностью, нежели Т4, поэтому его образуется значительно меньше. При формировании аутоиммунной атаки на тиреопироксидазу повышается количество антител к тиреопироксидазе (АТ к ТПО) — численность армии клонов, цель которых — обезоружить «врага».
Под таким напором активность фермента снижается, а за ним и число синтезируемых щитовидной железой гормонов. Развивается такое состояние, как гипотиреоз — недостаточность функции щитовидной железы. Оно требует лечения тироксином, если быть более точными — левотироксином (все молекулы в нашем организме с точки зрения химии и геометрии повернуты влево). То есть мы просто замещаем утраченную функцию, давая уже известный нам Т4 в виде утренней таблетки.
Почему левотироксин принято принимать утром натощак? Всё просто — он очень «нежный» и «ранимый», любая другая таблетка или тем более завтрак помешают ему всосаться в желудочно-кишечном тракте в полном объёме.
Интересно, что аутоиммунная агрессия на щитовидную железу может протекать очень долго и так и не привести к снижению функции щитовидной железы. Если вы однажды получили положительный результат анализа на уровень АТ к ТПО (повышено число АТ к ТПО) — этого достаточно, больше их смотреть не стоит.
Мы не оцениваем АТ к ТПО в динамике, колебания их уровня клинического значения не имеют, лишь свидетельствуют о протекании аутоиммунного процесса.
Гипотиреоз же обычно характеризуется наличием жалоб на повышенную утомляемость, постоянную усталость, внезапное снижение трудоспособности и других неспецифических симптомов, в таком случае обычно исследуется уровень ТТГ — тиреотропного гормона — в крови. Многие ошибочно думают, что он вырабатывается в щитовидной железе.
Но на самом деле ТТГ — гормон гипофиза, который располагается в центре головного мозга и является начальником всех эндокринных органов, в том числе и щитовидной железы. Когда гипофиз «видит», что функция щитовидной железы снижена, он начинает её стимулировать — для этого он увеличивает количество ТТГ.
Поэтому если уровень ТТГ крови превышает 4 мМЕ/мл мы начинаем подозревать, что функция щитовидной железы снижена. Самую частую причину этого явления мы разобрали —наличие АТ к ТПО. В других же ситуациях поможет разобраться врач-эндокринолог.
Снижением уровня ТТГ мы считаем число ниже 0,4 мМЕ/мл или ниже указанного референса лаборатории. Физиологически снижение уровня ТТГ происходит во время беременности. Потому что ХГЧ (хорионический гонадотропин человека), который вырабатывается плацентой, очень похож на ТТГ и гипофиз их просто путает.
В первом триместре беременности снижение уровня ТТГ может происходить до 0,1 мМЕ/мл. А вот если уровень ТТГ настолько низок, что после запятой вы видите несколько нулей, то скорее всего это ещё одно аутоиммунное заболевание. При нём вырабатываются антитела-захватчики — к рецепторам тиреотропного гормона (АТ к рТТГ), которые не позволяют гипофизу управлять щитовидной железой.
На этом фоне щитовидная железа начинает бесконтрольно вырабатывать гормоны Т4 и Т3. В крови мы видим почти не определяющийся уровень ТТГ и высокие уровни Т4 и Т3.
Для такого человека характерно учащённое сердцебиение, перепады настроения вплоть до слёз и агрессии, страх; его руки подрагивают, появляется ощущение внутренней дрожи, повышается потоотделение и часто, но не всегда, отекают и краснеют веки, глаза несколько выдаются наружу.
Такое состояние называется «болезнь Грейвса» и требует немедленного обращения к эндокринологу. Дальнейшую тактику предлагает врач, исходя из сложности ситуации. Врач может рассмотреть терапию препаратами, которые снижают активность щитовидной железы и назначаются не менее, чем на 12—18 месяцев, или радикальное лечение: терапия радиоактивным йодом или хирургическое удаление щитовидной железы.
К сожалению, в 30% случаев после прохождения медикаментозного лечения заболевание возвращается и тогда остаются лишь радикальные меры.
Нередко встречаются узлы щитовидной железы. Диагноза «узловой зоб» бояться не стоит. Вся щитовидная железа состоит из бусин — фолликул. Увеличение размеров такой бусины и называется узлом. В большинстве случаев узловой зоб имеет доброкачественное течение, но после 50 лет гипофиз может потерять контроль над увеличенным фолликулом, и он начнёт самостоятельно вырабатывать огромное количество гормонов щитовидной железы.
В крови мы увидим снижение уровня ТТГ, но часто менее выраженное, чем при болезни Грейвса. Симптомы при этом будут схожими — перепады настроения, ощущение сердцебиения, подрагивание рук. В этом случае лечение только радикальное, и назначается оно эндокринологом после дополнительного обследования.
Наличие узлов при сохранной функции щитовидной железы (анализы ТТГ, Т4 и ТЗ в референсных значениях, указанных лабораторией) требуют наблюдения в любом возрасте. Для этого достаточно ежегодно выполнять ультразвуковое обследование и контролировать уровень ТТГ.
Если на УЗИ врач увидит изменение контуров узла, наличие кальцинатов, он может назначить исследование уровня кальцитонина крови и пункцию узлового образования тонкой иглой с последующим изучением полученных клеток. Все узлы более одного сантиметра должны пунктироваться. Примерно в 4% случаев при узловом зобе диагностируется рак щитовидной железы, который поддаётся успешному лечению.
Не все живут на морском побережье, а следовательно испытывают дефицит потребления йода. Всемирной организацией здравоохранения (ВОЗ) рекомендовано ежедневное потребление только йодированной соли. В идеале йодированную соль должны использовать все пищевые производства, например при выпечке хлеба и изготовлении колбасных изделий.
Йод необходим для синтеза гормонов щитовидной железы. Поэтому если вы замените обычную столовую соль на своей кухне йодированной, вы сможете сократить нехватку йода в рационе.
Применение препаратов йода показано беременным, кормящим женщинам и детям. Однако лечение может назначить только врач. И не стоит обманывать себя существующими биологически активными добавками (БАД) для поддержки щитовидной железы. Скорее всего, они просто содержат йод (или вообще ничего).
Если вы хотите сохранить своё здоровье, о приёме любых препаратов, витаминов и БАД стоит советоваться со специалистом.
источник
Гормональные нарушения щитовидной железы — признак развития в организме серьёзных патологий. По статистике, такие сбои в эндокринной системе занимают вторую позицию в мире после сахарного диабета. Поэтому важно регулярно посещать эндокринолога для контроля уровня гормонов и своевременной диагностики патологий щитовидной железы.
СТОИМОСТЬ НЕКОТОРЫХ УСЛУГ ЭНДОКРИНОЛОГА В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
гормональная терапия у мужчин
| Цена развернутого обследования на гормоны щитовидки (8 анализов) | 5020 руб. | ||||||||||||||||||||||||||||||||||||||||||||||
| Прием эндокринолога | 1000 руб. | ||||||||||||||||||||||||||||||||||||||||||||||
| УЗИ щитовидной железы | 1000 руб. | ||||||||||||||||||||||||||||||||||||||||||||||
| Показатель | Норма | ||||||||||||||||||||||||||||||
| Тиреотропный гормон (ТТГ) | 0,4 – 4,0 мЕд/л | ||||||||||||||||||||||||||||||
| Трийодтиронин Т3 свободный | 2,6 – 5,7 пмоль/л | ||||||||||||||||||||||||||||||
| Т3 общий | 1,3 – 2,7 нмоль/л | ||||||||||||||||||||||||||||||
| Тироксин Т4 свободный | 9,0 – 22,0 пмоль/л | ||||||||||||||||||||||||||||||
| Т4 общий | 58 – 161 нмоль/л | ||||||||||||||||||||||||||||||
| Антитела к тиреоглобулину (АТ-ТГ) | 0 – 18 Ед/л | ||||||||||||||||||||||||||||||
| Антитела к тиреоидной пероксидазе (АТ-ТПО) | Не более 5,6 Ед/л | ||||||||||||||||||||||||||||||
| Кальцитонин | У мужчин: 0 – 2,46 пмоль/л. Норма уровня гормонов во многом определяется интенсивностью физических нагрузок, эмоциональным состоянием и временем года. Для определённых категорий людей норма гормонов может также отличаться.
Врач может назначить определение лишь некоторых из этих показателей. Так, для лечения щитовидной железы достаточно определить лишь два показателя – Т4 свободный и ТТГ. При беременности определяются 4 показателя – ТТГ, Т3 свободный, Т4 свободный и АТ-ТПО. Ввиду трудоёмкости и дороговизны процедуры определения каждого показателя рекомендуется исследование лишь тех показателей, изменение которых может быть причиной соответствующей симптоматики. Эндокринолог по результатам анализа определяет диагноз или состояние организма.
Для того чтобы предупредить заболевания щитовидной железы, связанные с нарушением гормонального баланса, либо устранить незначительные сбои, необходимо обеспечить поступление в организм с пищей достаточного количества тирозина и йода. Основными йодсодержащими продуктами являются подсолнечное масло, йодированная соль, морские водоросли ламинарии, крабы, рыба (океаническая), креветки, кальмары и т.д. Тирозин содержится в яйцах, молоке, арахисе, горохе, фасоли. Поддержание гормонального баланса – залог здоровой щитовидной железы. И всё, что для этого нужно, — полноценное и сбалансированное питание. Также не стоит забывать и о регулярных визитах к эндокринологу. Достаточной является проверка раз в 3 месяца. Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter источник Струма, или зоб, представляет собой патологическое увеличение щитовидной железы вследствие разрастания ее тканей. Это состояние не является отдельной болезнью, а относится к симптомам различных недугов. Их объединяет то, что все они связаны с щитовидной железой. При дальнейшем разрастании она принимает гигантские размеры, что приводит к сдавливанию соседних органов и тканей. На фоне этого происходит нарушение гормональной функции железы. Чтобы не допустить развития осложнений, необходимо подробнее изучить причины развития зоба, методы его диагностики и лечения. Обменом веществ в организме человека управляет щитовидная железа. При проблемах с этим органом возникают раздражительность, сонливость, усталость, перепады настроения. Проблемы с железой более актуальны для женщин зрелого возраста, но они встречаются и у мужчин. Одной из них является зоб. Он представляет собой увеличение щитовидной железы. Патология развивается вследствие дефицита йода в организме. Женщины страдают от этого в 5 раз чаще. Струма состоит из множества фиброзных рубцов, образующихся в тканях щитовидки. Самым распространенным видом зоба является эндемический. Он развивается из-за недостатка в пище и воде йода, вследствие чего в организм поступает недостаточное количество этого микроэлемента. Список других причин можно разделить на 2 группы: гипотиреоз, гипертиреоз. Первое заболевание развивается в результате снижения продукции гормонов из-за:
Гипотиреоз характеризуется выпадением волос, сухой и бледной кожей, снижением аппетита, ломкостью ногтей. Противоположное ему заболевание – гипертиреоз. При нем гормоны щитовидной железы вырабатываются в переизбытке. Струму в случае гипертиреоза могут вызывать:
Патогенез злокачественных и доброкачественных опухолей эндокринной железы до сих пор точно не изучен. Медицина лишь определяет, что в результате действия неблагоприятных факторов клетки органа начинают бесконтрольно делиться. В результате увеличивается их количество и образуется опухоль. В этом процессе участвует тиреотропный гормон и некоторые вещества, которые приводят к мутации генов. К списку причин развития зоба также можно добавить:
Особенность патологии в том, что на ранней стадии она может протекать бессимптомно. Только со временем передняя часть шеи начинает явно выпирать и вздуваться в области кадыка. Это происходит, когда узел достигает 1-2 см. При прощупывании железы на передней поверхности шеи чувствуются участки уплотнения. В норме орган эластичный и однородный. По мере прогрессирования опухоль начинает сдавливать расположенные рядом органы. Вследствие этого появляются следующие симптомы:
Зоб при излишней и недостаточной выработке гормонов щитовидной железы сопровождается разными симптомами. На фоне развития гипотиреоза пациент жалуется на:
При гипотиреозе могут часто беспокоить ОРВИ, простудные заболевания, пневмонии, бронхиты. У пациентов с гипертиреозом, т.е. избыточной гормональной активностью, наблюдается иная клиническая картина. Симптоматика при избытке гормонов следующая:
При подъеме рук у пациента могут наблюдаться посинение и отечность лица, головокружение вплоть до обморока. Растущие узлы начинают сдавливать пищевод и трахею, которые окружают щитовидную железу. Это вызывает ряд характерных симптомов, таких как:
Для женского пола при струме характерно развитие гипотонии – пониженного артериального давления. В области сердца наблюдается ощущение сдавленности. По мере развития патологии присоединяются одышка, сонливость, тошнота, вздутие живота, уменьшение влечения к привычной еде. На более поздних стадиях появляются проблемы с памятью, увеличивается масса тела, появляется слабость. Характерным симптомом для женщин является нарушение менструального цикла, что может закончиться выкидышем или бесплодием. По месту возникновения зоб делится на эндемический и спорадический. Первый наблюдается только в районах, где пища и вода содержат недостаточно йода. К таким относят Индию, Бразилию и некоторые регионы Египта, США, Швейцарии, России. Спорадический вид никак не зависит от местности проживания. Струма имеет еще несколько классификаций. Следующим признаком для выделения ее видов выступает место его расположения. По нему зоб бывает:
Название «зоб» взято из обозначения у птиц их расширенного пищевода. У них он служит отстойником для пищи. Просто внешне зоб у птиц тоже выглядит увеличенным. Это и наблюдается у человека при данной патологии. В зависимости от морфологии зоб бывает:
По еще одной классификации различают несколько степеней развития струмы. Они определяются в зависимости от результатов пальпации щитовидной железы. Выделяются следующие степени ее увеличения:
На основании анализа историй болезней пациентов с зобом специалисты смогли выделить несколько возможных осложнений. Большинство из них развиваются в результате механического воздействия опухоли на окружающие ткани и органы, включая трахею, кровеносные сосуды, нервные волокна, внутренние органы. В качестве осложнений могут возникать:
Первым делом врач осуществляет осмотр шеи пациента, чтобы прощупать зону щитовидной железы и определить степень ее поражения. После пальпации при подозрении на наличие зоба назначаются дополнительные лабораторные и инструментальные исследования. Список необходимых процедур включает:
Существуют разные методики борьбы с данной проблемой. Основным способом выступает гормонозаместительная терапия. Ее основные принципы следующие:
Лечение многоузлового зоба щитовидной железы при ее доброкачественной гиперплазии и гипертиреозе проводится только при нормальном уровне в крови тиреоидного гормона. В таком случае возможно использование препаратов радиоактивного йода или других методов терапии. Если же уровень тиреоидного гормона не в норме, то предварительно принимают средства, снижающие его выработку. При злокачественных образованиях прибегают к хирургическому лечению. После операции тоже принимают в течение всей жизни гормоны. В зависимости от причины и характера патологии назначают препараты из разных групп. На время их приема состояние железы постоянно наблюдают в динамике. При гипо- и гиперфункции используют определенные препараты. В первом случае это средства, которые направлены на повышение вырабатываемых гормонов: Левотироксин, Тиреотом. При гипертиреозе, наоборот, используют препараты, блокирующие избыточное выделение гормонов: Мерказолил, Пропилтиоурацил. Дополнительно пациентам назначают средства, содержащие йод, например, Йодтирокс. Перед приемом определенных лекарств стоит изучить их подробнее. Список часто используемых средств включает:
Важным условием успеха терапии выступает соблюдение особой диеты. При тиреотоксикозе она направлена на восстановление нарушений обмена и покрытие энергозатрат. С диффузным зобом требуется повышенная калорийность питания за счет увеличения количества белков, углеводов и жиров. Основное внимание диета уделяет употреблению разрешенных продуктов и исключению вредных. К последним относят:
В случае снижения функции ЩЖ диета должна включать меньше калорий и жиров. Это необходимо для снижения веса, ведь при гипотиреозе он увеличивается. На фоне гипертиреоза необходим диетический рацион с повышением калорий, но в обед не стоит отдавать предпочтение жирным продуктам. В целом питание предполагает:
Это современный способ лечения струмы, показанный при ее объеме более 40 мл. Процедура помогает уничтожить клетки опухоли. Это происходит в результате распада радиойода в организме человека на ксенон и радиоактивное гамма- и бета-излучение. Каждое обладает определенными свойствами:
Эффект радиойодтерапии проявляется спустя 2-3 месяца. Метод аналогичен хирургическому удалению ЩЖ. Вводят изотопы йода в организм в виде желатиновых капсул. Их пациенту дают в стационаре. Затем ждут достижения излучения уровня установленной нормы. После этого пациента отправляют домой. Клетки ЩЖ накапливают йод и гибнут. Данный метод используют и после удаления щитовидки для предотвращения рецидива болезни. Преимущества радиойодтерапии:
Так называется лечение пиявками, которые вырабатывают особые активные вещества. Они помогают организму адаптироваться к изменяющимся условиям внутренних и внешних факторов. Гирудотерапия является альтернативой гормональному лечению. Медицинские пиявки восполняют эндокринный пробел, регулируют гемостаз и иммунную систему. Результатом становится нормальная физиологическая выработка гормонов. Другие преимущества гирудотерапии:
Каждую пиявку используют один раз. После процедуры их уничтожают для предотвращения риска передачи инфекции между пациентами. Курс гирудотерапии составляет 10 сеансов. Пиявок устанавливают на определенные точки по типу иглоукалывания. Хоть такой метод и эффективен, он имеет ряд противопоказания, включающих:
Основным показанием к хирургическому вмешательству является неэффективность консервативной терапии. Список конкретных случаев, в которых операция на ЩЖ необходима, включает:
Перед операцией проводится подготовка на протяжении 1-3 месяцев. В это время нормализуют уровень гормонов при помощи медикаментов. На фоне этого пациенту назначают соблюдать диету, включающую больше белковой пищи и витаминов. Сама операция проводится под общей анестезией. Больному удаляют большие узлы или участки, несущие потенциальную опасность. Если случай запущенный, то врач проводит резекцию одной из долей ЩЖ. Если операция была успешной, домой больного выписывают спустя неделю. Первые пару дней необходимо принимать только жидкую пищу. Для предотвращения осложнений рекомендованы ЛФК и дыхательная гимнастика. Что касается гормонального фона, то после операции важно его быстро восстановить. Это происходит так:
Самолечение только народными средствами недопустимо. Нетрадиционная медицина может выступать исключительно вспомогательным методом на фоне приема медикаментов. Кроме того, по поводу применяемых рецептов нужно проконсультироваться с врачом. Это объясняется тем, что без исследований пациент не может определить, как функционирует гормональная система. Большинство народных методов предполагают употребление приготовленных средств внутрь. Для лечения многих заболеваний применяют продукты пчеловодства. Польза их для ЩЖ обусловлена составом. Популярным сочетанием является мед и грецкие орехи, которые настаивают на спирте. Такое средство запивают стаканом молока, чтобы помочь усвоиться йоду. Мед можно смешать с соком из 10 лимонов и 10 измельченными зубчиками чеснока. Средство из них принимают спустя 10 дней настаивания. Курс лечения должен продолжаться 8 недель. Полезным является и пчелиный подмор. В нем содержатся хитозан, антиоксиданты, гепарин. Первое вещество особенно необходимо для ЩЖ. Оно активирует деятельность органа, подавляет рост в нем новообразований. В результате восстанавливаются функции щитовидки, выводятся шлаки, радиоактивные вещества, что и помогает уменьшить размеры струмы. Пчелиный подмор эффективен вне зависимости от наличия йододефицита. Используют этот продукт по следующим рецептам:
Трава боярышника снижает проявления тиреотоксикоза и гипертиреоза. Это растение помогает укрепить ЩЖ. Боярышник используют в виде отваров и настоев. Траву применяют в рецептах и совместно с другими растениями. В качестве примера такого средства можно использовать следующий рецепт:
Применение этого растения практикуется при узловой форме струмы. Весной можно просто съедать по 2 листика чистотела ежедневно. Когда свежего сырья нет, стоит воспользоваться рецептом настоя. Для него потребуется чистотел и водка или спирт. Средство готовится по следующей инструкции:
Траву можно использовать и местно. Для этого соком чистотела смазывают поверхность шеи или делают с ним компрессы. Еще один рецепт применения данного растения:
источник Анализ на гормоны щитовидной железы является одним из наиболее важных и часто назначаемых лабораторных исследований. Щитовидная железа – орган эндокринной системы человека. Ее клетки вырабатывают гормоны, принимающие участие в регулировании процессов поддержания внутренней среды организма (гомеостаза). По информации ВОЗ, около 3% населения планеты страдают заболеваниями щитовидной железы, а нарушения ее функций отмечается, по данным разных авторов, у 15–40% людей. Исследование на гормоны щитовидной железы обычно включает в себя определение следующих показателей:
Основными гормонами щитовидной железы являются тироксин и трийодтиронин. Остальные показатели не относятся к ним по физиологической сути, однако включаются в анализ крови на гормоны щитовидной железы, так как они играют важную роль в оценке функций и состояния эндокринной системы. Тиреотропный гормон секретируется клетками гипофиза – небольшой железы, располагающейся в толще вещества головного мозга. Функция тиреотропного гормона заключается в регулировании секреторной активности щитовидной железы, то есть выработки ее клетками тиреоидных гормонов. Границы нормы этого гормона зависят от возраста пациента, а у беременных женщин и от триместра беременности. Норма ТТГ в зависимости от возраста Предельные значения уровня ТТГ у беременных:
Повышение уровня ТТГ в крови наблюдается в следующих случаях:
Причинами пониженного уровня ТТГ в крови могут стать:
Антителами к тиреопероксидазе называются особые иммуноглобулины, разрушающие фермент, содержащийся в клетках щитовидной железы и отвечающий за переход молекул йода в активную форму, необходимую для синтеза тиреоидных гормонов. Они представляют собой специфические маркеры аутоиммунного поражения щитовидной железы. В норме их содержание в крови составляет от 0 до 34 мЕ/мл. Повышенный уровень Ат-ТПО наблюдается в следующих случаях:
Выявление повышенного уровня Ат-ТПО у беременных говорит о высоком риске развития у ребенка гипотиреоза (врожденного или развивающегося сразу после рождения). В некоторых случаях, чаще у женщин среднего и зрелого возраста, повышенный уровень Ат-ТПО отмечается у людей, не имеющих никаких заболеваний. Основные гормоны щитовидной железы как уже говорили выше, это трийодтиронин (Т3) и тироксин (Т4). Поступая в кровь, они очень быстро связываются с белками и переходят в неактивную форму. После того как этот комплекс достигает органа-мишени, происходит его распад и гормоны снова становятся активными (свободными). При определении общего Т3 иТ4 учитывают как связанную, так и свободную их форму. В настоящее время отдается предпочтение определению уровня свободного тироксина и трийодтиронина, так как он имеет значительно большую диагностическую ценность. Нормальные значения свободного Т4 лежат в границах от 9 до 19 пмоль/л, а свободного Т3 – 2,62 до 5,69 пмоль/л. Повышенный уровень трийодтиронина наблюдается при гипертиреозе, тиреотоксикозе, беременности, заболеваниях печени.
Причинами низкого уровня Т3 могут стать гипотиреоз, тиреоидит, длительное голодание. Повышение уровня тироксина возникает у пациентов с подострым тиреоидитом. Другими причинами этого состояния могут стать переизбыток в организме йода, беременность, некоторые виды злокачественных опухолей. Гипотиреоз и длительное голодание приводят к понижению концентрации Т4 в крови. Тиреоглобулин – особый белок, являющийся предшественником гормонов щитовидной железы. В норме в кровоток он не поступает. При некоторых заболеваниях щитовидной железы (болезнь Хашимото, диффузный токсический зоб) тиреоглобудин попадает в кровь, в результате чего происходит образование антител к нему. В норме содержание этих антител в крови не должно превышать 115 МЕ/мл. На мембранах тиреоцитов (клеток щитовидной железы) имеются особые структуры, способные связываться с тиреотропным гормоном гипофиза. Они называются рецепторами ТТГ. Повышенный уровень антител к ним наблюдается у пациентов, страдающих болезнью Грейвса (диффузный токсический зоб), болезнью Хашимото (аутоиммунный тиреоидит). Основными показаниями для назначения анализа на гормоны щитовидной железы являются следующие заболевания и состояния;
Помимо этого, сделать анализ на гормоны щитовидной железы иногда требуется для оценки эффективности проводимой терапии. Чтобы результаты проводимого лабораторного исследования были максимально точными и корректными важно соблюдать правила:
Пациент должен прийти в лабораторию на 20-30 минут раньше назначенного времени и спокойно посидеть в холле. Только после такого небольшого отдыха лаборант приступает к процедуре забора крови из локтевой вены на анализ. Правильно трактовать полученные результаты лабораторного исследования на гормоны щитовидной железы может только эндокринолог. При этом он учитывает все показатели, степень их отклонения от нормы, а также имеющиеся у конкретного пациента клинические признаки того или иного заболевания. Изменения уровня Т3, Т4 и ТТГ и его связь с нарушением функции щитовидной железы Однако установить, какое именно заболевание лежит в основе развития гипотиреоидного или гипертиреоидного состояния, может только специалист.
Стоимость анализа на гормоны щитовидной железы достаточно высока. Однако если знать некоторые правила, то исследование обойдется дешевле.
Видео с YouTube по теме статьи: источник | ||||||||||||||||||||||||||||||