Вряд ли найдется кто-то, кто еще ни разу не сдавал кровь из пальца на анализы. Общий анализ крови берут практически при любом заболевании. Так в чем же его диагностическая ценность и какие диагнозы он может подсказать? Разбираем по-порядку.
Основные показатели, на которые врач обращает внимание при расшифровке общего анализа крови — это гемоглобин и эритроциты, СОЭ, лейкоциты и лейкоцитарная формула. Остальные скорее являются вспомогательными.
Чаще всего общий анализ крови назначают, чтобы понять, есть ли в организме воспаление и признаки инфекции, и если да, то какого происхождения — вирусного, бактериального или другого.
Также общий анализ крови может помочь установить анемию — малокровие. И если в крови есть ее признаки — назначают дополнительные анализы, чтобы установить причины.
Еще общий анализ крови назначают, если есть подозрение на онкологический процесс, когда есть ряд настораживающих симптомов и нужны зацепки. В этом случае кровь может косвенно подсказать, в каком направлении двигаться дальше.
Другие показания обычно еще реже.
Сейчас на бланках с результатом анализов в основном используют англ. аббревиатуры. Давайте пройдемся по основным показателям и разберем, что они значат.
Это более детальная информация о тех самых WBC из предыдущего блока.
Лейкоциты в крови очень разные. Все они в целом отвечают за иммунитет, но каждый отдельный вид за разные направления в иммунной системе: за борьбу с бактериями, вирусами, паразитами, неспецифическими чужеродными частицами. Поэтому врач всегда смотрит сначала на общий показатель лейкоцитов из перечня выше, а затем на лейкоцитарную формулу, чтобы понять, а какое звено иммунитета нарушено.
Обратите внимание, что эти показатели обычно идут в двух измерениях: абсолютных (абс.) и относительных (%).
Абсолютные показывают, сколько штук клеток попало в поле зрения, а относительные — сколько эти клетки составляют от общего числа лейкоцитов. Это может оказаться важной деталью — например, в абсолютных цифрах лимфоциты вроде как в пределах нормы, но на фоне общего снижения всех лейкоцитов — их относительное количество сильно выше нормы. Итак, лейкоцитарная формула.
А теперь пройдемся по каждому из этих показателей и разберем, что они значат.
Гемоглобин — это белок, который переносит по организму кислород и доставляет его в нужные ткани. Если его не хватает — клетки начинают голодать и развивается целая цепочка симптомов: слабость, утомляемость, головокружение, выпадение волос и ломкость ногтей, заеды в уголках губ и другие. Это симптомы анемии.
В молекулу гемоглобина входит железо, а еще в его формировании большую роль играют витамин В12 и фолиевая кислота. Если их не хватает — в организме нарушается синтез гемоглобина и развивается анемия.
Есть еще наследственные формы анемии, но они случаются гораздо реже и заслуживают отдельного разбора.
В норме гемоглобин составляет 120−160 г/л для женщин и 130-170 г/л для мужчин. Нужно понимать, что в каждом конкретном случае нормы зависят от лаборатирии. Поэтому смотреть нужно на референсные значения той лаборатории, в которой вы сдавали анализ.
Повышенные цифры гемоглобина чаще всего случаются из-за сгущения крови, если человек излишне потеет во время жары, или принимает мочегонные. Еще повышенным гемоглобин может быть у скалолазов и людей, которые часто бывают в горах — это компенсаторная реакция на недостаток кислорода. Еще гемоглобин может повышаться из-за заболеваний дыхательной системы — когда легкие плохо работают и организму все время не хватает кислорода. В каждом конкретном случае нужно разбираться отдельно.
Снижение гемоглобина — признак анемии. Следующим шагом нужно разбираться какой.
Эритроциты — это красные клетки крови, которые транспортируют гемоглобин и отвечают за обменные процессы тканей и органов. Именно гемоглобин, а точнее — его железо, красит эти клетки в красный.
Нормы для мужчин — 4,2-5,6*10*9/литр. Для женщин — 4-5*10*9/литр. Которые опять-таки зависят от лаборатории.
Повышаться эритроциты могут из-за потери жидкости с потом, рвотой, поносом, когда сгущается кровь. Еще есть заболевание под названием эритремия — редкое заболевание костного мозга, когда вырабатывается слишком много эритроцитов.
Снижении показателей обычно является признаком анемии, чаще железодефицитной, реже — другой.
Норма — 80-95 для мужчин и 80-100 для женщин.
Объем эритроцитов уменьшается при железодефицитной анемии. А повышается — при В12 дефицитной, при гепатитах, снижении функции щитовидной железы.
Повышается этот показатель редко, а вот снижение — признак анемии или снижения функции щитовидной железы.
Повышение значений почти всегда свидетельствует об аппаратной ошибке, а снижение – о железодефицитной анемии.
Это процентное соотношение форменных элементов крови к ее общему объему. Показатель помогает врачу дифференцировать, с чем связана анемия: потерей эритроцитов, что говорит о заболевании, или с избыточным разжижением крови.
Это элементы крови, ответственные за формирование тромботического сгустка при кровотечениях. Превышение нормальных значений может свидетельствовать о физическом перенапряжении, анемии, воспалительных процессах, а может говорить о более серьезных проблемах в организме, среди которых онкологические заболевания и болезни крови.
Снижение уровня тромбоцитов в последние годы часто свидетельствует о постоянном приеме антиагрегантов (например, ацетилсалициловой кислоты) с целью профилактики инфаркта миокарда и ишемического инсульта головного мозга.
А значительное их снижение может быть признаком гематологических заболеваний крови, вплоть до лейкозов. У молодых людей — признаками тромбоцитопенической пурпуры и других заболеваний крови. Так же может появляться на фоне приема противоопухолевых и цитостатических препаратов, гипофункции щитовидной железы.
Это основные защитники нашего организма, представители клеточного звена иммунитета. Повышение общего количества лейкоцитов чаще всего свидетельствует о наличии воспалительного процесса, преимущественно бактериальной природы. Также может оказаться признаком так называемого физиологического лейкоцитоза (под воздействием боли, холода, физической нагрузки, стресса, во время менструации, загара).
Нормы у мужчин и женщин обычно колеблются от 4,5 до 11,0*10*9/литр.
Снижение лейкоцитов – признак подавления иммунитета. Причиной чаще всего являются перенесенные вирусные инфекции, прием некоторых лекарств (в том числе нестероидных противовоспалительных и сульфаниламидов), похудение. Гораздо реже — иммунодефициты и лейкозы.
Самый большой пул лейкоцитов, составляющий от 50 до 75% всей лейкоцитарной популяции. Это основное звено клеточного иммунитета. Сами нейтрофилы делятся на палочкоядерные (юные формы) и сегментоядерные (зрелые). Повышение уровня нейтрофилов за счёт юных форм называют сдвигом лейкоцитарной формулы влево и характерно для острой бактериальной инфекции. Снижение — может быть признаком вирусной инфекции, а значительное снижение — признаком заболеваний крови.
Второй после нейтрофилов пул лейкоцитов. Принято считать, что во время острой бактериальной инфекции число лимфоцитов снижается, а при вирусной инфекции и после неё – повышается.
Значительное снижение лимфоцитов может наблюдаться при ВИЧ-инфекции, при лейкозах, иммунодефицитах. Но это случается крайне редко и как правило сопровождается выраженными симптомами.
Редкие представители лейкоцитов. Повышение их количества встречается при аллергических реакциях, в том числе лекарственной аллергии, также является характерным признаком глистной инвазии.
Самая малочисленная популяция лейкоцитов. Их повышение может говорить об аллергии, паразитарном заболевании, хронических инфекциях, воспалительных и онкологических заболеваниях. Иногда временное повышение базофилов не удается объяснить.
Самые крупные представители лейкоцитов. Это макрофаги, пожирающие бактерии. Повышение значений чаще всего говорит о наличии инфекции — бактериальной, вирусной, грибковой, протозойной. А также о периоде восстановления после них и о специфических инфекциях — сифилисе, туберкулезе. Кроме того может быть признаком системных заболеваниях — ревматоидный артрит и другие.
Если набрать кровь в пробирку и оставить на какое-то время — клетки крови начнут падать в осадок. Если через час взять линейку и замерить, сколько миллиметров эритроцитов выпало в осадок — получим скорость оседания эритроцитов.
В норме она составляет от 0 до 15 мм в час у мужчин, и от 0 до 20 мм у женщин.
Может повышаться, если эритроциты чем-то отягощены — например белками, которые активно участвуют в иммунном ответе: в случае воспаления, аллергической реакции, аутоимунных заболеваний — ревматоидный артрит, системная красная волчанка и другие. Может повышаться при онкологических заболеваниях. Бывает и физиологическое повышение, объясняемое беременностью, менструацией или пожилым возрастом.
В любом случае — высокий СОЭ всегда требует дополнительного обследования. Хоть и является неспецифическим показателем и может одновременно говорить о многом, но мало о чем конкретно.
В любом случае по общему анализу крови практически невозможно поставить точный диагноз, поэтому этот анализ является лишь первым шагом в диагностике и некоторым маячком, чтобы понимать, куда идти дальше. Не пытайтесь найти в своем анализе признаки рака или ВИЧ — скорее всего их там нет. Но если вы заметили любые изменения в анализе крови — не откладывайте визит к врачу. Он оценит ваши симптомы, соберет анамнез и расскажет, что делать с этим анализом дальше.
Мы заметили, что в комментариях очень много вопросов по расшифровке анализов, на которые мы не успеваем отвечать. Кроме того, чтобы дать хорошие рекомендации — важно задать уточняющие вопросы, чтобы узнать ваши симптомы. У нас в сервисе очень хорошие терапевты, которые могут помочь с расшифровкой анализов и ответить на любые ваши вопросы. Для консультации переходите по ссылке.
источник
Признаки невротического расстройства отличаются изменчивостью, неточностью, у каждого человека невроз может проявляться по-своему. Поэтому, чтобы точно установить диагноз и получить адекватное лечение, нужно обратиться к врачу-психотерапевту.
Диагностикой невроза занимается врач-психотерапевт. От вида невроза и его тяжести зависит схема терапии, которая поможет справиться с расстройством.
Невроз — это функциональное заболевание нервной системы. Это значит, что нарушение возникает временно, в организме нет ни инфекции, ни опухоли, ни стойкой патологии сосудов или внутренних органов. Негативные факторы истощают нервную систему:
- стресс;
- перенапряжение;
- внутренний конфликт;
- травмирующая ситуация.
Это вызывает нарушения в работе сердца и сосудов, нарушение пищеварения, непонятные боли и дискомфорт в разных частях тела. Специалисты-соматологи (которые занимаются болезнями тела — терапевты, неврологи) при этом не находят никаких отклонений: ни язвенной болезни, ни отклонений эндокринной системы (например, щитовидной железы), ни воспаления.
Проявления невроза у взрослых часто путают с другими заболеваниями, поэтому большая часть пациентов годами проходят обследования, а лечение не дает результата. В таких случаях рекомендуется обратиться к психотерапевту.
Тело при неврозе здорово, большинство анализов в норме. «Все болезни от нервов» — как раз про это.
Как распознать невроз? Для него характерны следующие симптомы:
- соматические проявления (со стороны тела) — неопределенные боли, повышенная утомляемость, перепады артериального давления, повышение температуры, потливость;
- эмоциональная неустойчивость — частая необоснованная или беспричинная тревога, страх, раздражительность, плаксивость;
- плохая переносимость нагрузки — человек не может сконцентрироваться, иногда не может усидеть на месте. Страдает и работа, и личная жизнь, элементарные дела очень быстро утомляют.
В следующей части мы подробнее рассмотрим, как проявляется невроз и какие конкретные симптомы и жалобы возможны.
Симптомы зависят от формы невроза. Наиболее распространенные проявления со стороны тела и психики это:
- расстройства сна;
- нарушение пищеварения;
- проблемы с дыханием, чувство удушья;
- нарушение работы сердца и сосудов;
- вегетативные симптомы — дрожь, судороги, потливость, перепады температуры, даже боли.
Один из первых возможных сигналов — нарушения сна . Трудность засыпания, поверхностный или беспокойный сон, частые пробуждения. Чувство напряжения в голове при неврозе — следствие того, что в ночное время нервная система восстанавливается не полностью. Расстройства сна приводят к постоянному напряжению, эмоциональным «срывам».
Пищеварительная система чувствительна к психологическим травмирующим факторам. Она реагирует потерей аппетита, метеоризмом, частой болью и дискомфортом в животе, проблемами со стулом. При этом у человека нет ни язвы, ни кишечной инфекции. Частое проявление — это тошнота при неврозе, которая сопровождается ощущением сухости во рту.
Нервная система связана со всеми внутренними органами, поэтому при неврозе страдает весь организм. Верно и обратное: если дать специалисту возможность вылечить психику — телесные симптомы тоже исчезнут.
При неврозах бывают проблемы с дыханием : типичны жалобы на нехватку воздуха, затруднения вдоха или выдоха, удушье. Иногда человеку кажется, что он забыл, как дышать. Часто наблюдается при попадании в конфликтную или эмоционально значимую ситуацию.
Со стороны сердечно-сосудистой системы могут наблюдаться гипертонические кризы, нарушения сердечного ритма, дискомфорт в области груди. Тахикардия при неврозе — частая жалоба.
Нервная система принимает на себя основной «удар» при постоянных стрессах. Человек испытывает дрожь в теле при неврозе, частые головные боли, приливы жара, судороги в мышцах, изменение чувствительности (онемение конечностей). Иногда может жаловаться что без причины кружится голова.
Все изменения при неврозе функциональные, то есть обратимые. При адекватном лечении пациенты полностью выздоравливают.
Психически человек становится подавленным, не может долго сосредоточиться, снижается память. Уровень тревоги повышается, возможны слишком бурные эмоциональные реакции. При психоневрозах отсутствуют галлюцинации, но иногда наблюдается шум в ушах.
При необходимости сидеть спокойно какое-то время, человек с неврозом испытывает дискомфорт. Для собственного успокоения он начинает стучать ручкой, играть с предметом одежды, теребить пальцы.
Частое подавление негативных эмоций, жизнь в постоянном стрессе приводит к затяжным психоневрозам. Выйти из них без квалифицированной помощи бывает крайне трудно.
Человека годами может мучить хронический невроз, симптомы которого — это эмоциональные «срывы» (истерики, слезы, раздражительность) или физиологические реакции (ступор, потеря голоса, скачок давления, тошнота) на небольшой конфликт или трудность. Человек просто не в состоянии контролировать поведение и эмоции в сложный момент.
Если терапевт, кардиолог, гастроэнтеролог ничего не нашли — не забудьте обратиться за диагностикой к психотерапевту.
Часто в попытках облегчить состояние или выяснить причину постоянного дискомфорта люди находят мнимые болезни при неврозах . Это свойственно соматоформной форме расстройства . Человек сдает все возможные анализы, проходит абсолютно все обследования. Свойственное в некоторых случаях психоневрозу жжение кожи или слабость в ногах (иногда вообще любое, малейшее ощущение в теле) воспринимается, как симптом страшного, смертельного заболевания.
Это заболевание обратимо, но обращение к психотерапевту — важный шаг на пути к выздоровлению . Невротическое расстройство ухудшает отношения с родными, создает проблемы на работе, приводит к саморазрушающему поведению (алкоголь, наркотические вещества, попытки уйти из жизни).
Причиной обращения к специалисту может быть нарушение терморегуляторной функции организма — говоря просто, повышение температуры при неврозе. По-другому оно называется термоневроз. Здесь важно исключить другие заболевания, поэтому можно заодно проконсультироваться у невролога.
Головокружение при неврозе, перебои в работе сердца, повышенная утомляемость и другие симптомы — повод пройти обследование у врача.
Диагностика включает в себя:
- Личная беседа врача с пациентом — первый и самый важный этап, от которого зависит план дальнейших действий.
- Консультация невролога — при подозрении на неврологические расстройства (онемение, боль, повышение температуры, нарушение подвижности).
- Для дифференциальной диагностики врач может назначить Нейротест и Нейрофизиологическую тест-систему (с эндогенными заболеваниями), ЭЭГ, КТ/МРТ, анализы крови на гормоны и маркеры (показатели) воспаления.
- При необходимости врач привлекает к диагностике клинического психолога или научных экспертов, может созвать консилиум.
На основании полученных результатов диагностики и анамнеза пациента психотерапевт назначает соответствующее индивидуальное лечение. Подробнее о лечении неврозов .
источник
Признаки невротического расстройства отличаются изменчивостью, неточностью, у каждого человека невроз может проявляться по-своему. Поэтому, чтобы точно установить диагноз и получить адекватное лечение, нужно обратиться к врачу-психотерапевту.
Диагностикой невроза занимается врач-психотерапевт. От вида невроза и его тяжести зависит схема терапии, которая поможет справиться с расстройством.
Невроз — это функциональное заболевание нервной системы. Это значит, что нарушение возникает временно, в организме нет ни инфекции, ни опухоли, ни стойкой патологии сосудов или внутренних органов. Негативные факторы истощают нервную систему:
- стресс;
- перенапряжение;
- внутренний конфликт;
- травмирующая ситуация.
Это вызывает нарушения в работе сердца и сосудов, нарушение пищеварения, непонятные боли и дискомфорт в разных частях тела. Специалисты-соматологи (которые занимаются болезнями тела — терапевты, неврологи) при этом не находят никаких отклонений: ни язвенной болезни, ни отклонений эндокринной системы (например, щитовидной железы), ни воспаления.
Проявления невроза у взрослых часто путают с другими заболеваниями, поэтому большая часть пациентов годами проходят обследования, а лечение не дает результата. В таких случаях рекомендуется обратиться к психотерапевту.
Тело при неврозе здорово, большинство анализов в норме. «Все болезни от нервов» — как раз про это.
Как распознать невроз? Для него характерны следующие симптомы:
- соматические проявления (со стороны тела) — неопределенные боли, повышенная утомляемость, перепады артериального давления, повышение температуры, потливость;
- эмоциональная неустойчивость — частая необоснованная или беспричинная тревога, страх, раздражительность, плаксивость;
- плохая переносимость нагрузки — человек не может сконцентрироваться, иногда не может усидеть на месте. Страдает и работа, и личная жизнь, элементарные дела очень быстро утомляют.
В следующей части мы подробнее рассмотрим, как проявляется невроз и какие конкретные симптомы и жалобы возможны.
Симптомы зависят от формы невроза. Наиболее распространенные проявления со стороны тела и психики это:
- расстройства сна;
- нарушение пищеварения;
- проблемы с дыханием, чувство удушья;
- нарушение работы сердца и сосудов;
- вегетативные симптомы — дрожь, судороги, потливость, перепады температуры, даже боли.
Один из первых возможных сигналов — нарушения сна . Трудность засыпания, поверхностный или беспокойный сон, частые пробуждения. Чувство напряжения в голове при неврозе — следствие того, что в ночное время нервная система восстанавливается не полностью. Расстройства сна приводят к постоянному напряжению, эмоциональным «срывам».
Пищеварительная система чувствительна к психологическим травмирующим факторам. Она реагирует потерей аппетита, метеоризмом, частой болью и дискомфортом в животе, проблемами со стулом. При этом у человека нет ни язвы, ни кишечной инфекции. Частое проявление — это тошнота при неврозе, которая сопровождается ощущением сухости во рту.
Нервная система связана со всеми внутренними органами, поэтому при неврозе страдает весь организм. Верно и обратное: если дать специалисту возможность вылечить психику — телесные симптомы тоже исчезнут.
При неврозах бывают проблемы с дыханием : типичны жалобы на нехватку воздуха, затруднения вдоха или выдоха, удушье. Иногда человеку кажется, что он забыл, как дышать. Часто наблюдается при попадании в конфликтную или эмоционально значимую ситуацию.
Со стороны сердечно-сосудистой системы могут наблюдаться гипертонические кризы, нарушения сердечного ритма, дискомфорт в области груди. Тахикардия при неврозе — частая жалоба.
Нервная система принимает на себя основной «удар» при постоянных стрессах. Человек испытывает дрожь в теле при неврозе, частые головные боли, приливы жара, судороги в мышцах, изменение чувствительности (онемение конечностей). Иногда может жаловаться что без причины кружится голова.
Все изменения при неврозе функциональные, то есть обратимые. При адекватном лечении пациенты полностью выздоравливают.
Психически человек становится подавленным, не может долго сосредоточиться, снижается память. Уровень тревоги повышается, возможны слишком бурные эмоциональные реакции. При психоневрозах отсутствуют галлюцинации, но иногда наблюдается шум в ушах.
При необходимости сидеть спокойно какое-то время, человек с неврозом испытывает дискомфорт. Для собственного успокоения он начинает стучать ручкой, играть с предметом одежды, теребить пальцы.
Частое подавление негативных эмоций, жизнь в постоянном стрессе приводит к затяжным психоневрозам. Выйти из них без квалифицированной помощи бывает крайне трудно.
Человека годами может мучить хронический невроз, симптомы которого — это эмоциональные «срывы» (истерики, слезы, раздражительность) или физиологические реакции (ступор, потеря голоса, скачок давления, тошнота) на небольшой конфликт или трудность. Человек просто не в состоянии контролировать поведение и эмоции в сложный момент.
Если терапевт, кардиолог, гастроэнтеролог ничего не нашли — не забудьте обратиться за диагностикой к психотерапевту.
Часто в попытках облегчить состояние или выяснить причину постоянного дискомфорта люди находят мнимые болезни при неврозах . Это свойственно соматоформной форме расстройства . Человек сдает все возможные анализы, проходит абсолютно все обследования. Свойственное в некоторых случаях психоневрозу жжение кожи или слабость в ногах (иногда вообще любое, малейшее ощущение в теле) воспринимается, как симптом страшного, смертельного заболевания.
Это заболевание обратимо, но обращение к психотерапевту — важный шаг на пути к выздоровлению . Невротическое расстройство ухудшает отношения с родными, создает проблемы на работе, приводит к саморазрушающему поведению (алкоголь, наркотические вещества, попытки уйти из жизни).
Причиной обращения к специалисту может быть нарушение терморегуляторной функции организма — говоря просто, повышение температуры при неврозе. По-другому оно называется термоневроз. Здесь важно исключить другие заболевания, поэтому можно заодно проконсультироваться у невролога.
Головокружение при неврозе, перебои в работе сердца, повышенная утомляемость и другие симптомы — повод пройти обследование у врача.
Диагностика включает в себя:
- Личная беседа врача с пациентом — первый и самый важный этап, от которого зависит план дальнейших действий.
- Консультация невролога — при подозрении на неврологические расстройства (онемение, боль, повышение температуры, нарушение подвижности).
- Для дифференциальной диагностики врач может назначить Нейротест и Нейрофизиологическую тест-систему (с эндогенными заболеваниями), ЭЭГ, КТ/МРТ, анализы крови на гормоны и маркеры (показатели) воспаления.
- При необходимости врач привлекает к диагностике клинического психолога или научных экспертов, может созвать консилиум.
На основании полученных результатов диагностики и анамнеза пациента психотерапевт назначает соответствующее индивидуальное лечение. Подробнее о лечении неврозов .
У вас появились странные симптомы, панические атаки, а врачи говорят, что, скорее всего, это ВСД? Какие анализы сдать, чтобы подтвердить диагноз? Начнем с того, что перечень анализов и виды диагностики должен назначать врач, в зависимости от состояния и жалоб пациента. С подобными проблемами желательно обратиться к невропатологу или терапевту. Дальше, по мере надобности, потребуется пройти и других врачей.
Но когда нет подозрений на какую-то конкретную органическую болезнь, начинают обычно с общего обследования. Итак, какие же анализы желательно сдавать в первую очередь? Попробуем разобраться на основе того, что назначают большинство врачей, когда подозревают у пациента дистонию.
В список первичных анализов могут быть включены:
- Общий анализ крови.
- Общий анализ мочи.
- Копрограмма (если есть проблемы с кишечником).
- Биохимический анализ крови (холестерин, билирубин, креатинин, кальций, общий белок). По мере надобности врач может добавить иные элементы.
- Анализ крови на уровень сахара.
- ЭКГ (электрокардиография).
Людям, с симптомами ВСД всегда назначают исследование щитовидной железы. Этот орган вырабатывает гормоны, которые участвуют во многих обменных процессах. От щитовидной железы зависит очень многое. И если она не в порядке, у человека могут наблюдаться самые различные симптомы, начиная от общего недомогания, заканчивая патологией некоторых органов.
Заболевания именно щитовидной железы часто дают симптоматику, схожую с вегето-сосудистой дистонией. Хотя, по сути, ВСД может являться следствием нарушений в щитовидной железе.
Для диагностики этого органа назначают:
При жалобах на головную боль невропатолог может назначить МРТ головного мозга и доплерографию сосудов шейного отдела. Также этот врач должен проверить состояние позвоночника. Нередкой причиной вегето-сосудистой дистонии становится остеохондроз.
Это первичная диагностика при ВСД. Ее проходят, когда у человека нет каких-то определенных жалоб. Симптомов много, но все они размыты. Сегодня болит одно, завтра другое, мучает то слабость, то бессонница, то жар, то холод. Если врачи подозревают иные нарушения, то больному назначаются другие виды анализов и диагностических исследований. Так как их очень много, нецелесообразно перечислять в рамках одной статьи. Все-таки у нас речь идет о том, какие анализы сдавать при ВСД именно в первую очередь, не имея еще никаких диагнозов на конкретную болезнь.
Совсем не редкость, когда ВСДешник проходит очень тщательную диагностику, но все его анализы оказывают в полном порядке. То есть, физически он здоров. Но несчастного продолжают мучить панические атаки, плохое самочувствие, и десятки других неприятных ощущений. Что же делать в таком случае?
Опять же, здесь следует опираться на мнение врача, которому вы доверяете, а не советам в интернете. Эта статьи и подобные материалы представлены лишь в общих ознакомительных целях и не являются инструкцией к действиям.
Часто при ВСД развивается ипохондрия, и человек начинает подозревать у себя самые тяжелые болезни, которые не смогли обнаружить врачи. Но большинство серьезных заболеваний всегда отражаются в общих анализах. Хоть какие-то нарушения картины диагностики они все же дают. Если таковых нет, то, скорее всего, причина здесь чисто психологическая.
В таком случае следует обратиться к психотерапевту и попробовать найти в себе внутренние конфликты, неосознанные стрессы и другие проблемы, которые держат в напряжении нервную систему. ЦНС, находясь постоянно в сильном напряжении, дает сбои в вегетатике. Отсюда и все симптомы ВСД.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Спасибо за вашу внимательность и помощь!
Неврастения (F48.0) — это нарушение психики по типу невроза, вызванное хроническим переутомлением или влиянием хронической психотравмирующей ситуации, характеризующееся состоянием повышенной возбудимости, истощаемостью, эмоциональной лабильностью, диссомнией, вегетативной дисфункцией.
Неврастения нередко развивается в подростковом возрасте, но чаще беспокоит лиц зрелого возраста на фоне психотравмирующей ситуации.
Предрасполагающие факторы: снижение иммунитета, авитаминоз, неправильное питание, несоблюдение режима сна и отдыха.
Симптомы многообразны: раздражительность, взрывчатость, повышенная утомляемость, головная боль, перепады настроения, бессонница, тревожность. Характерно возникновение симптомов после периода длительного напряжения (работа без отдыха, стрессы).
Также беспокоят разнообразные жалобы со стороны пищеварительного тракта, сердечной деятельности, возможны нарушения в мочеполовой сфере.
Необходимо проведение общеклинических лабораторных анализов крови и мочи, инструментальных методов исследования для исключения соматической патологии.
- Астенический синдром.
- Депрессия.
- Обсессивно-компульсивное расстройство.
- Физиолечение, массаж, диетотерапия.
- Методы релаксации.
- Дыхательная гимнастика.
- Биологическая обратная связь.
- Рациональная психотерапия.
- Гипноз.
- Иглорефлексотерапия.
- Медикаментозная терапия (транквилизаторы, антидепрессанты).
- Витаминотерапия.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Имеются противопоказания. Необходима консультация специалиста.
- Зопиклон (снотворное, седативное средство). Режим дозирования: внутрь, однократно, на ночь, в дозе 7,5-15 мг.
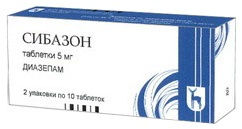
- Сибазон (седативное, снотворное, анксиолитическое седативное средство). Режим дозирования: внутрь, в суточной дозе 15–45 мг, разделенной на 2–3 приема.
- Энцефабол (метаболическое, ноотропное средство). Режим дозирования: внутрь, во время или после еды по 2 табл. или 2 ч. ложки суспензии 3 раза в день (600 мг/сут.).
- Фенотропил (ноотропное, анксиолитическое, антиастеническое седативное средство). Режим дозирования: внутрь, сразу после еды, в средней суточной дозе от 200 до 300 мг, разделенной на 2 приема.
- Сапарал (общетонизирующее средство). Режим дозирования: внутрь, после еды по 0,05 г 2 раза в день (утром и после обеда). Курс лечения — 15-30 дней.
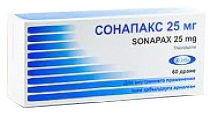
- Сонапакс (нейролептическое седативное средство). Режим дозирования: внутрь, в средней суточной дозе 10–75 мг/сут., разделенной на 3-4 приема.
Рекомендуется консультация психиатра, нейропсихологическое тестирование.
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 50 | 110 | 465 | 465 | 450 | 215 | 60 | 190 | 534 | 534 | 530 | 344 | ||
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Быстрая утомляемость при физической нагрузке (утомление, ослабление сил) | 100% |
| Непродолжительные вспышки возбуждения по незначительным поводам | 100% |
| Повышенная раздражительность (нервность, психованность) | 100% |
| Утрата способности к длительному умственному и физическому напряжению | 100% |
| Бессонница (недосыпание, отсутствие ночного сна) | 70% |
| Затруднение засыпания, поверхностный или неосвежающий сон, тревожные сновидения | 70% |
| Непереносимость громких звуков, шума | 70% |
| Повышенная чувствительность к запахам | 70% |
| Снижение аппетита (потеря аппетита, нарушения аппетита) | 60% |
| Плаксивость | 50% |
| Рассеянность | 50% |
| Снижение памяти (ухудшение памяти, плохая память, нарушения памяти, забывчивость) | 50% |
| Сниженное настроение (плохое настроение) | 50% |
| Сонливость днем | 40% |
| Непереносимость яркого света (светобоязнь, чувствительность к свету) | 30% |
Москва, Рубцовская набережная, дом 2
Москва, Габричевского, 5, к3
Москва, Верхняя Радищевская, 3 ст1
Москва, Александра Солженицына, 5 ст1
Москва, Героев Панфиловцев, 8 к1
Москва, Рождественский бульвар, 10/7
Москва, Борисоглебский пер, 15 ст2
Москва, Нижняя Первомайская, 43а
Москва, Аэропортовская 1-я, 5
Москва, Варшавское шоссе, 89
Москва, Комсомольский проспект, 32.
Москва, Университетский проспект, 9
Москва, Хорошёвское шоссе, 80
Москва, Варшавское шоссе, 125
Online диагноз
© ООО «Интеллектуальные медицинские системы», 2012—2019 гг.
Все права защищены. Информация сайта юридически защищена, копирование преследуется по закону.
Размещение рекламы, сотрудничество: info@online-diagnos.ru
Сайт не несет ответственность за содержание и достоверность размещенного пользователями на сайте контента, отзывы посетителей сайта. Материалы сайта носят исключительно информационно-ознакомительный характер. Содержание сайта не является заменой профессиональной консультации врача-специалиста, диагностики и/или лечения. Самолечение может быть опасно для здоровья!
Основные лабораторные методы исследования являются необходимыми в неврологической практике для формирования полной клинической картины неврологических заболеваний.
Чаще всего проводятся анализы на скорость оседания эритроцитов, морфологические исследования, мазок периферической крови, анализ мочи и спинномозговой жидкости.
Рассмотрим некоторые из основных лабораторных методов, используемых в неврологии.
Значение СОЭ в крови зависит от возраста и пола человека, а так же возможны колебания в течение дня. Особенно скорость оседания эритроцитов возрастает при воспалительных процессах, иммунных нарушениях, тканевых некрозах, что связано с присоединением белков крови (С-реактивного белка, гаптолобина и других) к эритроцитам и их ускоренному осаждению.
Оценивает такие важные параметры крови, как концентрация билирубина, глюкозы, холестерина, общего белка и другие.
Обследование включает в себя взятие спинномозговой жидкости путем прокола специальной иглой, которая вводится в спинномозговой канал (субарахноидальное пространство). Анализ спинномозговой жидкости главным образом направлен на исследование её физико-химических свойств, наличие иммуноглобулина класса G и выявление патогенных микроорганизмов. Изменения в составе спинномозговой жидкости позволяют диагностировать некоторые заболевания центральной нервной системы (гнойный бактериальный менингит, черепно-мозговая травма, гемморагический инсульт, кисты) и спинномозговых нервов. Процедура проводится у пациентов любого возраста и беременных женщин.
Основными показаниями являются:
- Церебральный менингит (бактериальный, вирусный и т.д.)
- Субарахноидальное кровоизлияние
- Миелит и спинномозговых нервов.
- Демиелинизирующие заболевания центральной нервной системы (рассеянный склероз).
Нейроэндокринные исследования проводятся путём введения веществ, которые повышают или блокируют синаптическую передачу нервного импульса в определенных структурах мозга, благодаря чему возможно исследование влияния секреции конкретного гормона.
Примером такого обследования является определение количества соматотропина (гормона роста, который выделяется передней долей гипофиза) после введения соответствующего препарата. У пациентов с депрессивным синдромом секреция соматотропина нарушается, иногда для уточнения диагноза может понадобится запись видео ЭЭГ или прохождение МРТ головного мозга.
Исследование уровня гормонов и его суточные колебания, в основном, используется в случае депрессивных заболеваний. В этом случае наблюдается значительный рост уровня кортизола при отсутствии существенных различий в утренние и вечерние часы.
Использование иммунологических исследований осуществляется при депрессивных симптомах и при подозрении шизофрении. При депрессивной симптоматике описано увеличение белков острой фазы, некоторых цитокинов и снижение активности лимфоцитов.
Начало шизофрении часто связывают с наличием бактериальной или вирусной инфекции, которая сопровождается активацией иммунной системы и увеличением производства цитокинов.
Следует помнить, что на результаты лабораторных исследований могут оказывать влияние различные факторы, связанные с возрастом и полом больного, массой тела, особенностями диеты, вредными привычками, с принимаемыми препаратами, хроническими заболеваниями, у женщин — с фазой менструального цикла.
Анализы в неврологии позволяют помочь выявить причину заболеваний, что иногда затруднено при простом наблюдении больного, поэтому интерпретация результатов и назначение лечения должны проводиться грамотным врачом.
В нашей клинике Вы можете пройти обследование у квалифицированных специалистов разных направлений.
Биохимические аспекты неврозов в свете современных данных о нейрохимических механизмах нервно-психичес- кой деятельности. В течение последних двух десятилетий резко возросло число исследований, в которых достижения современной биохимии, представление о роли нейрохимических систем мозга в нервно-психической деятельности в условиях нормы и патологии используются для более глубокого понимания патогенетических механизмов различных нервно-психических и соматических заболеваний [Митюшов М.
В значительной части этих исследований полученные результаты анализируются в аспекте общебиологической концепции стресса Ганса Селье [$е1уе Н., 1973, 1974, 1982], в частности эмоционального стресса. Не вызывает сомнений, что этот аспект особенно близок к неврозам, так как именно неврозы в качестве психогенных заболеваний человека представляют собой в определенном смысле клиническую модель острого, а чаще хронического эмоционального стресса.
В течение последних двух десятилетий в отделении неврозов и психотерапии Института им. В. М. Бехтерева изучались различные стороны биохимии неврозов, представленные в ряде монографий и статей [Карвасарский Б. Д. и др., 1971; Иовлев Б. В., 1975; Губачев Ю. М. и др., 1976; Мягер В. К., 1976; Варшаловская Е. Б., 1985, и др.]. В этот же период исследования в указанной области проводились и другими авторами [Бахур В. Т., 1970, 1977; Парменов-Трифилов Б. И. и др., 1972; Ковалева 3. Я., 1974; Турова Н. Ф. и др., 1974; Семке В. Я., 1975; Вейн А. М. и др., 1982; Чугунов В. С., Васильев В. Н., 1984; Мгалоблишвили Б. И., Чиркова С. К., 1987, и др.].
К сожалению, существуют большие трудности при попытках обобщения накопленных к настоящему времени результатов биохимических исследований при неврозах, что объясняется прежде всего их чрезвычайной многоплановостью и нередко противоречивостью результатов. Последнее обстоятельство обусловлено рядом причин. Это и отсутствие общепринятых критериев позитивной диагностики неврозов и отдельных их форм, проведение исследований на различных стадиях заболевания — в относительно остром и хроническом периодах, многообразие методик, используемых для определения биохимических показателей, различная квалификация лиц, проводящих исследования, а также ряд других трудностей (например, недостаточная техническая оснащенность лаборатории и др.).
С учетом сказанного представляется целесообразным рассмотреть литературные данные по мере анализа результатов, полученных в нашей клинике при организации комплексной программы психологических, биохимических и физиологических исследований, осуществлявшихся одновременно в нескольких группах больных неврозами. При этом ставились следующие задачи: 1) изучение у больных неврозами биохимических показателей, отражающих активность гипофизарно-адреналовой, сим- патико-адреналовой, энтерохромаффинной систем и щитовидной железы; 2) исследование активности указанных систем у тех же больных в ситуации острого стресса;
3) анализ соотношений между биохимическими показателями и психологическими характеристиками личности, устанавливаемыми при экспериментальном исследовании;
4) исследование соотношений между биохимическими показателями активности нейрохимических систем и характеристиками электрической активности коры головного мозга.
Клиническим, эспериментально-психологическим и биохимическим методами обследовано 212 больных неврозами; 109 больным одновременно проводилась электроэнцефалография.
Ниже мы приводим также краткие сведения, характеризующие место и значение каждой нейрохимической системы в общей нейроэндокринной регуляции организма.
Симпатико-адреналовая система при неврозах. Симпа- тико-адреналовая система регулирует секрецию в организме адреналина и норадреналина. Основное влияние на нее со стороны центральной нервной системы осуществляется через область заднего подбугорья. Интерес к симпатико-адреналовой системе и ее нейрорегуляции связан с рядом работ [Кацнельсон 3. С., Стабров- ский Е. М., 1975; Авакян О. М., 1977; Суворов Н. Ф., Суворов В. В., 1978; Еи1ег Ц. 5., 1972, и др.], в которых убедительно показана взаимосвязь уровня функциональной активности симпатико-адреналовой системы и изменений физиологических и метаболических реакций, необходимых для эффективной организации приспособительных реакций организма и обеспечения постоянства его внутренней среды. Многочисленными исследованиями установлено, что активность симпатико-адреналовой системы является важнейшим показателем различных эмоциональных состояний человека [Разумов С. А. и др., 1972; Матлина Э. Ш. и др., 1975; ГубачевЮ. М. и др., 1976; Васильев В. Н., Чугунов В. С., 1985; Ьеу1 Ь., 1972, и др.].
Основными биохимически активными веществами сим- патико-адреналовой системы являются катехоламины: адреналин, норадреналин и дофамин. В качестве источников адреналина и норадреналина служат прежде всего мозговой слой надпочечников и в меньшей мере — вне- надпочечная ткань. Как указывают 3. С. Кацнельсон, Е. М. Стабровский (1975), в мозговом слое надпочечников существуют два типа секреторных клеток: адрена- линобразующие (А-клетки), выделяющие адреналин, и норадреналинобразующие (Н-клетки), в которых образование катехоламинов происходит лишь до норадреналина, выделяемого в кровь в качестве самостоятельного гормона. Дофамин имеет две функции — является медиатором в головном мозге и предшественником биосинтеза норадреналина. Адреналин, норадреналин и дофамин относятся к аминам прямого действия, симпатомиметичес- кий эффект которых обусловлен непосредственным возбуждающим действием их на адренорецепторы [Альтшулер Р. А., Гранин В. Г., 1976; Авакян О. М., 1977, и др.].
Катехоламины синтезируются из аминокислоты тирозина посредством ряда энзиматических реакций: тирозин -► ДОФА (диоксифенилаланин) ->• дофамин (диокси- фенилэтиламин) -> норадреналин адреналин. Основной метаболит адреналина и норадреналина в моче — ВМК. Кроме того, в моче обнаруживаются и другие продукты обмена адреналина и норадреналина — метанефрин и норметанефрин. Важнейшими метаболитами дофамина, встречающимися в моче, являются гомованилиновая кислота и метокситирамин.
Имеющаяся к настоящему времени литература характеризует сдвиги при неврозах главным образом адреналина и норадреналина и в меньшей степени — некоторых их метаболитов и предшественников.
Результаты исследований, полученные в нашей клинике [Губачев Ю. М. и др., 1976], свидетельствуют о том, что у больных неврозами выявляется лишь некоторая тенденция к снижению адреналина и норадреналина; это соответствует данным В. Т. Бахура (1971), Б. И. Парме- нова-Трифилова и соавт. (1972), В. К. Мягер (1976).
Отсутствуют различия в уровнях адреналина и норадреналина в зависимости от изучавшихся нами психопатических особенностей личности и органического фона.
Однако у больных неврозами, возникающими на фоне диэнцефальной недостаточности, В. К. Мягер (1976) установлено резкое повышение уровня норадреналина по сравнению с группой «чистых» неврозов. Эти последние данные подтверждаются результатами, полученными нами, а также многими другими авторами, указывающими на изменение уровня катехоламинов при поражениях диэнцефальной области. Характер изменения содержания катехоламинов в крови при этом связывается с непосредственным раздражением гипоталамуса патологическим процессом.
Что же касается содержания ДОФА и дофамина при неврозах, то уровень их характеризуется достоверным снижением по сравнению с контролем. Самые низкие цифры дофамина отмечены у больных неврозами, которые развились на органическом фоне. На уменьшение содержания ДОФА при исследовании суточной экскреции катехоламинов у больных неврозами указывает также В. Т. Бахур (1974), отмечая при этом, что наиболее выраженным оно было у больных с гипостенической формой неврастении.
Во всех трех клинических подгруппах больных (с «чистыми» неврозами; неврозами у больных с психопатическими особенностями личности; неврозами при наличии нерезко выраженных остаточных явлений органического поражения центральной нервной системы) отмечается статистически достоверное повышение уровня ВМК (в суточном количестве мочи) по сравнению с показателями нормы.
Таким образом, учитывая хронический характер заболевания неврозом у большинства обследованных больных, можно предположить, что снижение содержания ДОФА и дофамина является следствием истощения симпатико- адреналовой системы при хроническом стрессе. Отмеченное увеличение уровня ВМК (конечного продукта метаболизма катехоламинов) может указывать на повышение при неврозах их обмена.
При рассмотрении функциональной активности симпа- тико-адреналовой системы у больных с тремя основными формами неврозов [Губачев Ю. М., и др., 1976] не отмечено достоверных различий в уровнях адреналина, дофамина и ДОФА. Самый низкий уровень дофамина установлен у больных неврастенией. Учитывая, что уровень дофамина оказался также самым низким у больных неврозами, возникшими на органическом фоне, можно предположить, что его снижение связано преимущественно с астеническими проявлениями заболевания.
Особо следует остановиться на содержании адреналина и норадреналина у больных неврозом навязчивых состояний. Уровень адреналина у этих больных несколько возрастает по сравнению с двумя другими формами неврозов. В то же время уровень норадреналина в этой группе был достоверно ниже, чем у больных неврастенией и особенно истерией. У больных же истерией с преобладанием во фрустрационном профиле реакций экстрапу- нитивного направления [Тарабрина Н. В., 1973] наибольшим оказался уровень норадреналина. Эти результаты представляют интерес в связи с имеющимися в литературе данными о преимущественном повышении уровня адреналина при страхе, а норадреналина — при гневе и соответствует характерным особенностям реагирования больных неврозом навязчивых состояний (преобладание в клинической картине состояний страха) и истерии (преобладание в клинической картине гневного раздражения) .
По данным В. К. Мягер (1976), при страхе возрастает концентрация адреналина в крови и незначительно повышается или снижается уровень норадреналина. В состоянии же раздражения концентрация адреналина еще более возрастает, но одновременно значительно увеличивается содержание норадреналина (в 6—18 раз по сравнению с исходным уровнем).
При оценке некоторых расхождений в полученных данных необходимо иметь в виду, что результаты В. К. Мягер относятся к случаям моделирования в условиях естественного эксперимента острых эмоциональных реакций у больных неврозами: исследования больных при разговорах на волнующие их темы, после посещения больной мужем при наличии к нему сложных противоречивых отношений, а также при создании ситуаций, в которых усиливалась ведущая невротическая симптоматика (определение содержания катехоламинов в крови у больной клаустрофобией при нахождении ее в закрытом помещении или у больной эрейтофобией после посещения ею мужского отделения и др.). При этом, как указывает В. К. Мягер, в зависимости от преобладающей эмоциональной реакции (определяемой клиническим путем) отмечались различные изменения содержания адреналина и норадреналина. В частности, при астенических эмоциях, таких как грусть, тоска, отмечалось отчетливое снижение уровня адреналина и норадреналина в крови в отличие от того, что наблюдалось при тревоге.
Нами [Карвасарский Б. Д. и др., 1971] для изучения изменения содержания катехоламинов в ситуации острого стресса у больных неврозами была использована ситуация ожидания больными контрастного нейрорент- генологического исследования (каротидная ангиография в одних случаях и пневмоэнцефалография в других), назначающегося с диагностической целью. Данную ситуацию можно отнести к разряду тревожного ожидания, так как указанные процедуры сопровождаются рядом неприятных ощущений. Вместе с тем эксперимент протекал как естественный, и, таким образом, был элиминирован целый ряд трудностей, которые обычно возникают при воспроизведении стрессовой ситуации в лабораторных условиях. Ожидание контрастного исследования, задачи и значение которого больному подробно объяснял лечащий врач, связано еще зачастую со страхом диагноза, помимо естественной тревоги по отношению к самой процедуре. Во всех этих наблюдениях имела место и убедительная позитивная диагностика неврозов, т. е. устанавливалась связь между психотравмирующей ситуацией и началом заболевания, а также между содержанием конфликтной ситуации и характером клинической картины невроза.
По описанной программе было обследовано 35 больных, находившихся на лечении в клинике. Биохимические и экспериментально-психологические исследования проводились в первые недели пребывания в стационаре. Используя ситуацию естественно возникшего стресса (о дате которого больные узнавали за 2—3 дня до процедуры), им проводили повторные биохимические исследования: содержание 11-ОКС, серотонина, белковосвязанного йода определяли в крови в день рентгенографии; содержание ДОФА, дофамина, норадреналина, адреналина, ВМК определяли в моче, собранной в течение суток, непосредственно предшествовавших рентгенологическому исследованию.
Отмечено отсутствие достоверных изменений содержания катехоламинов. Исходные данные имели значительные различия. Возможно, объяснение этому следует также искать в особенностях той модели острого стресса, которая была использована в данном исследовании. Длительность состояния острого стресса к моменту биохимического исследования (2—3 дня) превышала длитель
ность периода, в котором он изучался большинством авторов, в том числе В. К. Мягер.
Необходимо подчеркнуть, оценивая изменения биохимических показателей в стрессовых ситуациях, использовавшихся в нашей клинике, что во всех случаях изменения этих показателей оценивались в состоянии острого стресса у больных неврозами, т. е. у лиц, находящихся в состоянии хронического эмоционального стресса. Самостоятельное значение приобретает вопрос о том, изменяется ли характер реакции острого стресса у больных неврозами при многократных повторениях.
Существенный интерес для понимания роли нейроэндокринных механизмов в патогенезе отдельных невротических проявлений могут представить данные о содержании катехоламинов и других биохимически активных веществ у больных неврозами с акцент-симптомами.
В. К. Мягер (1976) у больных неврозами, страдающих бессонницей, отметила значительное повышение уровня адреналина (у отдельных больных он в 2—3 раза превышал верхнюю границу нормы здоровых людей). Концентрация норадреналина также была высокой. В поведении эти больные часто были раздражительными и конфликтными, склонными к эмоциям гнева. Недостаточный сон усиливал эти реакции. У больных с психогенными сердцебиениями автор отмечала значительное повышение содержания адреналина в крови и часто пониженное содержание норадреналина. Сердцебиения постоянно сопровождались эмоциями страха. Во время невротической рвоты, возникающей на высоте эмоционального возбуждения, резко снижалось содержание адреналина и норадреналина в крови. Автор полагает, что рвота в этом случае является моментом, разрешающим эмоциональное напряжение у больного, склонного к подобному типу реагирования в связи с эмоциями отвращения (рис. 6).
Полученные нами данные [Карвасарский Б. Д., 1969] об уровнях катехоламинов у больных неврозами с различными типами головной боли представлены на рис. 7. В соответствии с клиническими данными изменения содержания адреналина и норадреналина у больных с головной болью преимущественно нервно-мышечного типа указывают на повышение активности симпатико- адреналовой системы, а у больных с головной болью нервно-сосудистого типа — на повышение тонуса парасимпатического отдела вегетативной нервной системы. В то же время при невротической головной боли типа
Рис. 6. Содержание катехоламинов и холинэстеразы у больной неврозом во время рвоты.
I — адреналин, 2 — норадреналин в крови, 3 — ложная холинэстераза; 4 — истинная холинэстераза; а — до рвоты, б — после рвоты [по Мягер В К , 1976]
психалгии не отмечено достоверных изменений уровня катехоламинов в крови.
Если приведенные данные свидетельствуют об известной взаимосвязи между типом изменений функциональной активности симпатико-адреналовой системы и других биохимически активных веществ и патогенетическими вариантами головной боли в рамках цефалгического синдрома при неврозах, объясняя его клиническую поли- морфность, то данные нашего сотрудника Э. А. Карандашевой (1974), напротив, показывают, что в случае невротического синдрома (фобического) выявляется однонаправленность нейрохимических изменений, не зависящая от формы невроза. Как установлено Э. А. Карандашевой, такие показатели, как адреналин, норадреналин, ДОФА, ВМК, а также 11-ОКС, серотонин, йод белковосвязанный, не имели существенных различий у больных фобическим синдромом в рамках невроза навязчивых состояний и истерии. Исключение составил дофамин, уровень которого оказался достоверно ниже у больных истерией. Можно предполагать, что и при истерических фобиях, в клинике которых на передний план выступают
 |
Рис. 7. Уровень катехоламинов и гистамина в крови при различных типах невротических головных болей.
а — норма; б — головная боль нервно-мышечного типа; в — головная боль нервно-сосудистого типа; г — невротическая головная боль типа «психалгии»; 1 — адреналин, 2 — норадреналин; 3 — гистамин.
явления внешней демонстративности, отчетливо проявляется заинтересованность тех же нейрохимических меха- низмов, что и при других невротических фобиях.
Особенности симпатико-адреналовой системы и ее роль в патогенезе и клинических проявлениях неврозов были подвергнуты специальному исследованию В. С. Чу- гуновым и В. Н. Васильевым (1984). В зависимости от уровня функциональной активности симпатико-адреналовой системы при неврозах выделены три биологических типа больных: адреналовый (с суточной гиперадренали- нурией), норадреналовый (с суточной гипернорадрена- линурией) и смешанный (с суточной гиперадреналину- рией и гипернорадреналинурией). Установлена взаимосвязь между адреналовым типом и гипостенической формой неврастении, норадреналовым типом и гиперстенической ее формой. Определенные взаимоотношения выявлены также между указанными тремя типами функционального состояния симпатико-адреналовой системы и другими невротическими синдромами, хотя, как отмечают авторы, эта связь была менее выраженной. Среди больных неврозами в целом преобладали лица с адреналовым типом. В соответствии с данными и других авторов отмечено характерное для больных неврозами снижение экскреции дофамина и 3, 4-диоксифенилаланина. Для больных
неврастенией и истерическим неврозом характерны все три биологических типа, для невроза навязчивых состояний — адреналовый и смешанный.
Приведенные данные указывают на большую ценность нейроэндокринных показателей при изучении интимных механизмов развития отдельных невротических симптомов и синдромов и относительно меньшую — для характеристики общих форм неврозов.
Гипофизарно-адреналовая система при неврозах. По современным представлениям гипоталамо-гипофизарно- надпочечниковый комплекс представляет собой сложную систему, включающую три основных звена: а) подбугор- ную область, в которой осуществляется секреция тропных гормонов передней доли гипофиза, в том числе кортико- тропинреализующего фактора — СКР; б) переднюю долю гипофиза — регулирующую функцию периферических эндокринных желез; в) корковое вещество надпочечников, секретирующее стероидные гормоны. Через этот комплекс нервная система оказывает регулирующее влияние на деятельность различных органов и систем, при его же участии осуществляется саморегуляция функций мозга с целью эффективного приспособления организма к меняющимся условиям внешней среды.
Значению гипофизарно-адреналовой системы и отдельных ее звеньев для сохранения эмоционального и физиологического гомеостаза у человека посвящена поистине необозримая, в том числе и монографическая, литература, содержащая результаты исследований, выполненных в значительной мере в аспекте концепции Ганса Селье, об общем адаптационном синдроме [Алешин Б. В., 1971; Поповиченко Н. В., 1973; Губачев Ю. М. и др., 1976; Митюшов М. И. и др., 1976; 5е1уе Н., 1973, и др.].
Для определения функциональной активности гипо- физарно-адреиаловой системы в клинических условиях устанавливают содержание в моче стероидных гормонов, синтезируемых корковым веществом надпочечников. Определение содержания последних нередко производят после введения АКТГ, одного из тропных гормонов, вырабатываемых аденогипофизом. Основное действие АКТГ — повышение скорости образования и секреции кортикостероидов. При этом в корковом веществе надпочечников наблюдается также уменьшение содержания аскорбиновой кислоты и холестерина, которые расходуются на синтез стероидных гормонов. Стимуляция коры
надпочечников может осуществляться и адреналином при непосредственном действии на гипофиз.
Кортикостероиды значительно отличаются от большинства других гормонов, выделяемых железами внутренней секреции, тем, что по существу не имеют органа- мишени и оказывают влияние на все метаболические процессы, чем и определяется их особая роль в реакциях адаптации.
Из 40 и более стероидных гормонов наибольшей биологической активностью обладают 5: дегидрокортико- стерон, кортикостерон, альдостерон, кортизон и гидрокортизон (кортизол). Их рассматривают в качестве истинных секретов железы, определяющих минерало- кортикоидную и глюкокортикоидную функции коркового вещества надпочечников. Кроме того, надпочечники синтезируют также ряд половых гормонов.
Для определения функциональной активности гипофизарно-адреналовой системы у больных неврозами определяли 17-кетостероиды (17-КС), 17-оксикортикосте- роиды (17-ОК.С), 11-оксикортикостероиды, т. е. кортизол и кортикостерон (11-ОКС).
17-КС — метаболиты гидрокортизона, дегидроизо- андростерона, свободные гидрокортизон и кортизон, а также другие продукты окисления 17-ОКС. В эту же группу 17-КС входят метаболиты стероидных половых гормонов (андрогенов), синтезируемых половыми железами. Поэтому по изменению выделения с мочой 17-КС можно лишь относительно судить о функциональном состоянии коры надпочечников.
При исследовании 134 больных «чистыми» неврозами [Губачев Ю. М. и др., 1976] наблюдается убедительное снижение в крови 11-ОКС, свидетельствующее об истощении гипофизарно-адреналовой системы в условиях хронического стресса. Наиболее значительное снижение уровня 11-ОКС отмечено при неврозах, возникших на фоне нерезко выраженных остаточных явлений органического поражения центральной нервной системы. У этих больных уровень 11-ОКС достоверно ниже, чем у больных с «чистыми» неврозами и неврозами, возникшими у лиц с психопатическими особенностями.
Обращает на себя внимание и то, что наиболее низкий уровень 11-ОКС оказался у больных неврастенией. Учитывая, что значительное снижение содержания 11-ОКС установлено также у больных неврозами, возникшими на органическом фоне, это можно объяснить преимущест-
венно астеническими проявлениями заболевания. Косвенным подтверждением этого являются полученные нами данные об особенностях корреляционной зависимости между содержанием 11-ОКС и степенью выраженности астении, определявшейся с помощью специально составленной шкалы астении [Малкова Л. Д., 1978]. Отмечено статистически достоверное снижение содержания 11-ОКС у больных неврозами с большей выраженностью астенических проявлений.
Приведенные нами данные дополняют содержащиеся в литературе указания на изменения функциональной активности гипофизарно-адреналовой системы у больных неврозами [Бахур В. Т., 1970; Парменов-Трифилов Б. И. и др., 1972; Мягер В. К., 1976, и др.].
К наиболее тщательным, выполненным на большом клиническом материале, следует отнести исследования В. Т. Бахура, в которых установлены изменения гипофизарно-адреналовой системы у больных с различными формами неврозов. Автором показано, что при острых невротических состояниях отмечается как повышение, так и снижение содержания 17-КС и 17-ОКС. При затяжном течении неврозов выявлялось постепенное углубление явлений гипофизарно-адреналовой недостаточности. Гиперстенической форме неврастении соответствовали более высокие, а гипостенической — более низкие, чем в норме, показатели экскреции стероидных гормонов. Исследование реактивности гипофизарно-адреналовой системы пробами с введением АКТГ и адреналина показало недостаточность резервных способностей коры надпочечников у большинства обследованных больных, что особенно было характерно для больных с гипостенической формой неврастении.
При нагрузке АКТГ у этих больных наблюдалось как недостаточное выделение стероидных гормонов, так и понижение их (извращенные, парадоксальные реакции).
Наши данные, полученные при определении 11-ОКС у больных с разными формами неврозов, расходятся с установленным в работе В. Т. Бахура фактом статистически достоверного более высокого уровня выделения 17-КС у больных неврастенией по сравнению с лицами, страдающими истерией.
Автор не исключает, что повышенная истощаемость коры надпочечников у больных с длительными затяжными невротическими состояниями в какой-то мере может определяться преморбидной врожденной функциональной недостаточностью надпочечниковой системы.
В работе О. Я. Силецкого, Н. А. Лукаша (1974) приведены результаты комплексного изучения функционального состояния коры надпочечников при неврозах как с помощью прямых методов исследования глюко- кортикоидов в крови (установление уровня 17-ОКС и 11-ОКС), так и косвенными методами — путем определения 17-КС в моче, абсолютного количества эозинофилов крови и их утренних колебаний, с помощью проб Торна и Форшама и др. Характер эозинофильных реакций зависел от особенностей клинических проявлений невроза: при выраженной симптоматике и небольшой давности болезни (до 2 мес) результаты проб приближались к норме, хотя исходный уровень эозинофилов мог быть и сниженным. По мере развития заболевания нарастает эозинопения, но еще сохраняется нормальный утренний уровень эозинофилов; пробы Торна становятся отрицательными, хотя проба Форшама вызывает еще достаточную эозинопению.
По мнению авторов, в условиях длительного эмоционального напряжения инъекции АКТГ представляют собой резкий стресс, декомпенсирующий глюкокортикоид- ную функцию коры надпочечников. Уровень 17-ОКС в крови больных неврозами приближался к нормальным цифрам, хотя и обращала на себя внимание тенденция к понижению функции коры надпочечников. Показатели 17-КС в моче не выходили за пределы нормальных колебаний. Нормальным с тенденцией к понижению был также уровень в крови 11-ОКС. Значительное расхождение этих последних данных с полученными нами может быть объяснено относительно меньшей длительностью заболевания неврозом у больных, обследованных авторами (в 50 % случаев давность болезни не превышала 3 мес), в то время как обследованные нами больные специализированной клиники неврозов отличались многолетним течением заболевания. Таким образом, само это расхождение еще раз подтверждает тенденцию к истощению гипофизарно-адреналовой функции при затяжном, длительном течении неврозов, на что указывают большинство авторов.
Сопоставление всех полученных данных о функциональном состоянии коры надпочечников при неврозах приводит О. Я. Силецкого и Н. А. Лукаша к выводу о наличии у этих больных адренокортикальной дисфункции надпочечников — умеренного угнетения глюкокорти- коидной и повышения минералокортикоидной активности.
По данным В. К. Мягер (1976), у больных неврозами выявляются как низкие, в основном при астении (чаще), так и высокие цифры экскреции 17-КС в моче при возбуждении. У большинства же больных она отмечает нормальные показатели. В случае выявления диэнцефальной недостаточности сдвиг у наибольшего числа больных наблюдается в сторону низких показателей, что объясняется ею снижением компенсаторных возможностей. Активность гипоталамо-гипофизарно-надпочечни- ковой системы снижена, возможно, вследствие ее истощения.
Заслуживают внимания данные Е. М. Креслинг, В. К. Мягер [цит. по Мягер В. К., 1976], полученные при обследовании больных неврозами, о том, что при повышении содержания катехоламинов в крови чаще отмечаются низкие шифры 17-КС в моче. Авторы полагают, что длительная гиперсекреция катехоламинов под влиянием эмоциональных факторов при неврозах приводит к истощению системы гипофиз — кора надпочечников путем чрезмерного выделения АКТГ, стимулирующего экскрецию кортикостероидов гипофизом.
Данные об изменении функциональной активности гипофизарно-адреналовой системы у больных неврозами в ситуации эмоционального стресса ограничены. По нашим данным, уровень 11-ОКС в стрессовой ситуации достоверно повышается. При дополнительном анализе результатов исследования с учетом подгрупп больных с «чистыми» неврозами и неврозами, возникшими на органическом фоне, оказалось, что у первой подгруппы изменение содержания 11-ОКС в стрессе было большим, чем у больных неврозом на органическом фоне. В целом это соответствует предположению В. К. Мягер о роли органического фона в снижении компенсаторных возможностей гипоталамо-гипофизарно-надпочечниковой системы при невротических состояниях.
Функциональная активность эитерохромаффинкой системы при неврозах. Показателем активности данной системы является серотонин, относящийся, как и катехоламины, к группе биогенных аминов.
Серотонин в основном содержится в головном мозге, а вне мозга — в тромбоцитах и энтерохромаффинных клетках в слизистой оболочке желудка, кишок, в поджелудочной железе, где он и был впервые обнаружен.
Хотя вопрос о роли серотонина в механизмах мозговой деятельности окончательно не решен, к настоящему времени накоплено множество фактов, позволяющих отнести его к биологически активным веществам, оказывающим существенное влияние на нервную систему. Полагают, что в мозге наряду с адренергическими и холинергическими существуют и серотонинергические структуры. Серотонин возбуждает серотонинреактивные структуры ретикулярной формации среднего мозга и моста мозга, обеспечивая перестройку активности нервной системы на длительный промежуток времени.
Подобно другим биогенным аминам, серотонин принимает участие в ответных реакциях организма на внешние воздействия. В ряде работ серотонин рассматривается как основной передатчик нервных импульсов в центральном отделе парасимпатической нервной системы. В центральной нервной системе серотонин и норадреналин действуют как антагонисты. Показано значение серотонина в генезе тревожных и других эмоциональных состояний.
В организме серотонин (5-гидрокситриптамин) синтезируется из триптофана. Помимо определения уровня самого серотонина в крови, представление об его обмене может дать изучение выделения с мочой 5-оксииндол- уксусной кислоты (5-ОИУК) — одного из конечных продуктов его обмена. Инактивация серотонина осуществляется ферментом моноаминоксидазой (МАО).
В ряде работ представлены данные изучения уровня серотонина в крови при стрессе [Науменко Е. В., Попова Н. К., 1975; Арпзоп М. Н., Нтд1деп Л. V/., 1970, и др.]. Полученные при этом результаты весьма противоречивы. Указано и на повышение, и на снижение содержания серотонина при сильном эмоциональном напряжении у здоровых обследуемых [Стабровский Е. М., Разумов С. А., 1970].
Данные о содержании серотонина в крови у обследованных нами больных неврозами свидетельствуют о том, что в обычном состоянии уровень серотонина в крови больных достоверно не отличается от такового у здоровых. Не обнаружено изменений в содержании серотонина у больных неврозами (с вегетососудистыми нарушениями) также Р. Ф. Ильичевой и соавт. (1974). Наиболее высокий уровень серотонина отмечен у пациентов, у которых невроз возник на психопатическом фоне. Уровень серотонина при неврозе навязчивых состояний был достоверно выше, чем при двух других формах неврозов. Возможное объяснение этого — несомненная роль личностных акцентуаций (психастенического типа) как определенной почвы, на которой возникает невроз навязчивых состояний.
Н. Г. Шашкова и Т. С. Аванесова (1983) не отметили существенного повышения уровня серотонина у больных с острым истерическим неврозом, однако при истерическом развитии повышение активности серотонинерги- ческих структур составило уже 26 % относительно нормы; еще выше оно было у больных с истероидной психопатией — превышало норму на 50 %.
На повышение уровня серотонина при психопатиях и психопатических декомпенсациях указывает также В. Я. Семке (1975), хотя другие авторы существенных различий в уровнях серотонина у лиц, страдающих психопатиями, и у здоровых не выявили [Забродин Г. Д., Гурова 3. Г., 1976, и др.].
Для объяснения причин противоречивости результатов, полученных различными авторами, могут быть привлечены уже указанные исследования В. Я. Семке. Сопоставляя активность серотонинергической системы у больных истерическим неврозом, истерической психопатией и истерическим психозом, автор показал, что у больных неврозом содержание серотонина в крови и снижение экскреции 5-ОИУК достоверно ниже по сравнению с психопатиями и психозами. У лиц с психопатиями вне декомпенсации уровень серотонина также низок, однако, как и в случаях психотических состояний, при психопатических декомпенсациях отмечается повышение концентрации серотонина, что автор объясняет возбуждением серотонинореактивных структур в ответ на выявленную у этих же больных повышенную активность холинореактивной системы головного мозга.
Следовательно, учет степени компенсации, эмоцио- нально-аффективной напряженности при интерпретации уровней серотонина при неврозах и пограничных с ними состояниях столь же необходим, как и при оценке изменений показателей симпатико-адреналовой, гипофизар- но-адреналовой и других биохимических систем, участвующих в реакциях эмоционального стресса.
В стрессовой ситуации у обследованных нами больных неврозами отмечено статистически достоверное повышение уровня серотонина. Сопоставление этих результатов у больных неврозами с данными обследования гипофи- зарно-адреналовой системы и изменениями катехоламинов в условиях стресса соответствует экспериментальным фактам о том, что энтерохромаффинная система участвует лишь в кратковременных реакциях стресса, и в дальнейшем при длительном стрессе уровень ее активности остается довольно стабильным.
В свете полученных нами данных большой интерес представляют описанные И. П. Анохиной (1975) закономерности изменения концентрации норадреналина и серотонина в различных отделах мозга (среднем мозге, гипоталамусе и коре мозга) при экспериментальной стресс- ситуации. Под влиянием холодового стресса отмечено значительное снижение содержания биогенных аминов в различных отделах мозга крыс. При удлинении времени стресса падение концентрации биогенных аминов оказалось еще более выраженным. Динамика восстановления уровней норадреналина и серотонина была различной. Через час концентрация серотонина начинает восстанавливаться, а через 18 ч приходит к исходному уровню. Концентрация норадреналина еще больше снижается. Через 18 ч уровень норадреналина остается значительно сниженным во всех исследованных отделах мозга. На основании полученных данных автор приходит к выводу, что адренергический субстрат мозга как структура, принимающая непосредственное участие в реагировании организма на изменения внешней среды, особенно вызывающие отрицательные эмоции, в условиях стресса активизируется в первую очередь. Одновременно наблюдается возбуждение и серотонинергических структур гипоталамуса, и среднего мозга. Однако функциональное состояние центральных серотонинергических структур восстанавливается довольно быстро, в то время как нарушение деятельности центральных адренергических элементов носит более длительный характер и даже может иметь тенденцию к усилению и генерализации после окончания действия стрессора.
Функциональная активность холикергической системы и гистамина при неврозах. В плане изучения нейрохимических механизмов мозга, особенно в связи с широкой разработкой концепции стресса, внимание исследователей в последние десятилетия было привлечено в первую очередь к изучению гипоталамо-гипофизарно-надпочечни- ковой, симпатико-адреналовой и энтерохромаффинной систем в условиях как нормы, так и патологии. Вместе с тем продолжались и исследования, имеющие своей целью выяснение места и значения холинергической системы во взаимодействии разных нейрохимических структур мозга. Показано, что холинергические структуры ретикулярной формации среднего мозга наряду с адренергическими принимают участие в механизме восходящей активации корковой деятельности. Высказывается предположение, встречающее, однако, и возражения, что холинергическую природу имеют все конечные корковые нейроны восходящей активирующей системы.
Как отмечает И. П. Анохина (1975), более распространенной в настоящее время является следующая точка зрения: хотя в ретикулярной формации действуют как адренергические, так и холинергические механизмы, принимающие участие в восходящей активации, большая роль в регуляции поведенческих актов принадлежит адренергическим структурам. Из литературы известно, что вещества адренергического спектра действия изменяют поведение в большей мере, чем средства холинер- гического ряда.
О состоянии холинергических систем можно судить по изучению содержания ацетилхолина, активности холинэстеразы и холинергического индекса (отношение холинэстеразной активности к содержанию ацетилхолина).
Ацетилхолин представляет собой эфир уксусной кислоты холина, который входит в состав лецитина. Ацетилхолин выделяется на окончаниях главным образом моторных парасимпатических волокон. Обнаружен он также в центральной нервной системе и в различных органах в сравнительно больших количествах. В сером веществе больших полушарий головного мозга и в спинном мозге ацетилхолина больше, чем в белом. Определяя активность парасимпатической нервной системы, ацетилхолин своим действием вызывает замедление сердцебиения, расширение сосудов, усиление деятельности гладких мышц бронхиол и желудочно-кишечного тракта и т.д.
Уровень ацетилхолина в мозговой ткани, крови определяется активностью ферментов холинэстеразы, под влиянием которых он может подвергаться быстрому распаду. Так называемая истинная холинэстераза, специфичная по отношению к ацетилхолину, разрушает его в результате простого гидролиза (до холина и уксусной кислоты). Ее активность особенно велика при низких концентрациях ацетилхолина, в то время как другой фермент — ложная холинэстераза, гидролизирующая, помимо эфиро^ холина, и* другие эфиры, — наиболее активен при высоких концентрациях ацетилхолина.
Среди исследований, в которых рассматриваются соотношения между изменениями функциональной активности холинергической системы и эмоциональными расстройствами, представляют интерес работа Д. Е. Аль- перна (1963) и переведенная на русский язык монография Е. ОеНЬогп, О. ЬооГЬого^ (1966).
В отечественной литературе лишь в нескольких публикациях приводятся результаты изучения состояния холинергической системы при неврозах и отдельных их формах. Это прежде всего исследования Б. И. Пармено- ва-Трифилова и соавт. (1972), В. Я. Семке (1975) и др.
В. Я. Семке (1975) исследовал содержание ацетилхолина, истинной и ложной холинэстеразы у больных истерическим неврозом. Особенно заметные и продолжительные нарушения были выявлены им у больных с затяжными невротическими состояниями. Отмечалось повышение концентрации ацетилхолина в крови, сопровождающееся нарастанием активности истинной и ложной холинэстеразы. Высокая активность ацетилхолина отражала, по мнению автора, состояние значительного напряжения в холинергической системе, причем в наблюдениях с выраженными и стойкими эмоциональными расстройствами это коррелировало с понижением активности истинной и ложной холинэстеразы.
На зависимость между изменениями в холинергической системе и глубиной и тяжестью патологических расстройств указывают Н. Г. Шашкова и Т. С. Аванесова (1982). При острых неврозах отмечено возбуждение холинергического субстрата с последующим его истощением и угнетением по мере течения и развития заболевания.
В некоторых работах представлено соотношение показателей функциональной активности холинергической и симпатико-адреналовой систем при неврозах.
Б. И. Парменов-Трифилов и соавт. (1972) установили, что у больных неврастенией среднее количество ацетилхолина в крови несколько снижено. Отмечалась также значительная вариабельность содержания истинной холинэстеразы и ацетилхолина, в два раза превышающая таковую у здоровых. Ацетилхолин при гиперстенической форме неврастении был примерно в 2 раза ниже, чем при гипостенической. У 5/з больных корреляционный анализ отношения ацетилхолин — адреналин выявил отрицательную корреляционную взаимосвязь, свидетельствующую о явной тенденции медиаторов при неврастении к диссоциации, а именно повышение экскреции катехоламинов сопровождалось снижением уровня ацетилхолина и наоборот, чего не отмечалось у здоровых.
В. К. Мягер, А. И. Гошев [цит. по Мягер В. К., 1976] в клинике неврозов Института им. В. М. Бехтерева у больных неврозами наблюдали параллелизм между повышением активности истинной холинэстеразы и увеличением уровня адреналина в крови при страхе, раздражении и тревожном ожидании. При отчаянии наряду с падением уровня адреналина наблюдалось снижение активности истинной холинэстеразы.
В общую группу биогенных аминов входит также гистамин — вещество с парасимпатически направленным действием. Большей частью гистамин находится в организме из связанном состоянии, появляясь в тканях и крови при декарбоксилировании гистидина. Гистамин играет важную роль в периферических и центральных механизмах нервной деятельности. Он увеличивает проницаемость сосудистой стенки, вызывает сокращение гладких мышечных волокон, стимулирует секрецию желудочного сока. Велика роль гистамина в аллергических процессах и в механизмах возникновения боли.
Рядом исследований установлено, что гистамин, с одной стороны, усиливает синтез ацетилхолина, а с другой — тормозит активность холинэстеразы. Указано на определенный параллелизм в уровнях гистамина, норадреналина и серотонина.
В литературе приводятся данные о влиянии гипо- таламо-гипофизарно-надпочечниковой системы на уровень гистамина, которое осуществляется посредством регулирования активности гистаминазы — фермента, разрушающего гистамин путем его окислительного дезаминирования.
Изучение содержания гистамина при неврозах представляет интерес с точки зрения характеристики роли парасимпатической нервной системы в эмоциональных и вегетативных реакциях, а также для дифференциальной диагностики между неврозами и диэнцефальными поражениями [Мягер В. К., 1976]. В. К. Мягер, А. И. Гошев отметили повышение содержания гистамина в крови у 64 % больных неврозами; более частым и выраженным оно было у больных неврозами, возникшими на фоне диэнцефальной недостаточности (у 84 % этих больных содержание гистамина было выше нормы). Авторами отмечена корреляция между уровнем повышения катехоламинов в крови и увеличением содержания гистамина.
По данным Р. Ф. Ильичевой и соавт. (1974), уровень гистамина у больных неврозами с вегетососудистыми нарушениями и астеническими проявлениями не выходил за пределы нормы.
Значительный интерес представляют наши данные (см. рис. 7) о содержании гистамина в крови у больных с различными по клиническим проявлениям и механизмам развития типами невротических головных болей.
Для больных с нервно-мышечным типом головной боли характерным было повышение содержания в крови адреналина и норадреналина и нормальное содержание гистамина, т. е. активация прежде всего симпатико-адре- наловой системы; при нервно-сосудистом типе головной боли обращал на себя внимание высокий уровень гистамина при незначительном увеличении содержания катехоламинов в крови, что указывало на повышение активности парасимпатического отдела вегетативной нервной системы, а некоторое повышение катехоламинов в крови — о наличии известных, хотя и недостаточных, компенсаторных возможностей симпатико-адреналовой системы. У больных с головной болью типа психалгии уровни адреналина, норадреналина и гистамина не превышали соответствующих показателей у здоровых.
Функциональная активность щитовидной железы при неврозах. Наиболее надежным показателем функционального состояния щитовидной железы является уровень в крови белковосвязанного йода. Белковосвязанный йод состоит в основном из тироксина, незначительного количества трийодтиронина и некоторых других йодистых веществ. Как указывает Ь. Ьеу1 (1972), он является более или менее точным показателем концентрации гормонов щитовидной железы в крови, причем не скорости образования гормонов, а устойчивой его концентрации.
В экспериментах, проводившихся в лаборатории Ь. Ьеу1 (1972), в ситуациях экспериментально моделируемого стресса у здоровых исследуемых отмечено достоверное повышение уровня белковосвязанного йода в крови. Хотя, отмечает автор, причины этого еще недостаточно ясны: вызвано ли оно повышением уровня биологически инактивного тироксина или же оно отражает увеличение активности щитовидной железы, сопровождаемое повышением уровня свободного тироксина, или вызванное адреналином перемещение тироксина из тканей к сосудам. В экспериментах на животных было показано, что инъекции катехоламинов увеличивают экскрецию йода с мочой. Предполагается, что эндогенные катехоламины воздействуют на щитовидную железу почти так же, как экзогенные. Поэтому не вызывает большого удивления, что в ситуациях стресса наряду с повышением активности гипофизарно-адреналовой и симпатико-адреналовой систем одновременно повышается функция щитовидной железы.
Проведенные в нашей клинике исследования показывают, что уровень белковосвязанного йода у больных неврозами достоверно выше, чем у здоровых. При этом фон, на котором возникал невроз (психопатический и органический), существенной роли не играл. При сравнении содержания белковосвязанного йода у больных с разными формами неврозов отмечен более высокий его уровень у больных неврастенией по сравнению с истерией и неврозом навязчивых состояний. Для объяснения этого факта могут иметь значение результаты проведенного нами сопоставления уровня белковосвязанного йода у больных двух подгрупп — с большей или меньшей степенью выраженности фактора вегетативных проявлений астении (учитывались данные обследования больных с помощью шкалы астении). Отмечена статистически достоверная взаимосвязь между вегетативными проявлениями астении и уровнем белковосвязанного йода. Большей выраженности вегетативных проявлений астении соответствует более высокий его уровень. Этот факт подтверждает наличие отмеченной ранее в литературе взаимосвязи между нарушением функции щитовидной железы и вегетативными расстройствами.
Возможно также, что повышение функции щитовидной железы у обследованных нами больных с хроническими формами неврозов является компенсаторным и отражает снижение функциональной активности симпатико- адреналовой системы.
По данным В. Т. Бахура (1974), изучавшего функциональное состояние щитовидной железы у больных неврозами (исследовался уровень поглощения радиоактивного йода), наблюдалось как повышение, так и снижение функции щитовидной железы; эти изменения были нечастыми и неглубокими. Изменения же основного обмена, достигавшие иногда значительной степени, обычно зависели от экстратиреоидных факторов.
В стрессовой ситуации достоверных изменений уровня белковосвязанного йода у больных неврозами нами не выявлено.
Нарушения обменных процессов. Объектом более активного изучения при неврозах становятся различные аспекты обмена веществ, в частности углеводного, минерального, жирового, энергетического и др. Состоянию углеводного обмена при неврозах посвящены работы В. Т. Бахура (1971), Б. И. Парменова-Трифилова и соавт. (1972), Ю. М. Губачева (1973) и др.
В. Т. Бахур (1971) у больных неврозами наблюдал ирритативные, плоские и с повторной гипергликемической волной сахарные кривые. Характер их во многом обусловлен, по данным автора, тяжестью и длительностью заболевания. По мере развития заболевания повышение реактивности симпатико-адреналовой системы сменяется ее истощением, чему соответствует переход гиперреак- тивных сахарных кривых через волнообразные в плоские.
С работой В. Т. Бахура согласуются данные ряда других авторов. Так, Б. И. Парменов-Трифилов и соавт. (1972) при исследовании углеводного обмена у больных неврозами чаще наблюдали ирритативные сахарные кривые. Более характерным это было для больных с гиперстенической формой неврастении. При гипостени- ческой форме преобладали уплощенные сахарные кривые. Указанные авторы отмечали определенный параллелизм между преобладающим типом сахарных кривых и уровнем суточной экскреции 17-КС.
Ю. М. Губачев (1973) в нашей клинике у 74,5% больных неврозами установил различные варианты патологических сахарных кривых. При этом ирритативные кривые (с гипергликемическим коэффициентом больше 80 %) отмечены у 56,2 % и плоские (с гипергликемическим коэффициентом меньше 35%) —у 18,3% больных. Определялась отчетливая зависимость частоты иррита- тивных или плоских сахарных кривых от формы психопатологического синдрома. Так, у мужчин с фобической симптоматикой ирритативные сахарные кривые были обнаружены в 52,4 % случаев, а при преобладании астенических нарушений — только в 17,2% случаев.
В. Т. Бахур (1974) установил у больных неврозами склонность к гипокалиемии. Изменения в содержании натрия в крови он отметил у половины обследованных, причем гипонатриемия встречалась в 2 раза чаще, чем гипернатриемия. У ряда больных отмечена тенденция к гипофосфатемии и увеличению выделения фосфора с мочой, что, возможно, обусловлено усиленным потреблением углеводов в тканях.
По данным Н. М. Симчича (1972), содержание натрия у больных неврозами несколько выше нормы, кальция — несколько ниже нормы, калия — в пределах нормы. Чувство страха, двигательное беспокойство автор связывает с гипернатриемией.
О. Я. Силецкий, Н. А. Лукаш (1974), обследовав группу больных неврозами, установили у них некоторое повышение содержания натрия в крови при нормальных его величинах в моче; выведение калия с мочой оказалось повышенным. Была выявлена определенная корреляция между характером эозинофильных реакций (которые рассматривались как косвенный показатель функционального состояния коры надпочечников) и содержанием натрия и калия. Гипернатриемии сопутствовала эозинопе- ния, нормальный уровень эозинофилов сопровождался нормальным содержанием натрия в крови.
На содержание в сыворотке крови калия и кальция при различных формах неврозов указывается в работе О. Ф. Панковой и А. А. Кешокова (1982). У больных неврастенией выявлено значительное снижение калия и соответственно коэффициента К/Са, особенно выраженное при астеническом развитии. У больных с фобическим неврозом уровень кальция был на верхней границе нормы, а коэффициент К/Са даже несколько повышен. При истерических расстройствах отмечалась тенденция к понижению кальция, но коэффициент К/Са был близок к нормальному. Авторы подтверждают высказывавшуюся и ранее точку зрения, что гиперкалиемия свидетельствует о парасимпатикотонии, а гипокалиемия и гиперкаль- циемия — о симпатикотонии.
По данным Ю. М. Губачева (1973), у большей части больных неврозами определялись нарушения липидного метаболизма. Гипохолестеринемия (меньше 4,16 ммоль/л) была установлена у 10,8% мужчин и 11,2% женщин, гиперхолестеринемия (больше 6,24 ммоль/л)—у 49% мужчин и 42,6 % женщин. У больных с гипохолестери- немией преобладали астенические нарушения (66%), тогда как в группе больных с гиперхолестеринемией — фобические (45%) и депрессивные (28%) нарушения.
В отдельных исследованиях изучались особенности аэробной и анаэробной фазы энергетических процессов у больных неврозами. Н. Ф. Турова и соавт. (1974), наблюдая больных неврозами (в основном с фобическим синдромом) и контрольную группу здоровых людей, пришли к выводу, что биохимические показатели аэробного синтеза (наиболее раннего звена энергетических процессов мозга) в крови больных были выше, чем в крови здоровых, и находились у верхней границы нормы (определялось содержание АТФ, креатинфосфата и активность АТФ-азы, стимулируемых ионами магния, натрия и калия). Общая активность фермента, катализирующего распад АТФ, у больных и здоровых существенно не различалась, хотя и обнаруживались некоторые различия, касающиеся активности ионов АТФ-азы. Биохимические показатели анаэробного звена энергетического обмена (по активности альдолаз, определяемых по фруктозо-1,6-дифосфату, фруктозо-1 -фосфату, лактат- дегидрогеназе и ее изоферментам) у больных неврозами находились у нижней границы нормы.
В целом авторы пришли к выводу о некотором снижении анаэробных энергетических процессов и усилении аэробных у больных с невротическими фобиями. Последнее, по их мнению, может рассматриваться в качестве адаптационной реакции в ответ на снижение аэробных процессов в головном мозге.
Г. Г. Незнамов и соавт. (1987) исследовали особенности перекисного окисления липидов у больных неврозами и выявили его активацию. Улучшение состояния больных под влиянием транквилизаторов сопровождалось нормализацией показателей перекисного окисления липидов.
Изучение обменных нарушений представляет интерес как с точки зрения уточнения значения их в патогенезе неврозов и формировании различных невротических проявлений, так и в плане более широко/о изучения роли психогений в развитии нейродистрофических процессов как одного из основных патогенетических звеньев психосоматических заболеваний.
Соотношение между психологическими и биохимическими показателями у больных неврозами. Учитывая указания в литературе на роль особенностей личности в возникновении и формировании неврозов и эмоциональ- но-стрессовых реакций, мы изучили взаимосвязь между биохимическими показателями и психологическими характеристиками личности больных неврозами, в том числе и в условиях острого стресса. С этой целью биохимическое исследование было дополнено рядом психологических показателей, полученных с помощью стандартизованных методик, а именно многопрофильного личностного опросника (ММР1), набора интеллектуальных методик Векслера, личностного опросника Айзенка и теста рисуночной ассоциации Розенцвейга для исследования фрустрации. Все эти методики использовались в модифицированных в нашей стране вариантах.
При обследовании 55 больных было установлено, что уровни всех биохимических показателей в значительной мере взаимосвязаны между собой. Полученные основные статистически достоверные парные корреляции между биохимическими и экспериментально-психологическими показателями графически представлены на схеме 1.
Следует отметить особое место, которое занимает в приведенной схеме уровень 11-ОК.С. Он взаимосвязан со всеми биохимическими показателями, кроме серотонина. Для последнего не получено ни одной значимой корреляции с остальными биохимическими показателями. Что же касается зависимости между биохимическими данными и показателями 21 экспериментально-психологической характеристики личности, устанавливаемыми с помощью приведенных выше методик, то лишь для 5 из них такую зависимость с результатами биохимических исследований удалось установить на уровне статистической значимости, а именно для выраженности истерических и ипохондрических черт, степени нейротизма, склонности к тревоге и пониженному настроению. Последние 3 фактора, в большей степени и непосредственно характеризующие эмоциональную сферу, оказались в отрицательной корреляционной связи с изучавшимися биохимическими показателями. Иначе говоря, большему уровню нейротизма, склонности к тревоге и пониженному настроению соответствовала тенденция к снижению содержания биохимически активных веществ.
Применение регрессионного анализа [Калинин О. М. и др., 1971] позволило рассмотреть вопрос о взаимосвязи личностных характеристик не-с отдельно взятыми биохимическими показателями, а одновременно со всей их совокупностью. Критерием такой взаимосвязи является коэффициент связи (коэффициент множественной корреляции) . В качестве прогнозируемой величины (ординаты)
| СХЕМА 1. СТАТИСТИЧЕСКИ ЗНАЧИМЫЕ КОРРЕЛЯЦИОННЫЕ ВЗАИМОСВЯЗИ БИОХИМИЧЕСКИХ ПОКАЗАТЕЛЕЙ И ЭКСПЕРИМЕНТАЛЬНО-ПСИХОЛОГИЧЕСКИХ ХАРАКТЕРИСТИК ЛИЧНОСТИ. |
Сплошная линия — положительные корреляции, одна — коэффициенты корреляции с уровнем значимости Р У^
Рис. 12. Височные плетизмограммы больной А.
а — во время двусторонней пульсирующей головной боли; б — значительное уменьшение головной боли (эрготаминовый тест).
Сторонники второй точки зрения, оперируя еще недостаточно ясными физиологическими механизмами психогенных болей, склонны недооценивать или даже игнорировать роль психического фактора в их патогенезе.
В наших исследованиях [Карвасарский Б. Д., 1969] с помощью психофизиологического метода были выявлены механизмы нарушения функционального состояния отдельных физиологических систем при развитии различных видов психогенных головных болей, в частности головной боли нервно-мышечного и нервно-сосудистого типа. В первом случае боль обусловлена тоническим напряжением мышц головы и шеи под влиянием эмоцио-
 |
Рис. 13. Пьезопульсограммы больной неврозом. Слева — фон, справа — изменение амплитуды пульсовых колебаний под влиянием представлений о психотравмирующей семейной ситуации, а — глазной пульс; б — височная артерия, в — лучевая артерия.
нального напряжения. Этот механизм иллюстрируется ЭМГ с затылочных мышц у больной Ж., страдающей истерией (рис. 11). Головная боль возникла под влия-. нием беседы, затрагивающей психотравмирующие обстоятельства ее личной жизни. На рис. 11 видно резкое повышение амплитуды мышечных потенциалов с затылочной мышцы по сравнению с нормальной амплитудой мышечных потенциалов в спокойном состоянии при отсутствии головной боли. Такое изменение ЭМГ свидетельствует о повышении тонуса затылочных мышц, что и обусловило развитие выраженной головной боли в шейно-затылоч- ной области. На рис. 12 приведены височные плетизмо- граммы больной А., страдающей неврастенией, во время двусторонней пульсирующей головной боли с преимущественной локализацией в височных областях, возникшей после получения письма из дома и беседы с лечащим врачом, в которой были затронуты обстоятельства ее жизни, имеющие непосредственное отношение к психогении. Невротическая головная боль нервно-сосудистого типа обусловлена главным образом раздражением чувствительных нервных окончаний в ‘сосудах системы наружной сонной артерии при патологической пульсовой деформации их стенок. На рис. 12, а значительному уменьшению головной боли после подкожного введения дигидро- эрготамина соответствует выраженное снижение амплитуды пульсовых колебаний височных артерий.
Психофизиологические исследования также были направлены на изучение особенностей сосудистой реактивности у больных неврозами. Регистрировались изменения
сосудистого тонуса с помощью пьезопульсографической методики в различных артериальных системах: мозговых сосудах (по глазному пульсу), височных и лучевых артериях. Как видно из рис. 13, у больной Н. с синдромом вегетососудистой дистонии под влиянием представления о психотравмирующей семейной ситуации отмечается резкое повышение амплитуды глазного пульса, т. е. резкое изменение тонуса в системах внутренних сонных артерий, в то время как амплитуда пульсовых колебаний височных артерий даже снизилась, что подчеркивает дистонический характер нарушений сосудистой реактивности.
Таким образом, приведенные материалы подтверждают определенную направленность отдельных реакций при эмоциональном стрессе у больных неврозами. Естественно, у больных в этом случае развивается весь комплекс неспецифических реакций, свойственный всем другим больным неврозами и даже здоровым людям. Однако с точки зрения психогенеза основных проявлений болезни весьма существенно акцентировать внимание именно на этой стороне механизмов симптомообразования. В силу ряда причин, имеющих как врожденный, так и приобретенный в течение жизни характер, выраженность общих реакций отдельных физиологических систем организма при стрессе может быть различной и зависит от их реактивности.
Приведенные работы позволяют рассмотреть на кли- нико-экспериментальном материале динамику эмоционального стресса при неврозе, причем это касается не только его биологических коррелятов, но и психологических механизмов. Значительный интерес представляет вопрос о внутренне обусловленной закономерной смене значимости психологических стрессоров при неизменной конфликтной ситуации, ведущей к неврозу. Один из аспектов этой сложной и актуальной проблемы находит частичное отражение в уже упомянутых исследованиях, которые показали, что конфликтная патогенная ситуация, имеющая основное значение в возникновении невроза, на определенных этапах его развития может «заслоняться» новыми психологическими стрессорами. В качестве таковых чаще всего выступают сами болезненные нарушения, т. е. ведущие симптомы невроза. Данные Е. К. Яковлевой получены при обследовании двух различных групп больных неврозами. А. Я. Страумит проанализировал динамику состояния отдельного больного с закономерной сменой психологических стрессоров в процессе психотерапии неврозов: от стресса, вызванного психотравмирующей ситуацией, к стрессу, сохраняющемуся благодаря переживанию болезни, и вновь к стрессу, хотя и определяющемуся прежней психогенией, но с перспективой его устранения в условиях активной психотерапии, направленной, с одной стороны, на разрешение конфликтной ситуации, а с другой — на попытку изменить отношение больного к этой ситуации.
Эти исследования вновь ставят вопрос о необходимости рассмотрения с психофизиологических позиций неврозов, вызываемых недостаточно осознаваемыми психологическими стрессорами, и в целом проблемы сознательного и бессознательного при неврозах [Костандов Э. А., 1977; Прангишвили А. С., Шерозия А. Е., Бассин Ф. В., 1978, и др.].
Помимо указанных механизмов динамики состояний эмоционального стресса при неврозах, возможны и другие механизмы их развития. При одном из них эмоциональный стресс выступает лишь как первое пусковое звено возникновения патологических нарушений. В качестве клинической иллюстрации этого положения можно привести механизм развития одной из форм дыхательного невроза — синдрома нарушения ритма дыхания. Под влиянием, эмоционального стресса у больного учащается дыхание. В связи с наступающей гипервентиляцией больным утрачивается чувство полноценности вдоха. Понимание важности нормального акта дыхания для сохранения жизни приводит к фиксации на этой системе часто в связи с особенностями психогении. Возникают опасения и тревога за свое состояние. Стремясь преодолеть чувство неполноценности вдоха, больной сознательно делает более глубокие вдохи, форсирует дыхательные движения и тем самым усиливает явления теперь уже искусственной гипервентиляции. В результате проявляется комплекс сопутствующих гипервентиляции ощущений в виде легкого головокружения, поташнивания и, что наиболее характерно для этих больных и обычно пугает их, отсутствия потребности во вдохе вследствие избыточного насыщения крови кислородом и снижения возбудимости дыхательного центра. Постепенно это приводит больных к убеждению о серьезном характере болезненных нарушений дыхания, о его неполноценности, о кислородном голодании, возникают выраженная тревога и страх за жизнь, способствующие дальнейшему развитию эмоционального стресса.
Подчеркивая значение полученных данных для формирования более глубоких представлений о механизмах психогенных расстройств, необходимо вместе с тем отметить ценность их для улучшения дифференциальной диагностики и проведения патогенетически обоснованной пси- хо- и соматотерапии.
источник