Мазок — метод обследования, при котором врач собирает небольшое количество материала с поверхности слизистой. Анализ мазка чаще всего используют в урологии у мужчин и в гинекологии — у женщин. Исследование мазка на флору позволяет проверить наличие болезнетворных бактерий, раковых клеток, в некоторых случаях — оценить гормональный фон и общее состояние ткани. Мазок из влагалища на флору берут раз в три месяца, во время профилактических осмотров у гинеколога.
В случае, когда вы проходите лечение, мазок на инфекции берут после окончания курса терапии, чтобы подтвердить ее успешность. Анализ из влагалища или шейки матки — это безболезненная процедура, которая позволяет получить представление о состоянии женского здоровья.
Мазок гинекологический — 4 основных типа:
3. Мазок на цитологию (ПАП-тест на атипичные клетки шейки матки).
4. Мазок на скрытые инфекции (ПЦР).
Для чего проводится: исследование позволяет оценить микрофлору — наличие болезнетворных бактерий и их количество.
Такой анализ, взятый у здоровой женщины, должен показать 95% лактобактерий в собранном материале. Лактобактерии вырабатывают молочную кислоту, тем самым защищая половые органы от проникновения инфекций и поддерживая нужную кислотность. У женщин «в положении» количество лактобактерий уменьшается, поэтому естественная защита организма ослабляется. Чтобы не допустить развития заболеваний, которые вызывают половые инфекции, мазок при беременности нужно сдавать всем будущим мамам без исключения.
Исследование мазков из влагалища проводится для того, чтобы убедиться в отсутствии таких возбудителей инфекций, как, например:
Для выявления инфекций, которые нельзя обнаружить при помощи анализа на флору, берут мазок на скрытые инфекции. Один из самых распространенных методов выявления скрытых инфекций — метод ПЦР.
В норме микрофлора у здоровой женщины может содержать гарднереллы и кандиду, но их количество должно быть низким. Активно развиваться гарднереллы и кандиды начинают при снижении иммунитета. Защитные силы организма могут ослабляться по разным причинам:
- беременность;
- усталость;
- эмоциональное переутомление;
- наличие заболевания, борьбой с которым «занята» иммунная система.
При его оценке выделяют четыре группы чистоты.
- Первая. Реакция кислая — рН 4,0–4,5. Большинство микроорганизмов — палочки Додерлейна (они же лактобактерии), в небольшом количестве — лейкоциты в мазке, клетки эпителия. Такие результаты указывают на здоровую половую систему.
- Вторая. Реакция кислая — рН 4,5–5,0. Кроме лактобактерий, присутствуют грамотрицательные бактерии — это чаще всего возбудители инфекций, которые после лабораторного окрашивания обесцвечиваются.
- Третья. Реакция щелочная или слабокислая — рН 5,0–7,0. Преимущественно бактериальная микрофлора, клетки эпителия также в большом количестве. Обнаружено несколько лактобактерий.
- Четвертая. Реакция щелочная — рН 7,0–7,5. Лактобактерии отсутствуют, флора представлена болезнетворными организмами. Насчитывается большое количество лейкоцитов в мазке. Такой анализ указывает на воспаление слизистой влагалища.
Если результат плохой (3-й или 4-й группы), врач может направить вас на повторный анализ или на посев, чтобы уточнить результаты.
Результаты могут быть разными в различных лабораториях. В зависимости от того, в какой лаборатории вы сдали мазок, норма может колебаться. Так как в каждой отдельно взятой лаборатории методы исследований могут отличаться, то и результаты будут различными. Желательно сдавать все анализы в одной лаборатории, чтобы можно было наблюдать за изменениями с течением времени и эти изменения не были связаны со сменой лаборатории, в которой вы сдаете анализы. Расшифровка должна проводиться врачом.
Для обозначения количества бактерий при исследовании мазков из уретры, влагалища, а также при анализе цервикального мазка используют КОЕ/мл. Читаются эти единицы измерения как количество колониеобразующих единиц в одном миллилитре жидкости.
Для чего проводится: позволяет определить наличие или отсутствие половых инфекций, оценить гормональный фон женщины, а также состав содержимого влагалища, во время беременности результаты мазка позволяют оценить угрозу выкидыша.
Этот анализ называется мазок на степень чистоты, или мазок из влагалища «на стерильность».
Исследование проводится по следующим показателям:
Плоский эпителий — клетки слизистой оболочки шейки матки и влагалища. Анализ женщины, которая здорова, обязательно его показывает в небольшом количестве. Если же эпителий в мазке отсутствует, это указывает на гормональные нарушения, при этом уровень андрогенов повышен, а эстрогенов — понижен. Эпителий в повышенном количестве свидетельствует о воспалении.
Цервикальный мазок с повышенным уровнем плоского эпителия указывает на воспаление в шейке матки, мазок из уретры — в мочевом пузыре, мазок из влагалища, соответственно, — на воспаление стенок влагалища.
На количество плоского эпителия также влияет фаза цикла. В зависимости от того, на какой день был сделан анализ на флору, норма бывает разной.
Если вы сдали мазок на флору, расшифровка его должна проводиться лечащим врачом.
- Лактобактерии (синонимы: грамположительные палочки, лактобациллы или палочки Додерлейна)
При здоровых половых органах лактобактерии (палочки) в мазке преобладают. Результаты мазков, в которых количество лактобацилл составляет 95% от общего числа бактерий, считаются хорошими. Иногда при исследовании количество лактобацилл бывает ниже нормы. При этом кислотность во влагалище снижается и болезнетворным микробам легче проникнуть в организм.
При исследовании мазков определяют количество лейкоцитов — это один из важных показателей.
Лейкоциты — «защитники» организма. Лейкоциты в мазке присутствуют в большом количестве, когда в организме активно размножаются болезнетворные бактерии. То есть чем сильнее в анализе повышены лейкоциты, тем более выражен воспалительный процесс.
Если цервикальный мазок содержит до 30 лейкоцитов, из уретры — до 5, а из влагалища — до 10, это нормально. Такие значения характерны для всех женщин, которые живут половой жизнью.
Лейкоциты в мазке, норма которых значительно повышена, указывают только на наличие воспалительного процесса. Причину инфекции должен установить врач. Для этого необходимо провести дополнительные исследования, например бактериальный посев, иммунологический анализ и полимеразную цепную реакцию (ПЦР).
Количество эритроцитов повышается в период менструации, травм слизистой оболочки влагалища или при воспалении. Анализ в норме может содержать несколько эритроцитов.
Слизь выделяют железы шейки матки и влагалища — мазок из влагалища и из шейки матки должен содержать ее в небольшом количестве.
Для чего проводится: позволяет обнаружить инфекции, которые невозможно выявить при анализе мазка на флору
В 1983 году американский биохимик Кэри Муллис разработал метод полимеразной цепной реакции, за что удостоился Нобелевской премии. Благодаря ученому появилась возможность «узнавать в лицо» бактерии и вирусы даже при их минимальном количестве. Часто полимеразную цепную реакцию называют ПЦР-диагностикой. ПЦР-анализ и ПЦР-мазок также являются синонимами. Взятый для проведения анализа мазок, соскоб или образец мочи позволяет выявить скрытые заболевания.
Полимеразная цепная реакция — это метод биологических исследований, при котором в лаборатории размножают участок ДНК.
Для чего нужен ПЦР-анализ? При исследовании нужно выделить, какой вид инфекции вызывает заболевание. Но бактерий иногда бывает настолько мало, что распознать их невозможно. В таких случаях спасает ПЦР-диагностика инфекций.
Для анализа берут участок ДНК бактерии и многократно его клонируют. Когда ДНК «вырастает», можно определить, с каким видом бактерий или грибков лаборант имеет дело.
ПЦР-диагностика инфекций дает точный результат. Она позволяет выявить не только род, но и вид бактерий: например, не только сказать, что грибок рода Candida, но и уточнить, что он относится к Candida albicans. Если не установить точный вид инфекции, лечение может быть неэффективным.
Часто ПЦР-диагностикой пользуются при исследовании мазков на инфекции, передающиеся половым путем. Большинство венерических заболеваний, такие как гарднереллез, хламидиоз, микоплазмоз, гонорея, уреаплазмоз, на ранних стадиях развития могут не проявлять признаков. Симптомы появляются на поздних стадиях. Благодаря ПЦР-анализу половые инфекции можно выявить на начальном этапе развития и, соответственно, быстро их излечить.
При проведении такого анализа можно выявить также такие вирусные инфекции, как гепатит или папиллома. Другими методами можно выявить не сам вирус, а только наличие продуктов его жизнедеятельности либо антител к нему.
Метод полимеразной цепной реакции позволяет определить инфекции в любой среде: в крови, моче, слюне, на слизистых оболочках. Кроме этого, благодаря ПЦР-анализу выделяют вирусы в почве и воде.
Достоинства полимеразной цепной реакции:
- точность определения инфекции;
- возможность выделить вирус (а не продукты распада или антитела на него);
- достаточно небольшого количества исследуемого материала (даже при наличии одной клетки возбудителя);
- возможность обнаружить инфекцию в любой среде (моче, крови, слюне);
- скорость проведения анализа;
- единственный метод для выделения некоторых инфекций.
Для чего проводится: позволяет диагностировать рак шейки матки.
ПАП-тест имеет разные названия: мазок на цитологию, а также тест, анализ или мазок по Папаниколау, мазок на атипичные клетки. Анализ назван в честь греческого ученого, который впервые применил этот метод. Чтобы провести ПАП-тест, берут мазок из цервикального канала (шейки матки) во время гинекологического осмотра на кресле.
Цитологический мазок у женщины старше 30 лет — это обязательный ежегодный анализ. Результаты мазка цервикального канала помогают диагностировать рак шейки матки — второе по распространенности онкологическое заболевание среди женщин.
На результаты исследования могут повлиять некоторые факторы. Чтобы получить достоверный результат, за 2–3 часа до взятия мазка воздержитесь от посещения туалета. Иначе вы смоете эпителий и бактерии, которые важны для исследования мазка из влагалища.
Чтобы результаты были точны, за 48 часов до исследования:
- не занимайтесь сексом;
- не проводите спринцеваний (чтобы не вымыть содержимое влагалища);
- не пользуйтесь вагинальными контрацептивами (спермицидными кремами, мазями, пенами);
- не принимайте ванны;
- не пользуйтесь тампонами или вагинальными свечами.
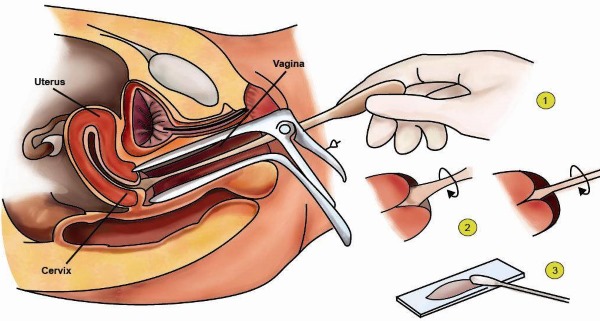
Взятие мазка из шейки матки
Расшифровка мазка и, соответственно, успешность лечения зависят от того, следовала ли женщина перечисленным выше требованиям. Мазок по Папаниколау можно сдавать в любой день цикла, когда нет менструальных выделений.
Взятие мазка производит гинеколог при осмотре на кресле.
Шпатель Эйра — пластиковая палочка для взятия цервикального мазка
При этом врач пользуется гинекологическим зеркалом и шпателем Эйра — специальной пластиковой палочкой. По времени взятие мазков занимает не более двух минут. Процедура безболезненна.
Забор мазков производят в трех местах — возможных очагах инфекций: берут мазок из цервикального канала (шейки матки), из влагалища и отверстия уретры.
Взятие мазков из цервикального канала
Исследование проводится путем изучения под микроскопом или бактериологического посева. В большинстве случаев у женщин после мазка не возникает ощущения дискомфорта. Лишь изредка могут наблюдаться мажущие выделения из влагалища и болезненные ощущения внизу живота. Через несколько часов они должны пройти.
Воздерживаться от секса после мазка не нужно. Начиная с 18 лет, даже если девушка не живет половой жизнью, специалисты рекомендуют проходить ежегодные профилактические осмотры и сдавать мазок на онкоцитологию. А тем, кто ведет половую жизнь, независимо от возраста советуют посещение гинеколога с началом интимных отношений. Чтобы обнаружить рак шейки матки на ранних стадиях развития, после 30 лет проходите обследование у гинеколога не реже двух раз в год.
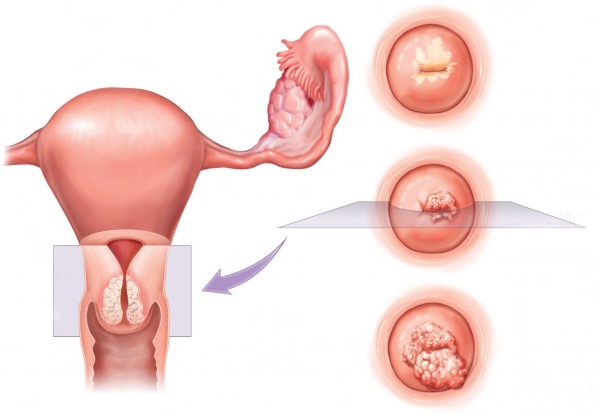
При наличии «неправильных» клеток в результате анализа цервикального мазка на цитологию врач использует специальный термин: дисплазия.
Дисплазия — это состояние шейки матки, при котором у части клеток нарушена структура. Это означает, что клетки могут перерасти в раковые. Поэтому такая патология может быть предраковым состоянием.
Риск развития патологии повышается при:
- курении;
- большом количестве родов;
- долгом применении внутриматочных и гормональных контрацептивов;
- недостатке витаминов;
- наличии инфекций, передающихся половым путем (особенно вируса папилломы);
- ранней половой жизни (до 16 лет);
- родах (до 16 лет);
- большом количестве сексуальных партнеров (три и более);
- генетической предрасположенности.
Дисплазию шейки вызывает вирус папилломы человека (ВПЧ) типов: 6, 11, 16, 18, 31, 33 и 35.
- частые воспалительные процессы;
- мажущие кровянистые выделения;
- кровотечения после полового акта или при использовании тампонов.
У некоторых женщин при дисплазии наблюдаются боли внизу живота.
В зависимости от того, насколько развилась дисплазия, степени ее развития указывают на глубину поражения тканей. Выделяют три степени: первую, вторую и третью.
Степени дисплазии шейки матки
- К первой степени дисплазии относят легкие изменения строения клеток шейки матки. При этом аномальные клетки затрагивают лишь поверхностный слой плоского эпителия.
- При второй степени дисплазии шейки матки «неправильные» клетки поражают поверхностный и средний слой шейки матки.
- Дисплазия шейки третьей степени означает, что аномальные клетки разрослись на все три слоя эпителия.
Дисплазия шейки матки. ВПЧ — вирус папилломы человека
Если у вас дисплазия шейки матки, лечение предполагает уменьшение количества аномальных клеток. Для этого врач удаляет небольшую пораженную область шейки матки. Если вам поставили диагноз «дисплазия шейки матки», лечение не может полностью удалить из организма вирус папилломы человека. Однако может предотвратить развитие злокачественной опухоли.
Лечение заболевания — удаление пораженного участка — матки может быть проведено разными способами: при помощи лазера, заморозки и других методов. Это зависит от возраста женщины, степени развития и состояния других половых органов. Если у пациентки имеются инфекции, передающиеся половым путем, сначала устраняют их. Только после того, как анализ мазка покажет, что половых инфекций нет, проводят лечение.
При выявлении дисплазии шейки матки на ранних стадиях проводят лечение, которое не только сохраняет женское здоровье, но и жизнь. Для этого каждая женщина должна проходить профилактические осмотры хотя бы один раз в год.
Исследование мазка из влагалища, уретры и шейки матки нужно проводить женщинам, которые:
- начали жить половой жизнью;
- забеременели;
- планируют беременность;
- имеют несколько половых партнеров;
- чувствуют дискомфорт в половых органах (боль во время секса, частое мочеиспускание или жжение в половых органах и другие);
- старше 18 лет;
- проходят профилактический осмотр.
Регулярные осмотры в кабинете гинеколога, во время которых можно сдать анализ мазка, позволяют вовремя заметить начало болезни, поставить правильный диагноз и даже спасти жизнь. Например, дисплазия матки, лечение которой начали вовремя, не переродится в неизлечимую злокачественную опухоль.
Независимо от возраста, существуют факторы, которые повышают риск появления рака шейки матки. Их совокупность и продолжительное «действие» на организм снижают защитные силы организма в борьбе с болезнью даже на ранних стадиях развития.
Цервикальный мазок на онкоцитологию особенно важно сдавать женщинам, которые:
- имеют несколько сексуальных партнеров;
- начали половую жизнь раньше 18 лет;
- в прошлом перенесли раковые заболевания половой системы;
- курят;
- являются носителями вирусных инфекций;
- имеют ослабленный иммунитет.
Увеличивают риск появления рака шейки матки такие вирусные инфекции, как вирус простого герпеса, ВИЧ и вирус папилломы человека.
Повышение содержания белых кровяных клеток (лейкоцитов) в мазке наблюдается при таких патологических состояниях:
- воспаление слизистой оболочки влагалища;
- дисбактериоз влагалищной микрофлоры;
- кишечный дисбиоз;
- заболевания, передающиеся половых путем;
- воспаление слизистой оболочки матки;
- опухолевые процессы в органах малого таза;
- воспаление маточных придатков;
- грибковое поражение влагалища;
- уретрит;
- воспаление шейки матки.
Бывают ситуации, когда повышенные лейкоциты не свидетельствуют о наличии патологического воспалительного процесса в репродуктивной системе. В частности, увеличение содержания белых кровяных клеток в мазке может быть следствием воспаления в мочеполовой системе мужчины. Например, после незащищенного полового акта с мужчиной, который страдает простатитом, лейкоциты в мазке будут в увеличенном количестве. Это обязательно должно учитываться врачом при проведении диагностических мероприятий.
Для выяснения причины бесплодия мужчинам также берут мазок из мочеиспускательного канала. Повышение количества белых кровяных клеток свидетельствует о наличии воспалительного процесса в мочеполовой системе у мужчин. Эти патологические состояния могут приводить к нарушению репродуктивной функции и бесплодию. Кроме того, если не лечить воспалительные заболевания органов малого таза у мужчин, то патологический процесс может переходить на близлежащие органы или вообще приводить к развитию системного воспаления.
Поэтому повышенные лейкоциты у представителей сильного пола являются серьезным маркером инфекционного процесса, который необходимо вовремя диагностировать и лечить. Для этого врач назначает соответствующее лечение, которое в большинстве случаев дает положительный эффект. Патологические изменения в мазке в виде повышения лейкоцитов могут быть признаком таких заболеваний, как цистит, простатит, орхоэпидидимит и так далее. При этих патологических состояниях у мужчины отмечается боль или чувство жжения при мочеиспускании, а также помутнение мочи. Кроме того, повышенные лейкоциты могут обнаруживаться после полового акта с женщиной, которая страдает воспалительными заболеваниями.
Таким образом, взятие мазка необходимо проводить как у женщин, так и у мужчин. Данное исследование позволит выявить воспалительные заболевания на ранних стадиях, которые проявляются повышением количества лейкоцитов. Это позволит вовремя назначать правильное лечение и повышать его эффективность.
Всем женщинам, независимо от того, находятся ли они в «интересном положении» или нет, мазок на флору берут одинаково. Разница лишь в периодичности: беременным, соответственно, чаще.
Даже если будущая мама в последнее время ничем не болела, она могла заразиться инфекцией и долгое время быть ее носителем. А так как при беременности иммунная система ослабляется, то и бактерии в это время могут начать активно размножаться.
Анализ мазка до и после беременности может значительно отличаться. Даже если до беременности симптомов болезни не наблюдалось, то с началом беременности чаще всего проявляются заболевания, которые передаются половым путем:
- гонорея;
- сифилис;
- уреаплазмоз;
- генитальный герпес;
- микоплазмоз и другие.
Если беременная женщина является носителем одной из половых инфекций, то, скорее всего, обнаружатся лейкоциты в мазке, норма которых превышена. В случае, когда у беременной в мазке повышены лейкоциты, доктор должен назначить лечение. Чтобы установить точный диагноз, сдают также мазок крови. Этот анализ проводится по такому же принципу, что и гинекологический. Мазок крови позволяет выявить такие заболевания, как малярия, тиф и другие.
| При обнаружении лейкоцитов в мазке будущей маме обязательно нужно выявить причину воспаления и пройти курс лечения. |
Нередко у беременных женщин начинается молочница, поэтому исследование также может показать увеличенное количество грибка рода кандида.
Для нормальной работы половых органов и хорошего самочувствия в организме должен быть баланс хороших и плохих бактерий. Мазок на степень чистоты может содержать в небольшом количестве или не содержать такие микроорганизмы и клеточные структуры:
- Атипичные клетки. Могут свидетельствовать о предраковом состоянии. Имеют неправильное строение.
- Ключевые клетки. Ключевые клетки в мазке — это клетки эпителия, «склеившиеся» гарднереллами или другими возбудителями. Ключевые клетки в мазке в повышенном количестве могут наблюдаться при сниженном иммунитете. В случаях, когда исследуют мазок на флору, к данной категории относят клетки плоского эпителия, которые склеены с возбудителями инфекции.
- Гарднереллы. Это мелкие палочки в мазке. При исследовании мазков из влагалища гарднереллы могут присутствовать в небольшом количестве. Если мазок на чистоту выявляет повышенное количество этих бактерий, развивается бактериальный вагиноз. Увеличенное их количество также наблюдается при дисбактериозе влагалища.
- Кандида. Этот грибок, как и гарднерелла, в небольшом количестве присутствует на слизистой влагалища у здоровых женщин. Если же количество грибка кандида превышает по численности лактобактерии, развивается вагинальный кандидоз (народное название — молочница). Мазок гинекологический подтверждает заболевание в скрытой форме при наличии спор, а в активной форме — при наличии грибковых нитей. Как правило, количество кандид увеличивается при сниженном иммунитете, в том числе при беременности.
Во влагалище у здоровой женщины живут до 40 видов различных бактерий. Пока общее количество лактобацилл преобладает, все бактерии, в том числе кандида и гарднерелла, «мирно» сосуществуют.
- Кокки (гонококк, стафилококк и другие кокки в мазке)
Кокки в мазке выглядят как шарообразные бактерии. Мазок на чистоту может содержать несколько видов кокков, но только внеклеточно. В обратном случае кокки указывают на венерическое заболевание.
- Гонококк. Грамотрицательная бактерия, которая размножается при повышенной влажности воздуха. Кроме гонореи, кокки в мазке этого рода бактерий вызывают воспаления мочеиспускательного канала, шейки матки, маточных труб, прямой кишки.
- Стафилококк. Самая распространенная — золотистый стафилококк — грамположительная бактерия. 20% населения планеты — носители этого вида кокков. Бактерии, относящиеся к этому роду кокков в мазке, вызывают легкие кожные инфекции (угри и пр.) и смертельно опасные заболевания (пневмонию, остеомиелит, эндокардит и другие).
- Стрептококк. Грамположительная бактерия, которая живет в небольшом количестве в желудочно-кишечном тракте (ЖКТ) и дыхательных путях, а также в полости носа и рта. Если у беременной в повышенном количестве обнаружены стрептококки в мазке, они могут быть причиной выкидыша, ранних родов и мертворождения. Кроме этого, вызывают такие заболевания, как скарлатина, бронхит, ангина, фарингит и прочие. В единичных количествах стрептококки в мазке могут входить в число нормы.
- Энтерококк. Грамположительная бактерия, которая входит в состав микрофлоры ЖКТ. Выдерживает нагревание до 60 °С в течение получаса. Такие кокки в больших количествах указывают на воспаления мочеполовой системы, органов малого таза и другие заболевания.
- Трихомонада. Мазок на инфекции не всегда выявляет трихомонаду, так как эта бактерия может иметь измененные формы. Чтобы подтвердить ее наличие, делают бактериологический посев.
Ваш результат плохой, мазок из влагалища содержит болезнетворные бактерии? Большинство инфекций сейчас успешно лечится. Главное — не заниматься самолечением и придерживаться рекомендаций врача.
источник
Женские репродуктивные органы — очень сложная и хрупкая система. Особенно уязвима шейка матки. При малейших подозрениях на заболевание врач-гинеколог направляет пациентку на анализы, которые покажут, насколько серьезны изменения тканей и чем они вызваны.
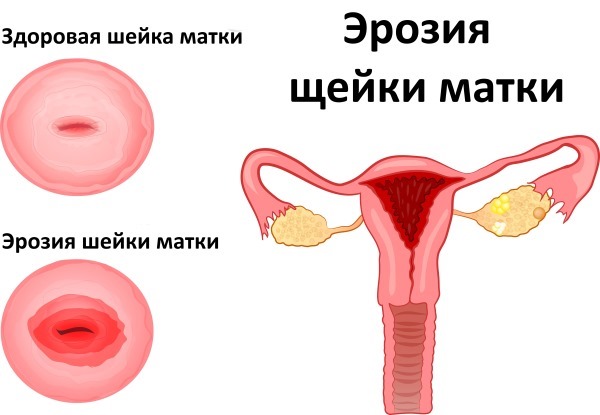
Опасность заболеваний шейки матки в том, что они нередко протекают без каких-либо явных признаков и обнаруживаются случайно, во время планового гинекологического осмотра. Чаще всего встречаются такие заболевания, как дисплазия, эрозия шейки матки, эктопия, эндометриоз, а также новообразования — как доброкачественные (например, полипы), так и онкологического характера. Внешние проявления бывают схожими — например, при осмотре эрозия и эктопия довольно похожи, непросто визуально отличить и полип от злокачественного новообразования. Однако лабораторные и инструментальные исследования помогают внести ясность и назначить правильное лечение.
Первый шаг в решении (да и профилактике) любых проблем — это осмотр у гинеколога, во время которого врач визуально оценит состояние тканей шейки матки. На основании этих данных, а также жалоб пациентки он выписывает направление на анализы.
Это метод исследования шейки матки при помощи кольпоскопа — специального прибора, который дает возможность рассмотреть шейку матки при помощи миниатюрной видеокамеры. Кольпоскоп увеличивает изображение, и врач может увидеть детали, незаметные при обычном осмотре. Этот метод используется, в частности, для обнаружения папиллом.
Гистеросальпингография (сокращенно ГСГ) — так называют рентген-исследование с применением контраста. Его часто назначают при подозрении на бесплодие. Во время ГСГ в маточные трубы и в матку вводят специальное вещество, не пропускающее рентгеновское излучение — контраст. После этого делается рентгеновский снимок — на нем ясно видны и ткани, и контрастное вещество. Такой метод позволяет оценить форму матки, проходимость маточных труб, заметить спайки и новообразования.
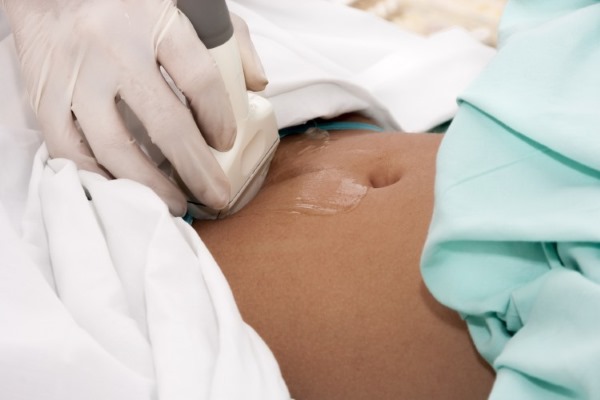
Ультразвуковое исследование — один из основных инструментов современной диагностики. УЗИ шейки матки в некоторых случаях можно проводить, установив датчик на живот, однако трансректальное или трансвагинальное расположение датчика позволяет получить гораздо более полную и точную информацию. Посредством УЗИ можно выявить воспаления, изменения структуры и карциному шейки матки на ранних стадиях. Трансвагинальное УЗИ информативно и, как правило, оно дает врачу достаточно информации, так что дополнительные исследования назначаются редко.
Наиболее полную информацию о состоянии тканей шейки матки дают лабораторные исследования. Чаще всего назначают следующие типы анализов:
Этот анализ назначают для выявления причин бесплодия, при подозрении на новообразования, при генитальном герпесе и дисплазии. Он относительно прост, нетравматичен и достоверен. Цитологический анализ нужно делать раз в год, даже если никаких изменений в самочувствии нет.
При цитологическом анализе специалист исследует мазок из шейки матки под микроскопом. Цель исследования — найти измененные клетки, например, для диагностики вируса папилломы человека.
Во время анализа образца подсчитываются и клетки плоского эпителия. В норме этот показатель составляет 10 единиц, а его повышение может указывать на гиперкератоз, доброкачественное новообразование.
Существует несколько различных способов анализа биоматериала:
РАР-тест, иначе — окрашивание по Папаниколау. Этот тест недорог, поэтому он и получил столь широкое распространение. Результаты 1 класса означают, что таких клеток не обнаружено, 2 класс говорит о воспалительных процессах, результат 3 класса указывает на возможную дисплазию и подразумевает необходимость дополнительного гистологического исследования, 4–5 класса — на наличие злокачественных клеток.
Цитологическое исследование соскобов шейки матки и цервикального канала с описанием по терминологической системе Бетесда несколько сложнее, однако оно дает больше информации о состоянии клеточных ядер. Это незаменимый инструмент для диагностики дисплазии и онкологических изменений. Обозначение HPV говорит о том, что во время исследования найдены признаки присутствия вируса папилломы человека, а CIN — о дисплазии. Пометка Carcinoma означает развитие карциномы шейки матки.
Жидкостное исследование NovaPrep пока распространено гораздо меньше, однако именно этот метод считается самым передовым и достоверным.
Точность цитологического анализа составляет примерно 95%, на результат может повлиять несоблюдение правил подготовки к анализу. Чтобы анализ показал точные данные, необходимо за неделю до исследования отказаться от половых контактов, антибактериальных моющих средств для интимной гигиены, любых вагинальных свечей, тампонов, губок и гелей, а также спринцеваний.
Каким бы информативным ни был цитологический анализ, иногда его недостаточно, и врач назначает дополнительное исследование — гистологию. Если цитология исследует состояние организма на клеточном уровне, то гистология — на тканевом. Гистологический метод выявляет как воспалительные процессы, так и новообразования и предраковые состояния. Его также часто назначают при невынашивании и замершей беременности.
Для гистологического исследования особым инструментом отщипывается очень маленький кусочек тканей, который затем рассматривается в микроскоп — так специалист находит пораженные клетки. Иногда для забора биоматериала применяются не щипчики, а радиоволновая петля. Это менее травматичный способ, не вызывающий кровотечения.
Гистологический анализ — дело небыстрое. Результаты обычно готовы примерно через 12–15 дней. В бланке результата будет стоять одно из следующих определений:
- Норма.
- Незначительные изменения.
- Инфекционное заболевание, воспаление.
- Цервикальная дисплазия 1 степени.
- Цервикальная дисплазия 2 степени.
- Цервикальная дисплазия 3 степени.
- Койлоцитоз (вирус папилломы).
- Инвазивный рак.
Анализы на состояние шейки матки нужно проводить регулярно и на протяжении всей жизни, независимо от того, живете ли вы половой жизнью, есть ли у вас дети и наблюдаются ли какие-либо изменения в состоянии здоровья.
Онкологические заболевания матки не редкость, особенно опасен рак шейки матки. Почти половина всех случаев онкологии среди женщин приходится на этот тип рака. Выявленный на самых ранних стадиях, рак шейки матки излечим, однако в запущенных случаях прогноз уже не такой обнадеживающий.
источник
Анализ на цитологию в гинекологии. Что это значит, какие заболевания показывает. Чем отличается от мазка на онкомаркер, сколько делается. Расшифровка
Цитологический анализ (от греч. «цитос» — клетка) – это исследование количества, строения и формы клеток и межклеточного компонента, полученных от живого организма, под оптическим микроскопом. Он позволяет выявить патологические изменения на ранних стадиях и уточнить их локализацию достаточно быстро, в отличие от других инструментальных методов.
Цитологический анализ это один из наиболее распространенных способов диагностики в гинекологии и акушерстве.
В клинике женского здоровья цитологическому исследованию подвергаются различные жидкости (влагалищные и менструальные выделения, моча) и (чаще) поверхностные слои клеток, которые забираются из различных отделов половой системы.
- вульвы;
- влагалища;
- шейки матки и цервикального канала (внутреннего канала шейки);
- внутренней полости матки;
- маточных труб;
- яичников.
Для цитологии внешних отделов (до матки) необходимы свободно отлущивающиеся слои клеток, поэтому данное исследование относится к достаточно безболезненным, быстрым (от нескольких минут во время операции до нескольких дней при плановом обследовании) и массовым методам, рекомендованным для ежегодного планового обследования женщин от 18 (при условии начала половой жизни) или 30 до 65 лет.
Представительницы групп риска по онкологии подвергаются обследованию 2 раза в год; онкобольные на лечении и пациентки эндокринологической направленности– чаще, по показаниям.
Для исследования клеточного состава более глубоко залегающих органов требуются дополнительные меры:
- эндоскопия (матки);
- пункции органов;
- смывы и отпечатки, получаемые при лапароскопии, открытом разрезе или во время хирургических операций.
Мазок на цитологию включает исследование поверхностного (эпителий) и среднего (мезотелий) слоев органов, а также других включенных компонентов, и используется для решения нескольких задач.
- Оценка гормонального статуса: исследование функции яичников и других желез; выявление пониженной или повышенной продукции отдельных гормонов; поиск причин нарушений менструального цикла или бесплодия; установление групп риска по онкологии по степени нарушения эстрогенной активности.
- Оценка эффективности гормональной терапии.
- Поиск атипичных (не свойственных для нормы или данной фазы цикла) клеток с целью: диагностирования воспалений; обнаружения инфекций (в том числе онкогенных форм цитомегаловируса и папилломавируса); выявления предраковых и раковых состояний.

Анализ на цитологию в гинекологии — это одно из наиболее информативных исследований (так, при установлении гормональной активности цитология успешно соперничает с анализом крови), однако степень его достоверности находится в прямой зависимости от квалификации врача, забирающего материал, от точного следования правилам окрашивания и подготовки образца и от правильности выбора места забора.
Поэтому метод требует систематического повтора, а при обнаружении отклонений – дополнения комплексным обследованием.
Цитологический анализ известен в гинекологии с начала 20 века, когда греческий врач Георгиос Папаниколау впервые применил его для ранней диагностики рака шейки матки. В настоящее время разработано несколько новых методов, показывающих улучшенную достоверность.
Порядок проведения манипуляций при заборе материала остается общим для всех этих типов, отличия касаются способов подготовки, обработки и анализа взятого образца.
- Тест по Папаниколау (PAP или ПАП-тест) – наиболее распространенный в мире и экономически достаточно малозатратный метод, включающий спиртовую фиксацию и поэтапное окрашивание образца. Фиксация по Папаниколау позволяет предотвратить деформацию клеток, а применение разных красителей – различить их типы. Введение ПАП-теста в плановый скрининг позволило снизить рост заболеваемости раком шейки матки на 80% (при условии соблюдения регулярности обследования). Достоверность метода для выявления дисплазии и рака составляет около 60%.
- Окраска по Романовскому (модификация Лейшмана) – вариация ПАП-теста, разработанная в России. Метод требует высокой квалификации и опытности исследователя-морфолога.
- Жидкостная цитология – более современный и более достоверный метод исследования, не требующий сложной процедуры многоступенчатого окрашивания и минимизирующий ручную работу. Поэтому при жидкостной цитологии вероятность порчи образца во время подготовки максимально снижена. Способ включает выдерживание в стабилизирующей жидкой среде и последующее центрифугирование; окрашивание при жидкостном цитоанализе требует использования специальных красителей. Чувствительность жидкостного варианта анализа достигает 95%. Метод позволяет также определять один из маркеров наличия папилломавируса и проводить ДНК-исследования. Жидкостная проба применяется в основном для диагностики атипичных клеток в онкологии, так как из-за удаления многих компонентов образца при центрифугировании ценность метода для исследования других заболеваний уменьшается.
- Быстрая цитология – применяется для срочной оценки при отсутствии необходимых компонентов фиксации и окрашивания. Мазок наносится на сухое предметное стекло, высушивается и сразу исследуется. Метод отличается высокой погрешностью.
Исследование подготовленного образца традиционно осуществляется врачом-цитологом визуально, с применением сильного микроскопа, однако в последние годы появился также аппаратный анализ.
Иногда диагностам требуется изучить не отдельные клетки, а их взаимное расположение и характер межклеточного пространства. В этом случае пациентку направляют на гистологию (от греч. «гистос» — ткань) – забор и дальнейшее обследование небольшого фрагмента ткани (структурно и функционально связанной группы клеток).
Особенности гистологического исследования:
- относится к биопсическим методам;
- требует более сложной подготовки;
- проводится в стационаре;
- проводится под обезболиванием;
- отличается более трудоемкой техникой прицеливания при взятии;
- требует сложной обработки отобранного материала;
- необходимо аппаратное изучение.
Забор ткани не показан при наличии очень мелких очагов обнаруженного поражения.
Гистологию обычно используют для диагностики папилломавируса (ВПЧ), а также уровня и стадии рака.
Онкомаркеры – специфические белковые молекулы, которые могут продуцироваться как измененными, так и здоровыми клетками организма при наличии нарушений.
- воспалительного процесса;
- доброкачественных образований;
- при курении;
- при приеме лекарственных средств;
- во время беременности, менструации и других физиологических изменениях;
- зависит от возраста.
Поэтому тест на маркеры также не обладает 100-процентной достоверностью. Для анализа требуется исследование венозной крови, мочи и других жидкостей.
Цели исследования аналогичны анализу на цитологию:
- выявление наличия опухоли и определение ее характера (онкологического или доброкачественного);
- оценка эффективности противораковой терапии;
- поиск метастаз и рецидивов.
Анализ на онкомаркеры применяется для женщин из групп риска по раковым заболеваниям репродуктивной сферы, пищеварительной системы и других органов и не используется для профилактического обследования. Иногда метод применяется для уточнения результатов цитологической пробы.
Многие онкомаркеры выявляют разные заболевания, поэтому эта проба требует комплексного обследования.
Достоинство теста для гинекологии – возможность определить изменения в органах выше шейки матки (яичники, матка, маточные трубы). Тест на онкомаркеры требует более тщательной подготовки пациентки из-за высокой чувствительности объектов исследования к физиологическим колебаниям.
Мазок из влагалища, цервикального канала, уретры и прямой кишки на микрофлору (болезнетворные, симбиотические и условно-патогенные микроорганизмы) производится посредством манипуляций, аналогичных мазку на цитологию, и включен в плановый гинекологический осмотр, рекомендуемый к прохождению раз в полгода каждой женщине.
Обычно оба вида мазка берутся одновременно. Для микробиологического анализа может потребоваться посев на питательную среду. Микроскопия на бактериофлору проводится при помощи другого метода окрашивания (по Граму).
Анализ на цитологию в гинекологии – это часть скринингового обследования взрослого женского населения во многих странах мира. Плановое прохождение теста на цитологию обязательно всем женщинам старше 18 (этот возраст снижается при более раннем начале половой жизни) и моложе 65 лет.
В старшем возрасте (из-за снижения уровня эстрогенов и уменьшения достоверности результата) мазок назначается по усмотрению гинеколога. В группу повышенного внимания входят женщины старше 30 лет.
Для женщин скринингового возраста при отсутствии положительных результатов пробы (то есть при отсутствии обнаруженных патологий, 1 стадия цитограммы) в течение 2 лет плановый срок переносится на каждые 2 года, при отрицательном результате в течение 3 проб – на 3 года.
Показаниями к внеплановому проведению цитологического исследования могут служить:
- планирование беременности;
- перед установкой внутриматочной спирали;
- частая смена половых партнеров;
- использование гормональных противозачаточных средств и других препаратов половых гормонов;
- нерегулярные месячные или аменорея (отсутствие менструаций);
- бесплодие;
- обильные или нехарактерные влагалищные выделения;
- зуд, жжение и другие неприятные ощущения в области половых органов;
- генитальный герпес и кондиломы;
- наличие онкологических больных среди предков и родственников;
- наличие провоцирующих факторов (курение, частое употребление алкоголя, проживание в экологически неблагополучных зонах, раннее начало половой жизни, ослабленный иммунитет, наличие других вирусных заболеваний, наличие раковых заболеваний половой сферы в анамнезе);
- частые роды (от 2) и аборты;
- облучение в анамнезе, в том числе радиоволновая терапия;
- ожирение;
- эрозия шейки матки;
- сахарный диабет.
Скрининговое цитологическое исследование проводится на клетках не далее наружной части цервикального канала и относится к неинвазивным методам.
Взятие свободно отшелушивающихся клеток из влагалища не доставляет дискомфорта, некоторые неприятные ощущения пациентка испытывает при заборе материала с поверхности шейки и из ее канала, однако эта процедура кратковременна и также не включает проникновения в глубокие слои.
Для уменьшения дискомфорта гинеколог может предварительно прогреть инструменты в горячей воде. Данное исследование по праву считается тривиальной медицинской процедурой и не должно вызывать опасений.
Женщины, вынужденные часто сдавать мазок на цитологию (например, раковые больные), привыкают к этим манипуляциям очень быстро, что должно служить отличным доказательством для женщин, избегающих данного исследования из-за страха боли или возможных осложнений.
Достоверность результатов цитологического исследования в большой мере зависит от правильной подготовки и удачно выбранного времени для посещения гинеколога.
Мазок не следует сдавать при следующих условиях:
- наличии выявленного воспалительного (общего или местного) состояния;
- в период менструации, неделю после ее окончания и столько же до начала;
- при беременности – по показаниям;
- менее 2 дней после предыдущего гинекологического осмотра или кольпоскопии;
- менее 2 дней после последнего полового контакта, спринцевания или использования любых вагинальных средств (лекарственных, лубрикантов, гелей для УЗИ и им подобных);
- ранее чем через несколько часов после посещения туалета;
- меньше чем через неделю после окончания приема антибиотиков.
Цитологический мазок берется во время обычного гинекологического осмотра, который занимает не более 15 минут, и не требует от пациентки другой специальной подготовки. После постановки расширителя и введения зеркал специалист делает соскоб со стенки влагалища, наружной поверхности шейки и из канала шпателем или щеточкой, размещает мазок на предметном стекле и отправляет лаборанту.
В экстренных условиях (например, при проведении хирургического вмешательства), результат цитологии предоставляется хирургу в течение нескольких минут, до завершения операции. Ожидание ответа при плановом скрининговом обследовании в женской консультации занимает до 2 недель, так как в данном случае время на подготовку результата зависит от загруженности учреждения и не требует срочности.
В частных клиниках ответ могут дать в течение 1-3 дней, однако следует помнить, что наиболее точный результат цитологического исследования можно получить при соблюдении всех этапов подготовки образца, что занимает вне режима cito («срочно») около 7 дней.
Цитологический анализ в гинекологии завершается выдачей результатов в виде цитограммы.
Цитограмма содержит сведения об одной из 5 стадий развития заболевания по системе Бетесда от 2014 года:
- Отсутствие отклонений. Отрицательный результат пробы.
- Небольшие изменения в морфологии клеток; атипичные клетки отсутствуют. Как правило, эта стадия свидетельствует о наличии воспаления, для выявления которого потребуются дополнительные меры обследования.
- Некоторые клетки содержат деформации ядер, что говорит об их склонности к атипичности. Стадия характерна для дисплазий и эрозии шейки матки, требует проведения гистологического исследования для исключения предраковых состояний.
- Наличие клеток со злокачественными деформациями: увеличенное ядро; измененная цитоплазма; изменено строение хромосом. Эта стадия свидетельствует о предраковом уровне дисплазии.
- Наличие клеток со злокачественными изменениями в большом количестве.
Помимо клеток эпителия, цитограмма описывает другие компоненты мазка:
- степень микробиологической чистоты влагалища (норма – 1 и 2 степени; 3 и 4 степени свидетельствуют об инфекционном воспалении);
- количество лейкоцитов (клеток «белой крови», которые появляются в мазке при разных видах воспаления; в норме – до 10 штук в мазке с поверхности шейки матки, до 30 – из мочеиспускательного канала);
- наличие слизи (норма – умеренное количество);
- присутствие бактерий и грибков (микроорганизмы должны отсутствовать);
- содержание плоскоэпителиальных клеток (не более 10 штук).
Анализ на цитологию в гинекологии – это информативный метод, позволяющий диагностировать многие нарушения на начальном этапе. Кроме разных степеней прогрессирования злокачественных процессов, цитограмма помогает обнаружить обширный спектр других патологий.
Инфекционные заболевания:
- бактериальные (хламидиоз – наиболее часто проходит без симптомов; гонорея; трихомониаз – сопровождается зеленоватыми выделениями, зудом и дискомфортом);
- вирусные (папилломавирусная инфекция и генитальный герпес); может сопровождаться появлением кондилом (бородавок) на гениталиях; для установления степени онкологической опасности выявленной формы вируса потребуются другие исследования;
- грибковые (обычно из рода Кандида); разрастание дрожжей обычно сопровождается воспалением, появлением зуда, жжения, специфическими беловатыми выделениями.
Доброкачественные образования и дисплазии (деформации клеток) — опасны возможностью перерождения в рак:
- полипы – разрастание клеток;
- лейкоплакия (гиперкератоз) – деформации эпителия (слизистой выстилки) шейки;
- эритроплакия – атрофия клеток верхнего слоя, может наблюдаться при низком эстрогене;
- дисплазия – изменения в структуре клеток эпителия шейки (относится к предраковым состояниям).
Воспаления неинфекционного характера (например, вызванные декомпенсированным сахарным диабетом).
Состояние гормонального фона и его отклонения:
- высокое значение эстрогена – онкологический фактор риска по заболеваниям половых органов и молочных желез;
- сниженные количества эстрогена – возможная причина бесплодия и нестабильности менструального цикла;
- повышенные значения андрогенов – мужских половых гормонов;
- отклонения в содержании пролактина;
- несоответствие гормональной активности фазе цикла.
Дополнительные обследования, которые могут быть назначены при обнаружении 2-5 стадий в цитограмме:
- УЗИ;
- МРТ;
- КТ;
- рентгенография;
- гистология;
- бактериологический анализ и бакпосев;
- эндоскопия матки (гистероскопия);
- расширенная кольпоскопия;
- ПЦР (для установления вида и формы вируса);
- ИФА (иммуноферментное исследование крови);
- анализ крови на онкомаркеры и TORCH-инфекции;
- исследование крови на гормоны.
| Явления | Признаки | Длительность | Частота встречаемости |
| Норма |
| 1-2 суток после процедуры | Часто |
| Опасные |
| Больше 3 дней | Редко |
| Причины | Возможные последствия | Действия |
| Проходят самостоятельно |
|
|
| Обращение за срочной медицинской помощью |
Цитологическое обследование в России включено в программу бесплатного медицинского страхования. Частные услуги предлагают осуществить пробу в пределах 1000 руб. (данные на 2018 год), с возможностью забора материала на дому.
Анализ на цитологию в гинекологии – это один из массовых видов обследования женского населения в России.
Согласно программе обязательного медицинского страхования, мазок на цитологию сдается в женской консультации по месту жительства.
Аналогичные услуги предлагают почти все частные клиники России. Крупные учреждения располагают собственной лабораторной базой для исследований проб, более мелкие отправляют образцы в посреднические центры.
Стандартная процедура забора цитологического материала из областей до задней части цервикального канала может ограничиться небольшими неприятными ощущениями в области шейки матки, которые проходят через 1-2 суток. Однако иногда встречаются и другие проявления.
Для предупреждения осложнений после забора материала на цитоанализ следует придерживаться нескольких несложных правил:
- в течение 1-2 суток ограничиваться душем при принятии водных процедур;
- не менее 1 недели воздерживаться от половой жизни, спринцеваний, использования тампоном и других внутривагинальных средств.
При нормальном протекании беременности цитологический мазок берется 3 раза – при постановке на учет, на 30-й и 36-й неделе. Главной целью исследования является в данном случае обнаружение опасных для плода инфекций, а также выявление атипичных клеток, которые при условии предрасположенности впервые появляются именно при беременности.
Противопоказанием к манипуляции являются повышенный тонус матки и угроза прерывания беременности.
Жизнь современной активной женщины включает много факторов, которые могут отрицательно повлиять на ее здоровье, поэтому для своевременной диагностики возможных патологий крайне необходимо регулярно обследоваться у специалистов. Анализ на цитологию в гинекологии – это один из наиболее доступных, простых и эффективных методов раннего выявления нарушений.
Автор статьи: lyubov_a
Оформление статьи: Лозинский Олег
Что такое анализ на цитологию и как он делается:
источник
Сходила к гинекологу, сдавала анализы. Пришла за результатами оказалось все в норме. Собиралась уже уходить и мне гинеколог говорит : «Ах, да в прошлый раз при обследования я заметила, что у вас немного воспалена шейка матки.» И выписала мне юнидокс и тержинан. Пришла домой, почитала про это воспаление. Дело в том, что никаких симптомов у меня нет вообще (ни выделей, и низ живота не болит). У кого было воспаление шейки матки, протекало у вас с каким то дискомфортом или нет?
Узнай мнение эксперта по твоей теме
Врач-психотерапевт, Супервизор. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Психолог, Арт-терапевт. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Врач-психотерапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru
Мазок на флору что показал?
Врач могла увидеть покраснение, а почувствовать, если оно не сильное, его почти невозможно. Т.к. шейка матки не содержит нервных окончаний, т.е. никаких болей быть не может.
Попользуйтесь тержинаном на ночь, хуже не будет
у меня от воспаления только цистит был, но это у меня слабое место, а в остальное время тоже нормально себя чувствовала, а было воспаление (пару раз), т.е. без симптомов. небольшое было. насколько я знаю если симптомы начинаются, то это уже серьезно
Мазок на флору что показал?
5 — вот при таком неясном показатели как «повышенный уровень лейкоцитов и назначаю Тержинан
5 — вот при таком неясном показатели как «повышенный уровень лейкоцитов и назначаю Тержинан
У меня всю жизнь почему-то небольшое воспаление, может, из-за эрозии. Симптомов нет никаких. А Юнидокс — это сильный антибиотик, его просто так нельзя пропить!
У меня всю жизнь почему-то небольшое воспаление, может, из-за эрозии. Симптомов нет никаких. А Юнидокс — это сильный антибиотик, его просто так нельзя пропить!
у меня эрозия привела к раку шейки матки.узнала лишь в третьей стадии.гинекологи спустя рукава делали все года медосмотр.не запускайте! в 28 лет я уже без органов.
У меня вообще целый «букет хроники», анализы всегда все показывают и УЗИ показывает аденомиоз матки, хрон. двусторонний аднексит или по-народному воспаление придатков периодически обостряется, тоже раньше болей не было, появились после выскабливания, был выкидыш, а так, врач мне снова гормонотерапию на год, чтобы «отдохнули» яичники и можно будет снова беременеть. У меня тоже повышенный уровень лейкоцитов, Тержинан тоже назначает, он мне подходит.
леночка29, вот у меня тоже ВПЧ, все эти «хроники», как тот же эндометриоз, не дают «спокойно» жить, были проблемы с зачатием, потом выкидыш, снова лечение на год. У Вас есть дети? Гинеколог — мной самый посещаемый врач.
У меня всю жизнь почему-то небольшое воспаление, может, из-за эрозии. Симптомов нет никаких. А Юнидокс — это сильный антибиотик, его просто так нельзя пропить!
Вчера узнала по резултату анализа флоры(кажется) что воспаление, боли при месясных чуть активнее, и вообще часто тянет живот не много в ногу оттает, после п/а крови не много было, пошла к врачу ( тут вообще история с липовым диагнозом и желанием денег, выделения странные в середине цыкла. Не рожала, нет абортов , нет инфекций.Моего врача не было, а кровь это серьезно и попала на лохо, готовилась уже морально к выскабливанию) но попала к своему доктору, повторное узи назначили, не верит тоже в диагноз, и по анализу воспаление антибиотик+ выгинальные таблетки. Лучше пропить и не делать хуже, себе проблем. При чем есть таблетки снимающие вредное действие антибиотика нистатин например. П/ с после приема табл не тянет живот
у меня эрозия привела к раку шейки матки.узнала лишь в третьей стадии.гинекологи спустя рукава делали все года медосмотр.не запускайте! в 28 лет я уже без органов.
Добрый вечер!Что можно пропить чтоб снять воспаление шейки матки,которая вызвана эрозией. И как пить?
Я беременна на 8 недели у меня обноружили восполение матки страшно это для беременных или нет что нужно делать??
у меня эрозия привела к раку шейки матки.узнала лишь в третьей стадии.гинекологи спустя рукава делали все года медосмотр.не запускайте! в 28 лет я уже без органов.
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник