Исследование, направленное на выявление генетического материала (ДНК) микроорганизмов Lactobacillus spp., Gardnerella vaginalis, Atopobium vaginae методом полимеразной цепной реакции в режиме реального времени, для диагностики бактериального вагиноза.
Бактериальный вагиноз, ДНК [полимеразная цепная реакция в режиме реального времени], количественный анализ.
Синонимы английские
Bacterial vaginosis, DNA [polymerase chain reaction, real-time PCR], quantitative, qRT-PCR.
Полимеразная цепная реакция в режиме реального времени.
ГЭ/мл (геномных эквивалентов на миллилитр).
Какой биоматериал можно использовать для исследования?
Общая информация об исследовании
Бактериальный вагиноз является патологическим процессом, возникающим преимущественно у женщин репродуктивного возраста и характеризующимся изменением состава и соотношения микрофлоры влагалища. Он является частой причиной патологических выделений, может быть ассоциирован с развитием воспалительных заболеваний органов малого таза у женщин и усиливает риск заражения инфекциями, передающимися половым путем. Развитие бактериального вагиноза также повышает риск развития патологий беременности: преждевременных родов, самопроизвольных абортов, низкого веса ребенка при рождении, развития послеродового эндометрита, вагинита. Следует отметить, что у 50 % женщин бактериальный вагиноз может иметь бессимптомное течение.
У здоровых женщин репродуктивного возраста общее количество микроорганизмов в вагинальном отделяемом составляет 10 7 -10 9 КОЕ/мл (колониеобразующих единиц на миллилитр) и состоит из более чем 40 разнообразных видов. Преобладают палочки Додерляйна, лактобациллы (Lactobacillus spp.): L. crispatus, L. jensenii, L. acidophilus, L. brevis. Они поддерживают постоянство биохимического состава и обладают защитной функцией. Лактобациллы обладают способностью перерабатывать гликоген в молочную кислоту, продуцировать пероксид водорода, что позволяет поддерживать постоянство рН влагалища, снижая кислотность. При этом подавляется рост условно-патогенной микрофлоры. При бактериальном вагинозе отмечается дисбиоз, нарушение соотношения и увеличение роста условно-патогенных, факультативно-анаэробных, анаэробных бактерий и микоплазм. К таким микроорганизмам относятся Gardnerella vaginalis, Atopobium vaginae, Prevotella spp., Mobiluncus spp., Ureaplasma spp. и ряд других. Снижение количества лактобактерий и избыточный рост условно-патогенных микроорганизмов приводит к нарушениям, которые могут клинически проявиться воспалением стенок влагалища – вагинитом, сопровождающимся выраженным зудом, жжением, аномальными выделениями.
Наиболее часто при бактериальном вагинозе увеличивается количество микроорганизмов: Gardnerella vaginalis, Atopobium vaginae. Gardnerella vaginalis относится к условно-патогенной микрофлоре влагалища, является факультативным анаэробом. Микроорганизмы выявляются у 95-99 % женщин с бактериальным вагинозом, в том числе при его рецидивирующем течении. Чрезмерное размножение гарднерелл приводит к вытеснению преобладающих во влагалище при норме Lactobacillus spp. и стимулирует избыточный рост анаэробных бактерий и микоплазм. Риск развития гарднереллеза увеличивают вагинальные спринцевания, использование внутриматочных контрацептивов и спиралей, хламидийная или гонококковая инфекция и т.д. Бактерия Atopobium vaginae является грамположительной анаэробной палочкой, выявляющейся у 99-100 % пациентов с бактериальным вагинозом. Она играет роль в развитии воспалительных заболеваний органов малого таза у женщин, часто обнаруживается при рецидивирующем бактериальном вагинозе. Обнаружение данных микроорганизмов играет важную роль в своевременной диагностике бактериального вагиноза, в том числе при его бессимптомном течении, предотвращении развития осложнений, а также в назначении правильной патогенетической терапии.
Диагностика бактериального вагиноза основана на сочетании клинических проявлений и данных лабораторного обследования. В лабораторной диагностике является важным определение видового состава микрофлоры влагалища и определение соотношения микроорганизмов. При этом определяется количество бактерий Lactobacillus spp. и других микроорганизмов.
К современным методам диагностики относится метод полимеразной цепной реакции в режиме реального времени (РТ-ПЦР). Это метод молекулярной диагностики, позволяющий выявлять генетический материал исследуемого возбудителя. Он характеризуется высокими показателями диагностической чувствительности и специфичности, быстротой получения конечного результата. Особенностью метода является возможность выявлять ДНК (дезоксирибонуклеиновую кислоту) вируса даже при малом содержании её в исследуемом биологическом материале. Метод основан на многократном увеличении числа копий специфичного для данного возбудителя участка ДНК. При этом производится количественная оценка ДНК Bacteria (общее количество бактерий), Lactobacillus spp., Gardnerella vaginalis, Atopobium vaginae с анализом соотношения концентраций этих микроорганизмов. Метод применяется для диагностики бактериального вагиноза, в том числе при его бессимптомном течении, у женщин с патологиями беременности, с развитием воспалительных осложнений после беременности, а также при назначении и контроле проводимой терапии. При оценке результатов РТ-ПЦР выявляются фрагменты ДНК как живых, так и разрушенных микроорганизмов, поэтому результат исследования будет оставаться положительным еще в течение некоторого времени, даже если лечение было подобрано правильно.
Для чего используется исследование?
- Для количественного выявления ДНК возбудителей Lactobacillus spp., Gardnerella vaginalis, Atopobium vaginae.
- Для определения соотношения количества ДНК возбудителей Lactobacillus spp., Gardnerella vaginalis, Atopobium vaginae.
- Для диагностики этиологии бактериального вагиноза и его осложнений.
- Для назначения патогенетической терапии бактериального вагиноза и для оценки контроля проводимого лечения.
Когда назначается исследование?
- При клинических проявлениях бактериального вагиноза (патологические выделения из влагалища, зуд, жжение), а также при его бессимптомном течении.
- При развитии осложнений бактериального вагиноза, патологии беременности: преждевременные роды, самопроизвольные аборты, низкий вес ребенка при рождении, развитие послеродового эндометрита, вагинита.
- При назначении и контроле проводимой терапии бактериального вагиноза.
ДНК Bacteria: более или равно 10^6 ГЭ/мл.
ДНК Lactobacillus: не менее концентрации ДНК Bacteria.
ДНК Gardnerellavaginalis: не превышает концентрацию ДНК Lactobacillus.
ДНК Atopobiumvaginae: не превышает концентрацию ДНК Lactobacillus.
Результаты выдаются с заключением врача.
- наличие ДНК микроорганизмов Lactobacillus spp., Gardnerella vaginalis, Atopobium vaginae;
- бактериальный вагиноз, вызванный нарушением соотношения возбудителей Lactobacillus spp., Gardnerella vaginalis, Atopobium vaginae.
- отсутствие бактериального вагиноза, вызванного нарушением соотношения возбудителей Lactobacillus spp., Gardnerella vaginalis, Atopobium vaginae.
- При оценке результатов РТ-ПЦР выявляются фрагменты ДНК как живых, так и разрушенных микроорганизмов, поэтому результат исследования будет оставаться положительным еще в течение некоторого времени, даже если лечение было подобрано правильно.
Кто назначает исследование?
Гинеколог, акушер-гинеколог, уролог, терапевт, врач общей практики.
- Kusters JG, Reuland EA, Bouter S, Koenig P, Dorigo-Zetsma JW. A multiplex real-time PCR assay for routine diagnosis of bacterial vaginosis // Eur J Clin Microbiol Infect Dis. 2015 Sep;34(9):1779-85.
- Oakley BB, Fiedler TL, Marrazzo JM, Fredricks DN. Diversity of human vaginal bacterial communities and associations with clinically defined bacterial vaginosis // Appl Environ Microbiol. 2008 Aug;74(15):4898-909.
- Bradshaw CS, Tabrizi SN, Fairley CK, Morton AN, Rudland E, Garland SM. The association of Atopobium vaginae and Gardnerella vaginalis with bacterial vaginosis and recurrence after oral metronidazole therapy // J Infect Dis. 2006 Sep 15;194(6):828-36.
источник
Бактериальный вагиноз — это одна из самых распространенных причин выделений из влагалища у женщин детородного возраста. Часто это состояние не выявляют и спутывают с вульвовагинальным кандидозом (молочницей), особенно в условиях первичного звена. При отсутствии лечения патологии, она может привести к дальнейшим заболеваниям, осложнениям после инструментальных обследований верхней части генитального тракта, а также — к психосексуальным проблемам
- Факторы риска бактериального вагиноза свидетельствуют о том, что это может быть инфекция, передающаяся половым путем. Факторы риска бактериального вагиноза включают в себя частую смену сексуальных партнеров и незащищенные половые контакты. Однако доказательства половой передачи остаются неубедительными, поскольку инфекционного агента четко не было обнаружено
Ухудшать симптомы бактериального вагиноза могут факторы, которые повышают pH среды влагалища (например, кровь и сперма)
Уровень рецидивов бактериального вагиноза очень высокий — почти 50% у женщин, после начальной терапии одноразовым пероральным приемом антибиотика, развивается рецидив.
Бактериальный вагиноз у беременных женщин может привести к преждевременным родам и выкидышам. Однако скрининг и лечение беременных женщин окончательно не показал снижение негативных клинических последствий.
Патогенез бактериального вагиноза до конца не ясен. В нормальной вагинальной флоре преобладают лактобациллы. Они продуцируют перекись водорода и молочную кислоту и, таким образом, поддерживают pH влагалища на уровне между 3,8 и 4,5. Перекись водорода и молочная кислота предупреждают колонизацию стенок влагалища другими бактериями и даже могут играть роль в уничтожении вирионов ВИЧ.
По неизвестным причинам при бактериальном вагинозе количество лактобацилл значительно падает и одновременно наблюдается чрезмерный рост «привередливых» микроорганизмов, например Gardnerella vaginalis, Atopobium vaginae, Leptotrichia amnionii, и некоторых недавно обнаруженных бактерий, в частности BVAB1, 2и 3. Это ведет к секреции дурно пахнущих, жидких, серых и часто профузных выделений.
Около 30% женщин с вагинальными выделениями в США имеют бактериальный вагиноз. У многих женщин это заболевание протекает бессимптомно. Клиническое значение этого пока непонятное. В случаях бессимптомного течения лечение рекомендуют только в том случае, если женщине необходимо провести инструментальное исследование верхней части гениталий (например, в случае прерывания беременности). Распространенность бактериального вагиноза выше среди женщин афро-карибского происхождения, хотя причины этого непонятны.
Бактериальный вагиноз недостаточно выявляется на первичном звене. Много семейных врачей более компетентны в постановке диагноза вульвовагинального кандидоза, чем в диагностике бактериального вагиноза. Небольшое исследование ведения женщин с бактериальным вагинозом британскими семейными врачами и медсестрами показало:
- 40% семейных врачей и медсестер сообщили, что лечили вагинальные выделения эмпирически, с помощью противогрибковой терапии, часто без обследования Когда семейные врачи и медсестры начали записывать свою текущую практику в течение 4 недель:
- Женщины обследовались в 60% случаев Клинические тесты, в частности измерения pH, проводилось в 2% случаев Высокий вагинальный мазок брался в 55% случаев Оказалось, что уровень знаний о симптомах, связанных с бактериальным вагинозом, был очень низким, по сравнению с молочницей 41% практикующих врачей были удивлены, что недавняя смена партнера должна настораживать их относительно альтернативного диагноза, в частности к инфекциям, которые передаются половым путем.
Факторы, которые повышают вагинальный pH, могут запустить или усилить эпизод бактериального вагиноза. К ним относятся:
- Менструации Контакт со спермой в результате незащищенных вагинальных сношений Вагинальное спринцевание, использование геля для душа и антисептических средств и шампуней в ванной.
- Происхождение; заболеваемость выше у афро-карибской популяции Курение Наличие внутриматочных контрацептивных средств Новый сексуальный партнер Тот же сексуальный партнер с бактериальным вагинозом.
Женщины с бактериальным вагинозом обычно обращаются из-за неприятных на запах выделений без влагалищных симптомов. Запах может усиливаться после менструации или полового контакта.
- Вульвовагинальный кандидоз (молочница). При нем pH ≤4,5. Обычно эта патология не связана с измененным запахом выделений Инфекция, вызванная Trichomonas vaginalis. Как и в случае бактериального вагиноза, pH>4,5. Однако в отличие от женщин с бактериальным вагинозом, пациенты с инфекцией T vaginalis часто имеют вагинит и цервицит Инородное тело во влагалище, в частности оставлен тампон или презерватив Воспалительное заболевание органов малого таза Инфекции, передающиеся половым путем Пациенты с бактериальным вагинозом могут отмечать, что их выделения пахнут особенно плохо сразу после полового акта или после месячных
Клиническое дифференцирование между молочницей и бактериальным вагинозом может оказаться сложным, однако измерения вагинального pH сможет помочь. Для пациентов с молочницей характерно pH ≤4,5, в то время как в случае бактериального вагиноза — pH> 4,5
Женщины с молочницей или T vaginalis обычно жалуются на зуд или раздражение вульвы, что не является характерным для бактериального вагиноза
Существуют 3 утвержденных критерия для диагностики бактериального вагиноза; критерии Amsel, критерии Nugent и критерии Hay/Ison. Ни одни из них не применяются на первичном звене в Великобритании, поскольку они базируются на данных микроскопии. Большинство клиник сексуального здоровья в Великобритании применяют критерии Hay/Ison, или их модификацию.
Критерии Amsel содержат четыре требования к диагнозу бактериального вагиноза. Диагноз устанавливается в том случае, если имеются 3 из 4 критериев:
- Присутствие жидких вагинальных выделений серого или белого цвета рH >4,5 Положительный аминный обонятельный тест после смешивания выделений с гидроксидом калия Наличие ключевых клеток в микроскопии влагалищных выделений с применением влажного мазка или окрашивание по Граму. Ключевые клетки — это эпителиальные клетки, которые окружены бактериями (напр., G vaginalis).
Это 10-балльная шкала, полностью основанная на исследовании вагинальных секретов с помощью окрашивания по Граму. Баллы подсчитываются как взвешенная сумма бактериальных морфотипов, включая лактобациллы, G vaginalis и Mobiluncus spp. Из-за высокой надежности между центрами, этот метод распространен в исследованиях.
Критерии Hay/Ison сочетают в себе обследование вагинального секрета и окраску по Граму с измерением pH. Они применяются во многих центрах сексуального здоровья Великобритании.
- Стадия I: нормальная флора (преимущественно лактобациллы) Стадия ІІ: промежуточная флора (снижено количество лактобацилл в сочетании с другими морфотипами) Стадия III: патологическая флора (отсутствуют или несколько лактобацилл со значительно повышенным числом других морфотипов и ключевых клеток).
-
Флора стадии I -
Флора стадии II -
Флора стадии III — ключевые клетки
Обследование около 350 патентов в 2008 году показало, что микроскопия может не быть обязательной для всех пациентов, которые обращаются по поводу неосложненных выделений из влагалища. Этот вывод формально подтвержден в последних национальных клинических рекомендациях.
- Эмпирическое лечение бактериального вагиноза можно начинать у женщин с характерными симптомами бактериального вагиноза без проведения обследования или получения результатов любых лабораторных анализов, если выполняются следующие условия:
- Не состоит в группе высокого риска касательно ЗППП
- Повышенный риск: возраст до 25 лет, новый сексуальный партнер или более 1 сексуального партнера в течение последних 12 месяцев
Отсутствуют симптомы других заболеваний, которые вызывают вагинальные выделения (напр., зуд, боль в животе, аномальное кровотечение, диспареуния или лихорадка) Не роженица, не находится в состоянии после выкидыша или после аборта Симптомы не возникли после гинекологических процедур Симптомы не рецидировали или персистировали после лечения бактериального вагиноза Женщина не беременна
Если эмпирическое лечение не считается целесообразным, диагноз неясен или женщина беременна
- Проведите вагинальный осмотр в зеркалах Если доступны pH-полоски, сделайте анализ pH вагинальной жидкости (см. ниже) Возьмите влагалищный мазок с заднего свода (или используйте влагалищный мазок взятый с переднего свода) для окрашивания по Граму и чтобы исключить другие причины вагинальных выделений.
- Образцы следует поместить на транспортные питательные среды, такую как среда Амиса (древесный уголь) или Стюарта (заполненная жидкостью губка). В лаборатории следует заказывать окрашивание по Граму смешанной флоры, которая указывает на бактериальный вагиноз, и бакпосев на трихомонады В случае задержки транспорта, мазок нужно охладить до 4 градусов °C на период не более 48 часов.
Если существует высокий риск заражения инфекциями, передаваемыми половым путем, следует также отправить образцы для проверки на хламидиоз и гонорею
Женщины, подвергающиеся прекращению беременности, должны пройти скрининг на бактериальный вагиноз, чтобы уменьшить последующую заболеваемость эндометритом и воспалением тазовых органов.
Вы можете измерить вагинальное рН прикосновением рН-полоски к выделению, взятого с боковой стенки влагалища. Не используйте образцы из слизистой шейки матки, поскольку там рН выше, и из-за этого вы можете получить ложный результат.
Определение рН влагалища — это диагностический анализ с высокой чувствительностью, однако с низкой специфичностью. Вагинальный рН может увеличиваться из-за:
- Крови Спермы Лубрикантов Инфекции, передающиеся половым путем, особенно T vaginalis.
- Много женщин жалуются, что симптомы бактериального вагиноза отрицательно влияют на их качество жизни Если не лечить, бактериальный вагиноз может стать причиной осложнений после манипуляций в верхней части половых путей, таких как вставление внутриматочной спирали, прерывание беременности и гистерэктомия, включая эндометрит и воспаление тазовых органов При беременности бактериальный вагиноз может увеличивать риск выкидыша и преждевременных родов Бактериальный вагиноз может повышать риск заражения инфекциями, передающимися половым путем, включая ВИЧ.
Некоторые женщины имеют бессимптомное течение или имеют незначительные симптомы, в частности периодические зловонные выделения, которые прекращаются сами. Лечение таких женщин рекомендуется только при особых обстоятельствах (напр., перед установкой внутриматочных контрацептивов или другими гинекологическими процедурами).
Лечение бактериального вагиноза включает в себя простые превентивные меры и прием препаратов
- Избегание вагинальных спринцеваний, ванн с пузырьками, душистых продуктов и мытья гениталий гелем для душа Замена водяных кремов на мыло для вагинальной гигиены Совет касательно того, что использование презервативов может снизить риск рецидива.
- Все варианты лечения показали выздоровление у 70% — 80% пациентов в течение 4 недель Метронидазол перорально дважды в день в течение 5-7 дней (применяется чаще всего) Одноразовый пероральный прием метронидазола в дозе 2: особенно помогает в случае проблем с соблюдением режима приема препаратов (фиксированная доза в 2 г может быть несколько менее эффективна при 4-недельном наблюдении) Интравагинальное нанесение метронидазолового геля может понадобиться пациентам, которые не могут переносить метронидазол перорально из-за его неприятного вкуса. Пяти-семидневный курс метронидазола перорально эквивалентен 7-10-дневному интравагинальному курсу при условии эффективности Интравагинальный клиндамицин является альтернативой интравагинальному метронидазолу, но является более дорогостоящим. Он рекомендуется пациентам с местными кожными реакциями на метронидазол или тем, кто имеет аллергию на него. Женщинам с БВ перед прерыванием беременности следует предложить пройти лечение метронидазоловым или клиндамициновым кремом.
| Таблица: Резюме фармакологического ведения бактериального вагиноза, которое рекомендовано национальными руководствами | |
| Режимы антибиотикотерапии, которые часто применяют для лечения бактериального вагиноза | |
| Варианты лечения | |
| Первый эпизод бактериального вагиноза с симптомами | 2 г метронидазола перорально, однократно 400 мг метронидазола перорально дважды в сутки в течение 5-7 дней |
| Рецидивирующий бактериальный вагиноз | 400 мг метронидазола перорально дважды в сутки в течение 5-7 дней Клиндамициновый гель (2%) интравагинально на ночь в течение 7 дней Метронидазоловый гель (0,75%) интравагинально на ночь в течение 5-7 дней Эпизодическое лечение 0,75% метронидазольного геля вагинально дважды в неделю в течение четырех-шести месяцев |
| Симптоматический эпизод бактериального вагиноза во время беременности | Обсудить альтернативные варианты отсутствию лечения и использования простых средств, таких как полисахаридные (напр., гель Bio-Fem) или молочнокислые средства (напр., гель Balance Activ) НЕ назначать метронидазол 2 г 400 мг метронидазола перорально дважды в сутки в течение 5 дней Клиндамициновый гель (2%) интравагинально на ночь в течение 7 дней Метронидазоловый гель (0,75%) интравагинально на ночь в течение 5-7 дней |
| Эпизод бактериального вагиноза с симптомами во время грудного вскармливания | НЕ назначать метронидазол 2 г Клиндамициновый гель (2%) интравагинально на ночь в течение 7 дней Метронидазоловый гель (0,75%) интравагинально на ночь в течение 5-7 дней 400 мг метронидазола перорально дважды в сутки в течение 5 дней как вариант, однако, лучше избегать такой режим, поскольку это может повлиять на вкус грудного молока |
- Интравагинальный клиндамицин ослабляет презервативы. Информации, что это касается также метронидазолового геля, нет. Не употребляйте алкоголь в период приема препаратов на основе метронидазола во избежание дисульфирам-подобных реакций
Другие меры, которые могут работать, но относительно которых пока нет четкой доказательной базы, включают в себя:
- Продукты на основе полисахаридов, в частности считается, что гель Bio-Fem предупреждает адгезию бактерий к стенке влагалища, чем предупреждает образование биопленки Продукты на основе молочной кислоты, в частности гель Balance Activ, снижает pH влагалища Интравагинальный йогурт.
- Интравагинальное масло чайного дерева Пробиотики — Кохрейновский обзор относительно применения пробиотиков при бактериальном вагинозе не выявил достаточно доказательств, чтобы рекомендовать их применение.
У около 50% женщин после успешного начального лечения происходит рецидив. Представляется, что он возникает не из-за антибиотикорезистентности, а в результате повторного появления бактерий, ассоциированных с бактериальным вагинозом, и неспособностью нормальной лактобациллярной флоры к восстановлению. Рецидив бактериального вагиноза определяется как:
- 3 или более эпизодов в течение 12 месяцев Рецидив в течение трех месяцев лечения.
Иногда рецидивный бактериальный вагиноз довольно сложно вести, поэтому вам стоит рассмотреть вопрос о переводе женщины с рецидивирующим заболеванием в клинику сексуального здоровья. Рандомизированные клинические исследования, направленные исключительно на рецидивирующий бактериальный вагиноз, не проводились. Доказательная база сформирована на сериях клинических случаев и взглядах экспертов.
- Продолжительный курс антибиотиков вместо лечения одной дозой Регулярное периодическое лечение с целью профилактики симптомов, особенно до и после менструаций.
Нет необходимости в стандартном лечении мужчин-партнеров (неясно, нужно ли мужчинам-партнерам параллельное лечение, но оно может помочь).
- Распространенность бактериального вагиноза среди беременных женщин в Великобритании составляет около 15% Женщины с бактериальным вагинозом находятся в группе более высокого риска поздних выкидышей или преждевременных родов, чем непораженные женщины Прием антибиотиков во время беременности связан с нежелательными акушерскими последствиями (например, низкая масса тела), поэтому вы должны назначать их только в случае четких показаний, (например если у женщины есть симптомы, или она проводит прерывание беременности) Кохрейновский обзор в 2008 году показал, что бактериальный вагиноз имеет тенденцию к спонтанному разрешению у 25% беременных женщин. В обзоре было обнаружено, что снижение частоты преждевременных родов или раннего выкидыша у женщин с этим диагнозом и лечением после 20 недель беременности не наблюдается. Было высказано предположение, что лечение до 20 недель может быть полезным для снижения вероятности преждевременных родов, но это еще предстоит подтвердить в более крупных исследованиях Предпочтение отдается курсу метронидазола в дозе 400 мг дважды в сутки, а не однократной дозе в 2 г того же препарата. Это потому, что длительный курс метронидазола избегает воздействия на плод высоких доз метронидазола во время беременности Женщинам с бактериальным вагинозом, которые кормят грудью, в первую очередь рекомендован семидневный курс клиндамицина 2% на ночь. Если невозможно дать клиндамицин (например, если у пациента есть аллергия), то метронидазол следует назначать интравагинально, а не перорально. Это связано с тем, что метронидазол при пероральном введении проникает в грудное молоко в высоких концентрациях и может ухудшить вкус молока Хотя более низкие дозы перорального метронидазола безопасны, однако они также могут изменять вкус грудного молока.
Лечите при наличии симптомов; избегайте высоких доз метронидазола. На данный момент не существует четкой доказательной базы, что скрининг и лечение бактериального вагиноза у беременных женщин снижает риск негативных акушерских последствий.
источник
Бактериальный вагиноз (БВ) – инфекционный невоспалительный синдром полимикробной этиологии, обусловленный изменением биоценоза влагалища: значительным снижением количества или полным отсутствием лактобактерий (Lactobacillus spp.) при увеличении количества условно-патогенных, преимущественно анаэробных микроорганизмов: Gardnerella vaginalis, Atopobium vaginae, Bacteroides spp., Prevotella spp., Porphyromonas spp., Fusobacterium spp., Megasphera spp., Bacterial vaginosis accociated bacteria (BVAB) 1-3 и др.
Условно-патогенные микроорганизмы, ассоциированные с бактериальным вагинозом, могут вызывать воспалительные заболевания органов малого таза, а также патологию беременности: преждевременные роды, выкидыши на поздних сроках и появление новорожденных с низким весом.
Несмотря на то, что бактериальный вагиноз не является ИППП, тем не менее, у половых партнеров женщин с бактериальным вагинозом может развиваться неспецифический уретрит.
Показания к обследованию. Патологические выделения из влагалища, нарушения менструального цикла, подготовка к беременности, отягощенный акушерско-гинекологический анамнез, связанный с инфекционной патологией, предстоящие оперативные вмешательства на органах малого таза.
Дифференциальная диагностика. Заболевания, вызывающие синдром патологических выделений из влагалища: урогенитальный трихомониаз, кандидозный вульвовагинит, аэробный вагинит; ИППП: хламидийная, гонококковая инфекция, инфекция, вызванная M.genitalium.
Этиологическая диагностика бактериального вагиноза (анализ на бактериальный вагиноз) включает выявление и анализ соотношения морфотипов микроорганизмов флоры влагалища.
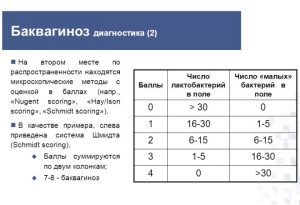
Для диагностики бактериального вагиноза помимо критериев, включающих оценку клинической картины заболевания (критерии Амсель), используют лабораторные исследования. В лабораторной практике в настоящее время используют критерии (баллы) Ньюджента, критерии (уровни) Хэй-Айсон, критерии ВОЗ и др.
Общепринятый метод диагностики бактериального вагиноза – микроскопическое исследование мазка со слизистой влагалища, окрашенного по Граму, в ходе которого проводят анализ соотношения различных морфотипов микроорганизмов: лактобактерий, составляющих основу нормофлоры влагалища и условно-патогенных микроорганизмов.
Культуральное исследование при диагностике бактериального вагиноза мало информативно из-за трудности культивирования анаэробных микроорганизмов, их значительного видового разнообразия и сложности клинической интерпретации результатов.
Выявление ДНК микроорганизмов – маркеров бактериального вагиноза в большинстве случаев ограничены обнаружением ДНК G.vaginalis методом ПЦР с различными вариантами детекции продуктов реакции (электрофорез, гибридизационно-флуоресцентная детекция по конечной точке и в реальном времени).
Учитывая, что у 40–50% женщин без бактериального вагиноза обнаруживается G.vaginalis, то выявление только указанного микроорганизма не может являться критерием для постановки диагноза бактериального вагиноза.
Использование мультиплексной ПЦР в реальном времени позволяет устанавливать количественные соотношения между ДНК микроорганизмов-маркеров бактериального вагиноза (G.vaginalis, A.vaginae) и лактобактериями (Lactobacillus spp.), однако внедрение таких тестов в практику требует дополнительной клинической и лабораторной валидации.
Материал для исследований. Мазки/соскобы из влагалища.
Показания к применению различных лабораторных исследований. Основой лабораторной диагностики бактериального вагиноза является микроскопическое исследование мазков со слизистой влагалища, окрашенных по Граму, которое проводится в рамках диагностики других нозологий – кандидоза, трихомониаза и других ИППП. Исследования с применением критериев Ньюджента назначается при наличии патологических выделений из влагалища, анамнестических данных, указывающих на возможность нарушения влагалищного биотопа.
Культуральные методы не показаны для диагностики бактериального вагиноза.
Для диагностики бактериального вагиноза рекомендуется использовать количественное определение ДНК G.vaginalis. Методы обнаружения ДНК G.vaginalis (качественный формат) не должны использоваться для диагностики БВ.
Особенности интерпретация результатов. Критерии Амсель включают:
- гомогенные выделения из влагалища серого цвета;
- pH влагалищных выделений более 4,5;
- рыбный запах выделений (при добавлении нескольких капель 10% KOH);
- наличие «ключевых клеток» при микроскопии нативного препарата.
Диагноз бактериального вагиноза устанавливается на основании наличия 3-х из 4-х критериев.
Критерии (баллы) Ньюджента основаны на результатах микроскопии мазка, окрашенного по Граму и определении соотношения 3-х основных морфотипов бактерий: морфотипа Lactobacillus (крупные грам-положительные бактерии), морфотипа G.vaginalis и других небольших грам-отрицательных и грам-вариабельных бактерий и морфотипа Mobiluncus и других изогнутых грам-отрицательных и грамвариабельных бактерий. Ответ выдается в виде баллов от 0 до 10. Нормальное состояние биоценоза влагалища соответствует 0–3 баллам (доминирует морфотип Lactobacillus spp.), 4–6 баллов – промежуточное состояние, более 6 баллов – бактериальный вагиноз (доминируют морфотипы G.vaginalis и Mobilluncus spp). В настоящее время считается золотым стандартом в диагностике бактериального вагиноза.
Критерии (уровни) Хэй-Айсон также основаны на результатах микроскопии мазка, окрашенного по Граму и оценке соотношения Lactobacillus spp. и другой микрофлоры влагалища. Ответ выдается в виде степени нарушения микрофлоры:
- уровень 0 – эпителиальные клетки, бактерии отсутствуют;
- уровень I – нормальная вагинальная микрофлора (морфологические типы Lactobacillus spp.);
- уровень II – уменьшение количества Lactobacillus spp., смешанная бактериальная флора;
- уровень III – смешанная бактериальная флора, малое количество или полное отсутствие Lactobacillus spp.;
- уровень IV – грамположительные кокки.
Критерии ВОЗ определяют 2 состояния: «норма», если в мазке присутствуют только морфотипы Lactobacillus или морфотипы Lactobacillus доминируют на фоне небольшого количества других морфотипов; «Бактериальный вагиноз», если Lactobacillus отсутствуют или присутствуют в небольшом количестве на фоне смешанной микрофлоры и ключевых клеток.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 — 2019
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро «Шоссе Энтузиастов», «Перово»
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
источник
Анализ на бактериальный вагиноз проводится при подозрении на наличие влагалищной инфекции, материал для обследования — клетки и бактериологические жидкости из полости органа. Бактериальный вагиноз — болезнь без выраженной симптоматической картины, единственное, что может беспокоить женщину, — увеличение количества выделений, имеющих запах рыбы.
Гарднерелла вагиналис — вид патогенной микрофлоры, провоцирующей развитие бактериального вагиноза. Главные способы лабораторного исследования на gardnerella vaginalis:
- Метод влажного анатомического препарата — в ходе данного лабораторного исследования несколько капель жидкости, которая выделяется из влагалища, смешиваются в солевом растворе. На стекле, где происходит соединение жидкостей, выявляются gardnerella, ключевые клетки и белые кровяные тельца. Ключевые клетки во влагалищной жидкости указывают на наличие вагиноза.
- Тестирование запаха выделений из влагалища — к биологическому образцу добавляется гидроокись калия. Если появился «рыбный запах», это говорит о наличии gardnerella.
-
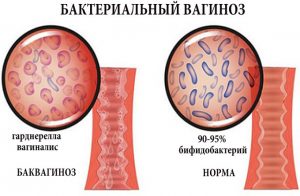
Уровень pH влагалища при нормальном состоянии здоровья — от 3,8 до 4,5. Если произошло инфицирование gardnerella vaginalis, уровень кислотно-щелочного баланса будет превышать показатель в 4,5.
- Методика окрашивания по Граму — обследование выделений из влагалища путем смешивания их с красителем на предметном стекле. В ходе исследования бактерии грамположительного характера станут пурпурными, бактерии грамотрицательные приобретут розовый цвет.
- Анализ ПЦР (полимеразной цепной реакции) является наиболее информативным и точным методом диагностики, позволяющим выявить ДНК патологической микрофлоры.
Т. к. gardnerella составляет часть естественной микрофлоры влагалища, она обнаруживается у половины женщин, но это не говорит о наличии заболевания. Цитограмма бактериального вагиноза включает ряд лабораторных данных специального значения.
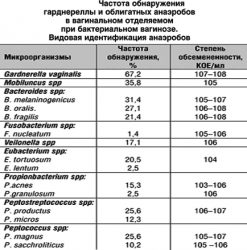
Методика похожа по своему принципу на ПЦР, но с той разницей, что в ходе проведения посева удается выявить не только тип микроорганизма, но и его концентрацию. Метод позволяет определить чувствительность болезнетворных бактерий к какому-либо виду антибактериальных препаратов.
Посев на gardnerella используется во время лечения. Т. к. исследование показывает концентрацию микроорганизмов, есть возможность отследить наличие положительной динамики от назначенных лекарственных препаратов. Проведение качественного анализа помогает врачу назначить эффективное лечение.
Преимущество проведения бактериологического посева заключается в том, что он выявляет различные виды болезнетворной микрофлоры. Если бактериальный вагиноз вызван инфекцией венерической природы, то наличие, вид и концентрация патогена будут выявлены в ходе проведения бактериологического посева.
Данное исследование имеет и недостаток, заключающийся в особенностях подготовки к его проведению. Большинство пациенток смущает необходимость воздерживаться от половой близости и не использовать средства для интимной гигиены за сутки до сдачи.
Женщине нужно быть готовой к тому, что бактериологический посев может дать ошибочный результат, часто возникает необходимость повторного назначения данного обследования.
Чтобы провести точную цитологию, необходимо правильно подготовиться к сдаче лабораторных анализов:
- Женщине перед забором биологического материала (взятия влагалищного мазка) категорически запрещено принимать душ, проводить какие-либо гигиенические процедуры с использованием моющих средств.
- В течение суток перед сдачей анализа на gardnerella необходимо воздержаться от половой близости, использования вагинальных свечей и средств местного спектра действия, т. к. они могут повлиять на состав бактериальной влагалищной флоры.
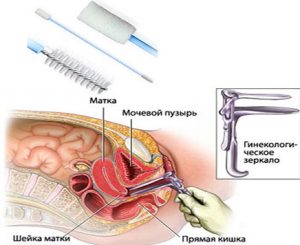
Гинеколог вводит во влагалище зеркало, с помощью которого раздвигаются влагалищные стенки. Во время анализа врач осматривает состояние слизистой оболочки стенок и маточную шейку. Необходимая для обследования жидкость собирается тампоном или специальной палочкой из дерева.
Сама процедура не является болезненной, во время введения инструмента у пациентки может возникнуть незначительный дискомфорт, но это совсем не те ощущения, которые возникают при заборе ликвора (спинномозговой жидкости). Большинство женщин, которые регулярно посещают гинеколога, спокойно относятся к данной медицинской манипуляции.
Неприятное чувство может быть сильно выражено, если стенки влагалища раздражены или воспалены. Результаты будут готовы в течение 1–2 дней, все зависит от количества исследований, которые нужно будет провести, чтобы выявить точный ответ и поставить верный диагноз.
Наиболее приемлемый период сбора биологического материала на gardnerella, когда в ходе диагностики можно выявить максимально точный и информативный результат, — 5 день первой половины менструального цикла. Если женщина сдает анализы на gardnerella в целях профилактики, требуется придерживаться рекомендации относительно времени проведения диагностики.
Если у женщины присутствуют специфические симптомы, указывающие на присутствие gardnerella, забор биологического материала и его лабораторный анализ проводится в любой день, когда пациентка обратилась к врачу.
Исследование не представляется возможным провести во время менструации, потому женщине нужно заранее выбрать день похода к гинекологу.
Результаты анализа на gardnerella могут быть ошибочными, если женщина нарушила правила подготовки к забору биологического материала. Вероятность ошибки высока, если на момент проведения обследования у пациентки идут месячные, она использовала лекарственные вагинальные препараты или был совершен половой акт накануне процедуры.
Бывает, что ДНК gardnerella vaginalis обнаружено и на ПЦР-анализе, но т. к. данный вид патологической микрофлоры присутствует в небольшом количестве в естественной микрофлоре влагалища, при расшифровке учитывается ряд других аспектов. Если результат анализа на gardnerella отрицательный, что говорит об отсутствии патогена в организме, значит диагноз бактериальный вагиноз не подтверждается.
На анализе влажного анатомического препарата может быть выявлено незначительное количество gardnerella, но диагноз вагиноз ставится только в случае наличия гарднерелла 10 в 6 степени и более.

КАЧ (качественный анализ) жидкости из влагалища на определение патогенной микрофлоры имеет 4 уровня (анализ мазка Хей-Айсон). Результаты теста вмещают данные о проведенных диагностических исследованиях мазка, на основе которых ставится точный диагноз:
- Нулевой уровень — патогенная микрофлора в жидкости влагалища отсутствует.
- Первый уровень — состояние влагалищной флоры находится в пределах нормы. Патогены и инфекционные возбудители отсутствуют или же gardnerella имеется в наличии, но в незначительном количестве и не представляет угрозы, связанной с дальнейшим развитием вагиноза.
-
Второй уровень — микрофлора влагалища смешанного типа, есть незначительное количество gardnerella и присутствует малая концентрация Lactobacillus.
- Третий уровень — микрофлора смешанная, количество gardnerella умеренное. Концентрация Lactobacillus незначительная либо полностью отсутствует.
- Четвертый уровень — наличие грамположительной флоры.
Полуколичественный анализ (полукол) имеет два заключения — норма и бактериальный вагиноз. При показателях нормы в мазке обнаруживаются Lactobacillus в морфотипе, другие морфотипы отсутствуют или присутствуют в незначительном количестве. При подтверждении диагноза бактериальный вагиноз Lactobacillus не обнаруживаются или их количество незначительно. Присутствуют ключевые клетки.
В случае подтверждения диагноза назначается лечение препаратами антибактериального спектра действия. Важно понимать, что нарушение естественной микрофлоры влагалища хоть и не является заболеванием, проводить его терапию обязательно.
Помимо постоянного чувства дискомфорта и неприятного запаха из влагалища, бактериальный вагиноз во время беременности может стать причиной преждевременной родовой деятельности. После обнаружения gardnerella женщине необходимо обратиться к гинекологу.
источник
Организм каждого человека населен микрофлорой. Разного рода бактерии присутствуют на коже, слизистых оболочках: во рту, пищеварительном тракте, половых органах. Особое внимание гинекологи уделяют микрофлоре влагалища. В норме слизистая заселена лактобациллами, которые имеют форму толстых палочек. Полезные микроорганизмы поддерживают иммунную защиту, способствуют правильному функционированию репродуктивной системы.
Бактериальный вагиноз – это не воспалительное заболевание или патология, которая передается при половом контакте. Недуг возникает в течение жизни, по крайней мере, один раз у каждой женщины репродуктивного возраста. Причины патологии могут быть совершенно разные.
Бактериальный вагиноз – это своеобразный дисбактериоз, возникающий во влагалище. Недомогание начинается со снижения численности колоний лактобацилл. В норме они населяют слизистую оболочку влагалища, создавая нужную кислотность. Полезные бактерии препятствуют возникновению инфекций, размножению патогенной флоры. Но как только количество лактобацилл становится меньше, начинают наносить ущерб организму вредные бактерии. Бактериальный вагиноз чаще спровоцирован ростом разных патогенных организмов, но обязательно какой-то из них находится в приоритете:
- стафилококки;
- стрептококки;
- кишечные палочки;
- анаэробы.
Статистика показывает, что гарднереллез – бактериальный вагиноз – диагностируется у пациенток чаще всего. Узнать, какие именно бактерии спровоцировали заболевание, можно при помощи лабораторных исследований.
Главной причиной развития болезни становится заселение влагалища условно-патогенными бактериями: гарднереллами, пептококками, мегасферами, микоплазмами, бактероидами и другими вредными организмами. В одном миллилитре женских выделений обнаруживается более 10 10 КОЕ. Все эти и другие микроорганизмы населяют влагалище женщины и в обычной жизни, однако для увеличения их количества нужны определенные условия. Если у пациентки возникает бактериальный вагиноз, причины могут скрываться во влиянии внешних или внутренних факторов.
- Эндогенные или внутренние нарушения работы организма приводят к дисбалансу микрофлоры. Это может быть перестройка гормонального фона, кишечный дисбактериоз, снижение иммунитета, обострение хронических заболеваний или атрофия влагалища. Беременность и роды тоже можно отнести к внутренним причинам.
- Экзогенные или внешние факторы, провоцирующие бактериальный вагиноз – причины, возникающие вне организма. Сюда относится длительный прием антибиотиков, снижающих иммунитет, или использование неподходящих оральных контрацептивов, кортикостероидов. Несоблюдение гигиены, использование тампонов, спермицидов, спринцевание – вот, что может стать причиной нарушения влагалищной микрофлоры.
Многие представительницы слабого пола задаются вопросом о том, передается ли бактериальный вагиноз половым путем? Ответ на него, вероятно, будет отрицательным. Но при этом есть оговорка.
Все патогенные бактерии, которые вызывают дисбактериоз влагалища, передаются при половом контакте. Но они также населяют влагалище здоровой женщины. Можно сказать, что заболевание невозможно получить половым путем. Но частая смена партнеров значительно повышает вероятность того, что возникнет бактериальный вагиноз.
Причины патологии могут косвенно заключаться в женских особенностях. Эрозия шейки матки, частые воспалительные процессы, беременность и послеродовой период повышают вероятность бактериального вагиноза.
Признаки бактериального вагиноза, развивающегося в острой форме, достаточно выражены. Зачастую они появляются после полового контакта с новым партнером. Примерно через сутки после сношения возникают первые симптомы. Когда заболевание спровоцировано другими факторами, симптоматика начинает проявляться независимо от половых связей.
- Выделения при бактериальном вагинозе – самый важный показатель. Влагалищная слизь приобретает серовато-зеленоватый цвет, могут быть пенистые включения. Неприятный рыбный запах, исходящий из половых путей, – достоверный симптом бактериального вагиноза. Как правило, беспокойство усиливается после половых контактов, применения моющих средств.
- Неприятные ощущения – второй по значимости признак дисбактериоза влагалища. При остром течении женщина жалуется на зуд, жжение, покраснение и раздражение.
- Боль, как симптом, выражена неярко или отсутствует вовсе. Болезненные ощущения могут возникать при половом сношении, во время мочеиспускания. В период менструации отчетлива болезненность нижней части живота.
- Гипертермия у пациенток чаще отсутствует, но при осложнении или распространении воспаления на матку с придатками может повышаться температура тела.
Какие имеет бактериальный вагиноз причины и симптомы – вы уже знаете. Но следует заметить, что не всегда заболевание протекает в острой форме. Если не предпринимать попыток лечить патологию, то в скором времени она приобретет хроническую форму. При этом симптоматика будет не столь выражена, а у пациентки создастся иллюзия выздоровления. Улучшение самочувствия в данном случае очень обманчиво. Чем запущеннее будет патология, тем больше вероятности развития осложнений.
Хронический бактериальный вагиноз характеризуется теми же симптомами, что и острая форма болезни. Выделения при нем становятся визуально меньше, а беспокойство и жалобы исчезают. Нередко эти признаки сопровождаются атрофией слизистой оболочки влагалища.
Перед тем как лечить бактериальный вагиноз, необходимо установить вид преобладающих микроорганизмов. Для постановки диагноза выполняется несколько этапов обследования.
- Опрос и сбор анамнеза. Врач-гинеколог ознакомляется с жалобами, выявляет предшествующие заболевания.
- Осмотр на гинекологическом кресле. Во время обследования оцениваются выделения, состояние слизистых оболочек влагалища. При остром вагинозе они имеют розовый цвет, покрыты сероватым налетом. Хроническое течение болезни характеризуется густыми, тягучими желтовато-зелеными пенистыми образованиями, плотно покрывающими слизистую оболочку.
- Предварительный анализ (проводится не всегда и не во всех клиниках). Врач при помощи тест-полоски измеряет кислотность влагалища. При бактериальном вагинозе рН более 6. Также имеет популярность опыт с едким калием, когда небольшое количество выделений смешивается с ним на отдельной планшетке. Если появился сильный неприятный запах, напоминающий гниющую рыбу, то можно достоверно поставить диагноз: баквагиноз.
- Заключительным способом удостовериться в болезни является мазок из влагалища. В лаборатории выясняют, какие патогенные микроорганизмы преобладают на слизистой. После этого производится анализ на чувствительность. Мазок из влагалища при бактериальном вагинозе поможет выбрать правильное и эффективное лечение, которое принесет желаемый результат. Только врач может подобрать нужный объем препаратов для пациентки.
Терапия включает в себя несколько этапов. Если ограничиться одним, то уже в течение 6 первых месяцев вы можете столкнуться с недугом повторно. Статистика показывает, что рецидив возникает в 40-50 % случаев одноступенчатого лечения. Эффективная терапия предполагает:
- устранение условно-патогенной флоры местными и системными препаратами;
- заселение слизистой влагалища полезными микроорганизмами;
- нормализацию иммунной системы, витаминотерапию.
Если пациентка обратится к врачу с жалобой на бактериальный вагиноз, мазок из влагалища покажет, какие медикаменты будут эффективными в данном случае. Пероральные средства назначаются не всегда. Необходимость их применения возникает примерно в половине всех случаев.
- «Метронидазол» или «Трихопол» — противопротозойные антибиотики, помогающие справиться с возбудителями баквагиноза. Медикаменты применяются по 500 мг дважды в день на протяжении недели или используются в дозе 2 грамма однократно. Не следует принимать в первом триместре беременности, а также при печеночной недостаточности.
- «Наксоджин» — таблетки с противопротозойным эффектом. Используются при баквагинозе, в котором преобладают трихомонады. Применяются по 250 мг дважды в день на протяжении 6 суток. Запрещены во время беременности и при поражениях ЦНС.
- «Дазолик» — пилюли, применяемые для лечения и профилактики бактериального вагиноза. При трихомониазе достаточно принятия 1,5 грамм однократно. Этот медикамент допустимо использовать для беременных, но под наблюдением специалиста.
Перед тем как лечить бактериальный вагиноз, необходимо отказаться от употребления алкоголя. Спиртные напитки несовместимы с указанными противомикробными средствами. Комбинация препаратов может спровоцировать тяжелую интоксикацию и печеночную недостаточность.
Свечи от бактериального вагиноза являются самым распространенным способом лечения данной болезни. Вагинальные суппозитории действуют местно, они не проходят через пищеварительный тракт, а работают непосредственно в месте заболевания. Немаловажным плюсом таких препаратов является минимальный список противопоказаний. Многие медикаменты разрешены для применения в период беременности и лактации.
- «Макмирор Комплекс» — быстро поможет справиться с патологией. Уникальность препарата в том, что его состав представлен двумя действующими веществами: противогрибковым нистатином и антисептическим нифурателом. Вагинальные суппозитории не препятствуют росту естественной микрофлоры, что немаловажно в лечении баквагиноза.
- «Клиндамицин» — антибактериальный препарат. Начинает работать быстро, устраняя условно-патогенную флору. Этот медикамент противопоказан для использования совместно с другими лекарствами вагинального применения.
- «Тержинан» — вагинальные таблетки, имеющие в своем составе три основных компонента. Лекарство оказывает противогрибковое, антибактериальное, противопротозойное действие и снимает воспаление. Широкое применение медикамент имеет у беременных женщин. Также он назначается в послеродовом периоде.
- «Далацин» — свечи от бактериального вагиноза, особенностью которых является короткий курс применения. Использовать этот препарат достаточно всего три дня. Данный медикамент не следует сочетать с другими вагинальными лекарствами, а на время терапии необходимо отказаться от половых контактов.
Все вагинальные суппозитории, таблетки или свечи нужно вводить только чистыми руками. Во время лечения соблюдайте личную гигиену, откажитесь от ароматизирующих прокладок, раздражающих средств для мытья и ношения узкого белья.
Профилактика бактериального вагиноза подразумевает повышение сопротивляемости организма. Для этого необходимо нормализовать микрофлору влагалища. Метод использования пробиотиков может быть пероральным или вагинальным. Обычно женщине назначаются такие препараты, как «Аципол», «Ацилакт», «Бифидумбактерин», «Максилак» и другие. Длительность их приема варьируется от недели до нескольких месяцев.
Дополнительно пациентке назначается витаминотерапия, предполагающая восполнение недостающих веществ в организме. Также может потребоваться стимуляция иммунитета. С этой целью рекомендуются препараты интерферона: «Кипферон», «Генферон» — свечи для вагинального использования.
Комплексное лечение бактериального вагиноза позволяет забыть о болезни навсегда. Общий терапевтический курс может продолжаться от одного месяца до полугода и иметь перерывы. По завершении антибактериальной терапии необходимо пройти повторное обследование. Мазок из влагалища и гинекологический осмотр покажут, насколько эффективной была выбранная методика лечения.
Лечение бактериального вагиноза достаточно сложное и продолжительное. Самостоятельно избавиться от этой проблемы практически невозможно. Отсутствие своевременной терапии или прием неподходящих медикаментов приводит патологию к хронической форме.
Принято считать, что сам бактериальный вагиноз неопасен для женщины. Однако его последствия могут оказаться неприятными. Патогенные микроорганизмы со временем распространяются на матку и придатки, где вызывают воспаление. Все это может негативно отразиться на репродуктивном здоровье женщины. Если вам пришлось столкнуться с симптомами бактериального вагиноза, то как можно скорее отправляйтесь к гинекологу. Раннее начало терапии – гарантия того, что удастся избежать осложнений. Будьте здоровы!
источник
Как только человек появляется на свет, его тело начинают заселять «квартиранты» — различные бактерии. Они — наши спутники на протяжении всей жизни. На коже, в кишечнике, на слизистой оболочке рта, органов дыхания — везде формируются бактериальные сообщества, их принято называть микрофлорой. Своя микрофлора есть и во влагалище.
Большинство бактерий-«сожителей» не причиняют вреда, многие из них приносят пользу. Иногда микрофлору даже называют дополнительным органом человека. Помимо всего прочего, полезные бактерии защищают свою «территорию» от чужаков: они не дают патогенным микроорганизмам размножаться и вызывать заболевания.
Микрофлора постоянно находится в состоянии тонкого равновесия. В каждом органе она представлена различными видами бактерий в определенных соотношениях. Иногда этот баланс нарушается. Количество «полезных» бактерий уменьшается, и их место занимают условно-патогенные микроорганизмы. В кишечнике такое состояние принято называть дисбактериозом. Если нарушается микрофлора в женском влагалище, развивается бактериальный вагиноз. Он не относится к инфекциям, передающимся половым путем (ИППП), им нельзя заразиться. Но бактериальный вагиноз повышает риск ИППП.
Во влагалище обитает около 300 видов бактерий. В 1 мл вагинальных выделений их содержится до ста миллионов. В норме большая часть этих «сожителей» представлена молочнокислыми бактериями, они же лактобациллы, они же палочки Дедерлейна. Эти бактерии создают кислую среду (pH=4), тем самым предотвращая размножение возбудителей инфекций.
Если количество лактобацилл падает, начинают активно размножаться патогенные микроорганизмы. Это может произойти с каждой женщиной. Основные факторы риска:
- Курение.
- Беспорядочные половые связи.
- Частые спринцевания влагалища.
- Есть данные о том, что риск повышается при использовании внутриматочных контрацептивов, но роль этого фактора до конца не доказана.
- Распространенность бактериального вагиноза повышена среди женщин, которые имеют половые контакты с женщинами.
Вопреки распространенному мнению, бактериальным вагинозом нельзя «заразиться» в бассейне или в общественных туалетах.
Примерно в 50% случаев бактериальный вагиноз не вызывает каких-либо симптомов. Характерным проявлением патологии является неприятный, «рыбный» запах из влагалища. Он особенно усиливается после половых контактов. Выделения становятся белыми, серыми или зелеными. Многие женщины жалуются на зуд в области влагалища, жжение во время мочеиспусканий.
Зачастую женщины путают бактериальный вагиноз с кандидозом (молочницей) — инфекцией, вызванной дрожжеподобными грибками рода Кандида. При кандидозе тоже беспокоит зуд, выделения становятся белыми, но они не пахнут.

Даже если вы уже раньше лечились от ИППП, и у вас снова возникли похожие симптомы, а в домашней аптечке все еще остались препараты, в первую очередь нужно отправиться в клинику и провериться. Бактериальный вагиноз зачастую маскируется под половые инфекции.
Если вы часто меняете половых партнеров, вам нужно регулярно проверяться у гинеколога, даже если вас не беспокоят какие-либо симптомы.
В целом бактериальный вагиноз не является опасным заболеванием. Тем не менее, он может приводить к некоторым неприятным осложнениям:
- Если симптомы появились во время беременности, возникает риск преждевременных родов и рождения ребенка с низкой массой.
- Женщины, страдающие бактериальным вагинозом, более восприимчивы к ВИЧ-инфекции, герпесу, хламидиозу, гонорее. Если женщина больна ВИЧ-инфекцией, при нарушении влагалищной микрофлоры повышается риск передачи вируса партнеру.
- Выше вероятность инфекционных осложнений после выскабливания матки и гинекологических операций.
- Бактериальный вагиноз может привести к воспалению в матке, фаллопиевых трубах и, в конечном счете, к бесплодию.
В первую очередь женщину, у которой возникли симптомы, напоминающие бактериальный вагиноз, должен осмотреть гинеколог. Во время осмотра врач возьмет мазок и отправит его на микроскопию в лабораторию.
При бактериальном вагинозе в мазках обнаруживают:
- Условно патогенные микроорганизмы.
- «Ключевые клетки» — клетки слизистой оболочки, на поверхности которых находятся бактерии.
С помощью тест-полоски проверяют кислотность (pH) влагалища. При бактериальном вагинозе она будет больше 4,5.
Для лечения бактериального вагиноза врач может назначить один из трех препаратов:
- Метронидазол. Выпускается в виде таблеток и геля, который вводят во влагалище. Во время курса лечения нельзя употреблять алкоголь, в противном случае могут беспокоить боли в животе и тошнота.
- Клиндамицин. Производится в виде крема и свечей для местного применения. Препарат снижает прочность латексных презервативов во время курса лечения и в течение трех дней после его завершения.
- Тинидазол выпускается в виде таблеток. Как и метронидазол, он может вызывать расстройства желудка, если во время курса лечения употреблять алкоголь.
Обычно с бактериальным вагинозом удается успешно справиться. Но в течение 3–12 месяцев может произойти рецидив. В таком случае врач порекомендует продолжить курс лечения тем же препаратом. Важно не прекращать лечение, пока его не отменит доктор, даже если перестали беспокоить симптомы.
Помогают ли йогурты и другие продукты с лактобактериями предотвратить рецидив бактериального вагиноза? Некоторые исследования показали, что помогают. Но это не точно, еще нужно перепроверить.
Мужчины не могут заразиться бактериальным вагинозом, поэтому партнеру лечиться не нужно.
Стали беспокоить симптомы, перечисленные на этой странице? Запишитесь на прием к гинекологу в клинике ПрофМедЛаб. Наш врач установит точный диагноз и назначит эффективное лечение. Конечно же, анонимно. Звоните: +7 (495) 125-30-32.
источник

 Уровень pH влагалища при нормальном состоянии здоровья — от 3,8 до 4,5. Если произошло инфицирование gardnerella vaginalis, уровень кислотно-щелочного баланса будет превышать показатель в 4,5.
Уровень pH влагалища при нормальном состоянии здоровья — от 3,8 до 4,5. Если произошло инфицирование gardnerella vaginalis, уровень кислотно-щелочного баланса будет превышать показатель в 4,5.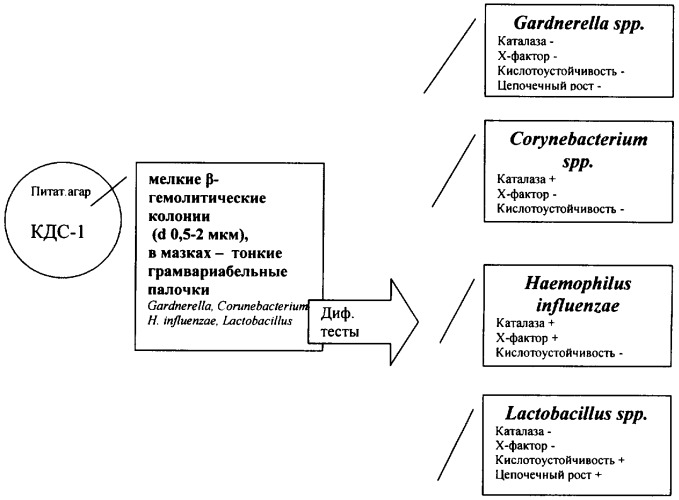

 Второй уровень — микрофлора влагалища смешанного типа, есть незначительное количество gardnerella и присутствует малая концентрация Lactobacillus.
Второй уровень — микрофлора влагалища смешанного типа, есть незначительное количество gardnerella и присутствует малая концентрация Lactobacillus.