Мазок на флору направлен на выявление инфекционно-воспалительных заболеваний урогенитальной области (цервикального канала, влагалища и уретры). Микроскопия мазка с поверхности слизистой позволяет определить количество эпителиальных клеток и клеток воспаления (лейкоцитов), вид и количество присутствующих микроорганизмов (бактерий, простейших или грибов).
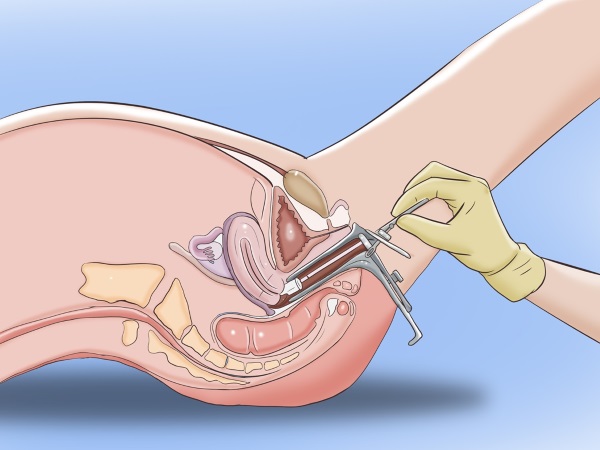
Мазок на фору забирается в зеркалах с помощью ложечки, щетки или специальной бактериологической петли, после чего материал тонким слоем распределяется на предметном стекле и высушивается при комнатной температуре. Обязательным является маркировка места взятия мазка. Полученный препарат окрашивают и изучают под микроскопом.
Наиболее информативен мазок когда:
- материал забирается во время активной фазы заболевания.
- не проводилось никакого местного и общего лечения перед взятием материала, либо через 4 недели после окончания приема антибактериальных препаратов внутрь, либо через 10 дней после проведения местного лечения.
- забор материала осуществляется в середине менструального цикла (при отсутствии явных клинических проявлений болезни) или в активную фазу заболевания при отсутствии кровянистых выделений.
- в течение суток до проведения процедуры не было половых связей, использования любых вагинальных средств, в том числе спринцевания, вагинальных душей, тампонов.
- туалет наружных половых органов накануне исследования проводился без использования мыла и гелей.
- накануне забора материала не рекомендуется принимать ванную.
- за суки до проведения мазка нежелательно проведение трансвагинального УЗИ и кольпоскопии.
- также за 2 часа до проведения мазка не рекомендуется мочиться.
Не запрещается брать мазок на флору и в другие дни , однако нужно понимать, что диагностическая значимость будет низкой за счет большого количества ложноположительных результатов.
В любом случае, заключение о наличии какого-либо заболевания должно строиться на двух критериях — это клинические проявления и результаты мазка.
Нормальная микрофлора влагалища очень разнообразна и содержит большое количество бактерий. У женщин репродуктивного возраста доминирующим микроорганизмом являются лактобациллы, однако кроме них находят уреаплазм (у 80%), гарднерелл (у 45%), кандид (у 30%) и микоплазм (у 15%) — это условно-патогенные микроорганизмы, которые при снижении иммунитета могут чрезмерно размножаться и приводить к возникновению воспаления и требуют назначения соответствующего лечения. В отсутствии клинических проявлений, таких как патологические выделения с неприятным запахом или зудом в области промежности, выявление данных микроорганизмов не должно трактоваться как патология.
Хламидии и вирусы также могут находить у женщин, которые не предъявляют никаких жалоб, однако эти агенты не являются частью нормальной микрофлоры и их наличие говорит о скрытой инфекции.
Микрофлора влагалища динамична и может меняться в различные дни менструального цикла. Бывают периоды, когда доминирует лактобациллярная флора и дни, когда преобладает гарднерелла. Значимое нарушение баланса микроорганизмов, сопровождающееся клинической симптоматикой, лежит в основе таких состояний как бактериальный вагиноз и кандидоз. Эти состояния могут часто рецидивировать даже при малейших изменениях в общем состоянии здоровья женщины или приеме антибиотиков. Особенно страдают женщины с семейной предрасположенностью.
Мазок на флору (общий мазок) — это первый шаг в оценке инфекционно-воспалительного процесса урогенитальной области. Он позволяет быстро определить одно из следующих состояний:
- Норма
- Нарушение микрофлоры влагалища — бактериальный вагиноз
- Инфекция, вызванная грибами рода кандид — молочница
- Инфекции, передающиеся половым путем — гонорея и трихомониаз
- Неспецифический (бактериальный) вульвовагинит — лейкоциты в мазке в большом количестве без определяемой специфической микробной флоры. При выявлении большого количества лейкоцитов в мазке и наличии клиники воспаления возможно назначение антибиотика широкого спектра действия, который уничтожает до 90 % бактерий. При отсутствии лечебного эффекта для определения инфекционного агента необходимо провести бактериологический посев, поскольку микроскопически невозможно определить точный вид микроорганизма, вызвавшего воспаление. Бакпосев обычно сопровождается определением чувствительности к антибиотикам, что позволяет выбрать оптимальный препарат и достичь хорошего эффекта лечения.
Мазок на флору НЕ ОПРЕДЕЛЯЕТ:
- Скрытые и внутриклеточные инфекции (герпес, впч, хламидии, микоплазмы, уреаплазмы, ВИЧ). Для определения этих агентов обязательно определение ДНК агента путем ПЦР.
- Беременность
- Предопухолевую (дисплазия шейки матки) и опухолевую (рак) патологию. Для этого существует мазок на цитологию , сутью которого является определение качественных изменений эпителия с помощью специальных окрасок.
Довольно часто в результатах мазка можно увидеть фразу «плоский эпителий в большом количестве». Что это значит?
В норме в мазке должен присутствовать плоский эпителий — это слущенные клетки слизистой оболочки шейки матки и влагалища. Нормой считается определение не более 10 клеток в поле зрения, хотя это и относительный показатель. Повышение количества слущенного эпителия может наблюдаться при воспалительном процессе, раздражении слизистой (в том числе при активной половой жизни) и использовании различных влагалищных средств и процедур.
При обнаружении в мазке большого количества эпителиальных клеток 30-40-50 и более в первую очередь необходимо исключать воспаление!
Врач-лаборант при анализе мазка на флору может оценить количество лейкоцитов, а также соотношение между нормальной, условно-патогенной и патогенной флорой. Это достаточно субъективный метод оценки здоровья влагалища, однако он позволяет быстро определиться с дальнейшей тактикой.
[su_button url=»//docdoc.ru/?p >| II | Большое количество палочек Дедерлейна, небольшое количество кокков. |
| Большое количество кокков и лейкоцитов. Палочки Дедерлейна в небольшом количестве. | |
| Обилие условно-патогенной микрофлоры, промежуточная флора (переходные формы между палочками и кокками). Большое количество лейкоцитов (сплошным слоем). |
Число лейкоцитов зависит от индивидуальных особенностей организма, дня менструального цикла, наличия внутриматочной спирали и не может являться объективным критерием воспаления! Для установления диагноза необходимо два критерия — клинические проявления инфекции и воспалительный характер мазка!
Несмотря на субъективность оценки лейкоцитов в мазке, за норму принято наличие не более 10-15 лейкоцитов в поле зрения. Большим количеством лейкоцитов считается наличие 30-40-50 и более клеток в поле зрения и может быть признаком воспаления.
При определении большого количества лейкоцитов в мазке может быть сразу же назначено противовоспалительное лечение или же дополнительные методы исследования для уточнения инфекционного возбудителя — посев на флору с определением чувствительности к антибиотикам и ПЦР.
| критерии | норма | бактериальный вагиноз | неспецифический вагинит | кандидоз | трихомониаз |
| эпителий | единичные клетки | умеренное количество, «ключевые клетки» | в большом количестве | в большом количестве | в большом количестве |
| лейкоциты | единичные | единичные | в большом количестве | в большом количестве | в большом количестве |
| слизь | умеренно | много | много | умеренно | много |
| микрофлора | лактобациллы | отсутствие лактобацилл, обилие кокков, вибрионов | Ообильная смешанная флора | мицелий гриба | трихомонады |
| 1:1 | 1:1 | >1:1 | >1:1 |
Бактериальный вагиноз развивается при нарушении нормального соотношения микроорганизмов во влагалище, что клинически проявляется сливкообразными выделениями со специфическим аминным запахом (запах «рыбы»). Частичная или полная утрата молочнокислых бактерий во влагалище ведет к избыточному размножению других микроорганизмов, таких как Гарднерелла (Gardnerella vaginalis), Микоплазма (Mycoplasma hominis), Уреаплазма (Ureaplasma urealyticum), а так же другие анаэробы — Fusobacterium, Prevotella, Peptococcus, Bacteroides, Peptostreptococcus, Veilonella, Vulonella, Mobiluncus. Однако ведущая роль в развитии бактериального вагиноза отводится именно Gardnerella vaginalis.
Изменения мазка при бактериальном вагинозе:
- Лейкоциты обычно в норме или отсутствуют;
- Резкое снижение числа лактобацилл;
- Большое количество мелких кокков;
- Присутствие «ключевых» клеток — это эпителиальные клетки, покрытые сплошным слоем бактерий.
Мазок на флору является методом выбора для диагностики бактериального вагиноза и в проведение ПЦР исследования нет необходимости. В ряде случаев бактериальный вагиноз может протекать в сочетании с другими инфекциями, что клинически будет проявляться отеком и покраснением слизистой, зудом, дизурическими расстройствами. При подозрении на смешанную инфекцию целесообразно проведение дополнительных методов исследования (ПЦР и посева на флору с определением чувствительности к антибиотикам).
Лечение бактериального вагиноза показано для устранения симптомов и направлено на подавление чрезмерного роста условно — патогенной флоры и нормализацию биоценоза влагалища. Доказано, что лечение БВ снижает риск заражения ИППП, поэтому ряд специалистов выступает за проведение антибактериальной терапии и у женщин с бессимптомным течением заболевания.
Кандидозный вагинит — частое заболевание женщин репродуктивного возраста. Существует бессимптомное носительство дрожжеподобных грибов рода кандид и клинически развернутое заболевание со специфическими проявлениями. Заболевание возникает при гормональном дисбалансе, дефектах общего и местного иммунитета, нарушениях микрофлоры влагалища, вследствие длительного приема антибиотиков широкого спектра действия, психоэмоциональном перенапряжении. Проявляется заболевание зудом и белесыми творожистыми выделениями, лечится однократным приемом противогрибкового препарата. В случае тяжелого течения кандидоза с частыми рецидивами применяются схемы длительной противогрибковой терапии.
Гонорея прявляется желтовато-зеленоватыми выделениями с отеком слизистой. Причиной являются диплококки Neisseria gonorrhoeae. При определении в мазке из цервикального канала более чем 15 лейкоцитов в поле зрения, обязательным шагом является последующее углубленное обследование на гонококковую и хламидийную инфекции. Исследование стоит проводить, поскольку гонококковая инфекция вызывает тяжелый гнойный аднексит, что ведет в будущем к бесплодию.
Критериями острой гонореи является:
- резкое снижение числа лактобацилл;
- обилие лейкоцитов, фагоцитирующих бактерии;
- обилие диплококков;
- смешанная флора.
Трихомониаз — инфекция, вызванная простейшими микроорганизмами и проявляющаяся белесыми, водянистыми, пенящимися выделениями. Трихомонады могут переносить на себе другие микроорганизмы (хламидии, гонококки), вызывая таким образом смешанную тяжелую инфекцию. При выявлении в мазке трихомониаза обязательным становится определение возбудителей гонореи и хламидиоза.
Аэробный вагинит проявляется желтовато-зеленоватыми выделениями со сладковатым запахом. Вызывается неспецифический вульвовагинит грамположительными и грамотрицательными микроорганизмы. В мазках отмечается наличие лейкоцитов в большом количестве, большое количество слущенного эпителия и бактерий. Лечится антибактериальными препаратами широкого спектра или направленным АБ после определения чувствительности.
источник
Это исследование, в просторечии называемое «мазок на флору» позволяет определить состав микрофлоры мочеполовых органов женщины (уретры, влагалища и цервикального канала), количество лейкоцитов, эпителия и их соотношение, количество слизи и морфологический тип бактерий, а также выявить ряд специфических возбудителей, таких как грибы рода Candida, трихомонады и гонококки.
Исследование на микробиоценоз влагалища с микроскопией, урогенитальный мазок на микрофлору.
Синонимы английские
Gram’s Stain. Bacterioscopic examination of smears (vaginal, cervical, urethral).
Какой биоматериал можно использовать для исследования?
Мазок из половых путей женщины.
Как правильно подготовиться к исследованию?
Женщинам рекомендуется сдавать анализ до менструации или через 2-3 дня после ее окончания.
Общая информация об исследовании
В состав нормальной микрофлоры мочеполовых органов женщины входит около 40 видов бактерий. Доминирующими микроорганизмами у женщин репродуктивного возраста являются молочнокислые бактерии (лактобактерии), которые составляют 95-98 % всей микрофлоры влагалища. За счет продукции перекиси водорода и молочной кислоты лактобактерии подавляют размножение патогенных микроорганизмов и создают кислую реакцию среды (pH = 3,8-4,5). Остальная часть нормальной микрофлоры представлена стафилококками, коринебактериями, клебсиеллами, кишечной палочкой, гарднереллами и анаэробами (бактероидами, превотеллами, микрококками, вибрионами рода Mobilincus, энтерококками, пептококками, пептострептококками, вейлонеллами, клостридиями, эубактериями, кампилобактером, фузобактериями и др.). В небольшом количестве могут встречаться дрожжеподобные грибы рода Candida. Если лактобацилл становится меньше, нарушается баланс микрофлоры и увеличивается количество условно-патогенных микроорганизмов (стрептококков, стафилококков, кишечной палочки и т. д.), что может приводить к дисбиозу. Дисбиоз влагалища грозит воспалением матки и ее придатков, бесплодием, внематочной беременностью, выкидышем, рождением недоношенного ребенка. К его развитию приводит несоблюдение правил личной гигиены, гормональные нарушения (недостаток эстрогенов), нарушение обмена веществ, прием антибиотиков широкого спектра действия.
Микроскопическое исследование мазка у женщин позволяет полуколичественно оценить общую микробную обсемененность, состояние эпителия влагалища, наличие и выраженность воспаления (по лейкоцитарной реакции), состав микрофлоры, а также выявить молочницу, трихомониаз и гонорею. Этот метод является «золотым стандартом» для диагностики бактериального вагиноза (чувствительность – 100 %). Норма мазка на флору определяется следующими показателями:
- должен присутствовать плоский эпителий, его отсутствие может быть связано с атрофией эпителиальных клеток, с недостатком эстрогенов или избытком мужских половых гормонов,
- количество лейкоцитов не должно превышать 15 в поле зрения, его увеличение указывает на воспалительный процесс,
- слизь,
- палочки (бациллы) в мазке составляют нормальную микрофлору влагалища,
- кокки и диплококки – выявление грамотрицательных диплококков в мазке свидетельствует о гонорее,
- «ключевые», или атипичные, клетки характерны для дисбактериоза влагалища,
- споры или мицелий грибов свидетельствует о кандидозе (молочнице),
- наличие подвижных бактерий в нативном мазке (трихомонад) характерно для трихомониаза,
- эритроциты выявляются при кровотечениях из матки, эрозиях или новообразованиях.
Для чего используется исследование?
- Чтобы оценить состав микрофлоры мочеполовой системы.
- Для диагностики бактериального вагиноза.
- Для выявления некоторых специфических инфекций, передающихся половым путем (кандидоза, трихомониаза, гонореи).
Когда назначается исследование?
- При симптомах дисбиоза или воспалительных заболеваний органов мочеполовой системы.
- При профилактических осмотрах.
Расшифровка исследования мазка на микрофлору: референсные значения
(показатели нормы)
Референсные значения для различных видов микроорганизмов зависят от их локализации (точки взятия биологического материала).
На основании микроскопической картины выделяют 4 типа микробиоценоза влагалища.
Тип микробиоценоза
Общая информация об исследовании
Доминирование лактобацилл, отсутствие грамотрицательной микрофлоры, спор, мицелия и псевдогифов, наличие единичных лейкоцитов и «чистых» эпителиальных клеток. Такой тип мазка у женщин является вариантом нормы.
Умеренное или сниженное количество лактобацилл, наличие грамположительных кокков и грамотрицательных палочек, лейкоцитов, моноцитов, макрофагов, эпителиальных клеток. Этот тип мазка на флору часто наблюдается у здоровых женщин и редко сопровождается явными симптомами.
Незначительное количество или полное отсутствие лактобацилл, обильная полиморфная грамотрицательная и грамположительная палочковая и кокковая микрофлора, наличие «ключевых» клеток, вариабельное количество лейкоцитов, отсутствие или незавершенность фагоцитоза. Вместе с этим часто обнаруживаются гарднереллы, микоплазмы, уреаплазмы, вибрионы рода Mobiluncus, анаэробные кокки.
Полимикробная картина мазка с большим количеством лейкоцитов, макрофагов, эпителиальных клеток, с выраженным фагоцитозом и практически полным отсутствием лактобацилл. При обнаружении возбудителей специфических инфекций (гонококков, трихомонад, псевдогифов споры) можно предполагать наличие гонореи, трихомониаза или кандидозного вагинита.
Что может влиять на результат?
Местное применение антисептиков, антибактериальных, противогрибковых и противозачаточных препаратов.
- Микроскопия отделяемого мочеполовых органов (урогенитального мазка) является «ориентировочным» исследованием. Для точной идентификации возбудителя и определения его чувствительности к антимикробным препаратам выполняют бактериологическое исследование – посев материала с определением чувствительности к антибиотикам.
- В урогенитальном мазке не определяются вирусы, хламидии, микоплазмы и уреаплазмы, поэтому для диагностики инфекций, вызываемых этими микроорганизмами, используют другие методы – полимеразную цепную реакцию или иммуноферментный анализ.
источник
Анализ мазка по гинекологии на флору считается классическим методом обследования. Для его выполнения берут биологический материал, полученный с выстилающего слоя влагалища, шейки матки и уретрального (мочеиспускательного) канала.
В расшифровке указывают наличие или отсутствие полезных, болезнетворных и условно-патогенных микроорганизмов. На основании этого оценивается полнота функционирования органов мочеполовой системы.
Другим названием гинекологического мазка является бактериологический посев. Он представляет собой высаживание полученного образца на питательную среду и выращивание колоний бактерий в благоприятных условиях. При изучении под микроскопом лаборант видит болезнетворные микроорганизмы (дрожжеподобные грибы, трихомонады, гарднереллы и прочее), а также полезные бактерии.
Расшифровка анализа мазка по гинекологии, проведенная качественно и на ранней стадии, способна подтвердить или опровергнуть развитие заболеваний бактериального типа или патологий иного происхождения. Поскольку влагалище не является стерильным органом, в норме его населяют в незначительном количестве стрептококки, стафилококки и Кандиды. Качественно проведенная на
Еще одним видом диагностики является цитологическое исследование. По его результатам выставляется качественная оценка состояния клеток мочеполовой системы, изучается их строение, отмечаются имеющиеся изменения. Благодаря этому гинекологи определяют воспалительные заболевания, присутствие вируса папилломы человека (ВПЧ), опухоли, способные привести к развитию онкологических патологий.
Анализ мазка по гинекологии, расшифровка которого производится в клинической лаборатории, делается не только для изучения состава микрофлоры. Если интерпретация результатов не позволила окончательно выставить диагноз, назначаются дополнительные методы исследования.
В 95% всех клинических случаев обращения женщин к специалистам, дополнительно проводят:
- Мазок по Граму. Безошибочно выявляет процессы воспалительного характера, поражающие влагалище. Микроскопическое исследование четко определяет количество лейкоцитов (повышенное содержание клеток указывает на воспаление), соотношение полезных и патогенных микроорганизмов.
- Мазок на «стерильность». Проводится с целью определения степени чистоты влагалища. У женщин, вынашивающих ребенка, позволяет заподозрить вероятность прерывания беременности на ранних сроках.
- Мазок по Папаниколау. Обязательно берется у каждой девушки, которая пришла на профилактический осмотр (проверятся у гинеколога нужно 1 раз в год, даже при отсутствии проблем в работе мочеполовой системы). Выявляет атрофические изменения клеточных структур влагалища при их наличии.
- Мазок на скрытые инфекции. Проводится дополнительно, если ранее сделали исследование, а его результат показал отклонение от нормы в составе микрофлоры.
Исследование полученного во время мазка материала может быть микробиологическим и цитологическим. В первом случае оценивается состав микрофлоры, а во втором определяют наличие или отсутствие атипичных (болезненных, неестественных) клеток.
Анализ мазка по гинекологии, расшифровка которого находится в компетенции ведущего специалиста, выписавшего направление пациентке на его выполнение, раскрывает целостную картину состояния органов мочеполовой системы.
Существует ряд показаний, при наличии которых исследование необходимо:
- выделения из влагалища (бели) слишком обильные, имеют неприятный запах, изменили естественный оттенок;
- подготовка организма женщины к экстракорпоральному (искусственному) оплодотворению;
- контроль состояния пациентки в период беременности;
- в нижней части живота присутствует дискомфорт или боль, не имеющий связи с менструальными кровотечениями;
- нарушение нормального мочеиспускания (частые или ложные позывы, малое количество выводимой урины, недержание мочи);
- определение состава микрофлоры после пройденного курса лечения антибиотиками.
В обязательном порядке исследование биологического материала из уретры, влагалища и шейки матки выполняется в профилактических целях, когда женщина проходит регулярный ежегодный осмотр. Благодаря этому можно выявить также гормональные нарушения, инфекционные и воспалительные патологии.
Гинекологический мазок – это диагностическая процедура, к выполнению которой следует подготовить организм. Мероприятия проводятся с целью предупреждения получения ложноположительных или ложноотрицательных результатов анализа.
Подготовительный этап основан на правилах «двойки»:
- За 2 недели до исследования прекращают прием лекарств из группы антибиотиков.
- За 2 дня до мазка запрещено вступать в интимную близость.
- За 2 дня до забора материала не используют вагинальные крема, суппозитории и гормональные медикаменты.
- За 2 часа до манипуляции запрещается выполнять мочеиспускание.
При соблюдении вышеуказанных правил можно быть уверенным, что точность результата повышается в 3-5 раз. Если получены неудовлетворительные показатели, тогда назначается повторный анализ. Забор биологического материала производится после стандартного гинекологического осмотра (на кресле с использованием зеркал) и визуальной оценки состояния стенок влагалища.
Процедура неинвазивная, то есть, во время нее пациентка не чувствует боли или дискомфорта. При помощи стерильного тампона или небольшой щетки (если берут мазок из уретры) гинеколог проводит по слизистой оболочке половых органов несколько раз. Полученную слизь помещают на предметное стекло, отправляют в лабораторию и изучают под микроскопом.
Анализ мазка по гинекологии, расшифровка которого занимает от нескольких часов, до нескольких суток, — важная гинекологическая диагностическая процедура, позволяющая оценить состояние мочеполовой системы.
Период получения результатов определяется загруженностью лаборатории и назначенным типом исследования биологического материала (цитология делается дольше).
Если ситуация экстренная, например неотложное хирургическое вмешательство, то результаты выдаются врачу через 3-5 минут. При прохождении планового обследования в больнице по месту жительства на расшифровку отводится до 14 дней. В частных клиниках ответ можно получить за 1-3 дня. Цитологическое исследование проводится в течение 7-10 дней, вне зависимости от учреждения.
Гинекологический анализ мазка полученного биологического материала проводится по назначению врача в детском и подростковом возрасте. Нормы у здорового ребенка приведены в таблице.
| Оцениваемые показатели | 1-5 лет | 6-10 лет | 11-15 лет | 16-17 лет | Подростки, ведущие половую жизнь |
| Лейкоциты | 0-2 | 3-5 | 5-7 | До 10 | До 10 |
| Слизь | 1-2 | 1-2 | 1-2 | 1-2 | 1-2 |
| Эпителий | 1-3 | 4-6 | 5-6 | До 10 | До 10 |
| Флора | Кокковая + | Кокковая + | Смешанная | Палочковая | Палочковая |

Указанные параметры соответствуют количеству видимых клеток тех или иных микроорганизмов, попадающих в поле зрения, при изучении материала под микроскопом. У женщин репродуктивного и старшего возраста нормы зависят от того, откуда была получена слизь.
| Показатели | Вагина (V) | Цервикальный канал (С) | Уретра (U) |
| Лейкоциты | 0-10 | 0-30 | 0-5 |
| Плоский эпителий | 5-10 | 5-10 | 5-10 |
| Гонококки | Отсутствуют | Отсутствуют | Отсутствуют |
| Трихомонады | Отсутствуют | Отсутствуют | Отсутствуют |
| Ключевые клетки | Отсутствуют | Отсутствуют | Отсутствуют |
| Дрожжи | Отсутствуют | Отсутствуют | Отсутствуют |
| Микрофлора | Множественные палочки Дедерлейна (грамположительные) | Отсутствует | Отсутствует |
| Слизь | Умеренное количество | Умеренное количество |
У пациенток репродуктивного и детского возраста отличается не только количественное содержание определенных клеток, но и список параметров, по которому оценивается состояние органов мочеполовой системы.
В период вынашивания ребенка в организме женщины существенное меняется гормональный фон, начинает больше вырабатываться прогестерона и эстрогена. Это отражается на состоянии микрофлоры влагалища. Поэтому при беременности исследование выполняется три раза: при постановке на учет, на 30 недели и перед родами.
Анализ мазка по гинекологии, расшифровка которого показывает повышенное содержание лактобацилл (полезных микроорганизмов), говорит о том, что пациентка здорова. Также отмечается увеличение объема слизи, обогащенной гликогеном.
В норме микроскопическая диагностика показывает следующее:
- эпителий – не больше 15;
- лейкоциты – в пределах 10;
- слизь – в виде +/++;
- грибки – составляют 10 4 .
Не исключено выявление нетипичных для обследуемой зоны клеток. Зачастую они определяются, когда производится забор мазка с поверхности шейки матки. Такое состояние указывает на развитие дисплазии. Для исключения развития онкологического заболевания дополнительно назначается цитологическое исследование.
В медицинской практике принято использовать сокращения, поэтому в бланке, который получает женщина на руки в лаборатории, указаны первые несколько латинских букв.
Когда был проведен анализ мазка по гинекологии, интерпретация символов будет следующей:
- Вагина, цервикальный канал, уретра (V, C, U соответственно) – зоны взятия биоматериала.
- Лейкоциты – L.
- Эпителий и плоский эпителий – Эп. или Пл.эп.
- Гонококк – GN.
- Трихомонады – Trich.
В списке указаны основные параметры. Дополнительно результаты могут содержать определенный уровень кислотности (pH), количество лактобацилл (в норме составляет 95%). Если какая-либо флора в мазке отсутствует, тогда в графе указывают «abs» — этот тип микроорганизма не был обнаружен.
Если посмотреть на результаты анализа здоровой женщины, то в составе ее микрофлоры преобладают лактобациллы (в пределах 95%). Это молочнокислые бактерии, которые также известны как палочки Дедерлейна. В случае снижения их концентрации ухудшается местный иммунитет, развиваются проблемы с репродуктивной функцией (невозможность забеременеть или выносить ребенка).
Исследование на определение состава микрофлоры влагалища указывает на степень чистоты органа. Не считается отклонением, если в нем присутствует от 1 до 4 видов микроорганизмов в разнообразной комбинации.
Всего специалисты при интерпретации выделяют четыре степени:
- 4 плюса – 1 степень (выявляется редко, в основном после санации или приема антибиотиков);
- 1 или 2 плюса – 2 степень (указывает на незначительное присутствие кокков, но при условии, что палочковая флора преобладает, а это помечается 2 или 3 плюсами);
- 3 или 4 плюса – 3 степень (считается патологическим состоянием, особенно если палочковая флора имеет показатель в виде 1 или 2 плюсов);
- 4 плюса – 4 степень, в которой преобладают гонококки и полностью отсутствуют грамположительные палочки (обязательно необходимо лечение с приемом антибиотиков).
Во влагалище здоровой женщины поддерживается кислая среда. За это несет ответственно вещество гликоген (продуцируется из эпителиальных клеток). Такого типа pH не позволяет увеличивать численность болезнетворных и условно-опасных микроорганизмов, что позволяет предупредить прогрессирование серьезных гинекологических заболеваний.
Основным возбудителем гонореи выступают гонококки. Эти микроорганизмы не могут существовать во внешней среде, но активно размножаются при проникновении во влагалище. Инфицирование происходит от носителя после незащищенного полового акта. Сопровождается заболевание обильными гнойными выделениями из половых путей с неприятным запахом.
Нормальным считается полное отсутствие гонококков в мазке на микрофлору. Определяются они исключительно при наличии у пациентки гонореи, которая может протекать в скрытой форме. В последнем случае не исключается трансформация заболевания в хроническую форму, что приводит к бесплодию. При подтверждении диагноза лечение обязательно должны пройти все половые партнеры и сама женщина.
При проведении исследования есть вероятность выявить в биологическом материале трихомонады. Эти микроорганизмы провоцируют урогенитальный трихомониаз, который передается половым путем. При отсутствии патологии трихомонады не должны определяться.
В организме каждого человека лейкоциты выполняют защитную функцию. Она может быть специфической или неспецифической. В зависимости от того, какую роль они выполняют, гинекологи выделяют клетки, распознающие бактерии, доставляющие их и уничтожающие.
При выполнении исследования биологического материала под микроскопом внимание уделяется не их типу, а количеству клеток, попадающих в поле зрения прибора.
При повышенной концентрации клеток предполагается прогрессирование в органах мочеполовой системы воспалительного процесса. В норме их не должно быть более 10 единиц (если женщина не беременна), а при вынашивании ребенка до 20 единиц. Если биоматериал получен с влагалищной шейки матки, допускается показатель в 30 единиц.
Обязательно при интерпретации результатов в учет принимается количество эпителиальных клеток, попадающих в поле зрения. Если женщина репродуктивного возраста имеет хороший уровень здоровья, то частицы выстилающей слизистой оболочки регулярно слущиваются, что позволяет поддерживать постоянство среды влагалища.
Повышенная концентрация клеток плоского эпителия указывает на следующие состояния:
- Развитие воспалительной патологии (кольпит, цервицит, эндометрит, сальпингоофорит).
- Наличие инфекций, передающихся половым путем.
- Прогрессирование бактериального вагиноза.
- Нарушение гормонального баланса.
У здоровой женщины нормой считается не больше 10 клеток. Также о проблемах говорит и недостаточное количество плоского эпителия, например, не исключена малая выработка женского гормона (эстрогена), либо же чрезмерное продуцирование андрогена, развитие атрофического кольпита.
Биологический материал, полученный во время взятия мазка, имеет много составляющих, среди которых присутствует слизь. Ее наличие не считается отклонением от нормы, при условии, что ее определяется минимальное (+) или умеренное (++) количество.
Единственным исключением является выявление представленного вещества в гинекологическом мазке, полученном из уретрального (мочеиспускательного) канала. При существенной концентрации слизи врачи предполагают развитие у пациентки воспаления, например, кольпит или цервицит.
Некоторые лаборатории выполняют максимально развернутый анализ гинекологического мазка, в котором присутствует графа, указывающая наличие или отсутствие ключевых клеток. Это слущенный эпителий со слизистой оболочки влагалища.
При детальном рассмотрении можно увидеть, что по его краям имеются тонкие палочки, кокки и гамвариабельные бактерии. Под микроскопом слущенный эпителий будет иметь неровный, зернистый вид. В норме такие клетки не должны определяться, а при их выявлении есть вероятность влагалищного дисбактериоза.
Их называют грибами рода Candida – главные возбудители «молочницы» или вагинального кандидоза. В норме они могут присутствовать в незначительном количестве и относятся к условно-патогенным представителям. Если лактобактерий во влагалище более 90%, то они будут сдерживать рост Кандид и не позволят развиться заболеванию.
Увеличение численности дрожжеподобных грибов происходит при таких условиях:
- понижение иммунитета;
- развитие эндокринных заболеваний;
- наличие опухолей злокачественного характера;
- период беременности;
- прием глюкокортикостероидов и антибиотиков.
Вагинальный кандидоз, на который указывает большое содержание грибов Candida, требует специфического лечения (курс антибиотикотерапии и прием противомикотических средств) с последующим восстановлением нормального состава микрофлоры. Пренебрежение эти приведет к хронизации заболевания.
Проводимая интерпретация результатов исследования предусматривает определение присутствия кокковой флоры во влагалище. Эти микроорганизмы имеют округлую форму и классифицируются как условно-патогенные представители. В норме они могут населять влагалищную среду в небольшом количестве.
Выделяют грамположительные и грамотрицательные кокки, поэтому в бланке есть две графы, куда заносятся количественные значения согласно типу выявленного организма. Норма кокковых представителей в мазке не должна превышать 5%. В противном случае начнут развиваться признаки воспалительного процесса (зуд, жжение, проблемы с мочеиспусканием).
Важным параметром во время изучения биологического материала, поученного во время взятия мазка, является наличие крупных и неподвижных грамположительных бактерий. Эти микроорганизмы несут ответственность за создание нормальной кислотности влагалища, что позволяет сперматозоидам беспрепятственно проникать к яйцеклетке.
В медицине они называются палочками Дедерлейна. Еще одной важной функцией является предупреждение увеличения численности патогенных и условно-патогенных микроорганизмов. Поскольку эти бактерии обладают способностью выделять перекись водорода, удается поддерживать нормальную чистоту влагалища. В норме их должно быть в мазке 90-95%.
В микрофлоре влагалища может обнаруживаться такой микроорганизм как лептотрикс. Он входит в класс анаэробных грамположительных палочек. Основной средой их обитания выступают различные водоемы. Если изучать его вид и строение под микроскопом, то он будет иметь схожесть с тонким волосом, который не всегда можно отчетливо заметить.
Если анализ показал, что этот микроорганизм присутствует в микрофлоре половой системы, но при этом у женщины не выявлены какие-либо патологические процессы, переживать за свое состояние здоровья не стоит.
Стоит отметить, что лептотрикс не обладает способностью передаваться при незащищенном половом контакте. Нередко лаборанты выявляют микроорганизм в тандеме с трихомонадами или хламидиями. Такое сочетание требует выполнения качественной и комплексной антибактериальной терапии.
Не всегда после получения результатов исследования женщины видят удовлетворительные или идеальные показатели. Отсюда встает вопрос, почему данные не соответствуют норме.
Гинекологи выделяют ряд причин:
- Наличие воспаления специфического и неспецифического характера.
- Нарушение гормонального баланса.
- Период полового созревания.
- Наступление климакса.
- Вынашивание ребенка.
Расшифровка анализа мазка по гинекологии позволяет оценить состояние органов мочеполовой системы. Исследование применимо для выявления некоторых воспалительных, инфекционных, бактериальных заболеваний. Благодаря этому можно своевременно начать лечение и не допустить хронизации патологии.
Автор: Чернышова Виктория
Оформление статьи: Мила Фридан
Как расшифровать мазок на флору:
источник
Микроскопическое исследование отделяемого мочеполовых органов у женщин необходимо для определения качественного и количественного соотношения лактобактерий, условно-патогенных и болезнетворных микроорганизмов во влагалище
В материале статьи приведена общая информация о данной процедуре, обоснованы ее цели, описаны показатели нормы и патологии, перечислены факторы, влияющие на результат, а также рассмотрен порядок проведения анализа.
Кроме того, обязательным компонентом данного анализа является подсчет количества лейкоцитов и клеток эпителия, выявление их соотношения, а также определение количества слизи и морфологического типа некоторых микроорганизмов, в том числе специфических возбудителей инфекции.
Исследование выполняется при помощи светового микроскопа под различными степенями увеличения. Сейчас приобретает все большую популярность комбинированная световая микроскопия и цифровая фотография при помощи цифровых микроскопов в комплексе с компьютерными программами. Данное оборудование повышает информативность исследования в несколько раз.
Материалом для выполнения микроскопического исследования отделяемого мочеполовых органов служит мазок из женских половых путей, выполняемый по назначению лечащего врача – гинеколога или венеролога. Рекомендуется сдавать его до начала менструации или спустя двое суток после ее прекращения.
Нормальную микрофлору урогенитального тракта женщин составляют порядка 40 микроорганизмов, большую часть из которых составляют молочнокислые бактерии, или лактобактерии. Они вырабатывают пероксид водорода и молочную кислоту, препятствуя тем самым размножению патогенов и сохраняя кислую реакцию среды.
Остальная часть микрофлоры влагалища – это:
- стафилококки;
- клебсиеллы;
- коринебактерии;
- гарднереллы;
- Escherichia coli;
- различные анаэробные организмы бактероиды, микрококки, вибрионы рода Mobilincus, энтерококки, микрококки, превотеллы, пептококки, пептострептококки, клостридии, эубактерии, фузобактерии, кампилобактер и др.).
В небольшом количестве встречаются и патогенные микроорганизмы – например, грибок Candida (возбудитель кандидоза влагалища). Если количество молочнокислых бактерий в силу каких-либо причин снижается, это приводит к нарушению микрофлоры мочеполового тракта и стремительному размножению условно-патогенных микроорганизмов – Escherichia coli, стафилококков, стрептококков и др.
Основными причинами дисбиоза влагалища являются:
- Пренебрежение правилами личной гигиены.
- Гормональный дисбаланс (недостаток женских половых гормонов).
- Метаболические нарушения.
- Прием антимикробных препаратов широкого спектра действия.
Микроскопическое исследование отделяемого влагалища дает возможность оценить состав микрофлоры, общую бактериальную обсемененность и состояние слизистой оболочки, а также определить наличие и выраженность воспалительной реакции (при наличии лейкоцитов в мазке) и выявить такие заболевания мочеполовой сферы, как гонорея, молочница и трихомониаз.
Кроме того, этот метод считается «классикой» диагностики бактериального вагиноза (его чувствительность – не менее 100%).
Основная цель общеклинического исследования отделяемого мочеполовых органов у женщин – оценка количественного и качественного состава микрофлоры мочеполовой системы.
Также оно используется для диагностики дисбактериоза женских половых органов и некоторых специфических заболеваний, передающихся половым путем. Данный анализ выполняется при подозрении на дисбиоз и воспалительные процессы в женских половых органах, а также при периодических профилактических осмотрах.
Показания к проведению микроскопического исследования отделяемого урогенитальных органов:
- плановые профосмотры;
- патологические выделения;
- неприятный запах из половых путей;
- подготовка к естественной беременности и ЭКО;
- скрининговое исследование в 1, 2 и 3 триместрах беременности;
- неприятные ощущения внизу живота, не связанные с менструальным циклом;
- болезненное мочеиспускание;
- после курса антибиотикотерапии с целью определения тактики восстановления микрофлоры влагалища.
Нормальными считаются следующие показатели мазка:
- наличие плоского эпителия (отсутствие эпителиальных клеток говорит об их атрофии, в первую очередь связанной с дефицитом женских половых гормонов или избытком андрогенов);
- число белых кровяных телец – не более полутора десятков в поле зрения (большое количество лейкоцитов в мазке – свидетельство наличия воспаления);
- наличие слизистых выделений;
- наличие палочек (они являются частью нормальной микрофлоры женских половых органов);
- отсутствие кокков;
- отсутствие спор или мицелия грибов;
- отсутствие атипичных клеток, характерных для дисбиоза влагалища;
- отсутствие трихомонад;
- отсутствие эритроцитов (наличие крови в мазке, выполненном вне менструации, говорит о кровотечениях, эрозиях или злокачественных новообразованиях органов малого таза).
Референсные интервалы для различных видов микроорганизмов зависят от того, где они локализованы (от точки забора биоматериала).
Исходя из полученной микроскопической картины выднляют 4 типа микробиоценоза женских половых путей:
| Тип микробиоценоза | Характеристика |
| Нормоценоз |
|
| Промежуточный тип |
|
| Дисбиоз |
|
| Вагинит |
|
Стоит иметь в виду, что промежуточный тип микробиоценоза влагалища не имеет ярко выраженной симптоматики и часто выявляется у вполне здоровых женщин. Наличие патогенной флоры при вагините позволяет говорить о гонорее, трихомониазе или кандидозе влагалища.

Несмотря на достаточную информативность, общеклинические исследования отделяемого влагалища все же является «ориентировочным» анализом. Для более точного выявления патогена и определения его чувствительности к антибиотикам проводится бактериологическое исследование – посев биоматериала.
Кроме того, стоит учесть, что в мазке из половых путей женщины не выявляется беременность, ВИЧ, микоплазмы, уреаплазмы и хламидии, а также злокачественные опухоли тела и шейки матки поэтому для обнаружения данных микроорганизмов используют другие современные методики – ПЦР, ИФА, тест на ХГЧ или цитологическое исследование.
Микроскопическое исследование материала на микрофлору из уретры, отделяемого женских половых органов проводится согласно действующей в настоящее время нормативной документации.
Проводится гинекологом из 1) влагалища, 2) канала шейки матки (не ранее, чем через 24 часа после спринцевания) и 3) уретры (не ранее, чем через 3–4 часа после мочеиспускания) с помощью ложечки Фолькмана, желобковатого зонда, ватного тампона, петли. Применение противомикробных средств должно быть прекращено за 5–7 дней до взятия материала.
Материал для исследования следует брать до мануального исследования, после введения зеркала и подъёмника из заднего свода влагалища или с патологически изменённых участков слизистой оболочки.
Материал для исследования берут после обнажения шейки матки в зеркалах, тщательно обрабатывают влагалищную часть тампоном, смоченным изотоническим раствором хлорида натрия, после чего тонкий ватный тампон оснорожно вводят в шеечный канал, не касаясь стенок влагалища во избежание контаминации влагалищной микрофлорой.
Область уретры протирают сухим стерильным тампоном. Уретру массируют со стороны влагалища, прижимая её со стороны лобковой кости. Ложечку Фолькмана или желобковатый зонд вводят вглубь уретры на 1,5–2 см и лёгким поскабливанием передних и боковых стенок получают отделяемое.
Мазки готовят, равномерно распределяя материал на стекле мягкими движениями, избегая грубого втирания. Это позволяет клеткам располагаться слоями, не повреждает их и сохраняет истинное распределение и количественное соотношение компонентов исследуемого материала, позволяет наблюдать внутриклеточное расположение бактерий.
Материал из уретры распределяют на одной половине предметного стекла в виде продольных(ой) полос(ы), а из шейки матки — в виде круга на второй половине стекла. Готовят два одинаковых мазка (один из них используется для окраски метиленовым синим, второй — для окраски по Граму).
Материал из вагины распределяют продольными штрихами на предметном стекле. Этот мазок красится методом Грама.
Таким образом, для микроскопического исследования одной пациентки необходимо 3 предметных стекла.
После высушивания при комнатной температуре мазки помещают в чашку Петри и отправляют в лабораторию.
- Окраска метиленовым синим
Препарат окрашивают 1% водным раствором метиленового синего в течение 3 минут. Мазок промывают, высушивают и микроскопируют с иммерсией.
Мазок фиксируют в пламени спиртовки (вносят в пламя 2–3 раза на 2–3 секунды, каждый раз дают препарату остыть). Окрашивают по Граму, используя общепринятую методику, но в качестве дополнительного (контрастного) красителя применяют раствор сафранина.
Раствор генцианового фиолетового наносят на мазок на 1–2 минуты, затем краситель сливают. Раствор Люголя наливают на мазок на 1–2 минуты, краску смывают водой.
Препарат в наклонном положении промывают этиловым спиртом до отхождения фиолетовых струек (облачков краски) в течении 10–15 секунд. Препарат промывают водой и докрашивают раствором сафранина в течение 2–5 минут.
3. Микроскопическое исследование и интерпретация мазков
Предварительное исследование препаратов проводится с помощью окуляра х7 (или х10) и суховоздушного объектива х10, затем для детального изучения, используется иммерсионный объектив х100.
Под общим названием палочки Дедерлейна объединены более 6 видов лактобацилл: L. acidofilus, L. plantarum, L. casei, L. fermentus, L. salivarius, L. brevis, L. cellobiiosus и др.
Это грамположительные палочки обычно правильной формы, как правило, длинные, но могут быть кокковидными (0,5–1,2×1–10 мкм), располагаются обычно в коротких цепочках, неспорообразующие.
Lactobacillus (типовойвид — L. delbrueckii)
- Палочки обычно правильной формы, как правило, длинные, но могут быть кокковидными (0,5–1,2×1–10 мкм).
- Располагаются обычно в коротких цепочках.
- Редко подвижны за счёт перитрихиальных жгутиков.
- Неспорообразующие.
- Грамположительные.
- Факультативные анаэробы, иногда микроаэрофилы.
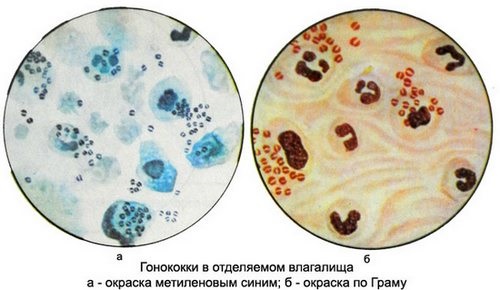
Neisseria gonorrhoeae в мазках, окрашенных метиленовым синим, нейссерии лучше выявляются, а в мазках, окрашенных по Граму, они лучше дифференцируются.
Neisseria gonorrhoeae — это грамотрицательные диплококки (тёмно-синие при окраске метиленовым синим), бобовидной формы, расположенные внутри и вне лейкоцитов, иногда заметны не окрашенные ободки капсул вокруг клеток диплококков.
Окончательное положительное заключение выдают только на основании обнаружения типичных нейссерий одновременно в мазках, окрашенных метиленовым синим и по Грамму.
- Обнаружение грамотрицательных диплококков, напоминающих по форме кофейное зерно.
- При большом количестве диплококки располагаются в мазке во взаимно перпендикулярных плоскостях.
- Внутриклеточное расположение диплококков.
Положительный бактериоскопический диагноз ставится, в основном, при острой форме гонореи до применения антибиотиков. При хронической гонорее или на фоне лекарственной терапии гонококки могут либо вовсе не обнаруживаться, либо иметь атипичную форму (в виде шаров или, напротив, очень мелких образований).
В таких случаях необходимо проводить бактериологическое исследование.

Чаще, особенно после этиотропной терапии, встречаются округлые, овальные формы трихомонад; могут выявляться отдельные ядра трихомонад. Жгутики и ундулирующая мембрна просматриваются очень редко.
Трихомонады окружены чётко видимой оболочкой, ядро овальной формы, расположено эксцентрично, цитоплазма сетчатая (пенистая), возможно наличие включений, бесцветных вакуолей.
Тинкториальные свойства при окраске метиленовым синим — цитоплазма бледно-голубая, ядро интенсивно окрашено в синий цвет, при окраске по Граму — цитоплазма бледного оранжевого-розового(красного) цвета, ядро сиреневое (фиолетовое).
При подозрении на трихомонады можно использовать окраску по Романовскому — Гимзе, которая позволяет идентифицировать и дифференцировать трихомонады не только по морфологическим, но и по чётко различным тинкториальным свойствам: ядра трихомонад окрашиваются в фиолетовый или фиолетово-рубиновый цвет, цитоплазма — в голубой, а блефаропласт, жгутики, аксостиль окрашиваются в розовый или красный цвет.
Для этого, учитывая собственный опыт, можно использовать мазок, прежде окрашенный по Граму или метиленовым синим, мазок обесцвечивают в спирте, а затем окрашивают по Романовскому-Гимзе общепринятым методом.
Косвенными признаками урогенитального трихомоноза являются, во-первых, наличие большого количества слизи в исследуемом материале, во-вторых, скопления лейкоцитов на поверхности эпителиальных клеток, где следует внимательно распознавать подозрительные на трихомонады клетки.
Положительный ответ нужно давать при обнаружении только типичных форм влагалищных трихомонад. При обнаружении изменённых (округлых, нетипично окрашенных и др.), но похожих на влагалищные трихомонады простейших, надо исследовать повторно взятый материал или использовать культуральный метод.
Дрожжеподобные грибы рода Candida
Чувствительность микроскопического метода выявления грибов рода Candida в вагинальных мазках — 103 КОЕ/мл (г). Диагностически значимый уровень контаминации — 104 КОЕ/мл (г)
Возбудители вагинального микоза
- Наиболее часто — Candida albicans — 45–80%.
- Часто — С.glabrata — 15–30%.
- Менее часто — С.tropicalis.
- Редко — С.crusei, C.parapsilosis, Saccharomyces cerevisiae.
- Иногда — C.kefyr, C.guilliermondi.
- Очень редко — другие виды кандид.
Показания к проведению культурального исследования:
- для подтверждения диагноза при отрицательном результате микроскопии и наличии симптомов заболевания;
- для видовой идентификации при подозрении на нетипичную этиологию кандидоза;
- для определения чувствительности к лекарственным препаратам.
Gardnerella (типовой и единственный вид — Gardnerella vaginalis)
- Полиморфные мелкие палочки (0,5×1,5–2,5 мкм).
- Грамвариабельная (чаще грамотрицательная).
- Неподвижные, не образующие спор и капсул палочки.
- Факультативные анаэробы, лучше растут в атмосфере СО2.
- Найдены в мочеполовых путях человека и считаются основной причиной бактериального «неспецифического» вагиноза.
Mobiluncus (M. curtisii (с двумя подвидами) — типовой, M. mulieris).
Тонкие изогнутые палочки (0,4–0,6×1,2–4 мкм), суженные на концах; располагающиеся одиночно или иногда парами в виде «крыла летящей чайки».
- Грамвариабельные или грамотрицательные, но клеточная стенка грамположительного типа;
- Подвижные (имеют многочисленные латеральные или субполярные жгутики);
- Неспорообразующие;
- Облигатные анаэробы;
- Выделены из влагалища, могут играть роль в развитии вагинозов
Leptotrichia (типовой и единственный вид — Leptotrichiabuccalis)
- Прямые или слегка изогнутые неподвижные палочки с закруглёнными или заострёнными концами (1–1,5×5–15 мкм) (по форме сходны с фузобактериями);
- Грамотрицательные (клеточная стенка нетипично грамотрицательная), клетки очень молодых культур могут окрашиваться по Граму положительно;
- Неподвижные;
- Неспорообразующие;
- Две и более клеток могут объединяться в септированные нити различной длины (до 200 мкм) и формы, где соприкасающиеся концы уплощены;
- При лизисе клеток в нити появляются крупные кокковидные тела или луковицеобразные вздутия;
- Вдоль клетки равномерно распределены гранулы;
- Облигатные анаэробы (оптимально 5% СО2);
- Обнаружены в зубных бляшках, однако сходные организмы выделены из женских половых путей.
Данная нозологическая форма характеризует одно из состояний биоценоза влагалища — дисбиоз влагалища, который имеет следующие микроскопические признаки:
- вагинальный эпителий представлен клетками поверхностных слоёв, редко встречаются промежуточные клетки, часто обнаруживаются «ключевые» клетки;
- лейкоцитарная реакция, как правило, отсутствует;
- общее количество микроорганизмов «массивное», реже — «большое»;
- преобладают морфотипы строгих анаэробов и гарднереллы, палочки Дедерлейна отсутствуют или определяются как единичные не во всех полях зрения.
источник