Инфекции мочеполовой системы доставляют пациентам неудобства и проблемы. Современные методы диагностики позволяют определить заражение уже на самых ранних этапах развития. Распространенным и информативным способом выявления урогенитальных инфекций является посев на уреаплазму. Анализ на уреаплазму позволяет определить заражение как у женщин, так и у мужчин. Результаты бакпосева обладают высокой диагностической ценностью в области урологии и гинекологии, так как предоставляют возможность с большой точностью определить инфекции в мочеполовой системе.
Уреаплазма (ureaplazma parvum (парвум), urealiticum (уреалитикум), spp) – условно-патогенные микроорганизмы, обитающие на слизистых оболочках органов половой системы. Микроорганизмы провоцируют развитие определенных заболеваний, но также могут быть выявлены у здорового человека. Инфекции, передаваемые через половой контакт широко распространены и уреаплазма не является исключением. Чаще всего уреаплазма, присутствуя в организме человека не имеет проявлений. Если же патология прогрессирует, то симптомы выражены в следующем:
- воспалительные реакции матки и придатков;
- цистит;
- появление крови в моче;
- мутный цвет в моче;
- самопроизвольное прерывание беременности;
- преждевременное начало родовой деятельности;
- уретрит у представителей мужского пола.
Чтобы выявить микроорганизмы ureaplasma уреалитикум, парвум и spp в организме проводят посев на уреаплазму и ПЦР (полимеразную цепную реакцию). Люди, которые живут половой жизнью наиболее подвержены заражению через половые органы. Половина женского пола являются носителями ureaplasma уреалитикум, парвум, spp, среди мужчин такое явление встречается реже. Заражение через бытовой контакт маловероятно. Если после проведения анализа на уреаплазму получены положительные результаты, то ставят диагноз уреаплазмоз. Уреаплазмоз относится к числу инфекционных болезней мочеполовой системы.
Как правило при уреаплазмозе в моче не определяются микроорганизмы ureaplazma. Назначают анализ мочи с целью исследования других бактерий, присутствующих в моче, которые могут проявляться схожей симптоматикой. Если полученное исследование в норме, то врач сразу же исключает большое количество других инфекционных заболеваний. Многие заболевания мочеполовой системы сопровождаются появлением крови и помутнения в моче, например, гломерулонефрит, уретрит, МКБ и другие. При данных заболеваниях характерно отклонение от нормы других показателей, определяемых в моче.
Бак посев на уреаплазму, встречается название культурологическое исследование – это анализ при котором производят забор исследуемого материала, а в дальнейшем помещают в специальную питательную среду. В процессе анализа лаборанты подсчитывают количественное значение уреаплазмы и микоплазмы в расчете на 1 мл, исследуемого материала. Посев на уреаплазму также предполагает определение чувствительности микроорганизмов к антибиотикам (АЧ). Сдать анализ на уреаплазму нужно при:
- воспалительной реакции в мочеполовой системе;
- незащищенных половых контактах;
- нерегулярности половых партнеров;
- подозрении на внематочную беременность;
- профилактическом осмотре;
- планировании беременности.
Сдавать анализ на уреаплазму несложно и не требует специальной сложной подготовки. Забор исследуемого материала производят путем соскоба со слизистых оболочек органов мочевыделительной и половой системы. До анализа на уреаплазму должно пройти не менее 4 часов после последнего опорожнения мочевого пузыря и 24 часа после полового контакта. Анализы на уреаплазму у мужчин берут из уретры. Также в процессе исследования изучают эякулят. Анализ на уреаплазмоз у женщин делают в промежутке между менструациями, соскоб берут с поверхности слизистой оболочки влагалища.
За норму при анализе на ureaplazma уреалитикум, парвум (spp) признают количественное значение микроорганизмов до 10 4 КОЕ на 1 мл исследуемого материала. Присутствие бактерий в таком объеме считается нормальным результатом и означает, что воспаление отсутствует, но человек является носителем инфекции ureaplazma уреалитикум или парвум. Если при расшифровке результатов исследования врач обнаружит превышение значения микроорганизмов уреалитикум или парвум относительно нормы, то это свидетельствует о прогрессировании воспалительного процесса и требует проведения курса лечения.
Эффективность лечения увеличивается благодаря проведению при посеве чувствительности к определенным антибиотикам, которая обозначается аббревиатурой АЧ. Для этого используют специальный набор реагентов АЧ в различных комплектациях. В ходе проведения исследования АЧ определяют чувствительность бактерий ureaplazma уреалитикум к 12 и более антибиотикам. После получения результатов анализа врач имеет полноценную картину состояния микроорганизмов и какое лечение будет эффективно.
Часто врачи назначают повторное исследование, так как не исключена вероятность того, что результаты получены неверные. Такое может произойти в силу человеческого фактора (ошибка лаборанта), либо отсутствие подготовки со стороны пациента. Также повторная сдача анализа требуется в следующих случаях:
- при неправильном и неэффективном лечении;
- при прогрессии воспалительных процессов;
- в целях контроля после проведения курса терапии;
- при развитии сопутствующей венерической инфекции.
Если по результатам исследования количественное значение микроорганизмов находится в границах нормы, то лечение назначают по личному изъявлению пациента. Если планируется оперативное лечение или беременность, то терапия является обязательной, для этого потребуется обязательное проведение исследования на чувствительность к антибиотикам (АЧ). Существуют также дополнительные методы исследования уреаплазмоза и к ним относят: ИФА (иммуноферментный анализ) – позволяет обнаружить антитела в крови на уреаплазму; ПЦР (полиразмерная цепная реакция); РНИФ и РПИФ (непрямая и прямая иммунофлюоресценция).
После получения положительного результата (количественное значение выше нормы) анализа на ureaplazma (уреалитикум, парвум), АЧ и ПЦР требуется пройти курс лечения антибиотиками всем половым партнерам пациента. Терапия заключается в приеме антибактериальных препаратов в течение двух недель. Антибиотики назначаются только после получения результатов исследования на АЧ. Одновременно требуется пройти курс лечения иммуномодуляторами, местная терапия (инъекции медикаментов в мочеиспускательный канал), физиотерапевтические процедуры, при развитии у мужчин простатита показан массаж предстательной железы.
В течение курса лечения пациенту требуется исключить половые контакты и соблюдать диету. После пройденного курса терапии анализ на уреаплазму (бакпосев) повторяют. Также желательно сдать анализ ПЦР. Контрольное исследование требуется для изучения количественного значения микроорганизмов в динамике и определения эффективности назначенного лечения. Повторные анализы бакпосева и ПЦР проводят еще в течение 3-4 месяцев.
После окончания курса лечения пациентам прописывают витамины группы В и С, лактобактерин и гепатопротекторы для улучшения нормального функционирования печени.
Лечение уреаплазмоза эффективно только при комплексном подходе к нему, поэтому наряду с приемом медикаментов нужно соблюдать специальную диету. В ежедневный рацион необходимо включить продукты с высоким содержанием витаминов (фрукты, овощи, кисломолочные продукты). Нужно исключить жареную, острую, соленую пищу. Противопоказаны копчености и продукты с высоким содержанием жира. В течение дня выпивать не менее двух литров воды. При комплексном и правильном подходе к лечению выздоровление наступит намного быстрее.
Уреаплазмоз – заболевание мочеполовой системы, которое вызывает неудобства у мужчин и женщин. При появлении неприятных ощущений в области мочевыделительной и половой системе (боль, жжение, появление выделений, мутного цвета в моче и другие) требуется обратиться к врачу, который после осмотра назначит необходимые исследования. Обычно доктора ограничиваются посевом на уреаплазму и АЧ, ПЦР, также назначают анализ мочи для определения других бактерий в моче. Проводить расшифровку результатов и определять необходимость лечения должен врач, самостоятельные попытки способны усугубить состояние.
источник
Уреаплазмой врачи называют микроорганизмы, которые являются возбудителями некоторых инфекционных заболеваний урогенитального тракта и дыхательных путей. Уреаплазма является подвидом микоплазмы, поэтому врачи, назначая посев на уреаплазму, обычно делают анализ и на микоплазму тоже.
Уреаплазмоз – это заболевание, которое чаще всего протекает бессимптомно, как у мужчин, так и у женщин. Большую роль в увеличении числа уреаплазмы в организме играет общее иммунное состояние организма. Так, стрессы и нервное напряжение могут спровоцировать развитие заболевания, которое в дальнейшем приведет к серьезным осложнениям – эндометрит, аднексит и прочие воспаления матки у женщин, негонококковый уретрит у мужчин. Особенно опасна уреаплазма у беременных женщин в околоплодных водах, поскольку в этом случае плод может быть инфицирован через глаза или пищеварительный тракт.
Современная медицина располагает достаточным количеством средств для диагностики уреаплазмоза на ранних стадиях. Однако важно вовремя сделать посев на уреаплазму и микоплазму, особенно женщинам, планирующим беременность.
Что представляет собой подобный посев, как его сдавать, и какие показатели можно считать нормальными?
Бактериологический посев или, как его еще называют, культурологическое исследование на уреаплазму – это анализ, в ходе которого у пациента берется некоторое количество биологического материала, который потом помещается в специальную питательную среду. В ходе исследования врачи определяют количество уреаплазмы и микоплазмы на 1 мл сданной биологической жидкости, а также проверяют, на какие именно антибиотики данный вид организмов имеет чувствительность.
Анализ на уреаплазму назначается в следующих случаях:
- Обнаружение воспалительного процесса урогенитального тракта или исследование причин хронического воспаления;
- Частая смена половых партнеров и отсутствие контрацепции;
- Наличие внематочной беременности;
- При планировании беременности;
- В качестве профилактики.
В отличие от анализов на кровь, требования к пациенту для сдачи анализа на уреаплазму не так строги. В качестве биологического материала берется соскоб слизистых оболочек мочеполовых путей, не меньше чем через 3-4 часа после мочеиспускания, и не менее чем через сутки после последнего полового акта. У женщин бак анализ можно проводить только в период между менструациями, при этом соскоб берется с внутренних стенок влагалища. У мужчин соскоб делают с уретры, при этом исследуют также и эякулят.
После сбора материала для исследования, его помещают в транспортный флакон, а затем непосредственно в питательную среду. Затем в течение 3-х суток бак посев на уреаплазму и микоплазму подвергается наблюдению. По истечении срока врачи дают оценку тому, что выросло из питательной среды, идентифицируют микроорганизмы и выявляют их количество.
Пациенты часто спрашивают врачей, откуда у них появилась уреаплазма или другие микроорганизмы? На самом деле, они всегда присутствуют на слизистых оболочках, но при этом не вызывают воспалительных процессов. Проблемы начинаются тогда, когда ослабевает иммунная система или же в случае заражения другой половой инфекцией. Тогда проницаемость слизистых оболочек возрастает, патогенные микроорганизмы проникают внутрь, начинают активно развиваться, тем самым вызывая различные заболевания.
То есть, посев на уреаплазму и микоплазмупоказывает количество этих микроорганизмов, и именно эта цифра и является самой важной в ходе исследования. Вылечить носительство уреаплазмы на сегодняшний день не представляется возможным, однако все воспаления, которые она вызывает, подлежат обязательному лечению.
Современные методики диагностики позволяют выявить точное количество уреаплазмы, определить ее вид, и чувствительность лекарственным препаратам.
Как уже отмечалось выше, воспалительные процессы, вызванные уреаплазмой, могут протекать незаметно для человека, поэтому важно выявить именно количество микроорганизмов, чтобы точно узнать, есть ли заболевание или нет.
Норма уреаплазмы у здорового человека не должна быть выше 10 4 КОЕ на 1 мл. Превышение этого показателя говорит о начавшихся воспалительных процессах. Однако многие врачи считают эту норму посева на уреаплазму относительной, и в основном прибегают к анализу лишь для подтверждения собственных подозрений, выявленных в ходе проведения обследования.
Однако более важным показателем является чувствительность уреаплазмы и микоплазмы к тем или иным антибиотикам. Именно по этим показателям врач назначает дальнейшее лечение. Однако стоит учитывать, что на сегодняшний день не существует стопроцентно эффективного способа лечения уреалазмоза, поэтому после проведения лечения пациенту назначаются несколько профилактических анализов.
источник
Посев на уреаплазму – один из наиболее информативных методов диагностики уреаплазмоза.
Он позволяет подтвердить факт наличия бактерий в урогенитальном тракте, установить количество и определить чувствительность к антибиотикам.
- Посев: суть культурального метода
- Для чего делают посев на уреаплазму
- Откуда уреаплазма у женщин
- Виды уреаплазмы у женщин
- Как берут материал для посева на микоплазму и уреаплазму
- Подготовка к посеву на уреаплазму
- Уреаплазма в мазке у женщин 10 в 4 степени
- Когда необходимо лечение уреаплазмы
- Посев на чувствительность к антибиотикам
- Сравнение посева с другими анализами
- Посев на уреаплазму: куда обратиться
Бак посев на уреаплазму позволяет вырастить культуру живых бактерий. Данное исследование является наиболее специфичным. В то же время по чувствительности оно уступает ПЦР.
Суть метода состоит в том, что у пациента берут клинический материал (например, соскоб клеток урогенитального тракта). Его помещают на питательную среду. Она является благоприятной для роста уреаплазм. Поэтому бактерии начинают активно размножаться. Они формируют колонии.
Через несколько дней, когда колонии появятся, проводятся мероприятия, направленные на идентификацию бактерий. Растут уреаплазмы на сложных средах. Они содержат белки, пептоны, лошадиную сыворотку, дрожжевой экстракт. В состав часто включаются аминокислоты.
Такие среды подходят и для развития других бактерий. Их рост негативно сказывается на колониях уреаплазм. Кроме того, может затруднять идентификацию бактерий или делает невозможным точное определение количественных показателей. Поэтому в среды добавляют антибиотики, к которым нечувствительна уреаплазма.
Обычно это бензилпенициллин.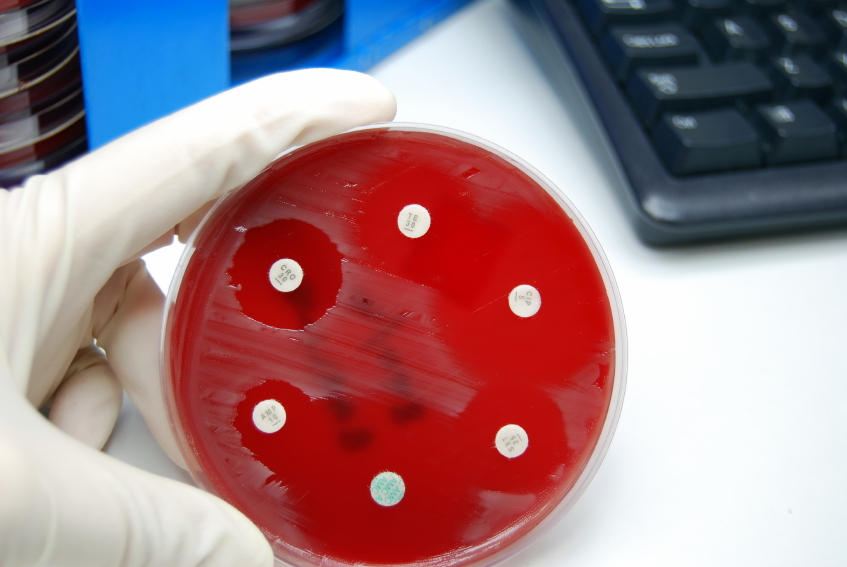
Недостатки посева и культивирования микоплазм:
- длительный срок – от 4 дней
- высокие требования к питательным средам
- иногда происходит аутолиз колоний
- трудоёмкость
- низкая степень стандартизации
Идентификация бактерий проводится по морфологическим свойствам, а также биохимическим. Уреаплазмы отличаются тем, что могут метаболизировать мочевину.
Микоплазмы выглядят на питательных средах точно так же. Но они отличаются по биохимическим свойствам. А именно – не расщепляют мочевину, зато гидролизируют аргинин.
Цели исследования, следующие:
- Установление факта наличие уреаплазмы в урогенитальном тракте
- Определение количества, что позволяет оценить роль уреаплазм в воспалительном процессе, спрогнозировать дальнейшее развитие заболевания
- Определить чувствительность к антибиотикам и выяснить, какие из них лучше всего подходят для лечения данной инфекции
Посев редко делают для первичной диагностики инфекции. Потому что он занимает немало времени. Для этой цели чаще используют ПЦР.
Бак посев обычно делают, если возникает необходимость в определении чувствительности флоры к антибиотикам. В свою очередь такая необходимость возникает, если первый курс терапии уреаплазмоза завершился неудачей. После лечения проводится контроль излеченности. Он может осуществляться в том числе при помощи бак посева на уреаплазму.
Если бактерии снова выявляются, и количество их значительно не уменьшается, это означает, что лечение было неудачным. Причиной тому чаще всего становится человеческий фактор.
Многие пациенты не принимают вовремя препараты или меняют дозировки. Второй причиной является резистентность бактерий к антибиотикам. С помощью бак посева на уреаплазму эта проблема решается.
Потому что после выделения культур можно установить, какие препараты сильнее всего угнетают жизнедеятельность бактерий. В дальнейшем именно они назначаются для лечения заболевания.
Часто женщины удивляются, узнав, что у них в организме есть уреаплазма.
Откуда она берется?
Эта бактерия передается половым путем. Причем, если она обнаружена, не факт, что произошло это недавно.
Вполне вероятно, что уреаплазма уже паразитирует в организме пациентки несколько лет. Потому что уреаплазмоносительство длится очень долго.
Они могут появиться лишь:
- при снижении иммунитета
- на фоне других воспалительных процессов
- при присоединении других ЗППП
- в случае нарушения биоценоза влагалища и т.д.
При увеличении популяции уреаплазм появляются воспалительные процессы. Это может произойти в первые недели после заражения.
В иных случаях – лишь через несколько лет, при воздействии предрасполагающих факторов. Тогда женщина обращается к врачу, обследуется, и этот микроорганизм обнаруживается в урогенитальном тракте.
В женском организме паразитирует 2 вида уреаплазм. Эти бактерии выявляются у 19% людей, имеющих одного партнера. Среди лиц, у которых в течение года было 3 партнера и больше, распространенность этой инфекции достигает 45%.
Более высокую распространенность имеет уреаплазма парвум. Устаревшее название – уреаплазма Т 960. Оно использовалось до 2000 года. Тогда считалось, что это одна из разновидностей уреаплазмы уреалитикум.
Но сегодня их разделили на два вида. Потому что они отличаются по своей патогенности. Хотя уреаплазма парвум встречается чаще, она менее патогенная.
Обычно это сапрофитная флора, которая не вызывает никаких воспалительных реакцией. Уреаплазма уреалитикум у женщин более опасна.
С ней связано большинство случаев уреаплазменных уретритов или осложнений при беременности.
Для посева используют в основном мазки из уретры.
У женщин их также берут из влагалища. Возможен забор клинического материала из цервикального канала.
В отделяемом уреаплазма может не выявляться. Потому что она плотно прикрепляется к поверхности эпителиальных клеток.
Для её выявления нужен соскоб клеток. Материал берут специальной щеточкой.
Для посева может также применяться первая порция мочи.
Необходимо соблюдать ряд ограничений перед тем как сдать мазок на посев. Они требуются для повышения достоверности проводимого диагностического теста.
Нельзя в течение 2 дней перед исследованием вести интимную жизнь.
Такой же период времени нельзя использовать тампоны, делать интравагинальные манипуляции, проводить спринцевания. Посев выполняется до начала антибиотикотерапии. Непосредственно перед сдачей анализа нельзя мочиться 3 часа.
Бак посев хорош тем, что определяет количественные показатели. Правда, их практическое применение ограничено.
Исследования показывают, что воспалительные процессы в уретре в 3 раза чаще возникают при концентрации уреаплазмы 10 в 4 степени КОЕ и больше. Но при меньшем количестве воспаление тоже возможно.
Просто симптомы менее выражены и наблюдаются с меньшей частотой. Таким образом, определение количества в большей мере представляет научный интерес, чем практический. Потому что большинство врачей, принимая решение о назначении или отмены лечения, не руководствуются количеством уреаплазм.
Во внимание принимаются другие, более значимые факторы. Количество уреаплазм – показатель нестабильный. Оно постоянно то увеличивается, то уменьшается.
Наблюдается увеличение количества уреаплазм при посеве во второй половине менструального цикла, а также на фоне:
- переохлаждения
- употребления алкоголя
- снижения иммунитета
Многие факторы могут повысить количественные показатели на некоторое время. В этот же период растет вероятность воспалительных процессов.
Раньше считалось, что количественные показатели могут быть использованы для определения показаний к лечению. Сегодня сторонников у такого подхода всё меньше.
Это связано с тем, что:
- концентрация уреаплазм нестабильная
- воспалительные процессы могут возникать даже при малом их количестве
- уреаплазмоносительство чревато распространением инфекции
- количество уреаплазм может значительно повыситься после наступления беременности, а это может обернуться самопроизвольным абортом
- при длительном носительстве уреаплазм может развиться болезнь Рейтера – реактивное воспаление суставов, сухожилий, кожи
Поэтому лечение проводится, вне зависимости от количества выявленных уреаплазм, если:
- имеются симптомы воспаления урогенитального тракта
- женщина планирует беременность в ближайшем или хотя бы отдаленном будущем
- пациент ведет активную половую жизнь и время от времени меняет половых партнеров (естественно, он их заражает)
Уреаплазмы повышают риск развития воспалительных заболеваний органов малого таза. Они повышают восприимчивость к другим венерическим инфекциям.
Уреаплазмы вызывают осложнения при беременности.
Уреаплазмы иногда оказываются нечувствительными к проведенному лечению. Тогда требуется посев на антибиотики.
В процессе исследования врач может узнать, к каким препаратам уреаплазма чувствительна. Для лечения чаще всего применяются тетрациклины. Эти антибиотики угнетают синтез белка.
К ним у уреаплазм устойчивость наблюдается редко – в 10% случаев. Риск значительно возрастает, если пациент пытался лечиться самостоятельно.
Самолечение – показание к проведению посева на антибиотики. Исследования демонстрируют эффективность такого подхода.
В среднем после курса проведенной терапии контрольные исследования показывают, что уреаплазма повторно выделяется у 37% пациентов. Но если до начала лечения был проведен посев уреаплазмы на антибиотики, то риск неудачи лечения снижается до 8%.
Бак посев отличается от других анализов высокой специфичностью. Он не дает ложноотрицательных результатов.
Метод выявляет только живых бактерий. Потому что погибшие микроорганизмы на культуральной среде вырасти не могут. В этом заключается отличие от ПЦР.
Молекулярные методы выявляют фрагменты ДНК, даже если сами бактерии уже уничтожены антибиотиками.
В то же время посев на уреаплазмы уступает ПЦР по чувствительности. Он чаще дает ложноотрицательные результаты. Обе методики позволяют получить количественные показатели.
Дополнительным преимуществом посева является возможность оценки чувствительности к антибиотикам, что повышает последующую результативность терапии.
При возникновении признаков воспаления урогенитального тракта, обращайтесь в нашу клинику. У нас можно обследоваться на любые инфекции. В том числе выполняется посев на уреаплазму.
Мы пользуемся услугами проверенных лабораторий. Соблюдаем все правила забора и транспортировки биоматериала. Поэтому результаты исследований в нашей клинике вы получите достоверные.
Опытный венеролог проведет расшифровку результатов анализов. Он определит показания к назначению терапии.
При необходимости проведет лечение, исходя из чувствительности выделенной культуры уреаплазм к антибиотикам.
При необходимости сдать посев на уреаплазму обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
источник
Посев на уреаплазму – лабораторное исследование, позволяющее выявить микроорганизмы Ureaplasma parvum и Ureaplasma urealyticum и оценить их количество в исследуемом материале. Данные бактерии способны вызывать воспалительные заболевания органов мочеполовой системы.
Анализ общего мазка в данном случае малоинформативен – по его результатам можно лишь предположить наличие инфекции. Поэтому при развитии патологий мочеполовой системы обязательно проводится бакпосев на уреаплазму – это наиболее точное исследование, дающее возможность не только выявить «вредителя», но и правильно подобрать методы лечения.
Сдать анализ можно в процедурном кабинете Поликлинике Отрадное. В связи с особенностями проведения исследования (необходимо дождаться активного размножения бактерий в биоматериале) срок готовности результатов составляет 5 дней.
Уреаплазмы относятся к семейству микоплазм – одноклеточных микроорганизмов, которые являются промежуточным звеном между вирусами и бактериями. Эти простейшие не имеют клеточной стенки (ее роль выполняет клеточная мембрана – тонкая эластичная белково-жировая структура). Свое название уреаплазмы получили из-за способности расщеплять мочевину (данный процесс именуется уреолизом).
Микроорганизмы из семейства микоплазм являются условно-патогенными. Это значит, что обычно они обитают в человеческом организме, не нанося ему никакого вреда. Но при определенных условиях (бактериальный дисбаланс, снижение иммунитета и т.п.) начинают активно размножаться, становясь причиной развития заболеваний.
Из семейства микоплазм в организме человека могут обитать два рода бактерий:
- Уреаплазмы – виды Ureaplasma parvum и Ureaplasma urealyticum.
- Микоплазмы – большинство видов болезнетворными не являются, патологии способны вызывать Mycoplasma pneumoniae (воспаление легких) и Mycoplasma genitalium (воспаление органов мочеполовой системы).
Уреаплазмы и микоплазмы передаются одними и теми же путями. При наличии этих возбудителей в организме примерно в 80% случаев выявляются и те, и другие бактерии. Поэтому бакпосев на уреаплазму и микоплазму проводится одновременно. Существует два основных пути передачи уреаплазмоза (воспалительной инфекции, вызванной уреаплазмами):
- Половой (включая оральный секс).
- От матери к ребенку при прохождении младенца по родовым путям – примерно треть девочек рождается с уреаплазмой, мальчиков меньше, в большинстве случаев происходит самоизлечение (чаще у мальчиков).
Бытовым путем заражение происходит редко.
На самом деле уреаплазмы наблюдаются примерно у 50-60% всех жителей планеты (у женщин чаще, чем у мужчин), и у многих являются частью здоровой микрофлоры. Поэтому без наличия симптомов заболеваний в проведении анализа нет особого смысла, так как даже если уреаплазма будет выявлена, при отсутствии патологий и количестве бактерий, не превышающем норму, лечение не проводят. Венерическим заболеванием уреаплазмоз не является.
Важно! Исключением является период беременности. В это время организм перестраивается и становится уязвимым перед заболеваниями. А «деятельность» уреаплазмы способна повлиять на течение беременности, стать причиной рождения ребенка с недостатком веса, выкидыша или преждевременных родов. Поэтому посев на микоплазму и уреаплазму рекомендуется проводить еще на этапе планирования. При обнаружении возбудителей врач назначит соответствующее лечение.
Спровоцировать патологическую активность уреаплазмы способны:
- стрессы;
- вредные привычки (курение, употребление спиртного);
- снижение иммунитета;
- активность других патогенных микроорганизмов (хламидий, гонококков, хламидий, трихомонад, гарднерелл и т.д.);
- переохлаждение организма;
- хирургическое вмешательство;
- физические и эмоциональные перегрузки;
- беременность.
У женщин показанием к проведению анализа являются следующие симптомы:
- зуд и жжение в области наружных половых органов;
- неприятные ощущения при мочеиспускании;
- болезненность полового акта или дискомфорт после него (иногда также наблюдаются кровянистые выделения);
- учащенные позывы к мочеиспусканию;
- вагинальные выделения с неприятным запахом или странным цветом (зеленоватые, желтоватые);
- режущие боли внизу живота.
У мужчин бакпосев на уреаплазму проводят при наличии таких признаков, как:
- жжение или рези при мочеиспускании;
- боли в области мошонки;
- мутноватые выделения из мочеиспускательного канала – обычно в утреннее время, в промежутках между мочеиспусканиями.
Вышеописанные симптомы могут сопровождаться общим недомоганием и повышением температуры тела.
Уреаплазму нередко считают «виновницей» развития патологии в том случае, если у пациента наблюдаются воспалительные процессы в органах мочеполовой системы, но другие возможные возбудители не выявлены.
Уреаплазмы способны вызывать у женщин:
- вагинит (кольпит) — воспалительные процессы во влагалище;
- появление новообразований на шейке матки;
- цервицит (воспаление шейки матки);
- эндометрит (воспаление эндометрия – ткани, выстилающей матку);
- аднексит (воспаление яичников и маточных труб).
У мужчин уреаплазмы могут стать причиной развития:
- уретрита (воспаления уретры);
- орхита (воспаления яичек);
- эпидидимита (воспаления придатков яичек);
- простатита (воспаления простаты).
Также и у женщин, и у мужчин уреаплазмы могут вызывать:
- цистит (воспаление мочевого пузыря);
- мочекаменную болезнь;
- воспаление суставов.
У пациентов обоих полов бактерия способна стать причиной бесплодия. У мужчин уреаплазма может снижать подвижность и активность сперматозоидов, а в ряде случаев – и их гибель.
Устранение уреаплазмы становится частью лечения вышеописанных патологий. Бактериальный посев позволяет не только выявить «вредителя», но и определить его устойчивость к тем или иным разновидностям антибиотиков. Это дает возможность быстрее и правильнее подобрать «работающие» в данном случае препараты.
Помимо этого, бактериальный посев на уреаплазму требуется для дифференциальной диагностики (то есть когда симптомы соответствуют сразу нескольким заболеваниям, и нужно исключить «лишние» патологии). Например, хламидиоз или гонорею.
Важно! Анализы на ЗППП рекомендуется регулярно проводить при частой смене половых партнеров, особенно при пренебрежении средствами барьерной контрацепции.
Также исследование назначается:
- при планировании беременности
- при внематочной беременности в анамнезе;
- невынашивании беременности в прошлом.
В этом случае анализ сдают оба партнера, так как если второй останется носителем инфекции, может произойти повторное заражение.
Посев на уреаплазму осуществляется и для контроля эффективности антибактериальной терапии. Анализ проводится примерно через 2 недели после завершения лечения антибиотиками.
Полученный биоматериал помещают в среду, благоприятную для размножения уреаплазм (с определенным температурным режимом). Далее ведутся наблюдения:
- происходит ли рост колонии уреаплазм (если бактерии присутствуют в биоматериале, они начнут активно размножаться);
- чувствительны ли уреаплазмы к антибиотикам.
Чаще всего материалом для посева является соскоб со слизистой оболочки стенок мочеиспускательного канала (уретры). Однако при необходимости может использоваться другой материал.
- со стенок влагалища;
- со слизистой оболочки шейки матки.
Забор материала производится медсестрой в клинике или в домашних условиях (при необходимости возможен выезд на дом). Пациенту нужно знать, как сдавать посев на уреаплазму, чтобы результаты получились максимально достоверными. Перед процедурой необходимо :
- Не мочиться в течение 3-4 часов до процедуры.
- Отказаться от половых контактов в течение 24 часов до забора материала.
- Осуществить гигиенические процедуры в области наружных половых органов вечером, накануне исследование, косметические средства после подмывания на кожу не наносятся.
Женщинам необходимо сдавать материал вне периода менструации. Внутривагинальные противозачаточные таблетки, мази и кремы не используют в течение нескольких дней перед исследованием.
Также для мужчин может осуществляться посев мочи на уреаплазму. В этом случае сдают первую утреннюю мочу, около 50 мл. Такой вариант исследования возможен только для мужчин, для женщин он не актуален.
Важно. Прием антибиотиков может исказить результаты анализа. Поэтому завершить курс лечения ими необходимо не позднее чем за месяц до исследования.
Расшифровка анализа посева на уреаплазму для пациента выглядит следующим образом:
- Результат отрицательный – уреаплазмы в биоматериале отсутствуют.
- Результат положительный – уреаплазмы обнаружены.
Однако положительный результат еще не говорит о наличии патологических процессов. О них можно судить, если во время исследования происходит рост колонии бактерий.
Положительный результат анализа не всегда свидетельствует о том, что пациент болен, и его нужно лечить. При необходимости осуществляются дополнительные исследования. Лечение назначается в том случае, если наличие уреаплазм сопровождается воспалительным процессом. Проводится терапия антибиотиками (препараты подбираются в зависимости от результатов посева).
Если признаков воспаления нет, а микрофлора в целом в норме, терапия не требуется.
источник
Одной из причин воспаления мочеполовой системы является очень маленькая бактерия под названием уреаплазма. При появлении симптомов уретрита (мутный цвет мочи или кровь в ней, цистит), врач может назначить сделать бак посев на уреаплазму, особенно если анализы на гонорею и хламидии дали негативный результат. Но не стоит после того, как сдал анализы, кричать всем: «Расшифруйте!» – надо дождаться вердикта врача, который поставит диагноз, сравнив данные анализа на уреаплазму с другими тестами.
Уреаплазма – одна из разновидностей микоплазмы, что является наименьшим из микроорганизмов, известных на сегодняшний день. Микоплазма существует как часть нормальной флоры, обитающей в мочеполовой системе, горле, верхних дыхательных путях. Свойством микроорганизмов, принадлежащих к микоплазмам является то, что их трудно обнаружить, а посев бактерий на микоплазму часто оканчивается неудачей, в отличие от исследования других бактерий. Анализы на микоплазму применяют для того, чтобы определить, присутствует ли у пациента эта инфекция в настоящее время, и была ли она в прошлом.
Тестирование на микоплазму способно выявить сразу группу бактерий, которые относятся к микоплазмам. Среди них – уреаплазма уреалитикум, которая в норме находится на слизистой оболочке мочеполовой системе в количестве, не превышающем 10 4 КОЕ на 1 мл изучаемого образца.
Это условно-патогенная бактерия, которая в случае превышения нормы вызывает болезни мочеполовой системы. Например, она является одной из причин возникновения такого заболевания, как негонококковый уретрит и воспаления простаты мужчины. Инфицирование микоплазмой у женщин может вызвать аномальные влагалищные выделения и воспаления органов тазовой полости.
Типичной является колонизация этими бактериями детей в течение нескольких первых лет жизни. Изредка они могут вызвать системные инфекции у младенцев и у детей с ослабленной иммунной системой. Ureaplasma urealyticum может передаваться от матери к ребенку во время родов при инфицировании родового канала. Анализы на уреаплазму в этом случае сдают, чтобы узнать причины колонизации бактериями слизистых оболочек младенца. Чтобы не допустить инфицирования малыша, очень важно беременным помимо всех прочих тестов, сдавать анализ на уреаплазму.
При подозрении на рост уреаплазмы врач должен детально информировать пациента, как берут анализ уреаплазмы у мужчин и женщин. Внимательно выслушав, как сдавать анализы на уреаплазму у мужчин, при подготовке надо придерживаться всех рекомендаций врача, чтобы вовремя обнаружить патологию сохранить мужское и женское здоровье.
Исследование такой разновидности микоплазмы, как Ureaplasma urealyticum посевом культур может означать, что у тестируемого пациента возможно активное инфицирование этой бактерией. Но здесь надо иметь в виду, что посев на уреаплазму парвум или уреалитикум может дать позитивные результаты анализов, поскольку микоплазма является нормальной частью микрофлоры. По статистике Ureaplasma urealyticum является нормой в микрофлоре у 60% здоровых женщин. Вот почему анализ на уреаплазму у женщин и мужчин может дать положительный результат, даже если человек вполне здоров.
Если микоплазма на культуры в анализах не определяется, это может значить, что пациент не инфицирован этим микроорганизмом. Другой вариант – бактерии не присутствуют в достаточном количестве для того, чтобы его выявил тест после того, как врач назначил пациенту сдать анализ на уреаплазму.
В настоящее время для тестирования на микоплазму применяют целую группу тестов. К ним относятся:
- измерения антител в крови, вырабатываемых в ответ на инфицирование микоплазмой (это исследует иммуноферментный анализ крови на уреаплазму);
- непосредственное выявление бактерий через посев культур;
- определение генетического материала бактерий (ДНК) в образце.
Отсутствие возбудителей гонореи и хламидий при наличии симптомов дают основания для назначения анализа на уреаплазму у женщин. Когда врач говорит сделать «посев на ureaplasma spp и ач», это означает, что определяется не один вид уреаплазмы, а несколько – ureaplazma уреалитикум или уреаплазма парвум. «SPP» здесь значит множественное число от слова «вид» по латыни. «АЧ» – это анализ на чувствительность к антибиотикам. При этом надо заметить, что чувствительность уреаплазмы к антибиотикам давно изучена. Например, после лечения таким препаратом, как Доксацилин, можно избавиться от бактерии за неделю. Тем не менее, прежде чем начать его применять, необходимо посоветовать с врачом, чтобы не получилось так, что женщина лечила не то, что надо.
Ответ на вопрос, посев на уреаплазму что это такое достаточно прост. Это обычное выращивание в питательном растворе бактерий с образца, что берется из мочевыводящих путей во время осмотра. Для определения мочеполовых инфекций бакпосевом на уреаплазму может браться соскоб из шейки матки или уретры. Во время диагностики системных инфекций в качестве образца для посева культур может браться кровь, суставная жидкость, жидкости из различных частей тела или образцы биопсии тканей тела. Для взятия некоторых образцов может потребоваться специальная аппаратура. Также может производиться посев уреаплазмы в крови. Уреаплазма посев которой делается по образцу крови выявляет системные инфекции.
Чтобы сделать бакпосев на уреаплазму, после взятия образца на пластинках с питательными веществами размещается некоторое количество материала. После этого бактерии помещаются в специальный инкубатор, где должны расти в течение определенного времени.
Каждая разновидность бактерий предъявляет свои требования к питанию и условиям во время инкубации. Особенностью бак посева микробов, принадлежащих к микоплазмам в том, что их культура должна быть выдержана при специальных условиях около 3-4 недель, что значительно дольше, чем при посеве более крупных бактерий. При этом нельзя сказать, что он полностью количественный анализ, поскольку не определяет достаточно точно количество этого микроорганизма в изучаемом образце.
Это является причиной, что во многих современных лабораториях отказываются от бакпасева на микоплазму, являющийся традиционным и довольно устаревшим типом тестов. Вместо этого предпочтение отдают анализам на антитела, и иногда генетическим исследованиям ДНК, среди которых ПЦР (полимеразная цепная реакция).
В некоторых случаях анализы на Mycoplasma hominis, Mycoplasma genitalium или Ureaplasma urealyticum являются причинами инфекций мочеполовой системы. Mycoplasma hominis и Ureaplasma urealyticum определяются обычно методом культур, который занимает несколько дней. Уреаплазмы расшифровка анализа которого проводится вместе с другими бактериями, которые сопровождают болезни мочеполовой системы, может дать положительное или отрицательное значение. Очень многое зависит от того, в какой лаборатории делаются анализы.
Анализы ДНК бактерий проводят достаточно быстро, они обладают хорошей чувствительностью, но не являются широко распространенными. Причина этого отчасти в том, что достаточно трудно отличить микоплазму, колонизирующую в организме пациента от действительной инфекции, поскольку она является условно-патогенным организмом, и присутствует даже у здоровых людей. И лишь под водействием определенных условий бактерии начинают свой рост. Другой причиной является то, что ДНК микоплазмы можно определить лишь после того, как инфекция прошла, и микроорганизмы больше не присутствуют в организме.
Анализ ПЦР на уреаплазму может проводиться как по крови, так и в моче. Повторный анализ на уреаплазму делается, если нужно убедиться, что уреаплазмы нет.
Для определения антител к микоплазме измеряются в основном два типа, IgM и IgG. Антитела IgM – это самые первые антитела, которые производит организм в ответ на инфекции. Уровень IgM повышается на непродолжительный период времени, а затем начинает снижаться. Но определить его повышенное количество в анализах можно еще на протяжении нескольких месяцев.
Антитела IgG начинают вырабатываться после IgM, но ведут себя несколько иначе. Сначала они повышаются до определенного уровня, затем стабилизируются. После того, как у человека уже было инфицирование микоплазмовыми инфекциями, антитела IgG остаются на высоком уровне всю жизнь. Чтобы продиагностировать активизированную микоплазму, может проводиться анализ как на IgM, так и на IgG. Это проводится сначала в острой фазе инфицирования, а затем через две недели в фазе выздоровления. Так сделать необходимо, чтобы количественно измерить изменения, произошедшие с антителами в крови за определенный период. Особенно это необходимо для маленьких детей, у которых ослаблена иммунная система, и не вырабатывается достаточно IgM и IgG.
Значительные концентрации антител IgM в ответ на инфицирование микоплазмой, а также четырехкратное увеличение IgG между начальным периодом болезни и в фазе выздоровления означает прошедшую инфекцию. Увеличение IgG без IgM также бывает при реинфекции. Если ни IgM, ни IgG не присутствуют, это означает, что активной инфекции нет, а также ее не было в прошлом. Но может говорить и о том, что иммунитет пациента не способен производить антитела в ответ на инфекции.
Для лечения воспаления мочеполовой системы, которое спровоцировала уреаплазма, назначают антибиотики. Если симптомы слишком сильны, врач их прописывает, не дожидаясь окончательных результатов анализов. После лечения необходимо будет сделать тесты повторно. Анализы в данном случае нужны для контроля положительного результата, чтобы убедиться, что нет распространения микоплазмы во время инфекции и организм излечен.
источник
Одним из самых распространенных заболеваний у мужчин или женщин, которое протекает почти бессимптомно, считается уреаплазмоз. Чтобы определить наличие вредных микроорганизмов, вовремя назначить правильное лечение врачи берут частицу биологического материала из уретры или влагалища для исследования посева на уреаплазму. В чем особенность данного анализа? Какими должны быть результаты?
На теле человека и внутри него живет миллионы различных бактерий, однако не все они являются патогенными – некоторые, напротив, полезны. Urealyticum ureaplasma – это бактерия, которая по природе происхождения относится к условно-патогенной микрофлоре. Передается этот микроорганизм от человека к человеку при использовании общих бытовых приборов, постельного белья, а также половым путем. Для его выявления делают посев на микоплазму и уреаплазму, при этом в большей части случаев обнаруживается инфицирование и анаэробными бактериями.
Культурологический или бактериальный посев на уреаплазму – это метод лабораторного исследования, при котором у пациента берется частица биоматериала и помещается в благоприятную среду. Благодаря данному виду анализа врачи могут выявить количество вредных бактерий, степень их размножения, определить устойчивость инфекции к той или иной группе антибиотиков.
Однако в небольшом количестве уреаплазма может присутствовать в организме абсолютно здорового человека, не наносить вред. Увеличение числа патогенных бактерий происходит только при общем снижении иммунитета. Поэтому анализ назначается либо во время профилактического осмотра, либо если у врача есть подозрения инфекции. Кроме того, бакпосев следует сдавать при:
- планировании зачатия;
- подозрениях или наличии внематочной беременности;
- частой смене половых партнеров;
- протекании воспалительных процессов генитальном тракте.
Если сравнить его с большинством других проб, анализ на уреаплазму не требует соблюдения жестких правил. Чтобы сдать соскоб слизистой оболочки мочеиспускательного канала для исследования пациенту следует соблюсти всего три требования:
- не заниматься сексом минимум 24 часа до назначенной даты анализа;
- гигиену половых органов пациент должен провести не позже вечера, при этом исключить использование мазей, гелей, кремов;
- последнее мочеиспускание должно быть за 3-4 часа до сдачи биоматериала.
После забора образец помещают внутрь специальной пробирки для транспортировки, а после в благоприятную для размножения бактерий среду. Бакпосев делают около трех-четырех суток, во время которых наблюдают насколько вырос уровень патогенных клеток, проводят пробы на реакцию антибиотика. После получения всех данных ставится точный диагноз, выбирается тактика лечения.
При активном росте уреаплазмы в мужском организме может развиться ряд серьезных патологий: не гонококковый уретрит, цистит, простатит, орхит, эпидидимит. Кроме того, возбудители инфекции влияют на подвижность, количество сперматозоидов, а еще могут приводить к алегоспермии, артриту, развитию мочекаменной болезни. Анализ уреаплазма у мужчин проводится с использованием следующих материалов:
- мазка из уретры;
- секретом простаты;
- днк ПЦР;
- общий или биохимический гемотест крови;
- выделения эакулята;
- сбором мочи.
Во время сдачи микробиологического анализа следует:
- При необходимости сдачи крови утром отказаться от завтрака.
- Для выявления уреаплазмы сдавать мочу только утреннего сбора не менее 40-60 мл.
Взрослые женщины заражаются уреаплазмозом через половые контакты с инфицированным партнером. Бактерии ureaplasma spp и Mycoplasma hominis приводят к вагинозу, могут стать причинами уретрального синдрома, помочь развиться эндометриту во время беременности либо после нее. Анализы на уреаплазму у женщин всегда берутся во время перерыва между менструациями.
Как берут анализ на уреаплазму у женщин:
- делают соскоб из уретры;
- внутри вагинальный мазок;
- проба слизистой с шейки матки;
- моча у женщин не исследуется.
После трехдневного вызревания в питательной среде лаборатория дает заключение о наличии либо отсутствии инфекции. Главную роль в анализе на уреаплазму играет точный количественный критерий. В норме патогенный микроорганизмов должно быть 104 КОЕ в 1 мл жидкости. Более высокие показатели говорят о начавшемся воспалительном процессе в мочеполовом тракте.
Помимо количества лабораторным работникам необходимо определить чувствительность уреаплазменного образца на воздействие антибактериальных препаратов или антибиотиков. Благодаря такой диагностике врач может вовремя начать лечить больного и сделать правильный выбор лекарства. Однако даже после курса пропитых антибиотиков, вам все равно придется сдать анализы заново.
источник
Уреаплазма у женщин за последние годы вошла в обыденность. Медицинская статистика свидетельствует: последние несколько лет в бланках с результатами анализов пациентов все реже встречаются строки «уреаплазма норма» или «условный нормоценоз», а количество выявляемых заболеваний, вызванных условно-патогенными микроорганизмами, растет год от года.
Частота постановки диагноза «уреаплазменная инфекция» достигает 20% у относительно здоровых женщин. Уреаплазмы в мазке, взятом у дам из группы риска, обнаруживаются еще чаще — в 30% случаев от общего количества обследуемых.
Впечатляют и данные педиатров: каждый пятый ребенок инфицируется во время прохождения по родовым путям.
У мужчин выявляют уреаплазму уреалитикум в повышенных количествах гораздо реже, чем у представительниц слабого пола. Раннее обнаружение возбудителей заболевания и правильное лечение гарантируют полное избавление от недуга.
О том, как распознать болезнь, какие показатели уреаплазмы у женщин считаются нормой, к чему может привести отсутствие адекватной терапии — в материале ниже.
Уреаплазма — это представитель семейства Mycoplasmataceae, присутствующий в микробиоценозе слизистой половых органов и мочевыделительной системы большинства относительно здоровых женщин. Патоген не всегда провоцирует развитие недуга (уреаплазменной инфекции): естественным барьером для роста и развития колоний возбудителя является иммунитет. Снижение уровня последнего становится поводом к активному размножению внутриклеточного микроорганизма и, как следствие — возникновению болезни.
На сегодняшний день ученым известно более полутора десятков серотипов рассматриваемых инфекционных агентов. Наибольший интерес для медицинских светил представляют 2 группы патогенов:
- Т-960 (другое название микроорганизмов — уреаплазма Parvum), колонии которых располагаются преимущественно в тканях половых органов сильной половины человечества. Согласно некоторым исследованиям, у мужчин эта группа микроорганизмов вызывает воспалительные процессы в простате и уретре. Уреаплазма парвум у женщин выявляется на порядок реже.
- Ureaplasma urealyticum, чаще встречающаяся у представительниц слабого пола. По мнению врачей, микроб негативно влияет на развитие эмбриона во время беременности.
Схемы терапии заболеваний, вызванных этими патогенами, одинаковы.
Термин «уреаплазмоз» — более привычное название рассматриваемого заболевания — во врачебной практике не используется. При обнаружении в анализах больного превышения показателей нормы уреаплазмы и наличия дополнительных симптомов ставится диагноз «уреаплазменная инфекция».
К прямым признакам болезни у женщин относятся:
- частое мочеиспускание, сопровождающееся резкими болевыми ощущениями, жжением;
- обильные выделения;
- зуд в промежности;
- боли в нижней части живота («тянущего» характера);
- снижение либидо;
- неприятные ощущения при половом сношении;
- кровяные включения в выделениях после сексуальных отношений;
- проблемы с наступлением беременности.
В медицинской литературе описаны случаи сопровождения недуга косвенными симптомами, в числе которых — сыпь на кожных покровах; нарушение работы печени, повышенная подверженность простудным заболеваниям.
Если инфицирование произошло при незащищенном оральном сексе, то признаками заболевания могут быть:
- налет на гландах;
- затрудненное глотание;
- боли при приеме пищи.
Следует знать, что уреаплазмоз может протекать без наличия ярко выраженных признаков. В этом случае женщина-носитель, не подозревающая о наличии заболевания, инфицирует партнера при незащищенном половом акте.
- резь и боли при мочевыделении;
- снижение либидо;
- незначительные выделения;
- болезненные ощущения в мошонке, внизу живота;
- неприятные ощущения во время полового акта.
Уреаплазма у женщин, находящихся в положении, может передаться ребенку двумя путями: внутриутробно и в процессе родов.
Заподозрить наличие у пациента описываемой инфекции и назначить дополнительные анализы может инфекционист или гинеколог, педиатр-неонатолог или уролог.
При отсутствии выраженных симптомов болезни показаниями к проведению специальных исследований является следующие моменты:
- Беспорядочная половая жизнь.
- Бесплодие.
- Наличие в гинекологическом анамнезе женщины внематочной или замершей беременности, невынашивания, патологий плода.
- Воспаления мочевыделительной системы.
Если супружеская пара приняла решение зачать ребенка, то анализы на соответствие содержания уреаплазм в тканях и жидких средах организма показателям нормы придется сдать и мужчине, и женщине.
Потребуется пройти дополнительные обследования и перед плановыми оперативными манипуляциями.
Современная медицина располагает несколькими способами определения наличия (отсутствия) колоний патогенов в организме человека.
Рассматриваемый культуральный метод исследования проводится чаще остальных. Материалом для проведения бакпосева является мазок, который берется из мочеполового канала либо из канала шейки матки.
Для культивирования патогенов образец помещается в особую емкость с питательной средой — чашку Петри. Если уреаплазмы в мазке присутствуют, то они будут образовывать колонии.
Для получения результатов, свидетельствующих о наличии или отсутствии вредоносных микроорганизмов в анализе, потребуется от 4 до 8 дней.
Дополнительно с определением присутствия микроорганизмов бакпосев позволяет выявить их чувствительность к антибиотикам.
Проведение ИФА (или серологического анализа) позволяет выявить наличие в организме пациента антител к инфекции. Исследуемый образец — кровь больного; длительность диагностирования материала — 24 часа. Многие специалисты считают результаты ИФА неточными, поскольку при сбоях в иммунитете антитила к уреаплазме могут не вырабатываться.
Большой процент вероятности постановки неправильного диагноза и объясняет непопулярность рассматриваемого метода. Его результаты, как правило, расцениваются в качестве ориентира для дальнейшего исследования состояния организма больного.
При отсутствии заболевания в графе бланка с указанием титра (количества антител) будет добавлено слово «норма». Поскольку специалисты разных медучреждений считают нормой у женщин разную степень наличия уреаплазм (подробнее об этом ниже), то цифра при прохождении обследования в нескольких больницах может быть неодинаковой.
Полимеразную цепную реакцию относят к высокоточным методам количественного определения отклонений от показателей нормы Ureaplasma spp., проводимым в кратчайший период времени (за 4 часа). Материал для исследования — выделения из половых органов, урина.
Недостатком ПЦР считается невозможность выявления активности патогена. Кроме того, анализ может быть:
- ложноотрицательным (при проведении антибиотикотерапии незадолго до сдачи образца);
- ложноположительным (в случае загрязнения исследуемого материала).
Метод ПЦР позволяет определить, какой тип уреаплазмы СПП является возбудителем заболевания — Parvum или Urealyticum.
Для уточнения диагноза лечащий врач может назначить комплексное проведение исследований (например, ПЦР и бакпосев). Такой подход позволит исключить и человеческий фактор, влияющий на результат диагностики (неправильную транспортировку материалов, некачественную подготовку пациента к сдаче анализа).
В целях получения максимально точных результатов анализов пациенту следует соблюдать несколько важных рекомендаций:
- Ужин накануне назначенной даты забора материалов должен быть диетическим.
- В день сдачи крови завтракать либо пить кофе (чай) нельзя.
- Время сбора урины на анализ — утреннее первое мочеиспускание.
- Перед сдачей мазка необходимо воздерживаться от сексуальных связей в течение 48 часов. При менструации, как правило, соскоб и мазок не берут. За 72 часа до посещения гинеколога не применяют вагинальные таблетки, контрацептивы-суппозитории и противозачаточные средства в форме линимента; за 8-10 часов — не проводят гигиену половых органов.
Чтобы результат мазка или соскоба содержали достоверную информацию, пациентка должна сдавать анализ в середине менструального цикла.
Однозначного ответа на вопрос, вынесенный в заголовок данного раздела, не даст ни один врач. Связано это с отсутствием точных исследований микроорганизма и вызываемого им заболевания.
В клинической практике принято считать показателями нормы уреаплазмы значение 10*4 (или 10 в 4-й степени на один миллилитр исследуемых материалов).
Вышеуказанный показатель называют усредненным, поскольку:
- ряд специалистов придерживается мнения о предельной черте нормы уровня уреаплазмы СПП в 10*5;
- некоторые исследователи считают максимальное количество патогенов в анализах — не более 10 3 КОЕ/мл.
Но, несмотря на вышеуказанные расхождения, специалисты единогласно утверждают: уреаплазма уреалитикум норма — это значения менее 10*4. Повышение показателя свидетельствует о наличии активных патогенов.
Подробнее о значениях, указанных в бланках результатов наиболее популярных типов диагностики, в таблице ниже.
Методика
у мужчин и женщин
допустимо10*4
Расшифровку полученных анализов должен проводить только лечащий врач, самостоятельно делать заключение о наличии превышения нормы уреаплазмы и применять антибиотикотерапию без консультации доктора запрещено. При высоких показателях специалист назначает дополнительные исследования и комплексное лечение.
Если значение, указанное в бланке результатов исследований, ниже 10 3 КОЕ/мл, то применять антибактериальную терапию не требуется. Следует помнить: наличие уреаплазм в небольших количествах в человеческом организме считается допустимыми нормами.
Почему концентрация 10 4 КОЕ/мл считается количественной нормой? Ответить на вопрос поможет нижеследующая историческая справка.
Своими корнями значение уреаплазма уреалитикум нормы уходит в далекий 1956 год, когда исследователь Э.Касс разделил пациентов с бессимптомным протеканием болезни на 2 типа — нуждающихся в применении терапии, и тех, кому лечение не показано. Именно уровень 10*5 стал пограничным.
С мнением именитого ученого согласились его последователи. И лишь спустя пару десятков лет специалисты обнаружили, что недуг выявляется и у женщин, показатель уреаплазмы у которых находится в норме (или даже понижен на 1/3).
Как ни странно, но число исследований, проведенных в мире для определения нормальных показателей уреаплазмы уреалитикум, можно пересчитать по пальцам.
- анализ возникновения инфекций мочевыделительной системы у мужчин, обследование которых на наличие Ureaplasma urealyticum показывало значения от 10*4;
- теория Хоровитца об увеличении риска возникновения у родивших женщин такого недуга, как эндометрит, при высокой концентрации Ureaplasma spp (более 10*5) в их организме;
- изыскания 1988 г. о влиянии уреаплазмы при беременности на преждевременное родоразрешение.
Именно поэтому количественные показатели нормы Ureaplasma spp. закрепились на уровне 10 4 КОЕ/мл.
О негативном влиянии на развитие плода уреаплазменной инфекции, обнаруженной у дамы в положении, свидетельствуют многочисленные статистические данные.
Ureaplasma urealyticum, не купированная в период до зачатия ребенка, может стать фактором, который способен вызвать:
- гипоксию плода;
- нарушение маточно-плацентарного кровотока;
- замирание беременности;
- выкидыш;
- патологию развития эмбриона;
- малый вес у новорожденного.
Именно поэтому все гинекологи рекомендуют обследоваться на наличие заболевания задолго до планируемого зачатия.
Если беременность наступила, а при плановом обследовании на ИППП у женщины был диагностирован уреаплазмоз, пресекать болезнь потребуется путем задействования антибиотикотерапии, что крайне опасно для плода.
Следует знать, что у многих дам, ожидающих ребенка, обнаруживается активный патоген. Норма уреаплазмы при беременности — 10 3 КОЕ/мл. При такой концентрации инфекционных агентов врач может посоветовать восстановить микрофлору половых органов путем использования местных средств (суппозиториев, вагинальных таблеток и пилюль).
При высоком значении (от 10*3) следует говорить о развитии воспалительных процессов, купировать которые могут только антибиотики в совокупности с иммуностимуляторами.
Перед процедурой ЭКО наличие показателей уреаплазмы, превышающих допустимые нормы (выше10 3 ), свидетельствует о необходимости назначения женщине терапии, нормализующей состояние микрофлоры и повышающей иммунитет.
Строго запрещено пытаться самостоятельно снизить увеличенные показатели нормы уреаплазмы в организме, проводя лечение антибактериальными препаратами без консультации акушера-гинеколога!
Уреаплазмоз — не приговор для ребенка и будущей матери. При тщательном соблюдении врачебных рекомендаций в 97% случаев уровень уреаплазмы возвращается к норме.
Схемы лечения уреаплазменной инфекции современной медициной проработаны досконально.
Нужно помнить, что в ряде случаев специалисты медклиник посоветуют пройти повторный курс терапии для полного излечения.
Уреаплазмоз в запущенной форме купируется очень сложно; при полном отсутствии признаков заболевания возможны случаи рецидива, спровоцированные понижением уровня иммунитета, беременностью и рядом других факторов.
Каждая стадия болезни пресекается путем задействования различных типов медицинских товаров, а именно:
- острое протекание недуга потребует использования антибактериальных медикаментов;
- хроническая форма — комплексного применения лекарственных средств местного, общего типов действия и иммуномодуляторов;
- подострая купируется сочетанием общих и местных средств.
Включение в схемы лечения антибиотиков возможно лишь после определения резистентности патогенов к медицинским товарам антимикробного действия. На данный момент одного медикамента, губительно воздействующего на указанные группы уреаплазм у женщин и мужчин, нет, поэтому врач порекомендует одновременное задействование нескольких препаратов.
В числе антибиотиков, применяемых в борьбе с уреаплазменной инфекцией и выравнивающих норму уреаплазмы до требуемых значений:
- лекарства группы тетрациклинов (Доксициклин);
- представители ряда фторхинолов (Моксифлоксацин);
- медикаменты-макролиды (Кларитромицин).
С целью снижения негативного влияния антибиотиков на организм дополнительно будут назначены антимикозные медицинские товары (свечи, таблетки, суппозитории).
Решать, какие препараты следует принимать и сколько курсов лечения нужно пройти, может только врач.
При расчете дозировки специалист обязательно учитывает состояние больного, наличие в его анамнезе индивидуальной непереносимости лекарственных средств, тяжесть течения недуга.
В целях укрепления иммунитета пациенту будет предложено принимать иммуностимуляторы (например, Циклоферон).
Восстановление организма проводится при помощи:
- ферментов (в частности, Вобензима);
- биостимуляторов;
- антиоксидантов и адаптогенов (в числе последних — препарат Эстифан).
По окончании лечения специалисты медклиник рекомендуют пациентам пройти повторные анализы для определения нормы уреаплазмы.
Часто схема дополнительных проверок включает до 4 исследований, проводимых с интервалом в 3 месяца. Такая методика применяется в отношении пациентов группы риска:
- женщин, часто меняющих половых партнеров;
- дам со слабым иммунитетом;
- представительниц прекрасного пола, имеющих в анамнезе инфекционные заболевания органов малого таза.
Дальнейшая сдача биологических материалов на определение нормы уреаплазмы назначается ежегодно.
Игнорировать рекомендации врачей не следует: хронические формы уреаплазменной инфекции чреваты развитием серьезных осложнений, в числе которых — восходящий пиелонефрит, аднексит и вторичное бесплодие.
источник



