Нормы холестерина в крови по возрасту: у взрослых и детей / у молодых и пожилых людей. Расшифровка результатов биохимического анализа крови (липидограммы). Простые и наглядные таблицы: показатели уровней общего холестерина, а также (липопротеидов высокой / низкой плотности) ЛПВП, ЛПНП и ТГ (триглицеридов) / по возрасту и полу.
Рекомендации (по описаниям): нормальный уровень (все в порядке, живем и радуемся) / максимально допустимый уровень холестерина (срочно необходима профилактика / допустимо лечение народными средствами) / повышенный уровень (необходима консультация врача) / очень высокий уровень холестерина (необходимо срочное медикаментозное лечение).
- общий показатель анализа крови;
- норма ЛПНП (липопротеинов низкой плотности);
- норма ЛПВП (липопротеинов высокой плотности);
- норма ТГ (триглицериды в сыворотке крови);
- норма у детей и подростков (по возрасту);
- норма у взрослых людей (по возрасту);
- норма у пожилых мужчин и женщин.
- видео: «ответы академика на сложные вопросы о холестероле» и «о чем говорят наши анализы?»
Это значит, что холестерол:
Данные цифры представлены Вашему вниманию согласно официальным рекомендациям таких авторитетных организаций, как EAS (Европейское общество по изучению Атеросклероза) и HOA (Национальное общество Атеросклероза).
Обращаем Ваше внимание на тот факт, что нормальный уровень холестерина (в зависимости от возраста и пола) – не является статической величиной. То есть, с годами он меняется. Более подробные цифры можно найти в таблице ниже.
Это значит, что холестерол:
нормальный для «сердечников» из группы риска
нормальный для сердечников»
ЛПНП (LDL-С) условно «плохой» холестерол. Основная функция – защита организма от токсинов в плазме крови, «транспортировка» витамина E, каротиноидов и триглицеридов. Отрицательное качество – оседает на стенках сосудов / артерий, образуя жировые отложения (холестериновые бляшки). Создается в печени из ЛПНОП (липидов очень низкой плотности) в процессе гидролиза. В период распада имеет другое название – ЛППП, где последние буквы означают – Промежуточной Плотности.
Это значит, что холестерол:
ЛПВП (HDL-С) очень «хороший» альфа холестерин. Обладает уникальными антиатерогенными свойствами. Именно поэтому, его повышенная концентрация названа «синдромом долголетия». Данный класс липопротеинов, образно говоря, «смывает» со стенок артерий своих плохих собратьев (отправляя их обратно в печень для переработки в желчные кислоты), чем существенно снижает риски развития широкого спектра сердечно – сосудистых заболеваний и атеросклероза («тихого убийцы»).
Триглицериды – представляют собой органические вещества (производные глицерина), исполняющие в организме человека, самые важные структурные и энергетические функции (по сути, являясь основным компонентом клеточной мембраны, а также эффективным накопителем энергии в жировых клетках). Синтезируются в печени и поступают через пищу. Анализ на ТГ необходим для диагностики: атеросклероза (с учетом соотношения холестериновых фракций ЛПНП и ЛПВП), сахарного диабета (II Типа), острого панкреатита, «ожирения» печени, гипертиреоза, синдрома мальабсорбции и др. заболеваний. В зависимости от их пониженных или избыточных значений.
Единица измерения: ммоль/л
| Возраст: | Пол: | Общий (ОХ) | ЛПНП | ЛПВП |
|---|---|---|---|---|
| у новорожденных малышей | 1.38 – 3.60 | |||
| от 3-х месяцев до 2-х лет | 1.81 – 4.53 | |||
| от 2 до 5 лет | мальчиков | 2.95 – 5.25 | ||
| девочек | 2.90 – 5.18 | |||
| 5 — 10 | мальчиков | 3.13 – 5.25 | 1.63 – 3.34 | 0.98 – 1.94 |
| девочек | 2.26 – 5.30 | 1.76 – 3.63 | 0.93 – 1.89 | |
| 10 — 15 | юношей | 3.08 – 5.23 | 1.66 – 3.34 | 0.96 – 1.91 |
| девушек | 3.21 – 5.20 | 1.76 – 3.52 | 0.96 – 1.81 | |
| 15 — 20 | юношей | 2.91 – 5.10 | 1.61 – 3.37 | 0.78 – 1.63 |
| девушек | 3.08 – 5.18 | 1.53 – 3.55 | 0.91 – 1.91 | |
Подробная статья:
| Возраст: | Пол: | Общий | ЛПНП | ЛПВП |
|---|---|---|---|---|
| 20 — 25 | мужчин | 3.16 – 5.59 | 1.71 – 3.81 | 0.78 – 1.63 |
| женщин | 3.16 – 5.59 | 1.48 – 4.12 | 0.85 – 2.04 | |
| 25 — 30 |  | 3.44 – 6.32 | 1.81 – 4.27 | 0.80 – 1.63 |
 | 3.32 – 5.75 | 1.84 – 4.25 | 0.96 – 2.15 | |
| 30 — 35 |  | 3.57 – 6.58 | 2.02 – 4.79 | 0.72 – 1.63 |
 | 3.37 – 5.96 | 1.81 – 4.04 | 0.93 – 1.99 | |
| 35 — 40 |  | 3.63 – 6.99 | 1.94 – 4.45 | 0.88 – 2.12 |
 | 3.63 – 6.27 | 1.94 – 4.45 | 0.88 – 2.12 | |
| 40 — 45 |  | 3.91 – 6.94 | 2.25 – 4.82 | 0.70 – 1.73 |
 | 3.81 – 6.53 | 1.92 – 4.51 | 0.88 – 2.28 | |
| 45 — 50 |  | 4.09 – 7.15 | 2.51 – 5.23 | 0.78 – 1.66 |
 | 3.94 – 6.86 | 2.05 – 4.82 | 0.88 – 2.25 | |
| 50 — 55 |  | 4.09 – 7.17 | 2.31 – 5.10 | 0.72 – 1.63 |
 | 4.20 – 7.38 | 2.28 – 5.21 | 0.96 – 2.38 |
| Возраст: | Пол: | Общий | ЛПНП | ЛПВП |
|---|---|---|---|---|
| 55 — 60 | мужчин | 4.04 – 7.15 | 2.28 – 5.26 | 0.72 – 1.84 |
| женщин | 4.45 – 7.77 | 2.31 – 5.44 | 0.96 – 2.35 | |
| 60 — 65 |  | 4.12 – 7.15 | 2.15 – 5.44 | 0.78 – 1.91 |
 | 4.45 – 7.69 | 2.59 – 5.80 | 0.98 – 2.38 | |
| 65 — 70 |  | 4.09 – 7.10 | 2.49 – 5.34 | 0.78 – 1.94 |
 | 4.43 – 7.85 | 2.38 – 5.72 | 0.91 – 2.48 | |
| после 70 лет |  | 3.73 – 6.86 | 2.49 – 5.34 | 0.85 – 1.94 |
 | 4.48 – 7.25 | 2.49 – 5.34 | 0.85 – 2.38 |
Выступает Юрий Беленков (врач-кардиолог, профессор, академик РАН) — очень доступно для восприятия!
источник
Холестерин (холестерол) играет важную роль в построении нашего организма, образуя клеточные мембраны, содержится в каждой клетке, представляя собой жироподобное (липидное) органическое соединение.
Роль холестерина в организме:
- это кирпичики для построения нашего организма, клеток
- играет важную роль в пищеварении и формировании желчи.
- холестерин входит значительном количестве в состав молока матери, выполняя важную роль в формирование и развитие малыша.
- синтезирует разные гормоны, участвующие в формирование нашего иммунитета, обмена веществ, половой функции, в частности, например тестостерон, кортизон
- солнечные лучи способны превращать холестерин в витамин D под средством синтеза.
- входит в состав исключительно жиров животного происхождения.
Диета, основанная на растительной пище, хотя и понижает холестерин в крови, но не устраняет его вообще. Наш организм синтезирует холестерин примерно на 70-80% и только на 30-20% он получается из еды, которую мы употребляем в сутки.
Отказываясь полностью от жирной пищи, мы приносим один только вред организму, по крайней мере, если вы до этого часто ели богатую жирами пищу, а потом решили резко от нее отказаться.
В виду того что холестерин не растворяется в воде, а так же в крови, транспортировкой его клеткам осуществляется с помощью особого белкового соединения.
Эти белковые соединения разделяют холестерин на два вида: ЛПВП и ЛПНП. Если говорить кратко, то условно «плохой» холестерин разносится по клеткам тканей, а «хороший» выводит излишки его из организма.
Люди, садящиеся на всякие анти холестериновые диеты должны знать, что они не снижают его количества в организме, а лишь провоцируют рост плохого холестерина, при этом возможна закупорка сосудов холестериновыми бляшками.
Образование сосудистых бляшек происходит не вследствие высокого уровня холестерина в крови, а как следствие повреждение кровеносных сосудов. Холестерин используется как кирпичики для восстановления поврежденных сосудов. Важно устранять причину образования высокого уровня холестерина, а не следствие.
Хороший холестерин помогает выводить плохой из крови, предупреждая развитие артериосклероза сосудов. Появление бляшек не причина, а только следствие.
Многие люди, которые начитались научных статей и посетили множество форумов по проблеме высокого холестерина, обычно уже слышали, что такое плохой и хороший холестерин. Это определение уже стало у всех на устах.
В чем же разница между плохим холестерином и хорошим? Разницы между ними, по сути, нет. Однако как говориться, дьявол кроиться в деталях.
Дело в том, что холестерин в свободном чистом виде в организме не присутствует, а только в соединении со многими веществами. Это жиры, белки и др. элементы которые в комплексе именуют липопротеидами. Именно их состав и определяет, что считать плохим что хорошим холестерином.
Соединения из липопротеидов низкой плотности (ЛНП или ЛПНП) – это плохой. Он оседает на стенках сосудов закупоривая их, образуя бляшки. Так же действуют триглицериды (жиры), которые так же входят в соединения липопротеидов.
Хорошим холестерином можно назвать холестерин высокой плотности (ЛВП). Он транспортирует излишек обратно в печень, регулируя тем самым холестерина в крови. Его функция предупреждать атеросклероз сосудов, профилактика инсультов и инфарктов.
Как уже указывалось выше, большую часть холестерина образуется внутри самого организма, в частности в печени. Из пищеварительной системы его поступает не много не более 25%. Даже в таком виде он поступает не сразу и не весь. Сначала он всасывается в кишечнике, затем синтезируется печенью в виде желчи и потом часть его поступает обратно в пищеварительный тракт.
Диета сокращает уровень холестерина только на 9-16%
Это как вы понимаете, не решает проблему кардинально, поэтому медицина применяет лекарства, которые подавляют синтез холестерина в организме печенью. Это эффективно снижает его уровень, но не решает проблему в корне.
Норма потребления холестерина в сутки не должна превышать 300 мг. В 100 г животных жиров включает 100-110 мг холестерина.
Многие заблуждаются думая, что вся причина недуга и развития атеросклероза кроиться только в неправильном питании, богатой холестерином еде.
Здоровое питание, диета это, несомненно, плюс, но это еще не все.
Лишая организм полностью животных жиров и белков вы подвергаете свой организм испытаниям и снижению, прежде всего иммунитета, половой функции, постоянному упадку сил. Организм человека не может существовать без поступления холестерина и белков. Холестерин участвует в образовании витамина группы D, ведает за эластичность мембран клеток. Он производит гормоны, которые непосредственно влияют на наш организм в целом, нервную систему и головной мозг.
Учитывая, что наш организм не может обходиться без холестерина важно не допускать его полного прекращения поступления, с пищей, составляя свое меню для диет. Диета обязательно должна, ограничено включать продукты содержащие жиры. Важно не то, что вы едите мясо, сладкое, жиры, а сколько вы этого едите.
Общий холестерин (CHOL) в крови состоит из:
- Липопротеиды высокой плотности (ЛПВП),
- ЛПНП-холестерина
- Других липидных компонентов.
Общ. холестерин в крови должен быть не более 200 мг/дл.
Более 240 мг/дл – это очень высокое значение.
Больных, у которых выявлен высокий уровень общего холестерина в крови обязательно нужно, сдавать анализы на ЛПВП, ЛПНП.
Женщинам с высоким уровнем холестерина после 40 лет неукоснительно, нужно сдать анализы на сахар в крови (глюкозу), выяснить, не превышена ли норма сахара по возрасту.
Случается что пациенту, которому назначают анализы, и он видит в своем бланке непонятное слово липидограмма. Выясним, что это такое и кому назначают анализ на липидограмму.
Липидограмма – это тест на липидный спектр.
Является дополнительным диагностическим тестом призванным помочь лечащему врачу узнать о состоянии, прежде всего печени, а так же почек, сердца, функционирование вашей иммунной системы.
- общего холестерина,
- Липидов высокой плотности,
- низкой плотности,
- Уровень триглицеридов,
- индекс атерогенности.
Индекс атерогенности выявляет различие между уровнем ЛПНП и ЛПВП.
Этот тест назначают, прежде всего, людям, у которых высокий риск развития инфаркта миокарда, инсульта.
При изменении пропорций ЛПНП и ЛПВП симптомы заболевания могут отсутствовать, поэтому этот анализ очень важен с профилактической точки зрения.
Назначают биохимический анализ на липидный спектр так же следующим пациентам:
- Находящимся на диете с ограничением жиров
- Принимающие лекарственные препараты, влияющие на липидный обмен
У только родившихся детей этот уровень не превышает 3,0 ммоль/л. Затем этот показатель растет в зависимости от возраста и пола пациента.
У женщин индексе атерогенности может достигать высокого уровня во время климакса после прекращения действия половых гормонов, хотя до этого растем медленнее, чем у мужчин.
Содержание холестерина в крови зависимости от пола может быть от 3,6 ммоль/л до 7,8 ммоль/л.
источник
Рассматриваем анализ на холестерин в крови,предложена норма у женщин по возрасту,таблица пониже. Холестерин является обязательным компонентом цитоплазматической мембраны клетки в организме человека. Он выполняет ряд важнейших функций: обеспечивает правильное функционирование всех клеток, участвует в процессах метаболизма, а также в синтезе стероидных гормонов и желчных кислот.
Однако повышенные концентрации увеличивают риск формирования атеросклеротических бляшек, что может привести к патологиями сердечно-сосудистой системы. В связи с эти, необходимо регулярно контролировать показатели холестерина в крови.
Нередко пациентов интересует вопрос — что такое холестерин и зачем он нужен в нашем организме? Это молекула сложного жира, более 80 % которого синтезируется в организме человека клетками печени, остальные – поступают вместе с пищей. Полезные свойства холестерина:
- повышает плотность цитоплазматической мембраны клеток;
- принимает участие в регулировании проницаемости клеточной мембраны;
- является основой для синтеза жирорастворимых витаминов и желчных кислот;
- защищает эритроциты от разрушения токсичными веществами;
- выступает субстратом для синтеза гормонов.
Растворение исключительно в жирах ограничивает его доставку в чистом виде к тканям. Поэтому он «упаковываются» в специальную пептидную оболочку, а комплекс с белками носит название липопротеин. В настоящее время выделяют три основных вида липопротеинов. Они дифференцируются по концентрации компонентов в их составе и степени растворимости: очень низкой, низкой и высокой плотности.
Липопротеины высокой плотности (ЛПВП) – 40 % от общего количества, принято считать «хорошими», поскольку они преимущественно состоят из пептидов. ЛПВП обеспечивают транспорт избыточных молекул холестерина обратно в клетки печени, где они удаляются в составе желчной кислоты.
«Плохой» липопротеин низкой плотности (ЛПНП), образуется из молекул очень низкой плотности. ЛПНП повышает риск тромбообразования до критических состояний за счёт формирования жировых бляшек на стенках сосудов, закупорка которых может привести к отрыву тромба в любой момент и летальному исходу. Основная функция – перенос холестерина по организму. Избыточное накопление ЛПНП может быть результатом переедания жирной пищи или наследственной предрасположенности человека.
Прежде чем ответить на вопрос – как связаны между собой триглицериды и холестерин? необходимо понять место их локализации в живом организме. Триглицериды (жиры) также входят в состав липопротеинов в разном соотношении в зависимости от их вида. Отличительная особенность триглецеридов – нахождение не только в клетках животных и человека, но и в растениях.
Согласно данным статистики: у людей, чей уровень триглецеридов превышает норму (более 2,5 ммоль/л), инфаркт сердца случается в 4,5 раза чаще.
Следует отметить, чтов большинстве случаев гиперхолестеринемия длительное время протекает бессимптомно. Список признаков повышенного уровня холестерина у женщин:
- частое повышение артериального давления;
- избыточная масса тела;
- наличие аритмий;
- периодические болезненные ощущения в грудной области;
- быстрая утомляемость, отдышка даже при спокойной ходьбе.
Исследование включено в список обязательных при ежегодном плановом осмотре пациента. Детям, начиная с двухлетнего возраста, показано определение уровня рассматриваемого показателя, если в семье отмечены случаи сердечных патологий в раннем и молодом возрасте.
Кроме того, злоупотребление алкоголем и табакокурением, переедание, наличие в анамнезе ишемической болезни, сердечного инфаркта или сахарного диабета, а также ожирение и малая физическая активность являются показанием для обследования не реже 1 раза в полгода. Своевременное обнаружение превышения референсных значений позволит выбрать корректирующую терапию, направленную на снижение риска тромбообразования.
Точность и достоверность полученных результатов зависят не только от правильной реализации стандартной методики проведения анализа, но и от подготовки самого пациента. Биоматериал для исследования – сыворотка из венозной крови, которая берётся из кубитальной вены на локтевом сгибе. Срок выполнения может варьировать в зависимости от степени загруженности лаборатории, но, как правило, не превышает 1 суток, с момента взятия биоматериала.
Подготовка к сдаче крови на холестерин:
- за сутки корректируется рацион в сторону снижения жирной и жареной пищи, поскольку её избыток может привести к ложно повышенным результатам;
- последний приём пищи должен быть не менее чем за 8 часов;
- за полчаса до взятия биоматериала запрещается курить;
- за час необходимо снизить эмоциональное и физическое напряжение, так как стресс влияет на состояние всех клеток в организме человека.
Для проведения диагностики применяется колориметрический фотометрический метод. С целью минимизации погрешности приборов при необходимости проведения повторного обследования пациенту рекомендуется сдавать анализ в одной и той же лаборатории.
Для проведения теста на уровень холестерина в домашних условиях понадобиться специальный прибор, в комплекте с которым предоставляются тест-полоски. На тест-полоски нанесён индикатор, изменения которого при контакте с сахаром или липопротеинами, регистрируется прибором-анализатором.
Важно: для получения максимально точных показателей не следует прикасаться к тест-полоскам, на них наноситься лишь капля крови из пальца.
Прибор необходим пациентам, у которых ранее диагностирована избыточная концентрация рассматриваемого показателя в сыворотке. Ежедневный контроль позволит оценить эффективность выбранной тактики лечения и скорректировать её при необходимости. Следует отметить, что измерение величины в домашних условиях не исключает необходимость планового лабораторного обследования в клинике. Поскольку прибор не гарантирует точные результаты на протяжении всего срока эксплуатации.
Часто пациентов интересует – как обозначается холестерин в анализе крови латинскими буквами? Возможно несколько вариантов: Blood cholesterol, Cholesterol, Cholesterol total, но наиболее предпочтительным обозначением является Chol.
Важно: расшифровывать и анализировать полученные результаты может только лечащий врач. Самодиагностика – причина частых осложнений заболеваний, не исключён летальный исход.
Необходимо учитывать возраст обследуемого и стадию менструального цикла, поскольку норма холестерина у детей значительно отличается от взрослых. Отмечено, что во время фолликулярной фазы (3-15 сутки) у пациентки рассматриваемый критерий может увеличиваться до 10 %, что может привести к неточным результатам. Данный факт объясняется влиянием половых гормонов на выработку жировых молекул.
Референсные (допустимые) значения для пациентов всех возрастов представлены в таблице.
| Возраст, лет | Референсные значения, ммоль/л | ||
| Общий | ЛПНП | ЛПВП | |
| До 5 | 2.85-5.27 | 1.6-1.9 | 0.9 – 1.3 |
| 5-10 | 2.1 – 5.39 | 1.7 – 3.6 | 0.9 – 1.8 |
| 10-15 | 3.15-5.24 | 1.75 – 3.5 | 0.9 – 1.7 |
| 15-20 | 3.10 – 5.26 | 1.45 – 3.47 | 0.85 – 1.9 |
| 20-25 | 3.15 – 5.6 | 1.4 – 4.3 | 0.75 – 1.99 |
| 25-30 | 3.2 – 5.7 | 1.75 – 4.2 | 0.9 – 2.08 |
| 30-35 | 3.5 – 5.94 | 1.75 – 4.08 | 0.95 – 2 |
| 35-40 | 3.6 – 6.39 | 1.9 – 4.4 | 0.85 – 2.1 |
| 40-45 | 3.75 – 6.44 | 1.85 – 4.7 | 0.75 – 2.3 |
| 45-50 | 3.85 – 6.76 | 2.06 – 4.7 | 0.8 – 2.6 |
| 50-55 | 4.6 – 7.7 | 2.5 – 5.3 | 0.9 – 2.8 |
| 55-60 | 4.5 – 7.8 | 2.5 – 5.7 | 0.95 – 2.4 |
| 60-65 | 4.5 – 7.5 | 2.55 – 5.8 | 0.9 – 2.4 |
| 65-70 | 4.4 – 7.8 | 2.5 – 5.9 | 0.85 – 2.7 |
| Старше 70 | 4.45 – 7.9 | 2.45 – 5.2 | 0.8 – 2.4 |
Во время беременности допустимые значения рассматриваемого критерия изменяются в большую сторону. На первом триместре ЛПВП необходимы для полноценного формирования плаценты, а также для достаточной выработки гормонов надпочечниками. Поэтому для беременных пациенток разработаны предельно допустимые величины, представленные в таблице.
| Возраст, лет | Норма для 3 триместра, ммоль/л |
| 15-20 | 3 – 10.6 |
| 20-25 | 3.1 – 11.6 |
| 25-30 | 3.5 – 11.8 |
| 30-35 | 3.4 – 11.9 |
| 35-40 | 3.5 – 12.4 |
| 40-45 | 4 – 13.8 |
Стабильно высокий холестерин при беременности свидетельствует о развитии патологического процесса. Для установления причин отклонения от стандартных величин назначаются дополнительные лабораторные и инструментальные методы обследования.
После рождения ребёнка величина показателя возвращается к референсным значениям в течение 6 недель.
Во время пременопаузы гормональный фон женщины начинает видоизменяться, подготавливая организм к менопаузе. Отмечается значительный спад синтеза прогестерона и эстрогенов, для которых характерно антиатеросклеротическое действие – снижение концентрации ЛПНП и увеличение ЛПВП. Поэтому начиная с 40 лет, даме следует особенно внимательно следить за данным показателем с целью снижения риска развития жировых бляшек.
Максимально допустимые значения не должны превышать 6,6 ммоль/л. Длительное нахождение критерия не верхней границе нормы – достаточный повод для назначения специальной диеты, а стабильно высокие показатели – для подбора медикаментозной терапии.
Пациентки интересуются – как избежать высокого холестерина после 40 лет? Исключение из рациона жирной пищи, активный образ жизни, а также отказ от алкоголя и табакокурения позволят поддерживать жиры в пределах референсных величин на протяжении длительного времени.
Во время менопаузы женские половые гормоны прекращают синтезироваться яичниками, при этом величина ЛПНП («плохой») возрастает, а ЛПВП («хороший») – падает. Приемлемыми считаются значения:
Важен самоконтроль для женщин в период менопаузы и после, поэтому в этом возрасте рекомендуется приобретение прибора для домашнего измерения рассматриваемого показателя.
Нормальные показатели для 60 лет будут считаться превышением референсных показателей для пациентки в 30 лет. Антиатеросклеротическое защитное действие снижено, поскольку эстрогены больше не вырабатываются. После 60 лет следует поддерживать концентрацию показателя в интервале от 4.7 до 7.8 ммоль/л. Пренебрежение данным правилом может привести к закупорке сосудов жировыми бляшками, и, как следствие, инфаркту или инсульту.
Лечение после 65 лет при повышенном холестерине в крови предполагает применение медикаментозных препаратов – статинов. Однако отмечено, что после 70 лет результативность статинов становится менее выраженной.
Важно: однократное отклонение от референсных величин не имеет диагностической значимости и может объясняться физиологическими причинами. Анализ необходимо пересдать через 1 месяц минимум дважды, после чего выносится окончательный диагноз.
Причины повышенной концентрации общего холестерина в крови:
- генетическая предрасположенность – гиперхолестеринемия в семейном анамнезе;
- употребление большого количества пищи, богатой жирами;
- хронические патологии печени (цирроз, гепатит), которые провоцируют желчные застои;
- инфекционное поражение почек;
- сахарный диабет;
- злокачественные новообразования предстательной или поджелудочной железы;
- недостаток гормонов щитовидной железы;
- алкоголизм.
В зависимости от полученных результатов исследования пациента относят к одной из групп, выделенных по степени риска развития патологий сердечно-сосудистой системы:
- нормальные значения (до 5.6 ммоль/л) – низкий риск;
- на верхней границе нормы (до 6.7 ммоль/л) – средний риск;
- выше нормы (более 6.7 ммоль/л) – высокий риск.
Пациентам, относящимся к среднему и высокому риску, назначается дополнительная лабораторная диагностика – определение липидного профиля (липидограмма), который позволяет уточнить точную концентрацию ЛПВП и ЛПНП.
Повышенные значения холестерина у ребёнка объясняются аналогичными причинами, как и у взрослых: наследственность, переедание и избыточный вес. Следует уделять повышенное внимание к составлению меню для детей, при этом исключается пища с избыточным содержанием жиров и сахара.
Результаты, демонстрирующие низкие значения, могут быть получены если:
- пациент сдавал биоматериал в положении лёжа;
- забору биоматериала предшествовало интенсивное физическое или эмоциональное напряжение;
- в рационе преобладают блюда с полиненасыщенными жирными кислотами;
- в недавнем времени были перенесены тяжёлые инфекционные заболевания или хирургическое вмешательство;
- применяются медикаментозные препараты, на основе женских половых гормонов.
- однократное отклонение от стандартных значений может быть вызвано неправильной подготовкой пациента или иными физиологическими причинами;
- стабильно завышенные результаты (при двух- или трёхкратной повторности) – повод для проведения липидограммы и назначения диагностических методов с целью выявления причин;
- важно контролировать уровень ЛПНП. Его избыточное содержание приводит к образованию жировых бляшек внутри кровеносных сосудов, что значительно повышает риск инфаркта или инсульта.
Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности «микробиолог». Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.
В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе «Бактериология».
Лауреат всероссийского конкурса на лучшую научную работу в номинации «Биологические науки» 2017 года.
источник
Известно, что жиры необходимы женскому организму для нормального функционирования, однако к холестерину многие до сих пор относятся негативно, ведь именно его связывают с риском развития атеросклероза и других сердечно-сосудистых заболеваний. На деле всё куда сложней: поскольку холестерин – это совокупное понятие, то и рассматривать его нужно комплексно, т. к. в зависимости от формы он по-разному влияет на состояние сосудов.
Холестерин (Chol, XC) нерастворим в жидкостях, поэтому по кровеносному руслу он перемещается в виде белково-жировых соединений – липопротеидов (Lp, ЛП).
Общий холестерин (ТС, OXC) – весь объём ЛП в крови, делится на несколько фракций:
- «плохой» холестерин (LDL, ЛПНП) – это низкоплотные ЛП, которые при наличии провоцирующих факторов «теряют» некоторое количество свободного холестерина, оседающего на внутренней выстилке артерий;
- «хороший» холестерин (HDL, ЛПВП) – это высокоплотные ЛП, которые обладают противоположным действием, т. е. они очищают сосуды, захватывая скопившийся в них холестерин и выводя его с жёлчью.
При диагностике устойчивого превышения уровня холестерина ( гиперхолестеринемии ) основное внимание уделяется концентрации ЛПНП, как самой атерогенной фракции, но наиболее точную информацию представляет соотношения ЛПНП (70–75 %) и ЛПВП (25–30 %), т. к. увеличение одного показателя может оказаться просто случайностью.
Всем людям необходим полный спектр липопротеидов, но только в определённом количестве, которое зависит от особенностей конкретного организма.
Нормы холестерина у женщин по каждому возрасту приведены в таблице среднестатистических показателей:
| Возраст, лет | Оптимальная концентрация холестерина в сыворотке крови, ммоль/л | ||
| «хороший» ХС (ЛПВП) | «плохой» ХС (ЛПНП) | общий ХС (ОХС) | |
| 02–04 | —— | —— | 2,90–5,18 |
| 05–09 | 0,93–1,89 | 1,76–3,63 | 2,26–5,30 |
| 09–14 | 0,96–1,81 | 1,76–3,52 | 3,21–5,20 |
| 15–19 | 0,91–1,91 | 1,53–3,55 | 3,08–5,18 |
| 20–24 | 0,85–2,04 | 1,48–4,12 | 3,16–5,59 |
| 25–29 | 0,96–2,15 | 1,84–4,25 | 3,32–5,75 |
| 30–34 | 0,93–1,99 | 1,81–4,04 | 3,37–5,96 |
| 35–39 | 0,88–2,12 | 1,94–4,45 | 3,63–6,27 |
| 40–44 | 0,88–2,28 | 1,92–4,51 | 3,81–6,53 |
| 45–49 | 0,88–2,25 | 2,05–4,82 | 3,94–6,86 |
| 50–54 | 0,96–2,38 | 2,28–5,21 | 4,20–7,38 |
| 55–59 | 0,96–2,35 | 2,31–5,44 | 4,45–7,77 |
| 60–64 | 0,98–2,38 | 2,59–5,80 | 4,45–7,69 |
| 65–69 | 0,91–2,48 | 2,38–5,72 | 4,43–7,85 |
| 70+… | 0,85–2,38 | 2,49–5,34 | 4,48–7,25 |
Молодые девушки (14–30 лет) обычно имеют низкие показатели – 3,21–5,75 ммоль/л, поскольку их репродуктивная система активно использует липиды для воспроизводства половых гормонов. Позже (30–40 лет), когда интенсивность метаболизма снижается, и организм уже не в состоянии удалять экзогенный холестерин с прежней скоростью, безопасный уровень немного возрастает – 3,37–6,27 ммоль/л.
В зрелом возрасте ( 40–50 лет ) происходит спад детородной функции, т. е. уменьшается производство эстрогенов, стабилизирующих концентрацию липидов, соответственно их норма становится ещё выше – 3,81–6,86 ммоль/л. При наступлении менопаузы ( 50–60 лет ) из-за прекращения работы яичников большая часть холестерина и вовсе остаётся невостребованной, что повышает его значение – 4,20–7,69 ммоль/л
У пожилых женщин ( 60–70 лет ) достаточное накопление вредных веществ, а также хронические заболевания неизбежно ведут к росту холестерина в крови – 4,45–7,25 ммоль/л и примерно таким его уровень должен быть уже постоянно.
Нормальный уровень холестерина в крови у женщин, вынашивающих ребёнка может отличаться от стандартного в 1,5–2 раза , что обусловлено его высокой потребностью для синтеза «гормона беременности» – прогестерона. Кроме того, он требуется для формирования нового органа – плаценты и витамина D, способствующего всасыванию кальция, в котором нуждается организм малыша.
У беременных приемлемая концентрация холестерина также зависит от возраста:
| Возраст, лет | Нормальный уровень ОХС в крови на 2–3 триместре, ммоль/л |
| 16–19 | 6,16–10,36 |
| 20–24 | 6,27–11,21 |
| 25–29 | 6,64–11,40 |
| 30–34 | 6,73–11,94 |
| 35–39 | 7,26–12,69 |
| 40–45 | 7,62–13,85 |
После родов показатели, как правило, восстанавливаются, однако иногда они могут сохраняться вплоть до завершения периода лактации – это допустимый вариант физиологической нормы.
Поводом для беспокойства становится превышение обычного уровня холестерина более чем в 2–2,5 раза: в этом случае он представляет угрозу, как для здоровья самой женщины, так и для развития плода.
Причиной гиперхолестеринемии может стать внутренний сбой в организме или воздействие на него извне:
- генетические аномалии – алипопротеинемия, эндогенная гиперлипидемия, полигенная и наследственная гиперхолестеринемия ;
- нарушение работы эндокринной системы – гипофункция щитовидки (гипотиреоз), сахарный диабет 1 и 2 типа;
- заболевания репродуктивных органов – синдром поликистозных яичников (СПКЯ) и миома матки;
- болезни почек и печени – гепатит, цирроз, механическая желтуха, пиелонефрит, почечная недостаточность;
- нездоровый образ жизни – несбалансированное питание, низкая физическая активность, лишний вес, систематическое недосыпание и стрессы;
- приём определённых медикаментов – бета-адреноблокаторов, диуретиков тиазидного ряда, стероидных и противосвёртывающих препаратов.
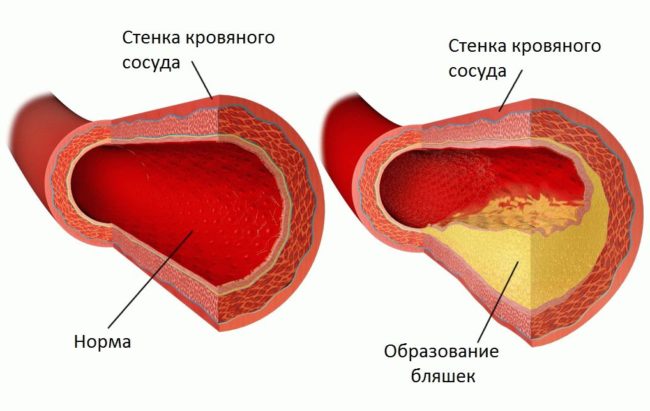
Образование отложений на стенках сосудов вследствие повышенного уровня холестерина в крови.
Устойчиво высокое содержание холестерина в крови приводит к образованию атеросклеротических бляшек , последствия которых зависят от места их локализации:
- сердечная мышца – инфаркт, прогрессирующая стенокардия, ишемия (ИБС), митральный стеноз и сердечная недостаточность;
- головной мозг – инсульт, мигрень, внутримозговое и субарахноидальное кровоизлияние, развивающееся слабоумие (деменция);
- нижние конечности – воспаление вен (тромбофлебит) и омертвение тканей (гангрена) ног, незаживающие язвы, эндатериит.
Реже холестериновые отложения накапливаются в сосудах почек, ЖКТ, глаз или в основной артерии организма – аорте: последнее наиболее опасно, поскольку может привести к повреждению целостности её стенок, что в 90 % случаев оканчивается массивной кровопотерей и смертью.
Начальные стадии гиперхолистеринемии не сопровождается никакими внешними изменениями, поэтому визуально её можно обнаружить только когда уже начинают проявляться очевидные симптомы атеросклероза:
- дискомфорт, боль в сердце и подреберье, нестабильный сердечный ритм;
- повышение давления (гипертония), головокружение, помутнение зрения;
- отекание, боль, онемение, нарушение терморегуляции (зябкость) рук и ног;
- хроническая усталости, слабость, сонливость или, наоборот, бессонница;
- неприятный запах изо рта (галитоз), расстройство стула (диарея) или запор
Иногда липидные отложения формируют небольшие округлые плоскости (ксантомы) на лице, руках и других частях тела (реже), а также дуги или ободки (геронтоксоны) светло-серого цвета на внешней границе радужной оболочки глаза.
Ксантомы как следствие развития атеросклероза.
Уменьшать концентрацию холестерина в крови необходимо комплексно: для этого диета подключается одновременно с физическими нагрузками и, если требуется, назначаются лекарственные средства.
Если гиперхолестеринемия – это следствие другого заболевания, то изначально его нужно вылечить или взять под контроль, если оно неизлечимо.
Для снижения уровня холестерина в крови хорошо подходит специальная гипохолестериновая диета (стол) № 10 , разработанная М. И. Певзнером:
Ограничение высокохолестериновой пищи – жирного мяса, птицы с кожей, сала, субпродуктов и цельного молока.
Весь суточный рацион делится на 5–6 небольших приёмов пищи. Для перекуса можно съесть, например, яблоко, апельсин, огурец или стаканчик обезжиренного йогурта.
Как повысить уровень хорошего холестерина.
Нездоровый образ жизни негативно сказывается на проницаемости и эластичности сосудов, что провоцирует дополнительный рост холестерина, поэтому при гиперхолестеринемии его рекомендуется изменить:
- отказаться от курения и распития алкоголя;
- не употреблять кофеиносодержащие напитки;
- по возможности избегать стрессов и конфликтов;
- спать достаточное количество времени (8 часов);
- нормализовать и поддерживать массу тела;
- регулярно заниматься адекватным спортом.
В качестве физической нагрузки хорошо подходят аэробные упражнения: плаванье, интенсивная ходьба, бег, кардиогимнастика и ритмичные танцы. Во время занятий важно следить, чтобы пульс не увеличивался более чем на 80 % от привычной частоты.
Если уровень холестерина сильно превышает допустимый предел и его долгое время не удаётся снизить немедикаментозными способами, то пациентам назначают гиполипидемические средства :
- статины (аторвастатин, розувастатин, симвастатин) – угнетают выработку ферментов, необходимых для процесса синтеза холестерина;
- фибраты ( фенофибрат , ципрофибрат) – связываются с жёлчной кислотой и снижают активную продукцию холестерина печенью;
- никотиновая кислота (она же ниацин, витамин PP и B3) – тормозит усвоение жиров, уменьшая вязкость крови, что улучшает весь кровоток.
Также если в рационе недостаточное количество полиненасыщенных жирных кислот (ПНЖК) Омега-3 (20–25 %), то врач может порекомендовать принимать их в виде препаратов – Омакор, Норвесол, Витрум Кардио.
Грамотно подобранная схема лечения быстро даёт результат: первый эффект заметен уже через 1,5–2 недели после начала приёма медикаментов, а через 1 месяц он максимально проявляется и удерживается на протяжении всей терапии. Сколько она будет продолжаться, зависит от тяжести ситуации: обычно 1 курс длится 45–60 дней, после которых, врач может уменьшить дозировку или отменить приём лекарств.
Иногда добиться стабилизации липидного обмена не удаётся и тогда для поддержания нормального уровня холестерина принимать гиполипидемические препараты нужно пожизненно.
Относительно здоровым молодым женщинам определение липидного профиля (липидограмму) достаточно проводить 1 раз в 2–4 года, после начала менопаузы чаще – 1 раз в год. При планировании зачатия и беременности уровень холестерина желательно отслеживать каждые 3 месяца.
В некоторых случаях чтобы получить корректные данные требуется сдавать кровь на анализ повторно, т. к. на результат влияет множество факторов: место забора материала (из пальца или из вены), на голодный желудок (натощак) или после еды, менялась ли лаборатория и т. д.
Направление на биохимический анализ крови можно получить у врача общей практики или участкового терапевта, который также выдаёт базовые рекомендации по коррекции уровня холестерина. При наличии серьёзных оснований, т. е. уже имеющемся атеросклерозе и сопутствующих сердечно-сосудистых осложнениях, лечением занимается кардиолог.
У женщин холестерин ниже нормы часто бывает из-за приёма прогестиносодержащих препаратов, увлечения растительными диетами или голодания. Такая гипохолестеринемия не опасна – она лечится подбором компенсирующих препаратов и употреблением насыщенной жирами пищи.
Если внешние факторы отсутствуют, то возможно наличие скрытых негативных процессов в организме: поражения печени, общей интоксикации или локальной инфекции.
Важно понимать, что нарушение липидного обмена проявляется постепенно, т. е. высокий или низкий уровень холестерина не отразиться на здоровье сразу, но если своевременно не принять меры, то он повлияет не только на самочувствие, но и дальнейшую дееспособность.
источник
Сегодня поговорим об обследованиях и мерах снижения холестерина.
Сердечно-сосудистые заболевания по-прежнему являются лидирующей причиной смертности во всем мире.
Повышенный ХС является фактором риска развития сердечно-сосудистых заболеваний. Но на этот фактор можно повлиять и тем самых снизить риск.
Существуют 2 вида повышенного холестерина:
- Первичная или семейная/генетическая гиперхолестеринемия (обусловлена повреждением генов и передаются от отца/матери);
- Вторичная (алиментарная или при сопутствующих заболеваниях).
Для постановки диагноза необходимо:
- пройти обследования;
- обсудить мероприятия по коррекцию образа жизни с врачом;
- определиться с тактикой по снижению.
- общий холестерин (ОХ);
- триглицериды (ТГ);
- липопротеины высокой плотности (ЛПВП) — «хороший холестерин»;
- липопротеины низкой плотности (ЛПНП) — « плохой холестерин» и главный фактор образования бляшек на сосудах»;
- коэффициент атерогенности (КА) — это соотношение «полезных» и «вредных» жиров в крови пациента, которое рассчитывается по формуле.
Аорта, нижняя полая вена, сосуды головы и шеи
В зависимости о поражения сосудов, возникают осложнения — инфаркт, инсульт, почечная недостаточность, поражение сосудов нижних конечностей.
Изменить питание, добавить умеренные физические нагрузки, исключить вредные привычки.
Если у вас имеются хронические ССЗ (ишемическая болезнь сердца, гипертоническая болезнь, были инфаркты, инсульты), то сразу с коррекцией образа жизни назначаются препараты, снижающие холестерин — производиться подбор дозы, выбирается группа, чаще всего это статины и далее после выполнения всех рекомендаций производиться конторль.
Если же заболеваний никаких нет, и вы случайно при профилактическом обследовании выявили повышенный холестерин, то начинаем с диагностики и изменения образа жизни, для профилактики возникновения ССЗ.
И сразу о первом пункте лечения гиперхолестеринемии — диете.
У пациентов без ССЗ и факторов риска правильного подобранного питания будет достаточно, для снижения рисков развития ССЗ.
У пациентов с ССЗ и факторами риска, диета идёт в комбинации с препаратами, о них расскажу в ниже.
Диетотерапия рекомендуется в течении длительного времени до 6 месяцев, уровень ХС и ЛПНП определяют каждые 6-8 недель. Постепенные изменения в диете дают наилучшие результаты.
Регулярные интенсивные физические нагрузки, контроль за массой тела, отказ от курения помогают снизить уровень общего ХС, ЛПНП и увеличить уровень ЛВПН.
- Контроль калорийности рациона с учётом индивидуальных показателей;
- Достижение или поддержание нормальной массы тела (ИМТ Насыщенные: пальмовое масло, майонезные соусы, видимый жир на мясных продуктах, колбасные изделия, маргарин — исключить;
Доказано, что снижение потребления насыщенных жиров и увеличение ПНЖК снижают риск развития коронарного атеросклероза.
- Представители: яичные желтки, почки, печень, жирная сметана, сыр, молоко;
- Нет холестерина в овощах, фруктах, зерновых;
- Увеличение потребления сложных углеводов и уменьшение количества легкоусвояемых (сахара);
Доказано, что у лиц, диета которых состоит из овощей, зерновых и других сложных углеводов, как правило, более низкий уровень заболеваемости ССЗ.
- Увеличение доли растительных белков (бобовые и грибы) в диете (не менее 50%) по отношению к животным.
Первое место в медикаментозной профилактике атеросклероза и снижения смертности современные, международные, клинические рекомендации ставят назначение и длительный прием — статинов.
Вокруг этих препаратов с самого начала их появления ходит множеством мифов и легенд. Разберем некоторые из них!
Это соображение актуально только для небольшой группы пациентов.
Начнем с того, что уровень ХС, в отличие, скажем, от триглицеридов, очень мало зависит от образа питания: лишь 20–30% ХС поступает в организм с пищей, остальное синтезируется в печени и других тканях.
Пациентам с любыми клинически проявлениями атеросклероза, статины должны быть назначены после установления диагноза, поскольку целью лечения в данном случае будет не столько «нормализация» уровня ЛПНП, сколько прекращение роста бляшки и ее стабилизация.
Повышение уровней печеночных ферментов (АЛТ,АСТ), достоверно связанное с приемом статинов, встречается нечасто
По данным исследований, в которых статины принимались на протяжении 5 лет, частота клинически значимого (т. е. >3 верхних границ нормы повышения АЛТ,АСТ) варьировала в пределах 1,2–3,3%. Частота тяжелой печеночной недостаточности составляет 0,5–1% случаев на 100 000 пролеченных в год статинами.
Омега-6 жиры необходимы организму, и мы получаем их с пищей!
Некоторые доказательства свидетельствуют, что повышенное потребление омега-6 жиров может снизить заболеваемость ишемической болезнью сердца.
В противоположность этому имеются опасения, что высокий уровень омега-6 жиров может ухудшить сердечно-сосудистый риск за счет усиления воспаления.
В целом, убедительных доказательств пользы или вреда омега-6 жиров при сердечно-сосудистых заболеваниях нет.
Мало кто отменит прием препаратов для лечения артериальной гипертензии при снижении давления.
Следует помнить, что в исследованиях статинов, где были достигнуты прекрасные результаты с позиции влияния на прогноз, препараты принимали в высоких дозах в течении нескольких лет.
В тех случаях, когда достигнут целевой уровени ЛПНП, снижение дозы с высокой вероятностью приведет к ускользанию эффекта и следовательно — к прогрессированию атеросклероза.
К разновидности этого мифа относится идея курсового приема гиполипидэмических препаратов, которая ничуть не менее продуктивна, чем идея курсами чистить зубы.
Таким образом, прием препаратов должен быть непрерывным на протяжении многих лет. Фактически это означает пожизненный прием препаратов при их переносимости.
Несмотря на то что патогенез острого коронарного исндрома и ишемического инсульта практически не отличаются, тем не менее пациенты, перенёсшие инсульт, очень редко получает адекватную гиполипидемическую терапию.
В то же время существуют убедительные данные, что высокая доза статинов улучшает прогноз после инсульта.
Согласно рекомендациям по инсульту Американской ассоциации сердца, единственной группой лекарственных препаратов, обладающих нейропротекторным действием, являются именно статины.
В этом утверждение содержится два заблуждение, каждое из которых требует разъяснения.
Вызывают ли статины диабет? Формально да. Один новый случай сахарного диабета на 255 пролеченных пациентов в течение четырёх лет.
Эти данные были получены и в исследованиях JUPITER и PROVE-IT и впоследствии подтверждённые в ряде метаанализов.
Является ли этот статистический феномен клинический значимым?
Очевидно, нет. Соотношение риск/польза явно смещается в сторону продолжение терапии: на один экстра-случай СД приходится 5-6 спасённых жизней или предотвращенных сердечно-сосудистых катастроф.
источник
Болезни сердца и сосудов в современном обществе являются самой частой причиной утраты трудоспособности и получения инвалидности. Методики лечения этих патологий в последние два десятилетия активно совершенствуются. В современном обществе уже не являются безнадёжными многие проблемы — ишемическая болезнь сердца, нарушения сердечного ритма. Развитию техники операций противопоставляются методы профилактики сердечно-сосудистых болезней. Здесь главенствующую роль занимает поддержание нормального уровня холестерина крови. Этот показатель важен для всех женщин, перешагнувших определённый возраст. Нормы для каждой возрастной группы отличаются.
Человек ежедневно потребляет с пищей три вида питательных веществ — белки, углеводы, жиры (липиды). Первые успешно используются в качестве строительного материала для скелетных мышц. Вторые служат источником энергии для всех видов клеток и тканей. Жиры в этом перечне являются, пожалуй, самыми специфичными соединениями. При их расщеплении образуется громадное количество энергии. Однако организм не привык тратить такую ценность при наличии углеводов. Жиры всегда были стратегическим запасом, предусмотренным умной природой для того, чтобы человек мог пережить различные стрессы и катаклизмы.
Все жиры поступают в организм с пищей. Они перерабатываются пищеварительными соками в более простые химические соединения. Последние успешно всасываются в кровь через ворсинки, в большом количестве расположенные в тонком кишечнике. Отсюда путь жиров лежит в печень. Именно здесь происходит перераспределение различных видов липидов в ту форму, в которой они могут путешествовать дальше по просторам организма. Такая необходимость возникает В печени образуется четыре разных вида липидов:
- хиломикроны (ХМ) являются, пожалуй, самыми громоздкими химическими соединениями. В этой форме липиды снаружи окружены тонкой плёнкой из белка;
- липопротеины низкой (ЛНП) и очень низкой плотности (ЛОНП). В этих веществах изменяется пропорция липидов и белка в сторону последнего;
- липопротеины высокой плотности (ЛВП) содержат самый большой процент белка;
- холестерин, имеющий сложное химическое строение и активно использующийся клетками и тканями организма.
Липиды играют в организме важную роль. Они входят в состав оболочек клеток — фосфолипидов. Особенно много жиров обнаруживается в головном мозге и периферических нервах. Специфическое жироподобное вещество миелин успешно играет роль электрической изоляции в нервных волокнах. Избыток жира активно запасает организмом в подкожно-жировой клетчатке.
Холестерин выполняет в организме много полезных функций. Из него специфические органы — железы внутренней секреции — вырабатывают стероидные гормоны, в том числе половые и глюкокортикоидные. Кроме того, на основе холестерина образуется витамин Д, участвующий в росте и формировании костей и зубов. Холестерин также входит в состав оболочек клеток.
Количество вырабатываемых разновидностей липидов является, по сути, реализацией генетической программы, заложенной в будущий организм в момент зачатия. Однако в циркуляции жиров в крови есть и оборотная сторона. ЛОНП и ЛНП способны проникать во внутреннюю стенку оболочки сосудов — интиму. Со временем липиды группируются, образуя атеросклеротическую бляшку, после чего в эти области откладывается холестерин и кальций. Мягкая бляшка превращается в твёрдую, через которую с трудом просачивается кровь. Кроме того, с течением времени многочисленные отложения холестерина и кальция приводят к тому, что на поверхности бляшки образуется язва, которую организм стремится закрыть кровяным сгустком.
Таков механизм инфаркта миокарда — отмирания участка сердечной мышцы из-за отсутствия кровотока. Аналогичная ситуация наблюдается при инсульте. Только здесь в роли жертвы нехватки крови выступает группа нервных клеток. Атеросклероз — универсальный процесс, который поражает все артериальные сосуды — верхних, нижних конечностей, шеи, внутренних органов. Липопротеины высокой плотности играют в процессе образования бляшек положительную роль, вытягивая липиды низкой плотности и холестерин из стенок сосудов.
Все разновидности жиров, циркулирующих в крови, собраны под общим названием липидограмма. Для женщин разного возраста существуют свои нормативные показатели.
| Возраст, лет | Общий холестерин, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
| 20–25 | 3,16–5,59 | 1,48–4,12 | 0,85–2,04 |
| 25–30 | 3,32–5,75 | 1,84–4,25 | 0,96–2,15 |
| 30–35 | 3,37–5,96 | 1,81–4,04 | 0,93–1,99 |
| 35–40 | 3,63–6,27 | 1,94–4,45 | 0,88–2,12 |
| 40–45 | 3,81–6,53 | 1,92–4,51 | 0,88–2,28 |
| 45–50 | 3,94–6,86 | 2,05–4,82 | 0,88–2,25 |
| 50–55 | 4,2–7,38 | 2,28–5,21 | 0,96–2,38 |
| 55–60 | 4,45–7,77 | 2,31–5,44 | 0,96–2,35 |
| 60–65 | 4,45–7,69 | 2,59–5,8 | 0,98–2,38 |
| 65–70 | 4,43–7,85 | 2,38–5,72 | 0,91–2,48 |
| >70 | 4,48–7,25 | 2,49–5,34 | 0,85–2,38 |
Приведённые нормы используются для оценки липидограммы здоровых женщин. При наличии рисков сердечно-сосудистых болезней или уже имеющихся проблем используются видоизменённые нормативы.
| Показатель липидограммы | Норма для больных сахарным диабетом, атеросклерозом сосудов шеи и конечностей | Норма для больных, перенёсших инсульт, инфаркт миокарда, операции на сердце |
| Общий холестерин | Менее 4,5 ммоль/л | Менее 4 ммоль/л |
| ЛПНП | Менее 2,5 ммоль/л | Менее 2 ммоль/л |
| ЛПВП | Более 1,2 ммоль/л | Более 1,2 ммоль/л |
Показатели липидограммы могут изменяться как при заболеваниях, так и в здоровом организме при определённых обстоятельствах. Повышенное количество липидов низкой и очень низкой плотности в крови наблюдается в следующих случаях:
- при употреблении продуктов, содержащих большое количество сахара;
- при употреблении алкогольных напитков различной крепости;
- при высоком уровне в крови гормона поджелудочной железы инсулина.
Кроме того, высокий уровень ЛОНП и ЛНП могут вызвать:
- курение;
- интенсивная эмоциональная перегрузка и стрессовые ситуации;
- заболевания печени;
- застой в желчном пузыре и наличие в нём конкрементов.
Отдельно необходимо упомянуть о семейной дислипопротеинемии. Это заболевание имеет ярко выраженный наследственный характер и встречается у подавляющего большинства кровных родственников в семье. Генетическая программа, в соответствии с которой работают клетки печени, изменяется пути химических превращений жиров. В крови содержится очень много холестерина, ЛНП И ЛОНП. У таких людей очень высок риск тотального поражения всех артериальных сосудов атеросклеротическими бляшками. Низкий уровень ЛНП и ЛОНП на практике встречается очень редко. Предпринимать какие-либо действия в этом случае не стоит. Однако у такого человека достоверно ниже риск развития атеросклеротических бляшек в сосудах.
Низкий уровень ЛПВП повышает риск развития атеросклероза. В сравнении с ЛНП зависимость носит обратный характер. Липопротеины высокой плотности снижаются в следующих ситуациях:
- болезни печени;
- нарушение обмена углеводов из-за дефицита инсулина (сахарный диабет);
- семейная дислипидемия;
- острые инфекционные заболевания.
Чрезмерное повышение уровня ЛПВП по сравнению с нормативными показателями встречается крайне редко. У таких людей минимален риск развития атеросклероза сосудов.
Беременность — особый период в жизни женщины. Материнский организм перестраивает всю свою работу с целью обеспечить потребности растущего внутриутробного плода. Обмен жиров также изменяется в сторону повышения уровня холестерина. Нормальные показатели липидограммы у беременных женщин в 1,5–2 раза выше обычных. Основное повышение липидов крови происходит во втором и третьем триместре.
| Возраст женщины | Нормальный уровень холестерина крови, ммоль/л |
| 15–20 | 6,16–10,36 |
| 20–25 | 6,32–11,18 |
| 25–30 | 6,64–11,40 |
| 30–35 | 6,74–11,92 |
| 35–40 | 7,26–12,54 |
| 40–45 | 7,62–13,06 |
| 45–50 | 7,88–13,12 |
Липидограмма представляет собой больше, чем простой набор малопонятных цифр. Каждая женщина по достижении сорока лет должна знать свой уровень холестерина и других разновидностей липидов. Своевременная корректировка патологических отклонений — верный способ снизить риск тяжёлых сердечно-сосудистых заболеваний.
источник