
Определить уретрит помогают лабораторные методы. Они занимают основное место в диагностике этой патологии. Основные способы, которые используются, чтобы выявить уретрит, следующие:
- Бактериоскопический – осмотр взятого материала под микроскопом.
- Бактериологический – посев материала на специальные среды и изучение внешнего вида выросших колоний.
- Серологический – определение антител (иммуноглобулинов разных классов) к наиболее распространенным и вероятным возбудителям уретрита. Иммуноглобулины могут быть системными (класс G и М) и местными (класс А, они синтезируются локально в слизистой оболочке).
- ПЦР-диагностика – выявление в крови или других биологических средах (моча, отделяемое уретры, цервикального канала) определенных генетических последовательностей, характерных для того или иного возбудителя.
- Общеклинический – исследование мочи и крови стандартными методами для оценки наличия и степени воспалительного процесса. Эти анализы назначаются практически каждому человеку, обратившемуся за медицинской помощью.
Чтобы установить правильный диагноз уретрита (при наличии подозрительных клинических признаков или воспалительных изменений в общеклиническом анализе мочи), необходимо в первую очередь исследовать отделяемое из уретры. Но некоторые факторы могут исказить достоверность этого анализа, поэтому врачи придерживаются определенных правил при заборе материала.
Правила получения отделяемого из уретры разнятся у женщин и мужчин.
У женщин эти правила включают в себя:
- сбор материала не раньше чем через 1 час после мочеиспускания;
- используют стерильный ватный тампон. Если отделяемого нет, то специальный эндобраш (кисточка наподобие маленького ершика), который несколько раз поворачивают по часовой стрелке, вводят в уретру на глубину 2-4 см.
У мужчин правила сбора следующие:
- после последнего мочеиспускания должно пройти 2 часа и более;
- вводят эндобраш в уретру на 2-4 см и вращают 2-3 раза по часовой стрелке.
В тех случаях, когда уретрит протекает с невыраженной симптоматикой, и при хронических формах взятие отделяемого с помощью эндобраша оказывается не всегда информативным. Поэтому таким пациентам врачи проводят аккуратное соскабливание слизистой оболочки, используя ложку Фолькмана. Эта процедура нормально переносится, может ощущаться незначительный дискомфорт во время ее проведения.
Полученный материал либо подвергают микроскопии (бактериоскопический метод), либо сеют на среды (бактериологический метод). С помощью микроскопического исследования удается быстро и без труда выявить трихомонад и гонококков (в отношении других возбудителей метод менее чувствителен). Но их отсутствие в мазке не говорит, что они как причина уретрита исключены. В этом случае при наличии подозрительной клинической симптоматики показано проведение полимеразной диагностики. Обнаружение в мазке более 5 лейкоцитов в одном поле зрения — это достоверный признак воспалительного процесса в уретральной зоне, который и называется уретрит.
Таким образом, с помощью микроскопии можно диагностировать:
- факт уретрита (наличие воспаления);
- его причину (конкретного возбудителя, особенно если это гонококк или трихомонады), которая влияет на дальнейшую тактику ведения пациента.
Преимущество бактериологической диагностики уретрита в возможности определения чувствительности причинных микробов к антибиотикам, чтобы врач изначально мог назначить тот, который будет наиболее эффективен у данного пациента.
Первоначально при наличии жалоб на учащение мочеиспускания и его болезненность врач предполагает уретрит, поэтому и назначает общий анализ мочи. Если в нем (или в анализе по Нечипоренко) выявляются лейкоциты в большом количестве или бактерии, рекомендуется проведение трехстаканной пробы.
3-стаканная проба помогает провести топическую диагностику поражения мочевыделительной системы, т.е. определить, какой орган конкретно воспален.
С ее помощью также можно оценить:
- численность возбудителей в 1 мл мочи;
- их вид;
- чувствительность к антибактериальным препаратам.
Особенно информативна эта проба, если причиной заболевания стали условно-патогенные микробы (если другие методы их не выявляют):
- стафилококки;
- стрептококки;
- протей;
- кишечная палочка и т.д.
С помощью этого анализа удается понять, в каком из отделов мочевой системы развилось воспаление. Результаты интерпретируются следующим образом:
- уретрит — это когда патологические изменения выявляются в первой порции мочи;
- простатит и цистит приводит к появлению большого количества лейкоцитов во второй порции мочи;
- пиелонефрит – воспаление почек – обуславливает появление лейкоцитов во всех трех пробах.
В некоторых случаях для уточнения характера поражения слизистой врач может проводить уретроскопию. Это эндоскопический метод, выполняемый под обезболиванием. Чаще всего используют современные высокоэффективные местные анестетики; раньше для этого использовали наркоз, но из-за его побочных эффектов сейчас отказались от этого метода обезболивания.
В просвет мочеиспускательного канала вводится специальный тончайший зонд с видеокамерой, а на экране выводится изображение. Такую диагностику проводят, чтобы установить особенности поражения уретры, а также при наличии простатита или воспаления семенных пузырьков.
Уретроскопия может выполняться как у мужчин, так и у женщин. Существует 2 разновидности этого метода:
- ирригационная уретроскопия – чтобы улучшить визуализацию мочеиспускательного канала, в мочевой пузырь вводят физиологический раствор;
- сухая уретроскопия – вместо жидкости по мере продвижения уретроскопа врач наполняет мочевой пузырь газом.
В зависимости от того, как протекает уретрит, уролог выбирает наиболее информативный метод из рассмотренных. Помимо воспалительного поражения мочеиспускательного канала, с помощью уретроскопии врач может выявить:
- инородные тела;
- кисты;
- опухолевые поражения;
- дистрофические процессы слизистой, часто развивающиеся у женщин в климактерическом возрасте.
Метод практически не имеет противопоказаний. Только запущенный уретрит ограничивает его применение, т.к. из-за выраженного воспалительного процесса при введении уретроскопа существует очень высокий риск разрыва мочеиспускательного канала. В этом случае диагностика основывается только на результатах лабораторных исследований.
В течение нескольких дней после проведения уретроскопии могут отмечаться некоторый дискомфорт, связанный:
- с наличием необильных кровянистых выделений из уретры;
- с болезненностью во время похода в туалет «по-маленькому».
Если после проведения процедуры повышается температура тела, ослабевает струя мочи или имеется кровотечение, которое не останавливается – надо срочно идти к урологу. Эти симптомы могут указывать на возможные осложнения уретроскопии, которых не лишен ни один метод инвазивной (связанной с непосредственным проникновением аппаратуры в организм человека) диагностики и уретроскопия – не исключение.
Чтобы выявить хламидийный уретрит, могут применяться следующие методы:
- Бактериоскопический, при котором в тканях определяют наличие хламидий (они располагаются внутриклеточно). Метод в отношении хламидиоза низкочувствительный – только у 10-20% больных хламидийным уретритом удается выявить этот микроорганизм. Информативность метода повышает иммунофлюоресценция. Для этого препарат обрабатывают антителами, а затем просвечивают в люминесцентном свете. При наличии хламидий выявляется желто-зеленое свечение. Эта разновидность бактериоскопического метода достаточно информативна. Так, примерно у 70-75% инфицированных пациентов удается установить причину уретрита.
- Бактериологический метод. Он заключается в том, что полученный материал (отделяемое из уретры) вводят в культуру клеток. Использовать для этого искусственные питательные среды нельзя, т.к. на них хламидии не растут. Метод высокочувствителен – у 75-95% людей с хламидийным уретритом выявляются причинные микроорганизмы. Из-за трудоемкости в клинической практике он распространен незначительно. Обычно его используют для контроля полного излечения. Он окажется неинформативным, если будет проведен во время приема антибиотиков или в течение 1 месяца после окончания антибактериальной терапии.
- Серологические методы. В крови определяют титр иммуноглобулинов класса G к хламидиям, если имеется генерализованная форма инфекции или же материал невозможно получить, т.к. органы расположены в труднодоступных для неинвазивной диагностики местах (например, простата, яички, яичники и т.д.). Но для выявления уретрита проводят изучение местного иммунитета – определяют титр иммуноглобулинов А в уретральном канале. Однако у метода есть два недостатка. Он не подходит для диагностики острого хламидийного уретрита, т.к. в ответ на инфицирование антитела появляются не сразу, а спустя какое-то время. Метод нельзя использовать, чтобы оценить, излечился ли пациент или нет, из-за того что титр иммуноглобулинов еще долго остается повышенным. Особенно ценны серологические методы для выявления вялотекущих и бессимптомных форм уретрита, но когда имеется поражение органов малого таза. В этом случае метод информативен в 95% случаев инфицирования.
- ПЦР-диагностика. Чувствительность этого метода составляет практически 100%, т.е. он позволяет выявить почти всех инфицированных хламидиозом пациентов. Подвергать исследованию можно различный биологический материал. Но у мужчин обычно используют первую порцию мочи, полученную сразу после пробуждения (при этом подмываться не надо, чтобы не исказить результаты анализа), а у женщин цервикальную слизь (если в ней выявлены хламидии, то они есть и в мочеиспускательном канале). Главное преимущество ПЦР-диагностики — это одномоментное обнаружение нескольких возбудителей уретрита в одном и том же образце биологического материала. Так, в моче или цервикальном секрете помимо хламидий могут быть выявлены разные виды микоплазм и уреаплазм. Однако есть и один недостаток. ПЦР нельзя использовать, чтобы подтвердить полное уничтожение хламидий в организме (излечение от инфекции). Это связано с тем, что с помощью ПЦР выявляются даже нежизнеспособные фрагменты ДНК и РНК, которые сохраняются в организме на протяжении 2-3 месяцев после окончания успешной антибактериальной терапии.
Диагноз гонорейного уретрита в большинстве случаев устанавливают на основании результатов микроскопического исследования отделяемого мочеиспускательного канала. При этом обнаруживаются диплококки, которые напоминают кофейное зерно, состоящее из 2 половин. Они:
- располагаются внутриклеточно,
- имеют разную форму и разную окраску,
- снаружи покрыты капсулой.
Для обнаружения этих возбудителей уретрита проводится также бактериологическое обследование. Взятый материал сеют на мясопептонные среды, а затем изучают характер роста на них.
Гарднереллезный уретрит помогают обнаружить бактериоскопические методы. Взятый материал исследуют в неокрашенном виде и после окраски по Граму.
В первом случае признак, который указывают на гарднереллез — это наличие ключевых клеток. Они представляют собой клетки плоского эпителия, выстилающего уретру, к которым прикреплены гарднереллезные бактерии.
Во втором случае (при окраске препарата) на эту инфекцию указывают:
- отдельные лейкоциты, хаотично разбросанные в полях зрения;
- большое количество бактерий, имеющих отрицательную окраску по Граму, при этом немалая их часть прикреплена к эпителиальным клеткам.
Выявить уретрит, вызванный микоплазмами или уреаплазмами, непросто. Широко распространенные методы микроскопической диагностики оказываются неинформативными из-за большого видового многообразия этих бактерий.
Культуральные методы тоже не всегда информативны, т.к. даже если есть рост на питательных средах — это еще не говорит об инфицировании. Микоплазмы и уреаплазмы могут быть условно-патогенными обитателями мочевых путей мужчин и женщин, не вызывая развития воспалительной реакции.
Поэтому в настоящее время уретрит, который предположительно связан с этими микроорганизмами, является показанием для проведения ПЦР-диагностики.
Уретрит, вызванный вирусами герпеса первого или второго типа, диагностируется с помощью одного из следующих методов:
- микроскопия взятых мазков из локальных высыпаний и уретры. При этом лаборант определяет большое количество гигантских клеток и внутриклеточных включений;
- метод ПЦР для выявления ДНК вируса;
- иммунофлюоресценция – в мазках выявляют ярко-зеленое свечение.
Грибковый уретрит диагностировать легко. При микроскопическом обследовании взятых мазков лаборант видит большое количество мицеллярных нитей, располагающихся в густой слизи. Применять более дорогостоящие методы для диагностики кандидоза нет смысла, т.к. микроскопия высокоинформативна.
Трихомонадный уретрит не представляет трудностей для диагностики, т.к. имеет типичные симптомы (подробнее в разделе «Симптомы уретрита»). Однако окончательно определиться с причинным микроорганизмом (трихомонадами) помогают следующие методы:
- бактериоскопия – даже в неокрашенном препарате лаборант с легкостью выявляет трихомонады;
- бактериологическое исследование, но оно менее распространено, т.к. микроскопия достаточно информативна.
Наличие симптомов уретрита является показанием для проведения лабораторной и/или инструментальной диагностики. Ее задача – подтвердить воспаление мочеиспускательного канала, а также выявить его причину (конкретный микроорганизм). Это помогает врачу провести дифференцированное лечение и вылечить уретрит у пациента.
источник
Цистит.В зависимости от характера цистита (гнойный, катаральный), его распространенности и выраженности воспалительного процесса, слизистая оболочка мочевого пузыря может быть в различной степени гиперемированной, отечной, инфильтрованной, местами с изъязвлениями и участками некроза, инкрустированной солями и т.д. Количество и цвет мочи при этом заболевании нормальные. Моча становится мутной при наличии в ней гноя, крови и других примесей. Кислая реакция мочи наблюдается при циститах, вызванных кишечной палочкой, а щелочная — другими возбудителями. Белок в моче появляется в результате наличия в ней воспалительного экссудата.
Если при остром цистите воспалительный процесс распространяется на всю слизистую мочевого пузыря и характер воспаления гнойный, то лейкоциты покрывают все поле зрения микроскопа, часто появляются неизмененные эритроциты. Эпителиоциты мочевого пузыря в этом случае обнаружить трудно, т.к. поверхностный слой слизистой покрыт гноем. Если же поражены отдельные участки слизистой, то клетки эпителия мочевого пузыря могут обнаруживаться в моче в различном количестве, нередко в виде пластов разной величины. Количество лейкоцитов и эритроцитов при этом может значительно изменяться.
При хроническом цистите с резкощелочной реакцией мочи количество лейкоцитов может варьировать, они частично или полностью разрушаются, образуя слизистый тягучий осадок. Кроме того, обнаруживают небольшое количество неизмененных эритроцитов и единичные эпителиоциты. Почти всегда выявляются фосфаты.
Уретрит.При этом заболевании количество мочи, ее относительная плотность и реакция не изменяются. Содержание белка в моче незначительное либо он отсутствует. При микроскопии осадка обнаруживают увеличенное количество слизи и лейкоцитов. При остром уретрите лейкоцитов в моче больше, чем при хроническом. Располагаются они либо раздельно, либо в виде уретральных нитей.
Простатит.Для хронического простатита характерно скопление в осадке мочи лейкоцитов, которые иногда формируются вместе с клетками эпителия предстательной железы в виде комочков гноя. При этом в препарате видны зерна липидов секрета предстательной железы (продукт нормально функционирующей железы). Количество их уменьшается при нарастании воспалительного процесса и увеличивается при его уменьшении.
Пиелонефрит(воспаление паренхимы почек с вовлечением в процесс почечных лоханок). Большое значение в возникновении и развитии пиелонефрита имеет общее состояние организма и его имунной системы. Инфекция распространяется как гематогенным, так и урогенным путем. Часто поражается одна почка. Различают первичный, неосложненный, или гематогенный, пиелонефрит и вторичный, осложненный, или обструктивный. Первичный пиелонефрит развивается в здоровой почке, вторичный — на фоне органических или функциональных нарушений в почках и мочевых путях.
Острый пиелонефрит может быть одно- и двусторонним. При типичном течении он проявляется симптомами бурно развивающегося инфекционного заболевания (высокая температура, боль в области почек). Количество мочи увеличивается (полиурия), а ее относительная плотность уменьшается, особенно при двустороннем процессе, что объясняется нарушением реабсорбции (прежде всего воды) в дистальных отделах канальцев нефронов.
Моча при пиелонефрите бледноокрашенная, с низкой относительной плотностью и кислой реакцией, мутная (бактериурия). Макрогематурия не характерна, но почти всегда отмечается микрогематурия. В осадке выявляются в основном выщелоченные эритроциты. Лейкоциты покрывают все поле зрения и располагаются раздельно или, что наблюдается чаще, тесными группами разных размеров. В начале заболевания в моче много клеток эпителия почечных лоханок, а в разгар заболевания, когда лоханки покрыты гноем, эпителиоциты единичные, иногда в стадии жировой дистрофии. Для пиелонефрита характерно также появление в моче почечного эпителия, гиалиновых и зернистых цилиндров, небольшого количества мочевой кислоты.
Хронический пиелонефрит. В латентном периоде заболевания осадок мочи скудный, количество лейкоцитов нормальное или несколько повышенное, встречаются единичные выщелоченные эритроциты, почечный эпителий, цилиндры.
В период обострения количество выделяемой мочи увеличивается, плотность ее низкая, цвет бледный, реакция кислая. Осадок часто объемный, гнойный. Микроскопия мочи в этот период соответствует таковой при остром пиелонефрите.
При дифференциальной диагностике с хроническим гломеруло-нефритом следует помнить, что большое количество лейкоцитов и преобладание их над эритроцитами характерно для хронического пиедонефрита.
Важным диагностическим признаком хронического пиелонефрита служит бактериурия в сочетании с повышенной лейкоцитурией.
Гломерулонефрит.В настоящее время общепризнанно, что гломерулонефрит представляет собой имунно-воспалительное заболевание.
Острый гломерулонефрит. Чаще всего возникновение этого заболевания связывают со стрептококковой инфекцией. Основными клиническими симптомами заболевания являются отеки, артериальная гипертензия и гематурия, протеинурия, цилиндрурия.
При остром гломерулонефрите наблюдается нарушение и фильтрации, и реабсорбции. Фильтрация при этом снижается (задерживается вода и натрий); реабсорбция натрия, а вместе с ним и воды, повышается. Таким образом, происходит значительная задержка воды и натрия не только в крови, но и в тканях. При этом заболевании наблюдается олигурия, относительная плотность мочи повышается. Высокая концентрация белка (до 30 г/л) сочетается с гематурией.
Степень гематурии может быть различной: от макро- до микро-гематурии (до 10—15 эритроцитов в поле зрения). При микроскопии мочи наблюдают нормальное или несколько повышенное количество лейкоцитов (до 30 в поле зрения). Эритроциты в различном количестве, часто выщелоченные, иногда неизмененные, особенно при выраженной гематурии. Клетки почечного эпителия в различном количестве, в тяжелых случаях — в состоянии жировой дистрофии. Цилиндры (гиалиновые, зернистые, эпителиальные, буропигментированные, эритроцитарные) — в различном количестве.
Хронический гломерулонефрит развивается как неразрешившийся острый нефрит. Болезнь может выступать в качестве осложнения таких заболеваний, как инфекционный эндокардит, диффузные заболевания соединительной ткани, системные васкулиты. Признается развитие хронического гломерулонефрита без предшествующего острого периода — так называемый первично-хронический гломерулонефрит Основными клиническими симптомами заболевания являются отеки, гипертензия, холестери-немия, протеинурия и гематурия, выраженные в различной степени.
Нефротический синдром(НС) представляет собой клинико-лабораторный симптомокомплекс, характеризующийся массивной протеинурией и нарушениями белково-липидного и водно-солевого обмена. Чаще всего возникает на фоне гломерулонефрита и амилоидоза. Клинически нефротический синдром характеризуется отеками, протеинурией, гипопротеинемией, гиперхолестеринемией. При НС наблюдается выраженная ферментурия. Гипопротеинемия — постоянный симптом НС. Общий белок крови может снижаться до 30 г/л и ниже. Наиболее постоянным симптомом НС в периферической крови является резко повышенное СОЭ (до 70—80 мм/ч), что связывают с диспротеинемией.
Моча мутноватая (примесь липидов), олигурия с высокой относительной плотностью. Реакция щелочная, содержание белка высокое (до 50 г/л). Лейкоцитов и эритроцитов в осадке мочи обычно немного. Эритроциты малоизмененные. Эпителиоциты почек находятся преимущественно в стадии жировой дистрофии. Встречаются гиалиновые, зернистые, эпителиальные, жирно-зернистые, восковидные, гиалиново-капельные цилиндры в большом количестве. Эритроцитарные и буропигментированные цилиндры для этого заболевания не характерны.
Острая почечная недостаточность(ОПН) характеризуется быстро нарастающим нарушением водно-электролитного обмена и кислотно-основного баланса. К преренальным причинам, вызывающим ОПН, относят острую кровопотерю, травматический и операционный шок, некоторые тяжелые инфекции, переливание несовместимой по группе крови; к ренальным — отравления тяжелыми металлами, грибами, антибиотиками и др. Постренальные причины включают сдавление и закупорку мочевых путей при почечнокаменной болезни, гипертрофии предстательной железы. Следует помнить, что эти причины не сразу приводят к развитию ОПН, а лишь в запущенных случаях. Поэтому при анурии следует, в первую очередь, исключить обтурацию мочевыводящих путей, а при необходимости — немедленно ее устранить.
Моча при ОПН имеет вид мыльной воды, относительная плотность низкая. Протеинурия в большинстве случаев умеренная. При микроскопии чаще всего обнаруживаются много лейкоцитов, различное количество эритроцитов, вплоть до макрогематурии. Эпителиоциты почек больших размеров, жирно-перерожденные. Наблюдаются широкие цилиндры — гиалиновые, зернистые, буропигментированные, гиалиново-капельные и т.д.
Мочекаменная болезнь.К этиологическим факторам заболевания следует отнести инфекции, нарушения обмена веществ; питания, эндокринные расстройства, климатический фактор, врожденную патологию мочевыводящих путей (стриктуры, перегибы и т.п.).
В основе камнеобразования в мочевых путях лежат нарушение коллоидно-кристаллоидного равновесия и застой (замедление тока) мочи. При кислой реакции мочи наблюдаются камни, состоящие из солей мочевой кислоты, при щелочной — из фосфатов. Оксалаты могут встречаться как в кислой, так и в щелочной среде.
В течении заболевания различают межприступный период и почечную колику. Почечная колика сопровождается гематурией, наблюдается учащенное болезненное мочеиспускание. Выделение мочи уменьшается, вплоть до анурии.
При отсутствии инфекции в мочевыводящих путях моча в межприступном периоде либо нормальная, либо наблюдается микрогематурия. После приступа почечной колики или во время нее в моче обнаруживаются в большем или меньшем количестве эритроциты и белок.
При микроскопии мочи выявляется нормальное или несколько повышенное количество лейкоцитов и эритроцитов. Эритроциты обычно свежие. Клетки переходного эпителия почечных лоханок встречаются раздельно и группами. Могут наблюдаться гиалиновые и зернистые цилиндры и единичные клетки почечного эпителия. Кристаллы солей образуют либо сростки, либо друзы.
источник
Общий анализ мочи представляет собой диагностическое исследование, которое является обязательным при обращении пациента к врачу с любыми жалобами. Благодаря изучению плотности, консистенции и химического состава мочи медикам удается многое рассказать о функционировании человеческого организма и мочевыделительной системы в частности.
Расшифровка общего анализа мочи заключается в пристальном изучении следующих параметров:
- прозрачность мочи;
- цвет мочи;
- уровень кислотности и удельный вес.
Обязательно оценивается наличие таких показателей, как:
- белок в моче;
- сахар (глюкоза);
- кетоновые тела;
- билирубин;
- эритроциты, лейкоциты;
- клетки эпителиальной ткани и цилиндры;
- гемоглобин.
Общий анализ мочи назначают всем людям в разные периоды жизни, причем независимо от проблемы, с которой он обращается к врачу. Данное исследование позволяет:
- оценить эффективность назначенного лечения и выявить наличие осложнений;
- выявить наличие нарушений функционирования органов мочевыделительной системы;
- оценить функционирование всего организма в целом (в качестве профилактического осмотра).
При помощи анализа мочи можно диагностировать такие заболевания, как сахарный диабет, простатит у мужчин, цистит, уретрит, пиелит, гломерулонефрит и пиелонефрит, заболевания мочеточников и мочевого пузыря еще до появления выраженной клинической симптоматики.
Для того чтобы показатели анализа мочи были достоверными, важно правильно подготовиться к исследованию и собрать мочу в стерильную емкость. Перед забором анализа необходимо произвести тщательный туалет наружных половых органов, промокнув их в последующем одноразовым бумажным полотенцем. Женщинам во время менструации собирать мочу нельзя, так как попадание менструальной крови в контейнер приведет к недостоверным результатам исследования.
Первую порцию мочи следует выпустить в унитаз, затем, не останавливая мочеиспускания, собрать анализ в контейнер. Емкость с собранной мочой следует плотно закрутить и доставить в лабораторию в течение 1-2 часов, дольше контейнер хранить нельзя, так как это может привести к размножению микроорганизмов в моче и получению недостоверных результатов. Для исследования пациенту следует собрать утреннюю порцию мочи.
Таблица результатов анализа мочи взрослого: норма
Слабо выраженный, не резкий
0,033 г / л допустимая норма
В норме не обнаруживается
В норме не обнаруживается
До 3 у мужчин, до 6 у женщин в поле зрения
У мужчин нет, у женщин до 2-3 в поле зрения
Не обнаруживаются в норме
Интенсивность цвета мочи во многом зависит от количества выпитой жидкости и от функции почек. Белый или слишком бледно-желтый цвет мочи, выделяемой в больших количествах характерен для:
- диабета: сахарного и несахарного типа;
- хронической почечной недостаточности.
Насыщенный темно-желтый цвет мочи или выделение мочи цвета «мясных помоев» характерны для:
- мочекаменной болезни;
- злокачественных опухолей в почках;
- инфаркт почек;
- гломерулонефрит;
- туберкулез.
Выделение мочи коричневого цвета (цвета «пива») характерно для гепатита.
Моча здорового человека должна быть прозрачной, при условии, что анализ доставлен в лабораторию не позднее, чем через 2 часа после сбора. При длительном хранении собранной мочи начинают активно размножаться бактерии, что влияет на прозрачность анализа.
Выделение мутной мочи может быть сигналом:
- мочекаменная болезнь;
- цистит;
- пиелонефрит;
- наличие белка в моче;
- соли в моче;
- наличие эпителиальных клеток в моче.
У женщин во время овуляции или при молочнице моча может иметь слегка мутноватый цвет, что связано с попаданием влагалищных выделений в контейнер при сборе анализа.
В норме моча здорового человека имеет не резкий запах. При заболеваниях поджелудочной железы моча может резко пахнуть ацетоном или аммиаком, иметь запах гнилых яблок.
В норме моче здорового взрослого человека имеет слабокислую реакцию. Повышение уровня рН наблюдается при почечной недостаточности, обезвоживании, гиперкалиемии, инфекциях мочевыделительной системы.
Снижение кислотности мочи характерно для туберкулеза, гипокалиемии, сахарного диабета, пищевого отравления, сопровождающегося рвотой.
Удельный вес мочи характеризуется количеством растворенных в моче веществ, а именно мочевой кислоты, креатинина, мочевины, солей. Увеличение удельного веса относительно показателей нормы называют гиперстенурией, это состояние характерно для таких патологий:
- прогрессирование отеков;
- нефротический синдром;
- сахарный диабет;
- токсикоз у беременных женщин;
- использование рентгеноконтрастных веществ (при необходимости диагностических исследований).
Снижение удельного веса мочи (показатели ниже 1017) характерно для таких патологий:
- несахарный диабет;
- острое поражение почечных канальцев;
- хроническая почечная недостаточность;
- повышение показателей артериального давления, обусловленное злокачественными опухолями;
- прием мочегонных препаратов в больших дозах;
- употребление большого количества жидкости.
В моче здорового взрослого человека концентрация белка не превышает 0,033 г/л. При повышении этого показателя можно заподозрить нефротический синдром или наличие выраженного воспалительного процесса в почках. Повышение уровня белка в моче характерно для таких заболеваний:
- острые вирусные инфекции;
- воспалительно-инфекционные заболевания мочевыводящих путей;
- заболевания почек воспалительного характера;
- воспалительные заболевания мочевого пузыря и мочеточников – цистит, уретрит;
- вульвовагинит;
- аденома предстательной железы у мужчин.
Выявление повышенного уровня белка в моче беременной женщины даже при отсутствии каких-либо жалоб, является поводом для немедленной госпитализации пациентки в отделение патологии беременных. Данные изменения в анализе мочи особенно на поздних сроках сигнализируют о позднем токсикозе.
В норме в анализе мочи взрослого человека глюкоза не обнаруживается, наличие сахара в концентрации до 0,8 ммоль/л является допустимым значением и не свидетельствует о патологиях. Повышение уровня глюкозы в моче характерно для таких состояний:
- панкреатит;
- беременность с гестозом;
- заболевания поджелудочной железы;
- сахарный диабет.
Кетоновые тела еще называют аценом, причиной появления этих веществ в анализе мочи является нарушение обмена веществ, при которых поджелудочная железа не справляется с повышенной нагрузкой. Кетоновые тела в норме не обнаруживаются, их содержание в анализе мочи свидетельствует о таких состояниях:
- сахарный диабет;
- острое воспаление поджелудочной железы;
- ацетонемический синдром;
- алкогольная интоксикация;
- нарушение рациона питания (преобладание жирной пищи и большого количества животных белков);
- длительная неукротимая рвота;
- изнурительные диеты;
- тиреотоксикоз;
- болезнь Иценко-Кушинга.
Эпителиальные клетки выявляют в анализе мочи в малых количествах. Они появляются в анализе в результате слущивания в процессе мочеиспускания отмерших клеток эпителиальной ткани со стенок мочевого пузыря. Повышение количества эпителиальных клеток в анализе мочи характерно для воспалительных заболеваний и при отравлениях организма солями тяжелых металлов.
Цилиндром называют белок, который свертывается в просвете канальцев почек и включает в свой состав элементы содержимого этого участка. В анализе мочи здорового взрослого человека в поле зрения обнаруживаются единичные цилиндры.
Появление большого количества цилиндром в анализе мочи сигнализирует о заболеваниях почек, а также может быть признаком гепатита, системной красной волчанки, остеомиелита.
В норме в моче здорового человека гемоглобин не обнаруживается. Появление гемоглобина в анализе мочи в большом количестве характерно для патологий:
- гемолитическая анемия;
- обширные ожоги;
- отравление сульфаниламидными препаратами;
- сепсис.
В организме здорового взрослого человека билирубин выводится с желчью в просвет кишечника, а затем с каловыми массами наружу. В некоторых ситуациях наблюдается резкое увеличение концентрации билирубина в крови, поэтому выведение из организма некоторой части этого вещества берут на себя почки. Основными причинами появления билирубина в анализе мочи являются:
- цирроз печени;
- гепатит, в том числе хронический;
- закупорка просвета желчевыводящих протоков камнями;
- острая или хроническая печеночная недостаточность;
- разрушение эритроцитов крови (наблюдается при серповидноклеточной анемии, малярии, гемолитической болезни).
В норме в анализе мочи присутствуют эритроциты в единичном количестве. Повышение количества этих форменных элементов в анализе бывает физиологическим и патологическим. Физиологическая эритроурия возникает при длительном пребывании в одном положении стоя, усиленных физических нагрузках.
Патологическая эритроурия возникает при внутренних кровотечениях, тяжелых заболеваниях почек.
В допустимом количестве в моче здорового взрослого человека могут быть лейкоциты. Повышение уровня лейкоцитов в анализе моче характерно для:
- пиелонефрит;
- пиелит;
- уретрит;
- цистит;
- камни в мочевыводящих путях;
- несоблюдение правил личной гигиены во время сбора анализа.
В норме слизь в моче отсутствует. Выявление этого компонента в анализе свидетельствует о воспалительных процессах в почках и органах мочевыделения.
Выявление грибов рода Кандида в анализе мочи характерно для пациентов, страдающих молочницей половых органов. У женщин при сборе анализа мочи в емкость могут попадать патологические выделения из влагалища, а у мужчин из головки полового члена творожистые выделения попадают в контейнер при недостаточно тщательном соблюдении правил личной интимной гигиены.
Выявление солей в анализе мочи свидетельствует о таких состояниях, как недостаток витаминов в организме, нарушение обменных процессов, преобладание в рационе питания мяса и животного белка.
Для того чтобы сохранить здоровье всем людям рекомендуется сдавать общий анализ мочи хотя бы один раз в год в целях профилактики, даже если его ничего не беспокоит.
источник
Признаки развития воспалительного процесса в органах мочевыводящей системы могут возникать при различных патологиях. Поскольку терапия существенно отличается, очень важно корректно определить заболевание. Если этого не сделать, то в последующем терапия окажется не эффективной, а воспаление будет хроническим.
Диагностика уретрита может быть лабораторной и инструментальной. Рассмотрим более детально, какие методики являются самыми информативными, в чем заключается особенность подготовки пациента для получения правильных результатов. Что лучше сдавать, анализ мочи или делать уретроскопию.
О том, какие анализы на уретрит лучше всего сдавать, будет рассказано далее. Чтобы точно диагностировать это патологическое состояние, в урологической практике разработана эффективная схема обследования пациента, в которой внимание отводится каждому пункту обязательно.
Изначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен получить максимум информации от пациента. Обязательно необходимо рассказать специалисту, что именно беспокоит, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой контакт с непроверенным партнером.
После этого проводится урологический осмотр или гинекологический. Врач выставляет визуальную оценку состояния мочеиспускательного канала, отмечает присутствие или отсутствие неестественных выделений (гной, слизь), их характер и консистенцию. Также осматривается область промежности и наружные половые органы на предмет покраснений, налета, сыпи.
Далее производится забор мазков из уретры. В последующем материал будет отправлен на микроскопическое и бактериоскопическое исследование. Если причиной патологии являются трихомонады, то при изучении мазка под микроскопом будет видно активное движение бактерий, при условии, что секрет получен в недавнее время.
Возможно проведение специфических исследований, среди которых уретроскопия или уретрография. В первом случае в мочеиспускательный канал вводят зонд, который визуализирует с камеры изображение на монитор, что позволяет оценить состояние слизистой оболочки. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества.
Традиционным является назначение общего анализа мочи, трехстаканной пробы, исследование крови путем биохимии, а также изучение биологических жидкостей методом полимеразной цепной реакции. Представительницам слабого пола могут проводить ультразвуковой скрининг органов малого таза, а мужчинам – мочевого пузыря, простаты и семенных пузырьков.
Анализ мочи при уретрите у женщин является одним из лабораторных методов подтверждения диагноза. Исследование биологического материала дает возможность диагностировать большое количество патологий. Как именно сдавать урину для исследования ее состава, расскажет ведущий специалист.
Основным методом исследования является посев мазка на питательную среду. Источник: prourinu.ru
Также выделяют и другие способы:
- Бактериоскопия – изучение показателей полученного материала при помощи микроскопа;
- Бактериология – выращивание бактерий на специальной среде, полученных из мазка;
- ПЦР – методика исследования крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей;
- Общеклинические методы – изучение показателей крови или урины, которые помогут выявить воспалительный процесс, а также его степень выраженности.
Нужно отметить, что при уретрите анализ мочи назначается каждому пациенту. Если по его результатам врач не сможет точно установить диагноз, тогда проводятся дополнительные исследования, например, изучается состава секрета, продуцируемого уретрой.
Каждого представителя сильного пола интересует, как сдаются анализы при уретрите у мужчин. В медицине существуют определенные правила подготовки к исследованию. Их обязательно необходимо соблюдать, поскольку в противном случае данные могут оказаться неточными, что затруднит разработку терапии.
Какой-либо специфической подготовки не требуется. Секрет из мочеиспускательного канала берут в амбулаторных условиях. Однако несколько дней до анализа лучше придерживаться диетического питания, и не нужно забывать о регулярной гигиене половых органов. Процедуры лучше проводить теплой водой и без использования мыла.
Забор биологического материала проводится не ранее чем через 2 часа после того, как было проведено мочеиспускание. Времени может пройти и больше, если пациент не страдает от частых позывов к испражнению. Далее врач вводит в уретру эндобраш на глубину 2-4 см, затем вращает его несколько раз по часовой стрелке, и извлекает инструмент.
Забор мазка из уретры у мужчин. Источник: menquestions.ru
Также необходимо рассмотреть, как сдать анализ на уретрит женщине. После предыдущего мочеиспускания должно пройти минимум 60 минут. Биологический материал получают при помощи стерильного ватного тампона или небольшой кисточки, которая напоминает ершик. Дальнейшие действия аналогичны тем, что выполняются мужчинам.
В определенных клинических случаях, когда патологический процесс протекает в скрытой форме или является хроническим, выраженная симптоматика отсутствует. Соответственно, нет возможности получить отделяемый секрет при помощи кисточки.
Чтобы исследование было информативным, необходимо произвести соскоб слизистой оболочки мочеиспускательного канала. Для этих целей используется ложка Фолькмана. Во время процедуры пациенты чувствуют лишь незначительный дискомфорт, а боль отсутствует.
Проведенная по описанной схеме микроскопия полученного биологического материала является высокоинформативным методом исследования, поэтому с высокой долей точности позволяет подтвердить или опровергнуть наличие патологического процесса, а также определить вид возбудителя.
В зависимости от того насколько точно была проведена диагностика уретрита у мужчин и женщин, в последующем лечение может оказаться более или менее эффективным. Бактериологические исследования являются достаточно эффективными, поскольку дают возможность установить уровень чувствительности микробов к лекарствам.
Многие пациенты интересуются, какие анализы сдают на уретрит. Если человек пришел к врачу с жалобой на то, что у него проблемы с мочеиспусканием, например, оно участилось или сопровождается болью, обязательно будет назначен общий анализ мочи.
Также некоторые урологи рекомендуют сдать биологическую жидкость для исследования по Нечипоренко. Нередко после лабораторной диагностики определяется наличие в урине большого количества лейкоцитов или бактерий.
Для выявления воспаления назначают трехстаканную пробу мочи. Источник: etopochki.ru
В этом случае для подтверждения наличия воспаления будет назначена трехстаканная проба. Подобные анализы на уретрит у мужчин дают возможность определить, в какой именно части мочевыводящей системы локализуется воспаление. Помимо этого трехстаканная проба мочи позволяет точно понять, сколько содержится патогенных микроорганизмов 1 мл биологической жидкости, к какому виду они принадлежат, имеют ли чувствительность к лекарствам.
Такие анализы для уретрита особенно эффективны при подозрении на то, что заболевание было спровоцировано условно-патогенными микробами, которые принадлежат к виду стафилококков, стрептококков, протей или кишечной палочки. Как уже говорилось ранее, трехстаканная проба дает возможность точно определить место локализации воспаления.
При прогрессировании уретрита отклонения от нормы будут замечены в первой порции мочи, о наличии простатита и цистита говорят изменения во второй порции, если они есть в трех пробах, то это указывает на пиелонефрит или воспаление почек.
Если врачи затрудняются поставить диагноз и сказать точно, что прогрессирует уретрит у мужчины, анализы могут быть дополнены таким методом исследования как уретроскопия.
Во время процедуры специалист будет иметь возможность оценить характер повреждения слизистой оболочки. Нужно понимать, что манипуляции этого типа достаточно болезненные, поэтому для купирования неприятных ощущений используется анестезия местного типа, например, спрей или гель.
Какой анализ сдавать при уретрите, может определить только врач. Если для постановки диагноза назначена уретроскопия, то вовремя ее выполнения в отверстии мочеиспускательного канала врач будет вводить тонкий зонд, оснащенный видеокамерой.
Принцип выполнения уретроскопии у мужчины. Источник: kvd-moskva.ru
Благодаря такой особенности оборудование будет визуализировать на экран монитора изображение, которое позволит детально рассмотреть характер поражения слизистой оболочки уретры. Мужчинам такой вид диагностики также проводится для дифференциации заболевания с простатитом или воспалением семенных пузырьков.
Представленный метод исследования в равной степени может проводиться как пациентам слабого пола, так и сильного. В медицинской практике выделяют две разновидности уретроскопии (ирригационная и сухая). В первом случае для улучшения визуализации выполняют введения в мочевой пузырь физраствора, а во втором используют специальный газ.
Если врач предполагает у пациента прогрессирующей уретрит, какие анализы сдавать, будет определено в зависимости от клинического случая. Что касается уретроскопии, то она практически не имеет противопоказаний.
Для диагностики уретрита в современной медицине имеется множество различных методик, отличающихся по стоимости и принципу проведения. Благодаря этому специалисты могут выявить не только патологию на ранней стадии, но и если она протекает в скрытой или хронической форме. В последующем это помогает в определении тактики лечения.
источник
Воспаление мочеиспускательного канала в урологии называется уретрит. Анализы при этом заболевании сдают с несколькими целями:
- подтверждение диагноза;
- дифференциальная диагностика с другими патологиями, которые дают схожие симптомы;
- определение причины уретрита, так как она влияет на выбор лечебной тактики;
- в случае инфекционного уретрита – определение возбудителя заболевания;
- оценка чувствительности микробов к антибиотикам для подбора максимально эффективной терапии.
Поговорим о том, какие анализы при уретрите нужно сдать.
- Общий анализ мочи при уретрите
- Двухстаканная проба мочи при уретрите
- Моча по Нечипоренко при уретрите
- Мазок из уретры при уретрите
- Посев мазка из уретры
- Анализы на половые инфекции при уретрите
- Интерпретация результатов анализов на уретрит
- Как подготовиться к анализам
- Анализы при уретрите после лечения
- Какой врач лечит уретрит у женщин
Начинается диагностика у женщин и мужчин часто с общеклинических исследований. Сдается в числе прочего общий анализ мочи. В нем обнаруживаются признаки воспаления. Это лейкоциты – белые кровяные тельца, отвечающие за иммунные реакции. Но данное исследование является лишь ориентировочным. Оно говорит о том, что в мочеполовой системе есть воспаление. Но не сообщает врачу, где именно локализуется патология. Потому что моча на пути движения проходит через множество органов. Где именно она «подхватила» эти лейкоциты, не известно. Ведь эти клетки могли попасть в мочу не только из уретры. Это могут быть почки, мочеточники, простата, мочевой пузырь. Поэтому нужны требуется дальнейшая диагностика для определения локализации патологии.

Если в первом обнаруживается гной, скорее всего, патология локализуется в уретре или простате. Потому что первая порция вымывает гной из мочеиспускательного канала. Он там может быть, если:
- гной образовался непосредственно в уретре;
- гной попал в уретру из предстательной железы и накопился в ней.
Но если первая порция прозрачная, а вторая – мутная (с лейкоцитами), это говорит о том, что воспалены почки или мочевой пузырь. Более точную информацию дает трехстаканная проба. Больной выпускает первую струю мочи в первый сосуд, далее – основную часть мочи во второй, и остаток – в третий.
При уретрите гной будет только в первом стакане. При цистите – только в третьем. При пиелонефрите – во всех порциях равномерно.
Иногда при подозрении на уретрит назначается анализ мочи по Нечипоренко. Он предполагает подсчет количества лейкоцитов и эритроцитов в утренней порции мочи.
В норме лейкоцитов не должно быть более 4х10 6 клеток на литр. Норма эритроцитов вдвое меньше – 2х10 6 клеток на литр.
При спорных результатах возможно повторение анализа по Нечипоренко после провокационного теста. Вводится пирогенал или преднизолон. После этого воспалительный процесс активизируется и в моче определяется большое количество лейкоцитов.

Мазок берут из уретры. Он фиксируется на стекле и окрашивается. Затем врач изучает биоматериал. В нем могут быть выявлены различные патологические изменения. Самое главное из них, это повышенный уровень лейкоцитов. В норме их должно быть не больше 5 в поле зрения. Есть и другие показатели. В мазке не должно быть больше 10 эпителиальных клеток.
Количество слизи – умеренное. Допускается наличие единичных кокков. Потому что в дистальном отделе мужской уретры обитают микроорганизмы. Только проксимальный отдел должен быть стерильным. Но наличие большого количества бактерий часто говорит в пользу неспецифического уретрита. Также в ходе микроскопии могут быть обнаружены возбудители венерологических инфекций.
Врач способен увидеть гонококки, трихомонады и кандиды. Чаще всего уретрит является именно инфекционным. Очень редко он бывает вызван аллергическими реакциями, травмами, ожогами, облучением или аллергией. Но такие случаи тоже иногда происходят, и врач это учитывает в процессе проведения диагностики.
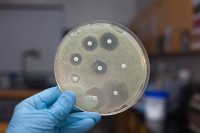
Посев при уретрите – одно из наиболее информативных исследований. Оно позволяет установить этиологию заболевания.

На питательной среде могут вырасти:
- грамотрицательные палочки;
- энтеробактерии;
- коринебактерии;
- гемофилы;
- стрептококки;
- стафилококки;
- дрожжи.
Результат исследования дается количественный. Он оценивается в колониеобразующих единицах.
Основные показатели анализа при уретрите следующие:
- указание факта роста колоний на питательной среде;
- указание вида микроорганизма или нескольких микроорганизмов;
- указание их количества в КОЕ.
В случае, если какой-то микроорганизм обнаружен в количестве, превышающем 10 4 КОЕ/тампон, проводится определение его чувствительности к антибиотикам.
Врач получает данные антибиотикограммы. В столбик указываются различные антибиотики. В таблице отмечается уровень восприимчивости к нему выделенных бактерий. Патогены могут быть к определенному препарату чувствительными, малочувствительными или резистентными.
Посев также врач может взять на:
- дрожжеподобные грибы (кандидоз);
- хламидиоз;
- уреаплазмы;
- микоплазмоз;
- гонорею;
- трихомонады.
Это возбудители венерических инфекций. Они тоже растут на питательных средах. Но для их выявления нужны отдельные анализы.
По этиологическому фактору все инфекционные уретриты делятся на три группы:
- гонококковые;
- негонококковые;
- неспецифические.
Первая группа возникает в результате заражение гонореей. Это одно из распространенных венерологических заболеваний. Оно практически всегда приводит к воспалению уретры. Особенно бурно патология протекает у мужчин. У них обычно выделяется большое количество гноя.
Часто гонорею можно заподозрить по одним только симптомам. Но для подтверждения в любом случае требуется лабораторная диагностика.
Гонококков можно обнаружить даже при микроскопии мазка. Особенно у мужчин, на фоне обильных выделений из уретры. Но не всегда они выявляются. Их отсутствие в мазке не значит, что гонококков нет. Это всего лишь означает, что нужны более точные диагностические тесты. Поэтому в таких случаях проводится ПЦР, реже – бак посев.
В отдельную форму выделяют постгонококковые уретриты. Их вызывают в основном микоплазмы и уреаплазмы. Эти микроорганизмы часто присутствуют у людей, которые ведут активную половую жизнь.
Микоплазмы и уреаплазмы не всегда сразу после инфицирования вызывают уретрит. Они могут длительное время не вызывать воспаление. Но на фоне других ИППП, в том числе гонореи, эти инфекции активизируются. Как результат, после излечения патологии воспаление не прекращается.
Реже используется бактериологический посев. Он может потребоваться в случае неэффективности терапии, для оценки чувствительности к антибиотикам.
К числу негонококковых уретритов относятся другие воспалительные процессы уретры, которые вызваны специфической флорой. Это могут быть:
- хламидии;
- уреаплазмы и микоплазмы;
- трихомонады;
- герпес.
Трихомонады могут быть обнаружены при микроскопии мазка.
Остальные микроорганизмы не выявляются таким способом. Поэтому основным методом диагностики остается ПЦР. Этот метод позволяет обнаружить ДНК бактерии, вируса или простейшего в исследуемом материале.
При выявлении патогена в мазке из уретры устанавливается диагноз и назначается лечение. Кроме того, все перечисленные патологии за исключением герпеса могут быть диагностированы в ходе культуральной диагностики.
Материал сеют на питательную среду и наблюдают за ростом колоний. Ещё одна группа уретритов – неспецифические. Это воспаления мочеиспускательного канала, которые вызваны условно-патогенной флорой. Не всегда её идентифицируют. Иногда лечение назначают эмпирически, без уточняющих анализов. Если же они требуются, проводится бак посев. Он позволяет выявить возбудителей неспецифического уретрита. О том, что тот или иной микроорганизм мог вызывать воспаление, говорит увеличение его популяции. В этом случае он определяется в количестве более 10 4 КОЕ.
Анализы на уретрит должен расшифровывать врач. Потому что они интерпретируются в комплексе.
Изначально сдается мазок. Он показывает, есть ли воспаление. Об этом доктор судит по наличию лейкоцитов. Также мазок позволяет во многих случаях обнаружить трихомониаз, кандидоз или гонорею.
Выявление по крайней мере одной клетки патогена становится поводом для выставления диагноза. На следующем этапе сдают ПЦР.
Результаты бывают качественными или количественными. Обычно проводятся качественные исследования. Они дают ответ, присутствует ли возбудитель в мочеиспускательном канале.
Количественные диагностические тесты требуются при:
Все эти микробы могут обитать в уретре, не вызывая воспаление. Поэтому только увеличение их популяции говорит в пользу вызванных этими бактериями и грибами заболеваний.
Большинство анализов на уретрит сдаются утром. До этого нельзя лечиться антибиотиками. Потому что увеличивается вероятность ложноотрицательных результатов диагностических тестов.
Лечение назначается только после завершения диагностики уретрита. За 2 суток до исследования нельзя заниматься сексом, а также использовать любые противомикробные средства местного действия.

Исключение составляют случаи, когда имеет место обильное отделяемое из мочеиспускательного канала. Тогда анализ можно сдать даже через 20-30 минут после последнего мочеиспускания.
Женщинами обычно одновременно сдаются мазки из влагалища. Потому что у них инфекции могут распространяться на репродуктивные органы и вызывать вагинит. Поэтому для женщин есть дополнительные подготовительные рекомендации. Им нельзя в течение 2 дней до диагностики:
- использовать спермициды;
- пользоваться тампонами;
- проводить спринцевания.
Запрещены любые диагностические или терапевтические процедуры, при которых инструмент проникает в половые пути. Нельзя использовать влагалищные таблетки или свечи. Только тогда можно рассчитывать на максимально точные результаты диагностики уретрита.

Анализы являются обязательными в случае, если уретрит вызван возбудителем венерического заболевания.
Контрольные лабораторные тесты могут назначаться в разные сроки. В основном их делают через 2 недели после отмены антибиотиков.
При гонококковой инфекции возможен дополнительный контроль на 2 день после отмены препаратов. При микоплазмозе или уреаплазмозе контрольные анализы могут сдаваться через 4 недели после лечения. В основном контроль проводится при помощи ПЦР. Иногда назначается бактериологическое исследование.
Уретрит как у женщин, так у мужчин может лечить врач-уролог. Кроме того, этим нередко занимается венеролог. Потому что заболевание часто вызвано венерологическими инфекциями.
У женщин патологию может лечить гинеколог. В том числе если она вызвана специфической микрофлорой. Все эти специалисты ведут прием в нашей клинике. У нас вы можете пройти диагностику и лечение уретрита.
При подозрении на уретрит обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
источник



