Туберкулез почек у детей — это довольно противоречивое заболевание. Некоторые врачи полагают, что детский туберкулез почек развивается довольно редко, а некоторые специалисты, наоборот, придерживаются мнения, что патология одинаково часто поражает, как детей, так и взрослых.
Посредством исследований было установлено, что почечный туберкулез формируется гематогенно и инфицирует сразу обе почки. Проникновение туберкулезных палочек в почки происходит во время первичной генерализации патологического процесса, когда заражаются легкие, кости, кишечник, гортань, плевра и лимфатические узлы.
Для возникновения патологии одного проникновения в почку туберкулезных микроорганизмов оказывается недостаточным. Лишь при конкретном аллергическом состоянии почечной паренхимы и высокой чувствительности рецепторов в ней начинается формирование туберкулезного процесса.
Почка может поражаться туберкулезными палочками в любом месте, но распространение патологии начинается от корковой части по направлению к лоханке и чашечкам. После этого патология направляется к мочеточнику и повреждает мочевой пузырь.
Основные проявления, которые свидетельствуют о развитии туберкулеза почек у ребенка — это тупые боли в поясничной зоне, общая слабость, продолжительное увеличение температуры.
Чаще признаки туберкулеза почек носят скрытый характер. Главным симптомом, помогающим подтвердить поражение почек, является клиническая диагностика возбудителя в анализах мочи ребенка.
В почки туберкулезные микробактерии проникают гематогенным путем, то есть через кровь. Это и есть ответ на вопрос о том, как передается туберкулез почек. Первоначально поражаются мозговые слои органа — формируются каверны, очаги распада, а также язвенно-некротические признаки поражения. Впоследствии процесс затрагивает чашечки и лоханки почек, мочевой пузырь, канал мочеиспускания и мочеточники, поэтому частым признаком, свидетельствующим о развитии туберкулеза в почке, становится образование большого количества рубцов — это результат заживления поражений.
Иногда бактерии не уничтожаются и сохраняются в тканях, но, не проявляя никакой активности. Даже при малейшем ухудшении работы иммунитета ребенка возбудители патологии могут перейти в активное состояние, что провоцирует рецидив туберкулеза. К такому же исходу приводит инфекционное поражение, истощение организма, переохлаждение, болезни мочевыделительных каналов.
Проявление симптоматики, при которой врач начинает подозревать присутствие заболевания, соотносится с формой и этапом развития почечного поражения. Клинические признаки туберкулеза дают о себе знать лишь после латентного периода, в связи с чем, в начале развития патологии жалобы полностью отсутствуют. У детей латентный период сокращается.
Важную роль в процессе диагностики туберкулеза почек в детском организме играет правильно собранные врачом данные о развитии и течении заболевания. В связи с тем, что туберкулез почек — это признак инфицирования всего организма, поэтому очень важно установить присутствие контактов ребенка в прошлом или настоящем с пациентами, страдающими туберкулезом костей, легких, плевры, лимфатических узлов, кожного покрова, половых органов, тонкого кишечника и т.д.
Продолжительная пиурия — выделение вместе с мочой гнойной массы — должна насторожить врача в первую очередь по отношению к диагностике почечного туберкулеза, особенно, если в истории болезни присутствует туберкулезное поражение других систем и органов организма.
Диагностика туберкулеза почек у ребенка — это очень сложный процесс по причине трудностей, связанных с проведением урологического обследования детей в раннем возрасте. Требуется уделять должное внимание таким проявлениям, как субфебрильные показатели температурного режима, которые не снижаются долгое время, общее ослабление организма, быстрое утомление, отсутствие аппетита и резкое снижение веса, тупые ноющие боли в поясничной зоне. Бактериологическое обследование анализов мочи с диагностикой присутствия туберкулезных микробактерий подтверждает предполагаемый диагноз почечного туберкулеза.
Правильная оценка жалоб со стороны ребенка помогает быстрее и правильнее поставить диагноз. Важно обращать особое внимание на процесс дизурии, которая также может дополняться ноющей болью в поясничной области, над лоном. Часто такая боль может отдавать в нижние конечности или в гениталии.
Лечение почечного туберкулеза у детей практически ничем не отличается от процесса лечения данной патологии у взрослого человека и состоит из мероприятий двух групп — этиотропных и патогенетических.
После начала использования в лечении зараженных туберкулезом почек детей специфических химиопрепаратов против туберкулеза исчезла необходимость организации хирургического удаления почки при любых формах туберкулеза.
В настоящее время при проведении комплексной терапии почечного туберкулеза у детей только в 20% случаев проводится хирургическое вмешательство.
Процесс лечения туберкулеза почек должен основываться на главных принципах противотуберкулезного лечения независимо от места поражения и возраста пациента. Лечение необходимо проводить непрерывно в соответствии с типом патологии.
Обязательным компонентом лечения становится прием противотуберкулезных лекарственных средств при объединении их с общеукрепляющим режимом дня, приемом витаминной и организацией правильного питания.
Специфическое антибактериальное лечение туберкулеза почки организуется в соответствии с общими правилами лечения. Для выбора подходящей дозы того или иного препарата требуется проведение предварительного обследования функционирования почки. Геморенальная проба является важным диагностическим критерием выявления способности почки к нормальному функционированию.
Функциональные способности системы мочевыделения у детей при развитии туберкулеза часто предполагает реализацию индивидуального подхода врача к разработке терапии противотуберкулезными медикаментами.
источник
Элементы красной крови. как правило, мало изменяются при туберкулезе. Только после острой потери крови из легких или кишечника может наблюдаться анемия. Небольшое снижение уровня гемоглобина можно видеть при хронических формах фиброзно-кавернозного туберкулеза легких.
Одним из показателей активности туберкулезного процесса является СОЭ (скорость оседания эритроцитов). Ускоренная СОЭ коррелирует не только с активностью и протяженностью текущего свежего процесса, но также с обострением хронических, особенно фиброзно-кавернозных, процессов.
Элементы лейкоцитарной фракции крови реагируют на туберкулезный процесс более активно.
Условно различают три фазы изменений лейкоцитарной фракции крови, связанные с характером поражений при туберкулезе легких.
1. Нейтрофильная фаза борьбы. В крови доля нейтрофилов увеличена, в результате имеется сдвиг формулы влево. Эозинофилы отсутствуют, количество лимфоцитов и моноцитов уменьшено.
2. Моноцитарная фаза — преодоление инфекции. В крови количество лимфоцитов увеличено, формула крови сдвинута влево, число нейтрофилов снижено, выявляются одиночные эозинофилы.
3. Фаза восстановления. Доля лимфоцитов и эозинофилов увеличена. Показатели крови постепенно нормализуются.
Такое разделение на фазы отражает только общую реакцию крови.
Ядерный сдвиг нейтрофилов при туберкулезе
Помимо количественной, группа нейтрофилов имеет качественную характеристику, которая значительно тоньше и раньше свидетельствует о различных патологических процессах.
Туберкулез взрослых обычно вторичный процесс, чаще всего он вызывает в крови только увеличение палочкоядерных нейтрофилов. При выраженных инфильтративно-пневмонических формах и явлениях распада легочной ткани сдвиг нейтрофилов влево выявляется довольно отчетливо и может доходить до 20-30% палочкоядерных.
Легочный же инфильтрат не имеет распада, и очаговые формы туберкулеза в период их первого выявления или обострения при субфебрильной температуре и маловыраженных функциональных расстройствах дают менее выраженный сдвиг. При этом остальные элементы гемограммы могут совершенно не выявлять отклонений от нормы. Поэтому тщательное определение ядерного сдвига получает при туберкулезе особое значение.
Учение о ядерном сдвиге нейтрофилов было выдвинуто Арнетом (1905 г.) на основании изучения крови при различных инфекциях, в том числе и при туберкулезе.
Производя сложные подсчеты с многочисленными зарисовками, Арнет подметил некоторую закономерность в конфигурации ядер нейтрофилов.
В крови здорового человека содержатся:
- 5% нейтрофилов с неразведенными перетяжками, несегментированным ядром (I класс);
- 35% нейтрофилов с двумя сегментами, соединенными нитевидной перетяжкой (II класс);
- 41% нейтрофилов с тремя сегментами (III класс);
- 17% нейтрофилов с четырьмя сегментами (IV класс);
- 2% нейтрофилов с пятью сегментами (V класс).
Помимо сегментации ядра, Арнет учитывал и его форму. Так, для первого класса он выделил несколько подклассов по степени вдавления несегментированного ядра. Остальные классы разбиты на подклассы в зависимости от формы сегментов.
При инфекциях пропорционально их тяжести число многосегментированных форм уменьшается, число малосегментированных (2-3 сегмента) и несегментированных (являющихся относительно молодыми клетками) растет.
В схеме Арнета число несегментированных нейтрофилов I класса представлено слева; справа же располагается число клеток II класса, затем III класса и т. д. Следовательно, при увеличении несегментированных и малосегментированных форм возрастает число клеток левой стороны схемы и происходит «сдвиг влево».
Анализ мочи
Экскреция мочи у больных туберкулезом практически нормальная. Патологические изменения в моче могут быть при поражении туберкулезом почек или мочевыводящих путей.
У больных с хроническими формами туберкулеза легких или костей могут быть выявлены признаки амилоидоза.
Существует мнение, что туберкулезом инфицировано около 30% населения нашей планеты. И количество больных этим страшным недугом продолжает расти. В некоторых малоразвитых странах количество инфицированных доходит до 80%. Но все больше людей и в развитых странах заражаются туберкулезом. Это связано со многими факторами, среди которых главное место занимает снижение иммунитета человека.
Диагностика туберкулеза у детейи взрослых проводится многими методами. В последние годы все большую популярность завоевывают анализы крови на туберкулез. Рассмотрим, что собой представляет это тяжелое заболевание и как можно сдать анализ на туберкулез.
Туберкулезом называют инфекционное заболевание, которое вызывается некоторыми видами микобактерий, чаще всего палочкой Коха. В большинстве случаев туберкулез поражает легкие человека, значительно реже – другие системы и органы. Палочка Коха передается воздушно-капельным путем при чихании, кашле, разговоре. Обычно туберкулез протекает в скрытой, бессимптомной форме. При этом каждый десятый случай скрытой инфекции в определенный период переходит в активную форму.
Существуют классические признаки туберкулеза легких – продолжительный кашель с выделением мокроты, иногда с кровохарканьем, слабость, лихорадка, ночная потливость, уменьшение веса.
Туберкулез может быть открытой или закрытой формы. Открытая форма туберкулеза характеризуется наличием микобактерий заболевания в естественных выделениях человека (моче, свищевом отделяемом, иногда в кале). Если больной туберкулезом не соблюдает мер предосторожности, он становится заразным для окружающих. При закрытой форме болезни доступными методами диагностики микобактерии в мокроте выявить невозможно. Такой больной обычно не способен инфицировать окружающих.
Для диагностики туберкулеза используют рентгенографию, флюорографию, микробиологическое исследование биологического материала, туберкулиновую пробу кожи (проба Манту), анализы крови на туберкулез. В последнее время все большую популярность приобретает ПЦР диагностика туберкулеза.
Наиболее часто применяемыми анализами крови на туберкулез являются иммуноферментный анализ (ИФА) и ПЦР диагностика туберкулеза.
Иммуноферментный анализ выявляет в образце материала антитела к микобактериям туберкулеза. Данное исследование удобно в работе и дает возможность проводить одновременный анализ большого количества проб. Но этот метод исследования недостаточно чувствителен. Он имеет высокую информативность только в странах с небольшой инфицированностью населения.
Более эффективно зарекомендовала себя ПЦР диагностика туберкулеза, или полимеразная цепная реакция. Данный метод исследования применяется для выявления туберкулеза разной локализации и контроля эффективности терапии.
ПЦР диагностика туберкулеза основана на принципе обнаружения ДНК туберкулеза с помощью полимеразной цепной реакции. Даже нескольких бактерий туберкулеза достаточно для того, чтобы обнаружить в образце их ДНК. Кроме качественной диагностики, данный метод исследования дает возможность выразить количественно микобактерии заболевания. ПЦР-анализ на туберкулез назначается в следующих ситуациях:
— диагностирование легочного туберкулеза;
— диагностирование туберкулеза внелегочной локализации;
— необходимость быстрого обнаружения источника инфекции (время проведения анализа составляет 4–5 часов);
— раннее диагностирование рецидивов;
— контроль эффективности применяемой терапии.
В любом случае, какой именно сдать анализ на туберкулез для каждого пациента определяет врач. Часто возникает необходимость проведения нескольких методов исследования.
Основным методом ранней диагностики туберкулеза у детей является массовая туберкулиновакцинация. Этот метод основан на определении повышенной чувствительности человеческого организма к туберкулину (комбинации органических веществ, полученной из микобактерий). В результате инфицирования микобактериями туберкулеза в организме человека возникает туберкулиновая аллергия. Это реакция повышенной чувствительности замедленного типа, которая начинает проявляться через шесть часов после введения аллергена.
В большинстве случаев используют внутрикожную туберкулиновую пробу Манту. Данная проба имеет большую чувствительность, чем накожные туберкулиновые пробы. Кроме того, при ее использовании можно вводить точную дозу туберкулина.
Туберкулиновые пробы проводят для выявления групп риска среди детей и подростков, определения первичного инфицирования туберкулезом, дифференциальной диагностики клинических форм туберкулеза.
В организме здорового человека, который не заражен возбудителем туберкулеза, аллергическая реакция на туберкулин не возникает. У инфицированного или больного туберкулезом человека на месте инъекции появляется папула (припухлость и покраснение). Если размер папулы больше 5 мм, засчитывают положительную реакцию на пробу Манту. В таком случае назначают дополнительные обследования на туберкулез.
Нередко положительная реакция вызывается не палочкой Коха, а аллергическими реакциями, хроническим тонзиллитом, глистной инвазией, частыми простудными болезнями. Для того чтобы исключить такую возможность, врач-фтизиатр назначает дополнительно сдать анализ на туберкулез. В некоторых случаях специалист рекомендует пройти повторную пробу Манту через 1–3 месяца.
Противопоказаниями для проведения пробы Манту является острый период инфекционных болезней, обострение хронических заболеваний, тяжелые кожные заболевания, бронхиальная астма, ревматизм в острой стадии, эпилепсия.
Туберкулёз лёгких – это опасное инфекционное заболевание, которое вызывается палочкой Коха. Чаще всего заражение при туберкулёзе происходит через дыхательные пути.
Вся опасность этого заболевания заключается в том, что выявить его на начальной стадии довольно сложно. Самый верный способ выявления туберкулёза это, конечно же, флюорография, а вот анализ крови при туберкулёзе, общий или биохимический, само заболевание, если нет никаких других признаков, не определит. Однако анализ крови при этом страшном заболевании может помочь оценить состояние организма в целом.
При туберкулёзе в анализе крови сильно повышено СОЭ или скорость оседания эритроцитов. Этот показатель может равняться 60, а иногда доходить и до ста при норме в 10 – 15. Анемии при туберкулезе, как правило, не бывает, если, конечно, она не вызвана плохим питанием, а туберкулёз в большинстве своём развивается у тех людей, которые ведут асоциальный образ жизни или являются людьми без определённого места жительства.
Анализ крови при туберкулёзе может показать и высокий уровень лейкоцитов, что опять же связано с развитием воспалительного процесса.
Не менее информативно при данном заболевании провести и анализ мокроты. При открытом туберкулёзе лёгких в мокроте под микроскопом в лаборатории можно без труда обнаружить палочки Коха. Именно открытая форма данного заболевания и является самой заразной. В этом случае больные должны находиться в специализированном туберкулёзном диспансере.
Однако в некоторых случаях палочки Коха в мокроте найти не удаётся. Это может быть связано с тем, что пациент просто неправильно собрал этот анализ.
При биохимическом анализе крови можно обнаружить большое количество белка, холестерин, мочевую кислоту и медь. Хорошо выявляется туберкулёз и при помощи такого анализа, как ПЦР. Однако все эти анализы даже при положительном результате не могут однозначно определить, что у больного именно туберкулёз, а не какое-то другое инфекционное заболевание.
Так как туберкулёз в последнее время стал распространяться с очень большой скорость каждый взрослый человек, начиная с 18 лет должен раз в год проходить флюорографию. Это необходимо для того, чтобы выявить заболевание на ранней стадии и начать его лечение. Детям же флюорография не проводится. Для них предусмотрена проба Манту, которая при правильной интерпретации помогает определить риск или возможность заражения данной болезнью. Поэтому проба Манту тоже проводится каждый год.
источник
Что такое туберкулез почек? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лелявина К.Б., уролога со стажем в 26 лет.
Туберкулёз — это системное инфекционное заболевание, которое вызывают микобактерии туберкулёза, способное поражать все органы и ткани в организме человека.
В течение последних 15 лет туберкулёз был основной причиной смерти от инфекционных заболеваний среди взрослого населения планеты, и лишь с 2013 года он уступил лидирующие позиции ВИЧ и СПИД [1] . И сегодня он остаётся одной из самых социально-значимых проблем здравоохранения: по оценкам экспертов Всемирной организации здравоохранения, в 2017 году в мире заразились туберкулёзом 10 миллионов человек, а 1,3 миллиона скончались от данной патологии [1] .
Около трети населения земного шара инфицированы микобактерией туберкулёза (Mycobacterium tuberculosis), но пока не больны и не контагиозны (не заразны), то есть имеют латентную форму заболевания — без клинических, рентгенологических, бактериологических и морфологических проявлений. Риск развития туберкулёза у инфицированного человека — не выше 10 %, но он существенно возрастает при таких сочетанных заболеваниях и факторах, как:
- сахарный диабет;
- ВИЧ-инфекция (каждый пятый человек с ВИЧ-инфекцией умирает от туберкулёза);
- состояние после трансплантации (пересадки) внутренних органов;
- вредные привычки (например, табакокурение и алкоголизм);
- хроническое недоедание.
Внелёгочный туберкулёз является составной частью большой проблемы туберкулёза. Им болеют около 0,8 миллионов человек. Он поражает кости и суставы, мочеполовую систему, кишечник, брюшину, периферические лимфоузлы и другие органы.
На 2014 год частота выявления внелёгочного туберкулёза в Европе составила 4,3 на 100 тысяч населения, в Америке — 3,3, в Африке — 22. К числу стран с неблагополучной ситуацией по заболеваемости относится и Россия. Так, в 2017 году на территории нашей страны было зарегистрировано более 70 тысяч новых случаев туберкулёза, из них примерно 2153 приходилось на туберкулёз внелёгочных локализаций, а частота выявления новых случаев составила 6,1 на 100 тысяч населения [7] [9] .
Урогенитальный (мочеполовой) туберкулёз — вторая наиболее распространённая форма внелёгочного туберкулёза, которая встречается в основном в развивающихся странах и уступает пальму первенства лишь костно-суставному туберкулёзу. Его ведущей разновидностью является туберкулёз почек, на долю которого приходится 75 %.
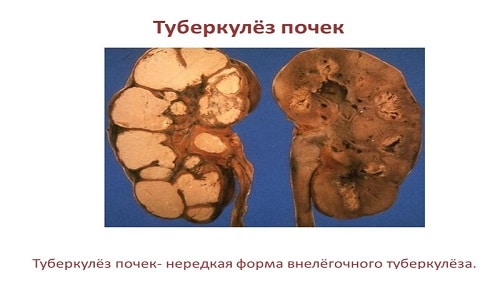
Туберкулёз почек (нефротуберкулёз) — это хроническое инфекционное воспаление паренхимы почек, вызванное микобактериями туберкулёза [3] [4] [6] [7] . Оно бывает генерализованным или развивается как самостоятельное заболевание. Изолированным нефротуберкулёзом чаще болеют женщины (56,8 %).
На территории России распространён исключительно человеческий вид Mycobacterium tuberculosis (палочка Коха), однако боле 20 лет назад выделялся и бычий вид — Mycobacterium bovis [3] [4] [6] [7] . Штамм вакцины против туберкулёза (БЦЖ) также может стать причиной поражения почек, как осложнение внутрипузырной лекарственной терапии мышечно-неинвазивного рака мочевого пузыря [7] .
В последние годы актуальность проблемы мочеполового туберкулеза стала возрастать в связи с распространением ВИЧ-инфекции, так как 75 % пациентов с урогенитальным процессом инфицированы ВИЧ. Фактически, с повышением эффективности лечения и улучшением показателей выживаемости и продолжительности жизни пациентов с ВИЧ и СПИД может увеличиться заболеваемость туберкулёзом мочевыводящих путей, в том числе и нефротуберкулёзом.
Заболевание прогрессирует достаточно медленно: первые симптомы нефротуберкулёза у большинства пациентов возникают только через пять лет после первичного инфицирования, а у 25 % — через 15 лет и позже. Случаи скоротечного нефротуберкулёза встречаются крайне редко.
В общем клиническая картина туберкулёза почек весьма многообразна, изменчива и не имеет характерных отличительных признаков. Во многом она зависит от стадии и формы патологических изменений.
У 40 % пациентов начальные стадии туберкулёзного поражения почек протекают бессимптомно, и только после попадания микобактерий в кровоток (гематогенной диссеминации) возникает лихорадка, которую пациенты иногда принимают за «гриппозное» состояние. Из-за этого своевременно распознать заболевание получается не всегда. К тому же человек с этой разновидностью туберкулёза, вопреки стереотипам, не производит впечатление асоциальной, делинквентной, истощённой личности.
Различают общие и местные клинические проявления. К общим относят повышение температуры (у 20-50 %), изменения артериального давления (у 36 %) и ухудшение самочувствия (у 33,3 %). Лихорадка, симптомы интоксикации и потеря веса возникают лишь у каждого десятого пациента (11 %). Местные симптомы подразделяют на субъективные (боль, нарушения мочеиспускания) и объективные (изменения в моче и другие физикальные признаки). У большинства пациентов общее состояние не нарушается даже при далеко зашедших стадиях.
Туберкулёзная интоксикация при нефротуберкулёзе выражена слабо. Повышение температуры до 38-39 °C со слабостью и ознобами наблюдается при одновременном развитии неспецифического пиелонефрита.
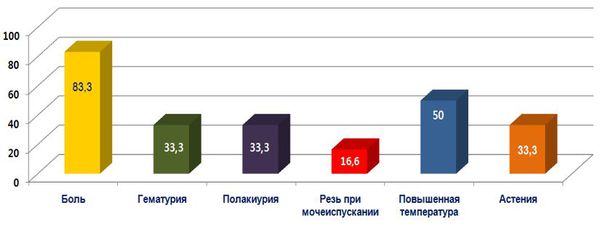
Обычно при туберкулёзном поражении почек местные симптомы преобладают над общими. Чаще всего пациенты жалуются на боли в поясничной области (83,3 %), нарушение мочеиспускания (54 %) и другие проявления, указанные на схеме ниже [8] . Их частота очень нестабильна и зависит от многих факторов. Возможно появление гематурии (крови в моче).
Боль в поясничной области возникает из-за увеличения почки в объёме, растяжения фиброзной капсулы или её вовлечения в воспалительный процесс. Она может быть тупой или острой, постоянной или кратковременной.
В последнее время всё чаще встречаются почечные колики, которые возникают в связи с обструкцией (закупоркой) мочеточников сгустками крови, казеозными массами, гнойной пробкой, рубцовыми изменениями или воспалительным отёком слизистой оболочки вокруг устья мочеточника. Всё это приводит к затруднению нормального оттока мочи, перерастяжению почечной лоханки, расстройству кровообращения в почке и возникновению острого приступа болей в поясничной области — почечной колике. Однако, когда каверна — полость, которая образуется в разрушающихся тканях — локализуется не у поверхности почки, а в деструктивный процесс не вовлекается фиброзная капсула, болевой синдром может отсутствовать, даже не смотря на далеко заведшую стадию болезни.
Мочеполовой туберкулёз — это позднее проявление лёгочной туберкулёзной инфекции, которое возникает в результате реактивации старых, так называемых спящих туберкулёзных поражений патогенными комплексами микобактерий туберкулёза.
Многочисленными исследованиями было доказано, что первичный туберкулёзный очаг в почке появляется в области сосудистых клубочков из-за гематогенного (реже лимфогенного) распространения инфекции из лёгких. Так, во время первичной лёгочной инфекции альвеолярные макрофаги, находящиеся внутри лёгочной альвеолы, захватывают одну или несколько микобактерий туберкулеза — они чрезвычайно устойчивы к разрушению и продолжают размножаться внутри макрофагов.
Из лёгких туберкулёзная инфекция распространяется по всему организму по лимфо- и кровотоку и попадает в клубочковый аппарат обеих почек, расположенный в корковом слое, где образуются микроскопические туберкулёзные очаги.
При хорошем состоянии иммунных сил организма туберкулёзные очаги в почке могут самостоятельно рассосаться, частично или полностью зарубцеваться, а также склерозироваться. В то же время уцелевшие туберкулёзные микобактерии остаются в почках и долго находятся в пассивном состоянии — возникает субклинический туберкулёз почек.
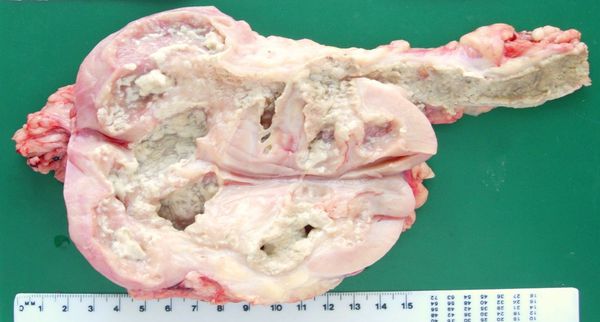
Болезнь протекает очень медленно, но по мере прогрессирования приводит к обширному некрозу (отмиранию) почечных сосочков, формированию каверн (полостей с образованием абсцесса) и полному разрушению органа.
Прогрессирование заболевания начинается при ряде неблагоприятных факторов: вначале поражается вся почка, затем мочеточник и мочевой пузырь. Изолированный туберкулёз мочеточника или мочевого пузыря без поражения почки обычно не возникает.
При расстройстве гемо- и уродинамики почек, а также в случае некоторых нарушений иммунной системы инфекционный процесс распространяется из коркового вещества на мозговое, где развивается воспаление в почечных сосочках (устьях мочевых канальцев, открывающихся в почечную чашечку) — туберкулёзный папиллит. В области почечных сосочков возникают изъязвления, которые приводят к появлению кратковременной тотальной профузной гематурии у 10-15 % пациентов.
На ранних стадиях туберкулёзный папиллит может протекать бессимптомно. В целом это заболевание протекает достаточно тяжело в случае, если инфекционным процессом поражено несколько почечных сосочков, то общее состояние пациента ухудшается — возникает лихорадка, недомогание, слабость, боль в пояснице. В дальнейшем воспаление приобретает деструктивный характер и охватывает всю толщу пирамид почек с казеозным распадом и формированием каверн (полостей), которые могут быть как изолированными, так и сообщающимися с чашечно-лоханочной системой. Образование каверн в почках в 20-25 % сопровождается присоединением болевого синдрома, который обычно локализуется в поясничной области по типу почечной колики. Полости распада могут очищаться и превращаться в гладкостенные кисты.
При заживлении каверн происходит обызвествление (отложение солей кальция) казеозных очагов, однако это не означает, что они очистились, так как в глубине петрификатов нередко сохраняются жизнеспособные микобактерии.
Прежде всего, стоит сказать о классификации урогенитального туберкулёза, при котором поражаются органы мочеполовой системы как изолированно, так и в любом сочетании [2] [3] [4] [6] [7] .
Клиническая классификация туберкулёза почек напрямую связана с анатомо-функциональными изменениями органа[3; 4; 6; 7].
По наличию бациллярности или выделения микобактерий (МБТ) с мочой заболевание подразделяют на:
- нефротуберкулёз с бактериовыделением — обозначается «МБТ (+)»;
- нефротуберкулёз без бактериовыделения — обозначается «МБТ (-)» [7] .
Ниже представлена классификация туберкулёза почек, которая используется в практической медицине. Она основана на степени выраженности деструктивных процессов, происходящих в почках [7] .
По стороне поражения туберкулёз почки делят на одно- и двусторонний. По распространённости принято различать туберкулёз с поражением одной чашечки, тотальное поражение почки и поражение единственной почки [7] .
Многие пациенты в течение 7-15 лет проходят лечение по поводу пиелонефрита, почечной колики, эпидидимита и других заболеваний, пока при детальном обследовании не будет поставлен диагноз «Туберкулёз мочеполовой системы». Из-за того, что за весь период «ошибочного» диагноза пациенты не получают адекватного специфического лечения, развиваются тяжёлые осложнения, а патологический процесс прогрессирует [4] [7] [11] [13] .
Осложнений активного туберкулёзного процесса в почках достаточно много. К ним относятся:
- паранефрит;
- хроническая почечная недостаточность;
- рефлюкс;
- вторично сморщенная почка;
- ренальная гипертензия;
- гидронефроз (водянка почки) и уретерогидронефроз;
- пиелонефрит;
- формирование свища поясничной области (при прорыве каверны почки в паранефральное пространство);
- очаги обызвествления или кальцинаты;
- амилоидоз.
К остаточным явлениям нефротуберкулёза относят постуберкулёзный пиелонефрит [4] [7] [11] [13] .
Появление кальцинатов регистрируется у 50 % пациентов с почечным туберкулёзом. Они являются признаком поздней стадии заболевания.
Кальцинаты или очаги обызвествления при туберкулёзе почки могут быть ошибочно приняты за мочекаменную болезнь. В литературе описаны случаи, когда удаление таких псевдомочевых камней привело к генерализации туберкулёзного процесса.
В дальнейшем нефротуберкулез приводит к формированию грубой фибротизации и кальцификации, что существенно нарушает или прекращает нормальную функцию почек, а развитие хронической почечной недостаточности делает клиническое излечение основного заболевания невозможным [10] [11] .
Существуют два механизма, с помощью которых туберкулёз может вызывать почечную недостаточность:
- облитерирующий эндартериит (закупорка артерий), который возникает из-за туберкулёзной инфекции в почечной паренхиме и приводит к почечной недостаточности с обширной дистрофической кальцификацией;
- обструктивная уропатия, приводящая к формированию стеноза или стриктуры мочеточника.
Обычно причиной первого обращения человека с нефротуберкулёзом к врачу является другое заболевание, потребовавшее лабораторное исследование мочи.
Диагностика туберкулёза почки предполагает:
- сбор сведений об истории развития заболевания (эпидемический и медицинский анамнез);
- физикальное обследование (осмотр, простукивание, аускультация);
- лабораторные и патоморфологические исследования;
- лучевые и инструментальные обследования;
- провокационные пробы [4][7][11][13] .
До обнаружения туберкулёза 14,8 % пациентов контактировали с туберкулёзной инфекцией. Поэтому, собирая эпидемический анамнез больного, нужно установить, общался ли он с людьми, болеющими туберкулёзом, болел ли туберкулёзом другой локализации. Обязательно уточняется, есть ли в семье дети с гиперергической туберкулиновой пробой (реакцией на пробу Манту).
Риск развития урогенитального туберкулёза выше не только у тех, кто раньше контактировал с туберкулёзной инфекцией и болел туберкулёзом других органов, но и у людей с [4] [7] [11] [13] :
- хроническими инфекциями урогенитального тракта;
- упорной дизурией (нарушением мочеиспускания);
- прогрессирующим уменьшением ёмкости мочевого пузыря;
- пиурией (выделением гноя с мочой) в трёх порциях при эпидидимите;
- стерильной пиурией;
- пиоспермией (гноем в сперме);
- гемоспермией (кровью в сперме);
- гематурией (кровью в моче);
- свищами поясничной области, промежности и мошонки.
- Общеклинические анализы. В анализе мочи практически в 100 % случаев обнаруживают повышенный уровень лейкоцитов, в 60 % — увеличенное количество эритроцитов, а также часто выявляют протеинурию.
- Бактериологическое исследование. Так как в моче возбудитель туберкулёза обнаруживается только в 38 % случаев [3][4][6][7][11][13] , а их отсутствие не исключает наличие заболевания, окончательно подтвердить или исключить наличие Mycobacterium tuberculosis можно только после неоднократного исследования различных материалов: мочи, эякулята, секрета простаты, менструальной крови и отделяемого свищей. Для этого прибегают к бакпосеву и полимеразной цепной реакции (ПЦР) [7] .
В настоящее время у каждого третьего пациента возбудители заболевания обладают устойчивостью как минимум к одному противотуберкулёзному препарату [7] . Поэтому помимо обнаружения микобактерий необходимо установить их лекарственную чувствительность. Обе задачи можно выполнить с помощью автоматизированной системы BACTEC MGIT 960.
- Иммуноферментный анализ (ИФА). Данный метод основан на определении антител в крови. При активном туберкулёзном процессе чувствительность исследования составляет более 84 %. В случае получения сомнительных результатов пациенту требуется углубленное медицинское обследование и последующее динамическое наблюдение [7][12] .
Одна из причин сложной верификации нефротуберкулёза — непостоянное выделение бактерий. В связи с этим диагноз мочеполового туберкулёза у 30 % пациентов устанавливается, к сожалению, лишь на основании морфологического исследования удалённых органов, а у 49-60 % при постановке первичного диагноза уже преобладают деструктивные формы [5] [7] [12] .
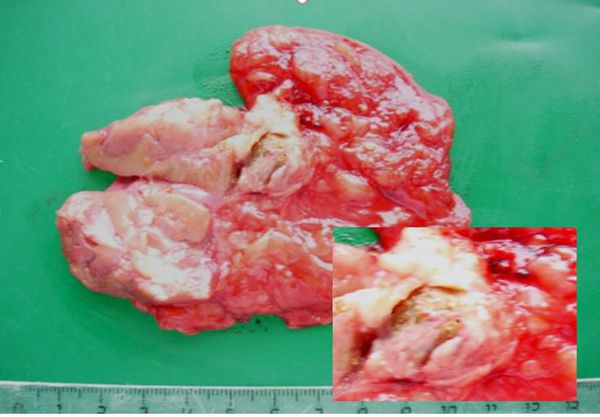
При патоморфологической диагностике можно определить признаки специфического воспаления, туберкулёзные гранулёмы, а также казеозный некроз. Материалом для диагностики могут стать не только удалённые органы, но и ткани, взятые во время биопсии.
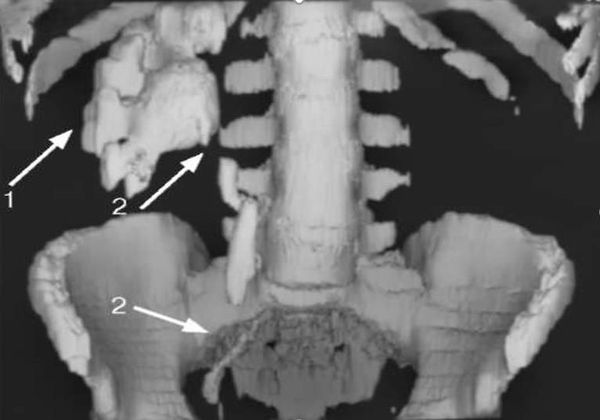
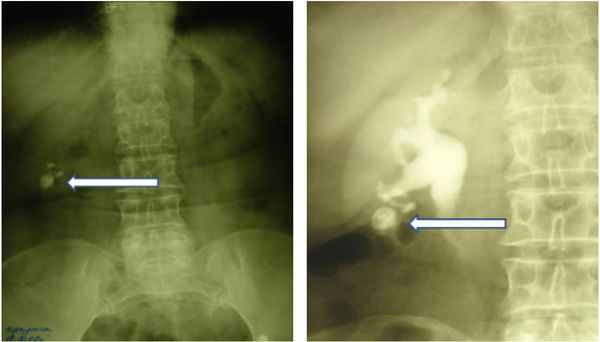
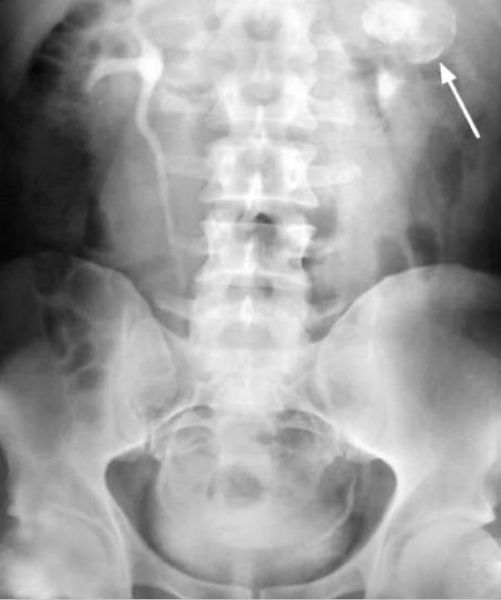
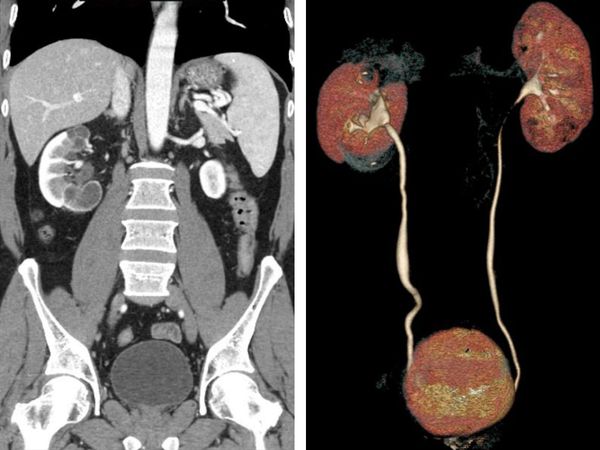
Высокоинформативными методами диагностики туберкулёза почек являются УЗИ, экскреторная урография, уретрография (рентген мочеиспускательного канала), КТ и МРТ. Часто они позволяют выявить туберкулёзные каверны в почке, которые говорят о длительном, осложнённом процессе, при котором лекарственная терапия и последующее излечение уже невозможны, так как каверны почки никогда не закрываются.
- УЗИ почек — первоочередной метод диагностики нефротуберкулёза. При подозрении на раннюю стадию болезни применяется совместно с другими исследованиями. Он позволяет оценить состояние почек и верхних мочевых путей. На наличие каверны будет указывать круглое образование, которое плохо отражает ультразвуковые волны, т.е. является эхонегативным. Акустическая плотность почечной ткани свидетельствует о наличии склероза, а акустическая тень — на участки обызвествления [3][4][6][7] .
- Экскреторная урография, как и другие виды рентгенологических методов исследования, стала применяться реже с внедрением в практику КТ и МРТ с контрастированием, но не утратила своей ведущий роли [3][4][6][7] . Она позволяет обнаружить деформированные или отключенные чашечки, каверны, расширение мочевыводящих путей и уточнить сторону поражения. Отрицательная рентгенограмма органов грудной клетки и туберкулиновая проба не исключают наличие у пациента внелёгочного туберкулёза.
- КТ и её модификации являются чувствительными методами для диагностики нефротуберкулёза, однако по своей информативности не превосходят комплексное рентгенологическое исследование.
- МРТ может применяться, когда важно избежать ионизирующего излучения (например, у детей или беременных женщин). Но это исследование менее точно, чем КТ, особенно для визуализации кальцинатов и обызвествлений [3][4][6][7] .
К инструментальным методам относятся цистоскопия, уретропиелоскопия и уретроскопия. Цистоскопия проводится с помощью эндоскопа. Она показана пациентам с нефротуберкулёзом при нарушениях мочеиспускания. Уретеропиелоскопия позволяет не только провести осмотр, но и выполнить биопсию. Благодаря этому можно выявить туберкулёз мочеточника в стадии инфильтрации или изъязвления. Обследование мочеиспускательного канала уретроскопом может обнаружить воспаление семенного бугорка и стриктуру уретры.
Проба Манту и диаскинтест недостаточно чувствительны у людей с нефротуберкулёзом [7] , поэтому при постановке диагноза играют роль другие виды провокаций:
- Проба Коха — введение под кожу 20-100 туберкулина — экстракта микобактерий туберкулёза. В течение двух и более дней с момента инъекции необходимо измерять температуру через каждые два часа, дважды сделать общий анализ крови и сдать мочу на пробу Нечипоренко, а также выполнить бакпосев мочи и эякулята [7] .
- Лазерная провокация — локальное облучение, которое вызывает приток лимфоцитов к очагу воспаления. Проводится, если результаты пробы Коха не были убедительными. При дифференциальной диагностике с опухолевым процессом противопоказано. Спустя 10 дней пациенту нужно повторно сдать клинические и бактериологические анализы: если количество лейкоцитов или эритроцитов в моче увеличится, а абсолютное число лимфоцитов в крови снизится на 18% и более, то ставится диагноз «Активный нефротуберкулёз» [7][12] .
Помимо этого, ВИЧ-позитивные пациенты должны пройти тест на туберкулёз, а пациенты с недавно диагностированным туберкулёзом — на ВИЧ-инфекцию [8] .
Лечение проводится только в противотуберкулёзных учреждениях. Его цель – сделать пациента неинфекционным, сохранить функцию почек и устранить любые осложнения, вызванные инфекцией.
На ранней стадии заболевания туберкулёз почки излечивается благодаря современной лекарственной терапии, а осложнения устраняются при помощи операции. Но полностью надеяться на безоперационную ликвидацию болезни нельзя, так как 24,2-80 % пациентов с мочеполовым туберкулёзом всё же нуждаются в хирургическом пособии.
Во время излечения туберкулёзные поражения замещаются рубцовой тканью. Это нередко нарушает кровоснабжение и вызывает ишемию со стимулированием околоклубочкового аппарата, тем самым запуская механизмы сосудистой и органной патологии. Поэтому даже при успешном заживлении очагов туберкулёза, приводящем к рубцовым сужениям мочевых путей, требуется хирургическая помощь [3] [4] [6] [7] [13] .
Прежде чем приступать к хирургическому вмешательству (резекции почки, каверноэктомии или кавернотомии) желательно, провести антимикобактериальную химиотерапию в течение шести недель [3] [4] [6] [7] [13] . Выбор режима противотуберкулёзной химиотерапии зависит от лекарственной устойчивости микобактерий. Для взрослых пациентов рекомендуются следующие дозы химиопрепаратов: [7]
| Суточные дозы при ежедневном приёме | ||
|---|---|---|
| Линезолид | ||
| Имепенем + циластатин | Меропенем | источник Ранее считалось, что туберкулез почек у детей – это достаточно редкое заболевание. Однако в последнее время ситуация изменилась. У деток и подростков это заболевание встречается так же учащенно, как и у взрослых. Немного статистики. Всего 12% населения в возрасте до 20 лет болеет туберкулезом почек. Из них всего 2% дети в возрастной категории 1-10 лет. Остальные 10% приходится на возраст 12-20 лет. У младенцев данное заболевание редкость. Зачастую эта болезнь протекает параллельно с туберкулезом легких. Однако у детей это почти не проявляется. Так что же это за болезнь? Данное заболевание характеризуется как поражение паренхимы почек бактериями туберкулеза. Это палочка Коха, МБТ, микобактерия. Если не брать в учет туберкулез легких, то поражение почек данной палочкой стоит на первом месте. Как он развивается у деток? Инфицирование почек этими микробактериями случается по средствам инфицирования других органов. Например, легких, кишечника. Но само попадание туберкулезной палочки в почки еще не является стопроцентной гарантией того, что начнется туберкулез почек. Только если паренхима отреагирует аллергической реакцией, тогда начнется процесс заболевания. Как только возникает благоприятная среда, почки начинают заболевать. Начинается это с образования мелких туберкулезных очагов. При благоприятной среде очаги распространяются. Конечно, если благоприятных условий нет, то очаг зарубцуется. Сначала это заболевание одностороннее. Но, если болезнь прогрессирует, она обязательно перейдет и на вторую почку. Детский туберкулез в почках обладает двумя видами:
Как можно заболеть этой болезнью? Самой основной причиной развития этой болезни у детей является ослабший иммунитет. Здоровый ребенок никак не «подхватит» эту болезнь. Организм начнет отторгать и выводить эту палочку из организма. Дети, которые родились болезненными, находятся в группе риска заболевания туберкулезом почек. Кроме этой причины, есть еще несколько:
к содержанию ↑ Проблема этого заболевания в том, что оно имеет долгий инкубационный период. Ребенок может заразиться туберкулезом еще в детстве, но проявляться симптомы могут уже в подростковом возрасте. Их могут просто случайно обнаружить при исследовании каких-либо анализов еще до того, как начнут проявляться внешние симптомы. Симптомы туберкулеза почек так же зависят от вида заболевания. Ниже приведены основные признаки этого заболевания у деток.
При подозрении на то, что у ребенка формируется туберкулез почек, доктору важно выбрать правильные методы диагностики. Они помогут быстро определить проблему и так же быстро ее устранить. Обследование почек у детей является проблематичным из-за возрастного ограничения. При диагностике возникает трудность в заборе материала и других обследованиях. Что включает в себя диагностика у детей? В первую очередь это исследование мочи. Ее исследуют на наличие
Конечно, эти явления могут наблюдаться в почках и при иных болезнях. Но у туберкулеза есть ряд отличий. Например, кислая реакция. Согласно статистике в 90% случаев болезни детьми туберкулезом почек проявляется такая реакция. Еще одним методом исследования является инструментальный метод. Конечно, детям сложно проводить такие манипуляции. Например, урография. Ее деткам применяют только по строгим показаниям и обычно под наркозом. Распространенным диагностическим методом является рентген. Обычно исследуют почки на предмет очаговых бугорков и проверяют структуру перенхимы. Катетеризация мочеточника проводится с целью подтверждения диагноза, который показывает исследования мочи. Основополагающим методом обследования у деток является реакция Манту. Она указывает на присутствие туберкулезного проявления в организме. В сочетании с плохими анализами мочи доктора могут заключить, что ребенок заболел туберкулезом почек. Лечение этого недуга у детей почти ничем не разнится от лечения взрослых. Лечиться следует согласно индивидуальным особенностям организма. Оно включает в себя лечение препаратами и методы хирургического вмешательства. Давайте подробнее рассмотрим эти два вида лечения. Этот метод обязательно включает в себя прием антимикробных препаратов, которые чувствительны к туберкулезной палочке. Для того, чтобы выбрать подходящую дозу, следует провести дополнительные исследования. Особенно это касается лечения детей. Самолечение в случае этой болезни является смертью. Все дозы и пропорции назначает строго доктор. Противотуберкулезные препараты делят на две группы.
К лечению этими препаратами нужно добавить еще противовоспалительные препараты. Это лечение должно быть комплексным. Схему расписывает специалист. Все лечение занимает длительное время. Обычно это от полугода до года. Его следует проводить только в том случае, когда медикаментозное лечение ни к чему не привело. Данная операция называется нефрэктомия. Она подразумевает под собой удаление всей почки или ее части. После этой операции снова проводится противомикробная терапия, чтобы защитить здоровую почку. При лечении следует соблюдать общеукрепляющие рекомендации:
к содержанию ↑ Успех медикаментозного лечения напрямую зависит от своевременного обнаружения этой болезни и начала ее лечения. После операции у ребенка проходит долгий восстановительный период впоследствии с ограничениями, которые будут его преследовать на протяжении жизни. Помните, что все лечение, медикаментозное в том числе, проводится в специальных диспансерах. Даже если ребенка вылечили, ему периодически следует проходить обследование и состоять на учете в диспансере. Успех лечения медикаментами довольно велик. Согласно статистике, только 20% всех больных туберкулезом почек детей нуждаются в операции. 80% успешно излечиваются на первом этапе и болезнь больше не возвращается. Профилактические меры напрямую зависят от причин, которые вызывают туберкулез почек у деток. Как мы уже знаем, первая причина – это ослабленный иммунитет. Поэтому, профилактикой будет являться меры по укреплению защитных сил организма. Что это включает в себя?
Кроме этих рекомендаций, постарайтесь ограничить пребывание ребенка рядом с больными людьми. Конечно, мы не можем поместить наших детей под стеклянный колпак. Они будут контактировать с людьми. Но и в этом случае мы можем помочь. Приучите малыша сразу мыть руки после улицы и ни в коему случае ничего не кушать на улице пока не очистит руки антибактериальным спреем. Итак, туберкулез почек у детей – это тяжелое и опасное заболевание. Присматривайтесь к своим детям, наблюдайте за их общим состоянием, желанием кушать. Не оттягивайте визит к врачу, если вам кажется, что с ребенком что-то не так. Помните, чем раньше начать лечение, тем меньше будет последствий. источник |