Общий анализ мочи (ОАМ), также называемый клиническим, – одно из самых частых лабораторных исследований, которое проводится в диагностических целях. Он назначается при многих заболеваниях и включает в себя определение до 20 показателей, каждый из которых помогает в постановке правильного диагноза. Если вам назначили общий анализ мочи, будет полезно ознакомиться с правилами интерпретации его результатов.
Урина (лат. urina), или моча, – вид биологической жидкости, выделяемый почками. Вместе с мочой из организма выводятся многие продукты обмена веществ, а потому по ее характеристикам можно косвенно судить и о составе крови, и о состоянии мочевыводящих путей и почек.
Моча включает в себя такие вещества, как мочевина, мочевая кислота, кетоновые тела, аминокислоты, креатинин, глюкоза, белок, хлориды, сульфаты и фосфаты. Анализ химического и микробиологического состава мочи играет важную роль при диагностике: любые отклонения от нормы указывают на неправильный обмен веществ в организме пациента.
Когда назначается общий анализ мочи? Данное исследование необходимо при любых заболеваниях мочеполовой и эндокринной систем, при отклонениях в работе сердечнососудистой и иммунной систем, а также при подозрении на диабет. Также общий анализ мочи назначается больным, перенесшим стрептококковую инфекцию. Кроме того, он проводится в профилактических целях и для наблюдения за динамикой заболеваний.
Чтобы результаты анализа отражали истинную клиническую картину, подготовка к процедуре и сбор урины проводятся с соблюдением ряда правил.
Основные требования при подготовке к общему анализу мочи:
- необходимо заранее приобрести в аптеке или получить у врача специальный стерильный контейнер для сбора жидкости;
- сбор нужно проводить с утра: для анализа рекомендуется использовать именно утреннюю жидкость, скопившуюся за ночь, при этом для сбора в контейнер важна «средняя порция» струи мочи;
- накануне вечером следует отказаться от приема любых лекарств, которые могут повлиять на состав мочи (об этом лучше проконсультироваться с врачом), а также от алкоголя и окрашивающих продуктов (свекла, морковь, ревень, лавровый лист и др.);
- утренняя моча собирается натощак, перед этим нельзя ничего есть или пить;
- перед сбором анализа нельзя сильно переохлаждаться или перегреваться.
Правила сбора:
- желательно собрать 100–150 мл (или 2/3 специального контейнера);
- перед сбором нужно провести тщательный туалет половых органов: в некоторых случаях женщинам рекомендуется использовать тампон;
- собранную жидкость следует как можно скорее доставить в лабораторию (с задержкой не более 2 часов);
- если жидкость необходимо некоторое время хранить, то контейнер можно поставить в темное и прохладное, но не слишком холодное место;
- транспортировать контейнер желательно при плюсовых температурах в диапазоне 5-20 градусов.
Расшифровка результатов общего анализа мочи поможет разобраться в полученных показателях до визита к врачу. Однако ни в коем случае нельзя заниматься самодиагностикой и самолечением на основе полученных данных: для правильного анализа результатов и постановки диагноза необходимо обратиться к специалисту.
Моча анализируется по нескольким категориям, среди которых органолептические свойства, физико-химические показатели, биохимические характеристики, микроскопические исследования. Но обо всем по порядку.
Объем . Общий объем жидкости для анализа не позволяет делать каких-либо выводов о нарушениях диуреза. Он необходим только для определения удельного веса мочи (относительной плотности).
Диурез – объем мочи, образуемый за определенный промежуток времени (суточный или минутный диурез). Суточный диурез обычно составляет 1,5–2 литра (70–80% от выпитой жидкости). Увеличение суточного диуреза называется полиурия, уменьшение до 500 мл – олигурия.
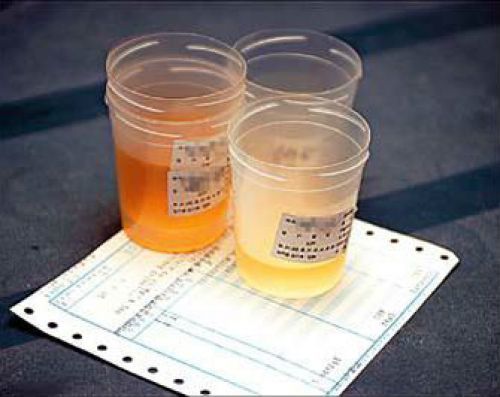
Цвет мочи, как и прозрачность, определяется лаборантом на глаз. В норме цвет может варьироваться от соломенного до насыщенного желтого. Он определяется присутствием в моче красящих веществ – уробилина, урозеина, уроэритрина. Любые другие оттенки могут сигнализировать о тех или иных патологиях в организме, например:
- темно-бурый – желтуха, гепатит;
- красный или розовый цвет говорит о наличии крови в анализе;
- темно-красный – гемоглобинурия, гемолитический криз, порфириновая болезнь;
- черный – алкаптонурия;
- серовато-белый цвет говорит о присутствии гноя;
- зеленый или синий цвет объясняется процессами гниения в кишечнике.
Запах при общем анализе мочи не имеет решающего значения, так как многие продукты питания, содержащие эфирные масла или просто сильно пахнущие продукты, могут придавать ей специфический запах. Тем не менее, некоторые запахи могут свидетельствовать об определенных патологиях:
- запах аммиака говорит о цистите;
- фекальный запах – кишечная палочка;
- гнилостный запах – гангренозные процессы в мочевыводящих путях;
- запах ацетона – кетонурия (наличие кетоновых тел в моче);
- запах гниющей рыбы – триметиламинурия (накопление триметиламина в организме).
В норме запах мочи является мягким, несколько специфичным. Если емкость находится в открытом состоянии, запах становится резким из-за процесса окисления.
Пенистость . В норме при взбалтывании мочи в ней практически не образуется пены, а если образуется, то она является прозрачной и нестойкой. При стойкости пены или ее окрашивании можно говорить о желтухе или о наличии белка в моче.
Прозрачность мочи здорового человека приближается к абсолютной. Замутнение может быть вызвано присутствием эритроцитов, бактерий, слизи, жиров, солей, гноя и других веществ. Наличие какого-либо вещества выявляется с помощью специальных методик (нагревание, добавление различных кислот и пр.). Если в моче были выявлены эритроциты, бактерии, белок или эпителий, это говорит о мочекаменной болезни, пиелонефрите, простатите и некоторых других заболеваниях. Лейкоциты свидетельствуют о цистите. Выпадение в осадок солей говорит о наличии уратов, фосфатов, оксалатов.
Плотность . Удельная плотность мочи – показатель, который зависит от возраста. Норма для взрослых и детей старше 12 лет – 1.010–1.022 г/л, для детей 4–12 лет – 1.012–1.020, для детей в возрасте 2–3 лет – 1.010–1.017, новорожденных – 1.008–1.018. Плотность мочи зависит от количества растворенных в ней солей, белков, сахаров и других веществ. При некоторых патологиях этот показатель повышается из-за наличия бактерий, лейкоцитов, эритроцитов. Повышенный показатель может говорить о сахарном диабете, инфекционных процессах в мочевыводящих путях. У беременных – свидетельствует о токсикозе. Также плотность может быть повышена из-за недостаточного потребления жидкости или ее потери. Пониженный показатель свидетельствует о почечной недостаточности, несахарном диабете. Может также возникать при обильном питье или приеме мочегонных лекарств.
Кислотность в норме находится в пределах 4–7 pH. Пониженный показатель может говорить о наличии многих заболеваний: хронической почечной недостаточности, повышенном уровне калия в крови, гормонов паращитовидной железы, уреаплазмозе, раке почек или мочевого пузыря и т.д. Повышенная кислотность также возникает при обезвоживании и голодании, при приеме некоторых препаратов, при высокой температуре и обильном потреблении мяса. pH выше нормы может свидетельствовать о сахарном диабете, снижении уровня калия и нарушениях кислотно-основного баланса крови.
Белок . Его концентрация в норме не должна превышать 0.033 г/л. Обнаружение повышенного содержания может говорить о повреждении почек, воспалениях в мочеполовой системе, аллергических реакциях, лейкозе, эпилепсии, сердечной недостаточности. Увеличение количества белка происходит при повышенных физических нагрузках, обильном потоотделении, долгой ходьбе.
Повышенный белок в моче определяется у физически слабо развитых детей 7–16 лет и беременных женщин.
Сахар (глюкоза) в моче при норме – не более 0.8 ммоль/л. Повышенный сахар может быть следствием диабета, чрезмерного потребления сладкого, нарушений в работе почек, острого панкреатита, синдрома Кушинга, повышения уровня адреналина из-за поражения надпочечников. Также повышенное содержание сахара в моче может возникать во время беременности.
Билирубин – это желчный пигмент, который в норме должен отсутствовать в моче. Его обнаружение свидетельствует о резком повышении концентрации билирубина в крови, из-за чего почки берут на себя работу по его выведению (в норме билирубин полностью выводится через кишечник). Повышенный уровень данного пигмента в моче говорит о циррозе печени, гепатите, печеночной недостаточности, желчекаменной болезни. Также причиной может являться массивное разрушение эритроцитов в крови вследствие гемолитической болезни, серповидноклеточной анемии, малярии, токсического гемолиза.
Кетоновые тела (ацетон) в норме не должны определяться в общем анализе мочи. Их обнаружение говорит о нарушениях обменных процессов в результате таких заболеваний, как сахарный диабет, острый панкреатит, тиреотоксикоз, болезнь Иценко-Кушинга. Также образование кетоновых тел происходит во время голодания, вследствие алкогольной интоксикации, при чрезмерном потреблении белковой и жирной пищи, вследствие токсикоза у беременных, а также после травм, затронувших центральную нервную систему.
Осадок (органический, неорганический) . В общем анализе мочи под осадком понимают осаждающиеся после кратковременного центрифугирования клетки, цилиндры, кристаллы солей. Более подробно о различных веществах, которые могут быть выявлены в осадке, поговорим ниже.
Кровяные тельца (эритроциты, лейкоциты) . Эритроциты – красные кровяные тельца – могут присутствовать в моче в малом количестве (для женщин – 0–3 в поле зрения, единичные – для мужчин). Повышенное содержание эритроцитов говорит о серьезных заболеваниях, таких как:
- мочекаменная болезнь;
- нефротический синдром;
- инфаркт почки;
- острый гломерулонефрит;
- рак почки, мочевого пузыря, простаты.
Лейкоциты в осадке, выявленные в общем анализе мочи, могут быть следствием заболеваний мочевыводящих путей (пиелонефрит, цистит, мочекаменная болезнь, простатит, уретрит, цистит и пр.). В норме лейкоциты в моче у женщин и детей составляют 0–6 в поле зрения, у мужчин – 0–3.
Если в результатах общего анализа мочи у вас был установлен повышенный уровень лейкоцитов, следует записаться на прием к урологу, который, вероятно, назначит дополнительные исследования – повторный ОАМ либо в совокупности с анализом мочи по Нечипоренко, трехстаканной пробой, УЗИ почек. Зачастую все опасения развеиваются после проведения повторных и дополнительных исследований.
Гиалиновые цилиндры – это цилиндрические образования, в составе которых преобладают клетки почечных канальцев и белок. В норме их не должно быть в моче. Их обнаружение (свыше 20 в 1 мл) говорит о гипертонической болезни, пиелонефрите, гломерулонефрите. Данные цилиндрические образования могут возникать также при приеме мочегонных препаратов.
Зернистые цилиндры . В их составе преобладают эритроциты и клетки почечных канальцев. Присутствие в моче зернистых цилиндров в любом количестве свидетельствует о вирусных инфекциях, пиелонефрите и гломерулонефрите. Возможно также отравление свинцом.
Восковые цилиндры , или восковидные цилиндры, образуются в результате длительного пребывания в просвете почечного канальца гиалинового или зернистого цилиндра. Их нахождение в моче в любом количестве свидетельствует о таких патологиях, как хроническая почечная недостаточность, амилоидоз почек (отложение в ткани почек нерастворимого белка – амилоида), нефротический синдром.
Бактерии . Наличие любых бактерий в общем анализе мочи говорит о воспалительных процессах в мочевыводящей системе. То есть, в норме бактерии должны отсутствовать. Их обнаружение свидетельствует о таких инфекционных заболеваниях, как уретрит, цистит, простатит и прочих. Чтобы результаты были достоверными, необходима тщательная гигиена интимных зон перед сбором мочи.
Грибы в моче, которые в норме не должны определяться, являются следствием инфекционных грибковых поражений мочевыводящих путей и наружных половых органов. Кроме того, их обнаружение может говорить об иммунодефицитных состояниях и о длительном применении антибиотиков.
Соли . Их отсутствие в моче является нормой, а наличие в осадке может говорить о возможности образования почечных камней. Повышенное содержание мочевой кислоты (уратов) может быть результатом подагры, нефрита, хронической почечной недостаточности. Ураты зачастую являются следствием определенной диеты и обезвоживания организма. У новорожденных наличие уратов является нормальным. Оксалаты могут образовываться из-за сахарного диабета и пиелонефрита, кристаллы гиппуровой кислоты – из-за дисбактериоза кишечника и печеночной недостаточности, фосфаты – из-за высокого содержания кальция в моче. Однако всегда стоит помнить, что выявление тех или иных солей часто бывает связано с повышенным потреблением тех или иных продуктов, а значит, их концентрацию можно легко снизить, изменив рацион питания.
Сводная таблица основных показателей общего анализа мочи с нормальными значениями выглядит следующим образом:
Итак, с помощью общего анализа мочи можно выявлять разнообразные болезни почек и мочевого пузыря, проблемы с предстательной железой, опухоли и пиелонефриты, а также целый ряд патологических состояний на начальных стадиях, когда клинические проявления как таковые отсутствуют. Поэтому ОАМ следует проводить не только при появлении болезненных ощущений, но также для профилактики и раннего обнаружения многих заболеваний мочеполовой системы, чтобы предупредить их дальнейшее развитие.
источник
Анализ мочи — это очень важный этап обследования нефрологического больного. Выполняется в обычных поликлинических условиях и в стационарах.
Основные сведения о нормальном анализе мочи:
При исследовании желательно собирать утреннюю мочу, так как она более концентрированная. Перед сбором мочи проводится тщательный туалет. Для исследования используется средняя порция мочи. Микроскопия мочевого осадка должна проводиться не позднее чем через 2 часа после сбора мочи. В противном случае происходит загрязнение мочи микроорганизмами. При более долгом хранении нужно содержать мочу в холодильнике.
Общие свойства мочи:моча обычно прозрачная, соломенно-желтого цвета, имеет кислую реакцию. Цвет мочи определяется наличием в ней пигментов, главным образом цитохромов. Цвет мочи становится светло-желтым при почечной недостаточности, приеме мочегонных. Моча темнеет при состояниях сопровождающимися распадом белков, лихорадкой, опухолью или токсикозом, при беременности. Окраска мочи может меняться при изменении количества эритроцитов, свободного гемоглобина, миоглобина, уробилина. Цвет мочи может меняться в зависимости от приема пищевых продуктов. Помутнение мочи может быть следствием высокого содержания солей, лейкоцитов, бактерий. Реакция мочи обусловлена наличием в ней свободных Н + ионов. Колеблется в различных пределах, зависит в основном от характера питания и приема различных лекарств. Щелочная реакция остается следствием рациона богатого фруктами и овощами. Кислая моча бывает при канальцевом ацидозе, мочевой инфекции. Кислотность мочи имеет значение для образования мочевых камней. Уратные камни образуются в кислой моче, а оксалатные, кальцевые и фосватные — в щелочной. Необходимо обращать внимание на пенистость мочи. Нормальная моча пенится слегка. При выраженной протеинурии пенистость мочи увеличивается. Очень важным показателем является относительная плотность мочи.
Белок.Выделение белка с мочой является наиболее важным признаком поражения почек. В норме выделение белка с мочой не превышает 50-200 мг/сут. Качественные реакции на белок становятся положительными при концентрации белка 0,033 г/л. Выделение белка с мочой в течение суток происходит неравномерно. Больше выделяется белка у больных, когда они находятся в горизонтальном положении, днем. Поэтому важно исследовать суточную протеинурию.
Сахарв моче здорового человека отсутствует, за исключением случаев, связанных с избыточным употреблением углеводом или в том случае, если берется не утренняя порция мочи. Если при глюкозурии сахар крови нормальный, то нужно думать о канальцевой дисфункции. Это встречается при тяжелом нефротическом синдроме, при различных видах гломерулосклероза.
Микроскопия мочевого осадка:
В моче здорового человека не должно быть больше 3-4 лейкоцитов у мужчин и 4-6 у женщин. Эритроциты в ОАМ либо отсутствуют, либо единичные и встречаются непостоянно. Если количество форменных элементов мочи превышает указанную норму, то обычно анализ мочи повторяется (желательно брать мочу катетером).
Количественные методы подсчета форменных элементов мочи:
По Нечипоренко— количество эритроцитов и лейкоцитов в 1 мл мочи. В норме не более 4000 лейкоцитов и 1000 эритроцитов. Циллиндры 0-1 на 4 камеры подсчёта.
По Амбурже— количество форменных элементов за 1 минуту, в норме эритроцитов до 150/мин, лейкоцитов до 250/мин.
По Аддису-Каковскому— количество форменных элементов и цилиндров в суточной моче. В норме не более 2 миллионов эритроцитов, 4 миллиона лейкоцитов и 200 тысяч цилиндров.
Цилиндры в нормальной моче отсутствуют, за исключением единичных гиалиновых. Эпителиальные клетки существенного диагностического значения не имеют поскольку попадают в мочу из любых отделов мочевых путей.
Бактерии могут определяться в моче и в норме, особенно после длительного стояния. Для более точного определения типа бактериурии проводится посев мочи. Моча должна быть свежей и взятой в отдельную посуду. О бактериурии говорят в том случае, если в 1 мл мочи определяется более 50-100 тыс. микробных клеток (истинная бактериурия). Если бактерий менее 50 тыс., то это ложная бактериурия.
Наличие в осадке значительного количества солей может свидетельствовать о мочекаменной болезни.
Для оценки изменений в анализе мочи введено понятие мочевой синдром. Мочевой синдром включает в себя: протеинурию, гематурию, лейкоцитурию, цилиндрурию.
Это самый частый признак поражения почек. Потеря белка более 50-200 мг/сут. В зависимости от количества белка в моче различают: 1) выраженную протеинурию — более 3 г/сут, 2) умеренную — 1-3 г/сут, 3) незначительную — менее 1 г/сут.
Качественная характеристика протеинурии: — селективная — преобладают низкомолекулярные белки, в основном альбумины, — неселективная — преобладают глобулины наряду с альбуминами.
В зависимости от причины протеинурии выделяют следующие ее формы:
Основные нозологические формы
Ортостатическая – длительное стояние или ходьба.
Напряжения – после физической нагрузки.
Гломерулонефрит (острый и хронический).
Гломерулосклероз (сахарный диабет).
Застойная почка (сердечная недостаточность).
Острый канальцевый некроз.
Хроническое отторжение почечного трансплантанта.
Опухоли предстательной железы.
Фильтрация белка в почках в норме:
Через клубочек фильтруется в норме 0,2 — 0,05 г в сутки белка. В выходящей части петли Генле происходит секреция особого белка уропротеина. Почечный фильтр состоит из 3 слоев. Первый слой — это эпителий, затем идет базальная мембрана, которая является двухслойным гидротированным гелем. Третий слой — слой эпителиальных клеток — подоцитов. Они имеют тело и множество ножек, которые располагаются на базальной мембране. Между подоцитами есть отверстия, через которые проходят незначительное количество альбуминов и других низкомолекулярных белков.
Клубочковая протеинурия определяется в основном состоянием почечного фильтра, его структурой, проникаемостью, электростатическим зарядом. Основная масса альбуминов не проходит через почечный фильтр, так как имеет одинаковый с ним положительный заряд и отталкивается от него. При почечной патологии меняется заряд базальной мембраны, эндотелия, подоцитов, и альбумины свободно проходят через фильтр. Имеют значение в повреждении фильтра иммунные комплексы, воспалительные, дегенеративные процессы, склерозирование клубочков.
На процесс клубочковой фильтрации оказывают влияние также гемодинамические факторы. Снижение скорости кровотока и увеличение давления в клубочках ведет к гиперфильтрации. Такой характер протеинурии имеет место при сердечной недостаточности, тромбоза почечных вен, повышение онкотического давления плазмы за счет избытка белков, например при множественной миеломе.
Все-таки основной причиной клубочковой протеинурии является повреждение почечного фильтра. Это возникает при гломерулонефритах, амилоидозе, диабетическом гломерулосклерозе, гипертонической болезни. Чаще клубочковая протеинурия бывает неселективная.
Встречается реже чем клубочковая. Она связанная со снижением способности проксимальных канальцев к реабсорбции белка. Количество белка обычно не превышает 2 г/сут. Протеинурия селективная. Она представлена альбуминами, а также 2-микроглобулином, легкими цепями иммуноглобулинов и другими белками. Характерным для канальцеевой протеинурии является преобладание2-микроглобулинов над альбуминами. В норме2-микроглобулины свободно фильтруются в клубочках и полностью реабсорбируется в канальцах. Канальцевая протеинурия встречается при хронических пиелонефритах, остром канальцевом некрозе, отторжении почечного трансплантанта, врожденных туболопатиях.
При тяжелых заболеваниях почек характер протеинурии смешанный.
Она возникает при повышении гидростатического давления в клубочках, несвязанного с заболеваниями почек, а также с замедлением кровотока, что наблюдается при застойной почке. Такая протеинурия обычно умеренная, не достигает 3 г/сут. При множественной миеломе (миеломной болезни) развивается так называемая протеинурия переполнения, когда при повышенном образовании плазменных белков, а последние фильтруются нормальными клубочками. Аналогичный процесс протеинурии встречается при гемолизе, миоглобинурии, синдроме разможжения.
Следует помнить, что при выраженной эритроцитурии и лейкоцитурии в анализе мочи может определяться умеренная протеинурия, за счет этих форменных элементов. Ложноположительные результаты также могут давать йодисто-контрастные препараты, а также большое количество пенициллинов, цефалоспаринов и сульфаниламидов в моче.
Ортостатическая протеинурия. Чаще у мужчин до 22 лет. У лиц астенического телосложения или с лордозом позвоночника. Обычно проходит к 30 годам.
Лихорадочная протеинурия. При лихорадочных состояниях, особенно у детей и пожилых. Имеет преимущественно гломерулярный характер.
Протеинурия напряжения. Бывает у здоровых при тяжелых физических нагрузках, при стрессах, переохлаждении. Появление белка в моче объясняется нарушением почечной динамики, замедлением кровотока и повышенной проницаемостью базальной мембраны.
Ортостатическая проба: утром больные не вставая мочатся в отдельную посуду; затем в течении 2 часов больной ходит держа палку за спиной для усиления лордоза, после чего повторно сдается моча.
Функциональная протеинурия обычно преходящая, не превышает 1 г/сут, не сопровождается другими изменениями в моче (эритроцитурией, лейкоцитурией, бактерурией).
Характеризуется выделением с мочой эритроцитов. Встречается не только при патологии почек, а и при тромбоцитопениях, лейкозах, передозировки антикоагулянтов.
Гематурию в зависимости от размеров потери эритроцитов делят на:
Микрогематурию — не меняется цвет мочи; количество эритроцитов колеблется от единичных до 10-20-100 в поле зрения.
Макрогематурия — моча становится темнокрасной или приобретает цвет «мясных помоев»; эритроциты не поддаются подсчету.
Для оценки степени гематурии пользуются количественными методами.
Макрогематурию следует отличать от гемоглобинурии, миоглобинурии, порфирии, так как моча также красная (цвет за счет Hb, миоглобина, порфиринов).
По характеру течения: 1) эпизодическая гематурия, 2) рецидивирующая, 3) стойкая.
По локализации патологического процесса: 1) инициальная, 2) терминальная, 3) тотальная.
Для разграничения этих трех форм используется трехстаканная проба.
Инициальная (вначале мочеиспускания) гематурия свидетельствует о поражении начальной части уретры (травмы, язвы, опухоли). Терминальная гематурия (появление крови в средней порции и конце мочеиспускания) свидетельствует о воспалении, опухолевом процессе в простате и мочевом пузыре, может быть ущемление камня во внутреннем сфинктере мочевого пузыря. Тотальная гематурия (кровь во всех трех порциях) определяется при различных заболеваниях мочевого пузыря, мочеточников и почек.
Гематурию делят на одностороннюю и двухстороннюю. Это выявляется только при цистоскопии. Гематурия также бывает болевая и безболевая.
Гематурия по локализации: 1) почечная (нефропатии, опухоли, травмы, гидронефроз, туберкулез почки), 2) мочеточниковая (камни, опухоли, стриктуры мочеточников), 3) пузырная (циститы, опухоли, камни, травмы)
Гематурия при урологической патологии (мочеточниковая и пузырная) бывает как правило односторонней, болевой, изолированной, часто макрогематурия.
Почечная гематурия как правило стойкая, двухсторонняя, безболевая и микрогематурия. Почечная гематурия как правило сочетается с протеинурией и лейкоцитурией. Исключением является болезнь Берже (форма хронического гломерулонефрита), которая протекает с болевой макрогематурией.
Причинами гематурии при нефропатиях бывает как правило повреждение мезангия, а также поражение цепочек и эпителия извитых канальцев.
Выделяют гломерулярную и негломерулярную почечную гематурию. Для этого изучается структура эритроцитов в фазово-контрастном микроскопе. Выявление в моче более 80% измененных эритроцитов свидетельствует о гломерулярном происхождении гематурии (в основном причиной является гломерулонефрит). 80% неизмененных эритроцитов говорит о негломерулярной природе гематурии.
Понятия выщелоченные и невыщелоченные эритроциты в современной нефрологии уже не используются, поскольку это зависит не от качества самих эритроцитов, их повреждения, а от осмолярности мочи.
Это выделение с мочой более 6 в поле зрения лейкоцитов. При выраженной лейкоцитурии (пиурии) лейкоциты не подлежат подсчету и густо покрывают поля зрения.
Для выявления скрытой лейкоцитурии иногда прибегают к провокационным пробам с преднизолоном. Больному вводится 30 мг преднизолона внутривенно. Затем через каждый час берут три порции мочи. Удвоение лейкоцитов хотя бы в одной порции свидетельствует о скрытой лейкоцитурии.
После выявления лейкоцитурии определяются ее источники — мочевые пути или почки, а также генез — инфекционный или воспалительный. Для этого используется трехстаканная проба и дополнительные методы исследования. На прохождение лейкоцитов из почки указывает одновременное обнаружение лейкоцитов и зернистых цилиндров. Следует помнить, что лейкоцитурия может быть асептической. Это бывает при интерстициональных нефритах, гломерулонефритах. Массивная лейкоцитурия практически всегда инфекционная, часто сочетается с бактериурией. Характерна для острого и обострения хронического пиелонефрита. При апостематозном пиелонефрите, обструктивном пиелонефрите лейкоцитурия может отсутствовать.
Для определения качественного состава лейкоцитов используются специальные методы окраски, а также фазово-контрастная микроскопия и биохимические методы. Можно определить вид лейкоцита. Нейтрофилы характерны для инфекционного процесса, лимфоциты — для реакции отторжения трансплантанта, эозинофилы — для хронического интерстициального нефрита.
Цилиндры бывают белковыми (гиалиновые и восковидные) и содержащие в белковом матриксе различные включения (эритроцитарные, лейкоцитарные, жировые, зернистые).
Гиалиновые цилиндры являются наиболее часто встречающимися. У здоровых не более 200 в мл. Патология при нефротическом синдроме и хронических гломерулонефритах. Восковидные цилиндры образуются при длительном стазе мочи в канальцах, характерны для гломерулонефрита.
Эритроцитарные цилиндры в основном определяются при почечной гематурии (гломерулонефрит, васкулиты, интерстициальные нефриты, инфаркт почки). Лейкоцитарные цилиндры характерны для остророго и интерстициального нефрита; жировые — для нефротического синдрома. Зернистые цилиндры, имеющие в своем составе клеточные включения, иногда считают предстадией восковидных цилиндров. Они всегда признак органического заболевания почек. Встречаются при хроническом гломерулонефрите, хронической почечной недостаточности.
Почки поддерживают гомеостаз организма и выполняют очень много функций: регуляция объема внеклеточной жидкости и крови, регуляция ионного состава крови, регуляция КОС, регуляция АД, регуляция эритропоэза, экскреция продуктов азотистого обмена.
Наиболее важное практическое значение для определения функции почек имеет следующее:
определение относительной плотности мочи в однократном анализе и при пробе Зимницкого;
определение скорости клубочковой фильтрации (СКФ);
определение способности почек к разведению и концентрированию.
Относительная плотность мочи свидетельствует о способности почек к разведению и концентрированию, то есть регуляции внеклеточной жидкости. Она может колебаться в пределах 1005-1025. Относительная плотность мочи зависит от выпитой жидкости и диуреза. Обильное потребление жидкости приводит к значительному выделению мочи низкой плотности, а ограниченное потребление жидкости, потери ее при потоотделении, поносах, сопровождается уменьшением выделения мочи и повышением ее плотности.
Практически концентрационную функцию почек можно считать нормальной при относительной плотности в утренней порции 1020-1018. Низкая относительная плотность при повторном исследовании свидетельствует о снижении концентрационной функции почек. Наблюдается при хронической почечной недостаточности, хронических интерстициальных нефритах, пиелонефритах, канальцевых дисфункциях, почечном несахарном диабете, поликистозе, гидронефрозе. Высокая относительная плотность мочи определяется при нефротическом синдроме за счет белка в моче, при сахарном диабете за счет глюкозы.
Для уточнения концентрационной функции используется специальные пробы. Самой простой является проба Зимницкого, Суточное количество мочи собирается через каждые 3 часа в отдельную посуду. У здорового человека суточное выделение мочи составляет 70-75% от выпитой жидкости. Дневной диурез составляет 65-80% от суточного. Колебания относительной плотности мочи в пробе Зимницкого составляют не менее 12-16 (например, 1006-1020). При нарушении способности почек к разведению на ни в одной порции не будет относительная плотность ниже 1011-1013, а при снижении концентрационной функции — не превышает 1020. Показатели относительной плотности мочи ниже 1011-1013 указывают на гипостенурию. Низкая относительная плотность и снижение ее колебаний называется изогипостенурией. Встречается при хронической почечной недостаточности. Умеренное снижение относительной плотности наблюдается при хронических пиелонефритах, особенно при обострениях (нарушение реабсорбции в канальцах).
Определение способности почек к разведению и концентрированию осуществляется с помощью пробы с сухоедением. Это более точный метод, чем проба Зимницкого. Больной в течение 24 часов, а в классической пробе по Фольгарду в течении 36 часов, не употребляет жидкую пищу. Мочу собирают как при пробе Зимницкого. При хорошей концентрационной функции почек количество мочи резко снижается до 500-600 мл, а относительная плотность мочи возрастает до 1028-1034 и выше. Когда снижена концентрационная функция почек, то суточный диурез больше указанного, а относительная плотность мочи не превышает 1028. Колебания в пределах 1020-1024 свидетельствуют об отчетливом нарушении, а менее 1020 — о резком снижении способности почек к концентрированию. Не следует проводить эту пробу у больных получающих мочегонные.
На практике чаще пользуются модифицированной пробой с сухоядением (18-часовая). Больной не пьет с 2 ч дня до 8 ч утра. В 8 ч больной мочится (эта моча не исследуется). Затем в течение 1-1,5 ч собирают мочу. Предельное значение относительной плотности 1024. Если менее 1024 — снижение функции почек.
Проба на разведение. Это исследование характеризует способность почек максимально разводить мочу в условиях искусственной гипергидратации. Водная нагрузка чаще однократная или длится в течении суток. При однократной пробе больной в течении 30-90 минут выпивает воду или слабый чай из расчета 20 мл на килограмм веса. У здоровых лиц относительная плотность мочи снижается до 1003. Причем в течении первых 2 ч выделяется более 50% выпитой жидкости, в течении 4 ч — более 80%. При нарушении функции почек относительная плотность мочи не снижается менее 1004.
Определение креатинина. Является конечным продуктом креатинина крови. Он продуцируется мышечными клетками и фильтруется клубочками, практически не реабсорбируясь. Поэтому содержание креатинина крови точно отражает экскреторную функцию почек. Содержание креатинина не зависит от физических нагрузок, от диеты, что встречается при исследовании мочевины и остаточного азота. Концентрацию креатинина выявляют с помощью реактивов химическим путем. В норме концентрация креатинина в крови составляет 0,06-0,123 ммоль/л. При снижении функции почек креатинин крови возрастает.
Исследование скорости клубочковой фильтрации. Используется метод клиренса (очищения) веществ, которые в процессе транспорта только фильтруются и не реабсорбируются. В этом отношении очень пригоден креатинин. Также используется инулин и мочевина. Исследуется креатинин в моче, крови и рассчитывается по формуле в зависимости от минутного диуреза. Норма — 80-120 мл/мин.
Зная СКФ можно подсчитать реабсорбцию в %:
После 40 лет СКФ постепенно снижается, примерно на 1% в год. В возрасте 80-89 лет она может составлять от 40 до 100 мл/мин. При заболеваниях почек фильтрационная функция снижается. При ХПН СКФ может быть 2-5 мл/мин. Причины нарушения концентрационной функции почек является снижение массы действующих нефронов, уменьшение фильтрирующей способности клубочков, снижение почечного плазматока, обструкция почечных канальцев, избыточная фильтрация через поврежденный эпителий канальцев и др. Это встречается при хроническом гломерулонефрите, хроническом пиелонефрите, хроническом интерстициональном нефрите, амилоидозе, нефросклерозе, артериальной гипертензии. СКФ может снижаться не только при почечной патологии, но и в условиях гипотонии, при шоках, при гиповолемии, при выраженной сердечной недостаточности.
Значительно реже при патологических состояниях в почках развивается состояние гиперфильтрации (СКФ выше 120 мл/мин). Бывает на ранней стадии сахарного диабета, при гипертонической болезни, хронических гломерулонефритах. В настоящее время рассматривается как один из механизмов прогрессирования почечной недостаточности.
РЕНТГЕНОЛОГИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Обзорная рентгенография. Это обязательный метод. Подготовка больного с помощью клизмы накануне и безуглеводной диеты. Позволяет уточнить форму, величину, наличие, количество почек, их расположение, а также наличие рентгеноконтрастных камней. Левая почка обычно расположена выше правой на 1,5-2 см. Тень левой почки должна делиться пополам XIIребром. При переходе из горизонтального в вертикальное положение почки смещаются на 1-1,5 см.
Внутривенная урография. Видна тень почек, мочеточников и мочевого пузыря. Можно оценить не только анатомическое состояние почек, но и функциональное, так как можно проследить как быстро и хорошо выделяется контраст. Через 5 — 10 — 15 — 20 — 30 — 60 мин делаются рентгеновские снимки. Особенно информативно исследование для диагностики хронических пиелонефритов, так как можно оценить состояние чашечно-лоханочной системы. Модификацией внутривенной урографии является метод инфузионной урографии.
Ретроградная пиелография. Используется в урологии для диагностики опухолей, туберкулеза, аномалий развития, стриктур мочеточников, мочекаменной болезни. Контраст вводится через мочевой пузырь и мочеточники в лоханки. Возможно инфицирование почек, поэтому редко используется в нефрологии.
Антеградная пиелография. Контраст вводится в лоханку путем чрезкожной пункции. Используется в основном при так называемой нефункционирующей почки (неинформативность других методов).
К дополнительным рентгенологическим методам относится томография, рентгеновское исследование в условиях ретропневмоперитонеума (введение газа в забрюшинное пространство), ангиография (при подозрении на опухоль почки, надпочечников, при гидронефрозе, при вазоренальной гипертензии). В последнее время в клиническую практику внедрен метод почечной ангиографии с компьютерной обработкой получаемого изображения, так называемая цифровая субтракционная ангиография. Контраст, количество которого в 2-3 раза меньше, чем при обыкновенной внутривенной урографии, вводится внутривенно. Компьютером производится цифровая обработка звуковых сигналов для получения изображения почек. Реже в клинической практике используется такие рентгенологические методы, как почечная венография и венокаваграфия, лимфография. Компьютерная томография используется в основном для диагностики объемных образований (камней в почках, поликистоза, опухолей предстательной железы, мочевого пузыря).
Эти методы противопоказаны при выраженной почечной недостаточности, при повышенной чувствительности к йоду и при тяжелых заболеваниях печени. При проведении этих исследований возможны аллергические реакции вплоть до анафилактического шока, возможен коллапс, ОПН, острая печеночная недостаточность. Эти методы обязательно выполняются в присутствии лечащего доктора. К побочным реакциям относится головная боль, головокружение, гиперемия лица. падение артериального давления. При аллергических реакциях прежде всего используется тиосульфат натрия, как антидот йода.
РАДИОИЗОТОПНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Самостоятельного значения для постановки диагноза не имеют. Используются в комплексном обследовании.
При изотопной ренографии со стороны спины в положении сидя больному устанавливаются два датчика, третий в проекции сердца. После внутривенного введения гипурана регистрируются графики выделения изотопа из крови. Каждая ренограмма состоит из трех отделов: васкулярного, секреторного и экскреторного. Сравнивая функцию правой и левой почки можно оценить три эти сегмента: сосудистый, секреторный и экскреторный.
Сцинтиграфия почек. Выявляется изменения функции почек. Можно увидеть подозрения на опухоли почек, когда видно разрежение распределения изотопа.
Ультразвуковое сканирование почек (Эхография) — неинвазивное исследование почек, очень широко используется в настоящие время. Метод позволяет уточнить размеры почек, положение, аномалии почек, выявить опухоли, кисты почек, конкременты, гидронефроз. УЗИ должно проводиться в комплексе с другими исследованиями.
У здорового человека при УЗИ-исследовании нормальная длина почки составляет 7,5-12 см, ширина – 4,5-6,5 см, толщина – 3,5-5 см. Важно отметить, что разность длины обеих почек в норме не должна превышать 1,5-2 см. Толщина паренхимы варьирует от 1,5 до 2 см. В продольном направлении почка определяется в виде овоидного эхонегативного образования, несколько уплощённого в переднезаднем направлении, которое хорошо дифференцируется от окружающих тканей. Почечный синус имеет вид удлинённого участка повышенной эхогенности, расположенного в центре почки. При поперечном исследовании он приобретает овальную или округлую форму. По наружной поверхности определяется фиброзная капсула почки в виде чёткого эхопозитивного образования толщиной до 1,5 мм. Кнаружи от неё, особенно у пожилых бывает видна зона пониженной эхогенности, которая является прилежащей частью жировой капсулы.
Паренхима почки имеет очень нежную, почти анэхогенную внутреннюю структуру. Это необходимо учитывать, чтобы не принять нормальную структуру паренхимы за множественные мелкие кисты. Иногда при исследовании в реальном масштабе времени почечная паренхима выглядит менее однородной. В ней между капсулой и синусом, особенно у молодых, можно видеть множественные почти округлые эхонегативные образования – почечные пирамиды. Их диаметр колеблется от 0,5 до 0,9 см. В нормальных условиях соотношение площади паренхимы и элементов почечного синуса составляет приблизительно 2:1. У детей оно больше, у пожилых – значительно меньше.
Если чашечки содержат небольшое количество мочи, они определяются как небольшие округлые эхонегативные (жидкостные) образования, диаметр которых в норме не превышает 0,5 см. В большинстве случаев в области ворот почки удаётся выявить и лоханку. При поперечном исследовании она имеет вид либо двух параллельных эхосигналов с эхонегативной прослойкой, либо веретенообразного жидкостного образования. Переднезадний размер лоханки редко превышает 0,5 см.
Это прижизненное морфологическое исследование почечной ткани. Метод широко используется с 50-х годов. Проводится закрытым и открытым методом. Открытый — это операционный метод, используется редко, в основном пользуются закрытым методом (пункционная биопсия почек). Биопсия почек проводится с диагностической целью. В 30% случаев она меняет диагноз. Кроме того, биопсия проводится для оценки характера изменений в почках и выбора терапии. Биопсия уточняет причины почечной протеинурии, гематурии, устанавливает природу нефротического синдрома, различных вариантов хронических гломерулонефритов, амилоидоза, диабетического гломерулосклероза, подагрической почки, артериальной гипертензии. При оценки биопсийного материала используют различные методы окраски, электронную, люминесцентную микроскопию (видны отложения иммунных комплексов).
Абсолютные противопоказания к биопсии:
наличие единственной функционирующей почки,
нарушение свертывающей системы крови (гипокоагуляция, тромбоцитопения, геморрагический диатез),
повышение венозного давления в большом круге кровообращения (правожелудочковая недостаточность),
гидронефроз, пионефроз, поликистоз,
наличие аневризмы почечной артерии.
Должна быть сделана запись, что больной не против исследования.
Относительные противопоказания: 1) тяжелая артериальная гипертензия (более 110 мм.рт.ст.), 2) ХПН (креатинин более 0,44 ммоль/л), 3) патологическая подвижность почек, 4) выраженный распространенный атеросклероз.
Осложнения: кровотечение в лоханку, под капсулу, в клетчатку; образование гематомы, нагноение последней; повреждение соседних органов.
При обследовании нефрологического больного на первом месте идет доктор со своей диагностической концепцией, которую он будет доказывать с помощью специальных методов исследования.
Показания для биопсии почки (И.Е. Тареева, 2000):
стойкая или рецидивирующая гломерулярная гематурия
почечная паренхиматозная гипертензия неясного генеза
канальцевая дисфункция неясного генеза
ОПН с системными признаками
ОПН с симптомами гломерулонефрита
ОПН с анурией, персистирующей более 3 недель
источник
Лабораторные исследования мочи включены в перечень обязательных анализов, которые необходимо проводить всем пациентам, обратившимся за медицинской помощью. Еще во времена Гиппократа было отмечено: «Каждый врачеватель должен наблюдать, какая моча у здорового человека, а какая у больного – чем меньше сходство, тем тяжелее недуг».
Клинический анализ мочи является комплексным лабораторным исследованием, с помощью которого определяют физические, химические и микроскопические характеристики биологической жидкости. Простота его выполнения и высокая информативность итоговых данных является неотъемлемой частью любого комплексного обследования пациента.
Важно знать, что результаты анализа мочи могут свидетельствовать не только о патологии почек, но и о заболеваниях других органов. На их основе практикующие медицинские специалисты ставят диагноз и назначают рациональное лечение.
В нашей статье мы рассмотрим какие бывают анализы мочи, для чего их проводят, о чем говорят их показатели, какие методы исследования мочи пациент может выполнить самостоятельно.
Общий анализ мочи является комплексным лабораторным исследованием, с помощью которого можно определить физические и химические показатели данной биологической жидкости. На основе его результатов практикующие врачи могут установить точный диагноз многих патологических процессов.
- Одной из наиболее информативных составляющих клинического исследования является микроскопия мочевого осадка – определение и подсчет количества различных форменных элементов, находящихся в поле зрения.
- Благодаря простоте выполнения клинического анализа мочи и высокой информативности его параметров данное исследование представляет собой неотъемлемую составляющую любого обследования пациента.
- Показания для его проведения:
- ухудшение общего самочувствия;
- диагностирование заболеваний мочеполовых органов (пиелонефрит, цистит, уретрит, простатит);
- наблюдение за развитием патологического процесса;
- мониторинг проводимого курса лечебной терапии;
- профилактический осмотр.
Для проведения анализа сдают утреннюю порцию мочи, собранную после ночной задержки – результаты исследование такого биологического материала считаются наиболее достоверными
Каждому человеку будет полезно узнать, о каких параметрах урины говорит клиническое исследование – мы приводим итоговые данные «хорошего» анализа:
- количество не имеет диагностического значения;
- оттенок – соломенно-желтый, прозрачный;
- запах – специфический нерезкий;
- удельный вес – от 1005 до 1028 г/л;
- реакция среды – от 5,0 до 7,0;
- общий белок, глюкоза, кетоны, билирубин, желчные кислоты – отсутствуют;
- эритроциты – не выявляются;
- лейкоциты – до 6 в поле зрения;
- клетки эпителия и слизь – единичные в п/зр.;
- цилиндры, кристаллы солей и бактерии – не обнаруживаются.
- Подробнее о расшифровке результатов анализа мочи можно прочитать в этой статье.
- Некоторым пациентам приходится постоянно следить за показателями мочи и многократно сдавать анализы – это необходимо при наличии хронических патологий органов мочевыводящей системы и системных заболеваний.
- Анализ мочи в домашних условиях позволяет проверить уровень некоторых параметров биологической жидкости: концентрацию в ней глюкозы и белка, наличие кетоновых и уробилиновых тел, реакцию среды.
Для этого в аптечной сети есть в свободной продаже специальные индикаторные тест-полоски. В зависимости от концентрации вещества они изменяют цвет, оценивание результатов проводят в сравнениях со шкалой на упаковке.
В настоящее время лабораторные центры оснащены современным оборудованием, позволяющим провести развернутый анализ мочи в кратчайшие сроки, несмотря на большую численность критериев
В зависимости от состояния организма человека и органов его мочевой системы состав и свойства урины могут изменяться в широких пределах. Именно поэтому различные виды анализов мочи представляют большое диагностическое значение.
С помощью данного лабораторного исследования лечащий врач может изучить функциональное состояние почек и органов мочевыделительного тракта. Его назначают после проведения клинического анализа мочи, в котором были выявлены изменения нормальных показателей.
Методика, разработанная советским врачом А. З. Нечипоренко, позволяет лечащему врачу подробно оценить изменения параметров общего анализа мочи, более точно диагностировать заболевание и контролировать рациональность проводимого курса лечебной терапии.
Для выполнения исследования используется средняя порция утренней мочи, в которой с помощью специального оптического устройства (камеры Горяева) подсчитывают количество форменных клеток урины.
- количество эритроцитов не должно превышать 500 единиц в 1 мл;
- лейкоцитов – до 2 тысяч;
- цилиндры не обнаруживаются.
Увеличение численности тех или иных элементов опровергает или подтверждает итоговые данные общеклинического исследования мочи. Проведенные анализы обеспечивают максимальную достоверность поставленного диагноза.
Концентрационная функция почек является естественным регуляционным механизмом, позволяющим человеческому организму сохранять постоянство биологических жидкостей. К примеру, при повышении потребления человеком воды или жидкой пищи почки вырабатывают большое количество разбавленной урины, а при недостаточном получении организмом жидкости почки выделяют концентрированную мочу.
Исследование мочи по методике, предложенной русским терапевтом С. С. Зимницким, позволяет оценить способность почек концентрировать урину. В ходе проведения анализа определяется относительная плотность урины – показателя, отражающего концентрацию растворенных продуктов обменных процессов (белков, солей, аммиака).
Пациент собирает мочу в течение суток каждые три часа (с 6.00 до 6.00 следующего дня) – все 8 емкостей, наполненные биоматериалом, доставляются в лабораторный центр
- В течение 24 часов человек употребляет неодинаковый объем жидкости, что приводит к изменению удельного веса в разное время суток – днем плотность мочи значительно меньше (вследствие потребления большего количества жидкости), а моча после ночной задержки имеет наибольший удельный вес.
- Проведение специфической пробы по Зимницкому необходимо для выявления некоторых изменений сердечной и почечной деятельности.
- Исследование позволяет определить:
- общее суточное количество выделенной урины (диурез) – здоровый человек выделяет около двух литров данной биологической жидкости;
- удельный вес мочи в нескольких порциях – в норме он может колебаться в диапазоне от 1008 до 1033 г/л;
- колебания дневного и ночного диуреза – объем мочи, выделенной в дневное время должен составлять 2/3 от общего диуреза;
- соотношение потребленного количества жидкости с выделенным объемом – в норме составляет 65-75%.
Данный анализ представляет собой эффективную лабораторную методику микроскопического анализа урины, выделенной за одно мочеиспускание и разделенной на три разные порции. Зачем его проводят?
Этот способ позволяет точно определить какие именно мочеполовые органы подвержены развитию патологического процесса – уретра, мочеточники, почки, мочевой пузырь или предстательная железа.
- при обнаружении в клиническом анализе эритроцитов и повышенного количества лейкоцитов;
- неудовлетворительных результатах пробы по Нечипоренко;
- выявлении инфекционно-воспалительного процесса в органах мочеполовой системы.
Собирание биоматериала производят утром, после проведения туалета гениталий (без применения антибактериальных средств гигиены) – урину собирают в три емкости за один акт мочеиспускания
Моча здорового человека имеет соломенно-желтый оттенок, не содержит эритроциты, белок и бактерии. Допускается наличие небольшого количества лейкоцитов (2-4) и единичных клеток эпителия.
Изменения нормальных параметров мочи и появление эритроцитов в одной из трех порций указывает на локализацию воспаления. Практикующие врачи интерпретируют итоговые данные анализа следующим образом:
- Отклонение показателей от референсных значений в I порции свидетельствует о поражении мочеиспускательного канала. Инфекционный процесс провоцирует поражение стенок уретры и вызывает мелкие кровоизлияния – эти эритроциты вымываются первыми, и попадают в первую часть мочи.
- Сосредоточение эритроцитов в III порции указывает на воспаление предстательной железы (простатит) или мочевого пузыря. Этот орган при полном опорожнении способен сокращаться, что приводит к попаданию в емкость с мочой слизи и крови.
- При равномерном распределении эритроцитов по всем трем порциям существует вероятность сосредоточения патологического процесса в мочеточниках или почках.
Биохимическое исследование позволяет определить концентрацию различных веществ в моче, выделенной пациентом в течение 24 часов:
- мочевой кислоты;
- амилазы;
- креатинина;
- глюкозы;
- белка;
- мочевины;
- электролитов – калия, натрия, хлора, магния.
Период собирания биологического материала длится с 7.00 до 7.00 следующих суток, в это время пациент придерживается обычного режима потребления жидкости.
Для проведения биохимического анализа используют специальные тестовые полоски, с нанесенным на абсорбирующие волокна реагентом
Исследование позволяет определить концентрацию в моче такого жизненно важного микроэлемента, как кальций. Данный экспресс-метод используют для диагностирования у детей рахита и рационального подбора определенной дозы витамина D.
Микробиологический анализ мочи
Исследование проводят следующим способом: утреннюю порцию мочи смешивают со специальным реагентом, предложенным американским врачом-эндокринологом Хиршем Сулковичем, в состав которого входит щавелевая кислота.
В результате взаимодействия реактива с биологической жидкостью образовывается различной степени выраженности помутнение. Оценивание результатов основано на полуколичественной методике, итоговые данные выражаются в следующих значениях:
- «-» – помутнение мочи не выявлено, указывает на дефицит витамина D и нарушение функции околощитовидных желез;
- «+» и «++» – свидетельствует о незначительном и среднем помутнении, является нормальным результатом скрининга;
- «+++» и «++++» – наблюдается при сильном и очень сильном помутнении биологической жидкости, характеризует повышение функциональной деятельности околощитовидных желез и избыток витамина D.
С помощью данного исследования лечащий врач может оценить выделительную и реабсорбционную (обратное всасывание в кровь и лимфу некоторых «полезных» веществ) функции почек.
Особенностью методики исследования заключается в параллельном исследовании мочи и венозной крови пациента – для определения концентрации креатинина. Анализ применяют при диагностировании гломерулосклероза, нефритов, почечной недостаточности, синдрома «сморщенной почки».
В ходе исследования используют несложную формулу для расчета скорости гломерулярной фильтрации, характеризующей выделительную способность почек, и канальцевой реабсорбции
У здорового человека величина КФ (клубочковой фильтрации) колеблется от 130 до 140 мл/мин, КР (канальцевой реабсорбции) – около 98%.
Нормальная урина является стерильной биологической жидкостью, однако, при прохождении по мочевыводящему каналу она «смывает» микробы, обитающие на слизистых покровах уретры. Моча может «загрязниться» болезнетворными микроорганизмами, являющимися причиной инфекционных поражений органов мочеполовой системы.
При выявлении в моче пациента большого количества бактерий, лечащий врач рекомендует проведение бактериологического исследования. Анализ позволяет:
- оценить стерильность урины;
- определить тип патогенных микробов;
- степень бактериурии;
- восприимчивость возбудителя инфекционно-воспалительного процесса к антибактериальным препаратам.
Для бактериологического анализа мочи требуется 10 мл средней порции, которую собирают после ночной задержки и тщательного туалета наружных гениталий (но без использования дезинфицирующих средств).
Биологический материал высевают на культуральные среды с помощью секторной методики, которая позволяет произвести разграничение микроорганизмов, входящих в состав нормальной микрофлоры, от бактерий, вызывающих инфекционные заболевания
Итоговые данные бактериологического посева содержат информацию о количестве выросших колоний микроорганизмов:
- 103 КОЕ/мл (колониеобразующих единиц в 1 мл биологического материала) наблюдается при загрязнении урины нормальной микрофлорой уретры;
- 104 КОЕ/мл свидетельствует о преобладании в биологической жидкости условно-патогенной флоры, которая способна спровоцировать острое инфекционное воспаление при ослаблении иммунных сил организма пациента или присоединении вирусной инфекции;
- >105 КОЕ/мл характеризует загрязнение мочи болезнетворными бактериями и свидетельствует о наличии хронического очага инфекционно-воспалительного процесса в мочевыделительных органах.
Современные лабораторные центры располагают множеством различных исследований мочи, с помощью которых можно провести скрининговые обследования пациента в кратчайшие сроки. Однако не стоит забывать и пренебрегать простыми и надежными методиками, которые позволяют существенно сократить затраты больного человека.
Специфические пробы обладают высокой точностью и диагностической ценностью, но, к сожалению, не являются полностью универсальными. Именно поэтому результаты анализов должен интерпретировать квалифицированный специалист, опираясь на данные клинической симптоматики и других лабораторных и инструментальных исследований.
Анализ мочи — качественное и количественное определение в моче ряда нерастворимых соединений.
Это самый простой способ предварительной диагностики, который позволяет выявить риск патологий не только мочевыводительной системы.
По результатам анализа врач оценивает состояние больного, устанавливает диагноз, назначает медикаментозную или заместительную терапию. Однако, мало кто знает, что существует несколько видов анализа мочи.
Моча — это биологический материал со сложным химическим составом. Ее используют в виде маркера для выявления патологий почек, органов мочеиспускательной системы, простаты, сердца и других патологий органов и систем человека. В состав урины входят как органические, так и неорганические соединения (аминокислоты, соли, мочевая кислота, ферменты, множество микроэлементов, гормоны).
Какие бывают анализы мочи? Все анализы можно разделить на две категории:
Несмотря на простоту обследования существуют основные правила сбора мочи. В противном случае результаты будут искажены. Чтобы лабораторные исследования правильно отобразили истинную клиническую картину происходящего, необходимо соблюдать простые правила.
Перед обследованием запрещено принимать любые мочегонные препараты, пить большое количество жидкости, а также есть продукты, которые могут изменить цвет урины.
Врачи не рекомендуют принимать антибиотики и уросептики, поскольку они изменяют химический состав урины.
Сдавать мочу нужно после ночного сна или можно взять порцию из суточной мочи. Если порция сдается из суточной мочи, то ее нужно тщательно перемешать или взболтать.
Сбор лучше всего производить в специальный контейнер или простерилизованную баночку. Если анализ назначен маленькому ребенку, то забор можно проводить с помощью специального педиатрического мочеприемника.
Перед сдачей необходимо провести туалет наружных органов.
Чтобы лабораторные методы исследования отобразили достоверную картину, необходимо доставить образец урины в ближайшее учреждение (лабораторию) в течение 1,5-2 часов, в противном случае результат будет не информативным.
По истечению 2 часов в урине начинают размножаться бактерии, в осадок выпадают соли, что и делает результат недостоверным. Также накануне обследования запрещено иметь половой акт за 10-12 часов до начала сбора.
Не рекомендуется собирать мочу в период менструации или на протяжении 5-7 дней после цистоскопии.
Если анализ назначен ребенку, то запрещено собирать материал из одноразовых подгузников или пеленок. В подгузниках в качестве наполнителя используется гель, который фильтрует мочу.
Также запрещено использовать мочу из горшка, так как результаты нельзя будет считать достоверными. Они покажут большой уровень содержания бактерий и лейкоцитов.
Емкость для сбора должна быть простерилизована, поэтому можно использовать стерильную пиалу или миску.
Самым простым и распространенным анализом мочи считается клинический (общий). В медицинской практике для его обозначения врачи используют сокращение ОАМ. Общий анализ врачи назначают, чтобы увидеть развернутую клиническую картину.
Расширенный анализ мочи имеет ряд преимуществ как в самом сборе биологического материала, так и в скорости проведения исследования и его доступности. В качестве образца используется образец утренней мочи.
Лаборант выполняет микро- и макроскопическое исследования, в результате которых определяется прозрачность, цвет, плотность, кислотность, а также содержание глюкозы, белка, бактерий, билирубина, мочевой кислоты.
Комплексный анализ мочи включает такие показатели:
- органолептические (цвет, запах, пенистость, прозрачность);
- физико-химические (плотность, кислотно-щелочной баланс);
- биохимические (белок, билирубин, кетоновые тельца);
- микроскопические (кровяные тельца, гиалиновые, зернистые, восковые цилиндры и бактерии).
У здорового человека моча должна иметь светло-желтый оттенок. Любые изменения говорят о наличии патологии. Оранжевый цвет указывает на наличие билирубинемии, гепатита, цирроза или холестаза. Красный оттенок — это симптом туберкулеза, рака почки, пиелонефрита. Если урина приобретает черный оттенок, то это признак алкаптонурии. Серый цвет говорит о гнойных или воспалительных реакциях.
Если моча имеет резкий запах ацетона, то это признак сахарного диабета, если ей присущ запах аммиака, то это значит, что в мочеполовой системе имеется очаг воспаления.
Если при взбалтывании образуется пена, то это характерно для желтухи. Однако, пенистость может появляться при сильном стрессе или сотрясении мозга. Немаловажный показатель — прозрачность.
Замутнение появляется, если в моче содержится большое количество бактерий, гноя, эритроцитов, слизи.
Повышенная плотность указывает на обезвоживание организма, а пониженная является симптомом почечных патологий. Кислотно-щелочной баланс у здорового человека находится в пределах 5-7,5 рН, любые отклонения свидетельствуют о нарушениях в организме.
Биохимические показатели позволяют выявить патологии почек, печени. Так, если в ходе лабораторных исследований было обнаружено большое содержание белка, то это указывает на болезнь почек; наличие билирубина — болезнь печени; высокий уровень содержания сахара, кетоновых телец — признак сахарного диабета.
Повышенное содержание кровяных телец — признак пиелонефрита, системной волчанки, гломерулонефрита, отравления химическими веществами, простатита, уретрита, цистита. Присутствие гиалиновых, зернистых или восковых цилиндров в моче могут указывать на наличие почечной патологии, сердечной недостаточности, диабетической нефропатии, вирусной инфекции, амилоидоз.
Какие виды анализа мочи существуют? Различают следующие методы исследования мочи:
- по Нечипоренко;
- по Зимницкому;
- по Ребергу;
- по Амбюрже;
- по Аддис Каковскому.
Методика по Нечипоренко позволяет выявить скрытый очаг воспаления в мочеиспускательной системе. Это простое, но информативное исследование. Основана методика на определении количества форменных элементов в биохимическом материале. С помощью этого анализа можно выявить пиелонефрит, цистит, цилиндрурию, гематурию. В качестве исследования используется средняя порция утренней урины.
Методика по Зимницкому определяет выделительную функцию почек. Лабораторные исследования мочи позволяют выявить количество и плотность материала.
Для методики по Зимницкому сдаются 8 образцов мочи на протяжении суток. У здорового человека нормой является плотность 1000-1025, объем — 2 литра.
Любые отклонения могут указывать на наличие гломерулонефрита, мочекислого диатеза или сахарного диабета.
Анализ мочи по Ребергу позволяет определить количество креатинина. Креатинин — конечный продукт креатин-фосфатной реакции.
Он выступает в качестве источника энергии для полноценного функционирования миокарда и мышечной ткани. Креатинин выводится из человеческого организма естественным путем вместе с уриной.
При болезнях сердечно-сосудистой или эндокринной системы, а также при патологии почек уровень креатинина снижается.
Анализ мочи по Амбурже позволяет установить, какое количество форменных элементов выводится с уриной. Сбор по Амбурже проводится аналогичный контрольной пробе по Нечипоренко. Анализ мочи по Аддис Каковскому также применяется для определения количества форменных элементов.
Применяется в практике данное исследование все реже. Это обусловлено рядом недостатков анализа. Методика Каковского-Аддиса не является экспресс-методом. К минусам также относится низкая информативность.
Сбор мочи осуществляется при помощи катетеризации, поэтому диагностика проводится только в лечебном учреждении.
Цитологическое исследование мочи позволяет выявить у больного злокачественные или атипичные клетки. Назначается данный вид обследования в случае подозрения на развитие злокачественной опухоли в мочевых путях.
Цитология мочи является обязательной, если у пациента были выявлены эпизодические изменения крови. Цитология урины проводится в сочетании с другими обследованиями и тестами.
Только комплексная диагностика способна выявить рак уретры, почек, мочевого пузыря, простаты и мочеточников.
Цитология мочи также назначается в качестве контроля, чтобы проверить эффективность назначенного лечения. Благодаря периодической сдачи врачи своевременно диагностируют рецидив и принимают соответствующие меры.
Утренний образец мочи содержит в себе клетки, которые на протяжении ночи подверглись разрушению, поэтому во избежание трудностей получения достоверных результатов перед сбором сперва нужно помочиться и провести туалет наружных органов. Чтобы увеличить точность данных диагностики, образец для исследования нужно собирать в течение недели.
По мере роста матки у женщины смещаются почки и мочеточники. Такие изменения негативно отражаются на работе мочевыводящей системы. Поэтому беременные женщины находятся в группе особого риска заболеваний почек и мочевыводящих путей. Беременным, независимо от срока назначают анализ мочи 17 КС.
Что обозначает данное определение? 17 КС — это кетокстероиды (гормоны), которые образуются во время распада андрогенов. При высоком уровне их содержания наблюдается торможение в развитии и росте плода. В некоторых ситуациях высокое содержание 17 КС способно привести к гибели плода.
При повышенном содержании гормонов у беременных наблюдается адреногенитальный синдром, другими словами в организме беременной находится большой уровень содержания мужских гормонов. За переработку андрогенов в женские половые гормоны отвечает кора надпочечников. Если они не справляются со своей функцией, то значительная часть андрогенов поступает в кровоток.
Собирается моча на 17 КС на протяжение суток. Накануне анализа из рациона нужно исключить свеклу, лимон, апельсин, помидоры, клубнику, яблоки, морковь, а также приправы, сладкие и острые блюда, поскольку они способны изменить окрас и химический состав биологического материала.
Моча представляет собой биологическую жидкость, которая вырабатывается почками и выводится из организма по мочевым путям. Ее выработка и выделение является важным механизмом, который способствует поддержанию нормальной внутренней среды.
Исследование мочи способствует выявлению в организме скрытых патологий и тяжелых заболеваний, требующих незамедлительного лечения. Кроме того, анализ урины проводят и с целью определения эффективности проводимого лечения.
Условно все анализы мочи можно подразделить на 2 группы:
К первой группе относятся анализы, которые помогают определить, употребляет ли человек спиртное или наркотические вещества. Они направлены на выявление конкретных веществ. Вторая группа включает в себя исследования, которые указывают на патологические процессы в организме. А вот какие именно анализы урины проводят с той или иной целью, вы сейчас узнаете.
В данную группу можно отнести следующие анализы мочи:
- общий (клинический);
- по Нечипоренко;
- по Зимницкому;
- на глюкозу;
- на белок;
- пробу Реберга;
- на мочевую кислоту;
- на определение уровня ХГЧ;
- пробу по Сулковичу;
- бактериологический посев.
Общий анализ мочи назначается абсолютно всем людям, в независимости от их возраста, половой принадлежности и имеющихся заболеваний. Для проведения данного исследования требуется биологический материал (моча), собранный в утренние часы. Этот анализ позволяет определить уровень:
При этом во время исследования учитывается цвет собранного биологического материла, его запах, прозрачность, удельный вес и наличие осадка.
У здорового человека моча желтая, прозрачная и без резкого запаха. В ней отсутствуют примеси и осадок. Отклонение от нормы говорит о развитии различных заболеваний. При наличии осадка в моче также проводится его микроскопия.
Анализ мочи по Нечипоренко проводят у людей различных возрастов. Чаще всего его назначают тогда, когда клиническое исследование урины дало плохие или спорные результаты, а также при наличии подозрений на развитие инфекционных и воспалительных процессов в организме.
Этот анализ позволяет определить наличие таких заболеваний, как пиелонефрит, цистит и уретрит. Для проведения исследования требуется средняя порция утренней мочи. Особой подготовки проба по Нечипоренко не требует. Единственное, что должен сделать человек перед сбором мочи, — провести гигиеническую процедуру по обмыванию наружных половых органов.
Головчатая форма гипоспадии: симптомы и методы лечения
Анализ по Зимницкому назначается с целью определения концентрационной и выделительной функций почек. Для проведения лабораторного исследования требуется 8 порций биологического материала, который собирается по определенному часовому графику.
При помощи этого анализа определяется количество выделяемой мочи и ее плотность. Отклонения от норм свидетельствуют о развитии различных заболеваний. Проба Зимницкого назначается как взрослым, так и детям.
Анализ мочи на глюкозу проводят для выявления патологических процессов, сопровождающихся нарушением углеводного обмена в организме. К таковым относятся:
- сахарный диабет;
- воспаление поджелудочной железы;
- заболевания надпочечников.
Для сдачи этого анализа требуется суточная или разовая моча. На его результаты могут сильно повлиять активные физические нагрузки или употребление спиртных напитков накануне, по этой причине их следует исключить.
Проба на определение уровня белка в моче необходима для проведения оценки состояния почек. При отсутствии патологических процессов в организме данного вещества в урине не обнаруживают. Присутствие белка в моче указывает на развитие острых и хронических инфекционных заболеваний. Также он говорит об интоксикации организма и о других патологиях мочевыделительной системы.
Проба по Ребергу — еще один анализ, который помогает определить нарушения работы почек, связанные с выработкой креатинина. Это вещество представляет собой своего рода источник энергии для сердца и мышц.
Пониженный уровень креатинина говорит о развитии различных заболеваний, которые приводят к нарушению функциональности почек. Чаще всего этот анализ мочи назначается с целью диагностики сердечных патологий, заболеваний щитовидной железы и болезней других внутренних органов.
Анализ на мочевую кислоту назначается при подозрении на такие заболевания:
- подагру;
- мочекаменную болезнь;
- паротит;
- панкреатит;
- почечную недостаточность.
Данный анализ не требует специальной подготовки. Для его проведения нужна разовая порция мочи.
Исследование мочи на выявление уровня ХГЧ назначается с целью определения беременности на ранних сроках. При формировании плода уровень ХГЧ значительно повышается. Это связано с попаданием в женский организм определенного гормона, который вырабатывает плод. Для данного исследования требуется разовая порция мочи, собранная в утренние часы.
Влияние витаминов на мужскую потенцию
Анализ по Сулковичу проводится для диагностики заболеваний, при которых происходит скопление кальциевых солей в организме. Для данного исследования требуется сдача утреней разовой порции мочи.
За 8 часов до сбора урины нельзя кушать, пить чай, кофе и курить. Непосредственно перед сбором мочи требуется принять гигиенический душ.
Если данный анализ проводится у ребенка, то его нельзя кормить 6 часов до сдачи анализа.
Бактериологический посев проводится с целью выявления воспалительных и инфекционных процессов в организме, а также определения вида бактерий, которые их спровоцировали. Данный анализ помогает разработать точную схему лечения больного антибиотиками.
Если говорить о том, какие бывают неспецифические исследования мочи, то в нашей стране применяются всего два метода:
Иммунохроматографический анализ требует забора урины в сухую емкость в количестве не более 50 мл. Исследование биологического материала проводится сразу же после его сбора при помощи специальной тест-полоски, которая вступает в реакцию с мочой и дает результаты исследования уже через 10–15 минут.
- Если тест показал положительные результаты, то специалистами сразу же оформляется протокол и отправляется в надлежащие органы.
- Определить наркотические вещества при помощи неспецифических методов исследования практически невозможно, так как они быстро испаряются и не способствуют образованию осадка.
- Химико-токсикологический метод требует сбора мочи в стерильную емкость количеством не менее 30 мл.
Этот анализ позволяет достоверно установить факт потребления наркотических веществ, но только если человек употреблял наркотики не более 72 часов назад. Данный анализ не является экспресс-методом.
Виды анализов мочи условно разделены на специфические и неспецифические исследования урины, направленные на выявление скрытых патологий, инфекций и инородных веществ в организме.
Различные виды анализа мочи способствуют быстрому выявлению в человеческом организме патологий, инфекционных вирусов и заболеваний, поражающих системы. Стоит разобраться, какие бывают анализы мочи, узнать о специфике диагностирования каждого из них, и понять, на поиски каких заболеваний они направлены.
Различные виды анализов мочи направлены на выявление многих заболеваний, и производят контроль общего состояния организма человека. Для целей клинического исследования деятельности всех систем человека, моча является довольно важным и информативным инструментом для диагностирования. Забор урины производится так же для определения эффективности проведенного терапевтического излечения, и в целях выявления воздействия препаратов.
Такая ценность биологической жидкости человека поясняется очень просто, если разобраться в системе выработки урины организмом:
- сырьем для формирования мочи служит кровь (точнее ее плазма);
- непосредственная выработка жидкости производится в почках, через которые фильтруется вся кровь в течение суток до нескольких сот раз.
При этом почками воспроизводится урина в два этапа:
В первичной моче допустимо обнаружить состав, идентичный плазме крови (не более 3% гемоглобина, около 0,01% альбуминов). Исключение составляют дополнительное вещество: белок, который не пропускается клубочковыми фильтрами почек.
Первичный состав мочи поддается дополнительной фильтрации после процесса концентрирования, отдавая крови электролиты, аминокислоты, витамины и прочий спектр полезных веществ.
После дополнительной фильтрации и отдачи полезных элементов, урина насыщается конечными переработанными веществами процесса обмена. Концентрацию конечных продуктов обмена организму нужно вывести. Выводится путем мочеточников.
Исходя из общей системы формирования и вывода мочи из организма, допустимо понять, что конечная жидкость насыщена отработанными элементами. Состав мочи отражает деятельность фактически всего организма. Так изучается около 500 разнообразных параметров элементов, которые в какой-то степени достаточно важны при диагностировании заболевания и определении общего состояния здоровья.
Условно, анализы мочи виды допустимо подразделить на 2-а основных типа: специфические и неспецифические. К специфическим исследованиям биоматериала допустимо отнести:
По данному анализу делается вывод о здоровье, исходя из половой принадлежности, возраста, образа жизни и сферы деятельности. Для лабораторной обработки ОАМ необходима утренняя средняя урина, которая позволит определить следующие показатели:
- эритроциты;
- лейкоциты;
- белки;
- соли;
- бактерии;
- цилиндры;
- эпителий и прочее.
Клинический анализ позволяет на ранних стадиях развития заболевания диагностировать инфекционные поражения, вирусы и воспалительные процессы мочеполовой системы.
- Анализ (проба) по Зимницкому.
Проба по Зимницкому является стандартным анализом, определяющим функциональность почек относительно переработки и отвода жидкости. Забор урины производится на протяжении суток для диагностирования таких патологий и хронических заболеваний:
- диагностика для пациентов страдающих сахарным диабетом;
- выявление хронических болезней (гломерулонефрит);
- при гипертонических заболеваниях;
- при подозрении почечной недостаточности;
- диагностирование воспаления почек (пиелонефрита) хронического характера.
Собирается урина в несколько различных емкостей с соблюдением заданного времени.
Диагностика по Нечипоренко проводится после того, как был выявлен плохой результат клинического исследования урины. Может назначаться тест при подозрениях на инфекционные либо воспалительные процессы в организме (цистит, уретрит и прочие).
Тестирование на белок проводится для оценивания деятельности почек. У здорового человека в моче белок отсутствует.
Анализ урины на глюкозу проводится в целях определения патологий, которые развиваются при нарушении в организме углеводного обмена (сахарный диабет, сбои функционирования надпочечников, воспалительный процесс поджелудочной железы).
- Исследования на мочевую кислоту.
- Назначается анализ на концентрацию мочевой кислоты в биологической жидкости при подозрениях на подагру, паротит, мочекаменную болезнь, почечную недостаточность либо панкреатит.
- Исследование по Сулковичу способно диагностировать болезни и патологии, которые провоцирует концентрация кальциевых солей в человеческом организме.
- Проба урины по Ребергу делается для определения нарушения почечной деятельности, что может быть связано с выработкой и концентрацией креатинина.
- Анализ по методу Каковского-Аддиса.
Методика исследования мочи Каковского-Аддиса помогает диагностировать:
- гломерулонефрит;
- пиелонефрит;
- мочекаменную болезнь;
- кистозы почек.
Лабораторный анализ позволяет определить количественный состав веществ в моче при сборе жидкости на протяжении 12 либо 24-х часов. Подготовка к забору биоматериала проста, и рекомендует ограничивать потребление жидкости на протяжении заданного времени. Накануне сдачи анализа лечащий врач может порекомендовать соблюдать пациенту белковую диету, где преобладает мясная продукция.
Бактериологическое исследование урины позволяет выявить инфекции и воспаления мочеполовой системы и почек. Анализ так же способен определить вид негативных бактерий, поражающих мочевыводящую систему.
Выявление уровня ХГЧ в организме производится для определения на ранних сроках беременности.
К неспецифическим лабораторным исследованиям относят определение содержания посторонних веществ в организме. Бывают две методики:
- Иммунохроматографическая – определение по моче уровня наркотических и других веществ в человеческом организме.
- Химико-токсикологический анализ так же дает достоверный факт употребления наркотических веществ по исследованию экспресс-теста мочи. Бывают случаи, что в урине обнаруживаются посторонние вещества спустя 72 часов после употребления.
В наши дни анализ мочи — стандартное и обязательное лабораторное исследование в диагностике многих заболеваний. Этот анализ дает лечащему врачу массу полезной информации, помогающей поставить правильный диагноз.
На протяжении всей жизни человека из его организма с мочой постоянно выводятся различные вещества, их соединения и метаболиты (продукты превращений). Благодаря изучению их концентрации появляется возможность диагностики состояния почек, мочевыводящих путей, а также сердечно-сосудистой, иммунной и эндокринной систем.
- Анализ мочи состоит из оценки ее общих свойствибиохимического и микроскопическогоисследования.
- Ряд показателей определяется в разовой порции мочи, некоторые показатели — в суточной порции.
- Общий анализ мочи, анализ мочи по Нечипоренко, комплексный Литос-тест и целый ряд других анализов проводят по разовой порции мочи.
- КАК ПРАВИЛЬНО СОБРАТЬ МОЧУ НА АНАЛИЗ
Мочу собирают в стерильный пластиковый контейнер. После туалета наружных половых органов (это важно!) собирают около 30–40 миллилитров (1/2– 2/3 контейнера) средней порции утренней мочи. Пробу необходимо доставить в лабораторию утром того же дня.
Перед анализом необходимо соблюдать привычный питьевой режим. За 48 часов рекомендуется исключить прием мочегонных препаратов, а также продуктов, которые могут изменить цвет мочи (например, свекла). Данный способ используют для сбора разовой порции мочи.
Определение гормонов мочи, общего белка, мочевины, мочевой кислоты, оксалатов, фосфора, магния, кальция и многих других показателей возможно в суточной порции мочи.
Для сбора суточной порции мочи в ходе первого утреннего мочеиспускания (обычно в 6–9 часов утра) необходимо полностью опорожнить мочевой пузырь, эту порцию мочи вылить и отметить точное время мочеиспускания.
Всю мочу, выделенную после этого первого мочеиспускания, нужно собрать в емкость (не менее 3 литров), которую необходимо хранить в прохладном месте (не замораживая). Через 24 часа от момента утреннего мочеиспускания мочевой пузырь опорожнить и эту порцию мочи добавить в емкость.
Затем мочу в емкости тщательно перемешать, замерить общий объем (обязательно!). Около 30 миллилитров отобрать в стерильный контейнер и этот контейнер доставить в лабораторию.
Внимание: для некоторых тестов нужен консервант!
Для ряда анализов суточной мочи (гормоны мочи, глюкоза суточной мочи и ряда других) требуется добавление консерванта (консервант можно получить в медицинском офисе лаборатории). Этот консервант добавляют к первой порции мочи и тщательно перемешивают до полного растворения.
Наиболее распространен в клинической практике общий анализ мочи. Данное исследование позволяет оценить функционирование всего организма в целом, выявить нарушения функции органов мочевыделительной системы, оценить эффективность назначенного лечения и выявить наличие осложнений.
ПАРАМЕТРЫ АНАЛИЗА МОЧИ: НА ЧТО СТОИТ ОБРАТИТЬ ВНИМАНИЕ
Цвет мочи. Соломенно-желтый у здоровых людей. Может изменяться на красноватый при появлении в ней гемоглобина, коричневый — при переходе в мочу желчных пигментов, молочно-белый, обусловленный наличием капель жира, гноя или неорганического фосфора.
Прозрачность. В норме моча прозрачна. Помутнение мочи связано с выделением солей, слизи, большого количества форменных элементов крови, бактерий, жира.
Удельный вес мочи (относительная плотность). У здоровых людей обычно варьирует в течение суток от 1,012 до 1,020.
Низкая плотность мочи бывает у страдающих хроническими воспалительными заболеваниями почек, высокая — у больных сахарным диабетом.
Зависит от количества воды и выделяемых с мочой веществ — органических соединений (мочевины, мочевой кислоты) и электролитов (натрия, калия, хлора). Чем больше количество выделяемой мочи (диурез), тем ниже ее удельный вес.
Активная реакция (рН) мочи. Составляет 5,0–7,0 у здоровых людей. Существенно рН мочи изменяется при сахарном диабете, почечной недостаточности, лихорадке. Слабощелочная реакция (рН более 7,0) наблюдается при гематурии (кровь в моче), при заболеваниях мочеполовой системы (циститах, пиелитах).
Белок в моче. За сутки у здорового человека выделяется с мочой очень небольшое количество белка (не более 0,25 г/л). Увеличение количества белка в моче может быть физиологическим, наблюдаемым у здоровых людей и быстро проходящим (например, после продолжительных физических нагрузок или перегревания), и патологическим, при заболеваниях почек или мочевыводящих путей.
Глюкоза в моче. В норме глюкоза в моче отсутствует или выделяется в минимальных количествах, не определяемых лабораторными методами.
Содержание глюкозы в моче увеличивается в том случае, когда концентрация глюкозы в крови превышает максимальную способность почек к ее обратному всасыванию.
Это может быть при сахарном диабете, заболеваниях почек, гипертонической болезни, тяжелых травмах, инфаркте миокарда.
Билирубин. Желчный пигмент билирубин в моче здоровых людей не обнаруживается, но появляется в ней при заболеваниях печени, при механической желтухе.
Уробилиноген. Бесцветный продукт окисления билирубина обнаруживается в моче при инфекционном гепатите и других заболеваниях печени.
Кетоны. Появление в моче кетонов (к которым относят ацетон, ацетоускусная и бета-оксимасляная кислоты) — важный диагностический признак, свидетельствующий о нарушении углеводного и жирового обменов. Это бывает у пациентов с сахарным диабетом, у детей при заболеваниях с высокой температурой, при голодании.
Нитриты. Обнаружение в моче нитритов, которые являются продуктами жизнедеятельности некоторых бактерий, говорит об инфицировании мочевого тракта.
Клетки эпителия (эпителиальные клетки) всегда присутствуют в моче здоровых людей. В норме в моче может обнаруживаться плоский и переходный эпителий. Количество клеток эпителия увеличивается при воспалительных заболеваниях мочевого тракта или при плохо выполненных гигиенических процедурах при сборе анализа.
В некоторых случаях белок может образовывать в моче нерастворимое белковое образование, матрицу, которая видна в микроскопе в виде гиалинового цилиндра. Включение в гиалиновый цилиндр других клеток превращает его в зернистый цилиндр. Как правило, цилиндры обнаруживаются в моче при органических заболеваниях почек.
При исследовании мочи здоровых людей эритроциты не обнаруживают, или обнаруживают единичные в препарате. Обнаружение большого количества эритроцитов расценивают как гематурию.
Основная причина гематурии — почечные или урологические заболевания (камни мочевыводящих путей, опухоли мочевой системы, гломерулонефрит, пиелонефрит), а также геморрагические диатезы.
Особое клиническое значение имеют эритроциты, измененные в результате прохождения через пораженный воспалением почечный фильтр.
Лейкоцитурия — повышенное по сравнению с нормой выделение лейкоцитов с мочой — признак воспалительного заболевания в мочевой системе. Наблюдается при остром и хроническом пиелонефрите, гломерулонефрите, цистите, уретрите, простатите, мочекаменной болезни.
Слизь вырабатывается эпителием мочевыводящих путей и в небольшом количестве всегда присутствует в моче. Увеличение образования слизи характерно для острых и хронических процессов нижних отделов мочевыводящих путей (цистит, уретрит).
Избыточное содержание солей в моче может способствовать образованию камней и развитию мочекаменной болезни. Растворенные в моче органические и неорганические компоненты при высокой их концентрации и резком изменении рН могут кристаллизоваться непосредственно в почечных канальцах, мочевыводящих путях.
Обнаружение в моче большого количества бактерий может говорить не только об истинной бактериурии (выделении бактерий с мочой), но и о внесении этих бактерий в пробу мочи извне.
Поэтому необходимо тщательно соблюдать правила сбора мочи.
Чтобы избежать ошибок в оценке наличия или отсутствия истинной бактериурии, следует комплексно оценивать и другие показатели (количество лейкоцитов, тест на нитраты).
При подозрении на истинную бактериурию проводят бактериологический посев мочи. Этот анализ позволяет определить вид бактерий, их концентрацию, а также оценить устойчивость этих бактерий к воздействию различных антибиотиков.
Необходимо помнить о том, что общий анализ мочи, вне зависимости от метода выполнения, является ориентировочным. Правильно оценить его результаты может только лечащий врач, сопоставляя их с клинической картиной и данными других исследований.
Кроме общего анализа, моча является клиническим материалом для выполнения многих других важных для диагностики лабораторных анализов.
Исследование мочи по Нечипоренко заключается в подсчете количества лейкоцитов, эритроцитов и цилиндров в 1 миллилитре мочи. Анализ проводят для диагностики скрытого воспалительного процесса, выявления скрытой гематурии. Исследование имеет важное значение для дифференциальной диагностики гломерулонефрита и пиелонефрита.
Анализ мочи по Зимницкому назначают для оценки концентрационной функции почек. Образцы всех порций мочи доставляют в лабораторию в стерильных одноразовых контейнерах, где измеряют относительную плотность каждой порции.
Для поиска и дифференциальной диагностики источника лейкоцитурии, гематурии и бактериурии применяют двухстаканную и трехстаканную пробы. Для выполнения этих анализов мочу собирают в 2 или 3 стерильных контейнера соответственно.
В первом случае (двухстаканная проба) пациент начинает мочиться в первый контейнер, а заканчивает во второй. Во втором случае (трехстаканная проба) пациент начинает мочиться в первый контейнер, продолжает во второй, заканчивает в третий.
Для определения процесса камнеобразования в органах мочевой системы, степени его активности до стадии формирования камня в почке в лаборатории KDL используют литос-тест.
Литос-тест комплексный дополнительно позволяет определять функциональные и морфологические изменения органов мочевой системы.
В рамках диагностики и наблюдения за течением мочекаменной болезни в лаборатории KDL проводится анализ по определению химического состава мочевого конкремента (камня) методом инфракрасной спектрометрии.
Оценка состава камней позволяет врачу понять причину их формирования, назначить дополнительные исследования и наметить подходы к профилактике дальнейшего камнеобразования (лечение, диета).
Для выполнения этого анализа в лабораторию доставляют мочевой камень, вышедший естественным путем или извлеченный при хирургическом вмешательстве.
Анализ по оценке антикристаллообразующей способности мочи (АКОСМ) проводится для диагностики дисметаболической (или обменной, связанной с нарушением обмена веществ) нефропатии и мочекаменной болезни. Анализ проводят по суточной моче.
При комплексной диагностике рака мочевого пузыря используют определение онкомаркера — специфического антигена рака мочевого пузыря (UBC.
В диагностике целого ряда терапевтических и урологических заболеваний большое значение имеют биохимические исследования мочи.
Из разовой порции мочи в лаборатории KDL выполняют определение альфа-амилазы (диастазы), глюкозы, микроальбумина, дезоксипириридинолина (DPD).
В суточной порции мочи лаборатория определяет общий белок, глюкозу, микроальбумин, креатинин, мочевину и мочевую кислоту, кальций общий, оксалаты, фосфор неорганический, магний, натрий, калий, хлор.
Для оценки клубочковой фильтрации и канальцевой реабсорбции проводится проба Реберг. Этот тест включает определение креатинина в суточной порции мочи и венозной крови. Расчеты проводятся учетом роста и веса пациента.
Определение гормонов мочи позволяет оценить активность секреции (выделения) половых гормонов и гормонов коры надпочечников, выявить нарушения их функционирования. Исследование мочи на гормоны применяют для определения нарушений у пациентов репродуктивной функции и полового созревания, для эффективного выявления некоторых опухолей (яичников, коры надпочечников).
В комплексной диагностике рака молочной железы в настоящее время широко используют определение метаболитов эстрогенов в разовой порции мочи.
Таким образом, моча является очень важным клиническим материалом, позволяющим врачам различных специальностей получать важную диагностическую информацию. А правильная и своевременная диагностика — залог успешного лечения.
источник