Общий анализ мочи (ОАМ) определенно самый простой и безболезненный для пациента способ получить информацию о состоянии здоровья человека. Наряду с клиническим анализом крови его часто назначают в профилактических целях, но в некоторых случаях исследование мочи становится важным диагностическим инструментом: к примеру, при необходимости следить за развитием заболеваний почек или контролировать течение сахарного диабета.
Даже с развитием технологий лабораторной диагностики ОАМ не потерял значимость — все потому, что нормальные параметры мочи хорошо известны любому врачу. Ознакомиться с ними, а также узнать, как правильно сдавать мочу на анализ, полезно и каждому из нас.
Моча — финальный продукт работы выделительной системы организма человека. Урина состоит из «лишней» жидкости, от которой избавилось наше тело, дабы поддержать баланс воды, солей и других химических соединений. При некоторых проблемах со здоровьем состав мочи меняется, а при инфекциях мочеполовой системы в жидкости обнаруживаются микроорганизмы. Все выявленные отклонения от нормы лаборатория вносит в бланк с результатами ОАМ, который пациент получает после анализа.
Само по себе направление на общий анализ мочи — не повод для беспокойства. И детям, и взрослым эту процедуру полезно проходить по меньшей мере раз в год, просто чтобы убедиться, что проблем со здоровьем нет. Если же врач подозревает у вас нарушение работы почек или мочевого пузыря, а также некоторые системные заболевания — диабет, гепатит, интоксикацию после приема лекарств или ядовитых веществ, болезни обмена веществ — ОАМ поможет подтвердить или опровергнуть гипотезу. А несколько анализов мочи, назначенных с небольшой периодичностью по времени, покажут, насколько эффективно назначенное лечение.
Большинству людей неоднократно приходилось собирать мочу для анализов, назначенных в поликлинике. Между тем, даже врачи не всегда грамотно излагают правила подготовки к этой процедуре. Ничего сложного в них нет, но от исполнения условий зависит точность диагностики, ведь при попадании в образец посторонних примесей даже самая хорошая лаборатория не сумеет получить объективный результат.
Вот основные рекомендации по подготовке к анализу:
- Накануне перед анализом нельзя употреблять продукты, способные изменить цвет мочи: морковь, свеклу, газированную воду, содержащую красители.
- Также стоит отказаться от приема поливитаминов, соленых блюд и пищевых диуретиков — пива и кофе. Они влияют на концентрацию утренней мочи и ее свойства.
- Если вы постоянно принимаете определенные лекарства — предупредите об этом врача, возможно, он порекомендует отменить их накануне общего анализа мочи.
- Перенесите анализ мочи на другую дату, если вам за несколько дней до этого провели цистоскопию или уретроскопию (осмотр мочевого пузыря или мочеиспускательного канала специальным прибором), а также в случае, если ОАМ совпал с менструацией — это исказит результаты исследования.
- Лучше не посещать баню или сауну накануне анализа: при этих оздоровительных процедурах через кожу выделяется много жидкости, поэтому на следующий день моча становится более концентрированной, чем в норме.
Также важно учесть правила сбора мочи утром, в день посещения лаборатории:
- Для анализа нужна именно утренняя моча: хранить ту, что была собрана накануне, в холодильнике — бессмысленно, если только в лаборатории вам не выдали специальный консервант для этих целей.
- Важно использовать одноразовый контейнер для взрослых и стерильный пакет-мочеприемник для сбора мочи у новорожденных, а не пластиковые и стеклянные банки из-под лекарств или пищевых продуктов. Не выжимайте пеленки или памперсы, чтобы получить мочу младенца, в нее попадут волокна ткани, что также повредит анализу.
- Перед тем, как собирать мочу — примите душ и ополосните половые органы.
По результатам исследования лаборатория выдает вам бланк, где должна быть указана ваша фамилия, дата сдачи анализа, подпись медика, проводившего исследование, и печать учреждения. Этот документ вы предоставляете лечащему врачу, но лучше сделать себе ксерокопию бланка или сохранить электронную версию на всякий случай.
ОАМ учитывает четыре группы показателей: органолептические (внешний вид), физико-химические параметры, содержание в образце различных веществ (биохимическая характеристика) и микробов (микроскопические показатели). Все это должно быть отражено в результатах анализа.
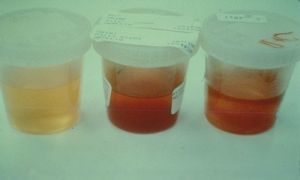
К этой группе относятся цвет, запах, пенистость и прозрачность мочи. В норме образец имеет светло-желтый цвет, почти не пахнет, при взбалтывании образуется легкая пена, которая исчезает за несколько минут. Здоровая моча — прозрачна.
Измененный цвет мочи косвенно указывает на наличие патологий. Так, красная моча может свидетельствовать о кровотечении, моча цвета «мясных помоев» — о гломерулонефрите, моча цвета пива — о желтухе, а черная моча — о заболеваниях обмена веществ. Если моча резко пахнет ацетоном — это признак запущенного сахарного диабета, затхлый запах у новорожденных наблюдается при фенилкетонурии, а резкий запах аммиака — при цистите. Мутная моча говорит об инфекции выделительной системы, а пенится образец из-за высокой концентрации белка.
Дополнительно в лаборатории оценивают относительную плотность и степень кислотности (уровень pH) мочи.
Плотность мочи — крайне важный параметр при диагностике почечной недостаточности. Дело в том, что из-за нарушения работы почек с жидкостью из организма перестают выводиться соли и другие химические вещества, поэтому плотность снижается. Если же по каким-то причинам в моче содержится белок или сахар, плотность ее, наоборот, растет. Нормальное значение плотности для людей всех возрастов — 1010–1024 г/л.
Кислотность мочи изменяется при патологии почечных канальцев, при воспалительном процессе выделительной системы и при некоторых особенностях диеты (мясная пища делает мочу более кислой, а растительная — щелочной). В норме pH в ОАМ составляет 5,0–7,0 у новорожденных и 5,0–8,0 у детей и взрослых.
В норме моча не содержит глюкозы, билирубина, гемоглобина и нитратов, а белок, уробилиноген и кетоновые тела определяются только в следовых количествах.
Глюкоза в моче наблюдается у людей с сахарным диабетом, а также при остром панкреатите, инфаркте и употреблении в пищу большого количества углеводов незадолго до анализа. Гемоглобин (или близкий по составу белок миоглобин) может появиться в образце вследствие интоксикации, после переливания крови или в результате повреждения мышц при чрезвычайно интенсивных физических нагрузках. Нитраты часто обнаруживаются в ОАМ у пожилых людей при инфекциях выделительной системы.
Уробилиноген в моче, как правило, сигнализирует о серьезных проблемах с печенью, а кетоновые тела — признак запущенного сахарного диабета: иногда именно их наличие в моче дает основание поставить диагноз.
Белок в моче у взрослых и у детей — повод для беспокойства. Такая ситуация бывает при повреждении мембраны почек, которая в норме не должна пропускать крупные молекулы. Это характерно для таких заболеваний, как гломерулонефрит, диабетическая нефропатия, миеломная болезнь, хроническая почечная недостаточность и т.д. Также белок в моче может кратковременно повыситься вследствие распада тканей в организме — при обширных травмах, ожогах и инфаркте миокарда.
В завершение анализа мочу исследуют под микроскопом. В ней могут обнаруживаться форменные элементы — эритроциты и лейкоциты, а также эпителиальные клетки из мочевыделительного тракта, осадок и цилиндры — измененные клетки, появляющиеся при некоторых патологических состояниях.
Эритроциты в общем анализе мочи говорят о мочекаменной болезни, пиелонефрите, туберкулезе почек, опухолях выделительной системы, гипертонии, отравлениях и других опасных нарушениях здоровья. Большое количество лейкоцитов подразумевает воспалительную реакцию. Плоские эпителиальные клетки (до 5 в поле зрения) наблюдаются в норме, но значительное количество переходного или почечного эпителия свидетельствует о неполадках в работе почек или мочевого пузыря.
Цилиндры — слепки почечных канальцев — содержат различные вещества, и по их составу врач определит, с чем связано появление таких аномальных включений. Как правило, цилиндры появляются в общем анализе мочи при болезнях почек, повышенном артериальном давлении, лихорадке и амилоидозе. Кристаллы соли в моче указывают на мочекаменную болезнь, камни в почках или подагру. Бактерий и дрожжей в ОАМ быть не должно. Их выявление — повод для консультации с терапевтом или нефрологом.
Несложно заметить, что общий анализ мочи позволяет делать выводы не только о состоянии почек, мочевого пузыря и других органов выделительной системы, но и дает ценную информацию о прочих возможных отклонениях в работе организма. Поэтому с вниманием относитесь к результатам такого исследования — даже безо всяких симптомов недуга, оно позволит вовремя начать лечение скрытой патологии.
Как уже говорилось, перед сдачей мочи для общего исследования стоит выполнить несложные правила подготовки: не употреблять определенные продукты, предупредить врача о приеме лекарств. Следует помнить, что женщинам не следует сдавать пробы биоматериала во время менструации или при подозрении на беременность (стоит сначала проверить предположение). Результат анализа может исказить даже прием минеральной воды (изменятся показатели кислотности), не говоря уже об употреблении цитрусовых или острой маринованной пищи.
источник
Общий анализ мочи (ОАМ), также называемый клиническим, – одно из самых частых лабораторных исследований, которое проводится в диагностических целях. Он назначается при многих заболеваниях и включает в себя определение до 20 показателей, каждый из которых помогает в постановке правильного диагноза. Если вам назначили общий анализ мочи, будет полезно ознакомиться с правилами интерпретации его результатов.
Урина (лат. urina), или моча, – вид биологической жидкости, выделяемый почками. Вместе с мочой из организма выводятся многие продукты обмена веществ, а потому по ее характеристикам можно косвенно судить и о составе крови, и о состоянии мочевыводящих путей и почек.
Моча включает в себя такие вещества, как мочевина, мочевая кислота, кетоновые тела, аминокислоты, креатинин, глюкоза, белок, хлориды, сульфаты и фосфаты. Анализ химического и микробиологического состава мочи играет важную роль при диагностике: любые отклонения от нормы указывают на неправильный обмен веществ в организме пациента.
Когда назначается общий анализ мочи? Данное исследование необходимо при любых заболеваниях мочеполовой и эндокринной систем, при отклонениях в работе сердечнососудистой и иммунной систем, а также при подозрении на диабет. Также общий анализ мочи назначается больным, перенесшим стрептококковую инфекцию. Кроме того, он проводится в профилактических целях и для наблюдения за динамикой заболеваний.
Чтобы результаты анализа отражали истинную клиническую картину, подготовка к процедуре и сбор урины проводятся с соблюдением ряда правил.
Основные требования при подготовке к общему анализу мочи:
- необходимо заранее приобрести в аптеке или получить у врача специальный стерильный контейнер для сбора жидкости;
- сбор нужно проводить с утра: для анализа рекомендуется использовать именно утреннюю жидкость, скопившуюся за ночь, при этом для сбора в контейнер важна «средняя порция» струи мочи;
- накануне вечером следует отказаться от приема любых лекарств, которые могут повлиять на состав мочи (об этом лучше проконсультироваться с врачом), а также от алкоголя и окрашивающих продуктов (свекла, морковь, ревень, лавровый лист и др.);
- утренняя моча собирается натощак, перед этим нельзя ничего есть или пить;
- перед сбором анализа нельзя сильно переохлаждаться или перегреваться.
Правила сбора:
- желательно собрать 100–150 мл (или 2/3 специального контейнера);
- перед сбором нужно провести тщательный туалет половых органов: в некоторых случаях женщинам рекомендуется использовать тампон;
- собранную жидкость следует как можно скорее доставить в лабораторию (с задержкой не более 2 часов);
- если жидкость необходимо некоторое время хранить, то контейнер можно поставить в темное и прохладное, но не слишком холодное место;
- транспортировать контейнер желательно при плюсовых температурах в диапазоне 5-20 градусов.
Расшифровка результатов общего анализа мочи поможет разобраться в полученных показателях до визита к врачу. Однако ни в коем случае нельзя заниматься самодиагностикой и самолечением на основе полученных данных: для правильного анализа результатов и постановки диагноза необходимо обратиться к специалисту.
Моча анализируется по нескольким категориям, среди которых органолептические свойства, физико-химические показатели, биохимические характеристики, микроскопические исследования. Но обо всем по порядку.
Объем . Общий объем жидкости для анализа не позволяет делать каких-либо выводов о нарушениях диуреза. Он необходим только для определения удельного веса мочи (относительной плотности).
Диурез – объем мочи, образуемый за определенный промежуток времени (суточный или минутный диурез). Суточный диурез обычно составляет 1,5–2 литра (70–80% от выпитой жидкости). Увеличение суточного диуреза называется полиурия, уменьшение до 500 мл – олигурия.
Цвет мочи, как и прозрачность, определяется лаборантом на глаз. В норме цвет может варьироваться от соломенного до насыщенного желтого. Он определяется присутствием в моче красящих веществ – уробилина, урозеина, уроэритрина. Любые другие оттенки могут сигнализировать о тех или иных патологиях в организме, например:
- темно-бурый – желтуха, гепатит;
- красный или розовый цвет говорит о наличии крови в анализе;
- темно-красный – гемоглобинурия, гемолитический криз, порфириновая болезнь;
- черный – алкаптонурия;
- серовато-белый цвет говорит о присутствии гноя;
- зеленый или синий цвет объясняется процессами гниения в кишечнике.
Запах при общем анализе мочи не имеет решающего значения, так как многие продукты питания, содержащие эфирные масла или просто сильно пахнущие продукты, могут придавать ей специфический запах. Тем не менее, некоторые запахи могут свидетельствовать об определенных патологиях:
- запах аммиака говорит о цистите;
- фекальный запах – кишечная палочка;
- гнилостный запах – гангренозные процессы в мочевыводящих путях;
- запах ацетона – кетонурия (наличие кетоновых тел в моче);
- запах гниющей рыбы – триметиламинурия (накопление триметиламина в организме).
В норме запах мочи является мягким, несколько специфичным. Если емкость находится в открытом состоянии, запах становится резким из-за процесса окисления.
Пенистость . В норме при взбалтывании мочи в ней практически не образуется пены, а если образуется, то она является прозрачной и нестойкой. При стойкости пены или ее окрашивании можно говорить о желтухе или о наличии белка в моче.
Прозрачность мочи здорового человека приближается к абсолютной. Замутнение может быть вызвано присутствием эритроцитов, бактерий, слизи, жиров, солей, гноя и других веществ. Наличие какого-либо вещества выявляется с помощью специальных методик (нагревание, добавление различных кислот и пр.). Если в моче были выявлены эритроциты, бактерии, белок или эпителий, это говорит о мочекаменной болезни, пиелонефрите, простатите и некоторых других заболеваниях. Лейкоциты свидетельствуют о цистите. Выпадение в осадок солей говорит о наличии уратов, фосфатов, оксалатов.
Плотность . Удельная плотность мочи – показатель, который зависит от возраста. Норма для взрослых и детей старше 12 лет – 1.010–1.022 г/л, для детей 4–12 лет – 1.012–1.020, для детей в возрасте 2–3 лет – 1.010–1.017, новорожденных – 1.008–1.018. Плотность мочи зависит от количества растворенных в ней солей, белков, сахаров и других веществ. При некоторых патологиях этот показатель повышается из-за наличия бактерий, лейкоцитов, эритроцитов. Повышенный показатель может говорить о сахарном диабете, инфекционных процессах в мочевыводящих путях. У беременных – свидетельствует о токсикозе. Также плотность может быть повышена из-за недостаточного потребления жидкости или ее потери. Пониженный показатель свидетельствует о почечной недостаточности, несахарном диабете. Может также возникать при обильном питье или приеме мочегонных лекарств.
Кислотность в норме находится в пределах 4–7 pH. Пониженный показатель может говорить о наличии многих заболеваний: хронической почечной недостаточности, повышенном уровне калия в крови, гормонов паращитовидной железы, уреаплазмозе, раке почек или мочевого пузыря и т.д. Повышенная кислотность также возникает при обезвоживании и голодании, при приеме некоторых препаратов, при высокой температуре и обильном потреблении мяса. pH выше нормы может свидетельствовать о сахарном диабете, снижении уровня калия и нарушениях кислотно-основного баланса крови.
Белок . Его концентрация в норме не должна превышать 0.033 г/л. Обнаружение повышенного содержания может говорить о повреждении почек, воспалениях в мочеполовой системе, аллергических реакциях, лейкозе, эпилепсии, сердечной недостаточности. Увеличение количества белка происходит при повышенных физических нагрузках, обильном потоотделении, долгой ходьбе.
Повышенный белок в моче определяется у физически слабо развитых детей 7–16 лет и беременных женщин.
Сахар (глюкоза) в моче при норме – не более 0.8 ммоль/л. Повышенный сахар может быть следствием диабета, чрезмерного потребления сладкого, нарушений в работе почек, острого панкреатита, синдрома Кушинга, повышения уровня адреналина из-за поражения надпочечников. Также повышенное содержание сахара в моче может возникать во время беременности.
Билирубин – это желчный пигмент, который в норме должен отсутствовать в моче. Его обнаружение свидетельствует о резком повышении концентрации билирубина в крови, из-за чего почки берут на себя работу по его выведению (в норме билирубин полностью выводится через кишечник). Повышенный уровень данного пигмента в моче говорит о циррозе печени, гепатите, печеночной недостаточности, желчекаменной болезни. Также причиной может являться массивное разрушение эритроцитов в крови вследствие гемолитической болезни, серповидноклеточной анемии, малярии, токсического гемолиза.
Кетоновые тела (ацетон) в норме не должны определяться в общем анализе мочи. Их обнаружение говорит о нарушениях обменных процессов в результате таких заболеваний, как сахарный диабет, острый панкреатит, тиреотоксикоз, болезнь Иценко-Кушинга. Также образование кетоновых тел происходит во время голодания, вследствие алкогольной интоксикации, при чрезмерном потреблении белковой и жирной пищи, вследствие токсикоза у беременных, а также после травм, затронувших центральную нервную систему.
Осадок (органический, неорганический) . В общем анализе мочи под осадком понимают осаждающиеся после кратковременного центрифугирования клетки, цилиндры, кристаллы солей. Более подробно о различных веществах, которые могут быть выявлены в осадке, поговорим ниже.
Кровяные тельца (эритроциты, лейкоциты) . Эритроциты – красные кровяные тельца – могут присутствовать в моче в малом количестве (для женщин – 0–3 в поле зрения, единичные – для мужчин). Повышенное содержание эритроцитов говорит о серьезных заболеваниях, таких как:
- мочекаменная болезнь;
- нефротический синдром;
- инфаркт почки;
- острый гломерулонефрит;
- рак почки, мочевого пузыря, простаты.
Лейкоциты в осадке, выявленные в общем анализе мочи, могут быть следствием заболеваний мочевыводящих путей (пиелонефрит, цистит, мочекаменная болезнь, простатит, уретрит, цистит и пр.). В норме лейкоциты в моче у женщин и детей составляют 0–6 в поле зрения, у мужчин – 0–3.
Если в результатах общего анализа мочи у вас был установлен повышенный уровень лейкоцитов, следует записаться на прием к урологу, который, вероятно, назначит дополнительные исследования – повторный ОАМ либо в совокупности с анализом мочи по Нечипоренко, трехстаканной пробой, УЗИ почек. Зачастую все опасения развеиваются после проведения повторных и дополнительных исследований.
Гиалиновые цилиндры – это цилиндрические образования, в составе которых преобладают клетки почечных канальцев и белок. В норме их не должно быть в моче. Их обнаружение (свыше 20 в 1 мл) говорит о гипертонической болезни, пиелонефрите, гломерулонефрите. Данные цилиндрические образования могут возникать также при приеме мочегонных препаратов.
Зернистые цилиндры . В их составе преобладают эритроциты и клетки почечных канальцев. Присутствие в моче зернистых цилиндров в любом количестве свидетельствует о вирусных инфекциях, пиелонефрите и гломерулонефрите. Возможно также отравление свинцом.
Восковые цилиндры , или восковидные цилиндры, образуются в результате длительного пребывания в просвете почечного канальца гиалинового или зернистого цилиндра. Их нахождение в моче в любом количестве свидетельствует о таких патологиях, как хроническая почечная недостаточность, амилоидоз почек (отложение в ткани почек нерастворимого белка – амилоида), нефротический синдром.
Бактерии . Наличие любых бактерий в общем анализе мочи говорит о воспалительных процессах в мочевыводящей системе. То есть, в норме бактерии должны отсутствовать. Их обнаружение свидетельствует о таких инфекционных заболеваниях, как уретрит, цистит, простатит и прочих. Чтобы результаты были достоверными, необходима тщательная гигиена интимных зон перед сбором мочи.
Грибы в моче, которые в норме не должны определяться, являются следствием инфекционных грибковых поражений мочевыводящих путей и наружных половых органов. Кроме того, их обнаружение может говорить об иммунодефицитных состояниях и о длительном применении антибиотиков.
Соли . Их отсутствие в моче является нормой, а наличие в осадке может говорить о возможности образования почечных камней. Повышенное содержание мочевой кислоты (уратов) может быть результатом подагры, нефрита, хронической почечной недостаточности. Ураты зачастую являются следствием определенной диеты и обезвоживания организма. У новорожденных наличие уратов является нормальным. Оксалаты могут образовываться из-за сахарного диабета и пиелонефрита, кристаллы гиппуровой кислоты – из-за дисбактериоза кишечника и печеночной недостаточности, фосфаты – из-за высокого содержания кальция в моче. Однако всегда стоит помнить, что выявление тех или иных солей часто бывает связано с повышенным потреблением тех или иных продуктов, а значит, их концентрацию можно легко снизить, изменив рацион питания.
Сводная таблица основных показателей общего анализа мочи с нормальными значениями выглядит следующим образом:
Итак, с помощью общего анализа мочи можно выявлять разнообразные болезни почек и мочевого пузыря, проблемы с предстательной железой, опухоли и пиелонефриты, а также целый ряд патологических состояний на начальных стадиях, когда клинические проявления как таковые отсутствуют. Поэтому ОАМ следует проводить не только при появлении болезненных ощущений, но также для профилактики и раннего обнаружения многих заболеваний мочеполовой системы, чтобы предупредить их дальнейшее развитие.
источник
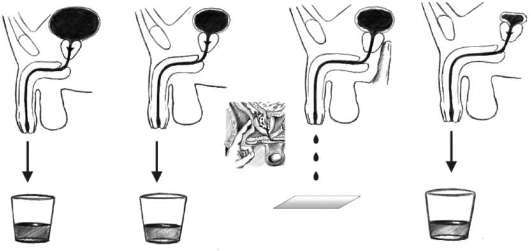
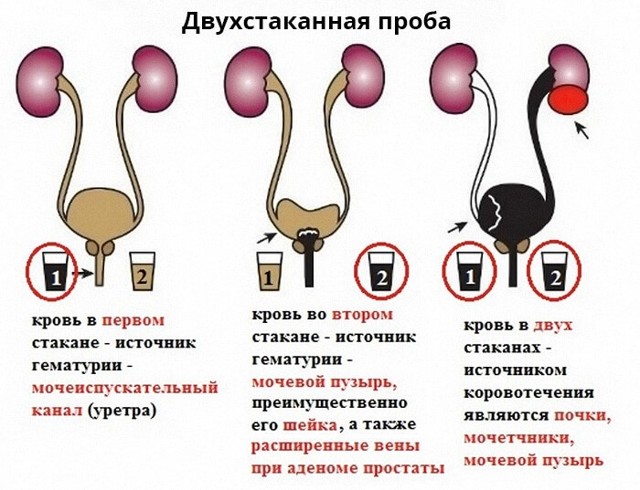
Двухстаканная проба мочи – общее клиническое исследование, при котором сбор материала выполняется во время однократного мочеиспускания в две емкости. Такой способ помогает определить локализацию патологического процесса: 1 порция – нижние мочевые пути, 2 порция – верхние мочевые пути. Двухстаканная проба мочи чаще всего применяется в урологии для диагностики и оценки эффективности лечения патологий предстательной железы, уретритов, воспалительных процессов в почках, мочеточниках и мочевом пузыре. Сбор материала производится с утра, первая порция – 60 мл, вторая – весь остаток. Исследование выполняется микроскопическим методом. В норме в обеих емкостях моча прозрачная, не содержит осадка, примесей, атипичных клеток и слизи, могут быть выявлены единичные эритроциты и лейкоциты. Сроки выполнения анализа – 1 рабочий день.
Двухстаканная проба мочи – общее клиническое исследование, при котором сбор материала выполняется во время однократного мочеиспускания в две емкости. Такой способ помогает определить локализацию патологического процесса: 1 порция – нижние мочевые пути, 2 порция – верхние мочевые пути. Двухстаканная проба мочи чаще всего применяется в урологии для диагностики и оценки эффективности лечения патологий предстательной железы, уретритов, воспалительных процессов в почках, мочеточниках и мочевом пузыре. Сбор материала производится с утра, первая порция – 60 мл, вторая – весь остаток. Исследование выполняется микроскопическим методом. В норме в обеих емкостях моча прозрачная, не содержит осадка, примесей, атипичных клеток и слизи, могут быть выявлены единичные эритроциты и лейкоциты. Сроки выполнения анализа – 1 рабочий день.
Двухстаканная проба мочи относится к общеклиническим исследованиям, то есть, она направлена на определение физических свойств мочи, таких как запах, цвет, прозрачность, а также на выявление в ней патологических примесей, в том числе эритроцитов, лейкоцитов, атипичных клеток, солей, цилиндров, бактерий, грибов и паразитов. Особенностью этого анализа является то, что сбор биоматериала производится в две тары: в одну отправляется 30-60 мл первой порции, в другую – оставшаяся. Такое разделение биоматериала позволяет определить расположение патологического процесса.
Если при выполнении двухстаканной пробы мочи в первой порции определяется повышенное содержание лейкоцитов и других примесей, то предполагается воспаление в нижнем отделе мочевой системы – в уретре. Когда подобные признаки обнаруживаются во второй порции мочи, вероятно заболевание предстательной железы или семенных пузырьков. Если показатели обеих проб не соответствуют норме, можно с высокой вероятностью предположить патологию почек или мочевого пузыря. Двухстаканная проба мочи чаще всего назначается при обследовании мужчин. Сбор материала выполняется с утра, после пробуждения. Исследование проводится методом микроскопии. Результаты находят применение в урологии и нефрологии.
Двухстаканная проба мочи выполняется в тех случаях, когда нужно уточнить расположение патологического процесса в мочевыводящих органах. Как правило, она назначается после общего анализа мочи при высоких показателях лейкоцитов и/или эритроцитов. Проба показана при подозрении на пиелонефрит, гломерулонефрит, цистит, острый бактериальный и хронический простатит, воспаление уретры, гиперплазию простаты, злокачественные и доброкачественные опухоли в органах мочевой системы. Результаты используются для составления тактики терапии и ее дальнейшего контроля.
К ограничениям двухстаканной пробы мочи можно отнести некоторую сложность при сборе материала: важно чтобы первая порция составляла не менее 30 мл, а общий объем – не менее 100 мл. Искажения результатов возможны при неполном опорожнении мочевого пузыря, неправильном хранении собранной мочи, несоблюдении правил подготовки. В клинической практике данное исследование получило распространение благодаря своей информативности. В отличие от других количественных исследований, например, общего анализа мочи или анализа мочи по Нечипоренко, двухстаканная проба не только выявляет наличие патологического процесса, но и определяет его локализацию.
Подготовка к сбору мочи для двухстаканной пробы предполагает отказ от приема диуретиков и продуктов с мочегонным действием за 2 дня до процедуры, исключение из рациона алкогольных напитков, блюд с большим содержанием соли и специй, изменяющих цвет мочи. Употреблять жидкость нужно в привычном объеме. Нельзя собирать мочу в период менструации и сразу после нее, а также после проведения инвазивных процедур на мочевом пузыре. За день до сбора нужно отказаться от интенсивных физических нагрузок, избегать эмоционального напряжения. Также стоит обсудить с врачом необходимость временной отмены принимаемых лекарств.
Чтобы собрать мочу для двухстаканной пробы, нужно подготовить две стерильные тары с крышками, помеченные цифрами «1» и «2». Перед сбором следует выполнить гигиенические процедуры – подмывание половых органов, мытье рук. Моча собирается сразу после пробуждения: первая порция объемом 30-60 мл в одну емкость («1»), остаток мочи – в другую («2»). Материал нужно доставить в лабораторию в течение ближайших часов, хранить в закрытой емкости в холодильнике. Исследование выполняется при помощи микроскопа – подсчитывается количество лейкоцитов, эритроцитов, клеток эпителия. Визуально оцениваются физические свойства мочи: цвет, прозрачность, запах. Подготовка результатов анализа – 1 рабочий день.
При выполнении двухстаканной пробы в норме моча прозрачная, соломенно-желтого цвета, с нерезким запахом. Уровень pH от 4 до 7, плотность от 1012 до 1022 г/л. Могут быть определены единичные эритроциты и цилиндры. Показатель лейкоцитов для мужчин – не более 3 в поле зрения, для женщин – не более 6. Нормой считается присутствие не более 10 клеток эпителия в поле зрения. Соли, бактерии, грибы и паразиты отсутствуют. Физиологическое повышение лейкоцитов в моче происходит при беременности, эритроциты повышаются после физической нагрузки и эмоционального стресса.
При выполнении двухстаканной пробы причиной повышения значений лейкоцитов и эритроцитов в первой порции мочи является воспалительный процесс в нижних отделах мочевой системы – уретрит, опухоль или травма уретры. При этом показатели второй порции остаются нормальными. Если же подобные отклонения от нормы определяются во второй порции, то причиной может быть заболевание предстательной железы, например, гиперплазия, аденома простаты, либо воспалительный процесс в семенных пузырьках – везикулит. Причиной повышения значений двухстаканной пробы в обеих порциях мочи являются патологии почек и мочевого пузыря. В последнем случае показатели второй порции повышены в большей степени, чем первой. Количество лейкоцитов и эритроцитов увеличивается во всей моче при пиелонефритах, гломерулонефритах, цистите.
При мониторинге заболеваний мочевыделительной системы причиной снижения значений двухстаканной пробы мочи является успешность проводимого лечения. Низкие, в том числе нулевые показатели эритроцитов, цилиндров, лейкоцитов и эпителиальных клеток при первом исследовании – норма.
Двухстаканная проба мочи относится к количественным методам исследования и используется для определения локализации патологического процесса, а также его характера. Наибольшее распространение она получила в урологической практике при обследовании мужчин. Если результаты анализа превышают норму, то за установлением диагноза и назначением лечения необходимо обратиться к лечащему врачу – урологу, нефрологу. Чтобы избежать искажения показателей из-за влияния физиологических факторов, нужно соблюсти все правила подготовки к сбору мочи.
источник
При выявлении у пациента каких-либо отклонений в общем анализе мочи или в анализе по Нечипоренко, а также при некоторых хронических заболеваниях часто назначается двухстаканная проба.
Двухстаканная проба мочи – это не инвазивная, не имеющая противопоказаний и абсолютно безопасная процедура, помогающая доктору определить локализацию патологического процесса, выявить болезни почек и нижележащих отделов мочевой системы. При этом анализе исследуются физико-химические и микробиологические свойства мочи методом микроскопии.
После проведения пробы врач может определить причину жалоб пациента и отклонений в общем анализе мочи (ОАМ) и назначить правильное медикаментозное или хирургическое лечение патологии.
Смысл 2-х стаканной пробы мочи состоит в искусственном разделении урины на две порции. После этого каждая порция мочи исследуется отдельно. Оцениваются свойства урины, определяется наличие примесей и патологических компонентов.
На основании этих данных делается вывод о наиболее вероятной локализации заболевания.
- наличие в ОАМ эритроцитов, лейкоцитов, эпителия, цилиндров, гноя и других патологических компонентов;
- контроль эффективности лечения при уже выявленных заболеваниях (уретрите, гломерулонефрите, пиелонефрите, нефропатии, цистите, простатите).
- за два дня до сдачи анализа следует исключить половые контакты и интенсивные физические нагрузки;
- воздержаться от проведения пробы в дни менструации и в течение двух дней после нее;
- не принимать поливитаминные и минеральные комплексы за два дня до анализа;
- за одни сутки до процедуры скорректировать питание, воздержаться от приема продуктов, окрашивающих урину (свекла, морковь, ягоды);
- накануне сбора анализа исключить из рациона острые и соленые блюда, окрашенные газированные напитки, алкоголь, продукты и напитки с диуретическим действием (арбуз, кофе);
- режим потребления жидкости перед проведением пробы должен быть обычным для человека;
- нельзя проводить 2-х стаканную пробу мочи в течение 5 дней после инвазивных процедур (цистоскопии, установки и извлечения уретрального катетера, создания эпицистостомы).
Для получения более точного результата необходимо знать, как сдавать пробу мочи. Двухстаканная проба проводится утром, сразу после пробуждения. При этом, перед процедурой пациент не должен мочиться в течение не менее четырех часов.
Перед проведением пробы необходимо тщательно вымыть половые органы и область вокруг них без использования мыла и других средств гигиены.
Мужчине перед мочеиспусканием нужно полностью отодвинуть крайнюю плоть головки полового члена и открыть отверстие мочеиспускательного канала.
Женщины, перед тем, как помочиться, закрывают вход во влагалище стерильным ватным или марлевым тампоном. Это поможет избежать попадания в контейнер лейкоцитов и эритроцитов из вульвы.
Далее следует правильно провести акт мочеиспускания. Первую порцию мочи (около 70 мл для женщин и 80 мл для мужчин) пациент собирает в отдельный стерильный пластиковый контейнер, купленный в аптеке.
Затем всю оставшуюся мочу нужно собрать во второй контейнер, после чего оба контейнера закрываются крышкой и маркируются соответствующим порядковым номером (№1 и №2).
На емкостях также следует подписать фамилию пациента и время сбора мочи.
Обе емкости должны быть доставлены в лабораторию в течение двух часов. Если доставка в течение 2 часов невозможна, следует поместить собранную мочу в холодильник, но не более чем на 8 часов.
Если врач подозревает у мужчины заболевание простаты, он может рекомендовать проведение трехстаканной пробы мочи.
Проба проводится в условиях больницы. Подготовка и проведение пробы такие же, как и для двухстаканной, но сразу же после мочеиспускания во вторую емкость, доктор вводит свой палец в прямую кишку пациента и проводит массаж простаты.
Это стимулирует выход ее секрета и секрета семенных пузырьков в мочеиспускательный канал. Далее мужчине необходимо помочиться в контейнер под номером 3.
Наличие патологических компонентов только в третьей порции мочи указывает на изолированное поражение предстательной железы и связано, чаще всего, с простатитом, аденомой простаты. Также возможно поражение семенных пузырьков, их воспаление (везикулит).
- цвет мочи может быть от соломенного до насыщенного желтого;
- моча должна быть прозрачной, без плавающих частиц и осадка;
- плотность – от 1010 до 1024 г/л;
- кислотность (pH) – от 5 до 7;
- допускается содержание белка в моче до 0.1 г/л;
- возможно обнаружение единичных в поле зрения клеток эпителия мочевой системы;
- цилиндров и незрелых клеток эпителия быть не должно;
- допускается наличие единичных эритроцитов у женщин, у мужчин их быть не должно;
- лейкоциты – не более двух в поле зрения.
Подсчет показателей, микроскопическое исследование анализа и определение свойств мочи проводится на аппаратах в автоматическом режиме, после чего врач проводит расшифровку показателей и дает свою оценку полученным данным. Проведение анализа и расшифровка результатов занимает не более суток.
Если отклонение от нормы обнаружено в первой емкости, то воспалительный процесс с большой долей вероятности локализуется в уретре. Если изменения есть во второй порции мочи, то патология связана с заболеваниями мочевого пузыря или предстательной железы. Если же патологические примеси обнаружены в обеих емкостях, то можно предположить заболевание почек или мочеточников.
Изолированного повышения белка отдельно в первой или во второй порции мочи чаще всего не бывает. Обычно если белок обнаруживается (протеинурия), то он будет в обеих емкостях. Протеинурия может свидетельствовать об остром и хроническом гломерулонефрите, пиелонефрите, амилоидозе, нефропатии при сахарном диабете (за счет поражения стенок сосудов – ангиопатии).
Плоский эпителий может быть обнаружен только во второй порции мочи, так как он представляет собой слущенные клетки, выстилающие мочевой пузырь изнутри. Повышение количества эпителия в анализе говорит о развитии цистита.
Когда в урине появляются цилиндры, можно предположить развитие гломерулонефрита. Цилиндры представляют собой белок и слущенные клетки, организовавшиеся в конгломераты в просвете пораженных почечных канальцев.
Эритроциты, обнаруженные в первой емкости указывают на изолированное поражение уретры, ее повреждение. Красные кровяные тельца во второй порции мочи сигнализируют о наличии цистита или кровотечения из мочевого пузыря (например, при опухолях). Если кровь присутствует в обоих образцах, можно думать о поражении почек.
Если лейкоциты появляются в первой порции мочи, врач предполагает развитие воспаления уретры – уретрита. При циститах белые клетки крови появляются во второй порции мочи. Если же лейкоцитурия обнаруживается в обеих емкостях, то это может быть связано с возникновением гломерулонефрита, пиелонефрита, гидронефроза, туберкулеза почки, перегиба или удвоения мочеточника.
Снижение значений пробы мочи может наблюдаться в динамике, когда проводится контроль лечения и определение эффективности различных препаратов. В этом случае низкие показатели свидетельствуют об эффективности проводимой терапии.
Отсутствие клеточных элементов и примесей при первичном исследовании является физиологической нормой.
Информативность двухстаканной пробы напрямую зависит от качественной подготовки к анализу и правильного сбора материала. Неправильная подготовка, несоблюдение правил гигиены могут привести к искажению результатов. Хранение образцов в теплом помещении может привести к появлению белкового осадка или заражению мочи микроорганизмами, что значительно затруднит диагностику.
Если какой-либо показатель анализа мочи не соответствует норме, лечащий врач дает пациенту направление на консультацию к урологу или нефрологу, в зависимости от предполагаемого уровня поражения (мочевыводящие пути или почки).
После проведения дополнительных исследования и постановки диагноза врач назначает соответствующие препараты (антибиотики, цитостатики, мочегонные средства и другие), а в некоторых случаях (например, при гидронефрозе) и оперативное вмешательство.
Двухстаканная проба – это простая неинвазивная процедура, помогающая установить причину изменений в анализе мочи.
Информативность пробы и качество диагностики зависят от правильной подготовки к проведению пробы.
Но следует помнить, что этот метод диагностики не позволяет точно выявить то или иное заболевание, он лишь позволяет определить наиболее вероятную локализацию патологического процесса.
Двухстаканная, а в некоторых случаях трехстаканная, проба мочи является лишь первым этапом диагностики заболеваний мочевыделительной системы. Она должна применяться вместе с другими, более точными методами исследования, такими как УЗИ, уретро- и цистоскопия, ангиография, радиоизотопное исследование, МРТ, КТ.
Только после полного обследования, включающего сбор анамнеза, физикального обследования, проведения клинических анализов крови и мочи, двухстаканной пробы и применения высокотехнологичных методов исследования врач может поставить правильный диагноз и назначить эффективное лечение.
Исследуемые отделы мочевой системы:
- Если в общем анализе мочи было обнаружено повышенное количество лейкоцитов и эритроцитов проводят исследование по Нечипоренко, для обнаружения воспаления в органах мочеиспускательной системы.
- Когда и в этом случае результаты неудовлетворительные, назначают 3х стаканную пробу мочи и уже она позволяет определить, где именно протекает воспалительный процесс: в почках, мочеточниках, мочевом пузыре, уретре или предстательной железе.
- Показания к назначению трехстаканной пробе мочи:
- Перед сбором мочи наружные половые органы тщательно моются теплой водой без использования косметических средств, таких как мыло, гели, муссы, пенки.
- Лежачих больных перед анализами подмывают слабо-розовым раствором марганцовки, затем паховую область вытирают насухо стерильным ватным тампоном, марлевой салфеткой или бинтом в направление от половых органов к анальному отверстию.
- При сборе мочи у таких пациентов емкость для анализов нужно располагать выше заднего прохода, чтобы выделения из него не попали в чистую посуду, иначе результаты будут не достоверными.
- При мочеиспускании мужчинам нужно полностью отодвинуть крайнюю плоть и освободить внешнее отверстие уретры.
- Женщинам необходимо перед сбором исследуемого образца раздвинуть половые губы и протереть мочеиспускательный канал мокрым тампоном без использования косметических средств.
Также перед мочеиспусканием лучше вставить тампон во влагалище для предупреждения попадания из него в посуду форменных элементов (лейкоцитов, эритроцитов) и микроорганизмов. Не стоит сдавать анализы во время менструальных кровотечений.
Перед мочеиспусканием нельзя мочиться 3-5 часов, лучше сдавать анализы с утра на голодный желудок.
Интимная близость должна быть за 2 суток перед исследованием биоматериала. Также за сутки желательно воздержаться от занятий спортом и иных тяжелых физических нагрузок.
- такие как свекла;
- морковь;
- цитрусовые;
- а также увеличивающие суточный диурез (арбуз, пиво).
Недостоверные результаты могут быть, если накануне выпить красного вина.
За сутки нужно прекратить прием лекарственных препаратов, которые меняют цвет мочи:
- Метронидазол;
- Рифампицин;
- Амидопирин;
- поливитамины;
- а также мочегонных средств (Верошпирон, Лазикс, Гипотиазид и др.).
Многие фармпрепараты повышают уровень белка в биоматериале:
- аминогликозиды;
- цефалоспорины;
- колистин;
- антибиотики пенициллинового ряда;
- сульфаниламиды;
- гризеофульвин;
- препараты лития;
- салицилаты;
- толбутамид;
- амфотерицин;
- некоторые другие.
Перед проведением исследования обязательно необходимо предупредить лечащего врача о приеме медикаментов. Ведь любое из них может исказить конечный результат.
За 2 часа до анализа желательно воздержаться от сигарет и кофе. Не стоит накануне употреблять жидкости больше чем обычно, это придет к изменению цвета исследуемого образца.
Для анализов нужно подготовить три сухих чистых контейнера, которые необходимо пронумеровать. Лучше купить стерильную емкость для анализов в аптеке, что получить более достоверный результат анализов.
В первую посуду собирают 1/5 общей мочи, во вторую — 3/5, в третью — 1/5. Чем точнее будет собран материал, тем достовернее и информативнее будут результаты анализов. Объем каждой порции должен минимум 10 мл.
- Если заболевания, которое нужно диагностировать этим методом — простатит, то перед заполнением третьей емкости врач-уролог должен сделать массаж простаты.
- Для этого он через анальное отверстие указательным пальцем сначала поглаживает предстательную железу, а затем надавливает на междолевую бороздку, чтобы секрет простаты поступил в уретру и только после этого больной мочится в третью емкость.
- Это один из наиболее точных методов диагностики хронического простатита, клиническая картина которого смазана.
Мочу после сбора нужно доставить как можно быстрее в лабораторию. Максимальное время между мочеиспусканием и проведением анализов должно быть не более 24 часов. Хранить все это время материал нужно при комнатной температуре.
Долгое нахождение мочи, особенно в теплом помещении приводить к тому, что в ней разрушаются форменные элементы (эритроциты и лейкоциты), она обсеменяется микроорганизмами, происходит смещение рН, а, следовательно, результаты исследования будут неточными и неинформативными.
Накануне не стоит нервничать. Так как это может привести к повышению белка в моче.
Запрещено проводить трехстаканную пробу мочи сразу после цистоскопии, эндоуретральной и эндовезикальной диагностики.
В норме моча прозрачная, желтого или желто-соломенного цвета, белок, бактерии и эритроциты в ней отсутствуют, в поле зрения может 1-2 лейкоцита, 2-4 клетки эпителия, плотность ее колеблется от 1008 г/л до 1024 г/л.
При простатите моча мутная, светло-желтая, коричневая или сероватая, эпителий и лейкоциты занимают от 1/3 до 1/2 части поля зрения, эритроцитов насчитывается от 20 до 30 штук, белок выше 0,033 г/л, минимальная плотность 1025 г/л, бактерий от одного до четырех крестов.
В случае, когда наблюдается высокое количество лейкоцитов в только первой емкости, а в двух остальных все показатели в норме, можно с уверенности заявить, что воспалительный процесс протекает в уретре. Его может вызвать любой инфекционный агент.
- Если лейкоциты повышены только в последней порции материала, при норме в первых контейнерах, то это указывает на простатит.
- Когда высокое число лейкоцитов сразу в трех порциях, то воспалительная реакция может протекать в почках (пиелонефрит) либо в мочевом пузыре (цистит).
- Если наблюдается большое количество лейкоцитов в первой и последней порциях, при нормальных показателях во 2-м контейнере, то можно говорить о высокой вероятности, что воспаления протекает как в мочевом канале, так в предстательной железе (уретропростатит).
Трехстаканная проба мочи это наиболее точный метод исследования, который позволяет диагностировать, в каком конкретно отделе мочеполовой системы протекает воспалительная реакция.
Оттого насколько ответственно пациент подготовится к сбору анализов, и как будет храниться биоматериал, а также насколько быстро он будет доставлен в лабораторию, зависит достоверность результатов.
Однако этот метод не позволяет ответить на вопрос: «Какой именно инфекционный агент вызвал воспалительный процесс?». Для этого необходимо будет провести дополнительные исследования.

Есть и другие стаканные способы обследования (на два или на четыре стакана), которые помогают найти орган мочеточной системы, подверженный воспалительному процессу.
Это исследование 3-х частей урины, отобранных особым методом. Такой вид анализа, как и остальные стаканные способы проб, помогут определить локализацию патологии.
На момент обращения пациента к врачу сразу предписывается общий вид исследования, который поможет обнаружить несоответствия компонентов мочи нормальным показателям. Если есть нарушения в уровне содержания лейкоцитов либо эритроцитов, с целью уточнения выполняется трехстаканный забор урины. Вероятными болезнями и признаками, при выявлении которых проводится такой анализ, считаются:
- инфекционный простатит в острой или хронической форме;
- хронический цистит;
- болевые ощущения, возникающие во время похода в туалет;
- участившиеся позывы к испусканию мочи;
- наличие крови в последней партии урины либо появление ее после мочеиспускания;
- воспалительные процессы в мужской простате;
- боли тянущего характера в нижней части живота.
Отобранная без нарушения правил урина дает возможность выполнить исследования с максимальной точностью. Для того, чтобы собрать мочу на трехстаканную пробу существует несколько общих требований не только для мужской половины пациентов, но и для женской.
- Первым делом следует воздерживаться от походов в туалет от четырех до пяти часов. Чтобы анализ получился более достоверным, собирать рекомендуется утреннюю мочу, однако заборы в дневное или вечернее время также допускаются.
- Второе правило – строгая диета. В течение суток до забора урины рекомендуется исключить из рациона цитрусовые сорта, красящие овощи, красные вина. Существуют некоторые лекарственные препараты, которые тоже способны изменить оттенок, и прием их необходимо приостанавливать.
- Немаловажно соблюдать питьевой режим. Откажитесь от арбуза или пива – они могут оказать существенное влияние на достоверность полученных результатов.
- Несколько часов перед сбором мочи не следует употреблять табачные изделия и кофе.
- В течение двух суток лучше воздерживаться от сексуальных контактов и тяжелых упражнений физического характера.
Сам же процесс забора у разнополых пациентов несколько отличается.
Основное требование – проявить заботу о личной гигиене. Наружные органы половой системы промываются теплой водичкой, моющие средства при этом не используются.
После водной процедуры уретра протирается смоченным диском из ватного материала. Чтобы в мочу не попали специфического вида влагалищные выделения, рекомендуется воспользоваться тампоном.
В период менструальных циклов трехстаканный забор мочи не выполняется.
Следует обеспечить чистое состояние полового органа, не используя гелевые составы или мыло. Перед самим испусканием мочи крайняя плоть отодвигается, чтобы освободить мочеточный канал. Если есть подозрения, что в предстательной железе появился воспалительный процесс, можно воспользоваться одним из способов забора:
- Без массирования простаты. Выполняются очистительные процедуры, урина собирается в три емкости за один мочеиспускательный акт;
- С массажной процедурой простаты. Если имеется подозрение на простатит, следует выполнить особую процедуру, чтобы в анализе оказался простатный секрет. Для начала наполняются первые два стакана. После этого специалист легкими движениями массирует предстательную железу, затем наполняется третья банка. Данный способ считают более подходящим для выявления воспалений простаты.
Правильно отобрать урину по методу трехстаканной пробы возможно не только в больнице, но и в домашних условиях. Необходимо только соблюдать все требования и оперативно доставить биологическую жидкость в лабораторию для проведения исследований.
Очень важно проявить заботу о стерильности всей процедуры. Рекомендуется в аптеке приобрести специальные контейнеры, пронумеровать каждый из них. В пропорциях необходимо придерживаться следующих условий:
- первая емкость – одна часть;
- вторая – три части;
- третья – одна часть.
Зимой нельзя замораживать урину, предназначенную для анализа. Будет лучше, если она сохраняется в условиях комнатной температуры.
Исследование урины длится около одних суток. Для здорового организма характерен светловато-желтый оттенок мочи, не содержащий в себе белков, вредных микроорганизмов и эритроцитов. Существует вероятность допущения определенного количества лейкоцитов (не выше одного – двух), минимальное содержание эпителиев.
Отклонения от нормальных показателей и тот факт, в какой из трех емкостей они выявлены, помогут определить область, подверженную инфекционному воспалению. Показатели пробы урины расшифровываются таким образом:
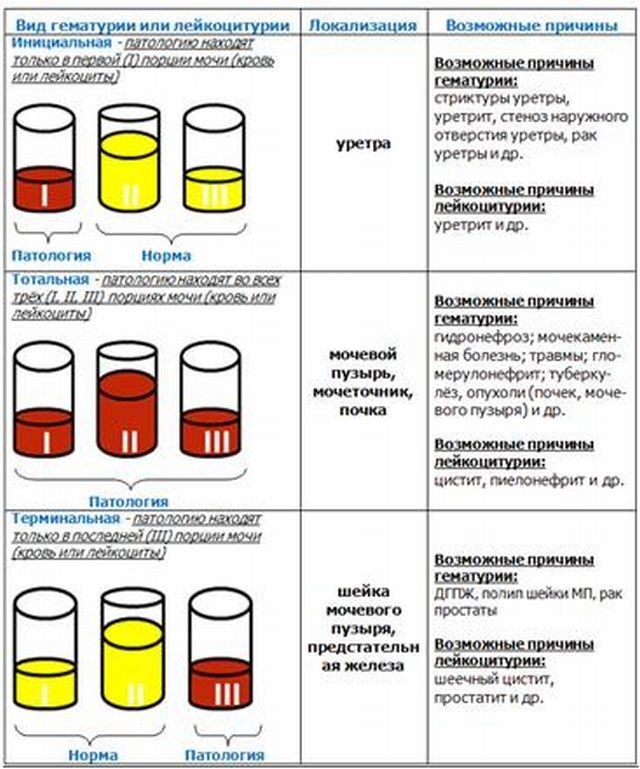
- Когда нарушения нормы выявлены в первой емкости, то очаг поражения следует искать в мочеточном канале. Инфекцией поражаются его стенки, провоцируются небольшие кровоизлияния. Кровяные клетки вымываются в первую очередь, оказываясь в первом стакане.
- Когда эритроциты сосредотачиваются в третьей баночке, проблемы могут быть либо с мочевиком, либо с простатой. Чтобы полностью выводить биожидкость, пузырь имеет возможность сокращаться, из-за чего в третьей емкости оказываются частицы слизи и крови. Присутствие секрета железы в мужском анализе подтверждает, что в простате идет воспалительный процесс.
- В третьем варианте наблюдается равномерное нахождение кровяных клеток в каждой из емкостей. В подобном случае диагностируются заболевания почек либо мочевого канала.
Трехстаканный забор и последующее за этим исследование урины считаются простым и весьма удобным методом, чтобы выявить пораженные органы в системе мочеиспускания.
Проведенная по всем правилам процедура поможет врачу назначить адекватный терапевтический курс, чтобы вылечить пациента максимально быстро.
Но если требования при заборе нарушались, то утверждать про достоверность показателей анализов не следует.
Забор мочи двумя порциями (проба Томпсона) представляет собой часть исследования в клинических условиях, чтобы диагностировать и лечить болезни мочеполовых органов, протекающие в острых или хронических формах. Такой метод основан на определенном заборе урины, особенность которого заключается в распределении биологической жидкости на две части. Делается это с той целью, чтобы определить точку патологического процесса.
В данном случае забор урины осуществляется только в две емкости, наполняемые пропорционально. Такой способ также помогает выявить пораженный инфекцией орган, и показатели при этом интерпретируются по той же схеме. Чаще всего данный вариант назначается при определении воспалений около внешних органов половой системы либо в самом мочевике.
Трехстаканная проба позволяет выполнять исследования несколько шире, но не сильно отличается от предыдущего метода. Если соблюдены требования забора и доставки биологической жидкости, то оба результата будут считаться достоверными.
Этот вариант сдачи анализа может быть использован с целью уточнения локализации развивающихся заболеваний в парном органе, уретре, мочевике, мочеточном канале. Его могут назначить в случае, когда общий анализ урины имеет отклонения он нормальных показателей. После проведенного исследования специалисту легче подбирать терапевтический курс и контролировать лечебный процесс.
Перед сдачей урины на двухстаканный анализ необходимо соблюдать те же требования, которые предписываются для трехстаканного метода. Но сюда следует добавить исключение из рациона острых и соленых продуктов, сладостей. Кроме того, если выполнялась цистоскопия, то должно пройти не менее пяти суток.
Перед сдачей анализа также необходимо выполнить гигиенические процедуры, как и в случае с трехстаканной пробой. Все принятые меры предосторожности окажут влияние на окончательные результаты показателей.
Особенность в том, что в первую тару собирается не менее ста миллилитров жидкости, а все остальное – во вторую.
Во время исследования такого анализа проверяется большое количество показателей. Сначала оцениваются оттенок и степень прозрачности. После этого под микроскопическим исследованием проверяется урина из каждой баночки.
В первой пробе проводится сравнение количества лейкоцитов по отношению ко второй пробе. Если выявлены несоответствия нормальным показателям, предполагается воспаление уретры.
Вероятными заболеваниями в таком случае считаются уретрит, онкология уретры либо меатостеноз.
Во второй пробе фиксируют показатели лейкоцитов и эритроцитов. Результаты положительного характера подтверждают патологию предстаты либо мочевика. К наиболее вероятным заболеваниям относят цистит или простатит.
Когда отступления от нормальных показателей выявлены в каждой емкости – в организме идет воспалительный процесс парного органа. В число наиболее вероятных заболеваний войдут пиелонефрит, конкременты, гидронефроз. Гематурия, слизь и вредоносные микроорганизмы тоже подтвердят воспаление.
Анализы мочи занимают важное место в диагностике воспалительного процесса в мочевыделительной системе. Одним из анализов является трехстаканная проба мочи – эффективный метод исследования, который способствует точному и быстрому выявлению очага воспаления.
В урине человека в норме присутствуют единичные лейкоциты – белые кровяные тельца.
Если внутрь мочевого пузыря или почек попадают бактерии, это вызывает «включение» иммунной системы и активное проникновение лейкоцитов в место поражения.
Лейкоциты необходимы для разрушения бактериальных клеток, и при большом количестве последних обильно погибают и выводятся с мочой естественным способом.
Трехстаканная проба мочи – специальный метод диагностики, помогающий уточнить результаты общего анализа мочи и анализа по Нечипоренко. Нередко такая проба назначается именно после первичного обследования, ведь во время нее будет выяснен точный очаг воспаления – уретра, мочевой пузырь, почки. Суть анализа сводится к сбору трех проб мочи в разные емкости.
Трехстаканная проба помогает проанализировать проблему, поставить диагноз и порекомендовать адекватное лечение. Кроме патологий указанных органов, при помощи этого анализа можно диагностировать болезни мочевыводящих путей, простаты, дифференцировать их с внепочечными заболеваниями.
Недостаток у пробы тоже есть – если она собрана неправильно, информативность будет низкой. Как правило, трехстаканная проба назначается мужчинам. У женщин же из-за особенностей строения мочевыделительной системы проводят двухстаканную пробу – она будет показывать более достоверные результаты.
- Острый бактериальный простатит.
- Острый уретрит.
- Новообразования доброкачественного, злокачественного характера в разных отделах системы.
- Аденома предстательной железы.
- Хронический простатит.
- Острый, хронический пиелонефрит.
- Острый, хронический цистит.
- Геморрагический цистит.
- Гломерулонефрит.
Совместно с общим анализом крови пробу могут назначить при выявлении отклонений в моче со слов пациента – сгустков крови, темной урины, мочи с измененным запахом. После общего анализа или анализа по Нечипоренко трехстаканная проба выполняется в случае выявления лейкоцитурии, бактериурии, гематурии. После обнаружения очага воспаления или опухоли выполняются УЗИ, КТ, МРТ, если это будет необходимо.
Симптомы, при которых может быть выполнена проба, таковы:
- Гнойные, серозные, кровянистые выделения из уретры у женщин и мужчин;
- Учащенное мочеиспускание днем, ночью;
- Боли в области поясницы, низа живота;
- Рези, жжение, боль при мочеиспускании.
Чтобы результаты были достоверными, за сутки до того, чтобы собрать мочу нужно исключить прием ряда медикаментов. Они содержат красители и прочие вещества, способные отрицательно повлиять на итоги анализа. К таковым относятся:
- Рифампицин;
- Поливитамины;
- Метронидазол;
- Амидопирин;
- Любые мочегонные препараты.
Такие лекарства, как салицилаты, средства на основе лития, пенициллины, аминогликозиды, цефалоспорины способны повышать количество белка в моче, поэтому тоже крайне нежелательны к приему перед анализом.
Также за 24 часа следует отказаться от питья красного вина, не кушать морковь, свеклу, прочие красящие продукты. Арбузы, дыни и большое количество воды перед анализом могут изменить плотность урины, их употреблять не стоит.
За 2 часа до того, как сдавать пробу надо отказаться от курения, приема крепкого чая, кофе.
Если трехстаканную пробу мочи необходимо делать в связи с подозрением на болезни простаты, мочу собирают под контролем врача. Дело в том, что до сбора третьей порции мужчине делают ручной массаж простаты, а дома это невозможно. В остальных ситуациях можно собирать урину в домашних условиях. Отказаться от анализа придется, если накануне пациенту делали цистоскопию.
До сбора урины нельзя мочиться в течение 3-4 часов, еще лучше производить сбор утром, после пробуждения. Три специальных аптечных контейнера должны быть приобретены заранее, причем покупать нужно только стерильные емкости. Их нужно пронумеровать (1,2,3) и наполнять в соответствии с правильной последовательностью. Бывшие в употреблении емкости к сбору анализа не допускаются!
До сбора мочи нужно соблюсти правила:
- Провести гигиену половых органов, но не использовать мыло, дезинфектанты.
- Женщинам закрыть вход во влагалище тампоном, раздвинуть половые губы (во время менструаций сбор не проводится).
- Мужчинам отодвинуть кожную складку, обнажив отверстие уретры.
- Контейнеры открыть, поставить на устойчивую поверхность.
Затем нужно помочиться в три емкости, но только за один акт мочеиспускания. Вторая порция должна составить чуть более половины от всего анализа. В третью баночку следует поместить все остатки урины – примерно 25%, столько же идет в первую баночку (женщины делят анализ на два контейнера).
Мочиться в одну емкость и разливать на три части строго воспрещено! Контейнеры следует плотно закрутить и доставить в лабораторию. Хранить мочу можно до 2 часов, в противном случае следует поместить мочу в темное прохладное место на 24 часа (результаты анализов по такой урине могут быть неточными).
Норма показателей данного анализа такова:
- Количество эритроцитов – до 3;
- Лейкоциты в поле зрения – до 5 у женщин, до 3 у мужчин;
- Цвет мочи – желтый, соломенно-желтый;
- Бактерии – отсутствуют;
- Клетки эпителия – до 2-4;
- Плотность мочи – 1008-1024 г/л.
Превышение указанных выше показателей означает развитие патологического процесса в мочевыделительной системе:
- Если большое количество лейкоцитов присутствует в первой порции, у больного имеется уретрит (воспаление в уретре).
- При выявлении самого большого числа лейкоцитов во второй пробе можно сделать вывод, что воспален мочевой пузырь. Тот же результат будет у мужчин при инфицировании простаты, поскольку мочевой пузырь при сокращении выводит и секрет предстательной железы.
- Когда лейкоцитурия примерно одинаково выражена по всем трем пробам, у больного возникло поражение почек – воспалительный процесс, гломерулонефрит. Аналогичный результат присущ опухолям мочевого пузыря.
Наличие гнойного содержимого в любых двух образцах позволяет предположить, что в почке или мочевом пузыре имеется очаг гнойного воспаления.
Если в урине обнаружилась кровь, это может означать наличие опухоли, туберкулеза мочевого пузыря, конкрементов в почках, мочеточнике, мочевом пузыре, острого цистита, в том числе – геморрагического.
По трехстаканной пробе в зависимости от типа гематурии также может сделать вывод о характере поражения организма:
- Инициальная гематурия – кровь имеется в первой пробе, в остальных цвет мочи в норме. Это – симптом острого уретрита.
- Тотальная гематурия – кровь присутствует в трех пробах, что отражает кровотечение из почек.
- Терминальная гематурия – кровь есть только во второй порции. Это – признак поражения шейки мочевого пузыря.
При проведении трехстаканной пробы могут быть получены ложные результаты, причина которых – плохая подготовка, неправильный сбор, перепутывание проб по номерам, смешивание между собой разных порций, нарушение правил хранения.
Практически все биологические жидкости в организме человека несут в себе информативность о его состоянии. Именно поэтому, в целях профилактики и для получения реальной картины проводят специальные исследования мочи, крови, выделительных секретов.
Урина – это одна из жидкостей мочевыделительной системы, при исследовании которой можно выявить определенную проблему в любом отделе системы. Поэтому в данной статье речь пойдет об одном достаточно известном и информативном методе исследования, который считается уникальным. Попробуем кратко определить его суть, а также основные нюансы его проведения.
Трехстаканная проба — это специальный метод изучения состава мочи, который используется в качестве дополнительного исследования и помогает определить в каком именно отделе развился воспалительный процесс.
Для его проведения урина собирается специальным образом, а уж затем ее направляют в лабораторию для микроскопического исследования, результаты которого показывают уровень отклонения лейкоцитов в моче от нормы.
Данная проба применяется не только для уточнения места заболевания, но и характера поражения мочевыводящих органов, она также применима при дифференциальной диагностики почечных и внепочечных патологий.
Суть трехстаканной пробы заключается в поочередном сборе мочи в три разные емкости в течении одного акта мочеиспускания.
Однако, чтобы метод дал возможность получить реальные данные, проводить сбор материала необходимо строго по правилам. Только тогда можно определить развитие патологического процесса в том или ином органе мочевыделения, например, в уретре, мочеточниках почках, мочевом пузыре и т.д.
- Как правило, данный дополнительный метод диагностики применим при обследовании мужчин, он позволяет также выявить и нарушения в работе предстательной железы.
- Что касается исследований женского организма, то женщинам назначают двухстаканную пробу по Томсону, связано это с анатомическими особенностями женского организма.
- В связи с тем, что медицинская наука не стоит на месте и постоянно развивается, сегодня трехстаканная проба мочи применяется крайне редко, поскольку в арсенале докторов появились более информативные методы исследования:
- ультразвуковое;
- цистоскопия;
- цистография;
- урография;
- компьютерная диагностика и прочие.
Также следует отметить, что трехстаканная проба всеже имеет свои преимущества, это прежде всего доступность метода, его малозатратность, простота исполнения, он просто незаменим в тех случаях, когда нет возможности воспользоваться другими, более точными диагностическими процедурами.
К недостаткам пробы следует отнести ее малую информативность в случае отсутствия изменений в моче при общем анализе, необходимость проведения дополнительных исследований, а также недостоверность данных в случаях неправильного сбора биологического материала (чтобы проба была информативна важно с особой принципиальностью соблюдать все тонкости сбора урины, ее хранения, а также подготовки перед анализом).
Когда человек обращается к врачу с жалобами на проблемы мочевыделительной системы, то пациенту прежде всего назначают общий анализ мочи, который, при наличии проблемы в организме, показывает есть ли отклонения от нормы в компонентах мочи или нет.
Если отклонения обнаружены, тогда для их уточнения и необходимо проведение трехстаканной пробы.
Как правило, после общих анализов и полученных результатов, дальнейшую консультацию с пациентом проводит врач уролог, который на основании общих симптомов и результатов предварительных общих анализов и назначает трехстаканную пробу мочи. Такая необходимость возникает при:
- повышенном количестве лейкоцитов в урине;
- обнаружении в моче примесей крови;
- большом количестве эпителиальных клеток в мочевом осадке;
- при гнойных примесях;
- присутствии белка;
- выделениях патологического характера из мочеиспускательного канала;
- болезненных ощущениях в области поясницы;
- частых походах в туалет по малой нужде, с резями и жжением;
- частых мочеиспусканиях в ночное время.
Помимо этого, врач может направить на трехстаканной анализ если при обследовании пациента возникают подозрения на воспалительный процесс в почках, мочевого пузыря, стенок мочеиспускательного канала, а также предстательной железы, на развитие опухоли и полипов.
Категорически нельзя делать пробу женщинам во время менструации, поскольку результат будет недостоверным.
Как уже говорилось выше, точность результатов пробы заключается в правильном ее проведении. Кроме того, важное значения имеет и процесс подготовки к сдаче анализа.
И так, что нужно делать. Прежде всего, и данное требование касается как женщин, так и мужчин, необходимо за сутки до сбора урины в обязательном порядке исключить продукты, которые могут влиять на ее цвет, это свекла, морковь, цитрусовые, красное вино, продукты с красителями, кофе, табак.
Кроме того, за сутки необходимо исключить потребление медикаментов, а именно антибиотиков, мочегонных средств, поливитаминов, а также о любых лекарствах нужно предупредить доктора, который назначил данный анализ.
Есть еще один нюанс, за два дня до пробы, категорически запрещен половой акт.
Следующим важным моментом на этапе подготовки является воздержание от мочеиспускания в течении пяти-шести часов, а также тщательная личная гигиена.
Мужчина должен отодвинуть крайнюю плоть с полового органа и хорошо промыть область вокруг уретры, женщине следует хорошо очистить половые губы и часть тела между ними.
Для очистительных процедур нужно пользоваться только чистой кипяченной водой, без любых дезинфицирующих средств.
Помимо личной подготовки, следует также позаботиться и о емкостях для сбора урины. Для это в аптеке нужно купить три штуки специальных контейнеров для сбора мочи, лучше всего взять стерильные.
Если такой возможности нет, то можно воспользоваться стеклянными баночками с широким горлышком.
Только перед применением их нужно тщательно вымыть и простерилизовать, после чего дать остыть и просохнуть.
- Подготовленные емкости следует в обязательном порядке пронумеровать.
- Если сбор урины проводится для диагностики простатита, то перед сбором третьей порции, нужно сделать массаж простаты.
- В первую баночку собирают одну четвертую часть от общего количества, во вторую – самую большую часть, а остатки – в третью.
- После того, как моча собрана, ее нужно как можно быстрее отвезти в лабораторию для проведения анализа.
Отметим, что процедура сбора материала для анализа совсем не сложна, поэтому допустим ее сбор в домашних условиях.
Но вот, что касается мужчин, у которых присутствует подозрение на проблемы с предстательной железой, то им рекомендуется сдавать анализ в условиях поликлиники, так как опытный специалист поможет, во-первых, правильно собрать выделяемую жидкость, а во-вторых, выполнить массаж простаты, в промежутке между испусканием первой и второй порцией урины.
К емкостям с мочой прилагают направление на анализ.
В лабораторных условиях визуально изучают цвет и прозрачность биологической жидкости, затем при помощи микроскопа в мочевом осадке подсчитывают количество лейкоцитов и эритроцитов.
Кроме того, в лаборатории изучают реакцию мочи, определяя какая она: кислая или щелочная. При помощи химической реакции выявляют присутствие в моче белка, количество и характер бактериальной пробы.
Отметим, что все обозначенные выше критерии, определяются для каждой порции мочи и записываются в специальный бланк.
Для того чтобы получить данные исследования пробы по Томпсону, потребуется двадцать четыре часа. Ровно столько времени необходимо, чтобы биологическая жидкость вступила во взаимодействие с химическими реактивами, которые используются в лабораториях для исследований.
Если человек здоров, то его моча окрашена в светло-желтый цвет, в ней не обнаруживаются ни белок, ни бактерии, ни эритроциты. Возможно присутствие незначительного количества лейкоцитов и эпителия.
- И так, норма – это один или два лейкоцита, две – четыре клетки эпителия, плотность мочи в пределах от 1008 г/л до 1024 г/л.
- Если же в результате изучения биологической жидкости определяется отклонение от нормы, то их характер и то, в какой именно емкости оно обнаружено и используется для определения области локализации заболевания.
- Кратко охарактеризуем отклонения от нормы и на какие изменения в организме они указывают.
При отклонениях от нормы в емкости с первой порцией мочи, предполагают патологию в мочеиспускательном канале. Связано это с тем, что инфекция повреждает его стенки, что сопровождается незначительным проникновением крови в мочу. Поскольку эта примесь вымывается первой, то и обнаруживается она исключительно в первой порции биологической жидкости для анализа.
При наличии эритроцитов в третьей емкости, можно говорить о проблемах с мочевым пузырем или простатой у мужчин.
Ведь для того чтобы полностью вывести жидкость из организма, мочевой пузырь активно сокращается, что приводит к тому, что в последней порции урины присутсвует кровь и слизь.
Если у мужчин трехстаканная проба обнаруживает в урине секрет предстательной железы, то речь соответственно идет о воспалительном процессе в предстательной железе.
Бывает, что анализы показывают отклонения от нормы во всех трех емкостях, причем кровяные тельца в них распределяются равномерно. Это тот случай, когда речь идет о патологическом состоянии, которое развивается в почках, например, пиелонефрит, либо в мочевом пузыре, как правило, это цистит или мочеточнике.
Когда большое количество лейкоцитов сосредоточены в первой и последней емкости, а во второй они в норме, то скорее всего воспалительный процесс протекает в мочевом канале или предстательной железе.
Трехстаканная проба – это простой и удобный способ определить какой именно орган мочевыделительной системы требует немедленной медицинской помощи. Однако, чтобы он был информативно достоверным, должны быть выдержаны все требования к его проведению.
Ошибочные данные анализа можно получить в том случае, если проигнорировать вполне объективные требования о исключении определенных продуктов, запрещенных медицинских препаратов, напитков, правил личной гигиены.
Кроме того, при пробе по Томпсону недопустимо смешивать разные порции мочи в одной емкости, неправильно хранить биологическую жидкость (лучше всего комнатная температура и как можно скорейшая доставка в лабораторию).
Неправильные результата могут быть получены и при элементарном пренебрежении требований нумеровать баночки с уриной.
Обозначенные ошибки и несоблюдения технологии сбора и проведения анализа становятся основной причиной неверного диагноза, что естественно влияет на выбор тактики лечения.
Отметим, что женщинам чаще всего назначают двухстаканную пробу по Томсону. Название говорит за себя, в данном случае сбор урины проводится в две емкости.
Он также позволяет определить воспалительный процесс как в области внешних органов мочевыделительной системы, так и в самом пузыре.
Трехстаканная же проба делает анализ мочи более широким, для мужчин – это способ определить проблемы с предстательной железой.
И так, после получения результатов исследования трехстаканной пробы мочи и по Томпсону, при наличии отклонений показаний от нормы, врач в обязательном порядке назначает дополнительное обследование.
Они необходимы для получения полной картины заболевания. Конечно, проба позволяет определить, где именно сосредоточился воспалительный процесс, но при помощи инструментальных методов, диагностика будет намного точнее.
Поэтому и выполняют, при необходимости ультразвуковое исследование почек и сцинтиграфию.
- С целью уточнения состояния тканей уретры, мочевого пузыря, простаты необходимо провести экскреторную урографию.
- Для контроля сосудов почек делают реноангиографию, цистоскопия позволяет выполнить биопсию тканей мочевого пузыря.
- Кроме того, для уточнения диагноза может быть проведена и цистография мочевого пузыря с рентгеноконтрастным веществом.
Все обозначенные инструментальные методы диагностики позволяют максимально точно поставить пациенту точный диагноз. А это как известно имеет огромное значение для получения положительного результата в борьбе с недугами мочеполовой системы.
Как видим, трехстаканная проба мочи и по Томпсону, несмотря на свою простоту и информативность, все же в большинстве своем требует проведения более глубокого обследования пациента, поэтому сегодня современные клиники не так уж часто обращаются к этому методу.
Но там, где нет возможности задействовать новейшие инструментальные способы изучения состояние органов мочевыделительной системы, без пробы не обойтись. Как бы там ни было, но результаты всеже позволяют отличить и характер воспаления, и место его локализации.
Поэтому опытный квалифицированный врач даже на основе данного метода диагностики может поставить верный диагноз, а значит своевременно оказать помощь пациенту.
источник