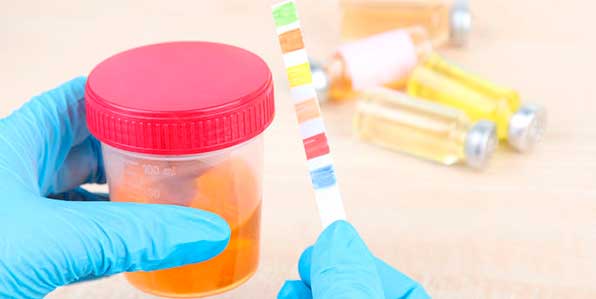
Моча при панкреатите сдается несколько раз, пока человек проходит лечение в стационаре.
Анализ назначают пациентам, имеющим жалобы на расстройство процесса пищеварения, благодаря исследованию врач может определить причины патологии. Результаты биохимического анализа важны, если имеются подозрения на хронический панкреатит.
В лабораториях используют для исследований анализаторы, обладающие чувствительностью ко всем имеющимся в моче веществам и микроорганизмам.
Чтобы общий анализ мочи при панкреатите показал точный результат, нужно за день до сдачи отказаться от употребления мяса и молока, и продуктов, которые поменяют цвет урины.
Для исследований годится только утренняя моча.
Для сбора мочи приобретают специальные одноразовые стерильные контейнеры с крышкой, которые продаются в аптеке.
Для исследования нужна первая утренняя моча. Перед тем как собрать биологическую жидкость в контейнер, рекомендуется провести гигиенические мероприятия. Нужно сначала с мылом вымыть половые органы, подсушить их чистым полотенцем, а потом собрать материал для анализа сразу же в стерильный контейнер.
Биологический материал принимают утром в лабораториях. Время приема указано на направлении, которое выдает врач. Контейнер следует доставить сразу после сбора материала. Нельзя сдавать мочу при панкреатите, собранную вечером или ночью. В структуре урины происходят изменения, которые ухудшают результаты анализа.
Для биохимической диагностики нужна полная порция утренней мочи.
При сборе нужна не только начальная часть струи, которая покажет состояние уретры.
Для анализа важна средняя часть для исследования биохимического состава, и последняя порция, благодаря которой получают информацию о состоянии мочевого пузыря.
Если для врача важно получить информацию только о состоянии верхних мочевых путей и продуктах, которые выводятся почками, он назначает анализ мочи по Нечипоренко. Для этого пациент собирает в контейнер только среднюю часть струи мочи.
Анализ мочи при панкреатите показывает, насколько остро протекает воспалительный процесс в поджелудочной железе. В результатах анализа будут компоненты, которые отсутствуют в моче здорового человека и появляются при патологии.
Билирубин – компонент, указывающий на наличие острого воспалительного процесса в печени и поджелудочной железе.
Глюкоза будет наблюдаться при развитии сахарного диабета. Гемоглобин свидетельствует о хронических заболеваниях, ослабляющих общее состояние здоровья.
Повышенное количество лейкоцитов указывает на воспалительный процесс, происходящий в организме. Если присутствует белок, это указывает, что имеется патология почек.
Амилаза при остром панкреатите в моче есть всегда. Количество фермента является показателем остроты воспалительного процесса в поджелудочной железе.
Диастаза, или альфа-амилаза, – название фермента, образующегося в поджелудочной железе и слюнных железах. Он нужен для расщепления крахмала до глюкозы.
Этот фермент всегда присутствует в моче. Его норма у взрослых людей и детей должна быть около 64 ЕД. При остром панкреатите уровень повышается до 16 000 ЕД.
Временное снижение количества диастазы происходит при острых гепатитах и раннем токсикозе во время беременности.
Если анализ показывает низкий уровень фермента, то это подтверждает, что поджелудочная железа теряет свою активность из-за панкреатита, и развивается недостаточность ее ферментообразующей функции.
Что показывает анализ мочи на диастазу? Подробную расшифровку результатов читайте в следующей статье.
Нормальные показатели анализа мочи допускают присутствие не более 2000 лейкоцитов в 1 мл мочи. Эритроцитов может быть не более 1000, гиалиновых цилиндров – не более 20. Кровь в моче – это патология.
Увеличение количества диастазы происходит при остром панкреатите и других заболеваниях брюшной полости. В больших количествах она появляется в моче при холецистите и перитоните, алкогольном отравлении, аборте. Уровень фермента повышается после приема антибиотиков тетрациклинового ряда, Адреналина и НПВС.
Нормальные показатели мочи у детей мало чем отличаются от норм для взрослого человека. В детском возрасте плотность урины чуть ниже, до 2 лет этот показатель составляет 1004-1006, а до 5 лет 1012-1020. Белок в норме у дошкольников достигает 0,036 г/л, а у подростков он отсутствует или доходит до 0,033 г/л.
Урина при панкреатите чаще всего имеет темный оттенок из-за повышения уровня амилазы.
Темная урина бывает из-за билирубина, который поступает в мочу, когда прекращается отток желчи. Коричневая жидкость (цвета темного пива) указывает на гепатит, который может быть причиной воспаления поджелудочной железы.
Темно-желтая моча при панкреатите появляется при обезвоживании организма, происходящем из-за нарушения всасываемости воды при диарее, что повышает концентрацию азотистых шлаков.
Красная моча указывает, что острый приступ панкреатита дал осложнение на почки. В них началось кровотечение из-за воспалительного процесса.
Розовая моча показывает присутствие в ней свежей крови, которая попадает в мочеточник из-за травм, полученных при отхождении камней из почек.
Синяя урина наблюдается при приеме Метиленового синего, Амитриптилина, Индометацина и Доксорубицина.
Зеленый цвет указывает на бактериальные инфекции мочевыводящих путей.
Светлая урина при панкреатите бывает у людей, употребляющих достаточное количество воды.
Золотистая окраска появляется при употреблении витаминных добавок. Неоново-желтая урина приобретает свой цвет из-за Рибофлавина, который содержит желтый пигмент.
Ярко-желтый цвет урины при панкреатите может быть из-за продуктов, содержащих каротин.
источник
Все полученные результаты исследований должны правильно расшифровываться, ведь только тогда можно рассчитывать на эффективное лечение болезни.
При оценке полученных результатов стоит обращать внимание на:
- Высокий уровень ферментов, связанных с функционированием печени, и билирубина, что в совокупности подтверждает панкреатит и конкременты в желчном пузыре.
- Высокий уровень глюкозы в крови – признак нарушения структуры железы.
- Отклонения количества альфа-амилазы в крови. Если она в 5 раз превышает норму, значит, панкреатит имеет место быть. А если ее меньше, чем нужно, значит, произошел некроз поджелудочной.
- Прозериновый тест отражает качество поражения органа;
- Соотношение клеток и ее жидкой части говорит о несбалансированности виды и электролитов.
- Низкий гемоглобин и маленькое количество эритроцитов являются признаками осложнения недуга.
Итак, для подтверждения панкреатита или опровержения такого предположения пациенту необходимо сдать ряд анализов. Их показатели зачастую просто констатируют или отрицают наличие воспалительного процесса в тканях, поэтому их нельзя считать ведущими в постановке диагноза.
Такой тип исследования помогает выявить нарушения в работе поджелудочной железы. Много информации дают и неспецифические, так называемые дополнительные тесты. Однако, ввиду разных причин, проводят их не всем.
Анализы крови при панкреатите и холецистите сдаются в комплексе. Главным из них является биохимический. С его помощью можно определить различные нарушения в организме.
При исследовании могут быть выявлены некоторые изменения.
- Амилаза. Является основным панкреатическим ферментом, который расщепляет крахмал. При наличии заболевания, этот показатель увеличивается.
- Глюкоза. За выработку инсулина отвечает именно поджелудочная железа. При нарушении ее правильной работы происходит повышение сахара.
- Трипсин, липаза, эластаза, фосфолипаза. Эти показатели увеличиваются, что свидетельствует об изменениях в работе железы.
- Трансаминаз. Уровень этого показателя увеличивается, что является явным признаком изменений в работе органа. Такие изменения могут присутствовать не у всех больных.
- Белок. Общий показатель белка снижается, что приводит к недостатку белка и энергии. Если присутствует большое количество ферментов, особенно амилазы, врач может сделать выводы о том, что у пациента может присутствовать панкреатит.
- Билирубин. Если этот показатель повышен, можно говорить о том, что желчевыводящие пути не могут правильно функционировать, так как поджелудочная железа увеличена и перекрывает их.
После того, как пациент поступает в стационарное отделение, ему назначают все необходимые анализы, среди которых и биохимический анализ крови.
Очень важной при исследовании показателей является амилаза, которая определяется и в последующем лечении заболевания. Изменение уровня этого показателя дает возможность проследить динамику терапии и контролировать определенные изменения в работе органа
Если понижается уровень белка, это говорит о том, что происходит энергетическое голодание, так как все силы организма направлены на восстановление больной железы.
Достаточно специфическим является определение липазы, так как количество этого фермента может быть большим и при других заболеваниях, например, при патологии печени и желчевыводящих путей. Необходимо проводить несколько повторных исследований, чтобы правильно определить изменения, так как амилаза долгое время держится на одном уровне.
Развернутый анализ с точностью позволяет определить наличие панкреатита и состояние поджелудочной железы. Также есть возможность установить, в какой именно форме протекает болезнь – острой или хронической, так как показатели могут быть разными.
Если у врача появились подозрения на развитие у пациента панкреатита, то, кроме ОАК и биохимического исследования, он может назначить и другие анализы крови. Среди них находится лабораторное исследование крови на иммунореактивный трипсин. Этот анализ является очень информативным, так как он позволяет получить данные не только о состоянии поджелудочной железы, но и других органов, что дает возможность своевременно выявить наличие у пациента осложнений на фоне панкреатита, например, гиперкортицизма, почечной недостаточности и т.д.
Для исследования иммунореактивного трипсина берется венозная кровь
Следует сразу отметить, что главным показателем развития панкреатита является снижение уровня трипсина в крови. И чем он ниже, тем менее благоприятен прогноз. Однако данный анализ в медицинской практике проводится очень редко, так как он является платным и стоит немалых денег.
Нужно также сказать, что при диагностике панкреатита довольно часто назначается анализ мочи. Но не общий, а тот, который позволяет выявить уровень трипсиногена в исследуемом материале. Этот фермент представляет собой неактивную форму трипсина и появляется он в моче только при наличии в поджелудочной железе воспалительных процессов.
Развитие панкреатита негативным образом сказывается на работе всего пищеварительного тракта. Поэтому при его возникновении практически у 9 из 10 больных отмечаются нарушения стула. Именно по этой причине обязательным в диагностике этого заболевания является сдача анализа кала
При его исследовании особое внимание уделяется:
- наличию в каловых массах жира (при нормальной работе пищеварительной системы его не должно быть),
- цвету исследуемого материала,
- наличию в каловых массах непереваренных элементов пищи.
При присутствии каких-либо отклонений от нормы можно говорить о наличии различных расстройств со стороны пищеварительного тракта. Причем для их определения вовсе не обязательно проводить лабораторное исследование. Пациент и сам может выявить подобные нарушения, если внимательно рассмотрит кал. Его обесцвечивание свидетельствует о перекрытии желчевыводящих протоков. При этом сам кал плохо смывается со стенок унитаза, что также говорит о наличии воспалительных процессов в организме. Из-за большого содержания жиров кал становится блестящим и источает неприятный резкий запах.
Как уже говорилось выше, одних только лабораторных исследований крови, мочи и кала недостаточно для постановки диагноза. Чтобы удостовериться в развитии панкреатита у человека, необходимо в обязательном порядке провести ультразвуковое исследование поджелудочной железы, а также фиброэзофагогастродуоденоскопию, которая позволит выявить нарушения в местах впадения основного панкреатического протока в 12-перстую кишку. Как правило, инструментальная диагностика проводится в условиях стационара и позволяет дать полноценную оценку состояния организма и поджелудочной железы.
ÐаиболÑÑее знаÑение в диагноÑÑике панкÑеаÑиÑа Ð¸Ð¼ÐµÐµÑ Ð±Ð¸Ð¾ÑимиÑеÑкий анализ кÑови. Ðменно он позволÑÐµÑ Ð¾Ð¿ÑеделиÑÑ ÑÑнкÑионалÑное ÑоÑÑоÑние вÑего оÑганизма.
ÐÑи панкÑеаÑиÑе наблÑдаÑÑÑÑ ÑледÑÑÑие Ð¸Ð·Ð¼ÐµÐ½ÐµÐ½Ð¸Ñ ÑимиÑеÑкого ÑоÑÑава кÑови:
- повÑÑение ÑÑÐ¾Ð²Ð½Ñ Ð°Ð¼Ð¸Ð»Ð°Ð·Ñ â панкÑеаÑиÑеÑкого ÑеÑменÑа, коÑоÑÑе ÑаÑÑеплÑÐµÑ ÐºÑаÑмал;
- повÑÑение ÑÑÐ¾Ð²Ð½Ñ ÑлаÑÑазÑ, липазÑ, ÑÑипÑина, ÑоÑÑолипазÑ;
- ÑвелиÑение ÑÑÐ¾Ð²Ð½Ñ Ð³Ð»ÑÐºÐ¾Ð·Ñ Ð² кÑови, ÑÑо ÑвÑзано Ñ Ð½ÐµÐ´Ð¾ÑÑаÑоÑной ÑекÑеÑией инÑÑлина;
- повÑÑение колиÑеÑÑва билиÑÑбина â лабоÑаÑоÑнÑй пÑизнак, наблÑдаÑÑийÑÑ Ð² ÑлÑÑае пеÑекÑÑÑÐ¸Ñ ÑвелиÑивÑейÑÑ Ð¿Ð¾Ð´Ð¶ÐµÐ»ÑдоÑной железой желÑевÑводÑÑÐ¸Ñ Ð¿ÑÑей;
- Ñнижение ÑÑÐ¾Ð²Ð½Ñ Ð¾Ð±Ñего белка â ÑледÑÑвие белкого-ÑнеÑгеÑиÑеÑкого голоданиÑ;
- иногда â повÑÑение ÑÑÐ¾Ð²Ð½Ñ ÑÑанÑаминаз.
ÐиоÑимиÑеÑкий анализ кÑови делаÑÑ Ð² пеÑвÑй Ð´ÐµÐ½Ñ Ð¿Ð¾Ñле гоÑпиÑализаÑии. РдалÑнейÑем ÑÑÐ¾Ð²ÐµÐ½Ñ Ð°Ð¼Ð¸Ð»Ð°Ð·Ñ Ð² кÑови могÑÑ Ð¾Ð¿ÑеделÑÑÑ Ñ ÑелÑÑ ÐºÐ¾Ð½ÑÑÐ¾Ð»Ñ ÑоÑÑоÑÐ½Ð¸Ñ Ð¿Ð¾Ð´Ð¶ÐµÐ»ÑдоÑной Ð¶ÐµÐ»ÐµÐ·Ñ Ð² динамике. ÐапÑимеÑ, ÑвелиÑение в кÑови колиÑеÑÑва панкÑеаÑиÑеÑÐºÐ¸Ñ ÑеÑменÑов на Ñоне ÑÑÐ¸Ð»ÐµÐ½Ð¸Ñ Ð±Ð¾Ð»Ð¸ в живоÑе Ð¼Ð¾Ð¶ÐµÑ ÑвидеÑелÑÑÑвоваÑÑ Ð¾ пÑогÑеÑÑиÑовании Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð¸Ð»Ð¸ пÑедÑпÑеждаÑÑ Ð²ÑаÑа о возможнÑÑ Ð¾ÑложнениÑÑ Ð¿Ð°Ð½ÐºÑеаÑиÑа.
ÐпÑеделение в кÑови Ð»Ð¸Ð¿Ð°Ð·Ñ Ð¸Ð¼ÐµÐµÑ Ð³Ð¾Ñаздо менÑÑÑÑ ÑпеÑиÑиÑноÑÑÑ. ÐолиÑеÑÑво ÑÑого ÑеÑменÑа ÑвелиÑиваеÑÑÑ Ð½Ðµ ÑолÑко пÑи панкÑеаÑиÑе. ÐапÑимеÑ, повÑÑение конÑенÑÑаÑии Ð»Ð¸Ð¿Ð°Ð·Ñ Ð½Ð°Ð±Ð»ÑдаеÑÑÑ Ð±Ð¾Ð»ÐµÐµ Ñем Ñ Ð¿Ð¾Ð»Ð¾Ð²Ð¸Ð½Ñ Ð¿Ð°ÑиенÑов Ñ Ð¿Ð°Ñологией пеÑени и желÑевÑводÑÑÐ¸Ñ Ð¿ÑÑей. Ðо липаза деÑжиÑÑÑ Ð² кÑови долÑÑе, Ñем амилаза, поÑÑÐ¾Ð¼Ñ ÐµÐµ опÑеделение полезно в диагноÑÑике, еÑли Ñеловек поÑÑÑÐ¿Ð°ÐµÑ Ð² болÑниÑÑ Ð»Ð¸ÑÑ ÑеÑез неÑколÑко дней поÑле поÑÐ²Ð»ÐµÐ½Ð¸Ñ ÑимпÑомов панкÑеаÑиÑа.
ÐÑи опÑеделении деÑÑÑÑкÑии поджелÑдоÑной Ð¶ÐµÐ»ÐµÐ·Ñ Ð²Ð°Ð¶Ð½ÐµÐ¹Ñее диагноÑÑиÑеÑкое знаÑение Ð¸Ð¼ÐµÐµÑ ÑÑÐ¾Ð²ÐµÐ½Ñ ÑÑвоÑоÑоÑной ÑлаÑÑазÑ. ÐолиÑеÑÑво ÑÑого ÑеÑменÑа в кÑови ÑаÑе вÑего наблÑдаеÑÑÑ Ð¿Ñи оÑÑÑом панкÑеаÑиÑе. Чем вÑÑе ÑÑÐ¾Ð²ÐµÐ½Ñ ÑÑого ÑеÑменÑа, Ñем более обÑиÑÐ½Ñ Ð¾Ñаги некÑоза в поджелÑдоÑной железе, и Ñем ÑÑже пÑогноз Ð´Ð»Ñ Ð±Ð¾Ð»Ñного. ÐаиболÑÑÑÑ ÑоÑноÑÑÑ Ð² опÑеделении маÑÑÑабов деÑÑÑÑкÑии оÑгана Ð´Ð°ÐµÑ Ð¾Ð¿Ñеделение ÑлаÑÑÐ°Ð·Ñ Ð½ÐµÐ¹ÑÑоÑилов Ð¿Ð»Ð°Ð·Ð¼Ñ ÐºÑови, но даннÑй меÑод в болÑÑинÑÑве лабоÑаÑоÑий не пÑакÑикÑеÑÑÑ Ð¸ доÑÑÑпен ÑолÑко Ð´Ð»Ñ Ð²ÑаÑей пеÑедовÑÑ ÐºÐ»Ð¸Ð½Ð¸Ðº ÑÑÑанÑ.
РоÑлиÑие Ð¾Ñ Ð²ÑÐµÑ Ð¾ÑÑалÑнÑÑ ÑеÑменÑов поджелÑдоÑной железÑ, ÑÑÐ¾Ð²ÐµÐ½Ñ ÑлаÑÑÐ°Ð·Ñ Ð¾ÑÑаеÑÑÑ Ð¿Ð¾Ð²ÑÑеннÑм Ñ Ð²ÑÐµÑ Ð±ÐµÐ· иÑклÑÑÐµÐ½Ð¸Ñ Ð±Ð¾Ð»ÑнÑÑ Ð² ÑеÑение 10 дней Ð¾Ñ Ð½Ð°Ñала заболеваниÑ. ÐÐ»Ñ ÑÑавнениÑ, в ÑÑÐ¾Ñ Ð¶Ðµ пеÑиод повÑÑение Ð°Ð¼Ð¸Ð»Ð°Ð·Ñ Ð½Ð°Ð±Ð»ÑдаеÑÑÑ Ð»Ð¸ÑÑ Ñ ÐºÐ°Ð¶Ð´Ð¾Ð³Ð¾ пÑÑого паÑиенÑа, а ÑÑÐ¾Ð²ÐµÐ½Ñ Ð»Ð¸Ð¿Ð°Ð·Ñ â не более Ñем Ñ Ð¿Ð¾Ð»Ð¾Ð²Ð¸Ð½Ñ Ð±Ð¾Ð»ÑнÑÑ. ÐоÑÑÐ¾Ð¼Ñ Ð¾Ð¿Ñеделение ÑÑвоÑоÑоÑной ÑлаÑÑÐ°Ð·Ñ â важнÑй диагноÑÑиÑеÑкий кÑиÑеÑий пÑи опÑеделении панкÑеаÑиÑа Ñ Ð¿Ð°ÑиенÑов, поÑÑÑпивÑÐ¸Ñ Ð² ÐºÐ»Ð¸Ð½Ð¸ÐºÑ ÑеÑез Ð½ÐµÐ´ÐµÐ»Ñ Ð¸Ð»Ð¸ позже Ð¾Ñ Ð¿Ð¾ÑÐ²Ð»ÐµÐ½Ð¸Ñ Ð¿ÐµÑвÑÑ ÐºÐ»Ð¸Ð½Ð¸ÑеÑÐºÐ¸Ñ ÑимпÑомов.
Для сдачи анализов на панкреатит сложной подготовки не требуется. Все анализы берутся утром натощак. Последний прием пищи должен быть за 10-12 часов до забора крови. Следует отказаться от приема алкоголя и лекарственных средств, чтобы картина не оказалась смазанной.
Для общего анализа исследуют кровь из пальца, на биохимию исследуют венозную кровь.
Анализ кала также проводят утром.
За три дня до проведения обследования следует соблюдать диету, именуемую Диетой Шмидта.
Она предполагает прием в течение дня углеводов — до 180гр, белков — до 150 грамм, жиров — 130 грамм, также следует исключить прием ферментов в эти дни.
При тяжелом состоянии больного все анализы могут проводиться срочно в любое время суток.
Посмотрите полезное видео на эту тему
Как правило, излишнее углубление в изучение анализов крови, биохимических показателей, в клеточный состав и в красную кровь является малоинформативным, если не оценивать работу железы с помощью визуализирующих методов. При многих заболеваниях может возникнуть лабораторный симптомокомплекс при панкреатите, но отдельно его оценивать нельзя.
Пожалуй, только лишь уровень ферментов поджелудочной железы в плазмы крови и гипергликемия, наиболее говорят о панкреатите, но даже эти признаки должны четко сопровождаться или картиной острого живота, или признаками отека и увеличения поджелудочной железы во время проведения УЗИ, рентгеновской компьютерной томографии, или МРТ. Не потеряло свое значение и рентгеновское исследование. При необходимости проводится ФГДС или лапароскопия.
Что касается хронического панкреатита, то наиболее частым способом лабораторной верификации этого диагноза является нарушение расстройство пищеварения. В данном случае речь идет о дефиците ферментов, а вовсе не об избыточном выходе их в кровь. В таком случае у пациента будут возникать симптомы кишечной диспепсии, метеоризм, дискомфорт в животе, отрыжка.
Из лабораторных анализов наиболее информативны будут вовсе не анализы крови, а анализы кала. Если поджелудочная железа выделяет мало липазы и других ферментов, то в кале будет присутствовать непереваренные остатки пищи, капли жира, этот непереваренный жир будет делать кал скользким и вызывать у пациента частые и хронические приступы диареи при панкреатите.
Панкреатиты — заболевания, в основе которых лежит аутолиз поджелудочной железы, обусловленный преждевременной активацией ферментов поджелудочной железы. Причины острого хронического панкреатита, как и методы лечения этих заболеваний различны.
Острый панкреатит может быть в трех формах: отечная, жировой панкреонекроз и геморрагический панкреонекроз.
Главными причинами возникновения острого панкреатита являются:
- инфекции (воспаления);
- бессистемное питание;
- закупорки протока поджелудочной железы (или общего желчного протока);
- прием алкоголя;
- несбалансированное питание. То есть, причиной острого панкреатита может быть употребление большого количества жиров, острой пищи при отсутствии в рационе белков и витаминов.
Травмы. При травме происходит повреждение клеток поджелудочной железы и выход лизосомальных ферментов, которые превращают трипсиноген в трипсин. Последний является активатором большей части проферментов, в результате активируются химотрипсин, эластаза, коллагеназа, фосфолипаза А2.
Биохимические изменения в анализах при панкреатитах следующие:
- выход протеолитических ферментов в кровь;
- действие трипсина на высокомолекулярные кининогены тканей приводит к образованию кининов, обусловливающих боль и повышение проницаемости сосудов, а воздействие на белки крови — к повышению уровня средних молекул (пептидов);
- воздействие фосфолипазы А2 на фосфолипиды клеточных мембран приводит к образованию лизофосфатидилхолина и лизофосфатидилэтаноламина, которые являются сильнейшими цитотоксическими ядами;
- активация эластазы и коллагеназы приводит к разрушению соединительной ткани (панкреонекроз);
- активация липазы приводит к расщеплению клеточных липидов, способствуя развитию участков жировых некрозов (стеатонекрозов) в тканях железы и клетчатке, окружающей железу.
Повышение проницаемости капилляров под влиянием кининов при панкреатите приводит к изменениям в крови, нарушению микроциркуляции, стазу, ишемии, гипоксии, ацидозу.
Активация протеолитическими ферментами белков свертывающей системы крови может привести к диссеминированному внутрисосудистому свертыванию (ДВС-синдром).
Второй этап диагностического поиска – лабораторные тесты. Для этого назначается клинический и биохимический анализ крови, клинический и биохимический анализ мочи, микроскопия кала (копроскопия), функциональные пробы для выявления недостаточности пищеварительных ферментов.
При воспалении в гемограмме выявляется лейкоцитоз, ускорение СОЭ. Для присоединения гнойной инфекции характерен сдвиг лейкоцитарной формулы. При раке в крови снижается количество гемоглобина, эритроцитов, тромбоцитов.
- В первую очередь оценивают количество амилазы (фермент поджелудочной железы), при патологии органа амилаза в крови повышается в десятки раз.
- Далее, если имеется возможность, оценивают количество более специфичных ферментов: липазы, эластазы, количество которых в крови также увеличивается.
- О воспалении органа говорит диспротеинемия (нарушение соотношения белковых фракций), появление С-реактивного белка.
- О вторичном поражении поджелудочной вследствие заболеваний билиарной и гепатолиенальной систем свидетельствует повышение билирубина, трансаминаз (АсАТ, АлАТ), щелочной фосфатазы, ГамаГТП.
- При раке и опухоли нет специфичных изменений в крови. Новообразование может сопровождаться любыми из вышеперечисленных симптомов.
| Биохимический показатель | Норма | Изменения при патологии железы |
|---|---|---|
| Белок | 65-85 г/л | Диспротеинемия: увеличение общего белка преимущественно за счёт глобулиновой фракции. |
| Глюкоза натощак | 3,3-5,5 ммоль/л | Повышение за счёт атрофии паренхимы и снижения выработки инсулина |
| Трансаминазы (АСТ, АЛТ) | АСТ – до 40 Ед./л | Повышение |
| Щелочная фосфатаза | До 145 Ед./л | Повышение при холестазе |
| С-реактивный белок | Отсутствует | Появляется |
| Амилаза | До 50 Ед./л | Повышение в десятки раз |
| Эластаза, липаза | До 5 мг/л | Повышены |
Основной метод диагностики острого и хронического панкреатита в фазе обострения. При этом в моче выявляется высокое содержание диастазы (альфа-амилазы) – специфический признак панкреатита.
Микроскопирование каловых масс проводят с целью диагностики недостаточности пищеварительных ферментов. Положительным тест считается при выявлении непереваренных липидов, жиров, мышечных волокон. Данный симптом характерен как для воспаления, так и для рака железы. Если имеется возможность, в кале определяют количество панкреатической эластазы и липазы, которые также определяются в большом количестве.
Использование лабораторных показателей в дифференциальной диагностике форм острого панкреатита (тест с дилауратом флуоресцеина) представлено в таблице:
источник
При наличии подозрений на заболевание поджелудочной железы, в частности панкреатит, проводятся необходимые клинико-диагностические исследования, подтверждающие или опровергающие диагноз. Результативным методом, позволяющим выявить заболевание, считается анализ мочи.
Моча при панкреатите изменена по составу: повышен уровень амилазы – фермента поджелудочной железы, отвечающего за расщепление сложных углеводов в организме.
Результативным методом, позволяющим выявить заболевание, считается анализ мочи.
Диагностика проводится на основании результатов, которые дает общий анализ мочи: уровень лейкоцитов, наличие белка, билирубина, глюкозы, COЭ.
Показания исследований физических свойств мочи (цвет, запах, кислотность и пр.) также дают представление о наличии воспалительного процесса.
Пациентам, обратившимся к врачу с жалобами на болезненные ощущения в области живота, расстройство ЖКТ, тошноту, рвоту, температуру, снижение аппетита, резкую потерю веса, назначаются исследования крови и мочи. По результатам диагностируется заболевание и назначается лечение.
Пациентам, обратившимся к врачу с жалобами на болезненные ощущения в области живота, расстройство ЖКТ, тошноту, рвоту, температуру, снижение аппетита, резкую потерю веса, назначаются исследования крови и мочи.
Для анализа используется утренняя моча, которая берется натощак. Урину помещают в специальный контейнер. Лучше всего приобрести его в аптеке. Перед заполнением емкости проводятся необходимые гигиенические процедуры по очищению половых органов. Выждав несколько секунд после начала мочеиспускания, набирают не менее 50 мл урины. Передать материал в лабораторию нужно в течение 2-3 часов. Результат получают уже на следующий день.
Для наблюдения за развитием болезни в динамике может понадобиться мониторинг диастазы в урине, полученной в течение дня с интервалом в несколько часов.
При необходимости сбора урины в течение суток важно правильно хранить ее. Для этого используется только стерильная стеклянная емкость.
Передать материал в лабораторию нужно в течение 2-3 часов. Результат получают уже на следующий день.
Перед сдачей анализа необходимо в течение нескольких дней соблюдать строгую диету: отказаться от жирной, жареной и острой пищи, алкоголя. За сутки исключить из рациона свеклу, чернику, морковь, цитрусовые, которые могут изменить цвет и состав урины. Лекарства, повышающие уровень глюкозы (Парацетамол, Аспирин), принимать не рекомендуется. За 12 часов до процедуры следует отказаться от пищи и снизить потребление минеральной воды.
Необходимо также уменьшить физические нагрузки и постараться избегать стрессов.
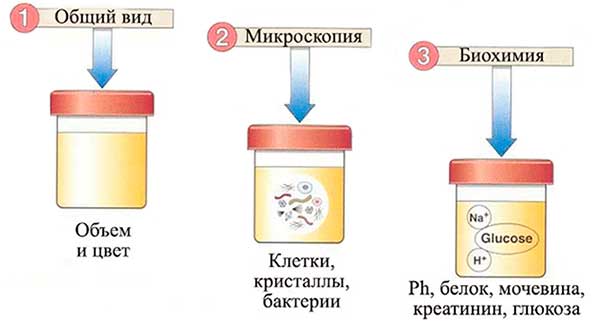
В лабораториях специалисты изучают физико-химические показатели сданного материала, осуществляя визуальный и биохимический анализ.
Для диагностики панкреатита определяют уровень диастазы в моче: при повышенном содержании делается заключение о наличии воспалительного процесса, характерного для острого панкреатита, при пониженном – хронического.
Анализ мочи по Нечипоренко назначается при сопутствующих панкреатиту болезнях почек и мочевыводящих путей. Метод заключается в пропускании малого количества урины через центрифугу, в результате чего в полученном осадке определяют содержание лейкоцитарных, эритроцитарных клеток и цилиндрических элементов. Их повышенное количество свидетельствует об имеющейся патологии почек, усугубляющей течение панкреатита.
Анализ мочи по Нечипоренко назначается при сопутствующих панкреатиту болезнях почек и мочевыводящих путей.
О наличии заболевания свидетельствует расшифровка результатов, показывающих повышенный уровень панкреатической амилазы, липазы, эластазы, фосфолипазы, трипсина и билирубина в крови пациента. Может наблюдаться низкий уровень гемоглобина и эритроцитов, повышенное число лейкоцитов и увеличенная СОЭ. Общий белок и глобулины ниже нормы, в острой фазе панкреатита присутствует антиген поджелудочной железы.
Увеличенное содержание диастазы в моче свидетельствует об остром воспалительном процессе. Норма у взрослых составляет 64 единицы, но ее повышенное значение не всегда означает заболевание панкреатитом. Отклонение может быть связано с различными травмами в области живота, аппендицитом, перитонитом, патологиями во время беременности.
Кровь и моча пациента с подозрением на панкреатит прежде всего будут содержать повышенное количество амилазы (диастазы), в отдельных случаях превышающее норму в 10 раз. При исследовании урины на трипсиноген его наличие свидетельствует о воспалительном процессе.
Причинами увеличения уровня амилазы (диастазы) в крови и моче помимо панкреатита могут оказаться также желудочные заболевания, алкогольная интоксикация, прием определенных лекарств: Тетрациклина, нестероидных противовоспалительных средств, препаратов, блокирующих рост злокачественных опухолевых клеток. При сопутствующем сахарном диабете будет дополнительно повышен уровень глюкозы.
Моча здорового человека имеет светлую или ярко-желтую окраску в зависимости от количества потребляемой воды.
У детей отклонения показателей в сторону увеличения количества ферментов поджелудочной железы (липазы, трипсина, амилазы), лейкоцитов в крови и наличие в моче амилазы позволяют диагностировать острый, хронический или реактивный панкреатит.
Важным показателем при анализе урины является ее цвет. Моча здорового человека имеет светлую или ярко-желтую окраску в зависимости от количества потребляемой воды. При панкреатите она меняет свой цвет на более темный и может быть от темно-желтой до коричневой. Красный цвет говорит о наличии частичек крови в моче. Яркая окраска урины (золотистая, неоново-желтая, синяя или зеленая) свидетельствует о потреблении каких-либо витаминов, лекарственных препаратов или ярко окрашенных продуктов.
источник
Исследование анализов мочи на определение концентрации диастазы, или альфа-амилазы, это один из наиболее высокоинформативных диагностических способов исследования организма. Диастаза мочи: норма у взрослых при панкреатите не должна превышать показатель в 64 ед. При остром панкреатите, либо обостряющейся хронической его формы течения может диагностироваться резкое увеличение этих показателей, а также изменение цвета мочи, ее плотности и концентрации химического состава.
Диастазой, или альфа-амилазой называется один из биокатализаторов, вырабатывающихся в области поджелудочной железы, а также слюнными железами. Функциональность данного фермента заключается в разложении сложных углеводородных соединений, таких например, как разложение крахмала до состояния глюкозы.
Показатели концентрации диастазы в составе мочи, дают полную информацию о том, в каком состоянии находится поджелудочная железа. Острый панкреатит, либо обостренная его форма хронического течения приводят к резкому увеличению ее количественного содержания до 250 ед. Развитие воспалительного процесса в поджелудочной железе сопровождается высоким уровнем выброса данного комплемента не только в мочу, но и в кровь.
Для получения яркой клинической картины, описывающей состояние здоровья поджелудочной железы при возникновении острой болезненной симптоматики, исследование на определение диастазы мочи необходимо проводить в незамедлительном режиме, так как количественное значение ее уровня с течением времени снижается, а присутствие воспалительных процессов остается неизменным.
Исследование анализов мочи с повышенным уровнем содержания диастазы может свидетельствовать о развитии одного из следующих патологических процессов в организме взрослого человека:
- острый, либо хронический панкреатит,
- сахарный диабет на различных стадиях развития,
- острая стадия развития воспалительного процесса в области брюшины, то есть развитие аппендицита,
- патологическое изменение уровня функциональности почечной системы органов (развитие цистита, пиелонефрита и др.),
- получение травмы в области брюшины,
- паротит.
Более того, уровень содержания альфа-амилазы может подняться не только на фоне развития выше указанных патологий, но и при чрезмерном употреблении спиртосодержащих напитков, а также при формировании эмбриона в полости маточных труб (внематочная беременность).
При возникновении подозрений специалиста на образование и прогрессирование патологических изменений в области поджелудочной железы, для удостоверения и постановки точного диагноза, может понадобиться моча для проведения лабораторных исследований и получения четкой клинической картины.
При нормальном функционировании поджелудочной железы , норма диастазы, как было уже сказано не превышает 64 Ед. Но, при обострении воспалительного процесса в поджелудочной, анализ мочи при панкреатите может показывать чрезмерно высокий уровень содержания соединений исследуемого фермента, превосходящий допустимые нормы в 250 раз, то есть до 16000 единиц.
Уровень диастазы в моче достигает высоких отметок не только при обостренном состоянии панкреатита, но и прогрессирующей стадии других воспалительных процессов в области брюшины, таких как холецистит, или же гнойная форма аппендицита. Этиология такого уровня биоблокатора может заключаться в приеме следующих лекарственных средств:
- адреналин,
- тетрациклин,
- противоопухолевые препараты,
- нестероидная группа противовоспалительных средств.
Хирургический аборт, регулярный прием опиатов, а также интоксикация организма алкогольной продукцией могут спровоцировать подобный выкид ферментов в состав крови.
Содержание избыточного количества альфа-амилазы считается естественным явлением в случаях с возникновением сахарного диабета. Ведь, что сахарный диабет, что панкреатит развиваются на фоне нарушения функциональности поджелудочной железы, а это значит, что в обоих случаях присутствие соединений глюкозы в составе мочи вполне может быть, что и ведет к повышению уровня расщепляемого ею биокатализатора диастазы.
Патологическое нарушение функциональности почечной системы органов также является причиной избыточного содержания фермента, но ее отличительной особенностью является наличие высокой концентрации мочевины и кератина в исследуемом биоматериале.
Развитие паротита, или как его еще называют в народе «свинки», является детской патологией, но в некоторых случаях и у взрослого человека может начаться воспалительный процесс в области слюнных желез. Анализы биоматериалов при прогрессирующей стадии данного заболевания, как правило, тоже показывают повышенный уровень содержания амилазы, но его концентрация не так критичена, как при развитии панкреатита, либор сахарного диабета.
Анализ мочи на определение уровня концентрации диастазы должен сдаваться в безотлагательном порядке. Для того чтобы получить полноценную клиническую картину анализа, специалисту достаточно будет изучить всего несколько мл жидкости, которая должна подвергаться изучению сразу после испражнения пациента, так как диастаза при остывании биоматериала разрушается. Поэтому, если моча немного постоит, то получить истинную картину, описывающую состояние пациента не удастся.
В условиях стационара, мочу на исследование диастазы забирают в утренние часы со срочной доставкой в лабораторный кабинет для проведения немедленного исследования.
В более запутанных ситуациях, когда клиническую картину состояния здоровья пациента трудно выявить назначается мониторинговый контроль, то есть забор анализов на исследование диастазы в течение суток через трехчасовой промежуток времени.
Для получения достоверного подтверждения точности исследований, может назначаться сдача анализов крови на определение амилазы.
Определить чрезмерную концентрацию содержания диастазы в составе мочи можно невооруженным глазом, так как она приобретает темный окрас.
Важно помнить, что темный цвет мочи свидетельствует об образовании острой стадии панкреатита.
Наряду с увеличением концентрации диастазы, может появиться ацетоуксусная кислота и ацетон в моче, возможно появление оксимасляной кислоты. Это является характерным признаком острой формы панкреатита. Появление кетоновых тел в составе мочи является патологическим явлением и в анализах здорового человека, все выше описанные компоненты отсутствуют.
Воспалительные процессы в области поджелудочной железы очень часто сопровождаются выбросами в состав мочи белков, цилиндров, эритроцитов и лейкоцитов.
Наличие любой болезненной симптоматики не нужно пускать на самотек. При появлении болей в зоне левой стороны поясницы, необходимо сразу обратиться к помощи специалиста, так как это может быть явным признаком развития панкреатита, требующего своевременных диагностических исследований анализов для выявления истинной картины развития патологии, и лечения.
источник
Диагностировать панкреатит, особенно на ранних стадиях его развития, достаточно тяжело. Поэтому пациент подвергается ряду лабораторных, а также инструментальных исследований.
Анализ мочи является одним из обязательных методов исследования, который дает возможность не только оценить общее состояние организма, но и определить функциональность ферментов поджелудочной железы.
Специалисты назначают сбор материала для анализа мочи на панкреатит при первом же подозрении на обострение воспаления тканей и протоков поджелудочной железы.
Этот вид исследования не только один из самых доступных, но и достаточно информативный, поскольку по составу и некоторым характеристикам урины можно сделать некоторые выводы о составе кровяной жидкости, обмене веществ и состоянии организма в целом (в особенности органов мочевыделительной системы).
Показаниями для сдачи данного анализа являются следующие симптомы:
- Болезненные ощущения в верху живота, которые отдают в область поясницы. В отдельных случаях локализация болевого симптома может быть смещена.
- Повышенная температура.
- Посветление кала.
- Неприязнь к пище.
- Снижение веса.
- Рвота.
- Тошнота.
- Изменение консистенции и запаха стула.
- Ощущение дискомфорта в ЖКТ после приема пищи.
- Отрыжка воздухом либо ранее употребляемой пищей.
- Повышенное газообразование, метеоризмы, вздутие живота.
Часто панкреатит сопровождается закупоркой желчных путей либо желчекаменной болезнью. В таких случаях к вышеуказанным симптомам добавляется желтуха, которая проявляется пожелтением глазных белков и кожных покровов.
В случае развития патологических симптомов необходимо как можно скорее обратиться за медицинской консультацией. Чем раньше будет диагностирован недуг и назначено адекватное лечение, тем проще избавиться от болезни. Панкреатит – это очень опасное заболевание, которое не пройдет само по себе и требует незамедлительного медицинского вмешательства.
На итоги исследования могут повлиять некоторые виды пищевых продуктов, лекарств, а также наличие заболеваний. Они приводят либо к изменению цвета мочи, либо к повышению/понижению уровня диастазы, что искажает информативные данные исследования.
Чтобы результаты были более точными, за два дня до отбора материала нужно придерживаться нескольких важных правил:
- Ограничить употребление еды, обогащенной белками.
- Не употреблять пищу, которая может изменить цвет мочи (свекла, морковь, черника, черная смородина), а также медикаменты, обладающие подобным действием (к примеру, Леводопа, Фениотин, некоторые витаминные комплексы).
- Не употреблять алкоголь.
- Не перетруждать себя физическими нагрузками.
Забирать материал рекомендуется натощак (не кушать и не пить следует как минимум за два часа до процедуры). Материал не отбирается в дни менструации, так как при заборе в контейнер могут попасть капли крови.
Так же обращают внимание на наличие внутренних патологий:
| Повышают концентрацию диастазы | Понижают концентрацию амилазы |
| Такие заболевания как сахарный диабет, рак, кишечная непроходимость, обострение язвенных процессов, воспаление слюнных желез, а также органов пищеварительного тракта приводят к увеличению концентрации вещества в моче. | Перитонит, отравление, гепатиты, почечная недостаточность, алкоголизм, травмирование области живота, вынашивание плода могут стать причиной пониженного показателя. |
Некоторые лекарственные препараты приводят к повышению уровня диастазы в моче. К таковым, прежде всего, относятся диуретики, гормональные контрацептивы, глюкокортикостероиды, холинергетики. Поэтому нужно обязательно предупредить врача о сильнодействующих медикаментах, которые на данный момент употребляются пациентом.
Сегодня выделяют три основных вида анализа урины: общий, биохимический, по Нечипоренко. Отличаются они особенностями забора и исследования материала.
| Вид | Значение | Особенности |
| Общий анализ мочи | Дает общую информацию о состоянии организма. | Исследуется цвет, запах жидкости, количество лейкоцитов, наличие эритроцитов, белка и других веществ, которые могут свидетельствовать о наличии того или иного заболевания. Для анализа берется утренняя порция мочи. |
| Биохимический анализ | Проводится с целью определения концентрации биохимических молекул в моче. | Его результаты дают возможность диагностировать острые заболевания, развитие патологических нарушений в организме. Для исследования берется суточная порция мочи. |
| Анализ по Нечипоренко | Проводится в случае, если общий анализ показал плохие результаты. | Он считается более информативным. Исследование проводится для точного определения в одном миллиграмме мочи цилиндров, лейкоцитов, эритроцитов. Для забора берется средняя порция утренней мочи. |
Наиболее информативными при панкреатите являются биохимический анализ и по Нечипоренко.
Для того чтобы получить максимально точные данные, к сбору материала нужно подойти ответственно. Для разных видов анализа сбор проводится по определенным правилам, поэтому данный вопрос необходимо заранее обговорить со специалистом и обсудить все нюансы.
Для общего анализа мочи используется первая утренняя жидкость. Перед ее забором необходимо хорошо вымыть и высушить половые органы. Мочу выпускают средним потоком в стерильный контейнер, который можно приобрести в аптеке или же получить в лечебном заведении. Для исследования достаточно всего 100 мл. материала.
Отнести образец мочи в лабораторию нужно в течение часа после его забора. Такое строгое ограничение по времени объясняется тем, что распад альфа-амилазы происходит на протяжении первого часа после выхода с мочой. Если доставить анализ на протяжении этого времени возможности нет, подмыться можно дома, а сам материал отобрать в лечебном заведении.
Нельзя переохлаждать жидкость — рекомендуется соблюдать температурный режим в пределах 5-20 градусов. В некоторых случаях моча сдается в еще теплом виде.
При срочном исследовании результат можно получить в тот же день. В обычном порядке он, как правило, сообщается на следующий день.
В процессе исследования на биохимических анализаторах проводится установление в моче наличия и количества следующих компонентов:
- кальция;
- натрия;
- калия;
- креатина;
- мочевины;
- фосфора неорганического;
- микроальбумина;
- альфа-амилазы;
- панкреатической амилазы;
- электролитов;
- метаболитов.
Материал также исследуется на кислотно-щелочный и газовый состав. При панкреатите данный анализ назначается с целью определения уровня диастазы в моче.
Для анализа нужна суточная моча, которую собирают в одну емкость на протяжении 24 часов. Непосредственно в процессе сбора материала рекомендуется использовать чистую пластиковую двухлитровую тару.
Самую первую утреннюю порцию урины не берут. Сбору подлежат все остальные порции на протяжении суток. Последнюю порцию нужно забирать в то же самое время, когда накануне был начат сбор. Например, с 7 утра до 7 утра следующего дня, это время записывается. На протяжении всей процедуры материал хранят в прохладном, защищенном от попадания солнечных лучей месте.
После завершения процесса количество всей мочи нужно точно вымерять. Затем материал хорошо перемешать и в стерильный сухой контейнер отлить около 100 мл. На емкость рекомендуется прикрепить листик бумаги с указанием время сбора, точного количества всей собранной мочи, фамилии, имени пациента. Емкость плотно закрыть и в течение часа доставить в лабораторию.
В процессе исследования анализа по Нечипоренко определяется точное количество лейкоцитов, эритроцитов, цилиндров на один миллиграмм мочи.
Для изучения нужна средняя порция самой первой утренней мочи. Ее забирают следующим способом: первые 20 мл мочи пропустить, а в контейнер собрать только последующие 50-100 мл. жидкости.
На фоне воспаления поджелудочной железы такой анализ чаще всего назначается с целью определения, отягощен ли панкреатит болезнями почек или мочевых путей, либо же патологические процессы не связаны. Это необходимо для выяснения, какие лекарства можно назначить для лечения поджелудочной.
В момент расшифровки анализов оценивается запах, цвет мочи, количество выявленных биохимических элементов. В таблице представлены нормальные значения.
| Элемент | Норма |
| Глюкоза | До 1 ммоль на литр |
| Белок общий | До 0,14 г/л |
| Кетоны | До 0, 5 моль |
| Билирубин | До 8, 5 мкмоль |
| Уробилиноген | До 35 мкмоль |
| Гемоглобин | Нет |
| Эритроциты | 0-2 в поле зрения |
| Лейкоциты | 0-5 в поле зрения |
| Эпителий | 0-5 в поле зрения |
| Цилиндры | 0-2 в поле зрения |
| Мочевина | 333-587 ммоль в сутки |
| Кислотность | 4-7 pH |
| Бактерии | Не обнаружены |
По Нечипоренко нормальными считаются такие показатели:
- эритроциты: не больше 1000;
- лейкоциты: не больше 2000;
- цилиндры: не больше 20.
При панкреатите значение указанных показателей, как правило, повышено. Иногда обнаруживаются бактерии и кетоны, наблюдается высокая глюкозурия.
Повышенные показатели мочевины, лейкоцитов, эритроцитов, кетонов, билирубина и белка также могут свидетельствовать о воспалении почек, мочевыводящих путей, поражении печени. Повышение глюкозы является признаком сахарного диабета.
Одним из основных показателей для диагностики мочи является количество диастазы (альфа-амилазы). В норме он варьируется в пределах:
- 10-64 ЕД у детей до 17 лет.
- 16-124 ЕД у пациентов 17-60 лет.
По результатам исследования врач делает выводы:
- Диастаза мочи при остром панкреатите и при обострении ХП может повышаться в десять-тридцать и более раз.
- При хроническом панкреатите показатель повышается не значительно – до пяти раз.
- Пониженный уровень диастазы (ниже 16 ЕД у взрослых) свидетельствует о поджелудочной недостаточности либо обширном повреждении паренхиматозного органа.
Следует отметить, что небольшое повышение амилазы характерно и для таких заболеваний, как холецистит, воспаление слюнных желез, сахарный диабет, а также для травм органов брюшной полости и беременности.
- Урина здорового человека обладает светло или ярко желтым (соломенным) окрасом.
- Цвет мочи при остром панкреатите меняется, она становится более темная.
- Коричневый цвет материала может означать развитие острого панкреатита или гепатита.
- Мутная, зеленоватая жидкость свидетельствует о наличии бактерий, инфекций.
- Красная моча является признаком острого панкреатита. Такой окрас она приобретет по причине попадания телец крови в урину.
- Розовый оттенок мочи может быт результатом травмирования мочевыводящих путей камнями.
- Некоторые продукты и лекарств могут окрашивать мочу в синий, золотистый, оранжевый, красный цвет.
Урина должна быть прозрачной, без осадка, замутнений и сгустков. Наличие выпадений на дне емкости может свидетельствовать о повышенном содержании фосфатов, оксалатов или солей.
Полное отсутствие цвета или сильная бледность мочи так же не является нормой. В этой ситуации врачи назначают дополнительные анализы для проверки наличия почечной недостаточности хронической формы либо диабета (сахарного и несахарного).
Запаху урины зачастую не придают особого значения, поскольку на ее качество может повлиять диета, отдельные продукты питания или медикаменты, которые человек должен принимать с целью недопущения рецидивов обострения панкреатита и для восстановления паренхиматозного органа. В отдельных случаях присутствие ярко выраженных посторонних запахов может свидетельствовать о наличии внутренних патологий:
- Аммиачный запах – воспаление мочеполовой системы, цистит.
- Запах ацетона — присутствие ацетоновых (кетоновых) тел в урине.
- Фекальный – присутствие кишечной палочки.
- Запах гнили и разложений – наличие язв, некротических участков в мочевыводящих органах.
У здорового человека запах мочи не должен быть резким.
Вы удивитесь, как быстро отступает болезнь. Позаботьтесь о поджелудочной железе! Более 10000 людей заметили значительное улучшение в своем здоровье, просто выпивая по утрам…
Прибор улучшает микроциркуляцию и обменные процессы в тканях поджелудочной железы, расширяет просвет капиллярных сосудов

Изучая пальпаторно отделы железы, по возникновению боли в определенной ее части можно установить, где именно запущен патологический процесс.

Обследование в комплексе с другими методиками позволяет точно установить присутствующее заболевание, его форму, стадию и характер

Ошибочно поставленный диагноз может быть смертельно опасным для пациента, поэтому использование дифференциальной диагностики считается необходимым мероприятием
У меня при остром панкреатите показатели диастазы были больше в двадцать раз. Если не ошибаюсь, то были завышены значения эритроцитов, лейкоцитов, кетона, белка.
У меня при обострении хронического панкреатита в моче показывает 4340 ЕД диастазы, а когда болезнь переходит на стадию ремиссии – 300-350 ЕД.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Панкреатит – чрезвычайно распространенное заболевание. К нему располагают многочисленные особенности современной жизни: нарушения в питании, еда всухомятку, употребление полуфабрикатов и фастфуда, курение и бесконтрольный прием медикаментов. Для того чтобы с самого начала распознать заболевание и приступить к лечебным мероприятиям, пациенту необходимо пройти обследование – в том числе, сдать определенные анализы при панкреатите. От результатов этих анализов будет зависеть, имеется ли необходимость в лечении, и какие именно препараты требуются.
Диагностировать панкреатит не так уж просто – в особенности, если болезнь только зародилась. Поэтому врач должен использовать весь возможный арсенал диагностических средств, и в том числе лабораторные анализы при панкреатите.
Какие анализы сдают при панкреатите?
- Общеклинический анализ крови – помогает найти признаки имеющегося воспалительного процесса (в частности, превышенное количество лейкоцитов, ускоренная СОЭ и пр.).
- Биохимия крови – позволяет увидеть повышенное содержание таких ферментных веществ, как амилаза, трипсин, липаза.
- Анализ крови на уровень глюкозы – указывает на нарушения в секреции инсулина поджелудочной железой.
- Анализ мочевой жидкости – позволяет найти амилазу, что является косвенным признаком острой формы панкреатита.
- Копрограмма – исследование каловых масс, позволяющее обнаружить недостаточно переваренные компоненты пищи, что свидетельствует о нарушенном процессе ферментной выработки.
Конечно же, только лишь лабораторных анализов недостаточно, чтобы поставить диагноз панкреатита. Как правило, необходимо получить результаты инструментальной диагностики. Поэтому врач безоговорочно назначит и другие диагностические процедуры, например, УЗИ, гастроскопию, ретроградную холангиопанкреатографию, компьютерную томографию, а также различные функциональные тесты.
Диагностику работоспособности поджелудочной железы нужно проводить с применением комплексного подхода. Ведь врачу необходимо определить и функциональность, и состояние тканей органа. Поджелудочная железа – это миниатюрный, но очень сложный элемент в человеческом организме, от которого зависит, насколько качественно будут происходить пищеварительные процессы, в каких количествах будут вырабатываться ферменты, как пища будет усваиваться организмом. Кроме прочего, железистый орган играет важную роль и в поддержании общих обменно-метаболических и гормональных процессов.
Поджелудочная железа считается уникальным органом. При повреждении одной области железы другие нормальные ткани замещают функцию поврежденных и начинают работать «за двоих», поэтому даже при наличии проблемы в органе человек может не ощущать существенных нарушений пищеварения. Однако бывает и наоборот: поражается совсем незначительный участок ткани железы, а у больного уже появляются серьезные проблемы с полной клинической картиной панкреатита. Как раз по этой причине важно обследовать поджелудочную железу как можно тщательнее.
Клиническая картина острого и хронического панкреатита не отличается спецификой. Поэтому доктору зачастую становится сложно установить верный диагноз без назначения дополнительных исследований. Поэтому анализы подчас играют основополагающую роль в постановке диагноза.
У медицинского специалиста стоит сложная задача: не только определить наличие панкреатита, но и выяснить форму заболевания – хроническая или острая. Признаки острого панкреатита могут совпадать с симптоматикой, которая наблюдается при обострении хронической формы заболевания, поэтому анализы при панкреатите назначают примерно одинаковые, чтобы внимательно изучить все изменения, произошедшие внутри организма.
Анализы при остром панкреатите берут как можно раньше, чтобы своевременно приступить к лечению. Немаловажно адекватно приготовиться к диагностике, чтобы результаты анализов были предельно достоверными:
- следует воздерживаться от употребления алкогольных жидкостей, крепкого чая и кофе;
- следует исключить любой прием пищи (анализы крови берутся натощак, после 8-часового перерыва в еде);
- следует исключить физические нагрузки до момента сдачи крови для анализа;
- перед сдачей анализа мочи необходимо тщательно помыться, чтобы выделяемое из половых органов не попало в мочу.
Необходимо учесть, что на результаты многих анализов могут повлиять такие лекарственные препараты, как витамин C, парацетамол, антибиотики.
Анализы при хроническом панкреатите обязательно должны включать в себя исследование крови. Этот анализ позволит узнать, имеются ли внутри организма какие-либо воспалительные процессы вообще, даже если это не воспалительная реакция в поджелудочной железе. При хроническом панкреатите, кроме стандартных анализов, доктор может направить больного для проведения разных лабораторных тестов:
- Анализ на иммунореактивный трипсин – назначается относительно редко, так как его эффективность при панкреатите составляет не более 40%. Данный вид исследования входит в перечень диагностических процедур, которые применяют при холецистите или недостаточной почечной функции.
- Анализ уровня ингибиторов трипсина в крови помогает определить масштаб деструктивных процессов в поджелудочной железе.
- Анализ мочи на содержание в ней трипсиногена – используется все реже из-за немалой себестоимости, однако может стопроцентно указать на наличие панкреатита.
Анализы при обострении панкреатита, как правило, те же, что и при остром приступе этого заболевания. Чтобы не упускать время, доктор первоочередно назначает анализ оценки ферментного уровня в крови:
- на протяжении первых суток – уровень панкреатической амилазы;
- далее – уровень эластазы и липазы.
Анализы при панкреатите и холецистите, в первую очередь, предполагают определение диастазы. Нормальным показателем на один миллилитр крови является 40-160 ед., а в миллилитре мочевой жидкости – 32-64 ед. Анализ берут на пустой желудок. В острой фазе заболевания диастаза повышается больше чем в 4-5 раз. При хроническом течении заболевания дополнительно определяется анемия в крови, а в мочевой жидкости – билирубин и α-амилаза.
В остром периоде, либо при обострении хронического холецистопанкреатита обнаруживается лейкоцитоз (смещение формулы влево), ускоренная СОЭ. Анализ мочи демонстрирует наличие билирубина и желчных пигментов, повышение уробилина. Биохимический анализ указывает на высокое содержание билирубина, фибриногена и гапроглобина.
Хронический процесс сопровождается резким снижением количества В и Т-лимфоцитов и уменьшением содержания иммуноглобулина А.

Общеклинический анализ крови при панкреатите имеет только вспомогательное значение, помогая доктору подтвердить, что внутри организма имеется воспалительный процесс. Кроме воспаления, анализ крови способен выявить анемию.
Показатели анализа крови при панкреатите отличаются соответствующими изменениями:
- Снижается содержание гемоглобина и эритроцитов – например, при длительном хроническом течении панкреатита, а также при осложнениях, связанных с кровоточивостью воспалительного очага.
- Повышается лейкоцитарный уровень, причем существенно – в результате сильно выраженного воспаления.
- Ускоряется оседание эритроцитов, что считается дополнительным признаком наличия воспаления.
- Повышается гематокрит – в случае, если имеется расстройство баланса воды и электролитов.

источник