В амбулаторных условиях, пиелонефрит, обычно, ставится по истории болезни, осмотру, опросу и подкрепляется результатами анализа мочи. Прежде всего, это микроскопический анализ мочи.
Другие лабораторные исследования используются только для выявления осложнений и при оказании экстренной медицинской помощи, для того, чтобы узнать, нужно ли госпитализировать человека.
Легко диагностируемые случаи, чаще всего, возникают у женщин.
Однако, особенно опасным, проявление этого заболевания проявляется у следующей категории лиц:
- Мужчины.
- Пожилые люди.
- Пациенты, имеющие сопутствующие заболевания, в том числе заболевания почек.
- Дети и младенцы.
Во всех случаях, основным способом диагностики заболевания является анализ мочи, но для приведённой выше категории, чаще, применяется УЗИ, так как проявления могут быть скрытыми.
Анализ мочи при пиелонефрите – основной метод выявления заболевания. Для этого собирается образец мочи в стерильную ёмкость с соблюдением всех правил, и сдаётся в лабораторию на диагностику.
Специалисты рассматривают её под микроскопом, проводят различные реакции и выявляют наличие патогенных бактерий, вирусов или грибов.
Бактерии могут присутствовать в организме и абсолютно здорового человека, поэтому болезнь диагностируется не только по клиническим тестам, но и по жалобам пациента. Затем исследователь делает заключение о состоянии мочи, и передаёт лечащему врачу или забирается самостоятельно в пункте выдачи результатов.
Так как воспаление в почках — это заболевание, вызванное патогенными бактериями, в результате исследования необходимо выяснить, какими именно было заражения для назначения правильного лечения.
Пиелонефрит сразу видно по общему анализу, так как многие показатели оказываются не в норме. Норма — это то, как должны выглядеть показатели у здоровых людей, при отсутствии воспалений и других заболеваний.
Рассмотрим основные показатели анализа мочи при отсутствии болезни:
- Реакция или pH – от 4 до 7.
- Плотность – 1,012 г/л – 1,022 г/л.
- Белок – до 0,033 г/л.
- Глюкоза – до 0,8 ммоль/л.
- Билирубин – отсутствует.
- Уробилиноген – 5-10 мг/л.
- Эритроциты: женщины – до 3, мужчины – до 1.
- Лейкоциты: женщины – до 6, мужчины – до 3.
- Эпителиальные клетки – до 10.
- Цилиндры – отсутствуют, единичны гиалиновые.
- Соли – отсутствуют.
- Бактерии – отсутствуют.
Из этой нормы можно понять, если какие-то изменения в результатах отклонены от этих показателей, это повод обратится к врачу.
Уропатогены, вызывающие большинство случаев острого воспаления почек. Это могут быть различные бактерии, грибы или дрожжи. Они могут существовать в человеке спокойно и не вызывать никаких симптомов, но также могут спровоцировать такие серьёзные воспаления, как пиелонефрит.
При воспалении практически все показатели изменяются под воздействием вредоносных бактерий или вирусов. Отличие от нормы может быть, как незначительным при несильном воспалении, так и очень отличаться в случае запущенной стадии болезни.
Вот так меняется состав мочи при пиелонефрите:
- Реакция или pH – больше 8.
- Плотность – более 1,030 г/л.
- Белок – от 0.5 до 1%.
- Глюкоза – более 0,8 ммоль/л.
- Билирубин – присутствует.
- Уробилиноген – больше 10 мг/л.
- Эритроциты: женщины – от 3, мужчины – от 1
- Лейкоциты: женщины – от 6, мужчины – от 3.
- Эпителиальные клетки – больше 10.
- Цилиндры – наличие зернистых, наличие гиалиновых более 20/1 мл
- Соли – присутствуют оксалаты.
- Бактерии – присутствуют различные виды.
Именно бактерии вызывают большинство пиелонефритов, которые могут вызвать различные осложнения, вплоть до сепсиса.
Основными бактериями вызывающими воспаление в почках являются:
- Кишечная палочка – 70-95%
- Стафилококки – 5-10%
- Другие – менее 1%.
Для того, чтобы выяснить, есть ли пиелонефрит или нет, необходимо во-первых, сдать мочу на анализ с соблюдением всех правил сдачи. После того, как её исследуют специалисты и результат выдаётся на руки или лечащему врачу.
В случае если результат выдался врачу, он проведёт опрос, осмотр и сопоставит жалобы с результатами анализа. Если же результат выдаётся на руки, также необходимо отнести его врачу.
Однако можно разобраться и самостоятельно. Для этого нужно сравнить на показатели нормы и выданные результаты. Например, если у здорового человека в моче отсутствуют бактерии, то у больного будут присутствовать, такие как, кишечная палочка или стафилококк.
Большинство показателей будут превышать норму, так как воспаление распространяется по всему организму, также в моче могут появляться билирубин и соли, которые в здоровом организме отсутствуют.
В норме, моча имеет соломенно-жёлтый цвет, с прозрачностью и без резкого запаха. В случае пиелонефрита, цвет может быть красно-коричневым, мутным и с резким запахом. Цвет, прежде всего, связан с продуктами распада некоторых пигментов.
Повышенный билирубин в моче вызовет цвет пива, а красный оттенок вызывают повышенные эритроциты. Мутность мочи, чаще всего, вызвана наличием солей или повышенным уровнем лейкоцитов и цилиндров в ней.
Общий анализ крови для диагностики пиелонефрита имеет меньшее значение для выявления заболевания нежели анализ мочи. Но является немаловажным показателем для выявления сопутствующих заболеваний и общего состояния пациента. ОАК позволяет, в первую очередь, выяснить, есть ли воспаление в организме, основным показателем для этого будет повышенный уровень лейкоцитов.
Такие показатели, как СОЭ, мочевая кислота и содержание азотистых продуктов повышается, а эритроциты, общий белок и гемоглобин снижаются.
При пиелонефрите происходят множественные изменения в организме человека. Воспаление, чаще всего, сопровождается повышенной температурой, болью в пояснице, тошнотой и рвотой. Помимо основных симптомов, пиелонефрит проявляется изменениями в моче и крови.
В моче появляется повышенное количество некоторых показателей, а также присутствие веществ, которых в норме не должно быть. С результатами анализа крови, происходит примерно то же, некоторые составляющие повышаются, некоторые снижаются. Именно сопоставив результаты анализов и общие симптомы можно вычислить пиелонефрит.
источник

Заболевание представляет собой воспаление инфекционного характера. Возбудителями патологических процессов являются патогенные микроорганизмы. Они нарушают отток урины, способствуют развитию инфекции в мочевыделительной системе.
Патология сопровождается характерными признаками:
- высокая температура тела;
- озноб и лихорадочное состояние;
- боль в спине на уровне почек;
- нарушение процесса мочеиспускания;
- повышение артериального давления.
Точный диагноз врачи устанавливают на основании исследования урины. Для тестов потребуется утренняя урина. На стадии обострения пациентам с тяжелым протеканием заболевания устанавливают катетер для забора мочи. Больным необходимо также сдать кровь на анализ.
При пиелонефрите функционирование почек нарушается. Воспалительные процессы влияют на характеристику мочи. Меняется ее плотность, цвет, прозрачность и запах. То же самое касается микробиологических свойств. Во время исследований медики обращают внимание на количество выделяемой жидкости. Показатель, по которому легко определить нарушенную работу почек.
У здорового человека нормальная концентрация лейкоцитов в урине составляет до 2000/мг. Уровень эритроцитов не должен превышать 1000 единиц. Определить развитие патологических процессов и подтвердить предварительный диагноз врача позволяют лабораторные исследования.
Патологические процессы появляются по причине инфицирования мочевыводящих путей. Почки при острой форме пиелонефрита могут быть совершенно здоровые. Но уровень бактерий и лейкоцитов покажет развитие патологических процессов. Существуют определенные показатели, которые определяют плотность урины, также уровень белка.
Воспалительный процесс поражает одну или сразу две почки. Существуют многочисленные причины его развития и степени прогрессирования. Учитывая особенности возникновения и протекания острого пиелонефрита сложно сказать четко, какие бывают отклонения. Медики обращают внимание на общие результаты исследования мочи, которые далеки от нормы.
Лабораторные исследования дают возможность специалистам изучить многие факторы:
- оттенок урины;
- помутнения урины;
- содержимое исследуемого материала;
- плотность;
- присутствие белка и сахара.
На стадии обострения пиелонефрита все параметры отклоняются от нормы. Моча приобретает светлый оттенок. У некоторых пациентов она бесцветная. Концентрация урины становится меньше. Бактерии рН повышают кислотность мочи. По внешним признакам урина при пиелонефрите содержит кровяные примеси. Если в почках присутствует гной, выделения будут мутные.
Острая форма пиелонефрита характеризуется высокой концентрацией СРБ. Речь идет о белке, который образуется в печени и относится к группе острой фазы. По мере развития и прогрессирования воспалительного процесса концентрация СРБ повышается.
При появлении бактериальной инфекции в мочевыделительной системе уровень белка больше, чем 30 мг/л. Для вирусного заболевания указанные параметры колеблются в пределах от 6 до 30 мг/л.
Врачи также исследуют мочевой осадок при остром пиелонефрите. Уровень лейкоцитов высокий. Медики отмечают интересный факт, что при поражении патологическими процессами одной почки этот показатель маленький. Когда воспалительный процесс уменьшается, результаты показывают присутствие гноя в урине.
При развитии острого пиелонефрита у пациента анализ мочи показывает присутствие почечного и переходного эпителия. Максимальная концентрация наблюдается во время активного развития заболевания. На фоне заполнения чашечно-лоханочного органа гноем количество эпителия уменьшается. Также медики диагностируют в моче соль и цилиндры.
Патологические процессы распространяются на лоханки, чашечки и почечную ткань. Необходимо своевременно сдавать анализы и уточнять диагноз, чтобы предупредить осложнения. Речь идет о сепсисе, когда инфекция поражает весь организм человека. Также проявляется почечная недостаточность, когда орган полностью перестает производить мочу. Без лечения есть риск атрофии почки.
Анализ мочи при хронической форме пиелонефрита не всегда показывает изменения, присутствующие в органе. Показатели ухудшаются на фоне серьезного поражения паренхимы, клубочков, канальцев.
- почкой выделяется повышенное количество жидкости, которая имеет низкий удельный вес;
- повышается уровень кислотности;
- моча обладает специфическим запахом;
- высокая прозрачность;
- в мочевом осадке присутствуют лейкоциты, эритроциты, эпителий, бактерии.
В общих чертах анализы хронической и острой формы пиелонефрита похожи. В период выздоровления пациента отклонения незначительные, но для врача они имеют огромное значение. Бывает, что анализ мочи не показывает существенные изменения в работе почек. А признаки развития заболевания присутствуют. Пациенты жалуются на высокую температуру тела, неприятный запах мочи и болезненные ощущения в области поясницы.
В некоторых ситуациях исследования проводятся по методу Грисса. Результаты показывают присутствие в урине патогенных микроорганизмов и их количество. Положительный анализ указывает на более 100 тыс. вредоносных бактерий в моче.
По внешним признакам урина приобретает бледный оттенок, уровень белка повышенный. Моча мутная, собирается большое количество осадка. Показатель рН уменьшается. При хронической форме пиелонефрита результаты мочи показывают повышенное содержание эритроцитов, микроорганизмов, эпителия и лейкоцитов.
Материал для лабораторных исследований должен быть обязательно утренний. Пациентам рекомендуется перед забором анализов голодать 10 ч. Чтобы установить точный диагноз медики исследуют мочу, используя различные направления. Во многих ситуациях полученные данные могут быть косвенные и проявляться на фоне других патологических изменений в организме пациента.
Больным могут быть назначены дополнительные исследования, только для подтверждения предыдущего диагноза. Так врач сможет подобрать максимально эффективное лечение, чтобы предупредить серьезные осложнения и последствия патологии.
При появлении первых признаков заболевания врач проводит медицинский осмотр. Устанавливает предварительный диагноз и назначает дополнительные тесты.
- Общий анализ мочи и крови.
- Бактериологический посев. Эффективный метод диагностики, позволяющий определить развитие патологических изменений.
- Анализ мочи по Зимницкому и Нечипоренко.
- Исследование материала по методу Грама.
Указанные тесты позволяют медикам получить много полезной информации. Речь идет о распространении патогенной микрофлоры и возбудителе заболевания.
Установить точный диагноз врач сможет, если полученный материал будет правильно собран. Исключить ложные результаты можно, важно правильно подготовиться к тестам. Необходимо придерживаться простых рекомендаций специалистов:
-
Перед забором мочи следует отказаться от продуктов, влияющих на цвет урины. Речь идет о морковке, свекле, соках. Пациентам следует воздержаться от употребления углеводов.
- Сдавать мочу следует утром.
- Перед сбором урины нужно тщательно выполнить гигиенические процедуры.
- Девушкам и женщинам рекомендуется отказаться от сдачи анализов в период менструации.
- Накануне тестирования нельзя употреблять мочегонные средства.
- Собирают мочу в чистую, сухую и кипяченную стеклянную емкость.
При заборе материала на протяжении всего дня, первые порции необходимо хранить в холодном месте.
Пиелонефрит представляет собой распространенное заболевание, которое сложно определить. Патология не имеет явных признаков, изредка у пациентов поднимается температура тела. Самостоятельно больные не способны определить у себя развитие болезни, потребуется квалифицированная помощь. Неправильное лечение влечет за собой серьезные осложнения и последствия.
источник
Интенсивность развития патологий почек влияет на клинические проявления воспаления в органе – пиелонефрита. Воспалительным процессом обусловливается появление очагов инфильтрации, некроза, но они формируются с разной скоростью у различных пациентов. Наблюдаются случаи, когда патологические процессы не дают выраженной симптоматики. Это угрожает здоровью пациента, так как запущенное заболевание может привести к необратимым последствиям, вплоть до потери функции одной или обеих почек. В таких условиях пиелонефрит диагностируется при проведении общего медосмотра или в период лечения других болезней. В первую очередь пиелонефрит выявляется по изменениям показателей крови и мочи.
Анализы при пиелонефрите назначаются немедленно для выяснения степени патологических изменений и определении соответствующего курса лечения. Виды исследований:
- Анализ крови (биохимический, общий). Определят степень развития воспаления.
- Анализ мочи (общий). Важнейшее лабораторное исследование, выясняющее присутствие лейкоцитов, болезнетворных бактерий, осадков.
- Метод Нечипоренко. Применяется с целью выявления скрытого воспалительного процесса.
- По Зимницкому. Позволяет провести дифференциальную диагностику при почечных патологиях, определить плотность мочи, суточный объем.
- На стерильность. Необходимо для выбора наиболее эффективных медикаментов, так как выявляется, на какие из ни реагирует патогенная флора.
При пиелонефрите клиника заболевания анализами отчасти может быть определена в отношении степени тяжести, так как между изменениями показателей и интенсивностью воспалительного процесса существует прямая связь.
Кровь при патологических изменениях в организме меняет быстро свои показатели.
Анализ крови при пиелонефрите показатели имеет следующие, позволяющие заподозрить болезнь:
- Повышается количество лейкоцитов, образуются новые лейкоцитарные формы.
- Снижается общий уровень белка.
- Уменьшается гемоглобин и число эритроцитов.
- Растет уровень мочевой кислоты.
- Увеличивается уровень гамма-глобулинов и альфа-глобулинов.
- Повышается СОЭ.
Важно: анализ крови при пиелонефрите является вспомогательным и не позволяет поставить точный диагноз, он может свидетельствовать о наличии инфекционного воспалительного процесса.
Анализ мочи при пиелонефрите является определяющим и позволяет выявить четкую клиническую картину. Любая патология почек немедленно отражается на урине изменением ее характеристик.
Важно: только врач знает, как определить пиелонефрит по анализу мочи, проанализировать эффективность назначенного лечения, скорректировать его при необходимости и вовремя предупредить развитие осложнений.
Заболевание имеет различные формы течения (острую, хроническую, может быть поражена одна почка или обе). Поэтому показатели мочи при пиелонефрите имеют значительный разброс, не позволяющий дать однозначные параметры. Врачи первоначально обращают внимание на общий анализ мочи при пиелонефрите, который имеет характерные отклонения при всех формах болезни.
Взятый у пациента анализ мочи при пиелонефрите показатели, указывающие на наличие заболевания, имеет с отклонениями от нормы в таких направлениях:
- Повышенное число лейкоцитов (15 в поле зрения и более).
- Присутствие гиалиновых цилиндров (если цилиндры зернистые, состояние пациента тяжелое).
- Кровь в моче (микрогематурия).
- Белок в моче при пиелонефрите наблюдается не всегда. Могут быть следы белка – примерно 2 процента. Его присутствие помогает поставить правильный диагноз (выявить гломерулонефрит или пиелонефрит).
- Показатель рН снижается, а значит, растет кислотность. Это указывает на наличие болезнетворных бактерий.
- Если с уриной происходит выделение гноя, появляется мутность, мочевой осадок будет гнойным.
- Эпителиальные клетки (как правило, почечные) увеличивают свое количество, особенно при начинающемся заболевании. Постепенно, с развитием заболевания и заполнением гноем почечных лоханок, их число уменьшается.
- Снижается удельный вес урины (плотность).
- Цвет мочи при пиелонефрите чаще всего становится бледным. При увеличении количества гноя она может потемнеть.
Важно: при хроническом, вялом течении заболевания показатели урины могут укладываться в пределы нормы, тогда назначают дополнительные исследования.
Для подтверждения диагноза могут быть проведены анализы:
- исследование Аддис-Каковского позволяет определить число цилиндров, лейкоцитов, эритроцитов в суточной урине;
- метод Нечипоренко – то же самое в одном миллилитре, способ Амбюрже – в объеме урины за одну минуту;
- проба Грисса определяет присутствие бактерий и их численность;
- исследование Гедхольта выявляет повышенный уровень лейкоцитов при скрытом течении заболевания.
Исследуемая различными способами моча при пиелонефрите в результате поможет определить различные формы заболевания.
Сдача общего анализа крови из пальца происходит без предварительных условий. Биохимическая проба из вены берется с целью выявления повышенной концентрации глобулиновых белков. Для обеспечения точности исследования пациенту необходимо:
- Перед сдачей крови не принимать пищу минимум 10 ч. Поэтому забор крови назначают утром.
- Не принимать алкогольные напитки накануне процедуры за 2-3 дня.
- Постараться не заниматься тяжелым физическим трудом и избегать нервной нагрузки и стрессов.
Мероприятия, обеспечивающие достоверность результата при сдаче урины:
- Баночка должна быть стерильной.
- Не использовать накануне мочегонные средства.
- Исключить перед сдачей употребление спиртосодержащих напитков, ярких овощей, жирных продуктов, солений.
- Не забывать о гигиене органов мочеиспускания.
Требования к различным видам исследований:
- Для общего анализа урина собирается утром после пробуждения (до 100 миллилитров).
- По Нечипоренко. Средняя утренняя порция урины сдается в баночке, на которой указывается время.
- На стерильность. Время сдачи не важно, но перерыв между последним и предыдущим мочеотделением не должен быть более 3 ч. Емкость для сбора используется лабораторная.
Полученные данные анализируются врачом в тесном сочетании с анамнезом, клиническими проявлениями болезни, другими обследованиями.
источник
Диагностика такой болезни почек, как пиелонефрит, начинается с опроса пациента и сдачи общих анализов крови и мочи. Последний является главным помощником в распознавании воспалительного процесса и в наблюдении за течением заболевания.
Пиелонефрит — заболевание воспалительного характера, вызванное инфекцией и поражающее систему канальцев в почках, промежуточную ткань и лоханки. Симптомы пиелонефрита являются сходными с иными заболеваниями мочевыделительной системы и для уточнения заключения необходимо комплексное обследование пациента.
Анализ мочи при пиелонефрите может выявить наличие отклонений от нормы большого количества показателей
Ранняя сдача общего анализа мочи (ОАМ) помогает определить характер течения болезни: острый, хронический либо обострение хронического. Это исследование также служит хорошим подспорьем для того, чтобы проследить ответ организма на приём препаратов. Вовремя начатое лечение предотвращает развитие более тяжёлых последствий, поэтому важно сдать анализ мочи при появлении первых же признаков пиелонефрита:
- высокая температура тела (может доходить до критических значений);
- острые боли в пояснице (чаще с одной стороны, но могут наблюдаться и с обеих);
- рези и дискомфорт при мочеиспускании;
- помутнение мочи, появление в ней взвеси;
- общее нарушение состояния: слабость, тошнота, бледность кожных покровов.
При сдаче анализа мочи определяются её параметры, отклонение которых от нормы служит сигналом для врача о стадии протекания заболевания и его характере.
ОАМ необходимо сдавать в течение всего курса лечения для оценки его эффективности, а также через 1–2 недели после выздоровления пациента
ОАМ состоит из нескольких исследований, каждое из которых выполняет свою задачу:
- Органолептика (визуальный осмотр) оценивает прозрачность мочи, её цвет и пенистость.
- Микробиологический анализ выявляет возбудителей болезни.
- Физико-химическое исследование выясняет уровень рН и удельный вес мочи.
- Микроскопический анализ определяет наличие и количество солей, эритроцитов, лейкоцитов, цилиндров.
- Биохимия обнаруживает в моче белок, билирубин, сахар (глюкозу), кровь (гемоглобин).
Преимуществом ОАМ являются:
- высокая информативность уже на начальных этапах развития пиелонефрита;
- быстрота выполнения (результат становится известен на следующий день, в экстренных случаях — в течение часа);
- дополнительная оценка функции некоторых других органов;
- простота проведения;
- низкая стоимость.
Специальные реагенты и оборудование дают возможность получить максимум информации
Недостатками анализа мочи могут быть следующие моменты:
- субъективная оценка некоторых качественных характеристик (например, цвета), выполняемая лаборантом на глаз;
- необходимость подготовки к анализу для его достаточной точности;
- потребность в дополнительных исследованиях для количественной оценки параметров.
Результат диагностики мочи будет недостоверным при следующих условиях:
- стерильность контейнера была неполной;
- отбор материала для исследования был произведён заранее и он хранился несколько часов (даже в холодильнике);
- пациентка сдавала анализ во время менструации;
- больной принимал лекарства, влияющие на параметры мочи и её характеристики (к примеру, диуретики и антибиотики).
За день до анализа стоит соблюдать рекомендованные правила подготовки к сдаче мочи. Помимо вышеперечисленных противопоказаний, стоит уделить внимание следующим деталям:
- перед сдачей мочи пациент проводит наружную гигиеническую обработку половых органов;
- моча не должна быть окрашена из-за употребления пациентом красящих продуктов;
- при необходимости срочного анализа мочи в период менструации лучше использовать тампон;
- отбор мочи должен происходить непосредственно после пробуждения (первое утреннее мочеиспускание);
- рекомендуется использовать одноразовые контейнеры для сбора биоматериала, купленные в аптеке.
Контейнер для мочи стерилен, не требует предварительной обработки и полностью готов к использованию
Чтобы проведённый анализ показал верный результат, следует правильно отобрать среднюю порцию биоматериала: первые две секунды выпускать мочу в унитаз (около 10 мл), затем собрать порцию мочи в стерильный контейнер в количестве от 50 до 100 мл, не используя при этом остатки. Закрыть баночку крышкой и при необходимости заполнить этикетку.
Первоначально определяют основные параметры мочи: цвет, плотность, запах, наличие крови и белка, кислотность. Позже при помощи инструментальных методов определяют количественные показатели.
При пиелонефрите наблюдается отклонение от нормы сразу нескольких параметров. В том случае, если нарушен лишь один или два из них, то это может говорить о присутствии иного заболевания либо индивидуальных особенностях пациента, а также быть сигналом возрастных изменений.
В норме цвет мочи желтоватый, допустимо незначительное изменение её оттенка (от соломенного до темно-жёлтого). При воспалении лоханки почки окраска мочи может становиться розовой, красной или коричневатой в зависимости от тяжести состояния пациента.
В норме моча имеет абсолютную прозрачность. При пиелонефрите обязательным является присутствие в моче помутнения, а в тяжёлых случаях болезни — мелких хлопьев, которые можно рассмотреть невооружённым взглядом.
Мутная моча является характерным симптомом пиелонефрита
Изучение мочи при пиелонефрите выявляет её пониженную плотность и кислую среду. Эти показатели меняются из-за наличия в жидкости кишечной палочки, а также явления полиурии, характерного для течения этого заболевания (увеличение количества выделяемой мочи).
При воспалении почек моча человека неприятно пахнет. Последний признак указывает на развитие в мочевыводящих путях инфекции. При отсутствии воспалительных процессов эта физиологическая жидкость организма не характеризуется резким запахом.
Появление крови в моче (гематурия) возможно в двух видах: макрогематурия, когда цвет мочи меняется на красный и это видно невооружённым глазом, и микрогематурия, в этом случае появление в ней кровяных телец выявляется лишь в процессе исследования.
Цвет мочи при пиелонефрите меняется в зависимости от процентного содержания в ней красных кровяных телец
В норме число эритроцитов в моче составляет от 0 до 3 в поле зрения. При пиелонефрите этот параметр превышен в несколько раз. В процессе ОАМ лаборант проводит изучение жидкости с применением микроскопа. В случае гематурии будут явно видны эритроциты.
Превышение лейкоцитов в моче является главным сигналом о развитии воспаления в мочевыводящей системе. У здоровых женщин их число в поле зрения варьирует в пределах 0–6, у мужчин — 0–3. При пиелонефрите по мере прогресса заболевания этот показатель растёт, и уже на третий день составляет более 10.
Лейкоциты в моче являются ярким подтверждением пиелонефрита
Величина белкового показателя у здорового человека не превышает 0,033 г/л. Либо белок в моче полностью отсутствует. Во время разрушительного процесса, протекающего в тканях почек, всегда происходит развитие протеинурии.
При пиелонефрите белок появляется в моче, и внешне его присутствие обнаруживается в виде белого осадка на дне контейнера и потери прозрачности жидкости, а также появления её пенистости.
| Показатели мочи | Норма | Возможные отклонения при пиелонефрите |
| Цвет | соломенно-жёлтая | красная (коричневатая) |
| Прозрачность | прозрачная | мутная |
| Запах | нерезкий | резкий |
| Реакция рН | рН больше 4 и меньше 7 | рН больше 7 |
| Плотность | в пределах 1,012 г/л-1,022 г/л | больше 1,030 г/л |
| Белок | отсутствует, до 0,033 г/л | 0,5–1% |
| Глюкоза | отсутствует, до 0,8 ммоль/л | больше 0,8 ммоль/л |
| Кетоновые тела | отсутствуют | отсутствуют |
| Билирубин | отсутствует | присутствует |
| Уробилиноген | в пределах 5–10 мг/л | больше 10 мг/л |
| Гемоглобин | отсутствует | |
| Эритроциты | 0–3 в поле зрения для женщин, единичные в поле зрения для мужчин | больше нормы |
| Лейкоциты | 0–6 в поле зрения для женщин, 0–3 в поле зрения для мужчин | |
| Эпителиальные клетки | до 10 в поле зрения | |
| Цилиндры | отсутствуют, единичные гиалиновые | наличие зернистых, гиалиновые свыше 20 в 1 мл |
| Соли | отсутствуют | оксалаты в моче |
| Бактерии | присутствуют (вид) | |
| Грибы | ||
| Паразиты |
Среди вышеперечисленных показателей определяющим пиелонефрит является превышение лейкоцитов в моче — лейкоцитурия.
Для диагностики важны следующие показатели анализов при пиелонефрите: превышение нормы по лейкоцитам, отклонение по pH, отклонение по плотности мочи, наличие бактерий и/или нитритов
Обычно к методу Нечипоренко прибегают только после обнаружения отклонений в ранее сданном ОАМ. Такой анализ мочи назначается врачом для выявления текущих патологий выделительной системы, в том числе пиелонефрита. В этом виде исследования выявляются следующие количественные параметры мочи:
- число эритроцитов;
- количество лейкоцитов;
- уровень цилиндров.
Содержание вышеперечисленных форменных элементов высчитывается в определённом объёме (обычно рассматривается 1 мл). Для исследования отбирается только утренняя моча согласно всем правилам сбора в количестве 50–100 мл.
Анализ мочи по Нечипоренко выполняется достаточно быстро и уже на следующий день можно узнать результаты. При пиелонефрите отмечается превышение всех показателей над допустимыми нормативами.
В силу относительной простоты и высокой информативности анализ мочи по Нечипоренко получил широкое распространение
| Показатели мочи | Норма, количество в 1 мл | Возможные отклонения при пиелонефрите |
| Лейкоциты | до 2000 | свыше допустимой нормы |
| Эритроциты | до 1000 | |
| Цилиндры | до 20 |
Анализ, именуемый пробой Зимницкого, позволяет определять наличие у пациента почечной недостаточности и иных патологий выделительной системы. Особенно часто такое исследование назначают при хронической форме течения пиелонефрита.
Проба Зимницкого предоставляет возможность выявить важные для диагностики параметры:
- суточный диурез пациента — соотношение объёма выпитой и выделенной жидкости за 24 часа;
- разницу между дневным и ночным диурезом;
- зависимость удельного веса мочи от времени суток.
Для проведения анализа больному необходимо собирать мочу каждые 3 часа (всего 8 порций, но врачом может быть назначен отбор 12 порций для более точного результата). В каждом объёме измеряется количество и плотность мочи. Превышение нормы суточного диуреза служит признаком развития почечной полиурии, что является симптомом пиелонефрита (при этом заболевании выделенная суточная моча может достигать значений 2000–3000 мл).
При обострении течения болезни проба Зимницкого выявляет уменьшение удельного веса мочи ниже значения 1012 г/л.
Проба по Зимницкому позволяет выявить нарушения в мочевыделительной сфере человека
| Показатели | Норма | Возможные отклонения при пиелонефрите |
| Объем суточной мочи | 1500–2000 мл | 2000–3000 мл |
| Соотношение ночного и суточного диуреза | 1/3–1/4 | отношение дневного диуреза к ночному свыше, чем 3:1 |
| Колебания плотности мочи | 1005–1025 г/л | плотность мочи во всех порциях ниже 1012 г/л |
При остром характере течения пиелонефрита бывает обратное увеличение плотности мочи — свыше 1025 г/л.
Никтурия (превышение отношения ночного объёма выделенной мочи к дневному) тоже является признаком пиелонефрита, особенно в хронической стадии. Этот симптом может проявляться на протяжении нескольких лет, даже при неявных остальных признаках болезни, и отражать ослабление концентрационной функции почек.
Проба по Зимницкому является основной характеристикой работоспособности почек. При этом исследование легко выполнимо и не требует высоких затрат.
При правильной подготовке к сдаче анализа мочи он является результативным и быстрым методом выявления пиелонефрита. Исследование мочи помогает поставить правильный диагноз и следить за ходом лечения. При неудовлетворительных или сомнительных результатах анализа врачом назначаются дополнительные тесты — по методу Зимницкого и Нечипоренко.
источник
Ежегодно в России госпитализируют около 300 тыс. человек с конечным диагнозом – пиелонефрит. Этим заболеванием почек страдают люди разных возрастов и полов. Пиелонефрит – воспалительный процесс, который поражает канальцевую систему почек. Причиной становится появление бактерий в почке или лоханке. Заболевания почек напрямую связаны с мочевыделительной системой, поэтому анализ мочи при пиелонефрите является важным источником информации.

- Общий анализ мочи (ОАМ). Это самый первый анализ, который сдается при госпитализации или при прохождении планового обследования, с его помощью можно отследить повышение главных показателей.
- Анализ мочи по Нечипоренко. Этот анализ помогает выявить наличие инфекций в мочевыводящих путях. Способ сбора урины заключается в том, чтобы собрать только среднюю порцию утренней мочи.
- Проба Зимницкого. Помогает оценить концентрацию мочи. Процесс сбора предполагает пропуск утренней порции урины, последующие порции собираются в течение суток.
- Проба Каковского-Аддиса. Помогает распознать почечные патологии. Процедура имеет особенности. Пациент питается согласно белковой диете, ограничивает потребление жидкости, в течение суток собирается материал.
- Проба Сулковича. С его помощью определяют соли кальция в исследуемом материале. Для исследования необходимо предоставить утреннюю порцию.
- Бактериологический посев. Позволяет определить количество содержащихся микроорганизмов, это метод помещения мочи в различные питательные среды.
- Анализ Амбурже. Этот метод предусматривает условие поступления в организм небольшого количества жидкости в течение дня и отсутствие жидкости ночью. При помощи этого метода определяется наличие форменных элементов.
Кроме того, существуют анализы суточного объема мочи и трехстаканная проба, которая назначается, если у врача возникли вопросы после получения результатов анализа по Нечипоренко.
Норма соотношения количества дневной и ночной мочи – 2/3 дневной порции от суточного выделения.
Нормальный показатель вывода жидкости из организма – около 75 % от выпитого.

- обзорную урографию;
- экскреторную урографию;
- УЗИ почек;
- КТ почек;
- МРТ почек.
При подозрении на инфекции половых органов моча собирается с помощью катетера в стационарных условиях.
При заболевании почек больные жалуются на боли в пояснице, неприятные ощущения при мочеиспускании, систематическом повышении температуры. Боли могут усиливаться при переохлаждении, после перенесенных заболеваний. Слабость, вялость, отсутствие аппетита проявляются наряду с остальными признаками. Симптомы указывают на проблемы с почками, терапевт порекомендует консультацию нефролога.
Анализы при пиелонефрите назначат в зависимости от подозрений лечащего врача. ОАМ при пиелонефрите является самым достоверным источником, который покажет наличие белка или изменение удельного веса.
Подготовка к сдаче анализа включает:
- отказ от принятия спиртных напитков, мочегонных препаратов, красящих фруктов или овощей;
- отказ от приема лекарств, типа сульфаниламидов и нитрофурантоинов;
- проведение гигиенических процедур непосредственно перед сбором;
- наличие стерильных емкостей для урины;
- отказ от физических нагрузок и активного времяпрепровождения.
Видео: Анализ мочи при пиелонефрите
источник
Анализ мочи при пиелонефрите помогает установить степень поражения почки воспалительным процессом, наличие или отсутствие гноя в ней, а также определить причину, вызвавшую болезнь. Для диагностики назначают общий анализ мочи (ОАМ), а также исследование урины по методу Зимницкого, Нечипоренко, бактериологический посев. Результаты анализа мочи часто выявляют нарушения, даже если пациент не жалуется на боли в области поясницы, повышение температуры и другие симптомы пиелонефрита.
При появлении общей слабости, болей в пояснице, повышении температуры еще до обращения к врачу можно обратить внимание на визуальное изменение урины.
Основные параметры, которые выявляет ОАМ при заболевании пиелонефритом:
- окраска;
- степень прозрачности;
- кислотность;
- плотность (удельный вес) мочи.
Моча при пиелонефрите становится более бледной, чем у здоровых людей, за счет снижения удельного веса и повышения кислотности.

То, какого цвета моча при пиелонефрите, также зависит от наличия в ней гноя, эритроцитов. В первом случае биологическая жидкость приобретает белый оттенок. Во время исследования под микроскопом заметно, что лейкоциты покрывают все поле зрения и располагаются отдельно или небольшими группами – это комочки гноя. Появление красных кровяных клеток (микрогематурию) провоцирует окрашивание мочи в темный цвет, напоминающий мясные помои.
Начало пиелонефрита сопровождается выделением вместе с мочой большого количества эпителиальных клеток из лоханок почки. В моче появляются гиалиновые и зернистые цилиндры, незначительное количество солей мочевой кислоты. Наличие этих элементов вместе с примесью лейкоцитов и эритроцитов приводит к замутнению урины. Появление мутной мочи особенно важно не пропустить девушкам, ведь другие признаки пиелонефрита у женщин часто путают с проблемами со стороны репродуктивных органов.
Кроме ОАМ, врачи назначают и другие необходимые анализы для диагностики воспалительной болезни почек. Проводится бакпосев мочи с целью выявить микроорганизмы, спровоцировавшие воспаление, и установить, какой антибиотик действует на них губительно. Пациент при необходимости сдает мочу по Зимницкому, Нечипоренко.
Результаты анализов при пиелонефрите дают врачу возможность оценить способность почек фильтровать кровь и выводить мочу. На основании этих данных врач оценивает состояние органов и степень повреждения их структур.
При воспалении почек наиболее важными показателями анализа являются повышенные лейкоциты, эритроциты, высокое содержание бактерий, плотность урины. При остром и хроническом пиелонефрите результат анализа может отличаться. Это связано с прогрессированием болезни и ухудшением фильтрационной функции почек.
Чтобы установить факт воспаления в почках, нужны объективные результаты анализов. Поэтому иногда приходится собирать биоматериал несколько раз.
Общий анализ мочи при пиелонефрите показывает умеренное или значительное повышение белых кровяных телец. Лейкоцитов в поле зрения не больше 5 у женщин и 0-1 у мужчин в норме.
Нормальным считается обнаружение в женской моче до 3 единиц и 0-1 эритроцита у мужчин. Такое количество красных кровяных клеток без микроскопа увидеть невозможно. Но при остром воспалении в почках умеренная гематурия – один из важных диагностических показателей.
При пиелонефрите наблюдается белок в моче – в анализах здоровых людей его нет или обнаруживаются только следы.
Воспаление приводит к тому, что количество белка становится больше 1 г/л. Но иногда протеинурии при пиелонефрите нет, показатель остается нормальным. Практически всегда при воспалении почек количество гиалиновых цилиндров более 3. При значительном поражении органа к моче примешиваются лейкоцитарные и зернистые цилиндры.
Кроме перечисленных составляющих, в мочевом осадке при пиелонефрите присутствуют соли, слизь, клетки эпителия, повышенный уровень сахара. Изменяется значение pH урины за счет повышения количества фосфатов. Моча становится более кислой, этот параметр резко возрастает от нормального значения (6) до 7 и более.
Основные показатели общего анализа мочи, характерные для пиелонефрита:
| Показатель | Результат анализа при воспалении почек |
| Цвет | Темный, с красным оттенком либо почти бесцветная моча |
| Прозрачность | непрозрачная |
| Белок | 1,2-1,8 |
| Лейкоциты | ˃ 6 |
| Эритроциты | ˃ 3 |
| pH | ˃ 7,5 |
| Плотность | ˃ 1,22 |
Снижение плотности урины до 1,01 и более – опасный признак. Он свидетельствует о нарушении фильтрационной функции, может быть признаком почечной недостаточности.

Для подтверждения диагноза параллельно с исследованием мочи делают общий анализ крови. При остром течении болезни он показывает повышение СОЭ, лейкоцитоз. При хроническом течении пиелонефрита и снижении иммунитета СОЭ, белок и остальные показатели анализа могут быть нормальными.
Еще один обязательный анализ на пиелонефрит – бактериологический посев. Его проводят, чтобы выявить присутствие бактерий, ставших причиной воспалительного процесса.
Результаты анализа можно получить через 7 дней после сдачи биоматериала. Бактериурия подтверждается, если в моче было обнаружено 10 ² -10 ³ микробных тел. Чаще всего причиной инфекционно-воспалительного процесса при пиелонефрите становятся протей, стафилоккок, стрептококк, кишечная палочка. Редко высеивают грибки и туберкулезную микобактерию.
Кроме общего и бактериологического анализа мочи, диагностировать пиелонефрит помогают другие исследования:
- Проба Зимницкого назначается, чтобы выяснить способность органов концентрировать урину. Собирают мочу с интервалом 3 часа в отдельные баночки на протяжении 24 часов. Каждая из 8 емкостей заполняется всей жидкостью, которая выходит в трехчасовый промежуток. Анализ по Зимницкому выявляет характерное для воспаления снижение плотности биологической жидкости. Показатель колеблется от 1,012 до 1,013.
- Для определения количества нитратных примесей назначают пробу Грисса.
- Проба по Нечипоренко назначается, когда выявлены аномальные значения общего анализа мочи. Диагностический метод выявляет при острой форме заболевания лейкоцитарное число, количество кровяных клеток, цилиндров, а также выявить степень патологических изменений почечных структур.
Значения анализа по Нечипоренко при пиелонефрите:
| Элемент | Выявленное число (в 1 мл/поле зрения) |
| Лейкоциты | ˃ 2 тыс./1-5 |
| Эритроциты | ˃ 1 тыс./1-3 |
| Цилиндры | ˃ 20 в 1 мл |
Для анализа необходимо предоставить среднюю порцию. Для этого первые 2 секунды урину выпускают мимо подготовленной тары, затем писают в контейнер, последняя часть жидкости снова идет в унитаз. Бывают сложности со сбором материала для анализа мочи при пиелонефрите у детей, пожилых и прикованных к постели людей.
В общеклиническом анализе крови при пиелонефрите первым делом смотрят на лейкоцитарную формулу и скорость, с которой оседают красные клетки. Значительное превышение числа белых кровяных клеток и СОЭ косвенно указывают на активность воспалительного процесса.

Чтобы выявить воспалительный процесс в почках, необходимо правильно собрать мочу для анализа. Врачи предупреждают, что накануне надо воздержаться от употребления алкоголя, острых и жирных мясных блюд. Они могут исказить результаты диагностики. Следует отказаться от продуктов, которые окрашивают мочу в несвойственный ей оттенок, – крепкого чая, свеклы, моркови, черники.
Накануне сбора биоматериала запрещено принимать мочегонные средства натурального и синтетического происхождения. Количество выделяемой жидкости должно соответствовать привычной работе органа.
Результаты анализов при пиелонефрите у женщин могут быть недостоверными, если материал собран неправильно или в него попали выделения из вагины. Чтобы избежать этого, врачи советуют сдавать анализ при пиелонефрите в середине месячного цикла.
Перед сбором урины необходимо подмыться, просушить область наружных половых органов чистым полотенцем. Влагалище стоит прикрыть марлевой салфеткой или ватным шариком. После этого собирают мочу в подготовленную стерильную баночку.
У мужчин подготовка к сбору мочи заключается в предварительном туалете полового члена, аккуратном просушивании. Первые секунды мочу рекомендуется выпускать мимо емкости, только потом собирать жидкость.
Непросто собрать мочу на анализ у маленьких детей. Чтобы облегчить задачу, можно использовать мочеприемник (он продается в аптеках). Стимулировать мочеиспускание нежными поглаживаниями по животику или приложенной к нему теплой пеленкой.
источник
Пиелонефрит относится к одному из трудно диагностируемых заболеваний почек. Его признаки сходны с некоторыми инфекционными процессами (например, заражение крови или грипп). Пиелонефрит иногда можно принять за холецистит, панкреатит или другие острые воспалительные процессы органов брюшной полости. Его своевременное и правильное выявление позволит не ошибиться в диагнозе и приняться за лечение на самых ранних стадиях этого заболевания.
Слово «пиелонефрит» пришло к нам из греческого языка. Оно содержит в себе три термина:
- pyelos – «лоханка»;
- nephros – «почка»;
- it — словообразующая часть, означающая «воспаление».
То есть пиелонефрит представляет собой воспалительное заболевание инфекционного происхождения, в которое вовлечены чашки почки, её лоханки, а также почечная ткань.

Чтобы осознать всю масштабность, серьёзность и опасность этого процесса, нужно знать некоторые цифры, касающиеся него, а именно:
- Ежегодно в мире заболевает пиелонефритом примерно 1% всего населения земного шара, а это 70–80 миллионов человек.
- Женщины репродуктивного возраста болеют воспалением почек в 6 раз чаще ровесников-мужчин.
- Во всех возрастных группах пиелонефрит является самым распространённым заболеванием органов мочевыделительной системы.
- На сегодняшний день эта патология занимает второе место по частоте среди всех инфекционных процессов, уступая первенство лишь болезням дыхательных путей.
- Пиелонефрит встречается у 2–12% беременных женщин, причём заболеваемость таких пациенток за последние 25 лет увеличилась впятеро.
- Опасные для жизни гнойные осложнения (карбункул почки, апостематозный нефрит) возникают у каждого третьего больного острым пиелонефритом.
- Из всех пациентов урологических стационаров около половины больны хроническим воспалением чашечно-лоханочной системы почек.
- От сепсиса, которым нередко осложняется гнойный пиелонефрит, умирают 50–80% пациентов.
- Почти у каждого второго больного результатом этой болезни бывает нарушение функциональности почек, неуклонно ведущее к хронической почечной недостаточности.
К сожалению, пиелонефрит во многих случаях не распознаётся вовремя. Частота ошибок в диагнозе достигает 50%. Причиной этого является преобладание признаков общей интоксикации над местными симптомами на ранней стадии острого заболевания. В итоге лечение начинается зачастую слишком поздно, поэтому течение пиелонефрита значительно усугубляется.
Пиелонефрит обнаруживается при патолого-анатомическом вскрытии у каждого десятого погибшего по неуточнённым причинам человека, причём при его жизни эта болезнь даже не была заподозрена. У людей, умерших в старческом возрасте, воспалительные изменения в почках констатируются ещё чаще — у 20%.
Именно в связи со всеми этими сведениями своевременная диагностика пиелонефрита имеет первостепенное значение в урологической практике.
Прежде всего врач-уролог или нефролог осматривает пациента, выслушивает его жалобы, изучает анамнез и акцентирует своё внимание на внешних проявлениях болезни, которые играют немаловажную роль в диагностике. Основными клиническими симптомами, характерными для пиелонефрита, являются:
- высокая температура с лихорадкой и потрясающим ознобом;
- одно- или двусторонняя боль над областью поясницы;
- пиурия (мутная моча с примесью гноя);
- бактериурия (присутствие патогенных бактерий в урине).
На эти признаки врач опирается в процессе поиска верного диагноза.
Иногда пиелонефрит протекает по типу желудочно-кишечных расстройств, в этих случаях больные жалуются на понос, рвоту и тошноту. Нередко присоединяются дизурические явления, выраженные частым болезненным мочеиспусканием и повелительными позывами к нему. Постоянная и сильная головная боль во лбу также относится к частым жалобам пациентов с пиелонефритом. При развитии септических осложнений возможно нарушение сознания с переходом в кому.
При остром воспалении почек состояние больного обычно тяжёлое. Температура его тела достигает 40 °С и более, и это главный диагностический признак, позволяющий отличить пиелонефрит от цистита или уретрита.
Изучая анамнез, врач уделяет внимание перенесённым заболеваниям мочевых путей, особенно рецидивирующим циститам и атакам пиелонефрита, когда-либо бывших у человека. Много значат указания больного на имевшиеся в недалёком прошлом гнойные процессы любой локализации или наличие в настоящий момент хронических воспалительных процессов в организме (гинекологических, ревматических и других.).
Замечено, что женщины, много раз переболевшие инфекционными воспалениями мочеполовых органов, с точностью до 80% сами себе ставят правильный диагноз.
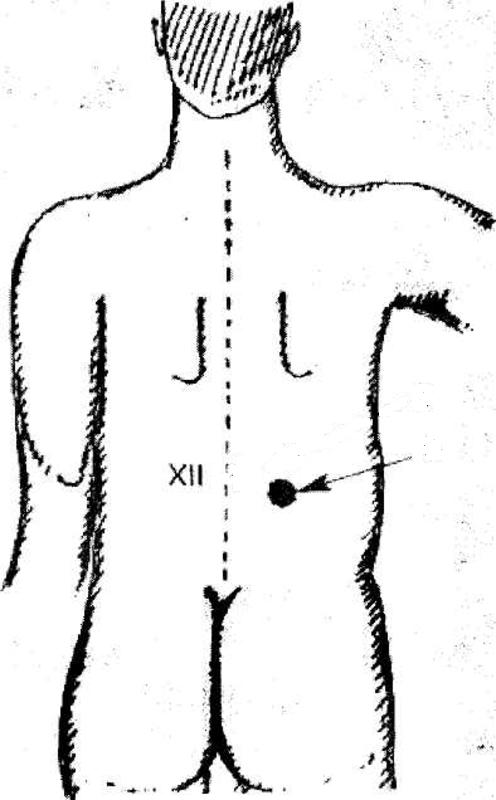
Следующим этапом диагностики выступает пальпация почек больного. При этом важными признаками пиелонефрита являются:
- положительный симптом Пастернацкого (болезненность при лёгком поколачивании области поясницы);
- возникновение мышечной защитной реакции на поражённой стороне;
- болезненность зоны костовертебрального угла — точки пересечения бокового края мышцы-выпрямителя спины и нижнего края 12-го ребра.
При наличии типичных симптомов диагноз пиелонефрита не вызывает сомнений, если его подтверждают результаты лабораторных исследований. Основная роль при этом принадлежит общеклиническим анализам мочи и крови, исследовании биохимии крови, бактериальному посеву на определение типа микрофлоры, вызвавшей болезнь, а также специализированным пробам (по Зимницкому и Нечипоренко).
При общем (клиническом) анализе крови изучаются стандартные показатели. Исследование легко проводится и предоставляет немало информации. При пиелонефрите в крови отмечаются типичные признаки воспалительного процесса — выраженный лейкоцитоз, повышенная скорость оседания эритроцитов (СОЭ).
Кроме того, пациентам с клиническими признаками сепсиса выполняется посев крови для обнаружения в ней микрофлоры (бактериемии) и определения её чувствительности к антибиотикам.
Бактерии в крови выявляются примерно у каждого пятого больного с острым пиелонефритом.
Биохимическое исследование крови включает в себя изучение множества показателей. Накануне сдачи этого анализа пациенту рекомендуют избегать физических нагрузок, ограничить мясную пищу в рационе, не употреблять спиртные напитки, кофе и крепкий чай.
Самые значимые биохимические показатели при диагностике пиелонефрита:
- С-реактивный белок, являющийся маркером присутствия воспаления. Он выявляется в плазме крови в ближайшее время после начала инфекционного процесса в организме. При развитии острого пиелонефрита содержание этого белка в первые же часы заболевания резко увеличивается в 20—90 раз по сравнению с нормальным его уровнем.
- Креатинин и мочевина. Уровень этих веществ является наиболее важной величиной, характеризующей степень расстройства выделительной способности почек. Креатинин и мочевина представляют собой продукты белкового обмена, циркулирующие в общем кровотоке и выходящие наружу с уриной. Зная эти показатели, можно оценить работоспособность мочеобразующих органов. У больных пиелонефритом уровень креатинина и мочевины в сыворотке крови повышен, что является признаком почечной недостаточности.
Величина, характеризующая полноценность почечного кровотока, в медицине называется клиренсом креатинина.
| Показатель | Содержание | |
| Мужчины | Женщины | |
| С-реактивный белок | 0,07—8,2 мг/л | |
| Креатинин | 53–97 мкмоль/л | 62—115 мкмоль/л |
| Мочевина | 2,5–8,3 ммоль/л | |
Для общего анализа готовят среднюю порцию первой утренней урины, полученной во время естественного акта мочеиспускания. Если больной не может самостоятельно опорожнить мочевой пузырь (при бессознательном или тяжёлом состоянии), его урину получают путём катетеризации этого органа.

Не рекомендуется сдавать этот анализ женщинам во время месячных либо при наличии каких-либо других вагинальных выделений. Если это крайне необходимо, то нужно провести тщательный туалет наружных половых органов и закрыть вход во влагалище ватным тампоном, чтобы посторонний секрет не попал в материал.
Увеличение в осадке мочи числа лейкоцитов (пиурия), эритроцитов и лейкоцитарных цилиндров по сравнению с нормой указывает на пиелонефрит. Часто при микроскопическом исследовании в материале видны цепочки и колонии бактерий (бактериурия).
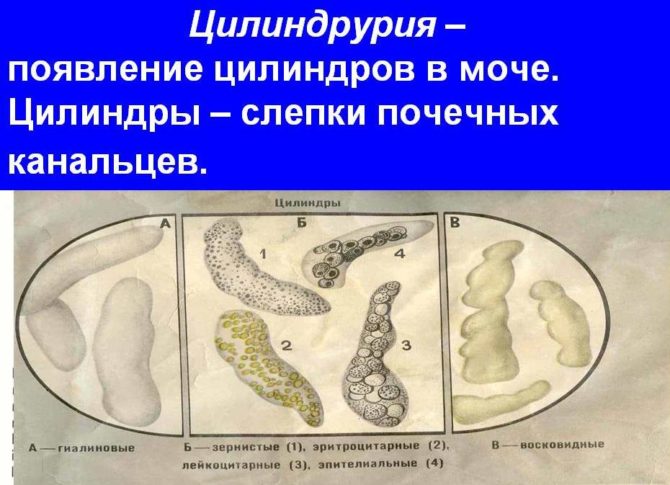
| Показатель | Нормальное значение |
| Лейкоциты: мужчины женщины | 0–2 в поле зрения 1–2 в поле зрения |
| Эритроциты | Единичные |
| Лейкоцитарные цилиндры | Отсутствуют |
| Клетки эпителия | 0–3 в поле зрения |
| Слизь | Отсутствует |
| Бактерии | Менее 50 тыс. в 1 мл |
Посев мочи с целью определения количества в ней микроорганизмов, вида возбудителя пиелонефрита и чувствительности его к антибактериальным препаратам выполняется 3 раза:
- перед началом лечения;
- во время него;
- после окончания.
Соблюдая все меры профилактики для избежания загрязнения материала, урину для бакпосева собирают в стерильную посуду и сразу же несут в лабораторию.
При неосложнённой форме воспаления почек посев мочи с целью контроля правильности назначенного лечения делают через 3 дня после начала терапии антибиотиками и на 11-й день после её завершения. При осложнённом пиелонефрите такое исследование проводят соответственно через неделю и через месяц.
Бакпосев урины в такие сроки необходим для обнаружения нечувствительных к используемым препаратам микроорганизмов и изменения тактики лечения, если это необходимо. Кроме того, этот анализ помогает выявить новую атаку заболевания после прохождения курса антибиотикотерапии.
Показателем результата бактериального посева являются так называемые колониеобразующие единицы (КОЕ), которые содержатся в 1 мл урины. Если их количество значительно превышает норму (1000 КОЕ/мл и менее), то это говорит о присутствии инфекционно-воспалительного заболевания в мочевыделительной системе.
При первом же анализе на бактерии у 80% больных пиелонефритом обнаруживается больше 100 тыс. КОЕ в 1 мл мочи.
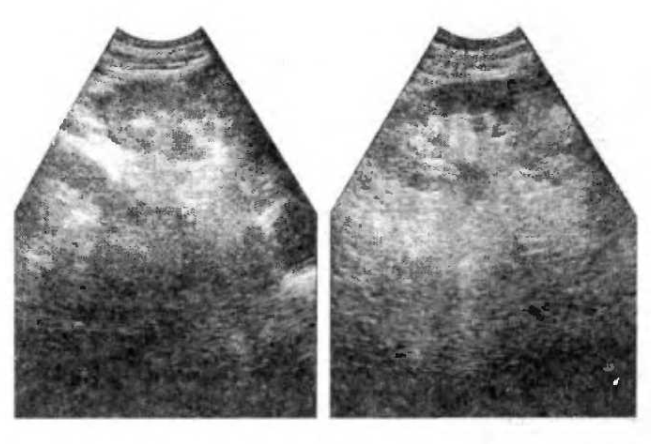
Анализ мочи по Зимницкому проводится в целях оценки функциональности почек. В ходе выполнения исследования измеряется объём жидкости, выведенной почками за день, за ночь, за сутки и за каждые 3 часа.
Методика проведения анализа не подразумевает каких-либо подготовительных мероприятий и изменений в рационе и питьевом режиме пациента. Мочу начинают собирать с 6 утра обычным способом, каждые 3 часа в отдельную баночку. Всего должно получиться 8 ёмкостей с материалом; на них всех пишут номер порции и время сбора, затем относят материал в лабораторию.
В ходе анализа по Зимницкому выясняют:
- Суточный диурез. В норме — приблизительно 1,5 л.
- Соотношение дневного (с 6 до 18) и ночного (с 18 до 6) диуреза. Первый должен преобладать над вторым.
- Трёхчасовой объём мочи и разницу между порциями. В норме амплитуда не превышает 50–300 мл.
- Изменение плотности урины в различных порциях. Эта величина не должна отличаться в любых двух ёмкостях более чем на 16 г/л.
Здоровые почки с нормальной концентрирующей и разжижающей способностью производят мочу, удельный вес которой в течение 24 часов возрастает до максимума (более 1020 г/л) и снижается до минимума (менее 1010 г/л). Значительное уменьшение плотности урины на протяжении суток — признак нарушения концентрационной функции почек, характерное для пиелонефрита.
| № порции | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 |
| Время сбора | С 6 до 9 | С 9 до 12 | С 12 до 15 | С 15 до 18 | С 18 до 21 | С 21 до 24 | С 24 до 3 | С 3 до 6 |
Для этого анализа используют лишь среднюю порцию урины. В ней подсчитывают число лейкоцитов, эритроцитов и цилиндров, находящихся в 1 мл этой биологической жидкости.
Проба позволяет дифференцировать пиелонефрит от гломерулонефрита. При первом заболевании в моче увеличено количество лейкоцитов по сравнению с нормой, а при втором — эритроцитов. С помощью этого исследования также контролируют эффективность проводимой терапии.
| Форменные клетки | Количество в 1 мл мочи |
| Лейкоциты | 2000 и менее |
| Эритроциты | 1000 и менее |
| Цилиндры | 20 и менее |
В качестве инструментальных диагностических исследований при воспалении почек широко применяются ультразвуковые, рентгенографические и другие методы.
Ультразвуковое исследование почек (синонимы: ультразвуковое сканирование, эхография, ультрасонография) заключается в регистрации с помощью особого аппарата импульсов, отражённых этими органами. Наряду с УЗ-сканированием для оценки состояния сосудов и кровообращения в почках применяется доплеросонография, основанная на эффекте Доплера.
Эффект Доплера — это физическое явление, состоящее в изменении частоты волн в зависимости от движения источника этих волн относительно наблюдателя. При приближении источника частота излучаемых им волн увеличивается, а длина уменьшается. При удалении источника волн от наблюдателя их частота уменьшается, а длина волны увеличивается.
Осмотр почек с помощью ультразвукового аппарата выполняется в положении человека лёжа на животе, на спине или на боку, противоположном исследуемой стороне. Выполняют ряд снимков в продольной, поперечной и косой проекциях, при этом устанавливают размеры и расположение почек, состояние их чашек, лоханок и паренхимы.
Процедура представляет собой самый безопасный, доступный и любимый пациентами метод диагностики пиелонефрита. Особо высокой точностью УЗИ обладает при выявлении расширения лоханок и чашек и обнаружении абсцессов в околопочечных тканях.
Увеличение почки, сочетающееся с уменьшением её подвижности — важнейший признак пиелонефрита, хорошо заметный при этом обследовании. Расширение полой системы органа свидетельствует об обструктивном характере болезни; оно означает то, что где-то в мочевыводящих путях имеется препятствие оттоку урины.
Ультразвук приходит на помощь там, где надо выявить очаговые гнойные изменения в почечной паренхиме (карбункул или абсцесс) или в окружающей орган клетчатке. Нередко вокруг поражённой почки выявляется ореол раздражения, обусловленный отёком околопочечной жировой основы.

Существует 3 вида рентгенологических исследований почек: простой рентген, внутривенная экскреторная урография и компьютерная томография.
Простая обзорная рентгенография подразумевает изготовление снимка брюшной полости на уровне почек. Если на нём заметно уменьшение (сморщивание) этих органов с одной или обеих сторон, то это указывает на состояние хронического пиелонефрита.
При простой обзорной рентгенографии почки на снимке визуализируются лишь у 2/3 людей, и это является основным недостатком метода.
Методика экскреторной урографии основана на способности почек выводить с уриной контрастный препарат, предварительно введённый больному внутривенно. Исследование позволяет найти уровень нарушения проходимости мочевыводящих путей и его причину.
Однако в начале патологического процесса такая диагностика воспаления почек может представлять собой известные трудности, так как эта болезнь иногда развивается у пациентов и без нарушений оттока мочи (первичный необструктивный пиелонефрит), а отклонений от нормы в результатах анализов может ещё и не быть.
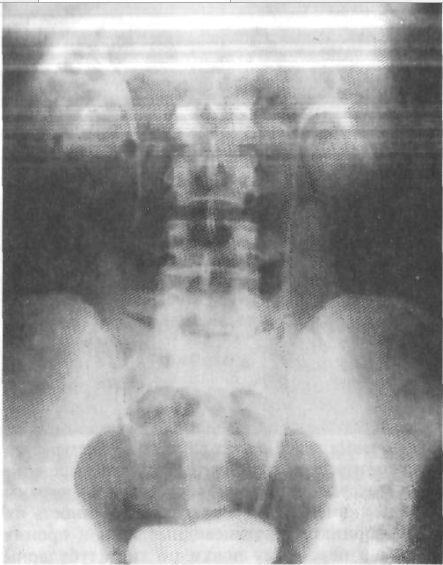
У этой категории больных диагностическую ценность имеет выполнение урографических снимков на одной плёнке в момент вдоха и в момент выдоха. Это позволяет обнаружить ограничение движений поражённой почки во время дыхания пациента.
При хроническом пиелонефрите на урограмме видны деформации чашечно-лоханочной системы почки.

По сравнению с описанными выше методами компьютерная томография почек с внутривенным введением контрастного вещества более информативна при выявлении как непроходимости мочевых путей, так и гнойных осложнений пиелонефрита — апостематозного нефрита, карбункула почки или околопочечного абсцесса.

Чрезвычайная точность этого метода обусловлена возможностью чёткого отличия патологических тканей от здоровых. Большое значение имеет также высокая разрешающая способность используемой диагностической аппаратуры. При необходимости хирургического вмешательства результаты процедуры помогают врачу определиться с типом операционного доступа к почке: перкутанного (чрескожного) или открытого.
Единственным недостатком КТ является высокая стоимость исследования.
Магнитно-резонансная томография используется при диагностике пиелонефрита в основном для обнаружения его осложнения — паранефрита (воспаления околопочечных тканей). Принцип этого исследования довольно сложен и основан на регистрации специальным датчиком электромагнитного отклика, генерируемого водородными атомами. Последние содержатся во всех живых тканях, в том числе и в почках.
Когда основных диагностических методов оказывается недостаточно, больному могут быть назначены дополнительные исследования.
Цистография — разновидность экскреторной урографии. При этом проводится рентгенологическое исследование мочевого пузыря, наполненного контрастным веществом. Последнее попадает в орган либо из почек через мочеточники (нисходящим путём), либо через уретру (восходящим способом).
Микционной называют цистографию, выполняемую во время акта мочеиспускания. Исследование назначают больному при подозрении на пузырно-мочеточниковый рефлюкс — явление обратного заброса урины из пузыря в мочеточник. Проводят такую диагностику спустя месяц после купирования острых явлений пиелонефрита.
Термография — метод получения информации об органе путём изучения его теплового излучения. Помогает выявить патологические изменения в тканях ещё до появления их рентгенологических признаков и даже при отсутствии жалоб у больного.
Сочетание термографии с другими инструментальными и лабораторными методами позволяет установить сторону поражения и стадию воспалительного процесса в почках, а также проконтролировать эффективность лечения. Особенно заметную помощь такое исследование окажет при гнойных формах пиелонефрита.

Во всех случаях подозрения на пиелонефрит перед врачом стоит задача отличия его от заболеваний с похожими симптомами. Воспаление почек нужно дифференцировать с такими болезнями:
- пневмония;
- аппендицит;
- гломерулонефрит;
- холецистит;
- острый панкреатит;
- дивертикулит кишечника;
- цистит;
- сепсис (заражение крови).
Потребность в дифференциальной диагностике возникает при местных скрытых симптомах пиелонефрита. В этом случае его важнейшие признаки — наличие бактерий и высокий лейкоцитоз в урине. Анализы мочи нужно повторять несколько раз, поскольку в начале заболевания изменения в этой биологической жидкости могут не прослеживаться.
При остром холецистите отмечаются симптомы раздражения брюшины и боль, локализующаяся в правом подреберье и отдающая в плечо и лопатку.
В отличие от острого пиелонефрита, при аппендиците боль вначале появляется в верхней части брюшной полости, а позже перемещается в правую нижнюю её область. Возникают симптомы раздражения брюшины. При остром воспалении почек температура тела повышается внезапно до 38–39 °С, держится всю ночь, сопровождаясь ознобом и проливным потом, и к утру резко снижается до 36–37 °С. Для аппендицита характерно постепенное повышение температуры и стабильное сохранение её на высоких отметках.
Очень часто пиелонефрит принимают за гломерулонефрит или цистит. Здесь решающая роль в диагностике принадлежит лабораторным анализам и клиническим симптомам.
| Признаки | Пиелонефрит | Гломерулонефрит | Цистит |
| Клинические симптомы | |||
| Общие отёки | Редко, обычно только на веках | Часто | Отсутствуют |
| Дизурия | Часто | Часто | Практически всегда |
| Лихорадка (повышение температуры тела до 38–39 °С) | Часто, при обострениях | В большинстве случаев | Не характерна |
| Проявления общей интоксикации | Почти всегда | Редко | Иногда |
| Артериальная гипертензия | Часто | Редко (практически не встречается) | Практически не встречается |
| Лабораторные симптомы | |||
| Протеинурия | Незначительна или отсутствует | Выражена значительно | Незначительна или отсутствует |
| Гематурия | Не характерна | В зависимости от стадии патологического процесса — эритроцитурия | Возможна примесь ярко-алой крови в моче |
| Лейкоцитурия | Выражена: от 5–7 до 100 лейкоцитов в поле зрения | Не характерна | Выражена значительно |
| Бактериурия | Резко выражена | Отсутствует | Возможно выделение бактерий вместе с мочой |
Сегодня в арсенале врача имеется большое разнообразие инструментальных и лабораторных методов. Тем не менее своевременная диагностика пиелонефрита, особенно у пожилых людей и детей, была и остаётся одной из самых сложных задач современной урологии.
источник
 Перед забором мочи следует отказаться от продуктов, влияющих на цвет урины. Речь идет о морковке, свекле, соках. Пациентам следует воздержаться от употребления углеводов.
Перед забором мочи следует отказаться от продуктов, влияющих на цвет урины. Речь идет о морковке, свекле, соках. Пациентам следует воздержаться от употребления углеводов.