Любые отклонения в анализах у ребёнка настораживают родителей. В раннем возрасте и у детей постарше при воспалительных процессах в мочевыводящих путях наблюдается такое неприятное явление, как помутнение мочи.
У ребёнка цвет выведенной жидкости может резко отличаться от привычного состояния урины. Если в предыдущий день в меню не присутствовала морковь либо свёкла, придающая моче красноватый либо оранжевый оттенок, то нужно обязательно посетить уролога, выяснить причину отклонения.
В большинстве случаев непривычный цвет жидкости в горшке после мочеиспускания свидетельствует о негативных процессах в организме. При сдаче анализа медики выявляют увеличенное количество лейкоцитов, белок, эритроциты в моче. Иногда проблема возникает при неправильном питьевом режиме, употреблении определённых продуктов.
Основные причины мутной мочи у детей:
- цистит (чаще у девочек);
- пиелонефрит;
- сахарный диабет;
- паренхимальная желтуха (моча не только мутнеет, но и темнеет);
- обезвоживание организма при неукротимой рвоте, диарее, длительном пребывании в душном помещении либо на жаре;
- сахарный диабет;
- тяжёлые ожоги;
- отравление;
- за день ребёнок выпил мало жидкости;
- гипервитаминоз;
- употребление сильнодействующих препаратов, особенно, антибиотиков;
- избыточное накопление солей: уратов, оксалатов, фосфатов;
- включение в меню продуктов с искусственными красителями, раздражающими веществами, провоцирующими болезни мочевыделительной системы.
Здоровый цвет мочи – светло-жёлтый, прозрачный, без примесей, осадка и крови. «Хлопья», песок, изменение оттенка жидкости либо помутнение нередко развивается при размножении патогенных микроорганизмов в мочевыводящих путях.
Узнайте о том, что значат диффузные изменения почек и как лечить сопутствующие заболевания.
Как лечить кисту левой почки? Эффективные варианты терапии описаны в этой статье.
Неприятное явление нередко развивается на фоне других признаков, указывающих на развитие патологии мочевыводящих путей. При инфекционных заболеваниях у детей поднимается температура. В моче видны хлопья белка, присутствует осадок, слизь, сгустки крови. Выявление дополнительных симптомов говорит об интоксикации организма, проблемах в работе почек, мочевого пузыря.
«При каких заболеваниях может быть мутная моча у ребёнка?» Этот вопрос часто задают урологам родители, столкнувшиеся с непонятным явлением.
Для постановки диагноза, выяснения причины отклонения важно обследовать юного пациента, узнать питьевой режим, рацион, обратить внимание на симптомы, свидетельствующие о возможном развитии воспалительного процесса. При диагностике болезней по изменению цвета и прозрачности урины нефролог обязательно учитывает и других признаки.
У грудничков органы мочевыделительной системы работают ещё не в полную силу, возможно временное изменение оттенка урины, пока крошечный организм приспосабливается к жизни. Иногда проблема появляется при введении в рацион новых продуктов.
Характерные изменения состояния мочи:
- светло-красный оттенок – развитие гломерулонефрита, травмирование оболочки мочевого пузыря;
- хорошо заметен мелкий песок на дне ёмкости с уриной – развитие мочекаменной болезни;
- тёмно-жёлтая, мутная моча – обезвоживание, тяжёлая степень ожога, гидронефроз;
- зеленовато-жёлтый оттенок – гепатит;
- мутная моча с хлопьями, гноем, белым осадком – высока вероятность развития воспаления почек – пиелонефрита.
Основные методы диагностики:
Основные признаки, сопровождающие инфекционные заболевания мочевыводящих путей:
- мутная моча;
- дискомфорт в нижней части живота, области поясницы;
- болезненность во время мочеиспускания;
- повышение температуры;
- лихорадка, озноб;
- в моче появляются посторонние примеси: кровь, осадок, «хлопья», гной;
- белки глаз и оттенок кожи изменяются с привычного на жёлтый;
- моча приобретает неприятный запах;
- ребёнок беспокойный, плаксивый;
- снижается аппетит, ухудшается сон;
- развивается рвота;
- нарушение стула (диарея);
- появляется слабость, ребёнок вялый.
Рекомендации для восстановления качества мочи при отсутствии бактериальной инфекции:
- достаточно нормализовать питьевой режим;
- придётся изменить рацион (отказаться от полуфабрикатов, сладкой газировки, наименований с консервантами и красителями);
- важный момент – употребление витаминно-минеральных комплексов согласно нормам для определённого возраста;
- если помутнение мочи возникло на фоне приёма антибиотиков, то по окончании курса терапии важно принимать пробиотики, пить достаточно жидкости для выведения избытка накопленных лекарств из организма.
Терапия патологических процессов зависит от диагноза, поставленного нефрологом или урологом. Во время лечения важны советы опытного педиатра и гастроэнтеролога, если инфекция мочевыводящих путей развилась на фоне проникновения кишечной палочки, условно-патогенных бактерий, населяющих желудочно-кишечный тракт.
Узнайте о том, что такое никтурия у женщин, о симптомах и лечении заболевания.
О причинах образования камней в почках и об устранении провоцирующих факторов написано в этой статье.
Перейдите по адресу http://vseopochkah.com/bolezni/drugie/rak.html и прочтите о прогнозах после удаления рака почки у женщин.
Основные группы препаратов для купирования воспалительного процесса:
- антибиотики. Детям подходит Ампиокс, Карбенициллин, Ампициллин, препараты группы цефалоспоринов. В раннем возрасте сильнодействующие составы – аминогликозиды не назначают;
- диуретики (мочегонные лекарства). Фуросемид, Диакарб, Гипотиазид, Верошпирон. Природные диуретики: арбуз, клюквенный морс, чай из листьев брусники, укропная вода;
- общеукрепляющие составы, витаминно-минеральные комплексы;
- препараты, растворяющие соли. Канефрон (драже с 6 лет), Блемарен (с 12 лет), Уролесан (сироп – с 1 года, капсулы и капли – с 7 лет);
- спазмолитики. Масло из плодов фенхеля, укропная вода, М-холиноблокатор прифиния бромид, мятный чай, Платифиллин;
- анальгетики. Парацетамол, Панадол, Ибупрофен, Нурофен.
Как предупредить помутнение мочи у ребёнка? Медики рекомендуют изучить список факторов, провоцирующих негативные процессы в почках и мочевом пузыре.
Профилактические меры:
- употребление чистой воды согласно нормам для определённого возраста;
- правильное питание, отказ от вредных наименований с синтетическими красителями;
- разумное потребление мясных блюд, кислых фруктов, щавеля. Не приносит пользы употребление молока с высоким процентом жирности;
- рацион ребёнка должен соответствовать возрасту;
- тщательная гигиена наружных половых органов, особенно, у девочек;
- отказ от купания в загрязнённых водоёмах;
- приём антибиотиков только по назначению педиатра либо узкого специалиста, после курса употребление препаратов с лактобактериями для восстановления микрофлоры кишечника;
- предупреждение переохлаждения;
- лечение воспалительных заболеваний: через лимфу и кровь вредные бактерии распространяются по организму, проникают в мочевой пузырь, почки;
- своевременные визиты к врачам при изменении в поведения ребёнка, появлении слабости, озноба, изменении оттенка мочи. Важно вовремя заметить признаки интоксикации, предупредить распространение инфекции.
Об анализе мочи и особенностях лечения инфекций мочевыводящих путей расскажет детский доктор Комаровский в следующем видео:
источник
Мутная моча — один из симптомов развития серьезного системного заболевания. Однако не всегда это проявление свидетельствует о возможном патологическом процессе.
Как отличить патологическое помутнение от физиологического? Почему у грудничков мутнеет урина? Что это значит, если в моче был обнаружен осадок? Что нужно делать в случае, если мутная моча у ребенка сопровождается другими проявлениями — изменением цвета мочи, повышенной температурой тела, белыми хлопьями, симптомами интоксикации или резями в нижней части живота?
Изменение показателя прозрачности мочи является нормой в следующих случаях:

- Дегидратация. Вода необходима детскому организму точно так же, как и еда. Суточная норма потребления жидкости составляет 50 мл на 1 кг массы тела. В жаркое время года этот показатель может возрастать в 1,5 раза. В противном случае у ребенка может случиться обезвоживание, которое проявляется помутнением урины. Для того чтобы это состояние не перетекло в опасную для ребенка форму, родители должны ежедневно его отпаивать. Обильное питье позволяет обойтись без капельниц и уколов при обезвоживании.
- Поражение почек, мочевыводящих путей или мочевого пузыря. Воспаление может спровоцировать изменение основных показателей мочи.
- Переизбыток витаминов. Несоблюдение правил витаминизации часто влияет на функциональность печени. При нарушении работы печени моча становится слишком мутной и темной.
- Вирусные или инфекционные заболевания. В период болезни в организме развивается воспалительный процесс, который может отобразиться на цвете и показателе прозрачности урины.
- Сахарный диабет. Помутнение урины — один из сопутствующих симптомов сахарного диабета, который требует соблюдения диеты.
- Пищевая реакция. Кисломолочные и мясные продукты способствуют накоплению кристаллов в моче.
Если мутная моча у ребенка сопровождается другими признаками, врачу будет легче определить причину развития патологии. К числу основных симптомов наряду с изменением прозрачности урины относятся:
-
Осадок. Осадок с белыми хлопьями (см. на фото), помутнение, «сладкий» запах — 4 главных признака сахарного диабета в детском возрасте. Если у малыша присутствуют все 4 симптома, его необходимо срочно показать врачу.
- Пожелтение белков глаз и кожи. Желтизна — признак проблем с печенью.
- Повышение температуры тела. Изменение показателя прозрачности и высокая температура — основные симптомы развития воспалительного процесса в организме. Эти признаки могут проявляться при обычной простуде. Рези при мочеиспускании, боль в левой и правой нижней части живота дает врачам основание говорить о цистите, пиелонефрите или уретрите.
Первичная диагностика патологии, связанной с помутнением детской урины, включает общий анализ мочи, при котором лаборант изучает ее цвет и наличие осадка. Это исследование позволяет выявить у грудного ребенка следующие заболевания:
К числу дополнительных методов исследования помутненной мочи можно отнести:
- анализ мочи или пробу по Нечипоренко, необходимую для детального исследования форменных элементов урины;
- анализ по Зимницкому;
- биохимическое лабораторное исследование крови;
- УЗИ мочевого пузыря и почек.
Перед сдачей анализа мочи родителям необходимо позаботиться о том, чтобы тара была стерильной, а ребенок — хорошо подмытым. В противном случае результаты исследования могут быть недостоверными. Сбор мочи у детей грудного возраста осуществляется с помощью специального мочеприемника, который прикрепляется к гениталиям малыша. Для анализа не подходит моча, собранная из горшка или из памперса.

Что касается детей 1-2-х лет, то причины такого состояния связаны с переизбытком концентрации различных скоплений в урине. Образование этого излишка объясняется тем, что в этом возрасте маленькие пациенты могут злоупотреблять магазинными пюре и соками. Терапия будет включать корректировку дневного рациона и ограничение высококонцентрированных продуктов и консервантов. Некоторые дети на ГВ пьют очень мало жидкости в день, потому помутнение врачи связывают с обезвоживанием. Для того чтобы решить эту проблему, нужно регулярно поить малыша.
К 3 годам ребенок идет в детский садик, поэтому многие родители стараются наверстать упущенное за последние несколько лет и приучить малыша к любой пище. Злоупотребление некоторыми продуктами питания, например, мясом, может привести к помутнению урины. В этом возрасте дети подвержены заражению инфекционными или вирусными заболеваниями. Простуда, например, может также проявляться изменением прозрачности мочи.
У детей в 5 лет моча может потемнеть на фоне воспалительного процесса. Если изменение прозрачности урины было вызвано воспалением мочевого пузыря или почек, то малышу назначают антибактериальную терапию и обильное питье.

Поскольку мутная урина является основным симптомом некоторых серьезных заболеваний, то профилактика должна быть направлена на предупреждение их развития. Мамам следует помнить о необходимости своевременного обращения к специалисту в случае возникновения первых симптомов гепатита, пиелонефрита, цистита и других болезней, которые проявляются изменениями показателей мочи. К числу важных профилактических мероприятий можно отнести:
- постоянное опорожнение мочевого пузыря по требованию ребенка;
- предупреждение переохлаждения и заболеваний, связанных с ним;
- укрепление иммунитета с помощью закаливания, частых ежедневных прогулок на свежем воздухе;
- контроль за суточным количеством выпитой жидкости;
- минимизацию соли;
- ограничение употребления некоторых продуктов питания, например, кисломолочной продукции.


Также очень важно знать, что он ел накануне. Если в рационе присутствовала свёкла, тогда моча приобретает красноватый оттенок, морковь – оранжевый, а ревень придаст зеленоватый цвет. Употребление в пищу искусственных красителей (конфеты, леденцы, мармелад, газированные напитки и т.п.) придаст моче ярко-желтый оттенок. Именно поэтому педиатр всегда уточняет, что ел ваш ребенок в течение ближайшего времени.
В идеале жидкость должна быть прозрачной, светло-пшеничного цвета, без запаха, хлопьев и осадка. И даже если урина ребенка помутнела, то это не значит, что он не здоров. Она становится такой при контакте с воздухом в течение определенного времени.
От момента рождения до возраста 2 лет помутнение урины – явление не редкое. У грудных детей всегда белая моча в первую неделю жизни. Когда вводится в рацион малыша прикорм, также теряется прозрачность выделяемой им жидкости. В таких случаях родителям не стоит беспокоиться.
Физиологические изменения в организме влияют и на цвет, и на прозрачность. Важно наблюдать за поведением ребенка, а также прозрачностью урины в течение нескольких дней.
Факторы изменения прозрачности урины могут быть различные: продолжительный контакт с воздухом, нестерильная емкость, однообразное питание, скудное питье, а также заболевания различных органов и систем.
Периодически могут возникать естественные изменения прозрачности выделяемой жидкости у детей:
- Продолжительный контакт урины с воздухом. Если емкость будет какое-то время стоять открытой, начнут происходить определенные химические реакции: разложение составляющих компонентов, а также размножение различных микроорганизмов.
- Переизбыток минералов и витаминов в рационе питания (гипервитаминоз). Кроме аллергических реакций происходит и нарушение работы печени, что и приводит к изменению состава урины, ее помутнению и появлению осадка. А также при излишнем употреблении в пищу молочных и мясных продуктов, натуральных и синтетических красителей. Отрегулировав питание, показатели приходят в норму.
- Переутомление малыша. Если родители заметили, что вечером урина ребенка стала слегка помутневшей и это возникает весьма редко, то причина – очень активный и подвижный день в жизни их ребенка. В этом случае беспокоиться не стоит.
- Плохая гигиена наружных половых органов.
Негативные процессы в растущем организме могут быть вызваны патологическими изменениями в работе почек, печени, органов кроветворения и т.п.
Серьезные изменения в работе органов и систем, ведущие к помутнению мочи:
- Обезвоживание организма (эксикоз). При недостаточном поступлении жидкости в организме происходит нарушение метаболизма, т.е. обмена веществ. Причины могут быть разные: повышенная температура, диарея, рвота, либо недостаточное употребление воды в течение дня. Вследствие чего моча приобретает темный цвет и теряет прозрачность, становится мутной.
- Воспалительные процессы почек и мочеполовой системы (пиелонефрит, цистит, уретрит и т.п.). При этом меняется цвет, запах и прозрачность урины из-за наличия в ней эритроцитов и лейкоцитов. Симптомы: повышенная температура, затрудненное и частое мочеиспускание, вялость.
- Заболевания печени и желчного пузыря: гепатит, желтуха, дискинезия желчевыводящих путей и т.п. При такого рода заболеваниях моча ребенка мутная, темного цвета (как пиво).
- Жировой гепатоз или жировое перерождение печени (встречается редко). В этом случае урина мутная, белого цвета.
- Ацетонемический синдром или ацетон. Моча ребенка при этом становится мутной и имеет характерный запах ацетона, причиной чего является повышение кетоновых тел в крови и как следствие в урине. Наличие ацетона – это очень серьезные симптомы, говорящие о патологических изменениях в организме, в том числе развитии сахарного диабета.
- Сильный ожог. Также может быть причиной помутнения урины из-за появления в ней продуктов тканевого распада.
- Любое отравление и инфекционное заболевание. Вызывает уменьшение прозрачности урины по причине гематурии – наличии в моче крови (эритроцитов).
- Гемолитическая анемия (заболевание крови). При этой болезни происходит повышенное разрушение клеток крови – эритроцитов, и как следствие – помутнение урины у ребенка.
- Глистная инвазия (гельминтоз). При наличии в детском организме паразитов также может измениться состав и прозрачность мочи, появляется неприятный, едкий запах и включения. Клинические проявления: повышенный аппетит, вялость, сыпь, снижение массы тела и упругости кожи, бледный цвет лица, обезвоживание. Все эти проявления напоминают острую интоксикацию организма.
- Прием антибиотиков. Усиливает нагрузку на работу почек и всей мочевыделительной системы, что также приводит к помутнению мочи.
При изменении цвета и чистоты мочи следует вовремя обратить внимание на поведение и состояние ребенка. Важно соблюдать профилактические меры: гигиена, питьевой режим, ограничить излишнее употребление молочных продуктов, соли и синтетических витаминов, укрепление иммунитета и достаточная подвижность.
Если урина в течение нескольких дней остается мутной, обязательно необходимо обратиться к педиатру, пройти полное обследование, чтобы выяснить основную причину и избежать серьезных последствий для растущего организма.
источник
Причин, которые могут изменить цвет мочи и спровоцировать её «мутность» у ребенка, огромное количество. Может ли быть мутная моча у ребенка в здоровом его состоянии, или этот показатель всегда является поводом для беспокойства? Как должна она выглядеть в норме? Каким образом можно диагностировать эти изменения? И к какому врачу нужно обратиться? Именно эти вопросы чаще всего задают себе родители, когда видят у своего малыша мутную урину.
Появление помутнения урины у ребёнка, не сопровождающееся никакой другой симптоматикой, не всегда свидетельствует о патологии. Если эти изменения возникают в утреннее время – это может происходить из-за изменения водного баланса.
Урина у здорового малыша может становиться мутной из-за неправильного её сбора, длительного стояния, погрешностей в питании.
Это происходит из-за того, что мама с кормлением малышу поставляет уже готовые вещества не нуждающиеся в особой обработке и не имеющие «отходов». При искусственном же вскармливании повышается нагрузка на мочевыделительную систему, а, следовательно, и изменяется концентрация мочи.
У малышей, находящихся на грудном вскармливании, она светлая, почти прозрачная. Физиологический цвет урины колеблется от светло-жёлтой (соломенной) окраски до тёмно-жёлтой.
Её цвет напрямую зависит от того, сколько жидкости малыш выпил, а так же от физической нагрузки и общего его состояния.
Ещё окраска во многом зависит от продуктов питания и медикаментов. Так, к примеру, после употребления свёклы она может становиться красной или оранжевой.
Малыши, находящиеся на грудном вскармливании, не имеют резкого запаха урины. При введении в рацион мясной пищи или белковой – он усиливается. Физиологическим принято считать не резкий специфический запах.
Мутная моча у ребёнка может становиться из-за употребления им: какао, чая, кофе, слишком сладкой пищи (тортов, шоколадных конфет и прочее), а также поливитаминов и некоторых медикаментов. Введение в рацион крохи первых прикормов тоже может способствовать появлению мутности.
Фото: https://pixabay.com/photos/hamburger-burger-barbeque-bbq-beef-1238246/
Изменение этой характеристики урины при грудном вскармливании может возникать, если кормящая женщина поела копчёную, солёную, кислую, жирную или жареную пищу.
К ним относят неправильный сбор анализа и длительное хранение собранного материала. Поэтому важно подмыть ребёнка перед анализом, заранее купить ёмкость для сбора мочи и правильно собрать её на анализ.
Помутнение урины происходит в норме спустя 1.5 – 2 часа. Это происходит из-за выпадения в осадок минеральных солей и её кристаллизации. В связи с этим она должна быть свежей (утренней) и как можно быстрее доставлена в лабораторию.
Запах тухлого мяса появляется вследствие гниения урины, содержащей кровь, белок или гной (примером является рак мочевого пузыря).
Появление её помутнения и специфического резкого запаха чаще всего свидетельствует о нарушении работы мочевыделительной системы.
Болезней, из-за которых появляется осадок в моче у ребенка, множество. Такие изменения могут возникать при:
- пиелонефрите;
- цистите (воспалении слизистой оболочки мочевого пузыря);
- сахарном диабете;
- уретрите (воспалении мочеиспускательного канала);
- обезвоживании;
- воспалительном процессе в мочевом пузыре;
- нарушенной работе печени, надпочечников или воспалительных процессах желудочно-кишечного тракта.
Это неспецифическое инфекционное воспаление преимущественно интерстициальной ткани почки и почечной лоханки. Среди всех заболеваний почек он занимает первое место. Чаще возникает у девочек и женщин – примерно в 80% всех случаев (из-за особенностей строения мочевых органов).
Фото: https://pixabay.com/illustrations/kidney-anatomy-biology-body-cancer-3667909/
Эта патология возникает под влиянием не только бактерий, постоянно обитающих в организме или живущих во внешней среде, но и вирусов, микоплазм, микроскопических грибов.
В детском возрасте причиной его могут быть аномалии почечных канальцев, из которых нарушается отток мочи.
Это широко распространённое заболевание. Чаще возникает у лиц женского пола. Это объясняется анатомо-физиологическими особенностями мочеполовых органов (короткий и широкий мочеиспускательный канал, близость к нему влагалища, заднего прохода), благодаря которым инфекция легко проникает в мочевой пузырь.
У детей чаще отмечается нарушение опорожнения мочевого пузыря функционального характера. Малыши, увлекаясь игрой, нередко забывают своевременно опорожниться. Искусственное сдерживание мочеиспускания может привести к стойким функциональным нарушениям и созданию условий для проникновения в него инфекции из мочеиспускательного канала.
Это воспаление мочеиспускательного канала. Частота встречаемости его у лиц мужского пола выше, чем у женского. Это связано с особенностями мочеполовых органов. У девочек значительно меньшая длина мочеиспускательного канала — это способствует быстрому проникновению воспалительного процесса в мочевой пузырь и развитию его воспаления, а уретрит в этих случаях может остаться незамеченным.
Поэтому при таких состояниях очень важную роль играет именно выпаивание (необходимо давать много пить крохе).
Окрашивание урины в тёмно-коричневый цвет свидетельствует о избытке в ней жёлчных пигментов. Это явление чаще всего возникает при гепатитах, камнях в жёлчном пузыре.
При выявлении изменения цвета мочи или появления её мутности необходимо обратиться к врачу, а он уже будет решать, есть или нет повод для беспокойства.
Фото: https://pixabay.com/photos/blood-test-urine-test-medical-527617/
Диагностические процедуры играют важную роль для определения многих болезней, связанных с изменением свойств урины. Первым анализом, который назначается врачами при изменении её окраски или появлении мутности, является общий анализ мочи (ОАМ).
Своевременное проведение диагностических процедур и назначение правильной терапии является залогом успеха.
Важным при сборе мочи для различных анализов является:
- соблюдение гигиенических процедур, а именно – подмывание ребёнка;
- перед сбором материала не должно быть тяжёлых физических нагрузок, стресса, жирной, жаренной и острой пищи в меню малыша, соблюдался режим сна и бодрствования;
- при употреблении медикаментов необходимо обязательно сообщить врачу;
- между сбором и доставкой материала в лабораторию должно пройти не более 1,5 – 2 часов;
- собирать утреннюю урину;
- использовать для этого стерильную одноразовую ёмкость;
- перед сбором её в контейнер необходимо выпустить небольшое количество урины в унитаз, а после, не касаясь кожного покрова, набрать анализ (это правило касается ОАМ);
- хранить её при температуре не более 18 °C.
Наиболее часто применяемыми методами исследования для выявления патологий, связанных с изменением урины, являются:
- общий анализ мочи;
- общий анализ крови (для выявления воспалительных процессов и признаков общей интоксикации),
- проба Нечипоренко;
- проба Зимницкого;
- трёхстаканная проба мочи;
- ультразвуковое исследование, компьютерная томография и магнитно-резонансная томография органов мочевыделительной системы.
В первую очередь необходимо обратиться к педиатру, а он, в случае необходимости, направит к урологу, нефрологу, хирургу или другому узкому специалисту.
Если Вы обнаружили осадок в моче у ребенка или изменение её цвета – это не всегда является поводом для беспокойства. В первую очередь оцените:
- Как давно ребёнок опорожнил мочевой пузырь?
- Были ли у него погрешности в питании?
- Как хранилась урина и при какой температуре?
- Были ли у крохи какие-то стрессы, тяжёлые физические нагрузки?
- Сколько жидкости малыш выпивает за сутки?
- Есть ли у него какие-либо другие проявления заболеваний, и нарушилось ли общее его состояние?
Только проанализировав всё это, можно принимать решение о дальнейшем своём поведении.
С помощью урины можно диагностировать множество болезней, так как она является продуктом жизнедеятельности человека. Основным компонентом её является вода (90-95%), но вместе с ней из организма выводятся продукты распада, токсины, шлаки, гормоны и другие вещества. Именно поэтому она играет большую роль в диагностике многих патологий.
При обнаружении помутнения урины, изменения её окраски или выпадения осадка понаблюдайте за состоянием малыша и подумайте над тем, что могло спровоцировать это явление.
Берегите своих детей! Не забывайте о профилактических осмотрах, так как часто именно там выявляется множество патологий!
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
источник
Любое изменение мочи для заботливых мам имеет огромное значение, а мутная густая моча с осадком у ребенка становится поводом для проверки его здоровья. Следует знать, что это далеко не всегда плохой признак. Все зависит от того, что именно привело к изменению прозрачности жидкости.

В 2 года приученный к горшку ребенок контролирует позывы к мочеиспусканию. Поход “по-маленькому” происходит реже, чем при ношении подгузников, поэтому есть время для скопления большего количество урохрома – пигмента, который придает урине светло-желтый цвет. Моча может помутнеть, если оставить горшок открытым. Контакт с воздухом способствует разложению биоматериала и размножению микроорганизмов, и через 20-30 минут его физические свойства начинают меняться. То же самое происходит с мочой за ночь, поэтому появление мутноватой урины утром после похода в туалет является абсолютно нормальным явлением.
Принято считать, что съеденное выводится кишечником, а выпитое – с мочой, но это не совсем так. Дело в том, что многие вещества всасываются в кровь уже в желудке, а оттуда проходят через почечный фильтр, минуя кишечник. Следует проверить, не съел ли ребенок много фруктов и овощей белка, молока, продуктов, содержащих белок .
Мутность мочи объясняется присутствием в ней таких клеточных элементов, как лейкоциты, эритроциты, бактерии, эпителиальные клетки, уратные, фосфатные или оксалатные соли, белок.
Эти частицы могут оседать или плавать в урине в виде нитей, крупинок и взвесей. Иногда они видны как белые хлопья в моче у ребенка.
Ураты образуются при переработке мяса, фосфаты – в ходе усвоения молока и молочных продуктов, а оксалаты – после употребления фруктов и овощей, богатых витамином C.

Оксалатурия является проявлением таких нарушений, как гиповитаминоз (нехватка витамина B6), дефицит магния, болезнь Крона, сахарный диабет, хронический пиелонефрит, нарушение обмена веществ.
При фосфатурии с мочой выделяется много фосфатных солей кальция и магния. Такое часто наблюдается, когда повышена кислотность желудочного сока, что приводит к нарушению минерального обмена.
При уратурии (повышенное выделение мочевой кислоты) осадок приобретает кирпично-красный оттенок.
Для появления осадка в моче у ребенка есть несколько причин. Потерять свою прозрачность урина может за счет крови, песка, гноя, слизи, белка и т.д. Источником патологических примесей могут быть сами почки и другие органы, у которых нарушены функции. К почечным причинам относятся следующие заболевания:
- Мочекаменная болезнь у детей редко протекает в виде типичной почечной колики. Чаще всего мелкие камни и песок отходят вместе с мочой. Спровоцировать их продвижение может физическая нагрузка, много жидкости, воздействие вибрации. При этом выталкивание и вымывание конкрементов вызывает довольно болезненные ощущения при мочеиспускании. Камни могут повреждать мочевые пути и стать причиной появления крови в моче.
- Воспалительные заболевания почек (гломерулонефрит, пиелонефрит), когда с мочой выделяется белок крови или гной (смесь погибших лейкоцитов и бактериальных клеток). Эти примеси могут выглядеть как белый сгусток или пена, при этом ощущается сильный запах аммиака, иногда даже гнилостный.
- Инфекция мочевых путей. Девочки чаще страдают циститом (воспаление мочевого пузыря), а мальчики – уретритом (воспаление мочеиспускательного канала). При этом в моче может определяться воспалительная слизь или гной, а при микроскопическом исследовании – эритроциты, лейкоциты, эпителиальные клетки.
- В подростковом возрасте моча может помутнеть из-за нарушения гормонального баланса.
- Большинство антибиотиков удаляется из организма вместе с уриной. Проходя через почечные канальцы, они могут нанести повреждения, вызвав отделение эпителиальных клеток и попадание их в мочу, что проявиться мутью. Этот побочный эффект, известный у аминогликозидов и некоторых цефалоспоринов, называется нефротоксичностью.

Все остаточные продукты обмена веществ с целью их удаления из организма кровью доставляются в почки и попадают в мочу. Некоторые патологические причины непрозрачной концентрированной мочи, не связанные с нарушением функции почек:
- При острых респираторных заболеваниях часто наблюдается лихорадка. Высокая температура тела способствует разрушению не только вирусов, но и собственных клеток. Все эти погибшие элементы могут выводиться с мочой.
- Инфекционные болезни проявляются рвотой, поносом, лихорадкой и в итоге приводят к обезвоживанию (сальмонеллез, энтерит, ротавирусная инфекция и т.д.).
- При ожогах тканей в организме накапливается много свернувшегося белка, который выводится почками и образует мочевой налет.
- Болезни печеночно-желчной системы, когда продукты распада гемоглобина не проходят должную обработку.
- Отравления, когда происходит разрушение большого числа эритроцитов и выделение из них белка гемоглобина, попадающего в мочу.
- Жировой гепатоз (замещение печеночной ткани жировой) наблюдается не только у взрослых, но и у детей, случиться может даже с годовалым ребенком. Моча, содержащая много жира (липурия) слабо окрашена, но довольно мутная и пенистая.
- Чрезмерное употребление аптечных витаминов. Их излишек выводится с мочой.
Есть несколько важных признаков, по которым можно определить является ли мутная моча у ребенка симптомом какого-либо заболевания:
- плохое самочувствие малыша, т.е. сочетание с другими жалобами (боль в животе, повышение температуры тела, болезненное и частое мочеиспускание, ощущение неполного опорожнения мочевого пузыря, похудание и т.д.),
- прозрачность мочи не восстанавливается в течение дня или ближе к вечеру,
- в урине присутствуют инородные тела и примеси в виде нитей,
- от выделений исходит неприятный запах.

После того, как придут данные анализа, и врач установит причину, назначается к лечение. Обычно при воспалении почек из лекарств применяют антибиотики и уросептики, назначают обильное питье и нормализуют диету. Если причина – ротавирусная инфекция, то нужно принять меры по предупреждению обезвоживания, дать жаропонижающие препараты. Иногда для точной диагностики необходимо сдать анализ крови, сделать УЗИ органов брюшной полости.
источник
Лабораторные исследования мочи дают ценную информацию о работе органов мочевыделительной системы и всего организма в целом. Без проведения анализов внешний вид мочи также может показать наличие проблем или отклонений в работе внутренних органов. Мутная моча у ребенка должна обеспокоить родителей. Заметив данное явление, благоразумнее всего немедленно прийти к врачу для обследования. Лечить заболевание на начальной стадии значительно легче, чем когда она перешло в разряд хронической патологии.
Организм малыша на разных этапах взросления приспосабливается к новому питанию и изменяющимся внешним условиям. Такие изменения могут спровоцировать отклонения от нормы во внешнем виде мочи. В некоторых ситуациях причин для беспокойства нет, другие же состояния организма ребенка требует лечения.
Мутная моча у малыша может появиться уже в первые дни после рождения. Такая ситуация считается нормальной и не должна вызывать беспокойства у родителей. Как правило, цвет и прозрачность урины младенцев приходит в норму в течение пары дней.
У грудных младенцев помутнение мочи и некоторые изменения в каловых массах происходят, когда одно или несколько кормлений грудью заменяют прикормом. Подобные процессы связаны с изменениями в составе питания и приспособлением организма малыша к новым продуктам.
Кода ребенок становится более взрослым и зрелым, установить, что спровоцировало появление мутности или осадка в урине представляется уже более сложной задачей. Наиболее вероятными причинами называют следующие:
- неправильные условия для сбора образца. Если после сбора урина продолжительное время стояла на открытом воздухе, то ее физические свойства могли измениться из-за размножения и активности микроорганизмов и постепенного разложения входящих в состав веществ. Для правильной оценки мочи необходимо собрать образец в утреннее время в специальный чистый контейнер с плотно закрывающейся крышкой. Доставить в лабораторию собранный анализ необходимо в максимально сжатые сроки. Если родители хотят самостоятельно оценить степень прозрачности мочи, делать это необходимо сразу после сбора образца;
- употребление некоторых продуктов. В тех случаях, когда ребенок не жалуется на болезненные ощущения и у него не наблюдаются изменения в поведении (то есть отсутствуют необъяснимое беспокойство и тревожность), велика вероятность, что изменения были вызваны присутствием в рационе таких продуктов, как петрушка, щавель, сливы, инжир и виноград;
- недостаточное количество питья в виде чистой воды. Для нормального функционирования и развития детского организма ребенок должен выпивать около 50 мл воды на каждый кг веса. Если данная норма не соблюдается, малыш может страдать от обезвоживания, симптомом которого и становится мутная моча;
- избыток витаминов. При избыточной витаминизации может появиться аллергическая реакция на кожных покровах, а также нарушения работы печение, что проявляется через потемнение и помутнение мочи;
- соли в моче. У ребенка 3 лет мутная моча указывает на наличие в ней уратных, фосфатных и оксалатных примесей. Причина заключается в несбалансированном рационе малыша и присутствия в нем чрезмерного количества молочных продуктов, мяса, а также фруктовых, овощных соков и пюре. Соли в урине появляются после длительного лечения некоторыми антибиотиками.
В вечернее время мутная урина может появиться и у абсолютно здорового ребенка. Специалисты связывают данное явление с утомлением организма после целого дня активности. Не стоит беспокоиться, если у чада помутнение мочи имеет эпизодический характер, а в остальное время она светлая и имеет привычный желтый оттенок.
Заметив у ребенка в моче белый осадок, резкий запах, следы слизи, следует как можно скорее обратиться к специалисту, чтобы провести полную диагностику и поставить точный диагноз. На основании выявленных симптомов и результатов лабораторных анализов врач имеет возможность точно определить заболевание, которое вызвало появление тревожных симптомов, в том числе и мутность мочи.
В представленной ниже таблице перечислены болезни, которые зачастую становятся основной причиной изменения физических характеристик урины. Каждый недуг сопровождается появлением ряда других неприятных симптомов, которые помогают идентифицировать болезнь.
| № п/п | Название болезни | Симптомы | Лечение |
| 1. | Острые респираторные заболевания | Повышение температуры тела, провоцирует появление мутной урины с осадком. | Лечение направлено на устранение неприятных симптомов, повышение защитных свойств организма и иммунитета. После симптоматической терапии моча приобретает нормальны вид. |
| 2. | Воспалительные процессы в органах мочеполовой системы | Увеличение температуры тела, режущие или тупые боли в области почек, мочевом пузыре или влагалище, в зависимости от того, где локализуется проблема. | Из-за воспалительного процесса в урине повышается численность эритроцитов и лейкоцитов. Они и становятся причиной изменения ее цвета и плотности. |
Лечение направлено на устранение воспаления и налаживания работы органов.
У ребенка 2 лет мутная моча может обнаружиться вследствие врожденных аномалий в строении почек, которые были не сразу выявлены. Из-за особенностей строения моча застаивается в мочевике. Иногда происходит такое явление, как забрасывание урины в мочеточники. Из-за этого в урину попадает большое количество бактерий и лейкоцитов из пораженных почечных канальцев.
Если имело место отравление, то изменение прозрачности могло стать следствием интоксикации организма и поступления в мочу эритроцитов в большом количестве. Гематурия зачастую возникает из-за сбоя работы печени. Чтобы нормализовать функционирование данного органа и как можно быстрее улучшить состояние ребенка, следует обратиться за консультацией к врачу. В данной ситуации требуется устранение последствий интоксикации, а также соблюдение особой диеты.
В случаях, когда у ребенка в течение продолжительного времени наблюдается помутнение мочи и появление неприятного запаха, следует пройти осмотр у нефролога. Особенно не стоит медлить с визитом к врачу, если ухудшается состояние и самочувствие ребенка, а также отмечается ухудшение аппетита и общая слабость.
Специалисты для выявления проблемы, как правило, назначают прохождение ряда диагностических мероприятий. Следующие лабораторные исследования помогут установить точные причины помутнения мочи:
- общий клинический анализ мочи. Отображает физические и химические свойства собранного образца, состав урины и наличие в ней осадка;
- взятие проб мочи по методу Нечипоренко. При помощи данного способа осуществляется подсчет форменных элементов урины в 1 мл образца;
- исследование мочи по методу Зимницкого. Анализ предназначен для определения способности организма ребенка накапливать мочу;
- биохимическое исследование крови. Помогает оценить работу почек, печени и вовремя выявить почечную недостаточность;
- УЗИ органов мочевыделительной системы.
Чтобы получить максимально точные результаты исследования мочи родителям предстоит аккуратно и правильно собрать образцы. Чем взрослее ребенок, тем легче родителям будет объяснить необходимость проведения непонятных малышу манипуляций. С маленькими детьми придется немного повозиться. Во время сбора образцов необходимо соблюдать следующие правила:
- в аптеке следует приобрести стерильный контейнер для образца;
- перед сбором биоматериала осуществляется тщательный туалет внешних половых органов ребенка;
- ребенка садят на туалет или горшок, при этом удерживают контейнер для мочи так, чтобы в него попадала урина;
- после того как небольшое количество мочи выйдет в горшок или унитаз следует подставить контейнер и наполнить его оставшейся мочой;
- наполненную емкость плотно закрыть и как можно скорее доставить образец в лабораторию.
Сложность сбора мочи у младенцев состоит в том, чтобы поймать момент, когда ребенок хочет помочиться. Ни в коем случае нельзя собирать мочу сначала в горшок и потом переливать ее в стерильный контейнер. Выжимать мочу из памперса или пеленки также нельзя. В таком случае образец станет непригодным для исследования, а результаты полученного анализа не дадут достоверной информации о том, что именно происходит в организме.
источник

На цвет выделений влияют продукты питания, принимаемые накануне лекарственные препараты. Родители, которые следят за здоровьем своего малыша, заметят подобные изменения сразу. Если оттенок и состояние выделяемой мочи у ребенка изменились один раз, и до этого малыш ел, например, свеклу, поводов для беспокойства нет.
Детская моча должна быть светлая с оттенками желтого, прозрачная, без посторонних примесей.
Детская моча изменяет цвет в зависимости от активности. Ребенок может мочиться мутноватой мочой после сна. Если больше не наблюдается никаких патологических симптомов, на это не следует обращать внимание. Мутная моча бывает и у абсолютно здоровых малышей с утра. Одним из факторов мутности мочи может быть обезвоживание организма, нехватка питья. Детскому организму требуется вода из расчета 50 мл на килограмм веса.
Это естественные причины помутнения мочи у ребенка.
Однако непривычный цвет часто сигнализирует о серьезных проблемах со здоровьем. При этом в моче обнаруживается белок, превышение нормы лейкоцитов, эритроцитов.
Основные факторы, почему наблюдается мутная моча у ребенка:
- пиелонефрит;
- обезвоживание;
- длительный прием медикаментов, особенно антибиотиков;
- диабет;
- переизбыток витаминов;
- цистит;
- желтуха паренхимальная (моча мутная и темная);
- избыточное содержание солей.
Изменения прозрачности мочи у детей при некоторых распространенных заболеваний:
| Состояние мочи (прозрачность) | Патология |
|---|---|
| светлая моча, красного оттенка | травма мочевого пузыря, гломерулонефрит |
| мутная, темная моча | тяжелые ожоги, обезвоживание |
| мелкий песок в моче у ребенка | камни в мочевыделительных органах |
| мутная моча с примесями гноя, хлопьями | пиелонефрит |
| зеленоватая моча | гепатит |
Ребенка нужно непременно показать врачу и сдать дополнительные анализы при появлении таких симптомов:
- жжение;
- болезненные ощущения в животе;
- лихорадка;
- мутность не проходит длительное время.

Бесцветность выделений сохраняется до первого прикорма. После под влиянием потребляемых продуктов выделения могут принимать оттенки от пшеничного до янтарного.
Вместе с помутнением мочи может проявиться осадок. По форме и происхождению он бывает органическим, кристаллическим и хлопьевидным. Немного мутная моча с осевшими кристаллами показывает увеличение солевой концентрации. Такое состояние может вызвать развитие мочекаменной болезни, камней и песка в почках. Органические клетки оседают при наличии инфекций мочеполовой системы. Часто это отслоившиеся клетки эпителия. Мутный осадок с белыми хлопьями у ребенка требует дополнительного анализа суточных выделений для выявления патологии.
Появление мутности, сопровождаемое осадком может свидетельствовать о сахарном диабете. Признаком этого будет сладковатый запах мочи, который нельзя не заметить. Необходима консультация врача, который назначит медикаментозное лечение с инъекциями инсулина, откорректирует питание.
Иногда причиной изменения цвета мочи у ребенка, мутности становится механическая желтуха. Вследствие распада гемоглобина выделения приобретают пивной оттенок. Желто-зеленый цвет урины означает наличие печеночных колик. При гепатите у ребенка моча выделяется очень темной (почти коричневой) из-за выведения излишков желчи.
О развитии воспаления в мочевыводящих путях свидетельствует изменившийся цвет выделений, помутнение, появление песка, хлопьев, крови, слизи. Часто причиной воспалений становятся простуды, перенесенные инфекционные заболевания.
Основным показателем заболеваний почек является моча с осадком, одновременно в анализе мочи ребенка обнаруживается вымываемый из организма белок. Из этой группы болезней почек у детей чаще встречается пиелонефрит. Возможны гломерулонефриты, когда клетки иммунной системы негативно воздействуют на почки, вызывая разрушение органа.
Мочеиспускание хлопьями сопровождает воспаления мочевого пузыря и мочеточника. Часто это цистит у девочек. Инфекция может развиваться при врожденных патологиях. Застой или обратный ток мочи является основным фактором, вызывающим развитие патогенной микрофлоры, соответственно помутнение и изменение цвета.
Воспалительные процессы, сопровождающие повышением температуры, могут вызвать мутность мочи, окрашивание мочи в темные цвета. Тяжелые инфекционные поражения сопровождаются болезненными ощущениями, резью, наличием в выделениях хлопьев, гноя. Моча приобретает резкий неприятный запах.
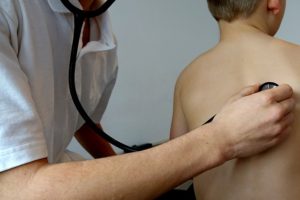
Самый информативное исследование для определения обменных процессов, состояния мочеполовой системы – общий анализ мочи. Анализируется количество мочи, ее состав, цвет, наличие примесей. Для анализа нужна утренняя порция мочи ребенка. После проведенного обследования специалист может назначить дополнительные анализы мочи для уточнения диагноза:
- проба по Зимницкому, анализ мочи по Нечипоренко;
- бакпосев мочи для обнаружения инфекционных возбудителей;
- УЗИ почек, мочевого пузыря;
- урография.
Когда помутнение мочи можно напрямую связать с питанием, достаточно откорректировать рацион ребенка. Если добавляются боли при мочеиспускании, высокая температура, озноб, вялость, осадок, хлопья в моче, следует обратиться за консультацией к специалисту.
Терапевтические меры направлены на лечение основного недуга. Комплексное воздействие включает прием медикаментов, нормализацию образа жизни, правильное питание, профилактику обострений. При воспалении назначаются противовоспалительные препараты, при инфекциях – антибиотики.
Правильный рацион важен для снятия нагрузки на почки. Строго исключить следует полуфабрикаты, консерванты, сладкую газировку, продукты с красителями. Повысить иммунитет помогут назначенные доктором витаминные комплексы, рекомендованные для определенного возраста. Важно обеспечить необходимый режим питья, употреблять достаточное количество жидкости.

- потребление воды в достаточном для определенного возраста количестве;
- правильное питание (умеренное потребление мяса, кислых фруктов, щавеля, молочных продуктов, соли);
- тщательная гигиена наружных половых органов;
- важно своевременно опорожнять мочевой пузырь;
- закаливание, мероприятия для повышения иммунитета, одновременно нужно избегать простудных заболеваний.
К негативным факторам, вызывающим воспалительные процессы мочеполовой системы относится купание в водоемах с грязной водой, переохлаждение, тяжелые физические нагрузки, синтетическая одежда, прием антибиотиков без контроля врача. Своевременно начатое лечение поможет не запустить заболевание, избежать дальнейших рецидивов.
Научный сотрудник Лаборатории профилактики нарушений репродуктивного здоровья работников НИИ Медицины труда им. Н.Ф. Измерова.
источник