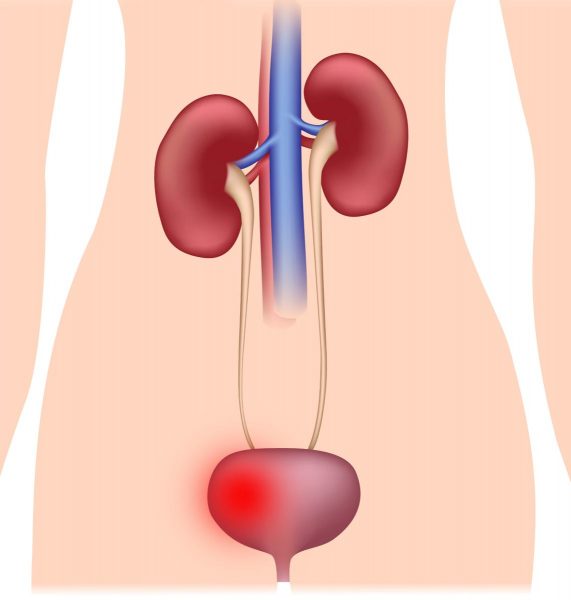
Мочу на анализ сдают все — и здоровые, и больные. По ее составу доктор постарается сделать выводы о состоянии ребенка. У родителей направление на анализ мочи вопросов не вызывает.
Вопросы появляются, когда надо собрать материал для исследования, а также потом, когда на руках оказывается бумажка с массой непонятных символов, букв и цифр. Доктор Комаровский рассказывает, какой анализ считается нормальным, и что могут означать отклонения от норм.
От того, правильно ли будет собран материал для лабораторного исследования, зависит, каким будет состав мочи. Комаровский не советует пользоваться для сбора пустыми баночками, которые раньше были тарой для продуктов питания или лекарств.
Использовать следует специальные банки, пластиковые или стеклянные, которые продаются в любой аптеке. Дно у емкости должно быть плоским, крышка — плотной. На момент сбора мочи следует проверить, чтобы банка была сухой и чистой, чтобы на ней не оставалось следов моющих средств.
Ребенка перед сбором мочи надо тщательно подмыть с мыльным раствором. Собирать следует всю утреннюю порцию мочи целиком. Привезти баночку в лабораторию нужно не позднее, чем через полтора часа после сбора.
В полученном на руки бланке результата, если он составлен по всем правилам проведения клинического анализа, будет очень много важной и не очень важной информации.
В процессе исследования лаборант оценит:
- цвет мочи и прозрачность;
- запах;
- плотность;
- химическую реакцию в отношении pH;
- наличие или отсутствие белка;
- уровень глюкозы;
- кетоновые тела (ацетон в моче);
- наличие или отсутствие желчных пигментов;
- состав мочевого осадка (эритроциты, лейкоциты, цилиндры, эпителиальные клетки, соли).
Он зависит от того, что ребенок ел, пил, принимал ли медикаменты. Некоторые антибиотики окрашивают мочу в красный, а съеденная накануне свежая морковь — в оранжевый. Но цвет иногда говорит и о возможном недуге. Так, у детей с сахарным диабетом моча почти прозрачная, бесцветная, а у ребенка с желтухой она насыщенно желтая. Но на основании одного только цвета никто диагнозы ставить не будет.
Нормальная моча прозрачна. Мутнеть она начинает через некоторое время, поскольку выпадает осадок, иногда в виде хлопьев. Если только что собранная моча мутная, это «сигналит» о наличии в ней лейкоцитов, большого количества солей. В любом случае следует разбираться дальше, выводы делать рано.
Этот показатель не представляет особой клинической ценности, а потому его часто вообще не вписывают в бланк исследования. Но родителям следует знать, что моча, которая имеет запах фруктов (витаминов) часто появляется после приема витаминов, а также при сахарном диабете.
Если жидкость сильно пахнет аммиаком, это может быть признаком нарушения обмена веществ.
Этот показатель представлен в числовом значении, которое будет символизировать относительную плотность — концентрацию всех остальных веществ в жидкости. В норме, у ребенка до полугода должны стоять значения 1,002-1,004. Ребенок до 1 года — 1,006-1,010. В моче ребенка от 3 до 5 лет нормальной считается плотность 1,010-1,020. В 7 лет норма несколько расширятся — 1,008 — 1,022, а у ребенка в подростковом возрасте — 1,011 -1,025.
Отклонения от нормальных цифр может говорить о нарушении функции почек. Часто родители в бланке исследования в разделе «Плотность» видят нечто совсем невнятное – «м. м» или «мал. м», «мало м». Это означает, что представленный образец был недостаточным по объему для определения плотности, так как в специальный прибор нужно заливать не менее 50 мл жидкости.
Нормальная моча совершенно здорового ребенка дает слабокислую реакцию. Любые отклонения этого параметра настораживают врача. Если моча дала более выраженную или высокую кислую реакцию, это может быть последствием употребления в пищу большого количества белков, голодания, перенесенной лихорадки. Если моча дает щелочную реакцию, это зачастую вполне закономерные последствиея диеты без мяса, недавней сильной многократной рвоты, хронических болезней мочевых путей. Норма — pH=5,0-7,0.
В норме белка в моче не должно быть. Точнее, его там настолько мало, что реактивы не в состоянии уловить следы белка. Если это так, то лаборант в соответствующей графе бланка ставит «-». Если белок обнаружен, выясняется его количество. Наличие белка называется протеинурией. Функциональное нарушение (не требующее лечения) имеет вполне безобидные причины — ребенок ест много белка, у него недавно был или есть жар, он пережил стресс.
Патологическая протеинурия может говорить о серьезных заболеваниях почек, недостаточности кровообращения.
Если с ребенком все нормально, то сахар в моче отсутствует. Исключение составляют случаи, когда малыш перед сдачей анализа в большом количестве поел чего-то сладкого. В этой графе в полученной из лаборатории бумаги будут стоять цифры. Нормальные показатели — от 8,8 ммоль/литр до 9,9 ммоль/литр. Ваше число, находящееся в этом диапазоне, говорит о том, что все в порядке. Повышение этого порога обычно наблюдается у детей с сахарным диабетом, а понижение — у деток с воспалительным процессом в тканях почек.
В нормальном состоянии их нет. Но если кетоновые тела обнаружены, и в графе стоит «+», пугаться не стоит. Эта «находка» – свидетельство того, что нарушен обмен углеводов и жиров, а такое у детей бывает довольно часто. Из-за некоторых особенностей обмена веществ, кетонурия (наличие кетоновых тел) у детей случается при стрессе, усталости, при повышенной температуре.
Если ребенка недавно сильно рвало, если в его рационе недостаточно углеводов, если он голодает, то с большой долей вероятности в этом разделе бланка родители увидят «+».
Если насыщенный желтый или оранжевый цвет мочи насторожил лаборанта, он обязательно более тщательно изучит, нет ли в жидкости пигментов желчи — билирубина, уробилина и др. Если во всем виноваты съеденные продукты или желтые витаминки, то пигментов не обнаружится. Они появляются в моче только тогда, когда у ребенка развивается гепатит или желтуха.
Их находят в осадке мочи после того, как его пропустят через центрифугу. При этом полученный материал лаборант будет изучать в микроскоп. Круглая картинка перед его глазами — это то самое «поле зрения», которое и будет указано в бланке. Если, лейкоциты единичные, будет написано «2-6 в поле зрения» (или 2-6 пзр). Диапазон указывают для того, чтобы картина была наиболее полной — в одной части поля зрения клеток насчитали две, а в другой, сдвинув микроскоп в сторону -шесть.
Если лейкоциты в моче к ребенка сильно повышены, анализ часто выглядит так – «лейкоциты на все поле зрения» или «на ½ пзр». Это может означать как наличие серьезного воспалительного процесса в организме, так и элементарные ошибки при сборе мочи (забыли подмыть ребенка).
Нормальные значения лейкоцитов в моче – 5–7 пзр (у мальчиков), 7-10 пзр (у девочек).
Этих кровяных телец, как и гемоглобина, в моче быть не должно, разве что в единичных количествах. Если крови нашли больше, лаборант не только поставит «+», но и напишет, сколько в поле зрения эритроцитов он насчитал, и какой вид они имеют — измененные или нет. Незначительно количество говорит о том, что мочевые пути «поцарапаны» солями при прохождении мочи по ним. При положительном анализе, доктор назовет это «гематурией», и заподозрит у ребенка цистит, нефрит или мочекаменную болезнь.
Если эритроцитов так много, что моча имеет выраженный красный кровяной цвет, это нередко говорит об опухолях почек, гломерулонефрите, геморрагической лихорадке и других очень серьезных и неприятных недугах. Нормы кровяных телец в моче — единичные клетки от 0 до 2 не в каждом поле зрения (в бланке это выглядит как «ед. 0-2 не в кажд. пзр).
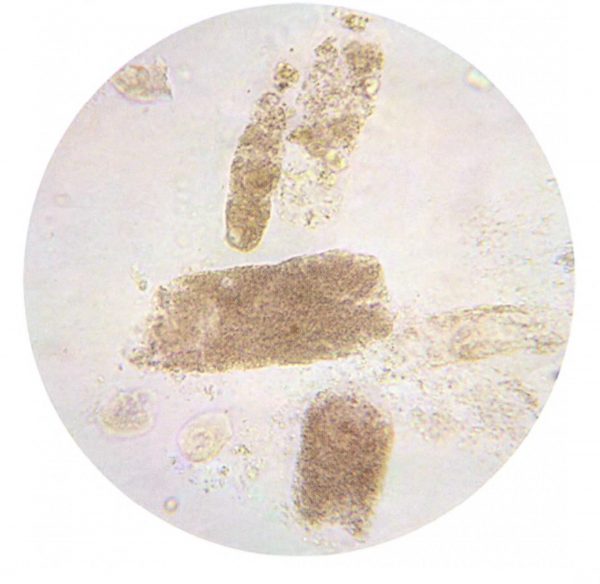
Это не отдельный вид клеток или солей, а скопление разных веществ, в том числе жира и почечного эпителия в канальцах почек. Когда такие скопления выходят, они имеют форму цилиндров. Лаборант подсчитает, сколько их и какого они происхождения. Гиалиновые цилиндры — от скопления белка, лейкоцитарные — лейкоцитов, зернистые — почечный эпителий, а кровяные — эритроциты.
В норме их содержание оценивается как единичное, при патологическом увеличении врач заподозрит различные почечные недуги.
Их лаборант будет искать в мочевом осадке. В анализах с кислой pH с большой долей вероятности будут присутствовать ураты. В моче, дающей щелочную реакцию обязательно будут найдены фосфаты, а иногда даже аморфные фосфаты. Оксалаты могут быть найдены и там, и там, и ни о чем тревожном это не говорит. Просто ребенок поел что-то кислое, например, яблоки, виноград, апельсины или свеклу. А вот оксалаты кальция в большом количестве наведут доктора на мысли о мочекаменной болезни, на то, что у ребенка вполне вероятен «песок» в почках или мочевых путях.
Нитриты бывают найдены в осадке, если у ребенка есть воспалительные процессы мочевыводящей системы или почек, вызванные бактериями, кишечными палочками и клебсиеллами. Поэтому, если лаборант напишет, что в моче найдена эшерихия коли, то доктор будет вправе назначить сильные антибиотики.
Анализ мочи по Сулковичу позволяет определить количество и качество кальция в моче ребенка. Такой параметр определяют не у всех, а только в том случае, если есть основания полагать, что ребенок плохо усваивает кальций или стремительно его теряет.
Об анализе мочи также рассказывает доктор Комаровский в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
На первый взгляд, кажется, что анализ мочи — это обычное дело, но на самом деле собрать мочу правильно у ребенка и сделать анализ, вот это настоящее искусство. Если раньше для того, чтобы собрать мочу у полугодовалого ребенка, приходилось ваткой промачивать подгузник или выкладывать голенького ребенка на пленку для того чтобы тот пописал, то сегодня есть простые и дешевые мочеприемники. Очень часто, инфекции мочевыводящих путей имеют вялотекущее течение, поэтому не сразу удается поставить адекватный диагноз. После того как моча была собрана в течение полутора часов ее нужно доставить в лабораторию. Там врач — лаборант проводит исследование мочи, и определяет физико-химические параметры: цвет, количество, запах, консистенцию мутность и т.д. Советы по сбору мочи и трактовке результатов дает доктор Комаровский.
Когда мы получаем на руки результаты анализа мочи, то не сразу понимаем, о чем там идет речь. Непонятные врачебные сокращения очень часто пугают родителей и порой безосновательно. Что такое поле зрения? Все мы в школе имели возможность рассматривать препараты под микроскопом, так вот как раз то, что мы видим в микроскоп, и является полем зрения. Лаборант, оценивая показатели мочи, отстаивает ее и берет материал для исследования. Наличие в моче лейкоцитов — один или два в поле зрения — это норма. Но те самые, инфекции мочевыводящих путей сопровождаются значительным увеличением количества лейкоцитов до 20-30 в поле зрения. Но бывают и такие случаи, когда эти клеточки полностью перекрывают собой все поле, поэтому в заключении фиксируется «лейкоциты на все поле зрения». Так же в анализе мочи могут присутствовать эритроциты, которые свидетельствуют о попадании крови в мочу. Это может быть следствием микротравмы (камешек проходит мочевыводящими путями и царапает слизистую), или заболеваний почек. Наличие сахара в моче — является признаком сахарного диабета и т.д. исходя из всей вышеизложенной информации, трудно не согласиться с доктором Комаровским в том, что общий анализ мочи или клинический анализ мочи может помочь в постановке диагноза. Что уж там говорить, в большинстве случаев анализ мочи можно расценивать как готовый диагноз. Появление ацетона в моче — это признак нарушения углеводного обмена, и не всегда диабета. Например, в том случае, когда в организме ребенка заканчиваются запасы глюкозы, и он начинает получать энергию из запасов жира. Такая ситуация может быть в том случае, когда организм ребенка потратил много энергии: температура, физическое переутомление и т.д. Так как сахарный диабет не редкость, то при наличии ацетона в моче нужно исключить в первую очередь данное заболевание.
Конечно же, собрать у ребенка среднюю порцию мочи невозможно, поэтому приходиться брать все что есть. От этого показатели данного анализа, могут немножко искажаться (подчеркиваем, незначительно), но в целом имеет место быть. Очень часто врачи пытаются себя перестраховать, поэтому назначаются дополнительные анализы помимо клинического.
Как правило, помутнение мочи происходит в результате длительного контакта ее с воздухом, и чем больше контактируемая площадь, тем быстрее происходит помутнение. Поэтому не стоит паниковать, и если у ребенка нет признаков инфекции мочевыводящих путей, этот критерий не берется во внимание педиатрами. Мутность мочи не является признаком патологии.
Связь между переохлаждением и рецидивами заболеваний прослеживается на протяжении не только детства, но и более взрослой жизни. Особенно чревато последствиями сидением на холодном, а так же общее переохлаждение. Имея дело с местным переохлаждением почек, стоит приготовиться к таким жалобам как: боль, нарушение мочеиспускания, дискомфорт в области почек, отечность лица и т.д.
источник
А также что означают лейкоциты и ацетон в моче у ребенка?
Мы продолжаем разговор об анализах, которые назначают любому ребенку. Сегодня самый известный детский врач, кандидат медицинских наук, популярный телеведущий Евгений Комаровский расскажет о клиническом анализе мочи, а также о признаках инфекции мочевыводящих путей.
Клинический анализ мочи – это обязательное обследование не только при болезнях, но и при любом клиническом обследовании. Здоровые дети сдают мочу один-два раза в год, а также во время профилактических осмотров – например, перед поступлением в детский сад или школу. Иногда этот анализ назначают и по показаниям – например, если у ребенка повышена температура или боли внизу живота. В этом случае исследование мочи поможет вовремя диагностировать или, наоборот, исключить инфекцию мочевыводящих путей, а иногда и охарактеризовать состояние других систем организма. Вот почему пренебрегать этим анализом нельзя.
- Мочу собирают в стерильную, герметически закрывающуюся баночку. Такие продаются в любой аптеке и стоят недорого. Это удобно, а использование специальной тары точно не повлияет на результат анализа.
- Если такой баночки под рукой нет, найдите стеклянную или пластиковую посуду с плоским дном, хорошенько вымойте, прополощите, чтобы на ней не осталось следов моющего средства, и высушите.
- Когда мочу нужно собрать у совсем маленького ребенка, лучше использовать так называемые мочеприемники. Они крепятся к половым органам малыша, и маме уже не нужно стоять над ним с баночкой, стараясь «не упустить момент».
- На анализ сдают утреннюю порцию мочи. Перед этим половые органы нужно тщательно вымыть.
- Иногда врачи просят собрать среднюю порцию мочи. Сделать это у маленьких детей практически невозможно, но помните: несоблюдение этого правила незначительно снизит достоверность анализа, но не его информативность.
- Собранная моча должна быть доставлена в лабораторию в течение полутора часов.
Итак, какие характеристики мочи исследуют в лаборатории и что они означают.
1. Физико-химические свойства мочи
Это ее цвет, прозрачность, относительная плотность и другие параметры.
- цвет должен быть от соломенно-желтого до янтарно-желтого;
- моча должна быть прозрачной;
- ацетона нет;
- удельный вес – от 1002 до 1030;
- желчных пигментов нет;
- реакция (pH) слабокислая или нейтральная;
- белок – до 0,033 г/л;
- сахар отсутствует либо есть только его следы.
Любые отклонения могут указывать на то или иное заболевание. В норме анализ не обнаружит в моче ни билирубина, ни гемоглобина, ни кетоновых тел, ни глюкозы, ни нитритов. Наличие ацетона может говорить как о сахарном диабете, так и о нарушениях углеводного обмена, когда у ребенка в организме заканчиваются запасы глюкозы, и он начинает брать энергию из запасов жира.
2. Исследование осадка мочи
При различных заболеваниях мочевыводящей системы в моче встречаются элементы почечного эпителия, форменные элементы крови – эритроциты и лейкоциты, а также мочевые цилиндры.
Нормальный анализ должен выглядеть так:
- плоский эпителий – единичный;
- эпителий мочевых канальцев (почечный) отсутствует;
- лейкоциты: у мальчиков – до 5-7 в п/зр, у девочек – до 7-10 в п/зр;
- эритроциты – ноль или единичные в поле зрения;
- цилиндры: гиалиновые – отсутствуют, зернистые – отсутствуют, зернистые – отсутствуют, кровяные — отсутствуют;
- соли – небольшое количество уратов или оксалатов.
– Лейкоциты – это клетки, которые борются с инфекцией, поэтому большое их количество свидетельствует об инфицировании организма, – объясняет Евгений Комаровский. – Обычно лаборант указывает количество лейкоцитов «в поле зрения», и выглядит это, например, так: «3 л. в п/зр». Наличие эритроцитов говорит о том, что в мочу каким-то образом попала кровь. Такое может случиться, если есть камни в мочевыводящих путях, какая-то травма или воспаление почек.
Еще один важный показатель, который исследуют при анализе мочи, – это бактерии. Они могут указывать на такие инфекции органов мочевыделительной системы, как пиелонефрит, уретрит, цистит. Определить вид бактерий и оценить их чувствительность к антибиотикам можно с помощью бактериологического посева мочи.
– При инфекции мочевыводящих путей доза антибиотика обычно намного меньше, чем при лечении других заболеваний, так как именно с мочой лекарство выходит из организма, а значит, точно окажется там, где нужно, – объясняет Евгений Олегович. – Но у такого лечения есть определенная схема, которой важно придерживаться. Дело в том, что после начала приема лекарств ребенку, как правило, сразу становится лучше. Но если мы в этот момент прекратим давать антибиотики, то оставшиеся бактерии размножатся вновь, но будут уже устойчивыми к конкретному лекарству, и лечение придется повторять.
Болезни почек и переохлаждение
Это действительно связано: при переохлаждении, особенно если ребенок посидел на чем-нибудь холодном, возникает спазм сосудов почек, нарушается способность почки фильтровать мочу, уменьшается давление мочи в мочевой системе, и это может способствовать развитию инфекции.
Современный метод диагностики
В продаже можно найти тест-системы, которые позволяют сделать анализ мочи в домашних условиях при помощи специальных полосок. Такие тест-системы вполне информативны, но стоят не очень дешево, поэтому массово не используются.
источник

Из всех имеющихся компонентов мочи особенно важно исследовать соли. Именно по их количеству и процентному соотношению врач может делать выводы о состоянии здоровья пациента, а также о работоспособности его мочевыделительных органов.
У ребенка в моче во время исследования можно выявить повышенное содержание кристаллов таких солей:
-
оксалаты;
- фосфаты;
- ураты;
- сульфаты;
- соли гиппуровой кислоты.
Из всех вышеперечисленных веществ анализ наиболее часто показывает завышенный уровень оксалатов.
После того, как будет определен тип солей, который имеет завышенные показатели, опытный специалист сможет сделать предварительные выводы о причинах развития данного состояния.
Дело в том, что каждый тип солей имеет свои причины повышения:
-
Оксалаты. Они возникают из-за различных патологий мочевыделительных органов, воспалительных процессов в организме, язвы желудка, отравления вредными веществами, избытка аскорбиновой кислоты и нехватки других витаминов в крови.
- Фосфаты. Их повышение может наблюдаться даже у здоровых детей. Например, из-за банального переедания или злоупотребления продуктами с высоким содержанием фосфора. В этом случае уровень PH в организме меняется, кислотность мочи уменьшается, а уровень фосфатов растет.
- Ураты. Основная причина их повышения – неправильное питание. А именно – употребление мясных продуктов и рыбы в большом количестве. Ситуацию может усугубить обезвоживание организма. Иногда повышение количества данных солей наблюдается при физической перенагрузке, патологиях органов пищеварения, некоторых заболеваниях крови.
- Сульфаты. Увеличение количества данных веществ связано с эндокринными нарушениями. В более редких случаях причиной патологии может быть чрезмерное употребление черники, ежевики, брусники, дынь или абрикосов.
- Соли гиппуровой кислоты. Их повышение наблюдается при нарушении толерантности к глюкозе, наличии камней в почках, сбоях в работе печени. Такое состояние может возникнуть при употреблении жаропонижающих препаратов, вегетарианском питании.

Обычно такое бывает при нарушении питания матери ребенка. Чрезмерное употребление соленой рыбы, крепкого чая и кофе, шоколада, грибов, цитрусовых, а также препаратов, в состав которых входит аскорбиновая кислота – все это может стать причиной патологических изменений в составе мочи малыша.
В более редких случаях повышение концентрации солей наблюдается при наличии патологий почек или воспалительных процессов в мочевике у грудничка.
Диагностировать повышенное содержание солей поможет общий анализ мочи.

Выжимать мочу из памперса смысла нет, так как в нем биологическая жидкость преобразуется в гель, а ее состав меняется. В этом случае лучшим решением проблемы будет использование мочесборника. Он представляет собой маленький пакетик со специальными липучками. Устанавливать его рекомендуется ближе к утру, так как моча не должна храниться более двух часов.
Моча – скоропортящееся вещество, об этом не стоит забывать. Лаборанты проводят анализ биологической жидкости утром, в день сдачи, пока она не забродила. Готовые результаты исследования можно получить в тот же день или на следующий.
Количество солей в бланке обозначается знаком «+». Чем больше данного вещества в моче – тем большее количество знаков будет присутствовать в графе напротив. При этом минимальное содержание солей будет обозначено одним плюсом, а максимальное – четырьмя. У здорового ребенка количество плюсов в графе должно равняться одному, максимум – двум.
Стоит отметить, что однократное повышение солей не имеет диагностической ценности. Это может произойти в результате нарушения правил сдачи мочи или же из-за погрешностей в питании. Поэтому обычно в таких случаях врачи рекомендуют еще раз пересдать анализ. Только после этого можно будет делать какие-либо выводы.
Повышение солей в моче у ребенка наиболее часто фиксируется в возрасте 1-5 лет. После этого проблема может долго не возникать и лишь иногда проявляться в виде кратковременных обострений.
В большинстве случаев при данной патологии ребенка не беспокоят неприятные симптомы. Нарушение обнаруживается совершенно случайно, во время планового визита к педиатру.
Лишь в некоторых случаях повышение солей может сопровождаться:
-
гипергидрозом;
- кожными высыпаниями;
- патологической слабостью и утомляемостью;
- мигренью.
У детей в возрасте старше пяти лет патологическое состояние можно заподозрить по таким признакам:
- уменьшение объема мочи (в идеале ребенок должен выделять около 2/3 части выпитой жидкости);
- увеличение концентрации биологической жидкости (она значительно темнеет и становится мутной, может приобрести красноватый оттенок);
- повышенная нервная возбудимость, ухудшение сна и аппетита;
- покраснение кожных покровов в районе промежности.
В самых запущенных случаях ребенок может жаловаться на боли в животе и в пояснице.
Для выведения лишних солей из организма медики могут назначить медикаментозные препараты.
Ускорить выздоровление может и питье жидкости в достаточном количестве (не менее 1,5 л). Причем желательно, чтобы это была чистая вода. Необходимо отменить прием препаратов, которые могут оказывать влияние на уровень солей в моче.
При повышении некоторых видов солей, ребенок должен придерживаться определенных правил питания:
- Оксалаты. Нужно отказаться от употребления смородины, томатов, моркови, редиса, яблок, свеклы, шоколада, зелени. Потребление мясных блюд (в том числе и бульонов), а также трески нужно максимально ограничить. Предпочтение лучше отдать морепродуктам, капусте, картофелю, крупам и продуктам с высоким содержанием витамина B.
- Фосфаты. Уменьшить количество фосфатных солей помогут молочные продукты, тушеные овощи, супы, различные компоты и соки, икра и печень рыбы. Полезной в этом случае будет также рисовая крупа. Следует отказаться от жирного мяса и рыбы, а также от шоколада.
- Ураты. При повышении их количества нужно избегать сладостей (особенно шоколада), копченых продуктов, мяса. Орехи, яйца, овощи и сухофрукты можно есть в неограниченном количестве. При повышенных уратах принесут пользу молочные продукты и различные крупы.
Соблюдение данных рекомендаций значительно ускорит выздоровление.
Выбор медикаментозных средств будет напрямую зависеть от разновидности солей, которые повышены в моче, а также от причин патологического процесса. Так, при повышении уровня оксалатов важно чтобы ребенок начал принимать витамины A и E, а также магний оксида. Иногда педиатры в таких ситуациях назначают Пиридоксин. Препарат вводится внутримышечно. Курс терапии составляет не менее пяти инъекций.
При повышенных уратах полезными будут лекарства, уменьшающие процент мочевой кислоты в организме. К таким можно отнести Цилорик и Милурит. Также в этом случае могут использоваться мочегонные лекарства (например, Уролесан или Канефрон). При тяжелом течении патологии лечение дополняется средствами на основе бензобромарона. Например, Нормуратом.

Все это только усугубляет состояние ребенка, негативно отражается на его иммунитете и провоцирует новые расстройства.
На самом деле для нормализации уровня солей в большинстве случаев достаточно придерживаться специальной диеты и применять «легкие» медикаментозные средства.
Без своевременной терапии высокий уровень солей в моче может привести к воспалению почек, мочекаменной болезни, а в тяжелых случаях – к почечной недостаточности.
К счастью, все это можно легко предотвратить. Для этого нужно в первую очередь следить за питанием малыша. Оно должно быть сбалансированным. Необходимо, чтобы присутствовало достаточное количество жиров, белков, витаминов и микроэлементов.
Очень важно чтобы ребенок употреблял много жидкости, был физически активным, ложился спать и просыпался примерно в одно и то же время.
источник
Детство — особый период в жизни каждого человека. Ребёнок по многим показателям сильно отличается от взрослого. Детский организм не только имеет особенности устройства, но и обмена веществ, деятельности многих систем, в том числе иммунитета. Последний отнюдь не является совершенной структурой, полученной с рождения. Иммунитету, как хорошему спортсмену, нужна постоянная тренировка. Встреча в детском возрасте с агрессивной инфекцией чревата развитием серьёзного заболевания. К таковым принадлежит воспаление почек — пиелонефрит.
Почки начинают развиваться в организме плода ещё в начале беременности. На всем протяжении сорока недель нахождения в утробе эти структуры из совокупности одинаковых клеток приобретают характерные анатомические черты. Формируются сосудистые клубочки, трубчатые канальцы, чашки и лоханки. Первые отфильтровывают из крови жидкую её часть, вторые отбирают из неё все необходимое, третьи выводят шлаки и токсины из организма.
Пиелонефрит — воспаление чашек и лоханок почки
Пиелонефрит — воспалительные процесс, происходящий в самом начале мочевыводящей системы — чашках и лоханках. Как правило, непосредственная причина кроется в проникновении в эти структуры болезнетворных микробов. Последние не берутся из ниоткуда и не передаются от другого человека. Микробы в большинстве случаев являются частью собственной микрофлоры ребёнка, живущей на поверхности кожи и в просвете кишечника. Эти бактерии находятся под контролем иммунной системы. Кроме того, они постоянно учат главного защитника организма от инфекций распознавать своих и чужих.
Хронические очаги воспаления тоже могут стать источниками бактерий. Чаще всего они располагаются в полости рта, носа и глотки. Инфекция может долго существовать в нёбных и глоточных миндалинах, придаточных пазухах, кариозных зубах.
Пиелонефрит чаще всего не возникает на ровном месте. Развитию процесса благоприятствует ряд факторов:
- внутриутробные инфекции;
- отклонения анатомии почек от нормы;
- движение мочи в обратную сторону — из мочеточников в почку (рефлюкс);
Рефлюкс — частая проблема у детей с пиелонефритом
Первый эпизод внедрения инфекции в лоханку и чашки приводит к развитию выраженного ответа со стороны организма ребёнка. Однако детский иммунитет ещё не способен полностью справиться с инфекцией. В этом случае пиелонефрит становится хронической болезнью.
Симптомы болезни разительно отличаются в зависимости от возраста ребёнка и формы пиелонефрита.
| Признаки | Дети первого года жизни | Дети старшего возраста |
| Пол | Половых различий нет | Чаще девочки |
| Дебют заболевания | Преобладание симптомов общего недомогания | Сочетание симптомов общего недомогания и изменений со стороны почек |
| Симптомы воспаления |
| Зависят от тяжести болезни |
| Симптомы раздражения оболочек мозга | Возможны | Крайне редко |
| Лихорадка |
|
|
| Срыгивания, рвота |
| Рвота при выраженной тяжести заболевания |
| Цвет кожных покровов |
|
|
| Аппетит | Слабое сосание, возможен полный отказ от еды | Чаще снижен |
| Вес | Отсутствие прибавок массы тела | Снижение массы тела при тяжёлом течении болезни |
| Боли в животе, поясничной области | Эквивалент боли — беспокойство |
|
| Нарушение мочеиспускания | Учащённое или редкое, вплоть до задержки мочи |
|
| Жидкий стул | Нередко, чаще в дебюте заболевания | Редко |
| Воспаление наружных половых органах у девочек (вульвит, вульвовагинит) | Часто | Нередко |
| Воспаление наружных половых органах у мальчиков (баланит, баланопостит) | Часто | Редко |
| Увеличение печени и селезёнки | У трети детей | Редко |
| Учащённый пульс | Характерен при интоксикации | Соответствует выраженности лихорадки |
Симптомы хронического пиелонефрита также имеют различия не только у детей разного возраста. Они сильно зависят от формы заболевания. Обострение патологического процесса по своей картине аналогично острому пиелонефриту. Хроническая инфекция характеризуется несколько другими признаками.
| Признаки | Дети первого года жизни | Дети старшего возраста |
| Пол | Чаще мальчики | Чаще девочки |
| Симптомы воспаления | Невыраженные общие симптомы: вялость, утомляемость | Невыраженные общие симптомы: вялость, головная боль, утомляемость и изменения характера мочеиспускания |
| Лихорадка | Незначительная или отсутствует | Незначительна или отсутствует |
| Аппетит | Снижен | Чаще снижен |
| Вес | Недостаточная прибавка в весе | Снижение массы тела при тяжёлом длительном течении болезни |
| Боли в животе, поясничной области | Эпизодическое беспокойство | Невыраженные боли в животе неопределённой локализации, реже в пояснице |
| Нарушение мочеиспускания | Не характерно | Недержание мочи, минимальная болезненность при мочеиспускании |
| Задержка в развитии | Характерна | Характерна при тяжёлом длительном течении заболевания |
Диагностика различных форм пиелонефрита у ребёнка комплексная, состоящая из лабораторных и инструментальных методов. С помощью различных исследований специалист решает следующие задачи:
- установление факта наличия в организме ребёнка воспалительного процесса;
- определение локализации болезни в чашках и лоханках почек;
- выявление конкретного вида возбудителя;
- определение степени выраженности воспалительного процесса;
- определение функции почек;
- оценка анатомического строения почек и других органов мочевыводящей системы;
- выявление факторов, способствующих развитию заболевания.
Выявление признаков любого заболевания начинается с объективного врачебного осмотра. Специалист обязательно обращает внимание на рост и массу тела ребёнка, цвет кожи, проверяет наличие отёков на лице, туловище и конечностях. При подозрении на пиелонефрит обязательно прощупывается поясничная область. У маленьких детей определить их размеры довольно просто. У подростков, особенно обладающих развитой мускулатурой, почки обычно не прощупываются. Пиелонефрит приводит к растяжению наружной оболочки органа. Поколачивание по поясничной области у старших детей вызывает резкую болезненность.
Осмотр живота ребёнка — обязательный метод диагностики
Кровь исследуется при подозрении на наличие любого инфекционного заболевания. Воспаление, в том числе захватывающее почки, неизбежно скажется на её составе.
Общий анализ крови, взятой из пальца, о многом расскажет специалисту. О степени выраженности воспаления и активности иммунной системы врач судит по повышенному количеству белых клеток крови — лейкоцитов. Кроме того, существенную роль играет скорость оседания красных телец — эритроцитов. Чем больше этот показатель, тем сильнее организм вовлечён в патологический процесс. Однако надо помнить, что нормы общего анализа крови для детей различного возраста сильно отличаются между собой.
| Показатель | Норма | Воспалительный процесс в почках |
| Общее количество лейкоцитов | 7–11*109 в литре | Выше 11*109в литре |
| Количество молодых форм лейкоцитов | 2–6% от всех белых клеток | Более 6% от всех белых клеток крови |
| Скорость оседания эритроцитов | 1–10 мм/час для мальчиков 2–15 мм/час для девочек | Более 10 мм/час для мальчиков Более 15 мм/час для девочек |
Биохимический анализ крови — важное исследование, с помощью которого специалист решит вопрос о том, насколько почки в создавшихся условиях болезни способны выполнять свою работу по очистке крови от шлаков и токсинов. Из всего множества показателей, определяемых в лаборатории, наиболее важны для решения задачи уровень мочевины и креатинина. Именно эти два вещества служат для того, что врач мог решить, насколько эффективно организм очищается от продуктов обмена веществ. Нормы показателей мочевины и креатинина также разнятся для детей различного возраста и веса.
Сосудистый клубочек — один из компонентов нефрона
| Показатель | Возраст ребёнка | ||
| 0–1 мес | 1 мес — 1 год | 1 год — 14 лет | |
| Мочевина | 2,5–4,5 ммоль/л | 3,3–5,8 ммоль/л | 4,3–7,3 ммоль/л |
| Креатинин | 35–110 ммоль/л | ||
В крови можно также обнаружить следы микроба-возбудителя заболевания. При помощи лабораторных методов выявляются специфические защитные структуры, производимые иммунитетом — антитела. Современные исследования, в том числе полимеразная цепная реакция, способны обнаружить следы генов микроорганизма в крови. В том и другом случае лаборатория установит конкретный вид возбудителя, что окажет врачу существенную помощь в составлении программы лечения и подбора антибактериальных препаратов.
Моча при пиелонефрите — один из основных источников информации о состоянии процессов непосредственно в патологическом очаге. Для общего анализа используется материал, собранный сразу после ночного сна. Среднюю порцию утренней мочи помещают в специальную стерильную ёмкость. Во избежание получения ошибочных результатов необходимо провести гигиенические процедуры перед сбором материала для исследования. Пиелонефрит приводит ко множеству закономерных изменений в составе мочи. Она становится мутной, увеличивается удельный вес, появляется белок, в щелочную сторону смещается водородный показатель. При исследовании материала под микроскопом отмечается большое количество лейкоцитов и слепков с почечных канальцев — цилиндров.
При пиелонефрите в моче увеличивается количество лейкоцитов
| Показатель | Норма | Воспалительный процесс в почках |
| Общее количество лейкоцитов | Не более 1–2 лейкоцитов в поле зрения | Более 2 лейкоцитов в поле зрения |
| Удельный вес | 1012–1025 единиц | Более 1025 единиц |
| Прозрачность | Прозрачная | Мутная |
| Бактерии | Отсутствуют | Присутствуют |
| Цилиндры | Отсутствуют | Присутствуют |
Для более точного определения количества лейкоцитов и цилиндров в моче существуют разновидности ее анализа: по Нечипоренко, Амбурже и Аддис-Каковскому (накопительные пробы).
| Название пробы | Необходимый материал | Нормы показателей |
| Нечипоренко | Средняя часть утренней порции мочи |
|
| Амбурже | Моча, собранная за три часа |
|
| Аддис-Каковскому | Моча, собранная за сутки |
|
О работе почек косвенно можно судить по показателям пробы Зимницкого. Для анализа собирается суточная моча в 8 разных ёмкостей. В каждой из них определяется удельный вес мочи. Низкие цифры свидетельствуют о нарушенной работе почек по очистке крови от шлаков.
Моча — доступный материал, пригодный для определения конкретного вида возбудителя у ребёнка. Для этого используется посев на питательную среду. Полученные колонии бактерий изучаются под микроскопом, после чего определяется их чувствительность к антибактериальным препаратам.
Посев мочи — способ выявления возбудителя пиелонефрита
Ультразвуковая диагностика — популярный метод, использующийся для установления диагноза пиелонефрит. Процедура подходит для детей любого возраста, не требует наркоза, разрезов. Кроме того, исследование можно повторять для оценки изменений на фоне терапии. Ультразвуковая картина позволяет:
- оценить анатомическое строение почек;
- оценить размеры органа и его частей;
- выявить расширение чашек и лоханок;
Поликистоз — множественные кисты в почках
Рентгенологические методы дают врачу много ценной информации о состоянии почек. Однако обычно они используются в комбинации со специальным рентгеноконтрастным веществом. К таким методам относится экскреторная урография. Введённое при помощи внутривенной инъекции вещество фильтруется в почками, попадает в мочу и становится видимым на рентгеновских снимках. Полученная картина оценивается специалистами на предмет строения почек и мочевыводящей системы.
Экскреторная урография — рентгенологическое исследование почек
Разновидностью рентгенологического исследования с контрастным веществом является микционная цистоуретрография. В этом случае препарат вводится посредством специальной трубки — катетера — через отверстие мочеиспускательного канала непосредственно в мочевой пузырь. Полученные снимки позволяют увидеть заброс мочи в мочеточники — главный фактор развития пиелонефрита у детей.
Микционная цистоуретрография — способ выявления пузырно-мочеточникового рефлюкса
Радиоизотопная ренография — ещё один способ оценить функцию почек. Для этого в вену вводится радиоактивный препарат. Он проходит по кровеносной системе, попадает в почки и фиксируется при помощи специального аппарата. Полученная картина позволяет сделать врачу вывод о наличии пиелонефрита у ребёнка.
Томография — самый современный метод исследования, позволяет точно оценить анатомию почек и соседних органов. При помощи рентгеновских лучей или эффекта магнитного резонанса получаются послойные и трёхмерные изображения интересующей области. Точность этих методик велика. Основной недостаток компьютерной томографии — рентгеновская нагрузка. Оба вида исследования у детей до пяти лет проводятся в условиях наркоза.
Томография — способ точной оценки анатомии почек
Воспалительный процесс в почках необходимо дифференцировать с рядом других заболеваний, вызывающих появление похожих симптомов:
- воспалением червеобразного отростка кишечника (аппендицитом);
- воспалением брюшины (перитонитом);
- воспалением мочевого пузыря (циститом);
- воспалением наружных половых органов — вульвитом у девочек, баланопоститом у мальчиков;
- острым гломерулонефритом.
Гломерулонефрит — аллергическое воспаление почечных клубочков
| Признаки | Острый гломерулонефрит | Пиелонефрит |
| Начало заболевания | На 2–3-й неделе после ангины, скарлатины, катара верхних дыхательных путей | На фоне острых бактериальных и вирусных инфекций |
| Расстройства мочеиспускания | Не характерны | Характерны |
| Температура тела | Как правило, нормальная или повышена значительно | Как правило, повышена значительно |
| Мочевой синдром | Большое количество эритроцитов и цилиндров Удельный вес мочи нормальный или повышен | Преобладание лейкоцитов и цилиндров Низкий удельный вес мочи |
| Посев мочи | Всегда стерильный | В 85% случаев выявляется возбудитель |
| Мочевина, креатинин крови | Повышены | Норма |
| Отеки | Характерны | Отсутствуют |
Воспаление в почках как результат агрессивной инфекции — серьёзная проблема для ребёнка любого возраста. В наблюдении специалиста и адекватном лечении нуждается каждый случай подобной патологии. Выполнение всех диагностических и терапевтических процедур — залог благоприятного исхода.
источник
Каждый человек в своей жизни сдавал анализы мочи. Высокое распространение этого вида исследования обуславливается ценностью получаемых данных и низкой стоимостью. Чтобы узнать правильный результат такой диагностики, необходимо учесть принципы подготовки и сдачи общего анализа мочи.
Общий анализ мочи в наши дни сдаётся для диагностики практически любой болезни, а также при ежегодных медосмотрах либо диспансеризации. Всё дело в том, что результаты этого исследования дают много существенной информации о здоровье человека, так как моча представляет собой раствор продуктов обмена, содержащий вероятные токсины, соли и другие вещества.
При учёте концентрации отдельных параметров мочи врач даёт оценку функционированию внутренних органов и систем, например, иммунной. Так как в моче можно определить даже содержание гормонов, то исследование даст ответ о возможной беременности женщины — на этом же основана диагностика тест-полосками.
Так, основными преимуществами ОАМ являются:
- получение важной информации о состоянии здоровья пациента, в первую очередь, о наличии заболеваний выделительной системы,
- возможность слежения за терапией патологии, динамикой её развития,
- быстрота выполнения,
- невысокая стоимость,
- простота анализа.
Обычно результаты ОАМ известны через день после сдачи, однако в экстренных ситуациях возможно получить итоги исследования через 1 час.
Наряду с вышеперечисленными преимуществами, стоит отметить и недостатки этого метода диагностики:
- необходимость выполнения подготовки к анализу во избежание искажения его результатов,
- субъективная оценка некоторых параметров мочи (например, органолептического), выполняемая лаборантом без применения инструментальных методов,
- получение более точных результатов требует проведения дополнительных испытаний.
Как упоминалось, врач может направить пациента на сдачу анализа мочи как с целью профилактической проверки здоровья, так и для выявления причины возникновения заболевания. Кроме того, часто рекомендуют проводить исследование мочи несколько раз подряд для составления полной картины болезни, отслеживания динамики развития патологии либо, наоборот, действенности проводимого лечения и уменьшения роста показателей.
При проведении первичной диагностики при обследовании пациента вне зависимости от предполагаемого диагноза врач назначает сдачу мочи на анализ.
ОАМ является обязательным в следующих случаях:
- заболевания половой и мочевыводящей системы (цистит, пиелонефрит, простатит и др.),
- развитие инфекции,
- возможное нарушение процессов обмена,
- сахарный диабет.
Противопоказаниями к сдаче ОАМ являются:
- применение загрязнённого контейнера для отбора биоматериала, это может существенно завышать количество бактерий и лейкоцитов в результате диагностики,
- предварительный забор мочи, недопустимо хранить мочу с вечера, даже в холодильнике,
- менструации, женщинам рекомендуется воздержаться от обследования в этот период, при острой необходимости в сдаче ОАМ нужно использовать тампон,
- приём препаратов, стимулирующих выработку мочи, а также лекарств, меняющих её состав (например, антибиотиков).
На достоверность полученных результатов оказывают влияние многие факторы. Уменьшить искажение поможет соблюдение правил сбора мочи.
Для выполнения общего исследования всегда берётся утренняя моча. Подготовка к сдаче анализа ведётся за сутки. Нужно учесть следующие моменты:
- необходимо помнить о влиянии окрашивающих продуктов на цвет мочи (яркие ягоды и плоды, такие как свёкла),
- избегать приёма алкоголя, в том числе пива, способствующего повышенному выведению жидкости из организма,
- убрать из рациона витамины и биодобавки,
- не принимать медикаменты, изменяющие показатели мочи:
- антибиотики (например, Таваник, Фурамаг) могут исказить картину заболевания и занизить значения, указывающие на бактериурию,
- аскорбиновая кислота может завышать показания глюкозы в моче,
- вагинальные препараты (например, Утрожестан) могут попасть в мочу и завысить показания содержания белка, способствовать помутнению,
- воздержаться от приёма натуральных (зелёный чай, кофе) и лекарственных диуретиков,
- исключить занятия спортом высокой интенсивности, поход в баню или сауну,
- отказаться от сдачи анализа в период:
- протекания инфекционного заболевания, сопровождаемого повышением температуры тела,
- увеличения артериального давления,
- менструации,
- не сдавать анализ после процедуры цистоскопии в течение недели.
Медикаменты, искажающие анализ мочи, стоит отменить за 3 дня до исследования, если они только не являются жизненно необходимыми. В этом случае ОАМ нужно перенести либо поставить отметку о приёме лекарств и их дозировке на бланке с результатами.
Соблюдение нижеперечисленных пунктов обеспечит получение подлинных результатов анализа, поскольку образец мочи не будет загрязнён сторонними включениями:
- Использовать только утреннюю мочу, которая образовалась в мочевом пузыре за ночь.
- Провести тщательную гигиену половых органов, вымыв их тёплой водой и мылом.
- Для сбора биоматериала применять контейнеры одноразового использования, которые стерильны.
- Сдать на исследование только среднюю порцию: вначале выпустить незначительный объём мочи в унитаз, затем, не прерывая мочеиспускания, подставить контейнер и забрать в него 100–150 мл биоматериала, остатки также выпустить в унитаз. При этом запрещено касаться ёмкостью кожи либо трогать внутреннюю поверхность контейнера пальцами.
- Хранить готовый образец следует в холодильнике не более 2 часов.
Нормы показателей анализа мочи различны для мужчин и женщин, при оценке результатов также необходимо учесть анамнез и индивидуальные особенности пациента, поэтому точную интерпретацию итогов исследования может осуществить только врач.
| Общий анализ мочи — нормальные показатели | |
| Цвет мочи | соломенно-жёлтая |
| Прозрачность мочи | прозрачная |
| Запах мочи | нерезкий |
| Реакция мочи или рН | рН больше 4 и меньше 7 |
| Плотность мочи | В пределах 1012 г/л — 1022 г/л |
| Белок в моче | отсутствует, до 0,033 г/л |
| Глюкоза в моче | отсутствует, до 0,8 ммоль/л |
| Кетоновые тела в моче | отсутствуют |
| Билирубин в моче | отсутствует |
| Уробилиноген в моче | В пределах 5–10 мг/л |
| Гемоглобин в моче | отсутствует |
| Эритроциты в моче | до 3 в поле зрения для женщин |
| единичные в поле зрения для мужчин | |
| Лейкоциты в моче | до 6 в поле зрения для женщин |
| до 3 в поле зрения для мужчин | |
| Эпителиальные клетки в моче | до 10 в поле зрения |
| Цилиндры в моче | отсутствуют, единичные гиалиновые |
| Соли в моче | отсутствуют |
| Бактерии в моче | отсутствуют |
| Грибы в моче | отсутствуют |
| Паразиты в моче | отсутствуют |
По внешним признакам практически всегда можно сразу заметить: нормальная моча или нет. Первоначально стоит дать оценку прозрачности: при просмотре её в проходящем свете жидкость не должна иметь помутнений.
Иное говорит об одном или нескольких отклонениях:
- существовании в моче белка,
- присутствии лейкоцитов,
- повышенном содержании солей.
Также стоит учесть объём мочи. Для полноценного анализа требуется 100–150 мл жидкости, однако к утру накапливается в 3 раза больше. Меньшее количество мочи сигнализирует об обезвоживании или нарушении её оттока.
Оттенок мочи всегда должен быть разновидностью жёлтого, наличие красного цвета свидетельствует о содержании в ней крови, прозрачная же моча может косвенно говорить о нарушении способности почек к концентрации.
Соблюдение оптимального кислотно-щелочного баланса — одна из основных подконтрольных почкам функций. Уровень рН мочи может быть как слабокислым, так и слабощелочным. Выход за границы установленных норм может зависеть от следующих факторов:
- метаболизма человека,
- рациона,
- наличия текущего воспаления в мочевыводящей системе,
- уровня рН желудка,
- течения патологий, побочными признаками которых является закисление либо защелачивание крови,
- активности работы почечных канальцев.
От уровня кислотности мочи зависит характер выпавших в осадок солей: при рН ниже 5,5 создаётся благоприятная среда для образования уратов, при рН 5,5–6,0 — оксалатов, при рН больше 7,0 — фосфатов. Отсюда следует важность кислотности мочи для терапии мочекаменной болезни.
Величина этого показателя отражает способность почек к концентрации либо, наоборот, к разведению мочи. Плотность выделяемой жидкости — нестабильная величина, варьирующая в зависимости от времени суток, поэтому для более точной оценки этого параметра необходимо проведение специального исследования — анализа мочи по Зимницкому.
Низкие величины плотности характерны для следующих состояний:
- почечной недостаточности в вялотекущей форме,
- полиурии, причина которой кроется в излишнем употреблении жидкости и приёме мочегонных препаратов,
- обострения пиелонефрита,
- несахарного диабета.
Повышение плотности происходит при таких патологических состояниях, как:
- нарушение метаболизма из-за обезвоживания,
- сахарный диабет,
- токсикоз у беременных женщин,
- поражение клубочков почек,
- нефротический синдром,
- избыточная концентрация жидкости в тканях организма (отёки).
Лейкоциты — признак течения воспалительного процесса в мочеполовой системе инфекционной либо неинфекционной природы. При хорошей подготовке к сдаче мочи и соблюдении гигиены у здоровых людей присутствуют в единичных количествах. Существуют более детальные анализы для подсчётов этих элементов, например, проба по Нечипоренко или Каковского — Аддиса.
В зависимости от числа обнаруженных лейкоцитов, выделяют три стадии течения лейкоцитурии:
- незначительная (от 8 до 40 элементов в поле зрения),
- умеренная (от 50 до 100),
- выраженная (в этом случае белые кровяные клетки покрывают всё поле зрения, что характерно для состояния пиурии, когда присутствует гной в моче).
При обнаружении лейкоцитурии пациенту назначаются дополнительные обследования для выявления источника воспаления. Также возможно проведение уроцитограммы — анализа, дающего точную характеристику лейкоцитам и определяющего их вид, что позволяет врачу диагностировать текущую патологию.
Наличие эритроцитов свыше установленных норм говорит о выраженной в той или иной степени гематурии — наличия в моче крови. Красные клетки могут быть изменёнными, что характеризует течение патологии в почках, и неизменёнными, свидетельствующими о наличии кровотечения, вызванного заболеваниями мочевыводящих путей.
Патологии, которые сопровождает гематурия:
- геморрагический цистит,
- мочекаменная болезнь (камни почек, камень мочеточника, камень в мочевом пузыре),
- гломерулонефрит,
- острый пиелонефрит,
- опухоль почки, мочевого пузыря, мочеточника,
- рак предстательной железы,
- туберкулёз почки и мочевого пузыря,
- травмы мочеполовой системы, в том числе травма почки,
- СКВ (системная красная волчанка),
- повышение артериального давления,
- различные отравления: антикоагулянты, яды (ядовитые грибы, змеиные укусы), анилин, бензол,
- нарушения в работе системы свёртывания крови (тромбоцитопения, гемофилия, передозировка антикоагулянтов),
- мочеполовой шистосомоз,
- доброкачественная семейная гематурия,
- болезнь Берже — IgA-нефропатия,
- синдром Альпорта — наследственный нефрит,
- пароксизмальная ночная гемоглобинурия,
- варикозное расширение вен шейки мочевого пузыря,
- АВМ — артериовенозная мальформация почек.
Нередко гематурия может быть скрытой и не проявляться внешними признаками. При макрогематурии концентрация эритроцитов чрезмерна, что приводит к изменению цвета выделенной жидкости. Оба состояния необходимо лечить вне зависимости от количества клеток крови.
Появление гемоглобина в моче происходит из-за патологии, вызывающей распад эритроцитов, что проявляется внешне окрашиванием жидкости в бурый цвет.
Обычно выведение белка с мочой (протеинурия) сигнализирует о повреждении почек либо текущем воспалительном процессе в системе мочевыведения. Незначительное количество белка может появляться у совершенно здорового человека после интенсивных занятий спортом и при сильном потоотделении. Протеинурия может развиваться при состояниях, не относящихся к почечным патологиям, например, при аллергии, лейкозе.
Если причина появления белка в моче кроется в заболевании почек, то в первую очередь рассматривают следующие состояния:
- острый или вялотекущий гломерулонефрит,
- хронический пиелонефрит,
- нефроз различного генеза.
Присутствие в моче цилиндров (клеточных тел, образуемых в почечных канальцах) говорит о течении серьёзной патологии в тканях почек, поэтому в норме их находиться не должно (лишь гиалиновые в единичных экземплярах).
Встречаются следующие разновидности цилиндров:
- зернистые — появляются из-за разрушения клеток, располагающихся внутри почечных канальцев, обнаружение их в моче сигнализирует о течении патологий:
- гломерулонефрита,
- пиелонефрита,
- отравления тяжёлыми металлами (свинцом),
- вирусной инфекции,
- восковидные — являются признаками нарушения работы почек, белкового обмена, нефротического синдрома,
- эритроцитарные — образуются вследствие массового проникновения клеток крови в почечные канальцы (сигнализируют об остром гломерулонефрите, инфаркте почки, тромбозе вен или дефекте артерии почек),
- эпителиальные — появляются по причине отторжения клеток эпителия, выстилающих поверхность почечных канальцев, всегда служат показателем тяжёлой патологии почек (некроза, отравления токсинами и ядами),
- гиалиновые — синтезируются из белка, который не успел преобразоваться из первичной мочи в элементы крови, при количестве свыше 20 шт. в 1 мл считаются признаком воспалительного заболевания почек или гипертонии, иногда гиалиновые цилиндры появляются от избыточного приёма диуретиков.
Появление глюкозы в моче может быть следствием нарушения функции почек либо сахарного диабета. В случае последнего варианта показания сильно превышают допустимые нормы. Обнаружение в моче сахара всегда является поводом для посещения врача-эндокринолога.
В норме билирубин покидает организм человека через кишечник вместе с жёлчью. Однако при избыточном его количестве он также выводится и через почки. Причиной резкого повышения уровня билирубина может быть:
- гепатит,
- цирроз печени,
- отложение камней в жёлчном пузыре,
- дисфункция печени,
- болезни крови, вызывающие разрушение эритроцитов.
К кетоновым телам относятся:
- ацетон,
- ацетоуксусная кислота,
- оксимасляная кислота.
Нарушение метаболизма может давать появление в моче кетоновых тел. Причин сбоя в обмене веществ может быть довольно много, например:
- сахарный диабет,
- отравление этанолом,
- воспаление поджелудочной железы,
- голодание,
- излишнее количество белка и жиров в рационе,
- нарушение работы щитовидной железы и др.
В норме не обнаруживаются. Положительный результат тестирования на нитриты сигнализирует о течении инфекции в мочевой системе. Обычно повышение нитритов происходит наряду с бактериурией.
Моча здорового человека стерильна. Возможно незначительное попадание микробов из уретры при мочеиспускании, но их число мало. При выявлении более чем одной бактерии в поле зрения (в качественном методе) или 100 тыс. бактерий в 1 мл (в количественном) фиксируется бактериурия.
Для обнаружения инфекции и получения полной информации о её возбудителе врачом назначается посев мочи.
Моча представляет собой раствор, в котором содержатся соли и минералы, и это является нормой. Однако если таких веществ в избытке и вместе с этим наблюдается изменение кислотности мочи, то в перспективе такое состояние организма может привести к развитию камней в почках.
Уратами называются производные мочевой кислоты. Повышение их содержания может наблюдаться из-за следующих причин:
- дефицита жидкости в организме,
- употребления определённых групп продуктов:
- мяса,
- рыбы,
- бобовых,
- крепкого чая и кофе,
- нарушения работы почек,
- нефрита,
- изменения нормального обмена веществ (в частности, мочевой кислоты, что выражается в развитии подагры).
При соответствующей диете и восстановлении питьевого режима уровень уратов снижается.
Оксалаты в моче появляются в результате нарушения обмена солей щавелевой кислоты. Причина избыточного количества оксалатов может быть в чрезмерном употреблении продуктов с высоким содержанием щавелевой и аскорбиновой кислот:
- шпината,
- щавеля,
- томатов,
- спаржи,
- цитрусов,
- смородины и др.
Кроме того, повышение уровня оксалатов наблюдается при пиелонефрите и сахарном диабете. Основа лечения при таком состоянии лежит в диете и питье достаточного количества жидкости.
Чрезмерное количество фосфатов наблюдается у людей, употребляющих в пищу продукты с высоким содержанием кальция и витамина Д:
- жирной рыбы,
- молока и блюд на его основе,
- яиц,
- печени.
Кроме того, выпадение фосфатов в осадок характерно лишь при щелочной реакции мочи, поэтому необходимо принимать меры для повышения её кислотности: употреблять кислые фрукты и ягоды, соки, минеральную воду.
В норме у здорового человека в моче слизь не обнаруживается либо содержится в малом количестве. Она вырабатывается эпителиальными клетками в мочевыводящих путях и необходима для их защиты от воздействия мочевины и кислой мочи. Высокое содержание слизи свидетельствует о течении воспаления в почках либо в системе мочевыведения.
Если соблюдены все правила сбора мочи, а количество слизи превышает допустимые нормативы, врачом назначается дополнительная диагностика для обнаружения причин её появления.
Появление до 10 клеток эпителия в поле зрения считается вариантом нормы. Такие клетки могут быть разного типа (почечные, мочевого пузыря и др.). При обнаружении во время диагностики эпителия почек говорит о текущей патологии в этих органах (нефроз). Если же в моче наблюдаются эпителиальные клетки, характерные для мочевыделительной системы, то это сигнализирует о воспалительных процессах в мочевом пузыре либо мочеточниках.
Вариантом нормы считается появление в моче плоского эпителия у женщин — это свидетельствует о попадании таких клеток из половых путей и не является поводом для назначения лечения.
При проведении диспансеризации зачастую выполняется лишь определение показателей общих анализов крови и мочи. Но иногда и этого достаточно для того, чтобы заподозрить у пациента наличие патологии.
На течение заболевания указывают изменения следующих показателей:
- прозрачность — из-за проявления протеинурии моча может быть мутной,
- запах — моча пахнет ацетоном,
- плотность — выше нормы,
- кислотность — менее 4,
- белок — обнаруживается,
- сахар — присутствует, если содержание его в крови превышает 10 ммоль/л,
- кетоны — 3 или 4 плюса,
- лейкоциты — повышенное количество по причине поражения мочевыделительной системы, характерного для диабета,
- цилиндры и бактерии — могут присутствовать.
Если пациент придерживается назначаемого при заболевании лечения, его показатели ОАМ не должны существенно отклоняться от нормы.
Несмотря на то что более показательными при гепатите являются анализы крови, по результатам исследования мочи можно также заподозрить течение этой болезни:
- появление билирубина,
- превышение норм содержания в моче уробилиногена,
- протеинурия,
- микрогематурия (кровь в моче).
При таком заболевании в анализе мочи прослеживается течение воспалительного процесса (число лейкоцитов превышает норму в несколько раз). Появление элементов крови, белка, эпителия и бактерий делает жидкость мутной. Кроме этого, моча может иметь в красноватый оттенок из-за присутствия в ней кровяных телец, а в особенно тяжёлых случаях приобретает цвет «мясных помоев». При аденоме простаты характерно течение инфекций мочевого тракта и увеличение количества нитритов в моче.
Сильное изменение показателей мочи в худшую сторону даёт врачу подсказку назначить пациенту дополнительные исследования, направленные на предмет выявления онкомаркёров (белковых фрагментов, свидетельствующих об увеличении количества раковых клеток).
Опухоли почек непросто дифференцировать по одному лишь анализу мочи, но есть косвенные признаки, указывающие на необходимость дальнейшей диагностики:
- появление крови в моче и, как следствие, увеличение числа эритроцитов,
- протеинурия из-за разрушительных процессов в органе,
- повышение кислотности,
- обнаружение раковых клеток — маловероятно на ранних этапах, но стопроцентно подтверждает диагноз.
Анализ мочи не применяется для выявления СПИДа, но показатели некоторых параметров могут косвенно говорить об инфицировании ВИЧ. Так, на начальной стадии болезни не характерно обнаружение в моче лейкоцитов, поскольку большая их часть расходуется на интенсивное производство антител, действие которых направлено на устранение вируса иммунодефицита.
При ВИЧ в моче возрастает число эритроцитов, что связано с параллельным течением инфекций в органах половой системы и наличием поноса, который характерен на ранних стадиях заболевания.
Протеинурия, наблюдающаяся при ВИЧ, также выявляется анализом мочи. Это вызвано нестабильной работой почек, но не является специфическим признаком болезни.
При комплексе разнообразных нарушений мочевыведения (т. н. мочевом синдроме) ОАМ показывает множественные отклонения от нормальных значений. В этом случае характерен сдвиг следующих показателей:
- цвет мочи изменён на красноватый,
- число эритроцитов увеличено вследствие гематурии,
- появление цилиндров,
- количество лейкоцитов имеет высокие показатели,
- появляются бактерии.
Признаками хронического варианта течения болезни являются:
- содержание белка в моче,
- гематурия,
- цилиндрурия.
Острая почечная недостаточность характеризуется потемнением мочи, снижением её удельного веса, содержанием белка. При исследовании осадка мочи обнаруживаются цилиндры и эритроциты, при присоединении к болезни инфекции повышается число лейкоцитов.
ОАМ не является решающим инструментом в диагностике РМП, но показательно то, что при отсутствии кровотечения осадок мочи содержит в себе свежие эритроциты. При присоединении воспалительного процесса, что случается нередко, в выделенной жидкости может наблюдаться повышение уровня лейкоцитов, гной, слизь, реакция становится щелочной.
ОАМ при присутствии в почках камней показывает наличие в моче крови. При развитии осложнения в виде инфекции диагностируется лейкоцитурия и бактериурия. В зависимости от природы камней, в моче обнаруживается значительное количество кристаллов соответствующих солей, также вероятно нарушение кислотно-щелочного баланса.
Почечная колика напрямую связана с закупоркой мочевыводящих путей. При такой патологии в анализе мочи всегда заметны изменения её параметров. Почечная колика характеризуется повышенным уровнем солей кальция в ОАМ, а также гематурией, наличием примесей в виде гноя, изменением реакции и потерей прозрачности. В целом анализ мочи при почечной колике позволяет доктору сделать оценку работы почек и увидеть наличие осложнений (бактериурии, камнеобразующих веществ, креатинина, лейкоцитурии).
Анализ мочи у женщин мало отличается от ОАМ мужчин, за исключением показателей нормы некоторых параметров (эритроцитов и лейкоцитов, что связано с анатомическими особенностями).
Отличительными признаками детской мочи от взрослой являются:
- менее интенсивный цвет,
- пониженная плотность,
- повышение числа гиалиновых цилиндров, белка и уратов в период новорождённости,
- присутствие нитритов при кормлении грудью.
При ожидании ребёнка в моче женщины также могут произойти изменения, связанные с увеличенной нагрузкой на почки:
- повышение удельного веса (особенно при токсикозе),
- небольшое содержание глюкозы,
- к концу беременности — выявление в моче белка.
Ориентируясь на приведённые нормы показателей ОАМ, можно сделать предварительные выводы о состоянии своего здоровья. Однако конкретный диагноз может поставить лишь опытный врач — исходя из результатов комплекса диагностических методов исследования организма.
источник





















 оксалаты;
оксалаты; Оксалаты. Они возникают из-за различных патологий мочевыделительных органов, воспалительных процессов в организме, язвы желудка, отравления вредными веществами, избытка аскорбиновой кислоты и нехватки других витаминов в крови.
Оксалаты. Они возникают из-за различных патологий мочевыделительных органов, воспалительных процессов в организме, язвы желудка, отравления вредными веществами, избытка аскорбиновой кислоты и нехватки других витаминов в крови.
 гипергидрозом;
гипергидрозом;