Анализ мочи по Нечипоренко в отечественной лабораторной диагностике является наиболее распространенным методом количественного определения форменных элементов в моче. Этот метод наиболее прост, доступен любой лаборатории и удобен в амбулаторной практике, а также имеет ряд преимуществ перед другими известными количественными методами исследования осадка мочи. По методу Нечипоренко определяют количество форменных элементов (эритроцитов, лейкоцитов и цилиндров) в 1 мл мочи.
Специальной подготовки для исследования мочи по методу Нечипоренко не требуется.
Для анализа мочи по методу Нечипоренко собирается только средняя порция (в середине мочеиспускания) первой утренней мочи (достаточно 15 – 20 мл). На это обязательно следует указать пациенту. При этом необходимо соблюдать основные правила сбора мочи. Моча сразу же доставляется в лабораторию.
В стационаре для уточнения топической диагностики для исследования мочи по методу Нечипоренко может быть использована моча, полученная при раздельной катетеризации мочеточников.
- мерная центрифужная пробирка,
- пипетка на 10 мл,
- счетная камера (Горяева, Фукса-Розенталя или Бюркера),
- стеклянная палочка,
- микроскоп.
Доставленную мочу хорошо перемешивают, отливают 5 – 10 мл в центрифужную градуированную пробирку и центрифугируют 3 мин при 3 500 об/мин, отсасывают верхний слой мочи, оставляя 1 мл вместе с осадком. Хорошо перемешивают осадок и заполняют камеру Горяева или любую счетную камеру. Обычным способом во всей сетке камеры подсчитывают число форменных элементов (раздельно лейкоцитов, эритроцитов и цилиндров) в 1 мм 3 осадка мочи (x). Установив эту величину и подставив ее в формулу, получают число форменных элементов в 1 мл мочи:
N = x*(1000/V), где
N – число лейкоцитов, эритроцитов или цилиндров в 1 мл мочи,
x – число подсчитанных лейкоцитов, эритроцитов или цилиндров в 1 мм 3 (1 мкл) осадка мочи (при подсчете в камере Горяева и Бюркера x = H/0,9, где H – количество подсчитанных в камере клеток, а 0,9 – объем камеры, а при подсчете в камере Фукс- Розенталя x = H/3,2, так как объем камеры 3,2 мм 3 ),
V – количество мочи, взятой для исследования (если моча берется катетером из лоханки, то V обычно меньше 10), 1000 – количество осадка (в кубических миллиметрах).
Примечание. Для подсчета цилиндров необходимо просмотреть не менее 4 камер Горяева (или Бюркера) или 1 камеру Фукса-Розенталя. Количество цилиндров, сосчитанное в 4 камерах Горяева или Бюркера, затем следует разделить на 4, а уже потом полученное число можно вставлять в формулу для определения количества цилиндров в 1 мкл осадка мочи.
Для метода Нечипоренко нормальным считается содержание в 1 мл мочи лейкоцитов до 2000, эритроцитов — до 1000, цилиндры отсутствуют или обнаруживаются в количестве не более одного на камеру Фукса-Розенталя или на 4 камеры Горяева. Цифры одни и те же для взрослых и детей, для лоханочной и пузырной мочи.
- технически прост, удобен, доступен;
- не обременителен для обследуемого и персонала, так как не требует дополнительной подготовки пациента, сбора мочи за строго определенное время;
- для исследования может быть использована средняя порция мочи (что исключает необходимость катетеризации мочевого пузыря) и моча, полученная из почек при раздельной катетеризации мочеточников для уточнения топической диагностики;
- не требует большого количества мочи — определение лейкоцитурии можно проводить в небольшом количестве мочи, полученной из почки;
- по количественным показателям не уступает другим методам;
- легко выполним в динамике;
- является унифицированным методом.
При исследовании мочи по методу Нечипоренко не учитываются суточные колебания выделения форменных элементов с мочой.
Анализ мочи по Нечипоренко позволяет выявить скрытую лейкоцитурию, которая часто наблюдается при хронических, скрытых и вялотекущих формах гломерулонефрита и пиелонефрита и не обнаруживается при ориентировочной микроскопии осадка мочи.
Метод используется для диагностики заболеваний почек. Так, преобладание эритроцитов над лейкоцитами характерно для хронического гломерулонефрита и артериосклероза почек, а преобладание лейкоцитов – для хронического пиелонефрита. Необходимо помнить, что при наличии калькулезного пиелонефрита в осадке могут преобладать эритроциты.
Неоднократное проведение исследования мочи по методу Нечипоренко в процессе лечения позволяет судить об адекватности назначенной терапии и помогает в случае необходимости скорректировать ее.
При диспансерном наблюдении метод Нечипоренко позволяет следить за течением заболевания и своевременно назначать терапию в случае обнаружения отклонений от нормы.
В детской и урологической практике, при диспансеризации широко применяется метод Нечипоренко в модификации Пытель А. Я. Сбор мочи и оборудование те же, что и при обычном методе Нечипоренко, отличие заключается в самом подсчете форменных элементов (подсчет форменных элементов осуществляется в камере Горяева, но не во всей, а только в 100 больших квадратах), в связи с чем нормальное количество лейкоцитов для данного метода отличается от такового при классическом методе Нечипоренко и это следует учитывать врачу при интерпретации полученных данных.
Мочу хорошо перемешивают, наливают 10 мл в градуированную центрифужную пробирку и центрифугируют в течение 5 мин при 2000 об/мин. Удаляют верхний слой, оставляя 1 мл мочи вместе с осадком. Хорошо перемешивают осадок, заполняют камеру Горяева и производят подсчет раздельно лейкоцитов, эритроцитов и цилиндров в 100 больших квадратах (1600 малых квадратов). Учитывая, что объем малого квадрата равен 1/4000 мм 3 . Подсчет форменных элементов в 1 мм 3 производят по следующей формуле:
где:
x – количество форменных элементов в 1 мм3 мочи,
a – количество форменных элементов в 100 больших квадратах,
b – количество малых квадратов, в которых производился подсчет,
c – количество мочи, взятой для центрифугирования (в миллилитрах).
При умножении полученного числа на 1000, узнают количество форменных элементов в 1 мл мочи:
K = (a*4000*1000)/(1600*10) = a*250,
где:
K – количество форменных элементов в 1 мл мочи,
a – количество форменных элементов в 100 больших квадратах.
При получении небольшого количества мочи в случае катетеризации мочеточника число форменных элементов подсчитывают в 1 мл нецентрифугированной мочи, используя ту же формулу, но исключая в знаменателе c. Тогда формула будет иметь следующий вид:
K = (a*4000*1000)/b = (a*4000*1000)/1600=a*2500.
В норме при подсчете форменных элементов в моче по методу Нечипоренко в модификации Пытель в 1 мл мочи содержится лейкоцитов – до 4000, эритроцитов – до 1000, цилиндров – до 20.
- Иванова В. Н., Первушин Ю. В. и соавторы, «Методы исследования мочи и клинико-диагностическое значение показателей состава и свойств мочи» — Методические рекомендации, Ставрополь, 2005 г.
- Справочник по клиническим лабораторным методам исследования под ред. Е. А. Кост. Москва «Медицина» 1975 г.
- Козловская Л. В., Николаев А. Ю. Учебное пособие по клиническим лабораторным методам исследования — Москва, Медицина, 1985 г.
- Краевский В. А. Атлас микроскопии осадков мочи. Москва, «Медицина», 1976 г.
- Руководство к практическим занятиям по клинической лабораторной диагностике под редакцией Базарновой М. А., Морозовой В. Т. — Киев, «Вища школа», 1988 г.
- Справочник «Лабораторные методы исследования в клинике» под ред. проф. В. В. Меньшикова. Москва, «Медицина», 1987 г
Метод Каковского-Аддиса является унифицированным методом количественного определения форменных элементов в суточном объеме мочи. Этот наиболее трудоемкий и имеющий много недостатков метод все реже применяется на практике в последнее время.
Раздел: Анализ мочи
Метод Амбурже относится к методам количественного определения форменных элементов в моче. При этом определяется количество форменных элементов, выделенных с мочой за 1 минуту.
Раздел: Анализ мочи
Методы количественного определения форменных элементов в моче позволяют определить точное количество эритроцитов, лейкоцитов и цилиндров, выделенных с мочой.
Раздел: Анализ мочи
Микроскопическое исследование осадка мочи является неотъемлемой частью общеклинического исследования и часто служит основным методом диагностики заболеваний почек и мочевыводящих путей.
Раздел: Анализ мочи
Сбор мочи проводится после тщательного туалета наружных половых органов, чтобы в мочу не попали выделения из них. Лежачих больных предварительно подмывают слабым раствором марганцевокислого калия, затем промежность вытирают сухим стерильным ватным тампоном в направлении от половых органов к заднему проходу. Собирая мочу у лежачих больных, необходимо следить, чтобы сосуд был расположен выше промежности во избежание загрязнения из области анального отверстия. Правильный сбор мочи нужен для получения достоверного результата анализа.
Раздел: Анализ мочи
источник
Анализ мочи – важный метод диагностики, позволяющий вовремя выявить многие заболевания, в первую очередь, заболевания мочевыводящей системы. Существует несколько способов проведения данного анализа и одним из самых точных является анализ мочи по Нечипоренко. В чем же состоит данный метод, и в чем его преимущества перед другими?
Метод был разработан известным советским врачом-урологом А.З. Нечипоренко. Суть его заключается в подсчете определенных биологических элементов в единице объема мочи, а не в поле видимости микроскопа, как при обычном анализе. Тем не менее, данный анализ не требует сложного оборудования и не занимает много времени.
Анализ мочи по Нечипоренко назначается в том случае, если общий анализ мочи или крови у пациента показал отклонения от нормы и врачу необходимо уточнить характер патологии. Или же подтвердить ее наличие, так как общий анализ не всегда может выдавать верный результат.
Исследование по Нечипоренко в большинстве случаев не является заменой стандартного анализа по мочи, а служит лишь дополнением к нему. Чаще всего исследование по Нечипоренко назначают урологи, хирурги, терапевты, нефрологи.
Преимущества метода Нечипоренко:
- не требует дорогой техники,
- прост в выполнении для медицинского персонала,
- не требует сложной подготовки пациента,
- не требует большого количества мочи.
Какие отклонения в общем анализе мочи могут стать причиной назначения анализа по Нечипоренко:
- Следы крови,
- Наличие лейкоцитов,
- Наличие белка,
- Повышение уровня мочевины и креатинина.
Кроме того, анализ назначается при обнаружении острых или хронических заболеваний почек и мочевыводящей системы, например, во время ультразвукового исследования. Основанием для назначения анализа по Нечипоренко может быть также бессимптомное повышение температуры, системные заболевания с высоким риском повреждения почек, профилактические обследования. Также периодический анализ проводится в ходе терапии заболеваний мочевыводящих органов для контроля эффективности лечения.
Нередко анализ назначается и вынашивающим ребенка женщинам, так как он помогает выявить некоторые патологии, способные угрожать нормальному процессу беременности и родов.
Анализ имеет большую диагностическую точность по сравнению с общим анализом мочи. Его применение способно выявить ряд серьезных заболеваний мочевыводящей системы и некоторых других органов, опасные для организма состояния, оценить повреждение почек при некоторых системных заболеваниях (сахарный диабет, системная красная волчанка, травмы, амилоидоз).
Какие отклонения может обнаружить врач при помощи анализа:
- пиелонефрит – воспаления почечных лоханок;
- гломерулонефрит – воспаление почечных клубочков, отвечающих за фильтрацию и очищение крови;
- цистит – воспаление мочевого пузыря, вызванное инфекционными причинами;
- почечнокаменная болезнь – состояние, при котором в почках обнаруживаются уролиты – плотные минеральные образования;
- опухоли почек;
- инфаркт почки;
- простатит;
- интоксикация организма;
- гипертония.
Для того, чтобы данные, полученные в результате анализа, были бы верны (и анализ не пришлось бы пересдавать по нескольку раз), пациенту необходимо соблюдать ряд несложных правил:
- Исключаются тяжелые физические нагрузки за день до анализа, посещение бани или сауны;
- За день до сдачи анализа из рациона исключаются острые и очень сладкие блюда, алкоголь, овощные соки, особенно свекольный и морковный (так как они способны изменить цвет мочи). Количество белковой пищи рекомендуется сократить;
- Нельзя принимать мочегонные средства за двое суток до анализа. При необходимости приема препаратов это обстоятельство следует согласовать с врачом;
- Не рекомендуется принимать антибактериальные препараты, противовоспалительные средства (ацетилсалициловая кислота, ибупрофен, индометацин) за сутки до анализа;
- В день, предшествующий анализу, не рекомендуется как пить слишком много жидкости, так и воздерживаться от питья;
- Собирается первая моча после утреннего пробуждения;
- Перед сбором мочи рекомендуется обмыть чистой теплой водой область, окружающую выход мочеиспускательного канала;
- При сборе мочи следует использовать лишь ту жидкость, которая была получена в середине процесса мочеиспускания;
- Для анализа достаточно взять 20-25 мл мочи;
- Мочу рекомендуется хранить в чистом закрытом пластиковом или стеклянном контейнере. Контейнеры, предназначенные для этой цели, можно приобрести в аптеке;
- Мочу следует доставить в лабораторию не позднее, чем через 2 часа после сбора (при длительном хранении в ней могут появиться бактерии, а также начнут распадаться некоторые важные элементы).
В принципе, данные рекомендации подходят и для сдачи других разновидностей анализа мочи (за исключением анализа по Зимницкому и суточного сбора мочи), а не только анализа по Нечипоренко.
При сборе мочи у грудных детей можно использовать специально предназначенные для этой цели пластиковые мочесборники. Существуют мочесборники как для мальчиков, так и для девочек. Стимулировать мочеиспускание у грудного ребенка можно при помощи поглаживания по позвоночнику. При сдаче анализа следует предупредить врача о том, что он содержит всю мочу за один акт мочеиспускания.
Женщинам нельзя сдавать анализ во время менструации, так как при этом с большой вероятностью в мочу попадет кровь. При обострении воспалительных заболеваний мочеполовых органов анализ рекомендуется отложить. Не проводится анализ и при таких женских заболеваниях, как кольпит, поскольку высока вероятность загрязнения мочи лейкоцитами из области воспаления влагалища. Также нельзя проводить анализ ранее, чем через неделю после проведения ретроградной урографии, катетеризации или цитоскопии.
Моча перемешивается, и часть ее отливается в отдельную пробирку. Пробирка устанавливается на центрифугу и раскручивается в течение 3 минут. После чего в пробирке остается осадок. Этот осадок и подлежит исследованию. Он помещается в счетную камеру, в которой при помощи микроскопа подсчитывается количество необходимых элементов в моче. Затем количество биологических элементов умножается на коэффициент, таким образом, чтобы можно было определить их среднее количество в одном миллилитре.
При помощи анализа мочи по Нечипоренко определяются следующие параметры:
- количество красных кровяных клеток – эритроцитов,
- количество белых кровяных клеток – лейкоцитов,
- количество белковых гиалиновых цилиндров,
- наличие других цилиндрических телец (зернистых, восковидных, эпителиальных, эритроцитарных)
Превышение допустимых норм для этих параметров, как правило, свидетельствует о различных патологиях. Имеет значение и тип различных кровяных клеток. Например, эритроциты в моче могут быть как живыми, так и мертвыми (выщелоченными).
У здорового человека параметры не должны превышать следующих значений:
- эритроциты – 1000/мл,
- лейкоциты – 2000/мл,
- гиалиновые цилиндры – 20/мл.
Также в моче не должно быть цилиндров других типов (зернистых, эпителиальных, эритроцитарных, восковидных), мертвых эритроцитов, бактерий. Эти нормы одинаковы для людей всех возрастов и полов.
Если наблюдается превышение данных параметров, то необходимо обратиться к врачу за консультацией.
Эритроциты – клетки крови, осуществляющие доставку кислорода в ткани. Теоретически они не должны содержаться в моче. Но на практике небольшое количество эритроцитов в моче все же присутствует. Это объясняется тем, что часть эритроцитов просачивается через почечный барьер или стенки кровеносных сосудов тканей мочевыводящих органов. Обилие эритроцитов может свидетельствовать о каком-либо воспалительном процессе в мочеиспускательном тракте или почках, травмах, опухолях, камнях.
Лейкоциты – клетки крови, осуществляющие иммунные функции. Они могут присутствовать в моче в небольшой концентрации. Это свидетельствует о том, что иммунная система работает в нормальном режиме. Однако при наличии инфекционных заболеваний количество лейкоцитов в организме увеличивается. Следовательно, повышенная концентрация лейкоцитов в моче может свидетельствовать о каких-либо патологиях.
Гиалиновые цилиндры представляют собой слепки почечных канальцев, в которых происходит обратное всасывание ряда веществ из первичной мочи. Они состоят из белка, который не успел реабсорбироваться в кровь. Какое-то время цилиндры находятся в канальцах, а затем вымываются вместе с мочой. Небольшое количество гиалиновых цилиндров может содержаться и в моче у здорового человека. Их число часто повышается после интенсивных физических нагрузок, эмоционального стресса.
Зернистые и эпителиальные цилиндры представляют собой остатки клеток, окружающих почечные канальцы. Эритроцитарные цилиндры образуются из эритроцитов, оказавшихся в канальцах. Восковидные цилиндры – это гиалиновые либо зернистые цилиндры, которые долго находились в просвете канальца.
Обычно ответ на анализ мочи по Нечипоренко, если он проводится в амбулатории, можно ожидать в течение дня. Если анализ по Нечипоренко показал норму, а общий анализ мочи – нет, то что это означает? Как правило, это означает погрешности в проведении общего анализа мочи. Поэтому в подобном случае сдается повторный общий анализ, но после более тщательной подготовки.
Какие заболевания могут соответствовать отклонениям от нормы при анализе по Нечипоренко? Отклонение от нормы одного и того же параметра может свидетельствовать о различных патологиях, и один лишь анализ мочи не сможет дать ответ на вопрос, какое именно заболевание присутствует у пациента.
Возможные патологии при отклонениях от нормы:
- Лейкоциты выше 2000/мл – пиелонефрит, гломерулонефрит, острый панкреатит, системная красная волчанка, лихорадка, мочекаменная болезнь, опухоли мочевого пузыря, аппендицит, цистит, простатит и везикулит (у мужчин);
- Эритроциты выше 1000/мл – камни в почках и мочевом пузыре, опухоли простаты, почек и мочевого пузыря, полипы, травмы и повреждения мочевыводящих органов, гнойный цистит, сердечная недостаточность, эндокардит, гемофилия, туберкулез почки, системная красная волчанка, дефицит витамина С;
- Наличие мертвых эритроцитов – нефротический синдром, гипертония, нефропатии, гломерулонефрит;
- Гиалиновые цилиндры выше 20/мл – пиелонефрит, гломерулонефрит, гипертония, прием мочегонных средств в больших дозировках, эмоциональный стресс, обезвоживание и перегрев организма, признаки токсикоза (у беременных);
- Наличие зернистых цилиндров – активный гломерулонефрит, злокачественный пиелонефрит совместно с мочекаменной болезнью, интоксикации, инфекции, аутоиммунные и системные заболевания соединительной ткани, гидронефроз на стадии структурных изменений в почках, интенсивные физические нагрузки;
- Наличие восковидных цилиндров – амилоидоз, нефротический синдром, хроническая почечная недостаточность, отторжение трансплантированной почки;
- Наличие эритроцитарных цилиндров – гипертония, тромбоз почечных вен, гломерулонефрит в острой стадии, инфаркт почки;
- Наличие эпителиальных цилиндров – острый канальцевый некроз, вирусная инфекция, интоксикации.
Точный диагноз может поставить лишь врач-уролог. При этом он будет ориентироваться не только на результаты анализа, но и на историю болезни пациента, результаты других диагностических процедур (анализ крови, рентген, УЗИ, эндоскопия, МРТ, компьютерная томография, и т.д.).
источник
Ни одно медицинское обследование не обходится без анализа мочи. Общий анализ мочи – пожалуй, одно из самых часто назначаемых исследований. И это не просто дань медицинской традиции: с помощью этого метода можно получить данные, ценные для постановки диагноза, назначения и контроля лечения. Но иногда общего анализа не хватает.
В каких случаях назначают анализ мочи по Нечипоренко? Что это за исследование? Для чего оно предназначено? Давайте разбираться.
Анализ мочи по Нечипоренко – что это?
Если в общем анализе мочи были выявлены какие-то изменения, по которым затруднительно сделать однозначные диагностические выводы, то для их уточнения, детализации может назваться анализ мочи по Нечипоренко.
Выполняют его микроскопом. При этом подсчитывается число лейкоцитов, эритроцитов, и так называемых цилиндров в 1 миллилитре мочи.
Зачем назначают анализ мочи по Нечипоренко?
Показания для его проведения различны. Он применяется для установления различных воспалительных процессов в системе органов мочевыделения (почках, мочевом пузыре, мочеиспускательном канале); с целью оценки поражения почек при ряде системных болезней; для разграничения болезней мочевыводящих путей; с целью контроля лечения.
Пиелонефрит: что это за болезнь и как её лечить? Рассказывает врач-уролог «Клиника Эксперт Курск»
Девяткин Александр Александрович
Что показывает проба Нечипоренко?
Значительное число эритроцитов может говорить о повреждении любого из отделов системы мочевыделения.
Увеличение числа лейкоцитов отмечается при местных воспалительных, инфекционных процессах и др. В таких случаях дополнительно нужно выполнить исследование мочи на наличие в ней бактерий.
Кроме эритроцитов и лейкоцитов имеет значение изучение цилиндров. Что они собой представляют? Это скопления белка, которые образуются из клеток и клеточного детрита при изменении свойств мочи. Место их образования — почечные канальцы. Различают нескольких разновидностей цилиндров (эпителиальные, гиалиновые и т.д.)
Каковы причины увеличения того или иного показателя?
Повышены эритроциты в моче. Ищем причины
Количество эритроцитов повышается при мочекаменной болезни; травме, туберкулезе и опухоли почки; гломерулонефрите, тяжелом пиелонефрите и др.
Число эритроцитов может увеличиваться и при патологиях, напрямую с почками не связанных. Среди них гемофилия, доброкачественная гипертрофия предстательной железы, лейкоз (лейкемия), застойная сердечная недостаточность, системная красная волчанка и ряд других.
По следу гена королевы Виктории: что такое гемофилия? Рассказывает руководитель группы изучения гемостаза отдела оптимизации лечения гематологических заболеваний Центра им. Дмитрия Рогачева, доктор медицинских наук
Жарков Павел Александрович
Повышены лейкоциты. Почему?
Увеличение их числа в моче отмечается при остром пиелонефрите, гломерулонефрите, цистите, туберкулезе почек, новообразовании мочевого пузыря и т.д.
Цистит: симптомы, диагностика и лечение. Читать далее
Цилиндры в моче. Что это значит?
В зависимости от их разновидности число их увеличивается при интенсивных физических нагрузках, гломерулонефрите, отравлении тяжелыми металлами, острой и хронической почечной недостаточности, эмоциональном стрессе, поражении почек при сахарном диабете, туберкулезе почки и др.
УЗИ или МРТ при болезнях почек? Рассказывает главный врач «МРТ Эксперт Елец» Тулинов Владимир Владимирович
Подготовка к анализу мочи по Нечипоренко
На протяжении 12 часов до проведения исследования не употреблять острые, соленые блюда, а также продукты, меняющие окраску мочи (например свекла, морковь).
На протяжении 48 часов до сбора мочи отменить прием мочегонных средств (только после согласования этого момента с лечащим доктором).
Как правильно собрать мочу для анализа по Нечипоренко?
Вначале проводится туалет наружных половых органов. Сдается средняя порция утренней мочи.
Сколько дней готовится анализ мочи по Нечипоренко?
Это зависит от загрузки лаборатории. В плановом порядке — 1 рабочий день.
Можно ли хранить мочу для анализа в холодильнике?
Образец мочи должен быть свежим. Однако если ситуация никак не позволяет сдать мочу непосредственно перед исследованием, следует хранить ее в холодильнике при температуре +2. +8°C. Общее время хранения и доставки в лабораторию — не более двенадцати часов с момента взятия материала. Необходимо заранее уточнять все эти нюансы в лаборатории, поликлинике и т.д., где будет проводиться анализ.
Как правильно прочитать анализ? Нормы проб мочи по Нечипоренко
— цилиндры: не обнаруживаются
Записаться на исследование можно здесь или в разделе контакты
Историческая справка
Данный анализ был предложен советским военным хирургом, урологом-онкологом Александром Захаровичем Нечипоренко.
Родиной будущего доктора была Волынская губерния Российской империи (сегодня — Житомирская область Украины).
За год до начала Великой Отечественной войны Александр Захарович оканчивает Киевский медицинский институт.
В первые годы после войны стажировался в области грудной хирургии в ведущем учебном заведении для подготовки военных врачей — ленинградской Военно-медицинской академии.
С середины 60-х годов работает в Ростовском медицинском институте на кафедре хирургии.
В 1967 году Нечипоренко становится научным руководителем онкоурологического отдела НИИ онкологии и медицинской радиологии в Ростове-на-Дону. Более 10 лет был заведующим курсом урологии в медицинском институте г. Гродно (Белоруссия).
Является пионером метода удаления мочевого пузыря при его раке, удаления лимфатических узлов при злокачественных новообразованиях яичка.
Ушел из жизни в ноябре 1980 года в возрасте 65 лет.
источник
Пробу по Нечипоренко анализируют на полуавтоматическом лабораторном оборудовании. То есть для подсчета клеток или веществ лаборанту требуется только вставить пробирку внутрь анализатора. Прибор произведет исчисления сам. Метод применяют при:
- подозрении на заболевание мочевыделительной системы;
- проверке состояния организма после лечения заболевания;
- неясных результатах или нормальных показателях общего анализа мочи при клинике заболевания мочевыделительной системы.
Несмотря на то, что для проведения исследования необходим 1 мл жидкости, для анализа человек должен собрать около 20 мл от количества мочи.
После получения образца врач-лаборант перемешивает его, чтобы клетки и вещества не выпали в осадок, отливает 1 мл урины в небольшую пластиковую пробирку. Ее помещают внутрь анализатора, который распечатывает результат.
Для расшифровки результата анализа мочи по Нечипоренко обращаются к лечащему врачу, он подтвердит или опровергнет диагноз, назначит дополнительные исследования или лечение.
В ходе тестирования определяются следующие показатели:
- Эритроциты в моче по Нечипоренко должны присутствовать, но в ограниченном количестве. Повышенные эритроциты в анализе мочи по Нечипоренко означают, что слизистая оболочка мочевыделительной системы повреждена. Кровотечение может быть внутри почек и мочевыводящих путей.
- Лейкоциты – клетки, необходимые для иммунного ответа, при появлении возбудителя. Если их число превышает нормальный показатель, значит, появился патогенный микроорганизм, против которого борются лейкоциты. Инфекция проникает нисходящим путем (через почки) или восходящим (через уретру).
- Цилиндры – это комплексы почечных образований, родоначальником которых является белок. Они появляются при некоторых болезнях почек. Должны присутствовать только гиалиновые образования, остальные являются признаком патологии.
Существуют нормы анализа мочи по Нечипоренко, некоторые из них зависят от пола. Терапевты используют их для определения состояния мочевыделительной системы.
Таблица норм показателей по Нечипоренко у взрослых.
| Показатель | Значение |
|---|---|
| Лейкоциты | У мужчин до 2 тысяч на 1 мл жидкости У женщин до 5000 на 1 мл жидкости |
| Эритроциты | До 1 тысячи на 1 мл жидкости |
| Эритроцитарные цилиндры | Нет |
| Гиалиновые цилиндры | До 22 образований на 1 мл жидкости |
| Зернистые цилиндры | Нет |
| Восковидные цилиндры | Нет |
| Эпителиальные цилиндры | Нет |
Перед расшифровкой результатов пациент предупреждает врача о применяемых лекарствах, физиологическом состоянии (например, беременности), диете (белковый рацион увеличивает число цилиндров). Все эти причины меняют параметры состояния мочи, если пациент не предупредил о них врача, он поставит диагноз, которого нет, и будут проведены ненужные методы лечения.
Общий анализ мочи — это развернутый анализ. Он дает полную картину состояния мочевыделительной системы человека. Для этого анализа лаборант считает вручную все клетки, которые обнаруживает визуально. Если под микроскопом обнаруживается повышенное число клеток, назначают анализ мочи по Нечипоренко. Он подсчитывает форменные элементы и цилиндры во всей жидкости.
Когда пациенту выдали результаты анализа мочи по Нечипоренко, необходимо обратиться к врачу, он расскажет что это такое, объяснит какие бывают нормальные показатели, и каковы причины их повышения.
Необходимо правильно сдать мочу, так проведенное исследование покажет верные данные. Это поможет врачу поставить верный диагноз и назначить лечение. При нарушении правил, заболевание может быть не обнаружено, это приведет к ухудшению состояния пациента.
- За неделю до сдачи мочи по Нечипоренко отменяют лекарства. Если это сделать нельзя, предупреждают терапевта.
- За 2 дня придерживаются диеты: не едят жирное, жаренное, острое. Пьют достаточное количество воды.
- Активные занятия спортом на время прекращаются.
- Дополнительные инструментальные обследования проводят только после пробы мочи по Нечипоренко, так как они изменят количественный состав исследуемых клеток.
- При начале менструации, анализ переносят на 10 дней, так как даже остатки эритроцитов изменят результат.
- Перед исследованием нельзя курить.
- Если у пациента имеются воспалительные заболевания, не связанные с исследованием, его переносят на время после лечения.
Итог анализа мочи по Нечипоренко зависит от того, насколько точно пациент к нему подготовился. При не выполнении правил результат будет неверно истолкован.
- Сбор мочи производится после ночного сна.
- Перед опорожнением мочевого пузыря произвести гигиену тела.
- Женщинам следует перекрыть отверстие влагалища, так как бактерии из него проникнут внутрь образца и изменят результат анализа.
- Используют только стерильный контейнер для сбора биологической жидкости. Использование домашних банок не допустимо, там содержатся вещества и микробы.
- Собирают среднюю порцию мочи, то есть человек сначала мочится внутрь унитаза, затем в контейнер, потом опять в унитаз.
Емкость закрывают крышкой и передают лаборанту. Если это сделать не возможно, биоматериал хранят внутри холодильника не более 2 часов.
Сбор мочи на анализу по Нечипоренко у детей старше одного года не отличается от взрослых. Если необходим образец ребенка, являющегося младенцем, применяют специальный мочеприемник. Это приспособление с липучками, которые лепятся вокруг наружных половых органов. После того, как младенец произвел мочеиспускание, мочеприемник снимают и переливают образец внутрь пластикового контейнера.
Есть правила, нарушив которые, результаты будут ошибочными:
- употребление еды перед исследованием;
- произведение тестирования среди дня (не утром);
- сдача исследования урины во время или сразу после менструации завысит значение нормы эритроцитов;
- прохождение пробы во время появления острого воспалительного заболевания, которое не вылечено;
- если пациент не подмыл гениталии, в анализе появятся бактерии;
- использование не стерильной емкости;
- сбор всей порции биологической жидкости;
- долгосрочная доставка образца (свыше 2 часов без холодильника).
Для повышения числа каждого показателя характерны свои заболевания. Так как плохой анализ по Нечипоренко не указывает в точности на определенную болезнь, врачи урологи назначают дополнительные обследования.
Заболевания, вызывающие отклонения результатов, бывают в любой области:
- мочевыделительный канал,
- воспаление мочевого пузыря,
- воспаление почек.
В зависимости от того какая клетка или вещество при тестировании обнаружены врач определит направление заболевания: инфекционное, воспалительное, повреждающего характера.
У беременных женщин показатели меняются после перестройки гормонов.
После назначения и проведения анализа мочи по Нечипоренко врач заподозрит патологию почек и мочевыделительной системы.
Лейкоциты меняются при гнойных образованиях:
- цистит (воспаление мочевого пузыря),
- пиелонефрит (гнойное образование внутри почек),
- простатит (воспаление простаты мужчин),
- мочекаменная болезнь (камни различных областей мочевыделительной системы, которые закупоривают проход и образуют гнойные скопления),
- красная волчанка (аутоиммунное заболевание с повышенным числом иммунных комплексов).
По Нечипоренко эритроциты повышаются (более 2000) при следующих болезнях:
- гломерулонефрит (хроническое заболевание клубочков почек, которое вызывает повреждение сосудов и выделение крови или эритроцитов),
- инфаркт почки (закупорка тромбом сосуда, вызывает кровоизлияние в просвет органа).
Цилиндры повышаются при любых воспалительных процессах в почках:
- пиелонефрит,
- гломерулонефрит,
- гипертония (вызывает повышение давления внутри почек),
- употребление некоторых лекарств,
- почечная недостаточность,
- амилоидоз (нарушение обмена веществ, которое сопровождается отложением внутри почек белково-углеводных комплексов).
Если у человека появились симптомы заболевания, необходимо пройти лабораторные тестирования, они помогут быстрее выявить болезнь. При своевременном обращении к врачу, проведении анализов, диагностики и правильном лечении практически все заболевания поддаются терапии. Самолечение не допустимо, оно приведет к ухудшению состояния пациента. Народные средства применимы только совместно с медикаментозными препаратами. После завершения терапии проходят повторную диагностику только через месяц, так как возможно обострение заболевания.
Научный сотрудник Лаборатории профилактики нарушений репродуктивного здоровья работников НИИ Медицины труда им. Н.Ф. Измерова.
источник
Анализ мочи по Нечипоренко применяют для более подробного выявления нарушений, обнаруженных при общем анализе мочи. В ходе исследования выполняют количественное определение содержания в моче лейкоцитов, эритроцитов и цилиндров в единице объема (обычно в 1 мл). Исследование позволяет оценить состояние почек и мочевыводящих путей.
Анализ мочи по Нечипоренко у детей и взрослых предназначен для диагностики воспалительных процессов мочевыводящей системы (циститы, пиелонефриты), выявления скрытой гематурии и цилиндрурии. Этот вид анализа используют для дифференциальной диагностики пиелонефритов и гломерулонефритов Исследование мочи по Нечипоренко в динамике проводится для оценки эффективности антибактериальной терапии и контроля излеченности инфекции.
- Патологические результаты общего анализа мочи;
- дифференциальная диагностика заболеваний почек и мочевыводящих путей;
- оценка эффективности лечения.
Условия взятия и хранения образца
Порция утренней мочи, взятая в середине мочеиспускания.
Образец стабилен при температуре 2–6 °С не более 2 сут.
Аликвоту образца мочи (10 мл) центрифугируют, удаляют надосадочную жидкость, оставляя 1 мл. Осадок тщательно перемешивают, переносят в камеру Горяева, где подсчитывают количество лейкоцитов, эритроцитов и цилиндров.
Количество форменных элементов в 1мл мочи рассчитывают по формуле:
N – число форменных элементов в 1 мл мочи;
X – число форменных элементов в 1 мкл мочи, оставленной с осадком;
V – объем мочи, взятой для центрифугирования.
Повышение числа лейкоцитов в моче указывает на наличие инфекции в почках или мочевыводящих путях (мочевой пузырь, мочеиспускательный канал, почки). Основные заболевания, при которых наблюдается лейкоцитурия:
Основные заболевания, при которых наблюдается лейкоцитурия:
- цистит;
- пиелонефрит;
- почечнокаменная болезнь.
Основные заболевания, при которых наблюдается гематурия:
- острый гломерулонефрит;
- хронический гломерулонефрит;
- почечнокаменная болезнь;
- доброкачественные (папиллома, фиброма, гемангиома) и злокачественные опухоли почек и мочевыводящих путей.
Наличие в моче большого количества цилиндров свидетельствует о заболеваниях почек, сопровождающихся протеинурией (нефротический синдром, гломерулонефрит). Основные заболевания, при которых наблюдается цилиндрурия:
- гломерулонефрит;
- пиелонефрит;
- отравления нефротоксичными соединениями.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 — 2019
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро «Шоссе Энтузиастов», «Перово»
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
источник
Собранная в посуду моча перемешивается.
5-10 мл мочи отливается в градуированную пробирку.
Пробирки центрифугируются 3 минуты при 3500 оборотов/мин.
Верхний слой мочи сливается, в пробирке оставляют 1 мл мочи с осадком.
Осадок хорошо перемешивается и сливается в камеру Горяева, камеру Фукса-Розенталя или камеру Бюркера.
Во всей сетке идет раздельный подсчет лейкоцитов, эритроцитов и цилиндров в 1 мм 3 осадка мочи.
Производят подсчет по формуле N = (H/v)*(Vo/Vs). Здесь N — истинное количество элементов, Vo — объем осадка (1000 мкл), Vs — общий объем пробы, H — количество подсчитанных в камере клеток, v — объем камеры (0,9 мм 3 для камер Горяева и Бюркера, 3,2 мм 3 для камеры Фукс-Розенталя).
4. Трехстаканная проба мочи Правила сбора мочи для трехстаканной пробы:
Воздержание от мочеиспускания в течение 3-5 часов
Туалет наружных половых органов (подмывание теплой водой без мыла)
Сбор мочи в 3 емкости – в первый контейнер примерно 1/5 от объема мочеиспускания, во второй контейнер 3/5, в последний 1/5.
В том случае, если основным заболеванием, которое требует диагностики, является простатит, то перед сбором 3-й порции производится массаж простаты.
Собранную мочу необходимо как можно раньше отправить в лабораторию для исследования.
5. Анализ мочи на микобактерии туберкулеза Анализ мочи на микобактерии туберкулеза является бактериоскопическим методом исследования, при котором производится окраска мазка из осадка по Цилю-Нильсену. Суть метода:
Суть метода основана на кислотоустойчивости микобактерий туберкулеза. При окрашивании выделяют несколько этапов. Сначала происходит проникновение карболового фуксина в клетку через мембрану. Затем все некислотоустойчивые структуры клетки обесцвечиваются серной кислотой и докрашиваются раствором метиленового синего. Таким образом, все клетки и структуры приобретают синий цвет, исключение составляет лишь кислотоустойчивая микобактерия туберкулеза, окрашенная в малиново-красный цвет.
Показания для исследования:
— Длительное неэффективное лечение воспалительных заболеваний мочеполовой системы (цистит, пиелит, эпидидимит, пиелонефрит, простатит).
— Подозрение на туберкулез мочеполовой системы (нарушения мочеиспускания, гематурия, появление мутной мочи, обусловленное пиурией, боли в поясничной области, возможно увеличение мошонки с одной стороны).
— Туберкулез легких или туберкулезное поражение других органов.
34.Лейкоцитурия. Методы диагностики, клиническое значение. Дифференциальный диагноз септической и асептической лейкоцитурии В норме при исследовании осадка мочи может определяться 2—5 лейкоцитов в поле зрения. Лейкоцитурия — наличие большего, чем в норме, количества лейкоцитов в моче. Лейкоцитурия может быть незначительной (8—10, 20—40 лейкоцитов в поле зрения), умеренной (50—100 в поле зрения) и выраженной (пиурия), когда лейкоциты покрывают все поля зрения либо встречаются скоплениями.
Механизм происхождения лейкоцитурии связан в одних случаях (при пиелонефрите и интерстициальном нефрите) с проникновением лейкоцитов из очагов воспалительной инфильтрации межуточной ткани почек в просвет канальцев через поврежденные или разрушенные этим процессом их стенки. В других случаях (при пиелите, цистите, уретрите) — с попаданием лейкоцитов в мочу из слизистой оболочки мочевых путей, пораженных воспалительным процессом. При гнойном пиелонефрите пиурия появляется в результате прорыва гнойного содержимого из гнойника (абсцесса, карбункула) в полость чашечки (чашечек) или ло Наиболее точно выявить лейкоцитурию можно путем микроскопии осадка мочи. Для микроскопического исследования мочи существуют два метода: 1) обычное исследование осадка мочи при общем ее анализе; 2) количественный подсчет форменных элементов — методики Каковского—Аддиса, Нечипоренко, Амбурже и др. Нормальное содержание лейкоцитов в осадке мочи составляет: при общем анализе — до 5—6 в поле зрения, при анализе по Каковскому — Аддису — до 2 000 000 в сутки, по Амбурже — до 2500 в мин. Так, например, определяют количество форменных элементов в моче, выделенной за сутки (метод Каковского—Аддиса), за 1 ч (метод Рофе), за 1 мин (метод Амбюрже); содержание лейкоцитов в 1 мл мочи (метод Нечипоренко) или в 1 мм3 нецентрифугированной мочи (метод Стансфилда—Уэбба). В основе всех количественных методов исследования лежит определение числа форменных элементов (отдельно лейкоцитов, эритроцитов и цилиндров) в 1 мм3 осадка мочи с помощью счетной камеры (гемоцитометра). 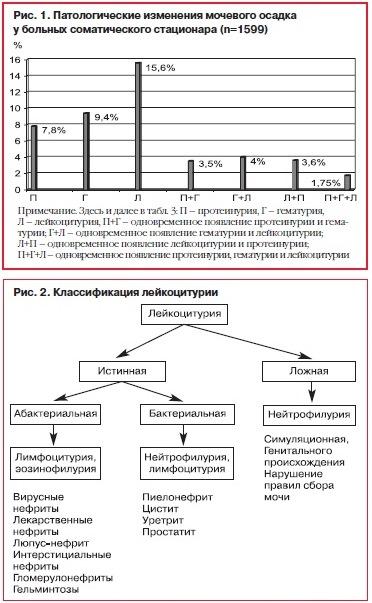
нейтрофильный — инфекция: пиелонефрит, туберкулёз
мононуклеарный — гломерулонефрит, интерстициальный нефрит
лимфоцитарный — системная красная волчанка, ревматоидный артрит (системный вариант)
По количеству выделенных лейкоцитов можно разделить на микролейкоцитурию (менее 200 в п/зр) и пиурию (более 200 в п/зр).
почечный (тубулярный и гломерулярный) — при гломерулонефрите, интерстициальном нефрите
почечный (чашечки, лоханки) — при пиелонефрите, туберкулёзе, карбункуле почки, аномалиях положения почек, гипоплазии, поликистозе почек, гидронефрозе.
внепочечный (мочеточники) — удвоение мочеточников, дивертикул мочеточника, мегалоуретер, эктопия мочеточника, ПМР, перегиб мочеточника.
внепочечный (мочевой пузырь) — дивертикул мочевого пузыря, цистит, камни мочевого пузыря, уретероцеле, туберкулёз
внепочечный (уретра) — стриктура уретры, клапан уретры, свищ уретры, уретрит, фимоз
35.Эритроцитурия. Этиология и механизмы эритроцитурии. Методы диагностики, клиническое значение Эритроциты могут поступать в мочу из любого участка мочевого тракта. У здоровых людей встречаются 1—2 эритроцитов в поле зрения микроскопа (при 40-кратном увеличенной лишь в отдельных анализах. При обнаружении в утренней моче более 2 эритроцитов в поле зрения говорят об эритроцитурии и это требует количественного анализа осадка мочи по Нечипоренко, Амбюрже или Каковскому — Аддису. Морфология эритроцитов мочи в определенной степени зависит от осмоляльности мочи: в гипертонической моче клетки могут иметь двояковогнутую форму, в гипотоничной — имеют более сферическую форму.
Морфологически эритроциты в моче различаются по их происхождению из того или иного отдела мочевых путей. Красные кровяные тельца в случае болезней почек дисморфны и только при условии значительной эритроцитурии могут быть как дисморфными, так и неизмененными. Эритроциты из лоханки, мочеточника, мочевого пузыря, уретры униморфны и только в гипотонической моче могут терять гемоглобин и превращаться в тени.
Эритроцитурия почечного происхождения обнаруживается при гломерулонефрите, пиелонефрите, амилоидозе, диабетическом гломерулосклерозе, туберкулезе, ряде нефропатий у больных с системными заболеваниями соединительной ткани и системными васкулитами, инфарктах, опухолях, травмах почек. Она может увеличиваться при условии лечения производными аминохинолина, неспецифическими противовоспалительными средствами, сульфаниламидами, иногда глюкокортикоидами. Причины эритроцитурии при заболеваниях мочевыводящих путей — мочекаменная болезнь, мочевые диатезы, воспалительные процессы, аномалии развития, опухоли, травмы.
В клинической практике появление эритроцитов (крови) в моче называется гематурией.
Болезнь мочевыводящих путей
почечной выделительной системы (чашечки и почечной лоханки), мочеточник, мочевой пузырь, мочеиспускательный канал
мужских половых органов — предстательная железа (простата), уретры,
Болезнь за пределами мочевыводящих путей — например, расстройства свертываемости крови, некоторые лекарственные препараты, системное заболевание.
Среди заболеваний, которые вызывают гематурию — урологические:
опухоли мочеполовой системы (наиболее частая причина гематурии)
почечно-каменная болезнь мочевыводящих путей
травмы мочеполовой системы
воспаление мочевыделительного тракта.
Эритроцитурия может быть распознана невооруженным глазом (макрогемотурия) или микроскопически (микрогематурия). Норма эритроцитов в моче составляет 1-2 клетки в поле зрения .
При микроскопии осадка мочи в зависимости от наличия гемоглобина попадаются такие виды эритроцитов:
Неизмененные эритроциты – содержат гемоглобин, имеют вид двояковогнутого диска красного цвета.
Измененные (выщелоченные) эритроциты – без гемоглобина, под микроскопом бесцветные, могут выглядеть в виде колец. Выход гемоглобина происходит в результате повышенной осмолярности, длительного нахождения эритроцитов в моче и фильтрации в клубочках почек (гломерулонефрит).
Процесс формирования мочи начинается в клубочках почек, где происходит первичная фильтрация крови, при этом в норме эритроциты, лейкоциты и белки плазмы не проходят через мембрану клубочков. Поэтому их появление в моче является признаком заболевания.
Когда эритроциты в моче повышаются?
Причины появления эритроцитов в моче бывают соматического, ренального (почечного) ипостренального происхождения. Причины соматического происхождения связаны с тем, что почки не вовлечены в патологический процесс, а реагируют на заболевание в других органах и системах. К ним относятся:
Тромбоцитопения – состояние сниженного количества тромбоцитов в крови, которое приводит к нарушению свертываемости крови в сосудах и ее попадании в мочу при первичной фильтрации в клубочках.
Гемофилия – снижение свертываемости крови за счет снижения синтеза плазменных факторов свертывания. Механизм попадания эритроцитов в мочу тот же.
Интоксикация организма – попадание токсинов (ядов) при различных вирусных и бактериальных инфекциях вызывает повышение проницаемости мембраны клубочков для эритроцитов, за счет чего они попадают в мочу.
Рентальные причины вызывают повышение эритроцитов при заболеваниях почек:
Острый и хронический гломерулонефрит – аутоиммунное заболевание клубочков и канальцев почек, при котором в нее попадает значительное количество эритроцитов во время фильтрации. Поэтому под микроскопом определяются измененные формы эритроцитов.
Опухоль почки – растущее новообразование может разрушать стенку сосудов, возникает небольшое кровотечение с попаданием эритроцитов в мочу. В этом случае в анализе визуализируются неизмененные эритроциты.
Мочекаменная болезнь – обменное заболевание, при котором формируются камни в чашечно-лоханочной системе почек, края камней могут повреждать слизистую оболочку, приводя к кровотечению, в моче также появляются неизмененные эритроциты.
Пиелонефрит – инфекционное воспалительное заболевание почек, преимущественно поражается одна почка, в результате воспаления повышается проницаемость сосудов почки. В моче повышается количество неизмененных эритроцитов, которые попадают в нее за счет диапедеза (просачивания) через стенки артерий.
Гидронефроз – нарушение оттока мочи вызывает растяжение почки с повреждением сосудов.
Травма – проникающее ножевое ранение или разрыв почки при падении приводят к массивному кровотечению, моча становится насыщенно красного цвета (макрогематурия).
В случае причин постренального происхождения повышенное содержание эритроцитов в моче развивается вследствие заболеваний мочевого пузыря или мочеиспускательного канала:
Цистит – воспаление слизистой оболочки мочевого пузыря, в результате которого происходит проникновение эритроцитов через стенки сосудов, их форма не изменяется.
Наличие камня в мочевом пузыре или мочеиспускательном канале (уретре) вызывает травматизацию слизистой оболочки с кровотечением и попаданием неизмененных эритроцитов в мочу.
Неопластический (опухолевый) процесс в мочевом пузыре или уретре – рост опухоли вызывает разрушение сосудов, в моче появляются неизменные эритроциты, количество которых зависит от калибра поврежденного сосуда.
Травмы мочевого пузыря или уретры с повреждением сосудов и кровотечением сопровождаются макрогематурией.
Некоторые заболевания органов половой системы также могут провоцировать повышенное количество эритроцитов в моче. Так некоторые заболевания предстательной железы у мужчин приводят к гематурии:
рак предстательной железы – появление крови в моче вызвано разрушением сосудов растущей опухолью в простате;
простатит – воспаление предстательной железы, механизм повышения количества эритроцитов такой же, как и при других воспалительных заболеваниях мочеполовой системы.
У женщин появление эритроцитов в моче обусловлено такими заболеваниями органов половой системы:
маточные кровотечение – кровь при этом из влагалища может попадать в мочу во время акта мочеиспускания;
эрозия шейки матки – процесс часто захватывает и нарушает целостность сосудов с выходом крови.
Если в моче повышаются и лейкоциты и эритроциты, то это свидетельствует о наличии воспалительного процесса в почках (пиелонефрит) или в органах мочеполовой системы (цистит, уретрит, простатит).
Повышение количества эритроцитов в моче бывает не только при патологиях, но и в норме, при некоторых физиологических состояниях:
пребывание в жарком помещении (баня, горячие цеха), что приводит к общему перегреванию организма, вызывает транзиторное (временное) увеличение эритроцитов в моче;
стрессы – вызывают повышение концентрации глюкокортикостероидов в крови, которые делают стенку сосудов почек проницаемой для эритроцитов;
выраженные физические нагрузки – у спортсменов, у людей после тяжелого физического труда развивается микрогематурия;
употребление алкоголя – алкогольные напитки вызывают спазм (сужение) сосудов почек и повышение проницаемости их стенок для эритроцитов;
пища с высоким содержанием пряностей.
Кроме эритроцитов при макрогематурии красное окрашивание моче может придавать непосредственно гемоглобин. При развитии гемолиза (процесс разрушения эритроцитов в крови) гемоглобин скапливается в плазме и выводится с мочой – гемоглобинурия. Стоит помнить, что гемоглобин забивает почечные клубочки и блокирует фильтрацию мочи, как результат возникает острая почечная недостаточность.
Используют трехстаканную пробу. Количество эритроцитов в моче можно оценить по методу Каковского-Аддиса,Нечипоренко, Амбурже.
36.Клиническое значение и методы выявления протеинурии. Физиологическая протеинурия
Преходящее выделение белка с мочой у здоровых людей может появляться после тяжелой физической нагрузки (длительные походы, марафонский бег, игровые виды спорта). Это так называемая рабочая (маршевая) протеинурия или протеинурия напряжения. Генез такой протеинурии объясняют гемолизом с гемоглобинурией и стрессовой секрецией катехоламинов с преходящим нарушением гломерулярного кровотока. При этом протеинурия выявляется в первой после физической нагрузки порции мочи.
Известна albuminuria solaris, возникающая при выраженной реакции кожи на инсоляцию, а также при раздражении кожи некоторыми веществами, например, при смазывании ее йодом.
Установлена возможность появления протеинурии при повышении уровня адреналина и норадреналина в крови, чем объясняют выделение белка с мочой при феохромоцитоме и гипертонических кризах.
Выделяют алиментарную протеинурию, появляющуюся иногда после употребления обильной белковой пищи.
Доказана возможность появления центрогенной протеинурии – при эпилепсии, сотрясении мозга.
Описана эмоциональная протеинурия во время экзаменов.
К протеинурии функционального происхождения относят и описываемое некоторыми авторами выделение белка с мочой при энергичной и продолжительной пальпации живота и области почек (пальпаторная протеинурия).
Лихорадочная протеинурия наблюдается при острых лихорадочных состояниях, чаще у детей и стариков. Механизм ее малоизучен. Этот вид протеинурии сохраняется в период повышения температуры тела и исчезает при ее снижении и нормализации. Если протеинурия сохраняется в течение многих дней и недель после нормализации температуры тела, то следует исключить возможное органическое заболевание почек — либо вновь возникшее, либо уже существующее.
При заболеваниях сердца часто выявляют застойную, или сердечную протеинурию. С исчезновением сердечной недостаточности она обычно исчезает.
У новорожденных в первые недели жизни также наблюдается физиологическая протеинурия.
Ортостатическая (постуральная, лордотическая) протеинурия наблюдается у 12 – 40% детей и подростков, характеризуется выявлением белка в моче при длительном стоянии или ходьбе с быстрым исчезновением (преходящий вариант ортостатической протеинурии) или уменьшением его (персистирующий вариант) в горизонтальном положении. Генез ее связывают с нарушениями почечной гемодинамики, развивающимися за счет лордоза, сдавливающего нижнюю полую вену в положении стоя, или выброса ренина (ангиотензина II) в ответ на изменения объема циркулирующей плазмы при ортостатизме.
Физиологическая протеинурия, как правило, незначительная – не более 1,0 г/сут.
Патологическая протеинурия бывает почечного и внепочечного происхождения.
Почечная протеинурия является одним из наиболее важных и постоянных признаков заболеваний почек и может быть гломерулярной, или клубочковой, и тубулярной, или канальцевой. При сочетании этих двух типов развивается смешанный тип протеинурии.
Клубочковая протеинурия обусловлена повреждением гломерулярного фильтра, возникает при гломерулонефритах и при нефропатиях, связанных с обменными или сосудистыми заболеваниями. При этом из крови в мочу в большом количестве фильтруются плазматические белки.
В основе нарушения работы клубочкового фильтра лежат различные патогенетические механизмы:
токсические или воспалительные изменения гломерулярной базальной мембраны (отложение иммунных комплексов, фибрина, клеточная инфильтрация), вызывающие структурную дезорганизацию фильтра;
изменения гломерулярного кровотока (вазоактивные агенты – ренин, ангиотензин II, катехоламины), влияющие на гломерулярное транскапиллярное давление, процессы конвекции и диффузии;
недостаток (дефицит) специфических гломерулярных гликопротеидов и протеогликанов, ведущий к потере фильтром отрицательного заряда.
Клубочковая протеинурия наблюдается при остром и хроническом гломерулонефрите, амилоидозе, диабетическом гломерулосклерозе, тромбозе почечных вен, застойной почке, гипертонической болезни, нефросклерозе.
Клубочковая протеинурия может быть селективной и неселективной в зависимости от тяжести повреждения гломерулярного фильтра.
Селективная протеинурия встречается при минимальном (нередко обратимом) повреждении гломерулярного фильтра (нефротический синдром с минимальными изменениями), представлена белками с молекулярной массой не выше 68000 – альбумином и трансферрином.
Неселективная протеинурия чаще встречается при более тяжелом повреждении фильтра, отличается повышением клиренса средне- и высокомолекулярных плазматических белков (в составе белков мочи присутствуют также альфа2-глобулины и гамма-глобулины). Неселективная протеинурия наблюдается при нефротической и смешанной формах гломерулонефрита, вторичном гломерулонефрите.
Канальцевая протеинурия (тубулярная протеинурия)
Канальцевая протеинурия связана либо с неспособностью канальцев реабсорбировать белки, прошедшие через неизмененный гломерулярный фильтр, либо обусловлена выделением белка эпителием самих канальцев.
Канальцевая протеинурия наблюдается при остром и хроническом пиелонефрите, отравлении тяжелыми металлами, остром канальцевом некрозе, интерстициальном нефрите, хроническом отторжении почечного трансплантата, калийпенической нефропатии, генетических тубулопатиях.
Внепочечная протеинурия возникает при отсутствии патологического процесса в самих почках и делится на преренальную и постренальную.
Преренальная протеинурия развивается при наличии необычно высокой плазматической концентрации низкомолекулярного белка, который фильтруется нормальными клубочками в количестве, превышающем физиологическую способность канальцев к реабсорбции. Подобный тип протеинурии наблюдается при миеломной болезни (в крови появляется низкомолекулярный белок Бенс-Джонса и другие парапротеины), при выраженном гемолизе (за счет гемоглобина), рабдомиолизе, миопатии (за счет миоглобина), моноцитарном лейкозе (за счет лизоцима).
Постренальная протеинурия обусловлена выделением с мочой слизи и белкового экссудата при воспалении мочевых путей или кровотечением. Заболевания, которые могут сопровождаться внепочечной протеинурией — мочекаменная болезнь, туберкулез почки, опухоли почки или мочевых путей, циститы, пиелиты, простатиты, уретриты, вульвовагиниты. Постренальная протеинурия чаще весьма незначительна и практически менее важна.
Степень выраженности протеинурии
В зависимости от степени выраженности выделяют легкую, умеренную и тяжелую протеинурию.
Легкая протеинурия (от 300 мг до 1 г/сут) может наблюдаться при острой инфекции мочевыводящих путей, обструктивной уропатии и пузырно-мочеточниковом рефлюксе, тубулопатиях, мочекаменной болезни, хроническом интерстициальном нефрите, опухоли почки, поликистозе.
Умеренная протеинурия (от 1 до 3 г/сут) отмечается при остром канальцевом некрозе, гепаторенальном синдроме, первичном и вторичном гломерулонефрите (без нефротического синдрома), протеинурической стадии амилоидоза.
Под тяжелой, или выраженной протеинурией понимают потерю белка с мочой, превышающую 3,0 г в сутки или 0,1 г и более на килограмм массы тела за 24 часа. Такая протеинурия почти всегда связана с нарушением функции клубочкового фильтрационного барьера в отношении размера или заряда белков и наблюдается при нефротическом синдроме.
Все качественные пробы на белок в моче основаны на способности белков к денатурации под влиянием различных физических и химических факторов. При наличии белка в исследуемом образце мочи появляется либо помутнение, либо выпадение хлопьевидного осадка. В связи с этим к исследуемому образцу мочи предъявляются определенные требования.
Условия определения белка в моче на основе реакции коагуляции:
Моча должна иметь кислую реакцию. Мочу щелочной реакции подкисляют несколькими (2 — 3) каплями уксусной кислоты (5 – 10%).
Моча должна быть прозрачной. Помутнение устраняется через бумажный фильтр. Если помутнение не исчезает, добавляют тальк или жженую магнезию (около 1 чайной ложки на 100 мл мочи), взбалтывают и фильтруют.
Качественную пробу следует проводить в двух пробирках, одна из них – контрольная.
Искать помутнение следует на черном фоне в проходящем свете.
К качественным методам определения белка в моче относятся:
проба с 15 – 20% сульфосалициловой кислотой,
проба с кипячением, и другие.
Проба Геллера. Ход определения: В пробирку наливают 1 – 1,5 мл азотной кислоты или реактива Ларионовой и пипеткой осторожно по стенке пробирки наслаивают такое же количество мочи, стараясь не взбалтывать жидкость в пробирке. При наличии белка на границе двух жидкостей появляется белое кольцо. Реакцию оценивают на черном фоне и учитывают время появления нитевидного кольца. Чувствительность пробы 0,033 г/л. При таком содержании белка на границе жидкостей появляется белое нитевидное кольцо между 2-й и 3-й минутами.
37.Диагностика протеинурии переполнения. Феномен Бенс-Джонса. Понятие о моноклональных гаммапатиях Преренальная, или протеинурия «переполнения», наблюдается при миеломной болезни (протеинурия Бенс-Джонса), рабдомиолизе, макроглобулинемии Вальденстрема, массивном внутрисосудистом гемолизе. Протеинурия переполнения может колебаться от 0,1 до 20 г/сутки. Высокая протеинурия (более 3,5 г/сутки.) в этом случае не является признаком нефротического синдрома, так как не сопровождается гипоальбуминемией и другими его признаками. Для выявления миеломной нефропатии больному необходимо исследовать мочу на белок Бенс-Джонса.
Белок Бенс-Джонса — белок, состоящий из моноклональных легких цепей иммуноглобулинов (типа к и X), в избытке секретирующийся прежде всего плазматическими клетками. Белок Бенс-Джонса циркулирует в крови и выделяется с мочой вследствие его небольшой молекулярной массы. Образование белка Бенс-Джонса является истинной патологией, в первую очередь В-системы иммунитета. Моноклональный компонент (М) — парапротеин — синтезируется одним клоном лимфоидных клеток и определяется поэтому при электрофорезе белков сыворотки крови. Для определения белка Бенс-Джонса мочу, подкисленную до рН около 5,5, фильтруют и нагревают; при t° около 56° белок выпадает в осадок, который при подкислении растворяется. Для количественного определения мочу нагревают до t° 70°, отделяют осадок центрифугированием, промывают водой, спиртом, эфиром и взвешивают
М-компонент можно выявить с помощью иммуноэлектро-фореза с моноспецифическими антисыворотками к легким цепям типа к и X, электрофореза на различных носителях (бумага, ацетат-целлюлоза, полиакриламидный гель), а также методом иммунофиксации на ацетат-целлюлозной пленке и иммуноизотахофореза на ацетат-целлюлозных мембранах (что позволяет обнаружить фрагменты Ig в малых концентрациях).
Моноклональная гаммапатия — это сборное наименование целого класса заболеваний, при котором происходит патологическая секреция аномальных, измененных по химическому строению, молекулярной массе или иммунологическим свойствам иммуноглобулинов (гамма-глобулинов) одним клоном плазматических клеток или B-лимфоцитов. Эти иммуноглобулины затем нарушают функции тех или иных органов и систем, например, почек, что и приводит к развитию симптомов заболевания.
Моноклональные гаммапатии могут быть доброкачественными, когда клональная популяция клеток, секретирующих аномальные иммуноглобулины, не проявляет тенденций к неконтролируемому росту и размножению или к неконтролируемому увеличению продукции аномального белка. А могут быть и злокачественными, когда клональная популяция, производящая аномальный белок, склонна к постоянному неконтролируемому росту и
Доброкачественные моноклональные гаммапатии часто развиваются как последствия чрезмерной хронической антигенной стимуляции, приводящей к усиленному размножению определенных клонов плазматических клеток. Например, именно такой характер имеют доброкачественные моноклональные гаммапатии, наблюдаемые после пересадки костного мозга, реже после пересадки органов и тканей или при некоторых хронических инфекциях.
38.Клиническое значение выявления микроальбуминурии Микроальбуминурия – это выделение почками (путем клубочковой фильтрации) альбумина в количествах, определить которые с помощью рутинных лабораторных методов (клинический анализ мочи, например, путем осаждения сульфосалициловой кислотой) не удается — от 30 до 300 мг/сутки или от 20 до 200 мкг/минуту. При отсутствии инфекции мочевыводящих путей и острого заболевания повышенная экскреция альбуминов с мочой, как правило, отражает патологию клубочкового аппарата почек. Клиническое значение микроальбуминурии. Чаще всего микроальбуминурия является признаком первичных или вторичных функциональных либо органических поражений тубулогломерулярного аппарата почек и свидетельствует о генерализованном поражении сосудистой системы и прогрессировании почечной недостаточности. Следует помнить, что микроальбуминурия встречается не только при патологических изменениях почечных клубочков, но и при поражениях интерстиция канальцев вследствие нарушения реабсорбции белков. При поражении интерстиция канальцев микроальбуминуриирия сочетается с повышенной экскрецией иммуноглобулинов (IgG), которую также не удается выявить рутинными методами, что требует проведения дополнительных исследований. Микроальбуминурия не является патогномоничной для определенных патологических состояний или заболеваний, но наиболее часто она развивается при артериальной гипертензии и сахарном диабете. В случае возникновения микроальбуминурии при артериальной гипертензии и сахарном диабете ее расценивают как один из ранних неблагоприятных прогностических признаков и факторов риска развития поражений органов-мишеней. Встречается и физиологическая протеинурия (она может возникнуть вследствие вазомоторных реакций, вызывающих повышение гидратации и проницаемости базальной мембраны клубочков с последующей фильтрацией белка, экскреция альбуминов с мочой значительно увеличивается при повышенном потреблении белков с пищей, после тяжелой физической нагрузки). Микроальбуминурия может развиться при системной волчанке и других аутоиммунных процессах. При данных заболеваниях происходит инфильтрации базальной мембраны клубочков нейтрофилами, что ведет к ее деградации, а также вследствие отложения в ней иммунных комплексов. Микроальбуминурия может развиться при застойной сердечной недостаточности, болезнях почек, гормонально-активных опухолях надпочечников, интоксикации лекарственными средствами, бактериальной и химической интоксикации, отторжении пересаженной почки и др. В 1999 г. Всемирная организация здравоохранения определила микроальбуминурию как один из компонентов метаболического синдрома, что отражает существенный вклад этого фактора риска в кардиоваскулярную заболеваемость и смертность у больных сахарным диабетом. Прогностическое значение микроальбуминурии. Многие исследователи расценивают микроальбуминурию как предиктор таких патологических состояний, как сахарный диабет, артериальная гипертензия, атеросклероз, коллагенозы, нефропатия беременных. Микроальбуминурия является маркером повреждения аппарата клубочковой фильтрации и предиктором повреждения почек при сахарном диабете, одним из критериев диабетической и гипертонической нефроангиопатии и предиктором эклампсии у женщин, страдающих нефропатией беременности, а также нефропатий неясной этиологии и идиопатических поражений клубочкового аппарата почек. При сахарном диабете типа 1 микроальбуминурию следует рассматривать как предиктор нефропатии, а при диабете типа 2 – как прогностический признак повышенной смертности от заболеваний сердечно-сосудистой системы. Определение уровня микроальбуминурии используют также для прогнозирования заболеваний сердечно-сосудистой системы и повышенной смертности от них в общей популяции. Динамика уровня микроальбуминурии может служить одним из критериев эффективности лечения того или иного патологического состояния. Методы выявления микроальбуминурии. Учитывая значительную вариабельность экскреции альбуминов с мочой, диагностическое значение имеет лишь персистирующая микроальбуминурия, под которой понимают ее обнаружение не менее чем в двух из трех последовательных анализах мочи, выполненных за 3-6 месяцев. Важно, что тест на микроальбуминурию не должен проводиться на фоне инфекции, лихорадки, воспаления неинфекционного генеза, после интенсивной физической нагрузки, продолжительного пребывания в вертикальном положении. При скрининге для выявления микроальбуминурии допустимо использовать специальные тест-полоски, например, Micro-Bumin test (с пределом чувствительности более 40 мг/л) или Albu-Sure test (с пределом чувствительности более 20 мг/л). Также применяются тест-полоски Micral-Test и абсорбирующие таблетки Micro-Bumintest. Но при положительном результате этих тест-полосок наличие микроальбуминурии необходимо подтвердить с помощью количественных или полуколичественных методов определения экскреции альбуминов с мочой. Для полуколичественной экспресс-оценки степени микроальбуминурии применяют индикаторные тест-полоски, например, URS (Urine Reagent Strips) — 1P (США). Возможны шесть вариантов при определении альбуминурии тест-полосками: (1) «альбумин в моче не определяется»; (2) «следы альбуминов» (около 150 мг/л); (3) 300 мг/л; (4) 1000 мг/л; (5) 2000 мг/л; (6) более 2000 мг/л. По данным URS-1P-теста микроальбуминурией считается уровень экскреции альбуминов с мочой не более 300 мг/л, а макроальбуминурией — не более 1000 мг/л. Чувствительность и специфичность URS-1P-теста превышают 90%. Для количественной оценки микроальбуминурии существуют следующие два основных метода: (1) прямой иммунотурбидиметрический и (2) косвенный, основанный на существовании сильной корреляции между содержанием в моче креатинина и альбумина. (3) Также для количественной оценки микроальбуминурии применяют иммунохимический метод с помощью системы HemoCue ® Альбумин Мочи. (1) Прямой иммунотурбидиметрический метод, основанный на том, что человеческий альбумин можно определить по реакции со специфическим антителом, при которой в присутствии этиленгликоля происходит быстрая преципитация иммунокомплексов; если имеется значительный избыток антитела, преципитат вызывает турбидность (поглощение света), степень которой зависит от концентрации альбумина в исследуемом образце (турбидность определяют фотометрически при длине световой волны 340 нм). Содержание альбумина в исследуемом образце определяют по калибровочной кривой, которую строят по результатам определения концентрации альбумина с применением набора калибраторов. Калибровочной кривой пользуются либо непосредственно графически, либо с помощью специальной компьютерной программы. Содержание альбумина, определенное во второй после утренней 3-часовой порции мочи, умножают на 8 для получения содержания альбумина в суточной моче. Норма экскреции альбумина при использовании данного метода составляет 25 мг/сут. Минимальная определяемая концентрация альбумина равна 5 мг/л. (2) Концентрацию альбумина в моче по содержанию в ней креатинина определяют при невозможности использования иммунотурбидиметрического метода. Уровень креатинина в моче определяют известными методами. Содержание альбумина рассчитывают по формуле: МАУа = (Са/Ск х 5,65) / 1000, где МАУа – экскреция альбумина (мкг на 1 мг креатинина), Са – концентрация альбумина (мг/л), Ск – концентрация креатинина (мкмоль/л), 5,65 и 1000 – переводные коэффициенты (норма – до 40 мкг/мг). Чувствительность и специфичность иммунотурбидиметрического метода приближаются к 100%; соответствующие характеристики креатининового метода лишь немногим ниже. (3) Иммунохимический метод с помощью системы HemoCue ® Альбумин Мочи основан на иммунохимической реакции, использующей античеловеческие антитела. Комплекс антиген-антитело создает осадок, который улавливается фотометрически в диапазоне 610 нм. HemoCue Система состоит из фотометра, трансформатора и микрокюветы. Микрокювета содержит высушенный замораживанием реактив, необходимый для анализа. Забор мочи в микрокювету происходит капиллярным действием. Преимуществом системы HemoCue является наличие фабричной калибровки, количественное определение микроальбуминурии в моче, быстрое (в пределах 90 секунд) получение результатов, что позволяет ее считать экспресс-методом, она не нуждается в любом дополнительном оборудовании, показывает высокую точность, чувствительность и специфичность и требует минимального обслуживания.
39.Методика микроскопии осадка мочи. Патологические изменения и их клиническое значение. Принцип метода — микроскопическое исследование нативных препаратов мочевого осадка, полученного при центрифугировании мочи. Необходимое оборудование 1. Центрифуга. 2. Микроскоп. 3. Центрифужные пробирки. 4. Предметные и покровные стекла. Ход исследования Приготовление препаратов — в центрифужную пробирку помещают 10 мл утренней мочи после тщательного ее перемешивания. Центрифугируют в течение 5 мин при скорости 2 000 об./мин. Затем быстрым наклоном пробирки сливают прозрачный верхний слой, а оставшийся осадок переносят пипеткой с тонко оттянутым концом на середину предметного стекла и покрывают покровным. Надо стараться перенести осадок с минимальным количеством жидкости, чтобы покровное стекло покрывало его полностью. Большая капля расплывается, колеблется, препарат становится многослойным, и это затрудняет микроскопические исследования. Изучение препарата начинают с малого увеличения (8 ґ 10) для общего обзора, а более детальное изучение препарата с количественной оценкой структур производят при большом увеличении (10 ґ 40). Если структуры встречаются в каждом поле зрения, то количественную оценку выражают их числом в поле зрения, при небольшом количестве структур, когда их встречают далеко не в каждом поле зрения, — числом в препарате. Организованный осадок Эритроциты имеют дискообразную форму, окрашены в характерный желто-зеленый цвет. Включения в цитоплазме отсутствуют. В концентрированной моче кислой реакции эритроциты могут приобретать звездчатую форму. При длительном пребывании эритроцитов в моче низкой относительной плотности они теряют гемоглобин и имеют вид одноконтурных или двухконтурных колец. В норме эритроциты либо не встречаются, либо обнаруживаются единичные в препарате. Гематурия может быть при поражении паренхимы почки (гломерулонефрит, пиелонефрит, опухоли и др.), при тяжелой физической нагрузке и при поражениях мочевыводящих путей (почечных лоханок, мочеточников, мочевого пузыря, уретры). Лейкоциты в моче имеют вид небольших зернистых клеток округлой формы. При низкой относительной плотности мочи размер их увеличивается и в некоторых из них (“активных”) можно наблюдать броуновское движение гранул. При бактериуриях в щелочной моче лейкоциты довольно быстро разрушаются. Лейкоциты в моче представлены главным образом нейтрофилами, но иногда можно обнаружить лимфоциты и эозинофилы, которые отличаются обильной, равномерной, крупной, преломляющей свет зернистостью. Активные лейкоциты, так называемые клетки Штернгеймера-Мальбина, можно выявить следующими способами. I способ Ход исследования Центрифугируют свежую утреннюю мочу. К осадку прибавляют 1—2 капли реактива, размешивают, каплю берут на стекло, покрывают покровным и микроскопируют. При этом различают два вида лейкоцитов: одни имеют ядра пурпурно-красного цвета и бесцветную или бледно-розовую цитоплазму, другие бледно-синее, иногда бледно-фиолетовое ядро и почти бесцветную цитоплазму. Бледно-синие клетки называются клетками Штернгеймера—Мальбина, в цитоплазме некоторых из них заметно активное движение гранул. В норме в мочевом осадке у мужчин от 0 до 3 лейкоцитов в поле зрения, у женщин — от 0 до 5 лейкоцитов в поле зрения. Увеличение числа лейкоцитов в мочевом осадке свидетельствует о воспалительных процессах в почках или мочевыводящих путях. Наличие в моче “активных” лейкоцитов свидетельствует об интенсивности воспалительного процесса независимо от его локализации. Эпителиальные клетки в мочевом осадке имеют различное происхождение, т.е. десквамация их происходит с органов, покрытых различными видами эпителия (многослойного плоского, переходного и кубического призматического). В мочевом осадке практически всегда встречают клетки плоского и переходного эпителия от единичных в препарате до единичных в поле зрения. Единичные в препарате клетки почечного эпителия на фоне нормальной микроскопической картины мочевого осадка не дают основания говорить о патологии. Особого диагностического значения клетки плоского эпителия, попадающие в мочу из влагалища, наружных половых органов и мочеиспускательного канала, не имеют, но если их обнаруживают расположенными пластами в моче, взятой катетером, то это может указывать на метаплазию слизистой оболочки мочевого пузыря. Такую картину можно наблюдать при лейкоплакии мочевого пузыря и мочеточников, что является предопухолевым состоянием. Переходный эпителий выстилает слизистую оболочку мочевого пузыря, мочеточников, почечных лоханок, крупных протоков предстательной железы и простатического отдела мочеиспускательного канала. Усиленная эксфолиация клеток этого эпителия может быть при острых воспалительных процессах мочевого пузыря и лоханок, интоксикациях, а также при мочекаменной болезни и новообразованиях мочевыводящих путей. Клетки почечного эпителия можно выявить в мочевом осадке при поражении паренхимы почек (нефритах), интоксикациях, расстройствах кровообращения. Обнаружение клеток почечного эпителия в тесной связи с цилиндрами говорит о тяжелом поражении почек. Цилиндры — элементы осадка — представляют собой белковые или клеточные образования канальцевого происхождения, имеющие цилиндрическую форму и различную величину. В мочевом осадке различают следующие виды цилиндров: гиалиновые, зернистые, восковидные, эпителиальные, эритроцитарные, пигментные, лейкоцитарные. Гиалиновые цилиндры имеют нежные контуры, прозрачны, при ярком освещении плохо заметны. На поверхности может быть легкая зернистость за счет аморфных солей или клеточного детрита. Образуются из свернувшегося белка. Появление гиалиновых цилиндров свидетельствует о развитии протеинурии, что является следствием повышенной проницаемости клубочковых капилляров. Они представляют собой коллоидную форму белка, возникающую при изменении рН. Зернистые цилиндры имеют более резкие контуры и состоят из плотной зернистой массы желтоватого цвета. Восковидные цилиндры имеют резко очерченные контуры и гомогенную с блеском, слегка желтоватую структуру. Образуются из уплотненных гиалиновых и зернистых цилиндров при задержке их в канальцах. Эпителиальные цилиндры имеют четкие контуры и состоят из клеток почечного эпителия. Эритроцитарные цилиндры желтоватого цвета, состоят из массы эритроцитов, образуются при почечной гематурии. Пигментные цилиндры могут быть обнаружены при гемоглобинурии и миоглобинурии; они коричневого цвета, имеют сходство с зернистыми. Лейкоцитарные цилиндры образуются из массы лейкоцитов, обнаруживаются при гнойных процессах в почках, пиелонефритах. Кроме цилиндров, образованных из белка и клеток, в мочевом осадке иногда встречаются образования цилиндрической формы из аморфных солей, не имеющие практического значения. Эти образования растворяются при подогревании препарата или прибавлении к нему капли щелочи или кислоты. В нормальной моче можно встретить единичные гиалиновые цилиндры (1—2 в препарате). Цилиндрурия является симптомом поражения паренхимы почки; хотя и считается, что вид цилиндров особого диагностического значения не имеет, гиалиновые цилиндры подтверждают ренальную протеинурию, а лейкоцитарные и эритроцитарные дают возможность предположить источник лейкоцитурии и гематурии.
Неорганический осадок мочи Характер неорганического осадка мочи зависит от реакции мочи. В кислой моче выпадают такие кристаллы, каких никогда не бывает в щелочной моче, и наоборот. Особую группу составляют осадки, встречающиеся исключительно при урологических заболеваниях. В кислой моче в осадке содержатся аморфные ураты, кристаллы мочевой кислоты, щавелевокислого кальция, кислого фосфата кальция, мочевины, креатинина, аминокислот, индикана и пигментов, Мочекислые соли (ураты) выпадают в виде кирпично-красного аморфного осадка при кислой реакции мочи или на холоде. Кристаллы кислого урата натрия и аммония могут принимать форму звездчатых пучков или мелкосферических образований. Щавелевокислый кальций (оксалат кальция) — прозрачные, бесцветные и сильно преломляющие свет кристаллы, по своей форме напоминающие почтовые конверты. Они встречаются в моче после приема пищи, богатой щавелевой кислотой (щавель, помидоры, спаржа, зеленые бобы), при сахарном диабете, нефрите, подагре. Цистин. Кристаллы цистина имеют вид правильных, бесцветных прозрачных шестигранных табличек, лежащих рядом или одна над другой, напоминая шестигранный карандаш в поперечном разрезе. Они нерастворимы в воде, алкоголе и эфире, но растворимы в минеральных кислотах и в аммиаке, что позволяет отличить их от сходных кристаллических форм мочевой кислоты. Наличие в моче аминокислоты цистина (цистинурия) связано с нарушением белкового обмена и наследственно обусловленным дефектом реабсорбции ее в канальцах (тубулопатия). В диагностике цистинурии полагаться только на исследование осадка мочи под микроскопом не следует. Необходимо распознавание цистина с помощью химической реакции, применяемой при исследовании цистиновых камней. Холестерин обыкновенно наблюдается в моче при жировой дистрофии печени, эхинококкозе почек и хилурии. Кристаллы холестерина имеют вид гонких бесцветных ромбических табличек с обрезанными углами и ступенеобразными уступами. Билирубин. Кристаллы билирубина встречаются в моче, богатой желчными пигментами, при желтухе, вызванной тяжелыми заболеваниями или токсическими поражениями печени. Они представляют собой тонкие иглы, часто собранные в пучки, реже — ромбические таблички от желтого до рубиново-красного цвета и, как правило, располагаются на поверхности лейкоцитов и эпителиальных клеток. Кристаллы билирубина легко растворяются в хлороформе и щелочах и дают реакцию Гмелина.
40.Клиническое исследование транссудатов и экссудатов. Плевральный выпот. Спинномозговой ликвор. Пунктатом в медицине называют биологический материал, получаемый путем пункции – прокола кожных покровов с забором биологического материала для анализа. Таким материалом может выступать ткань органа или жидкость из полости. Жидкость может находиться в естественной (брюшной, плевральной) или в патологической (полости кисты или абсцесса) полости. Жидкость, получаемая во время пункции, может быть различного происхождения. На основании физико-химических свойств пунктаты-жидкости делят на экссудаты и транссудаты. Главное отличие между этими понятиями состоит в том, что экссудат – это жидкость, выделяющаяся при воспалении, а транссудат – при нарушении регионального кровообращения или лимфообращения (при сердечной недостаточности, циррозе печени). Основанием для взятия пунктата является появление признаков патологического накопления жидкости. Поводом для выполнения пункции и откачивания (аспирации) жидкости являются клинические данные или результаты УЗИ соответствующего органа. Пункцию с аспирацией выполняют при увеличении живота в объеме при асците, затруднении дыхания при плеврите, нарушениях со стороны сердечно-сосудистой системы при эндокардите, нарушении слуха при среднем отите. К заболеваниям, при которых может образовываться транссудат или экссудат относятся средний отит, рак легкого, пневмония, плеврит, цирроз печени, гепатит, перитонит.
Внешне экссудат от транссудата может не отличаться. Большая часть отличий заключается в разнице физико-химических свойств. Транссудат в основном состоит из жидкости, содержание в нем белка и клеточных элементов минимально. Отличить эти два типа жидкостей можно с помощью пробы Ривельта, при которой в емкость с биологическим материалом добавляют раствор уксусной кислоты. Образование мутного облачка и выпадение осадка говорит о том, что материал является экссудатом (положительная проба Ривельта). Различают пунктаты (транс- и экссудаты) и по удельной плотности. У транссудата она не превышает 1015, а у экссудата – более 1015. В экссудате содержится более 30 граммов белка на литр, лейкоцитов – более 1000 в одном микролитре. Виды экссудатов: фибринозный, гнойный, геморрагический, серозный, хилезный, мононуклеарный и другие. Вид определяют по тому, какие элементы преобладают в исследуемом материале. В чем состоит клиническое значение исследования пунктата Основная функция этого исследования – определить характер жидкости. От этого зависит дальнейшая тактика лечения. При экссудативных процессах основное лечение направлено на борьбу с воспалением и подразумевает назначение противомикробных средств. При обнаружении транссудата задача врача состоит в устранении причин, вызвавших нарушение кровообращения и лимфодинамики. Пациенту назначают мочегонные средства, препараты, повышающие тонус сосудов и укрепляющие сосудистую стенку.
Для пункций опухолей, кист и других образований применяют иглы длиной 6-8 см и достаточной толщины. Если предполагается трепанация кости, пользуются иглами Куликовского или Вира. Аспирацию пунктата осуществляют 5- или 10-граммовыми шприцами. Иглы и шприц должны быть сухими и обезжиренными. Перед пункцией поверхностно расположенные подвижные новообразования или увеличенные лимфатические узлы следует фиксировать большим и указательным пальцами левой руки. При пункции иглу вводят так, чтобы ее конец находился в глубине исследуемого образования. Вращательными и колебательными движениями иглы стараются отделить от массы наибольшие участки ткани, которые можно было бы аспирировать. Аспирацию осуществляют всасывающими движениями поршня, но в полость цилиндра пунктат не засасывают, чтобы не было затруднений в переносе пунктата на предметное стекло, а лишь заполняют им просвет иглы. Делают поршнем несколько всасывающих движений, отсоединяя шприц и приводя в исходное положение поршень после каждого всасывающего движения. Заполнив просвет иглы пунктатом, шприц отсоединяют, а иглу извлекают из тканей. Небольшое количество пунктата наносят на сухое обезжиренное предметное стекло и при помощи другого стекла делают мазок, распределяя пунктат тонким слоем. Затем выбирают одно из двух действий: или препарат немедленно направляют в цитологическую лабораторию, или, если это невозможно, производят его окраску методом Романовского—Гимзы или Паппенгейма, предварительно высушив мазок на воздухе. Основными преимуществами цитологического метода являются его простота и быстрое получение результатов. Недостаток метода состоит в том, что: в ряде случаев трудно трактовать результаты исследования; иногда существует ограниченность участка для взятия материала при пункции.
Плевральный выпот — это аномальное увеличение количества жидкости в плевральном пространстве. плевральные выпоты могут быть грубо разделены на две категории: транссудаты и экссудаты. Транссудаты представляют собой фильтраты плазмы и содержат белок в относительно низких концентрациях. Их возникновение связано о избыточным гидростатическим давлением (наблюдаемым, например, при застойной сердечной недостаточности) или с недостаточным онкотическим давлением (как при гипопротеинемических состояниях). Экссудаты содержат относительно большие количества белка и возникают вследствие нарушения нормального механизма «образование — абсорбция». Это может наблюдаться при повреждении эндотелия плевральных капилляров, что обусловливает проникновение белка в плевральное пространство (как при воспалительных или инфекционных процессах), или вследствие блокады лимфатической системы, которая препятствует удалению из плевральной полости высокомолекулярных протеинов (как это имеет место при некоторых злокачественных выпотах). Внутреннее поражение плевры чаще вызывает образование экссудатов, тогда как нормальная плевра ассоциируется с транссудативными плевральными выпотами. Клинические проявления Хотя симптомы, побуждающие больного обращаться к врачу, чаше связаны с предшествующим заболеванием и общим физическим состоянием, собственно плевральный выпот обычно бывает симптоматическим, если он достигает 500 мл. Чаще всего больной жалуется на одышку (в покое или при физической нагрузке). Нередко отмечаются плевритические боли в груди или непродуктивный кашель. Плевритическая боль обычно имеет место в том случае, когда плевральный выпот обусловлен инфекцией. Боль может быть умеренной, но чаще она бывает сильной и описывается больным как «колющая», «острая» или «режущая». Ее интенсивность возрастает при вдохе, часто вызывая прекращение респираторного усилия. Это определяется при осмотре больного по короткому, поверхностному и обычно несколько учащенному дыханию. Хотя боль может быть распространенной, как правило, она имеет загрудинную локализацию. Следовательно, в подобных случаях необходимо исключить другие причины загрудинной боли, обостряющейся при респираторном усилии и дыхательных движениях, например переломы ребер (могут быть патологическими) и остеохондроз. Данные, получаемые при объективном исследовании, весьма вариабельны. Наличие плеврального выпота обусловливает ослабление дыхательных шумов на стороне поражения и уменьшение перкуторного тона над скоплением жидкости. при осмотре больного часто обнаруживаются признаки заболеваний, предрасполагающих к возникновению плевральных выпотов (например, застойной сердечной недостаточности, рака легкого или грудной железы или системные признаки инфекции).
Цереброспинальную жидкость исследуют немедленно после забора. Лабораторное исследование включает 4 больших этапа:
бактериологическое и бактериоскопическое исследование
Количественный и качественный состав ликвора имеет важное, значение для диагностики. Белково-клеточная диссоциация (т.е.повышение количество белка при нормальном цитозе) характерна для опухолей мозга. Низкое содержание белка (0,16-0,2%)наблюдается при гидроцефалии.
источник