Общий анализ мочи (ОАМ) для детей самый удобный вариант диагностики, который способен предоставить максимум информации о здоровье мочевыделительной системы. Чтобы получить образец для исследования малышам не приходится доставлять боль – нужно всего лишь собрать выделяемую жидкость в специальную емкость и отправить ее в лабораторию.
Благодаря анализу удается диагностировать воспалительные заболевания инфекционного характера, которые подтверждаются наличием лейкоцитов, белка, микроскопического осадка и других возможных примесей. Наиболее важным критерием присутствия инфекции являются многочисленные бактерии в моче у ребенка, которые могут быть как патогенными, так и условно-патогенными.
Бактериурия, или присутствие бактерий в моче мало чем отличается у детей и взрослых. Основная разница заключается, в том, что новорожденные и малыши до года не могут рассказать о своих недомоганиях, и, следовательно, родители обратятся в больницу только, когда заболевание примет выраженную форму с хорошо заметной симптоматикой.
Единственным вариантом, способным предотвратить такое промедление является регулярная сдача мочи на анализ, особенно после простудных либо вирусных заболеваний. Родителям следует быть предельно внимательными, чтобы вовремя заметить ухудшение самочувствия, сопровождающееся у грудничка:
- повышением температуры тела;
- беспокойством при мочеиспускании;
- отказом садиться на горшок;
- недержанием мочи (особенно ночью);
- нервозностью, капризами, плачем;
- слабостью, вялостью, сонливостью;
- задержкой либо частым мочеиспусканием;
- покраснением и зудом в области половых органов;
- мутностью и резким неприятным запахом мочи;
- снижением или потерей аппетита.
Даже один или два таких признака могут быть следствием развития инфекции в мочевых путях, и анализ мочи укажет на бактериурию в той или иной степени. Очень важно правильно собрать образец урины для исследования, чтобы исключить попадание бактерий с кожных покровов промежности или слизистых половых органов, что наиболее характерно для девочек.
Дети постарше, с возраста 2–3 лет, уже могут пожаловаться на недомогание при мочеиспускании или зуд в половых органах, что не должно оставаться без внимания. Если симптоматика незначительна на текущий момент, возможно заболевание находится на начальных стадиях, а игнорирование симптомов может привести к стремительному развитию патологии, и присоединению серьезных осложнений.
Спровоцировать возникновение и размножение микроорганизмов в моче у детей может несколько факторов, которые при своевременном посещении врача и обследовании легко предотвратить. Самой частой причиной считаются воспалительные процессы инфекционной природы дыхательных путей, такие как ОРВИ, бронхит, ангина, воспаление легких.
Не до конца излеченные заболевания становятся источником возбудителя, который распространяется на органы мочевыделительной системы. Такой путь заражения называется нисходящим.
Почти таким же распространенным фактором является распространение бактерий вверх, которые внедряются в уретру, и приводят к уретриту (воспалению уретры) или циститу (воспалению мочевого пузыря).
Данный путь имеет название восходящий, и нередко обусловлен у девочек неправильным подмыванием. В основном таким способом разносятся разновидности энтеробактерий. Болезнетворные микроорганизмы могут распространяться через кровь (при заболеваниях пищеварительной системы, в частности, прямой кишки – проктит, геморрой) или лимфу (брюшной тиф, паратиф, лептоспироз).
Кроме этого, причиной бактериурии иногда становится нарушение стерильности при медицинском вмешательстве, к примеру, установлении катетера или других манипуляций, а также нерегулярная и некачественная гигиена. В 25–30% случаев бактериурия у маленьких детей возникает при задержке мочеиспускания, что может происходить по разным причинам.
Симптоматика патологий, при которых в моче обнаруживаются болезнетворные микроорганизмы, отличается в зависимости от того, какие органы поражены инфекцией. При этом некоторые проявления все же имеют определенное сходство.
Воспаление почечной лоханки, или пиелонефрит у детей в большинстве случаев характеризуется значительным повышением температуры (до 38–39º), общей слабостью, капризностью, ознобом, болями в пояснице. У грудного ребенка отмечается снижение или потеря аппетита, частые срыгивания, беспокойство, а также высокая температура без основных признаков вирусной инфекции (насморка и кашля).
Воспаление мочевого пузыря или уретры чаще всего сопровождается дизурическими расстройствами. Это могут быть задержка или недержание мочи, увеличение количества мочеиспусканий в ночное время, уменьшение порций выделяемой жидкости.
Кроме этого, детей беспокоят боли и жжение при походе на горшок или в туалет, слабость, вялость, а также повышение температуры, как правило, не превышающее 37–38º. Нередко наблюдаются болевые ощущения внизу живота, иррадиирущие в поясницу или промежность.
Бактерии в моче у детей нередко диагностируются при инфекционно-воспалительных процессах мочевыводящей системы, развивающихся вследствие врожденных аномалий мочевого пузыря, мочеточников или почек. Кроме того, к бактериурии могут приводить подобные заболевания половых органов – яичка, семявыводящих протоков, а также врожденные паховые или мошоночные грыжи.
В медицине различают два вида состояния, при которых в моче присутствуют микроорганизмы: это истинная и ложная бактериурия. Первое состояние отмечается при наличии патогенной микрофлоры в моче, при ее распространении и размножении в органах мочевыводящей системы. Образуя колонии в уретре, мочевом пузыре, почках бактерии приводят к развитию заболеваний, таких как уретрит, цистит, гломерулонефрит или пиелонефрит.
Факторами, обуславливающими возникновение патологий, являются:
- застой мочи, образующийся из-за длительного спазма либо препятствия ее оттока – соли, песок, камни;
- мочеточниковый или почечный рефлюкс – обратный заброс мочи в почки или мочеточники;
- сопутствующие заболевания – множественные очаги инфекции, сопровождающейся образованием гноя, аутоиммунные болезни, сахарный диабет;
- частые переохлаждения, наличие стрессовых ситуаций дома или в детских дошкольных либо учебных заведениях;
- стойкое снижение защитной функции иммунной системы.
Ложная бактериурия является следствием попадания возбудителей в мочевыделительный тракт, но благодаря хорошему иммунитету либо приему антибиотиков, их размножение не происходит. Такое состояние можно обнаружить только при проведении анализа мочи, при котором выяснится, что содержание бактерий повышено.
В общем или клиническом анализе мочи диагностировать микрофлору можно только при микроскопическом исследовании осадка. При его наличии изучаются показатели всех составляющих: бактерий, эритроцитов, лейкоцитов, белка, солей, слизи, эпителиальных клеток и т. д. Норма для лейкоцитов составляет не более 3–5 единиц в поле зрения, и, как правило, они представлены нейтрофилами.
При повышенном содержании бактерий и лейкоцитов, а также при наличии слизи следующим этапом диагностики становится бактериальный посев, или, как его еще называют – бакпосев. Он позволяет провести дифференциальный анализ присутствующих микроорганизмов, уточнить их численность, и установить причину появления, а также выполнять контроль назначенной терапии.
Большим преимуществом бактериального исследования мочи является возможность определить чувствительность обнаруженных возбудителей к антибиотикам. Это во много раз облегчает врачам выбор наиболее подходящего препарата, и снижает вероятность побочного влияния на нормальную микрофлору организма при длительной терапии.
Если результаты ОАМ показали единичные клетки плоского эпителия, это, скорее всего, значит, что были допущены ошибки при сборе образца мочи, и процедуру придется повторить. То же самое касается и наличия небольшого количества бактерий, которое считается сомнительным результатом и требует повторного анализа.
Эритроцитов или красных кровяных телец в моче у детей должно быть не более 1–2 в поле зрения. Если их в анализе присутствует большое количество, то это означает патологию почек. В случае увеличения численности лейкоцитов и бактерий можно сделать вывод о серьезном воспалительном процессе, таком как нефрит, пиелонефрит или гломерулонефрит.
В некоторых ситуациях для подтверждения либо опровержения подозрения на наличие микробов в моче ребенка назначается экспресс-тест, с помощью которого можно определить присутствие нитритов (солей азотной кислоты с двумя атомами кислорода).
Суть такого исследования заключается в том, что в норме в урине содержатся нитраты (соли азотной кислоты с тремя атомами кислорода), и в нитриты они превращаются только при наличии патогенных микробов. То есть, если в анализе мочи ребенка обнаружены нитриты – однозначно бактериальная флора присутствует.
Это связано с отсутствием у большинства грамположительных микроорганизмов ферментов, обеспечивающих трансформацию нитратов в нитриты. Кроме того, если моча перед забором находилась в мочевом пузыре немного времени (в идеале менее 4 часов), то превращение солей азотной кислоты при участии бактерий невозможно. Поэтому данный вид обследования применяют только лишь в тех ситуациях, когда лаборатория не может осуществить бакпосев.
Обнаружение у ребенка бактерий в моче значит только одно: лечить следует немедленно. Но предварительно нужно пройти все необходимые анализы, включающие бакпосев и определение чувствительности микроорганизмов к антибиотикам. Лечение должно быть направлено на устранение патологического очага, нормализацию процесса мочеиспускания и избавление от присутствующей симптоматики.
В зависимости от разновидности возбудителя осуществляется подбор наиболее подходящего антибактериального средства и при необходимости назначаются сульфаниламидные препараты. Широко применяются при таких заболеваниях методы народной медицины, которые практически не имеют побочных эффектов и способствуют скорейшему выздоровлению малышей.
Безусловно, детям не придется по вкусу горьковатый отвар толокнянки или кукурузных рыльцев, но зато слегка подслащенный настой шиповника, брусничный или клюквенный морс пойдут на ура. Не следует забывать, что при болезнях почек нужно давать ребенку больше пить различной жидкости – это поможет наладить функцию мочевыделительной системы, и будет способствовать вымыванию микробов из организма.
источник
Определить причину воспалительных процессов в организме и дифференцировать бактерию, которая повлекла развитие инфекции, помогает бакпосев мочи. Бактериологическое исследование относится к наиболее точным методам лабораторных анализов, позволяющих найти источник болезни без инструментальной диагностики.
Бактериологический посев мочи проводят для определения конкретного источника инфекции в организме
Бактериологический посев – анализ урины, который никогда не назначается просто так.
Для анализа мочи на бактерии есть конкретные показания:
- подозрение на грибковую инфекцию;
- заражение кокками (золотистый стафилококк, энтерококк), палочкой кишечной (escherichia coli);
- воспаление почек;
- рецидив ранее вылеченной болезни в гинекологии или урологии;
- контроль антибактериальной терапии, её эффективности (выявляет чувствительность болезнетворных бактерий к антибиотическим препаратам);
- подтверждение диагноза.
Анализ мочи на бактерии обязателен при воспалении почек
Анализ на выявление инфекции бактериального характера обязательно нужен при беременности. Женщина проходит исследование дважды – в первом и последнем триместре.
Бакпосев мочи – важный лабораторный анализ, который показывает состояние микрофлоры урогенитального аппарата и выявляет возбудителя, что спровоцировал воспаление в мочеполовой системе.
С помощью теста выявляют вид болезнетворных микроорганизмов и определяют их чувствительность к антибиотикам – подбирают наиболее эффективную схему лечения. Анализ даёт возможность контролировать лечение и назначать корректирующую терапию в случае пассивного действия подобранных антибиотических средств.
Подготовиться к бактериологическому исследованию, значит, правильно выполнить рекомендации врача.
- За 2 недели до бакпосева прекратить употребление антибактериальных лекарств.
- За сутки до сдачи мочи не злоупотреблять жирной, острой, копчёной пищей, сладостями, исключить алкоголь.
- Накануне анализа минимизировать волнения, физические нагрузки.
- Не употреблять пищу в течение 8–12 часов до анализа. Воду без газа пить можно.
- Исключить приём любых лекарственных средств. В случае невозможности отменить употребление лекарств – оповестить об этом врача.
Откажитесь от приема лекарств пред анализом
Заранее готовиться тара для биологической жидкости. Лучше всего купить аптечный стерильный контейнер. Если такой возможности нет, вымыть с моющим средством небольшую баночку с крышкой, тщательно выполоскать под проточной водой и высушить.
Правильно собранный биологический материал минимизирует риск искажения результатов анализа.
Привила сдачи мочи:
- урину сдают утром при первом мочеиспускании;
- перед сбором мочи гениталии тщательно вымыть мылом и водой, просушить полотенцем или ватным диском;
- для анализа идеальной считается серединная моча – первые 1–2 секунды мочеиспускание происходит в унитаз, затем подставляется контейнер, после наполнения его на 1/3 продолжается испускание жидкости в туалет;
- не соприкасаться гениталиями с тарой и крышкой, чтобы не занести бактерии на ёмкость;
- сдать полученный материал в лабораторию не позднее 1,5–2 часов.
Сдать собранную мочу необходимо в течении 2-х часов
Важно!Если у пациента нет возможности доставить собранную мочу сразу, урину можно хранить в холодильнике не более 2 часов. Замораживать или держать биоматериал при комнатной температуре нельзя, иначе результаты исследования будут недостоверными.
Чтобы собрать мочу у грудничка, используется специальный стерильный мочеприёмник. С помощью липкого слоя у основания приспособления его крепят на лобок ребёнка, а половой орган помещают в специальное отверстие. Как только произошёл процесс мочеиспускания, одноразовый приёмник снимают, полученную жидкость сливают в аптечный контейнер (достаточно 10–15 мл).
Используйте специальный мочеприемник для сбора мочи на анализ у грудничков
Процедура полностью безболезненна и не доставляет дискомфорта новорождённому ребенку.
Перед забором материала тщательно вымыть не только кожу полового органа, но и головку, оттянув крайнюю плоть. Для гигиенической процедуры использовать мыло без агрессивных химических добавок (хорошо подходит детское мыло). Крышку контейнера приоткрыть, чтобы удобно было снять её одной рукой непосредственно перед сбором мочи. Сначала помочиться в унитаз, далее 10–20 мл урины спустить в подготовленную ёмкость. Нельзя касаться руками и половым органом внутренних стенок контейнера, иначе можно занести бактерии внутрь тары и негативно повлиять на показатели анализа.
Ввиду физиологических особенностей, женщина обязательно должна соблюдать дополнительные правила перед сдачей анализа.
- Нельзя собирать мочу во время месячных выделений и в течение 2 дней после них.
- За 48 часов до анализа не использовать лекарственные или противозачаточные вагинальные свечи.
- Утром не осуществлять спринцевание.
Гениталии перед сбором мочи должны быть тщательно вымыты неагрессивным гигиеническим средством и высушены салфетками, ватными дисками.
Для определения и дифференциации болезнетворного агента в мочу добавляют специальные реагенты, исследуют в разных средах. Вся процедура бактериологического посева по времени занимает от 5 до 7 рабочих дней. В случае сомнительности результатов проводятся дополнительные исследования на стерильность мочи, что занимает дополнительно 2–3 суток. Если анализ нужен срочно, частные лаборатории за дополнительную плату делают экспресс-посев в течение 2–3 дней.
Количество патогенных бактерий в биологическом материале измеряется в колониеобразующих единицах в 1 мл мочи (КОЕ/мл). В зависимости от концентрации болезнетворных микроорганизмов специалист интерпретирует результаты:
- до 100 КОЕ/мл – бактерии могли попасть в мочу из-за плохой гигиены при сборе анализа – терапия не требуется;
- от 100 до 1000 КОЕ/мл – воспалительные процессы в мочевом пузыре – цистит;
- от 1000 до 10000 КОЕ/мл – сомнительные результаты, которые требуют повторного бакпосева на стерильность;
- свыше 10000 КОЕ/мл – пиелонефрит;
- свыше 100000 КОЕ/мл – плохой бакпосев – в мочеполовой системе развивается инфекция, вызванная конкретным возбудителем – стафилококком, грибами, простейшими, бактериями.
Антибиотикограмму проводят для выяснения чувствительности организма конкретного пациента к разным видпм антибиотиков
После выявления вида болезнетворного микроорганизма специалист проводит антибиотикограмму. Метод позволяет выявить чувствительность бактерий к конкретным антибиотикам и назначить эффективную терапию.
Бактериологическое исследование мочи можно сделать в государственных и частных медицинских учреждениях:
- районная поликлиника;
- городская больница;
- специализированные лаборатории;
- медицинские научные центры.
Сдать мочу на анализ можно как в частной лаборатории, так и в государственной больнице
В государственной больнице процедура осуществляется бесплатно, в частных лабораториях анализ платный. Исходя из категории медицинского учреждения и уровня профессионализма персонала, средняя цена бакпосева с антибиотикограммой составляет 670 р. В платных диагностических центрах можно сделать срочный анализ. Стоимость экспресс-посева мочи будет выше – от 800 р.
Исследование мочи на стерильность и бактерии с высокой точностью выявляет возбудителя воспалительного процесса в мочевыделительной системе, его вид и чувствительность к антибактериальным препаратам. На результаты анализа влияют подготовка и сбор материала, при заборе урины важно соблюдать рекомендации врача. Сдать анализ реально как в обычной больнице, так и в частной лаборатории. Получить на руки результаты можно через 5–7 рабочих дней.
источник
Анализ мочи на бакпосев (бактериологическое исследование) используется для обнаружения в моче бактерий, подбора антибактериальных препаратов и контроля лечения инфекционно-воспалительных заболеваний органов малого таза.
Для постановки диагноза обычно используются данные не только бакпосева мочи, но и других исследований, а также учитываются клинические признаки патологии.
Инфекционно-воспалительным процессам в мочевыводящих путях свойственно рецидивирующее течение с высокой вероятностью развития осложнений. Чаще всего поражаются мочеиспускательный канал и мочевой пузырь, нередко инфекция распространяется на мочеточники и почки. Исчезновение клинических признаков острой бактериальной инфекции в мочевыводящих путях нередко говорит не о выздоровлении, а о хронизации процесса, т. е. переходе его в вялотекущую хроническую форму. Воспаление и бактериурия (наличие бактерий в моче) при этом сохраняется, что помогает выявить бакпосев мочи.
В норме в мочевыводящих путях микроорганизмы отсутствуют, исключение составляет только дистальный отдел уретры, который заселен микрофлорой с кожных покровов промежности (у женщин также из вульвы).
95% всех воспалительных заболеваний органов малого таза вызвано микроорганизмами. Возбудителями инфекции мочевыводящих путей обычно являются кишечная палочка (Escherichia coli), клебсиелла пневмонии (Klebsiella pneumoniae), синегнойная палочка (Pseudomonas aeruginosa), цитробактер (Citrobacter), протей мирабилис (Proteus mirabilis), серрация (Serratia). Кроме того, инфекционными агентами становятся стафилококки (S. epidermidis, S. aureus, S. saprophyticus), стрептококки (S. pyogenes), микоплазма (Mycoplasma) и пр. При некомпенсированном сахарном диабете в мочевых путях часто обнаруживаются микроскопические грибы рода Candida.
Инфекциям мочевыводящих путей способствуют патологии, при которых нарушается отток мочи, а также системные заболевания. У детей, лиц преклонного возраста и ослабленных пациентов инфекционный процесс нередко протекает в латентной форме или имеет неспецифические проявления (нарушение пищеварения, потеря веса и пр.).
Для сбора мочи на бакпосев не следует пользоваться стеклянными банками, бытовыми пластиковыми емкостями, нельзя использовать нестерильные одноразовые контейнеры.
Для определения возбудителя проводится бактериальный посев мочи. Направление на исследование обычно выдает терапевт, уролог, акушер-гинеколог. При необходимости врач подробно объяснит, что такое анализ мочи на бакпосев, что показывает данное исследование, как собирать материал, сколько делается тест. Расшифровывать полученный результат должен только специалист.
В отличие от клинического анализа мочи, бактериологический анализ не проводится в профилактических целях, а назначается при наличии признаков инфекции мочевыводящих путей. Поводом к назначению бактериального посева мочи может быть обнаружение бактерий или грибов при проведении общего анализа мочи. Кроме того, данное исследование обычно назначается пациентам с рецидивами цистита, паранефритом, пиелонефритом, хроническим уретритом, сахарным диабетом, а также при мониторинге состояния ВИЧ-инфицированных пациентов и пр. Анализ мочи на бакпосев относится к обязательным исследованиям, которые проводятся беременным, в 3–10% случаев определяется бессимптомная бактериурия.
Мочу для бактериологического анализа сдают до начала или через 7–14 дней после завершения антибактериальной терапии (контрольное исследование), если лечащим врачом не указаны другие условия.
Существует ряд правил подготовки к сдаче мочи для бактериологического исследования, соблюдение которых позволяет получить максимально достоверный результат.
За неделю до анализа из рациона рекомендуется исключить соленую, острую и жирную пищу, а также спиртные напитки.
При острых инфекционно-воспалительных процессах обычно выделяется монокультура на фоне бактериурии высокой степени, а при хронических – ассоциации микроорганизмов на фоне бактериурии низкой степени.
Женщинам не следует сдавать мочу на бакпосев во время менструации и еще двое суток после ее окончания, так как менструальные выделения, которые с высокой вероятностью могут попасть в собранный материал, повлияют на результат исследования. Также за два дня перед исследованием не рекомендуется использовать противозачаточные или лекарственные препараты в форме вагинальных суппозиториев. Перед взятием материала на анализ нельзя делать спринцевание.
Перед сбором мочи проводят тщательный туалет наружных половых органов без использования антибактериального мыла. Мужчинам для предотвращения контаминации мочи перед сбором материала рекомендуется тщательно промыть половой член и складку крайней плоти. Для исследования необходимо собрать среднюю порцию первой утренней мочи (то есть начальная и последняя порция спускаются в унитаз). Моча собирается в специальный стерильный одноразовый контейнер, который выдается в лаборатории перед проведением анализа или приобретается в аптеке. В некоторых лабораториях можно приобрести транспортную пробирку с консервантом (обычно с борной кислотой). Набирая мочу, не следует прикасаться к внутренней стенке контейнера.
Материал для бактериологического исследования у грудных детей собирают при помощи мочеприемника, который можно приобрести в аптеке, а потом переливают в стерильный контейнер.
Для сбора мочи на бакпосев не следует пользоваться стеклянными банками, бытовыми пластиковыми емкостями, так как обеспечить стерильность подобной тары в домашних условиях, как правило, не представляется возможным. Кроме того, нельзя использовать нестерильные одноразовые контейнеры.
Доставить в лабораторию материал необходимо не позднее двух часов после сбора.
В норме в мочевыводящих путях микроорганизмы отсутствуют, исключение составляет только дистальный отдел уретры, который заселен микрофлорой с кожных покровов промежности.
Основной задачей анализа является выявление в моче микроорганизмов и определение их этиологической роли. Во внимание принимается вид инфекционного агента, степень бактериурии, обнаружение микроорганизмов в повторных исследованиях и т. д.
Бактериальный посев мочи производится на питательные среды при помощи бактериологической петли, тампона или шпателя. В норме рост микроорганизмов отсутствует, признаки микробного роста говорят о наличии бактериальной инфекции в моче, т. е. бактериурии.
Степень бактериурии позволяет провести дифференциальную диагностику инфекционного процесса от контаминации урины нормальной микрофлорой. Так, бактериурия до 10 3 микробных клеток в 1 мл мочи обычно указывает на отсутствие инфекционно-воспалительного процесса и, как правило, определяется в случае контаминации урины, при бактериурии 10 4 результат является сомнительным и появляется необходимость в повторном исследовании, 10 5 и более – инфекционно-воспалительный процесс.
С целью контроля проводимой терапии оценивается изменение степени бактериурии, ее уменьшение свидетельствует об эффективности применяемых лекарственных средств. Однако при расшифровке анализа мочи на бакпосев следует учитывать, что в ряде случаев (при проведении антибактериальной терапии, низких значениях pH и/или удельного веса мочи, нарушенном пассаже мочи и пр.) низкая степень бактериурии может определяться и при наличии патологического процесса. По этой причине немаловажное значение имеет также идентификация обнаруженных в моче инфекционных агентов (повторное выделение бактерий одного вида, как правило, указывает на наличие инфекции).
В отличие от клинического анализа мочи, бактериологический анализ не проводится в профилактических целях, а назначается при наличии признаков инфекции мочевыводящих путей.
Диагностическое значение имеет выявление в моче монокультуры или ассоциации микроорганизмов. При острых инфекционно-воспалительных процессах обычно выделяется монокультура на фоне бактериурии высокой степени, а при хронических – ассоциации микроорганизмов на фоне бактериурии низкой степени.
Помимо выявления инфекционного агента при проведении анализа мочи на бакпосев может определяться чувствительность к антибиотикам выделенных штаммов микроорганизмов.
Для постановки диагноза обычно используются данные не только бакпосева мочи, но и других исследований, а также учитываются клинические признаки патологии.
Видео с YouTube по теме статьи:
источник
Инфекции мочевыводящих путей широко распространены среди всех возрастных категорий населения. Особенно часто страдают ими дети и женщины, в том числе и беременные. Коварство болезни заключается в часто скрытом ее протекании. В арсенале современной медицины есть немало диагностических методов, способных выявить инфекцию мочевыводящей системы. Самым простым и распространенным из них является общий анализ мочи, а самым информативным — бакпосев мочи. Сдается моча на стерильность не в обычную, а специальную бактериологическую лабораторию. Тест позволяет выявить даже бессимптомные формы инфекций мочевыводящего тракта.
Бактериологическое исследование, бакпосев мочи, анализ на стерильность, анализ на бактериурию — всё это разные названия одного метода исследования. Суть его заключается в том, что собранный материал (мочу) высевают на питательную для бактерий среду и помещают в термостат. Там поддерживаются необходимые для роста бактерий параметры (температура, влажность). Спустя некоторое время появляются колонии микроорганизмов, их количество подсчитывается для определения общего показателя микробного обсеменения материала. Это и есть уровень бактериурии или микробное число мочи — количество колониеобразующих единиц (КОЕ) в 1 мл мочи. КОЕ — это один микроорганизм, который дал рост одной колонии.
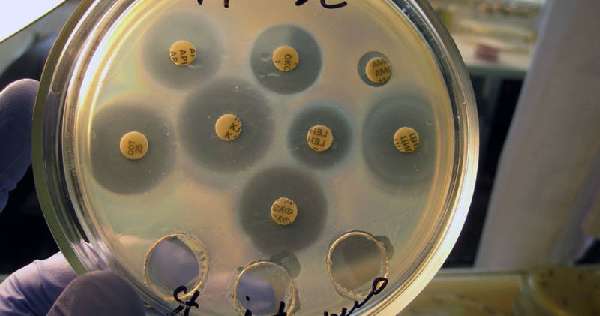
Для идентификации возбудителя все колонии подлежат биохимическому типированию. Этот этап позволяет установить принадлежность микроба к определенному виду. При необходимости осуществляется определение чувствительности бактерии к антибиотикам. Для этого используют специальные пропитанные разными антибиотиками диски. Если рост колоний вокруг диска отсутствует, это свидетельствует о том, что антибиотик эффективен для борьбы с данным микробом. Чувствительность измеряется миллиметрами диаметра круга, в котором отсутствует зона роста.
Весь процесс диагностики занимает от 7 до 10 дней.
У здорового человека моча является стерильной. Бактерии в нее попадают непосредственно из мочевыводящих путей или извне при погрешностях сбора материала для исследования. Обычно манифестные формы мочевых инфекций без труда выявляет общий анализ мочи. Но иногда необходимо сдать мочу для бакпосева:
- Подозрение на инфекцию мочевого пузыря, почек, мочевыводящих путей (цистит, пиелонефрит или неуточненная локализация), симптомами которой являются: повышение температуры, болезненное и учащенное мочеиспускание, болевые ощущения в пояснице или животе, озноб, рвота, понос, изменение цвета и мутность мочи.
- Большое количество бактерий или лейкоцитов в общем анализе мочи.
- Контроль лечения инфекции мочевой системы (7-ой день антибиотикотерапии).
- Для выявления рецидива после острого пиелонефрита (период реконвалесценции).
- Для выявления обострения хронического пиелонефрита.
- Профилактическое обследование у беременных при постановке на учет в первом триместре и незадолго до родов (на 36 неделе).
- Профилактическое обследование у грудничков 3 месяцев.
Направление на анализ мочи на стерильность выдает терапевт, педиатр, семейный врач, нефролог, уролог, акушер-гинеколог.
Любая баклаборатория может выдать пациенту инструкцию с информацией о том, как сдать анализ мочи на стерильность. Большинство учреждений при предварительном посещении также выдают стерильную одноразовую пластиковую емкость для сбора материала. Если ее не выдали, лучше самостоятельно приобрести такую в аптеке, чем использовать многоразовые емкости, ведь это повышает возможность постороннего загрязнения материала.
Есть общие правила сдачи мочи для бакпосева, которых следует придерживаться:
- Минимум за 2 недели до исследования исключить прием антибактериальных препаратов, кроме случаев лечения уже имеющейся инфекции мочевыводящих путей и проведения исследования с целью контроля над эффективностью терапии.
- Перед анализом не употреблять диуретики, слишком большое количество жидкости. Это снижает концентрацию микробов мочи.
- Женщинам следует воздержаться от сдачи мочи до окончания менструации, или, если анализ срочный, использовать надежный тампон.
- Для исследования наиболее информативным является первое утреннее мочеиспускание. Следует не мочиться до него минимум 4 часа, не есть и не пить.
- Собирать мочу нужно после тщательного туалета наружных половых органов и области промежности. С этой целью следует выполнить подмывание проточной водой с использованием обычного мыла без антибактериальных добавок (лучше всего детское). Запрещается использовать антисептические растворы для того, чтобы результат исследования был достоверным.
- После подмывания кожу промокают бумажным полотенцем или проутюженной тканью.
- Женщинам (включая беременных) для исключения попадания микрофлоры из гениталий, следует ввести тампон из ваты во влагалище.
- Вымыть руки с мылом.
- Распаковать одноразовый контейнер для мочи. Нельзя касаться внутренней поверхности крышки и стенок контейнера ни пальцами, ни кожей гениталий или промежности.
- Женщина должна развести большие половые губы, а мужчина приоткрыть крайнюю плоть, освободив отверстие уретры. Собрать нужно среднюю часть порции, первую и последнюю часть мочи направляют в унитаз. Для исследования достаточно 10—15 мл.
- Контейнер сразу плотно закручивают. Собранная моча должна быть доставлена в лабораторию в течение двух часов после мочеиспускания. Как исключение, если нет возможности соблюсти данный временной интервал, емкость следует поместить в холодильник не более чем на 3—4 часа.
Важно безукоризненно выполнить эти правила, иначе их нарушение может привести к внешнему загрязнению материала. Длительное хранение образца также нарушает стерильность мочи из-за размножения бактерий. Результат анализа следует ожидать не менее 7—10 дней.
В отличие от взрослых, сбор мочи у ребенка, особенно грудного возраста, представляет определенные трудности. И, если для общего анализа не требуется соблюдения абсолютной стерильности, то для бактериологического исследования это условие обязательно. Иначе анализ будет неинформативным.
Для сбора мочи у детей для бакпосева можно воспользоваться следующими советами:
- После того как ребенок проснулся, нужно сразу нести его в ванную комнату для подмывания, так как для анализа наиболее информативная самая первая утренняя порция мочи. Подмывают ребенка под проточной водой, используя детское мыло без антибактериального эффекта. Мальчиков подмывают в произвольном порядке, а девочек строго движениями от гениталий к промежности. Такое же и направление струи воды. Кожу промокают одноразовым бумажным полотенцем или проутюженной чистой пеленкой.
- Перед тем, как собрать мочу у грудничка, следует выбрать способ. Можно подставить под струю мочи стерильную пластиковую емкость и попытаться поймать ее ближе к средней порции. Так как частота мочеиспусканий у новорожденных и грудничков достаточно высока, обычно долго ждать не нужно. Помочь ускорить процесс может массаж или надавливание на животик младенца теплой рукой, переливание воды вблизи, теплое питье. Недостаток метода в том, что можно нечаянно коснуться внутренних стенок контейнера пальцами, кожей малыша, что может повлиять на результат.
- Сейчас наиболее оптимальным признано метод сбора мочи в детский одноразовый стерильный мочеприемник, который можно приобрести почти в каждой аптеке. Устройство являет собой полиэтиленовый пакет с градуированной шкалой для измерения объема мочи. Основание его обработано клейким веществом, там же имеется отверстие. Отлепив защитную ленту, мочеприемник прикрепляют липкой поверхностью на половые губы девочки, чтобы половая щель находилась напротив отверстия устройства, у мальчика оно крепиться к лобку, а половой член погружается внутрь мешочка. Остается дождаться мочеиспускания, можно сверху надеть трусики или подгузник, чтобы ребенок не снял его. Сейчас выпускают мочеприемники отдельно для девочек и мальчиков в соответствии с анатомическими особенностями.
- После мочеиспускания наступает самый неприятный момент — отклеивание мешочка. Оно может причинить ребенку болезненные ощущения. Далее урина переливается в стерильную емкость и доставляется в лабораторию не позже 2 часов после сбора.
Важно! Нельзя использовать для сбора анализа горшок, одноразовый подгузник, марлю или пеленку.
Результат бактериологического посева мочи имеет такие составляющие:
- вид возбудителя, который высеялся,
- количество каждого выявленного возбудителя в 1 мл мочи (уровень бактериурии или микробное число мочи),
- чувствительность микроба к антибактериальным препаратам.
Могут быть обнаружены самые разнообразные микроорганизмы. Но чаще всего при инфекциях мочевыделительной системы высевают E. Сoli (кишечная палочка) и Proteus.
В зависимости от уровня бактериурии заключения бывают такие:
- «Нет роста» или «моча стерильна» — микроорганизмы не высеялись. Это значит, что проблемы нет, анализ собран правильно.
- Высеян возбудитель в количестве до 1*10³ КОЕ/мл (включительно). Это свидетельствует о внешнем обсеменении образца мочи при погрешностях в сборе анализа. В лечении не нуждается.
- Бактериурия от 1*10³ КОЕ/мл до 1*104 КОЕ/мл — результат сомнительный, анализ нужно пересдать.
- Бактериурия 1*105 КОЕ/мл и более — клинически значимая концентрация возбудителя, требуется лечение.
Если проводилась антибиотикограмма, то указывают степень чувствительности или резистентности к разным антибиотикам в миллиметрах с отметкой «чувствительный», «резистентный» или другие.
Внимание! Расшифровкой бактериологического анализа мочи должен заниматься только квалифицированный специалист. Самолечение недопустимо!
Если мочу сдавала беременная, результат должен оценить гинеколог и при необходимости направить женщину к терапевту. Ведь при беременности создаются благотворные условия для развития инфекций мочевыводящих путей: изменения иммунной системы, гормональные особенности, нарушение оттока мочи из-за давления матки на мочеточники. Даже если женщину ничего не беспокоит, в моче может быть выявлена бактериурия 1*105 КОЕ/мл и более. Это называется бессимптомной бактериурией, которая требует проведения антибиотикотерапии. Ведь инфекция без лечения опасна не только для женщины, но и для ее будущего малыша из-за возможности внутриутробного инфицирования и преждевременных родов.
Бактериологическое исследование мочи является очень ценным для диагностики мочевых инфекций. Этот метод дорогостоящий, требует неуклонного выполнения правил сбора материала, квалификации лаборанта, длительного времени на исследование. Однако, при соблюдении всех требований он позволяет контролировать лечение и вовремя диагностировать проблему.
источник

Бактериурия – что это значит? Какие причины ее появления? Как диагностировать и вылечить патогенные микроорганизмы?
Обнаружение бактерий у моче у ребенка в количестве до 100 единиц на 1 мл не является поводом для беспокойства.
Небольшое их количество нужно для обеспечения жизнедеятельности человека. Здоровый организм справляется с попавшими в него бактериями. Заболевание возникает в тот момент, когда ослаблен иммунитет.
Вызывает бактериурию попадание в почки, мочевой пузырь патогенных микроорганизмов. Заражение возможно двумя способами.
| Путь заражения | Характеристика |
|---|---|
| Нисходящий | При прогрессировании воспаления, инфекции, размножении микроорганизмов в мочевыделительной системе (цистит, пиелонефрит, уретрит). |
| Восходящий |
|
У новорожденных и грудных детей состояние сопровождается вялостью, отсутствием аппетита, лихорадкой. Сложность диагностики в том, что симптоматика сходна с другими заболеваниями. Количество бактерий в моче ребенка значительно меньше, чем у взрослого. Поэтому их обнаружение зачастую тревожный симптом.
Признаки развития бактериурии:
- темная, мутная моча со слизью, осадком;
- резкий запах;
- частые позывы в туалет;
- небольшой объем выделений;
- ложные позывы;
- озноб, лихорадка;
- ощущения рези, боли внизу живота и в области половых органов;
- недержание.
Ухудшается общее самочувствие ребенка. Появляются симптомы интоксикации — головные боли, слабость, вялость.
Заболевание диагностируют, когда в количество бактерий в моче у ребенка более 10 5 единиц бактерий на 1 мл. Существуют такие виды недуга – истинная, ложная, бессимптомная. Обнаружение бактерий означает развитие у ребенка инфекции или воспаления. Для точного диагностирования потребуются дополнительные анализы мочи, обследования.
Такая классификация зависит от поведения микроорганизмов. При истинной форме бактерии быстро размножаются, возникает воспаление. Бактериурия сопровождается болями области поясницы, внизу живота, при мочеиспускании, покраснениями половых органов. Быстро распространяющееся воспаление может вызвать такие осложнения:
- рефлкюс (обратный отток выделений);
- застой урины;
- ослабленный иммунитет;
- присоединение серьезного недуга (аутоиммунного, сахарного диабета, гнойной инфекции).
Ложный тип бактериурии характеризуется неизменным числом бактерий. Обычно роста не происходит, когда у ребенка сильный иммунитет или он принимает антибиотики.
Такое случается при случайном обнаружении болезнетворных микроорганизмов в результатах планового исследования мочи. Болезнь не проявляет себя выраженной симптоматикой. Не всегда можно четко выявить, что же стало причиной. Часто это связано с вяло протекающими инфекциями мочеполовой системы, почек.
Воспаление, протекающее без клинических проявлений, симптомов, может носить хронический характер. Бессимптомные инфекции уретры особенно опасны у грудничков. Выявление бактерий в таком случае может стать основным показателем, указывающим на серьезное заболевание.
- бактериальный посев мочи;
- анализы мочи по Зимницкому, по Нечипоренко;
- УЗИ почек;
- рентгеноконтрастное исследование.
Девочек следует показать гинекологу для исключения воспаления половых органов, влагалища. Это касается даже грудных детей. Бакпосев мочи позволяет определить тип бактериального заражения, получить точную картину воспаления, определить устойчивость микроорганизмов к антибиотикам. Проба по Нечипоренко, моча по Зимницкому показывает работоспособность почек, а также точное содержание отдельных бактерий и слизи в урине.
УЗИ делается детям любого возраста. Исследование показывает аномалии в мочеточниках, почках, возможные препятствия выхода мочи. Рентген с контрастом применяется исключительно по строгим показаниям при стационарном лечении.
Для достоверности исследования родители должны следить, чтобы перед сбором мочи внешние половые органы ребенка были вымыты. Емкость должна быть чистая, сухая, лучше всего стерильная. Желательно купить в аптеке контейнер. При сборе мочи у грудничка следует использовать мочеприемник. Его конструкция позлит избежать попадания в материал внешних микробов.
Предпочтительно собрать среднюю порцию мочи утром. Емкость следует доставить как можно быстрее в лабораторию. Микроорганизмы начинают активно размножаться через полтора-два часа после сбора. Перед анализом мочи на бакпосев нельзя принимать медикаменты, в частности антибактериальные и кортикостероиды.
Быстрое тестирование требует немного времени, но недостаточно информативно (тест Гриссера, ТТХ, глюкозно-редукционный). Более точную информацию количество микроорганизмов дает бактериальный посев мочи, но и времени на получение результата потребуется больше.
У здоровых детей до шести лет в моче выявляются единичные включения микробов, бактерий, сахара, белка, гемоглобина, лейкоцитов, белковых тел.
Норма содержания бактерий в моче ребенка составляет до 10 5 единиц на 1 мл.

Что делать, если у ребенка в анализе мочи обнаружены бактерии? Легкая форма лечится курсом антибиотиков, диуретиков, антибактериальных, противовоспалительных, антигистаминных препаратов, адаптогенов на растительной основе.
Среднее и тяжелое течение инфекций мочевыводящей системы требует нахождения ребенка в стационаре. Процесс лечения довольно длительный. Прекращать терапию при улучшении состояния ребенка и анализов нельзя. Оставшиеся бактерии могут приобрести стойкость к препаратом. Это затруднит полное выздоровление.
В лечении детской бактериурии часто применяются фитопрепараты. Эффективными народными методами являются отвары подорожника, календулы, листьев брусники. Мочегонное очищающее действие имеют петрушка, укроп, сельдерей.
Необходимо следить за питанием ребенка. Следует исключить жареное, копченое, слишком соленое, острое минимум на три месяца с момента обнаружения бактериурии.
Первоочередная задача – определить причину, то есть сдать общий анализ мочи, затем бактериальный посев мочи. Родителям нельзя начинать лечить ребенка самостоятельно. Это может существенно усугубить течение заболевания и дальнейшее лечение. Прием лекарств отражается на составе мочи, что затрудняет точное диагностирование.
Бактерии часто означают протекающее в организме гнойно-воспалительное заболевание. При этом категорически запрещены тепловые процедуры – компрессы, горячие ванны. Ребенку нужно создать условия, при которых не будут возникать расстройства при мочеиспускании. Должен быть нормализован режим питания и питья, исключены стрессы.
Научный сотрудник Лаборатории профилактики нарушений репродуктивного здоровья работников НИИ Медицины труда им. Н.Ф. Измерова.
источник
Бактерии в моче у ребенка могут обнаруживаться даже при общем анализе, который сдается рутинно – не только при наличии жалоб на состояние здоровья, но и, например, перед приемом в садик или школу, при оформлении путевки в санаторий. Их присутствие в материале можно рассматривать как признак инфекционного процесса, однако бывают и другие причины.
Бактериурия, то есть наличие микробных тел в моче, может говорить об инфекционном поражении таких отделов выделительной системы как:
У детей она вызывается чаще всего микроорганизмами:
-
Escherichia coli;
- Enterococcus;
- Staphylococcus;
- Streptococcus;
- Klebsiella;
- Serratia;
- Proteus;
- Pseudomonas.
Бактерии в анализе мочи у ребенка могут обнаруживаться при таком заболевании, как пиелонефрит. Это воспалительный процесс в области паренхимы (ткани) и собирательной системы (чашечно-лоханочных структур) почек. Он может быть острым или хроническим.
- Общая слабость.
- Плохой аппетит вплоть до отказа от пищи.
- Лихорадка, достигающая высоких цифр (38-40 °C).
- Боли в зоне поясницы и/или в животе.
- Мутная моча с неприятным запахом.
Возможны отеки. Симптомы дизурии, то есть нарушения мочеиспускания (болезненность при попытке опорожнить пузырь, слишком частые позывы) бывают не у всех пациентов. У детей встречаются эпизоды тошноты, рвоты, диареи.
Это заболевание также называется цистит; оно может быть острым либо хроническим и имеет симптомы:
- неприятные ощущения в виде жжения, болезненности при попытке опорожнить пузырь (то есть дизурия);
- частые позывы на мочеиспускание;
- боль в надлобковой области, иногда также в пояснице;
- лихорадка (от 37 °C и ↑) – бывает не всегда;
- кровь в моче (гематурия).
Позывы в туалет в ночное время суток преобладают над дневными (никтурия). У маленьких детей вероятна общая интоксикация с высокой температурой тела, выраженной болью в животе. Новорожденный, не способный рассказать о своих ощущениях, плачет, отказывается от пищи.
Ее также называют бессимптомной, или латентной, из чего можно понять, что признаков недомогания у детей не возникает. Выявление микробных тел в моче зачастую происходит случайно – например, при профилактических обследованиях.
Это объясняется разными причинами:
- Бактерии попали в материал извне, например, со стенок емкости (произошло загрязнение, или контаминация).
- У ребенка есть очаг хронической скрытой инфекции в мочевых путях.
- Анализ взят до старта ярких проявлений болезни.
Проводится в условиях лаборатории. Так как материал собирают родители ребенка (или он сам, если речь идет о подростке), необходимо соблюдать все правила подготовки к исследованиям. Инструктаж проводится медицинскими работниками.
Материал нужно получить утром, после ночного сна. Ребенку не стоит накануне давать в пищу красящие продукты (морковь, свекла), капсулы витаминов. Предварительно проводится туалет наружных половых органов (чтобы смыть слизь).
- в стерильную сухую емкость с крышкой;
- в виде средней порции (первые 1-2 секунды ребенок писает в унитаз, затем в контейнер (от 50 до 150 мл), оставшийся материал не требуется);
- если планируется культуральное исследование, или бакпосев, мочой нужно пропитать тампон, который находится в стаканчике; им нельзя прикасаться к коже половых органов; возможен сбор в полиэтиленовый стерильный пакет.
При планировании бакпосева может проводиться пункция (прокол) или катетеризация (введение трубки через уретру) мочевого пузыря. Это альтернативные варианты, использующиеся при затруднении с получением материала обычным способом. Рекомендуются, прежде всего, для детей до 4 лет, но могут проводиться в разном возрасте. Цель – исключение контаминации (загрязнения) посторонними микроорганизмами и повышение точности анализа.
Микробные тела могут быть выявлены:
- При микроскопии образца мочи.
- При использовании химических методов экспресс-диагностики (нитритный, глюкозоспецифический, каталазный или ТТХ-тест).
Общий анализ мочи является первичным этапом, но по нему нельзя сказать, сколько бактерий находится в уретре и вышерасположенных отделах выделительной системы. К тому же, высока частота ложного определения наличия микробных тел.
Следует учитывать, что бактерии в моче у грудничка нельзя диагностировать с помощью нитритного теста, являющегося лучшим вариантом выбора для старших детей или взрослых.
При подозрении на наличие бактерий требуется оценивать и лейкоциты – это клетки, нарастающие при микробных воспалительных процессах. В норме они единичные (до 5), при патологии могут покрывать все поле зрения.
Таблица значений, то есть интерпретации:
| Результат | Способ получения материала | ||
|---|---|---|---|
| Надлобковая пункция мочевого пузыря | Катетеризация | Свободное опорожнение | |
| Положительный, есть инфекция | Любое количество микробов в КОЕ/мл (не ↓10 идентичных колоний) | ≥1000-50 000 КОЕ/мл | ≥ КОЕ/мл при наличии симптомов ≥ КОЕ/мл при отсутствии признаков патологии |
| Отрицательный, бактериурия не подтверждена | Нет бактериального роста | Значения до нижних границ «норма-патология» | |
Используется для количественной оценки бактериурии. Материал контактирует со специальными питательными средами, и если на чашке Петри (емкость для исследования) появляются колонии микроорганизмов, их можно идентифицировать и проверить чувствительность к антибиотикам.
Этот симптом может свидетельствовать о заболеваниях мочевых путей – а они не должны оставаться без лечения. Это угрожает такими состояниями как:
- тяжелая инфекционная интоксикация;
- переход острого заболевания в хроническую форму;
- распространение процесса из первичного очага (например, из уретры выше, к мочевому пузырю, почкам);
- сепсис.
Проводится амбулаторно (с визитами в поликлинику) или в стационаре (если пациент – грудничок, или его состояние внушает серьезные опасения). Основано, прежде всего, на медикаментозной терапии.
Это лечение, которое направлено на устранение причины неблагоприятного процесса. В случае бактериурии оно подразумевает использование антибиотиков. Их лучше подбирать в соответствии с оценкой чувствительности микробов.
- Активной (при наличии яркого воспалительного процесса).
- Превентивной (для предотвращения возникновения нарушений при бессимптомной бактериурии).
| Антибиотик | Возрастная категория пациентов | Способ введения | |
|---|---|---|---|
| Фармгруппа | Название | ||
| Пенициллины | «Амоксициллин» «Аугментин» | 3 месяца – 12 лет | Перорально (через рот) или внутривенно |
| Цефалоспорины | «Цефалексин» «Цефаклор» «Цефиксим» | ||
| Аминогликозиды | «Гентамицин» | ||
| Нитрофураны | «Нитрофурантоин» «Фурадонин» | С возраста 1 года | |

После курса антибиотиков проводятся повторные анализы на бактериурию. Это культуральный тест, уже описанный в предыдущих разделах. Его выполняют не ранее чем через 7-14 дней после завершения приема лекарств.
Указанный вариант терапии направлен на устранение признаков, беспокоящих пациента при заболевании, сопровождающемся бактериурией:
| Симптом | Группа и пример препаратов | Особенности применения |
|---|---|---|
| Лихорадка | Антипиретики («Парацетамол», «Ибупрофен») | Могут оказывать токсическое влияние, в частности, на печень, поэтому требуют строгой дозировки. Применяются лишь при выраженном повышении температуры тела |
| Рвота, диарея, сильная слабость | Преимущественно солевые растворы для коррекции обезвоживания (дегидратации) и устранения признаков интоксикации – 0,9 % натрия хлорид, «Регидрон», «Ионика» | Даются перорально (через рот) или вводятся внутривенно в зависимости от состояния ребенка и уровня риска |
Подмывания антисептиками и тем более попытки их введения в уретру в домашних условиях не рекомендуются. Программа терапии для ребенка расписывается педиатром, если состояние тяжелое, пациент должен находиться в стационаре.
В перечень превентивных мероприятий входят:
- Регулярное опорожнение мочевого пузыря и, что немаловажно, кишечника.
- Употребление достаточного количества жидкости.
- Отказ от избытка острых блюд.
- Предохранение ребенка от переохлаждения.
- Соблюдение требований гигиены области наружных половых органов и уретры.
Стоит следить за тем, чтобы у грудничка вовремя сменялись подгузники, а дети любого возраста не носили запачканное выделениями белье. Нельзя допускать, чтобы ребенок прикасался к области гениталий грязными руками. При мытье и посещении туалета нужно использовать для зоны промежности одноразовые мягкие салфетки.
источник
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день.
При подозрении на патологию выделительной системы назначается бак посев мочи. Что это такое, и как сдавать при беременности материал на анализ нужно знать всем женщинам.
Бактериологическое исследование мочи назначается пациентам с подозрением на воспалительный процесс в органах выделительной системы (почки, мочевой пузырь, мочевыводящие пути). В абсолютном большинстве случаев воспалительные заболевания возникают из-за бактериальной инфекции. Возбудителями чаще всего являются энтеробактерии, протей и стафилококк. Их объединяют общим названием «уропатогенная флора». Для точного определения возбудителя заболевания проводят бактериологический анализ мочи. Для проведения исследования нужен грамотный сбор материала для исследования, оборудование (питательные среды, термостат) и специалисты.
Анализ мочи на бак посев проводят бактериологические лаборатории. Принять материал для исследования могут не только государственные, но и частные клиники. Однако проведением анализа будет заниматься одна и та же лаборатория, так как частные клиники обычно не имеют нужных условий, лицензии, специалистов и оборудования для этого исследования.
Материал на бакпосев мочи нужно перевозить и хранить очень аккуратно, иначе результаты исследования будут неправильными. Поэтому лучше сдавать этот анализ в клинике при лаборатории или в государственной клинике.
Бактериологический посев мочи довольно специфическое исследование. Оно назначается в том случае, если при микроскопии осадка во время выполнения общего анализа мочи обнаруживается большое количество бактерий и грибов. Такое состояние называется «бактериурия». Но общий анализ не позволяет установить вид возбудителя, а без этого невозможно назначить лечение.
В обычной лаборатории специалисты могут дифференцировать небольшое количество микробов в собранном материале. Для этого проводят окраску по Граму, а также исследования в иммерсионной среде (с маслом), фазоконтрастную и темнопольную микроскопию.
Самым современным методом исследования мочи на бакпосев считается электронная и люминесцентная микроскопия. Электронная микроскопия позволяет настолько точно видеть микроорганизмы, что удаётся рассмотреть даже органеллы. Для люминесцентной микроскопии микроорганизмы окрашивают красителями, которые светятся, что показывает движение бактерий или его отсутствие.
Эти методы исследования не подразумевают посев микробов на специальные питательные среды, что удобно и сокращает срок получения результатов исследования. Но для их проведения нужно специальное оборудование, которое есть не в каждой лаборатории.
Очень важно грамотно интерпретировать результаты исследования. Расшифровка анализа урины на бактерии показывает несколько параметров:
- причину заболевания;
- количество бактерий в моче;
- чувствительность возбудителей заболевания к антибиотикам.
Это особенно важно в том случае, когда показано применение сильных лекарственных средств, а также при хроническом течении заболевания.
Чаще всего анализ мочи на посев бактерий назначается при следующих состояниях:
Особенно важно вовремя выявить возбудителя бактериальной инфекции при ВИЧ-инфекции, сахарном диабете и других иммунодефицитных состояниях.
Материал для анализа нужно правильно собирать, чтобы не было ошибок в результатах. После того как пациент соберёт мочу, он должен доставить её в лабораторию не позднее двух часов. В противном случае в моче размножаются микроорганизмы, что даст ложный результат. Из-за этого могут быть назначены более сильнодействующие лекарства, чем требуются при имеющемся заболевании. Это даст ощутимые последствия для организма, но принесёт сомнительную пользу.
Урина на бактериологический анализ сдаётся без предварительной подготовки в виде специальной диеты. Но врачу нужно сообщить обо всех лекарственных препаратах, которые принимались в ближайшее к сдаче анализа время. Приём некоторых лекарств может повлиять на результаты исследования, поэтому врач должен об этом знать.
Собирать материал для анализа нужно крайне осторожно, так как микробы могут попасть в урину извне.
Особенно важно знать, как сдавать посев мочи при беременности, так как в это время ложные результаты могут доставить будущей маме неудобства и лишнее беспокойство. Беременным женщинам нужно стараться не подвергаться стрессам, поэтому к сбору мочи для бакпосева стоит отнестись с особым вниманием.
Чтобы правильно собрать мочу, нужно соблюсти ряд требований:
- Анализ мочи на бак посев собирают в стерильную тару. Её приобретают в аптеке (нужно обязательно уточнить, чтобы продали именно стерильную тару, на ней будет соответствующая надпись) или получают в клинике. Вскрытие тары осуществляется в момент сбора материала.
- Сбор материала осуществляется утром. Для анализа подходит только средняя порция мочи.
- Перед сбором материала необходимо вымыть руки с антибактериальным мылом и подмыться с использованием специального средства для гигиены интимных мест.
- Внутрь влагалища необходимо вставить ватный тампон или небольшой кусочек ваты, обернутый марлей (этот способ подходит для беременных женщин, так как им нежелательно пользоваться обычными тампонами). Это позволит предотвратить попадание микрофлоры из влагалища в собираемый материал.
- Вскрытие контейнера осуществляется аккуратно, не касаясь краёв контейнера и его внутренних стенок.
- Первая небольшая порция мочи спускается в унитаз. Это нужно для промывания мочевых путей.
- Следующая порция называется средней и собирается в контейнер. Эта порция также не должна быть большой, заполнить тару нужно примерно наполовину.
- Оставшуюся в пузыре мочу сливаются в унитаз.
- Тару аккуратно закрывают, не касаясь краёв и внутренних стенок.
- Транспортировать анализ в лабораторию нужно не позднее двух часов после сбора, чтобы в результатах не показало большее количество микробов в урине, чем есть на самом деле.
При соблюдении всех правил бактериальный посев покажет реальное количество патогенной флоры в моче. Бак посев мочи при беременности назначается всем женщинам, поэтому правила его сбора необходимо знать каждой. Особенно важно, чтобы посев при беременности показал нормальные результаты, так как в противном случае женщине будет назначено лечение антибиотиками, что нежелательно в её положении.
Пиелонефрит – инфекционное заболевание почек, приносящее ребенку массу неприятностей: частые болезненные мочеиспускания, боли в пояснице и низа живота, постоянное повышения температуры тела. Болезнь поражает практически все структуры почки. Вовремя диагностированный пиелонефрит у детей и его эффективное лечение поможет восстановить функционирование почек, и избавить малышей от мучений.
Детский пиелонефрит в медицине подразделяют на первичный и вторичный. Первая форма характеризуется отсутствием каких-либо аномалий в мочевыделительной системе. При вторичной форме болезни обнаруживаются патологии мочевыводящих путей и почек. На этом фоне возможно развитие обструктивного (функции мочеиспускания нарушены) или необструктивного (дисметаболические расстройства) пиелонефрита.
Вторая классификация подразделяет заболевание на острую и хроническую форму. Острый пиелонефрит у детей длится пару месяцев и излечивается без рецидивов в дальнейшем. Хроническая форма болезни прогрессирует на протяжении полугода с постоянными обострениями. Но бывают случаи, когда такая форма патологии протекает латентно, то есть никак себя не проявляет.
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Признаки пиелонефрита зависят от формы, в которой болезнь протекает.
- Интоксикация. У чада повышается температура тела до 40 градусов, появляется озноб, сердцебиение учащается, начинается тошнота, рвота, и, как следствие, ослабление и обезвоживание организма, отсутствие аппетита.
- Болезненные и частые опорожнения. Малыш часто просится на горшок, подолгу кряхтит и только потом писает, при этом корчась от боли, вскрикивая. Моча начинает специфически пахнуть. Дети до 3 лет часто жалуются на болевые ощущения в области низа живота.
- Срыгивания и плохой стул. Симптоматика пиелонефрита у детей зачастую напоминают расстройства ЖКТ. Кроха изрядно теряет в весе. Особенно опасно это для недоношенных младенцев.
- Лабораторные показатели. У детей с пиелонефритом в моче повышены лейкоциты, возникает эритроцитурия. Гемоглобин крови понижен, нейтрофилы повышены (это говорит о развитии бактериальной инфекции).
- Иногда присутствует тупая, ноющая боль.
- Температура не поднимается выше отметки 37,5 градуса.
- Частота мочеиспусканий увеличивается, объемы мочи большие, боль отсутствует.
- Потливость повышается.
- Пиелонефрит у ребенка вызывает усталость, раздражительность, рассеянное внимание, из-за чего происходит отставание в школе.
- Анализ мочи показывает наличие солей.
- Присутствует слабая интоксикация организма.
Причинами появление болезни у грудничков становятся врожденные патологии почек и путей мочевыведения. Также признаки пиелонефрита у ребенка до года проявляются в результате ОРВИ, бактериальной или вирусной инфекции.
Симптомы болезни у младенца:
- Температура резко повышается до 39-40 градусов, возможны судороги.
- Мочеиспускание становится или слишком частым, или же наоборот, очень редким.
- Урина дурно пахнет, меняет окраску, становится мутной. Иногда наблюдаются кровяные прожилки.
- Начинается диарея, рвота.
- Новорожденный плохо спит, особенно ночью.
- Во время опорожнения кроха плачет или вскрикивает.
В скрытой форме патология протекает, никак себя не проявляя. В таком виде болезнь распознают врачи только по анализам.
Причины пиелонефрита у детей – бактерии, вирусы, грибы. Их попадание в организм и прогрессирование приводит к возникновению воспаления. Главным возбудителем заболевания у крох является кишечная палочка. Вирусы гриппа, золотистый стафилококк, протей находятся на втором месте по активности поражения детских организмов. Источниками попадания инфекции в организм выступают: у девочек – влагалище, у мальчиков – крайняя плоть. Проводимым путем нередко становится толстая кишка.
Микроорганизмы попадают в почки такими путями:
- По крови. Такой путь характерен для грудничков. Возбудитель передвигается в почки от очагов инфекции в других органах.
- По лимфатическим путям. Такой вид попадания микроорганизмов происходит в случае запоров, диареи, дисбактериоза и кишечных инфекций.
- Восходящий путь. Такое поражение почек характерно для детей старше года. Бактерии попадают в орган через уретру, анус, половые органы.
Доктор выслушивает все жалобы пациента и для подтверждения диагноза назначает ряд специальных анализов. Диагностика пиелонефрита у детей включает в себя следующие исследования:
- общие и химические анализы мочи и крови;
- исследование урины по Ничипоренко, Зимницкому и прочими способами;
- бак посев, анализ осадка, ферментов мочи;
- антибиотикограмма;
- исследование диуреза;
- ультразвук мочевыводящих путей;
- анализ выводимой почками жидкости на грибы и вирусы;
- цитология урины;
- КТ (компьютерная томография);
- исследование функций мочевого пузыря;
- цистография и урография.
После проведения полного обследования, создания целостной картины болезни доктор назначает лечение малыша и по надобности его госпитализацию.
Лечение пиелонефрита у детей проводится исключительно после точного постановления диагноза болезни. Ведь симптомы патологии иногда путают с кишечной инфекцией, хроническим циститом и прочими заболеваниями. Младенческий возраст или острая форма болезни становятся причиной госпитализации ребенка, причем сразу же.
Лечение острого пиелонефрита у детей представлено такими мероприятиями:
- Придерживание диеты. Рекомендуется питаться согласно столу №5 по Певзнеру. Соль разрешается употреблять в умеренных количествах, при этом увеличивая суточную дозу воды на 50%. Необходимо исключить из рациона все пряности, жирное, острое, копченое. Приветствуется употребление белково-растительных продуктов. Диета входит в состав большого комплекса процедур, которыми лечат дисметаболический пиелонефрит.
- Строгий постельный режим показан ребенку с пиелонефритом, который температурит, жалуется на боли в области живота и пояснице. Если лихорадка и боль отсутствуют, малышу разрешают передвигаться по палате. Далее доктора позволят короткие прогулки на территории стационара.
- Антибактериальная терапия. Эта процедура является самым важным моментом в лечении патологии. Проводится поэтапно. До получения результатов исследования назначается самый эффективный препарат против наиболее распространенных возбудителей. После анализа мочи назначается средство, которое способно победить выявленный вирус или бактерию.
- Уроантисептики. Пиелонефрит у детей лечат и такими препаратами, которые убивают микробы, останавливают их рост, тем самым обеззараживая мочевые пути. Средство антибиотиком не является.
- Также избавляются от острого пиелонефрита у детей лечением спазмолитиками, жаропонижающими, нестероидными препаратами против воспаления.
В стационаре малыш находится месяц, в редких случаях немного дольше. После выписки его направляют к педиатру на наблюдение. Один раз в месяц необходимо сдавать контрольный анализ мочи, два раза в год делать УЗИ почек. Фитотерапия назначается после окончания приема уроантисептиков. Снимают с учета ребенка только после истечения 5 лет. Это делается при условии, если симптомы больше не проявлялись и анализ мочи был всегда в норме.
Лечение хронической формы болезни проводят по тому же принципу, что и острый ее вид. Как лечить пиелонефрит у детей хронической формы? Врачи проводят обследование, подбирают нужные медицинские процедуры: диету, медикаменты, операцию и прочие. В период ремиссии реконвалесцент должен пройти курс лечения антибиотиками и пропить уросептики. Малыши, у которых диагностировали хроническую форму болезни, наблюдаются у педиатра и нефролога до перевода их во взрослую поликлинику.
Осложнения пиелонефрита у детей возможны в случае несвоевременного лечения, неправильного или недостаточного курса препаратов. Тяжелые последствия при хронической форме патологии развиваются вследствие нарушения работы почек. При остром пиелонефрите осложнения появляются в результате возникновения гнойных воспалений и инфекций.
Если функции почек восстановлены и причины патологии отсутствуют, пиелонефрит не будет больше беспокоить кроху. Но для этого необходимо соблюдать ряд профилактических мер:
- не давайте ребенку переохлаждаться;
- следите за мочеиспусканием – оно должно быть частым;
- малышу необходимо правильное питание, здоровый сон, достаточное количество жидкости и витамины;
- укрепляйте детский иммунитет: больше гуляйте, закаляйтесь, занимайтесь спортом;
- следите, чтобы чадо соблюдал правила интимной гигиены;
- соблюдайте все рекомендации врачей, проводите обследования и сдавайте все контрольные анализы своевременно.
Пиелонефрит у детей симптомами и лечением показывает, насколько это тяжелое и опасное заболевание.
Хорошо подобранная клиника с профессиональными докторами поможет крохе избавиться от болезни без осложнений и без вреда для здоровья.
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
источник

 Escherichia coli;
Escherichia coli;