Уреаплазмы (семейство Mycoplasmaсea) постоянно присутствуют в слизистых половых органов и дыхательных путей человека. Но безобидный симбиоз длится до поры до времени. Стоит только расслабиться и подзапустить иммунитет, эти микроорганизмы активизируются и вызывают тяжелое инфекционное заболевание – уреаплазмоз. Гинекологи и урологи советуют своевременно сдавать анализ на уреаплазмоз (уреаплазму), так как это заболевание заканчивается гнойными инфекциями, бесплодием и другими очень неприятными болезнями.
Размеры уреаплазм близки к вирусам, но состав клеток приближен к бактериям, имеющим ДНК и РНК. Это скорее переходная ступень от микроорганизмов к одноклеточным. Возбудители проникают не в ядро или цитоплазму (жидкая часть клетки) клетки-хозяина, а размещаются на поверхности клеточных мембран, внедряясь в них. Таким образом уреаплазмы «ускользают» от фагоцитоза (атаки иммунных клеток), что и определяет их возможность проживать в организме очень долго. Это состояние называется персистенцией.
Уреаплазм ранее относили к аналогичным микроорганизмам — микоплазмам, но из-за их отличительной способности расщеплять мочевину, уреаплазмы вывели в отдельную группу. При этом, способность образовывать из мочевины аммиак — главная причина вредоносности этих микроорганизмов. Аммиак оказывает токсическое (отравляющее) действие на клетки урогенитального тракта у мужчин и женщин и нарушает биоценоз (состав живой флоры) влагалища, снижая местный иммунитет. С этим связывают торпидное (острое) и рецидивирующее (многократно повторяющееся) течение уретрита и вульвовагинита.
До сих пор продолжаются споры по поводу истинной классификации возбудителя. В России в 2000 г был издан приказ МЗ РФ № 315, исключающий уреаплазмоз из списка половых инфекций — т.е. болезнь не относят к ИППП. А вот согласно классификации половых инфекций ВОЗ (Всемирная организация здравоохранения) в 2006 г. подвид Ureaplasma urealyticum (уреаплазма уреалитикум) был именно отнесен к возбудителям половых инфекций. Поэтому можно сказать, что анализ на уреаплазмоз входит в спектр обследования на половые и не половые инфекции.
На анализы пациентов направляет гинеколог или уролог, предполагающие, что именно этот возбудитель стал причиной воспаления в мочеполовой системе. Повод — уже ведущееся лечение, не дающее результатов.
Благодаря отсутствию клеточной стенки — ее заменила трехслойная клеточная мембрана, уреаплазмы резистентны (устойчивы) к лекарствам, уничтожающим возбудителей именно посредством влияния на клеточные стенки. В число препаратов, не способных справиться с уреаплазмой, входят пенициллин и его производные, являющиеся основными препаратами, назначаемыми для лечения большинства половых инфекций.
Полноценный анализ на уреаплазмоз выявляет сам микроорганизм, определяет его концентрацию, и проверяет устойчивость уреаплазм к различным лекарствам. Лечение будет назначено после определения препарата, способного влиять на возбудителя.
Анализ назначается при отсутствии других возможных причин воспаления. Основные показания к определению уреаплазмы: диагностика уреаплазменной инфекции, уретриты, воспалительные заболевания малого таза, бесплодие.
Этот анализ необходим для выявления этиологического (главного, определяющего) фактора хронических воспалений в мочеполовой системе, для дифференциальной диагностики (сравнения при уточнении диагноза) с хламидиозом, гонореей, микоплазменной инфекцией, для выбора антибактериальной терапии, оценки результатов приема антибиотиков, проведения профилактического осмотра.
Если устанавливается причина бесплодия, то особенно важно выявить вид Ureaplasma urealyticum (ранее указывалась в расшифровке результатов анализов как «биовар T-960»). Этот условно-патогенный микроорганизм паразитирует на мембране сперматозоидов и эпителиальном слое (верхнем, покровном) слизистой оболочки органов мочеполовой системы.
К уреаплазмам относятся два вида паразитов — U. Urealyticum, U. Parvum, Медики используют в расшифровке анализов термин U. species для обозначения обоих видов. Ureaplasma species представляют собой так называемые неидентифицируемые уреаплазмы, иначе говоря, все возможные виды, которые при проведении анализа не типировались.
Посев на уреаплазму не определяет ее тип, поэтому, при необходимости уточнить, какой именно возбудитель — U. urealyticum или U. parvum присутствует в организме, нужно сдавать анализ ПЦР. Материал для посева на уреаплазму уреалитикум — отделяемое урогенитального тракта.
Уреаплазмы (U. species) рассматриваются в качестве причины воспаления в мочеполовом тракте, если при сдаче анализов не выявляются другие патогенные микроорганизмы вызывающие эти заболевания. Для точной диагностики подходит метод культивирования на питательных средах (делается посев). Практика показывает, что в 80 % случаев с уреаплазмами также выявляются и другие патогены — микоплазмы, хламидии, прочая анаэробная (не требующая кислорода) флора.
Источник инфекции – больной уреаплазменной инфекцией или носитель уреаплазм. Заразиться можно несколькими способами:
- Антенатальный — внутриутробный. От больных матерей заражается до 23% ещё не родившихся детей.
- Интранатальный — заражение во время родов. Шанс остаться здоровыми есть только у 50% новорожденных. Попав в половые пути новорожденного, уреаплазма способна сохраняться там в неактивном состоянии неограниченное время. Если существует нормальная микрофлора — своеобразный физиологический барьер, инфекция никак себя не проявляет.
- Контактно-бытовой — такое случается очень редко, так как возбудители нежизнеспособны во внешней среде. И все-таки такое возможно, если микроорганизм находится во влажных, теплых условиях, с плохим доступом воздуха, например, в общественном душе, который не убирают и не проветривают. Скользкие, ослизшие от сырости стенки, на которые не попадает горячая вода, — очень напоминают условия в организме.
- Половой – основной путь заражения. От больного человека при половом акте инфицироваться может здоровый партнер. Чаще всего носители уреаплазмоза — женщины.
Инфицирование — это ещё не болезнь, но уже — носительство. Т.е. человек уже способен заражать партнеров по сексу.
Причиной развития инфекций становятся состояния, связанные с иммунодефицитом (снижением иммунитета). Например, дисбиоз влагалища, как следствие бактериального вагиноза у женщин, нарушения выработки простатического антимикробного фактора при хроническом простатите у мужчин, нарушение местного иммунитета, сопутствующие инфекции — гонорея, хламидиоз и др.
Симптомы уреаплазмоза незначительные, иногда вообще не проявляются. Спустя 20-30 дней после заражения у больного возможны зуд и жжение при мочеиспускании. Мужчины могут испытывать в области паха неприятные ощущения, иногда из мочеиспускательного канала бывают слизистые выделения.
Женщины гораздо реже испытывают симптомы заболевания: боли внизу живота, жжение во время мочеиспускания, выделения из влагалища. Симптомы уреаплазмоз а по многим признакам схожи с другими воспалительными процессами. Запущенный уреаплазмоз у женщин часто бывает причиной воспаления придатков, влагалища и матки, может привести к осложнению беременности и к бесплодию, у мужчин вызвать уретрит и простатит. Следовательно больные испытывают новые симптомы урологических болезней.
Если иммунитет пациентки совсем слаб, то уреаплазма распространяется по половым путям выше (восходящий путь). Результатом этого становятся воспаление матки (эндометрит), придатков (аднексит). Признаки распространившегося воспаления — нарушения менструального цикла с межменструальными кровотечениями. Критические дни становятся обильными и длительными. Важный признак — тянущие боли внизу живота.
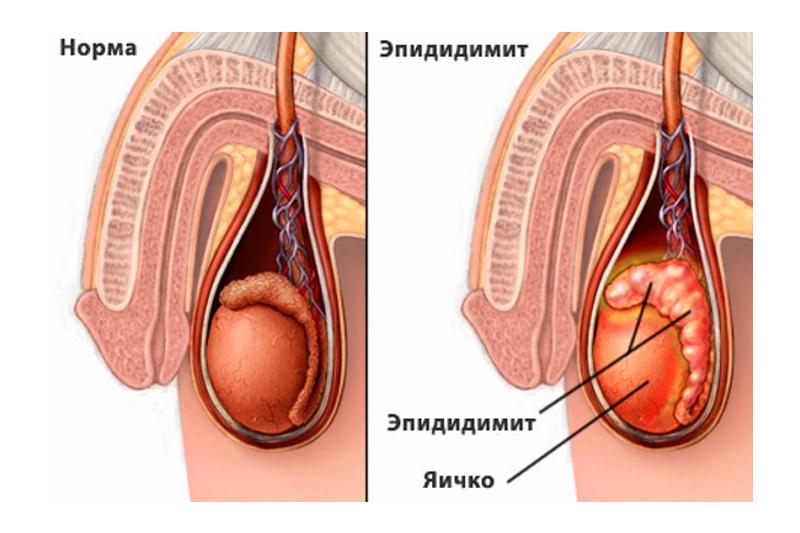
У мужчин уреаплазмы — причина воспаления уретры (диагноз — негонококковый уретрит), мочевого пузыря (острый и хронический циститы), простаты (острый и хронический простатиты), поражение яичек (орхит), придатков яичек (эпидидимит). Также уреаплазмоз — нарушает качество спермы, вызывая ослабление подвижности и числа сперматозоидов, а это гарантированное бесплодие. Уреаплазмы влияют и на другие органы, вызывая реактивные артриты и мочекаменную болезнь.
У женщин уреаплазмы частая причина воспаления влагалища (вагинит), шейки матки (цервицит), и новообразований. При слабом иммунитете развивается воспаление матки (эндометрит), ее придатков (аднексит с осложнением на маточные трубы (развитие спаек). Это гарантирует внематочную беременность и бесплодие. Кроме того, уреаплазмоз — причина цервикальной недостаточности, выкидышей, хорионамнионитов, рождения недоношенных, истощенных детей (менее 2500 гр.), а также бронхолегочных заболеваний (воспаление легких, дисплазия), бактериемии и менингита у новорождённых.
Проблема уреаплазмоза при беременности состоит в том, что при выявлении уреаплазмы гинекологу приходится выбирать между двумя опасными последствиями:
- Если уреаплазмоз у беременной не лечить, то есть риск, что ребенок родится больным сразу или инфекция проявит себя позже.
- Если уреаплазмоз лечить, а для этого необходимо применять сильный антибиотик, то у новорожденного также можно ожидать последствий, только вызванных лекарствами. Также антибиотики могут стать причиной выкидыша.
Вот почему гинекологи назначают анализы на уреаплазмоз при планировании беременности и на самых ранних сроках. Если выявить уреаплазму до 6 недель беременности, женщина может сделать безопасный медикаментозный аборт, запланировав беременность после лечения.
У детей , зараженных матерями, уреаплазмоз активизируется при слабом иммунитете. Иммунная система быстро ослабляется при простудных заболеваниях, врожденных патологиях, неполноценном питании, при проживании в плохой экологии и т.д. Уреаплазму находят в легких недоношенных детей с пневмонией, при респираторном дисстресс-синдроме, бронхолегочной дисплазии. Описано выделение ее из СПЖ (спинномозговая жидкость) в отсутствие плеоцитоза, при менингите, кровоизлияниях в желудочки мозга.
Установлено, что у детей, инфицированных внутриутробно уреаплазмой уреалитикум, в первые 7 лет жизни уровень неспецифических воспалительных заболеваний органов дыхания и ЖКТ (желудочно-кишечного тракта) повышен почти в 4 раза. Но при этом, определение уреаплазмы у ребенка без признаков патологии не является показанием к назначению антибиотика. Лечение проводят только при манифестном заболевании с выделением культуры.
Особенность уреаплазмоза заключается в том, что он может протекать бессимптомно. Именно поэтому чаще инфекцию выявляют именно лабораторным путем. Обследование уреаплазмоза делают в том случае, если для этого имеются веские причины: угроза прерывания беременности, перед операциями органов малого таза, при бесплодии, при невынашивании беременности и др.
Это заболевание выявляется с помощью методов:
- серологического метода;
- ПЦР (полимеразной цепной реакции);
- бактериального посева;
- реакций иммунофлюоресценции (РНИФ, РПИФ).
Для более точной диагностики лучше применять несколько методов одновременно. Так можно с большей вероятностью убедиться в наличии инфекции. Наиболее распространены и назначаются в первую очередь два варианта анализов:
- Бактериальный посев. Он помогает выявить два типа вируса (U. parvum и U. urealyticum) и определить количество, а также их чувствительность к определенным антибиотикам. Для анализа берут мазок (из шейки матки, уретры или влагалища) и делают посев.
- Анализ ПЦР , для которого в качестве исследуемого материала используют соскоб со слизистых или кровь из вены.
Для серологического метода диагностики берется кровь из вены натощак утром. В течение 5-7 дней можно определить титр антител различных классов. Чтобы анализ был точным, не рекомендуется проводить его в то время, когда пациент принимает какие-либо лекарства. За один-два дня до серологического обследования нужно исключить из рациона жирные, «тяжелые» продукты и алкоголь.
При ПЦР-диагностике уреаплазмы у женщин берутся мазки из влагалища, уретры и цервикального канала на 2-3 день после окончания менструации. Перед взятием материала не рекомендуется спринцеваться, пользоваться влагалищными мазями или суппозиториями. Мужчин можно обследовать не ранее, чем через 3 часа после мочеиспускания, чтоб возбудитель не «смылся» вместе с мочой. Перед проведением анализа пациентам и пациенткам рекомендуется воздержаться день-два от половой жизни.
Для бактериологического посева на уреаплазму у женщин берутся мазки из вагины, цервикального и мочеиспускательного каналов. У мужчин исследуются слизистая уретры, секрет простаты и урина. Для исследования берется утренняя моча в объеме 40-50 мл. Перед обследованием рекомендуется воздержаться от сексуальных отношений и алкоголя. В данном случае не только выявляется сам возбудитель, но и определяется его чувствительность к антибиотикам.
Реакции иммунофлюоресценции (РНИФ, РПИФ), при которых также исследуются мазки из мочеполовых путей. Подготовка к ним аналогична той, что рекомендуется при бакпосеве и ПЦР-диагностике.
Для диагностики уреаплазмоза применяется несколько видов анализов: серологический метод, ПЦР (полимеразная цепная реакция), бактериальный посев на уреаплазму, реакции иммунофлюоресценции (РНИФ, РПИФ).
При серологическом обследовании крови определяется присутствие в ней иммуноглобулинов. В расшифровке обязательно указывается каждый их вид, так как это очень важно для диагностики:
- Присутствие антител класса M означает, что болезнь еще находится в стадии развития и формируется защитная реакция на уреаплазму.
- Обнаружение иммуноглобулинов группы G свидетельствует о том, что инфекция имеется в организме в течение длительного времени, Иногда положительный результат может сохраняться даже после выздоровления, Иногда наличие G- антител говорит о том, что болезнь уже излечена, например, при приеме антибиотиков в связи с другим заболеванием.
Кроме наличия иммуноглобулинов в анализе указывается и их количество. При отрицательном результате антител в анализах нет.
В данном случае в результате анализа указывается, обнаружена ли Ureaplasma urealiticum. Этот метод очень точен, но его проведение требует аккуратности и опыта. Если анализ проведен неправильно, или используются некачественные реактивы, его результат может быть ложноположительным или ложноотрицательным.
При более глубокой локализации возбудителя (яичники, матка) или применении антибиотиков ПРЦ- исследование может не диагностировать наличие уреаплазмы даже при ее наличии.
Материал высевается в питательную среду, при этом предельная концентрация микроорганизмов не должна превышать 10*4 КОЕ/ 1 мл. ( уреаплазма 10 в 4 степени — это норма). Этот вид исследований также дает возможность выявить устойчивость возбудителя к антибиотикам. Какой именно антибиотик поможет при уреаплазме, указывается в результате. Но название группы антибиотиков — это ещё не лекарство! Препарат от уреаплазмы выпишет врач, при этом он учтет и остальные виды возбудителей, которые обнаруживаются вместе с уреаплазмами.
Реакции прямой и непрямой иммунофлюоресценции бывают положительными и отрицательными. В первом случае возбудитель в организме имеется, а во втором – отсутствует. В сомнительных случаях рекомендуется проведение нескольких видов исследований — это даст более точные результаты.
На основании результатов анализов врач делает выводы о назначении лекарств. Если уреаплазма не обнаружится или присутствует в допустимой норме, никакого лечения не требуется. При превышении допустимых показателей на основании исследований врач назначает те антибиотики, какие наиболее подходят для данного типа уреаплазмы и сопутствующих инфекций — уреаплазмоз редко бывает один. Вместе с уреаплазмой выявляются хламидии, гонококки и трихомонады, микоплазма, гарднерелла, вирус папилломы человека (ВПЧ) и генитальный герпес.
Лечение уреаплазмоза проводится для обоих партнеров, если они инфицированы. В этот период следует исключить сексуальные контакты или использовать презерватив. Кроме антибиотиков применяют препараты, повышающие иммунитет, и физиотерапию. Для профилактики рецидивов нужно правильно питаться, нормализовать массу тела, соблюдать режим дня, закаляться, быть физически активным.
Приглашаем сдать анализы на любые инфекции в нашей лаборатории в Санкт-Петербурге по адресу Заневский пр-т, 10. Прием по результатам анализов — консультация у уролога или гинеколога — будет стоить всего 500 руб.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
В мире существует множество вирусов, бактерий и микроорганизмов, которые готовы в прямом и переносном смысле отравить жизнь человека. Одним из очень неприятных диагнозов является уреаплазмоз — патология, вызванная неконтролируемым размножением микроорганизмов уреаплазм. Медицина издавна учится бороться с этими мельчайшими, но опасными врагами, и методы диагностики и лечения уреаплазмоза постоянно совершенствуются.
В нашей статье мы рассмотрим симптомы и способы выявления заболевания, но для начала нужно разобраться — что же представляет собой возбудитель заболевания?
Итак, существуют два типа микроорганизмов, вызывающих уреаплазмоз — Ureaplasma urealyticum и Ureaplasma parvum . Согласно статистике не менее 50%, а то и все 70% женщин являются носителями уреаплазмы, но многие об этом даже не подозревают. В обычное время при нормальном иммунитете эти бактерии могут никак себя не проявлять, даже постоянно находясь в организме. Однако при стрессовых нагрузках на организм, при снижении иммунитета патологическое размножение этих микроорганизмов провоцирует воспаление мочеполовой системы, развитие инфекций. Именно в таком случае врач ставит диагноз «уреаплазмоз», нередко сопровождающийся другими. При отсутствии своевременного лечения у мужчин уреаплазмы могут вызвать простатит, бесплодие, эпидидимит, пиелонефрит, у женщин — бесплодие, вагинит, цервицит, эндометрит и т.п. Особую опасность для женщин уреаплазмоз представляет в период беременности. Обусловленное данным состоянием снижение иммунитета приводит к «активизации» микроорганизмов, а вызываемые ими воспалительные процессы могут стать причиной выкидыша или преждевременных родов.
До недавнего времени считалось, что уреаплазменная инфекция — заболевание, передающееся исключительно половым путем. Однако это не так. Основной метод передачи уреаплазмы, действительно, — через незащищенный половой контакт. Период инкубации в этом случае может составлять до полутора месяцев. Симптомы заболевания могут быть не выражены вовсе, но часто наблюдается боль и жжение при мочеиспускании, прозрачные выделения, неприятные ощущения внизу живота. При заражении в ходе орального секса возникают типичные симптомы ангины: боль, белесый налет и покраснения в горле.
Второй возможный путь заражения — от матери к ребенку, внутриутробно или при прохождении малыша через родовые пути. Около 20% младенцев до месяца заражены уреаплазменной инфекцией, однако к полугоду число болеющих снижается до 3–5%.
И наконец, самый малораспространенный, но возможный путь заражения — бытовой. Возбудители инфекции могут быть переданы через предметы личной гигиены, особенно при несоблюдении санитарных норм.
Очень часто появление первичных симптомов уреаплазмоза остается незамеченным, поэтому большинство пациентов проходят анализ на уреаплазму при диагностике причин воспалений того или иного рода. В некоторых случаях бактерии обнаруживают во время обязательных профилактических исследований, назначаемых при беременности или подготовке к зачатию, перед хирургической операцией на половых органах. Однако чтобы своевременно определить наличие инфекции и не допустить ее развития, рекомендуется периодически проходить анализы на уреаплазму в добровольном порядке, особенно при наличии таких факторов риска, как частая смена половых партнеров, уже имеющийся хламидиоз или гонорея, и секс без использования барьерных контрацептивов.
Существует три эффективных метода диагностики уреаплазмоза, каждый из которых обладает своими особенностями:
- Культуральное исследование
При проведении такого исследования биоматериал (соскоб или мазок со слизистой влагалища, шейки матки, уретры либо секрет предстательной железы, проба мочи) помещают в комфортные для роста бактерий условия (так называемый посев). Через некоторое время изучают результат, определяя количество вновь появившихся микроорганизмов.
Анализ имеет ряд достоинств — он позволяет не только диагностировать уреаплазмоз, но и определить чувствительность бактерий к разным видам антибиотиков, благодаря чему подбирают наиболее эффективную лекарственную терапию. Главными недостатками культурального исследования являются продолжительное ожидание результатов (от четырех дней) и не самая высокая точность анализа. Часто причиной искажения данных становятся неправильное взятие мазка или соскоба, а также забор мочи не по правилам.
ПЦР
Полимеразная цепная реакция выявляет ДНК уреаплазмы в исследуемом образце. Для этого из биоматериала выбирают отдельные участки ДНК и в лабораторных условиях «выращивают» их. Полученный образец исследуют с помощью приборов, выявляя признаки наличия ДНК микроорганизмов в клетках.
ПЦР обеспечивает самые высокие показатели точности (до 98%) и позволяет определить количество бактерий в организме. Еще одним достоинством метода является его скорость — в хорошей лаборатории результаты анализа можно получить уже на следующий день. Минусом анализа можно считать выявление ложноположительных и ложноотрицательных результатов, например, если пациент прошел курс лечения, но еще не все ДНК микроорганизмов выведены из организма.
Иммуноферментный анализ — один из серологических методов, позволяет выявить в крови антитела, которые организм вырабатывает при наличии инфекции. Для этого пробу крови помещают на тест-полоску с антигеном уреаплазм. Результат ИФА не всегда однозначно свидетельствует о наличии или отсутствии уреаплазмы, хотя при наличии заболевания ответ чаще всего дается точный — ведь антитела организм вырабатывает для каждого антигена специфические. Проведение повторного анализа через несколько дней или даже недель позволяет судить о динамике заболевания и об участии бактерий в воспалительных процессах. Срок получения результатов — от одного до четырех дней.
Выбрать подходящий метод исследования на уреаплазмоз поможет врач исходя из анамнеза. Очень часто медики рекомендуют комбинировать разные виды анализа для гарантированно точного ответа, например, распространенной практикой является назначения культурального исследования вместе с ПЦР.
Поскольку бактерии Ureaplasma живут на слизистой оболочке половых органов и уретры, обнаружить их чаще всего можно при анализе выделений мочеполовой системы. Так, для выявления уреаплазмоза используют следующие виды биоматериала:
- у женщин: мазок из шейки матки или вагины, соскоб эпителиальных клеток урогенитального тракта;
- у мужчин для анализа на уреаплазму берут секрет простаты или сперму;
- у представителей обоих полов: моча (при посеве — только у мужчин), мазок из уретры.
При анализе на антитела к уреаплазме (ИФА) в качестве биоматериала выступает кровь.
Рекомендации по подготовке к исследованию можно получить при обращении в клинику или лабораторию, проводящую анализ. Обычно ограничения таковы:
- кровь сдают натощак, после четырех и более часов от последнего приема пищи;
- мазок и соскоб у женщин не собирают во время менструации. Оптимальный период — с пятого дня до середины цикла, в некоторых случаях допустима вторая половина цикла (например, для посева). Перед взятием материала недопустимо спринцевание;
- мочу оптимально сдавать из первой утренней порции;
- мазок из уретры берут, когда с момента мочеиспускания прошло не менее 2–3 часов;
- любой анализ не рекомендуют проводить в период антибактериальной терапии.
Принцип расшифровки результатов анализа на уреаплазмоз схож с другими видами исследований: бланк содержит данные о найденных бактериях (или антителах) в биоматериале, в некоторых случаях — об их количестве. Кроме этого, в бланке указывают нормальные значения. Нормой является отрицательный результат анализов — то есть в данном случае отсутствие уреаплазмы или антител к ней. Если бактерии найдены, для окончательной постановки диагноза следует оценить их количество.
Необходимо помнить, что трактовать результаты анализа и принимать решение о целесообразности лечения может только врач.
- Культуральное исследование
Как уже было сказано, посев позволяет выявить не только наличие бактерий в организме, но и их количественные показатели. Если уреаплазма обнаружена, но титр не более 104 КОЕ/мл, пациент считается лишь носителем инфекции. По мнению медиков, при количестве ниже порогового бактерии не наносят вреда организму, поэтому в лечении нет необходимости. Однако при планировании беременности, а также при подготовке к операции на половых органах, терапию назначают, даже если титр уреаплазмы меньше порогового значения. - ПЦР
При обнаружении ДНК уреаплазмы указывают концентрацию копий в пробе. Как и для культурального исследования, общепринятым пороговым значением является 104 КОЕ на 1мл. При показателях ниже, как и в предыдущем случае, лечение чаще всего не назначают. - ИФА
Результат иммуноферментного анализа дает ответ о наличии или отсутствии антител к уреаплазме, а также о соответствии их количества норме. Само по себе присутствие антител не говорит о необходимости лечения — оно может быть вызвано уже перенесенной и вылеченной инфекцией. Если антитела не обнаружены, это может быть признаком не только здорового состояния, но и ранней стадией заражения.
Если количество антител на грани нормы, результат может быть признан сомнительным, и анализ будет назначен повторно через одну–полторы недели, о чем уже упоминалось выше.
Уреаплазмоз — распространенное инфекционное заболевание, которое может иметь тяжелые последствия для организма при отсутствии своевременного лечения. Современные методы диагностики позволяют не только обнаружить бактерии, но и определить их количество, а также подобрать наиболее эффективные препараты для терапии. Но поскольку исследование на уреаплазмы было и остается очень деликатной проблемой, стоит с удвоенным вниманием отнестись к выбору лаборатории для проведения анализа и специфике процедуры в клинике.
Ошибочно полагать, что уреаплазмоз может прогрессировать лишь на слизистых половых органов: на самом деле этой инфекции подвержены и другие слизистые оболочки, например, гортань. Поэтому при появлении жжения, отеков миндалин, трудностей при глотании, не связанных с простудными заболеваниями, стоит пройти в профилактических целях исследование на выявление уреаплазм.
источник
Уреаплазмоз – это инфекция, передающаяся половым путем.
Данное заболевание является широко распространенным, и очень часто оно протекает бессимптомно
Хотя уреаплазма менее агрессивна большинства других инфекций, во многих случаях она представляет серьезную угрозу здоровью.
Обычно для диагностики уреаплазмы используется ПЦР, при которой может быть обнаружена ДНК уреаплазмы .
Что делать в таких случаях?
Для начала нужны дополнительные исследования.
Уреаплазмы могут персистировать в организме людей, не вызывая никаких симптомов, поэтому лечение требуется не всегда.
Чтобы оценить методы и объем лечения уреаплазмы, необходимо сделать:
- Бактериологический посев. Позволяет определить не только сам факт наличия уреаплазмы, но и ее количество, а также чувствительность к антибиотикам.
- Серологические исследования (выявление в крови антител). Позволяют оценить реакцию организма на уреаплазмы. С их помощью можно выяснить, провоцирует ли микроорганизм воспалительный процесс. Если да, требуется лечение иммуномодулирующими препаратами.
Кроме того, обнаружение уреаплазмы является поводом для обследования на другие инфекции. Очень часто этих микроорганизмов обнаруживают вместе с хламидиями, представляющими большую угрозу для репродуктивного здоровья.
Нередко уреаплазмоз сочетается с гонореей и трихомониазом.
Если пришел положительный тест на уреаплазму, далеко не всегда это означает наличие заболевания.
Результат может быть положительным и при носительстве микроорганизма.
Обратите внимание на количественное содержание уреаплазмы.
Если вы сомневаетесь, обратитесь к врачу он подскажет: есть ли заболевание и стоит ли его лечить
Если в бланке указанно: «не обнаружено», при тестировании на уреаплазмоз, это хороший результат.
Как быть, если уреаплазма обнаружена?
Дело в том что условно патогенный микроорганизм может находиться в теле человека, при этом, он не вызывает заболевание.
При снижении уровня иммунитета, развивается острый процесс.
Если уреаплазма всё-таки выявлена, ее содержание не должно превышать десятку в четвёртой степени.
Некоторые врачи считают, что показатель должен быть еще ниже 10 в 3 степени.
Когда значение зашкаливает за эту цифру, можно сделать заключение об активной форме заболевания.
Обычно это сопровождается клиническими симптомами.
Если клиника отсутствует, говорят о носительстве микроорганизма.
В ходе диагностических мероприятий у любой женщины или мужчины может быть обнаружена уреаплазма, что значит , здоровье находится в опасности.
Хотя эта инфекция может длительное время протекать без симптомов, в определенный момент она способна активизироваться.
Толчком к активизации уреаплазмы может послужить:
- 1. переохлаждение
- 2. беременность
- 3. снижение иммунитета
- 4. присоединение другой инфекции
- 5. оральный половой контакт для мужчин
- 6. гинекологические и урологические манипуляции
- 7. операции
Если у вас в анализе обнаружена уреаплазма , от нее желательно избавиться, потому что наличие в организме этой бактерии может:
- вызывать воспалительный процесс в половых органах (простатит, цервицит, бартолинит, вагинит, цистит)
- повысить риск осложнений во время беременности
- стать причиной бесплодия
источник
Анализ на уреаплазмоз – исследование, позволяющее понять, есть ли в организме эта инфекция, и насколько она опасна для конкретного человека.
Причем, как отмечают доктора, второй вопрос более важен. Так как уреаплазма обитает в организме значительного числа людей, ничем о себе не напоминая, и это считается вариантом нормы.
Часто больные, столкнувшиеся с подозрением на этот диагноз, интересуются вопросом о том, какие методы используются, чтобы поставить диагноз, а также какова цена анализа на уреаплазмоз.
Что вообще это за заболевание, и когда рекомендуется пройти обследование при подозрении на развитие этого недуга?
- Что такое уреаплазмоз
- Показания к прохождению анализа на уреаплазмоз
- Особенности подготовки к сдаче анализа на уреаплазмоз
- Анализ на уреаплазмоз: культуральный метод
- Как берут анализ на уреаплазмоз у женщин
- Как берут анализ на уреаплазмоз у мужчин
- Откуда еще может браться биоматериал на уреаплазмоз
- Анализ на уреаплазмоз: что считать нормой, а что патологией
- Какой доктор назначает и берет анализ на уреаплазмоз
- Что делать при положительных результатах анализа на уреаплазмоз
- Цена анализа на уреаплазмоз
В современном мире существует огромное количество инфекций, которыми больна большая часть населения планеты. Но люди, больные тем или иным возбудителем, могут даже об этом не подозревать. Тогда врачи называют микрофлору условно-патогенной, то есть не причиняющей вреда до какого-то определенного времени.
Уреаплазма, провоцирующая развитие уреаплазмоза, как раз является одной из таких инфекций.
У значительного числа людей, даже если у них не было в жизни сексуального опыта, в анализах можно обнаружить этот микроорганизм. При этом сам человек не может пожаловаться на какие-либо симптомы, его ничего не беспокоит.
Уреаплазму могут считать причиной бесплодия. Но вместе с тем существует множество пар, зараженных этой болезнью, но имеющих детей.
Объясняется все просто. Микроб способен наносить вред организму человека только при строго определенных обстоятельствах.Если обстоятельства, способствующие вредоносной активности, отсутствуют, то и болезнь не будет представлять никакой опасности.
Среди факторов, что могут активировать патоген в организме, наибольшее значение имеют различные ЗППП, простудные заболевания, частые переохлаждения, стрессы. Все, что может снизить иммунитет человека до низких показателей, способно приводить к активизации инфекционного процесса.
Как отмечают доктора, сдать анализы на уреаплазмоз рекомендуется не всем пациентам.
Существуют специальные показания, по которым стоит проводить это обследование. Наличие показаний позволяет систематизировать диагностический поиск, избежать необоснованного назначения обследования.
Среди показаний в первую очередь значатся следующие симптомы:
- дискомфорт и болезненность в нижней части живота, мешающие человеку вести нормальный образ жизни
- появление неприятных ощущений во время сексуальных контактов, на что жалуются в основном женщины
- нарушение менструаций, снижение либидо у представительниц прекрасного пола или проблемы с потенцией у мужчин
- жалобы на чувство жжения, сопровождающее процесс облегчения мочевого пузыря
- появление каких-либо атипичных выделений из половых путей и др.
Также среди показаний доктора обычно называют период подготовки к беременности, поиск причин бесплодия, обследование перед процедурой искусственного оплодотворения.
Обязательным показанием также является доказательство излеченности больного от недуга.
Вопрос о том, как сдавать анализ на уреаплазмоз, беспокоит большое количество людей. В этом нет ничего удивительного.
Ведь любой пациент знает, что если пренебречь рекомендациями по подготовке, можно в итоге получить ложные результаты. Это может привести к самым непредвиденным последствиям.
В большинстве случаев пациентам выполняют анализ мазков на уреаплазмоз. Следовательно, готовиться стоит в первую очередь к этому исследованию.
Рекомендуется:
- отказаться от соитий хотя бы на 24, а лучше на 48 часов, чтобы микрофлора партнера не могла повлиять на результаты обследования
- исключить использование антибактериальных препаратов минимум за н6еделю до посещения доктора
- отказаться от спринцеваний или инстилляций в уретру с помощью антисептиков и антибиотиков также минимум на неделю
- женщинам придется исключить использование спермицидов, вагинальных свечей и таблеток
- гигиену накануне сдачи анализа рекомендуется проводить только с помощью теплой воды, исключив мыло, особенно если оно обладает антибактериальными свойствами
- перед исследованием желательно минимум 3 часа не мочиться
Подготовка к анализам на уреаплазмоз может включать готовность к сдаче крови.
В этом случае рекомендации стандартны: избегание стрессов, отказ от приема пищи, появление в больнице в утреннее время.
Какие методы используют для оценки анализа на уреаплазмоз
Часто пациенты интересуются вопросом о том, какие методы анализа на уреаплазмоз у женщин и мужчин используются наиболее часто. И есть ли вообще какие-либо разновидности исследований.
Существует несколько способов постановки диагноза, что разнятся между собой по цене, срокам изготовления результатов, точности и другим параметрам.
Среди всех типов анализов культуральная методика применяется на сегодняшний день наиболее часто.
Объясняется это не только ее высокой достоверностью. Но и тем, что посев позволяет получить о возбудителе дополнительные данные и, самое важное, узнать его чувствительность к антибактериальным препаратам. Это важно для выбора правильной тактики терапии.
Посев анализа на уреаплазмоз – другое название культурального метода.
Доктор, получив от пациента необходимый биологический материал, переносит его на специальную питательную среду. Затем чашку Петри со средой и образцом биоматериала помещают в инкубатор с определенной температурой на некоторое время.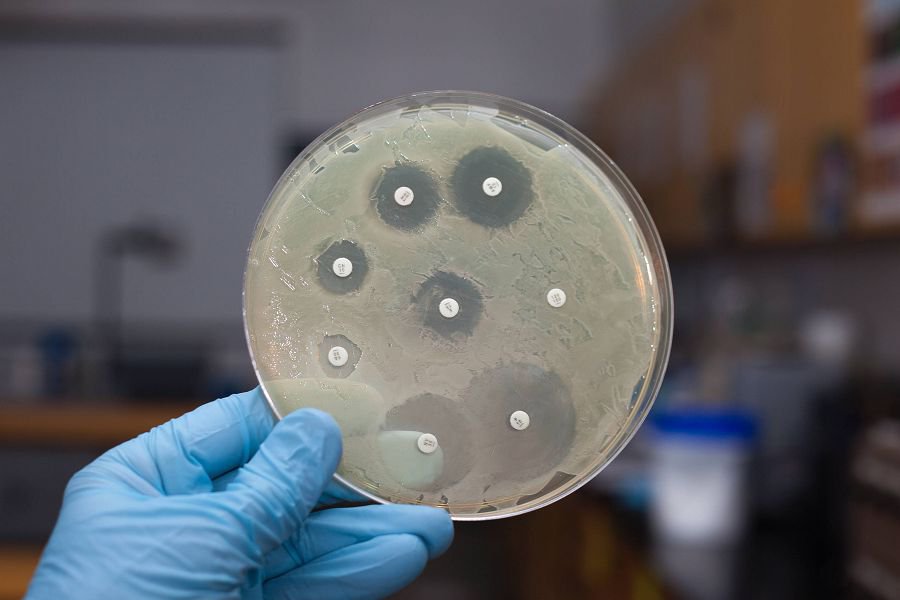
Если параллельно требуется узнать, к каким антибиотикам микроорганизм чувствителен, то после высеивания биоматериала сверху помещают кружочки бумаги, пропитанные препаратами. Там, где роста бактериальной флоры полностью не будет, лежит кружочек с антибиотиком, к которому уреаплазма неустойчива.
Ориентируясь на результаты посева, доктор дает рекомендации по лечению, и они являются самыми надежными.
Средний срок изготовления анализа составляет от 4 дней до 8 дней. Все зависит от того, насколько активно будет расти микрофлора на питательной среде.
ПЦР на уреаплазмоз
Среди всех применяемых на сегодняшний день методов диагностики ПЦР является самым высокочувствительным. Точность анализа достигает 98%. Это делает его едва ли не фаворитом в том случае, если прочие исследования дают спорные результаты.
Также не стоит забывать о том, что ПЦР, в отличие от исследования методом посева, получают в короткие сроки. В частных лабораториях, например, результаты можно получить уже через пару часов после того, как биологический материал будет забран.
Полимеразную цепную реакцию в венерологической практике нередко используют для того, чтобы понять, есть ли вообще необходимость лечить человека. Для этого делают ПЦР с концентрацией анализ на уреаплазмоз. Это значит, что анализ отвечает не только на вопрос о том, есть ли патогенный микроорганизм в теле пациента.
Если микроорганизмов обнаружено совсем мало, от лечения можно отказаться. Несмотря на большое количество преимуществ, как отмечают врачи и пациенты, у методики есть и свои недостатки.
Главный недостаток – это вероятность загрязнения пробы, из-за чего можно получить ложные результаты. Конечно, происходит такое в последнее время все реже, однако исключать человеческий фактор пока еще рано.
ИФА на уреаплазмоз
Иммуноферментный анализ крови на уреаплазмоз – еще один способ поставить пациенту, обратившемуся за помощью к доктору, правильный диагноз. Как отмечают доктора, ИФА методика является по цене самым дешевым вариантом исследования.
Однако из всех трех предоставленных способов она вместе с тем и самая неточная. Анализ базируется на помещении биологического материала на специальные тест-полоски, пропитанные определенными антигенами, что принадлежат возбудителю.
Если в материале будет присутствовать антитело к возбудителю, цвет полоски изменится. Если антитела отсутствуют, полоска сохранит свою окраску.
У ИФА есть основной недостаток. Дело в том, что многие патогенные микроорганизмы провоцируют выработку сходных антител в организме. Как итог, возможно заражение совершенно другой инфекцией, а реакция на уреаплазмоз при этом будет положительной.
Зато обычно не возникает сложностей с ожиданием результатов, так как диагностика подобного типа занимает максимум один день.
Врачи заостряют внимание пациентов на том, что ИФА необходимо обязательно перепроверять с помощью иных методик. Связано это с тем, что анализ чаще всего дает ложные результаты.
Вопрос о том, как сдавать анализ на уреаплазмоз женщинам, беспокоит многих представительниц прекрасного пола. Существует непреложное правило о том, что перед забором материала женщину обязательно смотрят на гинекологическом кресле.
В ходе этого осмотра выявляют отечность половых органов, их гиперемию, наличие или отсутствие выделений. Это может быть важно в дальнейшей диагностике и поиске способов терапии.
Забор биологического материала выполняется очень легко.
С помощью специального инструмента доктор собирает слизь и немного эпителия со стенок влагалища, области уретры и из шейки матки. Все это наносится на стекло с пометками, после чего направляется в лабораторию.
Нередко представительницы прекрасного пола интересуются вопросом о том, насколько процедура болезненна. Для женщины забор материала не представляет совершенно никаких сложностей.
Субъективные неприятные ощущения можно испытывать на гинекологическом кресле, но и они не связаны с болью. Объективно говоря, процедура взятия мазка полностью безболезненная, о чем расскажет любой доктор, рассеяв сомнения пациентки.
Анализ на уреаплазмоз у мужчин представляет несколько большие сложности, чем у представительниц прекрасного пола.
Конечно, мужчину не будут смотреть с помощью гинекологического кресла. Так как в этом просто нет необходимости.
Однако провести осмотр половых органов все же придется, и мужчине необходимо будет отнестись к этому с пониманием. В отличие от женщин, забор биоматериала у мужчин – неприятная процедура.
В лучшем случае мазок из уретры для представителя сильного пола окончится чувством жжения, что продлится несколько часов. В худшем случае появятся жалобы на боль, чувство дискомфорта при мочеиспускании. Многие мужчины имеют привычку отказываться от анализа из-за опасения получить неприятные ощущения.
Доктора отмечают, что в случае отказа для исследования можно взять сперму или мочу. Однако в этом случае достоверность диагностики падает, из-за чего могут возникнуть проблем с постановкой диагноза.
Существует ошибочное мнение о том, что уреаплазмоз – это исключительно половая инфекция.
Якобы она способна поражать только слизистые оболочки в области влагалища или половой член у мужчин. Однако это мнение в корне неверно.
В принципе, патогенный микроорганизм может жить в любом месте. Там, где у него есть доступ к слизистым оболочкам, в эпителий которых он внедряется и наносит организму вред.
Для диагностики инфекции при подозрении на внегенитальную патологию берут мазки изо рта и ануса. Инфекция может оказаться в ротовой полости в том случае, если пара практиковала незащищенный оральный секс. Аналогично может обстоять ситуация и с областью ануса.
Правда, в анус патогенные микроорганизмы могут попадать и при стандартных половых контактах из-за близкой расположенности органов.
В некоторых случаях забор материала может проводиться с области глаз. Это бывает необходимо в случае с грудными детьми, у которых патогенные микроорганизмы способны поражать зрительные органы из-за несовершенства иммунитета. Правда, подобное исследование скорее редкость, чем частая практика.
Расшифровка анализов на уреаплазмоз проводится после того, как пациент сдал биологический материал на оценку и получил бланки с результатами.
Важно помнить, что только доктор принимает решение о том, какие итоги считать нормальными, а что воспринимать, как патологию и начинать лечение.
Если у пациента нет жалоб, лечение может не назначаться, даже если исследование показало положительные результаты.
Если был выбран метод иммуноферментного анализа, то в графе стоит ориентироваться на указанное значение обнаруженных антител, а также на наличие слова «норма».
Врач может даже при показателях нормы порекомендовать лечение, если пациента беспокоят симптомы заболевания.
При исследовании с помощью ПЦР все зависит о того, как именно выполняется анализ: качественно или количественно.
В первом случае в бланке будут указаны только слова отрицательно и положительно.
Во втором случае будет указана цифра, и вот она не должна превышать отметку в 10 в четвертой степени КОЕ на 1 мл биоматериала.
Если отметка превышена и есть симптомы, говорят об уреаплазмозе.
При посеве в бланке будет значиться, обнаружен рост патогенной микрофлору, на которую велось обследование, или рост отсутствует.
Часто среди пациентов, страдающих от признаков уреаплазмоза, звучит вопрос о том, какой врач берет биологический материал для исследования. И от кого можно вообще получить направление на анализ.
Собирать образцы для исследования чаще всего приходится венерологам. Именно к этим докторам обращаются пациенты, обнаружившие у себя симптоматику, характерную для уреаплазмоза.
Альтернативой венерологом может стать уролог у мужчин и гинеколог у женщин. К этим специалистам люди также нередко идут с жалобами на специфические симптомы.
Назначать обследование на уреаплазмоз может та же группа специалистов.
Дополнительно в список назначающих может входить репродуктолог, занимающийся проблемами бесплодия у пациентов.
Нередко пациентов волнует вопрос о том, что им стоит делать в том случае, если диагноз подтвердится. В этом случае, чтобы избавиться от негативной симптоматики, необходимо начать терапию.
Лечение стоит проводить под контролем грамотного доктора. Он сможет правильно интерпретировать итоги исследования, а также подобрать оптимальную терапию.
Для лечения уреаплазмоза используют различные схемы антибиотикотерапии. Препарат подбирают, исходя из определения чувствительности. Назначать лекарство, к которому у бактерии есть устойчивость – ошибка.По этой же причине не рекомендуется практиковать самолечение. Вероятность правильно угадать антибиотик без специальных анализов очень низка.
После того, как терапия останется позади, обязательно проводится сдача контрольных анализов на уреаплазмоз. Это необходимо, чтобы убедиться, что болезнь удалось победить полностью, и что вероятность рецидива максимально низкая.
Если контрольные анализы показали неудовлетворительные результаты, пациенту рекомендуется повторить курс терапии со сменой препаратов. Лечение повторяют до тех пор, пока контрольные анализы не окажутся отрицательными по всем показателям.
Больных вполне закономерно интересует цена анализа на уреаплазмоз.
Однозначно ответить на этот вопрос несколько трудно. Ведь стоимость обследования зависит не только от его вида, но и от конкретного региона, где делается анализ. Также от ценовой политики клиники, где планируется сдавать материал.
Среди всех способов постановки диагноза культуральная методика является самой дорогой.
Цена анализа на уреаплазмоз этим методом может достигать 1500 рублей, в среднем равна 900-1200 рублей.
ИФА стоит в Москве от 500 до 700 рублей в среднем, но цена может быть и несколько выше, если такова политика клиники.
Самым дешевым является ПЦР исследование (качественный метод не более 400 рублей). Однако при ПЦР редко выполняют оценку только одной инфекции, из-за чего стоимость резко возрастает.
Правильная диагностика уреаплазмоза у женин и мужчин играет огромную роль в том, как заболевание будет течь в дальнейшем. Часто от итогов обследования зависит не только итоговый диагноз пациента, но и выбор способа лечения.
Из-за этого относится к диагностике с пренебрежением нельзя!
Если вам необходимо сдать анализ на уреаплазму, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
источник
Урогенитальный уреаплазмоз — коварная, бессимптомная половая инфекция, которая проявляется только в некоторых случаях и способная стать причиной мужского, а также женского бесплодия.
Существует множество типов уреаплазмы.
Но ученые выделяют лишь несколько, которые являются главными провокаторами инфекционного процесса — Ureaplasma urealyticum и Ureaplasma parvum.
Уреаплазма редко встречается одна.
Чаще всего эта бактерия наблюдается в сочетании с другой микрофлорой мочеполового тракта, которая может классифицироваться как условно-патогенная, или патогенная.
Если иммунная система функционирует нормально, то носитель условно-патогенного микроорганизма может сохраняться в течение нескольких лет.
Не вызывая заболевания у самого носителя, но передаваясь другим людям при половом контакте.
Врачи во всем мире очень неоднозначно относятся к уреаплазменной инфекции.
Часть специалистов не считает ее серьезным заболеванием, другие уверены, что инфекция потенциально опасна, как минимум из-за частого и скрытого течения.
Давайте попробуем выяснить, что такое уреаплазмоз, венерическое заболевание или нет, и насколько опасна уреаплазма для людей.
Уреаплазмы — это разновидность микоплазм, которые вырабатывают особый фермент уреазу.
Именно она принимает участие в превращении мочевой кислоты в аммиак.
Интересно, что уреазу выделяют не только уреаплазма, но и некоторые другие микроорганизмы.
В настоящее время известно семь типов уреаплазмы, но только два из них могут вызывать заболевания, как у мужчин, так и у женщин — это Ureaplasma urealyticum и Ureaplasma parvum.
Иногда можно встретить Ureaplasma species.
Все они имеют свои отличия и способности.
Разберем более подробно, отличия между такими микроорганизмами как уреаплазмы парвум, уреалитикум и специес.
Уреаплазмы даже более распространенные, чем микоплазмы, как колонизаторы слизистых оболочек (в основном полностью здоровых людей).
Уреаплазмы являются наиболее распространенными патогенными микроорганизмами, выделенными из мочеполового тракта у мужчин и женщин.
Ureaplasma parvum составляет большую часть обнаруживаемой плазмы мочевины (не менее 70%).
Для начала обратим внимание на Ureaplasma species (специес).
Сразу стоит сказать, что Species — не является названием для конкретного типа бактерии уреаплазмы.
Это обобщенный термин, куда входят следующие виды микроорганизмов, а именно:
- уреаплазмы парвум (известен как biovar 1, идентифицирован как часть микробиома у здоровых женщин репродуктивного возраста)
- уреалитикум (известен как biovar 2, может вызвать уретрит и бактериальный вагиноз)
- canigenitalium (был выделен у собак)
- diversum (отвечает за репродуктивную недостаточность у крупного рогатого скота)
- cati (был выделен из у кошек)
- felinum (выделен у кошек)
- gallorale (выделен у домашней птицы, преимущественно у кур)
Ureaplasma urealyticum — это микроорганизм, вызывающий воспаление мочеполовой системы.
Мало что известно об этой бактерии, хотя инфекция Ureaplasma urealyticum довольно распространена и поражает как женщин, так и мужчин.
Ureaplasma urealyticum бактерия, которая находится в мочеполовых путях человека.
Это обычный комменсал, который может быть безвредным и не иметь симптомов.
Но связан с воспалением, преждевременными спонтанными родами, менингитом и пневмонией у новорожденных, классифицируется как условно-патогенный микроорганизм.
Ureaplasma urealyticum также встречается у мужчин, но реже, может провоцировать проблемы с фертильностью, приводя к бесплодию.
Также у мужчин инфекция может в первую очередь подвергать опасности слизистую оболочку уретрального канала, а затем вторично вызывать простатит, везикулит, орхит, эпидидимит и тому подобные заболевания.
Бактерия Ureaplasma urealyticum передается половым путем.
В дополнение к ВПЧ и Chlamydia trachomatis, Ureaplasma urealyticum является одной из наиболее распространенных инфекций мочеполовой системы.
Эта бактерия является трудно диагностируемым микроорганизмом, требующим длительной культуры на специальных средах.
Диагностика использует методы ПЦР, которые подтверждают наличие патогена в тестируемом материале.
Ureaplasma urealyticum может быть идентифицирован в локально собранных материалах.
Таких как мазки из мочеиспускательного канала или цервикального канала, а также из порции утренней мочи.
Представляет собой разновидность уреаплазменной бактерии, как и urealyticum классифицируется в качестве условно-патогенного микроорганизма.
Рarvum имеет способность паразитировать на оболочке сперматозоидов и слизистой органов мочеполовой системы.
Урогенитальный уреаплазмоз, вызванный Ureaplasma parvum имеет инкубационный период 2-6 недель.
Клинические признаки инфекции могут быть слабо выраженными или полностью отсутствовать, что чаще наблюдается у женщин.
У пациентов мужского пола парвум часто становится причиной развития воспалительного процесса в мочеиспускательном канале.
Также вызывает симптомы негонококкового уретрита, воспаления простаты и яичек.
Нередко становится причиной ухудшения качества эякулята, вызывая нарушение подвижности сперматозоидов.
У женщин парвум может вызвать воспаление матки, цервикального канала и влагалища, у беременных — околоплодных вод.
Как основной источник воспалительного процесса Ureaplasma parvum рассматривается только в случае отсутствия диагностики других микроорганизмов патогенного или условно-патогенного характера.
Обнаружить парвум возможно только путем проведения молекулярно-генетического исследования, чаще проводится ПЦР-анализ.
Определение типа ДНК Ureaplasma позволяет скорректировать лечение и подобрать наиболее эффективный курс терапии.
В редких случаях уреаплазма начинает «бунтовать», она активно размножается, вызывая воспалительный процесс урогенитального тракта, который называется уреаплазмозом.
Женщины жалуются на появление обильных и прозрачных выделений из влагалища, которые немного отличаются от нормальных.
Если иммунная система ослаблена, уреаплазмоз локализуется в половых путях, вызывая воспаление придатков или матки.
В некоторых случаях признаки уреаплазмоза у женщин проявляются зудом и жжением при мочеиспускании, а иногда небольшой температурой.
Но зачастую симптомы отсутствуют или наблюдаются незначительны изменения, поэтому женщина не обращается за медицинской помощью.
Если уреаплазмоз становится хроническим заболеванием, он может привести к серьезным осложнениям, а также стать причиной женского бесплодия.
- Светло-желтые или прозрачные, но обильные выделения из влагалища с неприятным запахом (свидетельствуют о наличии уреаплазмы или любого другого инфекционного процесса).
- Боль, дискомфорт во влагалище во время полового акта или после его завершения.
- Дискомфорт, боли, рези в нижней части живота (в таком случае рассматривается вероятность поражения матки и придатков).
- Частое мочеиспускание, вызывающее жжение, неприятные ощущения в мочеиспускательном канале.
Симптомы могут исчезнуть через некоторое время, но это вовсе не отменяет посещение врача.
Своевременное обращение к профильному специалисту не позволит прогрессировать инфекции и провоцировать осложнения.
Особенно, это важно для женщин, планирующим беременность.
Эксперты говорят, что в большинстве случаев (около 94%) уреаплазма во время беременности почти бессимптомна.
При отсутствии регулярных посещений гинеколога женщина может даже не подозревать, что в ее организме поселились очень опасные бактерии.
С другой стороны, многие женщины жалуются на сильные боли в животе, выделения из влагалища и болезненное мочеиспускание во время беременности.
Чаще всего все вышеперечисленные симптомы указывают на то, что уреаплазма возникает в период беременности, когда происходят изменения гормонального фона и организм становится более восприимчив к различным инфекциям.
Снижение защитных функций иммунитета беременной будет способствовать активации бактерий уреаплазмы, что постепенно приведет к развитию болезни «уреаплазмоз».
Симптомы латентного заболевания, которые не проявляются в нормальном состоянии, обязательно станут очевидными во время беременности.
Уреаплазмоз во время беременности можно лечить с 12 недель.
Лечение на ранних сроках может привести к необходимости прерывания беременности.
Может ли урогенитальный уреаплазмоз вызвать внутриутробное заражение плода?
Находясь в утробе матери, ребенок надежно защищен плацентой, через которую уреаплазма не может проникнуть.
Однако при рождении и прохождении через родовой канал вероятность инфекции уреаплазмой очень высока.
Бактерии были обнаружены у многих новорожденных на слизистой оболочке носоглотки или гениталиях.
Уреаплазмы играют роль в тяжелых инфекциях новорожденных, особенно недоношенных детей и беременных женщин.
У новорожденных и недоношенных детей они могут вызывать тяжелые инфекции легких, кровотока и мозга (кожи), а у недоношенных детей дополнительные нарушения.
Сегодня уреаплазма при беременности успешно лечится.
Чтобы предотвратить негативные симптомы этого заболевания, женщинам назначают антибиотики и лекарства, которые помогают укрепить иммунную систему.
После прекращения лечения специальными препаратами вероятность рецидива значительно снижается.
До 80% обнаружение микроорганизмов в уретре мужчины не связано с дискомфортом.
Это означает непатогенную (и не требующую лечения) колонизацию и отсутствие инфекции (требующей лечения).
Наиболее важные признаки уреаплазмоза у мужчин:
- Уретрит. Острое воспаление мочеиспускательного канала с наличием гнойных выделений. Почти всегда сопровождается болью или ощущением жжения при мочеиспускании, а также частыми позывами в туалет. Возможны выделения из уретры — гнойные или обильные, прозрачные.
- Простатит. Уреаплазма также может вызывать воспаление предстательной железы с соответствующими последствиями. Основной причиной этого является уменьшение просвета уретры с риском острой задержки мочи. Также могут наблюдаться и другие клинические признаки: боль в половом члене, яичках, промежности, поясничной областях и после семяизвержения.
- Проктит. Хотя это не типично для инфекций уреаплазмы, воспаление прямой кишки является потенциальным осложнением. Основными симптомами являются ректальный тенезм, кровотечение, выделения слизи и боль во время дефекации.
- Эпидидимит. Воспаление придатка семенника, вызывает дизурию, жжение во время эякуляции с наличием крови в сперме, выделения из мочеиспускательного канала и даже лихорадку при тяжелых течениях инфекции.
По оценкам, примерно 70% всех сексуально активных мужчин инфицируются Ureaplasma urealyticum хотя бы раз в жизни.
Ureaplasma urealyticum — самая маленькая свободноживущая бактерия.
Отсутствие клеточной стенки препятствует ее окрашиванию в микроскопическом образце.
Поэтому его трудно обнаружить.
Диагностика основана только на видово-специфических ПЦР-амплификационных тестах, доступных для всех видов уреаплазмы и микоплазмы.
К сожалению, несмотря на отличную чувствительность анализа, который дифференцирует оба вида микроорганизмов, все еще сложно определить конкретный тип патогена, который повлиял на развитие инфекции.
Бактериологический посев является еще одной формой диагностики.
Однако, в случае патогенов видов Ureaplasma этот метод не совсем работает из-за непродолжительного выживания культивируемых колоний.
Несмотря на обеспечение щелочной среды с высоким содержанием мочевины, которая необходима для роста этих бактерий.
Биологическим материалом для исследования являются мазки из цервикального канала, влагалища, уретры.
Реже используется диагностика мочи и простатического секрета.
Невылеченные инфекции уреаплазмы особенно опасны для беременных женщин.
Они представляют риск выкидыша и преждевременных родов.
Развивающееся воспаление отрицательно влияет на плод, что может привести к гипотрофии плода (низкая масса тела при рождении по сравнению с гестационным возрастом).
У женщин детородного возраста уреаплазменные микроорганизмы могут вызывать восходящие инфекции.
А в случае разрешения болезни могут вызывать воспалительные изменения и внутрибрюшные спайки.
Все эти расстройства, особенно расположенные вблизи яичников и маточных труб, могут препятствовать течению нормальной овуляции.
Следовательно, стать причиной бесплодия у молодых женщин.
Мужчины подвержены риску развития осложнений в виде:
- простатита
- орхита
- воспаления яичка
- реактивного артрита — синдром Рейтера, который также может встречаться у женщин.
Урогенитальный уреаплазмоз может протекать как острый уретрит и спровоцировать переход заболевания в хроническую форму.
Лечение инфекции уреаплазмы обычно проводится с помощью специальных антибиотиков, которые предназначены для уничтожения возбудителя Ureaplasma urealyticum.
Терапия первой линии — макролиды, и прежде всего их представители: азитромицин или эритромицин.
Уреаплазма требует комплексного подхода к лечению.
Поэтому дополнительно к антибиотикам назначаются иммуномодуляторы, необходимые для повышения устойчивости организма к уреаплазменным бактериям.
При лечении гинекологических заболеваний женщинам обычно назначают такие иммуностимулирующие препараты, как циклоферон, генферон и тому подобное.
Продолжительность использования средств зависит от индивидуальных особенностей.
Помимо иммуномодуляторов назначают пробиотики (например, вагилак) и поливитаминные комплексы.
Все это направлено как на подавление воспаления, так и на повышение внутренних сил организма.
Женщинам могут назначаться вагинальные суппозитории, чаще всего:
- Тержинан. Он легко борется с вирусами и даже грибами, а также восстанавливает нормальную микрофлору во влагалище, уменьшает воспаление.
- Гексикон Д. Обладает широким спектром действия, уничтожает патогенные микроорганизмы. Эти свечи можно использовать даже во время беременности и кормления грудью.
Важно! В большинстве случаев требуется лечение полового партнера для предотвращения повторного возникновения инфекционного процесса.
Урогенитальные инфекции, вызванные Ureaplasma, являются распространенными и серьезными заболеваниями мочеполовой системы.
Задержка в лечении или его полное отсутствие может оказать негативное влияние на дальнейшее функционирование организма.
Поэтому лучше всего предотвращать возможную инвазию патогенных микроорганизмов.
Одним из методов профилактики является использование барьерной (механической) контрацепции, которая также является защитой от венерических заболеваний.
Половая жизнь с одним партнером также позволяет снизить риски дальнейших инфекций неизвестной этиологии, которые могут возникнуть при многочисленных сексуальных контактах.
Кроме того, следует придерживаться таких правил:
- защита от случайного секса
- ежегодное обследование у гинеколога/венеролога/уролога
- своевременное лечение бактериального вагиноза, молочницы, венерических заболеваний
- правильное питание и активный образ жизни
- чистота половых органов, личная гигиена
Прогноз для лечения инфекции Ureaplasma urealyticum, как правило, положительный.
Однако инфекция, которая долгое время оставалась незамеченной из-за отсутствия симптомов и не лечилась, способна вызвать серьезные осложнения и отдаленные последствия.
Такие как бесплодие, преждевременные роды, воспалительные процессы органов малого таза.
Урогенитальный уреаплазмоз может спровоцировать поражение суставов, перейти в хроническую форму и стать причиной рецидивов и требовать постоянного повторного лечения.
Лечение уреаплазменной инфекции займет много времени, потому что не так просто полностью уничтожить данного возбудителя, который часто возвращается снова.
Поэтому одного курса лечения может быть недостаточно.
Дополнительно к медикаментозной терапии потребуется следовать другим рекомендациям своего врача относительно питания и образа жизни.
При подозрении на урогенитальный уреаплазмоз обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
источник