У родителей часто возникают вопросы, о том, Как же сдать ребенку анализ мочи. чтоб полученный результат был максимально достоверным? Но, следующим, и более важным вопросом, становится расшифровка показателей уже полученного результата общего анализа мочи.
Оценивая мочу у детей смотрят на количество. цвет. плотность. реакция мочи — рН, проверяют биохимическим анализом мочи наличие белка. глюкозы. уробилина. кетоновых тел и ацетона. Мочу обязательно смотрят под микроскопом. Для этого 4-5 мл детской мочи центрифугируют, в результате все частички (клетки, соли) оседают на дно. Вот этот осадок наносят на предметное стеклышко и изучают под увеличением микроскопа.
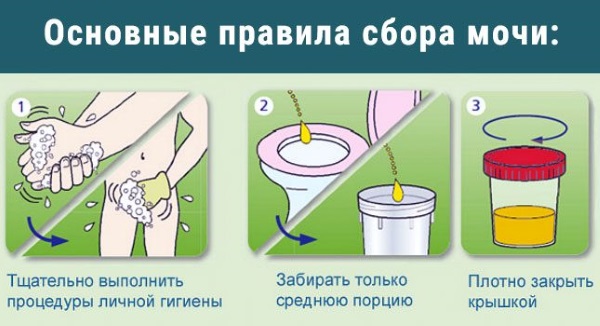
Перед тем Как сдать ребенку анализ мочи обязательно его подмыть и просушить внешние половые органы полотенцем. Если не выполнить этого, то в осадке мочи будут выявлены в большом количестве эпителий, лейкоциты и даже эритроциты и бактерии, что сделает невозможной расшифровку исследования.
Показатели анализа мочи у детей выявленные под микроскопом делят на две большие группы: органический и неорганический осадок. Органический осадок представляют собой клетки – эритроциты и лейкоциты (форменные элементы в осадке мочи ), эпителий почек или мочевых путей, цилиндры. Неорганический осадок мочи это соли (ураты, фосфаты. оксалаты и др.).
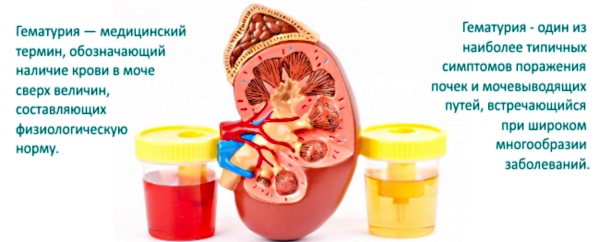
Эритроциты в моче у ребенка можно обнаружить невооруженным глазом. Если моча розового или даже красного цвета (гематурия ), тогда в ней есть эритроциты. В детской моче эритроциты находят при гломерулонефрите, нефротическом синдроме, пиелонефрите. поражении мочевыводящих путей и мочекаменной болезни. В норме их количество не превышает 2 в одном поле зрения микроскопа.
У мальчиков в анализе мочи лейкоцитов 0-4, у девочек 0-6 в поле зрения. В зависимости от происхождения лейкоцитов, появление их в моче бывает разным. Лейкоциты из почек появляются при гломерулонефрите и интерстициальном нефрите, из чашек и лоханок почки при пиелонефрите. аномалиях развития почек, кисте почек, гидронефрозе. В анализе мочи у детей можно выявить лейкоциты которые появились в моче из нижних мочевых путей (мочевого пузыря, уретры) при цистите, камнях мочевого пузыря, туберкулезе, хроническом уретрите. стенозе наружного мочеиспускательного канала. Наличие в детском анализе мочи надписи «активные лейкоциты» свидетельствует об интенсивности воспалительного процесса.
В детском анализе мочи находят только плоский эпителий из мочевого пузыря в небольшом количестве. Данный показатель анализа мочи у детей сильно зависит от качества подготовки к исследованию. Повышение бывает при неправильной подготовке к анализу мочи малышом, например, если он не был подмыт перед анализом.
Увеличение количества эпителия бывает при заболеваниях самых почек и мочевыводящих путей: при цистите, мочекаменной болезни, дисметаболической нефропатии, токсикозах, сахарном диабете, отравлениях.
Цилиндров в детском анализе мочи быть не должно. Появление указывает на тяжелые заболевания почек, воспалительный процесс и дегенеративные изменения. Анализ мочи у грудного ребенка может в норме содержать гиалиновые цилиндры. Такое состояние временное и через 2-3 месяца они исчезают.
Соли в моче могут появиться при нарушении обмена белков, жиров или углеводов и зависят от употребляемой пищи. Мочевая кислота появляется при употреблении мясной пищи, оксалаты после помидор, щавеля, винограда, апельсинов, сульфаты после брусники, а ураты после физического напряжения. Соли мочекислого аммония в анализе мочи у грудного ребенка могут быть в небольшом количестве. Повышение выделения этих солей бывает у новорожденных на первой неделе жизни и проходит самостоятельно, без лечения.
Исследование мочи проводится по определенным правилам. Большое значение имеет подготовка ребенка к процедуре. За несколько дней до проведения анализа необходимо ограничить прием белковой пищи, снизить физические нагрузки на организм. Сам анализ нужно сдавать утром, натощак, то есть ничего не пить и не есть сразу после пробуждения. Моча ребенка собирается и доставляется в лабораторию, где ее исследуют.
Для проведения анализа проводится центрифугирование – отделение сухого остатка от жидкой части мочи. Затем полученный осадок исследуют под микроскопом, капая его на предметное стекло.
Лаборант подсчитывает, сколько эритроцитов он видит в одном поле зрения, то есть когда помещает микроскоп под определенным увеличением на область исследования и никуда его не сдвигает. На основании полученного результата врач делает заключение о том, соответствует ли показатель пределам нормы.
Если повышается количество эритроцитов, а также наблюдаются вкрапления или кровь в моче у ребёнка, то такое состояние могут вызвать самые разные причины, которые подразделяются на следующие группы:
- воспалительные болезни парного органа;
- болезни мочевой системы;
- инфекционные заболевания.
Воспалительные болезни почек:
Цистит. В данном случае бактерии внедряются в верхний слой мочевого пузыря и вызывают его воспаление. Первым признаком болезни является то, что подростки и маленькие дети начинают жаловаться на боль при мочеиспускании. Если будет отсутствовать эффективное лечение, болезнь начнёт прогрессировать, и во время мочевыделения будет замечаться моча с кровью
Важно заметить, что цистит значительно изменяет показатели мочи. Пиелонефрит
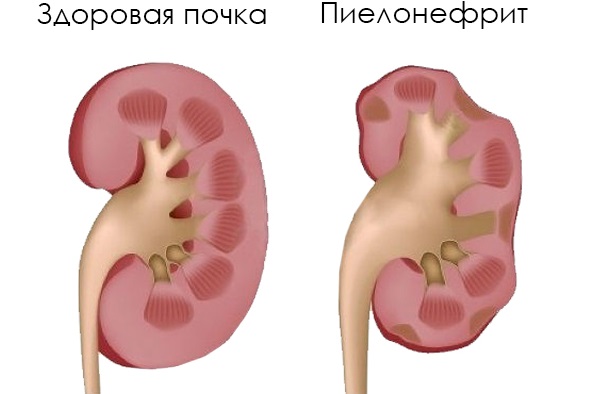
Данная болезнь вызвана инфекцией и характеризуется воспалением чашечек и лоханок. При воспалении увеличивается проницаемость пор клеток, благодаря чему эритроциты могут легко попасть в урину. Уретрит. При этой болезни происходит развитие патологии в мочеиспускательном канале, что зачастую связывается с инфицированием и воспалением полости уретры, а также микрогематурией. Основными симптомами являются боль и чувство рези при выведении мочи. Гломерулонефрит. В таком случае в организме образуются аутоантитела против белков, находящихся в почках. Данные антитела имеют связь с почечными белками, почему и происходит разрушение их структуры. В итоге у больного усиливается воспаление, а также увеличиваются поры гломерулы, что в итоге ведёт к пропуску кровяных клеток.
Кровь в моче новорождённого, малыша от двух лет и ребёнка более старшего возраста может появляться при состояниях, которые протекают без развития воспаления в структуре тканей.
- мочекаменная болезнь;
- операция или травма;
- опухоли.
При некоторых видах болезней в организме образуются токсины, которые выделяют вирусы и бактерии. Они способны оказывать отрицательное влияние на многие внутренние органы, включая почки.
- остеомиелит;
- нарушение функционирования ЖКТ;
- ОРЗ;
- сепсис;
- гнойное воспаление.
Физиологическая гематурия всегда проходит самостоятельно, после устранения причины, вызвавшей её появление.
К таким причинам относятся:
- перегревание на солнце;
- распаривание в бане;
- употребление в пищу солёных, острых, жареных, мясных блюд (в таком случае эритроцитарнаянорма в крови будет понижена);
- тяжёлые физические упражнения;
- стрессовые ситуации (от этого также может появляться мочевая кислота в крови).
Дети оказываются наиболее чувствительными к вышеперечисленным факторам.
Цистит – это воспаление слизистой оболочки мочевого пузыря. Чаще это заболевание возникает у девочек, так как их уретра короче, и возбудителям легче попасть в мочевой пузырь. Помимо типичных для инфекций мочеполовой системы способов заражения развитию болезни может способствовать переохлаждение, попадание в орган инородных тел (песка, камней и др.)
- рези и боль во время визита в туалет;
- многочисленные позывы в течение дня, часто ложные;
- изменение мочи;
- в ней появляются хлопья слизи, кровь в последних каплях;
- она приобретает неприятный запах.
Иногда имеются признаки интоксикации – жар, тошнота, вялость.
Лечение цистита включает в себя прием антибиотиков, уничтожающих возбудителя инфекции, а также противовоспалительных, мочегонных и обезболивающих средств, которые помогут организму справиться с ее проявлениями. Одновременно могут проводиться физиотерапия, теплые компрессы, назначается постельный режим и растительно-молочная диета с обильным питьем.
После того, как причина отклонения показателей была выявлена, врач назначает лечение. Чаще всего оно сводится к приему антибиотиков, ведь главная цель – это уничтожить существующую инфекцию и снизить возможное повреждение почек. Поэтому не пугайтесь того, что вам назначат антибиотики – при лечении подобных заболеваний это норма.
Если состояние ребенка не очень хорошее, и уже пошло заражение почек (на это могут указывать эритроциты в моче), наблюдается сильная рвота, или же пациент очень маленький, то врачи назначают прием лекарств внутримышечно. В других же случаях специалисты предпочитают не травмировать и так уже намучившегося ребенка и назначают прием антибиотиков перорально. Улучшение должно наступить уже после двух дней лечения. Если таковое не наблюдается, моча еще раз сдается на анализ, и уже по высветившейся там картине (например, появившиеся эритроциты и белок) лечение изменяют. При нормальном развитии уже через 7-14 дней ребенок признается здоровым.
Повышенное количество эритроцитов в крови человека это всегда опасно, но еще более опасно и страшно, когда этот показатель зашкаливает у детей. После показания анализом повышенные эритроциты сделайте повторный тест. Если повторно сделанный тест показал такой же высокий уровень эритроцитов, то это может быть указателем на различные болезни. Поэтому, не медля отправьте ребенка на серьезную диагностику таких органов как легкие, почки, желудочно-кишечный тракт и мочеполовая система.
Безусловно, не надо самостоятельно проходить все эти диагностики. Лучше всего сначала обратиться за консультацией к врачу. Есть надежда, что специалист сможет определить причину явления у ребенка и без дополнительных исследований. Эти исследования назначаются из той причины, что эритроциты могут появляться в моче из-за воспаленных почек, опухшего кишечника, проблем с предстательной железой.
К тому же, причиной появления кровяных телец может быть применение препаратов, которые были назначены ребенку. В общем, существует около ста болезней, которые могут вызвать повышение количества этих телец, но здесь следует быть предельно настойчивыми, так как один анализ, показавший количество выше нормы, может быть временным. Поэтому следует сделать два, а то и три анализа мочи, чтобы удостовериться в наличии проблемы.
Во время беременности женщина сдает огромное количество разнообразных анализов для того, чтобы быть уверенной в своем здоровье и здоровье ее будущего малыша. Одним из самых главных анализов является анализ мочи на количество эритроцитов. Данный анализ является обязательным для будущей мамы, так как по мере роста и развития плода органы мочеполовой системы стесняются и в итоге это может привести к обострению заболеваний, которые находятся в хронической форме. О наличии таких заболеваний свидетельствует именно повышенное количество. Такой показатель может быть сигналом о проблемах мочеполовых и мочевыводящих путей. Поэтому в случае обнаружения повышенного количества эритроцитов в моче проводят процедуру ультразвукового исследования мочевого пузыря и почек, а также проводится анализ на бактериологический посев мочи.
К состоянию своего здоровья будущая мама просто обязана относится с особой ответственностью и вниманием. Поэтому во время беременности ей необходимо систематически сдавать нужные анализы, которые смогут определить состояние организма плода и мамы
А в случае если какие-либо изменения все-таки были обнаружены, не стоит ими пренебрегать, так как даже небольшое повышение показателей может предотвратить развитие заболевания, которое зачастую оказывается опасным для будущего малыша.
Материал актуализирован 15.05.2017
- Заболевания на букву А
- авитаминоз
- ангина
- анемия
- аппендицит
- артериальное давление
- артроз
- Б
- базедова болезнь
- бартолинит
- бели
- бородавки
- бруцеллёз
- бурсит
- В
- варикоз
- васкулит
- ветрянка
- витилиго
- ВИЧ
- волчанка
- Г
- гарднереллез
- геморрой
- гидроцефалия
- гипотония
- грибок
- Д
- дерматит
- диатез
- дисциркуляторная энцефалопатия
- Е
- Ж
- желчекаменная болезнь
- жировики
- З
- И
- К
- кандидоз
- кашель
- климакс
- кольпит
- коньюктивит
- крапивница
- краснуха
- Л
- лейкоплакия
- лептоспироз
- лимфаденит
- лишай у человека
- лордоз
- М
- мастопатия
- меланома
- менингит
- миома матки
- мозоли
- молочница
- мононуклеоз
- Н
- насморк
- нейродермит
- О
- олигурия
- онемение
- опрелости
- остеопения
- отек головного мозга
- отек Квинке
- отеки ног
- П
- подагра
- псориаз
- пупочная грыжа
- пяточная шпора
- Р
- рак легких
- рак молочной железы
- рефлюкс-эзофагит
- родинки
- розацеа
- рожа
- С
- сальмонеллез
- cифилис
- скарлатина
- сотрясение мозга
- стафилококк
- стоматит
- судороги
- Т
- тонзиллит
- тремор
- трещины
- трихомониаз
- туберкулез легких
- У
- уреаплазмоз
- уретрит
- Ф
- фарингит
- флюс на десне
- Х
- Ш
- шишка на ноге
- шум в голове
- Щ
- Э
- экзема
- энтероколит
- эрозия шейки матки
- Ю
- Я
- Анализ крови
- Анализ мочи
- Боли, онемения, травмы, отеки
- Буква А
- Буква Б
- Буква Г
- Буква К
- В
- Д
- Достижения медицины
- З
- Заболевания глаз
- Заболевания ЖКТ
- Заболевания мочеполовой системы
Заболевания органов дыхания
- Заболевания при беременности
- Заболевания сердца и кровеносной системы
- Заболевания у детей
- Здоровье женщины
- Здоровье мужчины
- Интересные факты
- Инфекционные заболевания
- Кожные заболевания
- Красота
- Л
- Лекарственные растения
- ЛОР-заболевания
- М
- Неврология
- Новости медицины
- П
- Паразиты и человек
- Р
- Разное_1
- Рак
- Ревматические заболевания
- С
- Симптомы
Процесс мочеобразования начинается в клубочковом аппарате почек, где кровь фильтруется, заканчивается выведением через мочеиспускательный канал. Эритроциты, представляющие собой кровяные тельца, отвечают за насыщение клеток организма кислородом. Они могут появиться при фильтрации крови и на любом из этапов выведения мочи.
Причины появления эритроцитов заключаются в уменьшении их размеров, из-за расширения отверстия фильтра в почечной ткани. При нормальных условиях он составляет 8 нанометров. Эритроциты превышают этот размер, при нормальных условиях они не могут проникнуть внутрь органов мочеобразования.
Могут наблюдаться следующие виды кровяных телец:
- Измененные, свидетельствующие о попадании крови через почки. Тельца могут быть бесцветными из-за отсутствия гемоглобина, сморщенными или с увеличенными размерами.
- Неизмененные – такие эритроциты попадают в мочу из уретры, мочевого пузыря или мочеточников.
Эритроциты в моче наблюдаются при состояниях, способствующих общей интоксикации организма, это влечет за собой расширение отверстия почечных фильтров. Подобное наблюдается при нарушениях:
- сепсис;
- вирусные инфекции, включая ОРВИ, грипп;
- тяжелые формы кишечных инфекций;
- менингит.
Кровяные тельца в урине возникают из-за заболеваний и патологий мочеобразующих и мочевыводящих путей:
- Пиелонефрит – сопровождается воспалением почечных лоханок. Он провоцирует не только появление эритроцитов, моча содержит лейкоциты.
- Травмирование мочевого пузыря.
- Гломерулонефрит – аутоиммунное заболевание почек. Отверстия гломерулы увеличиваются, через эпителий проникают клетки крови. Состояние характеризуется не только появлением крови, но и повышенным белком в урине.
- Мочекаменная болезнь – у детей наблюдаются оксалатные конкременты.
- Цистит.
- Опухолевые процессы органов мочеполовой системы.
- Туберкулез почек.
- Фимоз у мальчиков.
- Уретрит.
Причины попадания крови в урину не ограничиваются только этим списком: это происходит вследствие чрезмерной физической активности, из-за неправильного питания или стресса. При таких условиях эритроцитоз носит временный характер.
Основными показаниями для визита к врачу и сдачи анализов, являются:
- частые походы по-маленькому;
- жалобы ребёночка на боль при мочеиспускании;
- боль в спине и животе;
- изменение цвета урины;
- следы крови в моче у ребёнка.
Если возникают данные симптомы, необходимо срочно посетить доктора, обратившись к нему за медицинской помощью. В случае обострения состояния в ночное время, нужно утром обязательно сдать мочу, после чего дождаться результатов.
При осуществлении анализа урину пропускают через центрифугу на протяжении 15 минут, для чего потребуется 10-15 мл утренней мочи. Это действие приводит к появлению небольшого осадка, который после этого растворяется в 0,2-0,5 мл мочи и исследуют всё под микроскопом, определяя уровень эритроцитов, присутствующих в поле зрения.
Результаты исследования на эритроциты в моче у ребёнка напрямую зависят от правильной подготовки к данному мероприятию, поэтому нужно соблюдать следующие правила:
- Сбор урины обязательно проводится сутра, чтобы показатели исследования были достоверными.
- Перед сбором мочи нужно хорошопромыть половые органы.
- Накануне сбора урины нужно ограничить повышенные физические нагрузки и стрессовые ситуации.
- Перед сдачей анализов нужно снизить потребление продуктов питания, богатых белком.
Если врач назначил ребёнку такие витамины, как В12 и лекарственные средства, как Гепарин, Аспирин, Циклофосфамид, Пенициллин и Феназопиридин, то, по возможности, нужно временно отказаться от их приёма.
Если наблюдаются единичные случаи, когда клетки в моче повышены, то ребёнок получает направление на повторное исследование мочи, поскольку это может свидетельствовать о следующих ситуациях:
- неправильный сбор урины;
- временное воздействие на организм смены питания, стресса и физической нагрузки;
- вялотекущее воспаление различных внутренних органов.
После того как будут установлены причины гематурии, следует придерживаться следующих мер:
- соблюдение диеты, которая позволит нормализовать функционирование почек;
- приём антибиотиков;
- употреблениемочегонных средств, а также противовоспалительных составов;
- ограничениеприёма большого количества жидкости и соли.
Родители всегда должны помнить, что самолечение в этом случае неуместно. Самое главное, точно установить наличие нарушений в состоянии здоровья, выявить причины заболевания и провести эффективное лечение под руководством опытного врача.
Наиболее частыми возбудителями являются бактерии Escherichia coli или кишечная палочка. Этот микроорганизм является причиной воспаления, более 75% случаев инфекции мочевыводящих путей во всех детских возрастных группах приходится на него. Реже возбудителями являются другие энтеробактерии, особенно – клебсиелла, синегнойная палочка и другие. Также инфекцию могут вызвать стрептококки, стафилококки, грибы и микобактерии.
Заражение происходит при недостаточной гигиене половых органов, через кровь и лимфу, при проведении медицинских манипуляций, например, при введении катетера. Возникают инфекции на фоне снижения иммунитета, нарушении обмена веществ, воспалений в соседних органах, наличия паразитов в организме, аномалиях развития органов мочевыводящей системы либо половых органов, медицинских операциях, переохлаждении и т.д. Для мальчиков распространенной причиной инфицирования становится обрезание.
При анализе обнаруживаются дисморфные лейкоциты и эритроциты в моче у ребенка. Симптомами данных инфекций могут быть:
- болезненное мочеиспускание, сопровождающееся жжением и резью;
- частые позывы в туалет, мочеиспускание мелкими порциями;
- гематурия, изменение запаха мочи;
- повышение температуры более 38°C;
- боль в низу живота, пояснице, спине;
- лихорадка, бледность, слабость;
- отказ от пищи, рвота, понос.
Маленькие дети становятся раздражительными, часто капризничают и плачут.
Лечение пациентов до двух лет проходит в стационаре, детей постарше можно лечить дома под контролем специалиста. Чаще всего применяется антибиотическая терапия. Препараты подбираются индивидуально в зависимости от возраста маленького пациента, источника инфекции, степени проявления заболевания. При сильной лихорадке и болях рекомендуется постельный режим. Для устранения болезненности и высокой температуры может быть назначена симптоматическая терапия (нестероидные противовоспалительные препараты, спазмалитики и др.).
Ребенку назначают дробное частое питание по пять-шесть раз в сутки, ограничивают жидкость и соль. Обязательно исключение раздражающих эпителий органов мочевыводящей системы продуктов – кислых фруктов (цитрусовые, киви, виноград и др.), соленых и кислых овощей (томаты, перец, квашеная капуста), а также копченых, консервированных, жареных, пряных блюд. Следует убрать из рациона газированные напитки, кислые фруктовые соки и компоты. Основа питания – это белковые (отварное мясо, рыба, птица) и растительные продукты (свежие овощи и допустимые фрукты), творог, молоко.
Если боли прекратились, следует постепенно увеличить количество потребляемой жидкости с целью предотвращения повреждения мочевыводящих путей остатками солей в моче, устранить токсины и бактерии.
Как уже было отмечено, данные инфекции подлежат обязательному квалифицированному лечению, так как могут вызвать развитие более серьезных заболеваний мочевыделительной системы ребенка. Среди них наиболее частыми являются пиелонефрит, цретрит, цистит. В 2008 году на каждые 100000 детей было зарегистрировано около 6000 маленьких пациентов, страдающих от этих болезней.
источник
Превышение норм эритроцитов в моче у ребенка может быть следствием серьезных нарушений и называется понятием гематурия. Эритроциты формируются в костном мозге черепа, позвоночника или ребер и на 98% состоят из гемоглобина, посредством которого осуществляют доставку кислорода.
Эритроциты – кровяные клетки дисковидной формы, обеспечивающие транспортировку кислорода ко всем тканям организма. Они берут начало в легких, где поглощают кислород и обеспечивают питание всех клеток и тканей.
Вместе с лейкоцитами и тромбоцитами, играют важную роль в работе кровеносной системы и выполняют функции:
- транспортная – транспортировка углекислого газа, питательных и биологически активных веществ, а также гормонов;
- защитная – обезвреживание токсинов и участие в свертывании крови;
- регуляторная – поддержание ионного состава плазмы и водного обмена, а также регуляция тонуса сосудов.
Предельные нормы эритроцитов непостоянны и зависят от пола и возраста ребенка. Анализ мочи здорового ребенка должен свидетельствовать об отсутствии или же единичном количестве кровяных тел. Показатели при этом будут отличаться в зависимости от пола: для мальчиков от 2 лет число эритроцитов составляет 0-1, а у девочек – 0-3.
У новорожденных детей нормой считаются показатели 0-7, так как в период внутриутробного развития плода наблюдается повышенный уровень эритроцитов. Гематурия диагностируется, когда показатели эритроцитов превышают 4 единицы, что свидетельствует о возможных патологиях в организме.
Увеличение эритроцитов в моче носит кратковременный или постоянный характер.
Кратковременное увеличение обусловлено физиологическими причинами:
- усиление физической активности;
- нарушения питания;
- стрессовые состояния;
- злоупотребление цитрусовыми;
- нарушение правил сбора анализов.
Постоянную гематурию провоцируют заболевания органов мочеполовой системы, вирусные и бактериальные инфекции, которые требуют тщательного обследования. При нормальном функционировании почек эритроциты не проникают в мочу, так как клубочки органа выполняют функцию фильтрации. При наличии заболеваний эта функция ослабевает, и мембраны почек пропускают кровяные клетки в мочу.
Эритроциты в моче у ребенка могут появиться вследствие ренальных, преренальных и постренальных причин. Ренальная гематурия выражена нарушениями работы почек из-за изменения проницаемости мембраны. Преренальные причины обусловлены нарушением проницаемости сосудов почек.
Постренальные причины не затрагивают функционирование органа, а влияют на работу мочевыводящей системы.
Болезни органов мочеполовой системы, способствующие развитию гематурии:
Почки Воспалительные заболевания: - пиелонефрит;
- гломерулонефрит;
Отсутствие воспалительного процесса: - камни в почках;
- опухолевые образования;
- травмы;
- туберкулез почек;
- гидронефроз
Мочевыводящая система Цистит, уретрит. - врожденные патологии;
- мочекаменная болезнь;
- опухоли.
Некоторые патологии способствуют поступлению в кровь продуктов жизнедеятельности бактерий и вирусов, что отрицательно влияет на функционирование почек:
- ОРЗ и грипп приводят к гибели эритроцитов, которые в дальнейшем оседают в моче;
- дизентерия, брюшной тиф, тяжелые кишечные расстройства способствуют повышению температуры и выбросу кровяных клеток;
- сепсис провоцирует сильную интоксикацию организма;
- гнойные заболевания.
Большая часть болезней провоцирует интоксикацию организма, на которую дают реакцию все органы, включая почки. Из-за этой реакции, в момент фильтрации кровяной плазмы мембранами почек, эритроциты просачиваются в мочу.
Наличие эритроцитов в моче у ребенка имеет разные виды проявления:
- Инициальный вид – окрашивание кровяными клетками только первичных порций мочи. Появление крови провоцируют воспаления, опухоли и повреждения канала мочевого пузыря.
- Терминальный вид – отсутствие крови в начальных порциях мочи и наличие ее в конце мочеиспускания. Причиной являются заболевания мочевого пузыря.
- Тотальный – вся порция мочи окрашена кровью. Возникает из-за наличия опухолей или воспалительных процессов.
Симптоматика появления эритроцитов в моче у ребенка будет зависеть от болезни, которая спровоцировала их появление. У детей встречается 2 вида гематурии – микрогематурия и макрогематурия. При макрогематурии наличие эритроцитов в моче в поле зрения составляет от 3 до 20. Изменение цвета мочи не наблюдается.
Макрогематурия диагностируется, когда в моче число кровяных клеток превышает 20. Это количество влияет на цвет мочи и окрашивает ее в разные оттенки красного цвета. Чем выше число эритроцитов, тем интенсивнее цвет мочи. Зачастую повышение показателей кровяных клеток в моче провоцирует пиелонефрит, гломерулонефрит или цистит.
Пиелонефрит проявляется симптомами:
- повышенная температура 38-39С;
- нарушение процесса мочеиспускания;
- боль в пояснице;
- моча со ржавым оттенком;
- наличие белых хлопьев в моче;
Цистит проявляет симптоматику в виде частых болезненных позывов к мочеиспусканию, возможна субфебрильная температура, тянущие боли внизу живота. Наблюдаются признаки общего недомогания: вялость, сонливость, головная боль. Для гломерулонефрита характерны три группы симптомов: мочевые, гипертонические и отечные.
Проявляются уменьшением объема мочи, повышением артериального давления и сильной отечностью в области лица. Заболевания мочеполовой системы не воспалительного характера проявляются наличием ноющей боли в нижней части живота и области спины. Сопровождаются частым мочеиспусканием или задержкой мочи, а также ее недержанием.
Эритроциты в моче у ребенка являются симптомом заболевания, а не самой болезнью, поэтому все методы диагностирования необходимо направлять на поиск первопричины. Для выявления патологии, ставшей причиной гематурии, проводят ряд инструментальных и лабораторных исследований.
Диагностика начинается со сбора анамнеза ребенка и его осмотра педиатром. Проводится тщательная пальпация живота, с помощью которой можно прощупать увеличенную почку или мочевой пузырь. Важным этапом обследования является изучение образцов мочи. Необходимо сдать общие анализы мочи и крови, анализ мочи по Нечипоренко, посевы мочи на микрофлору.
Для дополнительного обследования назначается цистоскопия, рентгенография, УЗИ почек.
Лабораторные исследования включают методы:
- Исследование осадка мочи для определения источника появления эритроцитов. Если в нем присутствуют лейкоциты, то это говорит о наличии воспалительного процесса.
- Анализ на посев мочи сдается после обнаружения бактерий при исследовании осадка. С помощью этого метода определяется возбудитель инфекции в почках и мочевом пузыре.
- Анализ мочи по Нечипоренко направлен на исследование количества лейкоцитов, эритроцитов и цилиндров на 1 мл жидкости. Применяется после обнаружения в общем анализе мочи показателей, превышающих норму. Анализ по Нечипоренко помогает определить уровень воспалительного процесса, и назначается при уретритах, циститах, пиелонефритах, почечной недостаточности и мочекаменной болезни.
- Общий анализ крови помогает определить нарушения со стороны почек. При воспалении почек и других заболеваниях органа повышается уровень мочевины в крови.
Инструментальные исследования включают УЗИ, цистоскопию и рентгенографию. УЗИ применяется для обследования почек и мочевого пузыря, и позволяет обнаружить опухоли, кисты, камни и песок.
Цистоскопия необходима для обследования внутренней части мочевого пузыря. Метод заключается во введении прибора цистоскопа в мочевой пузырь через мочеиспускательный канал, и помогает оценить состояние органа. Применяется при хронических циститах, мочекаменной болезни, провоцирующих появления эритроцитов в моче.
Рентгенография применяется для обследования почек и мочеточников. Для этой цели чаще всего используется экскреторная пиелография – рентгенологическое исследование мочевыводящих путей и почек, основанное на введение контрастного вещества в кровоток. Позволяет выявить наличие аномалий строения каналов почек и мочеточников, камней и разрывов, которые провоцируют развитие гематурии.
В некоторых случаях в качестве метода диагностики назначается спиральная компьютерная топография. Заключается в исследовании почек и подходит для выявления камней.
Определенные профилактические методы при повышении уровня эритроцитов в моче у ребенка отсутствуют, так как это является симптомом, а не болезнью.
Следует избегать факторов, провоцирующих развития заболеваний почек и мочевыводящих путей:
- избегать переохлаждений;
- соблюдать правила личной гигиены для предотвращения развития бактерий и проникновения их в мочевыводящий канал;
- своевременно менять белье ребенка и осуществлять смену подгузников;
- проводить регулярное обследование.
В статье подробно рассмотрены причины повышения уровня эритроцитов в моче у ребенка и методы лечения.
Также можно предотвратить развитие физических причин гематурии:
- не допускать стрессовых ситуаций;
- следить на питанием;
- употреблять меньше цитрусовых, которые могут спровоцировать выброс эритроцитов в мочу;
- контролировать уровень физической нагрузки у ребенка.
Эритроциты в моче у ребенка появляются вследствие развития определенных патологий в организме, на устранение которых и должно быть направлено лечение. В зависимости от характера заболевания, устранение его будет осуществляться с помощью медикаментозной терапии, применения народных методов борьбы или оперативного вмешательства.
В качестве медикаментозной терапии для лечения гематурии применяются обезболивающие и кровоостанавливающие препараты, а также антибиотики широкого спектра действия. Для поддержания общего состояния организма назначаются курсы витаминов.
Обезболивающие препараты показаны к применению во время заболеваний почек и мочевыводящих путей: пиелонефрите, цистите, гломерулонефрите, имеющих выраженный болевой синдром. Спазмолитики применяются при мочекаменной болезни.
Обезболивающие и спазмолитики:
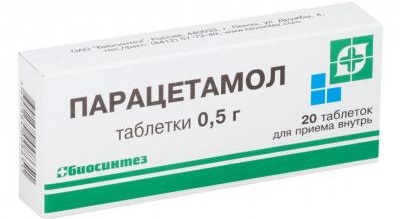
- Парацетамол обладает жаропонижающим, противовоспалительным и обезболивающим свойствами. Разрешен для применения детям с 3-х месяцев. Принимать препарат можно не чаще, чем 3-4 раза в сутки, через каждые 4-6 часов.
- Ибупрофен и его аналоги – обезболивающий противовоспалительный препарат. Активно применяется при лечении гломерулонефрита. Детям препарат назначается с дозировкой 20-40 мг на 1 кг не более 2 раз в сутки.
- Ношпа – спазмолитическое средство. Применяется при болезнях мочеполовой системы. Доза лекарственного средства для детей до 12 лет составляет 80 мг в сутки и делится на 2 приема. Дозировка для детей, старше 12 лет распределяется на 3-4 приема и составляет 160 мг в сутки.
Кровоостанавливающие препараты применяются для остановки кровотечений, провоцирующих попадание эритроцитов в мочу:
- Амбен – антигеморрагическое средство в виде инъекций. Вводится по 50-100 мг внутривенно с интервалом в 4 часа. Суточная доза и длительность лечения зависит от конкретного течения болезни.
- Викасол – антигеморрагический препарат, витамин, повышающий свертываемость крови. Назначается в виде инъекций внутримышечно или перорально. Дозировка препарата в виде таблеток составляет для детей от 1 года – 2-5 мг, от 2 лет – 5-6 мг, от 9 до 14 лет – 10-15 мг. Принимается до 3 раз в сутки, в зависимости от степени нарушений в организме. Длительность курса не должна превышать 4 дня.
Эритроциты, обнаруженные в моче у ребенка, устраняются путем назначения антибактериальной терапии. Заключается она в приеме антибиотиков, которые используются при инфекциях мочевыводящих путей, заболевании почек. Подбор препаратов и длительность курса будут зависеть от видов бактерий-патогенов и тяжести состояния ребенка.
Антибиотики при гематурии:
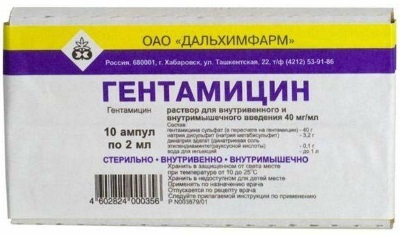
- Гентамицин – антибактериальное вещество широкого действия. Форма выпуска: порошок для разведения и внутримышечного введения. Суточная доза для детей старше 2-х лет составляет 3-5 мг на 1 кг веса. Длительность курса лечения 5-7 дней.
- Ципрофлоксацин – препарат, оказывающий подавляющее действие на жизнедеятельность бактерий. Применяется при заболеваниях мочеполовой системы и сепсисах. Принимается перорально. Средняя дозировка препарата 250-500 мг. При не осложненных заболеваниях почек и мочевого пузыря суточная доза составляет по 250 мг 2 раза в день. При заболеваниях мочеполовой системы, сопровождающихся повышением температуры, необходимо принимать по 500 мг 3 раза в сутки. Продолжительность терапии 7 дней.
- Фосмофицин – антибактериальный препарат, применяющийся при циститах и уретритах. Принимается перорально или вводится внутривенно. При пероральном приеме в остром периоде болезни назначается 2 г препарата 1 раз в сутки. При внутривенном введении суточная доза, разделенная на 2 раза, составляет 100-200 мг на 1 кг веса. Длительность лечения 7-10 дней.
Эритроциты в моче у ребенка, появившиеся вследствие несерьезной патологии, можно устранить с помощью народных средств. При заболеваниях почек и мочевого пузыря необходимо принимать мочегонные отвары и напитки с содержанием клюквы, ягод можжевельника.
Народные методы для борьбы с гематурией у детей:
- Употребление клюквенного морса, который обладает антимикробными и противовоспалительными свойствами. Подходит при цистите. Для приготовления напитка необходимо взять 500 г свежих ягод, довести их до кашицеобразного состояния. Смешать с 1,5 л воды и 100 г сахара. Довести до кипения и проварить 2-3 минуты. Употреблять по 2 стакана в день.
- Отвары из ягод можжевельника – противовоспалительное и мочегонное средство. Необходимо залить 30 ягод 1 стаканом кипятка. Дать настоятся около получаса. Принимать 2-3 раза в день по 100 мл.
- Отвар из корня лопуха – мочегонное и укрепляющее средство. Для приготовления нужно взять 3 ст. л. сухого корня лопуха и залить 1 л кипятка, довести до кипения и держать на огне, пока не испарится половина используемой жидкости. Принимать с добавлением меда или сахара по 100 мл 2 раза в день.
- Отвар из кукурузных рыльцев – эффективное средство при лечении пиелонефрита и мочекаменной болезни. Для приготовления 1 ч. л. рыльцев залить 200 мл кипятка, настоять в течение 2 часов. Принимать по 100 мл 3 раза в день.
- Многокомпонентный отвар: льняные и тыквенные семечки, липовый цвет, листья ежевики, бузина черная, трава зверобоя, сушеные цветки ромашки. Соединить по 2 ст. л. каждого компонента в сухую смесь. 5 ст. л смеси залить 500 мл горячей воды и проварить. Настоять в течение 1 часа. Процедить и выпивать полученное количество раствора 3 раза в сутки. Применяется как кровоостанавливающее средство.
В зависимости от заболевания, спровоцировавшего появление эритроцитов в моче, могут применяться такие способы лечения:
- соблюдение диеты;
- оперативное вмешательство;
- физиотерапия;
- санаторно-курортное лечение;
Диета заключается в отказе от жирных, острых, соленых блюд, сладостей и газированных напитков. Обязательно при пиелонефрите, циститах, мочекаменной болезни.
Показаниями к оперативному вмешательству имеют такие заболевания:
- гнойный пиелонефрит;
- почечная недостаточность;
- наличие опухолей;
- образование кист.
Физиотерапия выступает компонентом комплексного лечения, и зачастую применяется при хронических циститах и мочекаменной болезни. При цистите практикуют процедуры, способствующие расслаблению стенок мочевого пузыря, а также использование электрофореза.
При наличии камней в почках применяется ультразвуковая терапия и магнитотерапия. Санаторно-курортное лечение представлено применением минеральных вод и грязевых ванн. Применяется при пиелонефритах, циститах, мочекаменной болезни по окончанию острого периода болезни.
Несвоевременное устранение причин, которые спровоцировали появление эритроцитов в моче у ребенка, может привести к развитию осложнений. Характер осложнений будет зависеть от вида заболевания. Наиболее серьезные осложнения развиваются на фоне длительной гематурии, которая характеризуется поступлением большого количества крови в мочу.
Это может привести к анемии, ухудшению общего состояния, сбою в работе почек, которые приведут к интоксикации организма. Несвоевременная диагностика серьезных воспалительных процессов и развития опухолей может стать причиной почечной недостаточности.
Независимо от возраста, наличие эритроцитов в моче у ребенка требует тщательного обследования для ранней диагностики патологий. Своевременно назначенное и грамотное лечение гарантирует благоприятный исход течения любой болезни.
источник
Изменения анализов ребенка всегда настораживают, особенно, если в моче вдруг выявляются клетки крови. Почему в мочу малыша могут попасть эритроциты? Давайте разбираться.
Эритроцитами называют красные клетки крови, отвечающие за транспортировку газов в крови – кислорода от легких ко всем органам и углекислого газа обратно к легким из тканей.
У здоровых детей эти клетки могут попадать в мочу лишь в очень маленьком количестве, поэтому выявление эритроцитов в образце крови свыше нормы (такой признак называют гематурией) важно для диагностики большого числа заболеваний.
В мочу эритроциты могут попадать в разном виде:
- Неизмененными. Такие клетки выявляют в моче со слабокислой, щелочной и нейтральной реакцией. Они зачастую указывают на попадание крови в мочу из мочевого пузыря, мочеточников или уретры.
- Измененными. Они могут быть бесцветными (без гемоглобина), увеличенными либо сморщенными. Такие клетки определяются в кислой моче и являются признаком попадания крови через почки.
Нормы выявленных эритроцитов в моче определяются исследованием, которое было проведено ребенку. Чаще всего малышам назначают клинический анализ мочи, а остальные пробы нужны лишь для уточнения наличия гематурии.
Исследование
Нормальный показатель
Меньше 1 миллиона в суточном объеме.
Меньше 1000 в минутном объеме.
В зависимости от числа попадающих в мочу красных кровяных клеток отклонение от нормы называют:
- Макрогематурией – если кровь в моче заметна визуально (окраска мочи меняется), а эритроциты под микроскопом заполняют все поле зрения (подсчитать их невозможно).
- Микрогематурией – цвет мочи не изменен, но в анализе выявлены эритроциты в количестве до 20 в поле зрения микроскопа.
Все причины обнаружения гематурии в анализе мочи разделяют на две основных группы – вызванные заболеваниями выделительной системы и вызванные болезнями других органов.
Эритроциты могут попадать в мочу при:
- Гломерулонефрите;
- Мочекаменной болезни;
- Уретрите;
- Пиелонефрите;
- Цистите;
- Опухолевых процессах;
- Травмах органов выделительной системы;
- Туберкулезе почек.
При общей интоксикации клетки крови могут выводиться с мочой в большем количестве, чем в норме. Это состояние называется реактивной гематурией. Оно может быть при:
- Гнойных болезнях костей и мягких тканей.
- ОРВИ и гриппе.
- Менингите.
- Брюшном тифе.
- Кишечных инфекциях, вызванных бактериями.
- Сепсисе.
Кратковременное появление эритроцитов в детской моче может быть вызвано значительной физической нагрузкой, стрессом или неправильным питанием. У подростков-девочек в мочу может попадать кровь при месячных.
В первую неделю жизни малыша в его моче могут выявляться красные кровяные клетки в количестве до 7, поскольку их число во время внутриутробного развития в крови плода повышено, а сразу после родов они стремительно распадаются.
Кроме того, гематурия у грудных малышей может появиться, как следствие простудных болезней или фимоза у мальчиков.
При незначительном увеличении числа эритроцитов обязательно назначается повторное исследование. Такая ситуация может указывать на:
- Неправильный сбор анализа.
- Кратковременное воздействие таких факторов, как стресс, физическая нагрузка, смена питания.
- Скрытое течение болезней почек или путей, которыми моча выводится из организма.
- Вялотекущие воспалительные заболевания других органов.
При выявлении больше 5 эритроцитов в общем анализе моче ребенку будут назначены биохимический и клинический анализ крови, дополнительные исследования мочи (проба Каковского-Аддиса, анализ по Нечипоренко), УЗ исследование, консультации специалистов.
Обнаружив большое количество эритроцитов в детской моче, важно определить, каким заболеванием оно вызвано, чтобы начать правильное лечение. Если у ребенка обнаружена болезнь почек, ему могут назначить специальную диету, противовоспалительные препараты, антибиотики и другие препараты. При воспалениях мочевыводящих путей лечение также будет включать прием антибиотиков и лекарств, уменьшающих воспалительные процессы.
В любом случае любые медикаменты должен назначать ребенку врач. Это касается даже народных средств.
Так называют состояние, когда вид мочи наталкивает на мысль о гематурии, а в анализе эритроциты в образце отсутствуют. Причиной окрашивания мочи в красный цвет в такой ситуации являются пигменты, которые могут попасть в организм ребенка с лекарственными препаратами или продуктами питания. К примеру, у малыша может быть красноватая моча после приема витамина В12, аспирина, фенолфталеина, сульфаниламидных препаратов.
Подробнее о наличии эритроцитов в крови смотрите в видео Союза педиатров России.
источник
Исследование мочи у детей разного возраста — один из наиболее простых и информативных способов диагностики многих патологий. Показатели мочи могут свидетельствовать о наличии заболевания у малыша еще до появления выраженных симптомов. О каких нарушениях работы организма говорят результаты этого анализа и почему так важно его сдавать? Давайте разберемся в этом вместе.
Моча (урина) — продукт жизнедеятельности человека. Жидкость выделяется почками. Пройдя в них фильтрацию и претерпев ряд преобразований, она стекает по мочеточникам в мочевой пузырь. Затем через мочеиспускательный канал выводится из организма.
Анализ мочи дает информацию о состоянии почек и всего организма, показывает, насколько эффективна в случае лечения болезни применяемая терапия. Также данный анализ может указать на наличие скрытых воспалительных процессов, начальный этап того или иного заболевания. Поэтому детям очень важно проходить данный тест не только во время лечения, но и в профилактических целях. Ведь ребенок более подвержен различным простудным, инфекционным и травматическим заболеваниям, нежели организм взрослого.
Специальной подготовки анализ мочи у детей не требует. Важно, чтобы накануне сбора биоматериала ребенок не испытывал эмоциональных и физических перегрузок, соблюдал привычный режим дня, питания и приема жидкости. Постарайтесь исключить из рациона вашего чада острую и жирную пищу, следите за тем, чтобы он не употреблял фастфуд, газированные напитки. Если малыш в этот период принимает лекарственные препараты, об этом следует сообщить врачу.
Для исследования понадобится утренняя моча, собранная сразу после пробуждения. Детям старшего возраста следует подробно объяснить правила сбора материала. Для точности результата необходимо, чтобы мочеполовые органы ребенка были чистыми. Первую порцию мочи (2–3 секунды от начала мочеиспускания) следует спустить в унитаз. Последующую жидкость — собрать в стерильную баночку, но не выпускать всю мочу до конца. То есть, для анализа нужна средняя часть утренней урины.
Родителям младенцев стоит «подкараулить» время первого утреннего мочеиспускания и держать малыша над посудой для анализа. Можно подложить под ребенка какой-либо контейнер, который окажется дома. Другой вариант — использовать специальный мочесборник. Нужно учитывать, что он доставляет детям определенный дискомфорт, поэтому следует проконтролировать, чтобы ребенок его не сбросил. Неприемлемый способ — это выжимание памперса или пеленки, к чему иногда прибегают неосведомленные родители. В этом случае в биоматериал могут попасть посторонние частицы, что исказит показатели анализа. Чтобы сделать анализ, понадобится немного мочи — всего 20–30 мл.
Между сбором материала и доставкой его в лабораторию должно пройти не более двух часов.
В общем анализе мочи у детей рассматривают те же показатели, что и у взрослых: прозрачность, цвет, удельный вес, кислотность, количество эритроцитов, лейкоцитов, эпителия и другие. Различия заключаются в нормативных значениях.
Цвет — моча ребенка обычно более светлая, чем у взрослого человека. Если малыш находится на грудном вскармливании, его моча почти прозрачна. При введении в рацион ребенка продуктов, имеющих яркий пигмент (морковь, свекла), цвет становится более насыщенным.
Запах — детская моча не обладает резким запахом. Если рацион ребенка насыщен мясной и белковой пищей, запах усиливается.
Пенистость — у здорового человека, как взрослого, так и ребенка, моча не должна пениться. Если пена появилась, это может быть вызвано недостаточным количеством жидкости в организме. Однако если с увеличением количества питья пена остается, это указывает на нарушения в организме.
Прозрачность — согласно норме, детская моча прозрачна. Ее замутненность может говорить о наличии инфекции или нарушении обменных процессов, например о скоплении большого количества солей.
Плотность (удельный вес) — у новорожденных норма этого показателя составляет 1,001–1,005. Если кормящая мама употребляет мясную и жирную пищу, плотность увеличивается, а если основа рациона кормилицы овощи и фрукты, тогда плотность понижается. В шесть месяцев этот параметр у младенца равен 1,005–1,015. К трехлетнему возрасту норма составляет 1,005–1,025. Плотность уменьшается при обильном питье и употреблении растительной пищи.
Кислотность — в норме у ребенка моча слабокислая (рН = 5–7) или нейтральная (рН = 7). Если моча была собрана после приема пищи, то реакция обычно бывает ближе к щелочной (рН > 7). Щелочная реакция также возможна после сильного потоотделения или при большом употреблении в пищу ржаного хлеба, овощей и фруктов. Кислотность мочи повышается после употребления белковой и жирной пищи, пшеничного хлеба и после физических нагрузок.
Если при изменении режима питья и питания, отмены физических нагрузок кислотность и плотность мочи выходят за пределы нормы, это может указывать на такое нарушение в организме, как почечная недостаточность.
Белок — появление белка в моче у младенцев допустимо в концентрации до 5 г/л. Также белок наблюдается в период, когда ребенок начинает ходить. Наличие белка в моче возможно после активных физических упражнений, однако в норме в утренней моче белок отсутствует.
Сахар — появление сахара в моче ребенка может быть обусловлено обильной пищей, богатой углеводами. Другая причина — временное расстройство пищеварения (диарея, изжога, метеоризм). Однако если появление сахара не вызвано данными причинами, это может говорить об эндокринном расстройстве, и в данном случае нужно будет пройти дополнительное обследование.
Кетоновые тела — эти вещества могут появляться в моче, если ребенок употребляет мало углеводов (картофеля, мучного и сладкого). Данное явление не является нарушением состояния здоровья.
Билирубин, уробилиноген, индикан, желчные кислоты — в норме данные вещества в крови ребенка отсутствуют. Их появление говорит о наличии патологии (нарушение работы печени, камни в почках, воспалительные процессы в кишечнике) и необходимости дальнейшего обследования.
Осадок (органический, неорганический) — сам по себе осадок не является причиной для беспокойства. Он может появиться в биоматериале, если тот привезен в лабораторию позже положенного срока. Однако если материал отдан на анализ вовремя, наличие осадка может указывать на повышенное содержание минеральных солей.
Кровяные тельца (эритроциты, лейкоциты) — количество эритроцитов в норме не должно превышать 2–3 в поле зрения. Однако при интенсивных физических нагрузках этот показатель может значительно увеличиться: вплоть до 75. Что касается лейкоцитов, то их допустимое количество — до 3 в поле зрения. Показатель может увеличиться, если перед сбором материала для анализа не были соблюдены правила гигиены.
Цилиндры — это составляющие осадка мочи. Они представляют собой белок, накапливающийся в почечных канальцах при заболеваниях почек. В их состав также могут входить различные включения. Выделяют следующие виды цилиндров:
- Пигментные, или гемоглобиновые, цилиндры , — состоят из пигментов крови. Их наличие в анализе говорит о воздействии на организм ребенка токсических веществ.
- Гиалиновые цилиндры — присутствуют в моче в первые дни жизни ребенка, потом исчезают. Появиться они могут в случаях пищевых расстройств и нарушения водного баланса в организме.
- Зернистые цилиндры — в норме этот показатель отсутствует. Их появление бывает вызвано теми же причинами, что и появление гиалиновых цилиндров.
- Восковые цилиндры — их возникновение указывает на наличие хронических заболеваний почек.
- Эпителиальные цилиндры — представляют собой «слипшиеся» клетки эпителия. Их появление может говорить о повреждении почечных канальцев.
Слизь — в моче ребенка ее быть не должно. Если она присутствует, это говорит о воспалении в почках или в мочевыводящих путях.
Вирусы, бактерии и грибы — в моче здорового ребенка их быть не должно. Наличие говорит заболеваниях вирусной, бактериальной или паразитарной природы.
Амилаза, или диастаза , — фермент, участвующий в расщеплении полисахаридов. У здорового ребенка количество амилазы в моче достаточно низкое. В среднем врачи считают нормальным уровень амилазы в моче у детей до года — 5–65 Ед/л, у детей старше года и у взрослых нормативный показатель равен 20–160 Ед/л.
Соли — кристаллы солей нередко встречаются в моче ребенка. Режим питания и физическая активность малыша напрямую связаны с их появлением, поэтому наличие солей не является патологическим явлением.
Таким образом, общий анализ мочи ребенка состоит в определении множества разнообразных показателей. Они могут меняться под влиянием внешних факторов, но также указывают на наличие или предрасположенность к тому или иному заболеванию. Поставить точный диагноз может врач, учитывая при этом не только результаты теста, но и индивидуальные особенности растущего организма, сопутствующие симптомы и другие факторы.
Здоровье ребенка — залог спокойствия родителей и, следовательно, — гармонии в семье. Очень важно своевременно проходить профилактические осмотры и делать диагностические тесты, в том числе общий анализ мочи, который является абсолютно безболезненным и весьма информативным.
источник
Анализ мочи у ребенка помогает определить: есть ли отклонения в здоровье, правильно ли развиваются внутренние органы и системы организма. Это один из наиболее доступных и действенных в плане диагностики анализов.
Мочу сдают на анализ не только в критических ситуациях, когда уже есть жалобы. Этот анализ часто назначают для профилактики — чтобы отслеживать, не отклонилось ли от нормы развитие ребенка. Когда назначают общий анализ мочи (ОАМ):
- если ребенок перенес заболевание, обязательно после выздоровления контролируют все показатели, чтобы оценить динамику выздоровления и понять, нет ли осложнений;
- при госпитализации в стационар;
- в целях профилактики, для общей оценки здоровья ребенка;
- если есть подозрение на скрытые заболевания (сахарный диабет, болезни поджелудочной железы и печени);
- после перенесенных заболеваний, которые могут дать осложнения на почки (вирусные инфекции, ангина, скарлатина и пр.);
чтобы оценить эффективность лечения.
Бланки анализов обычно содержат не только данные по конкретному анализу, но и колонку с нормой для каждого параметра. Указанные в бланке показатели мочи у детей (норма, таблица) наглядно показывают, укладывается ли значение анализа в допустимые пределы. Это удобно, можно еще до встречи с врачом посмотреть, все ли в порядке. На бланке редко бывает расшифровка обозначений, поэтому можно воспользоваться нашими данными, норма анализа мочи у детей — таблица с расшифровкой латинского сокращения.
Показатель ОАМ Латинские сокращения в анализе Норма для младенцев Цвет COLOR Соломенно-желтый Прозрачность Прозрачный, мутность отсутствует Запах Специфический Плотность SG 1001-1006 Кислотность Ph 4,5-7 Белок PRO Нет Глюкоза GLU Нет Эпителий 0-1 Цилиндры Нет Лейкоциты LEU Нет Эритроциты BLD Нет Бактерии, грибы NIT Нет Соли Нет Слизь Нет Билирубин BIL Нет Уробилиноген URO, UBG Нет Кетоновые тела KET Нет Показатель ОАМ Латинские сокращение в анализе Норма для детей от года Цвет COLOR Соломенно-желтый Прозрачность Прозрачный, мутность отсутствует Запах Специфический, меняется в зависимости от пищи, которую употребляет Плотность SG 1011-1025 Кислотность Ph 5-8 Белок PRO Отсутствует, но иногда доходит до 0,035 г/л Глюкоза GLU Нет Эпителий 1-3 Цилиндры 0-2 Лейкоциты LEU 0-5 Эритроциты BLD 0-2 Бактерии, грибы NIT Нет Соли Нет Слизь Нет Билирубин BIL Нет Уробилиноген URO, UBG 4-8 мг/л Кетоновые тела KET Нет Разберем каждый из пунктов в анализе.
Цвет мочи показывает состояние водно-солевого баланса организма.
Норма Отклонения Соломенно-желтый Коричневая — обезвоживание, болезнь печени Бледно-желтый (тоже норма) Розовая или красная — кровь в моче Темно-желтый, норма, если мочу сдают утром Оранжевая — обезвоживание, болезнь печени, желчных протоков Розовая или красная — норма, если накануне ели свеклу, голубику, ревень Голубая или зеленая — редкое врожденное заболевание, бактерии В норме не должно быть мочевого осадка, пены, примесей, помутнения. Если есть помутнения, это говорит о нарушении работы выделительной системы.
Не должно быть гнилостного запаха. У младенцев запах зависит от еды, которую они съели накануне.
Зависит от того, какую пищу употребляет человек. По плотности определяют наличие в моче продуктов распада, концентрацию солей. Повышенная плотность бывает:
- из-за нарушения питьевого режима, когда дети пьют слишком мало жидкости;
- при сахарном диабете;
- при цистите, пиелонефрите;
- при высокой дозировке препаратов, которые выводятся с мочой;
- при обезвоживании (от диареи, рвоты, активном потоотделении).
Пониженная плотность бывает:
- когда дети достаточно долго увлекаются обильным питьем;
- при несахарном диабете;
- при приеме мочегонных;
- при почечной недостаточности.
У новорожденных моча щелочная, а с возрастом она становится более кислой.
В норме белка в моче у детей быть не должно.
Норма Причины появления белка в моче Белка нет У младенцев допускается до 0,035 г/л
Может быть в моче здорового ребенка, если белок попал с наружных половых органов (поэтому нужно тщательно подмываться перед сдачей анализа)
• травмы, ожоги;
• ненормированный питьевой режим;
• общее переохлаждение;
• аллергия;
• вирусные болезни верхних дыхательных путей, отит, синусит;
• мочеполовые инфекции;
• стрессовые ситуации
У здоровых детей ее быть не должно. Появляется при почечных нарушениях и диабете.
| Причины наличия эпителия выше нормы | Норма |
|---|---|
| • интоксикация от длительного применения лекарств; • аномалии развития органов выделительной системы; • инфекционное воспалительное поражение органов выделительной системы; • заболевания наружных половых органов; • соли, песок, камни;застойные явления из-за стресса, если ребенок долго не ходил в туалет | У младенцев — 0-1 |
Допускается наличие цилиндров у младенцев. У здоровых детей от года их в моче быть не должно. Обнаруживаются при почечной недостаточности.
Клетки иммунной системы — лейкоциты — повышаются в моче, когда организм борется с инфекцией.
| Возраст ребенка | Норма для мальчиков | Норма для девочек |
|---|---|---|
| Дети до года | 5-7 | 8-10 |
| 1-6 лет | 0-2 | 0-3 |
| 7-18 лет | 0-3 | 0-6 |
| Верхний предел нормы | 7 | 10 |
Если уровень эритроцитов повысился, значит, есть повреждение слизистой оболочки или мочевыделительной системы. Показатели эритроцитов одинаковы для всех возрастов.
Их быть не должно в анализе. Появляются, если моча старая, ее долго несли до пункта сдачи или неправильно, долго транспортировали. Появляются при пиелонефрите.
Слишком много соли в анализе свидетельствует о мочекаменной болезни.
У здоровых людей ее быть не должно.
| Норма | Признаки заболеваний или патологий |
|---|---|
| • если плохо подмыли ребенка; • ребенок долго сдерживался до мочеиспускания; • если емкость нестерильная; • если баночка с мочой до сдачи в лабораторию долго стояла в жарком помещении | • уретрит; • нарушение метаболизма; • цистит; • фимоз; • вульвовагинит; • пиелонефрит; • гломерулонефрит |
В норме не должен быть в моче. Если есть, это признак заболеваний печени.
У здоровых детей их быть не должно. Они появляются в моче только у маленьких детей, которые плохо питаются (пища без достаточного поступления углеводов).
Некоторые лаборатории при сдаче анализов предлагают услугу: расшифровка анализа мочи у детей (таблица онлайн). Это удобно, но встречается нечасто. К тому же иногда нормы показателей различных лабораторий могут отличаться друг от друга. В любом случае, предварительно изучив анализ мочи, нужно идти с ним к врачу. Ведь врач будет не просто смотреть каждый из показателей в отдельности, но обратит внимание на всю картину в целом. К тому же есть много факторов, которые влияют на качество анализа:
- транспортировка до лаборатории (например, если перед сдачей в лабораторию емкость находилась в жарком месте, что способствовало ее порче);
- гигиена перед сдачей анализа (нужно хорошо подмыться);
- стерильность емкости, в которой сдают мочу;
- если ребенок очень долго терпел до мочеиспускания, эту порцию лучше для анализа не использовать.
Когда есть подозрение на то, что анализ взят некорректно, врач направляет на пересдачу для исключения возможности ошибки.
источник




 В статье подробно рассмотрены причины повышения уровня эритроцитов в моче у ребенка и методы лечения.
В статье подробно рассмотрены причины повышения уровня эритроцитов в моче у ребенка и методы лечения.