Основной этиологический фактор болезни – бета-гемолитический стрептококк группы А, который вызывает образование иммунного комплекса «антиген-антитело» и как следствие – воспалительный процесс.
Выделяют острое и хроническое течение гломерулонефрита. Классический вариант заболевания протекает в виде отечного, гипертонического и мочевого синдромов. Почечные проявления болезни относятся к последнему. Гломерулонефрит может протекать самостоятельно или быть проявлением других заболеваний (системная красная волчанка, эндокардит инфекционной природы и т. д.).
Диагностика заболевания не вызывает сложностей и основывается на комплексе клинических проявлений и показателях анализов мочи при гломерулонефрите .
Заболевание развивается остро и проявляется нефротическим синдромом, который включает:
- олигурию – уменьшение количества урины;
- гематурию – кровь в урине;
- протеинурию – белок;
- цилиндрурию.

Протеинурия часто имеет субнефротический характер и может быть очень выраженной. У трети пациентов развивается мочевой синдром:
- белок свыше 3,5 г/сутки;
- гипоальбуминемия;
- повышение белка в крови.
Через некоторое время появляются признаки фильтрационной дисфункции почек вплоть до острой почечной недостаточности: количество выделяемой урины снижается, развивается анурия (отсутствие мочеотделения), в крови – азотемия.
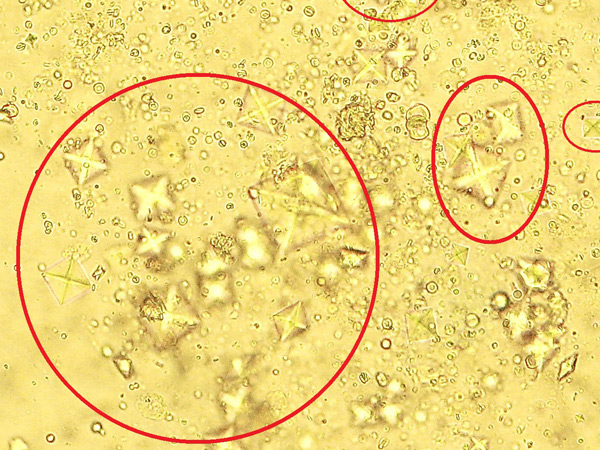
При гломерулонефрите цвет мочи имеет темный оттенок из-за разрушения эритроцитов, удельный вес урины превышает 1020 (гиперстенурия), водородный показатель сдвигается в кислую сторону (ацидоз).
Микроскопия осадка показывает свежие эритроциты, далее – выщелоченные. В большинстве случаев в урине присутствуют клеточные или гиалиновые цилиндры.
Белок в урине может снизиться в первые два-три месяца и периодически повышается в последующие один-два года.
Микрогематурия (менее 100 эритроцитов в поле зрения) проходит через шесть месяцев. Изредка это состояние сохраняется на протяжении одного-трех лет.
В общем анализе мочи при гломерулонефрите наблюдаются белок (а быть его вообще не должно), цилиндры в различном количестве (в норме нет), эритроциты (кровь в урине). Плотность биологической жидкости обычно остается неизменной.
В начале патологического процесса может отмечаться асептическая лейкоцитурия (признаки воспаления, но неинфекционного).
Для точной диагностики проводится суточная протеинурия. С помощью этой методики можно точно оценить динамику белка в урине, в том числе – на фоне медикаментозной терапии.
Функциональная проба Реберга позволяет оценить клубочковую фильтрацию (в норме – 80-120 мл/минуту) и канальцевую реабсорбцию (норма – 97-99%).
При гломерулонефрите в пробе отмечается снижение скорости клубочковой фильтрации. В начале заболевания может увеличиться канальцевая реабсорбция, которая нормализуется при выздоровлении.
При проведении пробы Зимницкого в каждой из восьми собранных порций биологической жидкости исследуется удельный вес и количество мочи. По объему мочи оценивают водовыводящую функцию почек. По колебанию удельного веса оценивают концентрационную функцию. Для этого из наибольшего удельного веса вычитают наименьший и полученный результат сравнивают с цифрой 8. Если разница составляет 8 и более, концентрация не нарушена, если менее – концентрация снижена.
При гломерулонефрите относительная плотность биожидкости сначала остается в норме. На стадии реконвалесценции при полиурии (увеличении количества мочи) плотность временно снижается.
Соотношение ночного и дневного диуреза сохраняется в норме.
Если в общем анализе мочи присутствуют лейкоциты, эритроциты, цилиндры, назначают накопительную пробу по Нечипоренко. Этот анализ позволяет установить степень выраженности лейкоцитурии, гематурии и цилиндрурии.
Для проведения анализа собирается средняя порция биожидкости, форменные элементы исследуются в 1 мл выделений. В норме в 1 мл нет цилиндров эритроцитов до 1000 тысяч, лейкоцитов – до 2-4 тысяч.
При гломерулонефрите в накопительной пробе отмечается микро- или макрогематурия, лейкоцитурия, эритроцитарные цилиндры. В мочевом осадке эритроциты преобладают над лейкоцитами.
При остром течении заболевания у всех больных в биожидкости выявляют белок (1-10 г/литр, иногда до 20 г/литр), эритроциты, немного реже (у 92% пациентов) – лейкоцитурию и цилиндры (зернистые, гиалиновые), эпителий. Повышение белка наблюдается в первые семь-десять дней, поэтому при позднем обращении к врачу белок часто не превышает 1 г/литр.
Наибольшее значение для постановки диагноза имеет гематурия, выраженность которой варьируется. В большинстве случаев выявляют микрогематурию (у трети пациентов – до 10 эритроцитов в п/з), макрогематурия встречается в последние годы лишь в 7% случаев.
В одной порции биожидкости не всегда обнаруживаются эритроциты, поэтому при подозрении на острый гломерулонефрит проводят накопительную пробу по Нечипоренко.
Мочевой синдром сопровождается лихорадкой, двухсторонней болью в пояснице, снижением количества отделяемой биожидкости. Выделения имеют красноватый оттенок или цвет «мясных помоев». Дополнительно проверяют кровь (увеличена СОЭ, лейкоцитоз).
Подострой стадии гломерулонефрита как таковой нет. Выделяют острое и хроническое течение. Подострым иногда называют быстропрогрессирующий гломерулонефрит, для которого характерны чрезвычайно быстрое развитие патологического процесса, тяжелое течение, нарастающая почечная недостаточность.
Такая форма заболевания проявляется стремительным нарастанием отечности, макрогематурией, снижением количества мочи, повышением артериального давления. В мочевом осадке обнаруживаются лейкоциты, цилиндры.
Со второй недели в крови наблюдаются гиперазотемия, повышение содержания креатинина и мочевины, снижение белка, анемия.
Выделяют также латентную (стертую) форму болезни, которая проявляется в виде мочевого синдрома (незначительное повышение эритроцитов в моче, белок до 1 г/сутки, цилиндры). Может быть нестойкое повышение давления. У трети больных ни гипертензии, ни существенного снижения функции почек нет. Нефротический синдром при этом отсутствует. Плотность мочи остается в норме.
Болезнь принимает затяжное течение, когда клинические проявления (гипертензия, нарушение функции почек, изменения в моче) держатся на протяжении полугода. Сохранение симптомов в течение года указывает на хронизацию патологического процесса (у 10% больных).
В урине присутствуют измененные эритроциты, эритроцитарные и альбуминовые слепки, удельный вес низкий. Белок свыше 1 г/сутки является предвестником быстрого развития почечной недостаточности. Лейкоцитурия при заболевании в основном имеет характер лимфоцитурии (до 1/5 лейкоцитов в мочевом осадке – лимфоциты).
При гематурической форме протеинурия не выражена, присутствуют эритроциты. Внепочечные проявления (гипертензия, отечность) отсутствуют.
Гипертоническая форма болезни сопровождается повышением артериального давления. Нефротический синдром маловыраженный: немного белка, в некоторых случаях в моче выявляют цилиндры и микрогематурию. Эти изменения, в отличие от гипертонической болезни, присутствуют в моче с самого начала патологического процесса.
При нефротической форме белок составляет свыше 3,5 г/сутки, наблюдаются отеки, в дальнейшем развивается липидурия (жир в выделениях). Основное клиническое проявление – массивная протеинурия, обусловленная повреждением фильтрующего механизма почек.
С мочой также выводится трансферрин, из-за чего развивается гипохромная анемия. Помимо белка в моче выявляют небольшое повышение эритроцитов, лейкоцитов и цилиндров.
У некоторых пациентов выявляют смешанную форму, которая сопровождается мочевым синдромом и гипертензией. Чаще такое течение отмечается при вторичном хроническом гломерулонефрите.
Таким образом, диагностика хронического гломерулонефрита не представляет сложности и основывается на выявлении приоритетного синдрома: нефротического, остро-нефротического, мочевого или артериальной гипертензии. Дополнительно на заболевание указывают признаки почечной недостаточности.
Нефротический синдром чаще всего бывает при минимальных изменениях в почках. Остро-нефротический синдром представляет собой комбинацию белка, крови в моче и артериальной гипертензии. Обычно имеет место при стремительном прогрессировании заболевания. Мочевой синдром сочетает признаки гематурии, цилиндрурии, повышение лейкоцитов и белка в урине.
источник
Выберите один правильный вариант ответа:
1.Основная причина острого гломерулонефрита:
1. бета-гемолитический стрептококк
2. При гломсрулонефрите преимущественно поражаются почечные:
3.Острый гломерулонефрит чаще возникает в возрасте:
4.Триада симптомов при остром гломерулонефрите:
1. гематурия, отеки, гипертония
5.Анализ мочи при остром гломерулонефрите:
1. гематурия, протеинурия, цилиндрурия
6.Отеки на лице, гипертония, моча цвета «мясных помоев» наблюдаются при:
1. остром гломерулонефрите
7.Моча цвета «мясных помоев» обусловлена содержанием большого количества:
8.При остром гломерулефрите назначают диету с ограничением:
9.При остром гломерулонефрите в первые дни заболевания рекомендуют режим:
10.Этиотропное лечение при остром гломерулонефрите:
11.Наиболее часто встречается форма хронического гломерулонефрита:
12.Массивный отек, распространенный на все тело – это:
13.Оцените пробу Зимницкого:
дневной диурез — 900 мл, ночной диурез — 300 мл,
колебания относительной плотности мочи 1010-1026
жидкая часть водно-пищевого рациона составляет 1500 мл
14.При остром гломерулонсфрите развивается:
15.Диспансерное наблюдение лиц, перенесших острый гломерулонефрит, проводится в течение (лет):
16.Основная причина острого пиелонефрита:
17.При пиелонефрите преимущественно поражаются почечные:
18.Лихорадка, боль в поясничной области, лейкоцитурия наблюдаются при:
19.Анализ мочи при остром пиелонефрите:
1. лейкоцитурия, бактериурия
20.Бактериурия наблюдается при:
21.При остром пиелонефрите рекомендуется суточное употребление жидкости (в мл):
22.Этиотропное лечение острого пиелонефрита:
23.При лечении острого пиелонефрита применяют:
24.Фитотерапия при пиелонефрите включает:
25. Диспансерное наблюдение лиц, перенесших острый пиелонефрит, проводится в течение (лет):
26.Исходом хронического гломерулонефрита является:
1. хроническая почечная недостаточность.
27.Основная причина острого цистита:
28.Клиническими симптомами острого цистита являются:
1. рези при мочеиспускании, боль в надлобковой области.
30.Этиотропная терапия при остром цистите включает:
31.Приступ сильной боли в пояснице с иррадиацией по ходу мочеточника в паховую область наблюдается при:
32.При почечной колике в моче наблюдается:
33.При почечной колике боль иррадиирует:
34.Рентгенологическое контрастное исследование почек и мочевыводящих путей – это:
35.Температура воды теплой ванны составляет (в градусах Цельсия):
36.Теплая ванна показана при:
37.Неотложная помощь при почечной колике:
38.Хроническая почечная недостаточность развивается при хроническом:
41.Колебание относительной плотности мочи 1001- 1008 в пробе Зимницкого – это:
42.При ХПН в анализе крови отмечается:
43.При начальной стадии ХПН развивается:
1. полиурия, гипоизостенурия
44.Повышение уровня азотистых оснований в крови – это:
45.При уремической коме в выдыхаемом воздухе отмечается запах:
46.Азотистые основания в организме образуются при распаде:
47.Азотистые основания – это:
48.При ХПН в диете ограничивают:
49.При уремии с целью выведения продуктов азотистого обмена применяют:
50.Оцените пробу Зимницкого:
дневной диурез — 300 мл, ночной диурез — 300 мл,
колебания относительной плотности мочи 1003 — 1007
жидкая часть водно-пищевого рациона 1200 мл
1. нарушение выделительной и концентрационной функции
51. Мочу на посев собирают:
52. При почечной артериальной гипертензии преимущественно повышается:
2. диастолическое давление
4. систолическое и диастолическое давление
53. Сущность патологического процесса в почках при гломерулонефрите:
2. инфекционное воспаление
4. дистрофическое заболевание
54. Сущность патологического процесса в почках при пиелонефрите:
2. инфекционное воспаление
4. дистрофическое заболевание
55. ХПН развивается при гибели:
56. Допустимые суточные потери белка с мочой (мг):
57. Клиренс эндогенного креатинина (скорость клубочковой фильтрации) определяет проба:
58. При почечной колике пациент занимает вынужденное положение:
1. сидя с опущенными ногами
2. лежа с приподнятыми ногами
3. лежа с приведенными к животу ногами
4. любое удобное положение
59. Радикальное лечение ХПН:
1. очистительные клизмы и промывание желудка
3. леспефлан, леспенефрил, полифепан, активированный уголь
60. К ХПН реже всего приводит:
1. хронический гломерулонефрит
2. хронический пиелонефрит
4. гипертоническая болезнь
Дата добавления: 2014-12-25 ; Просмотров: 7056 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Раздел 4. Первичные заболевания почек
4.1 Острый гломерулонефрит чаще развивается вследствие
1 стафилококковой инфекции
3 стрептококковой инфекции
4 инфицирования кишечной палочкой
5 инфицирования другими бактериями
4.2 При остром гломерулонефрите стрептококковой этиологии повреждение клубочков происходит под влиянием
1 комплекса антиген-антитело
2 антитела, направленного против мембраны стрептококка
4 всех перечисленных факторов
4.3 Больному острым гломерулонефритом при суточном диурезе 250мл и нормальной температуре тела допустимо выпивать в течение суток
5 жидкость можно не ограничивать
4.4 О тенденции перехода острого нефрита в хронический свидетельствует:
1 сохранение мочевого синдрома
3 формирование нефротического синдрома
4 любой из перечисленных симптомов
5 ни один из перечисленных симптомов
4.5 При проведении диспансерного осмотра нефрологического больного необходимо исследование следующих лабораторных показателей
3 общего белка сыворотки, холестерина
5 всех перечисленных показателей
4.6 У больных, получающих лечение цитостатическими препаратами при диспансерном наблюдении, необходим контроль
2 за форменными элементами крови
5 за состоянием прозрачных сред глаза
4.7 Этиологически хронический гломерулонефрит — это заболевание
1 исключительно постстрептококковое
2 исключительно аллергической природы
3 исключительно воспалительного характера
4.8 Общим морфологическим признаком мезангиальных нефритов является
4.9 Морфологическая форма «минимальные изменения» наиболее часто клинически проявлется
1 артериальной гипертензией
2 нефротическим синдромом
3 минимальным мочевым синдромом
4 нефротическим синдромом с гипертензией
4.10 Артериальная гипертензия наиболее характерна
2 для мембранозной нефропатни
4 Для мезангиопролиферативного нефрита
5 для мезангиокапиллярного нефрита
4.11 Наибольший полиморфизм клиники имеет место
2 при мезангиопролиферативном гломерулонефрите
3 при мембранозном нефрите
4 при фибропластическом нефрите
5 при мезангиокапиллярном нефрите
4.12 Наиболее быстрое прогрессирование нефрита характерно
2 для нефротической формы нефрита
3 для смешанной формы нефрита
4 для гипертонической формы нефрита
4.13 Терапия гепарином при хроническом гломерулонефрите требует постоянного наблюдения
1 за временем кровотечения
2 за временем свертывания
4 за скоростью фибринолиза
4.14 При лечении цитостатиками необходимо постоянное наблюдение за уровнем
4.15 Цитостатические препараты применяются
1 при узелковом периартериите с поражением почек
2 при активном люпус-нефрите
3 при хроническом гломерулонефрите нефротического типа
4 при быстропрогрессирующем нефрите
5 ври всех вышеназванных состояниях
4.16 Показания для проведения «пульс»-терапии метипредом являются
1 высокая степень активности почечного процесса
2 быстропрогрессирующий нефрит
3 криз отторжения трансплантата
4 все перечисленные состояния
4.17 Терапия стероидами наиболее эффективна
1 при хроническом нефрите гипертонического типа
2 при хроническом нефрите латентного течения
3 при амилоидозе с поражением почек
4 активном волчаночном нефрите
5 при терминальном нефрите
4.18 Назначение стероидов абсолютно противопоказано
1 при нефрите с минимальными изменениями
2 при активном волчаночном нефрите
3 при истинной склеродермической почке
4 при поражении почек при синдроме Вегенера
5 при мезангиопролиферативном нефрите
4.19 Острый пиелонефрит наиболее часто вызывается
4.20 Возникновению острого пиелонефрита чаще всего способствует
4.21 Бактериемический шок при остром пиелонефрите характеризуется
1 резким падением артериального давления
3 метаболическим ацидозом
4 всеми указанными симптомами
5 ни одним из указанных симптомов
4.22 Наиболее частой причиной развития пиелонефрита у беременных является
1 сдавление мочеточников увеличенной маткой
2 понижение реактивности организма
3 дилатация мочеточников за счет гормональной перестройки
5 все указанные изменения
4.23 Лечение апостематозного нефрита требует как правило
1 массивной антибактериальной терапии
2 массивной антибиотикотерапии в сочетании с сульфаниламидами
4 оперативного лечения с массивной антибактериальной терапией
4.24 Морфологическим проявлением карбункула почки является
1 выбухание на поверхности почки
2 некротизированная ткань, клиновидно уходящая в паренхиму
3 инфильтрация капсулы, спаянность ее с паренхимой почки
4 частое вовлечение с паранефральной клетчаткой
5 все указанные проявления
4.25 Наличие пузырно-мочеточникового рефлюкса у детей является
1 обязательным показанием для операции
2 необязательным показанием для операции
3 обязательным показанием для антибактериальной терапии
4 обязательным показанием к операции только у девочек
5 обязательным показанием к операции только у мальчиков
4.26 В этиологии хронического пиелонефрита ведущая роль принадлежит
1 наследственному генетическому фактору
2 вирулентности микроорганизмов
4 нерациональной терапии острого пиелонефрита
4.27 При хроническом пиелонефрите патологоанатомическое исследование постоянно выявляет
1 атрофию эпителия канальцев
2 лимфогисгоцитарную инфильтрацию интерстиция
3 поражение сосудов почек
5 перигломерулярный склероз
4.28 Для выявления бактериурии целесообразно исследование
2 утренней мочи после предварительного опорожнения мочевого пузыря
3 мочи, взятой в любое время суток
5 мочи, полученной после подмывания антисептиком
4.29 Для латентного пиелонефрита обязательным являются
2 повышение температуры тела
5 ни один из указанных симптомов
4.30 Для установления диагноза пиелонефрита наиболее важным является
4 наличие выраженного гидрокаликоза
4.31 Лечение хронического пиелонефрита должно базироваться
2 на данных о состоянии уродинамики
3 на оценке функции почек
4 на всех перечисленных данных
5 для лечения эти данные не нужны
4.32 Для лечения пиелонефрита, вызванного синегнойной палочкой , лучше применить
4.33 Тетрациклиновые препараты могут вызвать у беременных женщин
2 поражение печени и дентальную дисплазию плода
5 ничего из перечисленного
4.34 При лечении пиелонефрита беременных предпочтительней назначение
1 антибиотиков тетрациклинового ряда
4 полусинтетических пенициллинов
5 любого из указанных препаратов
4.35 У больного, страдающего хроническим пиелонефритом и простатитом наиболее целесообразна терапия
5 любым из указанных препаратов
4.36 Для острого интерстициального нефрита в общем анализе мочи наиболее характерны
4.37 К развитию острого интерстициального нефрита наиболее часто приводят
4.38 У больного с продолжительным анамнезом заболевания на фоне массивной протеинурии и высокого артериального давления выявляется быстрое прогрессирование почечной недостаточности. Это наиболее характерно для:
4.39 Стрептококковая инфекция является частой причиной развития
1 острой ревматической лихорадки
3 острого гломерулонефрита
4 геморрагического цистита
4.40 Редкими причинами развития острого гломерулонефрита являются
1 стафилококковой инфекции
3 стрептококковой инфекции
4 инфицирования кишечной палочкой
4.41 Повреждение клубочков под влиянием комплекса антиген-антитело происходит при
1 остром гломерулонефрите стрептококковой этиологии
2 нефрите на фоне острой ревматической лихорадки
4.42 При остром гломерулонефрите стрептококковой этиологии ведущего влияния на повреждение клубочков не оказывают
1 комплексы антиген-антитело
2 антитела, направленные против мембраны стрептококка
4.43 Больному острым гломерулонефритом допустимо выпивать в течение суток 750 мл жидкости при суточном диурезе
4.44 Длительная персистенция мочевого синдрома в клинике острого гломерулонефрита свидетельствует, в первую очередь, о тенденции:
1 к его переходу в хронический
2 к снижению функции почек
3 к формирование нефротического синдрома
4 к развитию хронической почечной недостаточности
4.45 При проведении диспансерного осмотра нефрологического больного нет необходимости в исследовании следующих лабораторных показателей
6 всё перечисленное неверно
4.46 Тщательный контроль за форменными элементами крови необходим при диспансерном наблюдении у больных, получающих лечение
1 антибиотиками группы тетрациклина
3 глюкокортикостероидными гормонами
4.47 Наблюдающаяся только при гиперхолестеринемии гематурия характерна для
1 подострого гломерулонефрита
2 острого гломерулонефрита
3 хронического гломерулонефрита
4.48 Сочетанию гематурии и артериальной гипертензии в клинической классификации гломерулонефрита соответствует понятие
4.49 Этиопатогенетически хронический гломерулонефрит — это заболевание
1 постстрептококковой природы
3 воспалительного характера
4.50 Общим морфологическим признаком мезангиальных нефритов не является
4 всё перечисленное неверно
4.51 Изолированным минимальным нефротическим синдромом наиболее часто клинически проявлется морфологическая форма
1 мезангиокапиллярного нефрита
3 мезангиопролиферативного нефрита
4 мембранозная нефропатия
4.52 Для мезангиопролиферативного гломерулонефрита в наибольшей степени характерны
1 развитие артериальной гипертензии
2 наибольший полиморфизм клиники
3 формирование нефротического синдрома
4.53 Максимально быстрое прогрессированние нефрита не характерно
2 для нефротической формы нефрита
3 для смешанной формы нефрита
4 для гипертонической формы нефрита
5 всё перечисленное неверно
4.54 Постоянного наблюдения за временем свёртывания при хроническом гломерулонефрите требует терапия
1 глюкокортикостероидными гормонами
4.55 Постоянное наблюдение за уровнем лейкоцитов крови требует лечение
1 глюкокортикостероидными гормонами
4.56 Цитостатические препараты не применяются
1 при узелковом периартериите с поражением почек
2 при активном люпус-нефрите
3 при хроническом гломерулонефрите нефротического типа
4 при быстропрогрессируюшем нефрите
5 всё перечисленное неверно
4.57 Показаниями для проведения «пульс»-терапии метипредом не являются
1 высокая степень активности почечного процесса
2 быстропрогрессирующий нефрит
3 криз отторжения трансплантата
4 всё перечисленное неверно
4.58 Назначение стероидов не является абсолютно противопоказанным
1 при нефрите с минимальными изменениями
2 при активном волчаночном нефрите
3 при истинной склеродермической почке
4 при поражении почек при синдроме Вегенера
5 при мезангиопролиферативном нефрите
6 Всё перечисленное верно
4.59 Кишечная палочка является наиболее частым возбудителем
2 хронического пиелонефрита
3 острого гломерулонефрита
4 подострого гломерулонефрита
6 всех указанных заболеваний
4.60 Нарушение пассажа мочи чаще всего способствует возникновению
2 острого гломерулонефрита
5 всех указанныхзаболеваний
4.61 Резким падением артериального давления, уменьшением диуреза, метаболическим ацидозом характеризуется
1 склеродермический почечный криз
2 острая мочекислая нефропатия
3 бактериемический шок при остром пиелонефрите
4. Все перечисленные состояния
5. Ни одно из перечисленных состояний
4.62 Дилатация мочеточников за счет гормональной перестройки является наиболее частой причиной развития
1 пиелонефрита в старческом возрасте
2 пиелонефрита у женщин в постменопаузе
3 пиелонефрита у беременных
4 пиелонефрита на фоне терапии ГКС (глюкокортикостероидами)
5 пиелонефрита на фоне ЗГТ (заместительной гормональной терапии)
4.63 Оперативное лечения с массивной антибактериальной терапией требуется, как правило, для лечения
1 пиелонефрита, вызванного синегнойной палочкой
2 пиелолнефрита, вызванного стафилококком
3 апостематозного нефрита
4 всё перечисленное верно
5 всё перечисленное неверно
4.64 Морфологическим проявлением карбункула почки не является
1 выбухание на поверхности почки
2 некротизированная ткань, клиновидно уходящая в паренхиму
3 инфильтрация капсулы, спаянность ее с паренхимой почки
4 частое вовлечение с паранефральной клетчаткой
5 всё перечисленное не верно
6 всё перечисленное верно
4.65 Наличие пузырно-мочеточникового рефлюкса у детей не является
1 обязательным показанием для операции
2 обязательным показанием для антибактериальной терапии
3 обязательным показанием к операции только у девочек
4 обязательным показанием к операции только у мальчиков
5 всё перечисленное верно
6 всё перечисленное не верно
4.66 Уростазу принадлежит ведущая роль в развитии
1 хронического гломерулонефрита
3 хронического пиелонефрита
4 всем перечисленным состояниям
5 ни одному из перечисленных состояний
4.67 Патологоанатомическое исследование постоянно выявляет лимфогисгоцитарную инфильтрацию интерстиция при
1 хроническом пиелонефрите
2 остром гломерулонефрите
3 хроническом гломерулонефрите
4 мезангиокапиллярном нефрите
5 всех вышеперечисленных состояниях
6 ни одном из вышеперечисленных состояний
4.68 Исследование ночной мочи наиболее целесообразно для
2 выявления нарушений концентрационной функции почек
4.69 Для латентного пиелонефрита не являются обязательными
2 повышение температуры тела
5 ни один из указанных симптомов
4.70 Наличие выраженного гидрокаликоза является важным для установления диагноза
3 интерстициального нефрита
4 ничего из перечисленного
4.71 Лечение хронического пиелонефрита не должно базироваться
2 на данных о состоянии уродинамики
3 на оценке функции почек
4 на всех перечисленных данных
5 всё перечисленное не верно
4.72 Карбенициллин рациональнее применять для лечения пиелонефрита, вызванного
4.73 Поражение печени и дентальную дисплазию плода могут вызвать
1 антибиотики группы пенициллина
2 антибиотики группы макролидов
4 антибиотики группы тетрациклина
4.74 При лечении пиелонефрита беременных нежелательно назначение
1 антибиотиков тетрациклинового ряда
4 полусинтетических пенициллинов
5 всё перечисленное не верно
6 всё перечисленное верно
4.75 У больного, страдающего хроническим пиелонефритом и простатитом не является целесообразной терапия
5 всё перечисленное не верно
6 всё перечисленное верно
4.76 У больного с продолжительным анамнезом заболевания на фоне массивной протеинурии и высокого артериального давления выявляется быстрое прогрессирование почечной недостаточности. Какие заболевания слудет исключить, как менее вероятные:
4.77 Для острого интерстициального нефрита в общем анализе мочи низко специфичны
источник
Комплексное исследование, включающее все необходимые лабораторные маркеры для диагностики острого пиелонефрита, в том числе посев мочи с определением чувствительности к антибиотикам и оценку функции почек.
Анализы при остром пиелонефрите.
Синонимы английские
Pyelonephritis Work up, Laboratory Diagnostics of Acute Pyelonephritis.
Какой биоматериал можно использовать для исследования?
Венозную кровь, разовую порцию мочи, среднюю порцию утренней мочи.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь в течение 24 часов до исследования.
- Не принимать пищу в течение 12 часов до исследования, можно пить чистую негазированную воду.
- Исключить (по согласованию с врачом) прием мочегонных препаратов в течение 48 часов до сбора мочи.
- Полностью исключить (по согласованию с врачом) прием лекарственных препаратов в течение 24 часов перед исследованием.
- Женщинам исследование сбор мочи рекомендуется производить до менструации или через 2-3 дня после её окончания.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Острый пиелонефрит – инфекционно-воспалительное заболевание верхнего отдела мочевыделительной системы, поражающее паренхиму почек и почечную лоханку. Заболевание очень распространено и особенно часто наблюдается у женщин (женщины заболевают пиелонефритом в 5 раз чаще, чем мужчины). В 90 % случаев возбудителем пиелонефрита является грамотрицательная палочка Escherichia coli. При своевременной диагностике и неосложненном течении пиелонефрита прогноз заболевания хороший. С другой стороны, пиелонефрит может прогрессировать в абсцесс почки и сепсис при промедлении в диагностике и лечении.
Острый пиелонефрит имеет специфическую клиническую картину (внезапное начало болезни, лихорадка, дизурия, боль в костовертебральном углу, тошнота и рвота), что помогает в диагностике заболевания. Эти клинические признаки, однако, могут быть выражены слабо, что более характерно для пожилых пациентов и беременных женщин. Так, например, в одном из исследований было показано, что примерно у 30 % пожилых пациентов с острым пиелонефритом отсутствует лихорадка, а у 20 % из этой группы основной проблемой являются симптомы со стороны пищеварительной и дыхательной, а не мочевыделительной системы. Признаки пиелонефрита также удается выявить у трети женщин с симптомами цистита (в этом случае говорят о субклиническом течении пиелонефрита). Таким образом, клинической картины недостаточно для диагностики острого пиелонефрита и необходимы подтверждающие исследования. Лабораторное обследование при пиелонефрите включает в себя:
1. Основные тесты
- Анализ мочи с микроскопией осадка. Анализ включает в себя макроскопическую оценку мочи (цвет, запах, прозрачность), ее физико-химические свойства (относительная плотность, pH, наличие белка, глюкозы) и микроскопическое исследование (наличие лейкоцитов, эпителия, эритроцитов, кристаллов солей). Пиурия (более 5-10 лейкоцитов в поле зрения) наблюдается практически у всех пациентов с острым пиелонефритом. Хотя лейкоцитарные цилиндры могут быть обнаружены и при других состояниях, они очень специфичны для острого пиелонефрита. Как при пиелонефрите, так и при цистите может наблюдаться гематурия.
- Посев мочи на флору с определением чувствительности к антибиотикам. Согласно определению Американского общества инфекционистов (IDSA), диагноз «острый пиелонефрит» подтверждается при получении более 10 000 колониеобразующих единиц (КОЕ)/мм 3 в посеве мочи при наличии соответствующих клинических признаков заболевания. Меньшее количество колоний (от 1000 до 10 000) также должно насторожить врача при подозрении на пиелонефрит у мужчин и беременных женщин. Результат посева мочи положителен у 90 % пациентов с пиелонефритом. Хотя большинство случаев этого заболевания обусловлены инфекцией E. coli, другими возможными возбудителями являются Staphylococcus saprophyticus, Proteus, Klebsiella, Enterococci, Pseudomonas, дрожжевые грибы, а также смешанная флора. У пациентов с сахарным диабетом чаще выявляются Klebsiella, Enterobacter, Clostridium и Candida.
2. Дополнительные тесты:
- Клинический анализ крови, лейкоцитарная формула и СОЭ. Лейкоцитоз и увеличение СОЭ могут косвенно указывать на степень тяжести процесса. У людей с иммуносупрессией (в том числе и пожилых пациентов) выраженный лейкоцитоз может отсутствовать, а при тяжелом (септическом) течении заболевания может наблюдаться лейкопения.
- Креатинин в сыворотке (с определением СКФ). Креатинин – традиционный маркер оценки функции почек, который имеет ограниченное диагностическое значение в настоящее время. Предпочтительным является расчет скорости клубочковой фильтрации (СКФ) на основании концентрации креатинина сыворотки и дополнительных параметров, например пола и возраста. Снижение СКФ свидетельствует о нарушении функции почек, которое, как правило, сопутствует тяжелому течению пиелонефрита или наблюдается при многочисленных рецидивах заболевания.
В большинстве случаев для диагностики острого пиелонефрита достаточно данных этого развернутого лабораторного исследования. Инструментальные тесты (УЗИ, МРТ) показаны только при осложненном течении заболевания. Указанные анализы рекомендуется повторить для контроля лечения заболевания. Контрольный посев мочи на флору проводят через 1-2 недели после окончания антибиотикотерапии. Повторные анализы рекомендуется выполнять с помощью одних и тех же тест-систем, то есть в одной и той же лаборатории.
Для чего используется исследование?
- Для диагностики острого пиелонефрита.
Когда назначается исследование?
- При наличии признаков острого пиелонефрита: острого начала болезни, лихорадки, озноба, дизурии, боли в костовертебральном углу, тошноты и рвоты.
Для каждого показателя, входящего в состав комплекса:
Характерные изменения анализов при остром пиелонефрите:
источник
Органы забрюшинного пространства. Почки и отходящие от них мочеточники окрашены жёлтым
№ 301
* 1 -один правильный ответ
Основная причина острого гломерулонефрита
1)бета-гемолитический стрептококк
2)грибы
3)микобактерии
4)простейшие
! 1
№ 302
* 1 -один правильный ответ
При гломерулонефрите преимущественно поражаются почечные
1)канальцы
2)клубочки
3)лоханки
4)чашечки
! 2
№ 303
* 1 -один правильный ответ
Острый гломерулонефрит чаще возникает в возрасте
1)1-2 лет
2)3-4 лет
3)5-15 лет
4)17-25 лет
! 3
№ 304
* 1 -один правильный ответ
Триада симптомов при остром гломерулонефрите
1)гематурия, отеки, гипертония
2)пиурия, бактериурия, гипертония
3)гематурия, бактериурия, отеки
4)лейкоцитурия, цилиндрурия, отеки
! 1
№ 305
* 1 -один правильный ответ
Анализ мочи при остром гломерулонефрите
1)гематурия, протеинурия, цилиндрурия
2)гематурия, глюкозурия, пиурия
3)лейкоцитурия, протеинурия, цилиндрурия
4)лейкоцитурия, протеинурия, бактериурия
! 1
№ 306
* 1 -один правильный ответ
Отеки на лице, гипертония, моча цвета «мясных помоев» наблюдаются при
1)мочекаменной болезни
2)остром гломерулонефрите
3)остром цистите
4)хроническом пиелонефрите
! 2
№ 307
* 1 -один правильный ответ
Моча цвета «мясных помоев» обусловлена содержанием большого количества
1)белка
2)бактерий
3)лейкоцитов
4)эритроцитов
! 4
№ 308
* 1 -один правильный ответ
При остром гломерулефрите назначают диету №
1)5
2)6
3)7
4)8
! 3
№ 309
* 1 -один правильный ответ
При остром гломерулонефрите в первые дни заболевания
рекомендуют режим
1)строгий постельный
2)постельный
3)полупостельный
4)общий
! 1
№ 310
* 1 -один правильный ответ
Этиотропное лечение при остром гломерулонефрите
1)анальгин
2)дибазол
3)лазикс
4)пенициллин
! 4
№ 311
* 1 -один правильный ответ
Наиболее часто встречается форма хронического гломерулонефрита
1)гипертоническая
2)латентная
3)нефротическая
4)смешанная
! 2
№ 312
* 1 -один правильный ответ
Массивный отек, распространенный на все тело — это
1)анасарка
2)асцит
3)гидроперикард
4)гидроторакс
! 1
№ 313
* 1 -один правильный ответ
Оцените пробу Зимницкого:-дневной диурез — 900 мл, ночной диурез — 300 мл,-колебания относительной плотности мочи 1010-1026 -жидкая часть водно-пищевого рациона составляет 1500 мл
1)нарушение водовыделительной функции
2)нарушение концентрационной функции
3)нарушение водовыделительной и концентрационной функций
4)норма
! 4
№ 314
* 1 -один правильный ответ
При остром гломерулонефрите развивается
1)глюкозурия
2)дизурия
3)олигурия
4)полиурия
! 3
№ 315
* 1 -один правильный ответ
Диспансерное наблюдение лиц, перенесших острый гломерулонефрит, проводится в течение (лет)
1)1
2)2
3)3
4)4
! 2
№ 316
* 1 -один правильный ответ
Основная причина острого пиелонефрита
1)инфекция
2)нерациональное питание
3)переохлаждение
4)стрессы
! 1
№ 317
* 1 -один правильный ответ
При пиелонефрите преимущественно поражаются почечные
1)чашечки
2)канальцы
3)клубочки
4)клубочки и канальцы
! 2
№ 318
* 1 -один правильный ответ
Лихорадка, боль в поясничной области, лейкоцитурия наблюдаются при
1)мочекаменной болезни
2)остром гломерулонефрите
3)остром пиелонефрите
4)хроническом гломерулонефрите
! 3
№ 319
* 1 -один правильный ответ
Анализ мочи при остром пиелонефрите
1)гематурия, протеинурия
2)цилиндрурия, глюкозурия
3)лейкоцитурия, бактериурия
4)протеинурия, глюкозурия
! 3
№ 320
* 1 -один правильный ответ
Бактериурия наблюдается при
1)мочекаменной болезни
2)остром гломерулонефрите
3)остром пиелонефрите
4)хроническом гломерулонефрите
! 3
№ 321
* 1 -один правильный ответ
При остром пиелонефрите рекомендуется суточное
употребление жидкости (в мл)
1)500
2)1000
3)1500
4)2500
! 4
№ 322
* 1 -один правильный ответ
Этиотропное лечение острого пиелонефрита
1)анальгин
2)витамин С
3)фуросемид
4)невиграмон
! 4
№ 323
* 1 -один правильный ответ
При лечении острого пиелонефрита применяют
1)изониазид, димедрол
2)нитроглицерин, корвалол
3)нитроксолин, ампициллин
4)энтеросептол, гепарин
! 3
№ 324
* 1 -один правильный ответ
Фитотерапия при пиелонефрите
1)алтей, душица
2)брусника, медвежьи ушки
3)мята, мать-и-мачеха
4)подорожник, пижма
! 2
№ 325
* 1 -один правильный ответ
Диспансерное наблюдение лиц, перенесших острый пиелонефрит, проводится в течение (лет)
1)1
2)2
3)3
4)4
! 2
№ 326
* 1 -один правильный ответ
Исход хронического пиелонефрита
1)выздоровление
2)хронический гломерулонефрит
3)хронический цистит
4)хроническая почечная недостаточность
! 4
№ 327
* 1 -один правильный ответ
Основная причина острого цистита
1)гиповитаминоз
2)инфекция
3)переохлаждение
4)стрессы
! 2
№ 328
* 1 -один правильный ответ
Клинические симптомы острого цистита
1)отеки, гипертония,
2)боль в поясничной области, лихорадка
3)боль в поясничной области, макрогематурия
4)лихорадка, рези при мочеиспускании
! 4
№ 329
* 1 -один правильный ответ
Щелочная реакция мочи наблюдается при
1)остром гломерулонефрите
2)остром пиелонефрите
3)хроническом гломерулонефрите
4)остром цистите
! 4
№ 330
* 1 -один правильный ответ
Этиотропная терапия при остром цистите
1)анальгетики
2)витамины
3)диуретики
4)уроантисептики
! 4
№ 331
* 1 -один правильный ответ
Приступ сильной боли в пояснице с иррадиацией по ходу мочеточника в паховую область наблюдается при
1)гломерулонефрите
2)пиелонефрите
3)цистите
4)мочекаменной болезни
! 4
№ 332
* 1 -один правильный ответ
При почечной колике в моче наблюдается
1)макрогематурия
2)лейкоцитурия
3)глюкозурия
4)бактериурия
! 1
№ 333
* 1 -один правильный ответ
При почечной колике боль иррадиирует
1)под правую лопатку
2)под левую лопатку
3)в правое плечо
4)в паховую область
! 4
№ 334
* 1 -один правильный ответ
Рентгенологическое контрастное исследование почек и мочевыводящих путей — это
1)ирригоскопия
2)томография
3)хромоцистоскопия
4)экскреторная урография
! 4
№ 335
* 1 -один правильный ответ
Температура воды горячей ванны составляет (в градусах Цельсия)
1)34-36
2)37-39
3)40-42
4)50-60
! 3
№ 336
* 1 -один правильный ответ
Горячая ванна показана при
1)желудочном кровотечении
2)кишечной колике
3)печеночной колике
4)почечной колике
! 4
№ 337
* 1 -один правильный ответ
Неотложная помощь при почечной колике
1)атропин, баралгин
2)дибазол, папаверин
3)кордиамин, кофеин
4)инсулин, глюкоза
! 1
№ 338
* 1 -один правильный ответ
Хроническая почечная недостаточность развивается при хроническом
1)гломерулонефрите
2)гепатите
3)панкреатите
4)цистите
! 1
№ 339
* 1 -один правильный ответ
При ХПН наблюдается
1)тахикардия, экзофтальм
2)снижение температуры и АД
3)тошнота, рвота
4)рези при мочеиспускании, боли в животе
! 3
№ 340
* 1 -один правильный ответ
При ХПН происходит
1)атрофия канальцев
2)воспаление канальцев
3)атрофия клубочков
4)воспаление клубочков
! 3
№ 341
* 1 -один правильный ответ
Колебание относительной плотности мочи 1010-1012 в
пробе Зимницкого — это
1)гипоизостенурия
2)никтурия
3)полиурия
4)протеинурия
! 1
№ 342
* 1 -один правильный ответ
При ХПН в анализе крови отмечается
1)увеличение белка
2)увеличение креатинина
3)уменьшение креатинина
4)уменьшение холестерина
! 2
№ 343
* 1 -один правильный ответ
При начальной стадии ХПН развивается
1)полиурия, гипоизостенурия
2)макрогематурия, цилиндрурия
3)лейкоцитурия, бактериурия
4)полиурия, глюкозурия
! 1
№ 344
* 1 -один правильный ответ
Повышение уровня азотистых шлаков в крови — это
1)гиперпротеинемия
2)гиперхолестеринемия
3)гипербилирубинемия
4)уремия
!
№ 345
* 1 -один правильный ответ
При уремической коме в выдыхаемом воздухе отмечается запах
1)аммиака
2)алкоголя
3)ацетона
4)тухлых яиц
! 1
№ 346
* 1 -один правильный ответ
Азотистые шлаки в организме образуются при распаде
1)белков
2)витаминов
3)жиров
4)углеводов
! 1
№ 347
* 1 -один правильный ответ
Азотистые шлаки — это
1)альбумины, глобулины
2)билирубин, холестерин
3)креатинин, мочевина
4)глюкоза, липопротеиды
! 3
№ 348
* 1 -один правильный ответ
При ХПН в диете ограничивают
1)белки
2)витамины
3)жиры
4)углеводы
! 1
№ 349
* 1 -один правильный ответ
При уремии применяют
1)банки
2)горчичники
3)горячие ванны
4)очистительную клизму
! 4
№ 350
* 1 -один правильный ответ
Оцените пробу Зимницкого:- дневной диурез — 300 мл, ночной диурез — 300 мл,- колебания относительной плотности мочи 1009-1012,- жидкая часть водно-пищевого рациона 1200 мл
1)норма
2)нарушение водовыделительной функции
3)нарушение концентрационной функции
4)нарушение водовыделительной и концентрационной функции
! 4
источник
1. Основная причина острого гломерулонефрита:
а) бета-гемолитический стрептококк
2. При гломерулонефрите преимущественно поражаются почечные:
3. Острый гломерулонефрит возникает после ангины через:
4. Приоритетные проблемы пациента при остром гломерулонефрите:
б) повышенная утомляемость, лихорадка
в) снижение работоспособности и аппетита
5. Отеки почечного происхождения появляются:
6. Ранним проявлением развивающихся скрытых отеков является:
г) увеличение массы тела и уменьшение суточного диуреза
7. При остром гломерулонефрите моча имеет цвет:
8. Моча цвета «мясных помоев» обусловлена содержанием большого количества:
9. У пациента с острым гломерулонефритом медсестра обнаруживает:
10. Мочу для общего клинического анализа медсестра должна доставить в лабораторию в течение:
11. Для сбора мочи на общий анализ медсестра должна обеспечить пациента:
12. Суточный диурез у пациента с острым гломерулонефритом составил 400 мл – это:
13. Количество мочи, которое медсестра отправляет в лабораторию для проведения общего анализа (в миллилитрах):
14. Изменения в общем анализе мочи у пациента с острым гломерулонефритом:
а) гематурия, протеинурия, цилиндрурия
б) гематурия, глюкозурия, цилиндрурия
в) лейкоцитурия, протеинурия, цилиндрурия
г) лейкоцитурия, протеинурия, бактериурия
15. При хроническом гломерулонефрите с выраженной азотемией назначают диету:
а) основной вариант стандартной
б) вариант с пониженным количеством белка
в) вариант с пониженной калорийностью
г) вариант с повышенным количеством белка
16. При остром гломерулонефрите постельный режим назначают:
а) до нормализации температуры тела
б) до исчезновения боли в поясничной области
в) до нормализации анализов мочи
г) до исчезновения отеков и нормализации АД
17. Анализ мочи по методу Нечипоренко проводится для определения в единице объема:
18. Для проведения анализа мочи по методу Нечипоренко медсестра отправляет в лабораторию:
а) 50 мл свежевыделенной теплой мочи
б) 100-200 мл из суточного количества
г) 3-5 мл из средней порции
19. Для проведения анализа мочи по методу Зимницкого медсестра готовит пациенту:
20. Для оценки функционального состояния почек медсестра готовит пациента к проведению анализа мочи:
21. При проведении анализа мочи по методу Зимницкого определяют:
г) количество, относительная плотность мочи
22. Для проведения анализа по методу Зимницкого:
а) необходимо подмываться 8 раз в сутки
б) необходимо подмываться утром и вечером
в) необходимо тщательно подмываться утром р-ром фурацилина
г) в подмывании нет необходимости
23. Основной синдром при остром гломерулонефрите:
24. Диспансерное наблюдение лиц, перенесших острый гломерулонефрит, проводится в течение:
25. При пиелонефрите преимущественно поражаются почечные:
26. При остром пиелонефрите медсестра рекомендует пациенту суточное употребление жидкости (в миллилитрах):
27. Диспансерное наблюдение лиц, перенесших острый пиелонефрит, проводится в течение:
28. Почечную колику могут спровоцировать:
29. При почечной колике возможна:
30. Зависимое сестринское вмешательство при почечной колике – введение:
31. Подготовка пациента к рентгенологическому исследованию почек:
а) накануне вечером — проба на переносимость препарата
б) клизма накануне вечером и утром в день исследования
в) клизма накануне вечером и утром в день исследования, проба на переносимость препарата за 15 мин. до исследования
32. В диагностике мочекаменной болезни приоритетное значение имеет:
а) физическое исследование
б) лабораторные исследования
в) эндоскопические исследования
г) ультразвуковое исследование
33. При хронической почечной недостаточности происходит:
34. При хронической почечной недостаточности у пациента наблюдаются:
б) снижение температуры и АД
г) желтуха, «сосудистые звездочки»
35. Колебание относительной плотности мочи 1009-1011 в пробе Зимницкого:
36. При хронической почечной недостаточности в биохимическом анализе крови отмечается:
37. При начальной стадии хронической почечной недостаточности развивается:
а) макрогематурия, цилиндрурия
б) лейкоцитурия, бактериурия
г) полиурия, гипоизостенурия
39. Азотистые шлаки образуются в организме при распаде:
40. При уремии в крови отмечается:
а) повышение азотистых шлаков
б) понижение азотистых шлаков
в) повышение липопротеидов
41. При хронической почечной недостаточности в диете ограничивают:
42. При хронической почечной недостаточности на уменьшение ацидоза тканей направлено введение:
43. При уходе за пациентами в состоянии уремии медсестра применяет:
источник
1. Основной этиологический фактор острого гломерулонефрита:
а) β-гемолитический стрептококк группы А +
б) клебсиелла
в) синегнойная палочка
2. В какой срок после перенесенной инфекции развивается острый гломерулонефрит:
а) 3-4 дня
б) 10-12 дней +
в) месяц
3. Возрастная группа наиболее подвержена заболеванию острым гломерулонефритом:
а) до 2 лет
б) период менопаузы
в) с 2-летнего возраста до 40 лет +
4. Какие диетические мероприятия показаны при остром гломерулонефрите:
а) ограничение хлорида натрия до 1,5 г/сут +
б) повышение потребления К+-содержащих продуктов
в) увеличение количества потребляемой жидкости
5. Главным признаком нефротического синдрома является:
а) гематурия
б) цилиндрурия
в) протеинурия +
6. Какой признак является наиболее ранним при амилоидозе:
а) цилиндрурия
б) протеинурия +
в) лейкоцитурия
7. Лечение больных амилоидозом препаратами аминохинолонового ряда показано:
а) на поздних стадиях
б) независимо от стадии заболевания
в) на ранних стадиях +
8. Максимально активный нефрит при хроническом гломерулонефрите диагностируют при наличии:
а) длительно персистирующего острого нефритического синдромат +
б) стойкой высокой артериальной гипертензии
в) массивной эритроцитурии с умеренной протеинурией
9. Длительность лечения при хроническом гломерулонефрите составляет:
а) 6 месяцев
б) несколько недель
в) от 6 месяцев до 2 лет +
10. С какой частотой хронический гломерулонефрит развивается как исход острого гломерулонефрита:
а) в 60-70%
б) в 10-20% +
в) в 80-90%
11. Каким типом иммунологических реакций чаще чем в 75-80%, случаев обусловлено повреждение клубочков при хроническом гломерулонефрите:
а) появлением в клубочках иммунных комплексов +
б) выработкой антител к базальной мембране клубочков
в) появлением антител к тубулярной базальной мембране
12. При каком морфологическом типе хронического гломерулонефрита не обнаруживают изменения структур при светооптическом исследовании:
а) мезангиопролиферативном
б) минимальных изменений клубочков +
в) мезангиокапиллярном
13. Какой из клинических вариантов хронического гломерулонефрита является самым частым:
а) латентный +
б) гипертонический
в) нефротический
14. Какая протеинурия характерна для хронического гломерулонефрита:
а) протеинурия переполнения
б) тубулярная
в) гломерулярная +
15. Какой вариант хронического гломерулонефрита может не сопровождаться развитием хронической почечной недостаточности:
а) гематурический +
б) нефротический
в) гипертонический
16. Какая проба позволяет выявить снижение клубочковой фильтрации при хроническом гломерулонефрите:
а) проба Амбюрж
б) проба Реберга – Тареева +
в) проба по Нечипоренко
17. Какой из вариантов хронического гломерулонефрита часто проявляется рецидивирующим остронефритическим синдромом:
а) мезангиопролиферативный
б) минимальные изменения клубочков
в) мезангиокапиллярный +
18. При каком морфологическом варианте хронического гломерулонефрита наиболее показаны кортикостероиды:
а) фокальном сегментарном гломерулосклерозе
б) мезангиокапиллярном
в) минимальных изменений клубочков +
19. Изменение биохимических показателей при хронической почечной недостаточности:
а) гипербилирубинемия
б) гиперальбуминемия
в) гиперкреатининемия +
20. Уровень клубочковой фильтрации, характерный для терминальной стадии хронической почечной недостаточности:
а) 40 мл/мин
б) 5 мл/мин +
в) 30 мл/мин
21. От чего зависит темная и желтоватая окраска кожи при хронической почечной недостаточности:
а) от нарушения выделения урохромов +
б) от повышения непрямого билирубина
в) от повышения прямого билирубина
22. Какой должна быть калорийность суточного рациона, назначаемого больному с хронической почечной недостаточностью, чтобы предотвратить распад собственного белка:
а) 1200-1800 ккал
б) 2500-3000 ккал +
в) 2200-2500 ккал
23. Какая группа антибиотиков чаще вызывает острую почечную недостаточность:
а) цефалоспорины
б) пенициллины
в) аминогликозиды +
24. Основные признаки, указывающие на явления гипергидрации при острой почечной недостаточности:
а) снижение ионов калия в плазме крови
б) снижение ионов натрия в плазме крови +
в) повышение ионов натрия в плазме крови
25. Уровень мочевины, при котором проводят гемодиализ:
а) 15 ммоль/л
б) 18 ммоль/л
в) 24 ммоль/л +
26. Допустимое количество белка в суточной моче составляет:
а) 500 мг
б) 150 мг +
в) 50 мг
27. Для качественной оценки лейкоцитурии можно использовать:
а) лейкоцитарную формулу мочи +
б) анализ мочи по методу Нечипоренко
в) анализ мочи по Зимницкому
28. Щелочная реакция мочи может быть обусловлена:
а) употреблением преимущественно жирной пищи
б) значительной лейкоцитурией и бактериурией
в) употреблением большого количества соли +
29. Лейкоцитурия наиболее характерный симптом при:
а) пиелонефрите +
б) нефролитиазе
в) гломерулонефрите
30. Высокая относительная плотность мочи (1030 и выше) характерна для:
а) несахарного диабета
б) сахарного диабета +
в) хронического нефрита
источник
Органы забрюшинного пространства. Почки и отходящие от них мочеточники окрашены жёлтым
№ 301
* 1 -один правильный ответ
Основная причина острого гломерулонефрита
1)бета-гемолитический стрептококк
2)грибы
3)микобактерии
4)простейшие
! 1
№ 302
* 1 -один правильный ответ
При гломерулонефрите преимущественно поражаются почечные
1)канальцы
2)клубочки
3)лоханки
4)чашечки
! 2
№ 303
* 1 -один правильный ответ
Острый гломерулонефрит чаще возникает в возрасте
1)1-2 лет
2)3-4 лет
3)5-15 лет
4)17-25 лет
! 3
№ 304
* 1 -один правильный ответ
Триада симптомов при остром гломерулонефрите
1)гематурия, отеки, гипертония
2)пиурия, бактериурия, гипертония
3)гематурия, бактериурия, отеки
4)лейкоцитурия, цилиндрурия, отеки
! 1
№ 305
* 1 -один правильный ответ
Анализ мочи при остром гломерулонефрите
1)гематурия, протеинурия, цилиндрурия
2)гематурия, глюкозурия, пиурия
3)лейкоцитурия, протеинурия, цилиндрурия
4)лейкоцитурия, протеинурия, бактериурия
! 1
№ 306
* 1 -один правильный ответ
Отеки на лице, гипертония, моча цвета «мясных помоев» наблюдаются при
1)мочекаменной болезни
2)остром гломерулонефрите
3)остром цистите
4)хроническом пиелонефрите
! 2
№ 307
* 1 -один правильный ответ
Моча цвета «мясных помоев» обусловлена содержанием большого количества
1)белка
2)бактерий
3)лейкоцитов
4)эритроцитов
! 4
№ 308
* 1 -один правильный ответ
При остром гломерулефрите назначают диету №
1)5
2)6
3)7
4)8
! 3
№ 309
* 1 -один правильный ответ
При остром гломерулонефрите в первые дни заболевания
рекомендуют режим
1)строгий постельный
2)постельный
3)полупостельный
4)общий
! 1
№ 310
* 1 -один правильный ответ
Этиотропное лечение при остром гломерулонефрите
1)анальгин
2)дибазол
3)лазикс
4)пенициллин
! 4
№ 311
* 1 -один правильный ответ
Наиболее часто встречается форма хронического гломерулонефрита
1)гипертоническая
2)латентная
3)нефротическая
4)смешанная
! 2
№ 312
* 1 -один правильный ответ
Массивный отек, распространенный на все тело — это
1)анасарка
2)асцит
3)гидроперикард
4)гидроторакс
! 1
№ 313
* 1 -один правильный ответ
Оцените пробу Зимницкого:-дневной диурез — 900 мл, ночной диурез — 300 мл,-колебания относительной плотности мочи 1010-1026 -жидкая часть водно-пищевого рациона составляет 1500 мл
1)нарушение водовыделительной функции
2)нарушение концентрационной функции
3)нарушение водовыделительной и концентрационной функций
4)норма
! 4
№ 314
* 1 -один правильный ответ
При остром гломерулонефрите развивается
1)глюкозурия
2)дизурия
3)олигурия
4)полиурия
! 3
№ 315
* 1 -один правильный ответ
Диспансерное наблюдение лиц, перенесших острый гломерулонефрит, проводится в течение (лет)
1)1
2)2
3)3
4)4
! 2
№ 316
* 1 -один правильный ответ
Основная причина острого пиелонефрита
1)инфекция
2)нерациональное питание
3)переохлаждение
4)стрессы
! 1
№ 317
* 1 -один правильный ответ
При пиелонефрите преимущественно поражаются почечные
1)чашечки
2)канальцы
3)клубочки
4)клубочки и канальцы
! 2
№ 318
* 1 -один правильный ответ
Лихорадка, боль в поясничной области, лейкоцитурия наблюдаются при
1)мочекаменной болезни
2)остром гломерулонефрите
3)остром пиелонефрите
4)хроническом гломерулонефрите
! 3
№ 319
* 1 -один правильный ответ
Анализ мочи при остром пиелонефрите
1)гематурия, протеинурия
2)цилиндрурия, глюкозурия
3)лейкоцитурия, бактериурия
4)протеинурия, глюкозурия
! 3
№ 320
* 1 -один правильный ответ
Бактериурия наблюдается при
1)мочекаменной болезни
2)остром гломерулонефрите
3)остром пиелонефрите
4)хроническом гломерулонефрите
! 3
№ 321
* 1 -один правильный ответ
При остром пиелонефрите рекомендуется суточное
употребление жидкости (в мл)
1)500
2)1000
3)1500
4)2500
! 4
№ 322
* 1 -один правильный ответ
Этиотропное лечение острого пиелонефрита
1)анальгин
2)витамин С
3)фуросемид
4)невиграмон
! 4
№ 323
* 1 -один правильный ответ
При лечении острого пиелонефрита применяют
1)изониазид, димедрол
2)нитроглицерин, корвалол
3)нитроксолин, ампициллин
4)энтеросептол, гепарин
! 3
№ 324
* 1 -один правильный ответ
Фитотерапия при пиелонефрите
1)алтей, душица
2)брусника, медвежьи ушки
3)мята, мать-и-мачеха
4)подорожник, пижма
! 2
№ 325
* 1 -один правильный ответ
Диспансерное наблюдение лиц, перенесших острый пиелонефрит, проводится в течение (лет)
1)1
2)2
3)3
4)4
! 2
№ 326
* 1 -один правильный ответ
Исход хронического пиелонефрита
1)выздоровление
2)хронический гломерулонефрит
3)хронический цистит
4)хроническая почечная недостаточность
! 4
№ 327
* 1 -один правильный ответ
Основная причина острого цистита
1)гиповитаминоз
2)инфекция
3)переохлаждение
4)стрессы
! 2
№ 328
* 1 -один правильный ответ
Клинические симптомы острого цистита
1)отеки, гипертония,
2)боль в поясничной области, лихорадка
3)боль в поясничной области, макрогематурия
4)лихорадка, рези при мочеиспускании
! 4
№ 329
* 1 -один правильный ответ
Щелочная реакция мочи наблюдается при
1)остром гломерулонефрите
2)остром пиелонефрите
3)хроническом гломерулонефрите
4)остром цистите
! 4
№ 330
* 1 -один правильный ответ
Этиотропная терапия при остром цистите
1)анальгетики
2)витамины
3)диуретики
4)уроантисептики
! 4
№ 331
* 1 -один правильный ответ
Приступ сильной боли в пояснице с иррадиацией по ходу мочеточника в паховую область наблюдается при
1)гломерулонефрите
2)пиелонефрите
3)цистите
4)мочекаменной болезни
! 4
№ 332
* 1 -один правильный ответ
При почечной колике в моче наблюдается
1)макрогематурия
2)лейкоцитурия
3)глюкозурия
4)бактериурия
! 1
№ 333
* 1 -один правильный ответ
При почечной колике боль иррадиирует
1)под правую лопатку
2)под левую лопатку
3)в правое плечо
4)в паховую область
! 4
№ 334
* 1 -один правильный ответ
Рентгенологическое контрастное исследование почек и мочевыводящих путей — это
1)ирригоскопия
2)томография
3)хромоцистоскопия
4)экскреторная урография
! 4
№ 335
* 1 -один правильный ответ
Температура воды горячей ванны составляет (в градусах Цельсия)
1)34-36
2)37-39
3)40-42
4)50-60
! 3
№ 336
* 1 -один правильный ответ
Горячая ванна показана при
1)желудочном кровотечении
2)кишечной колике
3)печеночной колике
4)почечной колике
! 4
№ 337
* 1 -один правильный ответ
Неотложная помощь при почечной колике
1)атропин, баралгин
2)дибазол, папаверин
3)кордиамин, кофеин
4)инсулин, глюкоза
! 1
№ 338
* 1 -один правильный ответ
Хроническая почечная недостаточность развивается при хроническом
1)гломерулонефрите
2)гепатите
3)панкреатите
4)цистите
! 1
№ 339
* 1 -один правильный ответ
При ХПН наблюдается
1)тахикардия, экзофтальм
2)снижение температуры и АД
3)тошнота, рвота
4)рези при мочеиспускании, боли в животе
! 3
№ 340
* 1 -один правильный ответ
При ХПН происходит
1)атрофия канальцев
2)воспаление канальцев
3)атрофия клубочков
4)воспаление клубочков
! 3
№ 341
* 1 -один правильный ответ
Колебание относительной плотности мочи 1010-1012 в
пробе Зимницкого — это
1)гипоизостенурия
2)никтурия
3)полиурия
4)протеинурия
! 1
№ 342
* 1 -один правильный ответ
При ХПН в анализе крови отмечается
1)увеличение белка
2)увеличение креатинина
3)уменьшение креатинина
4)уменьшение холестерина
! 2
№ 343
* 1 -один правильный ответ
При начальной стадии ХПН развивается
1)полиурия, гипоизостенурия
2)макрогематурия, цилиндрурия
3)лейкоцитурия, бактериурия
4)полиурия, глюкозурия
! 1
№ 344
* 1 -один правильный ответ
Повышение уровня азотистых шлаков в крови — это
1)гиперпротеинемия
2)гиперхолестеринемия
3)гипербилирубинемия
4)уремия
!
№ 345
* 1 -один правильный ответ
При уремической коме в выдыхаемом воздухе отмечается запах
1)аммиака
2)алкоголя
3)ацетона
4)тухлых яиц
! 1
№ 346
* 1 -один правильный ответ
Азотистые шлаки в организме образуются при распаде
1)белков
2)витаминов
3)жиров
4)углеводов
! 1
№ 347
* 1 -один правильный ответ
Азотистые шлаки — это
1)альбумины, глобулины
2)билирубин, холестерин
3)креатинин, мочевина
4)глюкоза, липопротеиды
! 3
№ 348
* 1 -один правильный ответ
При ХПН в диете ограничивают
1)белки
2)витамины
3)жиры
4)углеводы
! 1
№ 349
* 1 -один правильный ответ
При уремии применяют
1)банки
2)горчичники
3)горячие ванны
4)очистительную клизму
! 4
№ 350
* 1 -один правильный ответ
Оцените пробу Зимницкого:- дневной диурез — 300 мл, ночной диурез — 300 мл,- колебания относительной плотности мочи 1009-1012,- жидкая часть водно-пищевого рациона 1200 мл
1)норма
2)нарушение водовыделительной функции
3)нарушение концентрационной функции
4)нарушение водовыделительной и концентрационной функции
! 4
Тест мочи при пиелонефрите — это важный клинический анализ, который определяет уровень количества лейкоцитов в моче и выявляет положительные результаты при пробах по Амбюрже, Альмейду-Нечипоренко, Каковскому-Аддису. Следует оговориться, что не всегда прослеживается прямая взаимосвязь между клиническими симптомами пиелонефрита, степенью тяжести поражения чашечно-лоханочной системы и количеством лейкоцитов в моче. Порой тяжелая степень лейкоцитурии, чаще у представительниц слабого пола, протекает почти бессимптомно. Женщина абсолютно не чувствует признаков болезни и продолжает вести обычный образ жизни, а посредством лабораторного теста мочи выявляется значительное повышение числ лейкоцитов, порой тяготеющее к 100. В таких случаях отсутствия анамнеза пиелонефрита, врач должен первым делом исключить гинекологические воспаления.
При пиелонефрите изменяется относительная плотность или удельный вес мочи, которая также определяется в результате лабораторного теста. Самым достоверным способом определения удельного веса мочи на сегодняшний день остается тест по Земницкому, который проводят, определяя относительную плотность мочи, собранной за восемь приемов в течение 24 часов.
Хронический пиелонефрит в период обострения вызывает характерное понижение относительной плотности мочи больного, которое возвращается к нормальным показателям во время ремиссии. Тревожным знаком является повторное снижение показателей относительной плотности, которое определяется в обычных тестах мочи, проводимых однократно. Если удельный вес падет ниже 1,01, речь может идти о хронической форме пиелонефрита.
Данный клинический тест мочи проводится для определения наличия истинной бактериурии. Для анализа берется средняя порция мочи пациента, полученная путем свободного мочеиспускания. Явным показателем развития инфекции является сто тысяч микробных тел и более того на один мл мочи.
Для определения типа возбудителя неспецифического воспаления мочевыводящих путей и выбора эффективных методов лечения пиелонефрита и конкретных лекарственных препаратов, врач назначает посев мочи.
- Для того, чтобы подтвердить либо опровергнуть диагноз «хронический пиелонефрит» на стадии ремиссии, когда клиническая картина не ясна, назначить провокационные преднизалоновые или пирогеналовые тесты, которые стимулируют яркую вспышку симптомов лейкотурии и проявление патологической флоры.
- Кроме повышенного числа лейкоцитов, лабораторный тест мочи пациента позволяет выяснить при хронической форме пиелонефрита активные лейкоциты и клетки Штернгеймера-Мальбина. В некоторых случаях по итогам анализа регистрируется протеинурия более 1 г/л, но чаще она бывает ничтожно малой либо не выявляется вообще.
- Показатель рН мочи пациента является немаловажным для диагностики патологий мочевыводящих путей, так как при аномальном функционировании системы и наличии активной патологической флоры, он сдвигается в сторону повышенной кислотности.
- Достоверная этиологическая диагностика пиелонефрита, которая позволяет составить первое впечатление о характере возбудителя болезни, облегчается специальным исследованием – окраской мочи по Граму.
Для того чтобы результат лабораторных тестов был достоверным, следует узнать, как правильно подготовиться к сдаче анализа мочи.
Интенсивность развития патологий почек влияет на клинические проявления воспаления в органе – пиелонефрита. Воспалительным процессом обусловливается появление очагов инфильтрации, некроза, но они формируются с разной скоростью у различных пациентов. Наблюдаются случаи, когда патологические процессы не дают выраженной симптоматики. Это угрожает здоровью пациента, так как запущенное заболевание может привести к необратимым последствиям, вплоть до потери функции одной или обеих почек. В таких условиях пиелонефрит диагностируется при проведении общего медосмотра или в период лечения других болезней. В первую очередь пиелонефрит выявляется по изменениям показателей крови и мочи.
Анализы при пиелонефрите назначаются немедленно для выяснения степени патологических изменений и определении соответствующего курса лечения. Виды исследований:
- Анализ крови (биохимический, общий). Определят степень развития воспаления.
- Анализ мочи (общий). Важнейшее лабораторное исследование, выясняющее присутствие лейкоцитов, болезнетворных бактерий, осадков.
- Метод Нечипоренко. Применяется с целью выявления скрытого воспалительного процесса.
- По Зимницкому. Позволяет провести дифференциальную диагностику при почечных патологиях, определить плотность мочи, суточный объем.
- На стерильность. Необходимо для выбора наиболее эффективных медикаментов, так как выявляется, на какие из ни реагирует патогенная флора.
При пиелонефрите клиника заболевания анализами отчасти может быть определена в отношении степени тяжести, так как между изменениями показателей и интенсивностью воспалительного процесса существует прямая связь.
Кровь при патологических изменениях в организме меняет быстро свои показатели.
Анализ крови при пиелонефрите показатели имеет следующие, позволяющие заподозрить болезнь:
- Повышается количество лейкоцитов, образуются новые лейкоцитарные формы.
- Снижается общий уровень белка.
- Уменьшается гемоглобин и число эритроцитов.
- Растет уровень мочевой кислоты.
- Увеличивается уровень гамма-глобулинов и альфа-глобулинов.
- Повышается СОЭ.
Важно: анализ крови при пиелонефрите является вспомогательным и не позволяет поставить точный диагноз, он может свидетельствовать о наличии инфекционного воспалительного процесса.
Анализ мочи при пиелонефрите является определяющим и позволяет выявить четкую клиническую картину. Любая патология почек немедленно отражается на урине изменением ее характеристик.
Важно: только врач знает, как определить пиелонефрит по анализу мочи, проанализировать эффективность назначенного лечения, скорректировать его при необходимости и вовремя предупредить развитие осложнений.
Заболевание имеет различные формы течения (острую, хроническую, может быть поражена одна почка или обе). Поэтому показатели мочи при пиелонефрите имеют значительный разброс, не позволяющий дать однозначные параметры. Врачи первоначально обращают внимание на общий анализ мочи при пиелонефрите, который имеет характерные отклонения при всех формах болезни.
Взятый у пациента анализ мочи при пиелонефрите показатели, указывающие на наличие заболевания, имеет с отклонениями от нормы в таких направлениях:
- Повышенное число лейкоцитов (15 в поле зрения и более).
- Присутствие гиалиновых цилиндров (если цилиндры зернистые, состояние пациента тяжелое).
- Кровь в моче (микрогематурия).
- Белок в моче при пиелонефрите наблюдается не всегда. Могут быть следы белка – примерно 2 процента. Его присутствие помогает поставить правильный диагноз (выявить гломерулонефрит или пиелонефрит).
- Показатель рН снижается, а значит, растет кислотность. Это указывает на наличие болезнетворных бактерий.
- Если с уриной происходит выделение гноя, появляется мутность, мочевой осадок будет гнойным.
- Эпителиальные клетки (как правило, почечные) увеличивают свое количество, особенно при начинающемся заболевании. Постепенно, с развитием заболевания и заполнением гноем почечных лоханок, их число уменьшается.
- Снижается удельный вес урины (плотность).
- Цвет мочи при пиелонефрите чаще всего становится бледным. При увеличении количества гноя она может потемнеть.
Важно: при хроническом, вялом течении заболевания показатели урины могут укладываться в пределы нормы, тогда назначают дополнительные исследования.
Для подтверждения диагноза могут быть проведены анализы:
- исследование Аддис-Каковского позволяет определить число цилиндров, лейкоцитов, эритроцитов в суточной урине;
- метод Нечипоренко – то же самое в одном миллилитре, способ Амбюрже – в объеме урины за одну минуту;
- проба Грисса определяет присутствие бактерий и их численность;
- исследование Гедхольта выявляет повышенный уровень лейкоцитов при скрытом течении заболевания.
Исследуемая различными способами моча при пиелонефрите в результате поможет определить различные формы заболевания.
Сдача общего анализа крови из пальца происходит без предварительных условий. Биохимическая проба из вены берется с целью выявления повышенной концентрации глобулиновых белков. Для обеспечения точности исследования пациенту необходимо:
- Перед сдачей крови не принимать пищу минимум 10 ч. Поэтому забор крови назначают утром.
- Не принимать алкогольные напитки накануне процедуры за 2-3 дня.
- Постараться не заниматься тяжелым физическим трудом и избегать нервной нагрузки и стрессов.
Мероприятия, обеспечивающие достоверность результата при сдаче урины:
- Баночка должна быть стерильной.
- Не использовать накануне мочегонные средства.
- Исключить перед сдачей употребление спиртосодержащих напитков, ярких овощей, жирных продуктов, солений.
- Не забывать о гигиене органов мочеиспускания.
Требования к различным видам исследований:
- Для общего анализа урина собирается утром после пробуждения (до 100 миллилитров).
- По Нечипоренко. Средняя утренняя порция урины сдается в баночке, на которой указывается время.
- На стерильность. Время сдачи не важно, но перерыв между последним и предыдущим мочеотделением не должен быть более 3 ч. Емкость для сбора используется лабораторная.
Полученные данные анализируются врачом в тесном сочетании с анамнезом, клиническими проявлениями болезни, другими обследованиями.
Комплексное исследование, включающее все необходимые лабораторные маркеры для диагностики острого пиелонефрита, в том числе посев мочи с определением чувствительности к антибиотикам и оценку функции почек.
Анализы при остром пиелонефрите.
Синонимы английские
Pyelonephritis Work up, Laboratory Diagnostics of Acute Pyelonephritis.
Какой биоматериал можно использовать для исследования?
Венозную кровь, разовую порцию мочи, среднюю порцию утренней мочи.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь в течение 24 часов до исследования.
- Не принимать пищу в течение 12 часов до исследования, можно пить чистую негазированную воду.
- Исключить (по согласованию с врачом) прием мочегонных препаратов в течение 48 часов до сбора мочи.
- Полностью исключить (по согласованию с врачом) прием лекарственных препаратов в течение 24 часов перед исследованием.
- Женщинам исследование сбор мочи рекомендуется производить до менструации или через 2-3 дня после её окончания.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Острый пиелонефрит – инфекционно-воспалительное заболевание верхнего отдела мочевыделительной системы, поражающее паренхиму почек и почечную лоханку. Заболевание очень распространено и особенно часто наблюдается у женщин (женщины заболевают пиелонефритом в 5 раз чаще, чем мужчины). В 90 % случаев возбудителем пиелонефрита является грамотрицательная палочка Escherichia coli. При своевременной диагностике и неосложненном течении пиелонефрита прогноз заболевания хороший. С другой стороны, пиелонефрит может прогрессировать в абсцесс почки и сепсис при промедлении в диагностике и лечении.
Острый пиелонефрит имеет специфическую клиническую картину (внезапное начало болезни, лихорадка, дизурия, боль в костовертебральном углу, тошнота и рвота), что помогает в диагностике заболевания. Эти клинические признаки, однако, могут быть выражены слабо, что более характерно для пожилых пациентов и беременных женщин. Так, например, в одном из исследований было показано, что примерно у 30 % пожилых пациентов с острым пиелонефритом отсутствует лихорадка, а у 20 % из этой группы основной проблемой являются симптомы со стороны пищеварительной и дыхательной, а не мочевыделительной системы. Признаки пиелонефрита также удается выявить у трети женщин с симптомами цистита (в этом случае говорят о субклиническом течении пиелонефрита). Таким образом, клинической картины недостаточно для диагностики острого пиелонефрита и необходимы подтверждающие исследования. Лабораторное обследование при пиелонефрите включает в себя:
1. Основные тесты
- Анализ мочи с микроскопией осадка. Анализ включает в себя макроскопическую оценку мочи (цвет, запах, прозрачность), ее физико-химические свойства (относительная плотность, pH, наличие белка, глюкозы) и микроскопическое исследование (наличие лейкоцитов, эпителия, эритроцитов, кристаллов солей). Пиурия (более 5-10 лейкоцитов в поле зрения) наблюдается практически у всех пациентов с острым пиелонефритом. Хотя лейкоцитарные цилиндры могут быть обнаружены и при других состояниях, они очень специфичны для острого пиелонефрита. Как при пиелонефрите, так и при цистите может наблюдаться гематурия.
- Посев мочи на флору с определением чувствительности к антибиотикам. Согласно определению Американского общества инфекционистов (IDSA), диагноз «острый пиелонефрит» подтверждается при получении более 10 000 колониеобразующих единиц (КОЕ)/мм 3 в посеве мочи при наличии соответствующих клинических признаков заболевания. Меньшее количество колоний (от 1000 до 10 000) также должно насторожить врача при подозрении на пиелонефрит у мужчин и беременных женщин. Результат посева мочи положителен у 90 % пациентов с пиелонефритом. Хотя большинство случаев этого заболевания обусловлены инфекцией E. coli, другими возможными возбудителями являются Staphylococcus saprophyticus, Proteus, Klebsiella, Enterococci, Pseudomonas, дрожжевые грибы, а также смешанная флора. У пациентов с сахарным диабетом чаще выявляются Klebsiella, Enterobacter, Clostridium и Candida.
2. Дополнительные тесты:
- Клинический анализ крови, лейкоцитарная формула и СОЭ. Лейкоцитоз и увеличение СОЭ могут косвенно указывать на степень тяжести процесса. У людей с иммуносупрессией (в том числе и пожилых пациентов) выраженный лейкоцитоз может отсутствовать, а при тяжелом (септическом) течении заболевания может наблюдаться лейкопения.
- Креатинин в сыворотке (с определением СКФ). Креатинин – традиционный маркер оценки функции почек, который имеет ограниченное диагностическое значение в настоящее время. Предпочтительным является расчет скорости клубочковой фильтрации (СКФ) на основании концентрации креатинина сыворотки и дополнительных параметров, например пола и возраста. Снижение СКФ свидетельствует о нарушении функции почек, которое, как правило, сопутствует тяжелому течению пиелонефрита или наблюдается при многочисленных рецидивах заболевания.
В большинстве случаев для диагностики острого пиелонефрита достаточно данных этого развернутого лабораторного исследования. Инструментальные тесты (УЗИ, МРТ) показаны только при осложненном течении заболевания. Указанные анализы рекомендуется повторить для контроля лечения заболевания. Контрольный посев мочи на флору проводят через 1-2 недели после окончания антибиотикотерапии. Повторные анализы рекомендуется выполнять с помощью одних и тех же тест-систем, то есть в одной и той же лаборатории.
Для чего используется исследование?
- Для диагностики острого пиелонефрита.
Когда назначается исследование?
- При наличии признаков острого пиелонефрита: острого начала болезни, лихорадки, озноба, дизурии, боли в костовертебральном углу, тошноты и рвоты.
Для каждого показателя, входящего в состав комплекса:
Характерные изменения анализов при остром пиелонефрите:
Болезни почек в настоящее время — частый вид патологии, встречающийся у взрослых и детей. Острое и хроническое воспаление — пиелонефрит — серьёзная проблема, при несвоевременном лечении приводящая к потере трудоспособности и инвалидности. Важная задача для врача в этой ситуации — вовремя распознать заболевание и предпринять соответствующие действия. Лабораторные анализы мочи в разных модификациях несут много полезной информации.
Воспаление представляет собой фактически универсальный патологический процесс в организме человека. Часто его мишенью является ткань чашек и лоханок почки, являющаяся началом мочевыводящих путей. В большинстве случаев эта ситуация обусловлена размножением болезнетворных микроорганизмов.
При пиелонефрите воспаляется ткань лоханок и чашек почки
На всем протяжении болезни в почках происходит борьба между бактериями и иммунной системой организма. При этом в большом количестве гибнут микроорганизмы и специальные клетки крови — лейкоциты, после чего они выводятся наружу вместе с мочой.
Кроме того, на фоне воспаления бактерии и лейкоциты склеиваются, забивая просвет специальных трубок — канальцев почки. В итоге получившаяся слипшаяся масса под названием «цилиндр» выводится с мочой. При пиелонефрите увеличивается количество кристаллических веществ — солей мочевой, щавелевой и фосфорной кислоты. Они становятся основным компонентом осадка мочи.
Моча — достоверное отражение всех процессов, происходящих в организме, в том числе воспаления в почках. Её исследование — основной компонент диагностики острой и хронической форм пиелонефрита. Простота и информативность — основные преимущества анализов в этой ситуации.
Воспалительный процесс в почках существенно меняет свойства мочи
Для получения мочи нет необходимости прокалывать кожу, как при заборе крови из сосудистого русла. Это обстоятельство чрезвычайно удобно, поскольку пациент может самостоятельно собрать материал для исследования и доставить в лабораторию. Ребёнок, даже новорождённый, прекрасно перенесёт эту процедуру.
Подготовка к исследованию мочи при пиелонефрите не требует сложных манипуляций. Для получения верных показателей достаточно соблюсти следующие правила:
- накануне исследования исключить из рациона красящие продукты (свёклу, морковь, напитки с искусственными красителями);
- не применять лекарственные препараты, окрашивающие мочу: сульфаниламиды (Бисептол), нитрофурантоины (Фурадонин, Фуразолидон);
Ёмкости для сбора мочи на анализ можно купить в аптеке
Если пациент по какой-то причине не может самостоятельно собрать материал для исследования в силу возраста или состояния здоровья, медицинский персонал может сделать это при помощи тонкой силиконовой трубки (катетера), введённой в мочевой пузырь через уретру (мочеиспускательный канал). Часто подобная методика применяется при необходимости выполнить посев на стерильность и чувствительность к антибиотикам.
Мочевой катетер используется для взятия мочи на анализ
Врач лабораторной диагностики, получивший для исследования собранную мочу, определяет целый ряд показателей, представляющих большую ценность для диагностики острой и хронической форм пиелонефрита.
В первую очередь оценивается цвет мочи. Воспаление, развивающееся в ткани чашек и лоханок почки, оказывает существенное влияние на этот параметр. Если в норме моча соломенно-жёлтая из-за содержания красящего вещества урохрома, то при заболевании, вызванном микробами, она приобретает насыщенный жёлтый цвет. Прозрачность мочи при пиелонефрите существенно понижается из-за большого содержания бактерий, лейкоцитов и солей.
Цвет мочи при пиелонефрите отличается от нормального
Удельный вес мочи — чрезвычайно важный параметр. В анализе он представлен в цифровом виде. В обычных условиях он ненамного отличается от единицы — плотности чистой воды. В утренней порции удельный вес обычно колеблется в пределах от 1020 до 1030 единиц. При пиелонефрите эта цифра может достигать 1040 и более вследствие большого содержания бактерий, лейкоцитов и солей.
Удельный вес мочи при пиелонефрите существенно возрастает
Кислотность мочи — важное свойство. Определяется довольно просто — по изменению цвета специальной тест-полоски. В норме реакция мочи слабокислая, что отражается цифрами водородного показателя от четырёх до семи. При пиелонефрите она может быть слабощелочной или щелочной. Водородный показатель при этом превышает семь единиц.
Кислотность мочи определяется при помощи тест-полоски
Белок — ещё одна важнейшая составляющая общего анализа мочи. В нормальных условиях его количество настолько мало, что никаким методом не определяется. Однако допустимо содержание белка в моче не более 0,33 грамма в литре. При пиелонефрите содержание белка увеличивается, однако цифры не достигают очень больших значений.
Определение количества лейкоцитов в моче — один из основных этапов анализа. С этой целью моча изучается под микроскопом. В нормальных условиях белых клеток крови в моче или нет совсем, или их количество невелико — примерно 1–2 в одном поле зрения. При пиелонефрите лейкоцитов в моче содержится очень много. При микроскопии они могут занимать все поля зрения и даже не поддаваться поштучному подсчёту.
Количество лейкоцитов в моче при пиелонефрите увеличивается
При исследовании мочи под микроскопом среди белых клеток специалист может отмечать наличие красных — эритроцитов. Они, как и лейкоциты, представляют собой компоненты крови. При пиелонефрите они могут появляться при наличии камней в почках, царапающих слизистую оболочку мочевыводящих путей. Само воспаление чашек и лоханок почки не является причиной появления крови в моче.
Эритроциты в моче — характерный признак наличия камней в почках
Наличие цилиндров в моче — ещё один важный показатель. Как правило, при микроскопии можно достоверно установить их тип. При пиелонефрите специалисты отмечают наличие в моче цилиндров, состоящих из лейкоцитов и бактерий. Последние также хорошо видны под микроскопом, причём врач может ориентировочно указать их количество.
При пиелонефрите специалисты отмечают наличие в моче цилиндров, состоящих из лейкоцитов и бактерий
Мочевой осадок при пиелонефрите содержит соли — вещества, напоминающие под микроскопом кристаллы различной формы. Они являются продуктами обмена веществ — белков, жиров, билирубина. Последний образуется в печени из разрушенных красных клеток крови и частично попадает в мочу. При воспалении, особенно протекающем на фоне камней в мочевыводящих путях, количество солей существенно возрастает.
При пиелонефрите количество солей в моче существенно возрастает
| Показатель | Норма | Воспалительный процесс в почках |
| Общее количество лейкоцитов | Не более 1–2 лейкоцитов в поле зрения | Более 2 лейкоцитов в поле зрения |
| Удельный вес | 1012–1025 единиц | Более 1025 единиц |
| Прозрачность | Прозрачная | Мутная |
| Бактерии | Отсутствуют | Присутствуют |
| Цилиндры | Отсутствуют | Присутствуют |
| Реакция | Слабокислая | Слабощелочная или щелочная |
| Белок | Не более 0,33 г/л | Более 0,33 г/л |
| Эритроциты | Не более 1 в поле зрения | Более 1 в поле зрения |
Проба Нечипоренко является лабораторным методом анализа мочи, при котором возможно с большой точностью установить количество трёх основных показателей — лейкоцитов, эритроцитов, цилиндров. Для этой цели используется средняя часть утренней порции. В этом исследовании определяется число лейкоцитов, цилиндров и эритроцитов, содержащихся в одном миллилитре мочи.
Результат анализа представляет собой совокупность трёх цифр. Количество лейкоцитов в обычных условиях не превышает двух тысяч, эритроцитов содержится вдвое меньше, цилиндров — не больше 20. При пиелонефрите эти показатели существенно увеличиваются.
Модификацией пробы Нечипоренко являются ещё два метода — исследования мочи по Амбурже и Аддис-Каковскому. В первом случае количество лейкоцитов, эритроцитов и цилиндров устанавливается за минуту, при этом в лабораторию доставляется порция мочи, полученная за три часа. Изменения в анализе по Амбурже при пиелонефрите аналогичны тем, которые определяются по методу Нечипоренко. Для пробы Аддис-Каковского собирается моча в течение суток. Количество лейкоцитов, эритроцитов и цилиндров при этом выражается в миллионах и сотнях тысяч. Как и в предыдущих двух случаях, содержание этих элементов при воспалении в почках существенно увеличивается.
| Показатель | Норма | Воспалительный процесс в почках |
| Количество лейкоцитов, эритроцитов и цилиндров в 1 миллилитре мочи (по Нечипоренко) |
|
|
| Количество лейкоцитов и цилиндров, выделяемых с мочой за 1 минуту (по Амбурже) |
|
|
| Количество лейкоцитов и цилиндров, выделяемых с мочой за 1 сутки (по Аддис-Каковскому) |
|
|
При диагностике пиелонефрита врачу чрезвычайно важно установить, имеются ли в организме пациента нарушения в работе почек по выведению вредных веществ, вызванные болезнью. Для этой цели используется ещё один специфический анализ мочи — проба Зимницкого.
Основная работа почек — фильтровать кровь и выводить вредные вещества из организма
В этом случае сбор мочи производится в течение суток. Последние делятся на восемь равных промежутков времени по три часа. В каждый из них вся моча собирается в одну ёмкость. Восемь собранных порций доставляются в лабораторию.
Оценка функции почек при этом основывается на выяснении их способности концентрировать мочу. С этой целью специалист определяет удельный вес мочи поочерёдно во всех восьми ёмкостях. В обычных условиях плотность в ночных порциях ниже, чем в дневных. Количество мочи, собранной за день, существенно превышает таковое, полученное за ночь. При наличии противоположной закономерности врач приходит к выводу о снижении способности почек выполнять свою работу вследствие болезни.
Пиелонефрит — серьёзное заболевание почек. Своевременная диагностика — залог успешного лечения воспалительного процесса. Лабораторное исследование мочи даёт врачу существенную информацию об активности болезни, степени ее выраженности, работе почек. Однако для установления верного диагноза пациенту необходимо под контролем специалиста пройти полноценное обследование.
источник