- Боль в животе
- Боль в крестце
- Боль в пояснице
- Головная боль
- Головокружение
- Недержание мочи ночью
- Неприятный запах мочи
- Общая отечность
- Озноб
- Отставание в физическом развитии
- Пенка на моче
- Плач во время мочеиспускания
- Повышенная температура
- Помутнение мочи
- Потеря сознания
- Частое мочеиспускание
- Чувство распирания в пояснице
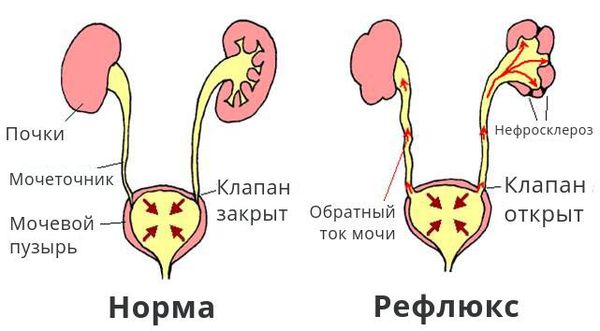
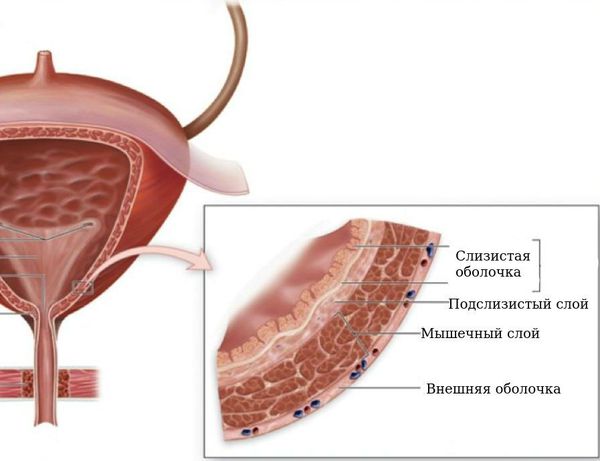
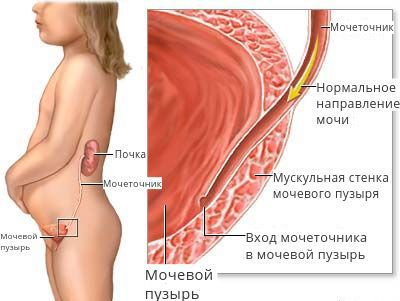
Пузырно-мочеточниковый рефлюкс – представляет собой довольно распространённое явление, которое в подавляющем большинстве случаев диагностируется у детей и заключается в том, что происходит обратный заброс урины из мочевого пузыря в почку. В норме этого происходить не должно, поскольку между этими органами есть сфинктер, не позволяющий урине вытекать обратно в мочеточник.
Заболевание может быть как первичным, так и вторичным, соответственно, что и этиологические факторы будут отличаться. Наиболее часто патология возникает на фоне аномалий строения мочеточника и нарушении функционирования органов мочевыделительной системы.
Самым характерным клиническим признаком недуга является изменение консистенции мочи, что будет дополняться болевым синдромом, повышением температуры и артериального давления.
Чтобы поставить правильный диагноз клиницисту необходимо ознакомиться с результатами широкого спектра лабораторно-инструментальных обследований пациента. Помимо этого, значение имеют мероприятия первичной диагностики.
Лечение состоит в выполнении хирургической операции, до и после которой применяют консервативные методики терапии.
Международная классификация заболеваний выделяет для такой патологии собственное значение – код МКБ-10 – N 13.7.
Предрасполагающие факторы развития подобного недуга будут несколько отличаться для врождённого и приобретённого пузырно-мочеточникового рефлюкса.
В первом случае формирование ПМР обуславливается:
- стойким расхождением краев мочеточника;
- анатомически неправильным расположением устьев этого органа, т. е. некорректным вхождением мочеточника в мочевой пузырь;
- укороченным подслизистым туннелем во внутрипузырном отделе;
- удвоением мочеточника;
- наличием врождённого дивертикула, который локализуется возле устья мочеточника.
Вторичной разновидности патологии способствует протекание иных недугов со стороны мочевыделительной системы. Это означает, что вторая категория причин может быть представлена:
- циститом;
- синдромом гиперактивного мочевого пузыря;
- клапаном, который перекрывает просвет мочеиспускательного канала;
- аденомой простаты, что является доброкачественным новообразованием предстательной железы у представителей мужского пола;
- стриктурой мочеиспускательного канала;
- склерозом шейки мочевого пузыря;
- сужением наружного отверстия канала мочеиспускания;
- детрузорно-сфинктерной дискоординацией;
- уменьшением объёмов мочевого пузыря;
- перенесёнными ранее врачебными вмешательствами в области треугольника Льето.
Также стоит выделить факторы риска, повышающие вероятность формирования такой болезни:
- отягощённая наследственность;
- травмирование спинного мозга;
- злокачественные или доброкачественные новообразования спинного мозга или с локализацией в области малого таза;
- врождённые аномалии, негативно влияющие на спинной мозг, в частности, расщепление позвоночника.
Помимо того, что выделяют первичный и вторичный пузырно-мочеточниковый рефлюкс у детей и взрослых подобная патология имеет несколько других разновидностей. Первая из них предполагает разделение болезни на:
- пассивный – характеризуется тем, что процесс обратного заброса урины в почку из мочевого пузыря происходит не только во время опорожнения этого органа, но и в периоды, когда этого не происходит;
- активный – обратный ток мочи протекает только во время совершения акта мочеиспускания;
- пассивно-активный рефлюкс.
Также выделяют пять стадий протекания такого заболевания:
- первая – обратный заброс происходит только в тазовую область мочеточника;
- вторая – патологический процесс наблюдается на протяжении всей выделительной системы мочеточника и почки;
- третья – отличается тем, что объёмы мочеточника остаются неизменными, а обратный ток происходит в выделительную систему почки. Это происходит потому, что чашечно-лоханочная система значительно расширена;
- четвёртая – из-за обратного заброса урины происходит значительное расширение мочеточника и чашечно-лоханочной системы;
- пятая – характерно истончение той зоны почки, которая вырабатывает урину, отчего нарушается её нормальное функционирование.
В зависимости от времени возникновения существуют следующие виды болезни:
- транзиторный – это означает, что обратный заброс мочи носит периодический характер и возникает на фоне обострения иных патологий органов, входящих в состав мочевыделительной системы;
- постоянный.
По тяжести расстройства почечной функции существуют такие степени пузырно-мочеточникового рефлюкса:
- умеренная – выражается в снижении нормальной работы почек на 30%;
- средняя – отличается тем, что почечная функция снижена на 60%;
- высокая – снижение функционирования этого органа превышает больше 60%.
Последняя классификация делит недуг по количеству вовлечённых в патологию мочеточников. Таким образом, болезнь бывает односторонней и двусторонней. Это означает, что в первом случае рефлюкс происходит в один мочеточник, а во втором наблюдается рефлюкс в обе почки.
Специфических клинических проявлений подобное расстройство не имеет, поскольку признаки, выражающиеся на фоне обратного заброса мочи из мочевого пузыря в почку, могут присутствовать при протекании иных заболеваний мочевыделительной системы.
Тем не менее основные симптомы пузырно-мочеточникового рефлюкса представлены:
- болевым синдромом, локализующимся в зоне поясницы или крестца, и появляется сразу же после опорожнения мочевого пузыря;
- постоянным ноющим чувством распирания в поясничном отделе;
- повышением кровяного давления;
- изменением консистенции и оттенка мочи – зачастую она становится пенистой и мутной, а также может приобретать цвет «мясных помоев» и сопровождаться неприятным запахом;
- возрастанием температуры и сильным ознобом;
- повышенной подверженностью к отёкам;
- постоянными головными болями;
- учащёнными позывами к посещению туалетной комнаты для опорожнения;
- сильными головокружениями;
- приступами потери сознания – наблюдается крайне редко.
Вышеуказанные симптомы характерны для пузырно-мочеточникового рефлюкса у взрослых, а для детей отличительной особенностью клинической картины будет появление:
- болей, локализующихся в животе, а не в зоне поясницы, как у взрослых;
- энуреза, т. е. недержания мочи во сне – зачастую возобновляется у детей, которые уже научились удерживать мочу во время сна;
- беспричинного повышения температуры, что не будет сопровождаться клиническими признаками инфицирования верхних дыхательных путей – сюда стоит отнести заложенность носа, кашель, насморк и изменение тембра голоса;
- сильного плача, реже крика во время процесса мочеиспускания – целесообразно относить такой симптом к младенцам;
- отставания в физическом развитии – это проявление, которое возникает у ребёнка на фоне нарушения нормальной работы любого внутреннего органа, в этом случае, мочевого пузыря и почек.
Как было указано выше, подобное патологическое состояние не имеет специфической симптоматики, именно это обуславливает осуществление в процессе диагностики широкого спектра лабораторно-инструментальных обследований. Однако им должны предшествовать мероприятия, выполняемые лично урологом. К ним можно отнести:
- анализ истории болезни и жизненного анамнеза не только пациента, но и его ближайших родственников – для установления возможной причины, повлиявшей на развитие недуга;
- тщательный физикальный осмотр, направленный на пальпацию нижней части передней стенки брюшной полости и почек. Сюда также стоит отнести измерение АД;
- детальный опрос больного или его родителей – для составления полной картины протекания болезни и определения степени выраженности симптоматики.
Лабораторная диагностика пузырно-мочеточникового рефлюкса предусматривает осуществление:
- общеклинического анализа мочи – для установления количества эритроцитов и лейкоцитов, концентрации белка и глюкозы;
- общего анализа крови – при этом обращают внимание на СОЭ, уровень лейкоцитов и эритроцитов;
- биохимии крови.
Наиболее ценными в процессе установления правильного диагноза считаются следующие инструментальные диагностические мероприятия:
- нефросцинтиграфия – пациенту вводят безопасное радиоактивное вещество и при помощи специального устройства следят за тем, как почки его выводят;
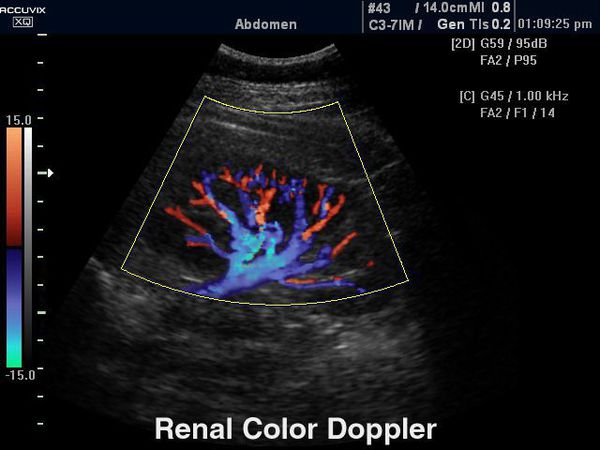
- УЗИ почек – для оценивания их размеров и расположения. Помимо этого, такая процедура поможет выявить двухсторонний рефлюкс;
- экскреторная урография – представляет собой рентгенографию с применением контрастного вещества;
- КУДИ – для определения функционирования нижних мочевых путей;
- урофлоуметрия – для оценивания скорости потока урины;
- цистоскопия – для осмотра внутренней поверхности и слизистой оболочки мочевого пузыря и устьев мочеточника;
- микционная цистоуретрография.
Основная тактика терапии подобного заболевания заключается в проведении хирургической операции, однако на этапе подготовки к вмешательству и в послеоперационном периоде используются такие консервативные методы лечения:
- соблюдение щадящего рациона – заключается в том, чтобы свести к минимуму потребление соли, до 3 грамм в сутки, уменьшить потребление жирных блюд и белковой пищи, а также обогатить меню овощами, фруктами и крупами;
- приём медикаментов, понижающих АД;
- использование антибактериальных веществ;
- программа принудительного мочеиспускания – пациенту нужно каждые два часа опорожнять мочевой пузырь в независимости от желания;
- периодическая катеризация – при этом выпускание мочи выполняется через мочевой катетер;
- физиотерапевтические процедуры, в частности электрофорез.
Показаниями к оперативному лечению выступают:
- неэффективность вышеуказанных методов терапии;
- понижение функционирования почек больше чем на 30%;
- протекание 3 или 4 стадии рефлюкса;
- пороки устья мочеточника у ребёнка или взрослого;
- повторяющийся пиелонефрит.
Хирургическое лечение выполняется несколькими видами операций:
- уретероцистонеостомия – предполагает формирование нового устья мочеточника;
- внедрение в подслизистый слой мочевого пузыря биоимплантов, которыми могут выступать силикон или коллаген, тефлон или специальный гель. Такая тактика терапии может применяться только при 1 и 2 стадии течения патологии.
Игнорирование симптоматики или несвоевременно начатое лечение может привести к развитию:
- гидронефроза;
- пиелонефрита как острой, так и хронической формы;
- формирования конкрементов в мочевом пузыре;
- кровоизлияния из мочевыделительных путей;
- атрофии почки;
- вазоренальной артериальной гипертензии;
- почечной недостаточности хронического течения.
Для снижения вероятности развития подобного заболевания необходимо придерживаться таких несложных правил:
- на ранних стадиях развития заниматься лечением любых патологий мочевыделительной системы;
- снижение суточного объёма потребления соли;
- избегать травмирования спинного мозга и области малого таза;
- несколько раз в год проходить полное обследование в медицинском учреждении.
Ранняя диагностика и вовремя начатая комплексная терапия обеспечивает положительный результат терапевтических мероприятий. Развитие осложнений в значительной степени ухудшает прогноз.
источник
Что такое пузырно-мочеточниковый рефлюкс? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаевой Елены Петровны, нефролога со стажем в 18 лет.
Пузырно—мочеточниковый рефлюкс (ПМР, ПМЛР) – патологический процесс ретроградного (обратного) заброса мочи из мочевого пузыря в верхние мочевые пути (мочеточник, лоханку, чашечки). Это происходит из-за несостоятельности клапанного механизма уретеро-везикального соустья (УВС) [7] .
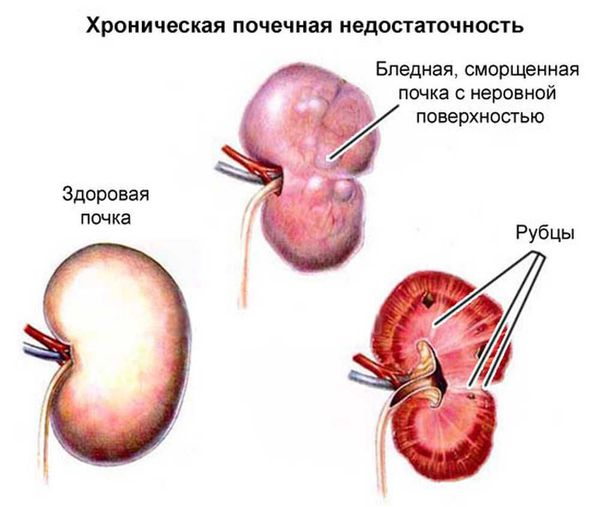
Обратный ток мочи впоследствии приводит к рефлюкс-нефропатии (нефросклерозу, фиброзу). Суть патологии в том, что структурно-функциональные единицы почки (нефроны) погибают и их замещает соединительная ткань. В результате почки уплотняются, сморщиваются, уменьшаются в размерах и перестают выполнять свои функции, вплоть до развития терминальной почечной недостаточности.
Это наиболее часто встречающийся вид обструктивной уропатиии (нарушения нормального оттока мочи) у детей. Выявляется в 70 % случаев в возрасте до 1 года, у 25 % детей от 1 до 3 лет, у 15 % — от 4 до 12 лет. В старшем возрасте данное патологическое состояние встречается редко (в 5 % случаев), однако последствия его не менее разрушительны [9] .
ПМР у детского населения чаще всего является результатом врождённой аномалии развития анатомических образований (мочеточников, УВС), вовлечённых в процесс физиологической динамики мочи. В этом случае рефлюкс считается первичным и иногда сочетается с другими пороками органов мочевой системы.
Напоминаем, что мышечные структуры в стенке мочеточника появляются на 15-20 неделе, а возможные дестриктуры в области пузырно-мочеточникового соустья формируются на 21-24 неделе. Это происходит в результате патологических воздействий разнообразных факторов: генетических, экзогенных (внешних), эндогенных (внутренних) или смешанных [13] .
Наследование порока уретеро-везикального соустья с вязано с одиночным или несколькими генами. С вероятностью 50-70 % патология проявляется у детей, рождённых от родителей, имеющих ПМР. Данный факт свидетельствует о доминантной природе гена. Риск наследования, по сведениям разных авторов, имеют от 30 до 50 % близнецов [4] [6] .
Нарушение резервуарной и эвакуаторной функции мочевого пузыря (нейрогенная дисфункция мочевого пузыря — НДМП), сопровождающееся повышением внутрипузырного давления, является достаточно частой причиной появления пузырно-мочеточникового рефлюкса у детей и взрослых.
Иногда патологическая уродинамика с забросом мочи в вышележащие отделы мочевого тракта возникает вследствие аномалий развития других органов. В частности причиной могут стать дефекты развития спинного мозга, как изолированные, так и в сочетании с вариантами spina bifida aperta et occulta (неполным заращением позвоночных дужек). Например, расщепление спинного мозга или новообразования центральной нервной системы (липомы спинного мозга) [1] .
Длительный инфекционно-воспалительный процесс в нижних мочевых путях может спровоцировать структурные нарушения клапанного аппарата уретеро-везикального соустья , что в конечном итоге приведёт к формированию ретроградного тока мочи.
Причиной ПМР могут стать врождённые аномалии развития органов мочевой системы:
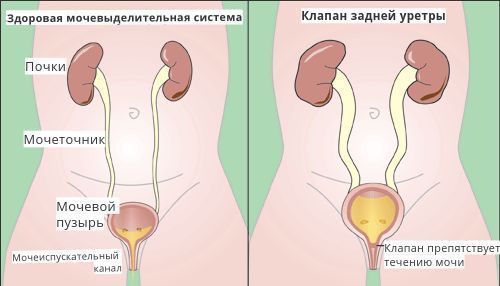
- клапан задней уретры — складки слизистой оболочки, препятствующие течению мочи в мочеиспускательном канале;
- удвоение почки и мочеточника;
- дивертикул мочевого пузыря — мешковидное углубление в стенке мочевого пузыря;
- уретероцеле — кистозное расширение дистального отдела мочеточника [12] .
Также пузырно-мочеточниковый рефлюкс может выступить в составе серьёзных генетических синдромов:
- болезнь Гиршпрунга — врождённый порок развития толстого кишечника, заключается в отсутствии нервных клеток в стенке кишки;
- синдром Эйлерса — Данлоса (гиперэластичность кожи) — генетическая патология соединительной ткани, вызванная дефектом в синтезе коллагена, и др. [4] .
У взрослых пациентов затруднённый поток мочи с последующим забросом её в вышележащие отделы мочевыделительного тракта является результатом множества причин:
- доброкачественное образование предстательной железы у мужчин;
- сужение внутреннего или наружного просвета мочеиспускательного канала;
- склероз (рубцевание) шейки мочевого пузыря, в том числе вследствие длительного воспалительного процесса;
- детрузорно-сфинктерная диссинергия — нарушение процессов сокращения и расслабления мочевого пузыря;
- нейрогенная дисфункция мочевого пузыря;
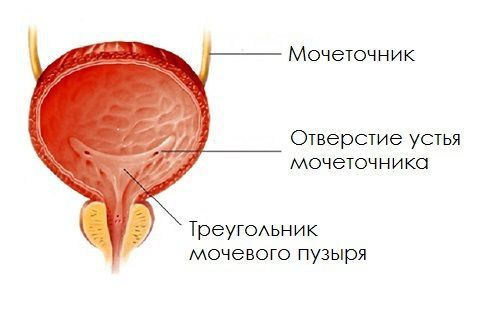
- перенесённые оперативные и другие инвазивные диагностические или лечебные вмешательства в области мочепузырного треугольника (треугольника Льето, Trigonum vesicae);
- новообразования в области малого таза, нарушающие естественный процесс опорожнения мочевого пузыря с повышением давления в его полости.
Независимо от возраста ПМР может с тать последствием травмы спинного мозга, либо органов малого таза с развитием дисфункции нижних мочевыводящих путей [14] .
Наиболее вероятными признаками пузырно-мочеточникового рефлюкса являются эпизоды повышения температуры, чаще до фебрильных цифр (от 38 до 39 °С), без установленной причины. При этом объективный осмотр пациента не выявляет каких-либо признаков инфекционного процесса. Однако коварство рассматриваемого патологического состояния заключается в его способности маскироваться под другие заболевания, либо в некоторых случаях протекать бессимптомно. В таких случаях своевременная диагностика затруднена, что увеличивает вероятность и скорость развития нефросклероза.
У детей, поражённых инфекцией мочевыводящих путей, пузырно-мочеточниковый рефлюкс обнаруживается примерно в 25-40 % случаев [5] . Атака острого пиелонефрита часто является первым клиническим проявлением рефлюкса у большинства больных. При этом отмечаются повышение температуры, боли в животе, пояснице, признаки интоксикации, изменение визуальных физических свойств мочи, расстройства стула. Чем младше ребёнок, тем выразительнее общие симптомы: у новорождённых наблюдается синдром интоксикации с поражением головного мозга, а выраженное беспокойство может выступать эквивалентом боли. В анализах мочи повышается количество лейкоцитов, белка. В гемограмме определяются лейкоцитоз (повышение числа лейкоцитов), ускорение СОЭ (скорости оседания эритроцитов).
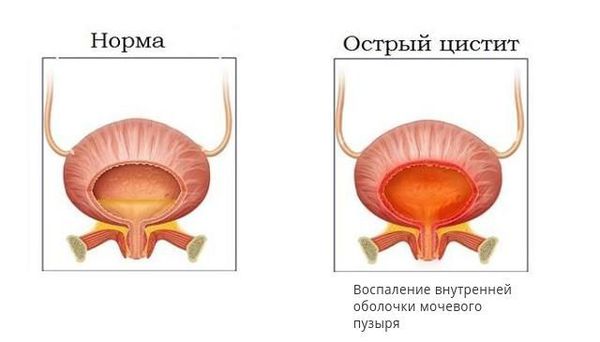
Клиника острого цистита также является «тревожным звонком» в пользу возможного рефлюкса. При этом самыми характерными оказываются симптомы расстройства процесса мочеиспускания: поллакиурия (учащённое мочеиспускание), олигакиурия (редкие мочеиспускания), странгурия (болезненность при произвольном извержении мочи), ложные позывы к акту мочеиспускания, чувство неполного опорожнения мочевого пузыря и др. Вместе с этим происходит изменение мочевого осадка, для которого характерно повышение количества лейкоцитов и эритроцитов и особенно капля алой крови в конце акта мочеиспускания.
Ещё до постановки диагноза больные нередко обращают внимание на помутнение мочи, неприятный запах, изменение консистенции. В первую очередь это свидетельствует о наличии инфекции мочевыводящих путей, осложнившей пузырно-мочеточниковый рефлюкс. Среди изолированных нарушений акта мочеиспускания особенное значение придают двух-, трёхфазным мочеиспусканиям, которые являются результатом истечения мочи, скопившейся в вышележащих отделах мочевыделительной системы при активном рефлюксе. Иногда единственным признаком заболевания может выступить непроизвольное мочеиспускание в ночное время, появившиеся случаи дневного недержания, либо неудержания мочи в сочетании с мочевым синдромом (изменением объёма, состава и структуры мочи) или без него.
Повторные случаи инфекции мочевой системы неустановленной локализации, бессимптомная бактериурия (повышенное содержание бактерий в моче) также позволяют заподозрить пузырно-мочеточниковый рефлюкс. А иногда могут быть его единственным проявлением, что, несомненно, диктует необходимость наблюдения за пациентом.
Нередко допустить наличие ПМР позволяет длительный постоянный, либо повторяющийся болевой синдром. Дети старшего возраста и взрослые, как правило, жалуются на боли в поясничной области, самостоятельные и после мочеиспускания. Боль также может локализоваться в крестце, а у пациентов раннего дошкольного возраста — в животе. При этом не представляется возможным связать её возникновение с приёмом пищи или актом дефекации, что исключает болезни желудочно-кишечного тракта.
Некоторые клинические признаки: пастозность (отёчность) лица, отёки на ногах, периодическое или постоянное повышение артериального давления, астения, остеопороз и др., к сожалению, иногда являются первыми проявлениями болезни. Также они свидетельствуют о латентном хроническом пиелонефрите, разрастании соединительной ткани с образованием рубцов (фиброзировании почек/рефлюкс-нефропатии) и хронической почечной недостаточности.
В некоторых случаях в результате длительного субклинического инфекционно-воспалительного процесса в мочевыделительной системе с развитием рефлюкс-нефропатии и почечной недостаточности выявляется задержка физического развития. Это может стать отправным критерием для дальнейшей диагностики и выявления дополнительных симптомов пузырно-мочеточникового рефлюкса. Клинико-лабораторные признаки анемии без обнаружения её причин и стойкости к стандартной терапии также могут указывать на длительно-существующий ретроградный ток мочи с развитием воспаления и выраженного нарушения почечных функций.
Формирование физиологически полноценного пузырно-мочеточникового соустья с достаточным количеством мышечных и элластических структур начинается с эмбрионального периода развития и заканчивается в школьном возрасте. К 9-14 годам снаружи от циркулярного слоя начинает формироваться третий слой из продольных пучков гладкомышечных волокон.
Этот слой завершает процесс формирования физиологических сфинктеров, или гидравлических жомов, что препятствует обратному забросу мочи из мочевого пузыря в вышерасположенные отделы мочевыделительной системы. В этом случае внутрипузырная часть мочеточника, заключаясь между слизистым и мышечным слоями мочевого пузыря, становится сомкнутой при наполнении последнего мочой. При правильном формировании замыкательных механизмов эластичность и мышечный тонус помогают неизменённому мочеточнику адаптироваться к меняющемуся объёму мочевого пузыря и давлению в нём.
Если подслизистый отдел мочеточника уменьшен или практически отсутствует, если в мочепузырном треугольнике недостаточно гладкомышечных и соединительнотканных клеток, если давление в мочевом пузыре повышается по ряду ранее перечисленных причин, то формируется уретеротригональный дефект и происходит обратный заброс мочи, что способствует инфицированию вышерасположенных отделов мочевого тракта.
При этом микроорганизмы (чаще кишечная палочка, протей, клебсиелла и др.) благодаря наличию жгутиков и ворсинок более легко, чем в случае нормальной нисходящей уродинамики, адгезируются (прилипают) на уроэпителии, подавляя его местную иммунную защиту (макрофаги, лимфоциты, иммуноглобулин А, цитокины, белок Тамма — Хорсфалла и др.). Далее бактерии размножаются и выделяют продукты своей жизнедеятельности, вызывая общеинтоксикационные симптомы, а также расстройства мочеиспускания, болевые ощущения и т. п. Запускается каскад защитных реакций организма:
- перекисное окисление липидов;
- накопление свободных радикалов;
- местная гиперкоагуляция (повышение активности свёртывающей системы крови);
- выброс медиаторов воспаления, способствующих расширению сосудов, нарушению кровоснабжения органа. И многие другие патофизиологические механизмы [11] .
«Гидродинамический удар» (скачок давления) в чашечно-лоханочную систему, рецидивирующий с различной степенью частоты и активности, постепенно приводит к формированию участков склерозирования почечной ткани, прежде всего канальцев, а затем и паренхимы. Под действием постоянно повышенного давления синтезируются факторы активации воспаления и фиброза: тромбоксан А2, фактор роста фибробластов, трансформирующий фактор роста, ангиотензин-2. В дальнейшем данные факторы увеличивают продукцию мезангиального матрикса (межклеточного вещества) и снижают его деградацию, провоцируют размножение фибробластов, что в конце концов приводит к развитию нефросклероза (рефлюкс-нефропатии) и почечной недостаточности [2] .
Высокая эпизодическая лихорадка в случае ПМР является отражением синтеза первичных и вторичных пирогенов — факторов, вызывающих подъём температуры тела (IL-1, IL-6, FNО – фактора некроза опухоли и др.). Они активизируются в результате растяжения лоханки и давления на почечную ткань или вследствие течения инфекционного процесса в мочевых путях.
Болевой синдром при течении рефлюкса может появиться по разным причинам:
- растяжение стенки почечной лоханки;
- спазм почечной лоханки в ответ на накопление в ней мочи и реакцию воспаления;
- растяжение почечной капсулы при отёке вследствие нарушения функционального состояния почек.
В зависимости от причины выделяют два типа пузырно-мочеточникового рефлюкса:
- первичный — нарушение (недоразвитие) мышечного аппарата слоев треугольника Льето, которое рассматривается как врождённый анатомический дефект;
- вторичный — является следствием инфравезикальной обструкции (заболеваний, вызывающих нарушение оттока мочи из мочевого пузыря), воспалительного процесса, эктопии устьев мочеточников, удвоения мочеточников, нейрогенной дисфункции мочевого пузыря, ятрогенных последствий и других выше названных причин.
По частоте возникновения пузырно-мочеточниковый рефлюкс бывает двух видов:
- постоянным;
- транзиторным (периодическим) — чаще появляется на фоне обострений или усугублений патологии других органов.
По тяжести протекания, согласно данным рентгеноурологического исследования (микционной цистографии), различают следующие формы рефлюкса:
- активный — возникает в момент мочеиспускания;
- пассивный — возникает в фазу наполнения;
- активно-пассивный или смешанный — обратная уродинамика осуществляется в обе фазы.
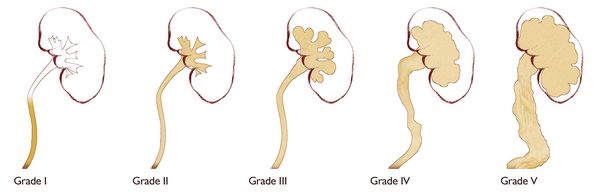
По физиологической выраженности различают пять степеней рефлюкса, выявляемые при микционной цистоуретерографии:
I степень — забрасывание рентгеноконтрастного вещества в дистальный отдел мочеточника без изменения его диаметра.
II степень — заполнение рентгеноконтрастным веществом мочеточника и чашечно-лоханочной системы без их расширения.
III степень — полостная система заполнена, мочеточник и лоханка расширены, но контуры чашечек не деформированы.
IV степень — расширенный мочеточник несколько извит, чашечки значительно уплощены, происходит умеренное истончение паренхимы почек.
V степень — вся полостная система значительно расширена без видимых сосочковых вдавлений, определяется значительное искривление мочеточника и резкое истончение паренхимы почек [4] [13] .
Следует отметить, что помимо указанных критериев классификации при постановке диагноза необходимо учитывать осложнение рефлюкса, факт наличия рефлюкс-нефропатии, степень нарушения почечных функций.
Часто на фоне рефлюкса, а также уже после его излечения, прогрессирует рефлюкс-нефропатия. Заболевание приводит к поражению всех структурных компонентов нефрона с развитием рубцевания почечной паренхимы, артериальной гипертензии и хронической почечной недостаточности. Такой больной в конце концов нуждается в постоянной заместительной терапии (гемодиализ, перитонеальный диализ), либо в трансплантации почки, что помимо ранней инвалидизации значительно снижает качество жизни больного [6] .
Чем больше степень рефлюкса, тем выше вероятность и скорость развития осложнений. Однако иногда нефросклероз не подчиняется общеизвестным законам и склеротические процессы развиваются независимо от выраженности уродинамических нарушений. Доказано, что присутствие некоторых генов цитокинов (субстанций, ответственных за многие иммунные процессы в организме) предрасполагают к развитию нефросклероза при обструктивном пиелонефрите на фоне ПМР у детей. Также выявлены полиморфизмы (формы гена), влияющие на формирование врождённого рефлюкса непосредственно (полиморфный маркер rs2430561 гена INF-γ и др.) [10] .
Своевременное выявление пузырно-мочеточникового рефлюкса, качественное лечение и мониторинг позволяют предотвратить серьёзные осложнения с разрушительными последствиями для органа и организма в целом.
Тщательно собранный анамнез (включая семейный) составляет основу диагностики. Необходимо выяснить:
- характер мочеиспускания (у детей — беспокойство, натуживание, учащение, урежение, болезненность, двухкомпонентный мочевой акт, недержание, неудержание мочи и т. п.);
- факты немотивированных эпизодов повышения температуры, атак инфекций мочевыводящих путей;
- наличие необъяснимых болей в животе, пояснице, крестце;
- наследственность в плане заболеваний органов мочевой системы у близких и дальних родственников;
- течение беременности.
Физикальное обследование имеет не последнее значение в постановке диагноза. При этом обращают внимание на физическое развитие ребёнка, цвет кожи и слизистых, эластичность и влажность. Их патологические изменения могут быть признаком скрытого воспалительного процесса в мочевой системе, в том числе хронической почечной недостаточности. Наличие отёков различной локализации предоставляет возможность заподозрить снижение водовыделительной функции почек, сопутствующей ПМР. Необходимы осмотр и пальпация живота и поясничной области с оценкой болезненности в рёберно-позвоночных, рёберно-поясничных, мочеточниковых точках. Обязательным при любом виде объективного обследования является измерение артериального давления, частоты дыхательных движений, сердечных сокращений. Больному или его законному представителю необходимо в течение 2-3 суток регистрировать ритм спонтанных мочеиспусканий. Это поможет выявить картину функционального состояния мочевого пузыря.
Общий анализ крови косвенно указывает на какое-либо почечное страдание (анемию, лейкоцитоз, ускоренное СОЭ). Биохимичекий анализ крови с изменением нормальных показателей креатинина, мочевины, мочевой кислоты, электролитов свидетельствует о нарушенных канальцевых и клубочковых функциях. Проба Реберга, либо расчёт показателя скорости клубочковой фильтрации (очищения крови от продуктов обмена), рассчитанной по формуле Шварца, уточняет степень нарушения в почках.
Общий анализ мочи помимо воспалительных изменений, характерных для ПМР, может показать стойкую изолированную протеинурию (увеличение количества белка в моче), которая отражает присутствие рубцового процесса в почках при рефлюкс-нефропатии. Факт нарушения процессов концентрирования мочи при получении результатов диагностических проб (пробы Зимницкого) свидетельствует о снижении канальцевых функций. Регулярный посев мочи при установленном рефлюксе (не менее одного раза в шесть месяцев) помогает уточнить этиологию и стадию течения воспалительного процесса.
Из инструментальных методов исследования самым доступным является УЗИ органов мочевой системы, при котором обнаруживают косвенные признаки рефлюкса:
- расширение чашечно-лоханочной системы;
- изменение структуры слизистой лоханки, мочевого пузыря при сопутствующем воспалении;
- подозрение на другие пороки развития органов мочеобразования и мочевыделения, так как рефлюкс часто сочетается с таковыми.
Доплерография (дуплексное сканирование почечного кровотока) позволяет определить состояние интраренальной гемодинамики, что ранее других методик визуализирует начало рефлюкс-нефропатии.
Первостепенным рентгеноконтрастным методом диагностики является микционная цистоуретрография (МЦУГ), позволяющая подтвердить, либо исключить заподозренный пузырно-мочеточниковый рефлюкс, а также установить его степень.
При радиоизотопной цистографии (РЦ) воздействие радиации значительно меньше, чем при МЦУГ, однако анатомические детали отражаются несколько слабее.
В клиническом отношении особое место занимает интермиттирующий пузырно-мочеточниковый рефлюкс, не доказанный повторными рентгенологическими методами, но имеющий характерную клиническую картину: рецидивирующий пиелонефрит, периодическую лейкоцитурию (повышенное количество лейкоцитов в моче), косвенные ультразвуковые и рентгенологические признаки. В таком случае ведение пациента осуществляется консервативным методом, либо решается вопрос об оперативном вмешательстве после визуализации зияющих устьев мочеточников при цистоскопии [5] .
Всем больным с установленным ПМР ΙIΙ-IV степени показано проведение экскреторной урографии. Исследование осуществляется путём внутривенного введения рентгеноконтрастного препарата с последующим выполнением рентгенологических снимков. Данный метод позволяет визуализировать верхние мочевые пути и оценить их функциональность.
Иногда выполняется уродинамическое исследование:
- для оценки функционально-обструктивных или функционально-необструктивных нейрогенных нарушений мочевого пузыря и сфинктеров;
- для определения функциональных нарушений нижних мочевых путей (урофлоуметрия, профилометрия пузырно-мочеточникового соустья и др.) [8] .
Такое тестирование особенно важно для пациентов, у которых подозревается вторичный рефлюкс (при спинномозговой грыже или у мальчиков с клапанами задней уретры). Но в большинстве случаев у пациентов с нейрогенными дисфункциями мочеиспускания диагностика и оценка состояния в отдалённом периоде должна ограничиться неинвазивными методами (УЗИ мочевого пузыря, ритм спонтанных мочеиспусканий).
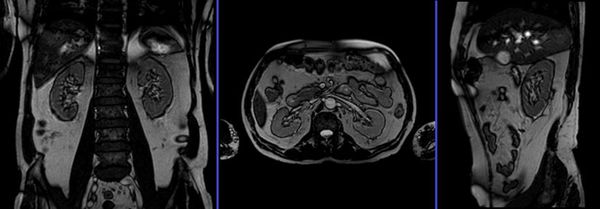
Статическая и динамическая нефросцинтиграфия (введение и регистрация выведения радиоизотопа) с последующей оценкой на сцинтиграмме послойной структуры, размеров почек при уже установленном ПМР проводиться регулярно. Радиоизотопная ренография оценивает работу почек и скорость выведения мочи из организма справа и слева в отдельности, частота исследований определяется индивидуально. Магнитно-резонансная томография, позволяющая подробно оценить паренхиму, наличие рубцов и аномалий, является нечастой альтернативой экскреторной урографии.
Не менее важной является пренатальная (дородовая) диагностика рефлюкса. Наличие одно- двустороннего расширения лоханок у плода, иногда в сочетании с расширением мочеточника, нестабильные размеры и вариабельность их в пределах микционного цикла, нарушения мочеиспускания плода являются предвестниками формирования ПМР в постнатальном (внеутробном) периоде [3] .
Обязательным является наблюдение специалистов: терапевта/педиатра, нефролога, уролога, стоматолога, оториноларинголога, по показаниям — невролога, офтальмолога, ортопеда. Целью наблюдения должна быть профилактика инфекций и перманентного повреждения почечной паренхимы, а также его поздних осложнений. Для этого назначается антибиотикопрофилактика, ренопротективная терапия и/или хирургическая коррекция рефлюкса.
В настоящее время не существует чётких представлений о выборе и эффективности способов и методов лечения в каждой конкретной клинической ситуации. Лечебные варианты представлены консервативной терапией и оперативными вмешательствами (эндоскопические, лапароскопические и открытые операции), изолированно или в комбинации.
Индивидуальный выбор и успех лечения пузырно-мочеточникого рефлюкса зависит от идентификации его степени, возраста больного, стадии течения воспалительного процесса, наличия почечных рубцов, функционального состояния поражённой почки, ёмкости и функции мочевого пузыря, наличия сочетанных аномалий мочевого тракта, сопутствующей патологии, длительности течения болезни и возраста пациента.
Консервативная терапия подразумевает комплекс мероприятий, целью которых является:
- профилактика обострений хронической мочевой инфекции и борьба с инфекцией;
- лечение рефлюкс-нефропатии;
- коррекция артериального давления;
- коррекция водно-электролитных нарушений;
- лечение дисфункции мочевого пузыря с постоянным мониторингом анатомического и функционального состояния верхнего мочевого тракта [4] .
В состав консервативной терапии входят соблюдение достаточного питьевого режима, диеты с ограничением поваренной соли, жирной, жареной пищи, копчёностей, маринадов, консервантов, пряностей. В рацион стоит включить пищу, богатую витаминами, обладающую оптимальной калорийностью. Рекомендован достаточный уровень физической активности, ежедневное опорожнение кишечника. Обязателен режим принудительных мочеиспусканий (один раз в 1,5-2,0 часа), при этом иногда прибегают к временной, либо постоянной катетеризации мочевого пузыря.
Антибиотикотерапия проводится с учётом выявленной, либо природной чувствительности препарата к инфекционному агенту, рост которого определён при бактериальном посеве мочи. В качестве лечения выбирают «защищённые» пенициллины, цефалоспорины IΙ-IΙI поколения, фторхинолоны в возрастных дозировках. При снижении функции почек проводится коррекция дозы, либо кратности применения в зависимости от степени нарушения. Для лечения артериальной гипертензии и профилактики нефросклероза используют ингибиторы АПФ, ангиотензина ΙI, кальциевых каналов, бета-блокаторы. При этом выбор препарата осуществляется с учётом ведущих патогенетических механизмов, степени выраженности, сопутствующей патологии, возраста больного.
Коррекция дискоординации мочевого пузыря проводится в зависимости от источника нарушения (уровня регуляции нормального акта мочеиспускания), формы (гиперрефлекторной, гипорефлекторной, арефлекторной, норморефлекторной). Используются лекартсвенные препараты: М-холиноблокаторы, антагонисты мускариновых рецепторов, ингибиторы ацетилхолинэстеразы, ноотропы, седативные средства, витамины группы В.
Физиолечение представлено лекарственным электрофорезом, диадинамометрией, амплипульс-, лазеротерапией. Разработан комплекс лечебной физкультуры, направленный на укрепление мышц промежности. Противорецидивные курсы продолжаются в течение долгих месяцев с использованием уроантисептиков нитрофуранового ряда в дозах 1/5-1/15 от нормальных.
Показаниями к оперативному лечению являются:
- неэффективность вышеуказанных методов;
- IΙI-V степени рефлюкса;
- низкая вероятность самостоятельного разрешения;
- нефросклероз;
- снижение функции почек более чем на 30 %;
- рецидивирующий пиелонефрит, цистит;
- сохраняющиеся фебрильные «температурные свечи» (нерегулярные подъёмы температуры до 39 °C и выше).
Относительным показанием к хирургической коррекции может явиться предпочтение родителей/законных представителей. Цель оперативного лечения — восстановление нарушенного антирефлюксного механизма. Открытая антирефлюксная операция (традиционная пересадка мочеточника с формированием нового устья) показана в основном для лечения высоких степеней рефлюкса с нарушением анатомии уретеро-везикального соустья .
Лапароскопическое вмешательство является альтернативой открытой операции, отличается меньшими инвазивностью и временем, затраченным на коррекцию. При лапароскопии вероятность и выраженность послеоперационных осложнений сведена к минимуму, восстановление проходит гораздо быстрее.
Эндоскопическое лечение подразумевает трансуретральное внедрение в подслизистый слой биоимплантов на основе тифлона, коллагена, силикона, геля для формирования состоятельности (замкнутости) пузырно-мочеточникового сегмента. При неэффективности вмешательства могут повторяться с вариациями вида операции.
При лечении вторичного ПМР на начальных этапах предлагается устранение причины, вызвавшей заболевание. Например, лечение нейрогенной дисфункции мочевого пузыря или хирургическое разрушение клапана задней уретры, ликвидация стенотического (суженного) участка мочеиспускательного канала у мальчиков, меатотомия (рассечение наружного отверстия уретры при её сужении) у девочек.
При потере функции почкой или выраженном её нарушении, проводится нефруретерэктомия (удаление почки с мочеточником).
Профилактика пузырно-мочеточникового рефлюкса заключается в планировании, правильном ведении беременности, внимательном физикальном осмотре пациента вне зависимости от возраста и клинической ситуации, своевременном опорожнении мочевого пузыря и кишечника. Широко распространено медико-генетическое консультирование. Рекомендуется не пренебрегать регулярной диспансеризацией, лечением на ранних стадиях любой патологии мочеполового тракта.
Для профилактики возможных тяжёлых и опасных для жизни осложнений пузырно-мочеточникого рефлюкса большое значение имеет выбор оптимальных методов оперативного лечения, консервативной терапии, в первую очередь антибактериальной. Мультидисциплинарный подход, грамотное ведение документации, внимательное наблюдение за пациентом позволяют предупредить возникновение и развитие серьёзных последствий.
Прогноз заболевания во многом зависит от своевременной диагностики и адекватности терапии, а также от степени рефлюкса и скорости развития рефлюкс-нефропатии.
Возможно спонтанное разрешение рефлюкса, чаще всего за счёт созревания корковых и спинальных механизмов регуляции произвольных микций и пузырно-мочеточникового сегмента. Вероятность самоизлечения тем выше, чем меньше степень рефлюкса и возраст ребёнка.
Ранняя постановка диагноза, особенно при ПМР невысокой степени, правильный выбор способа лечения в большинстве случаев позволяет избавиться от рефлюкса без тяжёлых последствий. В противном случае формируются грозные осложнения — вторичное сморщивание почки (почек) с последующей утратой их функций. Последнее приводит к почечной недостаточности, которая со временем может грозить трансплантацией органа, что значительно снизит качество жизни больного, а также может привести к гибели от различных осложнений.
источник
Пузырно-мочеточниковый рефлюкс — это патология, характеризующаяся обратным током урины из мочевого пузыря в мочеточник. Возникает при аномалиях выделительной системы, высоком давлении внутри пузыря или на фоне воспалительных процессов. Рефлюкс может стать причиной пиелонефрита, гидронефроза, почечной недостаточности. Основные симптомы — болевые ощущения в поясничной области после мочеиспускания, помутнение мочи, отеки, лихорадка. Методы диагностики: общие анализы мочи, крови, УЗИ почек, экскреторная урография, микционная цистография. Лечение сводится к терапии воспалительного заболевания или хирургическому устранению аномалий мочевыделительной системы.
Пузырно-мочеточниковый, или везикоуретеральный, рефлюкс — одно из самых распространенных урологических заболеваний, особенно среди детей. Обнаруживается у 1% пациентов урологического профиля, доля двустороннего процесса составляет 50,9%. Регургитация мочи выявляется у 40% больных с инфекционными заболеваниями мочевых путей.
Распространенность патологии, высокий риск осложнений (почечная недостаточность, вторичная артериальная гипертензия, гнойные заболевания почек) обусловливают большой процент инвалидизации пациентов. Врожденный рефлюкс наблюдается у 1 ребенка из 100, при этом соотношение детей женского и мужского пола на первом году жизни составляет 5:1. По мере взросления частота встречаемости патологии у мальчиков растет с изменением ситуации на противоположную.
Этиологическими факторами нефизиологического движения мочи являются процессы, ведущие к недостаточности сфинктера области мочеточникового соустья. Сфинктер — физиологический барьер, разделяющий мочеточники и мочевой пузырь, препятствующий обратному току урины. Дополнительные предпосылки для регургитации создает высокое давление жидкости в мочевом пузыре. Основные группы факторов, ведущие к развитию рефлюкса, включают:
- Аномалии развития выделительной системы. Снижение замыкательной функции сфинктера развивается вследствие неправильного формирования этого сегмента выделительной системы на этапе внутриутробного развития. Аномальное строение может проявляться в виде постоянно открытого устья мочеточника, отсутствия или уменьшения мышечного слоя констриктора, его дисплазии, тканевой дегенерации.
- Высокое внутрипузырное давление мочи. Повреждение головного, спинного мозга, тазовых нервов приводит к нарушению регуляции тонуса мышц мочевого пузыря. Мышечная стенка находится в постоянном напряжении, что создает повышенное гидростатическое давление. Это приводит к неспособности здорового сфинктера сдерживать мочу. Причинными факторами такого состояния являются врожденные (детский церебральный паралич, агенезия крестца) и приобретенные (опухоли мозга, инсульт, болезнь Паркинсона, сахарный диабет) патологии.
- Воспалительный процесс. Уменьшение барьерной функции пузырно-мочеточникового соустья возможно при воспалении мочевых путей. Рефлюкс обычно является следствием запущенных острых и хронических форм цистита или восходящего уретрита. Инфекция чаще вызывается условно-патогенными микроорганизмами, особенно кишечной палочкой, на фоне снижения местного или общего иммунитета.
- Ятрогенные причины. Формирование ретроградного заброса урины через пузырно-мочеточниковое соустье возможно после перенесенного оперативного вмешательства в области дистальных отделов выделительного аппарата. Наиболее частыми операциями, приводящими к рефлюксу, являются простатэктомия, рассечение уретероцеле, резекция шейки мочевого пузыря. При любой из них существует вероятность нарушения нормальной анатомической структуры мочевого пузыря и пузырно-мочеточникового сегмента.
К факторам, увеличивающим риск развития рефлюкса, относят его наличие в семейном анамнезе, особенно у ближайших родственников (родителей, братьев, сестер). Также повышают вероятность нарушений регуляции тонуса мочевого пузыря или сфинктера соустья опухоли спинного мозга, врожденные аномалии позвоночника, например, его расщепление.
Область соединения мочеточников с полостью мочевого пузыря анатомически представляет собой сфинктерный антирефлюксный аппарат, который обеспечивает ток урины только в нисходящем направлении. Это достигается благодаря определенному углу, под которым мочеточник впадает в мочевой пузырь, и внутристеночным гладким циркулярным мышцам. Главное патологическое звено формирования рефлюкса — снижение эффективности работы сфинктера в результате дисплазии мышечных волокон, их воспалительного повреждения, нарушения нервной регуляции. Морфофункциональные изменения приводят к срыву антирефлюксного механизма и нефизиологическому ретроградному движению мочи.
Высокое гидростатическое давление обуславливает деформацию и дилатацию мочеточника и почечных лоханок. Создаются условия для переноса бактерий из нижних сегментов выделительной системы в верхние, что приводит к развитию острой или хронической рецидивирующей инфекции в паренхиме почек с замещением ренальной ткани на нефункциональную соединительную. Нефросклероз является причиной дисфункции почечного фильтра и развития жизнеугрожающих состояний.
Современная клиническая урология стремится к выработке единой общепризнанной классификации, поскольку именно от степени пузырно-мочеточникового рефлюкса (ПМР) во многом зависит выбор дальнейшей терапевтической тактики. На сегодняшний день наиболее широкое распространение получила систематизация процесса в зависимости от уровня обратного заброса мочи:
- Iстепень. Вследствие недостаточности сфинктера рефлюкс небольшого количества мочи ограничивается дистальным тазовым отделом мочеточника. Расширения мочеточника не происходит. Риск осложнений инфекционного и неинфекционного характера минимален, симптоматика отсутствует. Обнаружение ПМР обычно происходит при обследовании по поводу других заболеваний выделительной системы.
- IIстепень. Заброс урины отмечается на всем протяжении мочеточника, но без его дилатации. При этом моча не достигает почек, чашечно-лоханочной системы. Данной степени свойственно отсутствие ярко выраженных симптомов, небольшой риск инфекционных осложнений, но высокая скорость прогрессирования рефлюкса, быстрый переход на следующие уровни развития. Обнаруживается случайно при плановом профилактическом обследовании или диагностике иных патологий.
- IIIстепень. Моча достигает почек, но расширения лоханок не наблюдается. Возможно снижение почечной функции на 20%, обнаруживаемое при биохимических анализах. Мочеточник расширен, есть признаки дегенеративного трофического перерождения тканей. Риск присоединения инфекции повышается вследствие застоя мочи в выделительной системе, что часто является поводом для обращения к специалисту. Симптомы имеют среднюю степень выраженности.
- IVстепень. Регистрируется существенное расширение, деформация чашечно-лоханочной области и мочеточников. Функция почек снижается значительно (до 50%) с уменьшением продукции мочи, особенно на фоне инфекционных осложнений. Симптоматика выраженная, с фебрильной температурой, генерализованными отеками. При двустороннем процессе возможно развитие угрожающих жизни состояний, что требует скорейшего обращения к специалистам.
- Vстепень. Диагностируется тяжелая степень поражения почек с истончением их паренхимы наряду со всеми признаками, характерными для предыдущих степеней. Мочеточник вследствие чрезмерного расширения имеет коленообразные изгибы. Нарастающие симптомы почечной недостаточности (снижение диуреза, тошнота, рвота, кожный зуд) требуют немедленного обращения за квалифицированной помощью.
Существуют классификации пузырно-мочеточникового рефлюкса, основанные на других признаках, например, на этиологическом факторе (врожденный, приобретенный), характере процесса (одно-, двусторонний), клиническом течении (интермиттирующий, постоянный). Но ключевым показателем является расширение структур мочевыводящих путей. Даже незначительная дилатация мочеточника или лоханок почек может значительно ухудшить их функцию.
Специфических проявлений пузырно-мочеточниковый рефлюкс не имеет, на ранних стадиях может протекать бессимптомно. Появление признаков ПМР чаще всего служит результатом длительного отсутствия лечения или присоединившихся инфекционных осложнений. Симптомы периода обострения схожи с проявлениями воспалительных патологий почек и зависят от возраста пациента.
Для детей с врожденным или приобретенным в раннем возрасте рефлюксом характерны бледность кожных покровов, болезненный вид, сниженная масса тела, рост и развитие, не соответствующие возрасту, беспокойное поведение, боли в области живота, поясницы. Обратиться к нефрологу родителей часто вынуждает утяжеление состояния ребенка (высокая температура, задержка мочи), что свидетельствует о присоединении инфекции.
У взрослых не описано специфических признаков рефлюкса. В большинстве случаев они наслаиваются на проявления других болезней мочевыделительной системы. К общим симптомам относят генерализованные отеки, повышенную жажду, увеличенный диурез (при условии нормальной или незначительно сниженной функции почек), ощущение распирания и боли ноющего характера в пояснице, внизу живота.
При остром пиелонефрите возможно помутнение урины из-за гноя, появление кровянистых выделений, повышение температуры до 39-40°С. Могут наблюдаться несвойственные для инфекции мочевыводящих путей признаки: диарея, отсутствие аппетита, энурез, повышенная нервная возбудимость, тахикардия.
Возникновение рефлюкса, независимо от его этиологических факторов, — возможная причина развития дополнительных патологий, ухудшающих функцию почек и, следовательно, состояние пациента. К наиболее часто встречающимся в практике осложнениям относят пиелонефрит, гидронефроз, почечную гипертензию, хроническую почечную недостаточность. Эти состояния, несмотря на разную природу, обусловлены единым патогенетическим звеном — нарушением нормального тока мочи.
Застойные явления в мочевыделительной системе повышают риск развития инфекционных осложнений, которые приводят к уменьшению притока к почкам насыщенной кислородом артериальной крови. Гипоксия стимулирует выброс ренальными клетками биологически активных веществ, сужающих сосуды и вызывающих артериальную гипертензию.
Устранение рефлюкса и его последствий начинается с полноценной диагностики, установления причины и степени патологии. Первая и вторая степени регургитации обнаруживаются урологами случайно при профилактическом осмотре или во время обследования по поводу другого заболевания мочевыделительной системы со схожими симптомами. Диагностика включает в себя:
- Объективное исследование больного. Производится сбор анамнеза жизни и болезни пациента, выясняются перенесенные патологии выделительной системы для выявления вероятной этиологии рефлюкса. Также проводится осмотр, пальпация надлобковой области и поясницы. Обязательным при любой почечной патологии является измерение артериального давления для подтверждения или исключения почечной гипертензии.
- Лабораторные методы. Общий анализ мочи позволяет выявить наличие в моче эритроцитов, лейкоцитов, бактерий, определить количество белка, глюкозы. Повышение значений СОЭ, количества лейкоцитов при интерпретации данных общего анализа крови указывает на присутствие воспалительного процесса в организме. Биохимия крови позволяет выявить низкую концентрацию белков плазмы как возможную причину отеков, а также оценить функцию почек по уровню азотистых соединений, креатинину.
- Контрастная урография. По рисунку рентгенконтрасного вещества выявляются косвенные признаки наличия рефлюкса, одно- или двусторонний характер процесса. Рентгенологическими маркерами ПМР являются расширенные дистальные отделы и коленообразные изгибы мочеточников, признаки пиелонефрита или гидронефроза в сочетании с сужением мочеточникового соустья. Также экскреторная урография помогает в обнаружении аномалий развития — удвоения мочеточника или почек.
- Эхография выделительной системы. УЗИ почек и мочевого пузыря до и после опорожнения пузыря помогает оценить размеры органов, выявить неровность их контуров, наличие склероза, новообразований, опущение, деформацию полостей, увеличение эхогенности почечной ткани, аномалии развития. После мочеиспускания оценивается количество остаточной мочи для выявления стеноза уретры.
- Микционная цистография. Методика является «золотым стандартом» диагностики наличия обратного тока урины и определения его степени. На полученных снимках оценивается контур мочевого пузыря, однородность его стенки, визуализируется пузырно-мочеточниковый сегмент, диагностируется наличие и уровень заброса мочи с контрастным веществом. Также цистография позволяет выявить стеноз уретры как вероятную причину высокого давления в полости мочевого пузыря.
Дифференциальная диагностика рефлюкса проводится со стенозом устья мочеточника, дающим схожую клиническую картину. Также исключается мочекаменная болезнь, рак матки и простаты, туберкулез выделительной системы.
Выбор терапевтической тактики зависит от ряда факторов: причины заболевания, пола, возраста, степени тяжести, длительности проводимой консервативной терапии. Если рефлюкс вызван воспалительными процессами нижних отделов мочевыделительной системы, то чаще всего изменения соответствуют I-II степени, не затрагивают почки и дают возможность ограничиться консервативной терапией. При своевременном обращении за помощью и отсутствии органических причин этот вид лечения позволяет устранить ПМР в 60-70% случаев. Консервативная терапия рефлюкса включает следующие компоненты:
- Диета. Специальное питание повышает выведение продуктов обмена и оказывает противовоспалительное воздействие. Больному рекомендуется ограничить прием соли до 3 грамм в сутки, существенно или полностью исключить жирные блюда, но увеличить количество овощей, фруктов, зерновых. Запрещается употребление алкоголя, газированных напитков, крепкого кофе.
- Медикаментозные средства. При наличии воспалительных или инфекционных очагов показан прием соответствующих лекарств — антибиотиков, противовоспалительных, спазмолитических средств. Высокие цифры артериального давления требуют применения антигипертензивных препаратов. В целях профилактики застойных явлений в органах выделительной системы больному рекомендуется каждые 2 часа опорожнять мочевой пузырь, для чего возможно применение диуретиков средней силы действия.
- Физиотерапия. Дополнительно возможно использование физиопроцедур: электрофореза, магнитотерапии, лечебных ванн. Воздействие физических факторов способствует устранению воспалительного процесса, спазма гладких мышц мочевыводящих путей, восстанавливает физиологический ток мочи. Лицам с развившейся вследствие пиелонефрита хронической почечной недостаточностью показано санаторно-курортное лечение.
Отсутствие в течение полугода существенных изменений состояния или возможное его ухудшение (рецидивирующий пиелонефрит, снижение функциональности почек на 30% и более, высокая степень тяжести патологии), требует планового хирургического вмешательства в условиях урологического стационара. К базовым вариантам оперативного лечения рефлюкса относят:
- Эндоскопическая коррекция. При начальных (I-II) стадиях процесса возможно эндоскопическое инъекционное введение в область устья мочеточника объемообразующих имплантатов, укрепляющих эти структуры. Основой могут выступать коллаген, силикон, тефлон, обладающие низким риском развития аллергических реакций, прочностью, биосовместимостью.
- Лапароскопическая уретероцистонеостомия. Проводится при III-V степени ПМР. Тяжелые изменения стенки мочеточника, органическая патология сфинктера требуют создания нового искусственного соединения мочеточника с мочевым пузырем (уретероцистоанастомоз) и удаления патологически измененных тканей. Возможно сочетание операции с резекцией дистальной части мочеточника или пересадкой почки.
Своевременная диагностика рефлюкса, назначение комплексного лечения дает положительный исход терапевтических мероприятий. Присоединение осложнений, сопровождающихся необратимым повреждением почек с их недостаточной функцией, значительно ухудшает прогноз. Специфической профилактики данной патологии не разработано. Общими мероприятиями являются своевременное обращение к врачам с любыми заболеваниями выделительной системы, уменьшение потребления соли, предупреждение травм спины, малого таза, потребление достаточного количества жидкости, периодические профилактические обследования.
источник