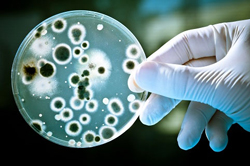
Посев мочи на флору и чувствительность к антибиотикам является отдельным видом диагностического обследования, которое показано к проведению при наличии у пациента заболеваний органов мочеполовой системы инфекционного характера. Основная задача медиков — это обнаружить патогенный микроорганизм, установить его разновидность и восприимчивость к антибиотикотерапии.
Выполняя лабораторный посев мочи на флору и чувствительность врачи чаще всего обнаруживают в урине пациента стрептококковую инфекцию, золотистый стафилококк, эшерихии, грибки дрожжевого типа, энтерококки.
Анализ мочи на флору начинается не с выполнения акта мочеиспускания, а с подготовительных мероприятий, заключающихся в строгом соблюдении следующих правил:
- осознание самим пациентом, что микробиологическое исследование мочи позволит выявить патогенный микроорганизм, который спровоцировал воспалительный процесс в почках, мочевом пузыре или протоках, выводящих урину за пределы организма;
- не нужно соблюдать никаких диетических ограничений по употреблению отдельных видов продуктов питания (обследуемый человек должен вести привычный образ жизни);
- перед тем, как помочиться для анализа на бакпосев, следует провести тщательный туалет наружной поверхности половых органов, чтобы посторонняя микрофлора, находящаяся на крайней плоти у мужчин и малых половых губах у женщин, не исказила результаты лабораторного исследования;
- сразу же после того, как пациент примет душ с мылом, вытрет интимную зону сухим чистым полотенцем, необходимо спустить в унитаз небольшое количество утренней урины, а затем собрать мочу в емкость для анализа;
- сдавать посев нужно в стерильный пластиковый контейнер, он выдается обследуемому в лаборатории, либо же приобретается в аптеке;
- при наличии обоснованных подозрений на присутствие в организме палочки туберкулеза, находящейся в открытой форме течения, моча на флору и чувствительность к антибиотикам берется каждое утро на протяжении 3 дней подряд (данная методика проведения анализа показана пациентам, если им был поставлен предварительный диагноз в виде туберкулеза почек);
- категорически запрещено принимать антибиотические препараты, если их активные компоненты способны подавить большую часть патогенных микроорганизмов, тем самым исказив результаты посева мочи на флору.
Сразу же после того, как стерильная баночка для сбора анализа мочи на чувствительность к антибиотикам будет наполнена уриной, необходимо плотно закрыть ее крышкой и незамедлительно доставить в лабораторию для исследования. Пациенты, находящиеся на стационарном лечении, сдают посев на флору по месту получения терапии. Соблюдение этих правил является залогом качественного сбора биологического материала для исследования.
Бак посев мочи на флору необходим для определения степени тяжести бактеурии у пациентов, которые изначально имеют признаки инфекционного воспаления органов мочеполовой сферы. Анализ мочи на микрофлору дает возможность установить количественный состав патогенных микроорганизмов, способных образовывать колонии, относительно 1 миллилитра исследуемой урины. Расшифровка анализа мочи с определением концентрации болезнетворных бактерий проводится с соблюдением следующих нормативов:
- при обнаружении инфекционных микроорганизмов с плотностью 10 в 5 степени колониеобразующих единиц на 1 миллилитр урины — это означает, что мочеполовая система человека подверглась обширному осеменению (пациенту выставляется предварительный диагноз бактериурия даже в тех случаях, если признаки воспалительного процесса пока полностью отсутствуют, и за счет защитной функции иммунной системы в полной мере себя еще не проявили);
- положительным является результат лабораторного анализа на патогенную флору в моче, если в урине обнаружены бактериальные микроорганизмы с концентрацией 10 во 2 степени колониеобразующих единиц на 1 миллилитр исследуемой биологической жидкости, но при этом у пациента присутствует ярко выраженная клиническая картина острого цистита, уретрита, пиелонефрита, гломерулонефрита или других воспалительных заболеваний органов выделительной системы;
- при выделении бактерий в составе урины, которые имеют колониальную плотность 10 в 5 степени единиц, но при этом не относятся к штамму микроорганизмов, способных спровоцировать симптоматику, диагностированную у пациента, назначается повторная сдача анализа, так как инфекция могла попасть в мочу из-за того, что человек не знал, как правильно собирать исследуемый материал.
В случае обнаружения двух и более разновидностей бактериальной микрофлоры в составе урины одного человека, который при этом не имеет явных симптомов инфекционного заражения органов мочеполовой системы, всегда назначается дополнительное обследование.
Только после этого подбирается противомикробный препарат. Если же по результатам анализа мочи на флору и чувствительность не было установлено разнообразия инфекционных микроорганизмов, а выделен один штамм бактерий, то достоверность обследования равна 80% у больных женского пола и 99% вероятность бактериурии у мужчин.
источник
Заболевания мочеполовой системы по праву считаются бичом современной действительности, об этом красноречиво свидетельствуют статистические показатели. Так, различными воспалениями и инфекциями мочевыделительных и половых органов во всем мире страдает более 12% человек, в то время как один только цистит ежегодно поражает каждую пятую представительницу женского пола.
В 21 столетии выявление подобных отклонений уже не считается проблемой, ведь на страже людского здоровья находится ряд медицинских исследований – среди них почетное место занимает именно посев мочи на флору и чувствительность к антибиотикам (бакпосев). Такой тест является незаменимым помощником в попытке обнаружить мочеполовые болезни.
Более того, еще не разработан более достойный аналог, который позволял бы с высокой точностью идентифицировать как аэробные, так и анаэробные вредоносные микроорганизмы в моче. Первой группе микробов для полноценного размножения требуется кислород, а второй группе он вовсе не нужен.
В лабораторных условиях урина проходит несколько этапов исследования на пути к конечному результату:
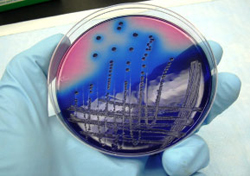
- К анализу мочи подготавливается несколько чаш Петри, в каждую из которых помещена определенная питательная среда. К более популярным диагностическим веществам относятся сахарный бульон, Сабуро, а также желточно-солевой, шоколадный, энтерококковый и кровяной агар.
- Контейнер с биоматериалом вскрывается, затем с помощью стерильной бактериологической петли малое количество мочи наносится по определенной схеме на все выбранные ранее среды с предварительным прокаливанием прибора между перерывами.
- Все пробы, располагающиеся в специальных сосудах, прикрываются крышками и помещаются на некоторое время в термостат – аппарат, способствующий поддержанию постоянной температуры.
- После этого осуществляется визуальный осмотр содержимого чаш Петри: в зависимости от того, на какой питательной среде образовались колонии анаэробных микробов, делается вывод об их разновидности. Например, шоколадный агар создает благоприятный микроклимат для разрастания гемофильной палочки.
- Происходит детальное изучение инородных «поселенцев» в урине с уточнением их формы, внешнего вида (включая наличие жгутиков), цвета, размера, способности к окрашиванию и пр.
- Заполняется бланк в соответствии с полученными в ходе исследования мочи данными.
Очень часто при обнаружении патологических микроорганизмов специалисты проводят и анализ мочи на чувствительность данных чужаков к ряду антибиотиков. Это означает, что разросшиеся в питательном веществе колониальные бактерии будут соединяться с отдельными противомикробными препаратами вроде Оксациллина и Клиндамицина, наблюдая за реакцией.
Далее в результирующую таблицу внесутся сведения, которые позволят оценить представленные антибиотики на предмет их эффективности при борьбе с возникшей инфекцией или воспалением мочеполовой системы. В бланке микробиологического исследования мочи напротив каждого наименования препаратов устанавливается одна из трех букв – R, I и S.
Первая литера указывает на устойчивость к антибиотику, вторая – на устойчивость умеренного типа, а третья – на чувствительность по отношению к используемым средствам с антимикробным действием. И также в случае необходимости лаборанты могут провести анализ мочи на чувствительность микроорганизмов к бактериофагам. Речь идет о своеобразных ручных вирусах, призванных ликвидировать вредоносную флору.
В итоге подобные данные могут оказать значительную помощь лечащим докторам в формировании конкретного плана лечения. Посев мочи на флору и чувствительность к антибиотикам позволяет обнаружить дрожжевые грибки (кандиду), простейших паразитов (трихомонаду), а также множество бактерий, среди которых:
- хламидия;
- спирохета;
- стафилококк;
- эшерихия коли (кишечная палочка);
- микоплазма;
- лактобактерия;
- бацилла Коха;
- стрептококк;
- гонококк;
- клебсиелла;
- протей;
- энтерококк фекальный;
- сальмонелла;
- клостридия;
- лептоспира;
- коринебактерия;
- синегнойная палочка;
- цитобактер фреунди;
- бактерия Моргана.
На самом деле, список выявляемых в моче микроорганизмов более обширен, однако на вышеперечисленных представителей мира микробов приходится большая часть заболеваний. Умеренное содержание лактобактерий в моче никак не вредит организму, наоборот, данные бациллы принимают активное участие в расщеплении холестерина, купировании инфекций (например, вагиноза) и канцерогенов.
А вот переизбыток лактобактерий нередко провоцирует кандидоз (молочницу). Нужно упомянуть о том, что бакпосев мочи направлен преимущественно на поиск аэробных (развивающихся при поступлении кислорода) бактерий, а анаэробы, в свою очередь, выискиваются специалистами факультативно (избирательно).
Забор мочи на флору рекомендуется проводить людям с характерными признаками воспалительного или инфекционного поражения органов мочевыделения и половой системы.
- частые позывы к мочеиспусканию;
- отечность конечностей;
- ложное ощущение наполненности мочевого пузыря;
- постоянная одышка;
- кровянистые или творожистые сгустки в моче;
- поясничные боли;
- повышенное артериальное давление;
- низкий уровень работоспособности;
- апатия;
- головная боль;
- острая резь, зуд и жжение во время опорожнения мочевого пузыря;
- попадание в мочу гнойных включений и хлопьев неизвестного генеза;
- высокая температура;
- резкий запах при мочеиспускании;
- появление папул (мелких узелков) на внешних половых органах, а также их покраснение;
- тошнота;
- помутнение мочи;
- головокружение.
Многие пациенты с соответствующим диагнозом наряду с данными нарушениями самочувствия испытывают слабость во всем теле, разбитость и хроническую усталость.
Показаниями к анализу мочи на микрофлору также служат:
- ВИЧ;
- эндокринные нарушения (сахарный диабет);
- мочекаменная болезнь;
- планирование беременности и вынашивание ребенка;
- подозрение на развитие инфекций (микоплазмоза) и воспалений (цистита, пиелонефрита);
- сомнительные результаты общего анализа мочи;
- уточнение поставленного ранее диагноза относительно недугов, которые были вызваны микробами;
- необходимость комплексного обследования перед хирургическим вмешательством на органах мочевой системы;
- серьезные сбои в иммунных реакциях организма;
- предполагаемая устойчивость вредных микроорганизмов по отношению к используемым антибиотикам;
- рецидив воспалительного процесса в мочеточниках, почках, уретре, простате и мочевом пузыре.
Благодаря данной диагностике мочи уточняется эффективность методики лечения патологий мочеполовых органов. При необходимости назначенная терапия корректируется. В процессе наблюдения за состоянием пациента во время борьбы с воспалительными очагами лечащий врач может выдать направление на посев более 2–3-х раз.
Исследование мочи на флору предполагает 3 варианта итоговых результатов:
| Значение параметра | Трактовка |
| До 999 КОЭ/мл | Норма. Малое количество бацилл обычно случайным образом попадает в мочу во время самостоятельного взятия биоматериала |
| 1000-100.000 КОЭ/мл | Промежуток сомнительных показателей. Следует сдавать тест повторно |
| Более 100.000 КОЭ/мл | Активная фаза развития патогенных микроорганизмов. Присутствует воспаление или патология инфекционного происхождения |
Таблица с обозначением чувствительности к некоторым антибиотикам прилагается только в 3-ем случае. Иногда в бланках указывают абсолютно все обнаруженные микробы вне зависимости от их концентрации в моче, однако в итоговой графе все-таки будет фигурировать четкий диагноз. В ряде медицинских лабораторий прописываются только те бактерии, которые наносят существенный урон здоровью, а неопасные организмы остаются «за бортом».
Посев мочи на микрофлору способен распознать самые распространенные бактериологические болезни. В их рядах:
- цистит;
- простатит;
- вагинит;
- гломерулонефрит;
- уретрит;
- пиелонефрит;
- уретерит (воспаление мочеточников);
- молочницу;
- уреаплазмоз;
- гонорея
- бактериальный сепсис;
- туберкулез почек или мочевого пузыря;
- сальмонеллез;
- хламидиоз;
- трихомониаз;
- дифтерия;
- сахарный диабет.
Если одновременно с микробами в моче проявились лейкоциты при проведении общего анализа, тогда можно обнаружить аномалии почек:
- интерстициальный нефрит (воспаление почечной волокнистой ткани и канальцев без нагноения);
- нефросклероз (деформация почки из-за патологического перерождения её паренхимы в плотную соединительную ткань);
- атероэмболия почечных артерий (закупорка артериол).
Если на то имеются веские основания, назначить диагностику могут преимущественно нефрологи, урологи, гинекологи, инфекционисты, фтизиатры и гастроэнтерологи. Терапевты и педиатры тоже достаточно часто направляют пациентов по показаниям на анализ мочи.
Для того чтобы анализ мочи на флору показал достоверные результаты требуется ознакомиться с некоторыми правилами по подготовке урины к диагностике. К сожалению, некоторые люди игнорируют их, и зря, ведь если собрать материал неправильно, то в итоге параметры получатся искаженными.
Итак, наиболее важные положения:
- Крайне необходимо обеспечить стерильность тары, которую предполагается наполнить мочой. Лучше приобрести в аптеке чистый пластмассовый стаканчик, предназначенный как раз для анализов, нежели применять не столь чистые баночки из-под солений и детского питания, тубы из-под косметики и пр.
- До взятия биоматериала следует подмыться, не используя никаких отваров, мыльных эмульсий и антибактериальных средств.
- Нужно осуществлять процедуру, предварительно вымыв руки. После снятия с контейнера крышки в емкости должна оказаться средняя часть мочи (первая и третья пропускаются). Минимальный объем жидкости составляет 10 мл.
- В процессе наполнения сосуда стоит следить за тем, чтобы не произошло контакта между кожей внешних половых органов и краев стаканчика. Далее тара плотно закупоривается крышкой без прикосновений с внутренней стенкой флакона.
- Емкость требуется донести до пункта назначения максимум за 2 часа.
Во время подготовки к посеву мочи на флору следует все-таки отдавать предпочтение утренней урине. Если заполучить её вовремя не получается, то можно собрать и дневную порцию биоматериала. В таком случае учитывается один нюанс – с последнего опорожнения мочевого пузыря должно пройти не менее 2-х часов.
В течение 2-х недель в организм не должны поступать диуретики и антибиотики, так как они сильно деформируют показатели диагностики. На протяжении недели из рациона искореняются алкоголесодержащие напитки, а красящую еду вроде свеклы стоит исключить за 2–3 дня до посещения медиков.
Женщинам не рекомендуется проходить анализ мочи при менструации. Подобное явление значительно осложняет процесс объективного исследования биоматериала. Накануне бакпосева следует воздержаться от интимной близости, а также применения спринцовок и вагинальных свеч. Если ранее имело место быть прохождение цистоскопии, то посев мочи на флору необходимо назначать минимум на 6–7-й день после первой диагностики.
Теперь кратко о факторах, влияющих на объективность теста урины. Ложные результаты часто объясняются такими причинами:
- пренебрежительное отношение к подготовительному этапу (несоблюдение правил интимной гигиены или использование нестерильной емкости);
- употребление антибиотиков незадолго до процедуры;
- несвоевременная доставка биоматериала в лабораторию;
- передержка изучаемой жидкости в термостате;
- допущенная со стороны лаборантов ошибка при работе с питательными средами или интерпретацией показателей.
Следовательно, вина за недостоверные результаты может возлагаться как на пациентов, так и на самих медиков. Для того чтобы избежать подобного казуса, в сомнительных случаях и проводится повторный посев мочи на флору и дополнительные исследования.
Цена анализа мочи напрямую зависит как от географического расположения лабораторных центров, так и от комплектации самого исследования. В таблице приведены примерные показатели стоимости данной медицинской услуги:
| Наименование диагностики | Ценовая категория (руб.) |
| Посев на микрофлору (остальные параметры не изучаются в рамках этого теста) | 460–730 |
| Посев на микрофлору + определение чувствительности к антибиотикам (основной спектр) | 650–815 |
| Посев на микрофлору + определение чувствительности к антибиотикам (расширенный спектр) | 820–1900 |
| Посев на микрофлору + определение чувствительности к бактериофагам | 730–950 |
| Посев на микрофлору + определение чувствительности к антибиотикам (основной спектр) + бактериофаги | 750–1650 |
Немалая часть коммерческих лабораторий предлагает оплачивать анализ мочи на конкретный микроорганизм отдельно, например, ценник бакпосева на стафилококк приравнивается приблизительно к 220–310 рублям.
А вот современная методика по автоматическому посеву мочи, предполагающая расширенную антибиотикограмму и идентификацию микробов за счет применения Масс-спектрометрии, по стоимости может превышать 2000–2500 рублей в зависимости от используемых аппаратов. На подготовку результатов бактериологической диагностики обычно уходит от 2–3-х до 7–8 дней. Иногда ждать итоговых показателей приходится порядка 10–12 дней.
источник
Посев на флору и восприимчивость антибиотиков – исследование, которое позволяет выявить степень инфицирования органов мочеполовой системы.
Посев мочи на флору представляет собой анализ по методу микробиологического исследования мочи под микроскопом. Его принято собирать при диагностированных воспалительных заболеваниях с подозрением на инфекционную природу. Суть посева мочи на флору заключена в выявлении микроорганизмов и установлении четкой связи их присутствия с развитием болезни. Изучению подвергаются:
- Виды выявленных бактерий, микробов и другой микрофлоры;
- Концентрация их по отношению к общему объему жидкости;
- Восприимчивость выделенных микроорганизмов к воздействию антибиотиков.
Последний пункт актуален если выявлены микроорганизмы с патогенными свойствами.
Бак посев мочи при воспалениях мочеполовых органов чаще всего обнаруживает:
- Стрептококки;
- Стафилококки;
- Coli – эшерихии;
- Протей;
- Клебсиеллы;
- Энтерококки;
- Кандиды.
Бак посев мочи на флору, как промежуточную процедуру контроля терапии, проводят только на 5-7 день с момента последнего приема антибиотиков.
Анализ мочи общий лабораторный, а также бак посев – процедуры, которым нет альтернативы при диагностировании инфекций мочеточников, а особенно мочевого пузыря. В нормальной ситуации весь тракт мочевыделения, от почек и до уретры, не содержит бактерии – моча стерильна. Если все – же, в ней выявляется некоторое количество микроорганизмов, это можно объясниться их попаданием в урину с наружных половых органов. Нередко наружная микрофлора проникает также в уретру, поэтому исследование, практически всегда, показывает положительный результат. Однако это вовсе не говорит о каком-либо заболевании. Если же обнаруживают опасное количество микроорганизмов, говорят о бактериурии. Один из явных признаков бактериурии – явное преобладание в урине какого-то одного вида бактерий, если же видов несколько то, вероятно, произошло засорение образца внешней инфекцией с кожи. В связи с этим, довольно часто, проводят повторное исследование для уверенности в корректности его результатов. Подсчет количества микроорганизмов принято проводить в пробе мочи объемом 1 мл.
В особых ситуациях, если есть сомнения в результатах анализа серединной пробы мочи, и при невозможности определить клиническую картину болезни четко и однозначно, прибегают к взятию пробы урины путем надлобковой пункции. Такой метод применяют также при обнаружении полимикробного заражения.
Главное условие достоверного результата – стерильность образца, поэтому следует серьезно отнестись к правилам подготовки образца исследования:
- Емкость должна быть стерильной и плотно закрывающейся;
- Перед сдачей пробы, пациент должен провести туалет наружных половых органов, и дезинфекцию наружных тканей уретры. Это можно сделать теплой водой без антибактериальных средств.
- Для анализа нужна серединная порция мочи – сначала, на протяжении пары секунд спускают мочу в унитаз, и только затем, набирают необходимое количество для бака посева;
- Набрав нужный объем жидкости, контейнер плотно закрывают, избегая при этом касания пальцами внутренних ее стенок и, отправляют в лабораторию.
Для этого исследования принято брать утреннюю мочу, но можно брать пробу и на протяжении дня. В этом случае обязательно соблюдать правило – брать мочу на анализ можно не ранее, чем через два, три часа с момента предыдущего мочеиспускания. Достаточной, считается порция мочи от 5 до 10 мл.
Если есть подозрения на туберкулез, анализ проводят утром на протяжении трех дней кряду.
Если у пациента стоит катетер, медработник проводит его перекрывание путем зажимания пинцетом, затем стерилизацию медицинским спиртом и с помощью иглы проводят отбор нужного количества мочи (4 мл) для бак посева, после чего, сливают в контейнер и отправляют в лабораторию.
Обязательно проследите, чтобы на бланке, сопровождающем пробу, помимо фамилии и имени, были указаны – время отбора пробы, метод, который при этом использовали, а также предполагаемый диагноз и данные о принимаемом лечении.
Уровень развития бактериурии определяют по показателю КОЭ – количество образующих бактериальные колонии единиц на один мл жидкости.
Согласно мнению авторитетных микробиологов, результаты бак посева мочи трактуют так:
- Этиологически значимым, выявленный возбудитель, считается, даже, если не наблюдаются четкие клинические симптомы заражения мочеточных путей при показателях КОЕ более 10 5 на мл исследуемой жидкости. Это относится как к монокультуре, так и к титру;
- При явно выраженных симптомах цистита, уретрита и инфекционного поражения мочевых путей, особенно верхних его отделов КОЕ считаются этиологически значимым при его показателях от 10 2 на 1 мл. Это же относится к ситуациям исследования во время антимикробного курса процедур;
- Выявление двух микроорганизмов при инфекционных процессах мочевыводящих путей при условии хронического их протекания, этиологически значимыми принимают значения КОЕ более 10 5 на 1 мл если выделенные микроорганизмы не принадлежат к группе контаминантов;
- Исследование проводят повторно, если выделены 2 и более видов микроорганизмов – КОЕ в титрах 10 4 на 1 мл. Такие показатели могут быть вследствие засорения пробы сторонней микрофлорой.
Альтернативные методы исследования оценивают 10 3 -10 5 КОЕ одного вида как бактериурию или высокую ее вероятность, а КОЕ менее 10 3 на мл принимают за ложноположительный результат, говорящий о загрязнение пробы. Для женщин значения КОЕ 10 2 на 1 мл принимают значимым свидетельством бактериурии, при условии дизурического синдрома острого характера.
Касаемо достоверности полученных результатов исследования одной пробы, статистика показывает – при соблюдении правил отбора пробы для анализа, такая вероятность для женщин около 80% и приближающаяся к 100% у мужчин. Бак посев, проведенный два-три раза, существенно увеличивает степень достоверности результата, вплотную приближая ее к 100%.
Основные ошибки, приводящие к недостоверным результатам:
- Игнорирование правил подготовки к анализу и отбора пробы;
- Игнорирование влияния медикаментозной антимикробной терапии, если таковая имеет место;
- Несоблюдение правил хранения образца и несвоевременная его доставка в лабораторию. Длительное, более 1 – 2 часов хранение мочи в теплом месте, приводит к активному размножению комменсалов и скудному росту патогенов, что кардинально искажает результаты исследования.
Посев мочи на флору проводят для определения вида микроорганизмов, степени их размножения и выбора препаратов для борьбы с ними. Такие исследования применяют также для контроля обсемененности урины после проведенной катетеризации.
источник
Прошло всего немногим более 70 лет после открытия А.Флемингом пенициллина, явившегося революционным препаратом в борьбе с различной инфекцией.
Сегодня приходится наблюдать бурный рост химической и фармакологической деятельности по созданию новых и новых классов антибиотиков. Их уже насчитывается более 10, в каждом классе не один представитель.
Проблема имеет 2 аспекта. Во-первых, микроорганизмы оказались «умнее», чем о них думали ученые. Они научились не только противостоять действию антибиотиков, но и встраивать их в свой метаболизм. Во-вторых, люди сами, поверив в чудодейственный эффект антибиотиков, начали применять их не совсем корректно — нарушать курс приема, принимать без показаний, экспериментировать с дозами, начинать прием без консультации с врачом. Сенсибилизируя организм неправильным приемом лекарства, человек поспособствовал тому, что появились абсолютно устойчивые к большинству антибиотиков формы микроорганизмов.
Чтобы не экспериментировать со всеми 10 классами антибиотиков (бета-лактамные пенициллины, цефалоспорины, макролиды, тетрациклины, аминогликозиды, линкозамиды, карбапенемы, полимиксины, гликопептидные, хлорамфеникол), в лабораторной практике стал применяться бактериологический метод с выделением возбудителя и установлением его чувствительности к антибиотикам.
Выбор материала для посева может быть разнообразным — желчь, мокрота, отделяемое из ушей, выделения из половых путей, моча.
В данной статье рассматриваются — анализы мочи на флору и чувствительность к антибиотикам.
Особой подготовки не требуется. Накануне больному объясняют, как сдавать бак посев мочи. Следует приготовить перчатки, стерильную банку для анализа.
Для исследования берется средняя порция утренней мочи.
Если утром сдать анализ не получилось, то можно сдать в другое время, но важно соблюсти условие, чтобы после предыдущего мочеиспускания прошло не менее 2-3 часов.
Стерильную банку до момента забора материала открывать категорически запрещено!
Почему необходимо соблюдать стерильность при заборе материала? Моча в мочевом пузыре в норме стерильна. Зато в уретре, особенно в нижней трети можно встретить разнообразную флору. Наружные половые органы тоже не стерильны. При неправильном заборе микробы из уретры и половых органов могут случайно попасть в стерильную банку и исказить результат.
Анализ мочи сдаётся после проведения гигиенического туалета наружных половых органов. Использование антисептика запрещено. Обработка должна проводиться чистой водой.
Первая порция мочи выпускается в унитаз, затем моча средней порции выпускается в только что открытую банку, она закрывается, мочеиспускание заканчивается в унитаз. Объем средней порции составляет примерно 5-10 мл. Во время забора мочи контакт половых органов с банкой недопустим.
Стерильная банка с мочой должна как можно быстрее быть доставлена в лабораторию. Нахождение ее в течение 2 часов при комнатной температуре приводит к инфицированию мочи. Допускается хранение в холодильнике в течение суток (в случае невозможности немедленной доставки).
Прежде, чем доставить банку в лабораторию, необходимо ее подписать. Кроме фамилии и инициалов на банке должно быть указано:
- предполагаемый диагноз;
- дата и время взятия материала;
- метод забора;
- сведения о предшествующей терапии антибиотиками о приеме диуретиков.
Забор материала может осуществляться через катетер, но только в случае необходимости дифференцировки между воспалением в мочевом пузыре и в почках.
Самый достоверный результат можно получить при заборе мочи путем надлобкового прокола мочевого пузыря, что полностью исключает попутное инфицирование в уретре, но к нему прибегают редко.
Если у пациента стоит постоянный катетер, то после его пережатия и обработки спиртом, делается прокол и содержимое набирается в шприц, затем выпускается в стерильный контейнер.
Особенностью подтверждения туберкулеза мочевыводящих путей является трехкратная сдача анализа ежедневно.
Различают качественный и количественный анализ выросших после посева колоний. Качественный анализ не дает возможности различить выросшую флору — она из мочевого пузыря или из уретры. Количественный анализ предполагает подсчет выросших колоний.
Для проведения подсчета обязательно соблюдать технику посева мочи на флору. Используются питательные среды:
- питательный агар;
- 5%-ный кровяной агар;
- сахарный бульон.
При работе используются методы:
- секторных посевов платиновой петлей;
- ускоренный метод.
Засевается всего 0,1 мл мочи.
При секторном посеве материал помещается на сутки в термостат при температуре 37 градусов. В результате возможно выделение возбудителя в чистом виде.
Ускоренный метод дает возможность получить предварительный результат через сутки, окончательный на 4-5 день.
После выемки из термостата, подсчитывают количество колониеобразующих единиц (КОЕ) и делается перерасчет на 1 мл мочи.
Анализы мочи на антибиотики, или точнее говоря на чувствительность к ним, выполняются в 2 вариантах.
При первичном исследовании берется набор стандартных, широко распространенных препаратов. Это простая антибиотикограмма.
Расширенная необходима при:
- неординарных случаях;
- если пациент уже получил много антибиотиков;
- если необходим дополнительный курс;
- если идет выбор перорального препарата.
Доктор в направлении может указать к каким конкретно лекарствам он желает проверить чувствительность.
Для оценки влияния антибиотика применяется диско-диффузионный метод. Его суть в следующем.
При посеве чистой культуры возбудителя одновременно на нее накладываются картонные диски, пропитанные растворами антибиотиков. Два процесса — рост и торможение — идут одновременно. При этом четко видно, действие какого препарата препятствует росту наиболее активно, а какой не оказывает существенного влияния.
При трактовке результатов анализа следует учитывать многие факторы. Имеют значение следующие показатели:
- степень бактериурии;
- вид культуры;
- повторяемость высевания при повторных обследованиях;
- выделена монокультура или в ассоциации с другими.
- В пределах 10- 10 2 диагностического значения не имеет, произошло попутное заражение при заборе материала.
- 10 3 КОЕ в 1 мл говорит об отсутствии воспалительного процесса.
- 10 4 — результат сомнительный, анализ надо повторить.
- 10 5 подтверждает воспалительный процесс.
Вид выделенной флоры тоже подсказывает, есть ли воспалительный процесс. Дифтероиды, лактобациллы, грам + палочки скорее всего говорят о попутной флоре с наружных половых органов.
Об инфекционном процессе говорит тот факт, что при нескольких посевах определяется один и тот же вид в той же степени бактериальной обсемененности.
Монокультура обычно сопровождается высокой степенью бактериурии и подчеркивает наличие воспалительного процесса.
- Прежде всего, влияние на результат оказывает правильность соблюдения техники забора мочи.
- Отсутствие указаний в направлении о приеме антибиотиков.
- Нарушение сроков отправки материала в лабораторию.
Ложно отрицательный результат может наблюдаться при таких обстоятельствах: пациент принимает антибиотики, у него наблюдается плохой отток мочи, удельный вес мочи снижен, рН меньше 5. Степень бактериурии будет низкая. В таких случаях трактовку результата следует проводить с учетом жалоб и клинических симптомов у пациента.
Существует множество тестов и исследований, позволяющих дифференцировать возбудителей друг от друга.
Отсутствие бактериурии при однократном обследовании не исключает наличие воспалительного процесса.
Инфекции мочевыводящих путей занимают значительное место в структуре заболеваемости, среди них встречаются уретриты, циститы, пиелонефриты.
Часто именно таким больным назначается анализ мочи для установления возбудителя заболевания и правильного лечения.
Еще одной целью исследования является проведение контроля за обсемененностью мочи после длительной катетеризации мочевого пузыря, а также для осуществления контроля за лечением.
Желательно взять мочу на анализ до начала противомикробной терапии или в перерыве между курсами. Лучше, если после окончания курса приема антибиотика прошло 5-7 дней. В направлении обязательно указывается факт применения антибиотиков, его вид и курс.
Также анализ мочи на флору показан всем пациентам при госпитализации в инфекционный стационар (независимо от диагноза).
С целью скрининга всем беременным проводится посев мочи дважды за беременность:
- при взятии на учет;
- в 36 недель.
Такой контроль на наличие патогенной флоры позволяет существенно снизить частоту циститов и пиелонефритов у беременных.
Обследование урологических больных должно быть комплексным. Помимо общеклинических анализов исследуются биохимические показатели крови, проводят УЗИ, МРТ, компьютерную томографию, рентгенологические обследования с контрастированием. Ценным подспорьем является изучение состояния половой системы, бактериоскопия мазков, ПЦР диагностика заболеваний, передающихся половым путем.
Существенным недостатком метода бактериологического посева мочи с определением чувствительности к антибиотикам служит долговременность ожидания результатов. Врач вынужден начать лечение, не дожидаясь ответа от баклаборатории.
Неудачи от эмпирической терапии, частая смена антибиотика влияет на формирование полирезистентных форм микроорганизмов и грибов, повышает риск аллергологических осложнений у пациента, делает его организм невосприимчивым к многим классам антибиотиков.
И последнее. Где можно сдать анализ на бакпосев мочи с расширенной антибиограммой? Существует сеть частных медицинских диагностических центров, специализирующихся на таких анализах.
Средняя стоимость такого анализа около 1500 рублей.
источник
Посев мочи на флору – один из наиболее точных лабораторных методов выявления патогенных бактерий в организме человека. Также анализ помогает определить чувствительность обнаруженных микробов к различным антибактериальным препаратам. Информативность исследования зависит от соблюдения правил сбора урины и ее своевременной транспортировки в лабораторию.
Бакпосев мочи – это микробиологическое исследование урины, которое назначается для проверки мочеполовых путей на наличие инфицирования. Цель диагностики – выявление патогенных микроорганизмов и подбор медикаментов, необходимых для нормализации состояния человека.
Во время проведения анализа особое внимание уделяется видам найденных микробов и их концентрации по отношению ко всему объему урины. Также может быть выполнена и антибиотикограмма — проверка восприимчивости микроорганизмов к медикаментам. Если в моче обнаруживается какой-либо возбудитель инфекционного заболевания, диагностируется бактериурия.
Анализ мочи на микрофлору должен быть назначен дважды, включая первичное исследование для выявления возбудителя инфекции, а также контрольную диагностику. Посредством этого исследования в урине больного можно обнаружить:
-
стрептококки;
- стафилококки;
- энтерококки;
- кандиды;
- протей;
- эшерихии;
- клебсиеллы.
Перед исследованием врач собирает историю болезни (проще говоря, жалобы пациента), и только потом, на основании полученных данных, делает предварительные выводы. Анализ урины на флору должен быть обязательно назначен больному при возникновении у него следующих симптомов:
- дискомфорт в поясничной области;
- боли в промежности;
- рези и жжение во время мочеиспускания;
- появление примесей крови или гноя в моче;
- изменение цвета урины;
- выраженная отечность конечностей, лица;
- субфебрильная температура тела в течение нескольких дней;
- регулярные головные боли;
- общая слабость.
Поводом для сдачи бактериологического исследования мочи могут стать и некоторые патологические состояния:
- туберкулез почек;
- сахарный диабет;
- системные и локальные инфекции;
-
мочекаменная болезнь;
- новообразования в мочеполовой системе;
- ВИЧ.
Дополнительно бакпосев мочи нужен для наблюдения за степенью эффективности назначенного лечения и контроля здоровья человека с иммунодефицитными нарушениями. Также анализ рекомендуется сдавать и во время беременности.
Для исключения искаженного результата пациенту следует изучить методику проведения диагностики и основные правила подготовки к сдаче анализа. Многие пациенты их нарушают, что может привести к ошибочному диагнозу.
Анализ мочи на флору проводится в несколько этапов:
- Лаборант устанавливает специальные чаши Петри, в каждую из которых помещает определенную питательную среду, например, сахарный бульон, кровяной, шоколадный и энтерококковый агар.
- При помощи специальной петли небольшое количество урины наносят на подготовленные среды. После этого пробы накрывают крышками и отправляют в термостат.
- Далее происходит наблюдение за бактериями и изучение образовавшихся микроорганизмов.
- На основе результатов анализа медработником заполняется специальный бланк с полученными значениями.
Довольно часто специалисты проводят еще и посев мочи на чувствительность к антибиотикам. Для этого разросшиеся колонии соединяют с различными противомикробными препаратами и далее наблюдают за происходящими изменениями. При необходимости может быть назначена и диагностика на восприимчивость микроорганизмов к бактериофагам, то есть к вирусам, которые могут ликвидировать вредоносных возбудителей заболевания.
Чтобы бактериологический анализ мочи показал верные значения, необходимо придерживаться следующих рекомендаций:
- за сутки до проведения манипуляции исключить потребление продуктов, изменяющих цвет урины;
- отказаться от медикаментов, а в случае антибиотикотерапии проводить исследование не ранее, чем через десять дней после окончания лечения;
-
не сдавать урину после спринцевания или во время критических дней;
- не отправлять мочу на бакпосев, если прошло менее 12 часов после полового акта;
- для сбора материала заранее подготовить стерильную емкость;
- перед сдачей биологической жидкости помыть половые органы без применения гигиенических средств;
- для диагностики взять только серединную порцию мочи;
- по окончанию сбора жидкости герметично закрыть крышку, при этом не касаться внутренних стенок контейнера.
Если отвезти биоматериал в медицинское учреждение сразу же не удается, нужно поставить его в холодильник. Хранить мочу подобным образом можно не более шести часов. Если анализ был назначен с целью подтверждения/исключения развития у больного туберкулеза почек, следует проводить забор урины на протяжении трех дней.
Часто результаты исследования мочи ребенка оказываются искаженными, так как сбор биологической жидкости мог проводиться неправильно. Для предупреждения подобной ситуации врачи рекомендуют воспользоваться мочеприемником, который продается в любой аптеке. Подойдет и специальный стерильный контейнер, но брать мочу из горшка или памперса в этом случае категорически запрещено.
Перед проведением манипуляции ребенку нужно провести туалет половых органов без применения мыла. Как и взрослым, детям следует сдавать серединную часть утренней мочи. Результаты диагностики будут готовы спустя десять дней после сдачи посева.
Если в результате анализа определена величина до 1000 КОЕ/мл, значит во время сдачи материала в мочу попали бактерии из окружающей среды. Показатель считается нормой и лечения не требует. При значении свыше 100 000 КОЕ/мл можно говорить о развитии обширного воспаления, связанного с выявленным микроорганизмом. В подобном случае специалистом должна быть назначена дополнительная диагностика и проведение антибактериальной терапии.
Если колониеобразующая единица колеблется от 1000-10 000 КОЕ/мл, результат исследования считается сомнительным. Необходимо пройти диагностику еще раз. Дополнительные данные можно получить благодаря проведению антибиотикограммы. Исследование помогает определить наиболее действенные средства для терапии выявленного возбудителя инфекции.
Выбор тактики лечения не может быть основан только на результатах одного анализа. Так, для уточнения диагноза специалист должен назначить дополнительные исследования, среди которых выделяют:
- общий и биохимический анализ крови;
- мазок из половых путей или уретры (оценка микрофлоры и клеток);
- ультразвуковое и рентгенологическое исследование почек;
- МРТ и КТ мочеполовой системы.
Также может понадобиться консультация врача узкого профиля – нефролога, гинеколога, инфекциониста, хирурга.
Посев мочи на микрофлору является одной из наиболее информативных методик, посредством которой можно выяснить причину развития инфекционного заболевания у пациента. Также исследование помогает определить чувствительность обнаруженных патогенных микроорганизмов к антибактериальным препаратам. Именно поэтому диагностика существенно облегчает выбор необходимых для лечения больного медикаментов.
источник
Бактериологическое исследование мочи как точный метод диагностики инфекций: как сдавать мочу на бакпосев?
Бактериологическое исследование мочи – сложный лабораторный анализ, который характеризуется высокоточной информативностью. Позволяет выявить в урине патогенные микроорганизмы, не определяемые с помощью общего анализа мочи. Биоматериал на исследования сдают по назначению врача в случае подозрений на присутствие инфекции мочевых путей и органов выделительной системы.
Что такое анализ мочи на бак посев? Данный метод исследования выявляет и определяет тип вредоносных микробов, вызывающих инфекции и воспаления, на основе чего делаются выводы об общем состоянии здоровья. Кроме того, посев мочи на микрофлору определяет чувствительность микроорганизмов к антибиотикам и фагам (бактериофаг – вирус, пожирающий бактерии).
В норме урина не должна быть полностью стерильной, допускается присутствие незначительного числа бактерий. При обнаружении микроорганизмов (бактериурии) можно говорить о возможном воспалении в одном из отделов мочевыделительной системы. Бактериальный посев мочи точно показывает, сколько патогенных и условно-патогенных микроорганизмов присутствует в моче. По их количеству делаются предположения о степени тяжести инфекционного процесса.
Какие микробы обычно обнаруживает бакпосев мочи у взрослого человека? Зачастую в биоматериале определяются стрептококки, дефтероиды, стафилококки, клебсиелла (klebsiella pneumoniae), грибы. Эти микроорганизмы представляют опасность, если их количество значительно превышает допустимые показатели.
Бак посев мочи не назначается в профилактических целях. В этом нет смысла, так как микрофлора у каждого человека индивидуальна, и условно-патогенные бактерии могут жить, не причиняя вреда здоровью. Анализ мочи на посев проводят, если подозревают инфекционное поражение мочевыделительного тракта. Мочу на посев сдают и в ситуациях, когда ОАМ или анализ мочи по Ничепоренко показывает какие-либо отклонения от нормы. Этот вид исследования назначается в основном по следующим показаниям:
- Боли режущего характера во время мочеиспускания (наблюдаются при цистите).
- Болезненность поясничного отдела (косвенное доказательство того, что бактерии размножаются в почечных канальцах).
- Общая слабость, тошнота, рвота, повышение температуры – симптомы, указывающие на патогенную флору в почках (при пиелонефрите).
- Дизурия – нарушенная частота мочеиспусканий. Слишком частые либо слишком редкие походы в туалет могут свидетельствовать о поражении почек. При простатите также возможна дизурия.
- Контроль эффективности терапии. Если диагноз известен и назначена антибактериальная терапия, то посев мочи на флору у больного позволяет своевременно среагировать на изменения эффективности назначенных препаратов.
- Контроль беременности, имеющий профилактический характер. В период вынашивания плода женщине приходится дважды выполнять сбор мочи на бактериологическое исследование, поскольку в 3–10 % случаев наблюдается скрытая бактериурия.
- Болезни органов ЖКТ (энтерококк и дизентерия).
- Также регулярно сбор мочи делается при сахарном диабете и у ВИЧ-позитивных пациентов.

- проводится первичное микроскопическое исследование осадка мочевой жидкости (согласно показаниям этот пункт может быть пропущен),
- затем – первичный посев мочи на стерильность для определения типа возбудителя,
- далее собранную в посеве культуру накапливают,
- изучают особенности выделенных микроорганизмов,
- готовый результат исследования – окончательная идентификация возбудителя.
Изучение мочи на бакпосев подразумевает подбор нужной среды для конкретного микроорганизма. К примеру, высевание стафилококка происходит в кровяном агаре, стрептококков – в сахарном растворе, грибов – в среде Сабуро. Допускается проведение посева сразу в нескольких средах (наибольшее число 3–4).
Сколько времени требуется для проведения этого анализа? После того, как сдается моча, результаты посева начинают исследоваться уже со второго дня. Окончательное заключение касательно идентификации возбудителя будет получено спустя 7–10 дней. Алгоритм изучения результатов подразумевает описание:
- величины,
- формы,
- прозрачности,
- оттенка,
- структуры поверхности,
- роста колонии в высоту (вдавленная либо плоская).
Анализ на флору с определением чувствительности к антибиотикам помогает подобрать максимально эффективное лечение. Полученный результат называется антибиотикограмма. Бактериологический анализ мочи на флору и чувствительность к антибиотикам имеет следующий алгоритм действий:
- Чаша Петри делится на зоны, в каждую из которых помещают полоску с антибиотиком. Их маркируют по цвету.
- Зоны засеваются выделенной культурой.
- Помещают чашу в термостат с температурой 36,6.
- Каждый день контролируют ситуацию.

Сколько времени требуется на то, чтобы был проведен анализ? Посев мочи длится 7–10 дней. Результат современных экспресс-методов готовится за два дня. При этом предоставляется информация не только относительно чувствительности к препаратам, но также определяется их дозировка в терапии. При необходимости срочно получить результаты, например, для экстренного лечения тяжелого больного, в условиях стационара могут быть предоставлены предварительные сведения уже спустя 4 часа.
Чтобы получить максимально корректные результаты анализа, важно соблюдать некоторые правила. За 12–14 часов до того, как будет проведен забор материала, не рекомендуется употреблять большое количество жидкости. В противном случае число бактерий в моче будет снижено. Также подготовка пациента подразумевает исключение алкогольных напитков за неделю до анализа.
Согласно правилам, для анализа сдается утренняя моча, однако в экстренных случаях допустимо собрать образец посреди дня. При этом нельзя опорожняться минимум за несколько часов до сдачи мочи. Женщинам запрещается спринцеваться.
Важно правильно подготовиться к сдаче материала. Стоит предварительно вымыть половые органы и руки, чтобы предотвратить попадание в урину микробов извне. В противном случае бактериологический посев мочи может дать ложные результаты. Собирать мочу необходимо не всю, а именно среднюю порцию.

Взятие мочи на бактериологическое исследование не рекомендовано, если менее чем за две недели до этого принимались антибиотики. Также влияние на результаты могут оказать мочегонные средства, поэтому сдавать урину на анализ на фоне их приема также противопоказано.

Норма бактерий должна быть в количестве не более 1000 КОЕ/мл. Также не должен вызывать подозрений отрицательный результат. Если анализ показал от 10 до 1000 КОЕ, можно предположить, что был произведен неправильный сбор урины. Поэтому необходимо будет сдавать анализ мочи повторно.
Показатели КОЕ соответствуют тому или иному заболеванию. Например, при цистите значение имеет отметка всего лишь в 100 КОЕ, при пиелонефрите – 10000 КОЕ. Если же показатель очень велик – свыше 100 000 КОЕ, значит, в мочевыделительной системе происходит сильный воспалительный процесс, и необходимо срочно назначать лечение. Например, большое количество КОЕ наблюдается, если возбудителем выступает клебсиелла.
Показания для проведения бак посева в детском возрасте такие же, как и у взрослых. Нередко у детей первого года жизни наблюдается дисбактериоз кишечника, который вызывает клебсиелла. Из-за несовершенства иммунной системы эта бактерия быстро размножается. Клебсиеллезная инфекция определяется при помощи посева урины на флору, бактериоскопии, серологических методов.
Как сдавать бак посев мочи в детском возрасте? Чтобы получить максимально точные результаты, следует правильно собрать мочу. Для анализа подходит лишь утренняя урина, в то время как у новорожденных подойдет любая, какую только удастся получить. Как собрать мочу на бакпосев у ребенка? У грудничка провести забор мочи можно с помощью специальных полиэтиленовых мочесборников.
Детям постарше нужно предложить помочиться сначала в унитаз, чтобы выпустить первую порцию урины. Затем среднюю часть мочи собрать в стерильный контейнер и в короткие сроки доставить в лабораторию. Для проведения анализа берется около 10 мл урины – этого достаточно для определения имеющихся микроорганизмов.
Правила сбора образца у ребенка предполагают прекращение приема антибиотиков. Поэтому родители должны вовремя предупредить об этом врача, который впоследствии будет расшифровывать результаты.
источник
Антибиотикограмма. Что это за исследование и для чего оно применяется? Техники забора материала. Расшифровка результатов. Где сделать процедуру?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Чтобы понять цель данного исследования и его суть, нужны определенные знания о бактериальных инфекциях и о методах их лечения. Бактерии – это клеточные формы жизни, которые могут проникать в человеческий организм и начинать размножаться в нем.
Некоторые бактерии живут в человеческом организме постоянно, при этом не вызывая никаких заболеваний (они называются непатогенными). В то же время, другие бактерии могут поражать различные ткани и органы, приводя к развитию инфекционных заболеваний.
Для лечения инфекционных заболеваний, вызванных бактериями, применяются антибиотики. Антибиотики – это натуральные или искусственно синтезированные вещества, которые обладают способностью разрушать бактерии или же прерывать процесс их размножения (деления), тем самым, способствуя их выведению из организма больного человека.
Проблема заключается в том, что различные бактерии чувствительны к различным антибиотикам. Так, например, первый антибиотик может уничтожать один тип бактерий, при этом, не оказывая абсолютно никакого действия на другие. В то же время, второй антибиотик может быть эффективным против других типов бактерий и так далее. Если после выявления признаков инфекции начать назначать пациенту антибиотики, к которым возбудитель инфекции не чувствителен, никакого эффекта от такого лечения не будет (бактерии продолжат размножаться в организме человека, а заболевание будет прогрессировать). Антибиотикограмма позволяет определить, к какому именно антибиотику чувствителен конкретный возбудитель, вызвавший заболевание у конкретного пациента, что позволяет врачу подобрать максимально эффективное лечение.
На наличие бактериальной инфекции может указывать:
- повышение температуры тела (иногда до 39 – 40 градусов и выше);
- кашель;
- общая слабость;
- повышенная утомляемость;
- боли в мышцах;
- снижение аппетита;
- наличие гнойных выделений (из горла, половых путей, раны);
- лабораторные признаки инфекции (повышение в крови уровня лейкоцитов – клеток иммунной системы) и так далее.
Показаниями к антибиотикограмме могут быть:
- инфекции дыхательных путей;
- инфекции желудочно-кишечного тракта;
- мочеполовые инфекции;
- системные инфекции;
- инфицирование крови;
- раневые инфекции;
- инфекции глаз;
- ушные инфекции;
- кожные инфекции;
- инфекционные заболевания внутренних органов (печени, почек, легких, сердца, головного мозга) и так далее.
Для проведения антибиотикограммы могут быть использованы:
- кровь;
- мокрота;
- моча;
- каловые массы;
- сперма;
- спинномозговая жидкость;
- мазки со слизистых оболочек;
- участки омертвевших тканей;
- гнойные выделения и так далее.
Чтобы исследование было информативным, нужно соблюдать ряд правил и рекомендаций относительно забора биологического материала.
При заборе материала для антибиотикограммы следует:
- Строго соблюдать условия стерильности. Забор материала должен проводиться в стерильных условиях и стерильными (обеззараженными) инструментами. Любой контакт биологического материала с посторонними предметами (в том числе с руками медсестры) или с воздухом из окружающей среды может исказить результаты антибиотикограммы. Дело в том, что в окружающем нас воздухе и абсолютно на всех окружающих предметах имеется множество различных бактерий. При контакте с исследуемым материалом они непременно попадут в него, вследствие чего во время проведения исследования могут быть выявлены врачом-лаборантом даже в том случае, если изначально материал (кровь, моча и так далее) был стерилен и не содержал возбудителей инфекции. Это приведет к ложноположительному результату исследования и может стать причиной ненужного или неэффективного лечения.
- Производить забор материала до начала лечения антибиотиками. Как было сказано ранее, целью антибиотикограммы является определить чувствительность бактерий к определенным антибиотикам. Если материал для исследования будет набран после того как пациент начнет получать антибиотики, рост и активность бактерий могут значительно снизиться (из-за антибактериального действия принимаемых препаратов), вследствие чего провести исследование не получится. Следовательно, забор материала рекомендуется проводить до назначения какого-либо антибиотика. Исключением могут быть случаи, когда на фоне длительного лечения антибиотиками состояние пациента не улучшается, что может свидетельствовать об устойчивости возбудителя инфекции к используемым препаратам. В подобных ситуациях забор материала можно проводить даже на фоне лечения антибиотиками.
Предварительно определив место укола, медсестра 2 раза обрабатывает кожу в данной области 70% раствором спирта. Это позволяет уничтожить большинство имеющихся на коже бактерий, тем самым, предотвратив их попадание в иглу в момент забора анализа. После этого она распаковывает стерильный одноразовый шпиц и прокалывает кожу в обработанной области, стараясь не касаться иглой других участков кожи или каких-либо поверхностей. Попав в вену, медсестра набирает в шприц несколько миллилитров крови, после чего удаляет иглу из вены (на место прокола при этом прикладывается ватный шарик, смоченный в спирте). Отсоединив иглу, медсестра осторожно переливает набранный материал в специальную стерильную пробирку и герметично закрывает ее пробкой или крышечкой, после чего направляет в лабораторию для дальнейшего исследования.
Мокрота – это густые, слизистые выделения из дыхательных путей пациента, которые появляются при наличии некоторых инфекционных и неинфекционных заболеваний. Иногда мокрота может выделяться одновременно с кашлем.
Сложность забора мокроты заключается в том, что при прохождении через ротовую полость больного (например, при кашле) она покрывается множеством бактерий, которые присутствуют во рту у всех людей, однако обычно не вызывают развития каких-либо заболеваний. При проведении исследования данные бактерии могут затруднить оценку результатов. Чтобы это предотвратить, накануне вечером и утром перед сдачей анализа пациенту следует тщательно (в течение 3 минут) почистить зубы. Непосредственно перед забором материала ему следует 2 – 3 раза прополоскать рот теплой кипяченой водой, что позволит удалить часть бактерий с поверхности слизистых оболочек ротовой полости, тем самым, снизив вероятность их попадания в биоматериал.
Забор материала проводится в стерильную баночку (плевательницу), которую следует брать в лаборатории. Крышку банки следует открывать непосредственно перед забором материала. Во время очередного приступа кашля отделившуюся мокроту следует как можно скорее выплюнуть в баночку, стараясь не держать ее во рту слишком долго (при возможности ее следует откашливать прямо в плевательницу). Сразу после этого следует закрыть банку крышкой и отнести ее в лабораторию. При заборе материала баночку следует держать только за боковые поверхности или снизу. Запрещается касаться пальцами внутренней поверхности баночки (которая стерильна), а также ее краев (когда она открыта), чтобы бактерии с пальцев рук не попали в исследуемый материал.
Если пациент находится в больнице и по тем или иным причинам не может самостоятельно откашливать мокроту, она может быть получена при помощи специального исследования – бронхоскопии. Суть его заключается в следующем. В стерильных условиях врач вводит в дыхательные пути пациента специальную стерильную трубку, оснащенную видеокамерой или другой оптической системой. Через эту трубку производится забор мокроты, которая затем также помещается в стерильную посуду и направляется на исследование.
Забор мочи производится в стерильную посуду (баночку), которую также следует брать в лаборатории. Набирать мочу лучше всего утром, так как в мочевом пузыре собирается вся ночная моча, и вероятность обнаружения бактерий в ней повышена. Накануне перед забором материала пациенту следует выполнить туалет половых органов и промежности, используя при этом гигиенические средства (мыло, гель для душа).
Проснувшись утром, пациенту следует еще раз протереть или промыть половые органы теплой кипяченой водой (без использования мыла или других гигиенических средств). Это позволит удалить бактерии, которые непременно там появятся за ночь. Только после этого можно приступать к забору анализа. Первую порцию мочи (первые 2 секунды от начала мочеиспускания) следует пропустить, так как в ней могут содержаться бактерии из мочеполовых путей. После этого следует подставить под струю мочи открытую стерильную баночку и набрать в нее около 100 мл материала. Затем баночку следует немедленно закрыть крышкой и доставить в лабораторию. Касаться внутренней поверхности или краев баночки также запрещается.
Проводить процедуру можно как в домашних условиях, так и в поликлинике или в больнице. Для забора каловых масс также нужно взять в лаборатории специальный стерильный контейнер, к которому иногда может прилагаться стерильная палочка.
Подготовка к забору кала включает:
- Гигиену промежности и анальной области. Перед забором материала следует выполнить гигиенические мероприятия, используя мыло или гель для душа. В конце следует тщательно смыть гигиеническое средство с кожи и анальной области большим количеством теплой воды, так как его попадание в каловые массы может исказить результаты исследования.
- Опорожнение мочевого пузыря. Акт дефекации в норме сопровождается и мочеиспусканием. Однако если в каловые массы попадет моча, это может исказить результаты исследования (например, содержащиеся в моче бактерии могут попасть в набранный материал).
Непосредственно перед началом дефекации следует разместить под анальным отверстием пластиковый пакет или контейнер, в который следует опорожнить кишечник. Затем, надев резиновые перчатки, следует набрать в стерильный контейнер около 20 – 50 грамм каловых масс, используя при этом стерильную палочку, выданную в лаборатории (если ее нет, можно использовать стерильные ушные палочки или стерильный бинт, который следует намотать на любую палочку в несколько слоев).
После забора материала закрытую коробочку следует как можно скорее доставить в лабораторию.
Спинномозговая жидкость (СМЖ) располагается в находящемся в позвоночнике спинномозговом канале и омывает головной и спинной мозг. В норме она стерильна (не содержит бактерий). Чтобы набрать СМЖ для исследования, следует выполнить так называемую спинальную пункцию. Делать это должен только опытный специалист (реаниматолог, инфекционист, невролог) и только в условиях стационара.
Суть процедуры заключается в следующем. Пациент оголяет верхнюю часть тела, после чего ложится на бок или садится на стул задом наперед, опираясь локтями о спинку стула. При этом врач попросит его как можно сильнее согнуть спину, что облегчит выполнение процедуры. После этого, надев стерильные перчатки и маску, врач несколько раз обрабатывает кожу пациента в поясничной области спиртовым раствором, чтобы уничтожить все имеющиеся там бактерии. Затем, используя тонкую и длинную иглу, врач прокалывает кожу и мягкие ткани, проводя иглу между двумя соседними позвонками и вводя ее в спинномозговой канал. Как только игла попадет в данный канал, по ней начнет выделяться спинномозговая жидкость (выделяется она медленно, примерно по 1 капле в секунду). Подставив под конец иглы стерильную пробирку, врач набирает в нее около 2 мл жидкости, после чего закрывает ее стерильной пробкой и направляет в лабораторию. Затем игла извлекается, а на место прокола накладывается стерильная повязка.
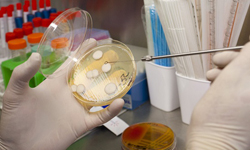
Когда колонии бактерий станут достаточно большими, врач исследует их различными методами (под микроскопом, с помощью химических реакций и так далее), что позволяет точно определить вид, тип и род возбудителя инфекции, тем самым, подтвердив диагноз.
Только когда вид возбудителя инфекции установлен, можно приступать к определению его чувствительности к различным антибиотикам (то есть, непосредственно к антибиотикограмме).

Для выполнения антибиотикограммы используются:
- Чашки Петри – плоские стеклянные баночки с высокими краями, которые могут закрываться стеклянными крышками.
- Питательные среды – питательны среды наносятся на дно чашек Петри в стерильных условиях.
- Антибиотики – различные виды антибактериальных препаратов в виде маленьких дисков.
- Инкубатор – создает оптимальные условия (температуру, влажность и так далее) для роста бактерий.
Техника выполнения антибиотикограммы заключается в следующем. Полученные в результате посева патогенные микроорганизмы, которые нужно исследовать, засеваются на питательные среды в чашки Петри. Затем врач устанавливает на дно чашки несколько маленьких бумажных дисков, пропитанных различными антибиотиками. Диски должны располагаться на определенном расстоянии друг от друга. При необходимости для проведения исследования могут быть использованы две, три или более чашек Петри, в каждой из которых будут находиться разные антибиотики. Затем чашки накрываются стеклянными крышками и помещаются в инкубатор на несколько часов или суток. После их извлечения врач оценивает результаты.
Суть антибиотикограммы заключается в следующем. Помещенные на питательную среду бактерии сразу же начинают размножаться, в результате чего в норме они должны будут заполнить дно чашки Петри через определенное время. Растущие колонии бактерий при этом можно будет заметить невооруженным глазом. Если вместе с бактериями на дно чашки помести антибактериальные препараты, это может нарушить процесс роста бактерий, что также будет видно при оценке результатов.
Если содержащийся в диске антибиотик эффективен против данной бактерии, он будет проникать в питательную среду, подавляя рост и размножение возбудителей в определенном радиусе вокруг себя (то есть, вокруг него бактерии расти не будут). Если же антибиотик неэффективен против данных бактерий, они будут свободно расти в непосредственной близости от диска.
Оценка результатов антибиотикограммы проводится следующим образом. Через несколько дней пребывания бактерий в инкубаторе врач извлекает чашки Петри и оценивает их визуально. Те антибиотики, вокруг которых колонии бактерий не растут, считаются эффективными, а те, вокруг которых растут – неэффективными.
Результат исследования распечатывается на бумаге в виде таблицы, в первом столбике которой указывается название антибиотика, а во втором – его эффективность, обозначающаяся английскими буквами S, R или I.
Результаты антибиотикограммы могут быть следующими:
- «S» (sensitive – чувствительный). Бактерия чувствительна к данному антибиотику. Его следует применять в качестве основного препарата для лечения данной инфекции.
- «R» (resistant – резистентный, устойчивый). Бактерия не чувствительна к данному антибиотику. Его применение не даст никаких положительных результатов при лечении данной инфекции.
- «I» (intermediate – промежуточный). Рост бактерий вокруг диска с антибиотиком подавлен, однако лишь частично (в меньшей степени, чем вокруг антибиотиков, к которым бактерия чувствительна). Данный препарат может быть использован для лечения инфекции в особых случаях (например, если в лечебном учреждении нет антибиотиков, к которым бактерия чувствительна, а также, если у пациента имеется аллергия на необходимые антибиотики), однако доза и длительность лечения должны быть увеличены.
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
+7 495 488-20-52 в Москве
+7 812 416-38-96 в Санкт-Петербурге
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
Название лечебного учреждения (лаборатории)
источник
 стрептококки;
стрептококки; мочекаменная болезнь;
мочекаменная болезнь; не сдавать урину после спринцевания или во время критических дней;
не сдавать урину после спринцевания или во время критических дней;