а. Этиология. Самый распространенный возбудитель — Escherichia coli. Встречаются также Proteus spp., Klebsiella spp., Pseudomonas spp., Streptococcus faecalis, Staphylococcus saprophyticus и Staphylococcus aureus.
б. Обследование и диагностика. Клинические проявления зависят от возраста. У грудных детей инфекцию мочевых путей следует заподозрить при любом остром заболевании или в отсутствие прибавки веса.
1) Пиелонефрит предполагают при высокой температуре тела, интоксикации, боли в пояснице, болезненности в реберно-позвоночном углу. Нередко наблюдается пузырно-мочеточниковый рефлюкс. Цистит сопровождается болью в надлобковой области, дизурией, учащенным мочеиспусканием, недержанием мочи. Выяснить локализацию инфекции бывает очень трудно, особенно у маленьких детей.
2) Инфекции мочевых путей могут протекать скрыто (бессимптомная бактериурия), в течение длительного времени, изредка проявляясь клинически. У 2/3 девочек дошкольного и школьного возраста первая инфекция мочевых путей протекает бессимптомно.
3) Физикальное исследование. Измеряют АД, исключают врожденные аномалии мочевых путей, тщательно обследуют область живота, половые органы и промежность.
4) Лабораторные и инструментальные исследования
а) Предварительный диагноз ставят на основании микроскопии мазка свежевыпущенной нецентрифугированной, правильно собранной мочи, окрашенного по Граму. Признаком инфекции служит наличие одной или более бактерий в поле зрения при иммерсионной микроскопии (примерно 10 5 бактерий в 1 мл мочи). В то же время большое количество бактерий в осадке центрифугированной мочи при микроскопии под большим увеличением не всегда указывает на инфекцию.
б) Лейкоцитурия часто сопутствует инфекциям мочевых путей, но не относится к типичным признакам бактериальной инфекции. Протеинурия и макрогематурия не характерны. Нередко наблюдается микрогематурия.
в) Посев мочи позволяет подтвердить инфекцию, но у маленьких детей его диагностическая ценность уменьшается из-за трудностей при сборе мочи.
i) Результат посева считается положительным при обнаружении более 10 5 бактерий в 1 мл мочи (у новорожденных — более 10 4 ). Отрицательный результат помогает исключить инфекцию.
ii) Повторные посевы позволяют с большей вероятностью поставить диагноз. При однократном посеве средней порции правильно собранной мочи инфекцию обнаруживают в 80% случаев, а при двух последовательных посевах — в 95% случаев.
iii) Самый надежный метод диагностики — посев мочи, полученной с помощью надлобковой пункции или мочевого катетера. В первом случае результат посева считается положительным при обнаружении любого количества бактерий, а во втором — при обнаружении 10 4 бактерий в 1 мл мочи. Взятие мочи должен осуществлять опытный специалист. Эти методы используют у маленьких детей в неотложных и спорных ситуациях, а также у грудных детей перед назначением антимикробной терапии.
iv) Нужно иметь в виду, что положительный результат посева может быть обусловлен бактериальным загрязнением мочи при хранении. В подобных случаях чаще всего выявляют несколько видов бактерий, причем концентрация каждого вида меньше 10 5 бактерий в 1 мл. Чтобы избежать бактериального загрязнения, пробы мочи необходимо сохранять в холодильнике при 4°C и тщательно соблюдать методику посева.
г) Посев крови показан при пиелонефрите, а также при любой инфекции мочевых путей у новорожденных и детей первых месяцев жизни.
д) Спустя 3 нед после перенесенной инфекции мочевых путей рекомендуется провести экскреторную урографию и УЗИ почек.
е) Несоблюдение гигиены промежности, вульвовагинит, энтеробиоз, запоры и пузырно-мочеточниковый рефлюкс способствуют рецидивам инфекции.
в. Лечение
1) Неосложненные инфекции мочевых путей лечат сульфаниламидами для приема внутрь (сульфафуразол, 120—150 мг/кг/сут внутрь в 4 приема). Препараты резерва — амоксициллин, 25 мг/кг/сут внутрь в 3 приема; ТМП/СМК, 8 мг/кг/сут в пересчете на триметоприм в 2 приема; цефуроксим аксетил, 20 мг/кг/сут внутрь в 2 приема; цефиксим, 8 мг/кг внутрь 1 раз в сутки; нитрофурантоин, 5 мг/кг/сут внутрь в 4 приема. Длительность лечения — 10 сут.
2) При пиелонефрите необходимы госпитализация, парентеральное введение антибиотиков и инфузионная терапия. Ампициллин эффективен против большинства возбудителей инфекций мочевых путей. При подозрении на пиелонефрит его обычно комбинируют с сульбактамом или аминогликозидами. Доза ампициллина составляет 100—200 мг/кг/сут в/в, дозу разделяют и вводят каждые 6 ч. Резервные средства — азтреонам, цефалоспорины второго или третьего поколения, ТМП/СМК для парентерального введения. Если раньше был пиелонефрит или инфекция, вызванная устойчивыми микроорганизмами, показаны препараты широкого спектра действия. Терапию продолжают 10—14 сут, клиническое улучшение должно наступить уже через 48—72 ч. После исчезновения лихорадки и ликвидации бактериурии переходят на прием препаратов внутрь.
3) У грудных детей и особенно у новорожденных проводят тщательное урологическое обследование и активную антимикробную терапию.
4) Эффективность лечения оценивают по клиническим признакам и результатам исследования мочи.
а) Посев мочи повторяют через 24—48 ч после начала терапии. К этому времени бактериурия должна исчезнуть.
б) Через 24—48 ч после начала лечения мазок нецентрифугированной мочи, окрашенный по Граму, не должен содержать бактерий, а осадок мочи не должен содержать лейкоцитов.
в) Высокая концентрация антибактериальных препаратов в моче позволяет добиться улучшения даже при устойчивости возбудителя к этим препаратам in vitro.
г) При неэффективности лечения следует заподозрить анатомические дефекты или абсцесс почки.
5) Важное значение имеет инфузионная терапия.
6) Мочевые катетеры устанавливают только по абсолютным показаниям и как можно быстрее удаляют; система катетер—мочеприемник должна быть герметична. После удаления катетера проводят посев мочи.
г. После перенесенной инфекции мочевых путей необходимо тщательное наблюдение в связи с возможностью рецидивов, часто протекающих бессимптомно. Рецидивы, как правило, возникают в первые 6—12 мес после заболевания.
1) Посевы мочи проводят спустя 1 нед после окончания терапии, затем на протяжении 3 мес — ежемесячно, в последующие полгода — 1 раз в 3 мес, а в более отдаленные сроки — дважды в год.
2) При значительном пузырно-мочеточниковом рефлюксе назначают профилактическую антибактериальную терапию до тех пор, пока рефлюкс не исчезнет или будет устранен хирургически.
3) У девочек возможны многочисленные рецидивы инфекции мочевых путей без явной причины. В таких случаях необходимо исключить все провоцирующие факторы. При частых рецидивах или риске нефросклероза назначают профилактическую антибактериальную терапию: ТМП/СМК, 2 мг/кг в пересчете на триметоприм внутрь 1 раз в сутки, или нитрофурантоин, 2 мг/кг 1 раз в сутки. Курс лечения — 6—12 мес.
4) В домашних условиях можно использовать простые и недорогие экспресс-тесты, например тест на нитриты в моче.
Дж. Греф (ред.) «Педиатрия», Москва, «Практика», 1997
источник
Анализ мочи на бакпосев (бактериологическое исследование) используется для обнаружения в моче бактерий, подбора антибактериальных препаратов и контроля лечения инфекционно-воспалительных заболеваний органов малого таза.
Для постановки диагноза обычно используются данные не только бакпосева мочи, но и других исследований, а также учитываются клинические признаки патологии.
Инфекционно-воспалительным процессам в мочевыводящих путях свойственно рецидивирующее течение с высокой вероятностью развития осложнений. Чаще всего поражаются мочеиспускательный канал и мочевой пузырь, нередко инфекция распространяется на мочеточники и почки. Исчезновение клинических признаков острой бактериальной инфекции в мочевыводящих путях нередко говорит не о выздоровлении, а о хронизации процесса, т. е. переходе его в вялотекущую хроническую форму. Воспаление и бактериурия (наличие бактерий в моче) при этом сохраняется, что помогает выявить бакпосев мочи.
В норме в мочевыводящих путях микроорганизмы отсутствуют, исключение составляет только дистальный отдел уретры, который заселен микрофлорой с кожных покровов промежности (у женщин также из вульвы).
95% всех воспалительных заболеваний органов малого таза вызвано микроорганизмами. Возбудителями инфекции мочевыводящих путей обычно являются кишечная палочка (Escherichia coli), клебсиелла пневмонии (Klebsiella pneumoniae), синегнойная палочка (Pseudomonas aeruginosa), цитробактер (Citrobacter), протей мирабилис (Proteus mirabilis), серрация (Serratia). Кроме того, инфекционными агентами становятся стафилококки (S. epidermidis, S. aureus, S. saprophyticus), стрептококки (S. pyogenes), микоплазма (Mycoplasma) и пр. При некомпенсированном сахарном диабете в мочевых путях часто обнаруживаются микроскопические грибы рода Candida.
Инфекциям мочевыводящих путей способствуют патологии, при которых нарушается отток мочи, а также системные заболевания. У детей, лиц преклонного возраста и ослабленных пациентов инфекционный процесс нередко протекает в латентной форме или имеет неспецифические проявления (нарушение пищеварения, потеря веса и пр.).
Для сбора мочи на бакпосев не следует пользоваться стеклянными банками, бытовыми пластиковыми емкостями, нельзя использовать нестерильные одноразовые контейнеры.
Для определения возбудителя проводится бактериальный посев мочи. Направление на исследование обычно выдает терапевт, уролог, акушер-гинеколог. При необходимости врач подробно объяснит, что такое анализ мочи на бакпосев, что показывает данное исследование, как собирать материал, сколько делается тест. Расшифровывать полученный результат должен только специалист.
В отличие от клинического анализа мочи, бактериологический анализ не проводится в профилактических целях, а назначается при наличии признаков инфекции мочевыводящих путей. Поводом к назначению бактериального посева мочи может быть обнаружение бактерий или грибов при проведении общего анализа мочи. Кроме того, данное исследование обычно назначается пациентам с рецидивами цистита, паранефритом, пиелонефритом, хроническим уретритом, сахарным диабетом, а также при мониторинге состояния ВИЧ-инфицированных пациентов и пр. Анализ мочи на бакпосев относится к обязательным исследованиям, которые проводятся беременным, в 3–10% случаев определяется бессимптомная бактериурия.
Мочу для бактериологического анализа сдают до начала или через 7–14 дней после завершения антибактериальной терапии (контрольное исследование), если лечащим врачом не указаны другие условия.
Существует ряд правил подготовки к сдаче мочи для бактериологического исследования, соблюдение которых позволяет получить максимально достоверный результат.
За неделю до анализа из рациона рекомендуется исключить соленую, острую и жирную пищу, а также спиртные напитки.
При острых инфекционно-воспалительных процессах обычно выделяется монокультура на фоне бактериурии высокой степени, а при хронических – ассоциации микроорганизмов на фоне бактериурии низкой степени.
Женщинам не следует сдавать мочу на бакпосев во время менструации и еще двое суток после ее окончания, так как менструальные выделения, которые с высокой вероятностью могут попасть в собранный материал, повлияют на результат исследования. Также за два дня перед исследованием не рекомендуется использовать противозачаточные или лекарственные препараты в форме вагинальных суппозиториев. Перед взятием материала на анализ нельзя делать спринцевание.
Перед сбором мочи проводят тщательный туалет наружных половых органов без использования антибактериального мыла. Мужчинам для предотвращения контаминации мочи перед сбором материала рекомендуется тщательно промыть половой член и складку крайней плоти. Для исследования необходимо собрать среднюю порцию первой утренней мочи (то есть начальная и последняя порция спускаются в унитаз). Моча собирается в специальный стерильный одноразовый контейнер, который выдается в лаборатории перед проведением анализа или приобретается в аптеке. В некоторых лабораториях можно приобрести транспортную пробирку с консервантом (обычно с борной кислотой). Набирая мочу, не следует прикасаться к внутренней стенке контейнера.
Материал для бактериологического исследования у грудных детей собирают при помощи мочеприемника, который можно приобрести в аптеке, а потом переливают в стерильный контейнер.
Для сбора мочи на бакпосев не следует пользоваться стеклянными банками, бытовыми пластиковыми емкостями, так как обеспечить стерильность подобной тары в домашних условиях, как правило, не представляется возможным. Кроме того, нельзя использовать нестерильные одноразовые контейнеры.
Доставить в лабораторию материал необходимо не позднее двух часов после сбора.
В норме в мочевыводящих путях микроорганизмы отсутствуют, исключение составляет только дистальный отдел уретры, который заселен микрофлорой с кожных покровов промежности.
Основной задачей анализа является выявление в моче микроорганизмов и определение их этиологической роли. Во внимание принимается вид инфекционного агента, степень бактериурии, обнаружение микроорганизмов в повторных исследованиях и т. д.
Бактериальный посев мочи производится на питательные среды при помощи бактериологической петли, тампона или шпателя. В норме рост микроорганизмов отсутствует, признаки микробного роста говорят о наличии бактериальной инфекции в моче, т. е. бактериурии.
Степень бактериурии позволяет провести дифференциальную диагностику инфекционного процесса от контаминации урины нормальной микрофлорой. Так, бактериурия до 10 3 микробных клеток в 1 мл мочи обычно указывает на отсутствие инфекционно-воспалительного процесса и, как правило, определяется в случае контаминации урины, при бактериурии 10 4 результат является сомнительным и появляется необходимость в повторном исследовании, 10 5 и более – инфекционно-воспалительный процесс.
С целью контроля проводимой терапии оценивается изменение степени бактериурии, ее уменьшение свидетельствует об эффективности применяемых лекарственных средств. Однако при расшифровке анализа мочи на бакпосев следует учитывать, что в ряде случаев (при проведении антибактериальной терапии, низких значениях pH и/или удельного веса мочи, нарушенном пассаже мочи и пр.) низкая степень бактериурии может определяться и при наличии патологического процесса. По этой причине немаловажное значение имеет также идентификация обнаруженных в моче инфекционных агентов (повторное выделение бактерий одного вида, как правило, указывает на наличие инфекции).
В отличие от клинического анализа мочи, бактериологический анализ не проводится в профилактических целях, а назначается при наличии признаков инфекции мочевыводящих путей.
Диагностическое значение имеет выявление в моче монокультуры или ассоциации микроорганизмов. При острых инфекционно-воспалительных процессах обычно выделяется монокультура на фоне бактериурии высокой степени, а при хронических – ассоциации микроорганизмов на фоне бактериурии низкой степени.
Помимо выявления инфекционного агента при проведении анализа мочи на бакпосев может определяться чувствительность к антибиотикам выделенных штаммов микроорганизмов.
Для постановки диагноза обычно используются данные не только бакпосева мочи, но и других исследований, а также учитываются клинические признаки патологии.
Видео с YouTube по теме статьи:
источник
Определить причину воспалительных процессов в организме и дифференцировать бактерию, которая повлекла развитие инфекции, помогает бакпосев мочи. Бактериологическое исследование относится к наиболее точным методам лабораторных анализов, позволяющих найти источник болезни без инструментальной диагностики.
Бактериологический посев мочи проводят для определения конкретного источника инфекции в организме
Бактериологический посев – анализ урины, который никогда не назначается просто так.
Для анализа мочи на бактерии есть конкретные показания:
- подозрение на грибковую инфекцию;
- заражение кокками (золотистый стафилококк, энтерококк), палочкой кишечной (escherichia coli);
- воспаление почек;
- рецидив ранее вылеченной болезни в гинекологии или урологии;
- контроль антибактериальной терапии, её эффективности (выявляет чувствительность болезнетворных бактерий к антибиотическим препаратам);
- подтверждение диагноза.
Анализ мочи на бактерии обязателен при воспалении почек
Анализ на выявление инфекции бактериального характера обязательно нужен при беременности. Женщина проходит исследование дважды – в первом и последнем триместре.
Бакпосев мочи – важный лабораторный анализ, который показывает состояние микрофлоры урогенитального аппарата и выявляет возбудителя, что спровоцировал воспаление в мочеполовой системе.
С помощью теста выявляют вид болезнетворных микроорганизмов и определяют их чувствительность к антибиотикам – подбирают наиболее эффективную схему лечения. Анализ даёт возможность контролировать лечение и назначать корректирующую терапию в случае пассивного действия подобранных антибиотических средств.
Подготовиться к бактериологическому исследованию, значит, правильно выполнить рекомендации врача.
- За 2 недели до бакпосева прекратить употребление антибактериальных лекарств.
- За сутки до сдачи мочи не злоупотреблять жирной, острой, копчёной пищей, сладостями, исключить алкоголь.
- Накануне анализа минимизировать волнения, физические нагрузки.
- Не употреблять пищу в течение 8–12 часов до анализа. Воду без газа пить можно.
- Исключить приём любых лекарственных средств. В случае невозможности отменить употребление лекарств – оповестить об этом врача.
Откажитесь от приема лекарств пред анализом
Заранее готовиться тара для биологической жидкости. Лучше всего купить аптечный стерильный контейнер. Если такой возможности нет, вымыть с моющим средством небольшую баночку с крышкой, тщательно выполоскать под проточной водой и высушить.
Правильно собранный биологический материал минимизирует риск искажения результатов анализа.
Привила сдачи мочи:
- урину сдают утром при первом мочеиспускании;
- перед сбором мочи гениталии тщательно вымыть мылом и водой, просушить полотенцем или ватным диском;
- для анализа идеальной считается серединная моча – первые 1–2 секунды мочеиспускание происходит в унитаз, затем подставляется контейнер, после наполнения его на 1/3 продолжается испускание жидкости в туалет;
- не соприкасаться гениталиями с тарой и крышкой, чтобы не занести бактерии на ёмкость;
- сдать полученный материал в лабораторию не позднее 1,5–2 часов.
Сдать собранную мочу необходимо в течении 2-х часов
Важно!Если у пациента нет возможности доставить собранную мочу сразу, урину можно хранить в холодильнике не более 2 часов. Замораживать или держать биоматериал при комнатной температуре нельзя, иначе результаты исследования будут недостоверными.
Чтобы собрать мочу у грудничка, используется специальный стерильный мочеприёмник. С помощью липкого слоя у основания приспособления его крепят на лобок ребёнка, а половой орган помещают в специальное отверстие. Как только произошёл процесс мочеиспускания, одноразовый приёмник снимают, полученную жидкость сливают в аптечный контейнер (достаточно 10–15 мл).
Используйте специальный мочеприемник для сбора мочи на анализ у грудничков
Процедура полностью безболезненна и не доставляет дискомфорта новорождённому ребенку.
Перед забором материала тщательно вымыть не только кожу полового органа, но и головку, оттянув крайнюю плоть. Для гигиенической процедуры использовать мыло без агрессивных химических добавок (хорошо подходит детское мыло). Крышку контейнера приоткрыть, чтобы удобно было снять её одной рукой непосредственно перед сбором мочи. Сначала помочиться в унитаз, далее 10–20 мл урины спустить в подготовленную ёмкость. Нельзя касаться руками и половым органом внутренних стенок контейнера, иначе можно занести бактерии внутрь тары и негативно повлиять на показатели анализа.
Ввиду физиологических особенностей, женщина обязательно должна соблюдать дополнительные правила перед сдачей анализа.
- Нельзя собирать мочу во время месячных выделений и в течение 2 дней после них.
- За 48 часов до анализа не использовать лекарственные или противозачаточные вагинальные свечи.
- Утром не осуществлять спринцевание.
Гениталии перед сбором мочи должны быть тщательно вымыты неагрессивным гигиеническим средством и высушены салфетками, ватными дисками.
Для определения и дифференциации болезнетворного агента в мочу добавляют специальные реагенты, исследуют в разных средах. Вся процедура бактериологического посева по времени занимает от 5 до 7 рабочих дней. В случае сомнительности результатов проводятся дополнительные исследования на стерильность мочи, что занимает дополнительно 2–3 суток. Если анализ нужен срочно, частные лаборатории за дополнительную плату делают экспресс-посев в течение 2–3 дней.
Количество патогенных бактерий в биологическом материале измеряется в колониеобразующих единицах в 1 мл мочи (КОЕ/мл). В зависимости от концентрации болезнетворных микроорганизмов специалист интерпретирует результаты:
- до 100 КОЕ/мл – бактерии могли попасть в мочу из-за плохой гигиены при сборе анализа – терапия не требуется;
- от 100 до 1000 КОЕ/мл – воспалительные процессы в мочевом пузыре – цистит;
- от 1000 до 10000 КОЕ/мл – сомнительные результаты, которые требуют повторного бакпосева на стерильность;
- свыше 10000 КОЕ/мл – пиелонефрит;
- свыше 100000 КОЕ/мл – плохой бакпосев – в мочеполовой системе развивается инфекция, вызванная конкретным возбудителем – стафилококком, грибами, простейшими, бактериями.
Антибиотикограмму проводят для выяснения чувствительности организма конкретного пациента к разным видпм антибиотиков
После выявления вида болезнетворного микроорганизма специалист проводит антибиотикограмму. Метод позволяет выявить чувствительность бактерий к конкретным антибиотикам и назначить эффективную терапию.
Бактериологическое исследование мочи можно сделать в государственных и частных медицинских учреждениях:
- районная поликлиника;
- городская больница;
- специализированные лаборатории;
- медицинские научные центры.
Сдать мочу на анализ можно как в частной лаборатории, так и в государственной больнице
В государственной больнице процедура осуществляется бесплатно, в частных лабораториях анализ платный. Исходя из категории медицинского учреждения и уровня профессионализма персонала, средняя цена бакпосева с антибиотикограммой составляет 670 р. В платных диагностических центрах можно сделать срочный анализ. Стоимость экспресс-посева мочи будет выше – от 800 р.
Исследование мочи на стерильность и бактерии с высокой точностью выявляет возбудителя воспалительного процесса в мочевыделительной системе, его вид и чувствительность к антибактериальным препаратам. На результаты анализа влияют подготовка и сбор материала, при заборе урины важно соблюдать рекомендации врача. Сдать анализ реально как в обычной больнице, так и в частной лаборатории. Получить на руки результаты можно через 5–7 рабочих дней.
источник
Здравствуйте, дорогие родители малышей! Сегодня моя статья для вас. Рождение ребенка – всегда радость в семье. Мы искренне желаем, чтобы он рос у вас здоровым. В течение первого года жизни маленькому ребенку не один раз придется сдавать анализы. Да и заболевшему малышу педиатры довольно часто тоже назначают анализ мочи. Если взрослому и более страшим детям это не доставит особых трудностей, но вот как быть с малышом, особенно с новорожденным? Как собрать мочу у грудничка? Для многих родителей является довольно сложной задачей. Причем для соответствующего анализа имеются определенные правила сбора. Читайте дальше и вы узнаете, как правильно и быстро справиться с этой задачей.
Чем собрать мочу у грудничков, педиатры из-за своей занятости порой молодым мамочкам и не рассказывают. Но оказывается, не такая уж сложная эта задача. Главное, выбрать для этой цели наиболее удобный способ. Для этой цели можно воспользоваться
- одноразовыми стерильными мочеприемниками;
- одноразовыми пластиковыми стаканчиками или подобными пластиковыми баночками из-под детского питания;
- полиэтиленовыми пакетами.
Для этой цели не подойдут памперсы – наполнитель, впитывая мочу, становится гелем и поэтому «выжать» содержимое из памперса просто не получится. Не подойдут также и горшки, поскольку как бы тщательно не промыли горшок, он все равно останется недостаточно чистым, а для сбора мочи на стерильность – это вообще не вариант.
Также не подойдет вариант отжатия мочи с пеленки, так как ткань является своеобразным фильтром, и она может задержать на своей поверхности некоторые элементы, что исказит результат анализа. Не подойдет метод сбора с клеенки шприцем: ребенку будет некомфортно лежать на холодной поверхности, да и чистота клеенки сомнительна.
Купить одноразовый мочеприемник не составит труда, сейчас его можно купить в любой аптеке. Цена варьирует от 12 до 20 рублей. Этот предмет одноразовый, поэтому при покупке берите сразу несколько. Лучше взять целую упаковку 100 штук, тогда стоимость одного будет еще дешевле (примерно 8 рублей). Возможно, пока вы приспособитесь к такому методу сбора мочи, вы истратите не один мочеприемник. Большим его плюсом будет простота использования и стерильность.
Мочеприемник для мальчиков и девочек мало чем отличаются друг от друга, принцип сбора мочи одинаков. Для отправки мочи на анализ еще придется приобрести одноразовый контейнер, он стоит не более 5 рублей.
Как правильно пользоваться мочеприемником?
- Перед тем, как собрать мочу у малыша следует тщательно помыть половые органы с детским мылом и вытереть сухим полотенцем. Это очень важный момент, так как чистота наружных половых органов напрямую влияет на результат анализа.
- Достаньте из упаковки мочеприемник и удалите бумажную полоску с липкого слоя около отверстия для сбора мочи.
- Прикрепите к коже мочеприемник (не бойтесь: клеящее вещество гипоаллергенно и безопасно). У мальчиков в отверстие вкладывают пенис, а у девочек он прикрепляются вокруг половых губ.
- Ждите, когда ребенок помочится. Для этого лучше поставить малыша на ножки или держать его вертикальном положение на руках.
- Как только мочеиспускание закончится, аккуратно отклейте мочеприемник.
- Отрежьте уголок мочеприемника и перелейте мочу в одноразовый контейнер, наклейте направление, где указывается фамилия и имя ребенка, возраст, дату сбора мочи. Если моча собирается на бак. посев, то мочу переливают в стерильную емкость.
Важно знать, что для более достоверного анализа лучше собирать утреннюю мочу. Для ускорения мочеотделения можно использовать метод рефлекса, включив воду в кране или звук льющейся воды. При пользовании мочеприемником не следует надевать на ребенка подгузник.
Самым частым исследованием у новорожденных и маленьких детей является общий анализ мочи. Сбор мочи для такого анализа не затруднителен, главное следовать тем рекомендациям, которые описаны выше.
Но при подозрении на патологии мочевыводящих путей врач может назначить и другие анализы мочи. От того, как собран анализ будет зависеть конечный результат, постановка правильного диагноза врачом, назначенное лечение и выздоровление.
Моча по Нечипоренко назначается при воспалительных заболеваниях почек и мочевого пузыря. Для анализа необходимо собрать утреннюю мочу, причем ее среднюю порцию. Для этого сначала струя мочи спускается в сторону, затем среднюю порцию собирают в одноразовый контейнер или пластиковую емкость, последние порции мочи также направляются в сторону.
Моча по Зимницкому исследуется при подозрении на нарушение фильтрационной функции почек и подозрении на диабет. Суть анализа заключается в сборе мочи в течение суток. Для этого необходимо собирать мочу 8 раз, желательно через каждые 3 часа. Если вы первый раз собрали мочу в 9.00, то последующие порции вы должны собрать в 12.00 и т.д., последняя порция должна быть собрана на следующий день в 6.00 утра. Каждая отдельно собранная порция мочи должна до отправления в лабораторию храниться в прохладном месте или в холодильнике при температуре +4 +8º. На каждой порции указывать дату и часы, когда моча была собрана. Также вам врач порекомендует учитывать количество выпитой жидкости ребенком. Это тоже важно!
Моча на биохимию назначается врачом при подозрении на воспалительные заболевания почек и болезни обмена веществ. Сбор мочи проводится в течение суток, начиная от утреннего мочеиспускания. В отличие от мочи по Зимницкому моча собирается в одну емкость, затем моча смешивается и отбирается порция в 100 мл и уже ее отправляют в лабораторию для исследования. На контейнер приклеивается направление, где указывается фамилия и имя ребенка, его возраст, вес и рост, а также количество жидкости, выпитой за день, и количество выделенной мочи.
Для сбора мочи у новорожденного подойдет любая порция мочи.
Как вы поняли, с мочеприемником проблем со сбором мочи нет. Но ведь случаются такие ситуации, когда мочеприемника нет. Как тогда можно собрать мочу у грудничка? Существуют и другие способы.
Необходимо взять новый полиэтиленовый пакет, бывший в применении недопустим – он все равно уже не чистый.
Чтобы собрать мочу у мальчика, полиэтиленовый пакет надрежьте немного по бокам. Положите малыша на спинку, а под попу расправьте одну из сторон пакета, а другу расправьте на животике, прикройте малыша одеялом и подождите, пока малыш не пописает. Затем перелейте мочу в пластиковый контейнер.
Для девочек следует поступить немного по-другому. Разрезаем боковые поверхности чуть больше, одну из сторон укладываем под попу, другую- сверху, затем завязываем пакет вокруг каждой ножки, чтобы между ножек образовался мешочек. Прикрываем одеяльцем и укладываем в полулежачее положение, а лучше взять девочку на руки и походить с ней на руках, пока она не пописает. Лучше всего в этот момент покормить девочку грудью. Мочу перелейте в стерильный одноразовый контейнер.
В качестве пластикового контейнера подойдет одноразовый, купленный в аптеке, контейнер или же чистые баночки из-под детского питания.
Этот метод больше подойдет для мальчиков. Но придется потратить немного времени, чтобы скараулить начало мочеиспускания. А дальше ничего сложного: подставляем чистый контейнер.
Для девочки подойдет старый бабушкин метод. Возьмите чистую большую тарелку, предварительно ее обдайте кипятком или несколько минут прокипятите. Теплую, но не горячую, тарелку подложите под попу девочки и ждите, когда она помочится, а затем перелейте в одноразовый контейнер.
Вот и все премудрости сбора мочи с мочеприемником и без него. Желаю вам удачи и здоровья вашим деткам!
источник
Лабораторные тесты влияют на результат лечения, а если речь идет о грудных детях, серьезность ситуации возрастает многократно – ведь ребенок не пожалуется на симптомы и не ответит на вопросы врача. Чтобы помочь маленькому пациенту, приходится полагаться на опыт, интуицию, знания – и результаты диагностики.
Грудные дети – сложная категория пациентов. Они еще не умеют рассказывать о своих жалобах, а метод привлечения внимания взрослого – пронзительный плач – нельзя использовать в качестве диагностического симптома. Поэтому, если состояние ребенка вдруг ухудшилось, врач назначит, помимо прочих исследований, общий анализ мочи – это базовый тест, позволяющий:
- выявить признаки заболеваний мочевых путей;
- понять, есть ли бактериурия – выделение микроорганизмов, свидетельствующих о наличии инфекционного очага;
- оценить содержание билирубина, глюкозы, иных веществ и сделать выводы об общем состоянии пациента и факторах риска.
Это стандартный тест, который проводится рутинно даже в случаях, когда нет жалоб на состояние здоровья ребенка. Его выполняют в клинических лабораториях больниц, он включает в себя оценку визуальных характеристик мочи (количество, цвет, запах), определение относительной плотности, белка, глюкозы. Также в рамках общего анализа выполняют микроскопию осадка (лейкоциты, эритроциты, эпителиальные клетки, цилиндры, иные вероятные фрагменты).
Ребенок еще не контролирует позывы на опорожнение. В такой ситуации возрастает вероятность ошибок из-за неправильного сбора материала, попадания в емкость посторонних компонентов (например, бактерий), а также отсутствия достаточного количества образца вообще.
По этой причине специально для детей младше 2 лет разработаны мочеприемники. Это мешочки, которые прикрепляются к области половых органов так, чтобы материал из уретры во время опорожнения попадал в емкость. Они одноразовые и, что важно, стерильные; стоят, как правило, недорого (в среднем, от 15 до 30 рублей или 5-10 гривен за экземпляр), бывают универсальными или адаптированными под половую принадлежность ребенка. Конечно, не запрещено использовать аптечные стаканчики с завинчивающейся крышкой или обычные баночки – чистые и сухие.
Чтобы получить материал для анализа, необходимо:
- вымойте область наружных половых органов ребенка (по направлению от влагалища к анусу, а не наоборот);
-
используйте одноразовые салфетки, чтобы убрать избыток влаги;
- убедитесь, что промежность достаточно просушена.
Если выбрана обычная емкость для сбора мочи, нужно дождаться, пока ребенок после гигиенических процедур захочет в туалет, и подставить под струю баночку или стаканчик. Более удобной, если писает девочка, признана тарелка с широкими краями, достаточно глубокая; помните, что нужно вымыть и просушить ее. Стоит производить манипуляции над полотенцем, простыней или в ванной, так как высока вероятность, что часть материала окажется за пределами тары.
В случаях, когда выбирается специальный приемник, после уже описанных манипуляций по подмыванию нужно собрать мочу у новорожденной девочки следующим образом:
- распечатайте пакет со сборником – так как он стерилен, не делайте это заранее;
- снимите полоску, которая защищает линию крепления;
- приклейте емкость так, чтобы липкая область оказалась вокруг половых губ.
Следите за тем, чтобы отверстие приемника не соприкасалось с областью ануса. На большинстве моделей есть указатели (обычно это желтый крестик), которые должны при наклеивании находиться между зоной половых губ и прямой кишки. Так будет исключено попадание в образец каловых масс.
Чтобы сделать это, необходимо:
- Вымыть область промежности ребенка.
- Просушить ее салфетками.
- Подготовить емкость для сбора.
Получить материал для анализа у мальчика проще, чем у девочки – поэтому многие родители выбирают стандартную тару: это стаканчик или баночка. Они должны быть чистыми и сухими, лучше всего – простерилизованными. Можно купить в аптеке одноразовые экземпляры. После того, как область промежности и пениса вымыта, нужно подождать, когда ребенок начнет писать, и подставить емкость.
В то же самое время мочеприемник не стоит сбрасывать со счетов. Грудной ребенок может начать писать в неподходящий момент, и есть риск не успеть схватить баночку. Кроме того, стерильность емкости – немаловажный фактор, влияющий на качество анализов. Как пользоваться пакетом-сборником?
- произвести гигиену наружных половых органов ребенка;
- просушить обработанную область салфетками;
- распечатать мочеприемник;
- снять липкую ленту;
- аккуратно вставить пенис в отверстие пакета;
- приклеить емкость к коже;
- подождать опорожнения мочевого пузыря.
Как и в ситуации с девочкой, нужно прикреплять пакет так, чтобы в него не попали фекалии.
Это исследование необходимо, чтобы выявить инфекцию мочевых путей. Материал, полученный при сборе, наносят на питательные среды, позволяющие вырасти определенным микроорганизмам. При появлении колоний бактерий определяют вид, количество и чувствительность к антибиотикам.
- Возникает симптоматика инфекции мочевых путей (выделения из уретры, изменение объема, цвета, запаха мочи, частоты опорожнения, возникает лихорадка).
- Есть основания полагать, что у ребенка – латентная (скрытая) бактериурия (о ней вы можете прочесть в других статьях на сайте).
- Наблюдается стойкая, но при этом необъяснимая лихорадка, и врач проводит дифференциальную диагностику различных патологий.
Исследование также требуется для контроля излеченности после курса антибактериальной терапии. Его проводят не ранее чем через 7-14 дней с момента прекращения приема лекарственных препаратов.
Соответствует уже описанным в разделе «Общий анализ» правилам и требованиям. Однако есть нюанс – поскольку бакпосев должен определить количество микроорганизмов в моче, необходима стерильность. Поэтому используется:
- одноразовый пакет-приемник;
- в ситуациях, когда трудно получить материал или есть, например, выделения из уретры в большом количестве – катетеризация мочевого пузыря или его пункция (прокол); эти процедуры проводит врач.
Расшифровка результатов бактериологического анализа подробно описана в других статьях на сайте; если говорить кратко, она выглядит следующим образом:
| Способ сбора мочи | Результат, КОЕ/мл | |
|---|---|---|
| В норме | При патологии | |
| Пакет-приемник | До | ≥ 10 2 |
| Катетеризация | До 1000 | ≥10 2 |
| Пункция | Бактерии отсутствуют | Позитивный рост любого количества колоний микробов |
Сколько нужно мочи грудничка для анализа? Объем – около 20-25 мл, но стоит уточнить у педиатра, может ли лаборатория взять в работу меньшее количество материала, если удалось получить от 10 мл.

- Чистой теплой водой.
- Без использования антисептиков, любых гелей или травяных настоев.
- С аккуратным промоканием кожи салфетками или мягкими полотенцами.
Родителям следует вымыть руки перед тем, как проводить гигиену наружных половых органов ребенка, и не прикасаться к внутренним стенкам емкости с материалом. Если используется пакет-приемник, его не следует держать приклеенным более 2 часов, а после опорожнения нужно перелить образец в стерильный стаканчик.
источник
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день.
При подозрении на патологию выделительной системы назначается бак посев мочи. Что это такое, и как сдавать при беременности материал на анализ нужно знать всем женщинам.
Бактериологическое исследование мочи назначается пациентам с подозрением на воспалительный процесс в органах выделительной системы (почки, мочевой пузырь, мочевыводящие пути). В абсолютном большинстве случаев воспалительные заболевания возникают из-за бактериальной инфекции. Возбудителями чаще всего являются энтеробактерии, протей и стафилококк. Их объединяют общим названием «уропатогенная флора». Для точного определения возбудителя заболевания проводят бактериологический анализ мочи. Для проведения исследования нужен грамотный сбор материала для исследования, оборудование (питательные среды, термостат) и специалисты.
Анализ мочи на бак посев проводят бактериологические лаборатории. Принять материал для исследования могут не только государственные, но и частные клиники. Однако проведением анализа будет заниматься одна и та же лаборатория, так как частные клиники обычно не имеют нужных условий, лицензии, специалистов и оборудования для этого исследования.
Материал на бакпосев мочи нужно перевозить и хранить очень аккуратно, иначе результаты исследования будут неправильными. Поэтому лучше сдавать этот анализ в клинике при лаборатории или в государственной клинике.
Бактериологический посев мочи довольно специфическое исследование. Оно назначается в том случае, если при микроскопии осадка во время выполнения общего анализа мочи обнаруживается большое количество бактерий и грибов. Такое состояние называется «бактериурия». Но общий анализ не позволяет установить вид возбудителя, а без этого невозможно назначить лечение.
В обычной лаборатории специалисты могут дифференцировать небольшое количество микробов в собранном материале. Для этого проводят окраску по Граму, а также исследования в иммерсионной среде (с маслом), фазоконтрастную и темнопольную микроскопию.
Самым современным методом исследования мочи на бакпосев считается электронная и люминесцентная микроскопия. Электронная микроскопия позволяет настолько точно видеть микроорганизмы, что удаётся рассмотреть даже органеллы. Для люминесцентной микроскопии микроорганизмы окрашивают красителями, которые светятся, что показывает движение бактерий или его отсутствие.
Эти методы исследования не подразумевают посев микробов на специальные питательные среды, что удобно и сокращает срок получения результатов исследования. Но для их проведения нужно специальное оборудование, которое есть не в каждой лаборатории.
Очень важно грамотно интерпретировать результаты исследования. Расшифровка анализа урины на бактерии показывает несколько параметров:
- причину заболевания;
- количество бактерий в моче;
- чувствительность возбудителей заболевания к антибиотикам.
Это особенно важно в том случае, когда показано применение сильных лекарственных средств, а также при хроническом течении заболевания.
Чаще всего анализ мочи на посев бактерий назначается при следующих состояниях:
Особенно важно вовремя выявить возбудителя бактериальной инфекции при ВИЧ-инфекции, сахарном диабете и других иммунодефицитных состояниях.
Материал для анализа нужно правильно собирать, чтобы не было ошибок в результатах. После того как пациент соберёт мочу, он должен доставить её в лабораторию не позднее двух часов. В противном случае в моче размножаются микроорганизмы, что даст ложный результат. Из-за этого могут быть назначены более сильнодействующие лекарства, чем требуются при имеющемся заболевании. Это даст ощутимые последствия для организма, но принесёт сомнительную пользу.
Урина на бактериологический анализ сдаётся без предварительной подготовки в виде специальной диеты. Но врачу нужно сообщить обо всех лекарственных препаратах, которые принимались в ближайшее к сдаче анализа время. Приём некоторых лекарств может повлиять на результаты исследования, поэтому врач должен об этом знать.
Собирать материал для анализа нужно крайне осторожно, так как микробы могут попасть в урину извне.
Особенно важно знать, как сдавать посев мочи при беременности, так как в это время ложные результаты могут доставить будущей маме неудобства и лишнее беспокойство. Беременным женщинам нужно стараться не подвергаться стрессам, поэтому к сбору мочи для бакпосева стоит отнестись с особым вниманием.
Чтобы правильно собрать мочу, нужно соблюсти ряд требований:
- Анализ мочи на бак посев собирают в стерильную тару. Её приобретают в аптеке (нужно обязательно уточнить, чтобы продали именно стерильную тару, на ней будет соответствующая надпись) или получают в клинике. Вскрытие тары осуществляется в момент сбора материала.
- Сбор материала осуществляется утром. Для анализа подходит только средняя порция мочи.
- Перед сбором материала необходимо вымыть руки с антибактериальным мылом и подмыться с использованием специального средства для гигиены интимных мест.
- Внутрь влагалища необходимо вставить ватный тампон или небольшой кусочек ваты, обернутый марлей (этот способ подходит для беременных женщин, так как им нежелательно пользоваться обычными тампонами). Это позволит предотвратить попадание микрофлоры из влагалища в собираемый материал.
- Вскрытие контейнера осуществляется аккуратно, не касаясь краёв контейнера и его внутренних стенок.
- Первая небольшая порция мочи спускается в унитаз. Это нужно для промывания мочевых путей.
- Следующая порция называется средней и собирается в контейнер. Эта порция также не должна быть большой, заполнить тару нужно примерно наполовину.
- Оставшуюся в пузыре мочу сливаются в унитаз.
- Тару аккуратно закрывают, не касаясь краёв и внутренних стенок.
- Транспортировать анализ в лабораторию нужно не позднее двух часов после сбора, чтобы в результатах не показало большее количество микробов в урине, чем есть на самом деле.
При соблюдении всех правил бактериальный посев покажет реальное количество патогенной флоры в моче. Бак посев мочи при беременности назначается всем женщинам, поэтому правила его сбора необходимо знать каждой. Особенно важно, чтобы посев при беременности показал нормальные результаты, так как в противном случае женщине будет назначено лечение антибиотиками, что нежелательно в её положении.
Пиелонефрит – инфекционное заболевание почек, приносящее ребенку массу неприятностей: частые болезненные мочеиспускания, боли в пояснице и низа живота, постоянное повышения температуры тела. Болезнь поражает практически все структуры почки. Вовремя диагностированный пиелонефрит у детей и его эффективное лечение поможет восстановить функционирование почек, и избавить малышей от мучений.
Детский пиелонефрит в медицине подразделяют на первичный и вторичный. Первая форма характеризуется отсутствием каких-либо аномалий в мочевыделительной системе. При вторичной форме болезни обнаруживаются патологии мочевыводящих путей и почек. На этом фоне возможно развитие обструктивного (функции мочеиспускания нарушены) или необструктивного (дисметаболические расстройства) пиелонефрита.
Вторая классификация подразделяет заболевание на острую и хроническую форму. Острый пиелонефрит у детей длится пару месяцев и излечивается без рецидивов в дальнейшем. Хроническая форма болезни прогрессирует на протяжении полугода с постоянными обострениями. Но бывают случаи, когда такая форма патологии протекает латентно, то есть никак себя не проявляет.
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Признаки пиелонефрита зависят от формы, в которой болезнь протекает.
- Интоксикация. У чада повышается температура тела до 40 градусов, появляется озноб, сердцебиение учащается, начинается тошнота, рвота, и, как следствие, ослабление и обезвоживание организма, отсутствие аппетита.
- Болезненные и частые опорожнения. Малыш часто просится на горшок, подолгу кряхтит и только потом писает, при этом корчась от боли, вскрикивая. Моча начинает специфически пахнуть. Дети до 3 лет часто жалуются на болевые ощущения в области низа живота.
- Срыгивания и плохой стул. Симптоматика пиелонефрита у детей зачастую напоминают расстройства ЖКТ. Кроха изрядно теряет в весе. Особенно опасно это для недоношенных младенцев.
- Лабораторные показатели. У детей с пиелонефритом в моче повышены лейкоциты, возникает эритроцитурия. Гемоглобин крови понижен, нейтрофилы повышены (это говорит о развитии бактериальной инфекции).
- Иногда присутствует тупая, ноющая боль.
- Температура не поднимается выше отметки 37,5 градуса.
- Частота мочеиспусканий увеличивается, объемы мочи большие, боль отсутствует.
- Потливость повышается.
- Пиелонефрит у ребенка вызывает усталость, раздражительность, рассеянное внимание, из-за чего происходит отставание в школе.
- Анализ мочи показывает наличие солей.
- Присутствует слабая интоксикация организма.
Причинами появление болезни у грудничков становятся врожденные патологии почек и путей мочевыведения. Также признаки пиелонефрита у ребенка до года проявляются в результате ОРВИ, бактериальной или вирусной инфекции.
Симптомы болезни у младенца:
- Температура резко повышается до 39-40 градусов, возможны судороги.
- Мочеиспускание становится или слишком частым, или же наоборот, очень редким.
- Урина дурно пахнет, меняет окраску, становится мутной. Иногда наблюдаются кровяные прожилки.
- Начинается диарея, рвота.
- Новорожденный плохо спит, особенно ночью.
- Во время опорожнения кроха плачет или вскрикивает.
В скрытой форме патология протекает, никак себя не проявляя. В таком виде болезнь распознают врачи только по анализам.
Причины пиелонефрита у детей – бактерии, вирусы, грибы. Их попадание в организм и прогрессирование приводит к возникновению воспаления. Главным возбудителем заболевания у крох является кишечная палочка. Вирусы гриппа, золотистый стафилококк, протей находятся на втором месте по активности поражения детских организмов. Источниками попадания инфекции в организм выступают: у девочек – влагалище, у мальчиков – крайняя плоть. Проводимым путем нередко становится толстая кишка.
Микроорганизмы попадают в почки такими путями:
- По крови. Такой путь характерен для грудничков. Возбудитель передвигается в почки от очагов инфекции в других органах.
- По лимфатическим путям. Такой вид попадания микроорганизмов происходит в случае запоров, диареи, дисбактериоза и кишечных инфекций.
- Восходящий путь. Такое поражение почек характерно для детей старше года. Бактерии попадают в орган через уретру, анус, половые органы.
Доктор выслушивает все жалобы пациента и для подтверждения диагноза назначает ряд специальных анализов. Диагностика пиелонефрита у детей включает в себя следующие исследования:
- общие и химические анализы мочи и крови;
- исследование урины по Ничипоренко, Зимницкому и прочими способами;
- бак посев, анализ осадка, ферментов мочи;
- антибиотикограмма;
- исследование диуреза;
- ультразвук мочевыводящих путей;
- анализ выводимой почками жидкости на грибы и вирусы;
- цитология урины;
- КТ (компьютерная томография);
- исследование функций мочевого пузыря;
- цистография и урография.
После проведения полного обследования, создания целостной картины болезни доктор назначает лечение малыша и по надобности его госпитализацию.
Лечение пиелонефрита у детей проводится исключительно после точного постановления диагноза болезни. Ведь симптомы патологии иногда путают с кишечной инфекцией, хроническим циститом и прочими заболеваниями. Младенческий возраст или острая форма болезни становятся причиной госпитализации ребенка, причем сразу же.
Лечение острого пиелонефрита у детей представлено такими мероприятиями:
- Придерживание диеты. Рекомендуется питаться согласно столу №5 по Певзнеру. Соль разрешается употреблять в умеренных количествах, при этом увеличивая суточную дозу воды на 50%. Необходимо исключить из рациона все пряности, жирное, острое, копченое. Приветствуется употребление белково-растительных продуктов. Диета входит в состав большого комплекса процедур, которыми лечат дисметаболический пиелонефрит.
- Строгий постельный режим показан ребенку с пиелонефритом, который температурит, жалуется на боли в области живота и пояснице. Если лихорадка и боль отсутствуют, малышу разрешают передвигаться по палате. Далее доктора позволят короткие прогулки на территории стационара.
- Антибактериальная терапия. Эта процедура является самым важным моментом в лечении патологии. Проводится поэтапно. До получения результатов исследования назначается самый эффективный препарат против наиболее распространенных возбудителей. После анализа мочи назначается средство, которое способно победить выявленный вирус или бактерию.
- Уроантисептики. Пиелонефрит у детей лечат и такими препаратами, которые убивают микробы, останавливают их рост, тем самым обеззараживая мочевые пути. Средство антибиотиком не является.
- Также избавляются от острого пиелонефрита у детей лечением спазмолитиками, жаропонижающими, нестероидными препаратами против воспаления.
В стационаре малыш находится месяц, в редких случаях немного дольше. После выписки его направляют к педиатру на наблюдение. Один раз в месяц необходимо сдавать контрольный анализ мочи, два раза в год делать УЗИ почек. Фитотерапия назначается после окончания приема уроантисептиков. Снимают с учета ребенка только после истечения 5 лет. Это делается при условии, если симптомы больше не проявлялись и анализ мочи был всегда в норме.
Лечение хронической формы болезни проводят по тому же принципу, что и острый ее вид. Как лечить пиелонефрит у детей хронической формы? Врачи проводят обследование, подбирают нужные медицинские процедуры: диету, медикаменты, операцию и прочие. В период ремиссии реконвалесцент должен пройти курс лечения антибиотиками и пропить уросептики. Малыши, у которых диагностировали хроническую форму болезни, наблюдаются у педиатра и нефролога до перевода их во взрослую поликлинику.
Осложнения пиелонефрита у детей возможны в случае несвоевременного лечения, неправильного или недостаточного курса препаратов. Тяжелые последствия при хронической форме патологии развиваются вследствие нарушения работы почек. При остром пиелонефрите осложнения появляются в результате возникновения гнойных воспалений и инфекций.
Если функции почек восстановлены и причины патологии отсутствуют, пиелонефрит не будет больше беспокоить кроху. Но для этого необходимо соблюдать ряд профилактических мер:
- не давайте ребенку переохлаждаться;
- следите за мочеиспусканием – оно должно быть частым;
- малышу необходимо правильное питание, здоровый сон, достаточное количество жидкости и витамины;
- укрепляйте детский иммунитет: больше гуляйте, закаляйтесь, занимайтесь спортом;
- следите, чтобы чадо соблюдал правила интимной гигиены;
- соблюдайте все рекомендации врачей, проводите обследования и сдавайте все контрольные анализы своевременно.
Пиелонефрит у детей симптомами и лечением показывает, насколько это тяжелое и опасное заболевание.
Хорошо подобранная клиника с профессиональными докторами поможет крохе избавиться от болезни без осложнений и без вреда для здоровья.
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
источник
Существует ряд правил подготовки к сдаче мочи для бактериологического исследования, соблюдение которых позволяет получить максимально достоверный результат.
За неделю до анализа из рациона рекомендуется исключить соленую, острую и жирную пищу, а также спиртные напитки.
Женщинам не следует сдавать мочу на бакпосев во время менструации и еще двое суток после ее окончания, так как менструальные выделения, которые с высокой вероятностью могут попасть в собранный материал, повлияют на результат исследования. Также за два дня перед исследованием не рекомендуется использовать противозачаточные или лекарственные препараты в форме вагинальных суппозиториев. Перед взятием материала на анализ нельзя делать спринцевание.
По результатам проведённого бактериологического анализа выдаётся заключение, в котором указывается вид возбудителя (если он был выделен), его количество и чувствительность к антибиотикам.
В норме моча стерильна, то есть никаких бактерий в ней быть не должно. В результатах посева мочи сделано заключение, что рост микробной флоры отсутствует.
Если же в материале был обнаружен возбудитель, результат будет выражен в колониеобразующих единицах. В таблице 1 приведено то, как в лаборатории рассчитывается количество микроорганизмов. В зависимости от используемого объёма мочи количество колоний, выросших на среде, умножается на соответствующий коэффициент (10 в какой-либо степени).
| Объём исследуемого образца | Количество выросших колоний | Колониеобразующие единицы |
| 1 микролитр | 1 | 103 |
| 10 | 104 | |
| 100 | 105 | |
| 10 микролитров | 1 | 102 |
| 10 | 103 | |
| 100 | 104 | |
| 100 микролитров | 1 | 101 |
| 10 | 102 | |
| 100 | 103 |
При обнаружении у пациента нескольких видов микроорганизмов делают заключение о контаминации биологического материала, например, в момент забора мочи. Необходимо повторно произвести сбор биологического материала с тщательным соблюдением всех правил и предотвращения контаминации.
Если был выделен 1 возбудитель, это говорит о моноинфекции мочевой системы, 2 микроорганизма – о смешанной.
Существует классификация микроорганизмов по значимости в инфицировании мочевыводящих путей (таблица 2).
Бактериологическое исследование мочи является достоверным источником информации о состоянии здоровья беременной. Благодаря такому методу диагностики, докторам удается вовремя обнаружить опасное течение недуга, предотвратить его и минимизировать риски инфицирования плода.
Бак посев урины может показать наличие цистита у женщины. Инфекция в короткие сроки поражает мочевой пузырь, нарушает его работу. Основными причинами этой болезни становятся бактериальный вагиноз, ослабление иммунитета, изменение гормонального фона. В период вынашивания цистит необходимо лечить без промедления, ведь он очень опасен для мамы и ребенка.
Плохие результаты анализа бак посева мочи также могут указывать на воспаление мочеиспускательного канала. Такое состояние беременной вызвано уретритом. Факторы, способствующие развитию недуга: урологические инфекции, аллергические реакции, нарушение притока крови к органам малого таза, нехватка жидкости, недостаточная интимная гигиена.
Инфекция грозит осложнением течения беременности, приводит к различным патологиям развития плода и возникновению плацентарной недостаточности. Во время родов малыш, проходя по воспаленным путям, может заболеть пневмонией или конъюнктивитом. Уретрит лечится щадящими, но довольно эффективными препаратами.
Бак посев мочи покажет наличие или отсутствие инфекций в мочевыделительной системе. Результаты анализа помогут доктору определить вид вредоносных бактерий, которые стали причиной инфекции и их чувствительность к конкретным антибиотикам. Учтите, что точность результатов анализа зависит от правильного сбора материала.
Сначала приобретите стерильную емкость. Если вы лежите в больнице – медсестра даст специальный контейнер или лабораторную колбу. Для подготовки сдачи анализа в домашних условиях подойдут:
- стерильный стакан с крышкой. Купите его в любой аптеке;
- небольшая обычная стеклянная банка с крышкой. Хорошо вымойте банку и крышку с мыльным раствором и высушите. Не вытирайте емкость для анализа бумагой или полотенцем – в нее могут попасть микробы вместе с материалом.
За день до сдачи анализа рекомендуется убрать из рациона копченую, очень соленую, сладкую, кислую и жирную пищу, алкогольные напитки и не принимайте никакие лекарства. Не пейте на ночь много жидкости, иначе концентрация бактерий в моче изменится, и результат выйдет неточным. Во время критических дней женщинам нельзя сдавать анализ, результат получится искаженным.
Сбор мочи проводится утром, после ночного сна. Ваши действия следующие:
- встаньте в 6-7 часов утра и примите душ;
- проведите гигиенические процедуры внешних половых органов. Возьмите для подмывания кипяченую теплую воду, но не используйте никаких средств для интимной гигиены и мыло. Не забудьте хорошо помыть руки перед началом процедуры;
- отправляете в унитаз первую порцию мочи;
- потом помочитесь в стерильную емкость. Для анализа потребуется от 3 до 5 мл жидкости. Для бак посева нужна средняя порция мочи – мочитесь в унитаз, потом порцию жидкости отправляете в емкость и снова в унитаз;
- закройте емкость плотно крышкой и несите в лабораторию.
Женщинам рекомендуют перед процедурой вставить во влагалище ватный тампон, чтобы оттуда не попали в контейнер выделения. Во время сбора жидкости женщины должны проследить, чтобы половые губы не прикоснулись к стерильной таре. Такое же правило и для мужчин.
Емкость с материалом для анализа отнесите в лабораторию вашей поликлиники сразу после сбора жидкости.
Если не получилось пойти в лабораторию сразу – можете отнести мочу и позже, но поставьте плотно закрытую крышкой емкость в холодильник. Там она должна простоять не больше двух часов.
После посещения лаборатории запаситесь терпением – исследование материала на бак посев лаборант проводит в течение одной-двух недель.
В лаборатории специалист переливает полученную жидкость в другой контейнер. В нем искусственно создана питательная среда, которая благоприятна для роста бактерий. Из одного микроорганизма вырастает целая колония.
Микробиолог переносит каждую разновидность бактерий в благоприятную именно для них среду и наблюдает за дальнейшим ростом микроорганизмов и как они реагируют на разные антибиотики.
На основании этих наблюдений и формируется результат анализа, а врач назначит соответствующее лечение.
Не расшифровывайте результаты анализа на бак посев самостоятельно. Окончательный диагноз поставит опытный терапевт, гинеколог или уролог. Врач выберет эффективный антибактериальный препарат и назначит соответствующее лечение.
Образец осадка мочи помещается на питательные среды, которые обеспечивают благоприятные условия для роста микробных колоний. Такой питательной средой может служить кровяной агар, сахарный бульон и другие растворы, разным возбудителям подходят разные среды. Чаще всего в лаборатории производится посев на несколько питательных сред. Главный критерий оценки патогенности микробов – их способность расти и размножаться, то есть образовывать колонии, поэтому концентрация бактерий в определенном объеме мочи определяется не количеством отдельных бактерий, а числом колониеобразующих единиц – КОЕ. Под колониеобразующей единицей подразумевается бактериальная клетка, из которой при посеве вырастает видимая колония микроорганизмов.
Если при посеве обнаруживают высокое количество бактерий (104 и более КОЕ/мл), проводится тест на антибиотикочувствительность. Он позволяет определить, какие антибактериальные средства наиболее эффективно останавливают рост колоний.
Заниматься расшифровкой и оценивать результаты полученных анализов должен исключительно курирующий беременность гинеколог. При диагностике лаборатория определяет число колонизирующих бактерий на один миллилитр жидкости. Кратко этот показатель пишется, как КОЕ/мл. По медицинским исследованиям, бак посев мочи норма при беременности составляет не более 1000 КОЕ/мл. Такие показания говорят, что беременная совершенно здорова, и никакой патогенной флоры не обнаружено.
Если анализ показывает такие цифры: 1000-100 000 КОЕ/мл, необходимо пересдать анализ, так как сведения не точные. Привести к неточной диагностике могут различные причины: и несоблюдение подготовительных методов, и нарушение гигиенических условий при сборе анализа.
Если у женщины была обнаружена какая-либо инфекция мочевыделительной системы, тогда анализ показывает такие данные: 100 000 КОЕ/мл. Такие показатели сигнализируют о воспалительном процессе, для которого прописывается медикаментозная терапия. Как правило, лечение составляет 21 день, и по истечению этого срока посев нужно повторить.
Получив назначение на исследование, нужно внимательно выслушать специалиста, который объяснит все нюансы того, как сдавать посев мочи. От того, насколько точно пациент последует рекомендациям, зависит точность результата и адекватность назначенной на его основании терапии.
Правила очень просты. Необходимо:
- Отказаться от активных занятий спортом и в целом снизить уровень физической активности перед сдачей анализа. Желательно 24 часа до похода в лабораторию провести в относительном покое: чрезмерные нагрузки меняют концентрацию белка в моче, что искажает результат.
- Соблюдать диету в течение суток накануне посева. Необходимо отказаться от употребления в пищу любых продуктов, которые могут повлиять на цвет мочи. В первую очередь подразумеваются морковь и свекла.
- Не принимать никаких лекарственных средств перед сбором мочи. Все, что попадает в организм, так или иначе влияет на состав урины. Потому недопустимо накануне анализа употреблять антибиотики и другие медикаменты, пить травяные или мочегонные чаи, принимать витамины. Если от какого-либо лекарства по определенным причинам отказаться не получается, следует посоветоваться об этом с врачом.
- Не нарушать питьевой режим перед сдачей урины на посев. Избыток жидкости приводит к снижению параметра концентрированности урины, тогда как ее нехватка, наоборот, увеличивает этот показатель. В любом случае результаты анализа искажаются, так как не получается точно оценить количество содержащихся в моче бактерий. Специалисты рекомендуют употреблять нормальный для себя объем воды, чая, компотов и прочих напитков.
- Собирать утреннюю порцию мочи. Выполнять «манипуляцию» требуется сразу после пробуждения. Причем рекомендуют сначала немного помочиться и только затем собирать урину на анализ. Минимальное количество жидкости должно составлять 3-5 мл.
- Позаботиться о стерильности. Конечно, в лаборатории соблюдается это правило, но от пациента также требуются некоторые усилия. В основном они заключаются в том, чтобы собирать мочу исключительно в предназначенные для этого емкости: к примеру, недопустимо использовать баночки из-под детского питания, которые, даже будучи вымытыми, все равно сохраняют «чужие» микроорганизмы. Также необходимо тщательно вымыться и вытереться полотенцем, прежде чем собирать мочу.
Чтобы результат был адекватным, важно принести биоматериал в лабораторию в течение 1-2 часов. Большее время без соблюдения специального температурного режима приведет к непригодности урины для дальнейших исследований
Анализ мочи на посев – необходимый этап во многих случаях, когда нужно точно определить возбудителя воспалительного процесса и найти против него подходящее «оружие». Не стоит отказываться от рекомендованной специалистом процедуры: для пациента исследование не представляет особой сложности, тогда как польза от него несомненна.
При проведении исследования проводят количественный и качественный анализ, который осуществляется для выросших колоний после осуществления посева. В первом случае определяется наличие выросшей флоры, однако невозможно определить, откуда она – из уретры или мочевого пузыря. Во втором случае проводится подсчет образовавшихся колоний.
При проведении анализа на выявление флоры применяются следующие питательные среды:
- сахарный сироп;
- 5% кровяной агар;
- питательный агар.
Во время обследования применяются следующие методы:
- секторные посевы – в таком случае материал ставится в термостат на 1 день, где он содержится при температуре, равной 37 градусам, что впоследствии позволяет точно выделить возбудителя;
- ускоренный посев – позволяет получить предварительный результат спустя сутки после сдачи анализа, а окончательный — лишь через 5 дней.
В обоих случаях засевается примерно 0,1 мл урины.
При проведении исследования бактерий мочи на антибиотики также могут применяться 2 варианта – первичное и расширенное обследование. В первом случае проверяется набор наиболее распространенных препаратов.
Показаниями к расширенному обследованию можно назвать:
- неординарный случай болезни;
- выбор перорального препарата;
- необходимость дополнительного курса лечения;
- прием большого количества антибиотиков.
Завершается исследование антибиотикограммой, в которой отражены все результаты исследований.
Результатами полученных исследований станет информация о наличии или отсутствии бактерий, степени бактериурии, которая измеряется в КОЕ (колониеобразующая единица). Также в результатах показывается тип возбудителя и его чувствительность к определенным видам антибиотиков.
Степень бактериурии устанавливается по следующим значениям:
- уровень КОЕ 10-102 – диагностическим значением не наделено, поскольку в этом случае наблюдается заражение при заборе урины;
- КОЕ 103 свидетельствует об отсутствии воспаления в организме;
- значение КОЕ 104 означает сомнительный результат, поэтому анализ необходимо повторить;
- КОЕ 105 свидетельствует о наличии воспалительного процесса.
Если проведенное исследование показывает промежуточный результат, то он считается недостоверным, и мочу требуется пересдать.
Нужно помнить, что нельзя самому расшифровывать результаты, а также назначать самостоятельно лечение, поскольку это может привести только к потере здоровья и времени.
Что может повлиять на результаты? Чтобы получить правдивый результат, следует соблюдать определенные правила, соблюдение которых имеет большое значение.
- правильность сбора;
- нарушение срока доставки урины в лабораторию;
- прием антибиотиков перед сдачей.
При лечении антибиотиками расшифровку необходимо осуществлять с учетом жалоб пациента и наличия клинических симптомов болезни.
Выведение мочи – настолько обыденное для каждого человека действие, что пока этот процесс проходит без затруднений, ему никто не придает значения.
Если же появляются проблемы с мочеиспусканием или начинают болеть почки, то человек испытывает столь сильный дискомфорт, что незамедлительно обращается к врачу.
Доктору для постановки диагноза необходимо будет провести ряд исследований мочи, основной из которых – посев на микрофлору.
Исследование позволяет выявить инфекцию, проникшую в мочеиспускательный канал и почки. Моча здорового человека всегда стерильна, то есть в ней нет никаких микробов.
Но даже одна-единственная бактерия, проникнув в мочеиспускательный канал, способна быстро размножиться. Мочевыделительная система на таких «квартирантов» реагирует острым воспалением.
Перед посевом мочи на флору или одновременно с ним обычно назначают анализ мочи по Нечипоренко. Данный тест разработал великий советский уролог-онколог Александр Захарович Нечипоренко.
Анализ мочи по Нечипоренко позволяет оценить физические и химические параметры выделений и проанализировать под микроскопом состав осадка.
Во время теста исследуют цвет, прозрачность и кислотную реакцию мочи, содержание в ней белка, глюкозы, желчи и кетонов. Анализ по Нечипоренко помогает обнаружить инфекцию в почках и мочевыводящих путях.
Уже по клиническому тесту мочи можно делать выводы о присутствии или отсутствии инфекционного заболевания.
Если в осадке обнаружатся лейкоциты выше нормы, то можно назначать бакпосев, так как лейкоциты обильно выводятся с мочой при заражении организма микробами.
Посев на микрофлору позволяет обнаружить микроорганизмы в выделениях человеческого тела. Главная задача этого теста – получить доказательство того, что виновниками заболевания является именно флора, и определить ее вид.
Симптомами проникновения инфекционных агентов в мочевыделительные пути являются:
- болезненное мочеиспускание;
- болезненность в пояснице;
- учащенное мочеиспускание;
- отклонение от нормы в общем анализе мочи.
Кроме того, анализ на бакпосев назначают для выявления реакции флоры, обнаруженной в моче, на антибиотики. Чаще всего посев на микрофлору назначают людям с сахарным диабетом, СПИДом, циститом, пиелонефритом и уретритом.
Перед сбором мочи проводят тщательный туалет наружных половых органов без использования антибактериального мыла. Мужчинам для предотвращения контаминации мочи перед сбором материала рекомендуется тщательно промыть половой член и складку крайней плоти. Для исследования необходимо собрать среднюю порцию первой утренней мочи (то есть начальная и последняя порция спускаются в унитаз). Моча собирается в специальный стерильный одноразовый контейнер, который выдается в лаборатории перед проведением анализа или приобретается в аптеке. В некоторых лабораториях можно приобрести транспортную пробирку с консервантом (обычно с борной кислотой). Набирая мочу, не следует прикасаться к внутренней стенке контейнера.
Материал для бактериологического исследования у грудных детей собирают при помощи мочеприемника, который можно приобрести в аптеке, а потом переливают в стерильный контейнер.
Для сбора мочи на бакпосев не следует пользоваться стеклянными банками, бытовыми пластиковыми емкостями, так как обеспечить стерильность подобной тары в домашних условиях, как правило, не представляется возможным. Кроме того, нельзя использовать нестерильные одноразовые контейнеры.
Доставить в лабораторию материал необходимо не позднее двух часов после сбора.
Анализ мочи на бакпосев (бактериологический анализ мочи) – лабораторное исследование, в ходе которого выявляются и определяются бактерии, находящиеся в моче. Наличие бактерий в моче называется бактериурией. В норме у здорового человека моча стерильная, в ней нет никаких микроорганизмов. Бактериурия свидетельствует об инфицировании органов мочевыделительной системы, что может вызвать такие заболевания, как пиелонефрит, уретрит, цистит.
Бактериурия может сопровождаться следующими симптомами: боль внизу живота, болезненное мочеиспускание, появление неприятного запаха мочи, повышение температуры, помутнение или кровь в моче. Бывают случаи бессимптомной бактериурии. Тогда инфекция обнаруживается случайно, например, при сдаче обязательных анализов во время беременности.
Анализ мочи на бактериологический посев сдаётся в следующих случаях:
— для определения инфекции, вызвавшей воспаление мочевой системы;
— чтобы проконтролировать эффективность проведенного лечения инфекции мочевой системы;
— в случае рецидива воспалительного заболевания органов мочевой системы;
— при нетипичной картине заболевания для постановки точного диагноза;
— при сахарном диабете, беременности, иммунодефиците;
— для выявления резистентной (устойчивой к антибактериальной терапии) флоры.
Перед сбором мочи на анализ необходимо провести тщательный туалет наружных половых органов, чтобы не получить ложноположительный результат. Для анализа мочи на бак посев сдаётся средняя порция утренней мочи. Чтобы собрать среднюю порцию мочи, следует сначала помочиться в унитаз, а потом в стерильный контейнер. Стерильный контейнер для мочи можно приобрести в аптеке. Если вас направили сдать анализ мочи на посев в частную лабораторию, то стерильный контейнер вам выдадут в регистратуре. Для анализа мочи на посев достаточно исследуемого материала в объёме 10 мл. Собранную в контейнер мочу надо доставить в лабораторию в течение двух часов. Если нет такой возможности, то контейнер помещают в холодильную камеру. Собранный биоматериал может храниться в холодильной камере при температуре от +4 до +8 °С не более 6 часов.
Если вы принимали антибиотики или мочегонные препараты в течение последних двух недель, обязательно сообщите об этом врачу, так как в этом случае можно получить ложноотрицательный результат анализа мочи на посев.
Анализ мочи на бак посев занимает до 10 дней. В лаборатории мочу помещают в питательную среду и на сутки ставят в инкубатор. Затем полученные бактерии высеивают в чаши Петри и снова выращивают в инкубаторе в течение суток. Выросшие колонии бактерий разделяют и вновь помещают в инкубатор. Потом колонии бактерий идентифицируют по свойствам и внешнему виду. Далее проводится тест на чувствительность бактерий к антибиотикам. Все результаты, полученные в ходе анализа мочи на бак посев, сводят в единую таблицу.
Результатом анализа мочи на посев будет количество колониеобразующих единиц (КОЕ) в 1 мл мочи. Если количество микроорганизмов 10 3 КОЕ/мл, то, возможно, в посев попали микробы с половых органов (контаминация), и тогда анализ считается отрицательным. При обнаружении бактерий в количестве 10 3 –10 4 КОЕ/мл пациента отправляют повторно сдать анализ мочи на бакпосев, так как такой результат анализа считается сомнительным. Когда значение равно или больше 10 5 КОЕ/мл – результат анализа положительный, выявленные бактерии являются причиной воспалительного процесса.
В случае положительного результата анализа назначается лечение антибактериальными препаратами. Предварительно проводится анализ на устойчивость выделенных бактерий к антибиотикам для назначения эффективного лечения.
Чтобы результаты бактериального посева мочи при беременности были качественными и достоверными, нужно правильно подготовиться и собрать урину. Для исследования понадобится средняя порция утренней мочи, объемом не менее 50 мл.
Непосредственно перед сбором рекомендуется провести туалет наружных половых органов. Во время гигиенических процедур используют только детское или туалетное мыло, нежелательно применение пенки для интимной гигиены.
В период беременности увеличивается количество выделений. Поэтому женщине рекомендуется прикрывать вход во влагалище ваткой или ватным тампоном, чтобы ничего не попало из половых путей в стаканчик с собранной жидкостью. В противном случае посторонние микроорганизмы окажутся в таре, и результаты будут неправильными. Для этого исследования собирать мочу предпочтительнее в специальную стерильную емкость, которая продается в любой аптеке.
За несколько суток до сбора бак посева, будущая мама должна придерживаться следующих правил:
- Не переутомляться и хорошенько выспаться ночью.
- Избегать стрессовых ситуаций.
- Исключить половые контакты.
- Прекратить прием мочегонных и других препаратов.
- Не употреблять жирную, острую, пряную, кислую пищу.
- Не пить компоты, морсы, смузи, можно только воду или некрепкий чай.
- Не есть цитрусовые, экзотические фрукты.
- Отказаться от маринованных продуктов (соленых огурцов, квашеной капусты — любимое лакомство беременных).
Анализ нужно сдать в лабораторию не позже чем через 2 часа после сбора. Он делается от 4 до 7 дней, вот почему считается одним из самых длительных.
Посев мочи на флору выполняется с целью идентифицировать болезнетворные бактерии, а в дальнейшем найти наиболее эффективные методы борьбы с ними — определенные антибактериальные средства. Обычно анализ мочи бак посев на флору назначают, когда лечение не дает результатов, при заболеваниях почек, сахарном диабете, ВИЧ, беременности, то есть когда риск для организма особенно велик. С помощью него легко диагностируется цистит, уретрит, пиелонефрит.
Как сдавать посев мочи на флору с определением чувствительности к антибиотикам, каковы правила сбора? Необходима утренняя моча, ее собирают в чистый пластиковый контейнер (продается в аптеках). Предварительно нужно помыть водой половые органы, но без использования каких-либо моющих средств. Нужно собирать среднюю порцию мочи. Это же правило обязательно соблюдается, когда дается направление на анализ мочи по Нечипоренко, также очень часто назначаемый. Доставить контейнер в лабораторию нужно максимум в течение 6 часов, но чем быстрее, тем лучше. При этом хранится материал в холодном месте. Что же касается объема биоматериала, то достаточно 5 граммов. Это совсем чуть-чуть, если взять в сравнение анализ мочи по Зимницкому, когда собирается весь суточный объем.
В норме лаборант может обнаружить различные микроорганизмы в моче. Это стафилококк, дифтероиды, стрептококки
Но очень важно их количество. Бактерий не должно быть более 105 КОЕ/мл, если значения большие — это означает острый воспалительный процесс
Минус данного вида обследования заключается в продолжительности этого процесса, результаты посева мочи на флору обычно бывают готовы только через одну неделю. Но лечение чаще всего требуется назначить раньше. На достоверность могут повлиять принимаемые лекарственные препараты, главным образом антибиотики, мочегонные, затрудненное отхождение мочи, нарушения в порядке сбора биоматериала, а также опыт лаборанта.
При первом посещении уролога, врач обычно назначает общий анализ мочи, ее «состав» известен уже в течение суток. Если там много эритроцитов, лейкоцитов, цилиндров — это означает воспаление. Посев мочи на флору и чувствительность к антибиотикам имеет уточняющее значение. С помощью него корректируется антибактериальная терапия. Ну а что это даст, пройдет ли инфекция, можно будет судить через 2 недели после окончания лечения.
15.10.2019 09:11:00 Похудейте легко с помощью низкоуглеводного питания!
Зачем снижать долю углеводов в рационе, ведь это очень важный элемент для организма? Чтобы похудеть! Низкоуглеводное питание помогает заметно снизить вес, при этом не требует отказа от многих продуктов, как другие диеты. Давайте узнаем, что нужно делать, чтобы похудеть без вреда для здоровья!
14.10.2019 18:43:00 Что могут рассказать о здоровье жировые отложения?
Практически у каждой женщины есть место на теле, которое она хотела бы изменить – сделать его тонким и подтянутым. Обычно таковыми являются проблемные зоны – места активного отложения жира. Но что означают они для здоровья?
12.10.2019 09:45:00 8 ответов на вопросы о правильном похудении
Что делать, когда появляется сильный голод? Почему мужчины худеют легче, чем женщины? И по каким причинам в начале диеты вес уходит быстро, а потом останавливается? Читайте ответы на часто задаваемые вопросы о похудении!
11.10.2019 20:03:00 8 частых причин появления лишнего веса
Отсутствие спорта, овощей и белка в рационе, любовь к фастфуду гарантированно приведут к избыточному весу. Тем не менее причины появления лишних килограммов не ограничиваются только обжорством и нехваткой физической активности. Давайте узнаем, из-за чего еще мы можем поправиться.
11.10.2019 06:40:00 Сколько жира должно быть в женском теле?
Женщины, которые хотят похудеть без вреда для здоровья, не могут игнорировать вопрос о процентном содержании жира в организме. В отличие от распространенного мнения, жировые депо не являются плохими – они жизненно важны для организма.
10.10.2019 21:33:00 38 идей полезного перекуса
Кто не любит перекусывать между приемами пищи? Но некоторые продукты потом оседают на бёдрах в виде жира. Лучше заменить их здоровыми закусками. Они дадут вам энергию, но не сделают вас толстыми!
Всем известно, что с наступлением беременности организм женщины становится уязвим и появляется необходимость регулярно наблюдаться у специалистов, для того, чтобы беременность протекала гладко, и не было опасений, как за маму, так и за малыша.
Существует список обязательных анализов во время беременности, и одним из его пунктов является бактериальный посев. Бактериальный посев – это диагностический тест, при котором образец помещается в емкость с необходимой средой, которая позволяет бактериям активно развиваться. Этот тест выявляет, какие бактерии присутствуют в образце, есть ли среди них болезнетворные и в каком количестве. Также данное исследование проводится для того, чтобы установить, к каким видам лекарств бактерии чувствительны, это необходимо, чтобы назначить самое актуальное лечение.
В течении беременности образцы для бактериального посева берутся из влагалища (для определения болезней, передающихся половым путем), а также носа (на выявление золотистого стафилококка) и мочи. В среднем такой анализ готовится до 5 рабочих дней.
Болезни, которые возможно выявить при бактериальном посеве, опасны для развития плода. Поэтому, если есть подозрения, анализ нужно провести в обязательном порядке, чтобы обезопасить малыша и течении беременности.
Как только вы встаете на учет в женскую консультацию, один из первых анализов будет анализ мочи. для определения золотистого стафилококка. Мочевые инфекции при беременности, являются самыми частыми и достигают 7%. Во время беременности изменяется гормональный фон, происходят физические изменения, такие как расширения мочеточников. Поэтому большинство болезней можно предупредить именно на ранних сроках беременности, в первом триместре.
Бактериальный посев мочи будет проводиться дважды за беременность, как уже было упомянуто – в самом начале и на 36 неделе. Если у вас есть заболевания почек и мочевого пузыря, то, скорее всего, количество данного анализа за беременность возрастет.
Для правильного проведения анализа и точного результата, необходимо придерживаться нескольких правил. Женщине нужно приобрести стерильную ёмкость и собрать в неё первую утреннюю мочу, предварительно тщательно подмывшись.
В течение часа вы должны уже сдать данную ёмкость в лабораторию, чтобы анализ был наиболее точным. Другим способом сбора мочи является временный катетер и сдача анализа непосредственно в лаборатории. Чаще всего нет опасности занесения инфекций ни в одном из этих методов. Но при неправильной установке катетера возможны кровотечения и повреждения уретры. Если почувствуете боль, вам необходимо сообщить об этом медсестре.
Все результаты данного теста зависят от вашего возраста, истории и многих других факторов. И даже отклонение он нормы, не всегда обозначает наличие инфекций и заболеваний. При получении результатов анализов, обязательно проконсультируйтесь с врачом, основываясь на результат, вам поменяют частоту анализов и дадут направление к другим специалистам, если это будет нужно.
И в независимости от цены данного анализа, вам обязательно нужно его проводить для того, чтобы предотвратить возможные болезни, сохранить беременность, не навредить плоду и предотвратить болезни, которые в будущем могут обойтись не только дороже, но и сложнее в лечении.
в ответ на Важность сдачи бактериального посева при беременности
Беременность, особенно если она первая #8212; всегда очень волнительно. И всегда сопровождается новыми ощущениями и симптомами, которые не всегда понятно то ли являются нормальными для течения беременности, то ли говорят о том что что-то не так. Мне вот совершенно не понятно, выделения усилились потому что матка растет или может что-то не так с микрофлорой. Чтобы не волноваться я купила себе тесты Premium Diagnoctics pH-Баланс и при спорных ситуация они меня здорово выручают.
Микробиологическое исследование биологической жидкости проводится в специально оборудованных лабораториях. Материал для исследования помещается на определенную питательную среду, где происходит активный рост одного из возбудителей заболевания. Посев проводится при определенных температурных условиях и уровне влажности, которые наиболее оптимальны для роста патогенной микрофлоры.
Преимуществом данного анализа является:
- Высокая эффективность, при котором отсутствуют ложные результаты.
- Обследовать можно абсолютно любой биологический материал человека.
- Определение чувствительности бактерии к лечебному препарату для назначения наиболее эффективного лечения.
При нормальном анализе мочи допускается небольшое содержание таких микроорганизмов, как дифтероиды, стрептококки и стафилококки. Если количество данных микробов превышено, это указывает на наличие инфекционного процесса, требующего лечения.
Помимо выявления патогенных бактерий посев включает такую процедуру, как антибиотикограмма, результаты которой помогут определить группу медикаментов, для эффективного использования при лечении инфекции.
Чтобы узнать, что показывает бакпосев мочи, необходимо проконсультироваться с лечащим врачом, назначившим анализ. Говоря простым языком, данное исследование дает возможность провести выявление и идентификацию микроорганизмов в моче, а также дать оценку их количеству.
В том случае, если выявлены концентрации микроорганизмов, при которых возможно развитие инфекции, то итог посева врачи считают положительным. В таком случае в целях борьбы с найденным возбудителем пациенту прописывается антибактериальное лекарство, к которому этот микроорганизм особенно чувствителен.
источник
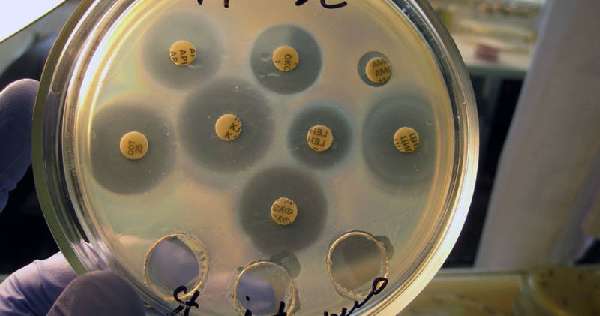





 используйте одноразовые салфетки, чтобы убрать избыток влаги;
используйте одноразовые салфетки, чтобы убрать избыток влаги;