Общий анализ мочи (ОАМ) определенно самый простой и безболезненный для пациента способ получить информацию о состоянии здоровья человека. Наряду с клиническим анализом крови его часто назначают в профилактических целях, но в некоторых случаях исследование мочи становится важным диагностическим инструментом: к примеру, при необходимости следить за развитием заболеваний почек или контролировать течение сахарного диабета.
Даже с развитием технологий лабораторной диагностики ОАМ не потерял значимость — все потому, что нормальные параметры мочи хорошо известны любому врачу. Ознакомиться с ними, а также узнать, как правильно сдавать мочу на анализ, полезно и каждому из нас.
Моча — финальный продукт работы выделительной системы организма человека. Урина состоит из «лишней» жидкости, от которой избавилось наше тело, дабы поддержать баланс воды, солей и других химических соединений. При некоторых проблемах со здоровьем состав мочи меняется, а при инфекциях мочеполовой системы в жидкости обнаруживаются микроорганизмы. Все выявленные отклонения от нормы лаборатория вносит в бланк с результатами ОАМ, который пациент получает после анализа.
Само по себе направление на общий анализ мочи — не повод для беспокойства. И детям, и взрослым эту процедуру полезно проходить по меньшей мере раз в год, просто чтобы убедиться, что проблем со здоровьем нет. Если же врач подозревает у вас нарушение работы почек или мочевого пузыря, а также некоторые системные заболевания — диабет, гепатит, интоксикацию после приема лекарств или ядовитых веществ, болезни обмена веществ — ОАМ поможет подтвердить или опровергнуть гипотезу. А несколько анализов мочи, назначенных с небольшой периодичностью по времени, покажут, насколько эффективно назначенное лечение.
Большинству людей неоднократно приходилось собирать мочу для анализов, назначенных в поликлинике. Между тем, даже врачи не всегда грамотно излагают правила подготовки к этой процедуре. Ничего сложного в них нет, но от исполнения условий зависит точность диагностики, ведь при попадании в образец посторонних примесей даже самая хорошая лаборатория не сумеет получить объективный результат.
Вот основные рекомендации по подготовке к анализу:
- Накануне перед анализом нельзя употреблять продукты, способные изменить цвет мочи: морковь, свеклу, газированную воду, содержащую красители.
- Также стоит отказаться от приема поливитаминов, соленых блюд и пищевых диуретиков — пива и кофе. Они влияют на концентрацию утренней мочи и ее свойства.
- Если вы постоянно принимаете определенные лекарства — предупредите об этом врача, возможно, он порекомендует отменить их накануне общего анализа мочи.
- Перенесите анализ мочи на другую дату, если вам за несколько дней до этого провели цистоскопию или уретроскопию (осмотр мочевого пузыря или мочеиспускательного канала специальным прибором), а также в случае, если ОАМ совпал с менструацией — это исказит результаты исследования.
- Лучше не посещать баню или сауну накануне анализа: при этих оздоровительных процедурах через кожу выделяется много жидкости, поэтому на следующий день моча становится более концентрированной, чем в норме.
Также важно учесть правила сбора мочи утром, в день посещения лаборатории:
- Для анализа нужна именно утренняя моча: хранить ту, что была собрана накануне, в холодильнике — бессмысленно, если только в лаборатории вам не выдали специальный консервант для этих целей.
- Важно использовать одноразовый контейнер для взрослых и стерильный пакет-мочеприемник для сбора мочи у новорожденных, а не пластиковые и стеклянные банки из-под лекарств или пищевых продуктов. Не выжимайте пеленки или памперсы, чтобы получить мочу младенца, в нее попадут волокна ткани, что также повредит анализу.
- Перед тем, как собирать мочу — примите душ и ополосните половые органы.
По результатам исследования лаборатория выдает вам бланк, где должна быть указана ваша фамилия, дата сдачи анализа, подпись медика, проводившего исследование, и печать учреждения. Этот документ вы предоставляете лечащему врачу, но лучше сделать себе ксерокопию бланка или сохранить электронную версию на всякий случай.
ОАМ учитывает четыре группы показателей: органолептические (внешний вид), физико-химические параметры, содержание в образце различных веществ (биохимическая характеристика) и микробов (микроскопические показатели). Все это должно быть отражено в результатах анализа.
К этой группе относятся цвет, запах, пенистость и прозрачность мочи. В норме образец имеет светло-желтый цвет, почти не пахнет, при взбалтывании образуется легкая пена, которая исчезает за несколько минут. Здоровая моча — прозрачна.
Измененный цвет мочи косвенно указывает на наличие патологий. Так, красная моча может свидетельствовать о кровотечении, моча цвета «мясных помоев» — о гломерулонефрите, моча цвета пива — о желтухе, а черная моча — о заболеваниях обмена веществ. Если моча резко пахнет ацетоном — это признак запущенного сахарного диабета, затхлый запах у новорожденных наблюдается при фенилкетонурии, а резкий запах аммиака — при цистите. Мутная моча говорит об инфекции выделительной системы, а пенится образец из-за высокой концентрации белка.
Дополнительно в лаборатории оценивают относительную плотность и степень кислотности (уровень pH) мочи.
Плотность мочи — крайне важный параметр при диагностике почечной недостаточности. Дело в том, что из-за нарушения работы почек с жидкостью из организма перестают выводиться соли и другие химические вещества, поэтому плотность снижается. Если же по каким-то причинам в моче содержится белок или сахар, плотность ее, наоборот, растет. Нормальное значение плотности для людей всех возрастов — 1010–1024 г/л.
Кислотность мочи изменяется при патологии почечных канальцев, при воспалительном процессе выделительной системы и при некоторых особенностях диеты (мясная пища делает мочу более кислой, а растительная — щелочной). В норме pH в ОАМ составляет 5,0–7,0 у новорожденных и 5,0–8,0 у детей и взрослых.
В норме моча не содержит глюкозы, билирубина, гемоглобина и нитратов, а белок, уробилиноген и кетоновые тела определяются только в следовых количествах.
Глюкоза в моче наблюдается у людей с сахарным диабетом, а также при остром панкреатите, инфаркте и употреблении в пищу большого количества углеводов незадолго до анализа. Гемоглобин (или близкий по составу белок миоглобин) может появиться в образце вследствие интоксикации, после переливания крови или в результате повреждения мышц при чрезвычайно интенсивных физических нагрузках. Нитраты часто обнаруживаются в ОАМ у пожилых людей при инфекциях выделительной системы.
Уробилиноген в моче, как правило, сигнализирует о серьезных проблемах с печенью, а кетоновые тела — признак запущенного сахарного диабета: иногда именно их наличие в моче дает основание поставить диагноз.
Белок в моче у взрослых и у детей — повод для беспокойства. Такая ситуация бывает при повреждении мембраны почек, которая в норме не должна пропускать крупные молекулы. Это характерно для таких заболеваний, как гломерулонефрит, диабетическая нефропатия, миеломная болезнь, хроническая почечная недостаточность и т.д. Также белок в моче может кратковременно повыситься вследствие распада тканей в организме — при обширных травмах, ожогах и инфаркте миокарда.
В завершение анализа мочу исследуют под микроскопом. В ней могут обнаруживаться форменные элементы — эритроциты и лейкоциты, а также эпителиальные клетки из мочевыделительного тракта, осадок и цилиндры — измененные клетки, появляющиеся при некоторых патологических состояниях.
Эритроциты в общем анализе мочи говорят о мочекаменной болезни, пиелонефрите, туберкулезе почек, опухолях выделительной системы, гипертонии, отравлениях и других опасных нарушениях здоровья. Большое количество лейкоцитов подразумевает воспалительную реакцию. Плоские эпителиальные клетки (до 5 в поле зрения) наблюдаются в норме, но значительное количество переходного или почечного эпителия свидетельствует о неполадках в работе почек или мочевого пузыря.
Цилиндры — слепки почечных канальцев — содержат различные вещества, и по их составу врач определит, с чем связано появление таких аномальных включений. Как правило, цилиндры появляются в общем анализе мочи при болезнях почек, повышенном артериальном давлении, лихорадке и амилоидозе. Кристаллы соли в моче указывают на мочекаменную болезнь, камни в почках или подагру. Бактерий и дрожжей в ОАМ быть не должно. Их выявление — повод для консультации с терапевтом или нефрологом.
Несложно заметить, что общий анализ мочи позволяет делать выводы не только о состоянии почек, мочевого пузыря и других органов выделительной системы, но и дает ценную информацию о прочих возможных отклонениях в работе организма. Поэтому с вниманием относитесь к результатам такого исследования — даже безо всяких симптомов недуга, оно позволит вовремя начать лечение скрытой патологии.
Как уже говорилось, перед сдачей мочи для общего исследования стоит выполнить несложные правила подготовки: не употреблять определенные продукты, предупредить врача о приеме лекарств. Следует помнить, что женщинам не следует сдавать пробы биоматериала во время менструации или при подозрении на беременность (стоит сначала проверить предположение). Результат анализа может исказить даже прием минеральной воды (изменятся показатели кислотности), не говоря уже об употреблении цитрусовых или острой маринованной пищи.
источник
Среди многих методов обследования человека немалое место занимают анализы мочи. Существует достаточно большое количество видов данных исследований. Давайте разберемся, когда назначается и что показывает анализ мочи.
Общий анализ мочи относится к наиболее доступным и информативным исследованиям. Моча по своему составу – это сыворотка крови, в которой отсутствуют форменные элементы и основные белки. Но она обогащена продуктами обмена веществ. В случае появления в моче солей, ферментов, белков, возникает возможность оценить работу органов человека, в первую очередь, почек.
Так что показывает общий анализ мочи? Общий или клинический анализ мочи определяет ее химический, физический и микробиологический состав. Благодаря этому исследованию можно выявить патологические отклонения в работе органов и систем организма человека.
Что выявляет анализ мочи можно понять, разобравшись в расшифровке его основных показателей.
- Цвет мочи. У здорового человека оттенок мочи может колебаться от светло-желтого до янтарного. Темный цвет мочи бывает при болезнях печени (циррозе, гепатите), закупорке желчных протоков (при этом появляется зеленоватый оттенок). Моча меняет цвет в зависимости от принимаемых лекарств и пищи. Например, аспирин или свекла могут окрасить ее в розово-красный цвет.
- Прозрачность. В норме моча должна быть прозрачной. Мутной она становится при появлении в ней жиров, слизи, бактерий, клеток, большого количества белка и минеральных веществ. Все эти включения указывают на развитие определенных заболеваний.
- Запах. Обычный запах мочи нерезкий, специфический. Некоторые патологические состояния изменяют ее запах. Так, при сахарном диабете запах мочи напоминает запах подгнивших яблок. Сильный запах гнили или аммиака может возникнуть при инфекционных болезнях.
- Реакция рН мочи. Обычно реакция мочи слабокислая. Но что выявляет в анализе мочи изменение рН? Снижение кислотности может быть признаком инфекционных болезней мочеиспускательного канала и мочевого пузыря. Повышение кислотности наблюдается у больных сахарным диабетом.
- Относительная плотность или удельный вес. У здорового человека этот показатель находится в пределах 1,008–1,024. При хронических болезнях почек относительная плотность уменьшается до 1,000.
- Белок. В норме белок должен отсутствовать. Содержание белка в моче указывает на болезни почек, мочевого пузыря, мочеточников, мочеиспускательного канала.
- Глюкоза. В моче не допускается присутствие глюкозы. Она может появиться при сахарном диабете, снижении выработки гормонов щитовидной железы, некоторых болезнях почек (амилоидозе, нефрите).
- Ацетоновые (кетоновые) тела. Данные вещества образуются при неправильном обмене глюкозы в организме. В норме их нельзя обнаружить в анализе мочи. Повышение содержания ацетоновых тел происходит в случае запущенного сахарного диабета.
- Билирубин. Присутствует в моче в очень незначительном количестве. Увеличение его концентрации происходит при болезнях печени и желчевыводящих путей.
- Эритроциты. Норма эритроцитов в осадке мочи составляет 0–1 в поле зрения для мужчин, 0–3 в поле зрения для женщин. При повышении количества эритроцитов говорят о появлении в моче крови (гематурии). Что показывает в анализе мочи гематурия? Данное состояние может указывать на болезни почек (гломерулонефрит, пиелонефрит), заболевания мочеиспускательного канала и мочевого пузыря, травмы мочеточников при прохождении по ним камня.
- Лейкоциты. Норма лейкоцитов для мужчин составляет 0–3 в поле зрения, для женщин – 0–6 в поле зрения. Увеличение количества лейкоцитов бывает при воспалительных заболеваниях.
Данное исследование еще называют анализом мочи на микроэлементы. Многие интересуются, что дает анализ мочи на микроэлементы? С помощью данного исследования можно диагностировать воспалительные и ревматические процессы, определить качество работы печени и почек, нарушения водно-солевого обмена, установить дисбаланс микроэлементов в организме. Дисбаланс микроэлементов способен спровоцировать развитие многих патологий. Поэтому очень важно выявить его на ранней стадии и своевременно устранить.
биохимический анализ мочи позволяет определить количественное содержание в организме человека белков, ферментов, углеводов, липидов, пигментов, низкомолекулярных азотистых веществ, неорганических веществ (железо, кальций, калий, натрий, хлор, фосфор, кобальт, селен, магний).
Этот метод исследования состава мочи назначается в диагностике воспалительных болезней почек и мочевыводящих путей хронического и острого течения. При его проведении определяется точная концентрация эритроцитов, лейкоцитов, цилиндров.
- Эритроцитами называют красные тельца крови небольшого размера, которые переносят кислород. В норме их не должно быть в моче или может быть не больше 3 в поле зрения. Так что означает в анализе мочи появление эритроцитов? Повышение их количества может указывать на патологии почек и мочеполовой системы (нефротический синдром, острый гломерулонефрит, инфаркт почки).
- Лейкоциты – кровяные клетки, которые осуществляют иммунный контроль. Если их количество в моче превышает норму, это является признаком воспалительного заболевания в почках или мочевыводящих путях (мочевом пузыре, мочеточниках, почечных лоханках, уретре у мужчин).
- Цилиндры представляют собой белковые тела, которые образуются в почечных канальцах в случае тяжелой патологии. Они могут иметь разный состав и включать в себя слущенные клетки почечных канальцев, эритроциты, белок. Что показывает в анализе мочи повышение количества цилиндров? Уровень цилиндров повышается при почечной патологии, вирусных инфекциях, гипертонической болезни.

Что показывает в анализе мочи по Зимницкому объем суточной мочи? Повышение данного показателя может указывать на сахарный или несахарный диабет, почечную недостаточность. Снижение объема выделяемой за сутки мочи бывает при нарушениях функции почек, сердечной недостаточности.
Важным показателем является плотность мочи. Что означает в анализе мочи изменение ее плотности? Высокая плотность может быть при сахарном диабете, гломерулонефрите, гемолизе, серповидноклеточной анемии. Низкая плотность мочи характерна для несахарного диабета, сердечной недостаточности, обострении пиелонефрита, гидронефрозе, гломерулонефрите.
источник
Моча является одним из «результатов» жизнедеятельности организма. Жидкость, попадая в организм в форме питательной субстанции и продвигаясь по нему, аккумулирует в себе продукты физических и химических процессов различных органов и систем. По анализу этой биологической жидкости доктора могут судить о возможной проблематике в функционировании органов.
Анализ может быть назначен широким кругом специалистов исходя из симптоматики и жалоб пациента, вероятных патологий и хронических болезней. В частности, уринотест проводится для оценки мочеполовой системы, почек, поджелудочной железы.
Анализы мочи условно можно разделить на плановые и специальные. Первый вариант назначается при прохождении медкомиссии, при регулярном исследовании у ведущего врача, при плановом осмотре у специалиста. Специальные анализы мочи назначаются исключительно по показаниям для подтверждения/опровержения диагноза. В зависимости от целей, врач дает направление на анализ по конкретному методу. Рассмотрим самые популярные типы исследований мочи.
- №1 – Клинический общий. Наиболее популярный вид анализа мочи. Назначается врачами общей практики (педиатрами, терапевтами), а также специалистами для предварительного мониторинга общего состояния здоровья и первых подозрениях на наличие хронических заболеваний. Анализ имеет обширные методики исследования, жидкость проверяется на количество лейкоцитов, цилиндров, ацетона, солей, слизи, эритроцитов, белков. Рассматривается и описывается цвет, объем, процентное соотношение исследуемых компонентов. Прием пищи не искажает результат.
- №2 – Нечипоренко. Назначается при спорных предыдущих результатах анализов общего значения, при подозрении на наличие инфекции в почках (пиелонефрит). При возникновении вопроса о том, какой анализ мочи сдавать при цистите, лучшим решением будет исследование мочи по Нечипоренко. Для анализа забирается утренняя порция жидкости.
-
mike.cerrillo Flickr №3 – Зимницкий. Назначается чаще всего нефрологами при заболеваниях почек, а также гинекологами для мониторинга функций почек при беременности. Моча берется утренняя, как минимум нужно три раза подряд сдавать мочу, собранную примерно в одно время натощак.
- №4 – ХГЧ. Назначается гинекологами при контроле беременности для контроля выделяемого уровня ХГЧ (хорионический гонадотропин), а также онкологами при онкозаболеваниях. Проводится параллельно с исследованиями крови.
- №5 – Белок. Сдается повторно при спорных показаниях по Нечипоренко или Зимницкому. Данное исследование точно показывает количество (процент) белка относительно объему, что говорит о проблемах почек.
- №6 – Глюкоза. Применяется методика при заболеваниях (подозрении, исключении) поджелудочной железы, при диабете, аномалиях функционирования надпочечников. Рекомендовано исключить перед сдачей анализа алкоголь, физические нагрузки, жирную пищу.
- №7 – Проба Реберга. Назначается при заболеваниях сердца, почек, желез (щитовидка и поджелудочная). Исследование рассматривается в динамике (регулярная сдача мочи несколько дней подряд).
- №8 – Бакпосев. Бактериальный анализ мочи — Популярный метод исследования при параллельном лечении инфекционных заболеваний. Высеивается бактерия, которая реагирует на конкретный реагент, лечение – антибактериальная терапия.
- №9 – Проба Сулковича. Назначается при наличии или подозрении на образования камней, песка в почках. Как правило, берется анализ мочи на момент наличия в почках или мочевыделительных путях конкретного вида камня.
- №10 – Мочевая кислота. Назначается перед оперативными мероприятиями, при подозрении на заболевания, связанные с нарушенным обменом веществ.
Состав анализа мочи зависит от цели конкретного исследования. Чтение анализов – дело профессионалов, однако можно в некоторых параметрах разобраться самостоятельно.
Цвет. По цвету мочи доктор может сделать предположения о недугах отдельных органов. Однако, не следует забывать, что на цвет мочи может влиять и рацион питания (к примеру, от свеклы моча красная). Моча в норме – от светло-желтого до янтарного цвета. Отклонения могут быть признаком заболеваний:
• темно-желтый, насыщенный оранжевый – вероятное обезвоживание, инфекционные, вирусные болезни;
• красная моча – следствие пиелонефрита, песка в почках;
• цвет темного чая – подозрение на болезни печени, инфекции;
• темно-коричневый – результат после выведения препаратов метронидазолола, толокнянки;
• черный – клинически опасная патология, болезни Микелли, Алкаптонурия.
Прозрачность. Моча после сбора должна быть прозрачной, допускаются легкие примеси слизи, налета. Непрозрачность (мутная моча) — основание для подозрений на начало паталогических изменений в организме, а также о таких недугах как цистит и простатит.
Плотность. Измеряется в граммах на литр, показатели разняться по возрасту (чем старше – тем выше). Значительным повышением плотности мочи считаются цифры более 1030 г/л и могут наблюдаться при:
- приеме антибиотиков;
- диабете;
- токсикозе;
- интоксикации;
- пиелонефрите.
Пониженный показатель плотности – признак болезней:
Кислотность. Обозначение на анализе – «pH», рамки нормы – 4-7. При этом повышением считается показатель менее 4, снижение более 7. Повышенная кислотность наблюдается, в частности, при:
- обезвоживании, истощении организма;
- хронической почечной недостаточности;
- диабетическом кетоациозе.
Пониженная кислотность (т.е. анализ мочи щелочной) – признак:
- инфекций мочеполовой системы;
- туберкулеза почек.
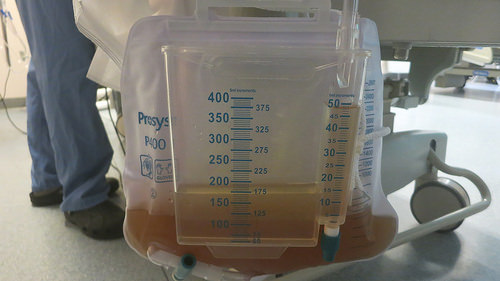 |
| jlcampbell104 Flickr |
Белок. Различают белок внепочечного и почечного происхождения. Повышение первого типа белка(функциональная альбуминурия) может наблюдаться при:
- беременности,
- повышенной активности мышц,
- физической слаборазвитости детей.
Повышение второго типа белка может означать патологию работы почек, воспаление.
Глюкоза. В норме данный показатель либо полностью отсутствует, либо находится в пределах 0,8 Ммоль/л. Кроме любви к сладостям такой показатель говорит о наличии болезней эндокринного характера.
Ацетон или кетоновые тела. Их наличие в нормальном анализе не предполагается, а появление свидетельствует о:
- интоксикации;
- инфекционных заболеваниях;
- нарушенной работе гормонообразующих (эндокринных) органов.
Показатели кетона повышены у:
- вегетарианцев и сыроедов;
- людей с истощением;
- людей, придерживающихся исключающих потребление животных белков диет.
Билирубин. Желчного пигмента в пробе мочи быть не должно. Появление билирубина может сопровождаться появлением в анализе продукта восстановления желчного пигмента – Уробилиногена. Проявление данных субстанций — предвестник подозрений опаснейших заболеваний почек и печени, таких как:
Гемоглобин. Проявляется при одновременном изменении цвета от розового до черного оттенка. Белка в нормальном анализе быть не должно. Появление гемоглобина – сигнал:
- нарушения функционирования почек;
- последствий ожогов;
- инфаркта.
Лейкоциты. Показатели разняться у детей и женщин, мужчин. Первая категория – 0-6, вторая – 0-3. Превышение показателей не критическое, к примеру, после перенесенных простудных и/или вирусных заболеваний. Если анализ показал лейкоциты больше 12, это означает присутствие воспалительного процесса.
Эритроциты. Эритроциты в общем анализе допускаются в малых количествах (до 3). Превышение показателей – повод для дополнительных исследований на заболевания почек и поджелудочной железы.
Соли. По наличию солей диагностируется мочекаменные заболевания. Если имеется один из 4-х видов солей (оксалат кальция, фосфат, гиппуровые кристаллы, ураты), это основание для подозрений на мочекаменную болезнь.
Бактерии. Уточняется количество определенного возбудителя при бакпосеве. Определяется при наличии хронического цистита, пиелонефрита.
Грибковые колонии. Как правило, присутствуют при:
- несоблюдении гигиены;
- молочнице;
- инфекционных заболеваний мочеполовой системы.
Диастаза. Определяется при панкреатите и показывает стадию развития воспаления поджелудочной железы.
В заключении необходимо обратить внимание на то, что анализ мочи, являясь мощным инструментом предварительного прогнозирования различных заболеваний, не является средством точного диагностирования. При отклонении показателей анализа от нормативных значений, не следует предаваться панике, а лучше обратиться к врачу (назначившему анализ или терапевту) для прохождения более точных инструментальных методов диагностики.
источник
Одним из признаков заболевания печени является изменение цвета мочи. Она образуется почками путем разделения веществ, поступающих в организм с пищей. Полезные компоненты всасываются в кровь и разносятся по всем органам и тканям, обеспечивая образование новых клеток и поддерживая жизнедеятельность организма. Избыток воды, солей, желчи и других веществ образует мочу, которая выводится из организма. Ее состав, цвет, запах, консистенция и объем зависят от работы всех внутренних органов человека. Сбой в работе какого-либо органа вызывает изменение ее показателей.
В печени вырабатывается желчь, без которой невозможно усвоение жиров, кроме того, здесь происходит нейтрализация и разложение попадающих в организм токсичных веществ. При заболеваниях, связанных с повреждением тканей (гепатиты, гепатоз, цирроз, опухоли), а также нарушением процесса желчевыведения (наличие камней, недостаточное образование желчи – холестаз) в моче образуется избыток пигмента билирубина, за счет чего она приобретает темно-коричневый цвет.
Прозрачная в обычном состоянии моча при печеночной болезни меняет консистенцию. Появляются хлопья. Меняется также внешний вид пены. У нормальной мочи светлая пена равномерно распределяется по поверхности. У человека с больной печенью она приобретает желтый оттенок, образуютсямелкие быстроисчезающие пузырьки. Появление неприятного запаха также свидетельствует о воспалительных процессах и изменении состава.
Моча здорового человека имеет желтый цвет, интенсивность которого зависит от многих факторов, таких как:
- Количество выпитой жидкости. От него зависит концентрация желтого пигмента в моче. Соответственно, интенсивность оттенка может меняться.
- Время суток. Утренняя моча имеет более интенсивную окраску.
- Возраст человека. У ребенка моча светлая, с возрастом цвет становится интенсивнее.
- Моча может окрашиваться веществами, содержащимися в некоторых продуктах (свекла, например), а также в лекарствах.
При заболевании печени у выделяемой жидкости появляется устойчивый желто-коричневый цвет, напоминающий по виду темное пиво. Иногда можно заметить зеленый оттенок.
- Диффузные изменения, происходящие в печеночной ткани, могут затрагивать как клетки печени, так и ее сосуды. Это обычно характерно для опухолевых заболеваний. Внутренние кровотечения и воспалительные процессы в тканях приводят к потемнению мочи, она становится красно-коричневой.
- При гепатите различного происхождения – вирусном, аутоиммунном, токсическом обычно происходит повышение уровня гемоглобина, так как из-за диффузных изменений в печеночной ткани и разрушения клеток нарушается процесс кроветворения. Избытокгемоглобина попадает в мочу. Этим объясняется ее бурый оттенок. Такой цвет свидетельствует об интоксикации организма (при различных отравлениях), инфекционных процессах.
- При гепатозе происходит перерождение печеночной ткани за счет замещения ее клеток частичками жира. Накопление жира приводит к попаданию его в кровь и в мочу. За счет этого у нее может появиться белесоватый оттенок.
- При наличии камней в желчном пузыре, воспалительных процессах в желчных путях и поджелудочной железе нарушается отток желчи из печени. Избыток попадает в кровь, а вместе с ним билирубин (пигмент, окрашивающий желчь). С кровью билирубин попадает в почки, а оттуда в мочу. Накопление в моче билирубина может происходить и по другим причинам. Любое заболевание печени приводит к нарушению выработки желчи и ее циркуляции, а затем к изменениям состава крови: увеличению количества лейкоцитов, распаду эритроцитов, появлению желчи и билирубина в крови. Накопление билирубина приводит к попаданию его в кровь, а также клетки кожи и слизистой оболочки желудка. Поэтому болезни, как правило, сопровождаются появлением желтухи.
Потемнение в моче и появление таких признаков, как тошнота, рвота, упадок сил, пожелтение кожи и глаз, ноющая боль в боку, понос (светлый кал) требуют обязательного посещения врача и проведения обследования. Такие признаки характерны для острых и токсических гепатитов, цирроза, печеночных новообразований.
Одним из первых методов обследования является общий анализ мочи, который наряду с общим анализом крови позволит обнаружить:
- Уровень гемоглобина;
- Концентрацию билирубина;
- Содержание эритроцитов и лейкоцитов;
- Наличие сахара (глюкозы);
- Присутствие токсических веществ;
- Состав примесей.
В случае умеренных нарушений (у детей, например, когда отклонения вызваны естественным развитием) состояние постепенно нормализуется, цвет мочевой жидкости восстанавливается.
Лечение любых печеночных отклонений начинается с диеты. Из рациона исключаются те продукты, которые создают дополнительную нагрузку для ослабленной печеночной ткани: изделия из теста и сладости, животные жиры, консервы, соленья и острые приправы, кислые овощи и фрукты. Правильное, насыщенное витаминами питание, нейтрализация токсинов с помощью молочных продуктов дают человеку шанс поправить здоровье.
источник
В наши дни анализ мочи — стандартное и обязательное лабораторное исследование в диагностике многих заболеваний. Этот анализ дает лечащему врачу массу полезной информации, помогающей поставить правильный диагноз.
На протяжении всей жизни человека из его организма с мочой постоянно выводятся различные вещества, их соединения и метаболиты (продукты превращений). Благодаря изучению их концентрации появляется возможность диагностики состояния почек, мочевыводящих путей, а также сердечно-сосудистой, иммунной и эндокринной систем.
Анализ мочи состоит из оценки ее общих свойств и биохимического и микроскопического исследования.
Ряд показателей определяется в разовой порции мочи, некоторые показатели — в суточной порции.
КАК ПРАВИЛЬНО СОБРАТЬ МОЧУ НА АНАЛИЗ
Мочу собирают в стерильный пластиковый контейнер. После туалета наружных половых органов (это важно!) собирают около 30–40 миллилитров (1/2– 2/3 контейнера) средней порции утренней мочи. Пробу необходимо доставить в лабораторию утром того же дня. Перед анализом необходимо соблюдать привычный питьевой режим. За 48 часов рекомендуется исключить прием мочегонных препаратов, а также продуктов, которые могут изменить цвет мочи (например, свекла). Данный способ используют для сбора разовой порции мочи.
Определение гормонов мочи, общего белка, мочевины, мочевой кислоты, оксалатов, фосфора, магния, кальция и многих других показателей возможно в суточной порции мочи.
Для сбора суточной порции мочи в ходе первого утреннего мочеиспускания (обычно в 6–9 часов утра) необходимо полностью опорожнить мочевой пузырь, эту порцию мочи вылить и отметить точное время мочеиспускания. Всю мочу, выделенную после этого первого мочеиспускания, нужно собрать в емкость (не менее 3 литров), которую необходимо хранить в прохладном месте (не замораживая). Через 24 часа от момента утреннего мочеиспускания мочевой пузырь опорожнить и эту порцию мочи добавить в емкость. Затем мочу в емкости тщательно перемешать, замерить общий объем (обязательно!). Около 30 миллилитров отобрать в стерильный контейнер и этот контейнер доставить в лабораторию.
Внимание: для некоторых тестов нужен консервант!
Для ряда анализов суточной мочи (гормоны мочи, глюкоза суточной мочи и ряда других) требуется добавление консерванта (консервант можно получить в медицинском офисе лаборатории). Этот консервант добавляют к первой порции мочи и тщательно перемешивают до полного растворения.
Наиболее распространен в клинической практике общий анализ мочи. Данное исследование позволяет оценить функционирование всего организма в целом, выявить нарушения функции органов мочевыделительной системы, оценить эффективность назначенного лечения и выявить наличие осложнений.
ПАРАМЕТРЫ АНАЛИЗА МОЧИ: НА ЧТО СТОИТ ОБРАТИТЬ ВНИМАНИЕ
Цвет мочи. Соломенно-желтый у здоровых людей. Может изменяться на красноватый при появлении в ней гемоглобина, коричневый — при переходе в мочу желчных пигментов, молочно-белый, обусловленный наличием капель жира, гноя или неорганического фосфора.
Прозрачность. В норме моча прозрачна. Помутнение мочи связано с выделением солей, слизи, большого количества форменных элементов крови, бактерий, жира.
Удельный вес мочи (относительная плотность). У здоровых людей обычно варьирует в течение суток от 1,012 до 1,020. Низкая плотность мочи бывает у страдающих хроническими воспалительными заболеваниями почек, высокая — у больных сахарным диабетом. Зависит от количества воды и выделяемых с мочой веществ — органических соединений (мочевины, мочевой кислоты) и электролитов (натрия, калия, хлора). Чем больше количество выделяемой мочи (диурез), тем ниже ее удельный вес.
Активная реакция (рН) мочи. Составляет 5,0–7,0 у здоровых людей. Существенно рН мочи изменяется при сахарном диабете, почечной недостаточности, лихорадке. Слабощелочная реакция (рН более 7,0) наблюдается при гематурии (кровь в моче), при заболеваниях мочеполовой системы (циститах, пиелитах).
Белок в моче. За сутки у здорового человека выделяется с мочой очень небольшое количество белка (не более 0,25 г/л). Увеличение количества белка в моче может быть физиологическим, наблюдаемым у здоровых людей и быстро проходящим (например, после продолжительных физических нагрузок или перегревания), и патологическим, при заболеваниях почек или мочевыводящих путей.
Глюкоза в моче. В норме глюкоза в моче отсутствует или выделяется в минимальных количествах, не определяемых лабораторными методами. Содержание глюкозы в моче увеличивается в том случае, когда концентрация глюкозы в крови превышает максимальную способность почек к ее обратному всасыванию. Это может быть при сахарном диабете, заболеваниях почек, гипертонической болезни, тяжелых травмах, инфаркте миокарда.
Билирубин. Желчный пигмент билирубин в моче здоровых людей не обнаруживается, но появляется в ней при заболеваниях печени, при механической желтухе.
Уробилиноген. Бесцветный продукт окисления билирубина обнаруживается в моче при инфекционном гепатите и других заболеваниях печени.
Кетоны. Появление в моче кетонов (к которым относят ацетон, ацетоускусная и бета-оксимасляная кислоты) — важный диагностический признак, свидетельствующий о нарушении углеводного и жирового обменов. Это бывает у пациентов с сахарным диабетом, у детей при заболеваниях с высокой температурой, при голодании.
Нитриты. Обнаружение в моче нитритов, которые являются продуктами жизнедеятельности некоторых бактерий, говорит об инфицировании мочевого тракта.
Клетки эпителия (эпителиальные клетки) всегда присутствуют в моче здоровых людей. В норме в моче может обнаруживаться плоский и переходный эпителий. Количество клеток эпителия увеличивается при воспалительных заболеваниях мочевого тракта или при плохо выполненных гигиенических процедурах при сборе анализа.
В некоторых случаях белок может образовывать в моче нерастворимое белковое образование, матрицу, которая видна в микроскопе в виде гиалинового цилиндра. Включение в гиалиновый цилиндр других клеток превращает его в зернистый цилиндр. Как правило, цилиндры обнаруживаются в моче при органических заболеваниях почек.
При исследовании мочи здоровых людей эритроциты не обнаруживают, или обнаруживают единичные в препарате. Обнаружение большого количества эритроцитов расценивают как гематурию. Основная причина гематурии — почечные или урологические заболевания (камни мочевыводящих путей, опухоли мочевой системы, гломерулонефрит, пиелонефрит), а также геморрагические диатезы. Особое клиническое значение имеют эритроциты, измененные в результате прохождения через пораженный воспалением почечный фильтр.
Лейкоцитурия — повышенное по сравнению с нормой выделение лейкоцитов с мочой — признак воспалительного заболевания в мочевой системе. Наблюдается при остром и хроническом пиелонефрите, гломерулонефрите, цистите, уретрите, простатите, мочекаменной болезни.
Слизь вырабатывается эпителием мочевыводящих путей и в небольшом количестве всегда присутствует в моче. Увеличение образования слизи характерно для острых и хронических процессов нижних отделов мочевыводящих путей (цистит, уретрит).
Избыточное содержание солей в моче может способствовать образованию камней и развитию мочекаменной болезни. Растворенные в моче органические и неорганические компоненты при высокой их концентрации и резком изменении рН могут кристаллизоваться непосредственно в почечных канальцах, мочевыводящих путях.
Обнаружение в моче большого количества бактерий может говорить не только об истинной бактериурии (выделении бактерий с мочой), но и о внесении этих бактерий в пробу мочи извне. Поэтому необходимо тщательно соблюдать правила сбора мочи. Чтобы избежать ошибок в оценке наличия или отсутствия истинной бактериурии, следует комплексно оценивать и другие показатели (количество лейкоцитов, тест на нитраты).
При подозрении на истинную бактериурию проводят бактериологический посев мочи. Этот анализ позволяет определить вид бактерий, их концентрацию, а также оценить устойчивость этих бактерий к воздействию различных антибиотиков.
Необходимо помнить о том, что общий анализ мочи, вне зависимости от метода выполнения, является ориентировочным. Правильно оценить его результаты может только лечащий врач, сопоставляя их с клинической картиной и данными других исследований.
Кроме общего анализа, моча является клиническим материалом для выполнения многих других важных для диагностики лабораторных анализов.
Исследование мочи по Нечипоренко заключается в подсчете количества лейкоцитов, эритроцитов и цилиндров в 1 миллилитре мочи. Анализ проводят для диагностики скрытого воспалительного процесса, выявления скрытой гематурии. Исследование имеет важное значение для дифференциальной диагностики гломерулонефрита и пиелонефрита.
Анализ мочи по Зимницкому назначают для оценки концентрационной функции почек. Образцы всех порций мочи доставляют в лабораторию в стерильных одноразовых контейнерах, где измеряют относительную плотность каждой порции.
Для поиска и дифференциальной диагностики источника лейкоцитурии, гематурии и бактериурии применяют двухстаканную и трехстаканную пробы. Для выполнения этих анализов мочу собирают в 2 или 3 стерильных контейнера соответственно. В первом случае (двухстаканная проба) пациент начинает мочиться в первый контейнер, а заканчивает во второй. Во втором случае (трехстаканная проба) пациент начинает мочиться в первый контейнер, продолжает во второй, заканчивает в третий.
Для определения процесса камнеобразования в органах мочевой системы, степени его активности до стадии формирования камня в почке в лаборатории KDL используют литос-тест.
Литос-тест комплексный дополнительно позволяет определять функциональные и морфологические изменения органов мочевой системы.
В рамках диагностики и наблюдения за течением мочекаменной болезни в лаборатории KDL проводится анализ по определению химического состава мочевого конкремента (камня) методом инфракрасной спектрометрии. Оценка состава камней позволяет врачу понять причину их формирования, назначить дополнительные исследования и наметить подходы к профилактике дальнейшего камнеобразования (лечение, диета). Для выполнения этого анализа в лабораторию доставляют мочевой камень, вышедший естественным путем или извлеченный при хирургическом вмешательстве.
Анализ по оценке антикристаллообразующей способности мочи (АКОСМ) проводится для диагностики дисметаболической (или обменной, связанной с нарушением обмена веществ) нефропатии и мочекаменной болезни. Анализ проводят по суточной моче.
При комплексной диагностике рака мочевого пузыря используют определение онкомаркера — специфического антигена рака мочевого пузыря (UBC.
В диагностике целого ряда терапевтических и урологических заболеваний большое значение имеют биохимические исследования мочи. Из разовой порции мочи в лаборатории KDL выполняют определение альфа-амилазы (диастазы), глюкозы, микроальбумина, дезоксипириридинолина (DPD). В суточной порции мочи лаборатория определяет общий белок, глюкозу, микроальбумин, креатинин, мочевину и мочевую кислоту, кальций общий, оксалаты, фосфор неорганический, магний, натрий, калий, хлор.
Для оценки клубочковой фильтрации и канальцевой реабсорбции проводится проба Реберг. Этот тест включает определение креатинина в суточной порции мочи и венозной крови. Расчеты проводятся учетом роста и веса пациента.
Определение гормонов мочи позволяет оценить активность секреции (выделения) половых гормонов и гормонов коры надпочечников, выявить нарушения их функционирования. Исследование мочи на гормоны применяют для определения нарушений у пациентов репродуктивной функции и полового созревания, для эффективного выявления некоторых опухолей (яичников, коры надпочечников).
В комплексной диагностике рака молочной железы в настоящее время широко используют определение метаболитов эстрогенов в разовой порции мочи.
Таким образом, моча является очень важным клиническим материалом, позволяющим врачам различных специальностей получать важную диагностическую информацию. А правильная и своевременная диагностика — залог успешного лечения.
источник
Диагноз «гепатит» для пациентов чаще всего становится полной неожиданностью, поскольку от проникновения вирусного агента в организм и до первой симптоматики проходит продолжительное время. Нередко болезнь диагностируют, когда у человека уже имеются тяжелые нарушения печени.
Через какой период времени после заражения появляются симптомы, какая моча при гепатите – темного цвета или обесцвечивается, список лабораторных маркеров для подтверждения заболевания – рассмотрим подробно.
Через сколько проявляется гепатит? Когда вирусный возбудитель проникает в тело, некоторое время негативные изменения отсутствуют. Этот период инкубации. Он длится до первых признаков болезни. Вирус привыкает к новой среде обитания, внедряется в ткани, размножается, после чего начинается активная фаза – разрушительные процессы в печеночных клетках. После этого начинают проявляться первые симптомы.
Инкубационный период вируса включает три стадии:
| Стадия | Описание |
| Адаптационный этап | Начало – момент инфицирования. В новой среде часть вирусных агентов погибает, остальные же адаптируются. Опасный период, выявлять на этой стадии возбудителя можно, но только методом ПЦР. |
| Этап размножения | Частички вируса проникают в клетки печени, начинается активный процесс размножения. Преобразуется структурное строение печени, разрушаются гепатоциты. Формируются антитела иммунной системы, чтобы атаковать чужеродные частицы. |
| Распространение | Последняя стадия инкубационного периода. Вирус поражает близлежащие органы и ткани, нарушаются обменные процессы, появляются симптомы. |
Продолжительность латентного периода у всех отличается. Люди могут заражаться различными способами, при этом имеет значение, какое количество вируса попало в организм одновременно; влияет на длительность скрытого периода иммунный статус человека, общее состояние, возраст, сопутствующие заболевания.
Средний период инкубации формы A около 7-50 дней, гепатита B 30-180 дней (у грудничков до 4-х месяцев период инкубации короткий, может составлять всего три дня), а гепатита C от 20 до 140 дней (по официальным данным Всемирной организации здравоохранения промежуток составляет 14-180 дней).
Цвет урины может рассказать о заболевании еще до развития клинических проявлений гепатита – желтушности, нарушения пищеварения, тошноты, рвоты, зуда кожи и др. симптомов.
Показатели мочи напрямую обусловлены функциональностью всех органов, систем, в том числе и желчевыделительной системы. Это базируется на том, что продуцирование урины тесно связано с работой клеток и тканей.
На фоне гепатита изменяется цвет мочи, ее консистенция, запах. Помимо патологических причин, связанных с болезнью, выделяют и другие факторы.
- Количество выпитой жидкости. Чем больше человек выпил воды, тем прозрачнее будет урина.
- Утром моча более темная, чем в дневное время. Это связано с застоем жидкости в мочевом пузыре во время сна.
- На цвет влияют инфекционные процессы в организме, которые никак не связаны с вирусной активностью возбудителя гепатита.
- Чем больше человеку лет, тем темнее оттенок.
- Потребление продуктов, которые влияют на окрас жидкости, – томаты, свекла.
Причина потемнения – на фоне воспалительного процесса в печени билирубин попадает в кровеносную систему, откуда выводится естественным способом – с уриной и калом.
Опытный врач может заподозрить гепатит у взрослой мужчины или женщины не только по имеющимся жалобам, но и окрасу биологической жидкости. Некоторые врачи способны по оттенку и консистенции урины не только подтвердить болезнь, но и предположить разновидность гепатита.
Такие разновидности гепатита как A, D и E провоцируют изменение окраса урины – она становится цвета черного чая либо темного нефильтрованного пива. Такой окрас говорит о значительной вирусной нагрузке. Одновременно с потемнением урины обесцвечиваются фекалии.
Коричневая моча при гепатите B в стадии желтухи. При этом формируется обильная пена, что позволяет сузить круг поисков во время диагностики. На фоне желтухи как единственной жалобы, требуется дифференциальная диагностика, поскольку синдром бывает нескольких видов – печеночный, надпеченочный и подпеченочный. Во время течения безжелтушной формы цвет мочи не преобразуется.
Течение гепатита C не приводит к изменению окраса урины, поэтому внешне она практически ничем не отличается от нормального оттенка. Причина – поражение гепатоцитов происходит постепенно, симптомы отсутствуют, билирубин скапливается медленно, нет избытка желчи.
При острой форме гепатита C моча может стать бурого или темно-коричневого цвета.
Более информативными исследованиями для диагностики токсического, алкогольного или аутоиммунного гепатита выступают анализы крови. Однако опытный специалист по анализу урины способен выявить признаки развивающегося заболевания.
- Билирубин. В норме отсутствует полностью. Отклонение от нормы косвенно указывает на вирусный гепатит.
- Уробилиногеновые тела – повышенный уровень.
Анализы крови на РВ, ВИЧ и гепатит проводятся бесплатно, если имеется направление от лечащего врача, либо самостоятельно – в платной лаборатории. Стоимость исследования зависит от конкретного анализа, его сложности.
Сдача анализа на гепатит, ВИЧ-инфекцию рекомендована перед подготовкой к введению вакцины, при планировании беременности, а также в случаях, когда биохимический скрининг показывает высокий уровень АСТ и АЛТ в крови и пр.
Особо подготавливаться к забору крови нет необходимости. Рекомендуется только за 2 суток исключить алкогольные напитки; забор крови осуществляется натощак, то есть на голодный желудок – нельзя кушать за 8-12 часов.
Результат исследования на ВИЧ-инфекцию бывает отрицательный (вируса нет) и положительный (вирусный агент обнаружен). В последнем случае медицинские специалисты рекомендуют сделать еще один анализ, чтобы исключить получение ложноположительного вердикта.
Исследование крови на гепатит подразумевает поиск определенных антител – это HBsAg, HBeAg, Анти-HBs, анти-HBc (core) IgG, анти-HBc (core) IgM, HBV-ДНК. Метод ИФА показывает антитела, если заражение произошло месяц назад и дольше; метод ПЦР помогает установить инфекцию практически сразу после проникновения вируса в организм. Человек полностью здоров, если антитела не обнаружены.
Нет метода диагностики, который на 100% исключает ошибку. Возможно получение ложноположительного результата из лаборатории, если в крови имеются белковые вещества, по строению схожие с вирусами ВИЧ, гепатита C, B. В такой ситуации требуется повторное исследование.
По статистике ложноположительный результат бывает в 15% случаев. Он может быть следствием приема медикаментов иммуномодулирующего действия, особенностей иммунитета, беременности, тяжелых инфекционных процессов.
На начальной стадии развития гепатита B (в острый период) имеется положительный результат на маркеры болезни, в частности на HBeAg, HBV-ДНК, HbsAg. В некоторых случаях обнаруживают в крови анти-HBc (core) IgM и IgG.
О гепатите вирусной формы в запущенной виде говорит наличие анти-HBe, при этом HBeAg не обнаруживают. Когда пациент находится на этапе выздоровления, проводится лекарственная терапия, то исследования выявляют анти-HBs, анти-HBc (core) IgG, анти-HBe.
источник
Случаются и сбои, когда концентрация воды, соли или желчи находится в избытке. Организм пытается всячески их вывести, и они попадают в мочу, которая изменяет свой состав, цвет и запах. Но важны не только эти показатели, лаборанты обращают внимание на консистенцию и объем, потому что они также влияют на работу всей внутренней системы организма. Если какой-то орган начинает работать неправильно или не в полную силу, это влияет на цвет мочи, соответственно, все показатели начинают изменяться.
Урина у человека, который ничем не болеет, имеет желтый цвет. Но оттенок зависит от некоторых факторов. Среди них выделяют:
- Сколько жидкости успел выпить больной (в основе этого показателя пигментация желтого цвета). Соответственно, с утра интенсивность цвета будет максимально яркой, но спадать она начнет уже после завтрака.
- Время суток.
- Сколько человеку лет. Практически у всех детей моча имеет светлый оттенок, который с возрастом становится интенсивнее.
- Рацион или фармакологические средства. На цвет мочи могут повлиять блюда, которые человек употреблял в рацион. К примеру, это может быть свекольный салат, или же ряд фармакологических препаратов.
Когда у пациента диагностируют заболевания печени, урина становится более темной, по цвету, она идентична с темным пивом, к тому же нередко появляется пена. Иногда появляется оттенок зеленого цвета.
При заболеваниях печени происходят не локализованные изменения. Они, как правило, негативно воздействуют не только на клетки печени, но и на ее сосуды, что характеризует наличие опухолевых недугов.
Если у человека возникли внутренние кровотечения и воспалительные процессы, моча становится темного цвета. Нередко ее оттенок может быть даже красным. При гепатите вне зависимости от формы и типа — вирусный, а также аутоиммунный и токсический, как правило, начинает активно повышаться процентное соотношение гемоглобина. Диффузные изменения в ткани печени и разрушения клеток активизируют процесс потери крови. Гемоглобин начинает вырабатываться в избыточном количестве, и все излишки оказываются в моче.
Если в органе пищеварения, что расположен прямо под печенью появились камни, или в нем проходят другие воспалительные процессы, это приводит к активному оттоку желчи, что в избыточном количестве попадает в кровь. Как известно, в желчи есть пигмент, который с кровью отправляется прямиком в почки, а оттуда в мочу.
Окрашивающий пигмент в моче может накапливаться и по другим причинам. Печеночные недуги становятся причиной сбоя в выработке желчи и ее циркуляции, а потом они активно изменяют состав крови:
- Число белых кровяных клеток становится выше нормы.
- Красные кровяные клетки, которые принимают участие в транспортировке кислорода, распадаться.
- В крови повышается процентное соотношение желчного пигмента.
Как уже писалось выше, желчный пигмент попадает в соединительную ткань, а уже оттуда начинает активно воздействовать на слизистую оболочку органа пищеварения. Поэтому такой тип недуга, как правило, идет параллельно с появлением желтухи.
Изменения цвета мочи в зависит какая болезнь поразила печень:
Моча при этом недуге активно изменяет свой цвет, она становится темнее. Это сигнализирует об избыточном соотношении билирубина в организме.
Первым признаком является не только потемнение мочи, то и обесцвечивание каловых масс.
Когда у больного диагностируют цирроз, слаженный процесс работы организма изменяется, и билирубин, что не растворился, расходится по всему организму. Происходит это через кровь, к тому же билирубин пагубно влияет на все органы. В результате ядовитое вещество выводят почки, тем самым моча приобретает темный оттенок и появляется обильная пена желтого цвета.
На этом этапе ткань начинает активно перерождаться, что происходит за счет того, что здоровые клетки выталкиваются жировыми частицами. Избыточное количество жира начинает активно попадать в кровь и урину, именно это способствует появлению белого оттенка.
Первые признаки дадут о себе знать уже через месяц после заражения. Инкубационный период — от полумесяца до двух месяцев.
Заподозрить активное развитие заболевания можно если самочувствие человека резко ухудшается и температура его тела становится максимально высокой. И, что немаловажно, цвет мочи обретает темно-коричневый оттенок, при этом появляется обильная пена.
По анализу мочи можно разглядеть первые симптомы развивающегося заболевания. В результате анализа мочи должен проявиться билирубин, повышенное количество ненужных выделений (экскреция), уробилиноген, протеинурия (может проявиться белок). Нередко появляется даже микрогематурия (в мочу попадают капли крови).
Повышенное соотношение билирубина (билирубинурия) активно проявляется на этапе развития вирусного и хронического гепатита.
При уробилиногене (уробилиногеновых телах) — производится билирубин, что принято считать нормальным процессом катаболизма (энергетического обмена). Если в организме не наблюдаются изменения, энергетический обмен проходит с нормальной скоростью, его излишки выводятся с калом и мочой. Если анализ мочи показал положительный результат на наличие гепатита, в ней, несомненно, повысится соотношение уробилиногена. Это наблюдается при хронической форме гепатита.
Когда человек болеет раком, в его организме появляется злокачественная опухоль. Она, в свою очередь, становится преградой для нормального оттока желчи из протоков печени. В результате излишки продукта оправляются в кровь, именно такие сбои становятся причиной развития желтухи. Она легко определяется по пятнам на коже специфического оттенка, что идентично названию. Такого же цвета становятся белки глаз у больного. Моча обретает более насыщенный оттенок, а каловые массы, напротив, становятся светлее.
Кроме этого у больного можно наблюдать:
- Общее состояния ухудшается с каждым днем. Если у человека нашли раковую опухоль в печени, показатели начинают снижаться с каждым днем.
- Маленькие дети могут страдать анорексией. Человек попросту не хочет кушать и очень быстро устает.
- Расстройства пищеварения. Именно из-за них человек и теряет вес.
Если у человека потемнел цвет мочи, его тошнит, и он рвет, белки глаз стали желтыми, пожелтела кожа, кал обрел светлый оттенок, значит стоит немедленно посетить доктора. Неблагоприятные симптомы сигнализируют об остром и токсическом воспалении печени, циррозе, новообразованиях в печени.
Без общего анализ мочи трудно представить любое обследование. Его рекомендуется проводить одновременно с общим анализом крови, и в совокупности они помогут диагностировать:
- какой уровень гемоглобина в организме и какая концентрация желчного пигмента;
- процентное соотношение красных и белых кровяных клеток;
- есть ли в крови сахар (глюкоза);
- присутствуют ли токсические вещества;
- насколько много примесей в анализе.
Если в анализах проявилась декстроза, это сигнализирует о нарушениях обменных процессов, которые проявляются одновременно с заболеваниями печени.
Если результаты анализов плохие, то врач отправляет больного на лабораторную диагностику, что позволяет оценить работу внутренних органов. Также собирается проба на маркеры всех типов воспаления печени, проводится УЗИ печени, используются другие приборные методы. В совокупности такое обширное обследование поможет в точности определить тип недуга у человека, насколько быстро происходит его развитие и как рационально проводить лечение.
Большинство заболевание печени появляются поздно, если хотите узнать о первых признаках заболеваний, то можете посмотреть этот видеоролик.
источник
По итогам анализов доктор может назначить дополнительное обследование для определения диагноза и назначить необходимую терапию.
Общий анализ мочи у пациента продемонстрирует, насколько слаженно функционируют органы мочевыводящей и остальных систем в организме.
Если по результатам анализов моча плохая, что делать в таких случаях? Самолечение и игнорирование назначенной помощи категорически запрещается — это угроза здоровью и жизни пациента. Плохие анализы зачастую сигнализируют о наличии тяжелого заболевания. Доктор может порекомендовать такие исследования:
- Анализ мочи по Нечипоренко, особенно если есть хоть небольшой намек на воспалительные процессы в мочевыводящей системе.
- Проба Каковского — Аддиса для исследования и обнаружения недуга в мочевыводящих и почечных протоках.
- Анализ по Сулковичу показывает содержание кальция в моче, его назначают детям и подросткам для контроля витамина D. Взрослые направляются при подозрении на опухоли, патологии нервной системы, туберкулеза.
- Анализ на альфа-амилазу для исследования нарушений со стороны поджелудочной железы.
- Проба Зимницкого эффективна для диагностирования сбоя в почках.
Как собирать материал для исследования, подробно расскажет специалист, именно ему следует доверить свое здоровье.
Доктор может отправить больного на УЗИ, МРТ, попросить сдать кровь на другие анализы. Иногда врач рекомендует сделать повторный забор биологической жидкости для исследования.
Поставив правильный диагноз, доктор назначает соответствующую терапию. Например:
- воспаление, вызванное болезнетворными микроорганизмами, лечат противогрибковыми и антибактериальными препаратами;
- при воспалении мочевого пузыря и почек употребляют уросептики;
- при гломерулонефрите назначают иммуносупрессивную терапию;
- хронические, острые заболевания почек и недостаточность органа требуют комплексного и долгого лечения;
- опухоли чаще всего удаляются хирургическим путем.
Чтобы ускорить процесс выздоровления, на помощь придут рецепты народных целителей и физиотерапевтические процедуры. Специальная диета поможет привести анализы к нормальным показателям.
Для профилактики желательно сдавать мочу на анализ не менее одного раза в год. Если в зоне поясницы возникает боль, нарушен процесс мочеиспускания, повышается артериальное давление, то следует взять направление на исследование мочи раньше запланированного срока.
Не стоит забывать, что так просто само ничего не проходит и на ранних стадиях патологию легче вылечить, чем когда она запущена и переросла в хроническую форму.
Если анализ показал отклонения от нормы при соблюдении правил сбора, тогда человеку нужно обратиться к терапевту и пройти дополнительную диагностику
Плохие результаты подсказывают специалисту, на что именно следует обратить внимание, какие исследования требуется назначить пациенту
Доктор может направить человека на УЗИ, магнитно-резонансную томографию, сдачу крови на анализ, прохождение теста по Зимницкому и Нечипоренко. В некоторых случаях мужчинам и женщинам рекомендуют сделать повторный забор мочи для исследования.
После постановки диагноза врач подбирает эффективную терапию. Если имеют место воспалительные процессы, вызванные болезнетворными микроорганизмами, тогда применяют противогрибковые или антибактериальные медикаменты. Воспаления мочевого пузыря и почек лечат при помощи уросептиков.
При гломерулонефрите назначают иммуносупрессивную терапию. Острые и хронические патологии почек, недостаточность органа требуют комплексного и длительного лечения. Возможно, потребуется хирургическая коррекция, гемодиализ. Опухоли удаляют оперативными методами.
Для ускорения процесса выздоровления применяют народные способы и физиотерапевтические процедуры. Также назначается специальная диета. Иногда человеку достаточно пересмотреть образ жизни и откорректировать свое питание для того, чтобы нормализовать результаты анализа.
С целью профилактики нарушений в работе организма рекомендуется проверять показатели мочи раз в полгода. При появлении болей в зоне поясницы, нарушении мочеиспускательного процесса, повышении артериального давления следует сдать урину на анализ ранее установленного в плане срока.
Первые сутки после рождения урина у грудничка не имеет никакого цвета, так как мочеполовая система еще не сформирована. Это вполне нормальное явление. Кроме того, бесцветная моча бывает у ребенка, который питается только грудным молоком или смесью. У детей постарше оттенок мочи может меняться под воздействием лекарственных препаратов, после употребления некоторых блюд, а также на фоне патологических состояний.
По мере развития детского организма, при отсутствии серьезных заболеваний урина становится нормальной. Одной из причин, по которой у ребенка наблюдается очень светлая моча – диабет и болезни почек. У подростков в период гормонального всплеска прозрачная урина считается нормой, но только если длится не более пяти дней.
Причины изменения результатов анализа обычно скрываются в различных заболеваниях. На развитие патологического процесса могут указывать не только характеристики мочи, но также ее внешний вид. После того как будут обнаружены отклонения в результатах анализа, специалист должен назначить дополнительные исследования: они помогут установить точные причины подобных изменений.
Показатели мочи могут указывать на следующие проблемы со здоровьем:
- у здорового человека цвет выделений должен быть прозрачным или светло-желтым, практически не иметь запаха. Различные изменения в цвете указывают на проблемы в работе внутренних органов. Если наблюдается потемнение, то проблема заключается в печени. В красный цвет моча часто окрашивается при употреблении в пищу красящих продуктов, например, свеклы. Мутная моча сигнализирует о наличии хлопьев, которые могут образовываться от воспалительного процесса в почках;
- норма кислотности колеблется в промежутках от 4—7. Этот показатель может быть повышенным или пониженным. Причины могут скрываться в нарушениях работы почек или недостатке калия в организме;
- плотность мочи рассказывает об общем состоянии человеческого организма. Если плотность повышена, то в таком случае можно говорить об обезвоживании;
- наличие белка в моче говорит о воспалении;
- присутствие эритроцитов может свидетельствовать об онкологических болезнях и снижении иммунитета.
Как только специалист обнаружит ряд нарушений, он назначит дополнительное обследование для того, чтобы установить точную причину изменений в моче, а также для постановки диагноза и разработки лечения.
Может потребоваться повторная сдача анализа, так как результаты могут быть ложными из-за неправильного сбора мочи.
При исследовании жидкости, выделяемой почками, обращают внимание на цвет и прозрачность. Соломенно-желтую мочу имеет здоровый человек, внутренние органы которого не поражены никаким заболеванием
Соломенно-желтую мочу имеет здоровый человек, внутренние органы которого не поражены никаким заболеванием.
Урина темного оттенка сигнализирует о проблемах с функционированием печени и сердца, красного – о пиелонефрите или опухоли.
Но иногда причины окрашивания мочи в красноватый цвет кроются в употреблении в пищу свеклы и в приеме некоторых лекарств.
Нормальная моча выглядит как прозрачная субстанция. Мутной она может быть из-за воспалительного процесса какого-либо органа мочевыделения.
Пахнет урина специфически, но отдавать ацетоном и аммиаком она не должна. Если к запаху мочи примешался ацетон, то следует подозревать сахарный диабет.
Исследуя мочу, определяют уровень ее кислотности. Если никаких отклонений в организме нет, этот показатель у мужчин и женщин составляет от 4 до 7.
Кислотность ниже 4 наблюдается у тех, кто страдают от почечной недостаточности, уреоплазмоза и раковых образований в органах мочевыделения.
Плотность продукта выделения почек обычно равна 1,024. Эта цифра может быть другой, если организм обезвожен, присутствует сахарный диабет, цистит или воспаление в почках.
При исследовании мочи измеряют содержание белка и ищут патологические элементы – глюкозу, билирубин и кетоновые тела.
Белок может содержаться в моче в ограниченном количестве, максимум – 0,033 г/л.
Основные причины появления в урине большего количества белка:
- заболевания мочевого пузыря или мочеиспускательного канала;
- воспалительный процесс в почках (обычно вызван инфекцией);
- воспалительный процесс в почечных клубочках;
- гестоз (появляется с 4-го месяца беременности и продолжается после родов).
Но появление белка в урине не часто является следствием беременности и родов.
Этот компонент может появиться у беременной в моче, если буквально до ее сбора она употребляла в пищу свинину или говядину. Физические нагрузки тоже могут увеличить количество белка в урине.
Присутствие кетоновых тел говорит о том, что в организм взрослого из-за употребления алкоголя проникли токсины. Сахар в урине – признак заболевания сахарным диабетом или острым панкреатитом.
Билирубин появляется в урине тогда, когда плохо работает печень или наблюдается опасное заболевание – малярия или токсический гемолиз.
Лейкоцитов в моче должно быть определенное число: у мужчин – не более трех, у женщин – не более шести. Если норма этих элементов нарушена, то у взрослого наблюдаются воспалительные процессы.
Большое количество лейкоцитов в урине – признак туберкулеза, рака почек и простаты.
Существуют рамки и для содержания в урине эритроцитов. У мужчин в норме может наблюдаться в поле зрения один эритроцит, у женщин – три.
Увеличение числа эритроцитов указывает на опухоль органов мочевыделения и инфаркт почки. Бактерии, эпителий и цилиндры должны отсутствовать в моче.
Общее исследование мочи — несложный процесс, показывающий о наличии патологий у человека. При производстве анализа нужно учитывать:
Разность в цвете, говорит о патологии заболевания.
Обращать внимание на запах.
Присутствие излишнего количества составляющих мочи.
Плотность жидкости и её реакцию.. Нужно проводить анализ после простоя мочи около 2 часов
Исследуется осадок и компоненты выделения, которые находятся в избыточном количестве. По результатам врач делает заключение о заболевании
Нужно проводить анализ после простоя мочи около 2 часов. Исследуется осадок и компоненты выделения, которые находятся в избыточном количестве. По результатам врач делает заключение о заболевании.
Общий анализ мочи — несложный процесс, показывающий о наличии патологий у человека
Детский организм отличается от взрослого, он в процессе формирования. Анализы урины отличаются, назначаются дополнительные исследования. Ребёнок подвергается такому заболеванию, как рахит. Когда происходит передозировка витамина D и выводится излишнее количество кальция. Только дополнительное исследование поможет выявить проблему.
Каждый человек в своей жизни сталкивается с необходимостью сдачи анализа мочи. Его результаты смогут показать состояние вашего организма, помогут выявить воспалительные процессы на ранних стадиях и точно определить диагноз вашего заболевания. В любом случае это позволяет применять наиболее целесообразную терапию, что позволит быстро справиться с заболеванием. При некоторых патологических процессах каждый день промедления может привести к возникновению серьезных последствий, а такой метод диагностики, как анализ мочи позволяет получить результат быстро и точно.
Лабораторный анализ мочи назначается при любых отклонениях организма
Моча — это продукт жизнедеятельности человека, образующийся в процессе фильтрации плазмы крови и показывающий физико-химический состав веществ, образующихся в процессе работы всего организма или отдельного органа человека. Частенько оказывается анализ мочи плохой, причины у ребенка могут быть самыми разнообразными. Тем не менее, следует отметить, что не всегда это заболевание или патология, потому что в детском возрасте происходит гормональная перестановка.
За счет проведения анализа мочи можно диагностировать заболевания мочеполовой системы, например, хламидийный уретрит, болезни сердечно-сосудистой и эндокринной систем, возможной беременности или различные другие воспалительные процессы в организме.
При исследовании биоматериала, лаборант обращает внимание на цвет мочи, прозрачность, количество эритроцитов и лейкоцитов, а также на наличие белка и или цилиндров. Неправильный сбор мочи может привести к плохому анализу
В остальных случаях отклонение показателей от нормы говорит о том, что в организме происходит воспалительный процесс или присутствует инфекция. Также нарушение работы почек может исказить результаты исследования. В такой ситуации врач должен назначить препараты, поддерживающие нормальную работу органа
Неправильный сбор мочи может привести к плохому анализу. В остальных случаях отклонение показателей от нормы говорит о том, что в организме происходит воспалительный процесс или присутствует инфекция. Также нарушение работы почек может исказить результаты исследования. В такой ситуации врач должен назначить препараты, поддерживающие нормальную работу органа.
Плохая моча при беременности не всегда свидетельствует о воспалительном процессе или наличии инфекции. Организм женщины в положении вынужден работать в режиме двойной нагрузки. Почки будущей мамы работают за двоих – за женщину и ребенка в утробе.
Почки будущей мамы работают за двоих – за женщину и ребенка в утробе
- Первый анализ мочи будущая мама сдает при постановке на учет в женскую консультацию в первом триместре. Это нужно для того, чтобы врач смог оценить общее состояние здоровья беременной и работу выделительной системы в частности. До наступления второй трети беременности анализ делают раз в месяц.
- Во втором триместре исследование мочи делают каждые две-три недели. Такая мера необходима для своевременного обнаружения патологических процессов.
- В последней трети беременности женщине придется посещать поликлинику для сдачи урины еженедельно. Чем ближе дата родов, тем больше масса плода и, следовательно, нагрузка на почки будущей мамы.
Чем грозит плохой анализ мочи при беременности? Как быть, если при очередном исследовании были обнаружены отклонения показателей от нормы? Какие последствия могут быть для матери и ее ребенка?
Если пациент не станет придерживаться правил сбора мочи, то это может сделать результаты лабораторных исследований необъективными. При заборе жидкости желательно следовать таким инструкциям:
- берется только утренняя порция мочи, сразу после сна;
- перед сбором материала проводится гигиенический туалет наружных половых органов;
- первая струя сливается в унитаз, а остальное — в баночку, примерно 100 миллилитров, не больше;
- баночка должна быть стерильной, но лучше контейнер приобрести в аптеке или взять в лаборатории.
Такие простые действия позволяют рассчитывать на качественную диагностику и правильное лечение.
В ходе проведения анализа мочи лаборант определяет качественные и количественные значения основных характеристик мочи, которые называют показателями. К ним относятся цвет и прозрачность мочи, глюкоза и белок в моче, эритроциты и лейкоциты, и многие другие. Специалистами выведены значения нормы таких показателей, которые соответствуют значениям этих характеристик в моче здорового человека. Любые отклонения значений показателей указывают на развитие той или иной патологии в организме. В таком случае и говорят о плохом анализе мочи, что свидетельствует о развитии некоторых заболеваний.
Результаты анализа указываются в специальном бланке результатов, в котором приведены значения основных характеристик мочи. По данному результату врач проводит расшифровку анализа. Расшифровка представляет собой сравнивание значений показателей анализа пациента со значениями нормы и, в зависимости от отклонений, интерпретацию результатов анализа. На основании расшифровки анализа врач уточняет диагноз, выбирает метод лечения.
Плохая моча имеет отклонения от основных нормативов. При обращении к специалисту такой вид обследования назначают обязательно. Диагностика выявляет патологии внутренних органов и мочевыводящей системы
Врач обращает свое пристальное внимание на следующие критерии:
- Изменение цвета биологического материала.
- Структура мочи.
- Плотность биоматериала.
- Кислотно-щелочной баланс.
- Есть ли белок, лейкоциты, ацетон и эритроциты и в каких количествах.
- Наличие грибков и бактерий.
Беспокойство у врачей вызывают результаты, которые значительно отклонены от нормы. Это указывает на патологический процесс в теле человека.
Изучая клинико-лабораторные показатели, существует возможность выявить отклонения или затаившуюся патологию. В урине содержится хлористый натрий, мочевина и некоторые компоненты, их количество влияет на состояние человека и на результат анализов.
Не стоит думать, что плохая моча — это показатель заболевания. Вместе с уриной из организма выводятся соли, токсины и прочая органика. Однако при выявлении с помощью анализа каких-либо отклонений врач назначит более обширное исследование для обнаружения негативных изменений в мочевыделительной системе — почках и иных органах.
Когда терапевт выдает направление для осуществления клинического анализа мочи, он всегда дает указания, как нужно подготовиться к процедуре, из-за чего могут возникнуть неверные показания. Если инструкции не соблюдаются, то точных результатов ждать не следует.
Чтобы результаты получились правильными, необходимо:
- Не сдавать анализ после посещения бани или физических нагрузок.
- Перед процедурой нельзя употреблять спиртные напитки.
- Не рекомендуется пить много жидкости.
- Перед тем, как сдавать мочу, необходимо провести гигиенические процедуры. Для этого нужно тщательно помыться кипяченой водой.
- Для клинического анализа подойдет только утренняя моча, которая скопилась в мочевом пузыре за ночь.
- Собранная жидкость должна храниться только в холодном месте не более 2 часов. Если моча хранится дольше, в ней образуются бактерии и меняется химический состав.
- Анализ мочи у женщин после родов или в дни менструации требуют тщательной подготовки. Его можно сдавать, только используя тампон.
- Если у ребенка наблюдается отечность половых органов или покраснение, в этот день собирать анализы нельзя.
- За день до сдачи урины нельзя есть продукты, содержащие красители. Они могут повлиять на ее цвет.
- Перед исследованием нельзя есть соленую, острую и жареную пищу.
Соблюдение простых правил поможет получить точный результат.
Если результат повторного исследования покажет такие же результаты, врач будет выяснять причины и назначит лечение.
Причина изменений состоит в нарушении рекомендаций относительно сбора материала. Причины патологических изменений будут следующими:
- посещение сауны, бани накануне сдачи теста;
- повышенная физическая активность;
- половые контакты;
- выполнение тяжелых физических работ;
- употребление жидкости в больших количествах;
- обезвоживание организма;
- прием медикаментов;
- употребление жирных продуктов;
- чрезмерное употребление сладкого;
- прием алкоголя.
Нормализация результата анализа достигнута после устранения фактора.
Распространенной причиной получения плохих результатов после исследования анализа мочи является наличие воспалительных процессов в органах малого таза, половых органов у мужчин и женщин.
Пациенты должны помнить, что полученный отрицательный результат не должен являться поводом для беспокойства. Если состояние организма расценивается, как хорошее, тест следует пересдать повторно
Важно соблюсти все требования, позволяющие избежать искажения результатов
Перечень причин, способных провоцировать проявление крови в моче, представить в виде:
- цистит;
- уретрит;
- эндометриоз;
- гематурия при беременности;
- ушиб почки;
- острое течения инфекционных процессов мочеполовой сферы;
- травмы уретры;
- прием антикоагулянтов;
- опухолевые процессы мочевого пузыря;
- сдача мочи в период менструации.
Когда кровь растворяет в моче причину патологического изменения нужно искать проблему в работе почек. Для получения информативной картины пациент должен сдать пробу мочи.
Нефрорагия – патология, диагностируемая в случае, когда моча пациента принимает красный или буро-коричневый цвет. В ней могут присутствовать кровяные сгустки. Это патологическое состояние может проявляться на фоне воздействия ядов, токсических соединений на человеческий организм. Изменение указывает на развитие опухоли.
Причина крови в урине – острый цистит. Пациент ощущает боль и жжение после мочеиспускания.
Протеинурия проявляется на фоне воспалительных процессов, охватывающих выделительную систему. Такое патологическое изменение указывает на нарушение фильтрационной активности почек на фоне почечных лоханок.
Такое отклонение проявляется не всегда. В редких случаях белок будет присутствовать в моче пациентов со здоровыми почками в период ОРВИ.
В моче здоровых лиц глюкоза отсутствует, проявление подобного компонента в урине обусловлено влиянием факторов. Такое патологическое отклонение проявляется у диабетиков и указывает на прогресс заболевания.
Изменение прослеживается при инсулином диабете, повышение уровня сахара прослеживается при хроническом панкреатите.
Проявление неприятного запаха от урины может указывать на развитие заболеваний в организме пациента. Патологические изменения охватывают не только органы мочеобразования и мочевыделения. Некоторые пациенты не придают внимания подобному симптому и игнорируют его проявление, несмотря на то, что медлить нельзя. Обратиться к врачу следует раньше.
Показатели плотности зависят от функциональной активности почек. Нарушение показателя может указывать на проявление нарушений в работе парных органов.
Повышение плотности мочи – гиперстенурия, указывает на появление патологий:
- гломерулонефрит;
- сахарный диабет 1 и 2 типа;
- застойная почка;
- нефротический синдром;
- отечность.
Показатель оптимальной плотности:
- не сахарный диабет;
- дистрофия и нефрит;
- пиелонефрит;
- нефросклероз;
- почечная недостаточность.
Патологически низкий показатель – изостенурия:
- нефросклероз;
- подострый и хронический нефрит;
- тяжелая почечная недостаточность.
Повышение показателя билирубина в моче является результатом нарушений. Перечень заболеваний, для которых характерно патологическое изменение относят патологии:
- Гепатит токсический.
- Алкогольный гепатит.
- Инфекционные процессы с поражением клеток печени.
- Лептоспироз.
- Мононуклез.
- Период беременности.
- Хронический гепатит.
- Опухолевые процессы в печени.
При обработке материала специалист обращает внимание на окрас выделяемой жидкости. Здоровая моча имеет светло-желтый оттенок
Любое изменение цвета свидетельствует о сбоях в работе организма. Например:
- Темная моча говорит об отравлении, болезни кровеносной системы и печени.
- Красный оттенок или сгустки такого цвета сигнализируют о наличии крови в моче. Обычно такое случается при воспалениях лоханок почек, мочевого пузыря, пиелонефрите и онкологии мочевика.
- Цвет, напоминающий мясные помои, — это очень плохая моча, которая свидетельствует о тяжелой форме гломерулонефрита, туберкулеза и инфаркта почки.
Анализ урины помогает выявить многие отклонения, вызывающие сомнения по поводу здоровья организма
Важно исключить вторичные факторы в виде приема медикаментов и неправильного питания перед забором мочи
источник
