Анализ мокроты расшифровка — это микроскопическое изучение клеток и их расшифровка. которая позволяет установить активность процесса при хронических болезнях бронхов и легких, диагностировать опухоли легкого.
Расшифровка анализа мокроты позволяют выявить различные заболевания.
Эозинофилы, составляют до 50-90% всех лейкоцитов, повышенные эозинофилы диагноструют заболевания:
- аллергические процессы;
- бронхиальная астма;
- эозинофильные инфильтраты;
- глистная инвазия лёгких.
Если количество нейтрофиов более 25 в поле зрения это говорит о наличии в организме инфекционного процесса.
Плоский эпителий, более 25 клеток в поле зрения — примесь отделяемого из полости рта.
Эластические волокна — Деструкция лёгочной ткани, абсцедирующая пневмония.
Спирали Куршмана диагностируют — бронхоспастический синдром, диагностика астмы.
Кристаллы Шарко-Лейдена диагностируют — аллергические процессы, бронхиальная астма.
Альвеолярные макрофаги — Образец мокроты идет из нижних дыхательных путей.
Мокрота выделяется при разнообразных заболеваниях органов дыхания. Анализ мокроты собирать ее лучше утром, перед этим надо прополоскать рот слабым раствором антисептика, затем кипяченой водой.
При осмотре отмечают суточное количество мокроты характер, цвет и запах мокроты, ее консистенцию, а также расслоение при стоянии в стеклянной посуде.
Анализы мокроты могут содержать:
- клеточные элементы крови,
- опухолевые клетки,
- простейшие микроорганизмы,
- личинки аскарид,
- растительные паразиты,
- различные бактерии и др.
| Показатель | Норма |
|---|---|
| Количество | 10-100 мл в сутки |
| Цвет | бесцветная |
| Запах | отсутствует |
| Слоистость | отсутствует |
| Реакция pH | нейтральная или щелочная |
| Характер | слизистая |
Повышенное выделение мокроты наблюдается при:
- отеке легких;
- абсцессе легких;
- бронхоэктатической болезни.
Если увеличение количества мокроты связано с нагноительным процессом в органах дыхания, это является признаком ухудшения состояния больного, если с улучшением дренирования полости, то расценивается как положительный симптом.
- гангрене легкого;
- туберкулезе легких, который сопровождается распадом ткани.
Пониженное выделение мокроты наблюдается при:
- остром бронхите;
- пневмонии;
- застойных явлениях в легких;
- приступе бронхиальной астмы (в начале приступа).
Зеленоватый
Зеленоватый цвет мокроты наблюдается при:
- абсцессе легкого;
- бронхоэктатической болезни;
- гайморите;
- посттуберкулезных нарушениях.
Различные оттенки красного
Отделение мокроты с примесью крови наблюдается при:
- туберкулезе;
- раке легкого;
- абсцессе легкого;
- отеке легких;
- сердечной астме.
Ржавый цвет мокроты наблюдается при:
- очаговой, крупозной и гриппозной пневмонии;
- туберкулезе легких;
- отеке легких;
- застойных явлениях в легких.
Иногда на цвет мокроты влияет прием некоторых лекарственных препаратов. При аллергии мокрота может быть ярко-оранжевого цвета.
Желто-зеленый или грязно-зеленый
Желто-зеленый или грязно-зеленый цвет мокроты наблюдается при различной патологии легких в сочетании с желтухой.
Черноватый или сероватый
Черноватый или сероватый цвет мокроты наблюдается у курящих людей (примесь угольной пыли).
Гнилостный запах мокроты наблюдается при:
- абсцессе легкого;
- гангрене легкого.
При вскрытии эхинококковой кисты мокрота приобретает своеобразный фруктовый запах.
- бронхите, осложненном гнилостной инфекцией;
- бронхоэктатической болезни;
- раке легкого, осложненном некрозом.
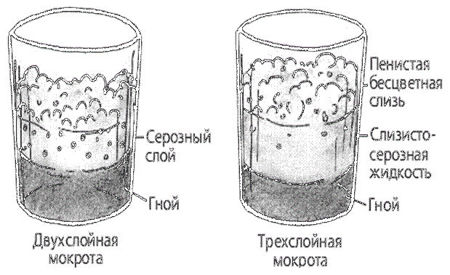
Двухслойная мокрота
Разделение гнойной мокроты на два слоя наблюдается при абсцессе легкого.
Трехслойная
Разделение гнилостной мокроты на три слоя – пенистый (верхний), серозный (средний) и гнойный (нижний) – наблюдается при гангрене легкого.
Кислую реакцию, как правило, приобретает разложившаяся мокрота.
Густая слизистая
Выделение густой слизистой мокроты наблюдается при:
- остром и хроническом бронхите;
- астматическом бронхите;
- трахеите.
Слизисто-гнойная
Выделение слизисто-гнойной мокроты наблюдается при:
- абсцессе легкого;
- гангрене легкого;
- гнойном бронхите;
- стафилококковой пневмонии;
- бронхопневмонии.
Выделение гнойной мокроты наблюдается при:
- бронхоэктазах;
- абсцессе легкого;
- стафилококковой пневмонии;
- актиномикозе легких;
- гангрене легких.
Серозная и серозно-гнойная
Выделение серозной и серозно-гнойной мокроты наблюдается при:
Кровянистая
Выделение кровянистой мокроты наблюдается при:
- раке легкого;
- травме легкого;
- инфаркте легкого;
- сифилисе;
- актиномикозе.
Альвеольные макрофаги
Большое количество альвеольных микрофагов в мокроте наблюдается при хронических патологических процессах в бронхолегочной системе.
Жировые макрофаги
Наличие в мокроте жировых макрофагов (ксантомных клеток) наблюдается при:
- абсцессе легкого;
- актиномикозе легкого;
- эхинококкозе легкого.
Клетки цилиндрического мерцательного эпителия
Наличие в мокроте клеток цилиндрического мерцательного эпителия наблюдается при:
Наличие в мокроте плоского эпителия наблюдается при попадании в мокроту слюны. Этот показатель не имеет диагностического значения.
- бронхите;
- бронхиальной астме;
- трахеите;
- онкологических болезнях.
Большое количество эозинофилов в мокроте наблюдается при:
- бронхиальной астме;
- поражении легких глистами;
- инфаркте легкого;
- эозинофильной пневмонии.
Эластические
Наличие эластических волокон в мокроте наблюдается при:
- распаде ткани легкого;
- туберкулезе;
- абсцессе легкого;
- эхинококкозе;
- раке легкого.
Наличие в мокроте обызвествленных эластических волокон наблюдается при туберкулезе легких.
Коралловидные
Наличие коралловидных волокон в мокроте наблюдается при кавернозном туберкулезе.
Спирали Куршмана
Наличие в мокроте спиралей Куршмана наблюдается при:
- бронхиальной астме;
- бронхите;
- опухоли легкого.
Кристаллы Шарко – Лейдена
Наличие в мокроте кристаллов Шарко -Лейдена – продуктов распада эозинофилов – наблюдается при:
- аллергии;
- бронхиальной астме;
- эозинофильных инфильтратах в легких;
- заражении легочной двуусткой.
Кристаллы холестерина
Наличие в мокроте кристаллов холестерина наблюдается при:
- абсцессе легкого;
- эхинококкозе легкого;
- новообразованиях в легких.
Кристаллы гематодина
Наличие в мокроте кристаллов гематодина наблюдается при:
- абсцессе легкого;
- гангрене легкого.
Бактериологический анализ мокроты необходим для уточнения диагноза выбора метода лечения, для определения чувствительности микрофлоры к различным лекарственным средствам, имеет большое значение для выявления микобактерии туберкулеза.
Появление кашля с мокротой требует обязательного обращения к врачу.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностика туберкулеза – каким образом она проводится?
На самом деле выявить туберкулез непросто, так как различные его формы сопровождаются совершенно разными симптомами. При всем при этом вовремя поставить диагноз данного инфекционного недуга очень важно, так как только таким образом можно избежать развития многочисленных осложнений, а также назначить эффективное лечение, а, следовательно, и сохранить жизнь пациента. Чтобы поставить точный диагноз, следует пройти несколько основных этапов, а именно выявление симптомов инфекции, общий осмотр больного врачом-специалистом и проведение специальных обследований.
Чтобы выявить наличие данной патологии, больному приходится пройти различные этапы медицинского обслуживания. Чаще всего первоначально люди приходят на консультацию к семейному врачу, в обязанности которого входит осуществить первый шаг диагностики. Если у врача возникают подозрения на наличие микроба, тогда он выписывает пациенту направление в специализированное медицинское учреждение, которое занимается как диагностикой, так и терапией данного недуга.
Шаг первый – предусматривает определение главных признаков заболевания: ночные поты, продолжительный кашель, длительное повышение температуры, кровохарканье. Этот же этап предусматривает выявление характеристики течения недуга, а также факта нахождения пациента в контакте с туберкулезником.
Шаг второй – основывается на общем клиническом осмотре больного. Врач-специалист, осуществляя осмотр, отмечает наличие либо отсутствие нарушения движения грудной клетки во время респирации, похудание, присутствие увеличенных лимфатических узлов. Как первый, так и второй шаг диагностики данной патологии принято считать недостаточными для постановки точного диагноза, так как они предоставляют малое количество необходимой информации. Однако данные шаги могут дать возможность заподозрить что-то неладное, что подтолкнет врача-специалиста направить пациента на дальнейшее обследование.
Шаг третий — необходим в случае возникновения подозрений на туберкулез. Данный шаг осуществляется в специальном медицинском учреждении, которое занимается как диагностикой, так и лечением данной патологии. Для постановки точного диагноза больного направляют на микроскопическое исследование мокроты, которое укажет на присутствие Кислотоустойчивых Микобактерий или сокращенно КУМ. Именно эти бактерии принято считать возбудителями данного недуга. У больного берут минимум три мазка. Помимо этого в таких случаях не обойтись и без рентгенологического обследования грудной клетки. Если оба обследования укажут на наличие туберкулеза, тогда пациента заставят пройти их еще раз. Повторные обследования необходимы для того, чтобы выявить все имеющиеся особенности данной патологии, а именно ее форму, а также восприимчивость палочек Коха по отношению к антибиотическим средствам. Как только особенности будут установлены, больному тут же будет назначено специальное лечение.
В случае если мазок на наличие Кислотоустойчивых Микобактерий окажется отрицательным, а вот в легких будут наблюдаться явные признаки пневмонии непонятного происхождения, тогда пациенту выпишут курс лечения воспаления легких. Уже через четырнадцать дней он должен будет прийти на повторное обследование, во время которого врачи смогут оценить его общее состояние здоровья. Если состояние улучшится, значит, всему виной была именно пневмония. Если же состояние останется без изменений либо ухудшится, тогда пациента отправят на дальнейшее обследование (четвертый шаг). Обращаем внимание читателей на тот факт, что схема диагностики данной патологии, которая была представлена чуть выше, представляет собой всего лишь сокращенную форму истинного процесса выявления данного инфекционного заболевания.
Выявление КУМ в мокроте принято считать одним из самых важных показателей наличия туберкулеза. Следует отметить, что точность результатов данного исследования во многом зависит от правильности проведения сбора мокроты. Прямо сейчас вниманию читателей будут представлены основные рекомендации относительно правильного сбора мокроты:
- Собирать мокроту необходимо только в специальный контейнер, выдающийся врачом-специалистом, которым был назначен данный анализ;
- Перед началом процедуры следует очень хорошо прополоскать ротовую полость теплой водой либо почистить зубы. Дело в том, что в мокроте не должны присутствовать частички продуктов питания;
- Делаем два глубоких вдоха, при этом каждый раз необходимо задерживать воздух. После этого опять глубоко вдыхаем и с силой выталкиваем воздух. Еще раз вдыхаем и начинаем откашливаться;
- Подносим контейнер прямо к губам и сплевываем в него вышедшую мокроту. Закрываем контейнер крышкой;
- Очень важно, сплюнуть в контейнер именно мокроту, а не слюну. Мокрота представляет собой густую массу, наделенную зеленоватым оттенком;
- В случае если мокрота не откашливается, тогда необходимо постучать три – четыре раза по груди либо подышать над емкостью наполненной горячей водой с добавлением одной ложки пищевой соды.
Довольно часто случается так, что поставить точный диагноз при помощи анализа мокроты не удается. Тогда на помощь приходит рентгенологическое обследование легких, которое указывает на наличие либо отсутствие определенных изменений в области данного органа. Сразу же отметим, что данного рода исследование показывает довольно точные изменения.
Диагноз туберкулеза можно поставить и по результатам пробы Манту. Довольно часто данный метод обследования применяется для выявления данной патологии у детей. Основывается данный метод обследования на введении в кожный покров больного антигенов возбудителя туберкулеза, что способствует развитию определенной реакции со стороны человеческого организма. Как структура, так и диаметр имеющегося воспаления дают возможность врачам-специалистам составить определенную картину относительно состояния противотуберкулезного иммунитета. В случае наличия данной патологии отмечается ярко выраженная реакция Манту, то есть выявляют припухлость очень больших размеров.
Диаскинтест – это новейший метод диагностики данной патологии, являющийся весьма точным. С его помощью можно не только выявить данную патологию, но еще выследить состояние тубинфицированности, а также ознакомиться с результатами терапии данного недуга. Основывается данный метод исследования на проверке реакции организма больного на два белка, которым свойственно входить в состав только лишь туберкулезной палочки. Если диаскинтест дает положительный результат, значит, человек болен туберкулезом. Положительный результат определяется покраснением на месте инъекции более пяти миллиметров.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
СБОР МОКРОТЫ НА КУМ (кислотоустойчивые микобактерии)
Технология выполнения простой медицинской услуги
Цель: Диагностическая.
7. Подозрение на туберкулез легких.
Противопоказания:отсутствие мокроты.
1. 3 контейнера для сбора мокроты объемом 50 мл с широким горлышком (примерно 35 мм в диаметре), изготовленный из прозрачного материала с плотно закрывающейся крышкой (одноразовые или многоразовые).
3. Халат, шапочка, респиратор.
6. Бикс или специальный ящик с гнездами для транспортировки.
7. Сопроводительный лист доставки диагностического материала для микроскопических исследований на туберкулез (№04-2-ТБ/у)
I Подготовка к процедуре:
1. Представиться пациенту, объяснить ход и цель процедуры:
а) для анализа мокроты на КУМ собирают 3 образца мокроты в течение 2 дней согласно следующему графику:
— 1 образец мокроты собирают во время первого визита пациента с подозрением на туберкулез (первый день) в специально оборудованном кабинете
— 2 образец мокроты собирают утром дома, до прихода на прием к врачу (второй день) и как можно скорее следует доставить собранный образец в медицинское учреждение.
— 3 образец мокроты собирают на второй день, когда пациент приходит на прием к врачу со вторым образцом мокроты.
б) накануне вечером, перед сбором утреннего образца мокроты, необходимо почистить зубы. Собирать утренний образец мокроты необходимо до утренней чистки зубов и приема пищи.
в) перед сбором образцов мокроты во время приема у врача следует прополоскать рот, чтобы удалить из полости рта остатки пищи, но не чистить зубы.
г) в домашних условиях мокроту лучше собирать на открытом воздухе. Если Вы собираете мокроту в помещении, то нужно это делать перед открытым окном/ форточкой в отсутствие других людей.
д) в ЛПУ образцы мокроты собираются под наблюдением медицинского работника.
2. Убедиться в наличии у пациента информированного согласия на предстоящую процедуру.
3.Предложить пациенту пройти в специально оборудованную комнату с хорошей вентиляцией (если такой комнаты нет, то сбор мокроты следует проводить вне помещения, на открытом воздухе или перед открытым окном)
II Выполнение процедуры:
4. Надеть респиратор и резиновые перчатки.
5. На внешней стороне контейнера (не на крышке) написать номер образца мокроты (№1)
6. Проинформировать пациента о дальнейших действиях:
— необходимо сделать два глубоких вдоха, задерживая дыхание на несколько секунд после каждого вдоха и медленно выдыхая;
— затем вдохнуть в третий раз и с силой выдохнуть воздух;
— еще раз вдохнуть и резко откашляться;
— поднести контейнер как можно ближе ко рту и осторожно отхаркнуть в него мокроту (объяснить, что нельзя глотать мокроту и необходимо избегать загрязнения контейнера с внешней стороны);
— плотно закрыть контейнер крышкой;
7. Встать позади и сбоку от пациента и наблюдать за сбором мокроты (по возможности медицинский работник должен покинуть комнату и наблюдать за сбором мокроты через стеклянное окно в двери).
III Окончание процедуры:
8. Поместить контейнер №1 в специальный ящик для транспортировки.
9. Снять перчатки, вымыть руки с мылом.
10. Промаркировать и выдать 2 контейнер для сбора утренней мокроты дома.
11. Доставить анализы мокроты в лабораторию.
12. Убедиться, что пациент понимает, как правильно собрать мокроту и напомнить о необходимости как можно скорее привезти собранный образец в медицинское учреждение.
13. Полученный результат подклеить в медицинскую документацию.
· Если первая попытка сбора мокроты оказалась неудачной (головокружение у пациента, пациент сумел собрать только слюну, мокроты оказалось недостаточно для исследования), то в этом случае следует повторить сбор мокроты позже.
· В условиях стационара ОПТД можно собирать 3 образца мокроты в течение трех дней, утром до приема пищи.
· Если пациент не может придти в медучреждение, то медработник может собрать мокроту на дому у пациента.
· В некоторых случаях возможен следующий график: 1 образец должен быть собран, как только пациент приходит на прием к врачу, затем пациента направляют на рентгенологическое исследование, после чего собирают 2 образец мокроты. Перед уходом пациенту выдают контейнер для сбора мокроты утром следующего дня.
Дата добавления: 2017-01-14 ; Просмотров: 5536 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Туберкулез – это заболевание, которое своими симптомами и признаками может быть похожим на многие другие респираторные болезни человека. Именно поэтому диагностика данного недуга требует проведения нескольких типов исследований – как инструментальных, так и лабораторных. Одним из них является определения наличия КУМ в мокроте пациента.
Необходимость сбора мокроты при туберкулезе объясняется тем, что в данном биологическом материале содержатся специфические микроорганизмы, позволяющие с высокой точностью вероятности подтвердить или опровергнуть диагноз.
Исследования мокроты на КУМ – это специальные бактериологические и общеклинические способы исследования биологического материала, которые нацелены на выявление в нем кислоустойчивых микобактерий (КУМ). Этот способ обследования пациента проводится в несколько этапов, что требует трех сдач анализов.
Метод исследования мокроты больного человека на КУМ требует трех исследований вследствие того, что в природе существует довольно большое количество разнообразных кислоустойчивых микроорганизмов, что по своей структуре строения схожи с микобактериями туберкулеза (МБТ).
Процесс сбора мокроты у пациентов с туберкулезом осуществления для проведения одного из трех типов исследования данного биологического материала. Они существенно отличаются друг от друга, именно поэтому необходимо понимать, в чем заключается разница:
- Бактериоскопическое исследование. Данный метод также называется окраской по Цилю-Нильсену. Для того чтобы его провести, необходимо первоначально обработать биоматериал при помощи карболового фуксина, после чего обесцветить 5-процентным раствором серной кислоты (или 3-процентным раствором солянокислого спирта), а также в итоге докрасить посредством 0,25-процентного раствора метиленового спирта. Если в мокроте присутствуют КУМ, они приобретут красный цвет, а фон вокруг них – синий.
- Люминесцентная микроскопия. Данный метод в отличии от предыдущего считается более эффективным и надежным для диагностики туберкулеза у пациента. Для того чтобы провести подобное обследование, следует использовать флюорохромы. Они представляют собой красители органического происхождение, которое способны светить при воздействии на них лучей ультрафиолетового, фиолетового или синего спектра. Чаще всего лаборанты используют аурамин 00 или же родамин С.
- Бактериологический (культуральный) метод. В данном случае у пациента берут мокроту для помещения ее на питательную среду. Для того чтобы выявить активные туберкулезные микроорганизмы, достаточно всего лишь нескольких клеток в образце материала. Чтобы зарегистрировать рост культуры, может понадобиться от 21 до 90 суток. В качестве питательной среды обычно используют плотные вещества на основе яйца, полужидкие вещества на основе агара, а также жидкие синтетические и полусинтетические вещества.
Первый метод отличается своей доступностью, оперативностью и низкой стоимостью. Для того чтобы оценить материал, необходимо осмотреть 100 полей зрения (площадь 1 поля зрения равна 0,02 мм 2 , увеличенная в 1000 раз под микроскопом). Если в них не обнаруживаются кислоустойчивые микобактерии, необходимо провести исследование в два раза большего количества мокроты. В целом работа такого типа занимает около часа. В свою очередь пациент получить результаты может уже на следующий день от своего лечащего врача.
Второй метод отличается тем, что он позволяет не только подтвердить наличие КУМ, но и оценить их количество. Данный критерий используется для осуществления оценки эпидемической опасности больного человека.
Главный недостаток третьего метода заключается в длительном выращивании культуры микобактерий. Таким образом можно дождаться развития туберкулеза и возникновения неблагоприятных симптомов.
Интерпретация результатов исследования сбора мокроты – это процесс, который напрямую зависит от метода проведения анализа. При бактериоскопическом и люминесцентном способе возможно получение следующих данных:
- Кислоустойчивые микобактерии отсутствует в 200 полях зрения. В таком случае результат исследования отрицательный.
- Наличие от 1 до 9 КУМ в 100 полях зрения. При таком результате врача результат положительный.
- Наличие от 10 до 99 КУМ в 100 полях зрения. В данном случае результат положительный +.
- Наличие от 1 до 10 КУМ в 1 поле зрения. В этой ситуации результат положительный ++.
- Наличие больше 10 КУМ в 1 поле зрения. Такие данный свидетельствуют о том, что результат положительный +++.
Если было принято проводить бактериологический анализ, интерпретация результатов происходит по другому способу:
- Наличие от 1 до 20 колоний КУМ. В таком случае результат является положительным +.
- Наличие от 21 до 100 колоний КУМ. В данной ситуации результат считается положительным ++.
- Наличие свыше 100 колоний КУМ. Такие данные говорят о том, что результат положительный +++.
Кроме сбора мокроты для выявления в нем микобактерий, дополнительно проводится еще и определение их устойчивости посредством метода абсолютных концентраций. На основе собранных данных осуществляется подбор эффективных антибиотиков.
Анализ мокроты на КУМ – это процедура, которая требует соответствующей подготовки. Для того чтобы она прошла максимально корректно, а результат исследования был объективным, нужно выполнить несколько простых правил, таких как:
- Последний прием пищи перед проведением исследования должен состояться за 12 часов. Сдачу мокроты нужно проводить утром натощак.
- Перед тем, как провести забор биологического материала, пациенту следует прополоскать ротовую полость.
- Утром обязательно стоит почистить зубы. Это нужно делать щеткой без зубной пасты. Остатки пищи или каких-либо других веществ могут повлиять на конечный результат обследования для выявления туберкулеза.
Контейнер для сбора мокроты выдается врачом. Предварительно его приобретать в аптечных киосках не требуется.
Исследования мокроты на обнаружение возбудителей туберкулеза должно проводится по определенных правилам. Это касается, в том числе, и процесса сбора биоматериала пациента. Правила его проведения следующие:
- Пациенту следует откашливать слизь из глотки, а не слюну из ротовой полости. Они отличаются прежде всего своей консистенцией.
- Для того чтобы получить продуктивный кашель, способный спровоцировать выделение мокроты, стоит несколько раз глубоко вдохнуть, наполнив легкие воздухом.
- Контейнер следует держать как можно ближе к ротовой полости. Чтобы получить объективный результат, слизь нужно сразу же поместить в эту емкость.
В некоторых случаях выделение мокроты для диагностики туберкулеза происходит затруднительно. Таким пациентам нужно несколько раз ударить себя по груди, а также глубоко подышать. В крайних ситуациях врачи разрешают вдохнуть пар от кипяченной воды, в которой помещена пищевая сода.
Контейнер для сбора мокроты на диагностику туберкулеза – это емкость, которую не обязательно следует стерилизовать. Главное – чтобы она была, чистой, сухой и закрывающейся. Контейнер может быть выполнен, как из пластика, так и из стекла. Это позволяет получить объективный результат обследования пациента.
Анализ мокроты для выявления возбудителей туберкулеза – это не единственный способ постановки диагноза. Результат такого обследования преимущественно достоверный, но дополнительно зачастую еще проводится и другая диагностика:
- Проба Манту. Это один из самых популярных методов выявление туберкулеза. Его недостаток заключается в относительно низком уровне надежности.
- Диаскинтест. Результат данного обследования в отличие от пробы Манту является более надежным и достоверным. Этот анализ проводится по такой же схеме, как и предыдущий. Если в организме пациента присутствуют микобактерии туберкулеза, это исследование их покажет.
- Анализ мочи. Этот метод заключается в проведении бактериоскопического исследования содержимого мочевого пузыря человека. Для того чтобы обнаружить в нем микобактерии, чаще всего требует 2-3 обследования. Если результат данной диагностики оказался отрицательным, это не значит, что у человека нет туберкулеза.
Анализ на проведение исследования биологических материалов человека на предмет наличия в них микобактерий ставится чаще всего в случаях наличия симптомов туберкулеза или в ситуациях получения положительной реакции Манту.
источник
Симптомы туберкулеза часто смазаны или неспецифичны – то есть, схожи с проявлениями других заболеваний органов дыхания, например признаками пневмонии или бронхита. Поэтому качественная диагностика туберкулеза состоит из целого ряда инструментальных и лабораторных исследований. Чтобы отличить пневмонию и рак от туберкулеза, наряду с другими анализами проводят микроскопическое исследование мокроты, выделяемой при отхаркивании. Выявление КУМ в мокроте является важным признаком туберкулеза, данный анализ всегда проводится при наличии первых симптомов заболевания или же при положительной реакции на туберкулиновую пробу.

Важно! Результатов одного такого исследования будет недостаточно для постановки диагноза туберкулеза, так как в природе существует большое количество кислотоустойчивых микроорганизмов, которые по своей структуре схожи с микобактериями туберкулеза (МБТ).
Обычная микроскопия мокроты при туберкулезе выявит наличие бактерий как возбудителей инфекции. Но не покажет их видовую принадлежность и устойчивость к антибактериальным препаратам.
Туберкулезные палочки в мокроте при отхаркивании обнаруживают, используя различные методы исследования мокроты.
Этот вид исследования называют также методом окраски по Цилю-Нильсену, он является основным при постановке диагноза туберкулезной инфекции. Проводится анализ следующим образом:
- мокрота обрабатывается карболовым фуксином;
- далее биоматериал обесцвечивается раствором серной кислоты 5% или раствором солянокислого спирта 3%;
- докрашивание осуществляется раствором метиленового синего 0,25%.
Для оценки окрашенных материалов используется прибор, оснащенный иммерсионной системой. Кислотоустойчивые микобактерии будут приобретать красный цвет, а фон вокруг них – синий.
Осматриваются стандартно 100 полей зрения: если КУМ присутствуют в мокроте, то этого достаточно, чтобы заметить их. Если же КУМ не обнаружены, просматриваются 200 полей зрения. Для получения точных результатов достаточно 1 часа. Но, как правило, пациенты их получают у лечащего врача спустя сутки, то есть, на следующий день.
Преимущества этого метода: доступность, часто проводится бесплатно, оперативность – результаты при желании можно получить сразу же. К недостаткам относится сравнительно невысокая чувствительность.
Этот метод в сравнении с предыдущим считается на 15-30% эффективнее. Для окрашивания мокроты применяются флюорохромы. Это красители органического происхождения, которые начинают светиться при подсвечивании ультрафиолетовыми, фиолетовыми или синими лучами. Обычно используются аурамин 00 или родамин С.
Для проведения исследования используется люминесцентный прибор. При выявлении кислотоустойчивые микобактерии туберкулеза будут отсвечивать золотистым на темном поле. При таком виде микроскопии можно выявить не только наличие, но и количество КУМ. Это очень важный критерий для того, чтобы определить насколько высокую эпидемическую опасность представляет больной, то есть насколько он заразен, и на какой стадии находится болезнь.
Существует специальная таблица для расшифровки результатов окрашивания и подсвечивания мокрот по этому методу.
- КУМ не выявлены в 300 полях зрения – отрицательный.
- От 1 до 9 КУМ в 100 полях зрения – положительный.
- От 10 до 99 КУМ в 100 полях зрения – положительный +.
- 1-10 КУМ в 1 поле зрения – положительный ++.
- Более 10 КУМ в поле зрения – положительный +++.
Этот метод заключается в посеве полученного биоматериала и еще одного патологического материала на питательную среду. Чтобы выявить активные МБТ, достаточно наличия нескольких жизнеспособных клеток в мокротах. Для регистрации роста культуры потребуется от 21 до 90 суток.
Для этого анализа используются три группы питательных сред:
- Плотные питательные на основе яйца.
- Полужидкие питательные на агаровой основе.
- Жидкие синтетические и полусинтетические питательные среды.
На территории РФ используется преимущественно среда Левенштейна-Йенсена. Во всем мире это также стандартная питательная среда для выявления первичного возбудителя туберкулеза и определения его чувствительности к лекарственным препаратам.
- От 1 до 20 колоний – это + или скудное выделение МБТ.
- От 21 до 100 колоний – это ++ или умеренное бактериовыделение.
- Свыше 100 колоний – это +++ или обильное бактериовыделение.
Устойчивость микобактерий к лекарственным препаратам устанавливают методом абсолютных концентраций. По их результатам осуществляют подбор антибиотиков для лечения. Это важная особенность метода, позволяющая выбрать для каждого больного индивидуальную и эффективную антибиотикотерапию.
Кроме вышесказанного преимущество метода в чувствительности к возбудителю. Можно обнаружить не только наличие микобактерии, но также посчитать их количество, установить активность, устойчивость к лекарствам. Большой минус – длительность исследования. С появлением компьютерных технологий обработка результата ускорилась до 3-4 суток.
Чтобы получить достоверный результат анализа мокроты на КУМ, нужно правильно подготовиться к нему.
- Анализ сдается преимущественно по утрам натощак – это значит, что последний прием пищи должен быть за 12 часов до сдачи.
- Непосредственно перед сбором мокроты следует тщательно прополоскать рот чистой водой.
- Желательно почистить зубы – остатки пищи в материале для анализа недопустимы. Но чистить зубы лучше просто влажной зубной щеткой без зубной пасты или порошка, чтобы их частички не исказили результат.
Приобретать заранее контейнер для сбора мокроты не нужно – емкости выдаются врачом.
Корректность результатов и эффективность дальнейшего лечения зависят не только от правильности проведения исследования, но и от корректного сбора материалов для него.
- Откашливать нужно не слюну и слизь из носоглотки, а содержимое нижних отделов органов дыхания.
- Чтобы получить продуктивный кашель, следует предварительно сделать 2-3 глубоких вдоха, стараясь дышать так, чтобы легкие полностью наполнялись воздухом и раскрывались.
- Контейнер для сбора материала обследуемый должен держать как можно ближе ко рту и сразу же сплевывать в него то, что откашлялось.
- Если не получается получить мокроту, то выполняются следующие манипуляции: обследуемый должен несколько раз постучать себя по груди, глубоко подышать, каждый раз задерживая дыхание на несколько секунд. В крайнем случае предлагается подышать над емкостью с горячей водой с добавлением пищевой соды.
К контейнеру для сбора материалов для анализа тоже предъявляются особые требования. Посуда не обязательно должна стерилизоваться. Но она должна быть чистой, сухой, из пластика или стекла, с плотно завинчивающейся крышкой.
Важно! Материал для анализа необходимо сразу же направить в лабораторию – исследование должно проводиться не позднее, чем через 2 часа после сбора. До того момента, как материалы для исследования будут переправлены в лабораторию, их хранят в холодильнике в герметично закрытом контейнере.
Направление для анализа на наличие кислотоустойчивых микобактерий КУМ можно получить у врача-фтизиатра или пульмонолога. В некоторых случаях его может выписать и участковый доктор. Сдавать анализ следует в ближайшем туберкулезном диспансере.
Анализ мокроты на КУМ – важное диагностическое мероприятие при подозрениях на туберкулезную инфекцию. Применение бронхоскопии, флюорография, рентген, микроскопия мокрот такого достоверного результата не обеспечивают и не считаются достаточными для постановки окончательного диагноза «Туберкулез». Анализ безболезненный и несложный, все, что потребуется от обследуемого – получить направление, подойти в тубдиспансер в рекомендованный час и сдать мокроту. Результаты и расшифровку можно будет получить у лечащего врача.
Если лечение врачей не помогает полностью избавиться от туберкулеза. Таблеток приходится пить все больше. К туберкулезу присоединились осложнения от антибиотиков, а результата нет. Узнайте, как наши читатели победили туберкулез. Читать статью >>
источник
Анализ мокроты — показание, как правильно собрать и сдавать, расшифровка результатов и показатели нормы
При бронхите и других воспалительных заболеваниях необходимо сдавать общий анализ мокроты, проанализировав результаты которого, врач сможет определить характер и причину развития патологического процесса. При поражениях дыхательных органов выделяется слизистый секрет, который несет в себе информацию о возбудителях, ставших катализаторами ухудшения состояния организма. Это могут быть микробактерии туберкулеза, клетки злокачественных опухолей, примеси гноя или крови. Все они влияют на количество и состав выделяемой пациентом мокроты.
Исследование мокроты является одним из самых эффективных методов, позволяющих определить характер заболевания дыхательных путей. Многие недуги представляют серьезную угрозу для жизни человека, например, такие болезни как актиномикоз, гнилостный бронхит, гангрена легкого, пневмония, бронхиальная астма, абсцесс легкого и т.д. Попадая в организм человека, вредоносные микроорганизмы способствуют развитию патологического процесса, который стимулирует выделение секрета из органов дыхания.
Чтобы диагностировать болезнь, врачи проводят общий анализ, который включает несколько этапов: бактериологический, макроскопический, химический и микроскопический. Каждое исследование содержит важную информацию о секрете, на основе чего происходит итоговое составление медицинского заключения. Анализы подготавливают около трех рабочих дней, в некоторых случаях возможны задержки на более длительный срок.
Микроскопия мокроты проводится среди пациентов, страдающих заболеваниями легких или других органов дыхания, с целью выявления причины недуга. Слизистый секрет выделяется только при наличии патологических отклонений в работе организма, поэтому при появлении выделений из дыхательных путей следует как можно скорее обратиться к врачу. Отхождение мокроты происходит во время кашля, микроскопический анализ слизи помогает получить всю необходимую информацию о локализации и стадии воспалительного процесса.
Цвет и консистенция мокроты могут быть разными в зависимости от болезни. Исходя из полученных данных, врачи определяют возбудителя патологии и подбирают рациональный курс лечения. Присутствие в секрете патогенных микроорганизмов способствует подтверждению или опровержению наличия злокачественных опухолей, что немаловажно при постановке окончательного диагноза.
Сдавать посев мокроты для проведения общего анализа необходимо тем пациентам, у которых присутствует подозрение на хронические или острые заболевания дыхательной системы. Например, бронхит, рак легкого, туберкулез, пневмония. Данная группа людей находится в категории риска, поэтому регулярные исследования секрета являются неотъемлемой частью комплексной терапии заболеваний. Собирать слизь приходится даже после прохождения курса лечения, поскольку некоторые недуги имеют тенденцию к временному прекращению активности.
Данная процедура требует от пациентов соблюдения определенных правил, которые гарантируют «чистоту» проведения исследования. Ротовая полость человека содержит особую флору, которая может смешиваться с патогенным секретом. Чтобы предоставить корректные данные медицинской комиссии, пациент должен придерживаться следующих рекомендаций:
- Пить много теплой воды.
- Принимать отхаркивающие средства.
- Почистить зубы и прополоскать рот перед процедурой.
Перед тем, как сдавать мокроту на анализ, ее необходимо собрать в домашних или амбулаторных условиях. Пациенту выдают стерильную баночку, которую следует открывать непосредственно перед процедурой. Лучше всего собирать секрет с утра, поскольку в это время суток он является самым свежим. Мокроту для исследования нужно постепенно выкашливать, но, ни в коем случае, не отхаркивать. Чтобы улучшить выделение слизи, врачи рекомендуют:
- Сделать 3 медленных вдоха и выдоха, задерживая дыхание между ними на 5 секунд.
- Откашляться и сплюнуть накопившуюся мокроту в баночку для анализов.
- Убедиться, что слюна из ротовой полости не попала в емкость.
- Повторять вышеуказанные действия до тех пор, пока уровень секрета не достигнет отметки 5 мл.
- В случае неудачи, можно подышать паром над кастрюлей с горячей водой для ускорения процесса отхаркивания.
Как только сбор мокроты завершен, баночку следует отвезти в лабораторию для проведения анализа. Важно, чтобы секрет был свежим (не более 2 часов), поскольку в человеческой слизи очень быстро начинают размножаться сапрофиты. Данные микроорганизмы мешают правильной постановке диагноза, поэтому все время от сбора до транспортировки емкость со слизью необходимо хранить в холодильнике.
Длительный кашель, который не прекращается на протяжении трех недель, считается показанием для исследования мокроты. Подозрение на туберкулез – серьезный диагноз, поэтому патогенную слизь собирают только под присмотром врача. Данный процесс может происходить в стационарных или амбулаторных условиях. Сдавать мокроту при подозрении на туберкулез приходится 3 раза.
Первый сбор проходит рано утром, второй – по прошествии 4 часов, а последний – на следующий день. Если пациент по какой-то причине не может самостоятельно прийти в больницу для сдачи анализов, к нему домой наведывается медсестра и доставляет полученный секрет в лабораторию. При обнаружении бактерий Коха (микробактерий туберкулеза) врачи ставят диагноз – открытая форма туберкулеза.
Расшифровка анализа мокроты состоит из трех этапов. Сначала лечащий врач проводит визуальный осмотр пациента, оценивает характер, цвет, слоистость и другие показатели патогенного секрета. Полученные образцы изучают под микроскопом, после чего наступает черед бактериоскопии. Завершающим исследованием является посев на питательные среды. Бланк с результатами выдается в течение трех дней по завершению сдачи анализов, исходя из полученных данных, специалист делает вывод о характере заболевания.
Чтобы правильно поставить диагноз пациенту, мокроту оценивают по трем разным показателям. Проводится макроскопический, бактериоскопический и микроскопический анализ, результаты по каждому исследованию дают четкое представление о состоянии человека. Цвет, консистенция, запах, деление на слои и наличие включений – это основные показатели макроскопического анализа секрета. Например, прозрачная слизь встречается у людей с хроническими заболеваниями дыхательных путей.
Ржавый оттенок секрета обусловлен кровянистыми примесями (распад эритроцитов), что часто свидетельствует о наличии туберкулеза, крупозной пневмонии, рака. Гнойная мокрота, которая образуется при скоплении лейкоцитов, характерна для абсцесса, гангрены или бронхита. Желтый или зеленый цвет выделений является показателем патологического процесса в легких. Вязкая консистенция секрета может быть следствием воспаления или приема антибиотиков.
Спирали Куршмана в мокроте, которые представляют собой белые извитые трубочки, свидетельствуют о наличии бронхиальной астмы. Результаты микроскопического и бактериоскопического анализа предоставляют информацию о содержании в слизи болезнетворных микроорганизмов или бактерий. К ним относятся: диплобациллы, атипичные клетки, стафилококки, эозинофилы, гельминты, стрептококки. Серозная мокрота выделяется при отеке легких, пробки Дитриха встречаются у пациентов, страдающих гангреной или бронхоэктазами.
У здорового человека железы крупных бронхов образуют секрет, который проглатывается при выделении. Данная слизь обладает бактерицидным эффектом и служит для очищения дыхательных путей. Однако появление даже незначительного количества мокроты свидетельствует о том, что в организме развивается патологический процесс. Это может быть застой в легких, острый бронхит или пневмония. Единственным исключением являются курильщики, поскольку у них слизь выделяется постоянно.
Наличие единичных эритроцитов при анализе секрета является нормой и не оказывает влияния на диагностические результаты. Объем ежедневно вырабатываемой трахеобронхиальной слизи у человека должен находиться в переделах от 10 до 100 мл. Превышение указанной нормы свидетельствует о необходимости проведения дополнительных анализов. При отсутствии отклонений мазок на МТБ должен показать отрицательный результат.
В норме у человека не должно происходить отхождение мокроты, поэтому при появлении слизи подозрительного характера необходимо сразу же обратиться за помощью к специалисту. С помощью бактериоскопического исследования определяется тип возбудителя, мазок с грамположительными бактериями окрашивается в синий цвет, а с грамотрицательными – в розовый. Микроскопический анализ помогает обнаружить опасные патологии, к которым относятся опухолевые клетки, эластичные волокна, альвеолярные макрофаги и т.д. Исходя из полученных результатов слизи, врач назначает терапию.
При микроскопическом исследовании мокроты часто встречаются клетки плоского эпителия, однако это никак не влияет результаты анализа. Обнаружение клеток цилиндрического эпителия может свидетельствовать о наличии таких недугов, как астма, бронхит или рак легкого. В большинстве случаев вышеупомянутые образования являются примесями слизи из носоглотки и не имеют диагностического значения.
Клетки ретикулоэндотелия можно обнаружить у людей, которые длительное время находились в контакте с пылью. Протоплазма альвеолярных макрофагов содержит фагоцитированные частицы, которые называют «пылевыми» клетками. Некоторые из вышеуказанных микроорганизмов включают продукт распада гемоглобина – гемосидерин, поэтому им было присвоено название «клетки сердечных пороков». Такие образования возникают у пациентов с диагнозами инфаркт легкого, митральный стеноз, застой легкого.
Любой секрет содержит небольшое количество лейкоцитов, однако скопление нейтрофилов свидетельствует о том, что имеются гнойные выделения. При бронхиальной астме у пациента можно обнаружить эозинофилы, что также характерно и для следующих заболеваний: рак, туберкулез, инфаркт, пневмония, гельминтоз. Большое число лимфоцитов встречаются у тех людей, которые болеют коклюшем. Иногда причиной повышения их количества выступает туберкулез легких.
Слизь человека может содержать единичное количество эритроцитов, что никак не влияет на состояние его здоровья. При развитии таких патологических процессов, как легочное кровотечение, количество эритроцитов сильно возрастает, что приводит к кровохарканью. Наличие свежей крови в слизистых выделениях говорит о наличии неизменных эритроцитов, но если кровь задерживалась в дыхательных путях, то по ней определяют выщелоченные клетки.
При распаде легочной ткани образуются так называемые эластичные волокна. Их появление в секрете свидетельствует о наличии абсцесса, туберкулеза, рака или гангрены легких. Последнее заболевание может протекать без присутствия эластичных волокон, поскольку они иногда растворяются под действием ферментов слизи. Отличительной особенностью бесцветных кристаллов Шарко-Лейдена является высокое содержание эозинофилов, что характерно для таких заболеваний как бронхиальная астма и эозинофильная пневмония.
Кристаллы Шарко-Лейдена – не единственный представитель эластичных волокон. В мокроте многих пациентов, страдающих заболеваниями дыхательных путей, часто встречаются спирали Куршмана. Они представляют собой трубчатые тела, которые иногда заметны даже невооруженным глазом. В остальных случаях кристаллы обнаруживают с помощью микроскопического исследования слизи. Трубчатые тела могут предвещать развитие пневмонии, бронхиальной астмы, туберкулеза легких.
Эозинофилы считаются признаками астмы, но данное утверждение верно лишь для некоторых случаев. Микроорганизмы этого типа содержат специфический белок, который способен не только защищать организм от паразитов, но и разрушать эпителий дыхательных путей. Эозинофилы считаются одной из главных причин развития патологии органов дыхания, однако исследования по данному вопросу все еще не завершены. Эти клетки невозможно полностью удалить из дыхательных путей, однако можно существенно снизить их количество при соответствующем лечении антителами.
источник
— заболевания органов дыхания и ССС.
— чистая стеклянная широкогорлая банка из прозрачного стекла, направление.
Последовательность действий:
1. Объяснить правила сбора, получить согласие.
2. Утром почистить зубы и прополоскать рот кипяченой водой.
3. Откашлять и собрать в банку 3-5 мл мокроты, закрыть крышкой.
5. Доставить в клиническую лабораторию в течение 2 часов.
— Для определения суточного количества мокроту собирают в течение суток в одну большую посуду и хранят в прохладном месте.
— Мокроту рекомендуется собирать в специально оборудованном помещении у открытого окна или форточки.
— Не допускается загрязнение банки с наружной стороны.
Оценивается: консистенция (вязкая, студенистая, стекловидная), цвет (прозрачная, гнойная, серая, кровянистая), клеточный состав (наличие лейкоцитов, эритроцитов, эпителия, дополнительных включений.
— выявления возбудителя заболевания и определение чувствительности его к антибиотикам.
— стерильная пробирка или банка с крышкой (заказывается в бак. лаборатории), направление.
Последовательность действий:
1. Объяснить цель и суть сбора мокроты, получить согласие.
2. Утром натощак после туалета полости рта и до назначения а/б.
3. Пробирку или банку поднести ко рту, открыть ее, не касаясь краев посуды руками и ртом откашлять мокроту и сразу закрыть крышкой, соблюдая стерильность.
4. Отправить анализ в баклабораторию в течение 2 часов в контейнере спецтранспортом. Примечание: стерильность посуды сохраняется в течение 3 суток.
Сбор мокроты на МБТ (микобактерии туберкулеза):
Порядок сбора мокроты:
1. Объяснить суть и цель назначения, получить согласие.
3. Утром натощак после туалета полости рта после нескольких глубоких вдохов откашлять мокроту в чистую сухую банку (15-20 мл), закрыть крышкой. Если мокроты мало, то ее можно собирать в течение 1-3 суток, сохраняя в прохладном месте.
4. Доставить анализ в клиническую лабораторию.
Примечание: Если назначается посев мокроты на ВК, то мокрота собирается в стерильную посуду в течение 1 суток, храня в прохладном месте, и доставляется в баклабораторию.
Сбор мокроты на атипичные клетки:
— диагностическая (диагностика, исключение онкопатологии).
Последовательность сбора:
1. Объяснить пациенту правила сбора мокроты.
2. Утром после туалета полости рта собрать мокроту в чистую сухую банку.
4. Доставить в цитологическую лабораторию сразу, т.к. атипичные клетки быстро разрушаются.
Правила пользования карманной плевательницей:
Плевательницей пользуются пациенты, выделяющие мокроту.
Запрещается:
— сплевывать мокроту на улице, в помещении, в платок, полотенце;
Плевательница дезинфицируются по мере заполнения, но не реже 1 раза в сутки. При большом количестве мокроты – после каждого использования.
Для обеззараживания мокроты: залить 10% хлорной известью в соотношении 1:1 на 60 мин или засыпать сухой хлорной известью из расчета 200 г/л мокроты на 60 мин.
При выделении или подозрении на ВК — 10% хлорная известь на 240 мин или сухая хлорная известь на 240 мин в тех же соотношениях; 5% хлорамином на 240 мин.
После обеззараживания мокроту сливают в канализацию, а посуду, в которой обеззараживалась мокрота, моют обычным способом с последующей дезинфекцией.
Обеззараживание карманных плевательниц: кипячение в 2% растворе соды 15 мин или в 3% хлорамин на 60 мин.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8439 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Мокрота (sputum) — патологический секрет, образующийся при поражении трахеи, бронхиального дерева и легочной ткани. Ее выделение наблюдается не только при заболеваниях органов дыхания, но и сердечно-сосудистой системы. Общий анализ мокроты включает в себя макроскопическое, химическое, микроскопическое и бактериоскопическое определение ее свойств.
Увеличение количества мокроты может расцениваться как признак ухудшения состояния больного, если оно зависит от обострения, например нагноительного процесса; в других случаях, когда увеличение количества мокроты связано с улучшением дренирования полости, оно расценивается как положительный симптом. Уменьшение количества мокроты может являться следствием стихания воспалительного процесса или, в других случаях, результатом нарушения дренирования гнойной полости, часто сопровождаясь при этом ухудшением состояния больного.
Слизистая мокрота выделяется при острых бронхитах, хронических бронхитах, бронхиальной астме, при пневмониях, бронхоэктатической болезни, раке легкого. Слизисто-гнойная мокрота выделяется при хронических бронхитах, пневмониях, бронхоэктатической болезни, абсцессе легкого, при нагноившемся эхинококке легкого, актиномикозе легких, при раке легкого, сопровождающемся нагноением. Чисто гнойная мокрота обнаруживается при абсцессе легкого, нагноившемся эхинококке легкого, прорыве эмпиемы плевры в бронх, бронхоэктатической болезни.
Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. Появление кровавой мокроты может быть при раке легкого, бронхоэктатической болезни, абсцессе легкого, при синдроме средней доли, инфаркте легкого, при травме легкого, актиномикозе и сифилисе. Кровохарканье и даже примесь крови к мокроте встречаются в 12—52% инфарктов легких. Примесь крови в мокроте определяется при опухолях легкого, при инфаркте легкого, при крупозной и очаговой пневмониях, силикозе легких, при застойных явлениях в легких, сердечной астме и отеке легких. Серозная мокрота выделяется при отеке легких.
Слизистая и серозная мокрота бесцветна или беловата. Присоединение гнойного компонента к мокроте придает ей зеленоватый оттенок, что характерно для абсцесса легкого, гангрены легкого, бронхоэктатической болезни, актиномикоза легкого.
Мокрота ржавого или коричневого цвета, указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин) и встречается при крупозной пневмонии, при туберкулезе легких с творожистым распадом, застое крови в легких, отеке легких, при легочной форме сибирской язвы, инфаркте легкого.
Грязно-зеленый или желто-зеленый цвет может иметь мокрота, отделяющаяся при различных патологических процессах в легких, сочетающихся с наличием у больных желтухи. Желто-канареечный цвет имеет иногда мокрота при эозинофильных пневмониях. Мокрота цвета охры отмечается при сидерозе легкого. Черноватая или сероватая мокрота бывает при примеси угольной пыли. При отеке легких серозная мокрота, выделяющаяся нередко в большом количестве, бывает равномерно окрашенной в слабо-розовый цвет, что обусловлено примесью эритроцитов. Вид такой мокроты иногда сравнивают с жидким клюквенным морсом. Могут окрашивать мокроту некоторые лекарственные вещества. Так, например, антибиотик рифампицин окрашивает ее в красный цвет.
Гнилостный (трупный) запах мокрота приобретает при гангрене и абсцессе легкого, бронхоэктатической болезни, гнилостном бронхите, раке легкого, осложнившимся некрозом.
Примесь к мокроте только что принятой пищи отмечается при сообщении пищевода с трахеей или бронхом, что может возникать при раке пищевода.
При прорыве эхинококка легкого в бронх в мокроте могут быть обнаружены крючья или редко сколекс эхинококка. Очень редко в мокроте можно обнаружить зрелых аскарид, которые заползают в дыхательные пути у ослабленных больных, и личинок аскарид, попадающих в дыхательные пути при миграции их в легкие. Яйца легочной двуустки появляются в мокроте при разрыве кисты, образующейся в легком при паразитировании легочной двуустки. При гангрене и абсцессе легкого в мокроте могут обнаруживаться кусочки некротизированной ткани легкого. При опухоли легкого с мокротой иногда выделяются кусочки опухолевой ткани.
Фибринозные свертки, состоящие из слизи и фибрина, встречаются при фибринозном бронхите, при туберкулезе, пневмониях.
Рисовидные тельца (чечевицы) или линзы Коха состоят из детрита, эластических волокон и МБТ и встречаются в мокроте при туберкулезе.
Пробки Дитриха, состоящие из продуктов распада бактерий и легочной ткани, кристаллов жирных кислот, встречаются при гнилостном бронхите и гангрене легкого. При хронических тонзиллитах из миндалин могут выделяться пробки, напоминающие по внешнему виду пробки Дитриха. Пробки из миндалин могут выделяться и при отсутствии мокроты.
Свежевыделенная мокрота имеет щелочную или нейтральную реакцию. Разложившаяся мокрота приобретает кислую реакцию.
Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
Желчные пигменты могут обнаруживаться в мокроте при заболеваниях дыхательных путей и легких, сочетающихся с желтухой, при сообщении между печенью и легким (при прорыве абсцесса печени в легкое). Помимо этих состояний, желчные пигменты могут быть обнаружены при пневмониях, что связано с внутрилегочным распадом эритроцитов и последующими превращениями гемоглобина.
Встречающиеся в мокроте клетки плоского эпителия диагностического значения не имеют. Клетки цилиндрического эпителия (как единичные, так и в виде скоплений) могут быть обнаружены при бронхиальной астме, бронхите, бронхогенном раке легкого. Вместе с тем появление клеток цилиндрического эпителия в мокроте может быть обусловлено и примесью слизи из носоглотки.
Альвеолярные макрофаги — клетки ретикулоэндотелия. Макрофаги, содержащие в протоплазме фагоцитированные частицы (так называемые пылевые клетки), встречаются в мокроте людей, находящихся в длительном контакте с пылью. Макрофаги, содержащие в протоплазме гемосидерин (продукт распада гемоглобина), называют «клетками сердечных пороков». «Клетки сердечных пороков» встречаются в мокроте при застое в легких, митральном стенозе, инфаркте легкого.
Лейкоциты в небольшом количестве встречаются в любой мокроте. Большое количество нейтрофилов отмечается в слизисто-гнойной и особенно в гнойной мокроте. Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, гельминтозах легких, инфаркте легкого, туберкулезе и раке легкого. Лимфоциты встречаются в большом количестве при коклюше. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких.
Обнаружение единичных эритроцитов в мокроте диагностического значения не имеет. Появление большого количества эритроцитов в мокроте отмечается при состояниях, сопровождающихся кровохарканьем и легочным кровотечением. При наличии свежей крови в мокроте определяются неизмененные эритроциты, если же с мокротой отходит кровь, задержавшаяся в дыхательных путях в течение длительного времени, то обнаруживают выщелоченные эритроциты.
Эластические волокна появляются в результате распада легочной ткани при туберкулезе, абсцессе, гангрене легкого, раке легкого. При гангрене легкого эластические волокна обнаруживают не всегда, так как под действием ферментов, находящихся в мокроте, они могут растворяться. Спирали Куршмана — особые трубчатые тела, обнаруживаемые при микроскопическом исследовании, а иногда видимые невооруженным глазом. Обычно спирали Куршманна определяются при бронхиальной астме, туберкулезе легких и пневмонии. Кристаллы Шарко—Лейдена обнаруживаются в мокроте, богатой эозинофилами при бронхиальной астме, эозинофильной пневмонии.
Вскрытие петрифицированного туберкулезного очага в просвет бронха может сопровождаться одновременным обнаружением в мокроте обызвествленных эластических волокон, кристаллов ХС, МБТ и аморфной извести (так называемая тетрада Эрлиха) — 100%.
Исследование мокроты на микобактерии туберкулеза (МБТ) производится в специально окрашенном мазке. Установлено, что обычное исследование окрашенного мазка на МБТ дает положительный результат только при содержании МБТ не менее 50 000 в 1 мл мокроты. По количеству обнаруженных МБТ судить о тяжести процесса нельзя.
При бактериоскопии мокроты больных с неспецифическими заболеваниями легких могут быть обнаружены:
- при пневмониях — пневмококки, диплококки Френкеля, бактерии Фридлендера, стрептококки, стафилококки — 100%;
- при гангрене легкого — веретенообразная палочка в сочетании со спирохетой Венсана — 80%;
- дрожжеподобные грибы, для выяснения вида которых необходим посев мокроты — 70%;
- при актиномикозе — друзы актиномицета — 100%.
Объем трахеобронхиального секрета в норме колеблется от 10 до 100 мл/сут. Все это количество здоровый человек обычно проглатывает, того не замечая. В норме количество лейкоцитов в мокроте небольшое. В норме исследование окрашенного мазка на МБТ дает отрицательный результат.
При абсцессе легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизисто-гнойной, чисто гнойной, кровавой. Запах мокроты — гнилостный (трупный). Наличие гноя придает мокроте зеленоватый оттенок. При стоянии гнойная мокрота обычно разделяется на 2 слоя. При прорыве абсцесса печени в легкое из-за сообщения между печенью и легким в мокроте могут обнаруживаться желчные пигменты. В результате распада легочной ткани при абсцессе в мокроте появляются эластические волокна.
При бронхоэктатической болезни выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизистой, слизисто-гнойной, чисто гнойной, кровавой. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). При стоянии гнойная мокрота обычно разделяется на 2 слоя.
При гангрене легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). Гнилостная мокрота часто разделяется на 3 слоя (верхний — пенистый, средний — серозный, нижний — гнойный). В мокроте могут встречаться пробки Дитриха, состоящие из продуктов распада бактерий и легочной ткани, кристаллов жирных кислот; эластические волокна, появляющиеся в результате распада легочной ткани. При гангрене легкого эластические волокна обнаруживают не всегда, так как под действием ферментов, находящихся в мокроте, они могут растворяться. При бактериоскопии мокроты могут быть обнаружены веретенообразная палочка в сочетании со спирохетой Венсана (80%).
При прорыве эмпиемы плевры в бронх мокрота чисто гнойная.
При абсцессе легкого выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизисто-гнойной, чисто гнойной, кровавой. Запах мокроты — гнилостный (трупный). Наличие гноя придает мокроте зеленоватый оттенок. При стоянии гнойная мокрота обычно разделяется на 2 слоя. При прорыве абсцесса печени в легкое из-за сообщения между печенью и легким в мокроте могут обнаруживаться желчные пигменты. В результате распада легочной ткани при абсцессе в мокроте появляются эластические волокна.
При раке легкого выделяющаяся мокрота слизистая, кровавая. Слизисто-гнойная мокрота выделяется при раке легкого, сопровождающимся нагноением. При раке легкого, осложнившимся некрозом, мокрота приобретает гнилостный (трупный) запах. При бронхогенном раке легкого могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений). При раке легкого в мовроте могут быть обнаружены эозинофилы, опухолевые клетки, эластические волокна.
При сообщении пищевода с трахеей или бронхом, что может возникать при раке пищевода, в мокроте отмечается примесь только что принятой пищи.
В начале приступа бронхиальной астмы отделяется небольшое количество мокроты, в конце приступа ее количество увеличивается. Мокрота при бронхиальной астме слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений), эозинофилы, спирали Куршманна, кристаллы Шарко—Лейдена.
При острых бронхитах отделяется небольшое количество мокроты. Мокрота — слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений).
При хронических тонзиллитах из миндалин могут выделяться пробки, напоминающие по внешнему виду пробки Дитриха. Пробки из миндалин могут выделяться и при отсутствии мокроты.
При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, может выделяться много мокроты. Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. При туберкулезе легких с творожистым распадом мокрота ржавого или коричневого цвета. В мокроте могут обнаруживаться фибринозные свертки, состоящие из слизи и фибрина; рисовидные тельца (чечевицы, линзы Коха); эозинофилы; эластические волокна; спирали Куршманна. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких. Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
При силикозе легких в мокроте определяется примесь крови.
При коклюше в мокроте в большом количестве встречаются лимфоциты.
При туберкулезном процессе в легком, сопровождающемся распадом ткани, особенно при наличии каверны, сообщающейся с бронхом, может выделяться много мокроты. Кровянистая мокрота, состоящая почти из чистой крови, наиболее часто отмечается при туберкулезе легких. При туберкулезе легких с творожистым распадом мокрота ржавого или коричневого цвета. В мокроте могут обнаруживаться фибринозные свертки, состоящие из слизи и фибрина; рисовидные тельца (чечевицы, линзы Коха); эозинофилы; эластические волокна; спирали Куршманна. Увеличение содержания лимфоцитов в мокроте возможно при туберкулезе легких. Определение белка в мокроте может явиться подспорьем при дифференциальной диагностике между хроническим бронхитом и туберкулезом: при хроническом бронхите в мокроте определяются следы белка, в то время как при туберкулезе легких в мокроте содержание белка больше, и он может быть определен количественно (до 100—120 г/л).
При острых бронхитах мокрота слизистая. В ней могут быть обнаружены клетки цилиндрического эпителия (как единичные, так и в виде скоплений).
При легочной форме сибирской язвы мокрота может быть ржавой или коричневого цвета, что указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин).
При пневмониях отделяется небольшое количество мокроты. По характеру она может быть слизистой, слизисто-гнойной. Примесь крови в мокроте определяется при крупозной и очаговой пневмониях. Мокрота ржавого или коричневого цвета, указывает на содержание в ней не свежей крови, а продуктов ее распада (гематин) и встречается при крупозной пневмонии. Желто-канареечный цвет имеет иногда мокрота при эозинофильных пневмониях. В мокроте могут быть обнаружены фибринозные свертки, состоящие из слизи и фибрина; желчные пигменты, что связано с внутрилегочным распадом эритроцитов и последующими превращениями гемоглобина; эозинофилы (при эозинофильной пневмонии); спирали Куршманна; кристаллы Шарко—Лейдена (при эозинофильной пневмонии); пневмококки, диплококки Френкеля, бактерии Фридлендера, стрептококки, стафилококки (100%).
Отмечается много свежих эритроцитов, сидерофагов, гемосидерина.
источник