Тромбоциты понижены (син. тромбоцитопения) — патологическое состояние, которое может развиваться как у взрослого человека, так и у ребенка. Возникают проблемы с повышенной кровоточивостью и проблематична остановка кровоизлияний.
Среди причин снижения тромбоцитов в крови анемия, аллергии, серьезные отравления и патологические новообразования. Провокаторы отличаются в зависимости от возрастной категории пациента.
Яркие и специфические клинические признаки для тромбоцитопении не свойственны, однако заподозрить наличие нарушения можно благодаря частым носовым кровотечениям, гематомам и синякам.
Снижение тромбоцитов может быть выявлено после расшифровки результатов общеклинического анализа крови. Для поиска причин аномалии могут понадобиться дополнительные диагностические мероприятия.
Для повышения содержания тромбоцитов используются нехирургические методы. Чтобы полностью вернуть показатели в норму, необходимо избавиться от болезни-провокатора.
О том, что понижены тромбоциты в организме, говорят, когда их концентрация падает ниже нормы. Необходимо учитывать, что у детей и взрослых допустимые параметры могут отличаться. Например, для новорожденного нормой выступает 100–420х10^9 ед./л, у детей от 1 года до 10 лет — 180–320х10^9 ед./л. Для женщин допустимое количество тромбоцитов составляет 150–380х10^9 ед./л, а для мужчин — 170–320х10^9 ед./л.
Разными будут и этиологические факторы патологии. Например, у новорожденных основными провокаторами того, что понижены тромбоциты, выступают следующие:
- появление малыша на свет раньше положенного срока;
- аутоиммунные заболевания, например, системная красная волчанка;
- асфиксия при рождении;
- малокровие;
- синдром Фанкони или Бернара-Сулье;
- любые иммунодефицитные состояния;
- несовместимость группы крови матери и ребенка;
- врожденные пороки сердца;
- гемангиомы;
- болезнь Вискотта-Олдрича;
- практически все патологии инфекционной природы.
Наиболее распространенные источники патологии у детей старше 1 года:
- поражение верхних дыхательных путей;
- ДВС-синдром;
- тиреотоксикоз и другие заболевания эндокринной системы;
- анемия;
- гемодиализ;
- вирусный гепатит;
- лучевая болезнь;
- длительная химиотерапия;
- гепатомегалия или изменение размеров печени в большую сторону;
- нерациональное применение некоторых лекарственных препаратов, в частности антибактериальных веществ, анальгетиков, антидепрессантов и цитостатиков;
- недостаточное поступление фолиевой кислоты;
- острые или хронические аллергические реакции;
- тяжелая интоксикация.
У мужчин и женщин низкий уровень тромбоцитов развивается на фоне таких состояний:
- анемия или лейкоз;
- повреждения или новообразования в костном мозге;
- неадекватный прием медикаментов;
- хронический алкоголизм;
- синдром Верльгофа;
- обильные кровопотери;
- перенесенное ранее хирургическое вмешательство;
- попадание в организм солей тяжелых металлов и других химических и ядовитых веществ;
- инфекционные болезни;
- аутоиммунные или наследственные патологии;
- гемодиализ;
- протезирование сердечных клапанов;
- уремия, развивающаяся при почечной недостаточности;
- спленомегалия — тромбоциты разрушаются в увеличенной в объемах селезенке;
- цирроз печени;
- портальная гипертензия.
Для женщин пониженное содержание тромбоцитов в крови может быть спровоцировано несколькими физиологическими причинами, например, протекание менструации или период вынашивания малыша.
Низкие тромбоциты в крови могут отличаться в зависимости от механизма формирования нарушения. Тромбоцитопения бывает:
- аллоиммунная — следствие разрушения маленьких кровянистых пластинок из-за несовместимости разных групп крови;
- аутоиммунная — организм воспринимает такие частички как чужеродный элемент и вырабатывает против них специфические антитела;
- трансиммунная — кровяные антитела проникают к плоду через плаценту матери;
- гетероиммунная — связана с появлением антигенов или вирусов в крови.
Пониженный уровень тромбоцитов может протекать бессимптомно, однако это возможно лишь при незначительном отклонении от нормы. В противном случае возникают характерные клинические проявления:
- частые носовые кровотечения;
- кровоизлияния в конъюнктиву;
- повышенная кровоточивость десен;
- длительные кровоизлияния, развивающиеся даже после небольших повреждений;
- возникновение синяков после незначительной травматизации;
- формирование больших гематом при слабых ушибах;
- мелкие множественные кровоизлияния на коже, которые принимают вид сыпи или могут сливаться в большие пятна;
- обильные менструации у женщин.
Все симптомы расстройства выражаются в виде нарушения остановки кровотечения. Если тромбоциты ниже нормы, они перестают в полной мере выполнять свою главную роль — образовывать сгустки крови, выступающие в качестве «закупорки» поврежденных сосудов.
При возникновении одного или нескольких клинических проявлений необходимо как можно скорее отправиться в медицинское учреждение, чтобы сдать общий анализ крови.
Забор исследуемой жидкости проводят из пальца, реже требуется венозная кровь, а расшифровкой результатов занимается врач-гематолог. Для получения наиболее достоверной информации рекомендуется проводить исследование натощак и в утренние часы.
Такого лабораторного теста недостаточно для выявления причин, почему возникли пониженные тромбоциты в крови. Чтобы врач смог установить этиологический фактор, пациентам необходимо пройти комплексное обследование.
Общая для всех первичная диагностика включает:
- сбор и анализ анамнеза — информация касательно протекания беременности, пристрастия к вредным привычкам и приема медикаментов, поиск причины развития аномалии;
- тщательный физикальный осмотр больного;
- оценка состояния кожных покровов и глаз;
- детальный опрос заболевшего — чтобы выяснить интенсивность симптомов и время их первого проявления.
Дополнительные лабораторные анализы, инструментальные процедуры и консультации докторов другого профиля назначаются индивидуально.
Полностью избавится от проблемы можно путем ликвидации основного этиологического фактора. Иногда вполне достаточно отказаться от приема тех или иных лекарств, полностью исключить вредные привычки. Однако часто для нейтрализации патологического пускового механизма требуется комплексный подход.
Поднять тромбоциты в крови у новорожденного можно при помощи таких действий:
- донорское молоко, которое дают на протяжении месяца — после этого в рацион постепенно вводят молоко матери с постоянным контролем лабораторных показателей;
- внутривенное введение 2 миллиграмм преднизолона на 1 килограмм массы тела — курс терапии составляет 2 недели;
- переливание донорской тромбоцитарной массы;
- введение иммуноглобулинов;
- прием рутина и аскорбиновой кислоты.
Лечение у детей старшего возраста:
- иммуноглобулин в объеме 1500 миллиграмм на 1 килограмм — дают 1 раз на 2 суток;
- применение глюкокортикостероидов;
- этамзилат натрия — по 1 миллилитру 1 раз в день на протяжении 10 суток;
- пантотенат кальция;
- заместительная трансфузия тромбоконцентратных компонентов крови с предварительным облучением плазмы.
Если произошло снижение тромбоцитов в крови у взрослых, схема терапии будет следующей:
- инъекции иммуноглобулина;
- прием глюкокортикостероидов;
- переливание тромбоцитарной массы;
- использование антирезусной D-сыворотки.
Всем пациентам предписываются витаминно-минеральные комплексы, иммуномодуляторы, обогащение меню жирными кислотами омега-3, лечебная физкультура и дозированные физические нагрузки.
Быстро повысить концентрацию тромбоцитов можно народными средствами, но делать это следует после предварительного консультирования у лечащего врача. В домашних условиях готовят целебные отвары и настои на основе таких составляющих:
- крапива;
- семена кунжута;
- шиповник;
- ромашка;
- черноплодная рябина;
- кора дуба.
Если проблема сниженных тромбоцитов будет игнорирована, то высока вероятность развития нежелательных осложнений. К ним стоит отнести:
- обширные внутренние кровотечения;
- острое кровоизлияние в головной мозг;
- серьезная кровопотеря;
- инсульт;
- кровоизлияние в сетчатку глаза, что может привести к потере зрения.
Все нарушения могут привести к летальному исходу.
Чтобы у человека не возникла проблема с тем, что понижены тромбоциты в крови, необходимо строго соблюдать несколько несложных правил. Профилактика включает такие действия:
- отказ от вредных привычек;
- здоровое и полноценное питание;
- постоянное укрепление иммунитета;
- прием лекарственных препаратов только по предписанию специалиста;
- рационализация распорядка дня;
- ведение активного образа жизни;
- регулярное прохождение полного медицинского обследования и общего анализа крови.
Прогноз в полной мере зависит от этиологического фактора. В любой ситуации, когда тромбоциты понижены, отсутствие лечения вызывает либо негативные последствия, либо осложнения базового заболевания.
источник
Тромбоциты понижены в крови: более 7 причин, что это значит, норма, лечение состояния, как повысить у взрослых и детей
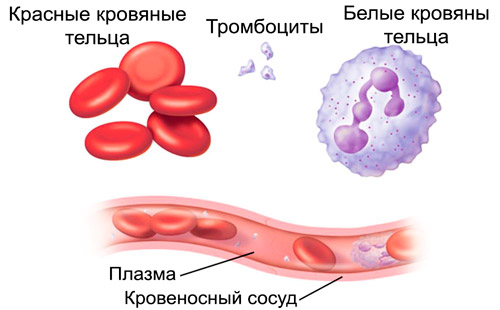
Тромбоциты — самые мелкие форменные элементы крови, обеспечивающие первичный гемостаз организма. Это они останавливают капиллярные кровотечения, предотвращают ломкость сосудов. Норма их содержания составляет 150‒400*10⁹/л, если количество меньше допустимого значения, говорят о тромбоцитопении.
Это состояние чревато внутренними кровотечениями, обширными гематомами, инсультом, а потому требует контроля и коррекции. Тромбоцитопения может быть вызвана наследственными заболеваниями, онкопатологиями, дефицитов нутриентов, поражениями внутренних органов. Чтобы избавиться от отклонения, нужно найти его причины и принять меры.
Мелкие кровяные тельца имеют овальную или округлую форму, плоскую и гладкую поверхность. Их диаметр не превышает 1‒2 мкм. Они продуцируются специальными клетками красного костного мозга — мегакариоцитами.
Последние являют собой крупные клетки с длинными отростками (до 120 мкм длиной), они полностью заполнены цитоплазмой. Под действием гормона тромбопоэтина отростки мегакариоцитов фрагментируются и отделяются, так появляются тромбоциты, которые циркулируют в периферической крови. При большем их количестве снижается выработка тромбопоэтина. Таким образом в организме сохраняется баланс между разрушением кровяных телец и их образованием.
Тромбоциты живут около недели (6‒8 суток). Спустя это время структура клеток меняется, с током крови они попадают в селезенку, где захватываются специальными тканями и утилизируются.
Тромбообразующие элементы крови обычно циркулируют в организме в неактивном состоянии. Переход в активную форму провоцирует любое раздражение (изменение биохимических условий внутри организма, давление на ткани, повреждение клеток, воспалительные процессы). Под действием перечисленных факторов тромбоциты меняют форму, на их поверхности появляются многочисленные отростки. Такая клетка напоминает бесформенную звезду.
Преображенные тромбоциты осуществляют первичный гемостаз. Они цепляются отростками за поврежденный участок сосуда (процесс адгезии), а также друг за друга (агрегация). Собираясь в большом количестве, образуют конгломерат или тромбоцитарную пробку. Это своеобразный сгусток, который закрывает повреждение сосуда и не позволяет крови вытекать. Процесс занимает 2‒4 минуты. Доказано, что тромбоциты выделяют особые биологически активные вещества — факторы роста. Это они стимулируют регенерацию и рост клеток, восстанавливая ткани изнутри.
Количество тромбоцитов в единице объема биоматериала определяют в рамках общего анализа крови (более подробно о норме тромбоцитов читайте здесь). В протоколе исследования клетки обозначаются PLT или Platelets. Физиологические показатели зависят от возраста человека.
Таблица — Нормы тромбоцитов
p, blockquote 11,0,0,0,0 —>
| Категория населения | Референтное значение, *10⁹/л |
| Взрослые | 180‒320-400 |
| 10‒15 лет | 150‒450 |
| 5‒10 | 180‒450 |
| 1‒5 | 150‒400 |
| 6‒12 месяцев | 160‒390 |
| 1‒6 | 180‒400 |
| 10‒30 дней | 150‒400 |
| Новорожденные | 99‒421 |
Уровень тромбоцитов может изменяться в течение суток, под действием внешних или внутренних факторов. Как правило, колебания краткосрочны, не выходят за пределы норм, быстро самоустраняются. Количество телец уменьшается в крови у женщин во время менструации, при приеме некоторых препаратов. Состояние, когда показатель клеток падает ниже 150, называют тромбоцитопенией, если он повышается более 400 — тромбоцитозом (см. «Тромбоциты в крови повышены»).
Нехватка тромбообразующих элементов крови несет угрозу — возрастает риск кровотечений. Внутренние кровоизлияния могут оставаться незамеченными, приводить к обильным потерям крови и даже к анемии. Чаще всего они локализуются в ЖКТ, диагностируются случайно, периодически рецидивируют, могут усиливаться. Регулярные потери крови приводят к постгеморрагической анемии.
Неблагоприятные последствия тромбоцитопении включают излияния в сетчатку глаза и головной мозг. В первом случае пациент нуждается в скорейшем оказании медицинской помощи. Пропитывание сетчатки кровью ведет к развитию слепоты. Первым симптомом выступает ухудшение зрения, ощущение пятна на глазу. В дальнейшем эти проявления только нарастают.
Кровоизлияние в мозг ведет к отмиранию его клеток, что чревато серьезными нарушениями в работе всего организма, отеком тканей. Четвертая часть подобных случаев заканчивается смертью больного.
Дефицит самых мелких кровяных телец всегда означает повышенную угрозу кровотечений для больного. Состояние указывает на нарушение баланса образования и разрушения клеток. Бывают врожденные состояния, сопровождающиеся недостаточным синтезом тромбоцитов. Если они вырабатываются в малом количестве, говорят об истинной тромбоцитопении. Когда дефицит временный, обусловлен нарушениями в работе внутренних органов, состояние называют вторичным. Если нехватка временная и может самоустраниться (например, гепарининдуцированная тромбоцитопения, или вызванная недостатком витаминов в организме), ее называют транзиторной. Ориентируясь на уровень клеток в крови, выделяют степени их дефицита:
p, blockquote 16,0,1,0,0 —>
- легкую;
- среднюю;
- тяжелую.
В зависимости от патогенеза, выделяют несколько типов тромбоцитопении.
К таковым относят тромбоцитопении, спровоцированные мутациями генов и нарушениями их структуры. Это редкие заболевания и синдромы, приобретенные от близких родственников:
p, blockquote 18,0,0,0,0 —>
- Мея-Хегглина — наследственная патология, при которой нарушается процесс отделения тромбоцитов (они образуются в меньшем количестве, однако имеют большие размеры), параллельно нарушается выработка лейкоцитов;
- Вискотта-Олдрича — наследственная болезнь мальчиков, при ней продуцируются слишком мелкие тромбоциты, которые вскоре разрушаются в селезенке, сочетается с нарушениями в работе иммунитета;
- Бернара-Сулье — патология развивается только в том случае. если носителями дефектного гена выступают оба родителя, при ней синтезируются огромные, функционально несостоятельные тромбоциты;
- TAR — врожденная тромбоцитопения обусловлена нарушениями развития мегакариоцитов под действием мутировавшего гена, сочетается с отсутствием лучевых костей.
Также выделяют амегакариоцитную тромбоцитопению. Это состояние сопровождается генетически обусловленным отсутствием чувствительности клеток костного мозга к тромбопоэтину. Они не реагируют на гормон, а потому не продуцируют кровяные пластинки.
Так называют состояния, при которых клетки крови распадаются или утилизируются быстрее, чем выделяются из костного мозга. Тромбообразующие элементы могут повреждаться в селезенке, а в гораздо меньшем количестве в печени и лимфатических узлах. К активному разрушению также приводят травмы, тогда форменные элементы повреждаются прямо в сосудистом русле. Резкое снижение уровня тромбоцитов наблюдается при:
p, blockquote 20,0,0,0,0 —>
- тромбоцитопенической пурпуре (аутоиммунной тромбоцитопении) — причины заболевания неизвестны, во время него к клеткам крови вырабатываются антитела, благодаря которым форменные элементы усиленно захватываются и уничтожаются в селезенке, печени, лимфоузлах, компенсаторные возможности костного мозга постепенно истощаются;
- синдроме Эванса-Фишера — на тромбоцитах и эритроцитах появляются специфические антигены, по которым утилизирующие органы распознают их как чужеродные и уничтожают, причины синдрома не выяснены окончательно;
- тромбоцитопении новорожденных — состояние начинает развиваться на 20 неделе беременности, если иммунная система матери «настороженно» воспринимает генетический материал ребенка, клетки разрушают иммуноглобулины, которые поступают в организм плода через гематоэнцефалический барьер.
К тромбоцитопениям разрушения относят те дефициты кровяных пластинок, которые развились на фоне употребления медикаментов. Лекарственные вещества способны вступать в контакт с антигенами кровяных телец, они образуют комплексы, которые иммунитет воспринимает за чужеродный материал и продуцирует антитела. В результате тромбоциты, помеченные комплексами, живут несколько часов и быстро разрушаются в селезенке. После отмены лекарств баланс телец должен восстановиться. К препаратам, снижающим уровень тромбоцитов в крови, относят:
p, blockquote 22,0,0,0,0 —>
- антиаритмические (Хинидин);
- антигистаминные (Ранитидин, Циметидин);
- антикоагулянты (Гепарин);
- антибиотики (Рифампицин, Цефалексин, Гентамицин);
- антидепрессанты.
Антитела могут образовываться относительно кровяных телец, контактировавших с вирусными частицами. Тромбоцитопения разрушения может быть спровоцирована краснухой, ветрянкой, гриппом, корью.
Так называют состояния, при которых дефицит телец обусловлен пониженной их продукцией в красном костном мозге. Нарушения могут быть вызван патологиями кроветворной системы, недостатком регуляторов синтеза телец, аномалиями строения продуцирующих клеток.
Таблица — Причины продуктивных тромбоцитопений
p, blockquote 25,0,0,0,0 —>
| Состояние | Суть |
| Алкоголизм | Этанол обладает токсическими свойствами, угнетает работу большинства органов и систем, в том числе кроветворных. Тромбоцитопения развивается на фоне длительного и активного употребления алкоголя, у «запойников» |
| Облучение | Ионизирующее облучение может быть результатом лечебных мероприятий или проживания в неблагоприятных условиях, оно вызывает мутации клеток или напрямую угнетает образование форменных элементов крови |
| Медикаменты | Некоторые препараты снижают активность кроветворной функции. К таковым относят диуретики, антипсихотики, противосудорожные, антитиреоидные, НПВС и цитостатики. Последние угнетают образование тромбоцитов за счет ингибирования деления клеток во всем организме |
| Гиперчувствительность | Повышенная восприимчивость к фармакологически активным веществам не входит в перечень побочных действий, а выступает индивидуальной реакцией организма на определенные соединения. Она может проявляться угнетением кроветворения и образования тромбоцитов |
| Метастазы | На терминальных стадиях опухолевого заболевания практически всегда появляются метастазы — опухоль прорастает в здоровые ткани и провоцирует замещение их атипичными. Нередко метастазы образуются в костном мозге, что сопровождается всесторонним угнетением функции кроветворения |
| Миелофиброз | Происходит фиброзное перерождение стволовых клеток костного мозга, которые постепенно вытесняют функциональные клетки |
| Лейкоз | Злокачественное поражение кроветворной системы, сопровождается перерождением и активизацией деления атипичных стволовых клеток, с постепенным вытеснением здоровых тканей костного мозга. Проявляется снижением уровня всех кровяных телец |
| Мегалобластная анемия | Развивается на фоне дефицита фолиевой кислоты и цианокобаламина, сопровождается нарушениями клеточного деления из-за неспособности воссоздавать ДНК. В первую очередь отражается на тех системах, стабильность которых зависит от активности деления клеток (слизистые, состав крови) |
| Миелодиспластический синдром | Кровяные тельца вырабатываются, однако не созревают полноценно, потому не могут выполнять функции и быстро подвергаются апоптозу (разрушению). Состояние сопровождается тромбоцито-, лейко- и эритропенией |
| Апластическая анемия | Это угнетение всех кроветворных функций красного костного мозга, сопровождающееся дефицитом всех типов кровяных телец. Причинами развития может быть химиотерапия, радиационное воздействие, отравление, ВИЧ |
Такой дефицит элементов крови наблюдается при истощении компенсационной возможности костного мозга на фоне активного расходования тромбоцитов в течение продолжительного периода. Перед снижением уровня клеток в крови наблюдается их значительное повышение. Подобные состояния наблюдаются на фоне:
p, blockquote 26,0,0,0,0 —>
- Тромбоцитопенической тромботической пурпуры. Клетки внутренней поверхности сосудов вырабатывают специальное вещество — простациклин. Оно регулирует активность тромбоцитов и предупреждает их адгезию и агрегацию (склеивание друг с другом). Нехватка этого фактора провоцирует образование микротромбов, повреждение сосудов, гемолитические процессы (с разрушением эритроцитов непосредственно в кровеносном русле).
- Гемолитико-уремического синдрома. При нем в крови появляются токсины (инфекционные или из-за приема медикаментов), которые повреждают сосудистые стенки. Происходит активация большого количества тромбоцитов для устранения этих дефектов. Как результат образуются тромбы и нарушается микроциркуляция. Синдром чаще наблюдается у детей на фоне кишечных инфекций.
- ДВС-синдрома (внутрисосудистого свертывания). Он развивается при массивных повреждениях тканей или внутренних органов (ожоги, переливание несовместимой крови, некроз, опухоли, химиотерапия), шоковых состояниях, серьезных инфекционных поражениях организма. Выделение медиаторов заставляет тромбоциты сворачиваться с образованием большого количества тромбов и серьезными нарушениями кровообращения. В дальнейшем запас клеток истощается, а на фоне активации противосвертывающей системы развиваются множественные и массивные кровотечения, что чревато смертью больного.
Селезенка выступает не только утилизирующим, но и депонирующим органом для форменных элементов крови. Как правило, в ней сохраняется третья часть всех тромбоцитов, что есть в организме. Если она увеличивается в размерах, в тканях могут задерживаться почти все тромботические тельца (до 90%). Поскольку они не подлежат разрушению, костный мозг не активизирует мегакариоциты с целью компенсации дефицита. Как результат, в общем объеме крови уровень телец резко падает. Изменение размеров и функции селезенки происходит при:
p, blockquote 27,0,0,0,0 —>
- аутопатологиях (системной волчанке, ревматических заболеваниях — ревматоидном артрите, ревматизме суставов);
- онкологических заболеваниях (при лейкозе, лимфоме);
- циррозе печени;
- алкоголизме;
- инфекционных заболеваниях.
Перераспределение тромбоцитов также может быть вызвано ростом гемангиомы — доброкачественной опухоли, состоящей из сосудистого эпителия. В ее тканях тельца также могут накапливаться, а затем разрушаться. После устранения опухоли ситуация приходит в норму.
Наблюдается у пациентов стационара, которым ввиду тяжелого состояния вводят большое количество кровезаменителей (при кровотечениях, тяжелых инфекциях). Даже активация депо и исправная работа компенсаторных механизмов не может исправить положение и оптимизировать состояние системы свертывания. Чтобы выработка тромбоцитов восстановилась, потребуется время и комплексное лечение, направленное на восстановление всех внутренних органов.
Для новорожденных и детей до полугода характерны более широкие границы норм тромбоцитов, чем для взрослых. Это связано со становлением работы всех внутренних органов. Спровоцировать нехватку телец у ребенка могут все перечисленные выше заболевания.
Медики отмечают, что состояние распространено среди недоношенных деток, а также тех младенцев, которым приходилось проводить интенсивную терапию вскоре после появления на свет. Если тромбоцитопения не связана с патологиями крови, костного мозга и наследственными мутациями генов, она проходит уже через несколько месяцев. Чтобы вовремя обнаружить опасные болезни, картину крови необходимо регулярно контролировать.
Снижение уровня тромбоцитов у будущей матери считается естественным процессом (до 140*10⁹ единиц/л). Это результат перестройки организма под влиянием гормонов, повышения нагрузки на внутренние органы, увеличения объема крови, усиленного расходования витаминов и минералов. Если у женщины нет иммунных нарушений, аллергии, признаков интоксикации или настораживающих симптомов, специфического лечения не требуется. Врач рекомендует маме правильно питаться, много отдыхать и избегать приема медикаментов. После родов состояние нормализуется.
При резком и значительном снижении уровня тромбоцитов требуется стационарное наблюдение. Это может быть признаком серьезных заболеваний, внутриутробной гибели плода. Чтобы точно определить причину проводят комплексное обследование. Если уровень телец падает до критического, женщину лечат в стационаре до полной нормализации картины крови.
Интересно, что тромбоцитопения ниже 140*10⁹ единиц/л может возникать только во время беременности и проходить после родов. Это связано с особенностями работы иммунитета при вынашивании.
Выявление у женщины идиопатической тромбоцитопении или снижение кровяных пластинок аутоиммунного характера является показанием для родоразрешения путем операции кесарева сечения. Естественные роды в этом случае резко повышают риск внутричерепных кровоизлияний у плода различной степени тяжести. Чтобы это предотвратить и сохранить здоровье ребенка, выполняется операция даже при остальной благополучной акушерской ситуации.
Риск внутримозговых кровоизлияний у плода связан с тем, что часто снижение уровня тромбоцитов у мамы сопровождается аналогичным изменением уровня телец у ребенка. А это фактор риск кровотечений. Определить же значения тромбоцитов внутриутробно у ребенка невозможно без пункции пуповины, а эта процедура сама по себе опасна и выполняется только в единичных роддомах.
Состояние редко заявляет о себе клиническими симптомами. Яркие признаки возникают только при критическом снижении показателей тромбоцитов . При этом общее самочувствие больного не изменяется. Нередко симптомы тромбоцитопении сочетаются с проявлениями основного заболевания (сонливость, апатия, изменения температуры тела, боли, высыпания, симптомы инфекции). Основным способом диагностики состояния считается общий анализ крови.
Поскольку тромбоциты контролируют процесс свертывания крови, признаком их нехватки выступают кровотечения различной интенсивности и локализации. Первыми страдают слизистые оболочки, поскольку они активно снабжаются кровью и содержат много мелких сосудов, проходящих близко к поверхности. Возможные признаки:
p, blockquote 39,0,0,0,0 —>
- кровоточивость десен — человек замечает обильное выделение крови во время чистки зубов, кровь продолжает истекать из обширной поверхности десны на протяжении длительного времени после механического воздействия;
- длительное выделение крови после удаления зуба — в норме оно прекращается через 5‒20 минут, если есть проблемы, время увеличивается до часа и больше;
- носовые кровотечения — возникают после чихания, сморкания, очищения пазух, сопровождаются обильной кровопотерей на протяжении длительного периода;
- пурпура — так называют появление красных точек (петехий), пятен (экхимоз), гематом на теле и слизистых, они образуются при повреждении мелких сосудов, на фоне трения, давления, незначительных ударов и даже поглаживаний.
У взрослых плохая свертываемость крови может проявляться признаками желудочно-кишечных кровотечений. При длительных потерях изменяется цвет стула (он становится черным, дегтеобразным), при интенсивных кровотечениях появляется рвота с примесями крови. Возможны излияния в слизистые мочевыводящего тракта, что проявляется выделением крови с мочой.
У женщин признаком тромбоцитопении бывают обильные и длительные месячные. В норме менструация длится 3‒5 дней, сопровождается потерей до 180 мл крови. Заподозрить нарушения нужно, если с выделениями теряется много крови либо интенсивное кровотечение продолжается дольше 5 дней.
Обнаруженные при общем анализе крови отклонения при отсутствии жалоб и специфических симптомов — повод проконсультироваться с гематологом. Этот специалист разбирается во всех патологиях, связанных с кроветворением, нарушениями гомеостаза крови. Важно оценивать все сведения анализа в комплексе. Изменение количества других клеток, наряду с тромбоцитами, может быть диагностическим признаком заболевания. Кроме ОАК, в установке причин тромбоцитопении используют:
p, blockquote 42,0,0,0,0 —>
- общий анализ мочи;
- биохимию и микроскопию крови;
- пробу Дьюка (время сворачивания крови);
- коагулограмму;
- пункцию красного костного мозга;
- генетические тесты;
- анализ на антитела к тромбоцитам.
При подозрениях на патологии внутренних органов назначают визуализационные методы диагностики (УЗИ, КТ, МРТ). С их помощью можно обнаружить сплено- и гепатомегалию, опухолевые структуры, цирроз. Только после дифференциации, оценки тяжести и причин тромбоцитопении, врач может назначить лечение.
Тактика ведения пациента и способы лечения полностью зависят от тяжести его состояния. Она определяется уровнем тромбообразующих клеток в крови.
Таблица — Степени тромбоцитопении
p, blockquote 45,0,0,0,0 —>
| Тяжесть состояния | Возможные симптомы | Что делать |
| Легкая (50‒150*10⁹/л) | Отсутствуют или есть жалобы на носовые кровотечения, гематомы на теле, не соответствующие площади травмы | Полное обследование в плановом порядке, в амбулаторном режиме |
| Средняя (20‒50*10⁹/л) | Кровоточивость слизистых, признаки геморрагического синдрома | Полное обследование, лечение на дому, ограничение физических нагрузок |
| Тяжелая (до 20*10⁹/л) | Обильные кровотечения, обширные кровоизлияния в кожу и слизистых, другие нарушения | Обследование, наблюдение и лечение в стационаре |
Если у больного обнаружены кровоизлияния в области головы и лица, госпитализация обязательна. Такие симптомы говорят о высоком риске инсульта. Если отклонения в анализах (даже незначительные) обнаружены у ребенка, подростка, беременной женщины, пожилого человека, нужно обязательно посетить врача. Для перечисленных категорий населения существует высокий риск патологий кроветворных органов.
Цель назначения лекарственных препаратов состоит в коррекции симптомов геморрагического синдрома и лечении заболевания, ставшего причиной тромбоцитопении. Их подбирают только после комплексного обследования. Самостоятельно принимать любые медикаменты нельзя, при неправильном подходе они могут усугубить ситуацию. Чаще всего лекарственную терапию назначают при аутоиммунных тромбоцитопениях. В ней применяются следующие препараты:
p, blockquote 47,0,0,0,0 —>
- Преднизолон. Предотвращает выработку антител и их слияние с тромбоцитами, регулирует прочность сосудистых стенок. Лечение длится месяц, начальная доза 40‒60 мг за 2‒3 приема. Препарат отменяют постепенно.
- Винкристин. Противоопухолевое средство, регулирует выработку антител. Применяется 1 раз в неделю (внутривенно) в дозе 0,2 мг на 1 кг массы тела больного.
- Дексаметазон. Применяется при хронической форме аутоиммунной тромбоцитопении. Суточную дозу 40 мг вводят на протяжении 4 дней, что у половины пациентов позволяет добиться ремиссии.
- Депо-Провера. Назначают женщинам при обильных кровотечениях, для профилактики значительных кровопотерь. Устраняет менструации на 3 месяца путем подавления выработки лютеинизирующего гормона. Средство пролонгированного действия, вводится 1 раз в 3 месяца.
- Цианокобаламин. Назначают при различных анемиях в дозе 300 мкг ежедневно, на протяжении 1‒2 месяцев.
- Этамзилат. Принимают по 500 мг трижды в сутки для профилактики и устранения кровоизлияния, нормализации микроциркуляции крови.
- Револейд. Синтетическое средство, применяется для замены тромбопоэтина. стимулирует созревание мегакариоцитов и отделение функциональных тромбоцитов. Применяют в таблетках, по 50‒75 мг 1 раз в сутки.
- Иммуноглобулин. Вводят внутривенно, при идиопатической или вирусной тромбоцитопении, для профилактики выработки антител к форменным элементам крови.
При критическом снижении уровня тромбоцитов проводится переливание компонента крови — тромбоконцентрата. Также препарат вводится перед плановыми операциями у людей с тромбоцитопенией.
Не существует специально разработанной диеты для повышения уровня тромбоцитов в крови. Врачи рекомендуют сосредоточиться на сбалансированном и здоровом питании с правильным соотношением БЖУ. Особую пользу принесут продукты, богатые ненасыщенными жирными кислотами:
p, blockquote 50,0,0,0,0 —>
- рыба;
- яйца;
- растительные масла;
- орехи;
- льняное, тыквенное семя.
В рационе должно быть достаточно источников легкоусвояемого белка (творог, кисломолочные изделия, куриное мясо, индейка), а также свежих овощей и фруктов (чтобы обогатить меню витаминами). Чтобы избежать травм слизистых, рекомендуют употреблять пищу после механической обработки (в виде пюре, суфле, фарша), а также нейтральной температуры.
Списка продуктов, которые понижают уровень тромбоцитов в крови не существует. Однако точно известны блюда, отрицательно влияющие на весь организм и здоровье в целом (копчености, животные жиры, сладости, полуфабрикаты, алкоголь, крепкий кофе, газировка).
Вопрос: Можно ли делать операцию при тромбоцитопении?
Ответ: Хирургическое вмешательство обычно снижает уровень тромбоцитов. Поскольку есть риск значительных потерь крови, отклонения в общем анализе считаются противопоказанием. Однако окончательное решение врачи принимают в индивидуальном порядке, ориентируясь на степень дефицита телец, причины их недостатка и срочность операции. Если есть опасность для жизни больного, вмешательство будет проведено после специальной подготовки пациента (вливают тромбоцитарную массу). Врачи будут пристально наблюдать за его состоянием после оказания хирургической помощи.
Вопрос: Можно ли беременеть при тромбоцитопении? Способны ли отклонения в крови повлиять на зачатие?
Ответ: Желательно проконтролировать картину крови и пройти комплексное обследование за 3 месяца до планируемого зачатия. Если будут обнаружены отклонения, проводят углубленную диагностику для выявления причин нарушений. Только после их устранения можно беременеть. Тромбоцитопения не может существенным образом повлиять на зачатие, однако на это способны провоцирующие патологии. Разобраться с ними лучше заранее, чтобы исключить вероятность передачи ребенку наследственных заболеваний. Картину крови нужно контролировать на протяжении всей гестации, поскольку низкий уровень тромбоцитов может быть предвестником кровотечения или преждевременных родов.
Вопрос: Могут ли появиться большие гематомы от массажа? Нужно ли считать их признаком нехватки тромбоцитов?
Ответ: Возможность образования синяков полностью зависит от чувствительности тела и техники проведения массажа. Если массажист прикладывает чрезмерную силу при манипуляциях, использует вспомогательные приспособления, возможно повреждение сосудов с кровоизлияниями в кожу даже у людей с идеальной картиной крови. Однако, если гематомы множественные, обширные и появляются при незначительном воздействии, есть смысл сдать анализ. Если есть подозрения на тромбоцитопению, массаж делать нельзя.
Вопрос: Могут ли спровоцировать состояние прививки, какие именно?
Ответ: После введения вакцины возможна транзиторная тромбоцитопения. Это явление пройдет самостоятельно без специфического лечения. Согласно инструкциям к вакцинам, возможность снижения уровня тромбоцитов существует только после прививки против кори, краснухи и паротита (комбинированный препарат).
Вопрос: Как быстро понизить уровень тромбоцитов?
Ответ: Чтобы снизить количество телец, следует разобраться в причинах их повышения. Если состояние временное и не связано с серьезными заболеваниями, можно пройти короткий курс лечения ацетилсалициловой кислотой. Врачи рекомендуют употреблять большое количество овощей, фруктов, ягод, рыбий жир, а также в небольших количествах красное вино.
Тромбоцитами называют самые мелкие форменные элементы крови. Они не считаются полноценными клетками. Тельца необходимы для регуляции сосудистого тонуса и остановки мелких кровотечений. Они постоянно вырабатываются и гибнут в организме. Нормы их содержания в крови достаточно широки, однако число разрушенных и образовавшихся тромбоцитов должно быть примерно равным и стабильным. Отклонения в показателях могут указывать на самостоятельную патологию крови или заболевания внутренних органов. Недостаток телец обозначается лабораторным термином тромбоцитопения.
p, blockquote 63,0,0,0,0 —> p, blockquote 64,0,0,0,1 —>
Помимо снижения уровня тромбоцитов, возможно превышение нормы. Состояние называется тромбоцитозом. Увеличение количества кровяных пластинок резко повышает вероятность тромбообразования, а, следовательно, инсультов и инфарктов. Зная симптомы и причины патологического состояния, а также методы коррекции уровня тромбоцитов, можно избежать подобных осложнений — подробнее об этом читайте здесь.
источник
Вряд ли найдется кто-то, кто еще ни разу не сдавал кровь из пальца на анализы. Общий анализ крови берут практически при любом заболевании. Так в чем же его диагностическая ценность и какие диагнозы он может подсказать? Разбираем по-порядку.
Основные показатели, на которые врач обращает внимание при расшифровке общего анализа крови — это гемоглобин и эритроциты, СОЭ, лейкоциты и лейкоцитарная формула. Остальные скорее являются вспомогательными.
Чаще всего общий анализ крови назначают, чтобы понять, есть ли в организме воспаление и признаки инфекции, и если да, то какого происхождения — вирусного, бактериального или другого.
Также общий анализ крови может помочь установить анемию — малокровие. И если в крови есть ее признаки — назначают дополнительные анализы, чтобы установить причины.
Еще общий анализ крови назначают, если есть подозрение на онкологический процесс, когда есть ряд настораживающих симптомов и нужны зацепки. В этом случае кровь может косвенно подсказать, в каком направлении двигаться дальше.
Другие показания обычно еще реже.
Сейчас на бланках с результатом анализов в основном используют англ. аббревиатуры. Давайте пройдемся по основным показателям и разберем, что они значат.
Это более детальная информация о тех самых WBC из предыдущего блока.
Лейкоциты в крови очень разные. Все они в целом отвечают за иммунитет, но каждый отдельный вид за разные направления в иммунной системе: за борьбу с бактериями, вирусами, паразитами, неспецифическими чужеродными частицами. Поэтому врач всегда смотрит сначала на общий показатель лейкоцитов из перечня выше, а затем на лейкоцитарную формулу, чтобы понять, а какое звено иммунитета нарушено.
Обратите внимание, что эти показатели обычно идут в двух измерениях: абсолютных (абс.) и относительных (%).
Абсолютные показывают, сколько штук клеток попало в поле зрения, а относительные — сколько эти клетки составляют от общего числа лейкоцитов. Это может оказаться важной деталью — например, в абсолютных цифрах лимфоциты вроде как в пределах нормы, но на фоне общего снижения всех лейкоцитов — их относительное количество сильно выше нормы. Итак, лейкоцитарная формула.
А теперь пройдемся по каждому из этих показателей и разберем, что они значат.
Гемоглобин — это белок, который переносит по организму кислород и доставляет его в нужные ткани. Если его не хватает — клетки начинают голодать и развивается целая цепочка симптомов: слабость, утомляемость, головокружение, выпадение волос и ломкость ногтей, заеды в уголках губ и другие. Это симптомы анемии.
В молекулу гемоглобина входит железо, а еще в его формировании большую роль играют витамин В12 и фолиевая кислота. Если их не хватает — в организме нарушается синтез гемоглобина и развивается анемия.
Есть еще наследственные формы анемии, но они случаются гораздо реже и заслуживают отдельного разбора.
В норме гемоглобин составляет 120−160 г/л для женщин и 130-170 г/л для мужчин. Нужно понимать, что в каждом конкретном случае нормы зависят от лаборатирии. Поэтому смотреть нужно на референсные значения той лаборатории, в которой вы сдавали анализ.
Повышенные цифры гемоглобина чаще всего случаются из-за сгущения крови, если человек излишне потеет во время жары, или принимает мочегонные. Еще повышенным гемоглобин может быть у скалолазов и людей, которые часто бывают в горах — это компенсаторная реакция на недостаток кислорода. Еще гемоглобин может повышаться из-за заболеваний дыхательной системы — когда легкие плохо работают и организму все время не хватает кислорода. В каждом конкретном случае нужно разбираться отдельно.
Снижение гемоглобина — признак анемии. Следующим шагом нужно разбираться какой.
Эритроциты — это красные клетки крови, которые транспортируют гемоглобин и отвечают за обменные процессы тканей и органов. Именно гемоглобин, а точнее — его железо, красит эти клетки в красный.
Нормы для мужчин — 4,2-5,6*10*9/литр. Для женщин — 4-5*10*9/литр. Которые опять-таки зависят от лаборатории.
Повышаться эритроциты могут из-за потери жидкости с потом, рвотой, поносом, когда сгущается кровь. Еще есть заболевание под названием эритремия — редкое заболевание костного мозга, когда вырабатывается слишком много эритроцитов.
Снижении показателей обычно является признаком анемии, чаще железодефицитной, реже — другой.
Норма — 80-95 для мужчин и 80-100 для женщин.
Объем эритроцитов уменьшается при железодефицитной анемии. А повышается — при В12 дефицитной, при гепатитах, снижении функции щитовидной железы.
Повышается этот показатель редко, а вот снижение — признак анемии или снижения функции щитовидной железы.
Повышение значений почти всегда свидетельствует об аппаратной ошибке, а снижение – о железодефицитной анемии.
Это процентное соотношение форменных элементов крови к ее общему объему. Показатель помогает врачу дифференцировать, с чем связана анемия: потерей эритроцитов, что говорит о заболевании, или с избыточным разжижением крови.
Это элементы крови, ответственные за формирование тромботического сгустка при кровотечениях. Превышение нормальных значений может свидетельствовать о физическом перенапряжении, анемии, воспалительных процессах, а может говорить о более серьезных проблемах в организме, среди которых онкологические заболевания и болезни крови.
Снижение уровня тромбоцитов в последние годы часто свидетельствует о постоянном приеме антиагрегантов (например, ацетилсалициловой кислоты) с целью профилактики инфаркта миокарда и ишемического инсульта головного мозга.
А значительное их снижение может быть признаком гематологических заболеваний крови, вплоть до лейкозов. У молодых людей — признаками тромбоцитопенической пурпуры и других заболеваний крови. Так же может появляться на фоне приема противоопухолевых и цитостатических препаратов, гипофункции щитовидной железы.
Это основные защитники нашего организма, представители клеточного звена иммунитета. Повышение общего количества лейкоцитов чаще всего свидетельствует о наличии воспалительного процесса, преимущественно бактериальной природы. Также может оказаться признаком так называемого физиологического лейкоцитоза (под воздействием боли, холода, физической нагрузки, стресса, во время менструации, загара).
Нормы у мужчин и женщин обычно колеблются от 4,5 до 11,0*10*9/литр.
Снижение лейкоцитов – признак подавления иммунитета. Причиной чаще всего являются перенесенные вирусные инфекции, прием некоторых лекарств (в том числе нестероидных противовоспалительных и сульфаниламидов), похудение. Гораздо реже — иммунодефициты и лейкозы.
Самый большой пул лейкоцитов, составляющий от 50 до 75% всей лейкоцитарной популяции. Это основное звено клеточного иммунитета. Сами нейтрофилы делятся на палочкоядерные (юные формы) и сегментоядерные (зрелые). Повышение уровня нейтрофилов за счёт юных форм называют сдвигом лейкоцитарной формулы влево и характерно для острой бактериальной инфекции. Снижение — может быть признаком вирусной инфекции, а значительное снижение — признаком заболеваний крови.
Второй после нейтрофилов пул лейкоцитов. Принято считать, что во время острой бактериальной инфекции число лимфоцитов снижается, а при вирусной инфекции и после неё – повышается.
Значительное снижение лимфоцитов может наблюдаться при ВИЧ-инфекции, при лейкозах, иммунодефицитах. Но это случается крайне редко и как правило сопровождается выраженными симптомами.
Редкие представители лейкоцитов. Повышение их количества встречается при аллергических реакциях, в том числе лекарственной аллергии, также является характерным признаком глистной инвазии.
Самая малочисленная популяция лейкоцитов. Их повышение может говорить об аллергии, паразитарном заболевании, хронических инфекциях, воспалительных и онкологических заболеваниях. Иногда временное повышение базофилов не удается объяснить.
Самые крупные представители лейкоцитов. Это макрофаги, пожирающие бактерии. Повышение значений чаще всего говорит о наличии инфекции — бактериальной, вирусной, грибковой, протозойной. А также о периоде восстановления после них и о специфических инфекциях — сифилисе, туберкулезе. Кроме того может быть признаком системных заболеваниях — ревматоидный артрит и другие.
Если набрать кровь в пробирку и оставить на какое-то время — клетки крови начнут падать в осадок. Если через час взять линейку и замерить, сколько миллиметров эритроцитов выпало в осадок — получим скорость оседания эритроцитов.
В норме она составляет от 0 до 15 мм в час у мужчин, и от 0 до 20 мм у женщин.
Может повышаться, если эритроциты чем-то отягощены — например белками, которые активно участвуют в иммунном ответе: в случае воспаления, аллергической реакции, аутоимунных заболеваний — ревматоидный артрит, системная красная волчанка и другие. Может повышаться при онкологических заболеваниях. Бывает и физиологическое повышение, объясняемое беременностью, менструацией или пожилым возрастом.
В любом случае — высокий СОЭ всегда требует дополнительного обследования. Хоть и является неспецифическим показателем и может одновременно говорить о многом, но мало о чем конкретно.
В любом случае по общему анализу крови практически невозможно поставить точный диагноз, поэтому этот анализ является лишь первым шагом в диагностике и некоторым маячком, чтобы понимать, куда идти дальше. Не пытайтесь найти в своем анализе признаки рака или ВИЧ — скорее всего их там нет. Но если вы заметили любые изменения в анализе крови — не откладывайте визит к врачу. Он оценит ваши симптомы, соберет анамнез и расскажет, что делать с этим анализом дальше.
Мы заметили, что в комментариях очень много вопросов по расшифровке анализов, на которые мы не успеваем отвечать. Кроме того, чтобы дать хорошие рекомендации — важно задать уточняющие вопросы, чтобы узнать ваши симптомы. У нас в сервисе очень хорошие терапевты, которые могут помочь с расшифровкой анализов и ответить на любые ваши вопросы. Для консультации переходите по ссылке.
источник
Автор: Content · Опубликовано 13.12.2014 · Обновлено 17.10.2018
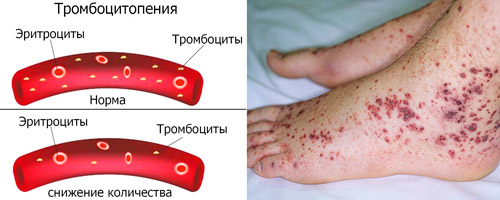
В норме количество клеток, отвечающих за свёртывание крови (тромбоцитов) должно быть в пределах 150000–400000 штук на миллилитр. Не всегда содержание тромбоцитов находится в этих пределах. В зависимости от различных факторов в анализе могут наблюдаться низкие тромбоциты или, наоборот, их избыток. В медицине такие явления получили названия тромбоцитопения и тромбоцитоз, соответственно. Состояния организма,в которых тромбоциты понижены, рассмотрим ниже в этой статье.
Очень низкое количество в крови тромбоцитов может быть вызвано различными факторами.
- Герпес. Симптомы такого заболевания появляются на губах, области вокруг носа, на поверхности гениталий;
- Гепатит. Все разновидности заболевания влияют на печень, увеличивают её размер и сопровождаются воспалением этого органа человека;
- Простуда. Все болезни типа ОРВИ, ОРЗ, тонзиллита, ларингита, гриппа и других заболеваний, вызванных попаданием в организм человека инфекции, вирусов или бактерии;
- Мононуклеоз. Может передаваться через слюну и другие физиологические жидкости человека, вызывается вирусом;
- ВИЧ и СПИД. Заболевание, характеризующееся вирусным поражением иммунной системы человека. Лечение иммунодефицита неэффективно;
- Волчанка и другие аутоиммунные заболевания. Организм начинает борьбу со своими клетками, принимая их за патогены;
- Болезнь Гоше. Врождённая патология, оказывающая влияние на нормальную деятельность различных систем и органов человека: лёгкие, селезёнку, почки, печень и мозг. Вызывает снижение активности глюкоцереброзидазы, симптомы могут проявляться в деформации костей;
- Заболевание раком крови или онкологии другого органа;
- Лекарственные препараты (Гепарин, Аспирин), способствующие разжижению крови;
- Продукты, разжижающие кровь (имбирь, лимон, вишни, чеснок, лук и другие).
Иногда тромбоциты понижены в крови в период беременности у женщины, при авитаминозе, увеличении селезёнки, интоксикации организма человека алкоголем или тяжёлыми металлами. Причины могут быть различными, поэтому лечение необходимо назначать только после выявления происхождения болезни.
Очень яркие признаки и симптомы тромбоцитопению не сопровождают. Заподозрить состояние, при котором тромбоциты понижены, можно по ряду проявлений:
- Обильные менструации. Очень сильные ежемесячные кровотечения могут свидетельствовать о нескольких отклонениях от нормы, одним из которых является уменьшенное содержание тромбоцитов в крови. Гинеколог выяснит причины такого состояния и назначит лечение;
- Гематомы. Синяки появляются при очень маленьком давлении и порой невозможно вспомнить, что стало причиной их появления на теле;
- Частые кровотечения из носа;
- Сильное кровотечение при повреждении мягких тканей. Иногда обычный порез может представлять угрозу для жизни человека, при состоянии, когда в крови тромбоциты ниже нормы.
Все признаки заболевания проявляются в виде нарушений остановки кровотечений. Тромбоциты, если их мало в крови, перестают выполнять свою функцию «закупорки» повреждений сосудов.
Если количество тромбоцитов в организме постоянно снижается, то возможно возникновение угрожающих жизни человека состояний:
- Кровотечений, которые невозможно остановить;
- Инсульта – кровоизлияния в сосудах головного мозга.
Тромбоциты – важные клетки нашего организма. Если вы заметили у себя признаки, указывающие на снижение таких клеток, то необходимо сдать и расшифровать анализ крови в обычной поликлинике. Если результат расшифровки покажет пониженное содержание тромбоцитов, то необходимо принять меры, чтобы его нормализовать.
Все люди входят в группу риска по пониженному содержанию тромбоцитов. Почему? Потому что никто не застрахован от заражения инфекцией, будь то респираторное или любое другое заболевание. Можно ли понизить вероятность возникновения такого заболевания? Да, это возможно. Для этого необходимо укрепить иммунитет в целом. Можно прибегнуть к закаливающим процедурам, умеренным физическим нагрузкам, правильному сбалансированному питанию и другим способам.
Лечение недостатка тромбоцитов не осуществляется медицинскими препаратами ввиду отсутствия таковых. И все же можно исправить ситуацию в сторону увеличения их количества.
Диета должна содержать продукты, богатые витаминами и микроэлементами. Необходимо включить фрукты и овощи, содержащие ретинол (витамин А) и аскорбиновую кислоту (витамин С): шпинат, шиповник, рыбий жир, болгарский перец, морковь, картофель, петрушку, миндальные орехи.
Повышению уровня тромбоцитов будут способствовать продукты, содержащие железо: свёкла, мясо, гречневая крупа, яблоки. Исключить нужно соления, маринованные продукты, копчёности, острые приправы.
Если понижены тромбоциты, то необходимо полностью исключить употребление спирт содержащих продуктов и напитков, отказаться от курения. Если вы будете продолжать совершать такие действия, то уровень таких клеток понизится еще больше и возникнет опасность получения инсульта.
Для дополнительного стимулирования активации иммунитета можно принимать настойку эхинацеи (препарат Иммунал или аналог), витаминные комплексы (хороши составы, содержащие и микроэлементы). Для профилактики и лечения герпеса применяется Панавир. Лечение при помощи других средств лучше согласовать с лечащим врачом.
Крапива
Лечение проводится соком и настоем на основе крапивы.
Настойки на спирту или водке применять нельзя.
Рецепт 1. Для приготовления состава необходимо взять чайную ложку сока крапивы и смешать её с 50 мл воды или молока. Употреблять до каждого приёма пищи.
Рецепт 2. Взять 10 г сухих крапивных листьев, добавить стакан кипятка. Смесь варить 3 минуты на слабом огне. После этого влить в термос состав и выдержать 30 минут. Употреблять до каждого приёма еды по половине стакана.
Лечение кунжутным маслом необходимо проводить длительное время (за весь курс необходимо выпить не меньше 2 литров). Употребляют по большой ложке масла перед едой за 30 минут.
Шиповник, крапива, ромашка
Смешать эти ингредиенты в пропорции 3:2:1, измельчить блендером или в кофемолке. Полученную смесь залить крутым кипятком (1 литром) и настоять в термосе в течение часа. После 60 минут процедить, добавить сок половины лимона и столовую ложку цветочного мёда. Лечение проводится в течение суток 3 раза перед едой за 30 минут по стакану.
Если анализ крови выявил изменение количества тромбоцитов в сторону их уменьшения – это тревожный фактор. Определив причину: заболевание, вызвавшее уменьшение количества тромбоцитов или другой фактор, можно начать соответствующее лечение. Для этого нужно обратиться к врачу. Только специалист с медицинским образованием может назначить грамотное лечение.
источник
В физиологических условиях в крови циркулирует от 150000 до 300000 тромбоцитов на каждый миллилитр периферической крови. Поэтому, когда их количество падает ниже значения в 150 000 на миллилитр, то говорят о низком уровне тромбоцитов. Это состояние в медицине известно также как тромбоцитопения.
Тромбоциты – это энуклеированные клетки крови, которые вырабатываются в костном мозге путем дифференциации стволовых клеток.
Задача тромбоцитов – участие в процессе свертывания крови. При наличии кровотечения или повреждении сосуда, тромбоциты собираются вместе, образуя своего рода пробку, которая закупоривает повреждение и, одновременно, выделяют вещества, которые способствуют коагуляции.
По этой причине малое количество тромбоцитов сопровождается кровотечениями и постоянными синяками. Отметим, что кровотечения становятся частыми только в случае, если количество тромбоцитов меньше, чем 20000-30000 клеток на миллилитр крови. И становятся постоянными, если тромбоцитов меньше 10000 единиц на миллилитр. В этих ситуациях кровотечение появляется даже без травмы.
На основе этих заключений выделяют несколько степеней тромбоцитопении:
- Мягкая. Если количество тромбоцитов на миллилитр от 100000 до 150000.
- Средняя. Если между 50000 и 100000.
- Тяжелая. Если значение тромбоцитов находится в промежутке между 10000 и 50000.
- Терапевтическая, требующая немедленного переливания крови. Если меньше 10000.
Различные типы тромбоцитопении классифицируют в зависимости от причины возникновения, и выделяют, таким образом, 5 групп:
Тромбоцитопения из-за отсутствия производства мегакариоцит. К этому типу относятся все тромбоцитопении, развившиеся вследствие плохого производства мегакариоцитов, то есть клеток, из которых образуются тромбоциты. Эта группа тромбоцитопений во всех случая связана с анемией и / или лейкопенией, лейкоцитозом (увеличение числа лимфоцитов).
Самые распространенные патологии, которые определяют этот тип тромбоцитопении:
- Опухоли костного мозга. Такие как острый миелобластный лейкоз, острый лимфобластный лейкоз, множественная миелома.
- Инфильтрация опухоли мозга. Лимфома и карцинома.
- Аплазия костного мозга. Нарушение производства стволовых клеток, вызванного функциональным истощением костного мозга. Нарушение может касаться не только мегакариоцитов, но и всех других клеточных линий. Может обуславливаться врожденными заболевания, такими как анемия Фанкони или приобретенными вирусными инфекциями, такими как мононуклеоз, ветряная оспа, краснуха, а также бактериальными, или в результате действия химических агентов, таких как спирт или эстроген, или физических агентов, таких как ионизирующее излучение.
Дефицитная тромбоцитопения. Костный мозг производит физиологически достаточное количество мегакариоцитов, но они образуют недостаточное количество тромбоцитов. Характеризуется нормальным или даже повышенным уровнем мегакариоцитов, средняя продолжительность жизни тромбоцитов 10 дней. Все тромбоцитопении этой группы сопровождаются анемией и/или лейкопенией.
Причины, которые определяют эти тромбоцитопении:
- Дефицит витамина В12 и фолиевой кислоты. Дефицит витамина В12 и фолиевой кислоты определяют синтез измененной ДНК тканей с высокой скоростью пролиферации, таких как костный мозг.
- Наследственная тромбоцитопения. Её вызывают генетические мутации, которые передаются доминантным или рецессивным путем. В первом случае, достаточно унаследовать только один из мутировавших генов для развития болезни. Во втором необходимо получить ген от обоих родителей. Не всегда врожденный дефект проявляется с первых лет жизни, но он обязательно себя проявит с возрастом.
Тромбоцитопения из-за ускоренного разрушения тромбоцитов. В таком случае обнаруживается повышенный уровень мегакариоцитов, но средняя продолжительность жизни тромбоцитов значительно снижается ниже физиологических 10 дней, замена тромбоцитов ускоряется, но иногда остается нормальной или сниженной. Этот тип тромбоцитопении возникает, как правило, без каких-либо других клинических проявлений.
Возможные причины включают в себя:
- Иммунная тромбоцитопеническая пурпура. Приобретенное аутоиммунное заболевание, характеризуется нехваткой тромбоцитов из-за их уничтожения в костном мозге. Причина неизвестна.
- Синдром Бернара-Сулье. Набор генетических заболеваний, связанных с нарушениями рецептор фактора фон Виллебранда. Этот фактор связывается с мембраной тромбоцитов и позволяет им прикрепляться к ткани поврежденных сосудов.
Тромбоцитопения от чрезмерного использования тромбоцитов. Количество мегакариоцитов в норме, средняя продолжительность жизни тромбоцитов менее или около десяти дней и ускоренный синтез тромбоцитов. Сопровождается анемией, аномальными физиологическими процессами остановки кровотечения (гемостаза), проблемами с почками.
- Тромботическая тромбоцитопеническая пурпура. Неожиданно формируются небольшие сгустки (тромбы) во всех кровеносных сосудах тела, для чего расходуется большое количество тромбоцитов, что приводит к их дефициту. Причины неизвестны.
- Рассеянное внутрисосудистое свертывание. Серьёзное заболевание, при котором в сосудах формируется большое количество тромбов. Это обуславливается активацией тканевого фактора свертывания крови.
- Гемоуремический синдром. Совокупность симптомов, которые влияют на кровь и почки, и характеризуется одновременным наличием гемолитической анемии (низкий гемоглобин из-за чрезмерного разрушения эритроцитов); тромбоцитопении и острой почечной недостаточности (нарушение функции почек с повышением мочевины в крови и креатинина). Может быть вызвано бактериальной инфекцией и некоторыми видами лекарственной терапии, такими как химиотерапия и, в частности, использованием митомицина. Также часто отмечается у беременных женщин, после беременности и у новорожденных.
Тромбоцитопения с захватом тромбоцитов из кровотока. Характеризуется нормальным уровнем мегакариоцитов или увеличенным, средней продолжительностью жизни тромбоцитов, нормальной скоростью замены. При тромбоцитопении этого класса одновременно обнаруживают наличие анемии, проблем гемостаза, почечной недостаточности, неврологических проблем.
Наиболее распространенными причинами являются:
- Спленомегалия. Увеличение селезенки в результате различных заболеваний. Увеличение приводит к поглощению тромбоцитов из кровотока. Причин спленомегалии много: инфекции (гепатит, мононуклеоз, бруцеллез, туберкулез, сифилис, малярия и др.); анемии (талассемия, серповидно-клеточная анемия и др.); болезни накопления (совокупность заболеваний, характеризующихся накоплением в клетках продуктов обмена); рак крови (лимфома, лейкемии и др) и ряда других причин.
Часто заболевание присутствует в легкой или средней форме, или совершенно бессимптомно. Когда симптомы присутствуют, их можно обобщить так:
- Пурпура. Пятна цвета киновари различного размера, разбросанные случайным образом по коже. Размер, как я сказал, изменчив, но больше 3 мм, в противном случае их можно назвать петехией.
- Кровь из носа.
- Гематомы.
- Кровотечения. Могут быть локализованы в различных частях тела: десны, мочевыводящие пути, желудочно-кишечный тракт. Очень редко, к счастью, могут наблюдаться кровоизлияния головного мозга.
- Выпот в суставах.
У всех пациентов с аномальными кровотечениями и кровоподтеками проводит анализ уровня тромбоцитов и общий анализ крови.
Часто, при отсутствии симптомов, тромбоцитопению обнаруживают случайно, выполняя анализы крови по другим причинам. Поскольку, как мы видели, тромбоцитопения может быть следствием большого количества заболеваний, необходим точный диагноз, что важно для последующего правильного лечения.
Некоторые симптомы могут помочь определить причину тромбоцитопении, например, повышенная температура указывает на инфекционную этиологию, увеличение размеров селезенки – на тромбоцитопению из-за спленомегалии; наличие мочевины и креатинина в моче указывает на снижение функции почек, но в любом случае для правильной диагностики, в дополнение к вышеупомянутому анализу крови, часто требуются дополнительные обследования, такие как:
- Полный анализ крови. В частности, общий анализ крови с оценкой уровней лейкоцитов, эритроцитов и тромбоцитов; определения: MCV (объем эритроцитов 9), MCH (среднее содержание гемоглобина), MCHC (средняя концентрация гемоглобина в эритроцитах), RDW (однородность объема эритроцитов).
- Биопсия костного мозга/обследование аспирата костного мозга. Осуществляется забор образца костного мозга из гребня подвздошной кости с помощью тонкой иглы и шприца. Часть полученного образца используется для изучения под микроскопом с целью определения состояния клеток. На остальной части образца могут осуществляться исследования для выявления вирусных инфекций, тест хромосом, и т.д.
- УЗИ селезенки.
- Крайне важное значение для правильного диагноза оказывает изучении истории болезни пациента или истории болезней семьи.
Лучшее и окончательное лечение болезни состоит в выявлении её причины. С учетом большого количества заболеваний, которые могут стать причиной, список всех возможных методов лечения немыслимым. Из препаратов обычно используют кортизон и иммунодепрессанты. Если не удается окончательно искоренить патологию, которая определяет низкие тромбоциты, то просто держат её под контролем и контролируют симптомы.
При обильных кровотечениях возможно введение концентрата тромбоцитов.
В случаях, когда анализ крови показывает уровень тромбоцитов менее 10.000 клеток на миллилитр крови, необходимо немедленное переливание.
В случае спленомегалии может потребоваться хирургическая спленэктомия, то есть удаление органа.
Существует тромбоцитопения типичная для беременности, которую связывают с токсикозом беременных или преэклампсией (высокое кровяное давление, задержка жидкости и отеки, белок в моче), которая идет под названием синдром HELLP (H=hemolysis, E=elevated, L=liver enzimes, L=low, P=platelets). В некоторых случаях HELLP синдром в сочетании с преэклампсией дает такие проблемы, что беременной женщине требуется госпитализация.
В случае беременной женщины, которая страдает от тромбоцитопении, требуется оценка состояния командой из гематолога, гинеколога и, возможно, иммунолога. В случае, если тромбоциты матери оказываются ниже уровня 50 000 клеток на миллилитр крови, необходимо кесарево сечение, что предотвращает любой риск кровотечения.
Невозможно составить диету, что компенсировать низкий уровень тромбоцитов, потому что невозможно учесть всех многочисленных причины тромбоцитопении, некоторые из которых никоим образом несвязанны с питанием.
Однако, как и практически при всех необычных результатах анализов крови, пациента интересует, что лучше есть и какие продукты выбирать. В этом случае можно дать только общий совет – следовать хорошо сбалансированной диете, в которой предпочтение отдается сложным сахарам (крупы), бобовым, постному мясу, рыбе, растительным жирам, полиненасыщенным жирным кислотам (оливковое масло). Конечно, необходимо ограничить потребление алкоголя и одурманивающих веществ, таких как кофе или чай.
источник