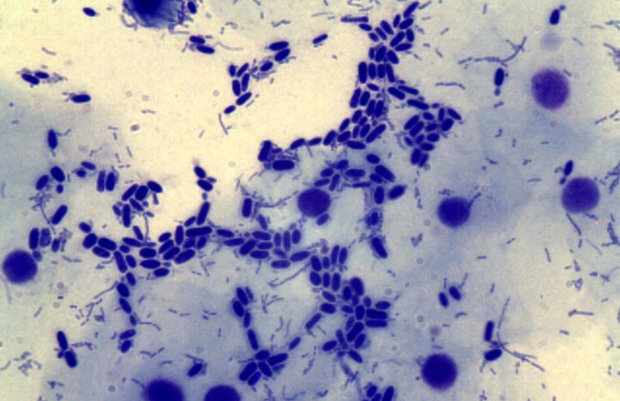
Лейкоциты (белые иммунные клетки крови) — это кровяные элементы иммунной системы. Их задача — обеспечение защиты организма и борьба со всевозможными вредоносными микроорганизмами, бактериями, микробами, вирусами.
Они формируются в пространстве костного мозга и лимфатических узлах, но могут свободно передвигаться через стенки сосудов и перемещаются в места, где появляется потенциальная опасность. Проявляют антитоксическое и антимикробное действие.
Почему в гинекологическом мазке у женщин может быть много лейкоцитов — основные причины и особенности лечения расскажем вам далее!
Процесс уничтожения лейкоцитами чужеродных и опасных элементов называют фагоцитозом. Они захватывают и поглощают «врагов», затем погибают сами.
Что такое лейкоциты в мазке у женщин?
Основные их функции:
- Выработка антител для борьбы с внешними и внутренними «врагами».
- Нормализация обменных процессов и снабжение тканей необходимыми ферментами и веществами.
- Очищение организма — ликвидация болезнетворных микроорганизмов и погибших клеток лейкоцитов.
Увеличение лейкоцитов в мазке у женщин — признак воспалительного процесса в организме.
Выяснить их уровень можно путем сдачи анализов:
- мазок на флору;
- анализ крови;
- анализ мочи.
Женщинам чаще всего назначается сдача мазка на флору.
Такое исследование позволяет выявить заболевания мочевыделительной канала, почек или мочевого пузыря; распознать воспалительный процесс в урогенитальной области.
Материал для исследования берется:
- со стенки влагалища;
- со слизистой поверхности шейки матки;
- со слизистой мочеиспускательного канала.
Нормальные показатели уровня иммунных клеток в мазке:
- из влагалища — не более 10;
- из мочеиспускательного канала — не более 5;
- из маточной шейки — не более 15.
Таблица нормы лейкоцитов в мазке у женщин и другие показатели анализа:
Во время исследования необходимо учитывать особенности:
- Число белых кровяных клеток (лейкоцитов) увеличивается после полового контакта; повышенные показатели держатся в течение 24 часов после акта.
- Повышенный уровень наблюдается во время установки внутриматочной противозачаточной спирали.
- Микротравмы стенок влагалища также увеличивают показатели.
Основными причинами повышения количества лейкоцитов в мазке у женщин являются:
- Половые инфекции, передающиеся непосредственно во время половых актов (ИППП):
- Гонорея.
- Хламидиоз.
- Уреаплазма.
- Сифилис.
- Трихомониаз.
- Микоплазма.
- Папилломавирусы.
- ВИЧ.
- Кандидоз.
- Цитомегаловирус.
- Актиномицеты.
- Генитальный герпес.
Бактериальный вагиноз. Такое заболевание более известно, как дисбактериоз влагалища. Возникает, когда увеличивается число патогенных микроорганизмов в вагинальной флоре.
Предпосылки к развитию заболевания — гормональные нарушения, снижения местного иммунитета или использование вагинальных свеч.
Повышенное содержание белых иммунных клеток в мазке указывает на наличие следующих заболеваний:
- Кольпит — воспалительный процесс слизистых тканей влагалища.
- Цервицит – воспалительный процесс цервикального канала.
- Эндометрит – воспалительный процесс слизистой поверхности матки.
- Аднексит – воспалительный процесс яичников и маточных труб.
- Уретрит – воспалительный процесс мочеиспускательного канала.
- Дисбактериоз кишечника или влагалища.
- Онкология органов половой системы.
Признаки, указывающие на повышение уровня лейкоцитов и развитие воспалительного процесса мочевыделительной системы:
- болезненный характер мочеиспускания;
- появление ложных позывов к мочеиспусканию;
- выделения необычной природы;
- резкий запах выделений из половых органов;
- ощущение жжения и зуда внутри половых органов;
- сбой цикла менструации;
- проблемы с зачатием;
- неприятные ощущения при половом контакте.
Воспалительный процесс может протекать без ярко выраженной симптоматики. Важно прислушиваться к малейшим отклонениям.
Выясните, какой должна быть норма СОЭ в крови у женщин! Изучите таблицу показателей у дам разного возраста.
О причинах высокого билирубина в крови у женщин, и о каких заболеваниях может идти речь при повышенных показателях, узнаете в данном тексте.
Что делать, если уровень тромбоцитов у женщин ниже нормы? О функциях этих клеток, особенностях лечения отклонений расскажем тут.
Во время беременности мазок на флору сдается обязательно, как при постановке на учет, так и до родов.
Показатели в пределах допустимой нормы — 10-20 единиц в поле наблюдения. А повышенное количество указывает на развитие воспаления.
Часто во время беременности обостряются многие заболевания, которые никак не проявляли своего присутствия до зачатия.
Происходит изменение гормонального фона, снижается иммунная защита, часто у беременных возникает молочница или кандидоз. При выявлении повышенного уровня белых кровяных клеток необходимо пройти обследование для установления точной причины воспалительного или инфекционного процесса.
Причинами повышенных лейкоцитов в мазке у женщин могут оказаться:
- Заболевания, предающиеся половым путем (уреаплазмоз, сифилис, гонорея и другие).
- Молочница.
- Вагиноз.
- Кольпит.
Врачи часто назначают препарат для укрепления местного иммунитета:
Для лечения вагиноза прописывают:
Лейкоциты мгновенно реагируют на малейшие отклонения или изменения в работе организма. Поэтому часто их уровень повышается по физиологическим причинам. К ним относится и послеродовой период.
Во время родов женщина теряет много крови.
Для предотвращения осложнений иммунные белые клетки заранее подготавливаются к такой ситуации и скапливаются в большом количестве в области матки.
С этим связано увеличение числа их показателей в мазке после родов.
Их количество увеличивается во время начала родоразрешения и в восстановительный период. Показатели нормализуются через 4-5 дней после родов.
В таких случаях необходимо сразу обратиться к врачу.
Хроническое и частое повышение уровня лейкоцитов в организме может привести к серьезным осложнениям.
Возможные риски:
- Наступление бесплодия.
- Внематочная беременность.
- Появление эрозии.
- Проявление мастопатии.
- Отклонения в работе мочевого пузыря или почек.
- Нарушение работы яичников.
- Образование спаек и миом.
При выявлении повышенного уровня лейкоцитов в мазке необходимо обратиться к врачу:
- Гинекологу.
- Дерматовенерологу.
- Инфекционисту.
Чаще всего назначаются следующие виды диагностических процедур:
- посев на флору;
- мазок на флору;
- ИФА (иммуноферментный анализ);
- анализ на антитела в крови;
- биопсия;
- ПЦР (полимеразная цепная реакция);
- ОАК (общий анализ крови);
- ОАМ (общий анализ мочи);
- УЗИ брюшной полости.
Узнайте у нас на вебсайте, какой должна быть норма гормона пролактина у женщин! За что он отвечает, и почему его уровень может колебаться?
В каких случаях у женщин может быть повышен андростендион: о последствиях высокого содержания этого гормона расскажем в нашем специальном обзоре.
О чем говорит повышенный уровень ТТГ у женщин, и в каких случаях необходимо обратиться к эндокринологу, читайте вот здесь: https://beautyladi.ru/u-zhenshhin-povyshennyj-ttg/.
Как уже отмечалось, повышение количества белых иммунных клеток может произойти из-за воспалительного или инфекционного заболевания. Лечение, проводимое при воспалении или инфекции, имеет разноплановый характер.
Лечение воспалительного процесса проводится по следующей схеме:
- Применение антисептических средств. Проводится регулярное промывание влагалища антисептиками «Мирамистином», «Хлоргексидином», «Калия перманганатом».
- Используются антибактериальные препараты. Назначаются «Генферон», «Пимафуцин», «Тержинан», «Виферон».
- Для лечения кандидоза — «Флуконазол» и «Флюкостат».
Лечение инфекционного процесса проводится по следующей схеме:
- Внутривенное применение антибактериальных средств: «Орнидазол», «Метронидазол» и «Ципринол».
- Назначение препаратов для профилактики дисбактериоза влагалища: «Бифидумбактерин», «Лактовит» и «Лактофильтрум».
Народные методы предполагают использование домашних отваров трав для спринцевания и приема внутрь.
Их можно приготовить по следующим рецептам:
- Залить одну десертную ложку сухой травы ромашки (можно заменить крапивой, календулой, зверобоем) стаканам кипяченой воды. Довести на слабом огне до кипения, снять с огня, настаивать полчаса. Процедить. Использовать для спринцевания влагалища.
- Можно проводить спринцевание содой. Для приготовления раствора используется половина маленькой ложки пищевой соды. Ее разводят стаканом теплом воды.
Полезен отвар зверобоя для приема внутрь. Одну десертную ложку травы заливают стаканом воды, кипятят четверть часа. Процеживают, принимают трижды в течение дня по 1/4 стакана.
Во время лечения воспалительного процесса в области малого таза необходимо соблюдать осторожность:
- Запрещено использовать антибиотики без назначения врача.
- Нельзя использовать антибактериальные препараты во время беременности.
- Нельзя лечить инфекционный процесс противовоспалительными препаратами.
- Запрещено подмываться холодной водой.
- Нужно заменить тампоны обычными прокладками.
- Запрещено использовать средства для спринцевания на спиртовой основе.
- Нельзя допускать переохлаждения организма.
Узнайте об анализах в гинекологии: расшифровка мазка на флору у женщин, норма содержания лейкоцитов, по каким причинам возможно повышенное их содержание, расскажет специалист в этом видео:
Такой показатель — признак неполадок в работе внутренних органов и систем, указывает на развитие инфекции или воспаления.
Самолечением заниматься запрещено. При обнаружении любых отклонений в результатах анализа нужно обратиться к врачу.
источник
Среди множества методик диагностики, выявление в анализе мазка лейкоцитов занимает ведущую позицию в выявлении у женских гинекологических патологий. Это вполне обычная процедура, хорошо известная многим женщинам, которые контролируют свое интимное здоровье. Определенные нормы лейкоцитов в организме заложены самой природой, и в составе различной микрофлоры они присутствуют во влагалище любой женщины.
Лейкоцитарные клетки выполняют важную функцию – являясь, по сути, природным защитным барьером от проникновения в организм патогенных микроорганизмов. Повышение уровня лейкоцитов, к примеру, в крови или мазках говорит о развитии патологических процессов – это значит, что количество клеток стремительно увеличивается, чтобы справиться с «вредоносным пришельцем».
Понятно, конечно, что все патологические состояния определить одним анализом мазка невозможно, но кроме белых кровяных телец, он помогает выявить в структурной среде влагалища присутствие патогенных микроорганизмов, клеток эпителия, форменных элементов и иных включений. Наличие такой дополнительной информации позволяет заподозрить развитие определенных патологий и определиться в направлении более углубленных и информативных методов диагностики.
Информативная значимость анализа обусловлена возможностью выявления воспалительных и инфекционных гинекологических заболеваний, и определения их клинической выраженности.
Пробы биоматериала на анализ берутся с различных тканей – слизистой влагалища, уретрального и цервикального (шейка матки) каналов Даже при отсутствии патологической симптоматики, такой контрольный диагноз должен проводится у женщин, ведущих активную половую жизнь – ежегодно. Помимо этого, показанием к забору мазка у женщин являются факторы:
- изменения цвета, запаха и структуры выделений из влагалища;
- неприятные ощущения при мочеиспускании;
- проявление зудящей симптоматики в области паха;
- чувство жжения и болезненности в уретре и влагалище;
- болезненность при близких интимных отношениях;
- беспричинные боли в животе
- сбои в цикличности менструаций.
Следует помнить, что длительный курс антибиотикотерапии приводит к гибели многих полезных микроорганизмов, которые быстро заменяются «агрессивными обитателями» (патогенной флорой). Это может исказить результаты анализа. Поэтому данную диагностическую процедуру, желательно проводить по завершении приема антибиотиков.
Чтобы исключить искажение данных в анализе мазка, к процедуре забора биоматериала следует отнестись серьезно. Потому, как множество факторов могут спровоцировать выявление лейкоцитарных клеток в мазках, при совершенном отсутствии патологических процессов, либо наоборот – исключить их присутствие в анализах, при выраженном наличии патологии. Подготовительные меры включают:
- Исключение интимных связей на протяжении 3-х суток перед забором биоматериала.
- За семь дней до сдачи анализа следует исключить прием различных медикаментозных средств (суппозиториев, таблетированных и наружных медикаментозных средств, растворов для промывания вагины и инъекций).
- Перед сдачей мазков, в ближайшие двое суток, не рекомендуется использовать при интимной гигиене мыло или гели, используя для этой цели, лишь слегка подогретую воду. Последнее подмывание проводить накануне предстоящего дня процедуры.
- Последний акт мочеиспускания должен быть за 3 часа до процедуры.
Важным критерием диагностического показателя количество лейкоцитов в мазке. По нему можно предположить развитие различных воспалительных реакций в организме. Потому как именно в воспалительные очаги стремятся попасть большое количество белых клеток, создавая защитный барьер для организма.
Однако в процессе фагоцитоза белые клетки разрушаются, изменяется их морфологический состав. Такие клетки называются нейтрофилами. Чем большее количество их обнаруживают в пробах, тем более выражена воспалительная реакция. Наряду с лейкоцитозом изменяется количественный состав иных элементов – полезные и патогенные микроорганизмы, слизь, эпителиальные и форменные элементы, уровень кислотности влагалища.
Именно совокупность лейкоцитов с дополнительными включениями в мазках, дает возможность точно диагностировать патологический процесс. К примеру: грибковая флора будет присутствовать в пробах при вагинальном кандидозе, кокковая – при гнойно-воспалительных патологиях (гонореи, либо вагинозе). При маточной эндометрии или кольпите, в анализах отмечается стафилококк и снижается влагалищная кислотность.
Учитывается и то обстоятельство, что в период менструальных выделений концентрация лейкоцитов может изменяться, вследствие гормонального влияния. И при отсутствии больших изменений в уровне лейкоцитов, это рассматривается, как физиологический процесс, а не патология. Окончательный вердикт диагностики основывается на наличии всех дополнительных критериев.
В норме, лейкоциты в мазках у женщин присутствуют постоянно, а сама лейкоцитарная норма мазка – довольно условное понятие. Потому как в разных интимных участках женского организма их уровень допустимости разниться. Больше всего лейкоцитов находится в цервикальном канале (маточной шейки) – до 30 клеточных единиц в обзорной видимости микроскопа. А наименьшее количество –в уретре, до 5 единиц.
В здоровом организме, при отсутствии патологических процессов, в таблице норм лейкоцитов в мазках у женщин, будет отображено, что цервикальный и уретральный каналы стерильны и не «несут» на себе патологическую флору. Что касается влагалища, то в параметрах норматива допустимы небольшие колебания. Ее стерильность – степень чистоты, зависит от внедрения разной флоры.
Совершенно безупречный мазок, без лейкоцитов и бактерий во влагалище, не может быть ни у одной женщины. Часто в мазках влагалищных выделений может насчитываться до 10-ти лейкоцитарных единиц, немного эпителиальных клеток и различных бактериальных микроорганизмов. Такие показатели не считаются проявлением патологии и засчитываются, как предел нормы. Но стерильность в этом случае имеет 2-ю степень чистоты влагалища.
Если во влагалищных выделениях обнаружена кокковая, дрожжевая или анаэробная флора, и при этом отмечается количественное снижение лакто-бацилл и бифидобактерий, это показание для более углубленного диагностического исследования. При этом, количество лейкоцитов в мазках значительно превышает норму, и обнаруживается слизь в большом количестве – это свидетельствует о развитии сильной воспалительной реакции.
При таких показателях, стерильность влагалища имеет 3-ю степень чистоты.
К последней степени стерильности — 4-й относятся состояния, при которых в исследуемом мазке отмечается совсем незначительное присутствие, либо полное отсутствие лакто бацилл. А уровень лейкоцитарных клеток настолько высок, что они заполняют все поле обзора, увеличивается количество эпителия и слизи. При таких показателях, пациентке может потребоваться срочная квалифицированная медицинская помощь.
Таблица норм лейкоцитов в мазке у женщины
| Показатели | V | C | U |
| Лейкоциты | 0 — 10 | 0 — 30 | 0 — 5 |
| Плоский эпителий | 5 — 10 | 5 — 10 | 5 — 10 |
| Слизь | Умеренно | Умеренно |
При обнаружении превышения нормы лейкоцитарных клеток в мазке у женщин, причина всегда связана с воспалительными реакциями в организме. По их концентрации можно судить о клинической выраженности воспалительного процесса. Но оценка причины присутствия лейкоцитов в мазке, проводится всегда в совокупности с иными диагностическими аспектами.
- Увеличение количества слизи в выделениях – это свидетельство развития инфекционного процесса. Таким образом организм пытается избавиться от патогенной флоры.
- Увеличенная концентрация эпителия, как и лейкоцитов, говорит о наличии воспалительных заболеваний.
- Ключевым показателем в диагностике является бактериальный песок — эпителий, покрытый гардрнереллами. Его выявление в мазках – верный признак развития вагинального гарднереллеза.
- Показатель сниженного количества лактобактерий проявляется на фоне антибиотикотерапии или инфекционных заболеваний. Снижение в организме их концентрации приводит к снижению кислотности влагалища и создает условия для развития и роста бактериальной флоры, проявления — гонореи, молочницы, трихомониаза.
Инфекционно-воспалительные процессы у женщин всегда сопровождаются лейкоцитозом в исследуемом мазке. Причины повышенных лейкоцитов в мазках обусловлены множеством факторов:
- различными воспалительными патологиями типа андексита и эндометрита, уретрита и цервицита или кольпита;
- опухолевыми новообразованиями;
- влагалищным и кишечным бактериальным дисбалансом;
- аутоиммунными расстройствами;
- гормональными нарушениями;
- стрессом и хроническим переутомлением;
- слишком агрессивным сексом.
Случаются отклонения от нормальных параметров и в иную сторону, когда в мазках лейкоциты вообще не обнаруживают, либо они присутствуют в очень незначительном количестве. О хорошем здоровье, при такой диагностике не говорят.
Лейкоцитоз в мазках в периоде беременности обусловлен чисто физиологическим фактором — гормональными изменениями, дающими толчок большой гормональной секреции. Под действием гормонов начинается активное размножение лактобацилл, влияющих на кислотность влагалища. В частности – ее повышения, что препятствует размножению патогенных микроорганизмов, но способствует накоплению лейкоцитарных клеток.
При этом, количество их в мазках будет повышено до 20 единиц. При данном состоянии, такой уровень белых клеток считается физиологической нормой. Другая причина лейкоцитоза у беременных в мазках обусловлена снижением иммунных функций, что заложено в женский организм на генетическом уровне. Во избежание активации фагоцитоза против плода, что может вызвать его отторжение.
Но данное свойство открывает возможности активации скрытых, бессимптомных инфекционных заболеваний и проникновение в организм болезнетворной флоры, проявляющихся в мазках повышенным уровнем лейкоцитарных клеток. В таких случаях при беременности, требуется тщательное обследование женщины и безотлагательное лечение. Инфекция, проникнув внутрь матки по восходящей, может инфицировать плодные воды и самого ребенка, что чревато выкидышем или ранними родами.
Если количество лейкоцитарных клеток в мазке не больше 20-ти, все иные показатели соответствуют нормативу, и у будущей мамочки не проявляются патологические признаки – беспокоится нет причин. Но важно отметить, что при этом, показатели лейкоцитарной нормы для уретрального и цервикального каналов не должны изменяться.
источник
В гинекологической практике такой способ диагностики, как мазок, используется очень широко и применяется часто. Это одна из основных стандартных процедур, помогающих оценить состояние органов половой системы у женщин.
Конечно, абсолютно все патологии с помощью такого метода диагностики не выявить, но хотя бы заподозрить многие из них на основании результатов мазка удастся. Именно поэтому анализ является первостепенным: он позволяет определить ход дальнейшей диагностики, подобрать более глубокие и информативные методы исследования.
На что обращают внимание при расшифровке анализа?
Анализ мазка позволяет оценить показатели: лейкоциты, клетки плоского эпителия, ключевые клетки, слизь в биоматериале, а также содержание нормальной, патогенной и условно-патогенной флоры. К последней категории относят дрожжи рода Кандида. Из патогенных микроорганизмов с помощью мазка на флору можно обнаружить трихомонад и гонококки.
Очень важным в диагностическом отношении показателем является содержание лейкоцитов. Эти клетки иммунной системы защищают организм от чужеродных агентов, будь то микроорганизмы или разрушенные либо измененные собственные структурные элементы.
Именно лейкоциты или белые клетки крови устремляются в патологический очаг воспаления в организме, где бы он ни находился. И если патология развивается в органах половой системы, эти клетки направятся именно туда.
У женщин лейкоциты в мазке на флору присутствуют всегда, а норма их – понятие достаточно условное. Дело в том, что в разных участках мочеполовой системы их допустимое значение различается. Больше всего белых клеток крови в области шейки матки; наименьшее их содержание в норме отмечается в уретре.
Однако для диагностики воспалительных процессов важно оценивать не столько количество лейкоцитов, сколько их морфологию. Это связано с тем, что белые кровяные клетки, выполнившие свою функцию по «очистке» организма от патогенов, разрушаются. Такие лейкоциты называют нейтрофилами.
- Соответственно, чем больше их в мазке, тем сильнее воспалительная реакция.
Кроме того, важно учитывать и тот факт, что концентрация белых кровяных клеток на протяжении менструального цикла меняется под воздействием половых гормонов, поэтому если повышены лейкоциты в мазке незначительно, это не обязательно признак серьезной патологии.
В любом случае содержание этих клеток следует оценивать только совместно с другими диагностическими критериями: составом нормофлоры и условно-патогенных микроорганизмов, наличием или отсутствием патогенных бактерий, количеством эпителиальных и ключевых клеток.
Быстрый переход по странице
Как было отмечено выше, диагностический материал для проведения мазка на флору собирается из трех точек — шейки матки, уретры и влагалища.
И в каждом полученном мазке оцениваются аналогичные показатели, но нормы некоторых из них различаются в зависимости от области локализации. Ниже представлена таблица, поясняющая, какова норма содержания в мазке у женщин лейкоцитов, нормальной и патогенной флоры, клеточных элементов и слизи.
| Критерий диагностики | Нормальные показатели | ||
| Влагалище ( V ) | Шейка матки (С) | Уретра ( U ) | |
| Лейкоциты (Le) | 0-10 | 0-30 | 0-5 |
| Слизь | умеренно | — | |
| Эпителиальные клетки | 5-10 | ||
| Ключевые клетки | — | — | — |
| Микрофлора | Грамположительные палочки (бифидо-и лактобациллы) ++++ | — | — |
| Дрожжи (Кандида) | — | — | — |
| Трихомонады ( Trich) | — | — | — |
| Гонококки ( Gn ) | — | — | — |
Мазок, полностью соответствующий параметрам нормы – явление достаточно редкое. Впрочем, незначительные отклонения от нормы допускаются, когда речь идет о влагалище. Уретра и шейка матки, если нет патологий, должны быть стерильными – никакой микрофлоры там быть не должно. В отношение влагалища ситуация неоднозначна.
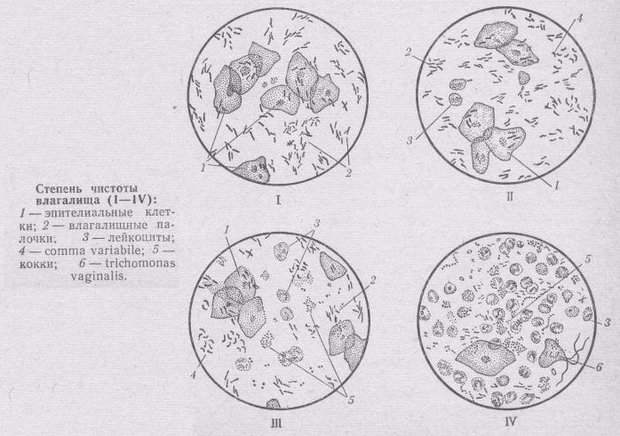
В зависимости от содержания различных микроорганизмов выделяют 4 степени чистоты.
Идеальный мазок, не содержащий лейкоцитов и патогенной флоры, соответствует первой. Однако большая часть женщин не может похвастаться такими результатами. Часто в отделяемом влагалища обнаруживают отдельные лейкоциты в пределах нормы (до 10 шт.), незначительное содержание эпителиальных клеток и условно-патогенных бактерий. Такая картина не характеризуется как патологическая, а мазок принадлежит ко второй степени чистоты.
Если в отделяемом влагалища обнаруживают грамвариабельную кокковую флору, грамотрицательные палочки или дрожжевые клетки на фоне снижения концентрации лактобацилл и бифидобактерий (палочки Додерляйна), это повод для дальнейшей диагностики. Такой мазок относят к третьей степени чистоты. Лейкоциты в нем превышают норму, а также содержится много слизи.
В мазке четвертой степени чистоты палочек Додерляйна (нормофлора) очень мало либо совсем нет, лейкоциты покрывают все поле зрения, повышено содержание слизи и клеток эпителия. Кроме того, обнаруживаются в большом количестве патогенные микроорганизмы. Такое состояние требует скорейшего лечения.
Если в мазке женщины повышены лейкоциты, причины этого связаны с воспалительными процессами. Чем больше концентрация этих клеток, тем выраженнее процесс. Впрочем, оценивать этот показатель нужно в комплексе с другими диагностическими аспектами.
Например, повышение содержания слизи отмечается при развитии инфекций. Так организм стремится «очиститься» от патогенов. Рост количества эпителиальных клеток так же, как и лейкоцитов, предупреждает о воспалении.
По данным некоторых лабораторий, допускается содержание этих элементов до 10 в поле зрения, но данный показатель варьирует в зависимости от фазы менструального цикла и трактовать его значения без оглядки на другие диагностические признаки не следует.
Ключевыми называют клетки эпителия, усеянные бактериями-гарднереллами. Это так называемый «бактериальный песок». Если такие клетки выявлены в мазке, высока вероятность развития бактериального вагиноза (гарднереллеза).
Снижение содержания грамположительных палочек возможно как на фоне приема антибиотиков, так и при развитии заболеваний, вызываемых условно-патогенными микроорганизмами. В первом случае показан прием пре- и пробиотиков. Во втором – следует выявить возбудителя инфекции.
Обнаружение большого количества кандид в мазке на фоне угнетения нормофлоры является признаком молочницы. Это связано с тем, что при снижении концентрации палочек Додерляйна, производящих молочную кислоту, рН влагалища повышается.
Такое состояние приводит к активному росту условно-патогенной флоры, в том числе и кандид. В кислой среде эти микроорганизмы не могут размножаться, и таким образом бифидо- и лактобактерии сдерживают процесс колонизации влагалища.
Гонококки и трихомонады – патогенные микроорганизмы. Их в мазке ни при каких обстоятельствах быть не должно. Обнаружение этих бактерий сигнализирует о развитии гонореи или трихомониаза.
Зачатие запускает в организме женщины каскад процессов, и, чтобы все они протекали слаженно, важна сбалансированная работа эндокринных органов, продуцирующих гормоны. Изменение их баланса вызывает мощные перестройки в работе органов и систем.
Так, половые гормоны – прогестерон и эстрогены – стимулируют работу клеток плоского эпителия. В них начинает активно синтезироваться гликоген, поддерживающий размножение нормофлоры. Разрушая это соединение, палочки Додерляйна производят большое количество молочной кислоты, закисляющей среду, и тем самым обеспечивают защиту от инфекций.
Впрочем, на фоне физиологического снижения иммунитета при беременности этой меры зачастую бывает недостаточно. Многие будущие мамы при изменении баланса гормонов начинают страдать от молочницы или других патологий, вызываемых условно-патогенными микроорганизмами.
На этом фоне в мазке отмечается повышенное содержание лейкоцитов. Часто концентрация таких клеток во влагалище у беременных превышает показатель нормы – до 10 шт. в одном поле зрения.
- Если содержание их не более 15-20, и будущая мама не испытывает никаких признаков патологии, а остальные показатели мазка в норме — волноваться не следует.
При этом важно отметить, что концентрация лейкоцитов в уретре и шейке матки изменяться не должна. Нормы этих показателей те же, что и для небеременных женщин. Повышенные лейкоциты в уретре – признак ее воспаления. Это состояние требует диагностики и лечения.
Во время беременности за показателем содержания лейкоцитов нужно следить особенно тщательно, поскольку он предупреждает о манифестации патологий хронического течения. Будущей маме лучше лишний раз пройти обследование.
Как и большая часть диагностических исследований в медицине, мазок на флору требует подготовки. Отправляясь к гинекологу, женщина должна помнить, что результат анализа будет достоверным только при выполнении таких рекомендаций:
- соблюдать половой покой до сдачи биоматериала не менее 2 дней;
- отказаться от применения лубрикантов, вагинальных свечей, кремов накануне исследования;
- не подмываться с применением гелей и иных средств для интимной гигиены;
- воздержаться от сдачи анализа после курса антибиотиков (не менее 10 дней);
- не мочиться менее чем за 2 часа до посещения гинеколога;
- не сдавать анализ во время менструации.
Интимная близость, любые средства местного применения, антибиотики искажают данные о реальном состоянии микробного биоценоза мочеполовой системы у женщины.
В процессе мочеиспускания смываются диагностически значимые объекты исследования: клеточные элементы, микроорганизмы, что также меняет общую картину. Менструация же усложняет получение материала для диагностики – он будет «загрязнен» большим количеством эритроцитов.
Мазок у женщин подразумевает взятие биоматериала не только со слизистой оболочки влагалища. Пробы на анализ берутся также из мочеиспускательного канала, шейки матки.
Эту диагностическую процедуру каждая женщина после начала половой жизни должна проходить регулярно: не менее 1 раза в год. Кроме профилактических осмотров, мазок нужно сдавать и при беременности. Если нет никаких тревожных симптомов, будущей маме придется пройти эту процедуру дважды: в самом начале беременности при постановке на учет и в третьем триместре, после 30 недели.
Впрочем, весомым поводом для сдачи мазка является появление у любой женщины как беременной, так и нет следующей симптоматики:
- изменение цвета и консистенции выделений;
- появление дискомфорта при мочеиспускании;
- зуд в паховой зоне;
- неприятный запах выделений;
- ощущение жжения во влагалище;
- боль в животе в покое или при интимной близости.
Кроме того, следует помнить, что продолжительное лечение антибиотиками способно повлиять на микрофлору влагалища негативным образом: вызвать гибель полезных бактерий, на смену которым придут условно-патогенные обитатели. На этом фоне часто развиваются кандидоз, бактериальный вагиноз и диагностировать их можно с помощью мазка на флору. Именно поэтому такой анализ желательно сдавать после завершения курса антибиотикотерапии.
источник

Повышенный уровень таких клеток в организме женщины указывает на неполадки со здоровьем и требует выяснения причины изменений.
Лейкоциты или, как их еще называют, белые кровяные тельца — это клетки в человеческой крови, имеющие различные функции и очертания. Данную группу выделяют по наличию ядра и неимению окраса. Главное их назначение в человеческом организме — это специфическая и неспецифическая защита от вредных агентов (бактерий, вирусов и т. д.).
Белые кровяные тельца любого вида могут активно двигаться и через стенки самых тонких сосудов в человеческом организме проникать в пространство между клетками, чтобы впитывать там и переваривать чужеродные частицы. Вследствие этого в месте поражения организма чужеродными микроорганизмами собирается большое количество лейкоцитов, начинается воспаление. Если же вредных агентов слишком много, лейкоциты начинают увеличиваться и гибнуть, выходя с гноем.
Мазок на флору для микроскопического исследования берется из шейки матки, уретры, влагалища или прямой кишки с помощью специальной лопатки или шпателя. Такими инструментами берут выделения, которые скапливаются в просвете вышеперечисленных органов, не повреждая их слизистую оболочку. Если посев берется из влагалища, используется еще специальное зеркало.
Результат и точность обоих типов исследований зависят от правильной подготовки женщины к сдаче анализов.
Предпосылками для сдачи мазка служат следующие факторы:
- нехарактерные выделения;
- болезненные ощущения внизу живота;
- влагалищный зуд или жжение;
- боли при мочеиспускании;
- употребление антибиотиков на протяжении долгого времени;
- планирование зачатия ребенка;
- нарушение менструального цикла;
- генитальный герпес;
- ожирение;
- прием противозачаточных средств;
- наличие нескольких половых партнеров.
Точность результатов анализа зависит не только от профессионализма врача и лаборанта и качества оборудования, но и от пациентки. Необходимо перед сдачей мазка придерживаться норм, о которых накануне анализа вам обязательно должен рассказать врач:
- 1-2 дня перед сдачей мазка воздерживаться от половых контактов;
- не делать спринцевания в течение нескольких дней;
- не использовать вагинальные средства;
- в течение нескольких часов перед сдачей мазка не ходить в туалет и не подмываться.
- Количество лейкоцитов (ниже приведены данные о том, какая норма лейкоцитов в мазке у женщин).
- Наличие плоского эпителия, количество эпителиальных клеток.
- Содержание слизи.
- Количество лактобацилл.
- Наличие грибов рода Кандида, «ключевых» клеток, лептотрикса, гонококков, трихомонад, кишечной палочки и т. д.
Чистота влагалищного мазка имеет несколько степеней:
- Образцовое состояние, наличие влагалищных бацилл и клеток эпителия, кислая влагалищная среда.
- Характеризуется как нормальная, но требует минимального лечения. Отличается небольшим количеством бацилл влагалища. Присутствуют единичные лейкоциты и анаэробные бактерии типа comma variabile, много эпителиальных клеток. Влагалищная среда — кислая.
- Характеризуется воспалительными процессами, наличием зуда и выделений. Анализ показывает небольшое количество бацилл влагалища, много патогенных бактерий, кокков и лейкоцитов.
- Для четвертой степени характерны: воспаление, наличие всех возможных патогенных микроорганизмов, множества белых кровяных клеток.
В зависимости от того, сколько лейкоцитов обнаружено в вашем мазке, врач назначает лечение. В таблице приведены данные о том, какое их количество является нормой у женщин. Если же присутствуют отклонения, необходимо следовать всем рекомендациям врача для того, чтобы стабилизировать состояние микрофлоры.
Однако в данной таблице не указана норма лейкоцитов в мазке у женщин по возрасту, а она может отличаться. Например, после 40-50 лет идеальный показатель уровня этих клеток во влагалище и уретре может измениться на две единицы, а в шейке матки — на одну. Такие отклонения возможны из-за того, что приближается менопауза, также с возрастом у женщин более вероятным становится наличие заболеваний половых органов в стадии ремиссии. 
Формирование в организме зародыша стимулирует запуск ряда процессов, которые должны протекать слаженно. Для этого важно, чтобы все эндокринные органы, которые и продуцируют гормоны, работали сбалансировано.
Изменения в гормональном балансе провоцируют перемены в работе органов и систем женского организма, усиливается нагрузка на почки, изменяется микрофлора влагалища и, соответственно, количество лейкоцитов. Так, в количестве лейкоцитов в мазке у женщин возможны отклонения от нормы не только по возрасту, но и во время вынашивания ребенка (на 1-3 единицы).
Зачастую значительное изменение количества белых кровяных клеток перед менструацией (в 40 % случаев) связано с наличием в организме скрытых ИППП. Однако, у 1 % обследуемых такие перемены могут иметь естественный характер и не указывать на неполадки с половыми органами. В следующей таблице показана норма лейкоцитов в мазке у женщин перед месячными.
Если сдавать мазок на флору сразу же после месячных, можно заметить существенное отклонение в численности белых кровяных клеток от стандарта на 1-3 единицы, поскольку в первые 48-72 часа после менструации матка еще может не очиститься до конца.
Если во время ежемесячного кровотечения не придерживаться правил гигиены или неграмотно пользоваться тампонами, количество лейкоцитов может существенно увеличиться, однако эти показатели, как правило, нормализуются по истечении нескольких дней, если гигиену наладить.
Допустимое количество лейкоцитов у девушек, не имевших ранее половых отношений, соответствует норме для женщин, живущих половой жизнью. Причины лейкоцитоза у девственниц:
- несоблюдение правил гигиены;
- мастурбация;
- петтинг;
- переохлаждение;
- использование чужого белья;
- ношение только приобретенного белья без стирки;
- походы в общественный бассейн/сауну.
Причины повышения уровня лейкоцитов могут крыться как в неполадках с репродуктивной системой, так и в сбоях работы других органов. В первую очередь стоит выделить воспаления в органах половой или мочеиспускательной системы. 
- злокачественная опухоль в половых органах или мочевыводящем пути;
- дисбактериоз (кишечника/влагалища);
- аллергия (на семя партнера, лекарства, лубриканты);
- раздражение половых органов;
- наличие ИППП.
Низкий уровень белых кровяных клеток у девушек или же полное их отсутствие — это нормальное состояние, если придерживаться правил гигиены, не иметь половой жизни и не использовать внутриматочную спираль как средство контрацепции. Тогда отсутствуют факторы, привлекающие лейкоциты. Однако, когда с понижением уровня этих клеток во флоре падает уровень лейкоцитов в крови, это может быть признаком:
- вирусного заболевания;
- болезни ЖКТ;
- заболевания эндокринной системы;
- истощения организма.
Следить за уровнем лейкоцитов в организме очень важно, особенно для женщин, поскольку последствия пренебрежения половым здоровьем могут быть ужасными (бесплодие, воспаления и т. д.). Мазок на флору — это не болезненный анализ, который регулярно надо делать как взрослым женщинам, так и девственницам. Именно с помощью такой процедуры проверяют, соответствует ли уровень белых кровяных телец в организме норме или же необходимо лечение.
источник
Мазок на флору проводится при любом посещении гинеколога и позволяет оценить работу репродуктивной и мочевыделительной системы женщины. Наличие лейкоцитов говорит в пользу воспалительного процесса и требует дальнейшего исследования. Норма лейкоцитов в мазке у женщин зависит от его происхождения и состояния пациентки. Различные концентрации белых кровяных клеток допускаются в вагинальном мазке, исследования из уретры и канала шейки матки.
Всем взрослым женщинам рекомендуется регулярное посещение гинеколога минимум 2 раза в год, вне зависимости от наличия жалоб. Врач проводит осмотр и берет мазок из урогенитального тракта. В результате мазка отображаются полезные и патогенные бактерии, условно-патогенные и лейкоциты. Именно последние чаще всего свидетельствуют о серьезных нарушениях в репродуктивной системе.
Лейкоцитами называют кровяные тельца белого цвета, основная функция которых — защита организма от вредных агентов. К ним можно причислить вирусы, бактерии, грибки и т. д. Защита, которую они выполняют, может быть специфической, то есть специализироваться на определенном виде болезни, или же носить общий характер. Концентрация белых клеток крови повышается в местах воспаления: в этом месте они захватывают и нейтрализуют чужеродные агенты.
При большой концентрации патогенных организмов лейкоциты меняются. Они начинают увеличиваться в размерах и разрушаться. Процесс сопровождается реакцией воспалительного характера: наблюдается отек и покраснение поврежденного участка, местная гипертермия.
Мазок берется каждые полгода при отсутствии жалоб, если они есть и после продолжительной терапии антибиотиками. Рекомендуется процедура к проведению и во время планирования беременности, вынашивания ребенка и спустя некоторое время после родов.
При беременности анализ берется трижды: при постановки на учет, перед началом декретного отпуска и в 36 недель (перед родами).
Требуется подготовка к сдаче для того, чтобы сделать результаты максимально достоверными:
- за один-два дня необходимо исключить занятия сексом;
- спринцевание перед визитом к врачу не допускается в течение 48 часов;
- нельзя использовать свечи, таблетки и крема;
- необходимо воздержаться от мочеиспускания за два-три часа до того, как сдать мазок;
- накануне приема следует подмыться теплой водой без мыла.
Мазок не берется перед менструацией, так как выделения могут изменить его состав. Профилактический осмотр у гинеколога лучше всего проходить в первые дни после окончания месячных и незадолго до их начала.
В гинекологическом мазке определяется состав микрофлоры содержимого цервикального канала, влагалища, уретры. Забор проводится стерильными инструментами.
Из мочеиспускательного канала мазок берется при помощи бактериологической петли или ложки Фолькмана. Из влагалища стерильным марлевым тампоном. Для взятия мазка из шейки матки используется шпатель Эйра.
На предметные стекла наносятся следующие обозначения:
- U – мазок из уретры;
- C – с шейки матки;
- V — из влагалища.
После высыхания стекла отправляют в лабораторию на исследование. Мазки окрашиваются специальными красителями (по Грамму) и смотрятся под микроскопом. В процессе анализа ведется подсчет условно-патогенных, патогенных бактерий и лейкоцитов. У мужчин также проводится анализ из мочеиспускательного канала.
Проводится для оценки состояния клеток шейки матки. Забор исследуемого образца проводится аналогично мазку на флору с цервикального канала во время осмотра в гинекологическом кабинете.
Анализ мазка на цитологию показывает размер клеток, их количество и форму. Клетки правильной формы и размера считаются нормальными, остальные — атипичными.
При наличии последних звучит диагноз «атипичные формы» и женщину отправляют на повторное исследование. Они делятся беспорядочно и очень быстро и приводят к дисплазии.
Таблица расшифровки результатов мазка по его составляющим:
Норма зависит от места, где он был взят. Содержание в уретре составляет 0-10, в мазке с влагалища 10-15, в цервикальном канале от 0 до 30. Во время беременности несколько повышается и может доходить до 15-20 в поле зрения
Таким эпителием выстелены уретра, канал шейки матки и влагалище. В нормальных мазках число клеток составляет от 0 до 5. Исчезновение эпителия говорит об атрофии слизистой. Увеличение количества — о воспалении
Содержание в умеренных количествах является нормой во всех трех мазках, также в норме она может отсутствовать в уретре
Лактобациллы или палочки Додерлейна.
В норме они в большом количестве содержатся во влагалище и уретре, в канале шейки матки отсутствуют. Уменьшение числа молочнокислых бактерий говорит о бактериальном вагинозе.
Дрожжевые гриба рода кандида
В норме отсутствуют во всех точках забора мазка, но допускается присутствие во влагалище (в единичном количестве). Присутствие оповещает о таком заболевании как молочница. Может встречаться обозначение: Soor положительный
Конгломераты из бактерий-гарднерелл и клеток плоского эпителия. В норме отсутствуют, являются признаком бактериального вагиноза
Анаэробные грамотрицательные бактерии, обнаруживаемые при смешанных инфекциях, например, молочнице и бактериальном вагинозе или хламидиозе и трихомонозе. При наличии в мазке показано проведение анализа на венерические заболевания.
Мобилункус — анаэробный организм. Присутствует при бактериальном вагинозе, кандидозе, трихомонозе. В норме отсутствует.
Гонококки (вызывают гонорею), кишечная палочка (наблюдается в единичном количестве во влагалище), палочковая флора, кокки грамположительные и грамотрицательные. К грамположительным относят условно-патогенные бактерии: стафилококки, стрептококки и энтерококки (в норме могут быть в единичном количестве).
Когда говорят о мазках, имеют ввиду не только мазки, взятые из уретры, цервикального канала и влагалища. Существует еще и отдельный вид, который берется для оценки степени чистоты влагалища. Полученный материал сушится на отдельном стекле и оценивается результат.
Различают 4 степени. Только первые две из них являются нормой:
Идеальный вариант, количество лейкоцитов небольшое, 0-5 в поле зрения
Микрофлора представлена молочнокислыми бактериями, количество эпителиальных клеток единичное
В мазке определяются условно-патогенные микроорганизмы в небольшом количестве, дрожжевые грибы или кокки. Превалирует число лактобактерий, умеренное количество слизи и лейкоцитов, эпителий в норме
Увеличивается количество лейкоцитов, много эпителия, слизи, снижается число палочек Додерлейна за счет развития условно-патогенной флоры
Огромное количество лейкоцитов, не поддаются подсчету, описываются как «лейкоциты сплошь»
Определяются патогенные микроорганизмы, трихомонады, гонококки, не выделяются палочки Додерлейна. Слизи и эпителиальных клеток много. Свидетельствует о воспалительном процессе.
При выявлении 3-4 степени, необходимо выяснить причину патологии и провести лечение.
При повышении лейкоцитов в мазке причинами могут быть заболевания мочеполовой системы или сбой в работе других органов:
- Цервицит. Воспалительное заболевание цервикального канала.
- Аднексит. Воспаление маточных труб или яичников.
- Эндометрит. Воспаление, поражающее внешний слой слизистой матки.
- Кольпит или вагинит. Воспалительное заболевание во влагалище (сопровождается наличием атипичных выделений из мочеполовых органов).
- Уретрит. Воспалительный процесс мочеиспускательного канала.
- Онкологические патологии половой сферы, дисбактериоз влагалища и кишечника.
- Заболевания, передающиеся половым путем (ЗППП).
В прогрессировании процесса принимают участие патогенные микроорганизмы, сложно обнаруживаемые обычным путем при исследовании урогенитального мазка или активизирующиеся представителями условно-патогенной флоры.
Для идентификации возбудителей скрытых инфекций применяют более сложное обследование — методом ПЦР. Может быть обнаружены микоплазма и уреаплазма, хламидии, гонококки, палочка Коха, бледная трепонема, тельца Донована, трихомонады амебы, цитомегаловирус, вирус иммунодефицита, генитального герпеса, папилломы человека.
Определенные условия вызывают рост условно-патогенной флоры и подавляют размножение молочнокислых бактерий. К ним относятся:
- нарушения в гормональном статусе (период полового созревания, менопауза, беременность, эндокринные заболевания);
- ослабление иммунитета;
- сильный стресс и переутомление;
- микротравмы вследствие интенсивного секса;
- оральный секс;
- использование спермицидов в виде свечей и мазей;
- химиотерапия или облучение;
- разнообразие половых партнеров;
- нарушение правил интимной гигиены;
- обильное спринцевание;
- деформированный рубцами вход во влагалище;
- нарушение равновесия флоры кишечника;
- использование тампонов;
- непереносимость лубрикантов;
- непереносимость спермы партнера;
- перепады температур и механическое травмирование;
- химические ожоги;
- общие заболевания (патологии мочевыводящей системы, сахарный диабет и другие).
Повышенные лейкоциты в урогенитальных мазках наблюдаются в течение суток после секса или на протяжении 70 дней после установки спирали. Если причину установить не удается, производится более тщательное обследование, включающее выявление злокачественных опухолей. Курс лечения длительный и составляет 3-4 недели.
Некоторое повышение уровня лейкоцитов в мазке в этот период является нормальным, во влагалище — до 15-20 в поле зрения. Объясняется это физиологическими факторами:
В период вынашивания плода происходит перестройка гормонального фона, вырабатываются прогестерон и эстрогены в большом количестве. Под действием последних активно размножаются палочки Додерлейна, создающие кислую среду и препятствующие размножению условно патогенной флоры, что способствует повышению лейкоцитов.
У будущей мамы снижается иммунитет как предупреждение отторжения эмбриона. Вследствие этого во влагалище проникают бактерии или активизируется скрытая инфекция, обьясняющая увеличение лейкоцитов в мазках.
Иногда выявляется очень высокая концентрация микроорганизмов в поле зрения. Это отмечается при молочнице. В подобных случаях, кроме большого количества лейкоцитов, обнаруживаются грибки и мицелий в виде белых нитей. Повышение содержания лейкоцитов у беременных требует тщательного исследования и сопутствующего лечения.
Инфекция из влагалища способна перейти на шейку или канал шейки матки, проникнуть в полость матки, что приводит к инфицированию плода. Может закончиться самопроизвольным прерыванием, патологией развития или преждевременными родами.
Повышенные лейкоциты в выделениях из мочеиспускательного канала, влагалища или шейки матки сопровождают заболевания органов мочеполовой системы. Встречается нижеследующая симптоматика:
- учащенное и болезненное мочеиспускание (при уретрите и цистите);
- ложные позывы к дефекации — дисбактериоз кишечника;
- неприятный запах выделений, сопровождающихся жжением и зудом, может говорить о воспалении матки и придатков;
- пенистые, гнойные или творожистые выделения наблюдаются при вагините специфической этиологии (гонорея, трихомоноз, молочница);
- боль во время сексуального контакта возможна при патологиях шейки матки и придатков.
Нарушения менструального цикла в сочетании с повышением лейкоцитов могут быть сигналом воспаления придатков.
Прежде чем начинать бороться с патологией, необходимо установить причину. Бывает так, что концентрация лейкоцитов повышена, но нет активации роста возбудителей. В этом случае берется мазок повторно, подбирается наиболее удачный день цикла и с соблюдением всех правил подготовки и сдачи анализов.
Если при повторной сдаче получается высокий показатель, проводится более расширенное исследование:
| Метод | Описание |
| Мазок на бактериологическое исследование (берется из влагалища и канала шейки матки) | При посеве выделений на питательные среды возрастают колонии патогенных микроорганизмов. Возбудитель определяется и оценивается чувствительность к антибиотикам |
| ПЦР на скрытые инфекции | Метод считается высокоточным. Со стопроцентной вероятностью выявляет инфекции, не проявляемые клинически, но способные привести к необратимым последствиям |
| УЗИ в гинекологии | Проводится УЗИ трансвагинальным датчиком, так как возможная причина повышения лейкоцитов в анализах крови — воспаление матки и придатков, могут быть опухолевидные заболевания |
| Кольпоскопия | Осмотр шейки матки под увеличением. Помогает диагностировать болезни, которые не видно невооруженным глазом и которые являются причиной повышения лейкоцитов в анализе |
| Консультация смежных специалистов | Назначается после проведения обследования. Эндокринолог помогает нормализовать уровень лейкоцитов при сахарном диабете, патологиях щитовидной железы или при ожирении. Врач-нефролог проверяет наличие заболеваний мочевыводящей системы, при необходимости назначает противовоспалительную терапию. Аллерголог проверяет наличие реакции на раздражающие факторы и устраняет их. |
Противовоспалительные препараты назначаются в случае инфекции в зависимости от результатов анализов проводится общее или местное лечение и восстановление микрофлоры. Местное лечение заключается в назначении тампонов с лекарственными препаратами при бактериальной или вирусной инфекции. Лечить необходимо около 7-10 дней.
В случае появления вирусной инфекции, венерического заболевания или скрытой половой инфекции назначают системную антибиотикотерапию или противовирусные препараты; средство подбирается с учетом этиологии заболеваний. Для восстановления микрофлоры применяются влагалищные свечи и тампоны с пробиотиками. Процесс лечения длительный и составляет 2-4 недели.
источник