Девочки, у кого эрозия шейки матки? Мне поставили такой диагноз и отправили на кольпоскопию, но когда я пришла делать ее, дургой врач мне сказал, что без мазка(на флору) и анализа крови нет смысла ее делать(картина будет недостоверной). В итоге я сделала мазок — он оказался нехорошим, нашли грибковую инфекцию. После этого врач сказал, что при воспалительном поцессе делать кольпоскопию нельзя, сначала лечение.
Но я еще слышала, что эрозия может быть вызвана скрытыми инфекциями.
В общем, не знаю уже вообще , что сдавать иделать! Врачи разные, один — одно говорит, другой — другое.
Узнай мнение эксперта по твоей теме
Психолог, Консультант. Специалист с сайта b17.ru
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Психосоматолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Клинический психолог. Специалист с сайта b17.ru
Психолог, Онлайн консультант. Специалист с сайта b17.ru
Врач-психотерапевт, Супервизор. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Арт-терапевт. Специалист с сайта b17.ru
Еще обязательно биопсию шейки матки, мне тоже делали кольпоскопию, ничего страшного, просто нужно будет в течение месяца принимать лекарства + свечи.
Колькоскопия это просто визуальный осмотр шейки матки при помощи специального прибора — кольпоскопа. Ее можно делать сколько угодно без всяких анализов, но толку будет мало, картина будет не полной. Естественно нужно в комплексе сделать еще и мазок и сдать анализы. А вот биопсия шейки матки это когда берут кусочек на анализ(отщипывают), это почти не больно, можно вообще не почуствовать. Но вот тут анализы предварительно нужно сдавать обязательно, потомучто если у вас инфекция, биопсию делать нельзя, в поврежденные ткани инфекция проникнет легче и заживать будет дольше, а если еще и сама биопсия пройдет неудачно(могут задеть сосуд и будет кровотечение, а с инфекцией его потом хрен остановишь) совсем плохо будет.
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник
Кольпоскопия — это метод диагностики, необходимый для выявления доброкачественных, предраковых и злокачественных патологий цервикального канала. Исследование проводится при помощи прибора — кольпоскопа, также во время процедуры возможен забор биоматериала (соскоба) с шейки матки для его последующего цитологического анализа.
Кольпоскопия в гинекологии является часто назначаемым исследованием. Ее суть заключается в осмотре цервикса при помощи кольпоскопа — специального бинокулярного микроскопа, оснащенного подсветкой. Кольпоскопическое исследование предполагает изучение структуры слизистой выстилки вульвы, влагалища и цервикса под увеличением.
Женщинам делают кольпоскопию шейки для того, чтобы выявить онкопатологии, а также предраковые заболевания или доброкачественные состояния.
Также при кольпоскопии берут мазки из цервикса, делают биопсию для последующего цитологического изучения. Кроме того, процедура позволяет получить фотографии очагов патологического процесса под необходимым увеличением.
При помощи кольпоскопа можно добиться увеличения изображения в 6-40 раз. При малом увеличении специалист определяет наличие очагов патологии, оценивает их цвет, поверхность, локализацию, форму. Затем при большом увеличении врач изучает подозрительные участки слизистой. При необходимости лучшей визуализации сосудов микроциркуляторного русла специалист использует зеленый фильтр. Такой подход необходим для выявления инвазивного рака цервикса.
Кольпоскоп состоит из оптической и осветительной систем. Прибор приспособлен для проведения процедуры бесконтактным методом. Конструкция кольпоскопа включает оптическую головку, штатив и основание. Это необходимо для удобства установки и применения аппарата. В оптическую головку включен призматический бинокль, оснащенный окулярами, которые позволяют рассматривать исследуемые ткани. Также головка содержит осветитель, который создает освещение, необходимое для работы.
Кольпоскопическое обследование шейки матки может быть простым и расширенным.
- В ходе простой процедуры изучается непосредственно слизистая выстилка шейки без применения каких-либо дополнительных реагентов.
- Расширенная кольпоскопия шейки предполагает осмотр цервикса после обработки 3% раствором уксусной кислоты. Эта манипуляция необходима для более четкого выявления патологических изменений в структуре тканей. Это объясняется тем, что уксусная кислота вызывает кратковременный отек слизистой, сокращение сосудов.
Также при расширенной микроскопии может проводится обработка раствором Люголя для определения гликогена в клетках. Такая манипуляция носит название пробы Шиллера. При предраковых состояниях клетки эпителия слизистой содержат мало гликогена, поэтому не окрашиваются при помощи раствора Люголя. При исследовании они выглядят как белесые пятна на фоне здоровых тканей, равномерно окрашенных в коричневый цвет. Обработка раствором Люголя облегчает выбор участка для последующей биопсии шейки матки.
Направление на кольпоскопию необходимо, если есть такие клинические показания:
- Обнаружение патологически измененных клеток в мазке из цервикального канала.
- Подозрение на онкологические заболевания и ряд других патологий (к примеру, на остроконечные кондиломы).
- Положительный результат анализа на присутствие вируса папилломы человека в организме.
- Внеменструальные кровотечения.
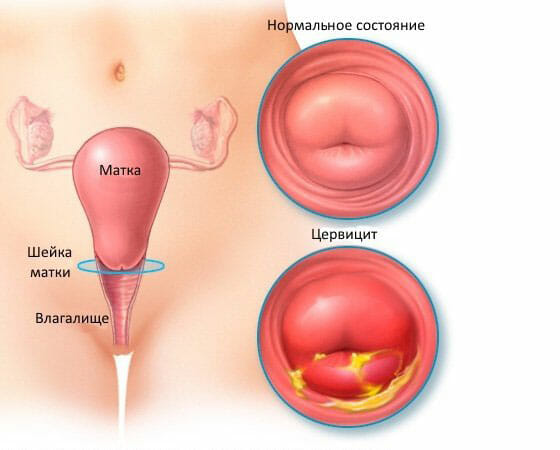
- Хронические воспалительные процессы цервикса.
- Патологические выделения.
- Зуд и дискомфортные ощущения.
- Продолжительный болевой синдром ноющего характера в нижней части живота.
Перечисленные состояния — ответ на вопрос, когда нужно делать кольпоскопию.
Для чего нужна кольпоскопия и зачем ее делают? Целями проведения данной процедуры являются:
- определение предраковых патологий и онкозаболеваний у пациенток с положительным мазком по Папаниколау;
- детальный осмотр цервикального канала и влагалища;
- контроль эффективности лечения неопластических процессов.
Врач должен объяснить пациентке, зачем делают кольпоскопию и как к ней правильно подготовиться.
При подготовке к проведению кольпоскопического исследования нет необходимости в коррекции режима питания. Есть некоторые ограничения, а именно:
- За двое суток до кольпоскопии нельзя проводить спринцевания.
- За двое суток до исследования нельзя использовать средства интимной гигиены.
- Во время полового акта использовать презерватив.
- За несколько дней не использовать вагинальные таблетки, свечи и другие местные медикаменты.
Следование несложным рекомендациям позволяет получить наиболее адекватные результаты.
Кольпоскопия проводится вне менструации. Чаще процедуру назначают на 7-10 день цикла. Это объясняется тем, что в данный период слизь в цервикальном канале прозрачная и не провоцирует никаких затруднений при проведении обследования.
Смотря с клинической точки зрения, что такое кольпоскопия шейки матки и как ее проводят? Процедура выполняется как в амбулаторных, так и в стационарных условиях. При назначении этой манипуляции врач должен пояснить пациентке, зачем нужна кольпоскопия в данной клинической ситуации, какие сведения позволяет получить ее проведение. После этого женщине рассказывают о правилах подготовки к процедуре. Также пациентку следует уведомить о том, что в ходе реализации исследования может потребоваться биопсия биоматериала для последующего цитологического изучения.
Женщину может беспокоить, это больно или нет — проводить кольпоскопию. Обычно процедура приносит легкие дискомфортные ощущения и не провоцирует болезненности. Однако, при цервиците, при молочнице и некоторых других патологических состояниях болезненные ощущения все же возможны. Боль сопровождает получение биоптата. Также после кольпоскопии может на короткое время сохраняться дискомфорт, но это должно быстро пройти.
Также часто звучит вопрос, делают ли кольпоскопию девственницам. Ответ может быть утвердительным только в случае подозрения серьезных гинекологических патологий. Если нет рисков для пациентки, то процедуру девочкам не проводят.
Что это за процедура, если рассматривать непосредственно последовательность действий при ее проведении? Следует обратить внимание на такие моменты:
- при реализации процедуры женщина располагается на гинекологическом кресле;
- сначала производится введение зеркал, затем — кольпоскопа;
- затем проводят осмотр цервикального канала и влагалища с помощью малого увеличения, при необходимости осушая выделения ватным тампоном;
- при осмотре специалист оценивает наличие, размер, количество, характер, цвет патологических очагов;
- используя зеленый фильтр, врач оценивает состояние сосудистой сети;
- при наличии образований специалист указывает их характер: полипы, кондиломы, кисты и прочее;
- при необходимости расширенного обследования шейка обрабатывается раствором уксусной кислоты, спустя десять секунд удаляется слизь;
- затем производится определение очагов патологии на поверхности слизистой;
- после проводится проба Шиллера (обработка раствором Люголя, содержащим 2% йодида калия, 1% йода) и выявление йоднегативных участков, которые более детально рассматриваются с использованием большого увеличения;
- если возникает необходимость, производится взятие биоптата, который в последующем направляют в лабораторию для гистологического изучения.
Зачем назначают кольпоскопическое исследование и какие результаты оно позволяет получить? Данная методика — корректный способ выявления очагов эктопии, которая может быть как физиологическим, так и патологическим состоянием. При больших размерах эктопических очагов возможны выделения кровянистого характера после половых контактов, а также избыток слизистых влагалищных выделений. При отсутствии такой симптоматики, но при наличии очагов эктопии, она не требует какой-либо коррекции.
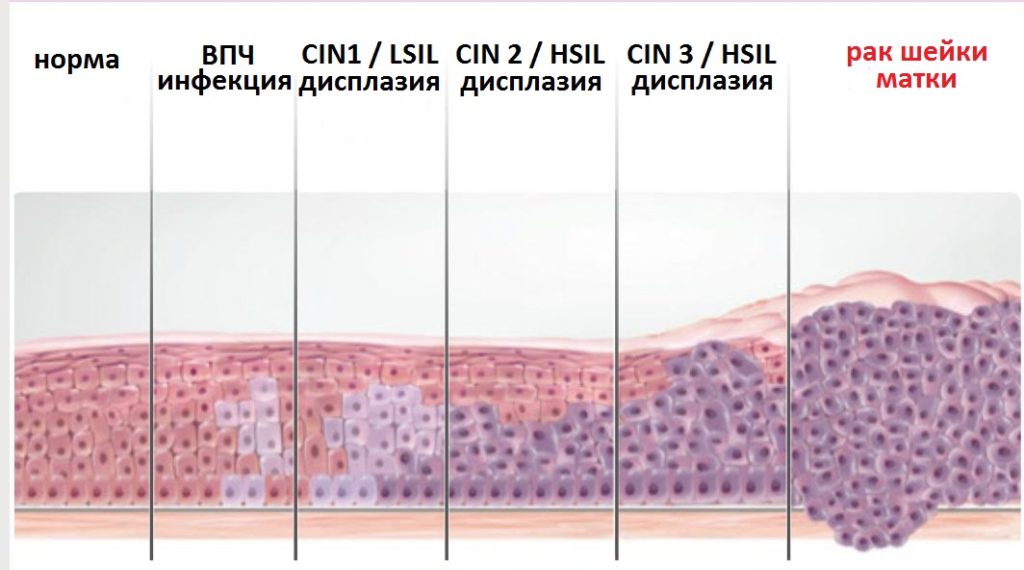
Кольпоскопия важна для определения предраковых патологических состояний — дисплазии. Благодаря точным диагностическим критериям врач может оценить степень диспластических изменений и назначить адекватные меры коррекции.
Кольпоскопическое исследование позволяет определить атрофические очаги, воспалительный процесс, разрастание ткани с образованием папиллом, кондилом. Кольпоскопия шейки матки при эрозии назначается в обязательном порядке и необходима для определения границ патологического очага и его структурных особенностей.
- Проводится ли кольпоскопия при беременности? На ранних сроках ее проводят в случае сомнительных или плохих результатов мазка на онкоцитологию с шейки матки.
- Что дает проведение манипуляции в этом случае? Оно необходимо для своевременной диагностики онкопатологий и определения тактики ведения пациентки во время вынашивания до процесса родоразрешения.
- Стоит отметить, что обычно используется простая, а не расширенная, кольпоскопия. На поздних сроках кольпоскопическое обследование не назначается из-за опасности провокации инфицирования и кровотечений.
После проведения манипуляции нет каких-либо ограничений, пациентка ведет привычный для нее образ жизни. Один-два дня следует применять ежедневные прокладки — возможны выделения.
- Если в ходе процедуры проводилась биопсия, на протяжении 10 суток запрещается принимать ванны, посещать сауну и баню, использовать тампоны и спринцевания, вести половую жизнь, принимать препараты с содержанием аспирина.
- На следующий день необходимо удалить тампон, который вводился с целью остановки кровотечения.
- В редких случаях после процедуры наблюдаются такие осложнения, как цервицит и вагинит, кровотечения, аллергические реакции на йод и другие реагенты.
Если после манипуляции на протяжении суток не прекратились обильные выделения кровянистого характера, или появилось гнойное отделяемое, повысилась температура тела, низ живота болит и наблюдаются слабость и головокружения — следует незамедлительно обратиться за медицинской помощью.
Кольпоскопия является современным методом диагностики эрозии шейки матки.
Ознакомиться с тем, что показывает кольпоскопия, можно так же на видео:
источник
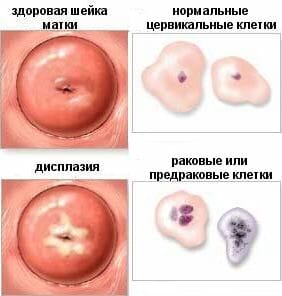
Эрозия – это язвенное поражение слизистой оболочки шейки матки. Чаще всего она проявляется у женщин 20-35 лет. Симптомы нечеткие, присущие множеству других гинекологических болезней: белые выделения, боль во время секса, тяжесть внизу живота.
Но, несмотря на это, специалист с точностью определит наличие эрозии в организме при осмотре. Зона поражения будет ярко красной. Чтобы определить тип эрозии и причину ее возникновения пациентке будет назначен целый комплекс анализов. По результатам будет подбираться наиболее эффективная методика лечения.
Первым этапом диагностики эрозии является гинекологический осмотр, начиная с наружных половых органов и заканчивая шейкой матки. Выполняется процедура при помощи зеркала. Таким образом, исключается вероятность повреждения пораженного участка.
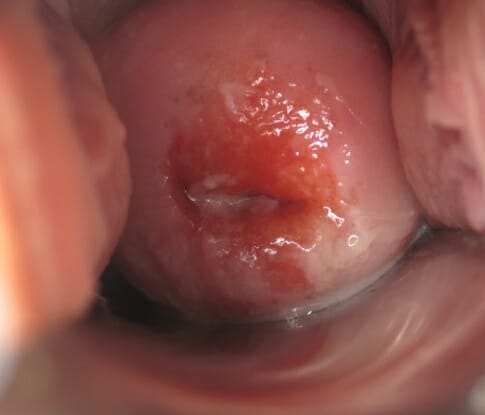
О наличие эрозии свидетельствуют яркие пятна на шейки матки. У каждого вида эрозии свой «визуальный почерк»:
- Воспалительный тип выглядит как красная ранка.
- При сифилитической из ранки выделяется серозная жидкость.
- Если эрозия переросла в раковые клетки, тогда раны будут кровоточить, присутствует налет.
- Множество пораженных участков говорит о причине заболевания – туберкулезе.

- Берутся мазки.
- Делают забор крови.
- Проводят инструментальные исследования.
- Производят соскоб.
- В исключительных случаях выполняют биопсию.
Все анализы сдаются до начала курса терапии.
Одним из первых этапов исследования является гинекологический мазок. У пациентки при помощи специального шпателя берут образец выделений из влагалища. Этот инструмент по форме подобен органу, в который вводится, поэтому сама процедура безболезнена для женщины.
Собранный биоматериал рассматривается под микроскопом, чтобы изучить весь его состав.
Данная процедура необходима для изучения структурных изменений микрофлоры и проверки на наличие воспалительных процессов.
Для подтверждения полученных данных проводят бак-посев. Используют тот же самый материал, что и для гинекологического мазка. В него сеют питательные среды. Если в результате колония микробов разрослась, значит женщина больна. Диагноз ставится по бактериям, которые доминируют в биоматериале после теста.
Кольпоскопия – это инструментальный метод исследования слизистой оболочки и части шейки матки. Используемое оборудование – кольпоскоп. Он состоит из бинокуляра и осветительного прибора. С его помощью происходит увеличение картинки в несколько раз.
Перед процедурой во влагалище вводят раствор уксусной кислоты. В результате химической реакции пораженный участок окрасится, что даст возможность разглядеть его структуру более детально.
Следующая инъекция – раствор Люголя. Составляющие компоненты:
Ответная реакция организма – здоровые клетки окрашиваются, эрозия остается неизменной. Такой контраст дает возможность обозначить границы пораженного участка.
Длительность процедуры – 20 мин. Все это время женщина лежит на специальном кресле с введенным зеркалом прибора.

Все эти заболевания подавляют иммунную систему человека, а значит, организм становится уязвимым к развитию данного недуга.
Соскоб для цитологического исследования назначается, только если у женщины большая зона поражения. Задача исследования: изучение состава тканей на клеточном уровне. Цель процедуры: выявление злокачественных клеток, образованных в результате эрозии.
Биопсия шейки матки подразумевает иссечение тканей для получения образца. Полученный фрагмент отправляется не гистологическое исследование.
Существует несколько вариантов биопсии:
- Петлевая – посредством электрического тока иссекается участок ткани, а потом ножницами-кусачками (конхотомой) извлекается материал для анализа.
- Ножевая – при помощи скальпеля. Данная методика более информативна, но требует стационарного пребывания пациентки (накладываются швы).
Гистологическое исследование биоптата (материала, полученного в результате биопсии) проводится для исключения возможности перерождения пораженных клеток в раковые. Если же анализом были выявлены злокачественные образования, онкологический курс лечения начинается незамедлительно для подавления перерождения клеток на начальном этапе. Если онкодиагноз не был подтвержден, тогда эрозию можно прижигать.

- В шейке матки не более 15, максимум 20.
- Мочеиспускательный канал – до 5.
- Во влагалище – не больше 10.
Повышенный уровень белых кровяных телец является следствием воспалительного процесса. Чем выше результат, тем запущеннее случай. Если своевременно не начать терапию, последствием заболевания может быть бесплодие женщины.
Высокий уровень лейкоцитов в шейке матки указывает на один из следующих вариантов:
- Инфекция в мочеиспускательном канале.
- Воспаление яичников и труб матки.
- Дисбаланс микрофлоры кишечника или влагалища.
- Инфекционные заболевания, передающиеся половым путем.
- Раковые образования в половых органах.
- Воспалительный процесс или другие патологические изменения в цервикальном канале.
Чтобы результаты исследований были точными, необходимо подготовить организм к сдаче анализов. Причем проведение каждого из них имеет свои тонкости и нюансы.
Так биопсия проводится согласно следующим предписаниям:
- Процедура проводится в начале менструального цикла, сразу после прекращения выделений.
- Предварительно проверяют женщину на инфекции. Если они были выявлены, тогда взять образец ткани невозможно. В этом случае проводится лечение и только потом проводят биопсию.
- Перед процедурой пациентка в обязательном порядке проходит проверку на ВИЧ, сифилис, гепатит В и С.
За несколько дней до кольпоскопии нужно исключить:
- Сексуальные отношения.
- Спринцевание.
- Употребление лекарственных препаратов и спреев.
Данная процедура также проводится спустя пару дней после регул.
Чтобы установить природу эрозии, то есть определить злокачественная она или доброкачественная, специалист выписывает направление на дополнительные тесты. По результатам исследований будет понятно склонны пораженные клетки к перерождению в раковые или нет.

Собранный материал помещается в емкость с раствором. Срок хранения образца – 6 месяцев, что дает возможность перепроверить результаты или провести дополнительные тесты.
На начальном этапе мазок помещается в специальный аппарат. После обработки материал тонким слоем помещают на стекло и окрашивают. Подозрительные фрагменты пропускают через специальный анализатор. Все эти действия обеспечивают получение максимально точного результата.
При помощи Digene-теста выявляется наличие злокачественных типов вируса папилломы человека (более 30 типов).
Процедура проводится следующим образом:
- Во влагалище вводят зеркало.
- Марлевым тампоном с шейки снимают выделения.
- Вводят специальную щетку и прокручивают 3 раза вокруг оси для взятия образца эпителия.
Если данный тест не выявил рак шейки матки, то вероятность ошибочного результата 1 к 1000.
При помощи цитологического анализа выявляется белок Р16ink4a. Этот компонент встречается только в клетках, предрасположенных к превращению в раковые. То есть Р16ink4a – это своего рода онкомаркер, который говорит о риске злокачественных изменений. Обнаружив его, специалисты смогут приступить к лечению на начальном этапе заболевания, что увеличивает вероятность положительного прогноза.
Спектр исследований эрозии шейки матки достаточно широкий. Только специалист может определить, какие конкретно анализы нужно сдать в данном случае. В ходе исследований решается целый комплекс вопросов:
- Причины патологических изменений.
- Есть ли предраковые состояния.
- Проверяется наличие вирусов, провоцирующих рак различных типов.
- Уточняется, глубина поражения тканей шейки матки.
Только после этого врач решает, какая методика лечения в конкретном случае будет наиболее эффективна (оперативное лечение, прижигание, лазерная коррекция и т.п.).
источник
Девочки, у кого эрозия шейки матки? Мне поставили такой диагноз и отправили на кольпоскопию, но когда я пришла делать ее, дургой врач мне сказал, что без мазка(на флору) и анализа крови нет смысла ее делать(картина будет недостоверной). В итоге я сделала мазок — он оказался нехорошим, нашли грибковую инфекцию. После этого врач сказал, что при воспалительном поцессе делать кольпоскопию нельзя, сначала лечение.
Но я еще слышала, что эрозия может быть вызвана скрытыми инфекциями.
В общем, не знаю уже вообще , что сдавать иделать! Врачи разные, один — одно говорит, другой — другое.
Узнай мнение эксперта по твоей теме
Психолог, Консультант. Специалист с сайта b17.ru
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Психосоматолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Клинический психолог. Специалист с сайта b17.ru
Психолог, Онлайн консультант. Специалист с сайта b17.ru
Врач-психотерапевт, Супервизор. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Арт-терапевт. Специалист с сайта b17.ru
Еще обязательно биопсию шейки матки, мне тоже делали кольпоскопию, ничего страшного, просто нужно будет в течение месяца принимать лекарства + свечи.
Колькоскопия это просто визуальный осмотр шейки матки при помощи специального прибора — кольпоскопа. Ее можно делать сколько угодно без всяких анализов, но толку будет мало, картина будет не полной. Естественно нужно в комплексе сделать еще и мазок и сдать анализы. А вот биопсия шейки матки это когда берут кусочек на анализ(отщипывают), это почти не больно, можно вообще не почуствовать. Но вот тут анализы предварительно нужно сдавать обязательно, потомучто если у вас инфекция, биопсию делать нельзя, в поврежденные ткани инфекция проникнет легче и заживать будет дольше, а если еще и сама биопсия пройдет неудачно(могут задеть сосуд и будет кровотечение, а с инфекцией его потом хрен остановишь) совсем плохо будет.
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник
Кольпоскопия — один из самых информативных способов раннего выявления патологий шейки матки. Чтобы результаты диагностики были максимально точными, важна тщательная подготовка к кольпоскопии. Она не содержит жестких ограничений и легко дается даже занятым пациенткам.
В среднем подготовка к процедуре занимает не больше недели, но при этом женщина не будет ощущать дискомфорта из-за запретов и ограничений. О самых важных моментах подготовительного периода обычно предупреждает врач, который выдал направление на исследование, но некоторые моменты нередко остаются «за кадром». Этот материал поможет хорошо подготовиться к кольпоскопии и избежать ряда проблем.
Особенности стандартной подготовки к процедуре кольпоскопии намного мягче, чем при эндоскопических исследованиях других органов. Этот способ не подразумевает проникновения в матку через плотно сомкнутый цервикальный канал, поэтому риск травмирования и кровотечений крайне низкий. Грамотная подготовка к исследованию помогает избежать ряда проблем: плохой видимости шейки матки из-за обильных выделений, изменений микрофлоры и других.
Обычно подготовка перед кольпоскопией детально обсуждается с врачом. Он учитывает показания к проведению процедуры, имеющиеся у женщины гинекологические проблемы. Гинеколог составляет список индивидуальных рекомендаций, отменяет или назначает таблетки и свечи перед кольпоскопией. Кроме того, врач должен дать направление на предварительные исследования (анализы, мазки, осмотр узкими специалистами).
Список анализов, который нужен для кольпоскопии, женщина получает за 7-10 дней до назначенной процедуры. Согласно ему, всем без исключения пациенткам перед кольпоскопией нужно сдавать мазок на онкоцитологию.
Чтобы анализ правильно показал результат, перед тем как сдать мазок нужна небольшая подготовка:
- прекратить использование вагинальных суппозиториев;
- не заниматься накануне сексом;
- не спринцеваться перед сдачей анализа.
После того, как анализы перед кольпоскопией шейки матки будут сданы, нужно пройти стандартный гинекологический осмотр. Сделать это можно и до забора материалов для лабораторных исследований.
Также стандартная подготовка к диагностике методом кольпоскопии подразумевает сдачу анализов крови и мочи (общеклинические и биохимические). При подозрении на присутствие инфекций может потребоваться микрореакция, тест на ВИЧ, мазки на ИППП.
Важно! Чтобы подготовка с анализами произошла вовремя, не стоит сдавать мазки накануне исследования. Некоторые анализы делают до 7 дней, поэтому стоит начать подготовку сразу после получения направлений.
Кольпоскопию делают в условиях амбулатории, поэтому брать с собой пижаму, халат и предметы личной гигиены не нужно. Гинекологи рекомендуют взять с собой лишь одноразовую пеленку и бахилы. Последние можно заменить новыми хлопчатобумажными носочками.
Некоторые пациентки, которые хотят чувствовать себя комфортно, берут короткую рубашку и одноразовые трусики с разрезом в области промежности, но это не обязательно. Помимо личных предметов нужно взять на прием результаты предыдущих обследований, если они остались на руках: заключение УЗИ, лабораторных исследований.
Кольпоскопия проходит в том же режиме, как обычный осмотр влагалища и шейки матки, поэтому брить промежность и лобок перед диагностикой не обязательно. Если есть сомнения, можно заранее спросить у врача, стоит ли бриться, или будет достаточно состричь слишком длинный волосяной покров.
В отличие от других эндоскопических исследований, подготовка к кольпоскопии шейки матки не предусматривает значительных ограничений накануне процедуры. Однако есть некоторые рекомендации, способные облегчить процедуру осмотра и сделать результаты максимально точными. Прежде всего, правила подготовки перед кольпоскопией касаются личной гигиены. Чтобы не исказить результаты, накануне и в день проведения осмотра нужно:
- тщательно подмыть промежность теплой водой без использования антибактериального мыла, так как оно может изменить микрофлору влагалища;
- не использовать в день обследования свечи, даже если это назначенный врачом препарат «Тержинан»;
- не принимать «Тромбоасс» и другие препараты для снижения вязкости крови за 3 дня до процедуры, даже если их рекомендовали принимать постоянно.
Чтобы подготовиться в соответствии с правилами, стоит заранее сообщить врачу обо всех лекарствах, которые назначены. Возможно, на этапе подготовки придется временно прервать курс терапии из-за вероятности влияния действующих веществ на состояние слизистых оболочек.
Ограничений по питанию в период подготовки к процедуре нет. В то же время наполненная прямая кишка и мочевой пузырь не нужен для кольпоскопии. Это может помешать нормальному обзору и причинить дискомфорт пациентке. Чтобы процедура прошла без накладок, нужно подготовить пищеварительный тракт следующим образом:
- за сутки до обследования кушать только легко перевариваемую пищу — бульоны, легкие супы, каши и пюре из отварных овощей;
- не рекомендуется есть сладости, сдобу, черный и свежеиспеченный хлеб, сырые фрукты и овощи, бобовые и жирные сорта мяса — на их фоне может возникнуть газообразование;
- последний прием пищи и жидкости должен состояться за 3-4 часа до обследования.
Примерно за час до процедуры нужно сходить в туалет и опорожнить кишечник и мочевой пузырь. Это нужно для того, чтобы гинекологическое зеркало не создавало давление на увеличенный мочевой пузырь и прямую кишку. В противном случае пациентка в процессе кольпоскопии будет чувствовать позывы в туалет, пытаться сдерживать их и тем самым помешает выполнению необходимых манипуляций.
Напрямую алкоголь не влияет на результативность исследования, но может спровоцировать приток крови к слизистым оболочкам. Если пить алкоголь накануне диагностики, при обследовании и проведении тестов могут обозначиться ложноположительные реакции, а при взятии биопсии повысится риск кровотечения.
Чтобы этого не произошло, важно заблаговременно подготовиться и исключить все формы алкоголя. Нельзя употреблять спиртные и слабоалкогольные напитки, лекарственные сиропы и настойки с этиловым спиртом.
Помимо перечисленных ранее ограничений существует еще ряд рекомендаций, что нельзя перед кольпоскопией делать или принимать. В этот список входит:
- секс, в том числе защищенный — запрещен за 3 дня до проведения обследования;
- прием антибиотиков в любой форме (свечи, таблетки, инъекции) — запрещен за неделю до проведения диагностики;
- спринцевания отварами трав и антисептиками, а также обычной водой — запрещены за 3-5 дней до проведения диагностики;
- использование гигиенических тампонов — запрещено в предшествующем процедуре менструальном цикле.
Помимо этого, в качестве подготовки к обследованию нельзя использовать спазмолитики и анальгетики. Некоторые пациентки принимают такие препараты, чтобы избежать дискомфорта и боли. Гинекологи утверждают, что кольпоскопия абсолютно безболезненна, и анестезия не требуется даже при взятии биопсии. Подобная подготовка может исказить результаты обследования: спазмолитики изменяют реакцию кровеносных сосудов на применяемые в ходе тестов препараты и сделают кольпоскопическую картину недостоверной.
источник
Правильное гинекологическое обследование. Осмотр. УЗИ. Кольпоскопия. Цитология. Анализы на инфекции и гормоны
Большинство гинекологических заболеваний можно увидеть и предупредить еще на «доклинической» стадии, т.е. в то время, когда нет еще ни одного симптома заболевания. Это сбережет здоровье, время и деньги. У нас есть всё необходимое, и мы будем рады помочь Вам. В нашей клинике используются одноразовые стерильные расходные материалы для осмотра. Если Вы ищите хорошего гинеколога в Москве, мы можем предложить Вам анонимные услуги гинеколога. Наш медицинский центр специализируется в гинекологи, мы предлагаем услуги лучших гинекологов. Мы считаем важным соотносить данные УЗИ с данными гинекологического осмотра и других исследований. Поэтому ультразвуковое исследование Вам будет проводить врач со специализацией по ультразвуковой диагностике.
Проблемы, с которыми приходят к гинекологу условно можно разделить на 4 группы:
- Инфекции и воспаление (обычно на фоне слабо работающего иммунитета);
- Нарушение продукции гормонов;
- Предонкология и онкология;
- Последствия перенесенных операций, воспалительных процессов (спаечная болезнь и др.).
Гинекологический осмотр дает врачу основную информацию о состоянии женского здоровья: наличии признаков воспаления, гормональных нарушений, опухолевых процессов.Что проверяет врач-гинеколог:
- Особенности строения половых органов;
- Наличие очагов воспаления слизистой оболочки и кожи (покраснение, атрофия, налёт, отделяемое);
- Наличие риска онкологической перестройки (эрозия, папиллома, кондилома и др.) слизистой оболочки и кожи половых органов;
- Подвижность, размеры, форму, консистенцию и болезненность/безболезненность внутренних половых органов (матки и ее придатков);
- Косвенные признаки гормональных нарушений.
Сумма полученных данных помогает нам сделать выводы о состоянии здоровья и наличии/отсутствии показаний к диагностическим исследованиям.Если исследования понадобятся, Ваш врач рекомендует именно те исследования, которые необходимы.
- Врожденные нарушения строения матки и яичников;
- Кисты, опухоли, миома, аденомиоз;
- Воспаление в области матки и ее придатков;
- Последствия хирургических вмешательств;
- Нормальная и внематочная беременность.
Цитологические исследования – предупредить онкологию до ее появления. Клетки, имеющие тенденцию к перестройке в опухолевые, имеют характерные признаки. Эти признаки видны при лабораторном исследовании (цитологическое исследование). Онкологическая перестройка клетки происходит не просто так, а под влиянием онкогенов (для шейки матки наиболее актуальный онкоген – это вирусная инфекция) при «попустительстве» иммунной системы. Подробнее…
Мы рекомендуем профилактическое цитологическое обследование 1 раз в 1-2 года. Если врач при осмотре или кольпоскопии обнаружит подозрительный участок слизистой оболочки, потребуется внеплановое цитологическое исследование и обследование на онкогенные вирусы.
Как выполняется исследование. Врач-гинеколог при осмотре произведет забор мазка-отпечатка или соскоба с подозрительного участка слизистой для лабораторного исследования. Процедура забора анализа слегка дискомфортна, но безболезненна. Через несколько дней будет готов результат анализа, и Вы сможете обсудить его с врачом.
Анализы на инфекции. Возможности современной лаборатории помогают нам искать инфекции быстро, надёжно и недорого.
В основном, мы используем три разновидности исследований:
источник
Эрозия шейки матки – это наиболее часто встречающийся диагноз у женщин, характеризующийся повреждением эпителиального покрова шейки или нарушением целостности области вокруг нее. При отсутствии лечения эрозия переходит в хроническую форму и может перерастать в злокачественное новообразование.
Для предупреждения недуга необходимо обследоваться у гинеколога раз в полгода. Если доктор обнаружит на осмотре дефекты шейки матки, для более точной диагностики и полной клинической картины он назначает специальные исследования.
С помощью специального зеркала врач определяет эрозию, которая представляет собой ярко-красные участки в области наружного зева шейки матки. Отличить истинную эрозию от псевдоэрозии (эктопии) врач сможет после полного поэтапного обследования и получения результатов анализов.
В гинекологической практике используются следующие диагностические методы, позволяющие определить не только эрозию шейки матки, но и тип поврежденных клеток:
- Осмотр на гинекологическом кресле.
Первичная диагностика проводится специалистом при осмотре на гинекологическом кресле, врач визуально определяет наличие или отсутствие повреждений на слизистой оболочке шейки матки и назначает лабораторные исследования для подтверждения диагноза.
С помощью специального шпателя врач совершает забор биоматериала, после чего наносит его на лабораторное стекло. Процедура является безболезненной, а слизистая шейки не повреждается. Мазок берется для исследования влагалищной микрофлоры, которое определяет наличие бактерий, инфекций и их возбудителей, а также обнаруживает воспалительные процессы и показывает уровень лейкоцитов.
Онкоцитология.
Анализ производится с целью исследования клеточного материала для выявления раковых клеток. Метод позволяет диагностировать онкопатологию на начальной стадии. Способ взятия материала аналогичен мазку на микрофлору.
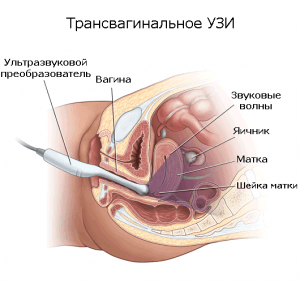
Ультразвуковое исследование.
Многие женщины, у которых гинеколог обнаруживает признаки эрозии шейки матки, обращаются к врачу с вопросом — можно ли увидеть эту патологию на УЗИ? Ультразвуковое исследование проводят при тяжелых формах заболевания, этот способ также показан девственницам и беременным женщинам. Метод менее эффективен, чем остальные, и назначается чаще всего при подозрении на негативные процессы в органах малого таза, например, для исключения или подтверждения миомы матки.
Кольпоскопия.
Это безболезненный метод, который проводится с помощью специального оптического прибора, способного многократно увеличивать изображение и позволяющего детально рассмотреть структуру и дефекты поверхностного слоя шейки. На слизистую наносится раствор воды с йодом, затем по характеру окрашивания тканей определяется наличие и размер повреждений.
Биопсия.
При подозрении на злокачественный процесс специалист назначает биопсию – взятие небольшого количества поврежденной эпителиальной ткани шейки матки для дальнейшего гистологического исследования. Забор материала производится специальным инструментом, после процедуры могут появиться скудные кровянистые выделения.

За 2-3 дня до кольпоскопии следует исключить половые контакты, использование тампонов и вагинальных лекарственных средств, а также спринцевания. Врач вводит глубоко во влагалище зеркало и рядом с креслом устанавливает кольпоскоп – оптический прибор, который дает возможность тщательно исследовать состояние шейки матки с помощью увеличения и подсветки тканей органа.
Кольпоскопия позволяет гинекологу увидеть даже самые мелкие изменения на тканях и без ошибок определить их местоположение, а также выявить характер заболевания. Врач анализирует внешность и структуру слизистой, сосудистый рисунок, цвет тканей, границы эрозии.
В здоровом состоянии оболочка имеет бледно-розовый цвет, который меняется на синюшный во второй половине цикла. При эрозии поверхность мелкозернистая и гладкая, с преобладанием красного оттенка, а кровеносные сосуды приобретают форму петель.
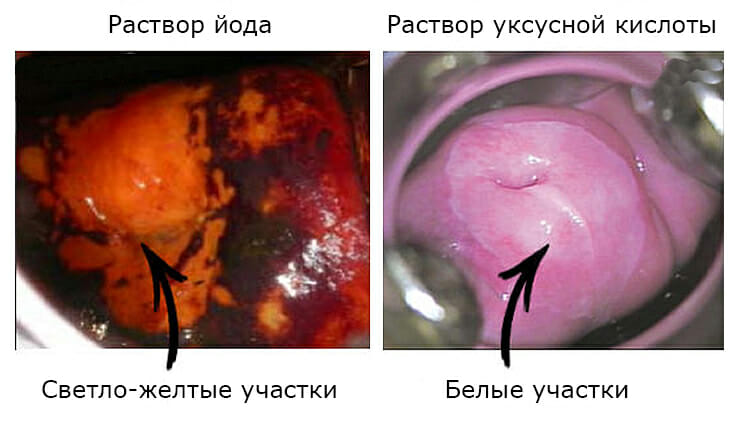
Для определения патологических изменений в эпителиальном слое специалист наносит на него водный раствор йода и внимательно следит за реакцией. Здоровая ткань сразу окрашивается в темно-коричневый цвет, а поверхность, не изменившая цвет, является поврежденной.
Именно эта область должна подвергаться лечению, из нее берется биоматериал для дальнейшего исследования – биопсии.
Далее информативное видео про кольпоскопию шейки матки:
Какие анализы сдаются при эрозии шейки матки, определяет гинеколог в зависимости от клинической картины развития заболевания. Для качественного обследования и правильной постановки диагноза бывает достаточно кольпоскопии, биопсии, УЗИ и лабораторных анализов крови и мочи.
Иногда врач может дополнительно назначить исследование крови методом ПЦР на инфекции, передающиеся половым путем (хламидии, уреаплазма), на грибковые заболевания (кандидоз), вирус папилломы человека, герпес.
При подозрении на туберкулезный характер эрозии необходимы анализы крови на наличие возбудителей туберкулеза, а также рентген органов грудной клетки.
Своевременная диагностика эрозии шейки матки позволяет выявить заболевание на начальной стадии и успешно справиться с ним без негативных последствий. Здоровье женской половой и репродуктивной системы зависит от выполнения пациенткой врачебных назначений, понимания важности процедур и регулярных профилактических осмотров.
источник
Кольпоскопия — это метод визуализации шейки матки. В настоящее время он считается неинвазивным и не представляет угрозы для жизни и дальнейшего прогрессирования возможной патологии.
Производить ее следует с помощью специального прибора — кольпоскопа. Он представляет собой аппарат с увеличительным устройством и линзами.
В большинстве случаев он не занимает больше 20 минут. Из-за простоты выполнения его производят даже в амбулаторных условиях.
Шейка матки — это одна из составляющих частей половых органов женщины. Является он не только важным в функциональном, но и анатомическим элементом. Это связано прежде всего с наличием клеточного состава.
В области шейки матки имеется стык сразу нескольких эпителиальных слоёв. Среди них основные это многослойный плоский эпителий и цилиндрический. Стык может располагаться на различных участках цервикального канала.
Шейка матки имеет цилиндрическую форму, размеры должны достигать 3-4 см в длину. Структура ее однородная, без дополнительных включений, плотноэластической консистенции.
Разделяется шейка матки на два основных отдела:
- Наружный зев.Наружный зев это та часть шейки матки, которая является границей с полостью влагалища.
- Внутренний зев. Внутренний зев это участок, который сообщается с полостью матки.
Ещё одним составным элементом шейки матки является цервикальный канал, именно он является полостью сообщения наружных и внутренних половых органов. Именно через данный участок может проникать инфекция, сперматозоиды, а также проходит плод при рождении.
Цервикальный канал это та полость, в которой на различных участках идёт состыковка эпителиев. В норме он заполнен густой слизью, которая служит защитным барьером.
Кольпоскопия — это неинвазивный метод и несёт в себе небольшое количество побочных эффектов. Среди всех противопоказаний выделяют две основных группы, среди которых абсолютные и относительные. Относительные побочные эффекты представляют временное отстранение от процедуры. Это связано с тем, что в данный момент полученный результат может быть не достаточно информативным и привести к заведомо ложным результатам. После устранения данного фактора процедуру можно выполнить. К ним относятся: В настоящее время абсолютными противопоказаниями к проведению кольпоскопии являются:
Каждой женщине необходимо помнить, что проведение кольпоскопии не является окончательным заключением диагноза. Она может служить лишь мерой дополнительной диагностики для последующего выполнения инвазивных процедур.
Заболевания:
- Последствие воспалительного процесса.
- Развитие диспластические изменений.
- Подозрение на онкологический процесс.
- Наличие объемных образований, таких как полипы или кондиломатозные разрастания.
Существует два вида эпителия, на основании изменений которого производится оценка состояния шейки матки:
- Клетки многослойного плоского эпителия. Это клетки, имеющие по своему строению принадлежность к эпителиальным тканям. В норме они покрывают следующие участки, такие как влагалище, а также наружную часть шейки матки. При проведении расширенной кольпоскопии данные клетки не окрашиваются ни йодом, ни уксусом.
- Клетки железистого или как его ещё могут называть цилиндрического эпителия. В норме это клетки слизистых оболочек, располагающихся в области полости матки и внутреннего зева.
Большое внимание уделяется стыку данных участков.
В настоящее время выделяется несколько видов кольпоскопии, различаются они по технике выполнения, а также возможности визуализации патологии.
Существует два вида:
- Неприцельный кольпоскопия, которая проводится при обычном вагинальном осмотре. В данном случае при осмотре влагалища и шейки матки можно оценить целостность слизистой оболочки, ее цвет, предполагаемые размеры, а также состояние наружного зева. В данном случае можно лишь предположить наличие возможной патологии, взять биологический материал для обследования, а также обозначить план дальнейшего обследования и ведения.
- Прицельная простая кольпоскопия. Выполняется она, как правило при осмотре при обнаружении патологических элементов, которые могут насторожить о наличии патологии. Чаще всего это начальный этап выполнения расширенной кольпоскопии. Для этого шейка матки обнажается в зеркалах, ее обрабатывают для удаления слизи и выделений из полости канала или влагалища. В данном случае участок можно наблюдать под увеличением. Так проще отличить или опровергнуть наличие патологии. Если обнаружатся патологические элементы, то простая кольпоскопия переход в расширенную.
Проводится данный вид кольпоскопии при помощи любого вида кольпоскопа.
В данном случае отличительной особенностью является применение специальных реактивов:
- Первоначально на шейку матки без лишнего воздействия наносится раствор уксусной кислоты в небольшой концентрации.
- В течение определённого времени можно проводить осмотр, пока время экспозиции не вышло. Как правило, данное время не превышает 3 минут.
- После этого, без проведения очищения шейки матки на неё наносят раствор Люголя. Он содержит в своём составе йод, который проникает в поверхностные клетки слизистой оболочки.
Обычно, проведение кольпоскопии не несёт за собой какой-либо существенной подготовки. Но для достоверности полученных данных следует подготовиться и придерживаться нескольких правил, касаемых образа жизни, ухода и т.д. в дни предстоящего приема.
Подобные мероприятия могут приводить к нарушению целостности слизистых покровов шейки матки, чем вызовут заведомо ложный результат.
Среди них следует выделить:
-
Забор материала для цитологического исследования должен осуществляться не позднее, чем за 2 дня до выполнения кольпоскопии.
- Не менее чем за сутки до выполнения исследования следует отказаться от сексуальных контактов, особенно если они сопровождаются использованием презерватива или выбросом спермы в половые пути женщины.
- В течение суток нельзя проводить ультразвуковое исследование с использованием трансвагинального датчика, а также осуществлять кольпоскопию.
- Не использовать менее чем за сутки местные лекарственные средства.
- Также кольпоскопия должна осуществляться не менее, чем через 2 недели после внутриматочного вмешательства (независимо от показания, по которому оно осуществляется).
- Проводить исследование следует в любой день, особенно если есть подозрение на онкологический процесс, а также острые жалобы со стороны шейки матки.
- Наибольшей информативностью кольпоскопия обладает в начальные дни менструального цикла, но при этом выделений из половых путей не должно быть. Оптимальное время проведения считается 7-10 день менструального цикла.
- При подозрении на эндометриоз проводить кольпоскопию следует на 10-15 день менструации.
- В период беременности проводить кольпоскопию можно в любое время.
- Во время менопаузы кольпоскопия также проводится в любое время, при отсутствии противопоказаний.
Проводится кольпоскопия в амбулаторных условиях, обычно в любом гинекологическом отделении или женской консультации. Обязательным условием для выполнения является стерильность помещения.
Этапы обследования:
-
Проводят ее на обычной смотровом гинекологическом кресле.
- Для визуализации шейки матки требуется ввести гинекологическое зеркало.
- После выведения шейки матки ее обрабатывают раствором уксусной кислоты и наблюдают за реакцией со стороны клеток.
- Дождавшись времени экспозиции в последующем на шейку наносится раствор йода в нужной концентрации. После этого вновь производят оценку реакции.
- По мере завершения процедуры производят извлечение зеркала и при необходимости удаление излишков раствора.
- После того, как врач проведёт кольпоскопию и напишет заключение, женщина может отправиться домой.
Многие женщины на этапе планирования беременности могут столкнуться с таким вопросом, что врач назначает им выполнение кольпоскопии.
Из-за своего состояния многие боятся ее проведения, считая, что она может нанести вред плоду или вызвать выкидыш, а также преждевременные роды.
В действительности, в некоторых случаях проведение кольпоскопии будет крайне необходимым:
- Чаще всего назначают ее в обязательном порядке женщинам на различных сроках беременности при подозрении на злокачественный процесс. Обычно это проводится после того, как женщина встаёт на учёт и ей производится забор мазка на онкоцитологию. В подобном случае проведение кольпоскопии позволяет оценить состояние шейки матки, а также исключить возможный злокачественный процесс.
- Кроме того, при жалобах на появление кровянистых выделений и отсутствии патологии со стороны плода, а также наличии выраженных дефектов слизистой оболочки шейки матки некоторые врачи начинают путать наличие эрозии шейки матки с физиологическим состоянием децидуоза. Внешне он может напоминать эрозийный дефект или же наличие множественных папиломатозных образований, которые при контакте с инструментами начинают кровоточить. В норме децидуоз проходит у женщины через некоторое время после рождения ребёнка.
Проводится процедура с выполнением стандартного алгоритма действий. Она ничем не отличается от того, что проводят женщинам вне данного состояния. На шейку матки наносятся стандартные реагенты, которые способствуют окрашиванию клеточного состава.
Ее не рекомендуется проводить в том случае, если:
- Существует риск прерывания беременности или у женщины есть осложнения со стороны течения беременности.
- Особого внимания заслуживает состояние истмикоцервикальной недостаточности или явной угрозы.
- Также следует воздержаться от проведения в тех случаях, если выявлены аллергические реакции на компоненты реактивов, так как это может привести к ухудшению состояния женщины и потребовать введения лекарственных средств.
В настоящее время устройство аппаратов и применяемые растворы безопасны для применения у женщин, поэтому риск развития осложнений или побочных эффектов минимален.
Лишь в крайне редких случаях могут возникнуть ситуации, которые приведут к осложнению в проведении данной манипуляции.
Среди них можно выделить:
-
Эктопия. Это такое состояние, которое характеризуется тем, что цилиндрический эпителий выходит за пределы цервикального канала, переходя на влагалищную часть шейки матки. Подобное состояние может иметь врожденный характер и не всегда требует лечения. В некоторых случаях может самостоятельно уходить в полость матки после рождения ребёнка.
В норме может проявляться после употребления оральных контрацептивов, а также при беременности или подростковом периоде. - Наличие ацетобелого эпителия. Это состояние, при котором происходит изменение окрашивания клеток шеечного эпителия в белый цвет. Чаще характеризует состояние дисплазии или вирусное инфицирование. На шейке матки обнаруживается участок ярко белого окрашивания. Подобное состояние требует обязательного дообследование и лечения. Обязательным лабораторным тестом является выявление вируса папилломы человека.
-
Наличие йоднегативных участков. При проведении кольпоскопии и использовании раствора Люголя производится неправильное окрашивание экзоцервикса в светлый цвет, по сравнению с рядом расположенными темными участками. Характеризуют диспластические состояния, а также явления атрофии и лейкоплакии. Для уточнения диагноза в данном случае требуется обязательное проведение биопсии.
- Наличие атипических сосудов. При проведении обследования отмечается нарушение изменения сосудистого рисунка, они не только могут иметь характерный для какого-либо заболевания вид, но ещё и нарушение реакции на применение реактивов.
- Обнаружение мозаики и пунктуации. Подобные состояния характеризуют проявления сосудистой патологии. При этом встречаться они могут при вирусном носительстве, а также длительных воспалительных заболеваниях и возможном злокачественном процессе.
- Выявление кистозно расширенных желёз. Образования, представленные изменениями поверхностных клеточных элементов, связанных с нарушениями гормонального фона. Чаще всего бывает достаточно использования средств консервативной терапии.
-
Лейкоплакия. Состояние, которое связано с повышенным образованием эпителиальных клеток. В результате наблюдается участок повышенного ороговения. Это является вариантом патологии, так как в норме клетки слизистой оболочки не должны уплотняться. Лейкоплакия требует обязательного выполнения биопсии.
- Наличие кондилом. Появление участков рогового эпителия, который может выходить за пределы слизистой оболочки. Чаще всего напоминают капустообразные формирования, которые могут достигать больших размеров. В некоторых случаях проявляется кровоточивостью или развитием бесплодия. Они требуют обаятельного противовирусного лечения и удаления формирующихся очагов.
В случае, если кольпоскопия проводилась в расширенном варианте, то никаких особых рекомендаций после ее выполнения не требуется. Женщина может идти домой, допустим небольшой дискомфорт.
После процедуры рекомендуется провести гигиенические мероприятия, так как уксусная кислота и раствор йода могут вызвать дискомфорт, неприятный запах и незначительное жжение при наличии дефектов слизистой оболочки в области влагалища и вульвы.
В случае, если процедура проводилась с выполнением биопсии:
-
На месяц следует исключить половую жизнь.
- Использовать спринцевания, а также гигиенические тампоны.
- Применять лекарственные средства, основу которых составляют средства на основе антикоагулянтов. Это могут быть препараты ацетилсалициловой кислоты.
- Требуется ограничить на две недели физические упражнения, поднятия тяжестей и т.д.
- В течение месяца следует полностью исключить перегревания, использование сауны, бани, а также принятия ванны. На время после данной процедуры рекомендуется принимать душ с водой комнатной температуры.
Данный вопрос во многом будет зависеть от места проведения кольпоскопии.
Если процедуру проводят в отделении женской консультации или же в любом стационаре государственного лечебного учреждения вне зависимости от основного профиля( в большинстве случаев это гинекологическое отделение, но может быть и акушерское, а также база онкологического диспансера), то как правило женщина не платит за неё никаких средств.
В случае проведения кольпоскопии в частном медицинском центре или коммерческом отделении цена процедуры. будет зависеть от уровня учреждения и примерной ценовой политики.
В среднем стоимость составляет 500-2000 рублей. Она не зависит от показания, по которому женщину направляют на кольпоскопию, а также ее состояния на данный момент.
Отзывы о процедуре:
Исходя из всего вышеперечисленного можно сделать вывод, что кольпоскопии в настоящее время уделяется большое значение с целью раннего выявления патологических процессов со стороны шейки матки.
Но при этом, при выявлении патологических состояний часто требуется проведение дополнительных методов диагностики.
В большинстве случаев сразу после кольпоскопии рекомендовано проводить биопсию, т.е. забор клеточного материала с возможного подозрительного участка.
источник
-







 Забор материала для цитологического исследования должен осуществляться не позднее, чем за 2 дня до выполнения кольпоскопии.
Забор материала для цитологического исследования должен осуществляться не позднее, чем за 2 дня до выполнения кольпоскопии.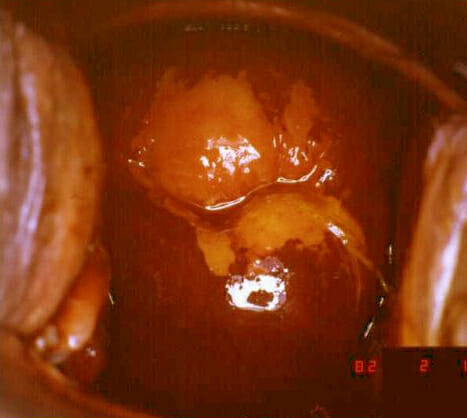 Проводят ее на обычной смотровом гинекологическом кресле.
Проводят ее на обычной смотровом гинекологическом кресле.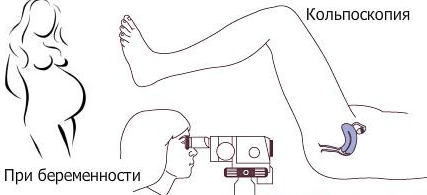
 Эктопия. Это такое состояние, которое характеризуется тем, что цилиндрический эпителий выходит за пределы цервикального канала, переходя на влагалищную часть шейки матки. Подобное состояние может иметь врожденный характер и не всегда требует лечения. В некоторых случаях может самостоятельно уходить в полость матки после рождения ребёнка.
Эктопия. Это такое состояние, которое характеризуется тем, что цилиндрический эпителий выходит за пределы цервикального канала, переходя на влагалищную часть шейки матки. Подобное состояние может иметь врожденный характер и не всегда требует лечения. В некоторых случаях может самостоятельно уходить в полость матки после рождения ребёнка. 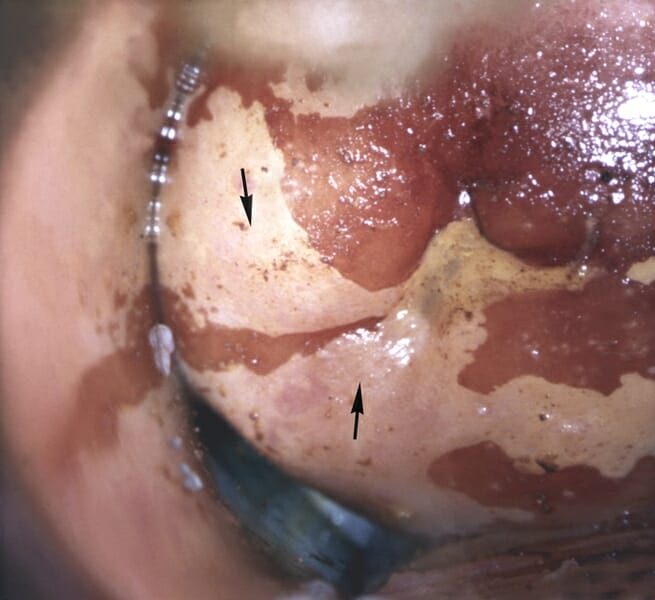 Наличие йоднегативных участков. При проведении кольпоскопии и использовании раствора Люголя производится неправильное окрашивание экзоцервикса в светлый цвет, по сравнению с рядом расположенными темными участками. Характеризуют диспластические состояния, а также явления атрофии и лейкоплакии. Для уточнения диагноза в данном случае требуется обязательное проведение биопсии.
Наличие йоднегативных участков. При проведении кольпоскопии и использовании раствора Люголя производится неправильное окрашивание экзоцервикса в светлый цвет, по сравнению с рядом расположенными темными участками. Характеризуют диспластические состояния, а также явления атрофии и лейкоплакии. Для уточнения диагноза в данном случае требуется обязательное проведение биопсии.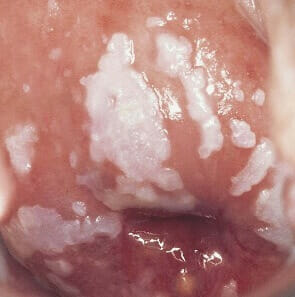 Лейкоплакия. Состояние, которое связано с повышенным образованием эпителиальных клеток. В результате наблюдается участок повышенного ороговения. Это является вариантом патологии, так как в норме клетки слизистой оболочки не должны уплотняться. Лейкоплакия требует обязательного выполнения биопсии.
Лейкоплакия. Состояние, которое связано с повышенным образованием эпителиальных клеток. В результате наблюдается участок повышенного ороговения. Это является вариантом патологии, так как в норме клетки слизистой оболочки не должны уплотняться. Лейкоплакия требует обязательного выполнения биопсии. На месяц следует исключить половую жизнь.
На месяц следует исключить половую жизнь.