Правильно выбрать противозачаточные медикаменты женщине помогает врач-гинеколог, учитывая состояние организма, наличие гинекологических заболеваний и данные осмотра. Поэтому посещение специалиста перед началом приема медикаментов обязательно.
- Высококвалифицированные врачи с большим опытом работы
- Клиника в центре Москвы в 5 минутах от метро Новокузнецкая или Третьяковская
- Есть парковка
Нужные анализы для подбора противозачаточных препаратов позволяют врачу иметь представление об общем состоянии женского организма и выбрать оптимальное средство для предупреждения нежелательной беременности в каждом конкретном случае.
Вначале женщина должна пройти ряд обследований у терапевта и других специалистов. В первую очередь требуется оценка общего состояния организма, а также контроль уровня артериального давления. Особое значение придается возрасту, весу, состоянию щитовидной и поджелудочной желез, вен, молочных желез, функции почек и печени пациентки. Лишь после полного обследования назначается сдача анализов для принятия окончательного решения.
Прежде всего, помогут произвести правильный подбор контрацептивов анализы. Для этого в медицинском центре «Поликлиника +1» назначается:
- Биохимический анализ крови (определение уровня холестерина, триглицеридов, ЛПНП, ЛПВП, глюкозы и т. д.). Стоимость исследования каждого показателя составляет 300 руб.
- Анализ крови на гормоны (пролактин, ЛГ, тестостерон, ФСГ и пр.), позволяющий определить реакцию организма на различные компоненты выбранного медикамента. Стоимость исследования каждого гормона – 650 руб.
- Исследование крови на параметры свертывания крови. Стоимость анализа начинается от 400 руб.
- Анализ крови для определения состояния печени. Стоимость исследования каждого значения составляет 300 руб.
Следует отметить, что данный перечень является обязательным для всех. Результаты анализов можно получить уже на следующий день. В индивидуальных случаях врач может назначить дополнительные лабораторные исследования.
Помимо всех лабораторных исследований, обязательно требуется консультация у маммолога для того, чтобы определить состояние молочных желез. В нашей клинике работают гинекологи-эндокринологи высшей категории, которые также специализируются в маммологии. При необходимости проводится УЗИ молочных желез, стоимость которого вполне доступна каждой пациентке и составляет 1 500 руб.
Это исследование выполняется в два этапа: по завершении менструации и перед началом следующей. Мероприятие дает возможность оценить уровень эндометрия, фолликулов, а также наблюдать за процессами овуляции, формирования желтого тела и эндометрия в матке. Комплексное УЗИ органов мочеполовой сферы стоит 2 500 руб. и длится минимум 30 мин.
Расшифровку полученных результатов проводит исключительно лечащий врач (в основном гинеколог-эндокринолог). Если в организме женщины все нормально, показатели лабораторных исследований в пределах нормы и нет противопоказаний, врач подбирает наиболее подходящий медикамент и определяет индивидуальную дозировку.
Внимание! Препарат для гормональной контрацепции должен подобрать только лечащий врач, иначе возможен повышенный риск дисбаланса гормонального фона и возникновения других побочных явлений. При приеме медикаментов 2 раза в году требуется сдать анализ крови для контроля воздействия препарата на организм.
Пройти полное обследование можно в медицинском центре «Поликлиника +1», который находится по адресу: Большая Ордынка, д. 17, стр. 1 (станции метро «Третьяковская» и «Новокузнецкая»). Клиника располагает современной диагностической аппаратурой и оснащенной лабораторией. Мы имеем возможность оперативно и с высокой точностью проводить широкий спектр диагностических исследований.
Врач клиники «Поликлиника +1» акушер-гинеколог Ригас Виктория Сергеевна рассказывает о самых надежных методах контрацепции. Довольно трудно выбрать подходящий метод контрацепции в том разнообразии, которое предлагает современная медицина. О том, какие методы эффективны, о рисках и мифах связанных с применением контрацептивов смотрите в этом видео.
источник
Собственно, вопрос в теме. Какие анализы нужны? Кровь, мазки или что? Сколько времени на все это уходит?
P.S. не надо писать, что приду к врачу и все узнаю, это и так понятно. Я боюсь врачей и хочу быть заранее готова))
Узнай мнение эксперта по твоей теме
Психолог. Специалист с сайта b17.ru
Врач-психотерапевт, Супервизор. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Психолог, Арт-терапевт. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Врач-психотерапевт. Специалист с сайта b17.ru
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru
Да просто кровь из вены на гормоны и все. Делаются дня 4 всего, только вот многие гормоны зависят от МЦ и их в динамике смотрят. Там вроде что-то на 5 и 21 день цикла, а андрогены один раз
Да просто кровь из вены на гормоны и все. Делаются дня 4 всего, только вот многие гормоны зависят от МЦ и их в динамике смотрят. Там вроде что-то на 5 и 21 день цикла, а андрогены один раз
Кровь из вены на гормоны.
И мне еще узи яичников и матки делали. Но это потому, что перед этим был гормональный сбой и длительная задержка.
Т.е. не получится просто прийти в свободное время и сдать анализы, раз в определенный день цикла?
Я думаю, вам в любом случае сначала нужно придти к гинекологу на консультацию. Врач подробно распросит вас о МЦ, о жалобах, сбоях и т.п., объяснит в какие дни цикла нужно сдать кровь на гормоны.
За один поход к врачу (если всё по правильному делать) свой вопрос не решите.
контрацепция гормональная и негормональная — это Ваше личное решение.
приём гормональных препаратов без цели ГормонЗаместительнойТерапии — Ваше личное решение.
Блокада рецепторов гормонов, назначение антигормонов при нормальной функции рецепторов и плазменных/тканевых концентрациях — Ваше личное решение.
Опять же, есть ,,миллион,, причин транзиторного бесплодия, когда излишня и гормональная, и кислотная местная, и иная контрацепция.
По стандарту (всё по желанию клиентки) анализы в первый день после окончания регулярного кровотечения, УЗ мониторинг овуляции.
За один поход к врачу (если всё по правильному делать) свой вопрос не решите.
Эх..жаль, думала это быстро, пришла, получила рецепт.)
А не знаете, выпишут ли мне их, если был неустойчивый цикл примерно полгода (на нервной почве), но в последние 2 месяца все день в день? Читала где-то, что не выписывают, если цикл не устойчив.
Автор_темы
За один поход к врачу (если всё по правильному делать) свой вопрос не решите.
Эх..жаль, думала это быстро, пришла, получила рецепт.)
А не знаете, выпишут ли мне их, если был неустойчивый цикл примерно полгода (на нервной почве), но в последние 2 месяца все день в день? Читала где-то, что не выписывают, если цикл не устойчив.
Я думаю, что в этом случае вам, как и мне, нужно будет еще узи делать. Мне в итоге выписали таблетки, но в общей сложности месяц этим вопросом занималась. В нужные дни — сдавала гормоны, в назначенный день — узи яичников.
И только уже со всеми этими результаты выписали таблетки.
а мне участковая никаких направлений на анализы не давала! сказала купи вот эти, я требовала направления-результа нет. кинула этот рецепт с таблетками ей и ушла. на глаз выписывает гормоны, не хороший врач
вроде всем подряд в жк без анализов воообще назначают
Сдаете кровь из вены на гормоны на 3-5 день цикла и на 19-21.
Мне вот тоже врач сказала, что для назначения противозачаточных кровь сдавать не нужно. Сделала УЗИ и всё. Сказала, что подбирать будем методом тыка. Что гормольные на всех действуют по разному не смотря на гормональный состав крови.
Я в замешательстве. Врач вроде хороший. Клиника на базе которой делают Эко.. Должно быть все серьёзно.
Мне эндокринолог говорила,что даже если сдать все гормоны ,все-равно нет никакой гарантии ,что таблетки подойдут, т.к. неизвестно как тот или иной гормон поведет себя в организме, но тем не менее дорогущий анализ на все гормоны выписала. А гинеколог ,причем с большим стажем мне прямо сказала тебе что деньги девать некуда,не надо никакие анализы сдавать. Не поймешь в общем. Для себя сдать просто что ли эти гормоны.
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник
А кушер-гинеколог центра «Седьмое небо», Далья Эль Диефи, рассказала BeautyHack, как правильно подбирать оральные контрацептивы и можно ли принимать один препарат в течение нескольких лет.
— Какие факторы нужно учитывать при подборе оральной контрацепции?
Контрацептивы не назначаются по совету подруги и не подбираются самостоятельно! Их может прописать только опытный акушер-гинеколог, принимая во внимание возраст, семейный статус, регулярность половой жизни, наличие сопутствующих гинекологических и соматических патологий, детей и их планирования в будущем.
— Нужно ли сдавать анализы перед назначением препарата?
Не только анализы! Необходимы гинекологический осмотр, УЗИ органов малого таза, мазки на флору, цитологию, скрытые инфекции, исследования крови на уровень гормонов и свертываемость. При наличии хронических и сопутствующих заболеваний гинеколог может отправить пациента на консультацию к терапевту, офтальмологу, эндокринологу и другим специалистам. После подбора и назначения контрацепции осмотр у гинеколога раз в 6 месяцев обязателен! В Беларуси, например, без этого не обойтись – оральные контрацептивы не отпускаются без рецепта, а его может выписать только доктор.
— Правда ли, что от контрацептивов можно поправиться/похудеть?
10-15 лет назад оральные контрацептивы (ОК) содержали ударную дозу эстрогена (стероидный женский половой гормон), что могло стать причиной набора веса. В препаратах нового поколения содержание гормонов сведено к минимуму: их ровно столько, сколько необходимо, чтобы оказать воздействие. Незначительная прибавка в весе (1-2 кг) может наблюдаться в первые несколько месяцев после начала приема контрацептива. Не стоит паниковать! Это связано с тем, что в процессе адаптации к препарату организм задерживает влагу в тканях. Через 2-3 месяца он перестроится на новый режим работы, и набранные килограммы уйдут.
— Применяют ли оральную контрацепцию для лечения гинекологических заболевания?
Кроме своей основной функции – предохранять от нежелательной беременности, гормональные контрацептивы решают ряд других задач: уменьшение менструальных болей, профилактика ПМС, снижение риска развития раковых заболеваний. Они помогают бороться с угревой сыпью и улучшают состояние кожи. При бесплодии оральные контрацептивы тоже назначаются. Препараты дают возможность яичникам «отдохнуть», после чего они начинают работать с новой силой. Это увеличивает шансы забеременеть.
— Правда ли, что оральные контрацептивы сгущают кровь? Какие последствия от этого могут быть?
Прием гормональных контрацептивов действительно может провоцировать тромбообразование и «сгущение» крови. Но только у женщин, имеющих к этому предрасположенность. Риск «сгущения» крови повышается при курении, варикозном расширении вен, сахарном диабете. Аккуратно нужно относиться к приему контрацептивов при наследственной предрасположенности к тромбоэмболии (закупорка сосуда сгустком крови).
— Есть ли противопоказания к применению оральных контрацептивов?
Есть, и много: артериальная гипертензия, заболевание печени, эпилепсия, заболевания щитовидной железы, мигрень, сахарный диабет с осложнениями, рак груди, период лактации более 6 месяцев после родов, недавно перенесенные травмы, ожирение.
— Нужно ли менять препарат, если да, то как часто?
Если подобранный препарат не вызывает дискомфорта, побочных эффектов (выпадение волос, набор веса и прочих) и нормально переносится организмом, его можно не менять – контрацептивы не вызывают привыкания.
— Можно ли принимать контрацепцию без перерыва?
Перерыв – гормональная «встряска» для организма. Она может быть вредна для женщины. Поэтому, если она пьет контрацепцию на протяжении длительного времени, нужно продолжать это делать до момента планируемой беременности.
— Что делать, если пропустила прием таблетки?
Пропущенной считается таблетка, принятая с опозданием на 24 часа и более. В зависимости от препарата нужно либо выпить следующую, либо использовать дополнительные методы контрацепции — в данном случае следует читать инструкцию. Никогда ее не выбрасывайте!
— Можно ли принимать оральные контрацептивы кормящим?
Выбор оральных контрацептивов для кормящих женщин ограничен. Они должны быть полностью безопасны для малыша и иметь высокую степень защиты. Кормящим мамам я бы рекомендовала использовать барьерные средства контрацепции. Возможно применение спермацидных местных средств: таблеток, мазей, свечей. Иногда после родов женщинам рекомендуют установить гормональные внутриматочные системы (спираль). Тут все индивидуально!
— Совместимы ли контрацептивы с алкоголем?
Алкоголь в разумных количествах употреблять можно, но желательно, чтобы после приема таблетки прошло 2 часа.
-Нужно ли принимать контрацепцию при отсутсвии длительное время полового парнера?
Если гормональные контрацептивы были назначены с целью предохранения от нежелательной беременности и не решают других задач (лечение акне, восстановление гормонального фона), можно сделать перерыв в приеме после консультации со своим гинекологом.
источник
Оксана Богдашевская о том, как врач определяет, можно ли женщине предохраняться таблетками
Вопрос о назначении оральных контрацептивов недавно вызвал большой холивар и панику в интернете. Женщины сообща поделились впечатлениями и «с ужасом обнаружили», что при назначении КОК гинекологи делают в лучшем случае мазок и никаких тебе анализов на гормоны. Что это — врачебная лень? Недобросовестность? Эксперименты над организмами ни в чем не повинных пациенток?
При этом мало кто понимает, что фактически подбор препарата происходит у доктора в голове, причем доктор учитывает множество факторов, полученных в ходе беседы и осмотра. Обычно процесс принятия решения врачом проходит в 3 этапа, не всегда очевидных для пациентки.
В далеком 1994 году Всемирная организация здравоохранения разработала систему классификации методов контрацепции. Любое состояние/заболевание, влияющее на возможность использования метода, отнесли к одному из 4 классов.
Для того чтобы стало понятнее, рассмотрим конкретный пример для КОК
Категория приемлемости
для приема КОК
Варикозное расширение вен нижних конечностей
Нет ограничений для приема КОК
Класс 1 — можно использовать КОК
Курение в возрасте до 35 лет
Польза от использования КОК больше, чем теоретический или доказанный риск
Класс 2 — обычно можно рекомендовать КОК
Курение в возрасте старше 35 лет, если женщина выкуривает менее 15 сигарет в сутки
Теоретический или доказанный риск перевешивает пользу от приема КОК
Класс 3 — использование КОК обычно не рекомендуется, кроме случаев, когда более подходящие методы недоступны или неприемлемы
Курение в возрасте старше 35 лет, если женщина выкуривает более 15 сигарет в сутки
Использование КОК создает недопустимый риск для здоровья
Класс 4 — КОК не должны использоваться
В 2012 году российские специалисты адаптировали рекомендации ВОЗ к отечественным реалиям и выпустили «Национальные медицинские критерии методов контрацепции» — документ, которым пользуются все акушеры-гинекологи нашей страны.
Но если в вашем присутствии доктор не достал большой талмуд или не полез рыться в интернет, скорее всего, ваша ситуация просто этого не требует.
К 3-му и 4-му классам приемлемости для приема КОК относятся состояния/заболевания, о которых пациенту обычно известно. Вряд ли получится болеть системной красной волчанкой и не обращаться за помощью или перенести инфаркт миокарда в репродуктивном возрасте и не догадываться.
Также для оценки приемлемости КОК очень удобны специальные опросники . Если на все вопросы пациентка отвечает «нет», категорические препятствия для назначения КОК отсутствуют.
Все стандартные анализы, на которые женщину могут отправить при назначении гормональных таблеток, распределены на 3 группы:
- Класс А — необходимые анализы для гарантии безопасности метода
- Класс В — рекомендуемые, но необязательные анализы
- Класс С — анализы, не являющиеся критерием для применения метода
Рассмотрим, какие обследования необходимы перед назначением КОК, ВМС и контрацептивных имплантатов в соответствии с Национальными критериями.
ИМТ = масса тела (кг) / рост2 (м2)
То есть единственное, что обязан сделать врач перед назначением КОК, это измерить артериальное давление. Если пациентка признается, что когда-то у нее значительно повышалось давление или она принимает препараты для снижения давления, КОК не подходят, безопаснее выбрать другой метод контрацепции. Если АД ниже 140/90 мм рт. ст., то женщина может пользоваться КОК.
Если пациентка пришла ко мне впервые, я после подробной беседы обязательно перейду к осмотру. Вполне вероятно, что выполню цервикальный скрининг или возьму мазки. Возможно, найду какое-нибудь заболевание или состояние, требующее уточнения. Но самое главное — я буду смотреть и слушать. Чуть желтоваты склеры — что там у нас с работой печени? Рост волос в андрогензависимых зонах — где там наша шкала Ферримана – Голвея? Вполне может сложиться ситуация, в которой у меня появятся вопросы, на которые я буду искать ответы, направив пациентку на УЗИ, в лабораторию или к коллеге-смежнику.
Например, если пациентка рассказывает, что ее отец к 47 годам перенес три инфаркта и ушел из жизни, я настойчиво порекомендую сдать анализы на генетические полиморфизмы генов тромбофилии (мутации в генах, кодирующих F II (фактор протромбина), F V (фактор Лейдена)) и дефицит протеинов С и S. Даже гетерозиготное носительство этих мутаций станет категорическим противопоказанием для КОК — 4-й класс приемлемости из-за высокого риска тромботических событий. К счастью, такие дефекты встречаются редко — примерно у 4 % в популяции, поэтому абсолютно всем такое исследование назначать не стоит.
А вот обычная коагулограмма перед началом приема КОК совершенно не в состоянии каким-то образом выявить предрасположенность к тромбозу, потому что система свертывания-противосвертывания крови очень подвижна, изменения в ней происходят быстро, и предсказать ничего не получится.
Таким образом, уточняющие анализы и консультации перед назначением КОК могут быть весьма разнообразны. Основная цель исследований — подтвердить, что КОК не принесут вреда конкретной пациентке.
Перед окончательным выбором препарата врачу стоит получить ответ на еще один важный вопрос: «Готова ли женщина принимать по одной таблетке каждый день, не забывая и не пропуская?». КОКи неимоверно хороши при регулярном, постоянном и правильном приеме. Если то пили, то не пили, то на 11 часов задержались, то на 6 часов, то 3 таблетки вообще выпить забыли, — ничего хорошего не будет.
Читайте также:
Механизм действия гормональной контрацепции
Если пациентка не уверена в своей дисциплинированности, стоит обсудить применение трансдермальной системы «Евра» или контрацептивного кольца «НоваРинг». Имплантаты и гормонвыделяющие ВМС относятся к чисто прогестиновой контрацепции, но тоже могут быть рекомендованы при невозможности соблюдать регулярный режим приема.
У многих женщин существует иллюзия, что для индивидуального подбора КОК надо обязательно изучить «гормональный статус» или «сдать кровь на все гормоны». А дальше все просто: где не хватает — долить, где избыток — отобрать. Конечно, это совсем не так. Никакого гормонального «статуса» в природе не существует. Статус — это что-то стоячее и неизменное, а гормональный баланс в женском организме гибкий и подвижный. Поэтому в разные дни цикла мы получаем разные результаты. Поэтому не существует строго «прибитых гвоздями» дней, в которые положено сдавать те или иные гормоны.
Исследования на гормоны в сыворотке крови уместны, если у пациентки существуют явные гормональные проблемы — нерегулярные менструации, нетипичный характер оволосения, акне, обильные менструации.
Целью этих анализов ни в коем случае не будет «индивидуальный» подбор КОК. Цель — не пропустить заболевание, для которого подобные ситуации — симптом.
Потому что когда женщина начнет принимать КОК, она будет иметь спокойные и регулярные менструальноподобные реакции, а замаскированное заболевание может тем временем прогрессировать.
По иронии судьбы, больше всего привержены к гормональной контрацепции именно те женщины, кому она категорически противопоказана. Основная задача врача — быстро и максимально точно определить, кому нельзя принимать КОК, кому можно с оговорками и кому можно без ограничений.
Если выявлены противопоказания, нужно сказать женщине , что отныне и вовеки веков ей КОКи принимать нельзя. И главное — подробно объяснить почему, чтобы у пациентки не возникло искушение подобрать себе препарат самостоятельно при помощи интернета или провизора в аптеке.
Товары по теме: Клайра , Зоэли , Ярина , Джес , Диане-35 , Жанин , Марвелон , Фемоден , Белара , Мерсилон , Логест
источник
Выбор контрацептивов индивидуален для каждой женщины и зависит от общего состояния организма, данных о перенесенных заболеваниях и наличия существующих гинекологических заболеваний.
В первые несколько недель приема противозачаточных препаратов в женском организме происходит гормональная перестройка. В это время могут появляться небольшие выделения, кровотечения другие побочные эффекты. В случае, если они не исчезнут в течение нескольких недель, необходима смена препарата.
Современная фармакология предлагает огромный выбор гормональных контрацептивов, что делает более легким подбор оптимального по составу и дозировке препарата для каждой женщины.
Посещение гинеколога перед началом приема контрацептивов женщиной, ведущей регулярную половую жизнь, обязательно. Это обезопасит ее от неверного выбора препарата и возможных нежелательных последствий. Полное исследование организма необходимо для общего представления о состоянии организма женщины и подбора наиболее эффективного средства от нежелательной беременности.
- Беременность, послеродовый период и грудное вскармливание.
- Нарушения сердечно-сосудистой и нервной системы организма.
- Сахарный диабет (сложная форма).
- Тромбоз вен и легочной артерии.
- Рак молочной железы, опухоли матки и печени.
- Табакокурение (более 20 лет).
- Частые операции.
Какие анализы нужно сдать для подбора контрацептива? Комплексное обследование включает в себя несколько процедур:
Посещение терапевта
Врач проводит контроль уровня артериального давления и общего состояния организма пациентки. Особенное внимание уделяется обследованию печени, состоянию вен, поджелудочной и щитовидной железы и весу пациентки. Лишь после полного осмотра врач назначает необходимые анализы для принятия окончательного решения.
Анализы крови и какие гормоны нужно сдать
Не важно, какая у вас группа крови, даже если это редкая первая — вам нужно пройти такие обследования:
- на биохимию (холестерин, триглециреды, ЛПВП и др.);
- глюкозу (натощак);
- на состояние печени (прямой, белок, гаммаГТ, общий билирубин и др);
- на гормоны (прогестерон, тестостерон, пролактин и др.), позволяющий оценить реакцию организма женщины на отдельные компоненты, входящие в состав выбранного препарата;
- на уровень свертываемости крови: гемостазиограмма и коагулограмма.
УЗИ малого таза
Исследование происходит с помощью сверхточного влагалищного датчика. Данная процедура проводится в 2 этапа:
- первый — после менструации,
- второй — перед началом следующей.
Целью такого обследования является правильная оценка уровня эндометрия и фолликула, а также, наблюдение течения овуляции и созревания эндометрия в матке.
С помощью УЗИ можно исключить развитие некоторых заболеваний органов малого таза.
Исследование молочных желез
Перед выбором противозачаточных препаратов следует проконсультироваться у квалифицированного маммолога, который проведет осмотр молочных желез. После этого, он сделает правильную оценку их состояния на исключение риска возможного развития опухолей.
Врач изучит результаты анализов и подберет наиболее подходящий препарат с индивидуальной дозировкой. Опытный специалист обязательно порекомендует женщине регулярную сдачу анализов при приеме противозачаточного препарата для верной оценки уровня его воздействия на организм. Если не будет обнаружена отрицательная динамика и не выявятся никакие противопоказания, смело можно принимать назначенный препарат столько времени, сколько вам нужно.
источник

Основными методами лабораторной диагностики вирусной инфекции являются серологические анализы крови и определение вируса в культуре клеток. Для проведения анализа вируса в культуре клеток используют мазок из носоглотки, трахеи, бронхов, везикулярную жидкость, мочу, кал.
Образец материала помещают на специальную питательную среду, где выращивают колонии микроорганизмов. В некоторых случаях вирус можно идентифицировать под световым микроскопом. Но чаще всего для точной идентификации применяют иммунофлюоресцентное окрашивание с использованием антител к данному вирусу.
Сдать анализы на инфекции вирусной природы назначают пациентам при подозрении развития герпеса, цитомегаловируса, вируса папилломы человека, вирусных гепатитов, капельных вирусов (паротит, краснуха, корь).
Анализы крови на вирусные инфекции бывают трех видов.
Основан на применении специфических вирусных белков, которые получены методом генной инженерии или выделены из инфицированных клеток. На каждый вид возбудителя вырабатываются определенные антитела, которые не могут связываться ни с каким другим возбудителем. В результате этого обеспечивается достаточно высокая специфичность данного исследования. Иммуноферментный анализ можно использовать как для качественной оценки, так и для количественной оценки исследуемого образца.
Для определения антител к конкретному вирусу используют следующие реакции:
- метод непрямой иммунофлюоресценции – взаимодействие сывороточных антител с антигенами вирусов в зараженных клетках;
- реакции гемагглютинации и гемадсорбции – основаны на блокировании РНК-содержащих вирусов сывороточными антителами.
С помощью данного метода можно выявить одновременно антитела к нескольким вирусам. Данный метод больше подходит для качественной оценки вирусов.
Как правило проводят анализы на следующие виды патогенных бактерий.
- Стафилококк, стрептококк, энтерококк. Данные инфекции обычно поражают мочеполовые органы, дыхательные пути, мышцы, кости, суставы. Метод анализа — бактериальный посев мазка на питательные среды.
- Хламидии – внутриклеточные паразиты, вызывающие инфекционные заболевания мочеполовой системы у женщин и мужчин. Методами анализа на выявление хламидий являются микроскопия соскобов со слизистых, определение возбудителя в культуре клеток, иммуноферментный анализ (ИФА).
- Микоплазмоз – микроорганизмы, которые занимают промежуточное положение между бактериями, вирусами и простейшими. Развитие данной инфекции приводит к хроническому воспалению мочевых путей, дыхательной системы, половых органов и суставов. Наиболее информативным анализом на микоплазмоз является иммуноферментный анализ.
- Уреаплазмоз – инфекция, которая способствует развитию пиелонефрита, простатита и уретрита у мужчин, воспалительных процессов матки и придатков у женщин.

Наиболее часто встречающимися скрытыми инфекциями в наши дни являются уреаплазмоз, микоплазмоз, хламидиоз, герпес, цитомегаловирус. Данные заболевания выявить без специальной диагностики практически невозможно. Поэтому если человек, инфицированный этими заболеваниями, и обращается к врачу, то уже на достаточно тяжелой стадии болезни. Но скрытые инфекции опасны своими осложнениями, одним из которых является женское и мужское бесплодие.
Правила правильной сдачи анализов на скрытые инфекции:
- за 10–14 дней до сдачи анализа рекомендуется отказаться от приема антибактериальных препаратов, иммуномодуляторов и некоторых других лекарственных средств;
- за 36 часов до анализа нужно воздержаться от половых отношений;
- за 24 часа до сдачи анализа нельзя использовать местные контрацептивы, свечи, мази, средства для интимной гигиены, проводить спринцевания.
Перед тем, как сдать анализ, мужчина должен не мочиться в течение двух часов. Анализ мазка для исследования у мужчины берут из уретры. У женщины берут гинекологический мазок на скрытые инфекции. Также врач может назначить анализ на инфекции и мужчине, и женщине методом исследования крови. Для этого у пациента берут кровь из вены.
Не существует 100% точного метода диагностики скрытых инфекций. Каждый способ исследования имеет достоинства и недостатки. Поэтому для того чтобы точно установить диагноз, назначают несколько методов анализа.
В диагностике скрытых инфекций применяют следующие методы:
- иммуноферментный анализ (ИФА) с помощью которого в крови определяют антитела (особые белковые молекулы), вырабатываемые организмом для борьбы с инфекционными заболеваниями;
- ПЦР-диагностика (полимеразная цепная реакция) – в крови или соскобе выявляют ДНК возбудителя инфекционной болезни;
- культуральное исследование (посев) – выращивание в питательной среде возбудителей инфекций, которые затем можно разглядеть в микроскоп;
- метод окрашивания по Грамму – окрашивание мазка специальными красителями, в результате чего возбудителей инфекции можно обнаружить без специального оборудования в течение нескольких минут.
Результаты анализа крови на скрытые инфекции обычно бывают готовы через сутки. Культуральное исследование материала завершается через 7–10 суток.
источник
Оксана Богдашевская о том, как врач определяет, можно ли женщине предохраняться таблетками
Вопрос о назначении оральных контрацептивов недавно вызвал большой холивар и панику в интернете. Женщины сообща поделились впечатлениями и «с ужасом обнаружили», что при назначении КОК гинекологи делают в лучшем случае мазок и никаких тебе анализов на гормоны. Что это — врачебная лень? Недобросовестность? Эксперименты над организмами ни в чем не повинных пациенток?
При этом мало кто понимает, что фактически подбор препарата происходит у доктора в голове, причем доктор учитывает множество факторов, полученных в ходе беседы и осмотра. Обычно процесс принятия решения врачом проходит в 3 этапа, не всегда очевидных для пациентки.
В далеком 1994 году Всемирная организация здравоохранения разработала систему классификации методов контрацепции. Любое состояние/заболевание, влияющее на возможность использования метода, отнесли к одному из 4 классов.
Для того чтобы стало понятнее, рассмотрим конкретный пример для КОК
Категория приемлемости
для приема КОК
Варикозное расширение вен нижних конечностей
Нет ограничений для приема КОК
Класс 1 — можно использовать КОК
Курение в возрасте до 35 лет
Польза от использования КОК больше, чем теоретический или доказанный риск
Класс 2 — обычно можно рекомендовать КОК
Курение в возрасте старше 35 лет, если женщина выкуривает менее 15 сигарет в сутки
Теоретический или доказанный риск перевешивает пользу от приема КОК
Класс 3 — использование КОК обычно не рекомендуется, кроме случаев, когда более подходящие методы недоступны или неприемлемы
Курение в возрасте старше 35 лет, если женщина выкуривает более 15 сигарет в сутки
Использование КОК создает недопустимый риск для здоровья
Класс 4 — КОК не должны использоваться
В 2012 году российские специалисты адаптировали рекомендации ВОЗ к отечественным реалиям и выпустили «Национальные медицинские критерии методов контрацепции» — документ, которым пользуются все акушеры-гинекологи нашей страны.
Но если в вашем присутствии доктор не достал большой талмуд или не полез рыться в интернет, скорее всего, ваша ситуация просто этого не требует.
К 3-му и 4-му классам приемлемости для приема КОК относятся состояния/заболевания, о которых пациенту обычно известно. Вряд ли получится болеть системной красной волчанкой и не обращаться за помощью или перенести инфаркт миокарда в репродуктивном возрасте и не догадываться.
Также для оценки приемлемости КОК очень удобны специальные опросники . Если на все вопросы пациентка отвечает «нет», категорические препятствия для назначения КОК отсутствуют.
Все стандартные анализы, на которые женщину могут отправить при назначении гормональных таблеток, распределены на 3 группы:
- Класс А — необходимые анализы для гарантии безопасности метода
- Класс В — рекомендуемые, но необязательные анализы
- Класс С — анализы, не являющиеся критерием для применения метода
Рассмотрим, какие обследования необходимы перед назначением КОК, ВМС и контрацептивных имплантатов в соответствии с Национальными критериями.
ИМТ = масса тела (кг) / рост2 (м2)
То есть единственное, что обязан сделать врач перед назначением КОК, это измерить артериальное давление. Если пациентка признается, что когда-то у нее значительно повышалось давление или она принимает препараты для снижения давления, КОК не подходят, безопаснее выбрать другой метод контрацепции. Если АД ниже 140/90 мм рт. ст., то женщина может пользоваться КОК.
Если пациентка пришла ко мне впервые, я после подробной беседы обязательно перейду к осмотру. Вполне вероятно, что выполню цервикальный скрининг или возьму мазки. Возможно, найду какое-нибудь заболевание или состояние, требующее уточнения. Но самое главное — я буду смотреть и слушать. Чуть желтоваты склеры — что там у нас с работой печени? Рост волос в андрогензависимых зонах — где там наша шкала Ферримана – Голвея? Вполне может сложиться ситуация, в которой у меня появятся вопросы, на которые я буду искать ответы, направив пациентку на УЗИ, в лабораторию или к коллеге-смежнику.
Например, если пациентка рассказывает, что ее отец к 47 годам перенес три инфаркта и ушел из жизни, я настойчиво порекомендую сдать анализы на генетические полиморфизмы генов тромбофилии (мутации в генах, кодирующих F II (фактор протромбина), F V (фактор Лейдена)) и дефицит протеинов С и S. Даже гетерозиготное носительство этих мутаций станет категорическим противопоказанием для КОК — 4-й класс приемлемости из-за высокого риска тромботических событий. К счастью, такие дефекты встречаются редко — примерно у 4 % в популяции, поэтому абсолютно всем такое исследование назначать не стоит.
А вот обычная коагулограмма перед началом приема КОК совершенно не в состоянии каким-то образом выявить предрасположенность к тромбозу, потому что система свертывания-противосвертывания крови очень подвижна, изменения в ней происходят быстро, и предсказать ничего не получится.
Таким образом, уточняющие анализы и консультации перед назначением КОК могут быть весьма разнообразны. Основная цель исследований — подтвердить, что КОК не принесут вреда конкретной пациентке.
Перед окончательным выбором препарата врачу стоит получить ответ на еще один важный вопрос: «Готова ли женщина принимать по одной таблетке каждый день, не забывая и не пропуская?». КОКи неимоверно хороши при регулярном, постоянном и правильном приеме. Если то пили, то не пили, то на 11 часов задержались, то на 6 часов, то 3 таблетки вообще выпить забыли, — ничего хорошего не будет.
Читайте также:
Механизм действия гормональной контрацепции
Если пациентка не уверена в своей дисциплинированности, стоит обсудить применение трансдермальной системы «Евра» или контрацептивного кольца «НоваРинг». Имплантаты и гормонвыделяющие ВМС относятся к чисто прогестиновой контрацепции, но тоже могут быть рекомендованы при невозможности соблюдать регулярный режим приема.
У многих женщин существует иллюзия, что для индивидуального подбора КОК надо обязательно изучить «гормональный статус» или «сдать кровь на все гормоны». А дальше все просто: где не хватает — долить, где избыток — отобрать. Конечно, это совсем не так. Никакого гормонального «статуса» в природе не существует. Статус — это что-то стоячее и неизменное, а гормональный баланс в женском организме гибкий и подвижный. Поэтому в разные дни цикла мы получаем разные результаты. Поэтому не существует строго «прибитых гвоздями» дней, в которые положено сдавать те или иные гормоны.
Исследования на гормоны в сыворотке крови уместны, если у пациентки существуют явные гормональные проблемы — нерегулярные менструации, нетипичный характер оволосения, акне, обильные менструации.
Целью этих анализов ни в коем случае не будет «индивидуальный» подбор КОК. Цель — не пропустить заболевание, для которого подобные ситуации — симптом.
Потому что когда женщина начнет принимать КОК, она будет иметь спокойные и регулярные менструальноподобные реакции, а замаскированное заболевание может тем временем прогрессировать.
По иронии судьбы, больше всего привержены к гормональной контрацепции именно те женщины, кому она категорически противопоказана. Основная задача врача — быстро и максимально точно определить, кому нельзя принимать КОК, кому можно с оговорками и кому можно без ограничений.
Если выявлены противопоказания, нужно сказать женщине , что отныне и вовеки веков ей КОКи принимать нельзя. И главное — подробно объяснить почему, чтобы у пациентки не возникло искушение подобрать себе препарат самостоятельно при помощи интернета или провизора в аптеке.
Товары по теме: Клайра , Зоэли , Ярина , Джес , Диане-35 , Жанин , Марвелон , Фемоден , Белара , Мерсилон , Логест
источник
Свертываемость крови при приеме контрацептивов – важный показатель. Комбинированные оральные контрацептивы широко используются не только для предохранения от нежелательной беременности, но и для лечения большого количества гинекологических заболеваний. Их положительный терапевтический эффект оценен врачами всех специальностей. Однако, как и большинство лекарственных средств, они имеют ряд противопоказаний, одним из которых является густая кровь.
Одним из неблагоприятных воздействий контрацептивов является влияние на систему гемостаза. В ходе большого количества научных экспериментов доказано, что эстрогенный компонент стимулирует активность свертывающей системы крови.
В связи с этим свертываемость крови при приеме контрацептивов значительно увеличивается, образуются микротромбы. Это значительно повышает вероятность развития тромбозов и тромбоэмболий, что в свою очередь может привести к церебральной ишемии (инсульту) и коронарной недостаточности (инфаркту миокарда).
Подбор комбинированных оральных контрацептивов в обязательном случае должен проводиться врачом. Специалист оценивает общее состояние, состояние женской репродуктивной системы, а также выявляет существующие факторы риска. Помимо общего и гинекологического осмотра назначаются:
- УЗИ органов малого таза;
- маммография и консультация маммолога для женщин старше 40 лет;
- общий анализ крови;
- стандартный биохимический анализ крови с дополнительным определением «липидного спектра»;
- анализы крови на половые гормоны;
- коагулограмма;
- анализ на определение генетической предрасположенности к тромбозам.
Ультразвуковое исследование при назначении КОК проводится дважды в течение одного цикла: на 3-7 день после начала овуляции и на 20-24 дни менструального цикла. Это необходимо для определения уровня нарастания эндометрия, формирования фолликула, появления желтого тела.
Коагулограмма, общий, биохимический анализы крови при приеме контрацептивов определяется непосредственно перед их назначением, а далее каждые 6 месяцев.
Также для выбора препарата актуальна сдача анализов на естественный уровень половых гормонов в организме. Мнения врачей по поводу этого разнятся, некоторые специалисты не видят необходимости в назначении этого исследования, так как характерные изменения уровня половых гормонов определяются по внешнему виду (фигуре, жировым отложениям, уровню оволосения и тд.). К тому же индивидуальную переносимость препарата можно оценить только спустя 2-3 цикла его применения.
Анализ на определение генетической предрасположенности к тромбозам относительно новое исследование. Он проводится однократно при выборе первого гормонального противозачаточного препарата. По его результатам врач-генетик выносит заключение о возможном риске тромбозов.
Под понятием густой крови подразумеваются характерные изменения состава крови и степени активности свертывающей системы. Так, при длительном приеме КОК отмечается влияние контрацептивов на анализ крови: изменяется количество тромбоцитов в общем анализе крови, снижается АЧТВ и увеличивается потребление протромбина.
При густой крови, то есть повышенной ее свертываемости вероятность развития тромбозов и так повышена. Применение комбинированных оральных контрацептивов в такой ситуации совершенно недопустимо. Риск возникновения тромбозов может увеличиться в несколько раз. При этом запрещено использование не только таблетированных форм, но также и любых других видов гормональных препаратов: колец, пластырей, имплантов и т.д.
Тромбофилия – это заболевание системы крови, при которой наблюдается чрезмерная активность свертывающей системы и недостаточное действие противосвертывающих компонентов. При этом возникает риск развития тромбозов и нарушения гемостаза. Внешне заболевание может никак не проявляться. В качестве основного лечения используются препараты антиагрегантов и антикоагулянтов.
Тромбофилия является абсолютным противопоказанием для назначения любого вида гормональной контрацепции (КОК, пластырей, колец, имплантов, спирали). Для предохранения от нежелательной беременности рекомендуется использовать барьерные методы контрацепции (презервативы, колпачки, влагалищные диафрагмы и др.).
Тромбоэмболия – это симптомокомплекс, развившийся при повышенном тромбообразовании и закупорки сосудов разного диаметра. Наиболее тяжелыми состояниями являются:
- Тромбоэмболия сосудов головного мозга. Грозит таким осложнением как инсульт.
- Тромбоэмболия легочной артерии (ТЭЛА). Тяжелое, угрожающее жизни состояние. Вероятность выживания при эмболии крупных ветвей очень низкая даже при своевременно начатой терапии.
- Тромбоэмболия артерий нижних конечностей.
- Тромбоэмболия верхней и нижней брыжеечной артерии. Грозит развитием инфаркта кишечника.
Гормональная контрацепция, как и заместительная гормональная терапия, при тромбоэмболии запрещена. Даже под прикрытием препаратов, разжижающих кровь, не стоит рисковать собственным здоровьем. В качестве предохранения, как и при тромбофилии, рекомендуется воспользоваться барьерными методами.
Варикозное расширение вен – это патологическое состояние венозной стенки, при котором происходит ее значительное расширение. При этом отмечается замедление тока крови и повышенное образование тромбов.
Назначение гормональной контрацепции допускается только в случае легкой стадии течения болезни и отсутствия иных противопоказаний. В обязательном порядке каждые полгода при приеме противозачаточных коагулограмма и УЗИ сосудов нижних конечностей.
Оральные контрацептивы оказывают значительное влияние на систему гемостаза в организме и имеют достаточное количество как положительных, так и побочных эффектов. Их применение при проблемах с вязкостью крови должно быть клинически обосновано, а процесс должен постоянно регулироваться соответствующими анализами.
Анастасия Винарская, акушер-гинеколог, специально для Mirmam.pro
источник
Контрацепция — это достигаемое различными способами предотвращение нежелательной беременности.
Существует несколько видов контрацепции, и самыми древними являются барьерные методы контрацепции. Еще в начале XX в. это были единственные средства для предотвращения нежелательной беременности, однако в современном мире их популярность значительно снизилась, что связано с появлением более эффективных контрацептивных средств. Однако барьерные методы контрацепции продолжают развиваться и совершенствоваться, т.к. они имеют гораздо меньше нежелательных осложнений и противопоказаний, а также с ростом количества заболеваний, передающихся половым путем.
Заболеваний, которые передаются половым путем огромное количество, и их распространенность, к сожалению, растет. Такими заболеваниями являются: кандидоз, бактериальный вагиноз, гонорея, трихомониаз, генитальный герпес, вульвовагинит, слизисто-гнойный цервицит, СПИД, цистит и негонококковый уретрит, а также лобковая вошь, генитальные кондиломы, гепатит В, различные воспалительные заболевания органов малого таза и кишечные инфекции, и другие. Для того чтобы предотвратить заражение подобными заболеваниями половой сферы, нужно поддерживать половые связи только с одним здоровым партнеров, или же уменьшить количество таких партнеров, пройти обследование на ЗППП вам и вашему партнеру, исключить половые контактов с теми, у кого большое количество половых партнеров, а также вести здоровый образ жизни.
Существует несколько видов барьерных контрацептивов: мужские и женские, которые бывают медикаментозными и барьерными немедикаментозными. В любом случае барьерные контрацептивы блокируют проникновение семенной жидкости в шеечную слизь. Общими преимуществами барьерных методов контрацепции являются малое количество побочных эффектов, предохранение от венерических заболеваний, они действуют только местно и не вызывают системных изменений в организме, и практически не имеют противопоказаний. Недостатками барьерных методов контрацепции являются появление аллергических реакций на материалы, из которых изготавливаются данные контрацептивы (резина, латекс, полиуретан), и тогда использовать их нельзя, обладают меньшей эффективностью по сравнению с другими методами контрацепции, для их применения нужно выполнять некоторые манипуляции на гениталиях и следить за их расположением во время полового акта. Подобные методы контрацепции применяют в случаях, когда нельзя использовать другие средства контрацепции — внутриматочные средства и оральные контрацептивы, во время лактации, при приеме лекарственных средств, не сочетающихся с оральными контрацептивами.

У применения презервативов есть и свои противопоказания: использование презервативов из естественных материалов, проходимых для вирусов, если есть возможность заразиться половым заболеванием, а также неспособность сохранить эрекцию при использовании кондома.
Влагалищная диафрагма является барьерным методом контрацепции, и представляет собой куполообразный колпачок, который вводится во влагалище перед началом полового акта так, чтобы его купол закрывал шейку матки. Обычно диафрагмы имеют размеры от 50 до 150 мм, и подбираются индивидуально каждой женщине в зависимости от того, рожала ли она, ее комплекции и т.д. С первого раза правильно установить диафрагму сложно, в этом может помочь врач. У диафрагмы много преимуществ, она защищает от половых инфекций, которые можно подхватить от больного человека, от внематочной беременности, а также простота применения и то, что ее можно использовать несколько раз. Побочными эффектами применения колпачка являются возможное инфицирования мочеполовых путчей из-за давления диафрагмы на уретру, а также воспаление стенок влагалища в местах контакта с диафрагмой.
Влагалищная диафрагма имеет и противопоказания к применению, это аллергия на резину, а также различные заболевания половых органов — кольпит, эрозия шейки матки, опущение стенок матки и влагалища, эндоцервицит, а также аномалии развития половых органов.
Еще одним методом барьерной контрацепции являются шеечные колпачки (цервикальные колпачки), которые изготавливаются из латексной резины. Различают 3 вида колпачков: колпачок Прентифа, колпачок Вимуля и Думаса, которые различаются между собой формой и размерами. Подобрать подходящий вариант вам поможет врач. Нужно заметить, что правильно установленный колпачок закрывает верхнюю часть влагалища и шейку матки.
Следующим методом контрацепции является применение химических способов контрацепции, а именно, спермицидов. Спермициды инактивируют сперму и препятствуют ее проникновению в матку, а также обезвреживают почти всех вирусов и бактерий. Препараты выпускаются в виде пенных аэрозолей, таблеток, желе, таящих и пенящихся свечей, кремов, применяющихся местно, и предохраняют от некоторых заболеваний половой сферы, вызванных инфекциями и вирусами, и от внематочной беременности. Современные спермициды состоят из носителя и вещества, убивающего сперму, которые оба важны для обеспечения контрацептивного эффекта. Функция носителя — осуществление дисперсии химического вещества во влагалище, путем обволакивания шейки матки. А спермоубивающим активным ингредиентом являются сильнодействующие сурфактанты, которые разрушают мембрану сперматозоидов (менфегол, октооктинол, хлорид бензалкониум). Спермициды используются как самостоятельно, так и вместе с барьерными контрацептивами. В первом случае они вводятся во влагалище за 7-15 мин до полового акта.
Преимуществами спермицидов являются: простота применения, защита от некоторых инфекций, которыми можно заразиться половым путем. Недостатки этого вида контрацепции: необходимость манипуляций на половых органах, ограниченный период действия, а при частом пользовании может нарушиться естественная микрофлора влагалища, и может развиться местный дисбактериоз. Также их нельзя использовать при беременности, а также при воспалениях наружных половых органов.
Кстати, для повышения противозачаточного эффекта можно использовать спермициды одновременно с применением презерватива, эффективность этого метода до 98% защиты от беременности и половых инфекций.
Контрацептивная губка распространена в некоторых странах — США, Англии и Нидерландах. Полиуретановая губка с нейлоновой петлей устанавливается над шейкой матки, в губке содержится спермицид. Губку нужно вводить за сутки до полового сношения и оставлять во влагалище. Контрацептивная губка предохраняет от гонореи и хламидиоза.
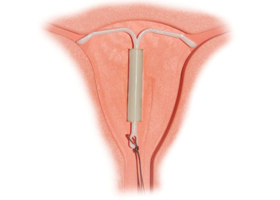
У ВМС есть противопоказания, они абсолютно противопоказаны тем, кто страдает острыми и подострыми воспалительными заболеваниями гениталий, различными злокачественными процессами в половых органах, а также беременность, в том числе и предполагаемая. Есть у ВМС и относительные противопоказания, это аномалии половых органов, миома матки, анемия и некоторые другие заболевания крови.
ВМС обычно вводятся доктором на 4-6 день менструального цикла (в это время женщина уже может быть уверена, что не беременна) в цервикальный канал, что облегчает проведение манипуляции. ВМС также могут быть введены через несколько недель после родов или в более отдаленный послеродовой период. Извлекается ВМС также в больничных условиях с помощью корнцанга или маточным крючком, в зависимости от вида спирали.
Через несколько дней после установления спирали проводится осмотр, после чего доктор дает разрешение на половую жизнь без иного вида предохранения кроме ВМС. Преимуществами внутриматочных спиралей являются: они могут использоваться в период кормления грудью, ВМС могут применять женщины старшего возраста и те, кому не рекомендуется использовать другие виды контрацепции. ВМС могут применять несколько лет, что экономически выгодно. Кроме того, после установления спирали необходимо лишь периодическое наблюдение у врача. Нужно отметить, что согласно исследованиям, на фоне использования спиралей генеративная функция у женщин не нарушается, и беременность наступает почти у 90% женщин в течение года после удаления ВМС.
Побочными реакциями использования ВМС являются боли в пояснице, кровянистые выделения в течении нескольких недель после установления спирали. Иногда могут беспокоить маточные кровотечения, могут появиться выделения между менструациями, а объемы крови при менструациях могут увеличиваться. Для уменьшения кровопотери при менструациях назначаются ингибиторы простагландинсинтетазы. Риск воспалительных заболеваний при использовании ВМС особенно велик в первые 3 недели после введения внутриматочной спирали. Однако если женщина ведет беспорядочную половую жизнь, то риск подхватить воспаление увеличивается. Самым редким, но и самым опасным видом осложнения является перфорация матки. При перфорации первой степени, когда ВМС частично располагается в самой мышце матки, то ее удаляют вагинальным путем, однако при второй и третьей степени перфорации, когда спираль находится в мышце матки или даже выходит в брюшную полость, тогда назначается абдоминальный путь удаления спирали.
Считается, что именно ВМС является лучшим средством контрацепции для рожавших женщин, которые имеют одного постоянного партнера и не страдают от воспалительных заболеваний гениталий.
Внутриматочная контрацепция также имеет противопоказания. ВМС не вводится женщинам с заболеваниями органов малого таза, с острой гонорей, хламидиозом, гнойным цервицитом, послеродовым эндометритом за последние несколько месяцев, с эрозией шейки матки, при опухолях матки. Также спираль не устанавливается беременным женщинам, и подозревающим беременность. Кроме того, ВМС не рекомендуется к введению при патологических вагинальных кровотечениях и при подозрениях на рак матки. Однако ВМС является посткоитальным контрацептивом, который можно использовать в течении 5 дней после полового акта без предохранения.
Относительными противопоказаниями для установления спирали является: наличие в прошлом внематочных беременностей, наличие рецидивирующих вагинальных инфекций, лейкореи, при заболеваниях, вызывающих слабость иммунной системы, при стенозе шейки матки, а также при тяжелой анемии, при болезненных менструациях.
Самым распространенным контрацептивным методом является применение гормональных контрацептивов. Они разделяются на несколько видов. Самым распространенным видом гормональных контрацептивов являются комбинированные эстрогенные препараты. Они надежды, относительно недороги и обычно хорошо переносятся, и разделяются на 3 типа:
- монофазные, в которых содержится постоянная дозировка эстрогена и гестагена;
- двухфазные, в составе которых одна часть таблеток содержит эстроген, а остальные — и эстроген и гестаген;
- в трехфазных оральных контрацептивах содержится меняющаяся доза эстрогенов и постепенно увеличивающаяся доза гестагенов.
Как уже было отмечено, самым распространенным видом контрацепции современных женщин, является прием комбинированных оральных контрацептивов. Современные комбинированные оральные контрацептивы содержат гораздо меньше стероидов и гестагенных элементов, их дозировка уменьшилась более чем в 5 раз. Современные препараты содержат до 1 мг норэтистерона и 125 мг левоноргестрела. Развитие оральных контрацептивов прошло 3 стадии, в зависимости от вида гестагена. В первом поколении ОК содержался норэтинодрел ацетат, во втором поколении вместо норэтинодрела начал использоваться более эффективный левоноргестрел. К третьему поколению относятся оральные контрацептивы, в составе которых содержится дезогестрел, гестоден. Оральные контрацептивы третьего поколения не нарушают процесс метаболизма липидов, и не повышают риски развития заболеваний сердца и сосудов.
Контрацептивы блокируют овуляцию, изменяют транспорт гаметы и нарушают функции желтого тела.
Считается, что оральные контрацептивы предупреждают беременность с вероятностью 100%, они просты и удобны в использовании. Необходимо помнить, что комбинированные оральные контрацептивы являются лекарственными средствами, и применять их нужно только с разрешения вашего доктора. В любом случае, назначается каждой женщине такая наименьшая доза стероидов, обеспечивающая необходимый уровень защиты. Обычно, женщинам рекомендуется прием контрацептивов, содержащих не больше 35 мкг этинилэстрадиола и 150 мкг левоноргестрела. И именно врач может определить, каким женщинам гормональная контрацепция противопоказана. Так прием оральных контрацептивов категорически противопоказан женщинам, страдающим, или перенесших в прошлом, различные заболевания сердечнососудистой системы, и других жизненно важных органов. Это тромбофлебит, тромбоэмболия, варикоз, заболевания печени и почек, эпилепсия, сахарный диабет. Сюда относятся и злокачественные опухоли половых органов, опухоли молочных желез, сосудов головного мозга, анемия, сильные головные боли, мигрени, различные заболевания желчного пузыря, а также противопоказаны они тем, у кого есть избыточный вес, кто страдает повышенным артериальным давлением, а также курильщики, особенно в возрасте старше 40 лет.
Обычно комбинированные оральные контрацептивы не подавляют фармакологическое действие иных медицинских препаратов, однако некоторые лекарства могут влиять на эффективность действия контрацептивов, например, барбитураты и циклофосфамид. На сегодняшний день продолжаются исследования взаимодействия КОК и других лекарственных веществ, поэтому лучше использовать одновременно с оральными контрацептивами и спермициды.
Взаимодействие оральных контрацептивов с другими препаратами и лекарствами:
Алкоголь — КОК способны усиливать опьяняющий эффект от алкоголя, поэтому применять одновременно нужно с осторожностью.
Антибиотики — Антибиотики способны ослаблять эффективность КОК, особенно с низким содержанием этинилэстрадиола. Лучше выбирать другой способ контрацепции.
Анальгетики — КОК могут ослаблять действие анальгетиков.
Антидепрессанты — КОК способствуют усилению антидепрессивного эффекта.
Барбитураты — Барбитураты вызывают снижение контрацептивного эффекта, поэтому при их приеме лучше выбрать другой вид контрацепции.
Витамин С — При приеме витамина С более 100 мг/сут наблюдается усиление побочных явлений эстрогенов, поэтому при приеме КОК сократите дозу витамина С до 100 мг/сут.
Гипогликемические препараты — КОК могут снижать гипогликемический эффект, поэтому нужно следить за уровнем глюкозы в крови.
Кортикостероиды (кортизол) — КОК повышают токсичность кортикостероидных препаратов, в этом случае лучше выбирать другой способ контрацепции.
Антикоагулянты — При приеме антикоагулянтов лучше не пользоваться оральными контрацептивами, т.к. они способствуют снижению лечебного эффекта.
Бета-адреноблокаторы — КОК усиливает действие лекарства, при одновременном приеме нужно контролировать состояние сердечно-сосудистой системы.
Современные оральные контрацептивы не оказывают влияния на липидный обмен, как это было в ранних ОР, содержащих большое количество прогестинового компонента.
Под наблюдением врача и при отсутствии противопоказаний, женщина может употреблять оральные контрацептивы много лет подряд.
К побочным эффектам при приеме оральных контрацептивов, которые обычно наблюдаются в первые два месяца после начала их приема, относятся появление головной боли, повышенная утомляемость, тошнота, увеличение массы тела, появление акне, судорог в ногах, повышенная раздражительность, гипертония, тромбофлебит, вздутие живота и т.д.
В отличие от КОК, которые подавляют овуляцию и делают шейку матки непроходимой для сперматозоидов, то мини-пили оказывают воздействие на цервикальную слизь и изменяют слизистую матки, так что оплодотворенная яйцеклетка не может в ней закрепиться. В состав мини-пили входят микродозы гестагенов (левоноргестрела, норгестрела), а нет эстрогенов. Этот вид контрацепции применяют каждый день, начиная с первого дня цикла. Основным побочным эффектом от приема мини-пили является появление межменструальных кровянистых выделений. Мини-пили могут назначаться женщинам с заболеваниями печени, гипертензией, а также страдающим ожирением, при сахарном диабете, варикозном расширении вен.
Контрацептивами последнего поколения, или низкодозированными оральными контрацептивами, называют норплант, представляющий собой 6 капсул, которые вводятся в предплечье левой руки, и обеспечивают защитный эффект в течении 5 лет. Также сюда относится и Депо-Провера в виде водной суспензии медроксипрогестерона ацетата, которая вводится в организм в виде 4 инъекций. Низкодозированные оральные контрацептивы категорически противопоказаны: тем, кто страдает заболеваниями сердца и сосудов, сахарным диабетом, тромбозом, пороками сердца, ишемией сердца, раком молочных желез, вирусным гепатитом, циррозом печени, опухолями печени, во время беременности и в период лактации. Низкодозированные ОК могут применяться без ограничений при миоме матки, эндометриозе, венерических заболеваниях, ВИЧ-инфицировании, при туберкулезе, эпилепсии, железодефицитной анемии.
При подборе вида гормональной контрацепции, женщина обычно сдает кровь на биохимический анализ, делает гемостазиограмму, УЗИ органов малого таза, а также получает консультацию маммолога и терапевта.
Одним из самых надежных средств от нежелательной беременности и различных венерических заболеваний является комбинирование презерватива из латекса и спермицидов. В этом случае гарантируется защита от ВИЧ-инфекций, различных заболеваний, вызванных вирусами и бактериями. Например, фарматекс защищает от герпеса, хламидий, трихомонады, гонореи и многих других заболеваний.
Многие практикуют спринцевание после полового акта, однако это может лишь увеличить вероятность заражения, т.к. в этом случае велик шанс повредить слизистые оболочки влагалища, а также смывания ее защитной слизи.
Идеального контрацептива не существует. Если мы предотвращаем физиологическую особенность женщины — беременность, то обязательно будут побочные явления. Чтобы свести их к минимуму, подбирайте контрацептивы вместе с хорошим врачом.
Ведь именно правильный выбор контрацепции влияет на ход любого другого заболевания, а эффективность методов предохранения в этом случае разная, поэтому при назначении контрацепции нужно проводить комплексное обследование организма женщины.
Если женщина страдает различными генитальными заболеваниями, то контрацепция необходима для избежания риска ухудшения здоровья, если вдруг наступит беременность. Самым лучшим методом предохранения от нежелательной беременности при заболеваниях половых органов является использование презерватива и спермицидов. Эти методы контрацепции доступны, просты в использовании, не оказывают негативного влияния на половые органы женщины, а также их действие обратимо после окончания их использования.

При артериальной гипертензии, сердечной недостаточности, при наличии в прошлом тромбозов, тромбоэмболии, при врожденных пороках сердца, ревматических заболеваниях, а также наличии у кого-то из родственников гипертонической болезни, комбинированые оральные контрацептивы применять категорически запрещается. Также неприемлемы для применения при заболеваниях сердца и сосудов препараты, в которых содержится более 50 мкг эстрогенов. При употреблении оральных контрацептивов, для уменьшения вероятности развития тромбоза, не следует применять антикоагулянты, т.к. при этом возникают изменения в свертываемости крови. Действие норпланта на страдающих сердечно-сосудистыми заболеваниями не изучено. Кроме того, использование гормональных противозачаточных таблеток может приводить к гиперплазиям, а также к снижению усвояемости углеводов, что особенно опасно для диабетиков.
Внутриматочная контрацепция должна использоваться женщинами, страдающими сердечными болезнями и патологиями сосудов, осторожно. ВМС не следует применять при артериальной гипертензии, при заболеваниях сердца и сосудов, которые могут осложниться бактериальной инфекцией, а также при заболеваниях, в лечении которых применяются антикоагулянты.
При сердечно-сосудистых заболеваниях также может быть использована добровольная хирургическая стерилизация, особенно для женщин с тяжелыми пороками сердца или при злокачественной артериальной гипертензией. Ее можно проводить сразу же после кесарева сечения. Лучше всего при этом биполярную электрокоагуляцию.
Если у женщины есть высокий риск тромбоэмболических осложнений, то нужно очень ответственно делать выбор контрацепции, т.к. неправильный выбор может привести к опасным последствиям. Тромбоэмболическим осложнениям особенно подвержены женщины старше 40 лет, а также курящие. Во время использования комбинированных оральных контрацептивов риск кровоизлияния в мозг возрастает в 1,5 раза. А женщины, постоянно применяющие средства гормональной контрацепции, подвержены образованию тромбозов в 5-7 раз чаще, и инфаркты миокарда наступают в 2 раза чаще. Большие дозы эстрогенов воздействуют на свертываемость крови, свертывающий потенциал увеличивается и снижается фибринолитическая активность. Нужно отметить, что употребление оральных контрацептивов третьего поколения уменьшает количество возможных тромбозов, в 4 раза по сравнению с приемом контрацептивов первого поколения. Особенно высок риск подобных осложнений в первые несколько месяцев приема гормональных контрацептивов. Особенно велик риск возникновения тромбозов при повышенном артериальном давлении, и предвестниками осложнений могут стать появление мигреней, падение зрения, слабости в конечностях. В этом случае, КОК отменяют, и женщина подлежит обследованию.
При хронической артериальной гипертензии лучше использовать спирали с содержанием прогестерона, меди, таблеткам с содержанием прогестина и барьерным методам контрацепции. Оральные контрацептивы принимать запрещается, т.к. их использование приводит к повышению артериального давления.
Таким образом, для женщин, страдающих сердечными заболеваниями сосудов, лучшей контрацепцией являются барьерные методы контрацепции и использование спермицидов.
Использовать оральные контрацептивы и ВМС, в которых содержится прогестаген, можно пациенткам, страдающим железодефицитной анемией, т.к. прогестаген способствует уменьшению менструальных кровотечений. КОК абсолютно противопоказаны страдающим серповидно-клеточной анемии, можно использовать лишь контрацептивы, содержащие прогестаген. Женщинам с признаками анемии нужно очень осторожно назначать спирали с содержанием меди, т.к. они способствуют увеличению кровопотере при менструациях.
При сахарном диабете лучшим средством является внутриматочная контрацепция, ВМС содержащие прогестерон, т.к. они не подвержены инфекции, и влияют на уменьшение кровопотерь. Из-за повышенной восприимчивости к инфекциям, медьсодержащие ВМС должны использоваться с осторожностью. При их установлении нужно строго соблюдать правила асептики, а для профилактики инфицирования назначаются антибактериальные препараты. При сосудистых поражениях оральные контрацептивы не используются, т.к. они могут снижать чувствительность к инсулину. В случае назначения КОК, а именно, норплант, а также те, в которых содержится только прогестаген, необходимо следить за уровнем глюкозы в крови.
Таким образом, лучшим средством конрацепции для женщин с сахарным диабетом, является ВМС и хирургическая стерилизация.
При хронических заболеваниях печени и циррозе категорически противопоказан прием гормональных контрацептивов, лучше всего использовать барьерные контрацептивы и ВМС. Именно КОК способны вызывать узелковую гиперплазию печени, которая может трансформироваться в опухоль.
При системной красной волчанке лучшим методом будет установление ВМС, а также можно использовать КОК с прогестинами.
При лечении туберкулеза рифампицином эффективность КОК снижается, поэтому лучше подобрать другой способ защиты от нежелательной беременности, с учетом противопоказаний.
Делая выбор контрацепции для женщин с психическими расстройствами, нужно советоваться с психиатром, социологом, опекунами и юристами о возможности пациенткой правильно использовать методы контрацепции или же отдать предпочтение стерилизации. Прием оральных контрацептивов может вызывать небольшие психические отклонения в виде депрессивных состояний, сонливости и резких перепадов настроения.
Пациентам с судорожным синдромом лучше выбрать негормональные методы контрацепции.
При мигрени противопоказаны комбинированные оральные контрацептивы, т.к. они способны усиливать симптоматику заболевания. В этом случае предпочтение отдается барьерным методам контрацепции, ВМС и препаратам, содержащим лишь прогестагены.
Для женщин, страдающих эпилепсией, лучшим средством защиты от беременности является установление ВМС. Препараты, используемые при лечении эпилепсии, например, фенобарбитал, способствуют снижению концентрацию стероидов в крови, что может увеличивать риски беременности. В этом случае дозу оральных контрацептивов придется увеличивать в 2 раза, что повлечет за собой увеличение побочных эффектов.
При наличии избытка массы тела применение КОК могут приводить к активизации побочного действия гестагенов, причина которой — в структурной близости гестагенов к тестостерону. В этом случае может наблюдаться увеличение в весе, появление акне и излишней нервозности. В этом случае нужно использовать КОК с низким соотношением гестаген/эстроген.
Категории женщин, у которых были диагностированы рак молочной железы, злокачественные заболевания гениталий, печени противопоказаны комбинированные оральные контрацептивы, т.к. они могут вызвать рецидивы гормонозависимого рака шейки матки или молочных желез. При всех остальных видах онкологических заболеваний можно использовать любые виды контрацепции.
Согласно некоторым исследованиям, у женщин до 36лет, длительно принимающих КОК, увеличивается риск рака молочной железы. Использование ВМС при раке груди также достаточно опасно, т.к. может увеличиваться воспалительные заболевания гениталий, которые сопровождаются нарушениями функции яичников и могут вести к прогрессированию мастопатии.
При раке шейки матки использование ОК приводит к ухудшению состояния, а также развитие железисто-плоскоклеточной карциномы шейки матки.
При наличии ВИЧ-инфекции лучшим методом контрацепции является использование презервативов и спермицидов, лучше одновременно. Для профилактики ВИЧ презерватив можно использовать в сочетании с другими видами контрацепции, например, при половых актах с наркоманами, женщинами легкого поведения и теми, кто относится к группе риска ЗППП. Презервативы следует использовать при всех видах половых контактов (вагинальные, оральные, анальные). Также презервативами нужно пользоваться, даже если у одного из партнеров была операция по стерилизации или находится в менопаузе.
При использовании ВМС увеличиваются риски передачи других заболеваний, передающихся половым путем, кроме того, его нельзя использовать ВИЧ-инфицированным. Есть исследования, что проститутки, использующие оральные контрацептивы в качестве предохранения, более восприимчивы к ВИЧ-инфекции.
Образование: Окончил Витебский государственный медицинский университет по специальности «Хирургия». В университете возглавлял Совет студенческого научного общества. Повышение квалификации в 2010 году ‑ по специальности «Онкология» и в 2011 году ‐ по специальности «Маммология, визуальные формы онкологии».
Опыт работы: Работа в общелечебной сети 3 года хирургом (Витебская больница скорой медицинской помощи, Лиозненская ЦРБ) и по совместительству районным онкологом и травматологом. Работа фарм представителем в течении года в компании «Рубикон».
Представил 3 рационализаторских предложения по теме «Оптимизация антибиотикотерапиии в зависимости от видового состава микрофлоры», 2 работы заняли призовые места в республиканском конкурсе-смотре студенческих научных работ (1 и 3 категории).
господи, сколько же у нас у девчонок заболеваний то. ужас какой. аж страшно, я вот каждый пол года хожу к гинекологу. мало ли, почти 2 года назад мне прописали свечи бенатекс, пока все ок) ни заболеваний не беременности.
источник
