Гинекологические анализы на инфекции назначаются для того, чтобы определить возбудителя заболевания и назначить правильное лечение.
Биологический материал для гинекологических анализов на инфекции берут из влагалища, мочеиспускательного канала, шейки матки, анального отверстия и преддверья влагалища. Виды анализов в гинекологии.
Вы пришли к гинекологу с жалобами на выделения. Для того, чтобы определить возбудителя инфекции и выбрать правильное лечение, врач назначает анализы. Какие и в какой последовательности?
Какие из гинекологических анализов – самые важные, чтобы получить полное представление о своем женском здоровье?
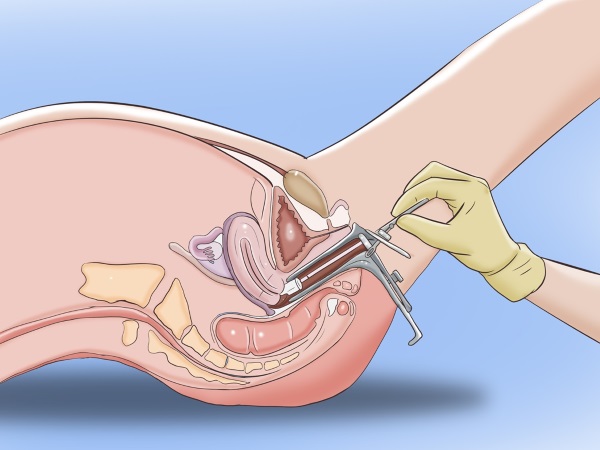
Берется после вставления влагалищного зеркала, под контролем глаза, с помощью одноразового шпателя (пластмассовой палочки с расширенным концом). Если Вы позаботились о себе в условиях бесплатной медицины и принесли с собой одноразовый набор для гинекологического обследования, шпатель в него входит. Неправильным является забор материала для мазка перчаткой (т.к. тальк, которым обработаны перчатки, может исказить картину); зеркалом (иногда, вынимая зеркало, врач переносит попавшие в него выделения на стекло), т.к. туда попадают, в основном, слущенные клетки из заднего свода влагалища; после двуручного исследования без вставления зеркала (т.к. взятие материала нужно производить под контролем глаза, т.е. видеть, что берешь). Взятие мазка — это вторая манипуляция врача после того, как Вы оказались на кресле, первая – вставление влагалищного зеркала. Затем в зеркало направляется свет, и врач прицельно берет шпателем материал желательно из трех участков, но как минимум, из двух последних: из наружного отверстия мочеиспускательного канала, влагалища и шейки матки. Только после этого возможно проведение расширенной кольпоскопии (окраска шейки матки растворами) и двуручное исследование. Такой порядок объясняется тем что растворы, использующиеся для кольпоскопии, убивают бактерий, делая мазок бессмысленным, а при двуручном исследовании происходит микротравмирование поверхности шейки матки, в мазок попадают слущенные клетки, клетки крови, и затрудняют диагностику инфекций. Материал, взятый шпателем, равномерно распределяют по чистому предметному стеклу широким мазком. Неправильным является нанесение материала толстым слоем, каплей, небольшим мазком – так врачу-лаборанту гораздо труднее будет делать свою работу. Материал из разных участков помещается на стекле отдельно, с обратной стороны стекла отмечается место взятия мазка: «U» – мочеиспускательный канал, «C» – шейка матки, «V» – влагалище. После этого стекло высушивается на воздухе и отправляется в лабораторию.
В лаборатории мазок окрашивают и рассматривают в микроскоп.
Что может увидеть врач-лаборант:
а) Эпителий. Клетки, покрывающие влагалище и шейку матки. В норме должны присутствовать. Их количество меняется в зависимости от фазы менструального цикла, применяемых гормональных препаратов. Чем больше женских половых гормонов (середина цикла, прием эстрогенов, беременность), тем больше эпителия. Отсутствие эпителиальных клеток может говорить об атрофии эпителия, недостатке эстрогенов, избытке мужских половых гормонов.
б) Лейкоциты. Клетки, выполняющие защитную функцию, «поедающие» возбудителей инфекций. При воспалении во влагалище (кольпит, вагинит) их количество увеличивается пропорционально его остроте и количеству возбудителей. В норме количество лейкоцитов в первую фазу менструального цикла составляет до 10 в поле зрения (участок стекла, видимый под микроскопом), во вторую – 10-15 в поле зрения. Повышенное содержание лейкоцитов достаточно для установления факта инфекции, но недостаточно для определения ее возбудителя. А возбудителя найти очень желательно для того, чтобы правильно подобрать антибиотики.
в) Палочковая флора (морфотип лактобактерий). Это нормальная флора (микроорганизмы, которые должны жить в кислой среде влагалища), кроме которой в мазке ничего не должно определяться.
Всего, представленного ниже, в нормальном мазке быть не должно:
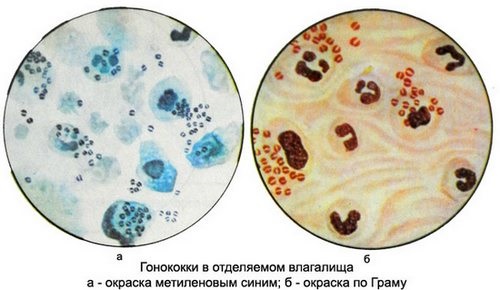
г) Кокки. Бактерии шаровидной формы (в отличие от палочек). Иногда внешнего вида достаточно для постановки диагноза (диплококки (двойные) – гонорея, совокупность кокков, мелкой палочки и «ключевых» клеток – бактериальный вагиноз), иногда для точного диагноза необходим посев.
д) Мелкая палочка. Чаще всего анаэробные (не использующие кислород) бактерии, гарднереллы. Признак либо инфекции, либо дисбактериоза влагалища, особенно когда их больше, чем лактобактерий.
е) «Ключевые» клетки. Клетки эпителия, «облепленные» мелкой палочкой. Признак бактериального вагиноза – дисбактериоза влагалища — состояния, при котором вместо аэробной (кислородолюбивой) молочной бактерии во влагалище размножаются анаэробные организмы, в том числе мелкие палочки.
ж) Грибы. Возбудители кандидоза (молочницы). В зависимости от выраженности процесса в мазке могут присутствовать споры грибов (невыраженный кандидоз, возможно, без проявлений), гифы, мицелий грибов (распространенный кандидоз).
з) Трихомонады. Целые или разрушенные. Возбудители трихомониаза. Крупные одноклеточные организмы со жгутиками.
Обнаружение в мазке пунктов «г – з» помогает установить возбудителя кольпита и подобрать соответствующие антибиотики. Однако Вы можете столкнуться с ситуацией, когда кроме лейкоцитов в мазке больше ничего не обнаружено. Причины:
а). Определение возбудителей требует большей квалификации лаборанта, чем нахождение лейкоцитов.
б). Вирусная, мико-, уреаплазменная, хламидийная инфекция. Эти микроорганизмы настолько малы, что их не видно в микроскоп. Для их диагностики используются другие методы.
в). Слишком большой лейкоцитоз, когда их количество составляет более 100 в поле зрения (иногда лаборанты пишут «лейкоциты покрывают сплошь все поля зрения»). Это означает, что в мазок попал материал, содержащий только разрушенные клетки и лейкоциты, – гной. Возбудителей в гное обнаружить почти никогда не удается.
г). Неправильное взятие материала (см. выше).
Это тот самый случай, когда выделения беспокоят, врач признается, что мазок плохой и надо лечиться, но ничего конкретного не найдено, и чем лечиться – непонятно. Тут возможны 3 варианта:
а) если есть сомнения в правильности взятия материала и квалифицированности лаборанта – пересдать мазок
б) если сомнений нет – сдать материал для посева или ПЦР-диагностики. Эти методы более чувствительны. Последний позволяет обнаружить вирусы, хламидии, уреа- и микоплазмы.
в) если «лейкоциты покрывают сплошь все поля» – назначается универсальная лечебная схема, т.е. набор антибиотиков широкого спектра действия, влияющий на все возможные бактерии. Если это не приводит к полному выздоровлению, то по крайней мере уменьшает количество лейкоцитов, что позволяет взять материал для дальнейшего поиска возбудителей.
Бактериоскопия мазка выполняется в течение одного дня, при обычной окраске метиленовой синью — в течение 15 минут.
Качество мазка и результат зависят в первую очередь от правильности взятия материала, во вторую очередь – от квалификации лаборанта. Эффективность лечения, кроме этого, зависит также от знаний врача-гинеколога, назначающего лечебную схему.
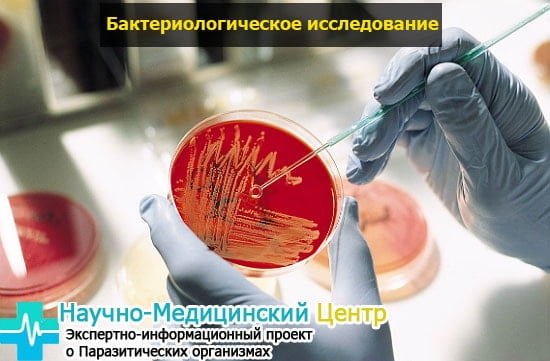
Выращивание бактерий на питательных средах. Метод гораздо более чувствительный, чем микроскопия, потому что позволяет обнаружить возбудителя при его небольшой концентрации, когда он не попадает в мазок. Анализ берут опять же после вставления зеркала, под контролем глаза из канала шейки матки специальным стерильным тампоном. При Вас вскрывают одноразовую пробирку с тампоном (она заклеена заводским способом) и, ничего не касаясь, вводят тампон в канал шейки матки. Одно движение и, ничего не касаясь, тампон возвращают в пробирку и наглухо ее закрывают. Самое главное при взятии материала для посева – стерильность, чтобы попали бактерии именно из исследуемой области, а не из воздуха, кожи и т.д.
В лаборатории тампоном касаются питательной среды (желатин или агар-агар), на которой и растут бактерии. Обычный посев производится при доступе воздуха, т.е анаэробные (не использующие кислород) бактерии вырасти не могут. Их посев тоже возможен, но это специальное исследование, которое делается не во всех лабораториях. Для выращивания вирусов (герпес), хламидий также требуются специальные условия и среды, это отдельные анализы.
Культуральный метод – это т.н. «золотой стандарт» диагностики многих инфекций и основной метод контроля эффективности лечения. Он гораздо чувствительнее и специфичнее (см. ниже) обычного мазка и имеет преимущества перед ДНК-диагностикой (ПЦР). Дело в том, что важно не обнаружение микроба, а доказательство того, что именно он является возбудителем инфекции, а это не одно и то же. В организме часто присутствуют микроорганизмы, т.н. «условные патогены» (например, гарднереллы), которые в норме не вызывают болезни, а при снижении иммунитета, развитии дисбактериоза – могут вызывать. Их обнаружение не доказывает их роли в развитии инфекции. А вот их рост на питательных средах говорит о том, что они, во-первых, жизнеспособны (могут вырасти и вызвать болезнь), во-вторых, многочисленны (отдельные микроорганизмы подавляются теми, кого больше, и тогда на среде вырастает не возбудитель инфекции, а нормальная флора). Еще одно преимущество бактериологического исследования заключается в том, что оно позволяет посчитать количество возбудителя (по числу выросших колоний), а также определить чувствительность к антибиотикам (в питательную среду добавляют разные антибиотики и смотрят, от какого препарата бактерии гибнут). Единственным недостатком метода является длительность его исполнения (бактерии растут несколько дней) и требовательность к лаборатории.
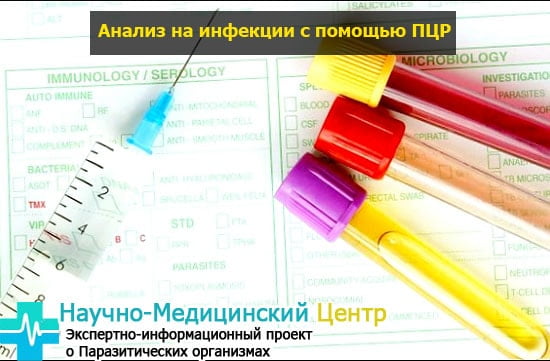
К ДНК-диагностике относят несколько методов, но самый распространенный – полимеразная цепная реакция (ПЦР). Это обнаружение в материале ДНК возбудителя. ДНК – это молекула, в которой заключена вся информация о клетке. В клетках организмов одного вида (например, микоплазма генитальная) определенные участки ДНК одинаковые. Поэтому, зная строение этих участков у основных возбудителей, можно создать зеркальные копии, которые будут находить и связываться с ними. Нахождение даже одного такого участка достаточно для того, чтобы ПЦР была положительной. Это говорит о крайне высокой чувствительности метода.
Метод хорош для диагностики инфекций, не обнаруживаемых в мазках: хламидиоза, уреа- и микоплазмоза, генитального герпеса. Однако для определения эффективности лечения тех же заболеваний метод неприемлем, т.к. и после распада клеток в организме могут остаться кусочки ДНК. Признаком неизлеченности могут служить только жизнеспособные размножающиеся микроорганизмы, а их можно обнаружить только с помощью посева.
Также нежелательно использоваться метод ПЦР для диагностики гарднереллеза, т.к. эти бактерии и в норме содержатся во влагалище. Их не должно быть в мазке, и в данном случае бактериоскопия – достаточный метод для диагностики гарднерелллеза и контроля лечения. А ДНК этих бактерий может и должна находиться, это не есть критерий болезни.
Материал для ПЦР берут из канала шейки матки, иногда — из наружного отверстия мочеиспускательного канала специальной стерильной одноразовой щеточкой. Перед взятием материала обязательно удаляют слизь и выделения ватным тампоном, невыполнение этого правила часто ведет к ложным результатам. Большинство исследуемых микроорганизмов – внутриклеточные паразиты, поэтому для их обнаружения необходим соскоб клеток, а не выделения, которые мешают добраться до эпителия. Затем материал со щеточки помещают в контейнер с физраствором, который до выполнения анализа должен храниться в холодильнике. Главное – соблюдение стерильности.
1. Несоблюдение правил забора материала – неудаление слизи из канала шейки матки. Самая частая причина. Вы не можете ее контролировать. Единственное, что Вы можете – выбрать врача-гинеколога, которому доверяете.
2. Негодность реагентов. Эту причину вы тоже не можете контролировать, она лежит на совести лабораторий.
3. Опять же несоблюдение правил взятия материала – попадание в материал ДНК бактерий из воздуха, с рук, покровного стекла (почему-то часто материал на ПЦР сдается в виде обычного мазка на стекле. Это неправильно, ведь стекло не может быть стерильным). Стерильность может быть нарушена и в лаборатории, если посторонние люди будут часто ходить вокруг рабочего образца и «насыплют» разные ДНК со своей одежды. Это вы тоже никак не проверите. Основная же ошибка в лаборатории совершается при нарушении «режима» лаборатории — несвоевременной замене праймера и пр. технических тонкостей.
Поэтому, несмотря на то, что ПЦР – самый чувствительный и специфичный метод диагностики, у него есть свои недостатки. Результаты должны быть проанализированы лечащим врачом с учетом возможности всего вышесказанного. Диагноз ставится на основании жалоб и симптомов. Любой диагностический метод –вспомогательный, на него нельзя 100%-но полагаться.
4. Определение антител в крови (серологический метод) . Дополнительный метод диагностики, позволяющий отличить острое заболевание, его первый эпизод от обострения хронической инфекции. Особенно часто этот метод используется у беременных после обнаружения возбудителя методом ПЦР для определения вероятности заражения ребенка. Наиболее опасна для организма и наиболее часто передается ребенку именно первичная инфекция (первое попадание возбудителя), когда иммунная система еще не встречалась с этим микроорганизмом и не имеет опыта борьбы с ним. В ответ на попадание возбудителя в кровь образуются антитела – вещества, которые связываются с ним и стараются вывести из организма. При первичной инфекции вырабатываются антитела одного класса – т.н. иммуноглобулины М. Их нахождение в крови говорит о том, что организм болеет, и является показанием для лечения инфекции. Позднее начинают вырабатываться другие антитела – иммуноглобулины класса G. Они сохраняются и после излечения, для некоторых инфекций (например, краснуха) – навсегда. Нахождение в крови иммуноглобулинов G говорит о том, что организм раньше встречался с инфекцией и выработал против нее иммунитет, это благоприятный признак, он не требует лечения. Одновременное присутствие обоих классов иммуноглобулинов говорит об обострении хронической инфекции и требует лечения. При нахождении только иммуноглобулинов G и подозрении на инфекцию (признаки внутриутробной инфекции плода) через 2 недели делают повторный анализ с определением титра (количества) антител. Резкое возрастание титра говорит об активации инфекции и требует лечения.
Определение антител в крови к основным возбудителям (токсоплазма, краснуха, цитомегаловирус, герпес) у беременных называется TORCH-комплекс. Для всех этих инфекций очень важно, болела ли женщина ими раньше, т.е. есть ли у нее в крови иммуноглобулины G. Если нет, то есть вероятность развития первичной инфекции во время беременности и поражения плода. В этом случае нужно более тщательно беречься от возможного заражения и регулярно перепроверять содержание антител.
Антитела к герпесу . К сожалению, в России почти нет возможности определить отдельно антитела к вирусу герпеса 1 типа (на губе) и 2 типа (генитальному). Когда Вам берут кровь для определения антител к генитальному герпесу, Вас обманывают. Берут кровь на определения смешанных антител к обоим типам вируса. А так как герпесом 1 типа мы почти все переболели в детстве, 98% взрослого населения имеет к нему антитела, и анализ будет положительным, даже если Вы никогда не болели генитальным герпесом. Поэтому этот анализ почти не имеет ценности и на нем можно сэкономить деньги. Единственное показание – Вы беременны, и Вам кажется, что и 1 типа герпеса (лихорадки на губах) у Вас никогда не было. Тогда проводят этот анализ, и если действительно антител нет вообще, то тем более надо предохраняться от возможного заражения даже этим «безобидным» герпесом 1 типа, т.к. и его первичная инфекция может повредить плоду. (В Москве есть лаборатории, которые делают АТ к ВПГ 2 типа без АТ к ВПГ 1 типа, но, ввиду высокой стоимости импортных реагентов, такие анализы — редкость).
Для определения антител берут кровь из вены. Опять же многое зависит от уровня лаборатории и качества реактивов.
Чувствительность метода – число положительных результатов (обнаруженные бактерии) при наличии возбудителей в материале. Чувствительность 80% означает, что в 80% случаев присутствия бактерий в материале указанный метод позволит их обнаружить.
Специфичность метода – вероятность того, что положительный результат – истинный. Специфичность 80% означает, что в 80% положительного результата анализа этот возбудитель действительно присутствует. Остальные 20% положительных анализов на самом деле ложноположительные.
Ложноположительный результат – ситуация, когда результат анализа положительный (бактерия обнаружена), но на самом деле ее нет. Чем выше чувствительность и меньше специфичность метода, тем больше вероятность ложноположительных результатов. Для пациента ложноположительный результат означает лишнее беспокойство, поиск супружеской измены (кто заразил) и неоправданное лечение.
Особенно нежелательно получение ложноположительного результата после лечения. Лечился-лечился, а хламидии остались. Значит, неправильно лечили? Или опять партнер заразил? Или они передаются бытовым способом? Это самые частые из присылаемых на сайт гинекологических вопросов. Основная причина в том, что для контроля эффективности лечения использовали те же высокочувствительные методы (например, ПЦР), что и для первичной диагностики. Одна несчастная, давно мертвая молекула ДНК из разрушенной клетки хламидии может попасться и дать ложноположительный результат, а хламидиоза нет. Поэтому «золотым стандартом» для повторного анализа после лечения является посев. Если инфекция побеждена, она точно не вырастет.
Ложноотрицательный результат – отрицательный результат анализа (ненахождение возбудителя) при его наличии в организме. Возникает при использовании низкочувствительных методов (бактериоскопия). Для пациента неприятен необходимостью повторной сдачи платных анализов.
1. Поиск квалифицированной лаборатории и врача-гинеколога
2. Выбор правильного метода диагностики для конкретной ситуации и соблюдение правил взятия анализа.
3. Лечение симптомов, а не результатов анализов. Модная ПЦР дает достаточное количество ложноположительных результатов. Для коммерческих центров это очень ценная особенность метода. Но грамотный пациент не должен давать лечить свои анализы. Очень частая ситуация — «пошел обследоваться, нашли уреаплазму. Что делать?» Лечить то, что вас беспокоит. Если ничего, то результаты анализов «на всякий случай» лечатся в единственном случае – при планируемой в ближайшее время беременности.
Если анализы на половые инфекции подтвердили, что вы больны, тут же расскажите об этом партнеру.
источник
Как проходит забор мазка на инфекции у женщин и как подготовиться к проведению анализа?
Бактериоскопия биологического материала слизистого эпителия стенок вагины, цервикального канала, шейки матки, информативный метод диагностики, позволяющий оценить состояние микрофлоры, а также подтвердить либо опровергнуть инфицирование опасными вирусами и другими патогенными микроорганизмами.
Анализ позволяет своевременно выявить заболевания, которые передаются половым путём, прогрессируют скрытно, без явных симптомов и признаков. В результате забора мазка на инфекции женщине назначат адекватную терапию, что гарантированно избавит пациентку от серьёзных осложнений, которыми угрожают заболевания этой категории. Цитологический мазок покажет первые признаки появления клеточных изменений, характерных для начала процесса развития онкологии.
Гинеколог обязательно назначит микроскопическое исследование мазка женщине в следующих ситуациях:
- Перед планируемым оперативным вмешательством в гинекологической сфере;
- При зуде или жжении в зоне органов мочеполовой системы;
- При подозрительных выделениях из влагалища;
- Если у Вас много сексуальных партнёров;
- Раз в год в режиме диспансеризации;
- Частые циститы или пиелонефриты;
- Планирование беременности;
- В период вынашивания;
- Подготовка к ЭКО;
- Если есть эрозия.
Существует несколько типов лабораторных исследований в области гинекологии, которые отличаются тем, как берут мазок у женщин, процедурой проведения в целом и диагностическими задачами.
Забор биологической среды эпителиальных клеток выполняют гинекологи. Манипуляцию рекомендуют делать 1-2 раза в год. Помогает оценить характер влагалищной флоры, конкретизировать выраженность воспалительных процессов, определить активность синтеза половых гормонов. Так что показывает мазок на флору у женщин, какие болезни выявляет?
Позволяет безошибочно диагностировать молочницу, гонорею и вагинит. Анализ не определит конкретный вид возбудителя за исключением перечисленных инфекций. Задача методики выявить факт воспаления. С помощью световой микроскопии медики определяют количественное и качественное соотношение болезнетворных, полезных бацилл, которые живут в слизистой оболочке.
ПЦР позволяет выявить и охарактеризовать большинство скрытых инфекций, которые разрушают ткани и органы человека без явно выраженных симптомов. Поскольку возбудители большинства этих болезней являются внутриклеточными паразитами, обнаружение микроорганизмов требует изучения фрагментов их ДНК, поэтому без соскоба клеток в данном случае попросту не обойтись.
ПЦР гарантирует максимальную точность и достоверность диагноза, а также позволяет констатировать факт патологии на основании малого количества материала. Дает возможность понять количество, содержащихся в организме болезнетворных микроорганизмов. Основной недостаток: может показать убитые, но еще не выведенные из организма возбудители, поэтому после окончания проведенного лечения и до контрольного забора материала лучше сделать паузу.
Бактериологический посев позволяет обнаружить только простейшие и бактерии, вирусы он не обнаружит. Главное преимущество, способ помогает задействовать наиболее эффективные лекарства для ликвидации конкретного возбудителя. Это называется посев с чувствительностью к антибиотикам. После него будет определен конкретный препарат, который и будет обладать самым мощным эффектом.
Тест указывает на изменения, которые происходят в клетках наружного слоя шейки матки, а также нижнего отдела цервикального канала. Обычно анализ делают раз в год. Он является обязательным при подозрениях на атипические изменения или онкологию. Назначают при нарушениях менструального цикла, воспалении шейки матки, генитальном герпесе, бесплодии и папилломах.
Сдаются перед менструацией или на пятый день после окончания месячных. Для достоверности результатов перед процедурой следует соблюдать некоторые правила и рекомендации:
- Отказаться от спринцевания и вагинального душа.
- Не применять тампоны, всевозможные мази и вагинальные свечи.
- Избегать интимной близости в течение 1–2 дней до запланированной процедуры.
- Непременно залечить воспалительные заболевания, которые сопровождаются обильными выделениями.
- Накануне и в день мероприятия не использовать средства интимной гигиены, содержащие антисептики.
- Непосредственно перед приёмом воздержаться от дефекации.
Перед манипуляцией доктор осматривает пациентку в гинекологическом кресле. Забор биоматериала выполняют стерильными инструментами, поэтому вероятность инфицирования полностью исключена.
В зависимости от вида мазка врачи используют специальный медицинский шпатель, щёточку либо ватные тампоны. Вначале из локации удаляют слизь, поскольку её присутствие влияет на достоверность результатов. Процедура безболезненна, поэтому не требует анестезии.
источник
Процедура взятия мазка на флору известна каждой женщине, посетившей смотровой кабинет. Так как анализ позволяет определить микробиологический состав, выявить гормональные нарушения и воспалительные процессы, мазок берётся независимо от того, имеет ли женщина жалобы на здоровье или нет.
СТОИМОСТЬ МАЗКА НА ФЛОРУ В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
гинекологические мазки на флору в спб
| Цена мазка на флору | 500 руб. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Срок изготовления | 3 суток | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Наши лаборатории | Хеликс, ЛабСтори | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
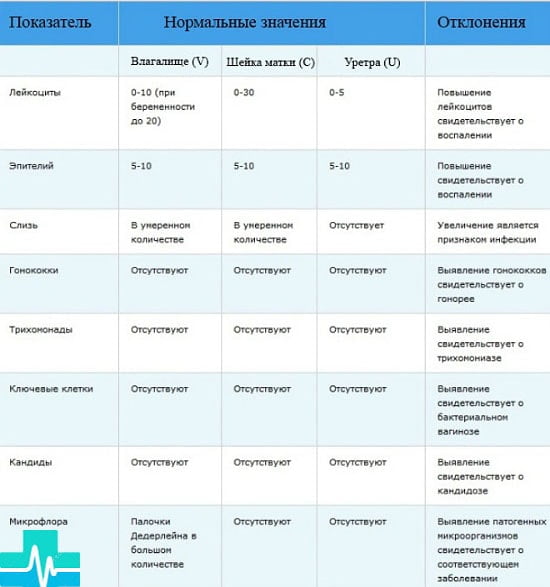
| Показатель | Из влагалища | Их уретры | Из шейки матки |
| Лактобактерии | Палочки Дедерлейна | Нет | Нет |
| Количество палочковой флоры | от + до ++++ | от + до ++++ | от + до ++++ |
| Кандида | до 104 КОЕ/мл | отсутствует | отсутствует |
| Плоский эпителий | 5-10 | 5-10 | 5-10 |
| Лейкоциты | 0-10 | 0-5 | 0-30 |
| Эритроциты | 0-2 | 0-2 | 0-2 |
| Слизь | умеренное количество | отсутствует | умеренное количество |
| Гонококки Gn | отсутствует | отсутствует | отсутствует |
| Трихомонада Trich | отсутствует | отсутствует | отсутствует |
| Ключевые клетки | отсутствуют | отсутствуют | отсутствуют |
Отклонения от нормы в мазке из влагалища говорят о следующем:
Низкое содержание палочек Дедерлейна указывает на плохой микробиоценоз с преобладанием болезнетворной микрофлоры. Палочки Дедерлейна — это вытянутые по форме лактобактерии, которые в качестве продукта жизнедеятельности образуют молочную кислоту. Благодаря им поддерживается кислая среда во влагалище, защищающая от проникновения патогенных микроорганизмов. Молочная кислота активизирует иммунные клетки, ведущие борьбу с микробами.
При снижении числа палочек Дедерлейна у женщины развивается влагалищный дисбактериоз. Это случается во время болезни, гормональной терапии, приёме антибиотиков и гормонов, сильном или затяжном стрессе, заражении ЗППП.
При обнаружении малого количества лактобактерий женщине дополнительно назначают ПАП-тест на скрытые инфекции. Если он не даст положительного ответа, то пациентки прописывают вагинальные свечи, которые подавляют патогенную микрофлору, помогая палочкам Дедерлейна.
Высокое содержание кокковой флоры и снижение палочковый флоры указывает на ослабление иммунитета или активизацию условно-патогенной микрофлоры. Степень чистоты влагалища определяется от нормоциноза до вагинита.
- При 1 степени (нормоценоз) кислотность влагалища составляет рН 3,8 ̶ 4,2, много палочек Дедерлейна, нет лейкоцитов, имеются единичные клетки эпителия.
- При 2 степени чистоты количество лейкоцитов увеличивается до 10, а клеток эпителия имеется довольно много. Кислотность увеличивается до рН 4,0 ̶ 4,5.
- При 3 степени чистоты кислотная среда сменяется слабощелочной (рН 5,0 ̶ 5,5), кокковая микрофлора доминирует над лактобактериями, лейкоциты в пределах норма. 4 степень чистоты лактобактерий нет вообще, среда во влагалище щелочная (рН 6,0 ̶ 6,5). Помимо различных кокков, встречаются единичные трихомонады и ключевые клетки.
Нормальный мазок соответствует 1 и 2-й степеням чистоты. В этом случае «население» слизистой поверхности влагалища должно соответствовать параметрам:
- лактобактерии в количестве 10 7 — 10 9 КОЕ/мл (КОЕ — это одна микробная клетка (колониеобразующая единица), которая в питательной среде активно размножается и образует колонию);
- стрептококки до 10 5 КОЕ/МЛ;
- кандида, клостридии, стафилококки, превотеллы — до 10 4 КОЕ/мл;
- уреаплазма, микоплазма — до 10 3 КОЕ/мл;
При 3 степени чистоты у женщины диагностируется бактериальный вагиноз — нарушение естественного баланса при снижении количества лактобактерий и увеличении содержания грамотрицательных палочек.
Также при 3 и 4 степени чистоты влагалища характерен вагинит (кольпит) — увеличение количества условно-патогенной микрофлоры, сопровождающееся воспалением поверхности влагалища.
- Кандида — это грибковое поражение влагалища, уретры или шейки матки, вызванное снижением иммунитета, дисбактериозом влагалища. С заболеванием сталкивалась хотя бы раз каждая женщина. Оно достаточно легко и быстро лечится, но иногда свидетельствует о более серьёзной патологии — сахарном диабете.
- Повышение числа эпителиальный клеток свидетельствует о воспалительном процессе, а полное отсутствие — об атрофии стенок влагалища или дефиците эстрогена. Плоский эпителий -— это отмершие, слущенные с поверхности стенок влагалища слизистые клетки. Они постоянно отпадают, и на их месте зарождаются новые клетки. В норме в мазке не должно быть более 10 эпителиальных клеток.
- Лейкоциты . Это иммунные клетки, которые ведут борьбу с патогенной микрофлорой. В мазке у небеременной женщины их не более 10, у беременной — до 30 штук. Увеличение лейкоцитов выше нормы свидетельствует как о неспецифическом воспалении (при кольпите, вагинозе), так и специфическом (при ИППП). Обязательно нужно найти источник воспаления. Это может быть аднексит (воспаление придатков), эндометрит (воспаление эндометрия), дисбактериоз влагалища, острая форма кандидоза.
- Повышение эритроцитов свидетельствует о сильном воспалении. Эритроциты — это красные кровяные тельца, в норме их количество не должно превышать 2 штуки. Если их больше, это означает, что при соприкосновении цитощётки со стенкой влагалища были повреждены мелкие сосуды. Также число эритроцитов повышается сразу после менструации.
- Большое количество слизи в мазке указывает на воспаление шейки матки, потому что слизь выделяется именно там (влагалище не имеет желез). В норме в сутки у женщины истекает 4 мл слизи. Если она розоватого цвета, и при анализе в ней обнаруживаются лейкоциты, это свидетельствует о воспалении цервикального канала. Также количество слизи увеличивается у беременных женщин.
- Гонококки . Это микроорганизмы, передающиеся половым путём. Этой бактерии в мазке быть не должно. Если к тому же лейкоциты и эритроциты также высоки, то пациентке требуется сдать ПАП-тест и пройти ПРЦ-диагностику на выявление ДНК микроба.
- Трихомонада . Это ИППП, свидетельствующая о заражении трихомониазом. Даже один микроб требует срочного лечения.
- Ключевые клетки указывают на воспалительный процесс, вызванный попаданием внутрь организма ИППП, а также развитием заболеваний детородной системы — эрозии шейки матки, эктопии, полипов эндометрия. Они появляются при изменении кислотной среды влагалища на щелочную. Ключевые клетки (это обычный плоский эпителий, окружённый патогенными микроорганизмами) имеют свойство перерождаться, поэтому при выявлении хотя бы одной из них женщине следует регулярно проходить обследование.
При взятии мазка из уретры норма мазка является таковой:
| Количество эпителиальных клеток | Лейкоциты | Эритроциты | Кандида | Слизь | Состав флоры |
| до 10 | до 5 | до 2 | нет | нет | в малом количестве золотистый стафилококк, синегойная палочка, нейссерия |
- В норме 95% микрофлору уретры должны составлять лактобактерии. Если условно-патогенная микрофлора доминирует, это говорит об ослаблении иммунитета или о болезнях органов малого таза.
- Большое количество плоского эпителия указывает на перенесённые ранее заболевания воспалительного характера (цистит, болезни почек).
- Эритроциты свидетельствуют о сильном отёке, вызванном воспалительном процессе, а также о повреждении мочеиспускательного канала.
- Лейкоциты выше нормы бывают при воспалении, вызванным переохлаждением, падением иммунитета или инфекцией.
- Дрожжи, в частности, кандида, является следствием переноса инфекции из влагалища, когда заболевание достигает серьёзной формы. В норме никаких дрожжей в уретре быть не должно. Как и слизи, появление которой в мочеиспускательном канале указывает на инфицирование.
Чтобы узнать возбудителя инфекции, у пациентки берётся бактериальный посев — лабораторный анализ, позволяющий найти грамотный антибиотик, к которому имеется хорошая чувствительность.
Мазок из цервикального канала и соскоб с шейки матки имеют разное значение.
Соскоб относится к области цитологии — выявление патологического размножения клеток, способных перерождаться или уже переродившихся в рак. Процедуру проводят девушкам старше 18 лет.
Мазок проводится из самого цервикального канала. Для этого с помощью зеркала раздвигаются стенки влагалища, и из канала берётся биоматериал. Процедура довольно неприятная, но очень информативна.
Результаты мазка должны быть такими:
- Эпителий (отмершие клетки слизистой оболочки) возможен, но не более 10 единиц. Если его больше, это говорит о прогрессивном воспалительном процессе, причём не только на шейке матки, но и в фаллопиевых трубах или самой матке.
- Если во влагалище количество лейкоцитов не должно превышать 10 штук, то в цервикальном канале их число увеличивается до 30. Фагоцитоз (повышенная активность лейкоцитов) указывает на активную деятельность болезнетворных бактерий.
- Палочки Дедерлейна в цервикальном канале отсутствуют.
- Слизь вырабатывается желёзками шейки матки, поэтому содержится в небольшом количестве в цервикальном канале
Результаты анализов выдаются на руки или приходят лечащему гинекологу. При наличии отклонений от норм, доктор назначает лечение или дополнительную диагностику.
После прохождения курса лечения, нужно ещё раз сдать анализы, чтобы убедиться, что болезнь полностью ушла. Недолеченные заболевания заканчиваются осложнениями и хроническими формами. Хронические заболевания можно только гасить, а вот полностью избавиться от них нельзя.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
Обязательной процедурой при посещении гинеколога является взятие биологического материала для оценки состояния микрофлоры и клеток эпителия влагалища, внутренней слизистой оболочки тела матки, эндометрия, цервикального канала.
Гинекологический мазок, исследование и расшифровка которого проводится в лабораторных условиях, обладает высокой информативностью.
Анализ позволяет определить гормональный уровень репродуктивной системы, количество и состав влагалищных выделений, бактериальное содержание микрофлоры у женщин, предупредить воспалительные процессы, выявить патологии развития, наличие новообразований и инфекции, которые передаются половым путем.
Заболеваниями женской половой системы занимается специализированное направление в медицине — гинекология.
Причин для обращения пациенток достаточно много: прохождение медкомиссии для приема на работу, беременность, болевые или неприятные схваткообразные ощущения в области нижней части живота, зуд или жжение, молочница, обильные менструации или выделения неизвестного происхождения.
Общий мазок или микроскопия проводится во время профилактического осмотра или в период планирования беременности. Результатом является изучение цервикального и мочеиспускательного канала, влагалища, у девственниц — прямой кишки.
Анализ Папаниколау на цитологию дает возможность вовремя обнаружить вирус папилломы, предраковые состояния эпителия, шейки матки. Рекомендуется проходить ПАП-тест всем представительницам женского пола, имеющим наследственные онкологические заболевания, лицам старше 21 года.
Бактериологический метод исследования, бакпосев у женщин, рекомендуется при подозрении на течение воспалительного процесса, нарушение микрофлоры, которое было вызвано условно-патогенными и патогенными микроорганизмами.
ПЦР проводится в виде анализа на инфекции, передающиеся, в основном, половым контактным путем. Дает полную информацию о бактериальном составе внутренней микрофлоры.
Эффективность и достоверность метода составляет 98%.
Прежде, чем назначать обследование, гинеколог или сотрудник лаборатории обязан предупредить пациентку о том, как правильно сдать мазок на флору, что можно и нельзя делать перед процедурой.
Подготовка к микроскопическому исследованию предусматривает отказ от сильнодействующих антибиотиков за 2 недели до предполагаемого анализа, посещения ванной комнаты накануне. Следует постараться не ходить в туалет за 2 часа до анализа.
Диагностику лучше делать не перед, а во время месячных и в первые два дня после.
Чтобы повысить чувствительность теста, бакпосев на микрофлору проводится при отсутствии лечения антибактериальными препаратами и спринцевания. Обязательно соблюдать специальный режим питания за 2-3 дня до бактериологического анализа: ограничить продукты, провоцирующие брожение или расстройство кишечника.
Воздержаться от полового сношения с партнером и не подмываться за 24 часа до забора данных.
За 3-5 дней перед назначенной ПЦР диагностикой запрещен прием любых антибактериальных и противозачаточных средств. За 36 часов необходимо исключить половые контакты. Желательно за сутки до ПЦР и накануне взятия анализа не ходить в душ. Материал берется во время менструации и на протяжении 1-2 дней после ее окончания.
Техника проведения забора материала проводится обычно в утренние часы в отделении гинекологии или непосредственно в самой лаборатории. Взятие влагалищных выделений и участков на исследование назначается только для женщин, которые живут половой жизнью. У девочек его берут более аккуратно с бокового свода влагалища, чтобы исключить повреждение девственной плевы, и из кишечника, выделения секрета.
Все манипуляции происходят на гинекологическом кресле. В это время специалист вводит специальное зеркало в зависимости от возраста и физиологических особенностей пациентки. Если органы еще не сформированы, используется размер XS, девушкам потребуется зеркало S. После родовой деятельность применяются инструменты для осмотра с диаметром 25-30 мм, размером M, L.
Сбор материала проводится шпателем или лопаточкой, щеточкой, наносится на предметное стекло или помещается в пробирку для дальнейшей передачи полученных результатов в лабораторию.
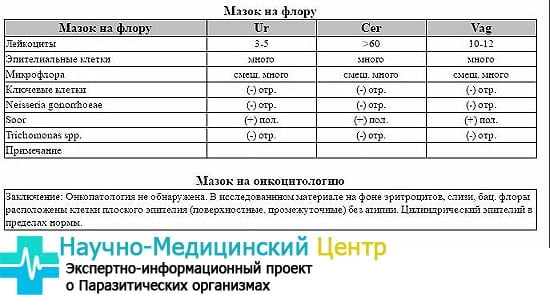
Самостоятельно сделать вывод о том, насколько хороший или плохой мазок получился, невозможно без соответствующих знаний. С помощью специальных обозначений расшифровать микроскопическое исследование мазка очень просто. В зависимости от локализации взятого биологического материала различают: влагалище — «V», шейка матки — «C» и уретра — «U».
Грамположительные палочки, «Гр.+» и отсутствие кокковой флоры. Результат — «++++». Наблюдается достаточно редко, чаще всего является последствием интенсивной антибактериальной терапии. Норма: «++», «+++» палочки, количество кокков не превышает «++».
Грамотрицательные бактерии гонококки — «Gn», влагалищные трихомонады — «Trich», дрожжи рода «Candida». Соответствуют заболеваниям, как гонорея, трихомониаз и кандидоз.
Наличие ключевых клеток и кишечной палочки, если они указаны в составе микрофлоры, говорит о том, что у пациентки присутствует бактериальный вагиноз.
Всем без исключения пациенткам, начиная с 14 лет и до наступления менопаузы, соответствует одна и та же норма, полученная в результате лабораторного микроскопического исследования.
Лейкоциты. Обеспечивая защиту организма от проникающих вирусов, бактерий и инфекций, могут быть в поле зрения, но не должны превышать показателя во влагалище — 10, в шейке матки — 30, уретре — 5.
Эпителий. Умеренное количество эпителиальной ткани — норма. Большое количество указывает на возможное воспаление, а слишком низкое — на недостаточную выработку гормона эстрогена.
Слизь. Допускается незначительное количество или ее отсутствие. Максимальная суточная норма выделений секрета желез канала шейки матки — 5 мл.
Грамположительные палочки, «Гр.+». Обязательно должны присутствовать лактобациллы и палочки Додерлейна в большом количестве. Они отвечают за иммунный ответ организма на чужеродные тела. В шейке матки и уретре их быть не должно.
«Гр.-», грамотрицательные, анаэробные палочки не определяются.
Гонококки с условным обозначением «gn», трихомонады, хламидии, ключевые и атипичные клетки, грибы, дрожжи, Candida отсутствуют. Если они обнаруживаются в результатах, пациентке назначается дополнительное обследование на гонорею, трихомониаз, хламидиоз, бактериальный вагиноз, молочницу.
Чтобы избежать осложнений в период вынашивания плода, беременным рекомендуется определять степень чистоты гинекологического мазка. В норме у здоровой женщины микрофлору влагалища на 95-98% составляют Bacillus vaginalis или лактобактерии палочки Додерлейна. Они вырабатывают молочную кислоту, которая способствует сохранению уровня кислотности.
Патогенные и условно-патогенные микроорганизмы не способны выживать в таких условиях. Но под действием различных факторов, как половая активность, менопауза, менструальный цикл и снижение иммунитета, показатели микрофлоры могут меняться.
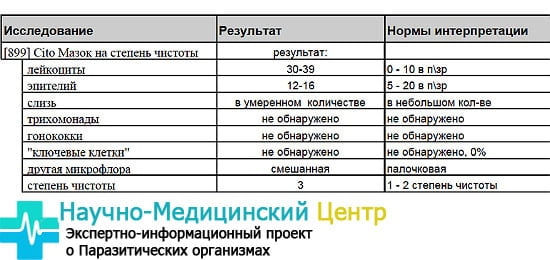
- 1 степень чистоты влагалища в норме составляет рН 3,8-4,5. Среда — кислая. Лейкоциты и эпителиальные клетки — не более 10.
- 2 степень. Слабокислая среда: рН=4,5-5. Наблюдается незначительное увеличение грамположительных кокков, грибов Кандида.
- 3 степень. Активизируются патогенные микроорганизмы, появляется слизь, показатели эпителия превышают норму. Нейтральный уровень кислотности, рН=5-7. Лейкоцитов свыше 10. Слизь, ключевые клетки присутствуют, грамотрицательные и грамположительные микроорганизмы размножаются в благоприятных условиях микрофлоры.
- На последней, 4 степени, чистота низкая. Показатели рН достигают 7,5. Палочки Додерлейна или вообще отсутствуют, или находятся в единичном количестве. Влагалище заполнено болезнетворными микроорганизмами.
Разнообразие состава, помимо лактобактерии палочки Додерлейна, который являются неотъемлемой частью микрофлоры влагалища обследуемой женщины, начинают изучать не сразу. Посев на специально созданную благоприятную среду собранного биологического материала для его последующего роста, развития и размножения занимает время.
Оценить бактериологический посев на флору можно через микроскоп при условии увеличения численности представителей микроорганизмов.
- 0 класс. Наблюдается при лечении антибиотиками. Возбудитель отсутствует.
- I класс. Количество бактерий не увеличивается или умеренный рост.
- II класс. Смешанный характер микрофлоры. Определяется до 10 колоний бактерий Gardnerella vaginalis или Mobiluncus, возбудителей гарднереллёза.
- III класс. Колоний насчитывается около 100. Преимущественно в микрофлоре обитают Gardnerella и Mobiluncus. Проявляются симптомы бактериального вагиноза.
- IV класс. Лактобактерии отсутствуют, иммунитет ослаблен. Диагноз приобретенного инфекционного заболевания — аэробного вагинит.
Вероятность обнаружить участки измененного эпителия, вируса папилломы и онкологических новообразований достаточно велика после 30 лет, начала половой жизни.
Поэтому гинекологи рекомендуют сдавать мазок на цитологию или ПАП-тест. Исходным материалом для цитологического исследования является: цервикальный канал, влагалищная часть шейки матки.
Правильная расшифровка ПАП-теста зависит от наличия или отсутствия раковых, нетипичных клеток.
- NILМ. Клиническая картина без особенностей, ЦБО. Лейкоциты и бактерии выделяются в небольшом количестве. Возможен первичный кандидоз или бактериальный вагиноз. Эпителиальный слой в норме.
- ASC-US. Обнаружены атипичные участки в эпителиальной ткани неизвестного происхождения. Повторный анализ проводится через 6 месяцев на поиск хламидиоза, дисплазии, вируса папилломы человека.
- LSIL. Для подтверждения предракового состояния, вызванного атипичными клетками, назначают биопсию, кольпоскопию. Слабо выраженные признаки изменения эпителия.
- ASC-H. Ярко выраженное поражение плоского эпителия. У 1% пациенток диагностируют начальную стадию рака шейки матки, остальные 98-99% имеют дисплазию 2-3 степени.
- HSIL. Сопутствующие симптомы, предшествующие раку плоского эпителия, шейки матки, выявлены у более чем у 7% обследуемых женщин. У 2% — рак.
- AGC. Атипичное состояние железистого эпителия. Диагноз: рак шейки матки или эндометрия, запущенная форма дисплазии.
- AIS. Плоскоклеточная карцинома, рак шейки матки.
Высокой чувствительностью и достоверностью полученных данных отличается молекулярно-биологический метод ПЦР диагностики. Благодаря созданию более ранних образцов выделенного и скопированного участка ДНК происходит сравнение с полученным биологическим материалом.
Анализ на инфекции с помощью ПЦР дает возможность за короткий срок найти возбудителя заболевания женских половых органов с помощью получения положительного или отрицательного результата.
Полимеразная цепная реакция облегчает определение хламидиоза, уреаплазмоза, молочницы, трихомониаза, ВПЧ, ВИЧ, поиск причин течения тяжелой беременности и гормональных нарушений.
Недостатками ПЦР являются случаи ложных данных при неправильно проведенных тестах, возможной мутации ДНК возбудителя.
источник
Анализ мазка по гинекологии на флору считается классическим методом обследования. Для его выполнения берут биологический материал, полученный с выстилающего слоя влагалища, шейки матки и уретрального (мочеиспускательного) канала.
В расшифровке указывают наличие или отсутствие полезных, болезнетворных и условно-патогенных микроорганизмов. На основании этого оценивается полнота функционирования органов мочеполовой системы.
Другим названием гинекологического мазка является бактериологический посев. Он представляет собой высаживание полученного образца на питательную среду и выращивание колоний бактерий в благоприятных условиях. При изучении под микроскопом лаборант видит болезнетворные микроорганизмы (дрожжеподобные грибы, трихомонады, гарднереллы и прочее), а также полезные бактерии.
Расшифровка анализа мазка по гинекологии, проведенная качественно и на ранней стадии, способна подтвердить или опровергнуть развитие заболеваний бактериального типа или патологий иного происхождения. Поскольку влагалище не является стерильным органом, в норме его населяют в незначительном количестве стрептококки, стафилококки и Кандиды. Качественно проведенная на
Еще одним видом диагностики является цитологическое исследование. По его результатам выставляется качественная оценка состояния клеток мочеполовой системы, изучается их строение, отмечаются имеющиеся изменения. Благодаря этому гинекологи определяют воспалительные заболевания, присутствие вируса папилломы человека (ВПЧ), опухоли, способные привести к развитию онкологических патологий.
Анализ мазка по гинекологии, расшифровка которого производится в клинической лаборатории, делается не только для изучения состава микрофлоры. Если интерпретация результатов не позволила окончательно выставить диагноз, назначаются дополнительные методы исследования.
В 95% всех клинических случаев обращения женщин к специалистам, дополнительно проводят:
- Мазок по Граму. Безошибочно выявляет процессы воспалительного характера, поражающие влагалище. Микроскопическое исследование четко определяет количество лейкоцитов (повышенное содержание клеток указывает на воспаление), соотношение полезных и патогенных микроорганизмов.
- Мазок на «стерильность». Проводится с целью определения степени чистоты влагалища. У женщин, вынашивающих ребенка, позволяет заподозрить вероятность прерывания беременности на ранних сроках.
- Мазок по Папаниколау. Обязательно берется у каждой девушки, которая пришла на профилактический осмотр (проверятся у гинеколога нужно 1 раз в год, даже при отсутствии проблем в работе мочеполовой системы). Выявляет атрофические изменения клеточных структур влагалища при их наличии.
- Мазок на скрытые инфекции. Проводится дополнительно, если ранее сделали исследование, а его результат показал отклонение от нормы в составе микрофлоры.
Исследование полученного во время мазка материала может быть микробиологическим и цитологическим. В первом случае оценивается состав микрофлоры, а во втором определяют наличие или отсутствие атипичных (болезненных, неестественных) клеток.
Анализ мазка по гинекологии, расшифровка которого находится в компетенции ведущего специалиста, выписавшего направление пациентке на его выполнение, раскрывает целостную картину состояния органов мочеполовой системы.
Существует ряд показаний, при наличии которых исследование необходимо:
- выделения из влагалища (бели) слишком обильные, имеют неприятный запах, изменили естественный оттенок;
- подготовка организма женщины к экстракорпоральному (искусственному) оплодотворению;
- контроль состояния пациентки в период беременности;
- в нижней части живота присутствует дискомфорт или боль, не имеющий связи с менструальными кровотечениями;
- нарушение нормального мочеиспускания (частые или ложные позывы, малое количество выводимой урины, недержание мочи);
- определение состава микрофлоры после пройденного курса лечения антибиотиками.
В обязательном порядке исследование биологического материала из уретры, влагалища и шейки матки выполняется в профилактических целях, когда женщина проходит регулярный ежегодный осмотр. Благодаря этому можно выявить также гормональные нарушения, инфекционные и воспалительные патологии.
Гинекологический мазок – это диагностическая процедура, к выполнению которой следует подготовить организм. Мероприятия проводятся с целью предупреждения получения ложноположительных или ложноотрицательных результатов анализа.
Подготовительный этап основан на правилах «двойки»:
- За 2 недели до исследования прекращают прием лекарств из группы антибиотиков.
- За 2 дня до мазка запрещено вступать в интимную близость.
- За 2 дня до забора материала не используют вагинальные крема, суппозитории и гормональные медикаменты.
- За 2 часа до манипуляции запрещается выполнять мочеиспускание.
При соблюдении вышеуказанных правил можно быть уверенным, что точность результата повышается в 3-5 раз. Если получены неудовлетворительные показатели, тогда назначается повторный анализ. Забор биологического материала производится после стандартного гинекологического осмотра (на кресле с использованием зеркал) и визуальной оценки состояния стенок влагалища.
Процедура неинвазивная, то есть, во время нее пациентка не чувствует боли или дискомфорта. При помощи стерильного тампона или небольшой щетки (если берут мазок из уретры) гинеколог проводит по слизистой оболочке половых органов несколько раз. Полученную слизь помещают на предметное стекло, отправляют в лабораторию и изучают под микроскопом.
Анализ мазка по гинекологии, расшифровка которого занимает от нескольких часов, до нескольких суток, — важная гинекологическая диагностическая процедура, позволяющая оценить состояние мочеполовой системы.
Период получения результатов определяется загруженностью лаборатории и назначенным типом исследования биологического материала (цитология делается дольше).
Если ситуация экстренная, например неотложное хирургическое вмешательство, то результаты выдаются врачу через 3-5 минут. При прохождении планового обследования в больнице по месту жительства на расшифровку отводится до 14 дней. В частных клиниках ответ можно получить за 1-3 дня. Цитологическое исследование проводится в течение 7-10 дней, вне зависимости от учреждения.
Гинекологический анализ мазка полученного биологического материала проводится по назначению врача в детском и подростковом возрасте. Нормы у здорового ребенка приведены в таблице.
| Оцениваемые показатели | 1-5 лет | 6-10 лет | 11-15 лет | 16-17 лет | Подростки, ведущие половую жизнь |
| Лейкоциты | 0-2 | 3-5 | 5-7 | До 10 | До 10 |
| Слизь | 1-2 | 1-2 | 1-2 | 1-2 | 1-2 |
| Эпителий | 1-3 | 4-6 | 5-6 | До 10 | До 10 |
| Флора | Кокковая + | Кокковая + | Смешанная | Палочковая | Палочковая |

Указанные параметры соответствуют количеству видимых клеток тех или иных микроорганизмов, попадающих в поле зрения, при изучении материала под микроскопом. У женщин репродуктивного и старшего возраста нормы зависят от того, откуда была получена слизь.
| Показатели | Вагина (V) | Цервикальный канал (С) | Уретра (U) |
| Лейкоциты | 0-10 | 0-30 | 0-5 |
| Плоский эпителий | 5-10 | 5-10 | 5-10 |
| Гонококки | Отсутствуют | Отсутствуют | Отсутствуют |
| Трихомонады | Отсутствуют | Отсутствуют | Отсутствуют |
| Ключевые клетки | Отсутствуют | Отсутствуют | Отсутствуют |
| Дрожжи | Отсутствуют | Отсутствуют | Отсутствуют |
| Микрофлора | Множественные палочки Дедерлейна (грамположительные) | Отсутствует | Отсутствует |
| Слизь | Умеренное количество | Умеренное количество |
У пациенток репродуктивного и детского возраста отличается не только количественное содержание определенных клеток, но и список параметров, по которому оценивается состояние органов мочеполовой системы.
В период вынашивания ребенка в организме женщины существенное меняется гормональный фон, начинает больше вырабатываться прогестерона и эстрогена. Это отражается на состоянии микрофлоры влагалища. Поэтому при беременности исследование выполняется три раза: при постановке на учет, на 30 недели и перед родами.
Анализ мазка по гинекологии, расшифровка которого показывает повышенное содержание лактобацилл (полезных микроорганизмов), говорит о том, что пациентка здорова. Также отмечается увеличение объема слизи, обогащенной гликогеном.
В норме микроскопическая диагностика показывает следующее:
- эпителий – не больше 15;
- лейкоциты – в пределах 10;
- слизь – в виде +/++;
- грибки – составляют 10 4 .
Не исключено выявление нетипичных для обследуемой зоны клеток. Зачастую они определяются, когда производится забор мазка с поверхности шейки матки. Такое состояние указывает на развитие дисплазии. Для исключения развития онкологического заболевания дополнительно назначается цитологическое исследование.
В медицинской практике принято использовать сокращения, поэтому в бланке, который получает женщина на руки в лаборатории, указаны первые несколько латинских букв.
Когда был проведен анализ мазка по гинекологии, интерпретация символов будет следующей:
- Вагина, цервикальный канал, уретра (V, C, U соответственно) – зоны взятия биоматериала.
- Лейкоциты – L.
- Эпителий и плоский эпителий – Эп. или Пл.эп.
- Гонококк – GN.
- Трихомонады – Trich.
В списке указаны основные параметры. Дополнительно результаты могут содержать определенный уровень кислотности (pH), количество лактобацилл (в норме составляет 95%). Если какая-либо флора в мазке отсутствует, тогда в графе указывают «abs» — этот тип микроорганизма не был обнаружен.
Если посмотреть на результаты анализа здоровой женщины, то в составе ее микрофлоры преобладают лактобациллы (в пределах 95%). Это молочнокислые бактерии, которые также известны как палочки Дедерлейна. В случае снижения их концентрации ухудшается местный иммунитет, развиваются проблемы с репродуктивной функцией (невозможность забеременеть или выносить ребенка).
Исследование на определение состава микрофлоры влагалища указывает на степень чистоты органа. Не считается отклонением, если в нем присутствует от 1 до 4 видов микроорганизмов в разнообразной комбинации.
Всего специалисты при интерпретации выделяют четыре степени:
- 4 плюса – 1 степень (выявляется редко, в основном после санации или приема антибиотиков);
- 1 или 2 плюса – 2 степень (указывает на незначительное присутствие кокков, но при условии, что палочковая флора преобладает, а это помечается 2 или 3 плюсами);
- 3 или 4 плюса – 3 степень (считается патологическим состоянием, особенно если палочковая флора имеет показатель в виде 1 или 2 плюсов);
- 4 плюса – 4 степень, в которой преобладают гонококки и полностью отсутствуют грамположительные палочки (обязательно необходимо лечение с приемом антибиотиков).
Во влагалище здоровой женщины поддерживается кислая среда. За это несет ответственно вещество гликоген (продуцируется из эпителиальных клеток). Такого типа pH не позволяет увеличивать численность болезнетворных и условно-опасных микроорганизмов, что позволяет предупредить прогрессирование серьезных гинекологических заболеваний.
Основным возбудителем гонореи выступают гонококки. Эти микроорганизмы не могут существовать во внешней среде, но активно размножаются при проникновении во влагалище. Инфицирование происходит от носителя после незащищенного полового акта. Сопровождается заболевание обильными гнойными выделениями из половых путей с неприятным запахом.
Нормальным считается полное отсутствие гонококков в мазке на микрофлору. Определяются они исключительно при наличии у пациентки гонореи, которая может протекать в скрытой форме. В последнем случае не исключается трансформация заболевания в хроническую форму, что приводит к бесплодию. При подтверждении диагноза лечение обязательно должны пройти все половые партнеры и сама женщина.
При проведении исследования есть вероятность выявить в биологическом материале трихомонады. Эти микроорганизмы провоцируют урогенитальный трихомониаз, который передается половым путем. При отсутствии патологии трихомонады не должны определяться.
В организме каждого человека лейкоциты выполняют защитную функцию. Она может быть специфической или неспецифической. В зависимости от того, какую роль они выполняют, гинекологи выделяют клетки, распознающие бактерии, доставляющие их и уничтожающие.
При выполнении исследования биологического материала под микроскопом внимание уделяется не их типу, а количеству клеток, попадающих в поле зрения прибора.
При повышенной концентрации клеток предполагается прогрессирование в органах мочеполовой системы воспалительного процесса. В норме их не должно быть более 10 единиц (если женщина не беременна), а при вынашивании ребенка до 20 единиц. Если биоматериал получен с влагалищной шейки матки, допускается показатель в 30 единиц.
Обязательно при интерпретации результатов в учет принимается количество эпителиальных клеток, попадающих в поле зрения. Если женщина репродуктивного возраста имеет хороший уровень здоровья, то частицы выстилающей слизистой оболочки регулярно слущиваются, что позволяет поддерживать постоянство среды влагалища.
Повышенная концентрация клеток плоского эпителия указывает на следующие состояния:
- Развитие воспалительной патологии (кольпит, цервицит, эндометрит, сальпингоофорит).
- Наличие инфекций, передающихся половым путем.
- Прогрессирование бактериального вагиноза.
- Нарушение гормонального баланса.
У здоровой женщины нормой считается не больше 10 клеток. Также о проблемах говорит и недостаточное количество плоского эпителия, например, не исключена малая выработка женского гормона (эстрогена), либо же чрезмерное продуцирование андрогена, развитие атрофического кольпита.
Биологический материал, полученный во время взятия мазка, имеет много составляющих, среди которых присутствует слизь. Ее наличие не считается отклонением от нормы, при условии, что ее определяется минимальное (+) или умеренное (++) количество.
Единственным исключением является выявление представленного вещества в гинекологическом мазке, полученном из уретрального (мочеиспускательного) канала. При существенной концентрации слизи врачи предполагают развитие у пациентки воспаления, например, кольпит или цервицит.
Некоторые лаборатории выполняют максимально развернутый анализ гинекологического мазка, в котором присутствует графа, указывающая наличие или отсутствие ключевых клеток. Это слущенный эпителий со слизистой оболочки влагалища.
При детальном рассмотрении можно увидеть, что по его краям имеются тонкие палочки, кокки и гамвариабельные бактерии. Под микроскопом слущенный эпителий будет иметь неровный, зернистый вид. В норме такие клетки не должны определяться, а при их выявлении есть вероятность влагалищного дисбактериоза.
Их называют грибами рода Candida – главные возбудители «молочницы» или вагинального кандидоза. В норме они могут присутствовать в незначительном количестве и относятся к условно-патогенным представителям. Если лактобактерий во влагалище более 90%, то они будут сдерживать рост Кандид и не позволят развиться заболеванию.
Увеличение численности дрожжеподобных грибов происходит при таких условиях:
- понижение иммунитета;
- развитие эндокринных заболеваний;
- наличие опухолей злокачественного характера;
- период беременности;
- прием глюкокортикостероидов и антибиотиков.
Вагинальный кандидоз, на который указывает большое содержание грибов Candida, требует специфического лечения (курс антибиотикотерапии и прием противомикотических средств) с последующим восстановлением нормального состава микрофлоры. Пренебрежение эти приведет к хронизации заболевания.
Проводимая интерпретация результатов исследования предусматривает определение присутствия кокковой флоры во влагалище. Эти микроорганизмы имеют округлую форму и классифицируются как условно-патогенные представители. В норме они могут населять влагалищную среду в небольшом количестве.
Выделяют грамположительные и грамотрицательные кокки, поэтому в бланке есть две графы, куда заносятся количественные значения согласно типу выявленного организма. Норма кокковых представителей в мазке не должна превышать 5%. В противном случае начнут развиваться признаки воспалительного процесса (зуд, жжение, проблемы с мочеиспусканием).
Важным параметром во время изучения биологического материала, поученного во время взятия мазка, является наличие крупных и неподвижных грамположительных бактерий. Эти микроорганизмы несут ответственность за создание нормальной кислотности влагалища, что позволяет сперматозоидам беспрепятственно проникать к яйцеклетке.
В медицине они называются палочками Дедерлейна. Еще одной важной функцией является предупреждение увеличения численности патогенных и условно-патогенных микроорганизмов. Поскольку эти бактерии обладают способностью выделять перекись водорода, удается поддерживать нормальную чистоту влагалища. В норме их должно быть в мазке 90-95%.
В микрофлоре влагалища может обнаруживаться такой микроорганизм как лептотрикс. Он входит в класс анаэробных грамположительных палочек. Основной средой их обитания выступают различные водоемы. Если изучать его вид и строение под микроскопом, то он будет иметь схожесть с тонким волосом, который не всегда можно отчетливо заметить.
Если анализ показал, что этот микроорганизм присутствует в микрофлоре половой системы, но при этом у женщины не выявлены какие-либо патологические процессы, переживать за свое состояние здоровья не стоит.
Стоит отметить, что лептотрикс не обладает способностью передаваться при незащищенном половом контакте. Нередко лаборанты выявляют микроорганизм в тандеме с трихомонадами или хламидиями. Такое сочетание требует выполнения качественной и комплексной антибактериальной терапии.
Не всегда после получения результатов исследования женщины видят удовлетворительные или идеальные показатели. Отсюда встает вопрос, почему данные не соответствуют норме.
Гинекологи выделяют ряд причин:
- Наличие воспаления специфического и неспецифического характера.
- Нарушение гормонального баланса.
- Период полового созревания.
- Наступление климакса.
- Вынашивание ребенка.
Расшифровка анализа мазка по гинекологии позволяет оценить состояние органов мочеполовой системы. Исследование применимо для выявления некоторых воспалительных, инфекционных, бактериальных заболеваний. Благодаря этому можно своевременно начать лечение и не допустить хронизации патологии.
Автор: Чернышова Виктория
Оформление статьи: Мила Фридан
Как расшифровать мазок на флору:
источник