Общий (клинический) анализ крови применяют для диагностики многих заболеваний. С его помощью врач определяет патологии кроветворной системы, наличие воспалительных и инфекционных процессов в организме, развитие аллергических реакций.
Диагностирование любых заболеваний основано на отклонении основных показателей общего анализа крови от нормы. Приведем наиболее часто встречающиеся отклонения показателей, с помощью которых можно в клиническом анализе крови выявить болезни.
- Снижение гемоглобина в крови практически всегда является основным симптомом развивающейся в организме анемии. В свою очередь, анемия обычно является следствием дефицита железа, фолиевой кислоты, витамина В12. Также пониженный гемоглобин бывает при злокачественных заболеваниях кроветворной системы человека (лейкозах). Повышенное содержание гемоглобина в крови наблюдается при сахарном диабете, несахарном диабете, сердечной и легочной недостаточностях.
- Повышение лейкоцитов в анализе крови указывает на развитие достаточно серьезных заболеваний. В первую очередь, это гнойно-воспалительные процессы, ревматические обострения, злокачественные опухоли разной локализации. Наблюдается снижение уровня лейкоцитов в анализе крови при болезнях инфекционной и вирусной природы, ревматических заболеваниях, некоторых видах лейкозов.
- Число тромбоцитов. Его повышение часто бывает признаком развития воспалительных процессов, многих видов анемий, раковых заболеваний разной локализации. Снижение уровня тромбоцитов в крови тоже указывает на развитие патологических процессов в организме, таких как гемофилия, бактериальные и вирусные инфекции, тромбоз почечных вен.
- СОЭ (скорость оседания эритроцитов) – показатель, который определяют в каждом анализе. На какие болезни может указывать изменение данного показателя анализа крови? Его повышение может свидетельствовать о наличии воспалительного процесса в организме, аутоиммунных нарушений, злокачественных заболеваний, интоксикаций.

Рассмотрим основные показатели биохимического анализа крови, и какие болезни можно диагностировать с их помощью.
- Общий белок. Повышение общего белка в крови вызывают такие заболевания, как инфекции острого и хронического течения, ревматизм и ревматоидный артрит, злокачественные новообразования. Но опасным симптомом бывает и снижение значения данного показателя. Это может указывать на развитие заболеваний печени, кишечника, поджелудочной железы, некоторых раковых заболеваний.
- Определение содержания фермента амилазы в крови применяется в диагностике многих заболеваний. Так, повышенный уровень амилазы бывает при панкреатите остром и хроническом, кисте и опухоли поджелудочной железы, холецистите, сахарном диабете. Снижение содержания данного фермента может указывать на развитие гепатита, недостаточности функции поджелудочной железы.
- С помощью определения холестерина выявляют болезни почек, печени, сосудов. Холестерин повышается при атеросклерозе, инфаркте миокарда, ишемической болезни сердца, патологиях печени, почек, гипотиреозе. Снижение уровня холестерина может быть признаком гипертиреоза, талассемии, острых инфекций, хронических болезней легких.
- Билирубин. Его повышение, в первую очередь, может свидетельствовать о патологиях печени острого и хронического течения, желчнокаменной болезни. Также этот показатель повышается при дефиците витамина В12 в организме.
- При определении патологий почек, скелетных мышц используют биохимический анализ на креатинин. Также наблюдается повышение этого показателя анализа крови при болезнях щитовидной железы (гипертиреозе), лучевой болезни, обезвоживании организма.
- В диагностировании нарушений выделительной функции почек (гломерулонефрит, туберкулез почек, пиелонефрит) применяют определение содержания мочевины в крови. Кроме того, повышение уровня мочевины может быть симптомом нарушения оттока мочи, злокачественных новообразований, сердечной недостаточности, острого инфаркта миокарда, кишечной непроходимости.
- Содержание железа. Его понижение может указывать на развитие многих патологий – анемии, хронических и острых инфекций, злокачественных опухолей, болезней пищеварительной системы, опухолевых процессов. Но также и повышенное содержание железа в крови должно насторожить врача. Такое состояние бывает при гемохроматозе, некоторых видах анемий, заболеваниях печени, нефрите, острой лейкемии.
Достаточно часто врач направляет пациента сдать анализ крови на болезни эндокринной системы, в частности на сахар (глюкозу). Данное исследование проводится не только при наличии определенных симптомов, но и в комплексе регулярных обследований организма. Сахарный диабет часто в начальной стадии протекает малосимптомно или бессимптомно, поэтому периодическое исследование крови на глюкозу имеет большое значение в ранней диагностике.
Еще одними частыми исследованиями крови являются анализы на гормоны. Гормонов, которые определяются в анализах крови, достаточно много. Их можно разделить на следующие группы:
- гормоны гипофиза;
- гормоны щитовидной железы;
- гормоны поджелудочной железы;
- гормоны надпочечников;
- половые гормоны.
Понижение или снижение содержания в анализе крови любого из гормонов указывает на развитие патологического процесса в организме человека.
Достаточно часто пациентам назначают анализы крови на болезни, передающиеся половым путем. К таким инфекционным заболеваниям относятся гонококковая и хламидийная инфекции, сифилис, шанкроид, ВИЧ-инфекция, папилломавирусная инфекция, трихомониаз, паховая гранулема, вирус герпеса, уреаплазмоз, микоплазмоз, гарднерелла.
Анализ крови занимает важное место в процессе диагностики заболеваний. Однако чаще всего для уточнения диагноза врач назначает дополнительные обследования. Поэтому, пациенту не стоит самостоятельно интерпретировать результаты своего анализа.
источник
Причин такой ситуации достаточно много, но одним из факторов распространения инфекций является то, что многие из них протекают без явной симптоматики, что существенно усложняет их выявление и диагностику (особенно на ранних этапах и при хроническом протекании). Это приводит к тому, что человек даже не подозревает о болезни, или связывает признаки патологии и недомоганиями с совершенно другими причинами. Проведение анализа крови на инфекции дает возможность точно установить наличие патогенных микроорганизмов, их тип и разновидность, степень распространения и уровень угрозы.
В современной медицине принято разделение инфекций на две большие группы — урогенитальные (половые) инфекции и TORCH инфекции. К первой группе относятся все типы инфекционных заболеваний, которые передаются во время незащищенного полового контакта (ЗППП), особенно те их виды, которые имеют скрытый хронический характер:
- Папилломавирус;
- Уреаплазмоз;
- Микоплазмоз;
- Хламидиоз;
- Трихомониаз;
- Гонорея.
Первая группа инфекционных патологий угрожает здоровью только самого носителя и потенциальным половым партнерам. В отличие от них TORCH инфекции способны передаваться от материнского организма будущему ребенку (плоду) в период внутриутробного развития. Опасность TORCH инфекций главным образом заключается в том, что, передаваясь от материнского организма, они способны спровоцировать развитие различных врожденных дефектов и патологий. К этой категории относятся:
- Токсоплазмоз;
- Герпес обоих видов;
- Сифилис;
- Цитомегаловирус;
- Гепатитные инфекции;
- Корь-краснуха;
Для выявления различных видов инфекционных возбудителей заболеваний в современной клинической медицинской практике разработано несколько методов. Наиболее часто применяются такие анализы на инфекции:
- ПЦР диагностика — это микробиологическое исследование, которое обладает очень высокой точностью и информативностью при обнаружении инфекций различного типа. Этот вид анализа позволяет выявить наличие в крови даже единичные вирусы или бактерии. Метод основан на выявлении в биологическом материале чужеродных ДНК в самых мизерных количествах. В качестве исследуемого биоматериала для анализа может быть использована кровь, соскобы эпителиальных клеток, моча, слизь, мокрота. Наиболее часто для проведения ПЦР диагностики берут анализ крови. Это позволяет обнаружить вирусные инфекции, которые крайне сложно поддаются диагностике — гепатит, ВИЧ, туберкулез, скрытые и хронические формы различных видов ЗППП.
- Анализ ИФА — иммунологическое исследование крови, при котором производится поиск и выявление специфических антител или антигенов к конкретному виду инфекции. Этот вид биохимического исследования дает возможность не только обнаружить и опознать определенную инфекцию, но и установить степень ее распространения и стадию заболевания. ИФА применяется как для выявления инфекции, так и в процессе лечения для контроля за динамикой и проверки эффективности применяемой терапии.
Несмотря на то, что многие инфекции развиваются в организме человека скрыто, существует ряд симптомов, позволяющих заподозрить инфекционные патологии. Анализ крови на инфекции стоит провести пациентам, которые регулярно испытывают определенные недомогания. К перечню подобных симптомов относятся:
- Частое повышение температуры без понятных и видимых причин;
- Субфебрильная температура — стабильно повышенная температура тела до 37,3 — 37,5 градусов;
- Ощущение озноба, лихорадки;
- Признаки снижения иммунитета — частые простудные заболевания, рецидивы и осложнения;
- Частые проявления пузырьковых высыпаний герпеса;
- Регулярно повторяющиеся расстройства кишечника (вздутие, диарея, дискомфорт, водянистый кал);
- Нарушения пищеварительных функций — тошнота, изжога, тяжесть в желудке, неприятная отрыжка;
- Снижение общего тонуса организма, проявляющееся в виде слабости, вялости, сонливости, бессилии, упадке сил;
- Признаки анемии — бледный цвет лица, хроническая усталость, головокружение, шум в ушах;
- Нарушение сердечного ритма, особенно учащенное сердцебиение;
- Осложнения дыхательных функций — тяжесть в груди, затрудненное дыхание, одышка;
- Признаки половых инфекций — выделения из урогенитальных каналов, ощущение острой боли при мочеиспускании, отеки слизистой оболочки половых органов, дискомфорт и боли различного характера в нижней части малого таза.
Такие признаки относятся к категории общих проявлений различных инфекционно-воспалительных заболеваний, при их частом или регулярном проявлении необходимо обследование, включающее ряд лабораторных анализов, консультации узких специалистов, в первую очередь инфекциониста.
Кровь на инфекции рекомендуют сдавать всем женщинам, которые планируют беременность. Пройти обследование желательно именно на стадии планирования, так как многие половые патологии и скрытые инфекции, в том числе передающиеся от матери к плоду в период внутриутробного развития, могут протекать совершенно бессимптомно. То есть, инфекция в организме может находиться в латентном состоянии, никак не проявляя себя.
Во время вынашивания плода скрытая инфекция передается с током крови через плаценту будущему ребенку, что способно вызвать целый ряд нарушений в развитии, врожденные патологии или может спровоцировать самопроизвольное прерывание беременности.
Анализ крови для исследования на выявление инфекций проводят в утреннее время на голодный желудок. Для чистоты и достоверности результатов анализа пациенту следует соблюдать несколько правил:
- Последний прием пищи на момент сдачи крови должен быть не менее чем за 8-10 часов до взятия биоматериалов на исследование;
- За сутки до забора крови пациент должен по возможности отменить прием лекарственных препаратов, различных БАДов и витаминов;
- Применение антибиотиков, противовирусных и антигрибковых препаратов надо отменить за 10-14 дней до назначения взятия крови на инфекции;
- В день перед сдачей анализа недопустимо употреблять алкогольные напитки любой крепости и желательно воздержаться от высоких физических нагрузок;
- Если у пациента на день сдачи крови на инфекции запланированы инструментальные виды диагностики, стоматологические манипуляции или физиотерапевтические мероприятия с использованием различных видов облучения, электрического или импульсного тока, то их надо перенести на более позднее время;
- За 1-2 часа до взятия крови пациенту рекомендуют отказаться от курения;
- За 2 дня до проведения исследования пациенту назначают диету с ограничением на употребление жирных, острых, копченых, жареных блюд и продуктов питания.
Результаты исследования может интерпретировать и расшифровать только опытный квалифицированный специалист. По показателям анализа ПЦР или ИФА врач может определить не только тип инфекции, но также оценить состояние работы иммунной системы, период инфицирования и степень развития патологии.
Такие виды анализов являются обязательным профилактическим исследованием при допуске к работе с пищевыми продуктами и в детских учреждениях. В профилактических целях рекомендуется проводить исследование людям, посетившим экзотические страны, ведущим неразборчивую половую жизнь с несколькими партнерами.
В настоящее время для того, чтобы наверняка убедиться в том, что отсутствует в крови инфекция, нужно просто сдать анализ, который даст достаточную информацию для постановки диагноза. С помощью него можно выявить даже так называемые скрытые инфекции, которые существуют в вашем организме, негативно на него воздействуют, но никак не проявляются. Это скрытая угроза, которая через время может привести к острому хроническому заболеванию с негативными последствиями для всего организма.
На сегодняшний день специалисты различают две группы инфекций – это TORCH-инфекции и инфекции, передающиеся половым путем.

- краснуха – острое инфекционное заболевание, проявляющееся в виде высыпаний на коже, относится больше к «детским»;
- сифилис – хроническое венерическое заболевание, вызванное бледной трепонемой, передающееся половым путем;
- герпес – вирусная болезнь, проявляющаяся на коже и ее слизистой оболочке в виде одного или нескольких пузырьков;
- хламидиоз – одно из самых распространенных заболеваний, передающееся половым путем, вызванное хламидиями;
- ВИЧ – это медленно прогрессирующая болезнь иммунной системы человека, ослабляющая его и приводящая к различным опухолям и инфекциям.
К следующей группе относятся половые инфекции такие, как:
- Папилломавирус. В инкубационный период, который длится до трех месяцев, может никак не проявляться, а затем на коже или ее слизистой, возможно, даже на внутренних органах, образуются паппиломы и бородавки, напоминающие цветную капусту, только имеющие при этом светло-розовый цвет.
- Уреаплазмоз. Может себя не проявлять, некоторые специалисты считают, что это инфекция условная и не требует лечения. Но из-за слабого иммунитета или параллельного течения другого заболевания половой системы может привести к эрозии шейки матки, циститу или уретриту.
- Гонорея. Венерическая инфекция, поражающая мочеполовую систему как у женщины, так и у мужчины. Проявляет себя в виде воспаления придатков и матки, цирвита (различных выделений не только из половых органов, но и случается из заднего прохода), цистит (инфекция мочеполовой системы и мочевыводящих путей), уретрит (воспаление мочевого пузыря) и пиелонефрит (воспаление почек).
- Микоплазмоз. Инфекция, которая может долго себя не проявлять, но потом появляются различные симптомы, указывающие на ее присутствие в организме: это тянущие боли внизу живота, выделения из влагалища, зуд и жжение во время мочеиспускания и возможные боли при половом акте.

Для ИФА в качестве материал берется только кровь. Ее исследуют на наличие определенных белков, которые отвечают за ту или иную инфекцию, что на 100% дает возможность определить вид возбудителя.
Для ПЦР исследований можно брать не только кровь, но и сперму, слюну, мочу, выделения из влагалища. Данный анализ является самым точным, так как может обнаружить бактерии и инфекции даже в единичном количестве клеток на ранних сроках, когда еще другие методы бессильны.

Расшифровка при ПЦР-анализе выглядит как «положительный (обнаружено)» или «отрицательный (не обнаружено)», то есть существует или нет инфекция в организме. При ИФА результаты показывают наличие имунноглобулинов, которые расшифровываются как стадии развития заболевания, либо впервые появившегося, либо уже приспособившегося и находящееся в хроническом состоянии. В любом случае это свидетельствует о том, что нужно срочно заниматься лечением.
В зависимости от общего состояния организма некоторые инфекции могут протекать долгое время бессимптомно, при этом нарушая работу некоторых органов и переходя в хроническую стадию, которую со временем очень тяжело вылечить. К таким инфекциям специалисты относят: хламидиоз, герпес, сифилис, гонорею, микоплазмоз, уреаплазмоз и трихомониаз. Именно поэтому данные заболевания очень распространены в наше время, так как вы можете даже не знать о их существовании в вашем организме и жить, заражая других людей половыми инфекциями.

Важно знать, что к сдаче крови на инфекции нужно подготовиться, для этого необходимо придерживаться таких правил:
- исключить алкоголь, употребление жареной, жирной и соленой пищи за 2 дня до сдачи анализа;
- за пару часов до исследования не курить;
- с утра, через 10-12 часов после последнего приема пищи;
- за день до анализов отказаться от физических нагрузок;
- на 10-14 дней до исследований исключены приемы противовирусных, противомикробных и других препаратов и сильнодействующих антибиотиков;
- если планируете провести какую-либо компьютерную диагностику, рентген или УЗИ, то стоит отложить это на время после сдачи анализа.
Сдавать данные анализы в первую очередь необходимо людям, имеющим большое количество половых партнеров, отдающим предпочтение незащищенному половому акту, и женщинам, планирующим беременность, так как многие инфекционные и вирусные заболевания передаются от матери к ребенку как еще в утробе, так и при рождении.
Данные исследования очень важны, ведь если вовремя не излечиться от инфекции, то через плаценту к плоду могут проникнуть любые инфекции, поражающие формирующиеся органы такие, как сердце, почки, печень, слизистые малыша и даже головной мозг. Такое соседство с инфицированным организмом матери может привести к врожденным порокам, а иногда даже к гибели ребенка.
Существуют случаи, когда можно самому заподозрить наличие инфекции или , проявляется это следующими симптомами:
- повышенная температура;
- озноб, горячка, лихорадка;
- расстройства кишечника – понос и диарея;
- тошнота, рвота;
- вялое самочувствие, упадок сил, сонливость;
- бледный цвет лица;
- отсутствие аппетита;
- учащенное сердцебиение (тахикардия).
Важно понимать, что в отдельных случаях появление вирусов, бактерий и инфекций в организме происходит из-за неправильного образа жизни.
Необходимо поддерживать свой иммунитет любыми известными способами, так как именно он защищает нас от негативного влияния чужеродных тел на организм. Здоровое питание, хороший и здоровый сон, ограничение в употреблении алкогольных напитках, умеренная физическая нагрузка, защищенный половой акт, отсутствие стрессов и периодическая сдача анализов повысят ваши шансы уберечься от любого рода заражения или вовремя его выявить и излечить.
На протяжении жизни каждый сталкивается с самой разной инфекцией. Часть может переболеть острыми инфекционными заболеваниями по несколько раз на протяжении года, другая часть страдает хроническими инфекционными заболеваниями, и им приходится находиться на диспансерном наблюдении у инфекциониста пожизненно.
Инфекционные заболевания считаются довольно обширной группой, которыми могут болеть не только люди, но и различные животные.
Развитие патологии начинается с момента попадания в организм инфекционного агента, но клинические проявления развиваются только по окончанию инкубационного периода.
По характеру течения они могут быть острыми, хроническими и скрытым, для их точного определения проводятся анализы на инфекции.
Стоит отметить некоторые моменты, которые могут привести к развитию инфекционного заболевания:
- Различного рода снижение иммунного статуса при иммунодефицитных состояниях, при наличии сопутствующих заболеваний, детский или преклонный возраст, онкологическая патология, патология системы крови, промежуток времени после проведения операции по трансплантации.
- Наличие снижения резистентности входных ворот для инфекции – слизистых, что отмечается при частых простудах, после удаления миндалин, оперативное лечение, хроническая патология ЖКТ и другие.
- Влияние погодных факторов – переохлаждения, высокая влажность, сильный ветер.
- Несоблюдение правил личной гигиены.
- Пренебрежительное отношение к использованию барьерных средств индивидуальной защиты при контакте с больным инфекционным заболеванием.
Наиболее часто встречающие симптомы инфекционных заболеваний:
- Повышение температуры является наиболее встречаемым клиническим проявлением инфекционных заболеваний.
- Изменение физиологической окраски кожных покровов и видимых слизистых, опаски мочи и каловых масс характерно для инфекций поражающих печень.
- Появление на поверхности кожных покровов высыпаний, чаще на пике повышения температуры.
- Характерные для аллергии проявления, но при неэффективности лечения аллергологом.
- Диспепсические проявления, продолжающиеся 2 недели и более.
- Е неспецифическим симптомам можно отнести – общую слабость, быструю утомляемость, головную боль и прочие.
При развитии любых симптомов после контакта с больным человеком, животным, домашним скотом или птицей; укуса насекомым, грызуном; совершения поездки в страны с тропическим или субтропическим климатом.
При их выявлении не стоит затягивать с посещением врача-инфекциониста, который в зависимости от эпидемиологического анамнеза назначит проведение соответствующих анализов крови для определения инфекции.
Для дополнительного исследования могу быть использованы:
- прямые диагностические методы – выявляют возбудителя заболевания и наличие антигенов к ним,
- непрямые диагностические методы.
К прямым диагностическим методам относятся:
- Микробиологические методы диагностики необходимы для выявления бактериальной и вирусной инфекции, для этого производится забор материала у больного, который в последующем высевается на специальные питательные среды, помещающиеся в специальные установки, создающие благоприятные условия для роста колоний патогенов. Преимуществом этих методов является точное определение возбудителя инфекционного заболевания. Единственным недостатком данной диагностики является длительность получения точного результата спустя 10 дней после сдачи анализов.
- Полимеразная цепная реакция помогает определить антигены инфекционных возбудителей в более короткие сроки, ведь при некоторых инфекционных заболеваниях специфическое лечение необходимо начинать как можно раньше, чтобы предупредить развитие тяжелых соматических патологий. И в этом помогает ПЦР-диагностика. В ходе проведения анализа определяются ДНК и РНК патогена в исследуемом материале, не зависимо от того жив патоген или погиб.
- Иммуноферментный анализ направлен на выявление не только антигенов возбудителя, но и антител к нему, которые вырабатываются иммунной системой организма больного.
Для проведения прямых диагностических исследований необходим материал, это может быть – кровь, слизистое отделяемое из носа или зева, моча, желчь, спинномозговой ликвор, биоптаты пораженных органов и тканей.
Иммуноферментный анализ, реакция агглютинации, реакция непрямой гемагглютинации, реакция пассивной гемагглютинации, реакция торможения гемагглютинации и другие.
В ходе данных исследований в крови больного возможно определение специфических иммуноглобулинов – антител к патогену. Реакции могут определять иммуноглобулины М, которые свидетельствуют о развитии острого процесса; иммуноглобулины G говорят о хроническом течении инфекции. Для их проведения необходима сыворотка крови больного, забор крови должен производиться в утреннее время и только натощак.
К дополнительным методам диагностики, которые помогут при постановке точного диагноза и оценки состояния больного относятся параклинические методы диагностики: общий анализ крови и мочи, биохимическое исследование крови, копрограмма, УЗИ, МРТ и другие.
Данные анализы на инфекции сдаются при подозрении развития инфекционных заболеваний, которые способны длительное время протекать без явных клинических проявлений, точнее от нескольких месяцев до нескольких лет.
Такое течение характерно для хламидиоза, микоплазмоза, вируса папилломы человека, цитомегаловируса и других инфекций передающихся половым путем.
Чтобы провести анализы на инфекции у мужчин кроме крови из вены и других материалов, берется материал из уретры.
Чтобы провести анализы на инфекции у женщин возможно взятие мазка из цервикального канала.
Преимущественно проведение обследования на выявление инфекции, особенно передающейся половым путем, проводится при незащищенном половом акте с больным партнером и планировании беременности, чтобы перед зачатием пройти курс лечения.
Для получения направления на обследование необходимо посетить специалиста, а сдавать анализы можно в государственных учреждениях, частных клиниках или независимых лабораториях по желанию.
источник

Как не обмануться при первых симптомах венерических заболеваний? Предлагаем разобраться, что именно может указывать на наличие ИППП (ЗППП).
Чаще всего люди жалуются на:
- Внезапное появление дискомфорта в мочеиспускательном канале, болей во влагалище, сильного зуда, рези или жжения.
- Болезненное мочеиспускание.
- Появление нетипичных выделений из половых органов.
- Увеличение лимфоузлов.
- Сыпь на слизистой, ладонях и туловище.
С течением болезни симптомы усугубляются.
В этом случае жалобы могут иметь уже такой характер:
- Затруднённое мочеиспускание.
- Нарушение менструального цикла.
- Боли в промежности, низу живота, в области яичников.
- Покалывание и тяжесть в области половых органов.
- Затянутая или ранняя эякуляция.
- Изменение количества сперма, изменение цвета спермы.
- Бесплодие.
Учитывая, что большинство половых инфекций не имеют прямых симптомов, желательно время от времени проходить обследование.
Особо необходимо это в следующих случаях:
- когда половая инфекция была выявлена у сексуального партнёра;
- если имел место быть незащищённый половой акт. Причём речь идёт не только о традиционной близости, но также об оральном или анальном сексе;
- зачастую, при планировании беременности назначается скрининг на половые инфекции. В этом случае сдать анализы нужно будет и мужчине.
Каждый житель России имеет возможность обратить в специализированные организации.
- муниципальные поликлиники (кожно-венерологические диспансеры);
- коммерческие центры;
- частнопрактикующие специалисты.
Куда обращаться, должен решать каждый самостоятельным образом. Желая сэкономить, можно посетить поликлинику, находящуюся по месту жительства человека. В этом случае следует взять страховой полис. Имея возможность заплатить за приём, не лишним будет обратиться в специализированный частный центр или к частнопрактикующему врачу, а именно дерматовенерологу.
Стоит отметить, что посещение врача будет состоять из некоторых моментов.
- беседы (обсуждения проблемы);
- осмотра;
- направления на сдачу анализов.
Для того чтобы поставить первичный диагноз, доктору необходимо знать, на что жалуется пациент.
Поэтому необходимо специалисту рассказать:
- Какие беспокоят симптомы (это может быть зуд, боль, неприятные ощущения во время полового акта, странные выделения с неприятным запахом и многое другое).
- Когда появились первые признаки недомоганий (желательно вспомнить после чего).
- Были ли незащищённые половые акты.
Если есть подозрения на мочеполовую инфекцию, тогда женщинам осматривают преддверие влагалища, шейку матки и отверстие уретры. У мужчин – наружное отверстие уретры, головку пениса, мошонку. В некоторых случаях врач может произвести осмотр предстательной железы.
При подозрении на сифилис внимательно осматриваются не только половые органы, но также анальное отверстие, слизистые оболочек рта, кожные покровы тела и головы.
Только специализированный врач решает, какие анализы на ИППП необходимы для выявления заболевания. Это может быть забор мазка из влагалища, забор спермы, кровь или моча.
В случае, когда доктор подозревает у пациента наличие сифилиса, человеку назначают серологическое исследование крови, которая берётся из вены. Если на слизистых имеются эрозии либо язвы, тогда проходит исследование в тёмном поле (темнопольная микроскопия).
Имея подозрения на мочеполовые инфекции, будет взят бактериоскопический мазок.
Принимая во внимание тот факт, что некоторые возбудители хорошо «прячутся», а некоторые сочетаются между собой, врач может назначить обследование с помощью культарального метода или ПЦР-анализ.
В случае, когда возбудитель инфекции находится в придатках яичек у мужчин, в предстательной железе или в маточных трубах, не лишним будет проведение иммунологического исследования крови, а также иммуноферментного анализа, позволяющего определить антител разных классов против возбудителей инфекций, передаваемых половым путем (ИППП).
Перед тем как прийти на сдачу анализов, необходимо выполнить ряд правил, чтобы результаты не оказались ложными.
Стоит придерживаться следующих рекомендаций:
- Когда сдаётся ПЦР или мазок из половых органов, нельзя ходить в туалет по маленькому за 2 часа до процедуры. Кроме этого, нельзя спринцеваться и подмываться с применением мыла и различных интим-гелей.
- В случае назначения спермограммы, мужчинам следует отказаться от половых актов (на пять дней), которые приводят к семяизвержению.
- Если проводится метод исследования ИФА, то заранее к процедуре никак готовиться не нужно.
Окончательный диагноз может быть поставлен только после того, как врач получит результаты анализов пациента. В совокупности с осмотром, он может не сомневаться в правильности имеющегося заболевания.
Кроме названия возбудителя, в диагнозе обычно указывается и тот орган мочеполовой системы, что был поражён. В последнее время с точки зрения юриспруденции некоторые диагнозы ставятся не правомерно. Однако, это делается для того чтобы пациентам было проще разобраться в своей проблеме. К примеру микоплазмоз, уреаплазмоз, гарднереллез – это те заболевания, которые могут прописываться в научно-популярной литературе, но никак не в мед. карте пациента или в листе его диагноза.
Лечение назначается в зависимости от выявленного недуга. Существует ряд препаратов, которые уже традиционно прописываются при тех или иных болезнях. Нужно сказать, что если при мочеполовых инфекциях доктор может как-то корректировать назначение, то при сифилисе – нет. Это заболевание лечат строго по имеющимся инструкциям.
Возвращаясь к мочеполовым инфекциям, стоит сказать, что врач обязательно назначает необходимые антибиотики, иммунностимуляторы, гомеопатические средства и физиотерапевтические процедуры.
Есть ряд вопросов врачам, которые интересуют людей, столкнувшихся с одним из венерических недугов. Ответы на эти вопросы позволяют правильно вести себя в подобной ситуации.
Вопрос : Как быть половым партнёрам?
Ответ: В случае, когда у постоянного партнёра не была обнаружена инфекция, ему либо назначается превентивное – предупреждающее лечение, либо в течение какого-то времени он ещё раз сдаёт анализ. Всё это время партнёры должны предохраняться при помощи презервативов.
Вопрос: Чего нельзя делать во время лечения.
Ответ: Заниматься любовью без средств контрацепции, а также принимать алкоголь.
Вопрос: Как можно узнать вылечился ли я.
Ответ: Это покажет лабораторный анализ. При этом излечение может быть этиологическим, когда возбудитель не проявляется лабораторно, и клиническим, когда отсутствуют всякие симптомы.
источник
Обычный анализ крови, который назначают всем пациентам, обращающимся в медицинские учреждения с симптомами инфекционных заболеваний, может дать врачу важную информацию о том, что именно стало причиной недомогания – вирус или бактерия. По каким признакам в анализе крови можно отличить вирусную инфекцию от бактериальной – разберемся в статье.
Общий анализ крови – одно из самых простых клинических исследований. Для его проведения человеку достаточно сдать кровь из пальца. Далее врач-лаборант проводит ряд манипуляций: рассматривает мазки крови под микроскопом, определяет концентрацию гемоглобина с помощью гемометра и скорость оседания эритроцитов с помощью СОЭ-метра. В современных лабораторных центрах кровь анализируют не люди, а специальные автоматические анализаторы. Однако такую важную составляющую анализа крови, как лейкоцитарная формула, может подсчитать только человек.
В ходе общего анализа крови обязательно определяются четыре показателя:
- Концентрация гемоглобина.
- Количество эритроцитов (красных кровяных телец).
- Количество лейкоцитов (белых кровяных клеток).
- СОЭ.
Развернутый анализ крови кроме указанных показателей предоставляет врачу информацию о среднем содержании гемоглобина в эритроците, о гематокрите, о количестве тромбоцитов и о процентном соотношении различных типов лейкоцитов (о так называемой лейкоцитарной формуле). Для дифференциации вирусных и бактериальных заболеваний наиболее важны показатели общего количества лейкоцитов, СОЭ и лейкоцитарная формула.
Лейкоциты – клетки белой крови, которые являются неотъемлемой частью иммунной системы. Выделяют несколько видов таких клеток (они разные не только по строению, но и функционально):
- Нейтрофилы – основной вид лейкоцитов, который способен проникать в ткани и убивать бактерии. В крови присутствуют нейтрофилы различной зрелости: самые зрелые – сегментоядерные, средней зрелости – палочкоядерные, «подростки» – юные и самые молодые – миелоциты. В норме больше всего должно быть зрелых клеток. Если появляются молодые экземпляры, говорят о сдвиге формулы влево. Такая картина характерна для острых бактериальных инфекций, разлитого гнойного воспаления.
- Эозинофилы – лейкоциты, появляющиеся в большом количестве при аллергии и глистной инвазии.
- Лимфоциты – клетки, нейтрализирующие вирусы. Лимфоциты также бывают разными (В-клетки, Т-клетки и киллеры), но обычный анализ крови этого не отображает.
- Моноциты – лейкоциты, обладающие фагоцитарной активностью (способностью захватывать и поглощать другие клетки и твердые частицы).
- Базофилы – самые крупные лейкоциты, в середине которых содержатся гранулы с медиаторами аллергии и воспаления, поэтому при остром воспалительном процессе и аллергии количество этих клеток резко увеличивается.
- Плазмоциты – важнейшие клетки иммунитета, основной функцией которых является продукция антител.
Основными лейкоцитарными клетками считаются нейтрофилы и лимфоциты. У здорового человека их всегда больше всего в лейкоцитарной формуле. Все остальные лейкоциты проявляют себя в каких-то определенных ситуациях – при аллергизации организма, при глистах и т.д.
СОЭ – скорость оседания эритроцитов. Этот показатель характеризует совсем не красные кровяные клетки, а белковый состав плазмы крови. Некоторые белки (фибриноген, церулоплазмин, иммуноглобулины и прочие белки, относящиеся к воспалительным) заставляют эритроциты склеиваться. В таком склеенном состоянии красные кровяные тельца оседают намного быстрее, поэтому увеличение СОЭ может быть признаком воспалительного процесса.
Для точной диагностики все перечисленные показатели необходимо оценивать в комплексе, а не по одному.
Болезнетворные бактерии оседают в тканях и в норме в кровь не попадают. Поэтому бороться с ними могут только те клетки крови, которые способны выйти из кровяного русла, проникнуть в воспалительный очаг и захватить патоген. Именно к таким клеткам относятся нейтрофилы.
При острых бактериальных инфекциях количество нейтрофилов в крови резко увеличивается. Появляются менее зрелые клетки. Этот феномен называют сдвигом лейкоцитарной формулы влево. Чем выраженнее инфекционный процесс и чем интенсивнее разрушаются зрелые нейтрофилы в тканях, тем активнее костный мозг продуцирует и выпускает в кровь палочкоядерных и юных клеток. Увеличение количества нейтрофилов отражается и на общем показателе содержания в крови лейкоцитов – их становится намного больше нормы – анализ крови показывает лейкоцитоз.
В процессе лечения, если оно эффективно, и количество лейкоцитов, и количество нейтрофилов постепенно приходит в норму. То есть анализ крови может служить очень информативным маркером правильности подбора антибиотиков. После выздоровления еще какое-то время содержание белых кровяных телец в крови остается на верхней границе нормы.
При хронических бактериальных инфекциях также присутствует умеренный лейкоцитоз и нейтрофилез (увеличение количества нейтрофилов), но значительного смещения лейкоцитарной формулы влево не отмечается. Если у человека в анализе крови такие изменения обнаруживаются регулярно и есть симптомы хронической интоксикации (субфебрилитет, бледность, слабость, плохой аппетит), показано более детальное обследование. Инфекция может «сидеть» в миндалинах, в аденоидах, в почках, в кишечнике, в дыхательных путях, урогенитальном тракте.
Что касается СОЭ, то при остром воспалительном заболевании бактериальной этиологии этот показатель увеличивается в разы. Его постепенное снижение также может считаться косвенным признаком эффективности лечения и скорого выздоровления.
Вирус – это инфекционный агент, который не имеет клеточной структуры, но для своего размножения проникает в клетки человеческого организма, вызывая либо их гибель, либо необратимые изменения. Многие вирусные заболевания сопровождаются вирусемией – попаданием вирусов в кровь.
Основным механизмом защиты организма от вирусов является гуморальный иммунитет – то есть распознавание болезнетворного агента и продукция специфических антител, которые связывают патоген. Все перечисленные процессы происходят с участием Т и В-лимфоцитов. Соответственно при острых вирусных заболеваниях количество этих кровяных клеток значительно возрастает – развивается лимфоцитоз. Увеличивается также и количество плазматических клеток, ведь именно они синтезируют антитела. Общее же содержание в крови лейкоцитов может быть пониженным или нормальным.
При инфекционном мононуклеозе, недуге, вызванном одним из видов герпесвирусов, в крови параллельно с ростом количества лимфоцитов возрастает содержание моноцитов. Кроме того, появляются новые крупные одноядерные клетки – мононуклеары, отсюда и специфическое название болезни.
При хронических вирусных недугах (например, при хронических вирусных гепатитах) анализ крови обычно остается в пределах нормы или же обнаруживается незначительный лимфоцитоз. СОЭ при вирусной инфекции также увеличивается, но не так сильно как при бактериальных заболеваниях.
При оценке лейкоцитарной формулы ребенка следует обязательно учитывать возраст пациента, поскольку в одни периоды детской жизни увеличенное количество лимфоцитов считается нормой, в другие – признаком патологического процесса.
Так, на 5 день жизни новорожденного доля лимфоцитов и нейтрофилов должна быть приблизительно одинаковой, подобное наблюдается и в 4-5 лет. В промежутке же от 5 дней до 5 лет лимфоцитов всегда больше, чем нейтрофилов. После 5 лет лейкоцитарная формула меняется – нейтрофилы доминируют, количество же лимфоцитов не превышает 35-40%. Такое же соотношение основных лейкоцитарных клеток отмечается и у взрослых.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
46,039 просмотров всего, 1 просмотров сегодня
Здравствуйте. Подскажите пожалуйста. Ребенку 3 года 8 месяцев. Две недели кашель мокрый+красное горло. Первую неделю лечили Геделиксом+мероместин (по назначению). На второй неделе появилась температура, колеблется от 37,8 до 38,5 (чаще всего 38,0). Один раз поднялась до 39,4. При температуре даем Нурофен, темп.спадает и через 7-8 часов снова поднимается. В среду вечером без назначения врача начали давать Супракс суспензия, в четверг утром сдали анализ крови (файл прикреплен), в пятницу с анализами обратились к врачу. Сказала что начали давать Супракс. Врач осмотрев ребенка сказала продолжать пить Супракс, Геделикс отменить, начать пить Флуифорт и Мероместин. По анализам врач предположила что может у нас бактериальная инфекция. Она была не уверенна, но никаких анализов дополнительных не назначила. Про антибиотик тоже как-то не уверенно сказала продолжать пить. Вот из-за ее сомнений я решила обратиться к Вам. Просто продолжать пить антибиотик который нам не подходит я боюсь, сначала пить один антибиотик, потом назначат другой так, как этот не действует. И опять пичкать ребенка уже другими антибиотиками.
Вопрос:
Подходит ли по нашим анализам нам этот вид антибиотика?
Какие анализы можно дополнительно сдать чтобы уточнить диагноз?
Спасибо
Здравствуйте.
При продуктивном мокром кашле назначение Геделикса — не оправдано. Сейчас есть очень много видео и информации в Сети о правильном лечении кашля у детей, где рассказывается о необоснованности назначения муколитиков и отхаркивающих средств. Вы стимулируете увеличение количества мокроты в бронхах, что у детей младшего возраста может привести к бронхитам.
Касательно результатов анализа. Все показатели практически в норме (показаний для назначения антибиотика нет). Однако отменять даже необоснованно назначенный препарат до окончания курса категорически запрещено, в противном случае у ребенка выработается резистентности к данной группе средств. Об этом также можете прочитать в Сети.
Рекомендации следующие:
1. Заканчивайте курс антибиотика (не прекращайте).
2. Оставляйте Миромистин для горла и повторно проконсультируйтесь с врачом по поводу целесообразности назначения отхаркивающих и муколитиков (если хрипов нет, то не ясно, зачем ребенку эти препараты).
3. Обильное щелочное питье и просто теплые напитки, которые любит ребенок — показана «Боржоми», морсы, соки. До 2 литров в день. Воздух в помещении должен быть влажным и прохладным.
4. На будущее не занимайтесь самолечением, это чревато.
Добрый день.
Посоветуйте, пожалуйста, дальнейшие действия и прав ли наш педиатр.
Дочь 4 года. Поднимается температура, на протяжении 5 суток, преимущественно вечером до 37.9 — 38,2, к утру спадает.Помимо этого, влажный кашель и насморк.
Сначала врач назначила Протаргол и противовирусные препараты, но на данный момент уже настаивает на антибиотиках, но мне все же не хотелось бы их давать.
Во вложении общий анализ крови.
Добрый день. Такая температура — обычное явление при ОРВИ, если ребенка она не беспокоит, то даже жаропонижающее не нужно. По анализу крови все нормально, есть отклонения незначительные и повышенная СОЭ, но при вирусных заболеваниях это нормально.
Касательно назначений. Назначение антибиотиков, на мой взгляд, не оправдано. По поводу противовирусных читайте здесь https://okeydoc.ru/kak-pravilno-lechit-orvi-dannye-issledovanij/.
Протаргол — особая соль серебра, которая используется в виде 1-5% раствора в качестве антисептического средства, например, для смазывания слизистых оболочек верхних дыхательных путей. Цитата из фармакологического справочника под ред. М.Д. Машковского: «В связи с наличием современных антибактериальных препаратов протаргол (как и другие препараты серебра) широкого применения в настоящее время не имеет». Естественно, что не имея доказанной эффективности при лечении бактериальных инфекций, Протаргол уж тем более не может использоваться при обычных вирусных заболеваниях. При насморке используют солевые растворы, а при сильной заложенности носа — сосудосуживающие препараты в соответствии с инструкцией.
Чем лечить
Кашель
Заложенность носа
Общая слабость
Покраснение горла
Температура 35,6-36,0
Была температура 38,3 в первый день продержалась ночь. Затем спала и последующие дни держится низко.
Анттбиотики не принимаю тк уже пропилп 3 курса за последние полгода(супракс и цифран) оцилококцин не помог. Бронхомкнал пью второй курс, не спас.
Добрый день. Постараюсь Вам помочь, но давайте вначале уточним несколько деталей:
1. Возраст, наличие хронических заболеваний.
2. Как долго Вы болеете (когда начался кашель)?
3. Какой диагноз был поставлен лечащим врачом?
Ч. Через сколько дней от начала заболевания был назначен антибиотик?
Сейчас по картине анализа не вижу показаний к назначению антибиотиков, такая картина похожа на состояние после перенесенной ОРВИ.
1.23 года, аутоимунный териодит.гормоны в норме
2.14 августа случилось температура 38,3. Кашель с 18-19 с мокротой. По утрам осипший голос.
3. Лечения данного заболевания нет. Никак это не лечу. Но лечу горло и нос после перенесенного бактериального заболевания(в горле стрептокок,в носу клебсиела и стафилокок),это тонзилгон,имисген,сексафаг в горло и нос.
В таком случае по данному заболеванию я бы рекомендовал просто обильное теплое питье, никаких отхаркивающих и муколитиков не нужно. В норме после перенесенной ОРВИ остаточные явления, в том числе и кашель, проходят за 2, иногда даже за 3 недели. Также обратите внимание на Тонзилгон — он может раздражать слизистую и провоцировать кашель. Если после применения препарата Вы замечаете, что кашель усиливается, попросите лечащего врача подобрать замену.
Благодарю,Александр. То есть вирус уже покинул организм и остались симптомы?
Мне интересно устранить симптомы максимум за неделю. Что порекомендуете?
Вы все верно поняли. Главное — не начинайте прием муколитиков и отхаркивающих. В Вашем случае стоит проверить, не усугубляет ли ситуацию Тонзилгон. Обильное теплое питье — обязательно, например, отвары ромашки. Очень хорошо помогает щелочная минеральная вода (Боржоми и подобные), она способствует легкому разжижению мокроты.
Какой конкретно у меня вирус и чем лечиться (кроме антибиотиков)? Антбиотики не переношу. За последние полгода пропила 3 курса очень сильных антибиотиков (супракс 2 курса и цфран один курс). Оцилокоцин не помог. Бронхомунал пила 1 курс и буквально перед болезнью начала пить, все равно подхватила в поликлинике. Сейчас болею, продолжаю пить его.
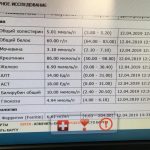
Дочь 6 лет. болеет стабильно 1, 2 раза в месяц. Сопли кашель боль в горле. Иногда температура. Сдавали бак посев, кровь. В этот раз увеличился шейный лимфоузел слева, поднялась температура, снова покраснело горло. Температура под вечер поднисается в течение 5 дней 37,5-38 выраженного насморка нет, кашля вообще нет…. врач назначил антибиотики. Хочется совет , оправдано ли назначение? Вторые сутки температуры нет. Лечение , которое проводила: полоскания каленлулой 5-6 раз В день, обильное питье, промываение носа аквамарин, гексорал в горло…. Не выходит прикрепить фото. Напишу отмеченные врачом показатели: кровь- СОЭ 14, палочкоядерные 4, лейкоциты 12,09. Бакпосев: haemophilus influenzae 10в8, enterobacter cloacae 10в5, moraxella catarrhalis 10в6. На приеме у лора врач отметила на задней стенке горла наличие наростов лимфотической ткани. Увеличение и красота миндалин
Здравствуйте. Попробуйте все же прикрепить все файлы — один бланк результатов у Вас получилось добавить. Из того, что вижу, считаю назначение антибиотиков нецелесообразным, но точный ответ могу дать после ознакомления со всеми результатами (сканы, фото).
Здравствуйте, Александр. Меня очень беспокоит результаты своего анализа крови, могли бы Вы его прокомментировать и посоветовать куда двигаться в поисках причины отклонений от нормы и к врачу какого профиля для этого обращаться? Первые два фото распечатонного листа это анализы 25.03.19, остальные фото с компьютера, это анализы 15.04.19. Сделаны в одной лаборатории. Мне 32 года. Заранее спасибо!!
Здравствуйте. В приложенном Вами файле фрагмент одного бланка результата на компьютере, где при норме «отрицательно» у Вас «отрицательно». Остальные результаты Вы не прикрепили.
И забыла сказать с чего все началось, с февраля месяца я заметила что у меня держится температура от 36,5 до 37,2. Никаких других симптомов, кроме как усталость и другие свойственны анемии, нет. Это и стало поводом для беспокойств. Так продолжается до сих пор.
Все результаты в норме кроме уровня гемоглобина — Вам нужно проконсультироваться с врачом по поводу специальной диеты и приема препаратов железа.
Что касается температуры, то небольшие скачки возможны после длительной затяжной болезни, в том числе — гриппа. Также повышению температуры могут способствовать нарушения гормонального фона, не помешает консультация эндокринолога. Но тревожиться стоит только в том случае, если исключен банальный перегрев, стресс и температура повышается выше 37 градусов.
Дело в том что я не болею ничем уже года два точно, ни грипп (делала прививку), ни орви, орз и т.д. Последний файл распечатка — мой, если сравнить, то гемоглобин например за месяц снизился от 117 до 105,также снизились лейкоциты, нейтрофилы и др.показатели,а лимфоциты повысились… Ещё в марте в анализе была понижена щелочная фосфатаза до 51,00. Температура в апреле недели две выше 36,7 не поднималась, а на днях снова поползла вверх, но выше 37,2 не было… Спасибо Вам огромное за участие!
Последний файл распечатка-это мой, если сравнить, то видно, что понизились показатели, например гемоглобин от 117 до 105, и лейкоциты снизились, а лимфоциты повысились. Я не болела уже два года точно никакими болезнями. Ни грипп, ни орви и т.д. На данный момент выше 37,2 темпер. пока не поднимается. Но держится в этих пределах. Месяц назад щелочная фосфатаза в анализе была 51.00, не получилось прикрепить этот файл.
Спасибо Вам огромное за участие!
Серьезное отклонение только по уровню гемоглобина, поэтому нужно искать причину анемии — в данном случае без консультации терапевта не обойтись. Все остальные показатели близки к норме, критических изменений не вижу, что касается температуры, то важно понимать, как часто она поднимается у Вас выше 37. Нет ли сопутствующих факторов, которые способствовали бы подъему температуры (беременность, лактация, гинекологические заболевания, болезни ЖКТ и пр.).
Да, извините, видимо файлы отправляются по одному
Дочь 7лет заболела 24января 2019г, сначала поставили диагноз ангина, была высокая температура дня 3, далее, через неделю,возник сухой кашель и ей поставили ларинготрахеит, лечили очень большим кол-вом препаратов….Эриспирус, Флюдитек, полоскания ротокан, маловит, рассасывала Лизобакт, Имудон, орошали зев Гексорал, спрей-Люголь, Ангидак. Ларинготрахеит сказали врачи, чток потом перешел у дочки в бронхит.
С бронхитом мы лежали 8 дней в стационаре, где ребенок получал уколы-антибиотики с цефотаксимом и ингаляции с амбробене. Кашель сухой продолжался на всем периоде лечения.
У ребенка переодически поднималась температура и вид был нездоровый и я обратилась к специалистам в г.Краснодар, где обследовав ребенка дали заключение гастрит на фоне столь обильного лечения.Сразу назначили ингаляции с пульмикортом на ночь.
Теперь дочь принимает препараты Донперидон, Гевискон, Эзомепразол саше и далее после мед.препаратов мин.вода щелочных сортов и ингаляции с Пульмикортом на ночь.
В г.Краснодар в назначении ребенку написали сдать анализ посев из зева+чувствительность к антибиотикам.
В клинике взяли анализ и выявили у ребенка стафилококк и не подходят некоторые антибиотики.
Лечим ингаляции физ./р-р с цефотаксимом на 10 дней 2р/сутки, азитромицин 5дней по 250мг, сейчас 125мг на 3-и сутки через 2 дня, Ирс-19 3р/сутки, имудон 3т/сутки на 1месяц, Секстофаг орошение в нос по 1мл и в рот 3мл на 10дней
Врач сказала сдать дочке кровь для наблюдения. Кровь показала вирусная инфекция, результаты в прикрепленном файле.
В целом ребенок активен, нет температуры, нет кашля, нет насморка.
Что может быть? Где кроется причина? И что делать нам дальше?
Добрый день. Давайте уточним: какие конкретно жалобы сейчас имеются у ребенка, какие именно препараты на сегодняшний день принимает дочь, какой точный диагноз поставлен (помимо гастрита)?
Жалоб у ребенка особо как таковых нет. Дочь по прежнему иногда подкашливает(опять же чтоб прочистить горло) или просто прочищает горло. Диазнозов больше нет никаких. Были сегодня на УЗИ, врач сказала все нормально, кроме загнутого желчного, но это у нас с рождения.
Меня смущает анализ крови! Что нам с ним делать? Вирусная инфекция там получается, что это такое? Как вообще быть?
После выздоровления показатели крови приходят в норму примерно через месяц, с учетом неправильно назначенного лечения, «ударных» доз ненужных препаратов, развития гастрита, на восстановление ребенку может понадобиться даже больше времени, до 1,5 — 2 мес. В Вашем случае отклонения незначительные. Рекомендация на будущее — смените врача, консультируйтесь у нескольких специалистов, внимательно читайте аннотации (5 препаратов от боли в горле — это явный перебор).
Добрый день! у нас стенозирующий ларинготрахеит, переболели первый раз очень тяжело в сентябре прошлого года и с тех пор как с добрым утром раз а то и два в месяц, тогда лежали в больнице, держалась высокая температура 5 дней, назначали антибиотики на 5 день 1 февраля ребёнок лёг спать здоровым, ночью захлюпал нос, в 5 утра нос забит полностью и следом приступ, лечились стандартно — ингаляции с пульмикортом 3 дня, параллельно физ раствор, свечи виферон, зодак, промывали нос, однократно была температура 37,5. Через неделю в пятницу 8 февраля сходили на приём получили справку в сад, немного ещё оставались прозрачные сопли и чуть чуть кашель влажный (он всегда у нас долгий после болезни) врач послушала дала справку договорились что за выходные ещё подлечимся. В понедельник 11 февраля в сон час появился сильный сухой кашель, ребёнок почти не спал, в остальное время кроме дневного сна такого не было, ночью не кашлял, 12 февраля точно такое же повторилось в саду в сон час…всю неделю до 15 февраля ходили только до обеда, в саду не спали, приступы на дневной сон повторялись но пошли не спал. В это время делали ингаляции с физ раствором, пили амбробене, пролечили сопли сиалором протарголом. 16 и 17 февраля кашель сошёл практически на нет, с 18 по 27 отходили в сад на полный день, кашель то почти исчезал то немного усиливался, других симптомов болезни не было. Все вокруг рекомендовали соляную пещеру, 26 февраля пошли к педиатру за справкой, она послушала сказала дыхание жестковато и сказала лучше походите в физ кабинет, назначила Амплипульс 5 сеансов, флюдитек сироп 3 раза в день по 5 мл, тонзилгон 10 кап по 3 раза в день и в нос тимоген спрей 2 раза в день. После 2 дня Амплипульса кашель стал сухой, после 3 дня кашель стал сильными приступами, (это было 27, 28 февраля и 1 марта) 2 марта в субботу кашель стал не выносимым, ребёнок не мог спать, закашлявался до рвоты, ингаляции с пульмикортлм и физ раствором не помогали, в воскресенье 3 марта кашель продолжался, вечером поднялась температура до 39, кашель стал реже, интервалы между кашлем увеличились, температуру не сбивали, наблюдали, и она начала снижаться, к утра сошла на нет Сегодня пришли к врачу, зашли И ребёнок закашлял она услышала и нам с порога не глядя «вам нужны антибиотики» я настояла на рентгене — признаков пневмонии не выявлено, сдали кровь и мочу, моча без отклонений от нормы а кровь с ними понятное дело. Завтра идём на приём и уверенна доктор будет настаивать на антибиотиках. Хотелось бы мнение ещё одного врача по поводу целесообразности антибиотиков по результатам анализов, не хочется третий раз за пол года пичкать ребёнка серьезными лекарствами бесконтрольно, поэтому очень надеюсь на ответ!
Здравствуйте. Приложите, пожалуйста, фото результатов анализов. Сразу могу сказать, что с Вашим анамнезом заочно Вам вряд ли что подскажем, нужна консультация еще одного врача, чтобы он мог хорошо выслушать легкие. Ребенку назначили Флюдитек, который провоцирует кашель, такие приступы мог спровоцировать и он (особенно при недостаточном поступлении жидкости).
источник