Акушер-гинекологи в своей клинической практике постоянно сталкиваются со множеством инфекционных заболеваний. Многие из них быстро и успешно лечатся, не оставляя следа. Но некоторые инфекции представляют большую угрозу для здоровья. Во время беременности любой микроорганизм или вирус в какой-то степени представляет опасность не только для матери, но и для будущего малыша. Любая внутриутробная инфекция может приводить к необратимым изменениям в развивающемся организме ребёнка, а в редких случаях — даже к смерти. Планирование беременности всегда сопровождается диагностической программой, направленной на их ранее выявление. В акушерстве и неонатологии выделяют особые ТОРЧ инфекции (TORCH), которые наиболее пагубно влияют на эмбрион. Первостепенной задачей медицинских работников является предупреждение инфицирования беременной женщины этими опасными патогенами.
Аббревиатура TORCH пришла из английского языка и состоит из первых букв наиболее опасных для эмбриона инфекционных заболеваний. Они объединены в одну группу по причине схожести клинических проявлений. Основные последствия для развивающегося в утробе ребенка представлены задержкой внутриутробного развития, разрушением эритроцитов и желтухой, неврологическим дефектом, поражением глаз и других систем органов. Эти патологии называются эмбриопатиями и фетопатиями. При инфицировании матери риск поражения плода крайне высок. Так, у некоторых женщин УЗИ в I-II триместре определяет нарушение эмбрионального развития. Известно, что такое осложнение вызывают TORCH инфекции в 85-90% всех случаев. Все это обуславливает необходимость обследования каждой женщины при планировании беременности.
Учитывая всю опасность последствий, выявление и определение возбудителей данных инфекций занимает первое место в скрининговых мероприятиях. При постановке на учет по беременности лечащий врач должен убедиться в нормальном течении беременности, для чего назначает первое УЗ-исследование плода и анализ на TORCH и половые инфекции. Исследование проводится в любой лаборатории, что позволяет быстро получить результат.
Внутриутробное заражение является причиной выкидыша, отставания плода в развитии и наличия множества врожденных пороков. Некоторые заболевания проявляют себя только после рождения ребенка, приводя к инвалидизации или даже к гибели ребенка.
Перечень опасных внутриутробных инфекционных болезней, образующих TORCH-комплекс:

- Т — токсоплазмоз (Toxoplasmosis);
- О — другие инфекции (Other) – сюда входит более 20 заболеваний: сифилис, гепатиты A, B, C, ВИЧ, микоплазмоз, листериоз, хламидиоз, гонорея и многие другие;
- R — краснуха (Rubella);
- С — цитомегалия (Cytomegalia);
- H — герпесвирус (Herpes).
Токсоплазмоз выявляется более чем у 20% всего населения. Заразиться им можно при контакте с семейством кошачьих, которое является промежуточным хозяином для патогена. Инфицирование большинства людей ничем не проявляется, но заражение плода, у которого еще не сформирован иммунитет, приводит к необратимым последствиям. Он поражает преимущественно нервную систему и глаза, как следствие возникает гидроцефалия, менингоэнцефалит и хориоретинит. В ранние сроки возможен выкидыш.
Краснуха передается аэрогенным путем от инфицированного человека. Изменения, вызванные вирусом краснухи в I триместре, называются термином «краснушная эмбриопатия» и включают в себя аномалии развития мозга, пороки сердца, дефекты зрения и слуха. Во II и III семестре возникает фетопатия с повреждением печени, легких, костей и головного мозга. Нередко наблюдается недоношенность и критически низкая масса тела.
Последствия цитомегаловирусной инфекции в 70% случаев проявляются в младенчестве и в детском возрасте. Незначительные мозговые дисфункции приводят к трудностям в обучении и запоминании. В 30% случаев возникают стойкие стигмы нарушения развития: сенсорная глухота, разрушение эритроцитов и анемия, геморрагическая сыпь и поражение глаз в виде хориоретинита. В этом случае инфекционное заболевание имеет угрозу для жизни ребенка.
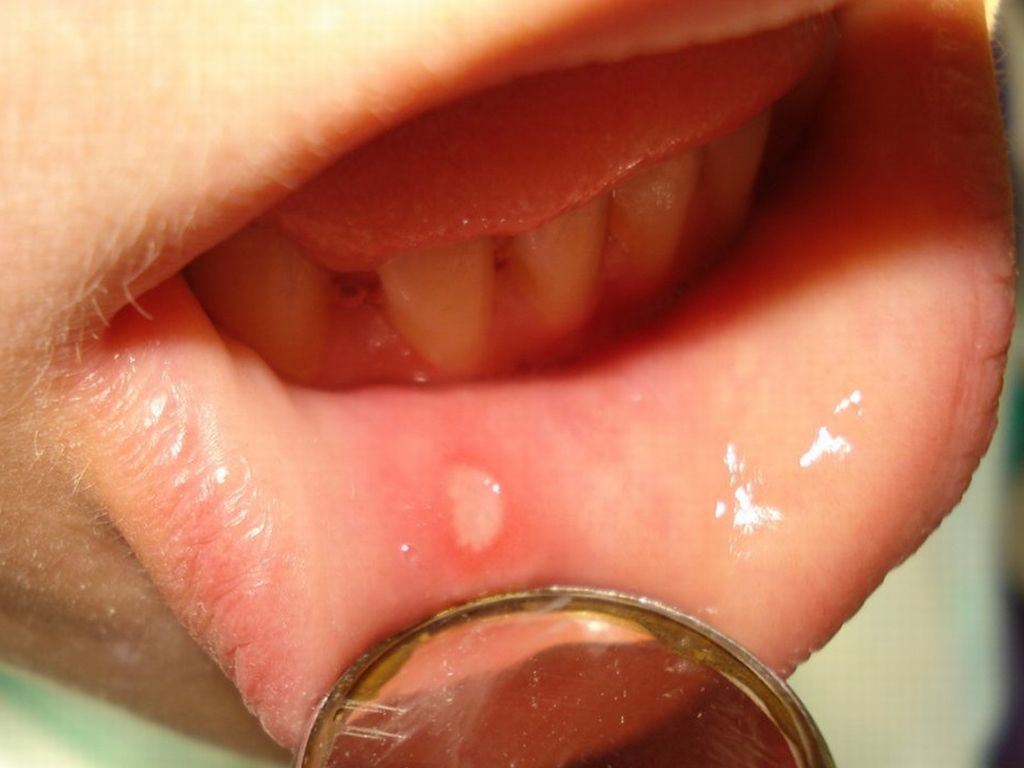
Герпетическая инфекция вызывается вирусом простого герпеса (ВПГ) 1-го и 2-го типов. ВПГ 2-ого типа характеризуется высоким уровнем летальности плода на ранних сроках. Клиника неосложненной герпесвирусной инфекции включает в себя типичные проявления на коже и слизистых. Пузырьки с прозрачным содержимым появляются с момента рождения ребенка. Генерализация процесса приводит к нарушению функции печени и надпочечников, желтухе, повышению свертываемости крови и герпетическому менингоэнцефалиту. Поражение нервной системы представляет огромную опасность для малыша, потому что с первых дней жизни возникают судороги, которые тяжело поддаются терапии.
Группа других инфекций отличается многообразием клинической симптоматики. Например, микоплазмоз чаще всего поражает легкие, вызывая внутриутробную пневмонию, дыхательную недостаточность и тяжелую гипоксию. Большую угрозу представляют хламидии. У матери хламидиоз протекает бессимптомно, а у плода приводит к синдрому задержки развития.
Диагноз не может быть установлен только на основании жалоб пациентки и наличия у нее клинических проявлений. Дело в том, что многие инфекционные заболевания имеют схожие клинические симптомы. Наиболее точным методом является лабораторная диагностика на TORCH комплекс. В медицинской практике используются два исследования для выявления возбудителя: серодиагностика и ПЦР-анализ. Гораздо реже назначают бактериологическое исследование. Но оно все равно остается актуальным для бактериальных инвазий: микоплазмоза, гонореи, кандидомикоза.
Наиболее информативными являются серологические реакции (РИФ и ИФА), позволяющие осуществить высокоточный скрининг возбудителей TORCH инфекций. Метод выявляет специфические защитные белки – иммуноглобулины (IG), которые образуются в организме в ответ на проникновение возбудителя. Исследование проводится быстро, анализ не занимает много времени для подготовки и сдачи биологического материала, что и делает его методом выбора. Он позволяет судить не только о наличии патогенного агента в организме, но и определяет давность инфицирования. Это имеет решающее значение в акушерстве, потому что негативное влияние инфекции на плод зависит от сроков заболевания.
В затруднительных ситуациях для постановки диагноза серологическое исследование дополняется методом иммуноблоттинга – выявление антител к отдельным белкам возбудителя. Чувствительность и точность расширенной диагностики составляет более 97%. Но это дорогой и трудоемкий процесс, поэтому врач назначает его только после скринингового обследования.
ПЦР-метод обладает высокой точностью выявления возбудителя, но не позволяет судить о сроках заболевания, поэтому используется реже. Полимеразная цепная реакция находит фрагменты генетического материала патогена даже в минимальных концентрациях. Методом выбора она остается в случае острой инфекции, когда необходимо быстро получить результат.
Бакпосев может использоваться только для группы других инфекций, куда входят некоторые бактерии. Посев позволит определить штамм микроорганизма и его чувствительность к антибактериальной терапии. Он не может быть использован для выявления вирусов и других групп TORCH-комплекса.
Только благодаря лабораторным методам можно получить полную информацию о своем состоянии и не беспокоиться о здоровье будущего ребенка. Исследование не составит сложности, ведь единственное, что требуется от пациентки – сдать кровь на урогенитальные и ТОРЧ инфекции.
Эффективность лабораторной диагностики зависит не только от врача-лаборанта, но и от соблюдения рекомендаций по правильной сдаче биологического материала. Обследование на ТОРЧ-комплекс проводят после забора венозной крови у пациентки.
Анализ крови на выявление TORCH инфекции требует соблюдения ряда правил, которые обеспечат высокую точность результата:

- За 48 часов до манипуляции необходимо исключить из рациона жирные и жареные продукты, алкогольные напитки.
- Кровь сдается натощак, поэтому за 12 часов до процедуры следует прекратить прием пищи и любых напитков. Пить чистую питьевую воду разрешается.
- За 2 часа до исследования запрещается курить.
- Перед забором крови следует посидеть 10 минут в приемной, если до этого были физические нагрузки и эмоциональный стресс.
Если у пациентки есть хронические заболевания, обязывающие ее принимать лекарства, то об этом следует заранее сообщить лечащему доктору. Проводить повторные обследования рекомендуется в той же лаборатории, потому что каждая из них использует свои реактивы, тест-системы и оборудование. Сопоставление результатов анализов двух разных лабораторий может быть трактовано неверно из-за различий в методики проведения анализов.
Обследование пациентки на ТОРЧ инфекции всегда начинается со сдачи крови, поэтому лечащий врач направит вас в процедурный кабинет. Здесь пациентка может удобно расположиться на кресле и подготовиться к забору крови. Все манипуляции проводятся стерильными одноразовыми инструментами, а медицинский персонал надевает перчатки. В лабораториях проводят анализ венозной крови на ТОРЧ-комплекс, поэтому медсестра берет кровь из вены в области локтевого сгиба. Место инъекции дважды обрабатывается ватным тампоном с дезинфицирующим раствором, затем производится забор 10 мл крови. После завершения процедуры рекомендуется согнуть руку в локтевом суставе на 15 минут, чтобы избежать появления гематомы.
После получения результатов анализов врач расшифровывает показатели и выдает заключение. Самостоятельно интерпретировать данные исследования довольно затруднительно, потому что необходимо учитывать инкубационный период болезни, продолжительность острого периода заболевания и многие другие факторы.
Анализ венозной крови на TORCH комплекс выполняется методом ИФА, который затем определяет количество антител к возбудителю (IgA и IgG), их титр. Если расшифровка результатов неоднозначна и не позволяет точно судить о заболевании, то врач назначает расширенное исследование в виде определения авидности антител и метод иммуноблоттинга.
Иммуноглобулины – это особые белковые молекулы, которые образуются при попадании в организм патогена. Они возникают в строго определенном порядке, что позволяет судить о продолжительность болезни при их обнаружении. Развитие острой инфекции сопровождается выявлением IgM, они говорят о том, что заболевание длится не более 3-х недель, затем их концентрация в крови уменьшается. Затем образуются IgM – антитела хронической фазы процесса. Даже после успешного излечения иммуноглобулины класса М навсегда остаются в организме, обеспечивая продолжительный иммунитет.
Отсутствие ТОРЧ инфекции гарантирует правильная расшифровка серологических реакций, которую может провести только квалифицированный специалист. Ошибка в этом случае исключена, достоверность метода составляет 97-100%.
Наличие у небеременной женщины любой ТОРЧ инфекции предполагает лечение, и только потом следует планировать беременность. Терапия должна отвечать следующим принципам: комплексность, эффективность, безопасность. Лечащий доктор разрабатывает схему терапии с учетом давности заболевания, наличия осложнений или лекарственной непереносимости.
Лечение назначается в зависимости от возбудителя. Основная цель – полное уничтожение возбудителя в организме. В случае вирусных инфекций (герпес, ЦМВ, гепатиты и т.д.) назначаются специфические противовирусные препараты и иммуноглобулины. Для бактериальных инвазий (гонорея, сифилис, микоплазмоз) используются антибактериальные препараты из группы макролидов, пенициллинов, тетрациклинов и сульфаниламидов. В комплекс лечебных мероприятий обязательно входит иммуномодулирующая терапия и прием витаминно-минеральных комплексов. Эффективного этиотропного лечения краснухи на сегодняшний день нет. Поэтому женщинам, которые не болели краснухой и не делали профилактические прививки, показана вакцинация.
После проведения курса терапии проводится повторный лабораторный контроль. Он проводится не ранее, чем через 3 недели после завершения приема медикаментов.
Если ТОРЧ инфекции выявляют при планировании беременности, то сначала проводят полноценное лечение болезни, и только потом можно задумываться о ребенке. Это связано с тем, что во время гестационного периода вероятность передачи патогенного агента от матери к плоду составляет более 65%. Бессимптомное носительство возбудителя является самой неблагоприятной ситуацией. В этих случаях заподозрить заболевание не удается, а единственный признак наличия инфекции у матери – появление пороков у развивающегося плода. Большую опасность имеет первичное заражение беременной, когда в организме нет иммуноглобулинов, которые могут быстро уничтожить патогена. В этом случае возможна генерализация процесса, передача инфекции через плаценту плоду, инфицирование плодных оболочек. При вторичном заражении инфекционный процесс происходит более благоприятно, потому что у матери уже имеются факторы защиты иммунитета, которые образовались при первой встрече с возбудителем.
Исследование рекомендуется провести не позднее, чем за 60 суток до предполагаемой беременности. Анализ на ТОРЧ инфекции при планировании беременности ничем не отличается от обычной сдачи крови. От пациентки требуется только соблюдение рекомендаций по подготовке к обследованию: 2 дня питаться правильно, исключив вредные продукты, и прийти в лабораторию натощак. В некоторых случаях требуется повторное исследование, которое проводится через 20-30 суток после первого. Это позволяет полностью исключить наличие у будущей матери скрыто протекающей инфекции.
Интерпретация результатов и прогноз зависит от недели беременности. Так, если срок гестации не более 30 суток, а в крови определяются только IgG, то беспокоится не следует. Это говорит о том, что пациентка перенесла инфекционную болезнь еще до беременности, и она не представляет опасности. Но если исследование во втором и в третьем триместре показывает наличие IgG, которого ранее не было – инфицирование произошло во время беременности. Положительный IgM в любом триместре – плохой признак, сигнализирующий о наличии у матери остропротекающего заболевания. Этот иммуноглобулин образуется только при первичном инфицировании, которое наиболее опасно для плода.
Лечение при беременности должно разрабатываться с учетом возможного влияния лекарственных препаратов на плод. Многие антибиотики и противовирусные средства обладают так называемой тератогенностью – способностью вызывать пороки развития. В медицине есть список препаратов, разрешенных для использования при беременности. Из этого перечня врач выбирает лекарства, которые эффективны при данной инфекции и никак не повлияют на развитие ребенка. Во время фармакотерапии пристально следят за здоровьем не только матери, но и плода. В случае появления даже незначительных осложнений лечение сразу же корректируется.
Большое значение в лечении имеет поддержание здорового образа жизни и позитивного психоэмоционального статуса.
источник
Широко известные в информационном пространстве буквы — ТОРЧ. Иногда они протекают как респираторная инфекция, а иногда — почти бессимптомно.
Об инфекциях, скрывающихся за этой аббревиатурой, их возможной опасности для организма матери и будущего ребенка нам рассказала кандидат медицинских наук, врач-акушер-гинеколог и дерматовенеролог «Клиника Эксперт Ставрополь» Стеблецова Ольга Сергеевна.
— Ольга Сергеевна, что такое ТОРЧ-инфекции и действительно ли они очень опасны?
Давайте сразу расшифруем. Что скрывается за аббревиатурой ТОРЧ? Это целая группа инфекций, куда входит токсоплазмоз (T); сифилис, гепатит B и некоторые другие инфекции (O — other — с английского «другие»), краснуха (R — Rubella), цитомегаловирус (C — Сytomegalovirus) и вирус простого герпеса (H — Нerpes simplex virus). Эти инфекции могут передаваться от матери ребенку с развитием соответствующих каждому конкретному возбудителю патологий.
Как распознать и вылечить герпес? Рассказывает врач-дерматовенеролог «Клиника Эксперт Тула», кандидат медицинских наук Шейнкман Владислав Леонидович
Все они несут угрозу здоровью беременной женщины. Однако есть нюанс. Если женщина перенесла некоторые из них до беременности, не имеет признаков активной инфекции перед зачатием и во время беременности, и у нее есть иммунитет против этих возбудителей, тогда опасности ТОРЧ-инфекции не представляют. Если же заражение ими впервые происходит непосредственно перед беременностью или на ранних ее сроках, то опасность велика.
Сифилис и гепатит B опасны для женщины независимо от ее возраста и факта беременности.
— Как проявляют себя ТОРЧ-инфекции? Расскажите о симптомах заболеваний, объединённых термином «TORCH-инфекции».
Проявления зависят от иммунитета женщины. Если он сильный, некоторые из инфекций этой группы могут вообще протекать бессимптомно. В иных случаях возможны различные признаки ТОРЧ-инфекций. Это могут быть высыпания на кожных покровах или слизистых оболочках, общая слабость, головная боль, повышение температуры тела, ОРВИ-подобные симптомы.
Как проявляется ОРВИ? Рассказывает врач-педиатр «Клиника Эксперт Смоленск» Чемова Ульяна Владимировна
— Каковы причины возникновения ТОРЧ-инфекций? Как они передаются?
Причиной этих заболеваний являются патогенные микроорганизмы, о которых я говорила ранее, расшифровывая аббревиатуру ТОРЧ.
Поскольку инфекций в этой группе несколько, то и пути передачи самые различные. Преобладает контактный и воздушно-капельный путь, однако можно заразиться и при употреблении недостаточно термически обработанной пищи, через кровь или нестерильные медицинские инструменты, а также половым путем. Заражение возможно от больного человека или животного-носителя возбудителя (в частности, токсоплазмозом).
— Все ТОРЧ-инфекции необходимо лечить или на некоторые из них можно не обращать внимание?
Все зависит от конкретной ситуации и инфекции. Возьмем для примера частые инфекции — вирус простого герпеса и цитомегаловирус. Если женщина когда-то перенесла какой-то из них (например в детстве), и на момент обследования не имеет ни жалоб, ни лабораторных признаков активного инфекционного процесса, в лечении она не нуждается.
Если же активный инфекционный процесс подтвержден, то лечение необходимо. Когда такая ситуация складывается во время беременности, вопросы с лечением рассматриваются в индивидуальном порядке.
Как подготовиться к беременности? Рассказывает акушер-гинеколог, главный врач «Клиника Эксперт Тула»
Малафеева Ольга Евгеньевна
— Врачи какой специальности занимаются лечением ТОРЧ-инфекций?
Это зависит от конкретной клинической ситуации. Обычно гинекологи, инфекционисты и дерматовенерологи.
Записаться на прием к врачу-дерматовенерологу можно здесь
внимание: консультации доступны не во всех городах
— Название «ТОРЧ-инфекции» впервые появилось в последней четверти XX века. Как их лечили до этого времени?
Терапия обычно проводилась при наличии клинических проявлений конкретной инфекции. Некоторые из ТОРЧ-инфекций незаметно проходят еще в детском возрасте и взрослого человека, при условии здорового иммунитета, могут не беспокоить. Следовательно, в лечении они не нуждались как тогда, так и сейчас.
Разумеется, если речь шла о сифилисе, гепатите или иной серьезной инфекции, лечение проводилось в соответствии с возможностями, имевшимися в то время.
Как вирус гепатита попадает в организм человека? Читать здесь
— Кому и когда ТОРЧ-инфекции могут навредить?
И самой женщине (в том числе и небеременной), и плоду при первичном инфицировании (первой встрече организма женщины и плода с инфекцией). При сифилисе и гепатите B опасность существует в любой фазе инфекционного процесса (острой или хронической).
— Какие из ТОРЧ-инфекций являются показанием для прерывания беременности?
Опасность для плода представляют следующие инфекции (по убыванию): краснуха, токсоплазмоз и цитомегаловирус, герпес. При этом вопрос о прерывании беременности решается индивидуально, при тесном взаимодействии с врачом.
— Если женщина принимает решение оставить беременность, несмотря на рекомендации врачей, какими могут быть последствия для плода?
У будущего ребенка возможны нарушения в коммуникации, социальной адаптации, речи, обучении. У ребенка, мать которого перенесла во время беременности определенные ТОРЧ-инфекции, могут наблюдаться двигательные расстройства, страдать способность к самообслуживанию. Описано развитие глухоты, слепоты, катаракты, кожные проявления.
Как МРТ помогает выявлять врожденные пороки плода? Читать здесь
— На какие ТОРЧ-инфекции необходимо сдать анализы при планировании беременности?
На все перечисленные ранее. Токсоплазмоз, сифилис, гепатит B, краснуха, цитомегаловирус, вирус простого герпеса. Также врачом дополнительно могут быть назначены исследования на некоторые другие инфекции.
— При планировании беременности диагностику на ТОРЧ-инфекции нужно пройти только женщине или мужчине тоже необходимо такое обследование?
Зависит от ситуации. Если при обследовании женщины не обнаружены антитела против возбудителей ТОРЧ-инфекций, т.е. иммунитета против них нет (иными словами, женщина серонегативна), то обследование мужчины необходимо. Почему? По статистике, тот же цитомегаловирус или герпес переносит большая часть людей (зачастую в детстве). Мог ими переболеть и будущий отец ребенка.
После первичного инфицирования некоторые из этих инфекций организм не покидают. Они «спят» в определенных клетках, если с иммунной системой все в порядке и она хорошо контролирует их «сон». Но жизнь есть жизнь. Это стрессы, болезни и т.д., т.е. то, что может ослабить иммунитет. Ослаб иммунитет — «высыпал», к примеру, герпес на губах. Это и есть реактивация вируса. Для женщины, которая иммунного ответа на вирус не имеет, это прямая опасность. Поэтому знать иммунный статус партнера в этом случае весьма целесообразно, тем более, что реактивация вируса может происходить, но не проявляться явно. Иными словами, женщина даже может не знать, что супруг потенциально опасен для нее и плода.
Если женщина серопозитивна (т.е. у нее имеются специфические антитела против ТОРЧ-инфекции), необходимости в обследовании на них мужа нет.
Разумеется, такие болезни, как вирусный гепатит B, сифилис и ряд других инфекций также требуют обследования. Поскольку возбудители ТОРЧ-инфекций различны, диагностическая (и лечебная) тактика может иметь свои особенности и определяется в каждом конкретном случае индивидуально.
— Ольга Сергеевна, как правильно должна проводиться диагностика на группу ТОРЧ-инфекций? Какие методы она включает?
Сдается кровь на анализ. Среди обязательных при TORCH-инфекциях — иммуноферментный анализ (ИФА), который определяет наличие антител к тому или иному патогену из этой группы.
Сразу или в зависимости от полученных результатов может дополнительно назначаться полимеразная цепная реакция (ПЦР), которая выявляет сам возбудитель по наличию в исследуемом материале его нуклеиновых кислот.
Если исследуется не кровь, а другой образец (например мазок из влагалища), тогда подготовка может включать отмену применения свечей, антибактериальных и противовирусных средств. За 2-е суток до исследования исключаются половые контакты, щелочные средства гигиены, за сутки вообще прекращаются гигиенические процедуры. Все эти моменты заранее обговариваются с лечащим врачом и врачом клинической лабораторной диагностики, т.е. самостоятельно отменять какие-то лекарственные средства (если они используются) не следует.
— Насколько точна ПЦР диагностика?
Очень точна — при наличии в материале патогена, на который делается анализ. Если его нет, или он находится за границами определяемости (попросту говоря, его очень мало), то ПЦР может быть отрицательным.
Важно также понимать, что отрицательный результат ПЦР не ответит на вопрос, была ли «встреча» организма с инфекцией или нет. На этот вопрос отвечает иммуноферментный анализ.
— Как уберечься от ТОРЧ-инфекций? Расскажите о профилактике этих заболеваний.
Рассмотрим ситуацию, когда женщина не имеет иммунитета к токсоплазмозу, краснухе, цитомегаловирусу и вирусу простого герпеса.
Для предотвращения заболевания краснухой перед планируемой беременностью рекомендуется вакцинация. Срок — не менее, чем за 3 месяца до начала беременности.
Для профилактики цитомегаловирусной инфекции рекомендуется не контактировать больными людьми, в том числе имеющими симптомы ОРВИ, поскольку никогда точно неизвестно, что это за инфекция; не посещать людные места; оберегать себя от любых инфекций.
Для предотвращения герпеса (в том числе и генитального) — избегать контактов с больными им людьми.
Чтобы не заразиться токсоплазмозом, необходимо соблюдать правила гигиены: тщательно мыть руки, овощи, фрукты, подвергать пищу полноценной термической обработке и т.д. При работе в огороде, саду использовать защитные перчатки. По возможности избегать контакта с животным, с их выделениями (слюной, фекалиями).
Вести здоровый образ жизни, рационально питаться, регулярно бывать на свежем воздухе.
источник
Инфекции, представляющие особую угрозу эмбриону человека, по всей вероятности, присутствовали много веков, однако о них никто не знал и появление аномалий внутриутробного развития считали «божьей карой за грехи человеческие».
Термин «ТОРЧ» (TORCH), как и многие другие в медицинском лексиконе, появился лишь в конце 20 века. Сейчас анализ на TORCH-инфекции считается обязательным при беременности. А еще лучше – сделать его при планировании пополнения в семье, ведь беременную женщину лечить гораздо сложнее, чем готовящуюся к этому важному событию. В TORCH-комплекс входят наиболее значимые болезни из группы ВУИ (внутриутробных инфекций), включая ряд ИППП (инфекций, передающихся половым путем).
ТОРЧ – это не одна какая-то болезнь, это несколько заболеваний, протекающих в скрытой форме у женщины при беременности и представляющих серьезную угрозу не только пациентке, но и плоду в процессе антенатального (внутриутробного) развития. Особую опасность несут инфекции, присутствующие до 12-недельного срока, то есть, в первом триместре, когда закладываются основные органы и системы нового организма. TORCH-инфекции у детей, рожденных от инфицированных матерей, могут проявляться различными уродствами сразу после рождения или иметь отдаленные последствия в виде задержки умственного и физического развития.
Ряд инфекционных агентов, объединенных в одну группу, гинекологи относят к возбудителям заболеваний, представляющих серьезную опасность для здоровья женщины и нормального развития ее ребенка. Чтобы избавиться от необходимости многократно перечислять все эти патогенные микроорганизмы, врачи придумали легко запоминающуюся аббревиатуру, расшифровка которой поясняет значение каждой конкретной буквы:
В период до и во время беременности желательно исключить контакты с домашними животными иза-за риска токсоплазмоза
Т – Toxoplasma gondii. Токсоплазма открывает список инфекций TORCH, сама она относится к возбудителям паразитарных болезней, так как является внутриклеточным паразитом. Опасность для человека несут зараженные домашние питомцы (кошечки, собачки, морские свинки, кролики), а также хищники, грызуны, травоядные, обитающие вне жилища человека, но забегающие и оставляющие следы пребывания (фекалии);
О – группа инфекций, включающая возбудителей:
- венерических заболеваний – сифилиса, гонореи;
- вирусных инфекций – ВИЧ, вирусы ветряной оспы, гепатитов В и С, Эпштейн-Барра, связанного с широким кругом заболеваний, а также парвовируса В19, передача которого возможна вертикальным путем;
- других инфекционных процессов, вызываемых представителями различных классов микроорганизмов – хламидией, мико- и уреаплазмой пр.;
R – Rubella, что значит – краснуха. Ее вызывает очень заразный вирус, передающийся воздушно-капельным путем. Перенесенная в детстве краснуха считается неопасной и дает стойкий иммунитет. Сложнее приходится женщинам, которым в детском возрасте не была сделана прививка или не «посчастливилось» заболеть. Встреча такой беременной женщины с краснухой – фатальна и является основанием для прерывания беременности по медицинским показаниям;
С – CMV (ЦМВ). Цитомегаловирусная инфекция (ЦМВИ) способна тихо присутствовать в организме и не проявляться какими бы то ни было симптомами. В случае первичного инфицирования при наступившей беременности – решается вопрос о прерывании ее;
Н – HSV (Herpes simplex virus) – вирус простого герпеса двух типов. Для вируса генитального герпеса плацента не является особым препятствием, поэтому существует довольно высокий риск заражения плода, как в процессе эмбрионального развития, так и во время родов.
Зашифрованный таким образом список микроорганизмов, вызывающих внутриутробное поражение плода и несущих угрозу здоровью будущей матери, называется TORCH-комплексом, считается обязательным при постановке на учет по беременности и рекомендуемым, если женщина ее только планирует.

Полимеразная цепная реакция (ПЦР), также используемая в подобных целях, выявляет не антитела, а ДНК или РНК самого вируса в биологических жидкостях (кровь, моча, выделения из половых путей), причем в самой ничтожной концентрации, поэтому особенно хороша для выявления носительства (бессимптомное течение). Однако стоимость ПЦР-диагностики выше, да и оборудование имеется не в каждой лаборатории. Между тем, следует заметить, что совместное использование ИФА и ПЦР значительно повышает результативность, позволяя определить не только наличие вируса, но и его тип. Часто в дополнение или как самостоятельное исследование, которое тоже лучше проводить с ПЦР, применяется методика прямой иммунофлуоресценции (ПИФ), также считающаяся высокоинформативным исследованиям.
К прямым методам выявления TORCH-возбудителей относится бактериологический посев на питательную среду (например, гонококк именно такого подхода и требует) и цитологическая диагностика, однако последнюю все же нельзя считать достоверной, поскольку она лишь находит косвенные признаки инфекции (гонорея, хламидиоз, герпетическая инфекция), которые требуют подтверждения другими методами (ИФА, ПЦР, бакпосев).
Сдать анализ на TORCH-комплекс в настоящее время абсолютно несложно. Планируя беременность можно обратиться в свою женскую консультацию, где гинеколог наверняка направит пациентку в нужное русло. Кстати, мужа или предполагаемого биологического отца беспокоить не придется, поскольку он подобному обследованию не подлежит. Планируя беременность, следует иметь в виду, что анализ может оказаться платным и стоимость его, зависящая от многих факторов, в том числе, от региона, статуса клиники, характеристики тест-систем и методики, может колебаться в пределах 1,5 – 6,5 тысяч (средняя цена 2000 – 4000). Разумеется, самую высокую цену заплатят жительницы Москвы и Санкт-Петербурга, а вот периферия в данной ситуации выиграет.
Для беременных существуют свои, особые правила. В большинстве случаев женщины, взятые на учет в женской консультации, подлежат бесплатному обследованию или на льготных условиях, когда цена анализа оказывается раза в 3 дешевле.
Сдать анализ на TORCH, кроме женской консультации, где исследование является обязательным, можно в любой клинике или медицинском центре, имеющем лабораторию ИФА, снабженную специальным оборудованием и тест-наборами. Следует заметить, что анализ довольно трудоемкий, проводится в два этапа и часто на полуавтоматическом анализаторе, что предполагает автоматическое только считывание результатов, тогда как остальной процесс выполняется вручную. Конечно, понятно, что имеющийся в лаборатории «автомат» практически все функции возьмет на себя.
Кроме этого, часто пациентов возмущает то, что за ответом предлагают прийти через недели две, а то и месяц. Это значит, что для использования тест системы требуется определенное количество образцов сыворотки, поскольку расходовать целый набор на 1-2 человек будет весьма нецелесообразно и дорого. В связи с этим беременным женщинам лучше сдавать анализы в специализированных учреждениях, которые проводят много исследований и не задерживают получение результатов.
Для проведения анализа иммуноферментным методом производится забор крови из вены пациента, отделяется сыворотка, которая идет в работу. Кровь, как и при всех биохимических исследованиях, сдается натощак, обычно утром, поэтому предполагается, что человек будет голоден не менее 8 часов. Антибиотикотерапия до сдачи анализа должна быть исключена за 3-4 недели, иначе можно получить ложноотрицательные результаты.
При проведении ПЦР на других биологических средах (моча, выделения из половых путей) круг правил заметно расширяется. Для получения достоверных результатов испытуемому человеку предлагают:
- Исключить половые контакты за сутки до обследования;
- Не мочиться за 2 часа до получения материала:
- Не использовать средства интимной гигиены, не спринцеваться;
- Сдавать анализ сразу после месячных (при планировании беременности).
Обо всех нюансах врач, как правило, информирует пациентку или вручает специально разработанную памятку, чтобы человек ничего не забыл.
Учитывая, что ИФА является наиболее популярным методом в выявлении TORCH, то, возможно, читателям будет интересно узнать: что же обозначают незнакомые латинские обозначения и цифры в ответах. Конечно, положительный и отрицательный результат всегда понятен, а вот как истолковать его, хорошо это или плохо, следует ли еще бояться болезни или она уже есть, только течение ее скрыто, что значит обозначение IgG или IgM и многое другое.
Пример результатов анализа на TORCH-комплекс с выявленным токсоплазмозом
Антитела, выработанные на чужеродный антиген на каком-то этапе болезни, называются иммуноглобулинами и обозначаются Ig. В зависимости от того, в какой период заболевания появляются антитела, их относят к различным классам: А, Е, M, G, D и др. В случае ТОРЧ-инфекций рассматривается появление иммуноглобулинов классов М и G ( IgM, IgG).
Иммуноглобулины класса М вырабатываются на ранних этапах инфекционного процесса, а иммуноглобулины класса G появляются позже и указывают на состояние ремиссии или присутствие иммунитета. Кроме этого, при исследовании сыворотки на данные возбудители, часто указывается титр антител и индекс авидности. Однако следует заметить, что полная интерпретация результатов позволена только врачу, поэтому мы остановимся лишь на положительных и отрицательных ответах в исследованиях иммуноглобулинов.
Тесты для выявления возбудителя того или иного инфекционного процесса основаны на определении уровня титров антител к антигену этого возбудителя:
- Иммуноглобулинов класса М, которые появляются в остром периоде заболевания;
- Иммуноглобулинов класса G, свидетельствующих о ремиссии или наличии иммунитета.
Для цитомегаловируса, токсоплазмоза, вируса краснухи, и герпетической инфекции варианты результатов анализов могут выглядеть следующим образом:
Отсутствие IgM и IgG указывает на то, что хотя заражения нет, однако нет и иммунитета, поэтому во время беременности следует усилить меры профилактики данных заболеваний:
- Токсоплазмоз – меньше общаться с кошками и собаками, тщательно мыть овощи и фрукты, не употреблять в пищу не обработанные термически мясные продукты;
- Краснуха – отрицательный результат указывает на отсутствие иммунитета, поэтому при планировании возможна прививка, затем контроль IgM и IgG через 2 – 2,5 месяца (не ранее). При беременности – группа риска, контроль иммуноглобулинов обоих классов каждый месяц в случае контакта с больным ребенком;
- Цитомегаловирусная инфекция – встречи с инфекцией не было. При беременности – группа риска. Контроль Ig обоих классов каждый месяц. Меры профилактики: витамины, микроэлементы;
- Герпес – встречи с инфекцией не было. При беременности – группа риска. Контроль Ig обоих классов каждый месяц. Укрепление защитных сил организма, витаминотерапия;
IgM – результат положительный, IgG – отрицательный – признак недавнего заражения:
- Токсоплазмоз, краснуха – результаты соответствуют начальной фазе острой инфекции или ложноположительной реакции, поэтому так или иначе, анализ через пару недель следует повторить;
- Герпес, ЦМВИ – возможно проявления первичного заражения. Повторный контроль через 2 недели. При планировании беременности – общеукрепляющая терапия, при наличии беременности – консультация инфекциониста. Тактика определяется наблюдающим за беременной врачом, который в зависимости от срока выбирает лечение;
IgM – отрицательно, IgG – положительно, такой результат означает:
- Токсоплазмоз – инфицирование произошло больше года назад, в настоящий момент имеет место иммунитет, поэтому угроза для здоровья ребенка отсутствует;
- Краснуха – подобный результат может указывать на наличие иммунитета и, соответственно, отсутствие угрозы для плода, если уровень IgG > 10 МЕ/мл. Однако в случае низкого уровня IgG ( В крови пациентки присутствуют в достаточной концентрации иIgM, иIgG:
- Токсоплазмоз – возможно, развитие острой инфекции или присутствие «задержавшегося» IgM, поэтому для уточнения – повторный контроль иммуноглобулинов обоих классов через 14-15 дней. При наличии беременности – консультация инфекциониста, контроль уровня иммуноглобулинов обоих классов через 14-15 дней, проведение дополнительных тестов на авидность АТ класса G;
- Краснуха – результат может соответствовать острой фазе инфекционного процесса. Показана консультация инфекциониста, повторное обследование через 2 недели;
- Герпес, ЦМВИ – возможна реинфекция или развитие острой инфекции. Для уточнения давности процесса повторный анализ через 14 дней (краснуха) и дополнительное исследование на авидность иммуноглобулинов класса G (ЦМВИ). При беременности тактика определяется врачом-гинекологом, наблюдающим женщину, в зависимости от клинической картины и данных лабораторной диагностики.
таблица: результаты анализа на TORCH и возможные диагнозы
Лечение ТОРЧ-инфекций напрямую зависит от того, планирует ли женщина беременность в настоящее время или уже находится в «интересном положении». Кроме того, первоочередной задачей является выявление возбудителя, ведь каждая из инфекций требует своего, индивидуального подхода.
Лечение беременной женщины сопряжено с определенными трудностями, так как многие лекарственные средства, замечательно проявившие себя в борьбе с инфекциями, просто-напросто способны оказать губительное воздействие на формирующийся плод. Вот почему рекомендуется все лечебные мероприятия провести до наступления беременности, то есть, еще при планировании ее. Однако в жизни всякое бывает, поэтому инфицированные беременные периодически появляются. Лечащий врач в таких случаях назначает необходимые обследования, консультацию инфекциониста, а в лечении исходит из позиций наименьшего риска с дополнением к медикаментам направленного действия иммуномодуляторов и общеукрепляющих витаминных комплексов.
Любой из вышеприведенных признаков может стать причиной для беспокойства, поэтому при минимальных подозрениях рекомендуется незамедлительно обратиться к врачу.
источник
TORCH (торч) инфекциями называют группу заболеваний, которые могут передаться от женщины к ребенку внутриутробным способом. Эти болезни могут вызывать врожденные патологии и дефекты. Анализ на TORCH обыкновенно назначается при комплексном обследовании беременных женщин.
Первые буквы названий инфекций, которые включены в группу TORCH, вошли в данную аббревиатуру. Расшифровка выглядит следующим образом:
- T – токсоплазмоз;
- О – другие инфекции (сифилис, ветряная оспа, парвовирус, листериоз);
- R – краснуха;
- С – цитомегаловирус;
- Н – герпес.
Давайте более подробно рассмотрим каждый из заболеваний.
Это хорошо известная инфекция, которая поразила около 30% населения Земли. Ее возбудитель – токсоплазма. Первичным хозяином этого микроорганизма, в организме которого он живет и размножается, являются домашние коты, которые, как правило, и являются причиной инфицирования. Помимо этого заражение токсоплазмозом может возникнуть через немытые руки (так обычно дети заражаются в детских садах), а также плотоядное сыроедение (сыромясоедение).
Эта группа предполагает такие инфекции, которые могут влиять на плод: гепатит В и С, сифилис, хламидиоз, гонококки, листериоз. Недавно в этот перечень был включен ВИЧ, ветряная оспа, энтеровирусная инфекция.
Краснуха способна передаваться здоровому человеку от инфицированного, зачастую воздушно-капельно. Краснуху принято считать совершенно неопасным «детским» заболеванием. Ни к каким тяжелым последствиям заражение ей в детском возрасте не приводит. Проявляется болезнь мелкими высыпаниями по всему телу и повышением температуры от 38 до 40°. Коварность краснухи заключается в том, что заражение проходит длительный инкубационный период, при котором симптомы отсутствуют.
Цитомегаловирус стал известным только в 20 веке. Может передаваться взрослой женщине через половой акт, через кровь, при кормлении грудью.
Простой герпес — это вирусное заболевание. Медицина знает два типа герпеса — герпес I типа и герпес II типа.
Герпес I типа чаще всего проявляется, как всем известная «простуда на губах». II тип проявляет себя в области половых органов. Передается половым, воздушно-капельным путем и внутриутробно. В случае запущенного хронического течения он поражает не только места на которых проявляется, но и ЦНС, глаза и внутренние органы.
После первичного заражения происходит выработка антител, которые в значительной мере дают возможность предотвратить прогрессирование заболевания.
Заболевания из группы TORCH не представляют опасности для человеческой жизни. Они очень распространены и после первичного заражения переходят в стадию хронического, латентного течения. Тем не менее при первичном инфицировании они могут иметь острые проявления. А проникновение их в организм беременной женщины без наличия в нем антител может привести к серьезным порокам развития плода.
Для людей с хорошим иммунитетом токсоплазмоз не является опасным, болеть им можно без каких – либо симптомов. К нему человеческий иммунитет вырабатывает стойкие антитела, так что это заболевание бывает всего один раз. Токсоплазма опасна, если первичное заражение происходит в период беременности. На самом деле возможность инфицирования не большая – согласно статистическим данным токсоплазмой заражается не более 1% женщин и всего только 20% из них могут передать инфекцию малышу.
Но 1% это одна беременная женщина из 100, это не так уж и мало. Но, если женщина инфицировалась как минимум за полгода до беременности, то рисков для плода нет. При заражении во время вынашивания большое значение имеет то, на каком конкретно сроке это произошло.
На сроках до 12-ти недель проникновение в организм токсоплазмы может привести к тяжким патологиям и выкидышам. Врожденный токсоплазмоз приводит к тяжелому поражению глаз, печени, селезенки, ЦНС, головного мозга.
После перенесенного заболевания организмом вырабатывается стойкий иммунитет, после чего повторное заражение невозможно. Однако если инфицирование происходит во время беременности, краснуха чрезвычайно опасна для будущего малыша. В остром течении вирус поражает ткани нервов ребенка, сердечную мышцу и глаза.
В 1 триместре первичное инфицирование краснухой – показание для того, чтобы прервать беременность. На более поздних сроках это может стать причиной отставания в росте и умственном развитии. В таком случае проводят комплексную общеукрепляющую терапию, профилактику плацентарной недостаточности.
При заражении на самых поздних сроках малыш может родиться с внешними проявлениями краснухи, после чего она протекает точно так же, как и у всех маленьких детей и, как правило, не имеет тяжких последствий.
Влияние ЦМВ на человека зависит, скорее всего, от общего состояния иммунной системы. При хорошем иммунитете он практически не представляет никакой опасности. Если функции защитных сил организма снижены, возбудитель активизируется и способен поражать практически все органы и системы. Большинство людей, которые инфицированы ЦМВ, даже не догадываются об этом. Первичное заражение у беременных на ранних сроках – показание к прерыванию.
Если женщина инфицируется предварительно, то никаких страшных патологий у плода не возникает. В периоды обострения беременной назначается курс лечения с использованием противовирусных препаратов и иммуномодуляторов. В идеале анализ на антитела к ЦМВ сдают при планировании беременности, если они не выявлены, то будущая мама получает ряд рекомендаций, которые направлены на предотвращение заражения.
При заражении во время вынашивания ребенка, особенно до 12 недель он может быть смертельно опасен для эмбриона. В этом случае он может стать причиной развития тяжких патологий, часто несовместимых с жизнью.
Инфицирование на поздних сроках увеличивает возникновение патологий плода, таких как: врожденная вирусная пневмония, пороки сердца, микроцефалия. Он может стать причиной преждевременных родов, гибели ребенка, ДЦП, слепоты и глухоты, врожденной эпилепсии.
Очень часто ребенок инфицируется, проходя через родовые пути матери во время родов. По этой причине, если в срок происходит обострение герпеса 2 типа, назначается кесарево сечение. Это дает возможность предотвратить заражение малыша, организм которого еще не окреп.
Лабораторное обследование на TORCH-инфекции необходимо проходить предварительно за 2-3 месяца до планирования беременности или же на самых ранних сроках. Именно первичное заражение несет наибольшую опасность. Результаты исследования дают возможность определить наличие и предотвратить негативное влияние этих инфекций на плод.
Анализы сдают в женской консультации, где женщина состоит на учете или в специальной лаборатории. Подготовка к сдаче анализов на инфекции из группы ТОРЧ не нужна. Основное правило – забор материала проводится натощак, утром, после пробуждения.
С его помощью, представляется возможность определить 4 вида вирусных инфекций, которые способны инфицировать будущего малыша внутриутробно. Опасность заключается в том, что при инфицировании плода любым из четырех или более вирусов происходит поражение органов и их систем, существенно увеличивается риск мертворождения, выкидыша, а в случаи если малыш родиться врожденных патологий и уродства.
При планировании беременности забор можно проводить в любые дни менструального цикла. При прохождении антибактериальной терапии от исследования следует отказаться до окончания приема препаратов. Адекватные результаты будут получены не ранее, чем через месяц после их отмены. Также не нужно проводить гигиенические процедуры в области половых органов непосредственно перед сдачей анализов. Лучшее время для подобного обследования – первые дни по окончанию менструации.
Результаты анализов на TORCH-инфекции оцениваются индивидуально для каждого пациента в конкретно взятом случае. При исследовании крови могут быть выявлены классы иммуноглобулинов G и M. Если определены антитела, которые относятся только к классу G, это значит, что инфицирование произошло уже давно, и выработался иммунитет к данному возбудителю. Поэтому заболевание не опасно.
Присутствие антител класса М говорит о том, что заболевание находится в острой стадии, несмотря на отсутствие симптомов.
Если антител вообще не обнаружено, это значит, что никакого контакта в инфекцией не было у пациента. Поэтому беременным женщинам с таким результатом анализов стоит максимально обезопасить себя, выполняя все назначения и рекомендации врача. За три месяца до планируемого зачатия требуется сделать прививку от краснухи, если антител к ней не обнаружено.
| Возбудитель инфекции | lgG | lgM | Результат |
| (TО) Токсоплазмоз | – | – | В исследуемом материале не обнаружено антител к токсоплазмозу. Контакта с данным возбудителем не было ранее. |
| + | – | Инфицирование произошло менее 2-х месяцев назад. | |
| + | + | Присутствие антител в организме к токсоплазмозу. Заражение произошло более 2-х месяцев назад. Результат требует дополнительного обследования. | |
| – | + | В результате лабораторного исследования обнаружены антитела к токсоплазмозу, который находится в хроническом течении и не представляет опасности. | |
| (R) Краснуха | – | – | Антитела к краснухе не выявлены. Контакта с возбудителем инфекции до этого момента не было. |
| + | – | Наиболее вероятно инфицирование произошло не более 2-х месяцев назад. Результат требует дополнительных исследований. | |
| + | + | Инфекция попала в организм 2-6 месяцев назад. Результат требует дообследования. | |
| – | + | ||
| В организме присутствуют антитела к вирусу краснухи. Повторный контакт с возбудителем не опасен. | |||
| (С) Цитомегаловирус | – | – | Антитела к цитомегаловирусу не выявлены. До момента забора исследуемого материала этот возбудитель не проникал в организм. |
| + | – | Инфицирование произошло не больше полутора месяцев назад. Требуется дообследование. | |
| + | + | Инфекция попала в организм менее 5-ти месяцев назад. Требуются дополнительные анализы. | |
| – | + | Вирус находится в стадии латентного течения. Он не представляет опасности в случае контакта с ним. | |
| (Н) Герпес | – | – | Контакта организма с вирусом герпеса ранее не было. В случае первичного заражения он очень опасен для беременной женщины. |
| + | – | Проникновение инфекции в организм произошло не более полутора месяцев назад. | |
| + | + | Заражение произошло не больше 4-х с половиной месяцев назад. Требуется ряд дополнительных обследований. | |
| – | + | Наблюдается присутствие защитных антител к герпесу. Повторное инфицирование произойти не может. |
TORCH – это группа инфекций, включающая в себя болезни, вызванные конкретными типами возбудителей. Попав однажды в организм, они остаются там навсегда. Их достаточно сложно предотвратить и невозможно окончательно вылечить. С ними можно спокойно жить, но во время вынашивания ребенка они могут представлять опасность для его здоровья и даже жизни. Сдача анализов на присутствие TORCH в организме будущей матери дает возможность максимально снизить риски негативного влияния их на плод.
Все болезни данной группы очень распространенные. С ними можно столкнуться не только на улице, но и у себя дома, на собственной кухне или при уходе за домашними любимцами. Поэтому профилактика заражения во время беременности имеет очень важное значение. По этой причине важно планировать беременность еще до ее наступления. При отсутствии положительных результатов на наличие антител в организме будущей матери, требуется максимально себя обезопасить от проникновения возбудителей.
Только от краснухи есть самый надежный метод профилактики – вакцинация. В странах постсоветского пространства она включена в обязательном порядке.
Если беременность плановая, то лучше всего преждевременно вакцинироваться от вируса краснухи. Тем не менее обследования показывают, что антитела присутствуют у 86% женщин, которые когда – то переболели этим заболеванием и повторное заражение им не угрожает.
Отличия краснухи и токсоплазмоза заключаются в том, что к первому вирусу вырабатываются стойкие антитела, а ко второму антитела вырабатываются только у 40% пациенток. Заражение токсоплазмой происходит чаще всего благодаря плохой термической обработке мяса.
Для справки! Очень часто источником заражения становятся пушистые любимцы — собаки и кошки. По этой причине многие отдают своих питомцев другим хозяевам на время вынашивания ребенка, считая, что они представляют опасность. Но это не всегда так. Чаще всего владелицы представителей семейства кошачьих уже давно имеют антитела к токсоплазмозу. А вот заводить хвостатого друга тем, у кого его до этого не было при беременности нежелательно. При этом, если анализы на присутствие антител положительны, волноваться не стоит.
Совершенно иным образом дела обстоят относительно герпесов и цитомегаловируса. Герпетическими инфекциями, как правило, организм поражается еще в раннем возрасте. Передаются эти возбудители преимущественно воздушно-капельным путем. Носителями данных возбудителей являются почти все (около 98% населения земного шара). При хорошей иммунной защите организма они находятся в подавленном состоянии и не представляют угрозы. Но при угнетении защитных сил организма эти инфекции могут себя проявить. Поэтому единственный способ профилактики данных заболеваний — укрепление защитных сил организма при помощи всем известных способов, а именно:
- здорового образа жизни;
- достаточного сна;
- соблюдения режима;
- правильного и сбалансированного питания;
- избегания стрессовых ситуаций.
Важно! В период беременности необходимо избегать простудных заболеваний и ограничить себя в пребывании в местах, где находится большое количество людей.
Укрепление иммунной системы во время вынашивания малыша поможет избежать периодов обострения герпетических инфекций и убережет от негативных последствий.
источник
TORCH-анализ — специальные лабораторные анализы, которые проводятся для выявления наличия вирусных, бактериальных и паразитарных заболеваний. Данные инфекции практически не приносят вреда здоровью взрослых, однако способны вызвать тяжелейшие пороки развития у плода и даже привести к выкидышу. Именно поэтому, согласно рекомендации ВОЗ, комплексное исследование женщины на ТОРЧ-инфекции признано обязательным к прохождению при беременности или при подготовке к ней.
Данная аббревиатура состоит из начальных букв в названии инфекционных заболеваний, признанных самыми опасными для формирования и развития будущего малыша. В качестве синонима TORCH специалисты-гинекологи часто используют термин «внутриутробные инфекции» (ВУИ).
- T (о) — токсоплазмоз, паразитарное заболевание, вызванное простейшими Toxoplasma gondii. Источником болезни являются домашние и дикие животные (кошки, собаки, грызуны), загрязненная вода, зараженное сырое мясо. Инфекция может протекать бессимптомно либо вызывать тяжелые патологии плода.
- R — краснуха, вызываемая Rubella virus. Болезнь встречается преимущественно у детей и передается воздушно-капельным путем. У людей непривитых и без специфического иммунитета, вирус вызывает поражение дыхательных путей, приводит к лихорадке, интоксикации организма, появлению кашля, сыпи. Краснуха, перенесенная на этапе эмбрионального развития, может привести к тяжелым порокам.
- С — цитомегаловирусная инфекция. Бессимптомно протекающая болезнь, которая является одной из основных причин выкидышей и преждевременных родов. Она также может привести к формированию патологий нервной системы у детей.
- H — герпес 1 и 2 типов. Вирусное заболевание, передающееся половым путем. Его возникновение и обострение в период беременности приводит к выкидышу, тяжелой внутриутробной инфекции, патологии центральной нервной системы ребенка.
Буквой «О» в термине TORCH, некоторые специалисты обозначают другие (others) опасные болезни, которые передаются половым способом и могут привести к нарушению течения беременности и врожденным патологиям. К ним относятся сифилис, хламидиоз, гепатит В, С, ВИЧ-инфекция.
Определение антител к основным инфекциям желательно проводить за 3-4 месяца до беременности, на этапе ее планирования либо в 1-2 месяц гестации. Исследования необходимо проводить независимо от анамнеза, сопутствующих заболеваний и самочувствия женщины. Основная опасность ТОРЧ-инфекций состоит в том, что в организме взрослого человека, при условии нормальном функционировании иммунной системы, они протекают бессимптомно, но могут привести к фатальным поражениям внутренних органов и систем плода.
Краснуха, классифицируется педиатрами и врачами-инфекционистами как «детское инфекционное заболевание», в раннем возрасте протекает зачастую безобидно. Симптомы болезни напоминают обычное ОРЗ — незначительное повышение температуры, кашель, першение и боль в горле. Кроме этого у больных наблюдается появление мелкопятнистой, ярко-розовой, обильной сыпи на коже и увеличение лимфатических узлов. Заболевание лечится симптоматически и обычно не оставляет после себя осложнений.
Опасность краснухи, переносимой во время беременности, состоит в том, что практически в 100% случаев данная инфекция передается от матери к плоду. Внутриутробная краснуха может привести к поражению практически каждого будущего малыша, однако наиболее часто возникают:
- Триада Грега — катаракта, глухота (вследствие поражения внутреннего уха), врожденный порок сердца (незарастание ботталового протока или ДМЖП).
- Заболевания крови — гемолитическая анемия, тромбоцитопения.
- Гидроцефалия, микроцефалия, слабоумие.
- Патологии формирования скелета, заячья губа и волчья пасть.
- Гепатомегалия, врожденная желтуха.
- Патологии мочеполовой системы.
Примерно у четверти беременных женщин, краснуха приводит к выкидышам на ранних сроках или мертворождению. Чем раньше дата начала гестации, при которой проявилось заболевание, тем вероятнее возможность возникновения пороков развития у малыша или неблагоприятного исхода самой беременности.
Если женщина переболела краснухой в детстве, а во взрослом возрасте (за 6 месяцев до беременности) была привита, ей и ее малышу ничего не грозит. Однако все равно рекомендуется сдать анализ на определение уровня антител к вирусу краснухи при планировании беременности. Когда защитных сил у женского организма недостаточно, специалист рекомендует провести вакцинацию.
Важно! При выявлении острой краснухи на раннем сроке вынашивания плода (до 16 недель), назначается искусственное прерывание беременности. Аборт проводят женщинам, перенесшим болезнь с 17 по 28 недели беременности, при подозрении на ВУИ плода, диагностированной с помощью ультразвукового и других обследований. Если у женщины диагностирована краснуха после 28 недели гестации, лечение проводится специальными препаратами с одновременным наблюдением за состоянием здоровья плода.
Опасность заражения токсоплазмозом, в отличие от краснухи, возрастает со сроком вынашивания. При раннем сроке гестации плацента малопроницаема для возбудителя болезни. Именно поэтому вероятность развития у эмбриона инфекции в первом триместре беременности составляет 15-20%. Однако на ранних сроках вынашивания токсоплазмоз практически всегда приводит к гибели эмбриона.
Во время второго триместра вероятность развития внутриутробного токсоплазмоза и формирование тяжелых пороков развития составляет 30-40%. У ребенка, перенесшего токсоплазмоз на этапе эмбрионального развития, может развиться эпилепсия, умственная отсталость, повышенное внутричерепное давление, патологии органов зрения.
Определение уровня антител к токсоплазмозу класса М и G является обязательным для всех беременных женщин. В случае выявления острого заболевания, необходимо провести тщательное обследование плода на предмет развития ВУИ. С этой целью проводится анмниоцентез и УЗИ. В случае если при ультразвуковой диагностике обнаруживаются гепатоспленомегалия, расширение желудочков мозга и кальцинаты, выставляется диагноз «внутриутробный токсоплазмоз» и рекомендуется прерывание беременности по медицинским показаниям.
Важно! Одним из переносчиков токсоплазмоза являются кошки. В случае если в организме женщины не обнаружено антител к токсоплазме, необходимо обследовать домашнего питомца на предмет данного заболевания. В случае, если кошка является переносчиком опасного заболевания, необходимо на время беременности ограничить ее контакт с женщиной. Если же домашний питомец здоров, следует соблюдать меры предосторожности — кормить животное только качественным кормом, хорошо проваренным мясом и не выпускать на улицу.
ЦМВ-инфекция — заболевание, вызываемое цитомегаловирусом. Практически каждый взрослый человек является носителем данной инфекции. В здоровом организме вирус никак не проявляет себя, но в случае снижения иммунитета, может активизироваться и привести к тяжелым поражениям внутренних органов. Для плода цитомегаловирус несет катастрофические последствия. Главной его опасностью является многообразие путей передачи.
Заражение плода может наступить:
- От отца ребенка, поскольку цитомегаловирус в большом количестве находится в сперме.
- Через плодные оболочки и плаценту.
- В процессе родовой деятельности при прохождении ребенка по половым путям.
- Во время грудного вскармливания (редко встречающийся и наименее опасный вариант ЦМВ).
- Обострение хронической ЦМВ у женщины в период беременности обычно не несет вреда плоду. Целью профилактики пороков развития у будущего малыша, назначается противовирусная терапия и иммуномодуляторы.
ВУИ, обусловленная цитомегаловирусом, может приводить к гибели плода, гидроцефалии, гепатиту, параличам, эпилепсии. Течение врожденной ЦМВ бессимптомное, клинически проявляется у ребенка только в 2-4 года. В данном случае наблюдается задержка нервно-психического развития, умственная отсталость.
Подробная информация о цитомегаловирусе во время беременности в данном видео.
Герпес — группа вирусов, из которых в список ТОРЧ-инфекций вошли микроорганизмы, относящиеся к I или II типам. Первый подвид (простой герпес) известен всем как «простуда на губах», а второй (генитальный) — воздействует на половые органы. В большинстве случаев ВПГ инфекция развивается внутриутробно, в отличие от генитального герпеса, который поражает малыша при его прохождении по родовым путям. Это связано с обострением заболевания на фоне снижения иммунитета беременной и появлением пузырьковых высыпаний в паховой области.
Герпетическая инфекция приводит к мертворождению, церебральному параличу, потере слуха и зрения у ребенка. Именно поэтому, когда у женщины за 4 недели до предполагаемых родов впервые возникает или обостряется герпес, родоразрешение проводится с помощью кесарева сечения.
Важно! Определять наличие различных антител к ЦМВ и вирусам герпеса I, II типов необходимо у обоих партнеров еще до беременности. При выявлении острой инфекции, следует отложить зачатие ребенка и провести специализированное лечение с целью уменьшения риска развития патологий, связанных с ВУИ.
Планировать сдачу анализов на выявление опасных для плода заболеваний, необходимо за несколько месяцев до беременности. Это нужно сделать для того, чтобы в случае положительных результатов была возможность вылечить болезнь до момента зачатия и минимизировать отрицательное влияния болезнетворных микроорганизмов на плод.
Выявление венерических заболеваний торч-комплекса проводятся несколькими способами — бактериологическим, серологическим и ПЦР-диагностики.
С целью получения более точного результата, перед проведением исследования следует соблюдать ряд несложных правил:
- За 3 дня до визита к врачу, следует воздерживаться от половых контактов. Это важно для накопления большего числа микроорганизмов в секрете предстательной железы у мужчин и во влагалище у женщин.
- Перед взятием мазков необходимо, по возможности, не мочиться на протяжении 2 часов. Это важно, поскольку при мочеиспускании большая часть вредоносных бактерий вымывается струей мочи, а это может сделать анализ не показательным.
- Взятие у женщин мазков с целью определения ЗППП следует проводить в середине цикла или после окончания менструации.
- До сдачи анализа на ПЦР не рекомендуется подмываться, спринцеваться или использовать средства для интимной гигиены.
- За несколько дней до обследования нужно прекратить использование спермицидов и других вагинальных препаратов.
- Кровь на серологический анализ TORCH-инфекций сдается утром натощак. Специальной подготовки к нему не требуется.
Проведение лабораторных анализов абсолютно безопасно, как в момент планирования, так и при наступившей беременности. Часто женщины опасаются сдавать мазки на определение ЗППП, поскольку боятся, что врачебные манипуляции способны спровоцировать выкидыш. Следует понимать, что мазок, взятый из цервикального канала, безболезненный и безопасный для матери и ребенка, поскольку инструмент не проникает в маточную полость.
Проведение анализа на TORCH-комплекс необходимо с целью раннего выявления и своевременного лечения инфекций, угрожающих здоровью малыша. При беременности исследование проводится однократно, только в момент постановки женщины на учет.
Важно! Одним из методов, широко применяемых при исследовании на ЗППП и входящих в комплекс TORCH-инфекций, является метод провокации. Накануне анализа следует употребить алкоголь с солеными продуктами (например, пиво с вяленой рыбой).
Диагностика TORCH-инфекций основана на выявлении возбудителей бактериологическим методом, выделении ДНК микроорганизмов при ПЦР-анализе или определении уровня специфических антител с помощью серологических реакций. Расшифровкой результатов и, при необходимости, назначением лечения и профилактических мер занимается лечащий врач.
С помощью культурального метода или ПЦР можно определить острую фазу любого заболевания, входящего в торч-комплекс. При выявлении решается вопрос о прерывании беременности или проведении соответствующей терапии. Серологическим методом определяются антитела IgM и IgG к вирусам герпеса I и II, цитомегаловирусу, токсоплазме, вирусу краснухи.
- IgM — показатель острой фазы заболевания. Данные антитела, появляются спустя 2 недели после заражения и могут сохраняться длительное время, обычно 3-4 месяца после выздоровления.
- IgG — их наличие в крови говорит о том, что организм ранее встречался с инфекцией и выработал иммунитет. Уровень растет медленно. Данные антитела могут сохраняться в сыворотке крови человека в течение всей жизни.
- Анализ антител может быть, как качественным, так и количественным, благодаря чему можно выявить также и хроническую форму болезни.
Важно! Задачей данного исследования является не только определение у женщины опасной для плода инфекции, но и выявление беременных, не имеющих иммунитета и входящих в группу риска по данным заболеваниям.
Существует несколько вариантов результатов серологических исследований, которые определяют дальнейшие действия врача и беременной женщины.
Возможны следующие варианты анализов на торч-комплекс:
- IgM-отрицательный и IgG-отрицательный — означает, что ранее организм женщины с данной инфекцией не встречался и иммунитета к ней нет. При этом риск заражения женщины и возникновения ВУИ у плода высок. С целью профилактики рекомендуется вакцинация или соблюдение всех защитных мер.
- IgM-положительный и IgG-отрицательный, а также при выявлении двух видов антител в сыворотке крови. Эти показатели означают, что заболевание возникло недавно и протекает в острой форме. В этом случае женщина нуждается в проведении специфического лечения. В случае если беременность только планируется, необходимо отложить ее на срок, рекомендованный специалистом.
- IgM-отрицательный и IgG-положительный — свидетельствует о том, что заражение произошло давно, либо женщина была привита, а организм выработал иммунитет к инфекции.
При обнаружении IgG-положительного, рекомендуется проведение анализа на активность данных антител. Это помогает установить, хватит ли защитных сил организма на борьбу с инфекцией. Высокая активность Ig класса G свидетельствует о достаточной напряженности иммунитета. При низкой активности существует небольшой риск заражения. При данном результате анализа необходимо или отложить беременность на 1-3 месяца или тщательно соблюдать все меры предосторожности на первых месяцах вынашивания.
Важно! Анализ на TORCH-инфекции необходимо проводить всем женщинам при взятии на учет по беременности. В случае, если анализ выявил отсутствие иммунитета и у женщины возникли симптомы данных заболеваний во время беременности, необходимо повторно исследовать кровь на наличие антител IgM или провести ПЦР-диагностику.
В зависимости от результатов анализа на торч-комплекс, врач инфекционист индивидуально для каждой беременной женщины разрабатывает комплекс профилактических мер, соблюдая которые, можно избежать заражения и обезопасить себя и будущего ребенка от негативных последствий.
К профилактическим мерам можно отнести:
- Вакцинация от краснухи за 3 месяца и ранее до предполагаемой беременности, исключение контактов с больными детьми.
- С целью профилактики ЦМВ инфекции — укрепление иммунитета (закаливание, рациональное питание, прием поливитаминов), по возможности стоит избегать людных мест.
- Профилактика герпеса I и II типа состоит в исключении половых контактов с больными, использование барьерных методов контрацепции, укрепление иммунитета.
- Чтобы не допустить заражения токсоплазмозом во время беременности, не рекомендуется употреблять в пищу сырое мясо, следует тщательно мыть фрукты и овощи, собранные в огороде, а также, по возможности, исключить контакты с домашними животными.
ВУИ, входящие в TORCH-комплекс являются наиболее частой причиной выкидышей и формирования пороков развития у малышей. Именно поэтому, даже при хорошем самочувствии женщины, при планировании и на самых ранних сроках беременности важно провести данное исследование, поскольку данные заболевания часто протекают бессимптомно.
Важно! Анализ на TORCH-инфекции обычно проводится до 10 недели вынашивания, именно на этом сроке врач сможет оценить результаты и составить оптимальную программу дальнейшего ведения беременности.
источник