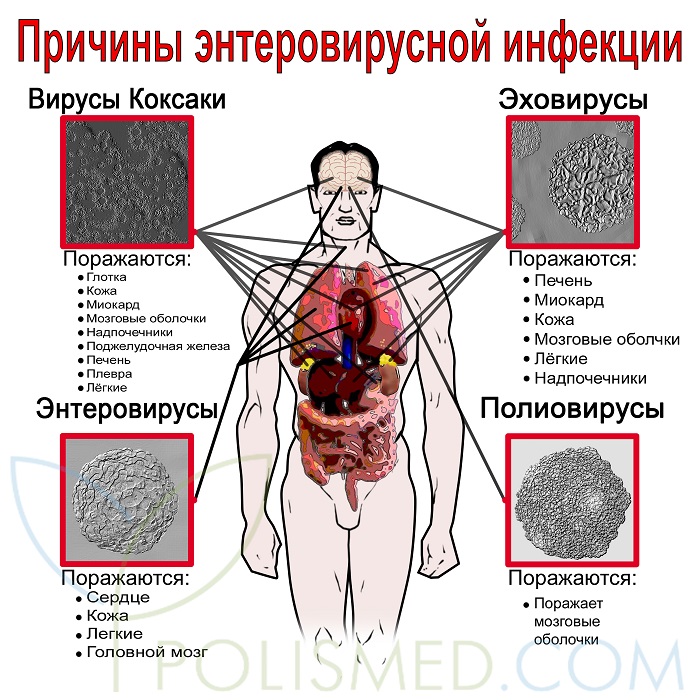
Энтеровирусы – представляют собой довольно многочисленную группу вирусов, которые состоят из рибонуклеиновой кислоты (РНК) и белка. Наиболее известными являются полиовирусы – которые являются причиной возникновения такого заболевания как паралитический полиомиелит (широко известный как полиомиелит). Менее известными, но более распространенными являются неполиомиелитные энтеровирусы — Эховирусы и вирусы Коксаки.
Заболеваниям вызываемым Энтеровирусами в большей степени подвержены дети и подростки, причем чем меньше возраст, тем опаснее может протекать заболевание.
Тревожность факта об энтеровирусах заключается в том, что они способны распространяться в различных органах и способны сохраняться в организме человека в течение многих лет — что может привести к продолжительной болезни после первичного инфицирования.
Энтеровирусы – названы так, потому что после возникновения инфекции они размножаются первоначально в желудочно-кишечном тракте. Несмотря на это, они обычно не вызывают кишечных симптомов, чаще всего они активно распространяются и вызывают симптомы и заболевания таких органов как: сердце, кожа, легкие, головной и спинной мозг и др.
Вирусы, как правило, делятся на те, которые используют ДНК (дезоксирибонуклеиновую кислоту) или РНК в качестве своего генетического материала — все энтеровирусы являются РНК-вирусами. Энтеровирусы являются частью большой группы вирусов, известных как пикорнавирусы. Это слово происходит от сочетания «пико» (с испанского — означает «немного»), и РНК (рибонуклеиновая кислота, важный компонент генетического материала).
Принято считать, что Энтеровирусы делятся на 3 основные группы:
- Полиовирусы (3 штамма)
- Эховирусы (28 штаммов)
- Вирусы Коксаки (Коксаки А – 23 штамма, Коксаки Б – 6 штаммов)
- Энтеровирусы — не входящие ни в одну из групп (4 штамма)
Энтеровирусы встречаются во всем мире, но инфицирование чаще всего происходит в районах с низким уровнем гигиены и высокой перенаселенностью. Вирус чаще всего передается фекально-оральным путем, а также через загрязненную пищу или воду. Попадание в организм некоторых штаммов вируса воздушно-капельным путем может привести к респираторным заболеваниям. Также было документально подтверждена возможность заражения плода через плаценту. Грудное молоко содержит антитела, которые могут защитить новорожденных. Инкубационный период для большинства энтеровирусов составляет от 2 до 14 дней. В районах с умеренным климатом инфекции возникают в основном летом и осенью.
Энтеровирус чаще всего попадает в организм человека через желудочно-кишечный тракт (ЖКТ) или дыхательные пути. Попадая в ЖКТ вирусы останавливаются в местных лимфатических узлах где они начинают первую стадию размножения. Примерно на третий день после инфицирования вирусы попадают в кровоток и начинают циркулировать по организму. На 3-7й день вирусы с кровью могут попасть в системы органов где может начаться вторая стадия размножения и как следствие вызвать различные заболевания. Производство антител к вирусу происходит в течении первых 7-10и дней.
Известно что вирус Коксаки, чаше всего начинает активно размножаться и вызывает заболевания попадая в такие ткани и органы как: глотка (ангина), кожа (вирусная пузырчатка полости рта и конечностей), миокард (миокардит) и мозговые оболочки (асептический менингит). Также могут быть поражены надпочечники, поджелудочная железа, печень, плевра и легкие.
Эховирус — активно размножается и вызывает заболевания попадая в такие ткани и органы как: печень (некроз печени), миокард, кожа (вирусные экзантемы), мозговые оболочки (асептический менингит), легкие и надпочечники.
Неполиомиелитные Энтеровирусы вызывают огромное количество случаев инфицирования в год. Более 90% этих случаев протекает либо бессимптомно, либо вызывает неспецифическое лихорадочное заболевание. Обычно спектр симптомов очень большой, но в большинстве случаев он практически всегда включают: лихорадку (повышение температуры тела до 39-40°С), общая слабость, головная боль, мышечная боль и желудочно-кишечные симптомы.
Энтеровирусы попадая в организм человека, могут вызывать несколько симптомов в различных комбинациях.
Возможные симптомы описаны ниже:
- Насморк и заложенность носа и его пазух, боль в носу, боль в горле, боль в ушах, затруднение глотания, потеря обоняния или вкуса.
- Тошнота, расстройство желудка, рефлюкс, вздутие живота, верхняя и нижняя боли в животе, судороги, запоры, чередующиеся с диареей.
- Стремительная потеря веса из-за нарушения пищеварения и уменьшенного потребления калорий или увеличение веса из-за неактивности.
- Онемение в конечностях, подергивание мышц и спазмы. Могут наблюдаться покалывание лица и онемение.
- Различные виды головной боли (острые, ноющие, пульсирующие).
- Боли в костях, мышцах и суставах. Боль в ногах является довольно распространенным явлением.
- Боль и стеснение в груди, сердцебиение.
- Кашель, одышка, свистящее дыхание.
- Нарушение сердечного ритма (аритмии) или тахикардия (учащенное сердцебиение)
- Перемежающаяся лихорадка — характеризующаяся быстрым, значительным повышением температуры (38-40°С), которая держится несколько часов, а затем сменяется быстрым её падением до нормальных значений), озноб и сильная ночная потливость.
- Нарушение репродуктивной функции а также боль в области яичек. Боль в области таза.
- Затуманенное зрение, снижение остроты зрения.
- Пузырьки или изъязвления в ротовой полости, глотке и у женщин во влагалище/ шейке матки.
- Психологические проблемы – тревожные состояния или депрессии.
- Проблемы с концентрацией внимания. Когнитивные проблемы, краткосрочные проблемы с памятью.
- Нарушение сна.
- Судороги возникают редко, но случаются.
- Увеличение лимфатических узлов в области шеи и в подмышечных впадинах
- Сыпь
- Подозрение на энтеровирусные инфекции должно возникнуть, если одни и те же симптомы повторяются каждый месяц.
Нельзя говорить о каких-то специфических симптомах характерных для всей группы энтеровирусов помимо перечисленных выше, но можно сгруппировать симптомы проявляющиеся при осложнениях энтеровирусной инфекции:
Энтеровирусная лихорадка (летний грипп) — наиболее распространенная форма энтеровирусной инфекции, начинается с внезапного повышения температуры, температура обычно держится в пределах 38.5-40 °С. Клинические показатели включают гриппоподобный синдром, состоящий из общей слабости, мышечные боли, боли в горле, головные боли, воспаление слизистой оболочки глаз (коньюктивит), тошноты, рвоты и диареи. Возможны мочеполовые проявления, такие как орхит (воспаление ткани яичка) и эпидидимит (воспаление придатка яичка). Симптомы обычно длятся 3-7 дней и как правило могут быть вызваны всеми энтеровирусными подтипами.
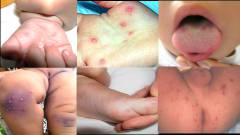
Плевродиния (болезнь Борнхольм, грипп дьявола) — Вызывает тяжелые мышечные боли в области груди и живота. Эти резкие боли обостряются при дыхании или кашле и связаны с обильным потоотделением. Судорожные мышечные боли длятся 15-30 минут у детей и подростков. Состояние может имитировать серьезные хирургические симптомы и может вызвать периодические приступы затруднения дыхания. Эти симптомы сопровождаются лихорадкой, головной болью, резким снижением веса, тошнотой и рвотой. Симптомы длятся в течение 2 дней. Вирус Коксаки B3 и B5 поражают межреберные мышцы, вызывая эти пугающие, но редкие вспышки.
Миокардит и/или перикардит — включает в себя инфекции сердечной мышцы (миокарда) и покрытия вокруг сердца (перикард). Младенцы и дети дошкольного возраста являются наиболее чувствительными к данному заболеванию, и по некоторым причинам, более чем две трети из случаев приходится на мужской пол. Заболевание обычно начинается как инфекция верхних дыхательных путей с кашлем, одышкой и лихорадкой. Может развиться боль в груди, сильная одышка, нарушения сердечного ритма и сердечная недостаточность.
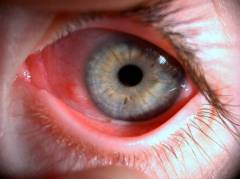
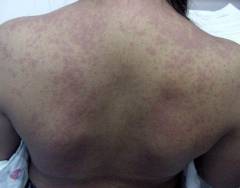
Асептический менингоэнцефалит – является хорошо известным синдромом, вызванным Энтеровирусами. На самом деле, энтеровирусы ответственны примерно за 90% случаев асептического менингита, и чаще всего поражают детей и подростков. Для него характерны головная боль, лихорадка, отказ от света и глазная боль. Могут быть выражены такие симптомы как сонливость, боль в горле, кашель, боль в мышцах и сыпь. Иногда инфицируются не только мозговые оболочки, но и сама ткань мозга, вызывая энцефалит. Болезнь проходит примерно через неделю, а необратимые повреждения являются нетипичными. Энтеровирусы могут также вызывать синдром Гийена-Барре, который предполагает слабость и паралич конечностей и реже дыхательной мускулатуры.
В большинстве случаев, диагноз ставится на основании характерных симптомов, вызванных вирусом, истории болезни и физикального обследования. Специфические исследования необходимы для того чтобы определить возбудителя инфекции, так как это будет сильно влиять на подход к лечению (если возбудитель заболевания вирус, то не потребуется антибиотикотерапия), а также в случае развития осложнений.
Лабораторные исследования:
Серология — серологическое исследование крови может выявить увеличение количества антител выработанных организмом для борьбы с энтеровирусом в острые и реконвалесцентные (период выздоровления) периоды болезни. Это диагностическое исследование может определить только вирус Коксаки B 1-6 и Эховирусы 6, 7, 9, 11, и 30. Другие известные энтеровирусы не могут быть идентифицированы при помощи этого теста. Отрицательное серологическое исследование не обязательно может означать отсутствие энтеровирусов.
Полимеразная цепная реакция (ПЦР) — Этот тест высокочувствителен и специфичен для обнаружения энтеровирусных РНК в образцах спинномозговой жидкости, с чувствительностью 100% и специфичностью 97% определяется возбудитель заболевания. ПЦР дает быстрые результаты. ПЦР тестирование крови может определить вирус только у 30% пациентов с синдромом хронической усталости (миалгическим энцефаломиелитом).
Сердечные энзимы и тропонин I – анализ крови который направлен на определение уровня специфических сердечных энзимов и тропонина 1, которые указывают при высоком своем содержании в крови на повреждения мышц сердца. Содержание тропонина I в сыворотке в норме 0—0,5 нг/мл. Проводится при
Анализ спинномозговой жидкости – проводится при появлении симптомов поражения головного и спинного мозга и их оболочек. При помощи пункции у пациента делается забор небольшого количества жидкости из спиномозгового канала в стерильных условиях. У пациентов с асептическим менингитом показывает умеренное повышение уровня содержания лейкоцитов. Уровень глюкозы в норме или слегка понижен, в то время как уровень белка в норме или несколько повышен.
Полимеразная цепная реакция с обратной транскриптазой (ОТ-ПЦР) — Этот тест предназначен для обнаружения общих генетических участков РНК у большинства энтеровирусов. Результаты могут быть доступны в течение 24 часов, что делает обнаружение более чувствительным (95%), более специфичным (97%) и эффективным. Этот тест одобрен для диагностики энтеровирусного менингита. Наилучшие результаты получают при использовании спиномозговой жидкости для исследования. При использовании других жидкостей организма, таких как кал, мокрота и слизь из дыхательных путей и крови, данный метод показывает не столь хорошие результаты.
Инструментальные исследования
Рентгенография грудной клетки — У пациентов с миоперикардитом, рентгенография грудной клетки может выявить кардиомегалию (увеличение сердца в объеме) после перикардита или сердечного расширения. При плевродинии результаты рентгенограммы грудной клетки в норме.
Электроэнцефалография — Этот тест может быть использован для оценки степени и тяжести заболевания у больных энцефалитом.
Эхокардиография – назначается пациентам с подозрением на миокардит, исследование может показать нарушения движения стенок камер сердца. В тяжелых случаях данный метод может выявить острое расширение желудочка и снижение фракции выброса.
Офтальмологический осмотр при помощи щелевой лампы – У больных острым геморрагическим конъюнктивитом, эрозии роговицы могут быть выявлены с помощью флуоресцентного пятна. Энтеровирус 70 и вирус Коксаки A24 может быть выделен из мазков конъюнктивы в течение первых 3 дней после заражения.
В большинстве случаев Энтеровирусная инфекция протекает без осложнений и не требует какого-либо специфического лечения. Основой является симптоматическое и поддерживающее лечение. Постельный режим, обильное питье, витамины, в случае высокой температуры жаропонижающие. Никакой специфической диеты на данный момент не существует для пациентов с энтеровирусной инфекцией. Не существует никакого специфического противовирусного лечения, такого как вакцинация, для лечения и предотвращения неполиомиелитной энтеровирусной инфекции.
В таблице вы можете ознакомиться с рядом препаратов, которые могут помочь вам справиться с тем или иным симптомом при легкой форме энтеровирусной инфекции. Но не стоит забывать, что даже при появлении малейших и незначительных симптомов стоит немедленно обратиться к врачу, особенно если симптомы появились у ребенка!
Жаропонижающие и обезболивающие препараты – данные препараты используются для лечения лихорадки, мышечной и головной боли вызванной энтеровирусной инфекцией.
| Активное вещество | Название препарата | Описание | Способ применения и дозировки |
| Ацетаминофен | Парацетамол Тайленол Эффералган Панадол | Препарат относится к группе нестероидных противовоспалительных препаратов. Обладает жаропонижающим, обезболивающим и противовоспалительным свойствами. Формы выпуска для детей: Таблетки – 80 мг, 160 мг; Жевательные таблетки – 80 мг.; Сироп – 160 мг/5 мл; 240 мг/7,5 мл; 320 мг/10 мл. Форма выпуска для взрослых: Таблетки – 325 мг, 500 мг.; Капсулы – 500 мг.; Жевательные таблетки – 80 мг, 160 мг.; Суспензии – 160 мг/5 мл. | Детям: Младше 12 лет – 10-15 мг/кг время между приемом 6-8 часов, но не более 2,6 г. в сутки. Старше 12 лет – 40-60 мг/кг/сут (разделить на 6 приемов). Не более 3,7 г. в сутки. Потенциально опасная доза для детей младше 6 лет – 200 мг/кг. Взрослым: 500 мг. 3-4 раза в сутки, но не более 4 г. в сутки. |
| Ибупрофен | Адвил Ибупрон МИГ 200/400 Нурофен Профен Мотрин Ибусан Ипрен | Препарат относится к группе нестероидных противовоспалительных препаратов. Обладает обезболивающим, противовоспалительным и жаропонижающим, свойствами. Форма выпуска для детей и взрослых: Таблетки – 100 мг, 200 мг, 400 мг, 600 мг, 800 мг.; Жевательные таблетки – 50 мг, 100 мг.; Суспензии – 100 мг/5 мл, 40 мг/мл. | Детям: От 6 месяцев до 12 лет Температура тела ниже 39°С – 5-10 мг/кг/доза каждые 6-8 часов, но не больше 40 мг/кг/сут. Температура тела выше 39°С – 10 мг/кг/доза каждые 6-8 часов, но не больше 40 мг/кг/сут. При болях в мышцах и/или головной боли — 4-10 мг/кг/доза каждые 6-8 часов, но не больше 40 мг/кг/сут. Потенциально опасная доза для детей младше 6 лет – 200 мг/кг. Принимать во время еды. Взрослым: При повышенной температуре – 400 мг каждые 4-6 часов, максимальная доза не больше 3,2 г в сутки. При болях в мышцах и/или головной боли – 200 – 400 мг каждые 4-6 часов, максимальная доза не больше 1,2 г в сутки. |
Иммуноглобулины – препараты, стимулирующие иммунитет. Иммуноглобулины представляют собой очищенный препарат гамма-глобулина, полученный из плазмы крови человека. Препараты иммуноглобулина вводятся внутривенно или внутримышечно. В лечении энтеровирусных инфекций чаще применяют внутривенные иммуноглобулины. Доза назначается строго индивидуально, в зависимости от тяжести заболевания, возраста и переносимость препарата пациентом.
Специфическая противовирусная терапия на данном этапе развития медицины не показала каких-либо действенных результатов, и на данный момент не включена в стандартные схемы лечения энтеровирусной инфекции. Существующие препараты могут оказать какое-либо действие только при приеме на очень ранней стадии развития энтеровирусной инфекции, в первые 5-10 часов, но определить наличие инфекции в этот период времени не представляется возможным в домашних условиях.
В качестве поддерживающей терапии стоит употреблять витамины, наиболее важным является витамин D, так как он участвует в производстве пептида, который имеет важное значение для клеток иммунитета. Также стоит употреблять добавки содержащие такие микроэлементы как — Цинк, селен, калий, кальций и магний — они играют немаловажную роль в борьбе с вирусными инфекциями.
Фармацевтические препараты, которых следует избегать
Некоторые методы лечения препаратами могут принести больше вреда, чем пользы. Следует избегать следующих способов лечения: антибиотикотерапия — не дает никаких результатов при лечении энтеровирусных инфекциях, так как антибиотики действуют только на бактерии. Однако у больных с тяжелой формой болезни, где неясно, является ли ее причиной вирусная или бактериальная инфекция, например, в случае менингита, антибиотики можно применять, пока результаты бактериальной культуры не известны. Если причина определяется как вирусная, антибиотики следует отменить.
Следует избегать кортикостероидов в качестве лечения острой энтеровирусной инфекции, по возможности. Хотя эти лекарства часто назначают при острых энтеровирусных инфекциях для лечения острого астматического бронхита и тяжелой локализованной боли в мышцах (шея, грудь, спина), их следует избегать, потому что они подавляют иммунный ответ и позволяют вирусам выжить в организме. Следует отметить, что использование стероидов для миокардита вредно. Если использование стероидов считается необходимым с медицинской точки зрения в ситуации, угрожающей жизни (например, при тяжелой астме или остром респираторном дистресс-синдроме), стероидное лечение должно быть отложено по возможности до тех пор, пока организм заболевшего человека не выработает антитела против энтеровируса.

Важно отметить, что грудное молоко содержит антитела, которые могут защитить новорожденных.
источник
Энтеровирусная инфекция — группа заболеваний, вызываемых вирусами. В статье вы найдете полную информацию о симптомах и лечении энтеровирусной инфекции.
Энтеровирусная инфекция — группа заболеваний, вызываемых вирусами, принадлежащими к семейству пикорнавирусов (чаще всего виусы Коксаки и ЕСНО). Данные вирусы характеризуются устойчивостью во внешней среде: длительным хранением в почве, на зараженных предметах, в воде. Под действием ультрафиолетового облучения, кипячения, дезинфицирующих растворов вирусы погибают.
Вспышка энтеровирусных инфекций приходится на осенне-летний период. Чаще болеют дети от 3 до 10 лет; грудные дети болеют редко, так как получают иммуноглобулины с молоком матери.
Основной путь передачи — воздушно-капельный (кашель, чихание). Еще один путь передачи — алиментарный (с инфицированными продуктами и водой). Скученность людей и антисанитарные условия — основные факторы, способствующие распространению инфекции.
- инкубационный (скрытый) период, длительность от 3 до 10 дней;
- период выраженных клинических проявлений;
- период реконвалесценции, или выздоровления.
В зависимости от возбудителя заболевания, состояния иммунной системы человека, длительность и тяжесть течения заболевания у каждого человека различная.
- признаки общего недомогания (головная боль, слабость, вялость);
- повышение температуры тела;
- гиперемия (покраснение) верхней половины туловища (лица, шеи, мягкого неба и дужек);
- появление на коже сыпи;
- увеличение шейных и подмышечных лимфатических узлов);
- тошнота, рвота, диарея.
- Энтеровирусная лихорадка — характерно повышение температуры, слабо выраженные катаральные явления.
- Поражения кожи и слизисты оболочек:
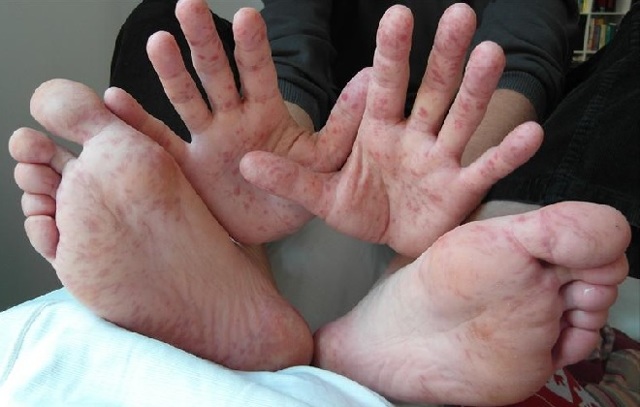
- энтеровирусная сыпь (появляется после снижения температуры, пятнистая, розовая, не проходит в течение нескольких суток);
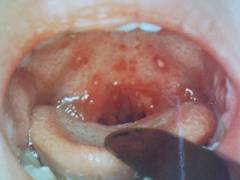
- герпангина (характеризуется появлением везикул на небе, задней стенке глотки, небных дужках, миндалинах, после вскрытия везикул образуются эрозии с белым налетом и красным ободком);
- поражение слизистой глаза (конъюктивит, чаще всего геморрагический).
- Поражения опорно-двигательного аппарата:
- плевродиния (характеризуется появлением резких мышечных болей — обычно поражаются мышцы груди, живота, спины, конечностей; боль носит приступообразный характер, продолжительность — 3-5 мин.).
- Поражение центральной нервной системы:
- менингит;
- энцефалит.
- Поражение органов дыхания:
- верхние дыхательные пути — фарингит, ларингит, трахеит;
- пневмония.
- Поражение сердечно-сосудистой системы:
- миокардиты;
- перикардиты.
Лечение энтеровирусной инфекции зависит от степени тяжести болезни. Больные с легким течением заболевания лечатся амбулаторно (дома).
- строгое соблюдение постельного режима (5-7 дней);
- высококалорийная диета с большим количеством витаминов;
- обильное питье.
Специфическая терапия, направленная непосредственно против вируса, включает применение лейкоцитарного интерферона, рекомбинантных интерферонов, интерфероногенов, иммуноглобулинов для внутривенного введения.
- назначение жаропонижающих препаратов при температуре выше 38, 5 градусов;
- при поражении верхних дыхательных путей: полоскания, аэрозоли, ингаляции;
- при неукротимой рвоте — назначение противорвотных препаратов. Рвота и диарея могут стать причиной обезвоживания организма, что является показанием для инфузионной терапии для восполнения дефицита солей и воды.
Антибиотики при энтеровирусных инфекциях не применяются.
Назначение их врачом – только при присоединении бактериальной инфекции. Чаще всего применяются b – лактамные антибиотики (пенициллины, цефалоспорины), тетрациклины, гликопептидные антибиотики, в тяжелых случаях – аминогликозиды, фторхинолоны, карбапенемы, макролиды.
В любом случае схема назначаемого лечения зависит от тяжести заболевания, вида высеваемого возбудителя, чувствительности его к антибиотикам.
- Общий анализ крови (покажет повышенное количество лейкоцитов, сдвиг лейкоцитарной формулы влево, возможно повышенное содержание нейтрофилов и эозинофилов, повышенное СОЭ).
- Вирусологический метод (включает исследование смывов из носа и ротоглотки – имеет значение в первые дни заболевания, испражнений – эффективно в течение 1 недели болезни; при наличии признаков поражения нервной системы – исследование ЦСЖ).
- ИФА – иммуноферментный анализ — выявляет антигены вируса, эффективен в первые дни болезни.
- Серологический метод — РН, РСК с парными сыворотками с интервалом в 7–10 дней.
Лечение энтеровирусной инфекции проводится до нормализации клинической картины, а также лабораторных анализов (общего анализы крови, ЦСЖ).
Показаниями для госпитализации являются среднетяжелые и тяжелые формы заболевания, поражения нервной системы и глаз, сердца и печени, ранний детский возраст. После выздоровления необходима консультация таких специалистов, как педиатра, невропатолога, кардиолога, окулиста.
Специфической профилактики энтеровирусной инфекции не существует.
В очаге инфекции можно закапывать в носовые ходу контактным детям лейкоцитарный интерферон (по 5 капель 3 раза в день).
- соблюдение правил личной гигиены, тщательное мытье рук с мылом;
- употребление только фильтрованной воды; водопроводная вода, вода из открытых водоемов и колодцев, других источников водоснабжения не годится для питья;
- купание только в разрешенных местах;
- соблюдение правил гигиены при приготовлении еды: раздельное использование разделочного кухонного инвентаря (ножей, досок) для готовых к употребления и сырых продуктов;
- тщательное мытье фруктов, ягод, овощей сначала проточной водой, затем ополаскивание простой кипяченой водой;
- соблюдение режима мытья посуды (использование моющих средств и ошпаривания);
- хранение различных продуктов в индивидуальной упаковке;
- соблюдение температурного режима хранения скоропортящихся продуктов, недопустимо использование в пищу продуктов с истекшим сроком годности;
- защита продуктов от насекомых, мух, грызунов и домашних животных.
Кроме того, необходимо обеспечить население свежими продуктами и чистой питьевой водой.
Перед использованием информации, предоставляемой сайтом medportal.org, пожалуйста, ознакомьтесь с условиями пользовательского соглашения.
Сайт medportal.org предоставляет услуги на условиях, описанных в настоящем документе. Начиная пользоваться веб-сайтом Вы подтверждаете, что ознакомились с условиями настоящего Пользовательского соглашения до начала пользования сайтом, и принимаете все условия данного Соглашения в полном объеме. Пожалуйста, не пользуйтесь веб-сайтом, если Вы не согласны с данными условиями.
Описание услуги
Вся информация, размещённая на сайте, носит справочный характер, информация взята из открытых источников является справочной и не является рекламой. Сайт medportal.org предоставляет услуги, позволяющие Пользователю производить поиск лекарственных средств в данных, полученных от аптек в рамках соглашения между аптеками и сайтом medportal.org. Для удобства пользования сайтом данные по лекарственным средствам, БАД систематизируются и приводятся к единому написанию.
Сайт medportal.org предоставляет услуги, позволяющие Пользователю производить поиск клиник и другой информации медицинского характера.
Ограничение ответственности
Размещенная в результатах поиска информация не является публичной офертой. Администрация сайта medportal.org не гарантирует точность, полноту и (или) актуальность отображаемых данных. Администрация сайта medportal.org не несет ответственности за вред или ущерб, который Вы могли понести от доступа или невозможности доступа к сайту или от использования или невозможности использования данного сайта.
Принимая условия настоящего соглашения, Вы полностью понимаете и соглашаетесь с тем, что:
Информация на сайте носит справочный характер.
Администрация сайта medportal.org не гарантирует отсутствия ошибок и расхождений относительно заявленного на сайте и фактического наличия товара и цен на товар в аптеке.
Пользователь обязуется уточнить интересующую его информацию телефонным звонком в аптеку или использовать предоставленную информацию по своему усмотрению.
Администрация сайта medportal.org не гарантирует отсутствия ошибок и расхождений относительно графика работы клиник, их контактных данных – номеров телефонов и адресов.
Ни Администрация сайта medportal.org, ни какая-либо другая сторона, вовлеченная в процесс предоставления информации, не несет ответственности за вред или ущерб, который Вы могли понести от того, что полностью положились на информацию, изложенную на этом веб-сайте.
Администрация сайта medportal.org предпринимает и обязуется предпринимать в дальнейшем все усилия для минимизации расхождений и ошибок в предоставленной информации.
Администрация сайта medportal.org не гарантирует отсутствия технических сбоев, в том числе в отношении работы программного обеспечения. Администрация сайта medportal.org обязуется в максимально короткие сроки предпринять все усилия для устранения каких-либо сбоев и ошибок в случае их возникновения.
Пользователь предупрежден о том, что Администрация сайта medportal.org не несет ответственности за посещение и использование им внешних ресурсов, ссылки на которые могут содержаться на сайте, не предоставляет одобрения их содержимого и не несет ответственности за их доступность.
Администрация сайта medportal.org оставляет за собой право приостановить действие сайта, частично или полностью изменить его содержание, внести изменения в Пользовательское соглашение. Подобные изменения осуществляются только на усмотрение Администрации без предварительного уведомления Пользователя.
Вы подтверждаете, что ознакомились с условиями настоящего Пользовательского соглашения , и принимаете все условия данного Соглашения в полном объеме.
Рекламная информация, на размещение которой на сайте имеется соответствующее соглашение с рекламодателем, имеет пометку «на правах рекламы».
источник
В настоящее время насчитывается более ста серотипов энтеровирусов. Эта инфекция распространена по всему миру. Она может протекать как бессимптомно, так и с множеством клинических проявлений: от небольшого недомогания с диареей вплоть до развития серьезных заболеваний (серозный менингит, миокардит, паралич).
Для диагностирования энтеровирусной инфекции врач проводит комплексную оценку проявляющихся симптомов патологии, а также проводит сбор эпидемиологических данных. Поскольку заражение данным возбудителем выявляется довольно часто, то и анализ на энтеровирус – один из наиболее используемых лабораторных методов.
Для подтверждения того, что у пациента имеется энтеровирусная инфекция, используются различные методы диагностики. Они являются довольно специфическими вирусологическими методиками.
Поражение вызывает энтеровирус, который содержит РНК. В организм он попадает через желудок, где и размножается, а затем через кровь разносится по организму.
Вирус проникает в клетки эпителия, а затем в мышцы и довольно часто поражает нервную систему. Поэтому для исследований берутся каловые массы, смывы из органов зрения и мазок из зева на энтеровирус.
Для подтверждения того, что у пациента имеется инфекция, зачастую необходимо использовать различные методики.
При подозрении на наличие энтеровируса в организме необходимо пройти диагностику как можно быстрее.
Именно на начальном этапе развития патологии концентрация вирусов наибольшая. Энтеровирусы обнаруживаются в фекалиях на протяжении 14 дней после инфицирования, в носоглотке – не более семи. После перенесенного заболевания вирусы остаются в организме у человека до 15 месяцев.
При выполнении анализов на энтеровирусную инфекцию используются различные способы исследования, каждый из которых ориентирован на достижение одной цели:
- Направленность серологических методов – на выявление антител к инфекции, вырабатываемых организмом в ответ на инфицирование. Ранними маркерами являются IgА , IgМ.
- Вирусологические методики направлены на то, чтобы выделить из взятого материала энтеровирус при помощи выращивания образцов на чувствительных культурах. К иммуногистохимическим способам относятся такие доступные исследования, как иммунопероксидазный и иммунофлюоресцентный анализы.
- При выполнении молекулярно-биологических исследований определяется генетический материал непосредственно самого энтеровируса.
Пик заболеваемости из-за энтеровирусов начинается летом. Путь передачи инфекции – фекально-оральный. Размножаться вирус начинает в желудке и из его оболочек попадает в кровь. Происходит поражение внутренних органов. Энтеровирус может быть обнаружен в секретах человека, фекалиях, а в некоторых случаях в спинномозговой жидкости или крови.

Для того чтобы подтвердить такой диагноз, как энтеровирусная инфекция, необходимо выделить вирус в культуре самих клеток.
Несмотря на то, что в образцах из зева, отделяемого носоглотки или из кала вирус выделяется во многих случаях, это не является доказательством особой важности этого исследования.
Возможно наличие в организме сопутствующей инфекции, протекающей бессимптомно. В этом случае выделение вируса в организме может происходить неделями.
Анализ кала на энтеровирус довольно часто указывает на наличие заболевания.
При этом в исследуемом материале выявление причинного фактора возможно выполнить на довольно длительном временном отрезке развития патологии.
В то же время анализ из зева на энтеровирус более ценен в качестве подтверждения диагноза, поскольку вирус здесь содержится не так длительно в случае бессимптомного развития болезни.
В других взятых образцах на исследование (кровь, спинномозговая или другие жидкости и ткани) вирус выделяют значительно реже. Иногда инфекционный агент получается выделить лишь из крови. Это подтверждает важность взятия различных проб.
Для выявления инфекции чаще всего используется методика определения РНК энтеровируса в кале.
Такое исследование требуется проводить не позже чем через пять дней после проявления первых симптомов заболевания (понос, светлый кал, боли в области живота, повышение температуры, конъюнктивит, проблемы дыхания). Следует помнить, что в кале через неделю от начала болезни концентрация вируса существенно снижается.
Одним из первичных анализов, назначаемых врачом при подозрении на энтеровирус, является сдача крови. Общий анализ на начальной стадии заболевания показывает повышение уровня лейкоцитов и нейтрофилов. Лимфоциты при энтеровирусе, как и эозинофилы, повышаются по мере развития патологии.
Иммуноглобулины, являясь белковыми молекулами, выполняют особые функции. В некоторых случаях они находятся в свободном состоянии в крови, но иногда целенаправленно прикрепляются к поверхности определенных клеток. Это происходит при распознании чужеродных тел. Их прикрепление и служит сигналом для иммунной системы для нейтрализации «нарушителей».
Для выявления иммуноглобулинов, которые называют по-другому антителами к энтеровирусу, проводится специальное исследование ИФА – иммуноферментный анализ.
Он основывается на способности самого организма вырабатывать защитные тела, направленные против инфекции. Для его проведения требуются специальные реактивы.
Кроме того, что ИФА позволяет диагностировать в целом инфекцию, с его помощью определяется и конкретный серотип возбудителя. Сроки изготовления анализа – 3–4 рабочих дня.
Узнать об особенностях этой инфекции и ее лечении можно из этого ролика:
Для исследования на энтеровирус кал необходимо собирать в пластиковую или стеклянную посуду. Контейнеры обычно выдаются в регистратурах медицинских учреждений. Следует брать среднюю фекальную массу, объем которой должен быть равен половине или одной чайной ложке.
Нельзя собирать кал после проведения клизмы или введения ректальных свечек. Не следует принимать медикаменты перед забором фекалий.
Каловые массы не должны содержать мочу. В связи с этим от нее надо «избавиться» предварительно. Нельзя собирать материал из памперсов. Доставка фекалий должна быть в день их забора. РНК вируса в каловых массах может оставаться в течение месяца и даже более после начала инфицирования.

В результате диагностики специалисты могут выдать как положительный, так и отрицательный ответ. При втором результате и наличии симптоматики, указывающей на патологию, необходимо повторить исследование. Положительный результат подтверждает диагноз и позволяет врачу начать целенаправленную терапию.
Одним из самых достоверных методов диагностирования энтеровирусной инфекции является ПЦР (в расшифровке – полимеразная цепная реакция). Этот способ позволяет обнаружить ДНК вирусов в мазке из ротовой полости (зева) или крови пациента. Тест помогает определить вирусоносителя и диагностировать заболевание в острой форме.
Специальная подготовка к ПЦР не требуется, однако некоторых правил все же надо придерживаться:
- Исследование следует проводить на голодный желудок. Последний прием пищи должен быть не позднее чем за 8 часов до ПЦР.
- Не рекомендуется принимать какие-либо медикаменты до проведения анализа крови на энтеровирус.

- Необходимо отказаться от употребления спиртосодержащих напитков как минимум в течение суток до исследования. Не следует курить хотя бы час до забора материала.
- Требуется отказаться от тяжелых физических нагрузок и нервных переживаний перед диагностикой.
Не рекомендуется проводить ПЦР сразу после физиотерапии, а также инструментальных исследований. Если накануне пациенту проводилась биопсия, то необходимо сделать перерыв на два – три дня.
Для определения антител к аденовирусам проводят специальный метод диагностики – иммуноферментный анализ. Для проведения исследования необходима венозная кровь пациента. Анализ сдается натощак, при этом предыдущий прием пищи не должен быть раньше чем за 8 часов до процедуры.
Алкоголь исключается за сутки до проведения ИФА. Исследование не следует проводить после физиопроцедур или флюорографии. В противном случае результат может оказаться искаженным. Диагноз считается подтвержденным, если выявлены антитела класса IgG.
Именно эти иммуноглобулины усиленно появляются в организме больного в острой фазе патологии.
Используется в диагностике и дополнительная методика, получившая название парных сывороток. Этим способом выявляется острая фаза развития инфекции в первые 14 дней. При исследовании выясняется, как растет концентрация иммуноглобулинов от десятого до четырнадцатого дня. Значительное повышение показателя свидетельствует о свежей инфекции.
Выявляется IgG и в случае реактивации (восстановлении жизнеспособности) скрытой инфекции. При выздоровлении количество антител в организме снижается, но они могут остаться на всю жизнь.
Анализ на энтеровирусную инфекцию является одним из распространенных лабораторных методов в силу частого заражения этим возбудителем. Для уточнения диагноза используются различные способы диагностики.
Чтобы подтвердить диагноз энтеровирусной инфекции, применяют методы лабораторной диагностики: специфические вирусологические методики.
Инфекцию может вызвать содержащий рнк энтеровирус или семейство аденовирусов, которые поражают как слизистую оболочку кишечника, так и ткани верхних дыхательных путей, глаз.
По этой причине материалом для исследования является не только кал, но и смывы с носоглотки и конъюнктивы.
Если подозревается энтеровирусная инфекция, диагностика проводится в первые дни от начала заболевания, когда концентрация вирусов является наибольшей.
Чтобы дифференцировать инфекцию применяются такие серологические методы:
- определение иммуноглобулинов к вирусу;
- выделение аденовирусов в кале;
- ПЦР-диагностика;
- иммунофлуоресцентный метод.
Особенностью при инфицировании аденовирусной инфекцией является длительное выделение возбудителя и вирусоносительство после исчезновения симптомов болезни. По этой причине через 2-3 недели после заболевания обследование необходимо повторить, что важно для профилактики повторного заражения в коллективе. Инфицированию больше подвержены дети в возрасте до 14 лет.
Определение антител (иммуноглобулинов) к аденовирусам проводится методом иммуноферментного анализа (ИФА).
Такая диагностика основана на способности организма вырабатывать защитные белки (антитела, иммуноглобулины) в ответ на заражение.
С помощью специально подобранных реактивов можно определить наличие антител к определенному типу возбудителя. Кроме диагностики аденовирусной инфекции в целом, можно определить серотип возбудителя.
Для сдачи анализа в стерильную емкость набирается венозная кровь. Забор материала необходимо проводить натощак, а интервал после приема пищи должен быть не меньше 8 часов. За 24 часа до исследования нельзя принимать алкоголь. Для профилактики искажений результата не стоит проводить анализ после физиотерапевтических процедур, флюорографии и других рентгенологических исследований.
Позитивный результат подтверждается наличием иммуноглобулинов класса IgG. Эти антитела образуются в крови человека разу после заражения, а в периоде острой фазы болезни концентрация их резко повышается.
Метод парных сывороток – это диагностический способ определить острую фазу энтеровирусной инфекции в течение первых 2-х недель от заражения. Для этого исследуется динамика нарастания концентрации антител с интервалом от 10 дней до 2 недель. В случае значительного роста подтверждается наличие свежей инфекции. Чувствительность такого метода составляет 90%.
Кроме того, рост IgG отмечается при реактивации латентной инфекции. По мере выздоровления концентрация антител в крови падает, но они циркулируют еще продолжительно время, указывая на перенесенную инфекцию.
Стойкого иммунитета к энтеровирусной инфекции нет, а при повторном заражении отмечается повторный стремительный рост специфических IgG.
Энтеровирусы и аденовирусы вызывают кишечные формы заболевания или по мере развития инфекции она распространяется на слизистую оболочку кишечника, вызывая характерные симптомы.
Из-за недостаточного выполнения норм личной гигиены инфекцией чаще заражаются маленькие дети, у которых распространенным путем передачи является фекально-оральный.
К высокой температуре, явлениям катара верхних дыхательных путей и конъюнктивита присоединяется учащенное испражнение. Больного беспокоит диарея, водянистый светлый кал, боли в животе.
Такие симптомы являются показанием для лабораторной диагностики энтеровируса. Исследование необходимо проводить не позже 3 – 5 дня после появления симптомов. Через неделю болезни концентрация энтеровируса в кале уменьшается, что может снижать качество диагностики.
Тем не менее после выздоровления переболевший является источником инфекции, так как отмечается вирусоносительство, а возбудитель продолжает выделяться с калом.
Анализ также проводится для выделения конкретного возбудителя – для человека патогенными считаются несколько серотипов вируса.
Перед сдачей анализа необходимо помочиться, чтобы исключить попадание мочи в исследуемый материал. Для диагностики необходим свежий стул не более 15 г. Его набирают в специальный контейнер. Анализ должен пройти лабораторную диагностику не позже чем через 3 часа после забора материала.
Перед сбором кала нельзя применять любые препараты, влияющие на работу кишечника (слабительные или закрепляющие), а также делать клизмы. Прием дополнительных препаратов накануне забора материала, примеси мочи или других биологических жидкостей могут повлиять на конечный результат, сделав его недостоверным.
Результатом диагностики является положительный или отрицательный ответ. В первом случае врач может подтвердить диагноз и приступить к целенаправленному лечению болезни. В случае негативного результата, но при продолжающихся симптомах необходимо повторное проведение исследования.
Диагностика энтеровирусной инфекции современной методикой цепной полимеразной реакции является одним из наиболее достоверных и быстрых способов.
Этот тест основан на обнаружении вирусной ДНК в крови человека или мазке из зева. С его помощью возможна как диагностика острых форм болезни, так и определение вирусоносительства.
Анализ на энтеровирус методом ПЦР является “золотым стандартом” вирусологической диагностики. Этим способом проводится дифференциальная диагностика энтеровирусной инфекции.
Больной не нуждается в специальной подготовке, однако перед забором материала необходимо следовать некоторым правилам:
- исследование рекомендовано проводить натощак и с интервалом не менее 8 часов после еды;
- желательно не принимать какие-либо препараты за сутки до сдачи крови;
- отказ от приема алкоголя за день до исследования и курения не менее чем за час до забора крови;
- отказ от физических и психических перенапряжений накануне диагностики;
Нежелательно осуществлять забор крови после физиотерапевтического лечения или инструментальных исследований. В случае проведения биопсии следует сделать паузу на несколько дней.
Если доктор назначил проведение повторного лабораторного исследования, желательно делать это в одинаковых условиях: в той же лаборатории, в одно и то же время.
Метод иммунофлюоресценции основан на реакции со специальными реагентами, которые помечены красителем. Он применяется в рамках ранней диагностики энтеровирусной инфекции. Для исследования проводят соскоб со слизистой носа.
При определении энтеровирусов в организме человека во время микроскопии мазок подсвечивают ультрафиолетовыми лучами. Этот метод является способом экспресс-диагностики инфекции.
Специальные реактивы содержат антитела против энтеровирусов. При связывании антигенов и антител образовавшиеся комплексы становятся хорошо видимыми в ультрафиолетовом свете.
Такой тест имеет три разновидности:
Для проведения прямого способа диагностики к материалу анализа добавляют люминесцентный реактив. Образовавшиеся комплексы рассматривают через флуоресцентный микроскоп. При том анализе определяют наличие вирусных антигенов.
Тест при непрямой реакции определяет наличие антител в собранном материале. Реагентом выступает специальный антиген, который взаимодействует с антителами, выработанными в организме человека.
При конкурентном способе исследуют наличие вирусных антигенов. Отличие способа состоит в добавлении двух реагентов: антител и специальных меченых антигенов, которые конкурируют в реакции связывания.
Точное диагностирование энтеровирусной инфекции необходимо для дифференциального диагноза и правильного назначения терапии. Современные методы позволяют сделать это быстро и качественно.
Энтеровирусному инфицированию подвержены люди всех возрастов, особенно лица с ослабленным иммунитетом.
Детский иммунитет в частности, когда прекращается действие материнских антител, после шестимесячного возраста, становятся восприимчивым ко многим инфекциям, среди которых и вирус Коксаки.
Энтеровирусная инфекция очень быстро проявляет себя в организме, благодаря чему ее легко обнаружить и вовремя приступить к лечению. Помогает точно диагностировать наличие конкретного типа возбудителя анализ на вирус Коксаки.
Вирусы Коксаки разных типов принадлежат к группе энтеровирусов. Данный класс кишечных вирусов представляет собой РНК патогенного микроорганизма. Кишечные вирусы бывают двух типов А, В, эховирусы. Все типы энтеровирусной инфекции объединены похожими эпидемиологическими свойствами.
Проникновение в организм происходит орально-фекальным путем, при касании зараженных предметов, при рукопожатии и других формах контакта с носителем возбудителя. Но попадание вируса Коксаки возможно и аэрозольным путем, то есть через органы респираторной системы.
Самая большая опасность получить вирусную инфекцию при приеме пищи в антисанитарных условиях при большом скоплении людей (садики, школы, санатории и тому подобные общественные учреждения).
После того, как кишечный вирус оказывается в крови человека, он направляется в эндотелиальные и ретикулярные клетки селезенки, печени, кровеносной системы, сердечной мышцы, мозговые структуры, лимфатические узлы, кожные покровы.
Этапы развития после внедрения вирусов Коксаки в организм человека:
- Репликация — размножение и накапливание вирусных агентов в клетках органов и тканей.
- Вирусемия — после скапливания большого количества вирусных единиц в разных участках организма, некоторая их часть попадает в кровяное русло.
- Диссеминация — распространение с кровью энтеровирусной инфекции по всему организму.
- Активизация иммунных сил, за счет чего происходит процесс ликвидации Т-лимфоцитами энтеровирусной инфекции.
Первоначально вирусы Коксаки были выделены из исследуемых образцов детских фекалий. Симптомы заболевания у этих детей очень напоминали паралитическую форму полиомиелита. Современными научными сотрудниками в сфере вирусологии были получены типы энтеровируса.
Разные представители вирусной инфекции отличаются специфическими антигенными свойствами.
Опасность кишечных вирусов заключается в том, что они жизнеспособны во внешней среде очень длительное время — более 700 дней. Преимущественная их среда обитания канализационные стоки. Но также кишечные вирусы могут присутствовать в водопроводной воде.
Чтобы не допустить заражения большого количества людей вирусной инфекцией, водопроводную воду, как правило, подвергают тщательной дезинфекции при помощи хлора или хлорамина. Подобные реагенты уничтожают преобладающее большинство видов микроорганизмов мгновенно.
Энтеровирусную инфекцию можно уничтожить и при кипячении, только кипятить предметы обихода понадобится не менее 20–30 минут. А еще губительно на кишечные вирусы действует солнечный свет.
Это интересно: Операция лазером по лечению варикоза на ногах
Инкубационный период вирусной инфекции составляет от 2 до 12 дней. Проникновение вирусов Коксаки всегда сопровождается острой гипертермией, лихорадочным состоянием, головной болью, ломотой в мышцах — стандартными клиническими признаками ОРВИ. Проявляется ухудшение самочувствия, когда накопившаяся вирусная масса попадает в кровь (стадия Вирусемия).
Характерные симптомы для вирусов Коксаки:
- Возникновение на слизистых респираторных органов красных, болезненных язвочек и пузырьков.
- Появление по телу пузырей с жидкостью. Проявляются везикулы чаще на ладонях, стопах, предплечьях, ягодицах и иных участках.
- Расстройство со стороны кишечного тракта (диспепсический синдром), выраженное диареей и рвотой.
Симптоматический комплекс отличается в зависимости от типа вируса. Выделяют пять основных типов энтеровирусов:
- Эпидемическая миалгия имеет отличительную особенность — боль в костно-мышечной системе.
- Энтеровирусная лихорадка обнаруживает себя поднятием температуры до 39 градусов.
- Экзантема энтеровирусная характеризуется сыпью на кожных покровах.
- Герпангина или везикулярный фарингит отличается сыпью на миндалинах и слизистой полости рта.
- Серозный менингит — поражение энтеровирусной инфекцией центральной нервной системы и оболочек головного мозга.
- Септикоподобные состояния у грудничков.
- Острый паралич по принципу полиамиелита.
- Для подтверждения факта наличия либо отсутствия, а также установления точного типа энтеровирусной инфекции проводят лабораторные анализы на вирус Коксаки.
- Виды диагностики для определения энтеровирусной инфекции:
- Полимеразная цепная реакция (ПЦР) помогает установить тип энтеровируса в биологических средах организма пациента (кровь, моча, слюна и другие).
- Серологические исследования на антитела позволяют определить специфические иммуноглобулины к вирусу Коксаки.
- Общий анализ крови и мочи для получения полной клинической картины происходящих патологических процессов в организме.
- Пункция спинномозговой жидкости на энтеровирус при подозрении на серозный менингит.
- Дополнительные инструментальные методы диагностики при наличии выраженных патологий какого-либо органа.
ПЦР анализ на вирус Коксаки считается одним из самых информативных и достоверных методик с гарантией результата 99–100%. Достигается такой высокий показатель благодаря исследованию генного материала возбудителя энтеровирусной инфекции. При помощи специальных реактивов в образе изучаемого биологического материала выделяется РНК вируса. За счет такого детального анализа легко установить как сам возбудитель, так и его серотип.
Анализ крови на иммуноглобулины (антитела) к кишечным вирусам тоже имеет приличный показатель информативности и точности. Принцип его действия основан на реакции защитных сил антиген-антитело. В момент обнаружения иммунной системой энтеровирусной инфекции внутри организма, со стороны иммунитета происходит выработка антител к конкретному возбудителю.
Благодаря присутствию этих иммуноглобулинов в кровяном русле пациента, и удается распознать возбудителя.
Маркеров вирусной инфекции Коксаки несколько: антитела класса М, сигнализируют об остром периоде заболевания. А иммуноглобулины класса G, свидетельствуют о перенесенном инфекционном процессе.
Судить о наличии вирусной инфекции возможно только при условии выявления антител М (IgM), в том случае, когда показатели данного маркера существенно превышают нормальные значения.
Анализ крови на антитела к энтеровирусу позволят получить результаты с 90–95% достоверности.
Это интересно: Что такое ОАМ?
При наличии признаков ОРВИ у новорожденного нужно немедленно вызвать бригаду врачей. В таком возрасте размножение и распространение энтеровирусной инфекции происходит с молниеносной скоростью.
Медлить ни в коем случае нельзя, потому как энтеровирусная инфекция может вызвать необратимые процессы в ЦНС, головном мозге, сердечно-сосудистой системе. У детей дошкольного возраста клинические проявления более или менее контролируются и можно обойтись приглашением специалиста на дом.
Во всех случаях, как с новорожденным, так и человеком взрослого возраста, положительный результат лечения зависит от постановки точного диагноза, а именно определения конкретного серотипа возбудителя.
Общепринятые меры по лечению вирусной инфекции Коксаки:
- Необходимо соблюдать постельный режим.
- Обеспечить инфицированному обильное питье, предпочтительно горячее и витаминизированное (фруктово-ягодные морсы, чай с лимоном, молоко с медом, компот с смородиновым или черничным вареньем, настои целебных трав).
- Потребуется поддерживать подходящий микроклимат в помещении, где находится заболевший. Несмотря на возможное лихорадочное состояние при энтеровирусной инфекции, комнату нужно регулярно в течение дня проветривать.
- Консервативное лечение проводится по назначениям медицинского работника только после постановки диагноза. Лекарственная терапия включает в себя прием противовирусных, иммуностимулирующих, жаропонижающих препаратов. Облегчают процесс выздоровления энтеросорбенты, антигистаминные препараты, средства для обработки ротовой полости, поливитаминные комплексы.
Потребуется постоянный контроль состояния пациента, особенно это касается новорожденных и детей дошкольного возраста.
Отслеживание результатов терапии осуществляют при помощи ПЦР анализа крови, ОАК, ИФА и других, рекомендованных терапевтом исследований. Проводятся такие мероприятия с целю избежать осложнений инфекционного процесса.
Впоследствии потребуется восстановительная терапия для поддержания защитных сил организма. Потому что стойкий иммунитет на вирусы Коксаки не формируется.
Поделитесь с друзьями в соц.сетях
Диагностика ротавирусной инфекции: анализ кала и расшифровка. Что показывает анализ на энтеровирусную инфекцию
Что такое ротавирусная инфекция: описания и причины
Ротавирусная инфекция наиболее часто развивается у детей. Это объясняется тем, что у них очень плохо развита иммунная система . возникновение заболевания у детей и взрослых наблюдается при паразитировании в их организме ротавируса, который характеризуется устойчивостью к воздействиям окружающей среды.
Наиболее часто заболевание фиксируется у детей от 6 месяцев до 12 лет. В возрасте постарше иммунитет ребенка достаточно хорошо выработан, что позволяет ему защищать организм от воздействия ротавирусов.
Ротавирусная инфекция относится к категории заболеваний, которые возникают в результате грязных рук.
После однократного перенесения ребенком болезни производится выработка иммунитета. Поэтому ребенку будет намного легче перенести последующее заболевание.
Основные симптомы заболевания
Ротавирусная инфекция характеризуется наличием инкубационного периода, длительность которого составляет всего лишь два дня. После этого наступает острый период, который продолжается 4 дня. Далее наблюдается протекание реконвалисценции, длительность которой составляет 7 дней. В общем заболевание длиться от 12 дней до двух недель.
При развитии этого недуга наиболее часто наблюдается лихорадка. У больных ротавирусной инфекцией наблюдают неукротимую рвоту.
Во время протекания данного недуга некоторые пациенты жалуются на появление многослойного водянистого стула, для которого характерно наличие кислого запаха.
В некоторой группы пациентов возникают самостоятельные спастические болевые ощущения в области живота, которые появляются во время акта дефекации.
У больного даже на большом расстоянии можно услышать урчания в животе. Определенная группа пациентов говорит о том, что у них появляется ощущение вздутия. Человек в период протекания болезни вообще не имеет аппетита, становится вялым. Основным признаком данного заболевания является недомогание.
К симптомам болезни также относят:
- Болевые ощущения в области горла
- Ринит
- Бледные и сухие слизистые оболочки
- Конъюктивное воспаление
При осмотре больного врачи замечают наличие специфического на языке. В очень частых случаях при развитии ротавирусной инфекции наблюдается воспалительный процесс в области миндалин.
Если заболевание приобретает тяжелый характер, то у больного теряется вес, западают глаза, отсутствуют слезы и т.д. При осмотре больного наблюдается тахикардия, понижение артериального давления.
В этот период пациенты жалуются на появление сильной жажды и слабости. Симптоматика ротавирусной инфекции очень большая. Не заметить ее достаточно сложно.
При появлении первых симптомов болезни пациенту необходимо в обязательном порядке обратиться за помощью к врачу.
Анализ кала на ротавирусную инфекцию: подготовка и сбор материала
Самым необходимым лабораторным тестом при развитии этой болезни является анализ кала. Его назначение делают при поносе, повышении температуры тела, рвоте, тошноте.
У маленьких детей во время протекания заболевания может наблюдаться сильная рвота и понос, что очень часто приводит к обезвоживанию организма. Если у пациента возникают подозрение на появление ротавирусной инфекции, то ему необходимо обратиться в медицинское учреждение для проведения соответствующих анализов.
Самое большое количества вирусов в кале больного наблюдается через три или пять дней после заражения ротавирусом. Далее наблюдается снижение его концентрации и выведение из организма больного. Перед проведением анализа кала проводить специальную подготовку не нужно.
Для обеспечения максимально правильных результатов не стоит собирать образцы после приема слабительных, использования клизм и ректальных свечей больным.
Во время сбора материала использование туалетной бумаги категорически запрещается. Кал, который будет сдаваться на анализы, не должен контактировать с уриной человека или унитазом. В противном случае полученные в результате исследования анализы не будут иметь положительного результата. Для того чтобы провести анализ хватит всего лишь 1-2 грамма материала.
Больше информации о ротавирусной инфекции можно узнать из видео.
После сбора кала производится его транспортировка в место сдачи анализов. С этой целью наиболее часто используют специальный контейнер, который изготовлен из пластика.
Доставка материала в лабораторию должна производится в день его сбора. Если вы сможете отвезти материал только через несколько часов, тогда сохранить материал вы сможете в холодильнике.
На контейнере должна быть специальная наклейка с фамилией больного и временем сбора материала.
Сбор образцов кала при ротавирусной инфекции производится достаточно просто. Выполнить это сможет любой пациент. При сборе материала необходимо быть максимально аккуратным, что обеспечит высокую точность результатов анализов.
Расшифровка анализов кала на ротавирусную инфекцию
Во время расшифровки результатов анализа выявляют антиген ротавирусов VP6, которые относятся к группе А. Для проведения анализов может использоваться один из нескольких наборов, которые характеризуются высокой результативностью.
При интерпретации результатов анализов в обязательном порядке производится с учетом симптоматики заболевания и особенностей его протекания.
Во время обработки результатов возможно получение ложноположительного, положительного, ложноотрицательного и отрицательного результатов.
При получении ложноположительного или ложноотрицательного результата пациенту необходимо обязательно пройти повторное исследование.
При отсутствии ротавирусной РНК результат – отрицательный, а при наличии – положительный.
Ложноположительным является тот результат, который имеется в результате расшифровки анализов, а на самом деле в организме пациента он отсутствует. Ложноотрицательным результатом является то понятие, при котором в организме пациента вирус отсутствует, а на самом деле он имеется в организме.
Расшифровка результатов анализов на ротавирусную инфекцию производится только медицинскими работниками с соответствующей квалификацией.
Так называемый вирус Эпштейна-Барра это просто одна из разновидностей вируса обычного герпеса. Сначала происходит заражение, которое может наступить в результате попадание слюны заражённого на слизистые оболочки другого человека, в результате поцелуя, кашля или, если разные люди едят из общей посуды.
У людей с сильным иммунитетом этот вирус протекает в слабой форме в виде обыкновенной простуды или не появляется вообще в течение жизни (они являются носителями инфекции). Но у людей со слабым иммунитетом будет наблюдаться инфекционный мононуклеоз (это вид осложнения данного вируса в организме).
Классификация и морфология вирусов человека
Симптомы заболевания Эпштейна-Барра:
- Сонливость и вялость.
- Повышение температуры до 37,9.
- Болит горло, воспалены миндалины.
- Мелкая сыпь, которая наблюдается на всём теле.
- Увеличение лимфоузлов. В основном в области шеи.
- Признаки желтухи на коже.
Есть и вирус герпеса, проявляющийся как язвы на губах или на слизистых оболочках.
Различают два типа этого заболевания:
- Вирус простого герпеса-1 (образуется на губах больного в виде небольшой язвочки).
- Вирус простого герпеса-2 (образуется в основном в области гениталий).
Сахар в крови от 14 до 14,9 ммоль
Для выявления наличия данных заболеваний необходимо сдать анализ крови на вирусы, бактерии и инфекции у взрослых.
Пациентам интересны скорость проведения анализа, ожидание ответа, долгосрочность лабораторной расшифровки. Детские клиники с инфекционными отделениями часто не снабжены материалами для анализов. Но за день выявить проблему можно. Рекомендуют купить тест для распознавания возбудителей вирусов.
В зависимости от загруженности, медперсонал узнаёт причины, расшифровку анализов на возбудителей инфекции. Вирусологи используют таблицу с набором кодов и шифров. Назначается лечение.
Лечение энтеровирусной инфекции зависит от степени тяжести болезни. Больные с легким течением заболевания лечатся амбулаторно (дома).
- строгое соблюдение постельного режима (5-7 дней);
- высококалорийная диета с большим количеством витаминов;
- обильное питье.
Специфическая терапия, направленная непосредственно против вируса, включает применение лейкоцитарного интерферона, рекомбинантных интерферонов, интерфероногенов, иммуноглобулинов для внутривенного введения.
- назначение жаропонижающих препаратов при температуре выше 38, 5 градусов;
- при поражении верхних дыхательных путей: полоскания, аэрозоли, ингаляции;
- при неукротимой рвоте – назначение противорвотных препаратов. Рвота и диарея могут стать причиной обезвоживания организма, что является показанием для инфузионной терапии для восполнения дефицита солей и воды.
Антибиотики при энтеровирусных инфекциях не применяются.Назначение их врачом – только при присоединении бактериальной инфекции.
Чаще всего применяются b – лактамные антибиотики (пенициллины, цефалоспорины), тетрациклины, гликопептидные антибиотики, в тяжелых случаях – аминогликозиды, фторхинолоны, карбапенемы, макролиды.
В любом случае схема назначаемого лечения зависит от тяжести заболевания, вида высеваемого возбудителя, чувствительности его к антибиотикам.
- Общий анализ крови (покажет повышенное количество лейкоцитов, сдвиг лейкоцитарной формулы влево, возможно повышенное содержание нейтрофилов и эозинофилов, повышенное СОЭ).
- Вирусологический метод (включает исследование смывов из носа и ротоглотки – имеет значение в первые дни заболевания, испражнений – эффективно в течение 1 недели болезни; при наличии признаков поражения нервной системы – исследование ЦСЖ).
- ИФА – иммуноферментный анализ – выявляет антигены вируса, эффективен в первые дни болезни.
- Серологический метод – РН, РСК с парными сыворотками с интервалом в 7–10 дней.
Лечение энтеровирусной инфекции проводится до нормализации клинической картины, а также лабораторных анализов (общего анализы крови, ЦСЖ).
Показаниями для госпитализации являются среднетяжелые и тяжелые формы заболевания, поражения нервной системы и глаз, сердца и печени, ранний детский возраст. После выздоровления необходима консультация таких специалистов, как педиатра, невропатолога, кардиолога, окулиста.
Специфической профилактики энтеровирусной инфекции не существует.В очаге инфекции можно закапывать в носовые ходу контактным детям лейкоцитарный интерферон (по 5 капель 3 раза в день).
- соблюдение правил личной гигиены, тщательное мытье рук с мылом;
- употребление только фильтрованной воды; водопроводная вода, вода из открытых водоемов и колодцев, других источников водоснабжения не годится для питья;
- купание только в разрешенных местах;
- соблюдение правил гигиены при приготовлении еды: раздельное использование разделочного кухонного инвентаря (ножей, досок) для готовых к употребления и сырых продуктов;
- тщательное мытье фруктов, ягод, овощей сначала проточной водой, затем ополаскивание простой кипяченой водой;
- соблюдение режима мытья посуды (использование моющих средств и ошпаривания);
- хранение различных продуктов в индивидуальной упаковке;
- соблюдение температурного режима хранения скоропортящихся продуктов, недопустимо использование в пищу продуктов с истекшим сроком годности;
- защита продуктов от насекомых, мух, грызунов и домашних животных.
Кроме того, необходимо обеспечить население свежими продуктами и чистой питьевой водой.
Назад к статьям Следующая статья
14.05.2019 – Кто полечит нервы?
Метод определения ПЦР в реальном времени (RT-PCR).
Тест используют в целях лабораторного подтверждения энтеровирусной инфекции (выявляется общая для различных видов и серотипов энтеровирусов нуклеотидная последовательность).
Энтеровирусы – род РНК-содержащих вирусов, который относится к семейству пикорнавирусов (Picornaviridae). Энтеровирусной инфекции подвержены лица всех возрастов, но наиболее восприимчивы к ней дети.
Эта инфекция часто может оставаться нераспознанной, поскольку в большинстве случаев протекает бессимптомно (у 85% инфицированных лиц) либо в легкой или среднетяжелой форме, напоминающей обычную простуду (в 12-14% случаев). Тяжелое течение заболевания (спектр клинических форм см. ниже) отмечают у 1-3% инфицированных.
Потребность в лабораторном подтверждении энтеровирусной инфекции для отличия от других видов патологии возникает при тяжелых формах заболевания (в том числе менингитах, энцефалитах) или при эпидемических вспышках инфекции.
Среди энтеровирусов выделяют различные виды и серотипы. Заболеваемость, связанная с полиомиелитными энтеровирусами (полиовирусами), во многих странах, включая Россию, практически ликвидирована благодаря эффективной вакцинации. Среди неполиомиелитных энтеровирусов потенциальную опасность для человека представляют 70 серотипов.
| Вид | Число серотипов | Серотипы |
| A | 16 | Коксаки A2–8, 10, 12, 14, 16 Энтеровирусы 71, 76, 89–91 |
| B | 41 | Коксаки A9, Коксаки B1–6 ЕСНО 1–7, 9, 11–21, 24–27, 29–33 Энтеровирусы 69, 73–75, 77, 78 |
| C | 11 | Коксаки A1, 11, 13, 15, 17–22, 24 |
| D | 2 | Энтеровирусы 68 и 70 |
Пик заболеваемости, связанной с энтеровирусами, приходится на лето и осень. Основной механизм передачи – фекально-оральный (включает пищевой, водный и бытовой (через предметы обихода) пути), возможен воздушно-капельный путь передачи инфекции.
Относительная роль каждого из путей передачи может варьировать в зависимости от разновидности энтеровирусов, сроков после начала болезни, жизненных условий.
Возможна вертикальная (трансплацентарная) передача инфекции от матери к плоду во время беременности.
Размножение вирусов начинается в эпителии желудочно-кишечного тракта. Из желудочно-кишечного тракта вирусные частицы попадают в кровоток и поражают внутренние органы, где проходит вторая волна размножения вируса. Энтеровирусы можно обнаружить в секретах дыхательных путей и фекалиях инфицированных лиц, иногда – в крови и спинномозговой жидкости.
Особенностью энтеровирусной инфекции является то, что различные клинические формы заболевания могут быть обусловлены представителями одного серотипа, а сходные клинические проявления могут вызывать разные серотипы вирусов.
Лишь для некоторых серотипов энтеровирусов характерен определенный комплекс симптомов, который не наблюдается при инфицировании другими разновидностями.
Многие из возможных клинических проявлений не являются специфичными для энтеровирусной инфекции и встречаются при других инфекционных заболеваниях.
Заболевания, вызываемые энтеровирусами, можно разделить на две группы:
- Менее опасные формы заболевания: трехдневная лихорадка с сыпью или без, герпангина, плевродиния, везикулярный фарингит, конъюнктивит, увеит, гастроэнтерит.
- Потенциально тяжелые формы заболевания: менингит, энцефалит, острый паралич, септикоподобные состояния у новорожденных, миокардит, перикардит, гепатит, хронические инфекции у лиц с иммунодефицитами.
Основные методы лабораторной диагностики энтеровирусной инфекции – выделение энтеровирусов в культуре клеток и обнаружение РНК энтеровирусов методом ПЦР. По сравнению с методом выделения и идентификации вируса с применением культуры клеток, ПЦР-исследование обладает большей чувствительностью и требует меньших временных затрат.
Присутствие энтеровирусов в фекалиях не является специфичным только для периода острых клинических проявлений, вирусная РНК в пробах кала может обнаруживаться до одного месяца и более от начала инфицирования.
Следует учитывать, что, в соответствии с указаниями Роспотребнадзора, обнаружение РНК энтеровирусов в образцах фекалий (в отсутствие эпидемической вспышки) не может служить основанием для лабораторного подтверждения этиологии серозных менингитов, заболеваний верхних дыхательных путей, диарейных инфекций и лихорадочных заболеваний неясной этиологии вследствие высокой частоты носительства энтеровирусов в популяции.
- Ботвиньева В.В., Намазова-Баранова Л.С., Гордеева О.Б., Ботвиньев О.К., Коноплева Т.Н. Современные возможности диагностики, профилактики и лечения энтеровирусной инфекции Коксаки у детей. Педиатрическая фармакология. — М. 2012;9(3):40-45.
- Инфекционные болезни у детей. Под ред. Д. Марри. — М.: Изд. «Практика». 2006:928.
- Эпидемиологический надзор и профилактика энтеровирусных (неполио) инфекций: Методические указания. МУ 3.1.1.2363-08. Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека. — М. 2008.
- Kupila L., Vuorinen T., Vainionpõā R., Marttila R.J., Kotilainen P. Diagnosis of Enteroviral Meningitis by Use of Polymerase Chain Reaction of Cerebrospinal Fluid, Stool, and Serum Specimens. Clinical Infectious Diseases. 2005;40(7):982-987.
- Материалы фирмы-производителя реагентов.
Среди энтеровирусов (семейство Picornaviridae) на сегодняшний день насчитывается более 100 серотипов. Энтеровирусная инфекция широко распространена во всех регионах мира.
У человека энтеровирусная инфекция может протекать бессимптомно или сопровождаться широким спектром клинических проявлений: от легкого недомогания или диарейного синдрома до развития тяжелых заболеваний, таких как серозный менингит, паралич, миокардит, энтеровирусный сепсис новорожденных.
Более 90% случаев заболевания серозным менингитом имеют энтеровирусную этиологию. Энтеровирусы одного серотипа могут быть связаны с различными клиническими проявлениями, но в то же время энтеровирусы разных серотипов могут вызывать схожую симптоматику заболевания. Наиболее подвержены заболеванию дети младшего возраста.
Сезонный подъем заболеваемости в РФ – летне-осенний период. Циркуляция энтеровирусов может сопровождаться развитием вспышек заболевания. Диагностика энтеровирусной инфекции требует комплексной оценки клинической симптоматики заболевания, результатов лабораторных исследований и эпидемиологических данных.
К энтеровирусам относится вирус полиомиелита (полиовирус), имеющий особое эпидемиологическое значение в связи с проводимой ВОЗ Программой глобальной ликвидации полиомиелита. Острый полиомиелит характеризуется разнообразием клинических форм – от абортивных до паралитических.
Паралитические формы с развитием вялых и периферических парезов и/или параличей возникают при поражении вирусом серого вещества, расположенного в передних рогах спинного мозга и двигательных ядрах черепно-мозговых нервов. Благодаря интенсивной иммунизации против полиомиелита, циркуляция вирусов дикого типа прекращена в большинстве стран. В 2002 г.
Европейский регион, включая РФ, сертифицирован ВОЗ как свободный от вирусов полиомиелита дикого типа. Однако в рамках Программы во всех странах осуществляется эпидемиологический надзор за паралитическим полиомиелитом, а также за клинически схожим синдромом острого вялого паралича (надзор за ПОЛИО/ОВП).
В случае выявления больного с подозрением на ПОЛИО/ОВП медицинские работники организаций и частнопрактикующие медицинские работники обязаны руководствоваться действующей нормативно-методической документацией СП 3.1.2951-11.
- Наличие одного или нескольких клинических синдромов: очаговая неврологическая симптоматика, менингеальные симптомы, сепсис новорожденных небактериальной природы, ящуроподобный синдром (экзантема полости рта и конечностей), герпангина, афтозный стоматит, миокардит, геморрагический конъюнктивит, увеит, миалгия,
- возникновение групповой заболеваемости в детском организованном коллективе при наличии таких синдромов, как респираторный, гастроэнтерит, экзантема и другие.
- Стерильные типы материала: СМЖ (при наличии клинических показаний для проведения люмбальной пункции), отделяемое конъюнктивы, мазок отделяемого везикул, биоптаты органов;
- нестерильные типы материала: мазок (смыв) из ротоглотки/носоглотки, мазок отделяемого язв при герпангине, образцы фекалий.
Этиологическая лабораторная диагностика включает выделение энтеровируса в культуре клеток с последующей идентификацией, выявление РНК вируса.
Сравнительная характеристика методов лабораторной диагностики. Выделение изолята вируса из биологического материала позволяет с наибольшей информативностью изучать его свойства.
Для идентификации (определения серотипа) выделенного энтеровируса с целью изучения эпидемиологических аспектов инфекции используют иммунологический метод нейтрализации с помощью типоспецифических диагностических сывороток.
Культуральные исследования, характеризующиеся высокой трудоемкостью, в настоящее время применяются преимущественно в научно-исследовательских целях, их применение затруднено ограниченным набором типоспецифических диагностических сывороток.
Обнаружение РНК вируса методом ПЦР является более быстрым и доступным для практики подходом. Применение ПЦР также позволяет обнаружить РНК энтеровирусов, не размножающихся в культуре клеток.
Косвенные способы диагностики – оценка нарастания титров АТ в динамике заболевания не нашли широкого применения в диагностике энтеровирусной инфекции.
Показания к применению различных лабораторных исследований. Выявление РНК вируса методом ПЦР предпочтительно при обследовании пациентов для лабораторной диагностики энтеровирусных заболеваний.
Выделение вируса в культуре клеток показано при реализации программ эпидемиологического мониторинга циркулирующих изолятов энтеровирусов.
В последние годы получает все более широкое распространение методов генетического типирования энтеровирусов.
Такие исследования проводятся в ограниченном числе референтных лабораторий и применяются в основном для решения задач эпидемиологического мониторинга.
Особенности интерпретации результатов лабораторных исследований. Обнаружение энтеровирусов или их РНК в стерильных типах биологического материала (СМЖ, отделяемое везикул) имеет высокую диагностическую значимость.
Выявление энтеровирусов или их РНК в нестерильных типах биологического материала (фекалии, респираторные мазки) часто не имеет этиологической связи с диагностируемым заболеванием, в связи с высоким уровнем их бессимптомного носительства в популяции.
Недопустимо подтверждение или исключение диагноза энтеровирусной инфекции, сопровождающейся любой неврологической симптоматикой, на основании результатов исследования нестерильных типов клинического материала.
Для установления энтеровирусной инфекции с менингеальной симптоматикой должны учитываться только результаты исследования СМЖ. К сожалению, в действующей нормативно- методической документации СП 3.1.2950-11 данный основополагающий принцип интерпретации отражения не нашел.
Рекомендации по интерпретации результатов лабораторных исследований изложенные в МУ 3.1.1.2363-08 по этой причине являются более приемлемыми для клинической практики.
При наличии специфической для некоторых форм энтеровирусной инфекции симптоматики (ящуроподобное заболевание, острый геморрагический конъюктивит, увеит и др.) интерпретация результатов исследования нестерильных типов клинического материала должна проводиться с учетом эпидемиологических и клинических данных.
Выявление энтеровирусов или их РНК в образцах фекалий и материале из рото/ носоглотки у пациентов со спорадической заболеваемостью не может служить основанием для подтверждения этиологии не только серозных менингитов, но и заболеваний верхних дыхательных путей, диарейных инфекций и лихорадочных заболеваний неясной этиологии, вследствие высокой частоты транзиторного носительства энтеровирусов в популяции.
Выявление энтеровирусов или их РНК в нестерильных типах клинического материала может служить подтверждением энтеровирусной инфекции при проведении исследований в ходе вспышки и при наличии у пациента характерной для нее клинической картины заболевания, а также в отсутствие вспышки, но при соответствии идентифицированного вируса специфичной клинической картине.
источник