Многие женщины во время беременности, при регулярном визите к гинекологу, встречаются с таинственным термином TORCH. Анализ крови на ТОРЧ инфекции — это фраза, которую часто используют врачи. Эта аббревиатура образована из первых букв названий возбудителей инфекционных заболеваний.
Инфекция ТОРЧ вызывает следующие болезни:
- токсоплазмоз (T. Гонди);
- коревой (вирус краснухи);
- цитомегаловирус;
- герпетические инфекции (исследование крови на герпес);
- идругиеинфекции, такиекаксифилис, листериоз, гепатит С или ВИЧ.
Группа этих заболеваний может стать серьезной проблемой, если они появляются во время беременности, поэтому так важно регулярно проходить медицинский осмотр и сдавать анализы для их обнаружения, что позволяет пройти лечение на ранней стадии заболевания.
Частота специфических заболеваний различна, но чаще они выявляются при рекомендованных исследованиях в ходе беременности.
Эти данные указывают на то, что например, герпес встречаются у новорожденных 0,02-0,013%, цитомегаловирусная инфекция появляется в 1-4% беременных женщин и менее 50% женщин подвержены риску заражения токсоплазмозом.
Введение обязательной вакцинации в мировой практике значительно снизило заболеваемость корью и возможные ее осложнения. В последние несколько лет были зарегистрированы врожденные формы этого заболевания, хотя результаты анализа крови сообщают, что более 10% женщин в репродуктивном возрасте не имеет защитных антител.
Заболеваемость сифилисом, листериозом или корью колеблется от менее одного до нескольких случаев на 100 000 взрослых.
Некоторые из этих болезней представляют собой характерную клиническую картину, которая, вместе с эпидемиологической историей, позволяет поставить правильный диагноз.
В большинстве случаев должны быть проведены лабораторные испытания и сделана правильная и полная расшифровка анализа крови на ТОРЧ инфекции. Важную роль играют серологическое исследование на ТОРЧ, включая идентификацию соответствующих классов антител и молекулярные тесты, позволяющие обнаружить наличие генетического материала возбудителя (возбудителя заболевания) и, таким образом, бесспорно подтвердить или исключить инфекцию.
Тестирование крови на патогены TORCH должно быть сделано в первом триместре беременности. Наиболее удобно выполнить тест на стадии подготовки к беременности, это позволит наилучшим образом отслеживать возможные инфекции. Рекомендации Министерства здравоохранения, в частности, относятся к варианту тестирования на 10-й недели беременности для выявления сифилиса, токсоплазмоза, краснухи, вируса гепатита С (ВГС) и исследование крови на ВИЧ-инфекции.
Дальнейшие рекомендации относятся к беременным женщинам, у которых результаты исследований на токсоплазмоз, выполненные в первом триместре беременности, не выявили наличие заболевания (они были отрицательными). Анализ крови на ТОРЧ инфекции при беременности также должен проводиться между 21 и 26 неделями беременности. Повторная диагностика рекомендуется от 33 до 37 недель беременности на наличие заболеваний гепатита В (HBV) и С (ВГС), ВИЧ и сифилиса. Чрезвычайно важным является диагностика цитомегаловирусной инфекции с первого триместра беременности.
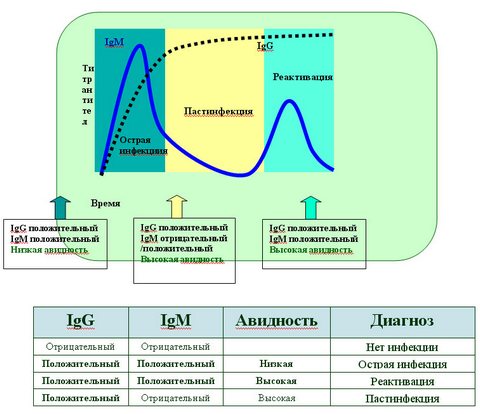
Полученные результаты, указывающие на возможную инфекцию требует дополнительного изучения и определения места, в котором произошла инфекция. Исследования включают в себя показатель авидности IgG (авидность — способность быстро реагировать на атакующей патоген), который говорит нам о степени поражения инфекцией (авидность увеличивается со временем).
Более подробная информация также можно получить определив уровень антител в крови, но часто наиболее важными являются молекулярные тесты из образца амниотической жидкости, крови или мочи, генетического материала возбудителя. Например, двухтрековая идентификация патогена цитомегаловируса. Мы ищем появления клинических симптомов инфекции или двусмысленность скрининга серологических тестов. Диагноз возможен после определения IgG и IgM и выделения вируса в моче, слюне и амниотической жидкости, полученной во время амниоцентеза.
В случае краснухи, защитные антитела получают после вакцинации или после болезни. Если их уровень низок, организм пациента не защищен от заболевания. Поэтому важным показателем является уровень защитных антител, который будет определять потенциальный риск заболевания.
Многие мамы задаются вопросом: как берут кровь у грудничка на торч инфекции. Это практически безболезненная манипуляция, на пяточке ребенка делают маленький прокол и берут кровь для анализа. Так, что нет поводов для беспокойства.
Возможные осложнения включают врожденный токсоплазмоз. Дефекты нервной системы, потеря слуха, нарушение зрения. При тяжелых формах инфекции могут иметь место выкидыши, мертворождения или осложнения в органах. Раннее обнаружение токсоплазмозом во время беременности может значительно сократить лечение и риск осложнений, которые наблюдаются у детей, рожденных от матерей, прошедших лечение.
Краснуха может бессимптомно протекать у беременных женщин, в то время, как плод может быть подвержен высокому риску серьезных осложнений — от абортов до многочисленных врожденных дефектов. Риск осложнений под влиянием времени инфицирования обратно пропорционален продолжительности беременности. В первом триместре беременности наибольшая степень риска, а наименьшая в третьем.
Среди наиболее распространенных осложнений кори являются:
Риск инфицирования плода при заражении цитомегаловирусом существует в каждом триместре беременности, хотя большая часть ущерба он наносит на ранней стадии беременности.
К сожалению, присутствие материнских антител против этого вируса не обеспечивает защиту от инфекции. Некоторые из симптомов врожденного цитомегаловируса могут быть видны на УЗИ — ультразвуковом исследовании (ретинит, глухота, нарушение психомоторного развития ребенка).
Инфекция после родов у новорожденного также связано с риском осложнений со смертельным исходом в 10% случаев. Изолированные два типа вируса простого герпеса HSV-1 и HSV-2.
Практически все из них нападают на отдельные части тела, HSV-1 поражает преимущественно кожу и слизистую оболочку полости рта, в то время как HSV-2 поражает кожу и слизистую оболочку половых органов мужчин и женщин. Во время первичной ТОРЧ инфекции вирус может атаковать плод. Внутриутробное инфицирование в 25% приводит к выкидышу или преждевременным родам. В других случаях, могут быть отклонения в развитии у детей.

При генитальном герпесе, повышается риск инфицирования новорожденного во время родов. В этом случае, самый безопасный способ прерывания беременности — кесарево сечение. Во время ухода за ребенком и кормления грудью очень важно соблюдать правила гигиены как при активной форме орального герпеса, так и при герпесе половых органов. Вирус может легко инфицировать ребенка. Поэтому анализ крови на ТОРЧ инфекции у ребенка делают в первые дни жизни.
Грипп распространенное заболевание, в том числе и у беременных женщин. Хотя в настоящее время и установлено, что грипп не увеличивает риск выкидыша, врожденных дефектов или внутриутробной смерти, все же существует риск преждевременных родов во время заболевания верхних дыхательных путей. Поэтому рекомендуются прививки также во время беременности и кормления грудью.
Прививки против кори во время беременности связаны с высокой частотой выкидышей, преждевременными родами и серьезными осложнениями для женщин, таких как: тяжелая пневмония, поражение сердечной мышцы, мозга и печени.
Врожденное заболевание может привести к смерти новорожденного до 60% случаев. Благодаря вакцинации в детском возрасте от краснухи и кори, у беременных женщин увеличивается устойчивость к данным заболеваниям.
Энтеровирусы являются более широкой группой и включают вирусы: Coxackie или вирус полиомиелита, вызывающих гепатит А. Заболевания, вызванные этими вирусами являются типичными «болезнь грязных рук». К сожалению, в то время как последствия для пациента невелики, для будущего ребенка могут быть очень серьезными, в том числе и внутриутробная смерть плода. Поэтому очень важно соблюдать основные правила гигиены.
Как вы можете ясно видеть, эти болезни часто могут представлять серьезную опасность для матери и ее ребенка. Чтобы свести к минимуму риск осложнений необходимо своевременно реагировать путем проведения диагностических тестов и анализа крови на ТОРЧ инфекции.
источник
Во время вынашивания плода будущей матери необходимо беречь свой организм от инфекционных болезней. Среди них есть такие патологии, которые передаются внутриутробным путем от женщины к эмбриону. Эти заболевания крайне отрицательно сказываются на развитии зародыша, вызывают аномалии и уродства у будущего ребенка. Их называют ТОРЧ-инфекциями. В тяжелых случаях такие болезни могут привести даже к гибели плода.
Слово TORCH (ТОРЧ) представляет собой аббревиатуру английских слов, которые обозначают различные заболевания:
- T (toxoplasmosis) — токсоплазмоз;
- O (other) — другие инфекции;
- R (rubeola) — краснуха;
- C (cytomegalia) — цитомегалия;
- H (herpes) — герпес.
Кроме этого, слово torch в переводе с английского означает «факел», что подчеркивает опасность этих заболеваний.
В группу «другие инфекции» (other) входят такие болезни, как хламидиоз, сифилис, гонорея, листериоз, гепатит, грипп, ветряная оспа, папилломатоз, а также патологии, вызванные энтеровирусами.
ТОРЧ-инфекции у беременных могут протекать в легкой форме или бессимптомно. Однако в любом случае они очень легко передаются плоду. Это связано со следующими факторами:
- Многие бактерии и вирусы имеют специфическую направленность против эмбриональных тканей.
- В организме человеческого зародыша метаболизм ускорен, поэтому его клетки становятся благоприятной средой для развития микроорганизмов.
ТОРЧ-инфекции могут иметь различный механизм развития. Это зависит от тяжести симптомов патологии у будущей матери, формы заболевания, а также от срока беременности.
Если заражение плода произошло с 1 по 8 неделю беременности, то возможна гибель эмбриона, выкидыш, формирование различных аномалий развития или фетоплацентарной недостаточности.
Инфицирование во время 9-28 недели внутриутробного развития приводит к нарушению формирования органов. Может возникнуть гидронефроз (расширение и атрофия почек) или гидроцефалия (водянка головного мозга).
На более поздних стадиях развития у плода начинает работать иммунная защита против болезнетворных микроорганизмов. Однако и в этот период заражение эмбриона может привести к негативным последствиям. Ребенок может родиться недоношенным, с малым весом и признаками инфекции.
Плацента защищает будущего малыша от негативных воздействий. Однако бактерии и вирусы способны проникать через этот барьер. Чаще всего ТОРЧ-инфекции передаются трансплацентарным путем. Этот способ распространения характерен для всех вирусов, а также для листерий, бледной трепонемы (возбудителя сифилиса). токсоплазм.
Возбудитель гонореи (гонококк) обычно распространяется восходящим путем. Сначала этот микроорганизм заражает околоплодные воды, а затем от них инфицируется эмбрион.
Заражение ребенка может произойти при рождении. Такой путь передачи характерен для хламидий, уреаплазмы, вируса герпеса и папилломы человека (ВПЧ). В очень редких случаях возможен гематогенный путь передачи, когда инфекция попадает в эмбрион с кровотоком из очага в организме женщины.
Симптомы ТОРЧ-инфекций можно подразделить на общие и специфические. Общие признаки этих патологий характерны для всех заболеваний, передающихся внутриутробным путем. Можно выделить следующие проявления, характерные для всех инфекций:
- Заражение на ранних стадиях беременности приводит к смерти плода и выкидышу.
- Также инфицирование на малых сроках беременности может вызвать пороки сердца, микро- или гидроцефалию, отклонения в строении рук и ног.
- Заражение во 2 и 3 триместре приводит к пневмонии, поражению органа зрения, увеличению печени и селезенки, задержке развития.
Важно помнить, что последствия внутриутробного заражения не всегда заметны при рождении ребенка. Они могут проявиться через несколько месяцев или даже лет после появления ребенка на свет.
Далее будут рассмотрены специфические проявления заболеваний.
Токсоплазмоз — это паразитарная патология, которую вызывают простейшие микроорганизмы. Женщина может заразиться этим заболеванием от животных (чаще всего от кошек) или при употреблении непрожаренного мяса. У беременной повышается температура, появляется слабость, ломота в суставах, общее недомогание, увеличение лимфоузлов.
Если мать больна, то плод заражается примерно в трети случаев. Токсоплазма является внутриклеточным паразитом и легко проникает через плаценту. У будущего ребенка возникают поражения мозга, глаз, сердца и печени. Если инфицирование произошло на ранних сроках беременности, то плод чаще всего гибнет и происходит выкидыш.
При заражении эмбриона на поздних сроках поражение не так сильно выражено. Однако заболевание может сказаться на здоровье ребенка через несколько лет после рождения. Это выражается в эндокринных нарушениях, ухудшении слуха и зрения у малыша.
Если же женщина переболела токсоплазмозом более чем за 6 месяцев до беременности, то это никак не скажется на организме будущего ребенка.
Эта ТОРЧ-инфекция наиболее опасна для беременной женщины. Если будущая мать в прошлом переболела краснухой, то контакт с больными людьми для нее не опасен. Это заболевание оставляет стойкий иммунитет. Если же женщина до беременности не перенесла это заболевание, то ей нужно избегать контактов с носителями ТОРЧ-инфекции такого вида. Эта патология очень легко передается воздушно-капельным путем.
Инфицирование плода этим вирусом в первом триместре приводит в 50 % случаев к синдрому врожденной краснухи. Возбудитель проникает через плаценту. В результате ребенок рождается с катарактой, глаукомой, пороками сердца и центральной нервной системы, аномалиями развития мочеполовых органов и ЖКТ. Заражение эмбриона на 13-16 неделе приводит к врожденной глухоте. На более поздних сроках плод заражается очень редко.
Чтобы избежать опасных последствий, лучше предотвратить такую ТОРЧ-инфекцию заранее. Для этого нужно сделать прививку от краснухи еще до зачатия малыша.
Для плода опасен герпес на губах (вирус первого типа) и на гениталиях (второй тип). Если будущая мать в прошлом перенесла это заболевание, то плод отчасти защищен антителами. Однако следует помнить, что эта патология вызывается вирусом, который навсегда остается в клетках. При неблагоприятных условиях микроорганизм может вновь активироваться. Поэтому во время беременности необходима профилактика острой формы заболевания.
Если будущая мать впервые заражается герпесом на ранних сроках беременности, то это может привести к гибели плода и выкидышу. Также могут отмечаться пороки развития различных органов: сердца, ЖКТ. Нередко формируется водянка головного мозга.
Если заболевание у матери возникает во втором и третьем триместре, то это чревато тем, что ребенок может родиться глухим или слепым. Малыш может страдать эпилепсией или ДЦП.
При инфицировании во время родов у ребенка может отмечаться врожденный герпес. При этом состоянии у младенца наблюдается желтуха, увеличение печени и поражение центральной нервной системы. Примерно в половине случаев такие дети погибают. Поэтому, если женщина заразилась герпетической инфекцией в последние недели беременности, ей показано кесарево сечение.
Если женщина заразилась цитомегаловирусом во время беременности, то это может иметь крайне опасные последствия для плода. Возбудитель заболевания легко проникает через плаценту. У зараженного эмбриона могут сформироваться тяжелые поражения центральной нервной системы и печени. Часто такие дети страдают глухотой и задержкой психомоторного развития. Они появляются на свет с врожденной цитомегалией. Смертность при такой форме болезни может достигать 30 %.
Нередко последствия внутриутробного заражения сказываются на ребенке только в возрасте 3-4 года. Малыш начинает отставать в развитии, у него резко ухудшается слух и зрение.
Однако если женщина заразилась цитомегалией до беременности, то заболевание обычно не отражается на здоровье будущего ребенка.
Кроме вышеперечисленных заболеваний, есть и другие инфекционные патологии, которые относятся к группе ТОРЧ. Опасными для плода могут быть следующие болезни будущей матери:
- Корь, грипп, ветрянка. Эти заболевания не вызывают серьезных аномалий развития. Однако в первом триместре беременности такие инфекции существенно повышают риск выкидыша.
- Вирус Коксаки (энтеровирус). Внутриутробное заражение обычно происходит во второй половине беременности. Врожденная инфекция приводит к судорогам, рвоте, высокой температуре, поражению горла и высыпаниям на коже у младенца.
- Хламидиоз. Этими бактериями малыш обычно инфицируется при рождении. Признаки заболевания развиваются поздно. Примерно через месяц после рождения могут проявиться симптомы тяжелого конъюнктивита, а спустя 2 — 3 месяца возникает пневмония.
- Врожденный уреаплазмоз. Это заболевание у младенцев отмечается довольно редко. При врожденной форме патологии у детей наблюдается пневмония, бронхит и сниженная масса тела.
- Вирус папилломы человека. Этим заболеванием малыш инфицируется в процессе родов. На теле ребенка заметны папилломы, обычно они локализуются в кожных складках, а также на лице и шее.
- Гепатит. Обычно заражение происходит во время родов, реже — внутриутробным путем. Больной новорожденный плохо ест, выглядит вялым и слабым. Затем у младенца резко повышается температура, появляется желтушность кожи и диарея.
- Гонорея. Чаще всего возбудитель заболевания поражает глаза у новорожденных детей. Возникает гонококковый конъюнктивит, который сопровождается покраснением век, гнойными выделениями из глаз, ухудшением общего состояния. У новорожденных девочек гонококк может поражать половые органы. Это проявляется в отечности половых губ, воспалении мочеиспускательного канала и влагалища, гнойных выделениях. Из-за боли малыш становится беспокойным, плачет и кричит во время мочеиспускания.
- Сифилис. При внутриутробном заражении признаки заболевания проявляются в течение первого месяца жизни ребенка. Сначала появляются симптомы, напоминающие простуду или грипп. Затем возникает сыпь, увеличиваются лимфоузлы, печень и селезенка. Младенец страдает от сильной боли в суставах.
- Листериоз. Если заражение эмбриона возникло на ранних стадиях, то происходит выкидыш. Инфицирование плода на поздних сроках беременности в 80 % случаев приводит к смерти новорожденного. Выжившие малыши страдают сепсисом, менингитом и пневмонией.
Чтобы избежать тяжелых последствий для плода таких заболеваний, необходимо пройти диагностику ТОРЧ-инфекций. Исследование проводят методом иммуноферментного анализа. В крови пациентки определяют антитела к бактериям и вирусам. При остром заболевании выявляются иммуноглобулины M, а при хроническом — антитела класса G.
Этот анализ необходимо сдать несколько раз. Впервые проводят исследование на ТОРЧ-инфекции при планировании беременности. Анализ необходимо сделать за 2-3 месяца до предполагаемого зачатия. Затем этот тест повторяют во время вынашивания плода на следующих сроках:
- до 15 недель (при постановке на учет);
- в 24-26 недель;
- в 34-36 недель.
Анализ на ТОРЧ-инфекции также необходимо пройти перед процедурой экстракорпорального оплодотворения.
Направление на исследование можно взять у лечащего акушера-гинеколога в женской консультации. Обычно назначают анализ на антитела к возбудителям краснухи, токсоплазмоза, герпеса и цитомегалии. Если есть необходимость, то врач может назначить более расширенный анализ на ТОРЧ-инфекции. В этом случае в исследовании выявляют и других возбудителей, например, хламидии или листерии.
Как сдавать анализ на ТОРЧ-инфекции? Это исследование не требует специальной подготовки. Кровь берут из вены натощак. Накануне исследования нельзя употреблять жирную пищу.
Сколько делается анализ на ТОРЧ-инфекции? Это зависит от клинической лаборатории, в которой проводится исследование. В среднем обработка результатов теста занимает 1-2 дня.
В расшифровке анализа на ТОРЧ-инфекции в первом столбце таблицы перечислены виды возбудителей болезней. Во второй колонке указано — обнаружены ли антитела класса IgG, а в третьей — выявлены ли иммуноглобулины IgM.
Если в крови не обнаружены антитела класса G и M, то это означает, что женщина здорова и никогда в прошлым не болела данным заболеванием. Однако такой результат свидетельствует и об отсутствии иммунитета против таких инфекций. В этом случае будущей матери необходимо беречь себя от возможного заражения и регулярно сдавать анализ крови на ТОРЧ-инфекции.
Если у пациентки выявлены антитела IgM, но нет иммуноглобулинов IgG, то это означает, что женщина в прошлом переболела данным заболеванием и у нее выработался иммунитет. В этом случае опасности для ребенка нет.
Если в расшифровке анализа на ТОРЧ-инфекции указано, что в крови присутствуют антитела класса G и M, то это означает обострение хронического заболевания. Существует опасность внутриутробного заражения эмбриона. В этом случае проводят дополнительный тест на авидность иммуноглобулинов.
Если у пациентки обнаружены антитела класса M, но нет антител класса G, то это говорит о том, что она инфицировалась недавно и болеет в острой форме. В таких случаях опасность заражения плода очень высока. Необходимо сделать УЗИ эмбриона. Если это обследование показывает наличие патологии у зародыша, то назначают анализ околоплодных вод (амниоцентез или кордоцентез).
Лечение ТОРЧ-инфекций зависит от состояния женщины. Важно уточнить: беременна ли пациентка в данный момент или только планирует зачатие ребенка. Если обследование выявило заболевание на этапе планирования беременности, то проводится полный курс антибактериальной или антивирусной терапии.
Ситуация значительно усложняется, если анализ показал инфицирование в период вынашивания плода. Если болезнь выявлена в первом триместре и представляет серьезную опасность для развития ребенка, то врачи чаще всего рекомендуют прервать беременность.
Если же заражение произошло во втором или третьем триместре, то необходима консультация опытного инфекциониста. Врач поможет подобрать наиболее щадящие антибактериальные и антивирусные препараты, которые обладают минимумом побочных эффектов. Очень важно провести и лечение ребенка после рождения. Оно включает в себя назначение антимикробных средств, а также коррекцию аномалий развития и нарушений функций внутренних органов.
источник
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
При определении IgG и IgM антител к токсоплазмозу в сыворотке крови возможны следующие варианты результатов:
- +IgG, -IgM — свидетельствует о бессимптомном здоровом носительстве (до 30% взрослого населения). Данное сочетание антител в крови беременных женщин не представляет угрозы для плода.
- -IgG, +IgM либо +IgG, +IgM — первичное инфицирование, острое или субклиническое течение. Во время беременности данная ситуация указывает на возможность внутриутробного инфицирования. В сомнительных случаях необходимо повторить анализ через 7 — 14 дней для подтверждения сероконверсии.
- -IgG, -IgM — отсутствие инфицирования. Беременные женщины с таким результатом должны быть включены в группу риска и обследоваться каждый триместр.
Вероятность врождённого токсоплазмоза составляет 1 на 1000 — 3500 родившихся детей. Это возможно при свежем случае инфицирования менее чем за 6 месяцев до наступления беременности и во время беременности. По данным НЦ АгиП РАН до 5 — 7% женщин заражаются во время беременности. Риск внутриутробного заражения плода увеличивается от 17% в первом триместре до 80% — в третьем триместре в случае острого токсоплазмоза беременной. Тяжесть поражения плода находится в зависимости от срока инфицирования (стадии внутриутробного развития).
| Срок беременности (недели) | Риск заражения (%) | Исход |
| 0 — 8 | 17 | Тяжёлые аномалии развития, в/у гибель плода |
| 8 — 18 | 25 | Поражения ЦНС (гидроцефалия, кальцификаты в ткани мозга), печени, хориоретинит, судорожный синдром. |
| 18 — 24 | 65 | Нарушения функций различных органов (гепатоспленомегалия, желтуха, анемия, тромбоцитопения) |
| 24 — 40 | 80 | Субклинические проявления болезни с манифестацией через несколько лет (глухота, хориоретинит) |
Наиболее тяжёлые последствия возникают при заражении до 24 недель. При подтверждении первичного инфицирования матери в первые 8 недель рекомендуется прерывание беременности. В более поздние сроки необходимы дополнительные исследования (УЗИ, забор пуповинной крови плода путём кордоцентеза с целью определения специфических антител IgM класса) для выработки тактики лечения и решения вопроса о возможном прерывании беременности.
Возможны следующие сочетания IgG и IgM антител в сыворотке крови:
- +IgG, -IgM — свидетельствует о перенесённом заболевании и устойчивом иммунитете. Иммунитет вырабатывается в результате перенесённых клинически выраженных и бессимптомных форм. В последнее время появились данные, что иммунитет после перенесённой краснухи не такой прочный как считали ранее, так как взрослые иногда заболевают краснухой (5% случаев), несмотря на то, что болели ею в детстве. В таком случае в сыворотке крови наблюдается прирост вируснейтрализующих антител (IgG).
- -IgG, +IgM либо +IgG, +IgM — первичное инфицирование, острая форма или бессимптомное течение, которое наблюдается в 30% случаях. В данной ситуации велика опасность внутриутробного инфицирования. При заражении в первом триместре рекомендуется прерывание беременности. В сомнительных случаях анализ необходимо повторить через 7 — 14 дней для подтверждения сероконверсии.
- -IgG, -IgM — отсутствие иммунитета. По последним данным 10 — 20% женщин детородного возраста не имеют иммунитета к вирусу краснухи. Поэтому необходимо обследовать женщин до беременности и при отсутствии иммунитета рекомендовать вакцинацию. Беременные женщины, не имеющие IgG антител к вирусу краснухи, включаются в группу риска и обследуются каждый триместр.
| Срок беременности (недели) | Риск заражения (%) | Исход |
| 0 — 12 | 80 — 90 | 20% случаев — в/у гибель плода, самопроизвольное прерывание беременности. 80% случаев — врождённые аномалии развития, триада Грега. |
| 12 — 16 | 50 | Глухота, отставание в умственном развитии, дефекты скелета. |
| 16 — 40 | 30 — 35 | Гепатоспленомегалия, миокардит, тромбоцитопения и др. Субклинические проявления болезни с манифестацией в раннем постнатальном периоде. |
Для подтверждения диагноза врождённой краснухи можно исследовать кровь плода, полученную с помощью кордоцентеза, на наличие специфических IgM антител. Данные антитела могут определяться в сыворотке крови плода с 23 недели гестации и сохраняются в крови внутриутробно инфицированного ребёнка в течение 6 — 12 месяцев после рождения. Иммунитет после врождённой краснухи менее стоек, так как формирование иммунитета происходит в условиях незрелой иммунной системы плода.
Лабораторная диагностика ЦМВИ основана на определении специфических антител в сыворотке крови и других биологических жидкостях наряду с различными методами определения антигена и ДНК вируса. Наличие в крови специфических антител IgG и IgM класса зависит от формы и стадии ЦМВИ.
| Первичная инфекция (активная стадия) | Латентная форма (неактивная стадия) | |||||
| Перс. | Реактивац. | Суперинф. | ||||
| Клинические симптомы | ± | — | — | ± | ± | |
| IgG антитела | ± | + | + | + | + | |
| IgM антитела | + | — | ± | ± | + | |
| Выделение ДНК вируса | + | ± | + | + | + | |
| Риск передачи от матери к плоду (в баллах) | 5 | 1 | 4 | 3 | 2 | |
Возможны следующие варианты сочетания IgG и IgM антител при ЦМВИ:
- -IgG, -IgM — отсутствие инфицирования. Наблюдается у 5 — 10% взрослого населения. Беременные женщины, не имеющие IgG антител к ЦМВ, включаются в группу риска и обследуются каждый триместр.
- ±IgG, +IgM — первичное инфицирование. Первичная ЦМВИ, возникающая у беременных в 1 — 4% случаях, сопровождается большим риском заражения плода, чем реактивированная.
- +IgG, ±IgM — персистирующая инфекция, реактивация. Можно рассматривать как косвенный признак вирусемии и обострения инфекции. Риск заражения плода составляет 0,5 — 2,5%. В большинстве случаев ЦМВИ протекает бессимптомно и при этом в анамнезе женщины имеются сведения о неблагоприятных исходах беременностей: выкидыши, мёртворождения, рождения детей с пороками развития.
- +IgG, -IgM — инфицированность, состояние ремиссии. Установлено, что наличие специфических IgG антител против ЦМВ в крови пациента указывает скорее на его инфицированность, чем на защищённость от инфекции. Данная ситуация не представляет непосредственной опасности для плода, но так как во время беременности развивается состояние физиологического иммунодефицита, в группу риска должны быть включены и серопозитивные и серонегативные женщины.
Заражение в ранние сроки беременности приводит в ряде случаев к внутриутробной гибели плода, выкидышам, мёртворождению, рождению детей с пороками развития (дисплазии легочного ствола и аорты, микроцефалия, атрезия пищевода, гипоплазия почек и легких и др.). При заражении в более поздние сроки беременности пороки развития не формируются, но с первых дней жизни ребёнка выявляются различные патологические синдромы (гепатоспленомегалия, геморрагический синдром, гидроцефалия, пневмония, нефрит, энтерит и др.).
Лабораторная диагностика ВПГИ включает в себя определение специфических антител к ВПГ в сыворотке крови наряду с определением антигена ВПГ в клетках крови, осадка мочи, слюне. Так как ВПГ I и ВПГ II имеют общие антигенные детерминанты, раздельное определение антител возможно только с помощью моноклональных антител. Поэтому для скрининговых обследований удобнее определять суммарные IgG к ВПГ I и ВПГ II и суммарные IgM антитела. При постановке диагноза необходимо учитывать лабораторные данные и клинические симптомы.
Возможны следующие варианты при определении специфических антител к ВПГ:
- -IgG, -IgM — отсутствие инфицирования. Наблюдается у 5 — 10% взрослого населения. Беременные женщины, не имеющие IgG антител к ВПГ, включаются в группу риска и обследуются каждый триместр.
- ±IgG, +IgM — первичное инфицирование. Клинические симптомы выявляются в 33% случаев. Возможна трансплацентарная передача. Риск заражения ребёнка во время родов — 50 — 70%. ВПГ передаётся через плаценту в 10 раз реже чем цитомегаловирус.
- +IgG, ±IgM — персистирующая инфекция, реактивация. Как и при ЦМВИ, можно рассматривать как косвенный признак вирусемии и обострения инфекции. В данном случае во время беременности риск заражения плода составляет 5%. В большинстве случаев ВПГИ имеет атипичное течение, и при этом в анамнезе женщины имеются сведения о неблагоприятных исходах беременностей: выкидыши, мёртворождения, рождения детей с пороками развития. Женщины с таким анамнезом подлежат обследованию до беременности.
- +IgG, -IgM — инфицированность, состояние ремиссии. Установлено, что наличие специфических IgG антител к ВПГ, как и при ЦМВИ, в крови пациента указывает скорее на его инфицированность, чем на защищенность от инфекции. Данная ситуация не представляет непосредственной опасности для плода, но так как во время беременности развивается состояние физиологического иммунодефицита, в группу риска должны быть включены и серопозитивные и серонегативные женщины (возможно и первичное инфицирование и обострение ВПГИ). При необходимости обследуют обоих супругов.
Заражение ВПГ в первые 20 недель беременности часто приводит к спонтанному аборту, а в последние недели — к преждевременным родам, либо к врождённому герпесу. Врождённый герпес характеризуется желтухой, гепатоспленомегалией, аномалиями развития ЦНС и т. д.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
источник
TORCH-анализ — специальные лабораторные анализы, которые проводятся для выявления наличия вирусных, бактериальных и паразитарных заболеваний. Данные инфекции практически не приносят вреда здоровью взрослых, однако способны вызвать тяжелейшие пороки развития у плода и даже привести к выкидышу. Именно поэтому, согласно рекомендации ВОЗ, комплексное исследование женщины на ТОРЧ-инфекции признано обязательным к прохождению при беременности или при подготовке к ней.
Данная аббревиатура состоит из начальных букв в названии инфекционных заболеваний, признанных самыми опасными для формирования и развития будущего малыша. В качестве синонима TORCH специалисты-гинекологи часто используют термин «внутриутробные инфекции» (ВУИ).
- T (о) — токсоплазмоз, паразитарное заболевание, вызванное простейшими Toxoplasma gondii. Источником болезни являются домашние и дикие животные (кошки, собаки, грызуны), загрязненная вода, зараженное сырое мясо. Инфекция может протекать бессимптомно либо вызывать тяжелые патологии плода.
- R — краснуха, вызываемая Rubella virus. Болезнь встречается преимущественно у детей и передается воздушно-капельным путем. У людей непривитых и без специфического иммунитета, вирус вызывает поражение дыхательных путей, приводит к лихорадке, интоксикации организма, появлению кашля, сыпи. Краснуха, перенесенная на этапе эмбрионального развития, может привести к тяжелым порокам.
- С — цитомегаловирусная инфекция. Бессимптомно протекающая болезнь, которая является одной из основных причин выкидышей и преждевременных родов. Она также может привести к формированию патологий нервной системы у детей.
- H — герпес 1 и 2 типов. Вирусное заболевание, передающееся половым путем. Его возникновение и обострение в период беременности приводит к выкидышу, тяжелой внутриутробной инфекции, патологии центральной нервной системы ребенка.
Буквой «О» в термине TORCH, некоторые специалисты обозначают другие (others) опасные болезни, которые передаются половым способом и могут привести к нарушению течения беременности и врожденным патологиям. К ним относятся сифилис, хламидиоз, гепатит В, С, ВИЧ-инфекция.
Определение антител к основным инфекциям желательно проводить за 3-4 месяца до беременности, на этапе ее планирования либо в 1-2 месяц гестации. Исследования необходимо проводить независимо от анамнеза, сопутствующих заболеваний и самочувствия женщины. Основная опасность ТОРЧ-инфекций состоит в том, что в организме взрослого человека, при условии нормальном функционировании иммунной системы, они протекают бессимптомно, но могут привести к фатальным поражениям внутренних органов и систем плода.
Краснуха, классифицируется педиатрами и врачами-инфекционистами как «детское инфекционное заболевание», в раннем возрасте протекает зачастую безобидно. Симптомы болезни напоминают обычное ОРЗ — незначительное повышение температуры, кашель, першение и боль в горле. Кроме этого у больных наблюдается появление мелкопятнистой, ярко-розовой, обильной сыпи на коже и увеличение лимфатических узлов. Заболевание лечится симптоматически и обычно не оставляет после себя осложнений.
Опасность краснухи, переносимой во время беременности, состоит в том, что практически в 100% случаев данная инфекция передается от матери к плоду. Внутриутробная краснуха может привести к поражению практически каждого будущего малыша, однако наиболее часто возникают:
- Триада Грега — катаракта, глухота (вследствие поражения внутреннего уха), врожденный порок сердца (незарастание ботталового протока или ДМЖП).
- Заболевания крови — гемолитическая анемия, тромбоцитопения.
- Гидроцефалия, микроцефалия, слабоумие.
- Патологии формирования скелета, заячья губа и волчья пасть.
- Гепатомегалия, врожденная желтуха.
- Патологии мочеполовой системы.
Примерно у четверти беременных женщин, краснуха приводит к выкидышам на ранних сроках или мертворождению. Чем раньше дата начала гестации, при которой проявилось заболевание, тем вероятнее возможность возникновения пороков развития у малыша или неблагоприятного исхода самой беременности.
Если женщина переболела краснухой в детстве, а во взрослом возрасте (за 6 месяцев до беременности) была привита, ей и ее малышу ничего не грозит. Однако все равно рекомендуется сдать анализ на определение уровня антител к вирусу краснухи при планировании беременности. Когда защитных сил у женского организма недостаточно, специалист рекомендует провести вакцинацию.
Важно! При выявлении острой краснухи на раннем сроке вынашивания плода (до 16 недель), назначается искусственное прерывание беременности. Аборт проводят женщинам, перенесшим болезнь с 17 по 28 недели беременности, при подозрении на ВУИ плода, диагностированной с помощью ультразвукового и других обследований. Если у женщины диагностирована краснуха после 28 недели гестации, лечение проводится специальными препаратами с одновременным наблюдением за состоянием здоровья плода.
Опасность заражения токсоплазмозом, в отличие от краснухи, возрастает со сроком вынашивания. При раннем сроке гестации плацента малопроницаема для возбудителя болезни. Именно поэтому вероятность развития у эмбриона инфекции в первом триместре беременности составляет 15-20%. Однако на ранних сроках вынашивания токсоплазмоз практически всегда приводит к гибели эмбриона.
Во время второго триместра вероятность развития внутриутробного токсоплазмоза и формирование тяжелых пороков развития составляет 30-40%. У ребенка, перенесшего токсоплазмоз на этапе эмбрионального развития, может развиться эпилепсия, умственная отсталость, повышенное внутричерепное давление, патологии органов зрения.
Определение уровня антител к токсоплазмозу класса М и G является обязательным для всех беременных женщин. В случае выявления острого заболевания, необходимо провести тщательное обследование плода на предмет развития ВУИ. С этой целью проводится анмниоцентез и УЗИ. В случае если при ультразвуковой диагностике обнаруживаются гепатоспленомегалия, расширение желудочков мозга и кальцинаты, выставляется диагноз «внутриутробный токсоплазмоз» и рекомендуется прерывание беременности по медицинским показаниям.
Важно! Одним из переносчиков токсоплазмоза являются кошки. В случае если в организме женщины не обнаружено антител к токсоплазме, необходимо обследовать домашнего питомца на предмет данного заболевания. В случае, если кошка является переносчиком опасного заболевания, необходимо на время беременности ограничить ее контакт с женщиной. Если же домашний питомец здоров, следует соблюдать меры предосторожности — кормить животное только качественным кормом, хорошо проваренным мясом и не выпускать на улицу.
ЦМВ-инфекция — заболевание, вызываемое цитомегаловирусом. Практически каждый взрослый человек является носителем данной инфекции. В здоровом организме вирус никак не проявляет себя, но в случае снижения иммунитета, может активизироваться и привести к тяжелым поражениям внутренних органов. Для плода цитомегаловирус несет катастрофические последствия. Главной его опасностью является многообразие путей передачи.
Заражение плода может наступить:
- От отца ребенка, поскольку цитомегаловирус в большом количестве находится в сперме.
- Через плодные оболочки и плаценту.
- В процессе родовой деятельности при прохождении ребенка по половым путям.
- Во время грудного вскармливания (редко встречающийся и наименее опасный вариант ЦМВ).
- Обострение хронической ЦМВ у женщины в период беременности обычно не несет вреда плоду. Целью профилактики пороков развития у будущего малыша, назначается противовирусная терапия и иммуномодуляторы.
ВУИ, обусловленная цитомегаловирусом, может приводить к гибели плода, гидроцефалии, гепатиту, параличам, эпилепсии. Течение врожденной ЦМВ бессимптомное, клинически проявляется у ребенка только в 2-4 года. В данном случае наблюдается задержка нервно-психического развития, умственная отсталость.
Подробная информация о цитомегаловирусе во время беременности в данном видео.
Герпес — группа вирусов, из которых в список ТОРЧ-инфекций вошли микроорганизмы, относящиеся к I или II типам. Первый подвид (простой герпес) известен всем как «простуда на губах», а второй (генитальный) — воздействует на половые органы. В большинстве случаев ВПГ инфекция развивается внутриутробно, в отличие от генитального герпеса, который поражает малыша при его прохождении по родовым путям. Это связано с обострением заболевания на фоне снижения иммунитета беременной и появлением пузырьковых высыпаний в паховой области.
Герпетическая инфекция приводит к мертворождению, церебральному параличу, потере слуха и зрения у ребенка. Именно поэтому, когда у женщины за 4 недели до предполагаемых родов впервые возникает или обостряется герпес, родоразрешение проводится с помощью кесарева сечения.
Важно! Определять наличие различных антител к ЦМВ и вирусам герпеса I, II типов необходимо у обоих партнеров еще до беременности. При выявлении острой инфекции, следует отложить зачатие ребенка и провести специализированное лечение с целью уменьшения риска развития патологий, связанных с ВУИ.
Планировать сдачу анализов на выявление опасных для плода заболеваний, необходимо за несколько месяцев до беременности. Это нужно сделать для того, чтобы в случае положительных результатов была возможность вылечить болезнь до момента зачатия и минимизировать отрицательное влияния болезнетворных микроорганизмов на плод.
Выявление венерических заболеваний торч-комплекса проводятся несколькими способами — бактериологическим, серологическим и ПЦР-диагностики.
С целью получения более точного результата, перед проведением исследования следует соблюдать ряд несложных правил:
- За 3 дня до визита к врачу, следует воздерживаться от половых контактов. Это важно для накопления большего числа микроорганизмов в секрете предстательной железы у мужчин и во влагалище у женщин.
- Перед взятием мазков необходимо, по возможности, не мочиться на протяжении 2 часов. Это важно, поскольку при мочеиспускании большая часть вредоносных бактерий вымывается струей мочи, а это может сделать анализ не показательным.
- Взятие у женщин мазков с целью определения ЗППП следует проводить в середине цикла или после окончания менструации.
- До сдачи анализа на ПЦР не рекомендуется подмываться, спринцеваться или использовать средства для интимной гигиены.
- За несколько дней до обследования нужно прекратить использование спермицидов и других вагинальных препаратов.
- Кровь на серологический анализ TORCH-инфекций сдается утром натощак. Специальной подготовки к нему не требуется.
Проведение лабораторных анализов абсолютно безопасно, как в момент планирования, так и при наступившей беременности. Часто женщины опасаются сдавать мазки на определение ЗППП, поскольку боятся, что врачебные манипуляции способны спровоцировать выкидыш. Следует понимать, что мазок, взятый из цервикального канала, безболезненный и безопасный для матери и ребенка, поскольку инструмент не проникает в маточную полость.
Проведение анализа на TORCH-комплекс необходимо с целью раннего выявления и своевременного лечения инфекций, угрожающих здоровью малыша. При беременности исследование проводится однократно, только в момент постановки женщины на учет.
Важно! Одним из методов, широко применяемых при исследовании на ЗППП и входящих в комплекс TORCH-инфекций, является метод провокации. Накануне анализа следует употребить алкоголь с солеными продуктами (например, пиво с вяленой рыбой).
Диагностика TORCH-инфекций основана на выявлении возбудителей бактериологическим методом, выделении ДНК микроорганизмов при ПЦР-анализе или определении уровня специфических антител с помощью серологических реакций. Расшифровкой результатов и, при необходимости, назначением лечения и профилактических мер занимается лечащий врач.
С помощью культурального метода или ПЦР можно определить острую фазу любого заболевания, входящего в торч-комплекс. При выявлении решается вопрос о прерывании беременности или проведении соответствующей терапии. Серологическим методом определяются антитела IgM и IgG к вирусам герпеса I и II, цитомегаловирусу, токсоплазме, вирусу краснухи.
- IgM — показатель острой фазы заболевания. Данные антитела, появляются спустя 2 недели после заражения и могут сохраняться длительное время, обычно 3-4 месяца после выздоровления.
- IgG — их наличие в крови говорит о том, что организм ранее встречался с инфекцией и выработал иммунитет. Уровень растет медленно. Данные антитела могут сохраняться в сыворотке крови человека в течение всей жизни.
- Анализ антител может быть, как качественным, так и количественным, благодаря чему можно выявить также и хроническую форму болезни.
Важно! Задачей данного исследования является не только определение у женщины опасной для плода инфекции, но и выявление беременных, не имеющих иммунитета и входящих в группу риска по данным заболеваниям.
Существует несколько вариантов результатов серологических исследований, которые определяют дальнейшие действия врача и беременной женщины.
Возможны следующие варианты анализов на торч-комплекс:
- IgM-отрицательный и IgG-отрицательный — означает, что ранее организм женщины с данной инфекцией не встречался и иммунитета к ней нет. При этом риск заражения женщины и возникновения ВУИ у плода высок. С целью профилактики рекомендуется вакцинация или соблюдение всех защитных мер.
- IgM-положительный и IgG-отрицательный, а также при выявлении двух видов антител в сыворотке крови. Эти показатели означают, что заболевание возникло недавно и протекает в острой форме. В этом случае женщина нуждается в проведении специфического лечения. В случае если беременность только планируется, необходимо отложить ее на срок, рекомендованный специалистом.
- IgM-отрицательный и IgG-положительный — свидетельствует о том, что заражение произошло давно, либо женщина была привита, а организм выработал иммунитет к инфекции.
При обнаружении IgG-положительного, рекомендуется проведение анализа на активность данных антител. Это помогает установить, хватит ли защитных сил организма на борьбу с инфекцией. Высокая активность Ig класса G свидетельствует о достаточной напряженности иммунитета. При низкой активности существует небольшой риск заражения. При данном результате анализа необходимо или отложить беременность на 1-3 месяца или тщательно соблюдать все меры предосторожности на первых месяцах вынашивания.
Важно! Анализ на TORCH-инфекции необходимо проводить всем женщинам при взятии на учет по беременности. В случае, если анализ выявил отсутствие иммунитета и у женщины возникли симптомы данных заболеваний во время беременности, необходимо повторно исследовать кровь на наличие антител IgM или провести ПЦР-диагностику.
В зависимости от результатов анализа на торч-комплекс, врач инфекционист индивидуально для каждой беременной женщины разрабатывает комплекс профилактических мер, соблюдая которые, можно избежать заражения и обезопасить себя и будущего ребенка от негативных последствий.
К профилактическим мерам можно отнести:
- Вакцинация от краснухи за 3 месяца и ранее до предполагаемой беременности, исключение контактов с больными детьми.
- С целью профилактики ЦМВ инфекции — укрепление иммунитета (закаливание, рациональное питание, прием поливитаминов), по возможности стоит избегать людных мест.
- Профилактика герпеса I и II типа состоит в исключении половых контактов с больными, использование барьерных методов контрацепции, укрепление иммунитета.
- Чтобы не допустить заражения токсоплазмозом во время беременности, не рекомендуется употреблять в пищу сырое мясо, следует тщательно мыть фрукты и овощи, собранные в огороде, а также, по возможности, исключить контакты с домашними животными.
ВУИ, входящие в TORCH-комплекс являются наиболее частой причиной выкидышей и формирования пороков развития у малышей. Именно поэтому, даже при хорошем самочувствии женщины, при планировании и на самых ранних сроках беременности важно провести данное исследование, поскольку данные заболевания часто протекают бессимптомно.
Важно! Анализ на TORCH-инфекции обычно проводится до 10 недели вынашивания, именно на этом сроке врач сможет оценить результаты и составить оптимальную программу дальнейшего ведения беременности.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
TОRCH-синдром, или TОRCH-инфекции, – это обобщенное название, используемое для обозначения группы внутриутробных инфекций (ВУИ). В основе термина, который предложил Andre J. Nahmias в 1971 г., лежит сокращение (по первым буквам) латинских названий наиболее часто верифицируемых врожденных инфекций:
T – токсоплазмоз (Тoxoplasmоsis)
О – другие инфекции (Оther)
R – краснуха (Rubella)
С – цитомегалия (Cytomegalia)
Н – инфекции, вызванные вирусом простого герпеса (Herpes).
В отечественной педиатрической практике наиболее часто используют термин «внутриутробные инфекции», что является синонимом термина «TОRCH-инфекции».
ВУИ – инфекционно-воспалительные заболевания плода и новорожденного. Несмотря на то, что ВУИ имеют различную этиологию, их объединяют общие эпидемиологические закономерности и сходные клинические проявления [1–3, 7–9]. ВУИ возникают в результате анте- или интранатального инфицирования плода.
ВУИ считаются одной из наиболее острых проблем современной медицины, решение которой возможно только при междисциплинарном подходе и совместной работе специалистов-медиков различных профилей (акушеры-гинекологи, инфекционисты, неонатологи, педиатры, эпидемиологи). Актуальность ВУИ обусловлена целым рядом факторов, главными среди которых являются:
– широкая распространенность потенциальных возбудителей среди всех групп населения;
– бессимптомное течение или отсутствие патогномоничных клинических симптомов;
– высокий риск развития патологии у плода или новорожденного при первичном инфицировании женщины во время беременности;
– возможность обострения латентной инфекции у иммунокомпрометированных женщин во время беременности с потенциальным риском внутриутробного заражения плода;
– существенное место ВУИ в структуре неблагоприятных исходов беременности (выкидыши, мертворождение, преждевременные роды);
– тератогенное влияние возбудителей ВУИ на эмбриогенез и ранний фетогенез, приводящее к развитию у плода врожденных пороков. Неблагоприятное влияние внутриутробного инфекционно-воспалительного процесса с поражением ЦНС, сердца, печени, почек и других органов и систем;
– высокий уровень летальности среди новорожденных и грудных детей с манифестными формами ВУИ;
– неблагоприятное воздействие ВУИ на состояние здоровья детей в последующие периоды постнатального развития, в ряде случаев приводящее к инвалидизации и снижению качества жизни в целом.
Истинная частота врожденных инфекций до настоящего времени не установлена, хотя, по данным ряда авторов, распространенность внутриутробного инфицирования в некоторых случаях может достигать 10–15%.
ВУИ во многом определяют уровень перинатальной и младенческой смертности, а также инвалидизацию выживших детей. В подавляющем большинстве случаев источником инфекции для плода является мать. Механизм передачи инфекции – вертикальный. В антенатальный период передача инфекции может происходить трансовариальным, трансплацентарным и восходящим путями, в интранатальный период – контактным, алиментарным. Ятрогенное инфицирование плода встречается крайне редко и только в тех случаях, когда нарушены правила асептики при проведении инвазивных методов пренатальной диагностики (амниоцентез, кордоцентез и др.) и лечения (введение лекарственных средств и препаратов крови через сосуды пуповины и др.) [2, 5, 8, 9].
При антенатальном инфицировании этиология ВУИ представлена, как правило, различными вирусами (цитомегаловирус, вирус краснухи, Коксаки и ЕСНО-вирусы и др.), токсоплазмой и микоплазмой. Интранатальное заражение характеризуется более широким спектром возбудителей и зависит от особенностей микробного пейзажа слизистых оболочек родовых путей матери. Наиболее часто в этот период происходит инфицирование плода такими микроорганизмами, как стрептококки группы В, различные энтеробактерии, стафилококки, герпес-вирусы, ВИЧ, микоплазмы, уреаплазмы, хламидии, грибы и др.
Помимо «классических» возбудителей TОRCH-инфекции установлено патогенное влияние на плод энтеровирусов, ВИЧ, хламидий (Chlamydia trachomatis), микоплазм (Mycoplasma hominis, Mycoplasma genitalium), уреаплазмы (Ureaplasma urealyticum), вирусов гриппа, парагриппа, аденовирусов, парвовируса B19, вирусов герпеса человека 4 и 6 типов и других микроорганизмов [1, 7–9, 11].
Фактором риска внутриутробного инфицирования плода является отягощенный соматический, акушерско-гинекологический и инфекционный анамнез. При этом риск инфицирования значительно повышается при воспалительных заболеваниях урогенитального тракта, неблагоприятном течении беременности (инфекционные заболевания, тяжелый гестоз, угроза прерывания, патологическое состояние маточно-плацентарного барьера) и патологических родах.
Прогноз при ВУИ зависит от срока гестации, в котором произошло инфицирование, особенностей возбудителя (патогенные свойства, тропность и т. д.), функционального состояния иммунной системы матери, состояния маточно-плацентарного барьера и др. Наиболее часто инфицирование плода и развитие тяжелых форм ВУИ отмечают в тех случаях, когда во время беременности женщина переносит первичную инфекцию.
Инфицирование в период эмбриогенеза приводит к самопроизвольному выкидышу или возникновению тяжелых, несовместимых с жизнью пороков развития (табл. 1). Проникновение возбудителя в организм плода в ранний фетальный период ведет к развитию инфекционно-воспалительного процесса, который характеризуют преобладание альтернативного компонента и формирование в поврежденных органах фиброзно-склеротических деформаций. Инфицирование плода в поздний фетальный период может приводить как к поражению отдельных органов и систем, так и к генерализованному воспалению (гепатит, кардит, менингоэнцефалит, хориоретинит, поражение органов кроветворения и др.) (табл. 1). При интранатальном инфицировании клиническая манифестация ВУИ в подавляющем большинстве случаев происходит в ранний неонатальный период, но может отмечаться и в последующие недели жизни.
В МКБ-10 ВУИ представлены в классе XVI «Отдельные состояния, возникающие в перинатальном периоде» в блоках Р35–Р39 «Инфекционные болезни, специфичные для перинатального периода». В зависимости от этиологии выделяют ВУИ вирусного, бактериального и паразитарного генеза (табл. 2).
Клинические проявления TОRCH-синдрома в подавляющем большинстве случаев зависят не только от этиологии, но и от сроков беременности, когда произошло инфицирование. Манифестные формы ВУИ у новорожденных имеют сходные клинические проявления. При этом очень часто дети рождаются раньше срока или с признаками задержки внутриутробного развития, гепатоспленомегалией. Нередко у детей с ВУИ отмечаются желтуха, экзантемы, дыхательные и разнообразные неврологические нарушения, геморрагические синдромы, анемия (рис. 1). При этом необходимо особо подчеркнуть крайне низкую достоверность диагноза, если используется анализ только клинических особенностей заболевания. В то же время достоверную верификацию этиологии ВУИ следует провести как можно раньше, учитывая, что в настоящее время возможно применение эффективных этиотропных лекарственных препаратов для целого ряда ВУИ (ацикловир – при врожденном герпесе, бензилпенициллин – при врожденных сифилисе и стрептококковой В инфекции, ампициллин – при врожденном листериозе, макролиды – при внутриутробных микоплазмозе, хламидиозе и уреаплазмозе, пириметамин + сульфаниламид или спирамицин – при врожденном токсоплазмозе и др.).
Лабораторная верификация этиологии TОRCH-синдрома является ключевым звеном диагностики и определяет возможность своевременного назначения специфической терапии. При этом однотипность клинических проявлений ВУИ обосновывает необходимость безотлагательного проведения лабораторной расшифровки этиологии заболевания. Для этиологической верификации врожденных инфекций используют 2 основные группы методов, условно обозначаемых как «прямые» и «непрямые».
К «прямым» лабораторным тестам относятся методы, направленные на обнаружение самого возбудителя (классические микробиологические, вирусологические), его ДНК или РНК (молекулярно-биологические) или антигенов (иммунохимические). «Непрямые» тесты – методы, позволяющие обнаружить в сыворотке крови пациента специфические антитела к антигенам возбудителя. В последние годы для этого наиболее часто используют иммуноферментный анализ (ИФА).
«Золотым стандартом» лабораторной диагностики ВУИ считается комбинация «прямых» и «непрямых» методов диагностики, что позволяет существенно повысить диагностические возможности лабораторной верификации этиологии ВУИ. При этом наиболее часто из «прямых» методов используют полимеразную цепную реакцию (ПЦР) (специфичность и чувствительность – более 90%), а из «непрямых» – ИФА (специфичность и чувствительность – более 75%) [2, 5, 8–15].
Применяя ПЦР, целесообразно использовать современные методики количественного определения ДНК или РНК инфекционных агентов, основанные на амплификации с гибридизационно-флуоресцентной детекцией продуктов анализа в режиме реального времени, а также параллельно тестировать несколько биологических сред (кровь, спинномозговая жидкость, моча, назофарингеальные мазки, эндотрахеальные аспираты и др.). Подобный подход достоверно увеличивает клиническую информативность проводимых исследований, позволяет оценить динамику развития инфекционного процесса и эффективность этиотропной терапии.
ИФА должен проводиться до введения плазмы и иммуноглобулинов. При этом диагностическое значение ИФА существенно повышается, если обследование новорожденного проводится одновременно с обследованием матери с обязательным определением индекса авидности специфических IgG. Использование «парных сывороток» для определения нарастания концентрации антител в динамике возможно только в тех случаях, если новорожденный не получал препаратов крови (плазмы, иммуноглобулинов и др.) [2, 8, 10].
Критериями верификации этиологии ВУИ является выявление у новорожденного ребенка специфических IgM и/или генома (ДНК, РНК) возбудителя. Косвенным лабораторным признаком ВУИ определенной этиологии является детекция специфических IgG c низким индексом авидности при отсутствии специфических IgM (рис. 2). Диагностическое значение низкоавидных специфических IgG существенно повышается, если при параллельном серологическом обследовании матери у нее выявляют высокоавидные специфические IgG [2, 5, 8, 10].
Таким образом, в настоящее время имеются высокочувствительные и высокоспецифичные методы лабораторной диагностики, которые позволяют быстро и с высокой степенью достоверности верифицировать этиологию заболевания, что определяет возможность раннего начала этиотропной терапии для улучшения прогноза ВУИ.
- Врожденные, перинатальные и неонатальные инфекции: пер. с англ. / под ред. А. Гриноу, Дж. Осборна, Ш. Сазерленд. М.: Медицина, 2000.
- Заплатников А.Л., Коровина Н.А., Корнева М.Ю., Чебуркин А.В. Внутриутробные инфекции: диагностика, лечение, профилактика // Лечащий врач. 2005. №8. С. 54–62.
- Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. Инфекционные болезни у детей. М.: ГЭОТАР-Медиа, 2013. 688 с.
- Ивановская Т.Е., Леонова Л.В. Патологическая анатомия болезней плода и ребенка. М.: Медицина, 1989.
- Протоколы диагностики, лечения и профилактики внутриутробных инфекций у новорожденных детей Российской ассоциации перинатологов (методические рекомендации). М.: ГОУ ВУНМЦ МЗ РФ, 2001.
- Цинзерлинг В.А., Мельникова В.Ф. Перинатальные инфекции. Вопросы патогенеза, морфологической диагностики и клинико-морфологических сопоставлений. Руководство для врачей. СПб.: Элби-СПб, 2002.
- Шабалов Н.П. Неонатология. СПб., 2006.
- Дегтярев Д.Н., Заплатников А.Л. Внутриутробные инфекции. В кн: Неонатология. Национальное руководство. Краткое издание / под ред. акад. РАМН Н.Н. Володина. М.: ГЭОТАР-Медиа, 2013. С. 725–729.
- Red Book: Report of the Committee on Infectious Diseases. 29h ed. Elk Grove Village, IL: American Academy of Pediatrics, 2010. Р. 964.
- Заплатников А.Л. Специфическая иммунотерапия внутриутробной цитомегаловирусной инфекции. В кн.: Иммуноглобулины для внутривенного введения в педиатрической практике / под ред. Н.А. Коровиной, А.Л. Заплатникова. М., 2008. С. 42–58.
- Nandyal R.R. Update on group B streptococcal infections: perinatal and neonatal periods // J Perinat Neonatal Nurs. 2008. Vol. 22 (3). Р. 230–237.
- Шипулина О.Ю., Пиксасова О.В., Садова Н.В. и др. Значение молекулярно-биологических методов в диагностике листериоза беременных и новорожденных. М., 2008.
- Сафонова А.П., Пиксасова О.В., Скачкова Т.С. и др. Разработка методики выявления и количественного определения ДНК Streptococcus agalactiae на основе ПЦР в режиме реального времени: Материалы II Ежегодного Всероссийского конгресса по инфекционным болезням. М., 2010. С. 282.
- Principles and Practice of Infectious Diseases / Ed. Mandell G.L., Bennett J.E., Dolin R. Seventh Edition. New York.: Mandell, Douglas and Bennett’s, 2010. Р. 876.
- Textbook of Pediatric Infectious Diseases / Ed. J.D.Cherry, Seventh Edition, New York – London: Feigin and Cherry’s, 2009. Р. 265.
Только для зарегистрированных пользователей
источник


