ТORCH-инфекции – это группа заболеваний, представляющих для плода особую опасность. Состав TORCH инфекции представлен распространенными внутриутробными инфекциями, передаваемые половым путем.
Это:
- возбудитель токсоплазмоза;
- вирус простого герпеса (1 и 2 тип);
- цитомегаловирус (поцелуйная болезнь);
- рубелла – возбудитель краснухи.
В момент вынашивания ребенка и при планировании беременности производится взятие крови на обнаружение вируса и принадлежности его к разновидностям иммуноглобулинов.
Заболевания, относящиеся к ТОРЧ инфекциям, проникают через плацентарный барьер, попадая в амниотическую жидкость. Инфицирование плода возможно при заглатывании околоплодных вод, и при родах, путем попадания жидкости в организм малыша.
Особая опасность возникает при идентификации возбудителя в сроке до 12 недель. Именно в этот период происходит закладка всех жизненно необходимых систем и органов.
Порой причиной самопроизвольного прерывания беременности в первом триместре является ВУИ.
Женщин, ожидающих пополнение в семье, призывают становиться на учет в женскую консультацию до 12 недель гестации для полного обследования и выявления патологий.
Последствия инфицирования выражаются в умственной задержке развития ребенка, физическом недоразвитии и пороках, несовместимых с жизнью.
- Источник инфекции – домашние питомцы, особенно представители кошачьих.
- Путь передачи – через фекалии животных, частицы которых могут попасть на руки.
Внутриклеточный паразит – токсоплазма – приводит к развитию пороков внутренних органов и головного мозга плода.
- Распространителем заболевания является больной человек;
- Механизм передачи – воздушно-капельный (через слюну, слизь из носа при чихании).
Краснуха при беременности – показание к прерыванию. При инфицировании рубеллой в организме плода развиваются фатальные последствия: сердечные аномалии, и поражение ЦНС.
Ребенок погибает в утробе в 90 % случаев, после рождения. Смерть наступает из-за пороков несовместимых с жизнью.
- Источник – больной человек;
- Путь передачи – через поцелуи и половой контакт.
Бессимптомность заболевания усугубляет ситуацию и инфицирует плод.
Первый контакт является показанием к прерыванию беременности.
Организм, встречавшийся с цитомегаловирусом, дает положительный результат при исследовании авидности антител.
Вирус цитомегалии поражает клетки головного мозга плода. Опасность инфицирования заключается в пренебрежении соблюдений правил личной гигиены.
- Возбудитель может пребывать в спящем режиме;
- Передача вируса осуществляется контактно-бытовым путем. Генитальным герпесом, возможно заразиться только через половой контакт.
Герпесная инфекция до 12 недель гестации чревата преждевременным прерыванием беременности. В более поздние сроки – менее опасна, но проявляется в виде высыпаний, усложняющих восстановительный этап ребенка после рождения.
Каждая буква слова «ТОРЧ» соответствует заболеваниям: Т – токсоплазмоз, О- другие (от английского «other»), R – рубелла (краснуха), C – ЦМИ, Н – герпес.
Анализ на TORCH инфекции нужен для выявления иммунитета к тому или иному виду возбудителя.
Показателем иммунитета является наличие или отсутствие антител, которые на своей поверхности несут информацию об иммуноглобулине: Ig M и Ig G – отрицательный положительный соответственно.
В гестационном периоде анализ берется по установленной схеме «ведения беременной».
Первично анализ сдается в сроке с 10 по 12 неделю.
Идеальным моментом является 12 недель гестации. Именно в этот период берется первый пренатальный скрининг для определения первичных патологий развития плода.
В норме, при отсутствии выявленных ВУИ, повтор анализа осуществляется на 32 неделях гестации – при проведении третьего скринингового теста.
Суть анализа заключается в исследовании 2 видов антител: Ig M и Ig G инфекций, передающихся половым путем.
При выявлении «положительного» результата» анализ на TORCH инфекции проводят чаще в комплексе с УЗ исследованием беременной.
При заражении инфекций группы «ТОРЧ» беременная может отмечать у себя катаральные проявления заболевания, напоминающие гриппозный вирус, высыпания на коже и половых органах, лихорадочное состояние.
Симптомы у плода (видимые при УЗИ):
- пороки развития сердечной мышцы;
- микроцефалия (маленький мозг и голова плода – 100% инвалидизация ребенка);
- гидроцефалия – увеличенная голова в виду выхода избыточной жидкости в желудочки мозга;
- нарушение в строении мышечно-скелетного аппарата.
В более зрелом возрасте у ребенка, подвергшегося инфицированию в утробе, отмечаются следующие признаки:
- заболевания глаз, приводящие к полной потере зрения;
- пороки сердца;
- глухота;
- кожные высыпания хронического характера;
- пороки сердца (врожденные);
- заметная заторможенность, трудность в обучении, отсутствие самостоятельности и выраженное нарушение умственного развития.
Для исключения ложноположительного результата рекомендовано соблюдение правил перед сдачей биологического материала:
- анализ сдается только на «голодный» желудок;
- за 3 дня до взятия крови нельзя употреблять алкоголь, жирную пищу и тяжелую пищу;
- исключить прием лекарственных средств;
- снизить потребления кондитерских и шоколадных изделий.
Для выявления принадлежности ТОРЧ инфекциям необходимо не менее 20 мл крови. Поэтому после сдачи анализа важно скушать сладкую булочку, запив ее некрепким чаем с сахаром.
Определение TORCH возбудителей – диагностика лабораторная. К основным методам относятся:
- ИФА (иммуноферментный анализ). При проведении анализа выявляются специфические антитела к возбудителям ИППП. Преимущества метода: быстрота, доступность и гарантированность правильного результата.
- ПЦР диагностика более дорогой способ выявления концентрации патогенного носителя. В данной методике выявляют РНК и ДНК в биологической жидкости, а не иммуноглобулины.
Анализ на ТОРЧ:
- Проводится забор крови из вены в первой половине дня.
- В лабораторию отправляется биологический материал с указанием фамилии беременной и диагнозом. В направлении указывается возраст, срок гестации и отделение поликлиники.
- На диагностику уходит не более 48 часов исследования в зависимости от лабораторного оборудования и установленного метода (полуавтоматический или автоматизированный).
В проведении анализа важно выявить не наличие заболевания, а антитела к возбудителю, по которым оценивают:
- положительный и отрицательный результат;
- стадийность инфекционного процесса;
- иммунитет к источнику заболевания.
Авидность антител – это прочная связь между антигеном и антителом.
Антиген при ТОРЧ инфекции это возбудитель, а антитело – специфический белок, который вырабатывает иммунитет.
Антитела в свою очередь могут быть двух видов: IgM и IgG.
Ig M — иммуноглобулин, который в норме должен быть отрицателен. Негативный результат указывает на отсутствие вируса, а вот появление свидетельствует о развитии патологического процесса, и чем выше цифра, тем больше риск.
Ig G – показатель того, что женщина перенесла инфекцию, и в ее крови выработались антитела, препятствующие заражению беременной. Внимание заслуживает лишь нарастающий титр антител, например, при герпетической инфекции.
При проведении результата обращают внимание на оба вида иммуноглобулинов. Выявляется концентрация их в крови. При сомнительных результатах – анализ повторяют.
В таблице указаны предельные величины при выявлении инфекции.
| Краснуха | Токсоплазмоз | ЦМВИ | Герпес | |
| Иммуноглобулин G | Менее 15 МЕ/мл | Менее 8 МЕ | Менее 10 МЕ | Менее 16 |
| Иммуноглобулин М | Менее 0,8 МЕ | Менее 0,8 МЕ | Менее о,8 | Менее 0,8 МЕ |
| Предельная величина IgG | 30 МЕ (от 15 до 30 – сомнительный результат) | 11 МЕ | 30 МЕ | 22 МЕ |
Беременная получила следующий результат:
- Герпес: Ig G – 1,32 МЕ, Ig M – 0,42 = организм не встречался в вирусом простого герпеса, и в данный момент организм им не инфицирован;
- ЦМВ – Ig G – 83,5, Ig M – 0,21 = женский организм «имел» контакт с ЦМВ инфекцией, но в данный момент вирус не выявлен, значит, плоду он не угрожает;
- Краснуха Ig G – 216, Ig M – 0,16 = женщина, не будучи в состоянии беременности переболела краснухой, либо она привита от нее. В настоящее время плоду вреда не несет;
- Токсоплазмоз Ig G – 11,4, Ig M – 1,8 = организм беременной инфицирован токсоплазмой. Необходимо решать вопрос о пролонгации или прерывании беременности.
Автор: Ирина Петровна, акушер
Специально для сайта kakrodit.ru
источник
Широко известные в информационном пространстве буквы — ТОРЧ. Иногда они протекают как респираторная инфекция, а иногда — почти бессимптомно.
Об инфекциях, скрывающихся за этой аббревиатурой, их возможной опасности для организма матери и будущего ребенка нам рассказала кандидат медицинских наук, врач-акушер-гинеколог и дерматовенеролог «Клиника Эксперт Ставрополь» Стеблецова Ольга Сергеевна.
— Ольга Сергеевна, что такое ТОРЧ-инфекции и действительно ли они очень опасны?
Давайте сразу расшифруем. Что скрывается за аббревиатурой ТОРЧ? Это целая группа инфекций, куда входит токсоплазмоз (T); сифилис, гепатит B и некоторые другие инфекции (O — other — с английского «другие»), краснуха (R — Rubella), цитомегаловирус (C — Сytomegalovirus) и вирус простого герпеса (H — Нerpes simplex virus). Эти инфекции могут передаваться от матери ребенку с развитием соответствующих каждому конкретному возбудителю патологий.
Как распознать и вылечить герпес? Рассказывает врач-дерматовенеролог «Клиника Эксперт Тула», кандидат медицинских наук Шейнкман Владислав Леонидович
Все они несут угрозу здоровью беременной женщины. Однако есть нюанс. Если женщина перенесла некоторые из них до беременности, не имеет признаков активной инфекции перед зачатием и во время беременности, и у нее есть иммунитет против этих возбудителей, тогда опасности ТОРЧ-инфекции не представляют. Если же заражение ими впервые происходит непосредственно перед беременностью или на ранних ее сроках, то опасность велика.
Сифилис и гепатит B опасны для женщины независимо от ее возраста и факта беременности.
— Как проявляют себя ТОРЧ-инфекции? Расскажите о симптомах заболеваний, объединённых термином «TORCH-инфекции».
Проявления зависят от иммунитета женщины. Если он сильный, некоторые из инфекций этой группы могут вообще протекать бессимптомно. В иных случаях возможны различные признаки ТОРЧ-инфекций. Это могут быть высыпания на кожных покровах или слизистых оболочках, общая слабость, головная боль, повышение температуры тела, ОРВИ-подобные симптомы.
Как проявляется ОРВИ? Рассказывает врач-педиатр «Клиника Эксперт Смоленск» Чемова Ульяна Владимировна
— Каковы причины возникновения ТОРЧ-инфекций? Как они передаются?
Причиной этих заболеваний являются патогенные микроорганизмы, о которых я говорила ранее, расшифровывая аббревиатуру ТОРЧ.
Поскольку инфекций в этой группе несколько, то и пути передачи самые различные. Преобладает контактный и воздушно-капельный путь, однако можно заразиться и при употреблении недостаточно термически обработанной пищи, через кровь или нестерильные медицинские инструменты, а также половым путем. Заражение возможно от больного человека или животного-носителя возбудителя (в частности, токсоплазмозом).
— Все ТОРЧ-инфекции необходимо лечить или на некоторые из них можно не обращать внимание?
Все зависит от конкретной ситуации и инфекции. Возьмем для примера частые инфекции — вирус простого герпеса и цитомегаловирус. Если женщина когда-то перенесла какой-то из них (например в детстве), и на момент обследования не имеет ни жалоб, ни лабораторных признаков активного инфекционного процесса, в лечении она не нуждается.
Если же активный инфекционный процесс подтвержден, то лечение необходимо. Когда такая ситуация складывается во время беременности, вопросы с лечением рассматриваются в индивидуальном порядке.
Как подготовиться к беременности? Рассказывает акушер-гинеколог, главный врач «Клиника Эксперт Тула»
Малафеева Ольга Евгеньевна
— Врачи какой специальности занимаются лечением ТОРЧ-инфекций?
Это зависит от конкретной клинической ситуации. Обычно гинекологи, инфекционисты и дерматовенерологи.
Записаться на прием к врачу-дерматовенерологу можно здесь
внимание: консультации доступны не во всех городах
— Название «ТОРЧ-инфекции» впервые появилось в последней четверти XX века. Как их лечили до этого времени?
Терапия обычно проводилась при наличии клинических проявлений конкретной инфекции. Некоторые из ТОРЧ-инфекций незаметно проходят еще в детском возрасте и взрослого человека, при условии здорового иммунитета, могут не беспокоить. Следовательно, в лечении они не нуждались как тогда, так и сейчас.
Разумеется, если речь шла о сифилисе, гепатите или иной серьезной инфекции, лечение проводилось в соответствии с возможностями, имевшимися в то время.
Как вирус гепатита попадает в организм человека? Читать здесь
— Кому и когда ТОРЧ-инфекции могут навредить?
И самой женщине (в том числе и небеременной), и плоду при первичном инфицировании (первой встрече организма женщины и плода с инфекцией). При сифилисе и гепатите B опасность существует в любой фазе инфекционного процесса (острой или хронической).
— Какие из ТОРЧ-инфекций являются показанием для прерывания беременности?
Опасность для плода представляют следующие инфекции (по убыванию): краснуха, токсоплазмоз и цитомегаловирус, герпес. При этом вопрос о прерывании беременности решается индивидуально, при тесном взаимодействии с врачом.
— Если женщина принимает решение оставить беременность, несмотря на рекомендации врачей, какими могут быть последствия для плода?
У будущего ребенка возможны нарушения в коммуникации, социальной адаптации, речи, обучении. У ребенка, мать которого перенесла во время беременности определенные ТОРЧ-инфекции, могут наблюдаться двигательные расстройства, страдать способность к самообслуживанию. Описано развитие глухоты, слепоты, катаракты, кожные проявления.
Как МРТ помогает выявлять врожденные пороки плода? Читать здесь
— На какие ТОРЧ-инфекции необходимо сдать анализы при планировании беременности?
На все перечисленные ранее. Токсоплазмоз, сифилис, гепатит B, краснуха, цитомегаловирус, вирус простого герпеса. Также врачом дополнительно могут быть назначены исследования на некоторые другие инфекции.
— При планировании беременности диагностику на ТОРЧ-инфекции нужно пройти только женщине или мужчине тоже необходимо такое обследование?
Зависит от ситуации. Если при обследовании женщины не обнаружены антитела против возбудителей ТОРЧ-инфекций, т.е. иммунитета против них нет (иными словами, женщина серонегативна), то обследование мужчины необходимо. Почему? По статистике, тот же цитомегаловирус или герпес переносит большая часть людей (зачастую в детстве). Мог ими переболеть и будущий отец ребенка.
После первичного инфицирования некоторые из этих инфекций организм не покидают. Они «спят» в определенных клетках, если с иммунной системой все в порядке и она хорошо контролирует их «сон». Но жизнь есть жизнь. Это стрессы, болезни и т.д., т.е. то, что может ослабить иммунитет. Ослаб иммунитет — «высыпал», к примеру, герпес на губах. Это и есть реактивация вируса. Для женщины, которая иммунного ответа на вирус не имеет, это прямая опасность. Поэтому знать иммунный статус партнера в этом случае весьма целесообразно, тем более, что реактивация вируса может происходить, но не проявляться явно. Иными словами, женщина даже может не знать, что супруг потенциально опасен для нее и плода.
Если женщина серопозитивна (т.е. у нее имеются специфические антитела против ТОРЧ-инфекции), необходимости в обследовании на них мужа нет.
Разумеется, такие болезни, как вирусный гепатит B, сифилис и ряд других инфекций также требуют обследования. Поскольку возбудители ТОРЧ-инфекций различны, диагностическая (и лечебная) тактика может иметь свои особенности и определяется в каждом конкретном случае индивидуально.
— Ольга Сергеевна, как правильно должна проводиться диагностика на группу ТОРЧ-инфекций? Какие методы она включает?
Сдается кровь на анализ. Среди обязательных при TORCH-инфекциях — иммуноферментный анализ (ИФА), который определяет наличие антител к тому или иному патогену из этой группы.
Сразу или в зависимости от полученных результатов может дополнительно назначаться полимеразная цепная реакция (ПЦР), которая выявляет сам возбудитель по наличию в исследуемом материале его нуклеиновых кислот.
Если исследуется не кровь, а другой образец (например мазок из влагалища), тогда подготовка может включать отмену применения свечей, антибактериальных и противовирусных средств. За 2-е суток до исследования исключаются половые контакты, щелочные средства гигиены, за сутки вообще прекращаются гигиенические процедуры. Все эти моменты заранее обговариваются с лечащим врачом и врачом клинической лабораторной диагностики, т.е. самостоятельно отменять какие-то лекарственные средства (если они используются) не следует.
— Насколько точна ПЦР диагностика?
Очень точна — при наличии в материале патогена, на который делается анализ. Если его нет, или он находится за границами определяемости (попросту говоря, его очень мало), то ПЦР может быть отрицательным.
Важно также понимать, что отрицательный результат ПЦР не ответит на вопрос, была ли «встреча» организма с инфекцией или нет. На этот вопрос отвечает иммуноферментный анализ.
— Как уберечься от ТОРЧ-инфекций? Расскажите о профилактике этих заболеваний.
Рассмотрим ситуацию, когда женщина не имеет иммунитета к токсоплазмозу, краснухе, цитомегаловирусу и вирусу простого герпеса.
Для предотвращения заболевания краснухой перед планируемой беременностью рекомендуется вакцинация. Срок — не менее, чем за 3 месяца до начала беременности.
Для профилактики цитомегаловирусной инфекции рекомендуется не контактировать больными людьми, в том числе имеющими симптомы ОРВИ, поскольку никогда точно неизвестно, что это за инфекция; не посещать людные места; оберегать себя от любых инфекций.
Для предотвращения герпеса (в том числе и генитального) — избегать контактов с больными им людьми.
Чтобы не заразиться токсоплазмозом, необходимо соблюдать правила гигиены: тщательно мыть руки, овощи, фрукты, подвергать пищу полноценной термической обработке и т.д. При работе в огороде, саду использовать защитные перчатки. По возможности избегать контакта с животным, с их выделениями (слюной, фекалиями).
Вести здоровый образ жизни, рационально питаться, регулярно бывать на свежем воздухе.
источник
В период планирования зачатия или при постановке на учет по поводу уже наступившей беременности женщине необходимо пройти ряд лабораторных исследований. Среди них одним из самых важных является анализ на TORCH-инфекции, хотя он не входит в перечень обязательных и назначается по усмотрению врача.
По результатам исследования определяется наличие в крови возбудителей самых опасных для женщины и будущего ребенка инфекций: токсоплазмоза (T), гепатит В, сифилис и другие (O), краснухи (R), цитомегаловируса (С) и вируса простого герпеса (H).
Данное исследование направлено на возможное выявление в организме женщины возбудителей наиболее опасных внутриутробных инфекций и заболеваний, передающихся половым путем. Многие из этих патологий протекают в скрытой форме, то есть женщина может не испытывать никаких симптомов болезни, но является переносчиком вирусов и другой патогенной микрофлоры.
Опасность такого латентного течения заболевания заключается в том, что оно может передаться будущему ребенку, вызвав у него многочисленные нарушения со стороны функционирования различных органов и систем.
Исследование на ТОРЧ-инфекции ставит своей целью выявление наличия у женщины иммунитета к основным патологиям, которые грозят прерыванием беременности или развитием у эмбриона серьезных проблем. Особую опасность такие заболевания представляют в первые 12 недель беременности, поскольку именно в этом периоде происходит закладка основных систем организма плода.
Комплекс исследований, входящих в ТОРЧ-анализ, включает тесты на определение основных инфекционных агентов, являющихся возбудителями серьезных заболеваний. В этот перечень входят:
- Токсоплазмоз. Это заболевание, вызываемое простейшими внутриклеточными микроорганизмами, основными носителями которых являются кошки. Отличительной особенностью патологии является длительный характер протекания. Болезнь может быть как приобретенной, так и врожденной. Токсоплазмоз может спровоцировать развитие таких заболеваний, как гепатит, пневмония, менингоэнцефалит и других.
Воспалительный процесс при проникновении в организм возбудителя может затрагивать центральную нервную систему, органы зрения и слуха, а также инфекция крайне негативно влияет на печень. Во время беременности может произойти внутриутробное заражение плода, последствием которого часто является самопроизвольный аборт.
- Различные заболевания инфекционной природы, которые обозначены в аббревиатуре TORCH буквой О. К этой группе относятся передающиеся половым путем, такие как гонорея и сифилис, а также инфекции, вызванные патогенной микрофлорой – уреаплазмой, хламидиями и другими. Сюда же относятся и вирусные заболевания, например, гепатит, ВИЧ и другие.
- Краснуха. Это заболевание выделено в отдельную группу, которая обозначена буквой R. Болезнь передается воздушно-капельным путем, ее возбудителем является очень опасный вирус, который очень устойчивый к воздействию факторов внешней среды.
- Если женщина переболела краснухой в детстве, у нее вырабатывается стойкий иммунитет к инфекции, и во время вынашивания ребенка никаких негативных последствий перенесенное заболевание на состояние плода не оказывает. Но если вирусная инфекция развивается во время беременности, у плода могут возникнуть патологии, часто несовместимые с жизнью. Обычно женщине, заразившейся краснухой, показано прерывание беременности.
- Цитомегаловирусная инфекция (С). Этот вирус по разным данным присутствует в организме большей половины женщин, не вызывая никаких неприятных симптомов. По сути, болезнь является хронической, но в большинстве случаев она никак не проявляется, а носитель вируса не подозревает о наличии ее у него в организме. При развитии заболевания у пациента увеличиваются клетки печени и других внутренних органов.
Опасность ЦМВИ представляет при первичном заражении беременной женщины, поскольку в этом случае заболевание может передаться эмбриону и нанести ему непоправимый вред. Если результаты анализа на ТОРЧ показали наличие в крови женщины цитомегаловируса, ей обычно рекомендуют прервать беременность.
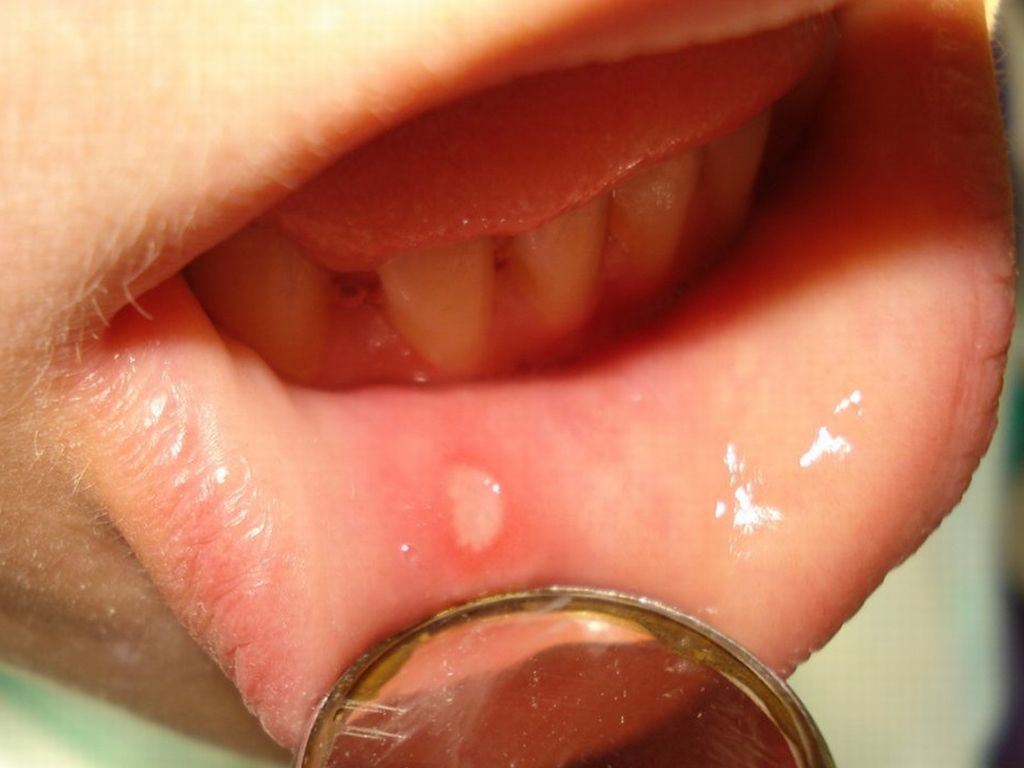
- Герпес (H). В рамках ТОРЧ-анализа проверяется наличие в организме вирусов простого герпеса ВПГ-1 и ВПГ-2. Эта инфекция обычно поражает слизистые оболочки внутренних органов и ротовой полости, причем вирус ВПГ-2 передается преимущественно при половом акте, но в случае оральных сексуальных контактов он может поражать и слизистую рта.
Если у беременной по результатам анализов обнаружено наличие инфекции в родовых путях, ей показано кесарево сечение при родах, чтобы избежать заражения ребенка.
Объединение всех этих инфекций в одну группу анализов обусловлено однотипностью их симптоматики. В большинстве случаев они напоминают признаки простудных респираторных заболеваний или общего переутомления. Женщины обычно не уделяют должного внимания такому недомоганию и не торопятся обращаться к врачу.
Анализ на ТОРЧ-инфекции проводят либо иммуноферментным методом, либо при помощи ПЦР-диагностики. Результаты, полученные при применении этих методик, могут несколько различаться.
С помощью ИФА возможно выявить антитела к инфекциям, входящим в комплекс ТОРЧ, у плода на ранних стадиях развития. Если получен положительный результат, проводятся дополнительные исследования для определения активности возбудителей заболевания, для этого больше подходят методики ПЦР.
А здесь подробнее о неспецифическом кольпите.
Если женщина со всей ответственностью готовится к рождению ребенка, ей рекомендуется пройти обследование на наличие ТОРЧ-инфекций еще на этапе планирования зачатия. Этот анализ не входит в число обязательных, и гинеколог назначает его только при подозрении на наличие какого-либо заболевания, входящего в этот комплекс.
При наступившей беременности сдавать анализ нужно на сроке до 12 недель. Это связано с тем, что большинство заболеваний из перечня ТОРЧ являются абсолютным показанием для аборта, который без последствий для здоровья женщины можно делать только до конца первого триместра.
Если у женщины есть какие-либо подозрения на наличие у нее возбудителей заболеваний, она может самостоятельно сдать анализ в любой из аккредитованных лабораторий. Обычно эти сомнения основаны на ранее проведенном курсе лечения от венерических заболеваний, имеющихся симптомах герпеса, плохом самочувствии или при наличии каких-либо заболеваний у полового партнера.
Любое заболевание из комплекса ТОРЧ грозит серьезными патологиями для будущего ребенка, поэтому медики настоятельно рекомендуют женщине пройти обследование.
Если какая-либо патология выявлена на этапе планирования беременности, женщине необходимо пройти полный курс лечения от инфекции и сдать перед планируемым зачатием контрольные анализы.
В случае, если анализ на ТОРЧ был сделан в первом триместре беременности, врач принимает решение о необходимости ее прерывания в зависимости от характера заболевания и степени риска опасных последствий для плода. Так, негативное влияние на эмбрион различных заболеваний, входящих в список ТОРЧ, заключается в следующем:
- при краснухе ребенок может родиться с тяжелым пороком сердца, у него может развиться сахарный диабет, серьезные патологии зрения и слуха, он наверняка будет сильно отставать в умственном и физическом развитии;
- при заражении женщины цитамегаловирусом эмбрион практически всегда погибает, а в случае сохранения беременности ребенок рождается с тяжелыми поражениями центральной нервной системы, эпилепсией, детским церебральным параличом;
- при герпесе высока вероятность прерывания беременности, если этого не произошло, у новорожденного может быть диагностировано тяжелое поражение печени, гепатит, патологии со стороны нервной системы.
Признаки ТОРЧ-инфекции у детей
Особую опасность эти заболевания представляют в случае первичного заражения женщины в период беременности, особенно на поздних сроках, когда аборт делать поздно.
Никаких особых правил для сдачи анализа ТОРЧ не существует, это стандартная процедура забора крови из вены. Накануне исследования следует отказаться от употребления в пищу жирных продуктов, а за несколько дней до анализа от любых спиртных напитков. Кровь нужно сдавать натощак, перед анализом рекомендуется не курить.
Результаты анализа будут известны в течение 3 — 5 дней. Это стандартная процедура, и сроки проведения исследования во всех лабораториях примерно одинаковы.
Женщине сложно самостоятельно разобраться в полученной информации, правильно интерпретировать ее может только врач, и от этого будет зависеть возможность сохранения беременности и схема терапевтических мероприятий.
Обычно результаты анализа на ТОРЧ выглядят в виде таблицы, в которой представлен перечень заболеваний, на которые делались тесты на выявление антител igM и igG, а в последней графе выведен положительный или отрицательный ответ на вопрос о наличии возбудителя в крови. Антитела класса M свидетельствуют о начальном этапе развития заболевания, а класса G – о стадии ремиссии или о том, что инфицирование произошло достаточно давно.
По результатам анализа можно определить, было ли инфицирование первичным, или женщина уже была носителем инфекции до беременности. О первичном заражении свидетельствует так называемая сероконверсия, когда после неоднократно проведенных анализов, показавших отрицательный результат, в сыворотке крови обнаруживаются антитела.
Для таких заболеваний, как краснуха, токсоплазмоз и цитомегаловирус, результаты анализа и рекомендации по дальнейшему ведению беременности выглядят следующим образом:
- При отсутствии антител обоих классов можно говорить об отсутствии инфицирования женского организма, в этом случае беременность может протекать без всяких осложнений при соблюдении профилактических мер.
- Отсутствие антител igM при положительном показателе igG свидетельствует о перенесенном в недавнем прошлом инфекционном заболевании.
- При обратных показателях можно говорить о том, что более года назад женщина была инфицирована токсоплазмами, а к краснухе у нее имеется иммунитет. Если показатель igG превышает значение 10 МЕ/мл, то перед планируемым зачатием женщина должна пройти вакцинацию, по другим заболеваниям необходим постоянный контроль за уровнем в крови антител.
- Положительный тест на оба класса антител свидетельствует об острой фазе заражения краснухой или токсоплазмозом. Такие результаты требуют повторного обследования через две недели с проведением дополнительных видов анализов.
Если женщина сдавала анализ на ТОРЧ-комплекс во время планирования беременности, и все показатели были отрицательными, ей рекомендуется за 3 месяца до предполагаемого зачатия сделать прививку против краснухи.
Чтобы не заболеть токсоплазмозом, необходимо соблюдать простые профилактические рекомендации: исключить контакт с уличными кошками, соблюдать правила личной гигиены, осторожность при разделывании мяса, а также избегать блюд со слабой его прожаркой.
А здесь подробнее о скрытых половых инфекциях.
Все болезни, входящие в комплекс ТОРЧ, представляют серьезную опасность для здоровья и жизни будущего ребенка, поэтому женщине следует принять все меры для раннего выявления возможной патологии и сдать все рекомендуемые анализы.
О расшифровке анализа на ТОРЧ-инфекции смотрите в этом видео:
Долго и незаметно существовать могут скрытые половые инфекции, в результате рано или поздно спровоцировать осложнения. Симптомы часто неявные. Поможет выявить ПРЦ их вид, активность, чтобы начать лечение.
О многом по части состояния здоровья может рассказать мазок на флору у женщин. Врач при расшифровке результатов сопоставит их с нормой, определит степень чистоты, в случае отклонений может предположить дисбактериоз, онкологию, по лейкоцитам воспаление. Показатели при беременности отличаются. Подготовка минимальная.
Из-за бактерий или чрезмерного увлечения личной гигиеной может развиться неспецифический кольпит. Причины могут крыться и в незащищенном половом акте. Лечение включает препараты, свечи, которые также назначают при хроническом кольпите. Насколько он опасен?
Если диагностирован сальпингоофорит, лечение антибиотиками является единственно верным. Однако чаще всего схема включает применение нескольких антибиотиков, иммунотерапию. В некоторых случаях поможет только операция.
источник
TORCH (торч) инфекциями называют группу заболеваний, которые могут передаться от женщины к ребенку внутриутробным способом. Эти болезни могут вызывать врожденные патологии и дефекты. Анализ на TORCH обыкновенно назначается при комплексном обследовании беременных женщин.
Первые буквы названий инфекций, которые включены в группу TORCH, вошли в данную аббревиатуру. Расшифровка выглядит следующим образом:
- T – токсоплазмоз;
- О – другие инфекции (сифилис, ветряная оспа, парвовирус, листериоз);
- R – краснуха;
- С – цитомегаловирус;
- Н – герпес.
Давайте более подробно рассмотрим каждый из заболеваний.
Это хорошо известная инфекция, которая поразила около 30% населения Земли. Ее возбудитель – токсоплазма. Первичным хозяином этого микроорганизма, в организме которого он живет и размножается, являются домашние коты, которые, как правило, и являются причиной инфицирования. Помимо этого заражение токсоплазмозом может возникнуть через немытые руки (так обычно дети заражаются в детских садах), а также плотоядное сыроедение (сыромясоедение).
Эта группа предполагает такие инфекции, которые могут влиять на плод: гепатит В и С, сифилис, хламидиоз, гонококки, листериоз. Недавно в этот перечень был включен ВИЧ, ветряная оспа, энтеровирусная инфекция.
Краснуха способна передаваться здоровому человеку от инфицированного, зачастую воздушно-капельно. Краснуху принято считать совершенно неопасным «детским» заболеванием. Ни к каким тяжелым последствиям заражение ей в детском возрасте не приводит. Проявляется болезнь мелкими высыпаниями по всему телу и повышением температуры от 38 до 40°. Коварность краснухи заключается в том, что заражение проходит длительный инкубационный период, при котором симптомы отсутствуют.
Цитомегаловирус стал известным только в 20 веке. Может передаваться взрослой женщине через половой акт, через кровь, при кормлении грудью.
Простой герпес — это вирусное заболевание. Медицина знает два типа герпеса — герпес I типа и герпес II типа.
Герпес I типа чаще всего проявляется, как всем известная «простуда на губах». II тип проявляет себя в области половых органов. Передается половым, воздушно-капельным путем и внутриутробно. В случае запущенного хронического течения он поражает не только места на которых проявляется, но и ЦНС, глаза и внутренние органы.
После первичного заражения происходит выработка антител, которые в значительной мере дают возможность предотвратить прогрессирование заболевания.
Заболевания из группы TORCH не представляют опасности для человеческой жизни. Они очень распространены и после первичного заражения переходят в стадию хронического, латентного течения. Тем не менее при первичном инфицировании они могут иметь острые проявления. А проникновение их в организм беременной женщины без наличия в нем антител может привести к серьезным порокам развития плода.
Для людей с хорошим иммунитетом токсоплазмоз не является опасным, болеть им можно без каких – либо симптомов. К нему человеческий иммунитет вырабатывает стойкие антитела, так что это заболевание бывает всего один раз. Токсоплазма опасна, если первичное заражение происходит в период беременности. На самом деле возможность инфицирования не большая – согласно статистическим данным токсоплазмой заражается не более 1% женщин и всего только 20% из них могут передать инфекцию малышу.
Но 1% это одна беременная женщина из 100, это не так уж и мало. Но, если женщина инфицировалась как минимум за полгода до беременности, то рисков для плода нет. При заражении во время вынашивания большое значение имеет то, на каком конкретно сроке это произошло.
На сроках до 12-ти недель проникновение в организм токсоплазмы может привести к тяжким патологиям и выкидышам. Врожденный токсоплазмоз приводит к тяжелому поражению глаз, печени, селезенки, ЦНС, головного мозга.
После перенесенного заболевания организмом вырабатывается стойкий иммунитет, после чего повторное заражение невозможно. Однако если инфицирование происходит во время беременности, краснуха чрезвычайно опасна для будущего малыша. В остром течении вирус поражает ткани нервов ребенка, сердечную мышцу и глаза.
В 1 триместре первичное инфицирование краснухой – показание для того, чтобы прервать беременность. На более поздних сроках это может стать причиной отставания в росте и умственном развитии. В таком случае проводят комплексную общеукрепляющую терапию, профилактику плацентарной недостаточности.
При заражении на самых поздних сроках малыш может родиться с внешними проявлениями краснухи, после чего она протекает точно так же, как и у всех маленьких детей и, как правило, не имеет тяжких последствий.
Влияние ЦМВ на человека зависит, скорее всего, от общего состояния иммунной системы. При хорошем иммунитете он практически не представляет никакой опасности. Если функции защитных сил организма снижены, возбудитель активизируется и способен поражать практически все органы и системы. Большинство людей, которые инфицированы ЦМВ, даже не догадываются об этом. Первичное заражение у беременных на ранних сроках – показание к прерыванию.
Если женщина инфицируется предварительно, то никаких страшных патологий у плода не возникает. В периоды обострения беременной назначается курс лечения с использованием противовирусных препаратов и иммуномодуляторов. В идеале анализ на антитела к ЦМВ сдают при планировании беременности, если они не выявлены, то будущая мама получает ряд рекомендаций, которые направлены на предотвращение заражения.
При заражении во время вынашивания ребенка, особенно до 12 недель он может быть смертельно опасен для эмбриона. В этом случае он может стать причиной развития тяжких патологий, часто несовместимых с жизнью.
Инфицирование на поздних сроках увеличивает возникновение патологий плода, таких как: врожденная вирусная пневмония, пороки сердца, микроцефалия. Он может стать причиной преждевременных родов, гибели ребенка, ДЦП, слепоты и глухоты, врожденной эпилепсии.
Очень часто ребенок инфицируется, проходя через родовые пути матери во время родов. По этой причине, если в срок происходит обострение герпеса 2 типа, назначается кесарево сечение. Это дает возможность предотвратить заражение малыша, организм которого еще не окреп.
Лабораторное обследование на TORCH-инфекции необходимо проходить предварительно за 2-3 месяца до планирования беременности или же на самых ранних сроках. Именно первичное заражение несет наибольшую опасность. Результаты исследования дают возможность определить наличие и предотвратить негативное влияние этих инфекций на плод.
Анализы сдают в женской консультации, где женщина состоит на учете или в специальной лаборатории. Подготовка к сдаче анализов на инфекции из группы ТОРЧ не нужна. Основное правило – забор материала проводится натощак, утром, после пробуждения.
С его помощью, представляется возможность определить 4 вида вирусных инфекций, которые способны инфицировать будущего малыша внутриутробно. Опасность заключается в том, что при инфицировании плода любым из четырех или более вирусов происходит поражение органов и их систем, существенно увеличивается риск мертворождения, выкидыша, а в случаи если малыш родиться врожденных патологий и уродства.
При планировании беременности забор можно проводить в любые дни менструального цикла. При прохождении антибактериальной терапии от исследования следует отказаться до окончания приема препаратов. Адекватные результаты будут получены не ранее, чем через месяц после их отмены. Также не нужно проводить гигиенические процедуры в области половых органов непосредственно перед сдачей анализов. Лучшее время для подобного обследования – первые дни по окончанию менструации.
Результаты анализов на TORCH-инфекции оцениваются индивидуально для каждого пациента в конкретно взятом случае. При исследовании крови могут быть выявлены классы иммуноглобулинов G и M. Если определены антитела, которые относятся только к классу G, это значит, что инфицирование произошло уже давно, и выработался иммунитет к данному возбудителю. Поэтому заболевание не опасно.
Присутствие антител класса М говорит о том, что заболевание находится в острой стадии, несмотря на отсутствие симптомов.
Если антител вообще не обнаружено, это значит, что никакого контакта в инфекцией не было у пациента. Поэтому беременным женщинам с таким результатом анализов стоит максимально обезопасить себя, выполняя все назначения и рекомендации врача. За три месяца до планируемого зачатия требуется сделать прививку от краснухи, если антител к ней не обнаружено.
| Возбудитель инфекции | lgG | lgM | Результат |
| (TО) Токсоплазмоз | – | – | В исследуемом материале не обнаружено антител к токсоплазмозу. Контакта с данным возбудителем не было ранее. |
| + | – | Инфицирование произошло менее 2-х месяцев назад. | |
| + | + | Присутствие антител в организме к токсоплазмозу. Заражение произошло более 2-х месяцев назад. Результат требует дополнительного обследования. | |
| – | + | В результате лабораторного исследования обнаружены антитела к токсоплазмозу, который находится в хроническом течении и не представляет опасности. | |
| (R) Краснуха | – | – | Антитела к краснухе не выявлены. Контакта с возбудителем инфекции до этого момента не было. |
| + | – | Наиболее вероятно инфицирование произошло не более 2-х месяцев назад. Результат требует дополнительных исследований. | |
| + | + | Инфекция попала в организм 2-6 месяцев назад. Результат требует дообследования. | |
| – | + | ||
| В организме присутствуют антитела к вирусу краснухи. Повторный контакт с возбудителем не опасен. | |||
| (С) Цитомегаловирус | – | – | Антитела к цитомегаловирусу не выявлены. До момента забора исследуемого материала этот возбудитель не проникал в организм. |
| + | – | Инфицирование произошло не больше полутора месяцев назад. Требуется дообследование. | |
| + | + | Инфекция попала в организм менее 5-ти месяцев назад. Требуются дополнительные анализы. | |
| – | + | Вирус находится в стадии латентного течения. Он не представляет опасности в случае контакта с ним. | |
| (Н) Герпес | – | – | Контакта организма с вирусом герпеса ранее не было. В случае первичного заражения он очень опасен для беременной женщины. |
| + | – | Проникновение инфекции в организм произошло не более полутора месяцев назад. | |
| + | + | Заражение произошло не больше 4-х с половиной месяцев назад. Требуется ряд дополнительных обследований. | |
| – | + | Наблюдается присутствие защитных антител к герпесу. Повторное инфицирование произойти не может. |
TORCH – это группа инфекций, включающая в себя болезни, вызванные конкретными типами возбудителей. Попав однажды в организм, они остаются там навсегда. Их достаточно сложно предотвратить и невозможно окончательно вылечить. С ними можно спокойно жить, но во время вынашивания ребенка они могут представлять опасность для его здоровья и даже жизни. Сдача анализов на присутствие TORCH в организме будущей матери дает возможность максимально снизить риски негативного влияния их на плод.
Все болезни данной группы очень распространенные. С ними можно столкнуться не только на улице, но и у себя дома, на собственной кухне или при уходе за домашними любимцами. Поэтому профилактика заражения во время беременности имеет очень важное значение. По этой причине важно планировать беременность еще до ее наступления. При отсутствии положительных результатов на наличие антител в организме будущей матери, требуется максимально себя обезопасить от проникновения возбудителей.
Только от краснухи есть самый надежный метод профилактики – вакцинация. В странах постсоветского пространства она включена в обязательном порядке.
Если беременность плановая, то лучше всего преждевременно вакцинироваться от вируса краснухи. Тем не менее обследования показывают, что антитела присутствуют у 86% женщин, которые когда – то переболели этим заболеванием и повторное заражение им не угрожает.
Отличия краснухи и токсоплазмоза заключаются в том, что к первому вирусу вырабатываются стойкие антитела, а ко второму антитела вырабатываются только у 40% пациенток. Заражение токсоплазмой происходит чаще всего благодаря плохой термической обработке мяса.
Для справки! Очень часто источником заражения становятся пушистые любимцы — собаки и кошки. По этой причине многие отдают своих питомцев другим хозяевам на время вынашивания ребенка, считая, что они представляют опасность. Но это не всегда так. Чаще всего владелицы представителей семейства кошачьих уже давно имеют антитела к токсоплазмозу. А вот заводить хвостатого друга тем, у кого его до этого не было при беременности нежелательно. При этом, если анализы на присутствие антител положительны, волноваться не стоит.
Совершенно иным образом дела обстоят относительно герпесов и цитомегаловируса. Герпетическими инфекциями, как правило, организм поражается еще в раннем возрасте. Передаются эти возбудители преимущественно воздушно-капельным путем. Носителями данных возбудителей являются почти все (около 98% населения земного шара). При хорошей иммунной защите организма они находятся в подавленном состоянии и не представляют угрозы. Но при угнетении защитных сил организма эти инфекции могут себя проявить. Поэтому единственный способ профилактики данных заболеваний — укрепление защитных сил организма при помощи всем известных способов, а именно:
- здорового образа жизни;
- достаточного сна;
- соблюдения режима;
- правильного и сбалансированного питания;
- избегания стрессовых ситуаций.
Важно! В период беременности необходимо избегать простудных заболеваний и ограничить себя в пребывании в местах, где находится большое количество людей.
Укрепление иммунной системы во время вынашивания малыша поможет избежать периодов обострения герпетических инфекций и убережет от негативных последствий.
источник
На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода. Большинство инфекций опасно при первичном заражении во время беременности. Рецидивы герпеса могут быть опасны во время родов и в послеродовом периоде.
TORCH (ТОРЧ) — инфекции , это сокращенное название (аббревиатура) наиболее часто встречающихся внутриутробных инфекций, очень опасных для плода. TORCH — Toxoplasma, Rubella, Cytomegalovirus, Herpes. По-русски: токсоплазмоз, краснуха, цитомегаловирус и герпес.
Расшифровывается аббревиатура TORCH следующим образом :
Т — токсоплазмоз (toxoplasmosis)
О — другие инфекции (others)
С – цитомегаловирусная инфекция (cytomegalovirus)
H — герпес (herpes simplex virus)
Буква О – others (другие) – подразумевает такие влияющие на плод инфекции, как гепатит В и гепатит С, сифилис, хламидиоз, гонококковая инфекция, листериоз, парвовирусная (инфекция, вызванная парвовирусом В19). Недавно в этот перечень включили ВИЧ-инфекцию, ветряную оспу, энтеровирусную инфекцию.
Однако, как правило, в группу ТОРЧ-инфекций включают только четыре перечисленных заболевания: токсоплазмоз, краснуха, цитомегаловирус и герпес. При этом варианте буква О аббревиатуры расшифровывается как вторая буква слова toxoplasmosis.
Все они могут поражать людей любого пола и возраста, однако сам термин используются по отношению к женщинам, которые готовятся к беременности, беременным женщинам, а также плоду и новорожденному. Краснуха, токсоплазмоз, цитомегаловирусная и герпетическая инфекция относятся к широко распространенным инфекциям. В большинстве случае первая встреча с ними происходит в детском и юношеском возрасте – это называется первичным инфицированием, после которого остается иммунная защита. Если организм встречается с инфекцией повторно, это называют вторичной инфекцией или реинфекцией.
Особенность ТОРЧ-инфекций в том, что при первичном заражении ими во время беременности они могут оказывать пагубное действие на все системы и органы плода, особенно на его центральную нервную систему, повышая риск выкидыша, мертворождения и врожденных уродств ребенка, формирования пороков его развития, вплоть до инвалидности.
Часто поражение беременной женщины инфекциями торч-комплекса является прямым показанием к прерыванию беременности. TORCH (ТОРЧ) — инфекции опасны развитием уродств у плода или его гибелью.
При беременности опасно первичное заражение какой-либо из группы TORCH-инфекцией. То есть встреча с той инфекцией, к которой не выработался иммунитет. Такое заражение сопровождается выраженной циркуляцией в крови микробов, которые могут попадать в организм ребенка.
Важной особенностью инфекций этой группы является то, что симптомов может не быть или они могут быть маловыражены. В это время инфекция будет пагубно влиять на состояние плода и на течение беременности.
Именно до беременности (или на ранних сроках) нам нужно узнать — была инфекция или нет. Если была — можно не волноваться, эта инфекция не опасна для беременной женщины. Если не было, то врач расскажет Вам о комплексе профилактических мероприятий (например, если речь идет о краснухе — то можно сделать прививку, если речь идет о токсоплазмах — можно соблюдать определенные правила, чтобы снизить риск заражения и т.д.). Кроме того, по тем инфекциям, к которым нет защитных антител, важно проводить регулярный мониторинг, чтобы не пропустить инфицирование.
Диагноз только по клиническим проявлениям (сыпь, увеличение лимфоузлов, температура и т.д.) часто вызывает затруднения, так как в большинстве случаев симптомы маловыражены или неспецифичны. Более точной является лабораторная диагностика – определение антител в крови
Кровь на наличие антител к TORCH-инфекциям правильнее всего сдавать еще до наступления беременности, при ее планировании.
Наиболее опасным для плода является первичное заражение ToRCH-инфекциями на фоне беременности, особенно на ранних ее сроках, поэтому если при обследовании на torch-инфекции до беременности в крови женщины обнаруживаются антитела к этим инфекциями, то женщина может спокойно беременеть – ее ребенку с этой стороны ничто не угрожает. Если же перед беременностью антител к инфекциям ТОРЧ-комплекса не обнаруживается, значит, беременной женщине необходимо будет принимать дополнительные меры для того, чтобы обезопасить то них себя и своего будущего малыша.
Если же до наступления беременности анализы на торч-инфекции сданы не были, это совершенно необходимо сделать на как можно более ранних сроках. Причем анализы на ТОРЧ-инфекции нужно сдать вне зависимости от самочувствия беременной женщины, так как большинство инфекций TORCH-комплекса протекают бессимптомно, и до появления серьезных осложнений со стороны плода, беременная женщина может даже не догадываться об их существовании.
Диагностируют TORCH (ТОРЧ) — инфекции, исследуя кровь на наличие антител к возбудителям токсоплазмоза, краснухи, цитомегаловируса и герпеса. Определяют титры (концентрацию) антител к перечисленным возбудителям. Если антитела есть, это не означает, что человек обязательно болен. Это может означать, что он когда-то переболел данной инфекцией и имеет к ней иммунитет. Однако, если титр антител к определенной инфекции очень высок или нарастает со временем, это уже свидетельствует об активности процесса. Причем клинически болезнь может и не проявляться или проявляться неяркими, стертыми формами. Выраженность внешних проявлений заболевания никак не связана с опасностью его воздействия на плод. При ярко выраженном заболевании плод может остаться здоровым, и, напротив, при отсутствии клинических проявлений плод может сильно пострадать.
Причем, если иммунитета нет — то радоваться рано. Женщина, перенесшая инфекцию из TORCH -комплекса до беременности, имеет больше шансов сохранить здоровый плод, чем женщина, впервые заболевшая во время беременности. Краснуха при беременности — это прямое показание к прерыванию беременности.
Анализ крови на антитела: подробности
У всех видов млекопитающих пять классов иммуноглобулинов гомологичны, то есть эти классы сложились до разделения млекопитающих на виды. Это свидетельствует об оптимальности их свойств и необходимости для выживания. Антитела (иммуноглобулины) – это специальные белки иммунной системы, которые вырабатываются при встрече с каким-либо агентом. Антитела специфичны, то есть действуют на конкретный агент. Для уточнения специфичности к обозначению антител добавляется название возбудителя, против которого направлены антитела. В данном случае, например, речь идет об антителах к краснухе, парвовирусу В19, токсоплазмам и так далее. Международное обозначение иммуноглобулинов — Ig. Заглавная латинская буква после Ig обозначает класс иммуноглобулинов. Таких классов выделяют 5: M, G, A, E, D. Выделяются 5 классов антител, из которых самые важные — G, M, A (IgG, IgM, IgA).
Для диагностики TORCH-инфекций значимыми являются IgM и IgG. Разные иммуноглобулины появляются на разных стадиях иммунного ответа и находятся в крови в разное время, поэтому их определение позволяет врачу опредлить время заражения, а значит, прогнозировать риски, правильно назначать диагностические и лечебные процедуры.
IgM повышаются вскоре после начала заболевания, достигают пика к 1-4 неделе (это средняя цифра, могут быть различия для разных инфекций), затем снижаются в течение нескольких месяцев. Для некоторых инфекций срок присутствия значимого количества специфических антител IgM может быть довольно большой. В этих ситуациях помогает анализ на авидность антител IgG (см.ниже). Быстрота появления антител класса IgM позволяет диагностировать острую форму заболевания в самом его начале.
IgG определяются чуть позже (не ранее, чем через 2 недели после начала заболевания), их уровни повышаются медленнее, чем IgM, но и остаются они существенно дольше (для некоторых инфекций в течение всей жизни). Повышение уровня IgG говорит о том, что организм уже встречался с этой инфекцией.
Наиболее распространенными для выявления торч-инфекций методами диагностики являются ИФА (иммуноферментный анализ) и ПЦР (полимеразная цепная реакция).
Методом ПЦР можно выявить наличие или отсутствие ДНК возбудителя инфекции в организме. Более того, этот метод позволяет идентифицировать тип возбудителя (например, герпес I или II типа).
Для анализа методом ПЦР может использоваться кровь, выделения из влагалища или шейки матки, моча. ПЦР характеризуется высокой точностью получаемых результатов (90—95%). Время от взятия материала для исследования до получения результатов обычно составляет не более двух суток.
Метод ПЦР хорошо зарекомендовал себя в диагностике хронических и бессимптомных инфекций, очень важно, что он позволяет выявить даже ничтожно малое количество возбудителя инфекции.
Однако метод ПЦР не может ответить на все вопросы, касающиеся торч-инфекций. Например, отличить с помощью ПЦР острую или недавнюю инфекцию от носительства инфекции невозможно. Для этого используется метод ИФА, основанный на выявлении антител к возбудителю инфекции.
У мужчин материалом для исследования служат выделения из мочеиспускательного канала; у женщин — выделения из мочеиспускательного канала, шейки матки, влагалища.
Однако более достоверные результаты дает анализ крови, так как именно сыворотка крови содержит антитела к возбудителю инфекций. По тому, какие именно антитела выявлены и какова их концентрация, врач делает выводы о том, страдает пациентка острой или хронической формой заболевания или просто является носителем инфекции.
Разумеется, точную интерпретацию анализов на торч-инфекции может дать только врач, он же в случае необходимости назначит дополнительные обследования и предложит схему лечения или меры профилактики TORCH-инфекций.
Лучше подстраховаться заранее, то есть сдать анализы на TORCH-инфекции до беременности. Если есть необходимость можно сделать прививку. Только выдержите необходимый период после прививки до зачатия ребенка.
Нужно сдать анализы на TORCH (ТОРЧ) — инфекции. Если титры антител по какой-то инфекции повышены, необходимо исследовать кровь в динамике. Если титр антител нарастает — процесс активен, и есть опасность для плода. Нужно лечиться и наблюдать развитие плода особенно внимательно.
Анализы на TORCH-инфекции лучше всего сдавать не во время беременности, а за 2—3 месяца до планируемого зачатия. В этом случае при обнаружении острой или подострой формы инфекции врач сможет назначить эффективное лечение, не беспокоясь о том, что лекарственные препараты могут повредить плоду.
Если во время обследования обнаружится, что антитела к данной инфекции из ТОРЧ-комплекса в организме есть и их количество соответствует норме, то это скажет о том, что во время беременности торч-инфекции не будут угрожать плоду.
Наконец, если антител к торч-инфекциям обнаружено не будет, то во время беременности женщине необходимо будет обращать повышенное внимание на меры профилактики: принимать препараты, укрепляющие иммунитет, вести здоровый образ жизни, правильно и полноценно питаться, много двигаться, проводить несколько часов в день на свежем воздухе.
Кроме того, есть дополнительные меры профилактики токсоплазмоза — они включают в себя тщательное соблюдение правил гигиены, избегание контакта с кошками или процесса обработки сырого мяса.
Для профилактики краснухи за несколько месяцев до предполагаемой беременности женщине рекомендуется сделать прививку против краснухи.
Кроме мер профилактики торч-инфекций врач обязательно порекомендует женщине, не имеющей антител к этим заболеваниям, проходить дополнительное обследование на TORCH-инфекции во время беременности. Это совершенно необходимо для того, чтобы вовремя «перехватить» начавшуюся первичную инфекцию и принять соответствующие меры. Напомним, что анализы на такие инфекции, как цитомегаловирусная инфекция и герпес, необходимо сдать не только женщине, планирующей беременность, но и ее партнеру.
Если сдать анализы на ТОРЧ-инфекции до беременности не удалось, это необходимо сделать на как можно более ранних сроках беременности, потому что именно в первые несколько недель беременности первичное заражение торч-инфекциями может быть наиболее опасно с точки зрения инфицирования плода.
Токсоплазмоз – это очень широко распространенное заболевание, которым заражено почти 30% людей в мире. Его возбудитель – микроорганизм, который называется токсоплазма. Первичным хозяином токсоплазмы, в организме которого этот паразит размножается, является домашняя кошка, которая чаще всего и становится источником инфицирования человека.
Кроме того, заражение токсоплазмой может произойти через грязные руки (так обычно заражаются дети в детских садах), через сырое или недоваренное (недожаренное) мясо. Для человека со здоровым иммунитетом токсоплазмоз не представляет опасности – переболеть им можно, даже не заметив этого. Кроме того, к токсоплазмозу организм человека вырабатывает устойчивый иммунитет, так что это «одноразовая» болезнь.
Единственная ситуация, при которой токсоплазмоз представляет собой серьезнейшую опасность – это первичное заражение токсоплазмозом во время беременности. Справедливости ради, стоит сказать о том, что вероятность такого заражения не велика – по статистике во время беременности токсоплазмозом заражается не более 1% женщин, 20% которых передают токсоплазмоз плоду. Но все же один процент – это одна беременная женщина из ста – не так уж и мало, по большому счету.
Важно также то, что опасность представляет только токсоплазмоз, которым женщина заразилась во время текущей беременности. Это значит, что если женщина уже переболела токсоплазмозом до беременности (не менее чем за полгода до нее) ее будущему ребенку токсоплазмоз не угрожает. Более того, в трагической ситуации, когда из-за токсоплазмоза во время беременности женщина теряет ребенка, через полгода она может беременеть, уже не опасаясь токсоплазмоза.
Если же во время беременности заражение токсоплазмозом все же произошло, то многое зависит то того, на каком сроке беременности токсоплазмы попали в организм беременной женщины.
Чем более ранним был срок беременности – тем больше риск тяжелых последствий при заражении плода токсоплазмозом, но, в то же время, тем меньше вероятность того, что это заражение произойдет.
И, наоборот, на более поздних сроках беременности процент передачи токсоплазмоза плоду очень высок (около 70%), но риск тяжелых поражений плода снижается.
Наиболее опасным считается заражение токсоплазмозом в первые 12 недель беременности. В этих случаях врожденный токсоплазмоз часто приводит к гибели плода или к развитию тяжелейших поражений глаз, печени, селезенки, а также нервной системы (особенно головного мозга) ребенка. Поэтому при заражении токсоплазмозом на начальной стадии беременности беременной женщине часто предлагают сделать искусственное прерывание беременности.
Все это лишний раз говорит о том, что анализы на наличие антител к токсоплазмозу необходимо сдавать не во время беременности, а до нее: если эти антитела в крови будущей мамы есть, то бояться нечего, если анализ покажет свежую инфекцию, то следует выждать полгода, а потом спокойно беременеть. Если же антител не обнаруживается, необходимо принимать дополнительные меры безопасности во время беременности.
Токсоплазмоз относится к тем заболеваниям, которые очень легко предупредить, соблюдая элементарные правила гигиены.
Разумеется, для беременной женщины без антител к токсоплазмозу эти правила становятся особенно строгими. Во-первых, во время беременности не должно быть никаких контактов с кошками, особенно с молодыми, потому что у кошек, зараженных токсоплазмозом, с возрастом тоже вырабатывается иммунитет к нему. Если же кошку нельзя пристроить к знакомым на время беременности хозяйки, то беременную женщину, по крайней мере, нужно освободить от ухода за ней. Если же невозможно и это, то все манипуляции, особенно с кошачьим туалетом, следует проводить только в резиновых перчатках. То же самое касается работы с землей в саду – если нельзя отказаться от нее совсем, то работать необходимо в перчатках. Все овощи, фрукты, зелень должны тщательно мыться. Контакта с сырым мясом тоже следует избегать, а мясные блюда обязательно как следует проваривать или прожаривать. После любой работы на кухне нужно особенно тщательно мыть руки с мылом. При соблюдении этих правил риск заражения токсоплазмозом практически сходит на нет. Однако для полного спокойствия несколько раз за беременность следует сдавать анализ на токсоплазмоз, причем желательно в одной и той же лаборатории.
Краснуха – инфекционное вирусное заболевание, передающееся здоровому человеку от больного чаще всего воздушно-капельным путем. Краснуха относится к вполне безобидным «детским» инфекциям, ни к каким тяжелым последствиям она, как правило, не приводит.
Проявляется краснуха мелкой розовой сыпью по всему телу, повышением температуры примерно до 38°С. Общее состояние больного при этом удовлетворительное.
Коварство краснухи в том, что заражение часто происходит во время инкубационного периода, когда болезнь еще никак себя не проявляет и человек не знает о том, что он болен. Однако после перенесенного заболевания краснухой организм человека вырабатывает устойчивый иммунитет, поэтому вторичного заражения краснухой не происходит.
При заражении краснухой беременной женщины эта безобидная инфекция становится смертельно опасной для плода. В начальной стадии беременности вирус краснухи чаще всего поражает нервную ткань плода, ткани глаза, сердце.
В первом триместре краснуха беременной является показанием к прерыванию беременности. Если же заражение краснухой произошло во втором или третьем триместре беременности, то таких непоправимых последствий для плода, как правило, не возникает, но, тем не менее, возможно его отставание в росте и другие нарушения. В таких случаях проводится общеукрепляющая терапия, профилактика недостаточности плаценты.
Наконец, при заражении краснухой на последнем месяце беременности ребенок может родиться с проявлениями краснухи, после чего она протекает у него так же, как у детей, заразившихся после рождения, и тяжелых последствий обычно не вызывает.
Анализы на антитела к краснухе необходимо сдать перед планируемой беременностью. Если анализ покажет, что женщина переболела краснухой до беременности, то с этой стороны опасности для плода нет.
Обязательно проводится анализ на антитела к краснухе и в том случае, если у беременной женщины произошел контакт с больным краснухой. Если это произошло в первом триместре беременности и анализ покажет признаки острого заражения, то женщине будет рекомендовано прервать беременность.
Так как заражение краснухой невозможно предупредить с помощью мер профилактики, то наиболее приемлемым вариантом является профилактическая прививка. Сделать ее необходимо до наступления беременности, и для планирующих беременность женщин, в крови которых нет антител к краснухе, прививка необходима.
Современные вакцины против краснухи действенны почти на 100 процентов и практически не имеют побочных эффектов, не считая небольшого повышения температуры и покраснения на месте укола. Иммунитет к краснухе, который вырабатывается после вакцинации, сохраняется около 20 лет.
Цитомегаловирусная инфекция – это обнаруженное только в ХХ веке вирусное инфекционное заболевание, возбудителем которого является цитомегаловирус (ЦМВ).
Цитомегаловирус может передаваться половым путем, через кровь, при грудном вскармливании. Влияние ЦМВ на человека зависит, прежде всего, от состояния иммунной системы: при здоровом иммунитете ЦМВ практически не представляет опасности, если же иммунитет снижен, то цитомегаловирус активизируется и может поражать практически все системы и органы зараженного человека.
Большинство инфицированных ЦМВ людей переносят инфекцию, даже не замечая ее. Антитела к ЦМВ устойчивы и сохраняются на всю жизнь, повторных заболеваний почти никогда не возникает.
Однако так же, как в случае с остальными торч-инфекциями, если первичное заражение цитомегаловирусом происходит при беременности, последствия могут быть катастрофическими. Проблема усугубляется тем, что риск внутриутробной передачи ЦМВ довольно велик — цитомегаловирусная инфекция занимает одно из первых мест по внутриутробному инфицированию плода. Причем инфицирование плода может произойти разными путями, и не только от больной матери, но и от отца во время зачатия, так как в мужской сперме тоже содержится ЦМВ.
Однако чаще всего ЦМВ попадает в организм плода либо через плаценту, либо через плодные оболочки, то есть из организма матери. Заражение ребенка может произойти и во время родов, при прохождении через инфицированные родовые пути матери, и при кормлении грудью, но этот вариант гораздо менее опасен и к тяжелым последствиям для ребенка, как правило, не ведет.
При внутриутробном заражении цитомегаловирусная инфекция может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусной инфекцией.
Врожденная цитомегаловирусная инфекция может проявиться сразу после рождения ребенка такими пороками развития как недоразвитый головной мозг, водянка головного мозга, гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства.
Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью.
Иногда врожденная цитомегаловирусная инфекция проявляется только на 2—5-м году жизни инфицированного ребенка слепотой, глухотой, речевым торможением, отставанием в умственном развитии, психомоторными нарушениями.
Все это приводит к тому, что первичная цитомегаловирусная инфекция у беременной на ранних сроках беременности является показанием к искусственному прерыванию беременности.
Если же женщина была заражена цитомегаловирусной инфекцией ранее, а во время беременности произошло ее обострение, то таких страшных последствий не возникает: женщине назначается лечение антивирусными препаратами и иммуномодуляторами.
Следовательно, как и в случаях всех torch-инфекций, анализ на антитела к цитомегаловирусу необходимо сдать до наступления беременности. Если антитела не будут обнаружены, то женщине будет рекомендовано проводить ежемесячное исследование крови, которое не позволит упустить первичное заражение, наиболее опасное для плода.
Если же антитела к ЦМВ обнаружатся и выяснится, что беременная женщина является пассивным носителем цитомегаловируса, то ей рекомендуют приложить дополнительные усилия к поддержанию нормального иммунитета. Напомним также, что ЦМВ может «подарить» ребенку не только мать, но и отец, поэтому на цитомегаловирусную инфекцию должна обследоваться не только женщина, планирующая беременность, но и будущий отец ее ребенка.
Наконец, последней из инфекций ТОРЧ-комплекса является герпес. Строго говоря, герпес – это даже не болезнь, а целая группа вирусных инфекционных заболеваний.
Известны две группы вирусов герпеса – герпес I и II типов.
Герпес I типа, в частности, проявляется как известная всем «простуда» на губах, герпес II типа в большинстве случаев поражает половые органы (так называемый урогенитальный герпес).
Герпес передается воздушно-капельным и половым путем, а также «вертикально», то есть от беременной матери инфекция через плаценту может переходить к плоду.
В случае запущенного хронического течения болезни герпес обоих типов может проявляться поражениями не только кожи и слизистых, но и центральной нервной системы, глаз, внутренних органов.
Как и при всех ТОРЧ-инфекциях, при заражении герпесом у человека вырабатываются антитела, которые в значительной мере «глушат» дальнейшее прогрессирование вируса, и герпес чаще всего проявляется только при снижении иммунитета (как, например, герпес I типа при простуде). Если женщина заразилась герпесом од беременности, то эти антитела переходят к плоду вместе с вирусом, и чаще всего опасности для плода инфекция не представляет.
При первичном заражении герпесом во время беременности, особенно на начальной ее стадии, когда закладываются все органы и системы будущего ребенка, герпесная инфекция может быть смертельно опасной для плода.
В этом случае втрое повышается риск неразвивающейся беременности и выкидышей, возможно развитие уродств у плода. Если заражение генитальным герпесом происходит во второй половине беременности, то увеличивается вероятность появления врожденных аномалий плода, таких как микроцефалия, патология сетчатки, пороки сердца, врожденная вирусная пневмония. Могут произойти преждевременные роды.
Кроме того, заражение плода ВПГ во внутриутробный период может стать причиной тяжелых ситуаций, связанных с гибелью ребенка после рождения, детского церебрального паралича, эпилепсии, слепоты, глухоты.
Ребенок может заразиться герпесом не только внутриутробно, но и во время родов, проходя родовыми путями инфицированной матери. Это происходит, если во время беременности у женщины обостряется генитальный герпес, а высыпания локализуются на шейке матки или в половых путях. В случае если за четыре недели до родов у беременной женщины обнаруживается вирус герпеса, то роды, как правило, проводятся путем планового кесарева сечения, для того чтобы свести к минимуму риск инфицирования новорожденного.
Вывод напрашивается сам собой: обследование пары, планирующей беременность, на герпес, также должно проводиться еще до наступления беременности.
Если вирус герпеса будет обнаружен, врач назначит лечение, после которого инфекция не будет беспокоить ни будущую маму, ни будущего малыша. При необходимости лечение герпеса назначается и во время беременности, для этого, как правило, используются противовирусные средства, подавляющие активность вируса герпеса, а также препараты, укрепляющие иммунитет беременной женщины, особенно стимулирующие выработку организмом интерферона.
источник